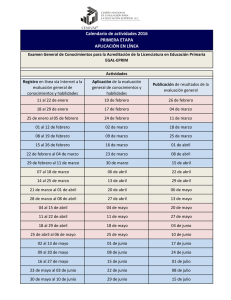
Licenciatura, Acreditación y Certificación
Anuncio

◆ ◆ ◆ Serie de Perfeccionamiento de la Metodología de Garantía de Calidad Licenciatura, Acreditación y Certificación: Enfoques para la Evaluación y Administración de la Calidad de los Servicios de Salud Por Anne L. Rooney, R.N., M.S., M.P.H. Paul R. van Ostenberg, D.D.S., M.S. Abril de 1999 ◆ ◆ ◆ El Proyecto de Garantía de Calidad 7200 Wisconsin Ave., Suite 600 Bethesda, MD 20814 EE.UU. 301-654-8338, FAX 301-941-8427 www.urc-chs.com Center for Human Services 7200 Wisconsin Avenue Suite 600 Bethesda, MD 20814 USA TEL (301) 654-8338 FAX (301) 941-8427 qapdissem@urc-chs.com El Proyecto de Garantía de Calidad (PGC) está financiado por la Agencia de los Estados Unidos para el Desarrollo Internacional en función del Contrato Número HRN-C-00-9690013 con el Center for Human Services [Centro de Servicios Humanos]. El PGC ofrece apoyo técnico a los países elegibles para recibir la asistencia de la USAID, las misiones y oficinas de la USAID y otras agencias y organizaciones no gubernamentales que colaboran con la USAID. El equipo del PGC, integrado por el contratista principal Center for Human Services, Joint Commission Resources, Inc. [Recursos de la Comisión Conjunta] y la Universidad Johns Hopkins, brinda capacidad técnica amplia en el diseño, administración y ejecución de programas de garantía de calidad en los países en desarrollo. El Center for Human Services, compañía afiliada sin fines de lucro de la University Research Co., LLC, presta asesoría técnica en materia de diseño de calidad, gestión de la calidad, el mejoramiento de procesos y la vigilancia de la calidad para fortalecer la administración de los sistemas de salud y la prestación de los servicios de salud materno infantil en más de 30 países. Índice I. Introducción ................................................................................................................................... 1 II. La valoración de la necesidad para la evaluación de la calidad .................................................... 4 III. Un enfoque para la evaluación de la calidad basado en estándares ........................................... 10 IV. Un enfoque para la evaluación de la calidad basado en un sistema de supervisión con indicadores ........................................................................................................ 31 V. Decidiendo acerca de un enfoque para la evaluación de la calidad ............................................ 36 Apéndices A. Evaluación de la calidad en un país en desarrollo: Desarrollo e implementación del sistema de accreditación de hospitales en Zambia .................................... A-1 B. Comparación de las organizaciones existentes y emergentes de acreditación de hospitales .......................................................................................................... B-1 Referencias .......................................................................................................................................... R-1 ◆ ◆ ◆ I. Introducción El desarrollo del movimiento de la calidad El movimiento de la calidad que ha sido aceptado por los sectores de servicio y manufactura ha penetrado el sector de la salud en la última década. Las teorías fundamentales de garantía y mejoramiento de calidad de Joseph Juran y W. Edwards Deming, así como también los enfoques integrales sobre la administración de la calidad incluidos en el concepto de la Gestión Total de la Calidad y del Mejoramiento Continuo de la Calidad, están entrando a las operaciones diarias de las organizaciones de salud en todo el mundo. La mayoría de los administradores y aquellos que dictan las políticas ahora consideran la evaluación, el control y el mejoramiento de la calidad algo imprescindible. Sin embargo, no existe un acuerdo respecto a un enfoque de evaluación de la calidad que satisfaga las necesidades de una organización específica de salud, de las agencias reguladoras, de aquellos que pagan por los servicios de salud o de aquellos que compran los servicios. Además, existe una expectativa creciente de que la comunidad y los pacientes tengan acceso a información de calidad para poder asistir en la selección entre establecimientos y proveedores de cuidado de la salud. La reforma del cuidado de la salud y el movimiento de calidad Al mismo tiempo, muchos países están tratando de administrar eficientemente el exceso de capacidad en su sistema de salud y controlar el costo total. La esperanza es que esto se pueda lograr sin empeorar la disponibilidad y la calidad de los servicios de cuidado de la salud. Se están diseñando nuevos métodos de pago para introducir eficiencias en la forma en que se proporcionan los servicios de cuidado de la salud y así reducir su costo. Por ejemplo, los sistemas centralizados que antes pagaban todos los costos de operación de los establecimientos y el suministro de servicios a la población están implementando controles de pago mediante la introducción de pagos vinculados al diagnóstico, a seguros pagados por el empleador y a seguros privados. Los sistemas centralizados también han descubierto que las eficiencias halladas en las redes y en los sistemas de suministro integrados son prometedoras. Los esfuerzos de privatización en el sector industrial de algunas economías se han introducido en el sector de la salud en términos de prácticas profesionales privadas y la propiedad privada de los establecimientos de servicio. En otras economías, el sector privado se está consolidando en compañías públicas grandes. También se ha hecho evidente en todo el mundo la existencia de un movimiento cuyo fin es ofrecer servicios de menor costo a los pacientes en entornos ambulantes o con base en la comunidad. La introducción del cuidado en el hogar, el cuidado a largo plazo, e incluso el cuidado en hospicios, se presenta con más frecuencia en respuesta a la necesidad de utilizar las instalaciones de cuidado intensivo más eficientemente, reducir la duración de la estadía y así aumentar la utilización de camas y servicios. 1 El costo significativo del cuidado de la salud, tanto en países desarrollados como en aquellos en desarrollo, frecuentemente coloca los temas relacionados a la salud en la orden del día de las sesiones legislativas y las agencias reguladoras. El enfoque legislativo y el regulador típicamente son fragmentados y producen cambios que pueden o no representar un mejoramiento. Rara vez un país tiene la oportunidad de poder rediseñar significativamente su sector de la salud. Por lo tanto, comunmente se encuentra un cambio en incrementos, frecuentemente llevado a cabo mediante la microadministración de elementos individuales del sistema. Tal cambio en incrementos está acompañado de la gran esperanza de que se produzcan mejoras en el acceso al cuidado de la salud, una mayor eficiencia en la forma en que se ofrecen los servicios y, por último, un mejoramiento en la salud y el bienestar de la población. Los pacientes a menudo no cuentan con información suficiente para navegar con eficacia entre los repetidos cambios. A medida que la información de todo tipo sea cada vez más accesible en una sociedad, la expectativa es que lo mismo será cierto para la información respecto al cuidado de la salud. Se necesita información que ayude a identificar las fuentes del cuidado que satisfagan ciertas expectativas en cuanto a “calidad”. Estas expectativas pueden estar relacionadas con las estructuras (tal como ¿dónde hay una clínica donde se tomen radiografías?), los procesos del cuidado (¿cuánto tiempo hay que esperar en la clínica o en el departamento de emergencia?), y los resultados del cuidado (¿se mejorará mi hijo?). La información objetiva que puede contestar estas preguntas frecuentemente no es disponible para el público y ni siquiera es disponible para el establecimiento de servicio, los profesionales de salud, y las agencias reguladoras responsables. El interés creciente en la evaluación de la calidad de los servicios de salud Estos y otros factores han creado un clima en que aquellos que toman decisiones a todo nivel buscan datos objetivos para la evaluación de la calidad de las organizaciones de salud. La licenciatura, la acreditación y la certificación son sistemas disponibles para satisfacer la necesidad de información acerca de la calidad y el rendimiento. Estos sistemas tienen propósitos y capacidades diferentes. La selección del sistema correcto, o de una combinación correcta de sistemas, requiere el análisis cuidadoso de las necesidades y expectativas del usuario. Esto es verdad tanto para un solo hospital que desee acreditación como para un ministerio de salud nacional que desee establecer estándares mínimos de calidad para licenciar establecimientos rurales de planificación familiar. El propósito de la monografía El propósito de esta monografía es proporcionar ayuda a aquellos que toman decisiones en el análisis de varios enfoques de evaluación de la calidad y administración de los servicios de salud. El Capítulo II indica al lector los pasos a seguir para valorar las necesidades para la evaluación de la calidad. Los Capítulos III y IV presentan una descripción de los diversos enfoques apropiados para satisfacer estas necesidades, incluyendo los puntos fuertes y las debilidades de un enfoque de estándares y de un enfoque de medición de resultados. Finalmente, en 2 Figura 1-1 Las definiciones de licenciatura, acreditación y certificación La licenciatura es un proceso por medio del cual una autoridad gubernamental otorga el permiso a un médico individual o a una organización de salud para ejercer una ocupación o profesión. Los reglamentos de la licenciatura se establecen generalmente para asegurar que una organización o persona cumpla con los estándares mínimos, de manera de proteger la salud y seguridad públicas. Las personas individuales generalmente reciben la licenciatura después de aprobar algún tipo de examen o de dar una prueba de su educación, y puede renovarse periódicamente al pagar un honorario y/o al ofrecer una prueba de educación continuada o competencia profesional. La licenciatura para las organizaciones se otorga después de una inspección local para determinar si se han cumplido los estándares mínimos de salud y seguridad. La conservación de la licenciatura es un requisito continuo que la organización de salud tiene que cumplir para poder seguir operando y ofreciendo cuidado al paciente.1,2 La acreditación es un proceso formal por medio del cual un cuerpo reconocido, generalmente una organización no gubernamental (ONG), valora y reconoce que una organización de salud cumple con los estándares publicados, aplicables y preestablecidos. Los estándares de acreditación generalmente se consideran óptimos y factibles, y han sido diseñados para fomentar el mejoramiento continuo dentro de organizaciones acreditadas. La decisión acerca de la acreditación de una organización específica de salud se toma después de una evaluación local y periódica realizada por un equipo de colegas, y típicamente se lleva a cabo cada dos o tres años. La acreditación es a menudo un proceso voluntario en el cual las organizaciones deciden participar, en vez de ser uno exigido por la ley y los reglamentos. La certificación es un proceso por medio del cual un cuerpo autorizado, ya sea una organización gubernamental o no gubernamental, evalúa y reconoce ya sea a una persona u organización porque cumple con los requisitos o criterios preestablecidos. A pesar de que los términos acreditación y certificación a menudo se usan intercambiablemente, la acreditación generalmente se aplica sólo a organizaciones, mientras que la certificación puede aplicarse a personas individuales así como a organizaciones. Cuándo se aplica a profesionales individuales, la certificación implica generalmente que el individuo ha recibido educación y capacitación adicionales, y que ha demostrado competencia en un área de especialización por sobre los requisitos mínimos para la licenciatura. Un ejemplo de tal proceso de certificación es un médico que ha sido certificado por el colegio de especialización profesional para ejercer obstetricia. Cuando se aplica a una organización o a parte de una organización, tal como el laboratorio, la certificación generalmente implica que la organización tiene servicios, tecnología o capacidad adicionales más allá de lo que se encuentra en organizaciones similares. el Capítulo V aparecen los factores que aquellos que toman decisiones deben considerar en el diseño e implementación del enfoque de la evaluación de la calidad que seleccionen. El Apéndice A incluye una ilustración con un estudio de caso que describe el desarrollo e implementación de un programa de acreditación de hospitales en Zambia, el cual es un enfoque innovador en la evaluación de servicios de salud en un país en desarrollo. El Apéndice B incluye una comparación de programas de acreditación del sector de la salud en todo el mundo. 3 II. Valoración de la necesidad para la evaluación de la calidad Uno de los primeros pasos a seguir para establecer un sistema de evaluación de la calidad es determinar las necesidades que deben satisfacerse, de modo que se elija o se diseñe el sistema más efectivo. Dado que la evaluación de la calidad no se diseña para satisfacer todas las necesidades que se encuentran en la mayoría de los sistemas que ofrecen cuidado de la salud, es esencial que las limitaciones y capacidades del sistema se identifiquen claramente. Por ejemplo, los requisitos de la licenciatura no proporcionan información respecto a la capacidad de un hospital para iniciar y sostener un programa de administración de la calidad; sin embargo, los requisitos de la acreditación típicamente identifican esta capacidad. Asimismo, aunque los estándares ISO 9000 tratan el sistema de administración de la calidad de una organización, el foco está más en el control del proceso y en las especificaciones del diseño del producto y menos en la evaluación de los resultados de los pacientes, por lo cual este último es inherente a un sistema de acreditación. ISO significa “International Standardization Organization” (Organización Internacional de Estandarización), una federación no gubernamental de cuerpos nacionales de estándares de más de 90 países con sede en Ginebra. Aunque pueda haber diferencias en cuanto al enfoque, de hecho, los sistemas de licenciatura, certificación y acreditación para la evaluación pueden tener muchos elementos comunes. Cada enfoque se explorará en más detalle en el Capítulo III. Aquellos que toman decisiones para elegir una estrategia de evaluación de la calidad de servicios de salud a menudo identifican las siguientes necesidades y propósitos: Mantener la calidad Cuando se están produciendo cambios rápidos y dinámicos en el sector de la salud, es de importancia crítica asegurar que la calidad se mantenga por lo menos en su nivel actual y que no empeore. Los mecanismos nuevos de seguros, las iniciativas de reestructuración y de reforma del sector de la salud, la privatización dentro del sector, la redistribución de los recursos humanos y de otros recursos, una disminución del financiamiento público, la tecnología nueva, y muchos otros factores pueden presentar una preocupación por la calidad del cuidado de la salud. Aquellos que tienen la responsabilidad por la administración del cambio en el sector de la salud procuran implementar cierta supervisión de la calidad para impedir el cambio inesperado o indeseable en la calidad. Mejorar la calidad Un aspecto fundamental de todos los enfoques de administración y evaluación de la calidad de servicios de salud es que cada sistema y proceso en una organización produzca información que, una vez recaudada y analizada, pueda mejorar el sistema o proceso. Ese proceso se convierte en un ciclo continuo de mejoramiento a medida que las organizaciones implementan un marco de gestión de la calidad. Los pacientes, los reguladores, los profesionales de salud, los empleadores y los legisladores pueden tener distintas percepciones de la calidad y diferentes prioridades respecto a lo que se necesita mejorar. Por ejemplo, el tiempo de espera en el 4 departamento de atención ambulatoria en el hospital puede ser el problema más apremiante para un paciente que ha estado esperando 2 horas para ser evaluado por un médico. Por otro lado, la implementación de los procesos que se aplican para reducir la tasa de infecciones postquirúrgicas puede ser la más alta prioridad de un cirujano. En general, estas personas interesadas también reconocen que la calidad de hoy puede que no sea aceptable en el futuro, creándose en esta forma la necesidad de “administrar” el mejoramiento continuo en el sector dinámico del cuidado de la salud. Garantizar la seguridad pública Las agencias públicas tienen la responsabilidad básica de asegurar que los ciudadanos no sufran daños, que no queden expuestos a peligros tales como desechos contagiosos ni que se arriesguen a lesionarse cuando entran a una instalación de salud. La mayoría de las personas suponen que no quedarán expuestas a niveles altos de radiación, que serían evacuadas rápidamente y en forma segura si hubiera un incendio, y que las fallas del equipo médico no resultarán en lesiones personales. Las organizaciones individuales de salud tienen la responsabilidad de cumplir con las leyes y los reglamentos relacionados con la seguridad pública, y de reducir los riesgos de lesiones tanto para los pacientes como para el personal dentro de sus organizaciones. Establecer los requisitos para el nivel inicial y el reconocimiento legal Antes de comenzar las operaciones, una agencia gubernamental generalmente le otorga a la mayoría de las organizaciones de salud un permiso para operar basado en una evaluación de la capacidad de la organización para satisfacer ciertos requisitos mínimos. Tales requisitos frecuentemente tienen que ver con los temas estructurales básicos, tal como la seguridad de los pacientes y del personal, la capacidad del personal, la disponibilidad de agua y electricidad, el equipo básico necesario, los tipos de servicios proporcionados, etc. El otorgamiento de tal permiso no se basa en ninguna opinión acerca de la calidad verdadera de los servicios proporcionados por la organización. Así se clasifica un establecimiento como un hospital o como una clínica de cuidado ambulatorio una vez que se haya satisfecho el conjunto de requisitos operativos. Estos requisitos pueden ser establecidos por uno o más decretos, leyes o reglamentos, los cuales pueden ser o no vigentes. También pueden existir requisitos para una estructura específica de gobierno, capacidad financiera, informes o compromiso de regirse por las leyes y códigos éticos relevantes. Por ejemplo, puede que el pago por servicios esté vinculado al estatus como distribuidor farmacéutico reconocido. Las organizaciones y los profesionales de salud a menudo tienen que cumplir con ciertos criterios o reglamentos que les otorguen estatus como personas legalmente autorizadas para funcionar o ejercer dentro del alcance de una profesión dada de cuidado de la salud, tal como medicina o farmacología. 5 Verificar que se cumplan las especificaciones de diseño o mantenimiento Los establecimientos y el equipo para el cuidado de la salud pueden presentar riesgos para los pacientes y el personal cuando no han sido diseñados correctamente o cuando no han sido mantenidos de acuerdo a las especificaciones del diseño. Ejemplos del tipo de especificaciones de diseño que los establecimientos de salud a menudo tienen que cumplir incluyen lo siguiente: ◆ Disponibilidad del número requerido de salidas de emergencia debidamente ubicadas, ◆ Disponibilidad de alarmas de incendio y equipo de supresión, ◆ Disponibilidad de agua potable y electricidad, ◆ Protección adecuada contra la radiación, ◆ Mecanismos de seguridad para el desecho de materiales infecciosos, ◆ Protección contra el shock eléctrico para evitar lesiones relacionadas a equipos inadecuadamente mantenidos, y ◆ Equipos de laboratorio y de radiología debidamente calibrados. Las especificaciones de diseño se pueden originar en muchas fuentes en un país, incluyendo organizaciones o agencias públicas, privadas, profesionales y manufactureras. Documentar la capacidad especial que tiene una organización o un profesional de salud A medida que las organizaciones consiguen los recursos para proporcionar servicios especiales, deben cumplir con ciertos criterios para ser designados como proveedores aprobados para ofrecer dichos servicios. Tal designación especial puede estar asociada con los servicios que se proveerán, tal como trasplantes de órgano y de tejido, cuidado de trauma, bancos de sangre, cuidado de situaciones críticas o diálisis renal. Asimismo, a medida que los profesionales de salud obtienen el conocimiento y las habilidades para proporcionar servicios nuevos, usar tecnología nueva o ejercer en distintas situaciones, tienen que satisfacer ciertos criterios para que se les considere competentes en estas áreas. Dichas designaciones pueden expresar que la organización o el profesional es la única fuente o la fuente preferida para ofrecer el servicio, o que se ha autorizado el pago por el servicio a la organización o al profesional. Tales designaciones frecuentemente se usan para dirigir o limitar el acceso a ciertos servicios o para concentrar los recursos escasos en un número limitado de situaciones designadas. 6 Administrar el riesgo Una organización de salud puede emprender varias actividades clínicas y administrativas para identificar, evaluar y reducir el riesgo de lesiones al paciente, el personal y los visitantes, así como el riesgo de pérdida para la organización misma. La eficacia de estas actividades se puede evaluar independientemente o dentro del contexto de un programa de gestión de la calidad. Tales programas pueden ser de valor al proporcionar la documentación ante el público respecto a la naturaleza de los riesgos que existen en una organización y la frecuencia verdadera de la ocurrencia de varios tipos de lesiones. Este tipo de información también tiene valor para los funcionarios públicos, las agencias que financian las pérdidas debido a incidentes y las fuentes que pagan por el cuidado. Vigilar el sector privado En los países que están privatizando los servicios de salud, existe una necesidad de que el gobierno supervise el sector privado emergente. El control más efectivo incluye el uso de estándares de rendimiento y control de la calidad, ya sea proporcionados directamente o mediante agencias no gubernamentales independientes. Un conjunto uniforme de controles o indicadores de calidad, tales como tasas de complicaciones quirúrgicas o medidas de satisfacción de los pacientes, proporcionará una comparación valiosa del rendimiento entre el sector público y el sector privado de la salud. Dicho control impedirá la sobrerregulación del sector privado y la limitación de las estrategias de privatización. Implementar nuevos entornos para ofrecer servicios Un elemento común de la mayoría de las estrategias para la reducción de costos del cuidado de la salud es proporcionar los servicios necesarios en el entorno más eficaz y al costo más bajo. Por lo tanto, los servicios de salud se han trasladado cada vez más desde un entorno de cuidado intensivo a uno de cuidado ambulatorio, e incluso en el hogar del paciente, o a un entorno contratado para el cuidado a largo plazo. Estas estrategias requieren el control de la calidad para asegurar que las reducciones deseadas en el costo del cuidado no limiten el acceso al cuidado, no reduzcan la calidad del cuidado, ni aumenten los riesgos para el paciente o el personal. Por ejemplo, el mover los servicios quirúrgicos a un entorno ambulatorio no deberá aumentar el riesgo de muertes relacionadas a la anestesia. Asimismo, los medicamentos que se proporcionan en el hogar a una persona crónicamente enferma no deberán aumentar el riesgo de un error relacionado a una técnica inadecuada en la administración de la droga simplemente porque se cambió el entorno. Los estándares y controles de calidad similares en todo entorno que ofrece servicios semejantes formarán y sostendrán estas estrategias. 7 Tratar los temas públicos nacionales de la salud La gestión de la calidad dedicada a temas críticos de salud pública, tales como el VIH/SIDA, el cuidado materno infantil, la desnutrición, la tuberculosis, y la atención integrada de las enfermedades prevalentes en la infancia, es una estrategia apropiada en muchos países. La acreditación de centros primarios de cuidado de la salud, redes u organizaciones de cuidado administrado, puede requerir que se logre una cobertura para el beneficiario con una tasa predeterminada para los servicios preventivos. Un ejemplo podría ser un requisito que un total del 80% de los niños cubiertos por la organización acreditada de cuidado administrado o el plan de salud sean inmunizados antes de cumplir un año de vida. La gestión de la calidad puede mejorar la eficacia de la organización y la administración de servicios, traer eficiencia a los procesos del cuidado, reducir el trabajo repetido y el uso inadecuado de recursos escasos, mejorar el rendimiento del personal y de la supervisión, y mejorar la educación del paciente y del personal. Frecuentemente tales experiencias de “demostración” establecen la base de un programa nacional de salud pública duradero y de calidad. Asignar los recursos limitados El uso eficiente de recursos limitados de cuidado de la salud es una preocupación para las organizaciones de salud y para los funcionarios públicos en todos los países. La asignación o reasignación apropiada de recursos limitados no es una tarea fácil. Tales decisiones se basan frecuentemente en factores políticos, la evidencia de la necesidad mayor de los pacientes, la voz más fuerte entre los profesionales de salud implicados y la evidencia de la presencia de la pericia y tecnología médica necesarias. Las decisiones para la asignación basadas en datos objetivos de calidad tienen mayor aceptación y sostenimiento. Por ejemplo, si la duración de la estadía, las tasas de complicación y las tasas de mortalidad para un cierto tipo de cirugía son más bajas en un hospital comparado con otros hospitales que proporcionan este servicio, parecería lógico dirigir a los pacientes y los recursos a esta instalación en circunstancias de recursos limitados. Crear centros de excelencia Tal como se mencionó anteriormente en la discusión de la necesidad de asignar los recursos limitados basado en determinaciones objetivas de calidad, tales datos también pueden usarse para identificar esos hospitales y otros establecimientos donde los resultados del cuidado con ciertos servicios son superiores. Tal identificación de resultados superiores servirá para dirigir a los médicos, el personal clínico, los pacientes, los estudiantes, el financiamiento para la investigación y la tecnología avanzada a estos centros. Dado que estos centros a menudo proporcionan un volumen más grande de servicios en un área dada, típicamente logran mayor eficiencia, reduciendo en esta forma el costo por caso. El concepto del centro de excelencia también proporciona “puntos de referencia” o “mejores prácticas” para usar en las actividades para mejorar la calidad en otros establecimientos. 8 Formación de redes o sistemas nuevos de servicios La integración de estructuras organizativas y servicios clínicos entre varios hospitales o entre un grupo diverso de organizaciones de salud, tal como un grupo de centros de salud de distrito y un hospital centralizado de referencia, tiene gran potencial para mejorar la coordinación y eficiencia del cuidado y reducir los costos administrativos. Una preocupación común en la formación de tales sistemas o redes es la variación en el rendimiento y la calidad entre los componentes. La expresión “el todo es tan fuerte como su parte más débil” puede ser pertinente aquí. El desarrollo de una estructura unificada de gestión de la calidad es un primer paso importante al tratar con esta preocupación. Además, la implementación de estándares uniformes para la administración de información, la administración de recursos humanos, el control de infecciones, el liderazgo y muchos otros procesos y funciones también son esenciales para el éxito de la red a largo plazo. En resumen, el consenso de la naturaleza de la necesidad para un sistema de evaluación y administración de la calidad es el primer paso esencial en elegir un enfoque. Anteriormente se presentaron algunas categorías amplias de la necesidad. Se pueden identificar y se deben incluir otras necesidades. El proceso para la evaluación de la necesidad debe incluir a todos los que tengan un interés pertinente, desde los pacientes hasta los funcionarios públicos de salud de nivel superior. Esto es aplicable si se lleva a cabo en un hospital o en el Ministerio de Salud. El proceso debe concluir con el establecimiento de prioridades respecto a las necesidades a ser tratadas a corto y largo plazo. El próximo capítulo de esta monografía identificará y discutirá los distintos enfoques más eficaces para satisfacer éstas y otras necesidades identificadas, con énfasis particular en las estrategias de licenciatura, acreditación y certificación. 9 III. Un enfoque para la evaluación de la calidad basado en estándares Los estándares como una base para la evaluación En el contexto de enfoques para la evaluación de la calidad, un estándar se define como un conjunto de expectativas explícitas, predeterminadas por una autoridad competente que describe el nivel aceptable de rendimiento de una organización. Cuando se aplica a la licenciatura de un profesional médico u organización individual, el estándar se establece generalmente a un nivel diseñado para proteger la salud y seguridad públicas. Los estándares de acreditación o certificación, por otro lado, se diseñan como estándares óptimos y factibles que, una vez cumplidos, producirán la mejor calidad posible en un sistema. Los estándares se clasifican generalmente de acuerdo con los insumos (o las estructuras) de un sistema, los procesos que la organización lleva a cabo, o los resultados que se espera de su cuidado o servicios. La Figura 3-1 proporciona un resumen breve y un ejemplo de estos tipos de estándares. Los estándares pueden desarrollarse a partir de una variedad de fuentes, desde sociedades profesionales hasta paneles de expertos, desde los estudios de investigación hasta Figura 3-1 Tipos y ejemplos de estándares Los estándares de estructura tienen que ver con los insumos del sistema, tal como recursos humanos, el diseño de un edificio, la disponibilidad de equipo protector personal para los trabajadores de salud, tal como jabón, guantes y máscaras, y la disponibilidad de equipos y suministros, tales como microscopios y reactivos de laboratorio. Los estándares de proceso tienen que ver con las actividades o intervenciones que se llevan a cabo dentro de la organización para el cuidado del paciente o en la administración de la organización o su personal. Los estándares de proceso para un hospital o centro de salud pueden tratar con áreas tales como la evaluación y educación del paciente, la administración de medicamentos, el mantenimiento del equipo o la supervisión del personal. Recientemente, los cuerpos profesionales han desarrollado estándares explícitos de proceso llamados “pautas clínicas”. Tales pautas se basan en la evidencia médica científica (medicina basada en la evidencia). Las agencias gubernamentales, los aseguradores y los cuerpos profesionales están promoviendo su uso en la administración de condiciones clínicas comunes o de alto riesgo. Los estándares de resultado tienen que ver con el efecto de las intervenciones utilizadas en un problema específico de la salud y si se logró el propósito esperado de la actividad. Los ejemplos de resultados, tanto positivos como negativos, son la mortalidad de los pacientes, la curación de heridas sin complicaciones tales como infección, el nacimiento de un niño saludable sin complicaciones, y la resolución de una infección mediante el uso apropiado de terapia con antibióticos. 10 los reglamentos. Los estándares también pueden ser específicos para la organización, tal como aquellos reflejados en las políticas y procedimientos clínicos de un hospital y las pautas para el ejercicio clínico en la administración de emergencias. Los estándares quizás evolucionen a partir de un consenso sobre cuáles son las "mejores prácticas", dado el estado actual del conocimiento y la tecnología. Las características de un “buen” estándar Existen muchos componentes de la prueba del tornasol para comprobar si un estándar logra su propósito de mejorar la calidad. Algunas preguntas que será útil considerar en el desarrollo, revisión o implementación de un estándar aparecen en la Figura 3-2, abajo. Figura 3-2 Lista de verificación para evaluar un estándar ✔ ¿Se concentra en los pacientes o los clientes que reciben el cuidado o los servicios? ✔ ¿Tiene validez nominal y certeza demostrada? ✔ ¿Trata del rendimiento de funciones comunes o importantes de una organización de salud, tal como la administración de los pacientes, el liderazgo, el control de infecciones y la administración de recursos humanos? ✔ ¿Creen los expertos que es importante para ejercer o mejorar los resultados de la salud? ✔ ¿Es sujeto a la evaluación y cuantificación mediante un proceso interno o externo de evaluación? ✔ ¿Se puede aplicar uniformemente a todas las organizaciones de cierto tipo, tal como un hospital o una clínica? ✔ ¿Es consonante con las leyes y reglamentos existentes? ✔ ¿Complementa algún estándar internacional existente, tal como aquellos publicados por la Organización Mundial de la Salud? ✔ ¿Es culturalmente sensible y apropiado? ✔ ¿Refleja lo que los expertos consideran las "mejores prácticas"? ✔ ¿Proporciona una estructura para incluir los avances en la práctica clínica o la tecnología? ✔ ¿Es lo suficientemente flexible como para ser revisado cuando sea necesario? 11 Los componentes de un estándar Al escribir un estándar, es útil considerar tanto su intención como su propósito, así como también una expectativa de cómo se debe cumplir. Un estándar necesita ser claro, de modo que todos los lectores entiendan cómo se llevará a cabo. Por ejemplo, un estándar que sólo expresa “se evaluarán los pacientes” proporciona muy poca información acerca de elementos esenciales tales como los componentes de la evaluación, la oportunidad, o la capacidad del individuo que está haciendo la evaluación. Sería difícil asegurar cualquier grado de coherencia al aplicar este estándar en una organización de salud a menos que se ofrecieran más detalles. Un mejor estándar podría expresarse así: “los pacientes reciben un examen físico completo por parte de un médico o funcionario clínico dentro de las dos horas después de llegar a la clínica”. Los componentes de un “examen físico completo” se podrán delinear con mayor profundidad dentro del estándar mismo o algún criterio, pauta o herramienta medible relacionada. Otro componente importante del estándar es la descripción de cómo se medirá o clasificará el rendimiento; por ejemplo, ¿se espera que este estándar se cumpla el 100% de las veces? ¿Existe alguna excepción válida que necesita considerarse? Si se va a usar un estándar en una evaluación externa de la calidad, tal como una inspección para la acreditación, ¿qué tipo de metodología para clasificación se usará? ¿Existen gamas de rendimiento que tienen que considerarse, tal como lo que aparece en una escala de tipo Likert de 5 puntos (por ejemplo, siempre se cumplió, generalmente se cumplió, algunas veces se cumplió, rara vez se cumplió y no se cumplió)? El estándar debe considerar también qué tipo de evidencia de rendimiento se requiere, tal como documentación en la historia médica del paciente o en los datos acumulados de vigilancia de la calidad. El estándar descrito anteriormente que trata con el proceso de evaluación del paciente podría evaluarse usando una combinación de técnicas, incluyendo una auditoría de las historias, entrevistas con los pacientes y observaciones directas del médico clínico que está haciendo la evaluación. Es útil considerar esta evidencia del rendimiento en el desarrollo de un sistema de rendimiento conforme a estándares; de otro modo el estándar quizás pueda parecer bueno abstractamente, pero la organización tendrá pocas maneras de determinar si realmente se implementa en la práctica diaria. Particularmente en los países en desarrollo, la dependencia de la extracción de datos de la historia clínica del paciente para determinar si se ha cumplido un estándar puede ser insuficiente o de poca amplitud. El sistema de historias clínicas puede no ser lo suficientemente completo o constante como para lograr este propósito. Sin embargo, una variedad de fuentes de evidencia, incluyendo entrevistas con pacientes y personal y observación directa de los procesos de la organización, proporcionará una visión más completa de su nivel de rendimiento conforme a los estándares. Una vista general de los modelos para la evaluación de la calidad Han tenido gran aceptación por muchos años en el sector de la salud tres enfoques primarios para la evaluación de la calidad del cuidado de la salud basada en estándares: la licenciatura, la acreditación y la certificación. Estos enfoques se han refinado con la experiencia para servir propósitos diferentes y para proporcionar perspectivas diferentes en el nivel de la calidad lo- 12 grada. Por ejemplo, los estándares de acreditación típicamente se establecen a un nivel factible máximo para estimular el mejoramiento a través del tiempo. Los criterios o los estándares que se usan para la licenciatura, por otro lado, típicamente se establecen en un nivel mínimo, que permite con asegurar que la organización tenga los componentes esenciales necesarios para proporcionar cuidado al paciente en un ambiente de mínimo riesgo a la salud y la seguridad. La certificación es un enfoque que puede tratar con profesionales individuales así como también con organizaciones o componentes de una organización (por ejemplo, servicios de laboratorio o radiología), tal como los estándares ISO 9000 que evalúan el cumplimiento con las especificaciones de diseño. La certificación puede incluir también una evaluación de la capacidad de una organización para cumplir con ciertos estándares requeridos para recibir financiamiento del gobierno. La certificación del profesional de salud individual puede demostrar conocimientos profundos médicos y habilidades en una cierta área de especialización, tal como medicina de emergencia u obstetricia. La siguiente sección estudia cada enfoque y definición en mayor detalle. La licenciatura Tal como se describió anteriormente, la licenciatura siempre es otorgada por una entidad gubernamental o su agente designado, tal como un colegio que otorga licencias o una agencia reguladora (por ejemplo, un colegio estatal, provincial o nacional médico o de enfermería), y trata los requisitos legales mínimos que las organizaciones de salud o profesionales médicos deben cumplir para operar, cuidar al paciente o desempeñar sus funciones. A diferencia de la acreditación o la certificación, que se basan en estándares óptimos y factibles o en una demostración de conocimientos o capacidades especiales, el propósito de los requisitos para la licenciatura es proteger la salud y seguridad públicas básicas. La licenciatura de profesionales médicos Al definir los requisitos legales necesarios para un médico u otro profesional de salud, los estándares de licenciatura restringen la práctica a personal cualificado que cuenta con los requisitos mínimos, tales como graduación de un programa educativo aprobado y aprobación de un examen que tiene como fin evaluar el conocimiento esperado de un profesional de salud. Entre los componentes de un programa de licenciatura para profesionales de salud podemos incluir lo siguiente: ◆ Examen de los credenciales de una persona para determinar si su educación y su experiencia cumplen con los requisitos legales, ◆ Inspección de programas educativos para determinar si los programas de capacitación cumplen con los estándares requeridos, ◆ Administración de exámenes para probar las calificaciones profesionales, ◆ Otorgamiento de licencias basado en una reciprocidad preestablecida para solicitantes de otras jurisdicciones (por ejemplo, estados o provincias) o países. 13 ◆ Emisión de reglamentos que establecen estándares profesionales para ejercer la profesión, ◆ Investigaciones de acusaciones de infracción de estándares, que pueden producir la revocación o la suspensión de una licencia para ejercer. 3 El desarrollo y uso uniforme de un idioma de estándares y definiciones constantes pueden ser un problema en los países grandes y culturalmente diversos. Además, tal uniformidad debe aplicarse a la licenciatura de toda clase de profesionales de salud. Las agencias profesionales y gubernamentales participan frecuentemente en el establecimiento de los requisitos para tales políticas y prácticas uniformes. En los Estados Unidos, la Federation of State Medical Boards (Federación de Colegios Médicos Estatales) y los colegios miembro usan el documento establecido hace mucho tiempo, “A Guide to the Essentials of a Modern Medical Practice Act” (Una Guía para los Elementos Esenciales del Acta de la Práctica Médica Moderna) para guiar la adopción de nuevos decretos para el ejercicio de la profesión o las enmiendas a los decretos existentes. Se deben considerar los dieciocho elementos clave que se tratan en la guía para cualquier país o jurisdicción que quiera establecer o mejorar su sistema de regulación de médicos y las leyes que se aplican al ejercicio de la profesión médica. De hecho, los conceptos y declaraciones generales de políticas que aparecen en la guía podrían aplicarse fácilmente a otras clases de licenciatura para profesionales de salud. Las áreas cubiertas incluyen exámenes, requisitos para la licenciatura completa, otorgamiento de licenciatura provisoria y especial, acciones disciplinarias contra los que tienen licencias, procedimientos para tratar a los profesionales incapacitados o incompetentes, el ejercicio ilegal de la medicina y la reinscripción periódica.4 La licenciatura de las organizaciones de salud Los estándares de licenciatura tienen como fin definir el nivel de la calidad necesario para que el cuidado del paciente o los servicios de salud (por ejemplo, distribución de drogas en una farmacia) se ofrezcan en forma segura. Estos estándares también definen las capacidades que se necesitan para que una organización de salud pueda anunciar al público que de hecho es un hospital o centro de salud. Por ejemplo, los estándares de licenciatura en una jurisdicción en particular quizás requieran que un establecimiento de salud proporcione ciertos servicios, tales como cirugía, exámenes de radiología, cuidado de enfermería para el paciente 24 horas al día, servicios de farmacia y servicios de laboratorio, para que pueda ser clasificada como un hospital. A diferencia de la acreditación o la certificación, que generalmente son formas voluntarias de evaluación externa, la licenciatura siempre es obligatoria. Si el gobierno otorga una licencia a una organización, esto significa que le da permiso para abrir y proporcionar cuidado o servicios al paciente. En los Estados Unidos, el proceso de licenciatura para un hospital, componente de hospital o centro de salud nuevo puede exigir también alguna demostración de que existe la necesidad para este servicio en la comunidad local, de modo que los recursos para el cuidado de la salud se asignen apropiadamente. Esta demostración típicamente se conoce como “certificado de necesidad”, en el cual una organización de salud somete amplias justificaciones por escrito a una autoridad reguladora, tal como un departamento de salud del estado o una comisión de planificación. 14 Dependiendo del alcance de la licencia (organización o individuo) y de las leyes individuales del país o jurisdicción, la licenciatura se otorga inicialmente basado en alguna forma de evaluación o examen externo, utilizando las capacidades o estándares mínimos. Los estándares, por naturaleza, son específicos para un país o jurisdicción. Por ejemplo, en los países en desarrollo, los estándares de licenciatura para un hospital pueden tratar servicios básicos, tales como la disponibilidad de agua potable 24 horas al día, la ropa de cama y otros insumos para las camas, y los servicios de laboratorio que pueden realizar los exámenes más comunes que se hacen en el país (por ejemplo, exámenes de malaria, exámenes de sangre). Los temas del edificio y de seguridad contra incendios, incluyendo el manejo de desechos peligrosos, se consideran frecuentemente en los estándares para licenciar una instalación de salud. La licenciatura puede renovarse automáticamente con el pago de una tarifa especificada, suponiendo que no se hayan identificado ni dado a conocer problemas, o la renovación puede requerir inspecciones periódicas o la presentación de documentación. Muchos países actualmente tienen algún sistema de licenciatura para las organizaciones de salud y para los profesionales médicos, aunque debido a las restricciones de financiamiento o al control pobre, puede que estos sistemas no sean siempre tan efectivos como debieran ser para proteger la salud y bienestar públicos. Los inspectores que inspeccionan las instalaciones con el fin de otorgar licencias generalmente se concentran estrictamente en el cumplimiento por parte de la organización con el reglamento mínimo exigido y, a diferencia de los investigadores para la acreditación, no creen que su función sea de consultoría y educación. El compartir las “mejores prácticas” de otras organizaciones de salud, o maneras innovadoras de cumplir con los estándares y mejorar los procesos de la organización, típicamente no se fomenta en el curso de una inspección para otorgar una licencia. Mientras que los estándares de acreditación y certificación se revisan periódicamente para permanecer al día con los cambios en las prácticas de cuidado de la salud y en la tecnología, los requisitos para la licenciatura generalmente cambian poco de año en año y exigen iniciativas legislativas o reguladoras, lo cual es un proceso político mucho más difícil en muchos casos. La evaluación de la eficacia de un mecanismo de licenciatura Los países, al valorar sus mecanismos de la evaluación de la calidad para el cuidado de la salud, pueden querer investigar en más detalle el alcance y la eficacia de su licenciatura de profesionales de salud y cómo se usa de hecho para proporcionar servicios de cuidado de la salud. La entidad que otorga licencias puede lograr realizar su trabajo dentro de la estructura legal definida, aunque el propósito de la licenciatura, que es proteger la salud y seguridad públicas, no se haya cumplido completamente. La Figura 3-3 resume los elementos y preguntas que un país o jurisdicción pueda encontrar útil considerar en la evaluación de la eficacia de sus mecanismos para otorgar licencias a los profesionales de salud. 15 Figura 3-3 Los temas que deben considerarse al evaluar los mecanismos para otorgar licencias a los profesionales de salud ◆ ¿Qué sistemas se están usando para dar licencias a todas las categorías de profesionales de salud, incluyendo médicos, enfermeros, farmacólogos, terapeutas, etc.? ◆ ¿Proporciona el sistema la comprobación de la fuente primaria de los credenciales de cada profesional, incluyendo la graduación de un programa educativo aprobado? ◆ ¿Exige y mantiene la organización de salud, tal como un hospital o centro de salud que emplea a estos profesionales, la documentación escrita de su licencia actual? ◆ ¿Pueden los profesionales ejercer sólo dentro del alcance definido en sus licencias, y se trata este tema consecuentemente de alguna manera organizada, tal como mediante un mecanismo de credenciales o por descripciones escritas de trabajo? Por ejemplo, si el hospital no emplea a un farmacólogo licenciado para administrar su farmacia y distribuir medicamentos, ¿puede un técnico, enfermero o médico llevar a cabo estas tareas legalmente? ◆ ¿Qué mecanismos existen, tal como la supervisión de personal y el control de la garantía de calidad, para asegurar que el personal esté ejerciendo dentro de su alcance legal, nivel de competencia demostrado y descripción definida del trabajo? ◆ ¿Cómo se investigan las quejas respecto a específicos individuos licenciados? ◆ ¿Cuál es el sistema para la revocación y la renovación de la licenciatura? La recaudación y comprobación de credenciales La recaudación, comprobación y uso de credenciales profesionales es a menudo un mecanismo de calidad definido por una organización individual de salud, pero en algunos países puede también encontrarse entre los requisitos para la licenciatura. Los credenciales profesionales generalmente incluyen instrucción, educación, experiencia y licenciatura. El proceso de obtener, verificar y evaluar la capacidad del profesional de salud para proporcionar servicios específicos al paciente frecuentemente se conoce como “uso de credenciales”. Por ejemplo, un médico puede tener una licencia para ejercer medicina en una cierta jurisdicción, tal como un país, estado o provincia, pero un hospital específico puede limitar el alcance de ese ejercicio basándose en la educación y habilidades demostradas para realizar un procedimiento específico para el cuidado del paciente. El hospital puede determinar que sólo los médicos que hayan demostrado un nivel de habilidad y capacidad, habiendo hecho un número determinado de 16 procedimientos de endoscopía, tienen suficientes credenciales como para realizar este procedimiento en el hospital. La revisión de credenciales es un proceso continuo para reexaminar la capacidad y la competencia de una persona. Las ventajas del enfoque de revisión de credenciales son que se basa típicamente en la autorregulación dentro de la profesión y de la organización de salud, y que puede promover mejoramiento, educación y responsabilidad profesional continua. La acreditación La acreditación generalmente es un programa voluntario, patrocinado por una agencia no gubernamental, en el cual revisores externos y colegas evalúan si una organización de salud cumple con los estándares de rendimiento preestablecidos. La acreditación trata de la capacidad de la organización en vez de la de un profesional individual o su rendimiento. A diferencia de la licenciatura, la acreditación se concentra en estrategias de mejoramiento continuo y en el logro de estándares óptimos de calidad en vez de la adherencia a estándares mínimos que tienen como fin asegurar la seguridad pública. Los estándares de la acreditación son desarrollados típicamente por un consenso de expertos de cuidado de la salud, y son revisados periódicamente para permanecer al día con las ideas más modernas de la calidad del cuidado de la salud, los avances en la tecnología y los tratamientos y los cambios en las políticas de salud. Dependiendo del alcance y la filosofía del programa individual de acreditación, los estándares de acreditación pueden ser un enfoque de “sistemas”, que se organiza en torno a las funciones y procesos clave de los pacientes, tal como la evaluación del paciente, el control de infecciones, la garantía de calidad y la administración de información. Por otra parte, los estándares se pueden agrupar por departamento o servicio dentro de una organización de salud, tal como enfermería, farmacia y servicios de radiología. Los propósitos principales de la acreditación incluyen lo siguiente: ◆ Mejorar la calidad del cuidado de la salud estableciendo metas óptimas para las organizaciones de salud en el cumplimiento con los estándares, ◆ Estimular y mejorar la integración y administración de los servicios de salud, ◆ Establecer una base de datos comparativa de las organizaciones de salud capaces de cumplir con estándares o criterios selectos de estructura, proceso y resultado, ◆ Reducir los costos del cuidado de la salud concentrándose en una mayor eficiencia y efectividad de los servicios, ◆ Proporcionar educación y consultoría a las organizaciones, administradores y profesionales de salud respecto a estrategias para el mejoramiento de la calidad y las “mejores prácticas” en el cuidado de la salud, ◆ Reforzar la confianza del público en la calidad del cuidado de la salud, y ◆ Reducir los riesgos asociados con lesiones e infecciones para los pacientes y el personal. 17 Para tomar una decisión sobre la acreditación con respecto a la capacidad que tiene una organización de salud para cumplir con los estándares publicados de rendimiento, un equipo de revisores capacitados y colegas o investigadores lleva a cabo una evaluación local de la organización a intervalos preestablecidos, típicamente cada dos o tres años. Dependiendo del diseño y las políticas del programa de acreditación, estas evaluaciones o inspecciones locales se pueden llevar a cabo con notificación previa o sin notificar a la organización. Existen ventajas y desventajas para ambos enfoques. Cuando la organización de salud recibe aviso de las fechas de inspección, puede asegurarse de que sus directores y personal clave estén presentes y disponibles para participar en el proceso, promoviendo así las oportunidades óptimas para consultoría y educación con el equipo de inspección. Por otra parte, cuando la organización conoce las fechas exactas que el equipo tiene programadas, puede haber una tendencia de que la organización haga un esfuerzo de última hora para “verse bien” para la inspección, tal como una limpieza adicional de la instalación, dificultando en esta forma que el equipo de inspección determine las prácticas y operaciones normales. A pesar del enfoque utilizado en planificar la evaluación local, un equipo de inspección bien capacitado y cuidadoso mirará más allá de las apariencias superficiales para determinar si la organización de salud cumple con una amplia gama de estándares organizativos y de cuidado del paciente. Los inspectores típicamente emplean una variedad de estrategias de evaluación para determinar si la organización de salud cumple con los estándares relacionados con los sistemas y las funciones clave de cuidado, tal como el cuidado del paciente, el control de infecciones, la administración del ambiente, la administración de recursos humanos y la garantía de calidad. Por ejemplo, el equipo de inspección puede revisar documentos escritos, tales como planes de operación y presupuestos, políticas y procedimientos clínicos, como ser el manejo de emergencias obstétricas, o procedimientos de operación estándar para llevar a cabo ciertas pruebas del laboratorio. Además de la revisión de documentos, los inspectores frecuentemente entrevistarán a líderes de la organización, personal clínico, empleados y pacientes para determinar el rendimiento de la organización y el cumplimiento de los estándares. Por ejemplo, un inspector puede decidir entrevistar a un paciente acerca de su nivel de satisfacción con el cuidado proporcionado por la organización, así como también preguntarle al paciente cómo la organización podría mejorar su cuidado o servicios. Los líderes, incluyendo los miembros del cuerpo directivo y la administración de la organización, pueden ser entrevistados para obtener información acerca de los procesos y de cómo han sido diseñados para cumplir con los estándares relacionados con la planificación, el presupuesto, las actividades de garantía de calidad y la administración de recursos humanos. El personal clínico puede ser entrevistado acerca de procesos de cuidado del paciente, tales como la evaluación del paciente, el uso de medicamentos o exámenes diagnósticos. Los inspectores de acreditación generalmente visitan los edificios de la organización de salud y las áreas dedicadas al cuidado del paciente para evaluar los estándares relacionados con la seguridad completa del edificio, el manejo de desechos, el mantenimiento y limpieza generales, la administración de equipos y suministros, el control de infecciones, la seguridad contra incendios y la preparación para emergencias. Los servicios de diagnóstico, tales como el departamento de radiología y el laboratorio, se evalúan también con respecto a seguridad, eficacia, control de la calidad y administración del equipo. Los servicios de apoyo, tales como dietética, farmacia y terapia de rehabilitación, son áreas que también se incluyen en la inspección para la acreditación de un hospital o centro de salud. Las actividades o componentes típicos de una 18 Figura 3-4 Los enfoques típicos de evaluación que se usan para llevar a cabo una inspección para la acreditación La mayoría de los cuerpos de acreditación para el cuidado de la salud utilizan una variedad de enfoques de evaluación durante la inspección local para determinar el cumplimiento o el rendimiento de la organización de salud respecto a los estándares aplicables de estructura, proceso y resultado. Estos métodos pueden incluir cualquier combinación de lo siguiente: ◆ Entrevistas con los líderes, ◆ Entrevistas con el personal clínico y de apoyo, ◆ Entrevistas con el paciente y su familia, ◆ Observación del cuidado y los servicios proporcionados para el paciente, ◆ Visita del edificio y observación de las áreas dedicadas al cuidado del paciente, las instalaciones del edificio, la administración del equipo y los servicios de exámenes diagnósticos, ◆ Revisión de documentos escritos tales como políticas y procedimientos, planes y documentos de capacitación y orientación, presupuestos y planes de garantía de calidad, ◆ Evaluación del logro de la organización de medidas de resultados específicos (por ejemplo, tasas de inmunización, tasas de infecciones adquiridas en el hospital, satisfacción del paciente) mediante una revisión y discusión de las actividades de supervisión y mejoramiento, y ◆ Revisión de las historias clínicas de los pacientes. inspección para la acreditación de una organización de salud se presentan en la Los hallazgos de la evaluación de los inspectores luego se analizan para determinar si el hospital o centro de salud cuenta con un mínimo aceptable de cumplimiento para otorgarle la acreditación. Una de las ventajas del enfoque de acreditación es que combina la evaluación y los hallazgos de múltiples inspectores en una sola impresión respecto al cumplimiento con los estándares y la calidad general del cuidado. Dado que el foco se encuentra en el mejoramiento continuo de los sistemas y procesos de la organización, la inspección local a menudo ofrece consultoría y educación y también tiene el carácter de evaluación. Los inspectores a menudo pueden ofrecer recomendaciones con respecto a las “mejores prácticas” que se usan en otras organizaciones semejantes u ofrecer sugerencias acerca de los enfoques de la calidad que la organización quizás podría adoptar en el futuro. Por ejemplo, un inspector podría sugerir una estrategia para disminuir el tiempo que las mujeres tienen que esperar para ser atendidas en la clínica de planificación familiar. 19 El mínimo para determinar si la organización de salud recibirá la acreditación se debe basar en reglas preestablecidas que se apliquen consecuentemente, de manera que un programa de acreditación pueda mantener su credibilidad y contar con la confianza del público y de los profesionales de salud. Es esencial establecer procesos para proteger la decisión acerca de la acreditación contra influencias políticas y profesionales. Un mecanismo para alcanzar esto es la publicación y distribución de la explicación de la intención de los estándares, así como también de las reglas para la toma de decisiones, de modo que todas las personas u organizaciones interesadas sepan exactamente qué nivel de cumplimiento con los estándares se necesita para lograr la acreditación. Dependiendo de sus reglas específicas, un programa individual de acreditación puede utilizar varios tipos de decisiones de acreditación o premios para indicar el nivel de rendimiento conforme a estándares de la organización de salud. Por ejemplo, la Joint Commission on Accreditation of Healthcare Organizations (Comisión Conjunta de Acreditación de Organizaciones de Salud), el cuerpo más grande de acreditación para el cuidado de la salud en los Estados Unidos, designa una organización como acreditada con distinción, acreditada con o sin recomendaciones de Tipo I (una forma de recomendación que exige medidas correctivas), condicionalmente acreditada o no acreditada.5 Otros cuerpos de acreditación para el cuidado de la salud pueden conceder la acreditación por un período de tiempo, por ejemplo, de uno a tres años, como una manera de diferenciar entre los distintos rendimientos con estándares de organizaciones acreditadas. Frecuentemente se establece que se necesita alguna medida posterior u oportunidades para el mejoramiento durante el curso de una inspección para la acreditación. La organización de salud recibe un informe escrito detallado que, dependiendo de las políticas del cuerpo de acreditación, puede publicarse o no para el público. Además, normalmente también se da alguna forma de designación, premio o certificado especial a la organización. Se debe considerar, desarrollar e implementar una serie de elementos esenciales para asegurar la eficacia y el sostenibilidad de un programa de acreditación.6 Estos elementos se presentan en la Figura 3-5. Cada uno de estos elementos es intrínseco al éxito del programa de acreditación y, en el último análisis, no debe medirse respecto al número de organizaciones que acredita sino más bien respecto al impacto que tiene en estimular mejorías en el cuidado que reciben el paciente y la comunidad. Los componentes de un sistema de acreditación Primero, es necesario determinar la misión y la filosofía así como la infraestructura y la autoridad para el programa; por ejemplo, ¿será el cuerpo de acreditación una entidad gubernamental o no gubernamental? ¿Quiénes serán las personas clave que tomarán las decisiones? ¿Habrá un comité especial encargado de promulgar estándares y tomar decisiones respecto a la acreditación? La mayoría de los cuerpos de acreditación procuran que los profesionales de salud tengan una función activa en el desarrollo e interpretación de estándares, para asegurar el compromiso profesional con las metas y objetivos del programa de acreditación. Es importante considerar si la acreditación será voluntaria o exigida por la ley y los reglamentos, y si el financiamiento o el reembolso de costos estará vinculado a la acreditación. 20 Figura 3-5 Los componentes de un sistema exitoso de acreditación Misión y filosofía Estándares de rendimiento publicados Infraestructura y autoridad de acreditación Sistema de acreditación para el cuidado de la salud Operaciones en el campo Base de datos de acreditación Sostenibilidad y financiamiento del programa Metodología y reglas para la toma de decisiones Los estándares relevantes y los objetivos medibles son esenciales para lograr el mejoramiento esperado en la calidad del cuidado de la salud. Los estándares de acreditación, a diferencia de los estándares mínimos para la licenciatura diseñados para proteger la seguridad pública, deben fomentar entre las organizaciones de salud el mejoramiento continuo de la calidad, teniendo en cuenta las limitaciones de los recursos. La filosofía que dice “hacer lo mejor con los recursos disponibles”, tiene especial importancia en los países en desarrollo donde las limitaciones de recursos pueden tener un impacto significativo en la capacidad de la organización para lograr óptimo rendimiento. Si los estándares establecidos son muy altos y no realistas, las organizaciones se sentirán desmoralizadas y no motivadas para tratar de cumplirlos; sin embar- 21 go, los mejoramientos en incrementos pueden ser posibles y deben ser recompensados. El Capítulo IV trata en más detalle las consideraciones para el desarrollo, distribución, análisis y revisión de estándares. Un tercer ingrediente esencial en el desarrollo de un programa efectivo de acreditación es la administración de las operaciones en el campo. Esto incluye la supervisión de los inspectores y su capacitación, la consultoría con la organización de salud antes de la inspección, por ejemplo mediante seminarios educativos, y los procesos asociados con llevar a cabo inspecciones locales. Los componentes específicos que deben considerarse con respecto a la administración de las operaciones de campo incluyen lo siguiente: ◆ Selección y capacitación de revisores o inspectores colegas, ◆ Supervisión y educación continua de los inspectores, ◆ Educación y consultoría acerca de los estándares para las organizaciones de salud, ◆ Procesos de pre-inspección: solicitud, programación de horario, notificación y arreglos logísticos (por ejemplo, el viaje del inspector) para inspecciones locales, ◆ Desarrollo de una metodología estandarizada de evaluación para valorar el rendimiento de los estándares, ◆ Inspecciones locales llevadas a cabo a intervalos preestablecidos, ◆ Procesos utilizados por los inspectores para documentar y clasificar sus hallazgos, y ◆ Análisis de los hallazgos del inspector después de la inspección. Es necesario contar con un marco de referencia para la toma de decisiones de acreditación para garantizar que el proceso sea justo, válido y creíble. Esta estructura debería considerar lo siguiente: ◆ Niveles mínimos de rendimiento publicados para lograr la acreditación, ◆ Niveles o tipos de premios de acreditación (por ejemplo, acreditación básica, intermedia o avanzada, o acreditación “excelente”), ◆ Reglas respecto a si será necesario contar con evaluaciones posteriores o medidas correctivas, ◆ Formato y distribución del informe de acreditación, y ◆ Políticas respecto a la publicación de los hallazgos durante el proceso de acreditación. En tanto que el programa de acreditación produzca sus evaluaciones, analice sus hallazgos, tome las decisiones de acreditación y almacene la información, surgirá una base de datos de acreditación. Esta base de datos puede proporcionar datos acumulados útiles que señalarán en qué áreas muchas organizaciones están cumpliendo con los estándares esperados así como identificarán áreas de problemas u oportunidades para el mejoramiento. Por ejemplo, los datos acumulados podrían revelar que la función de administración de farmacia y distribución de drogas 22 es la deficiencia más común en el 60% de los hospitales inspeccionados. Estos datos pueden proporcionar un testimonio poderoso a aquellos que dictan políticas públicas. Tal información puede ser útil para identificar tanto las prioridades para los recursos como las necesidades para educación adicional y ayuda técnica. Además, las organizaciones de salud también tienen una oportunidad de establecer un “punto de referencia” con sus resultados en comparación a aquellos de otras organizaciones semejantes, proporcionando un incentivo para el mejoramiento del rendimiento. Estos datos de referencia pueden ayudar también a informar al público, ayudar en la elección del consumidor y alentar la presión local para mejorar los servicios de salud.7 Finalmente, se debe considerar la interrogante de la sostenibilidad del programa de acreditación, incluyendo la factibilidad financiera para que el programa se convierta en una institución y prospere. El desarrollo inicial del programa puede ser financiado por fundaciones, agencias de gobierno y agencias de donaciones; sin embargo, la mayoría de los programas exitosos eventualmente requieren que las organizaciones de salud que deseen ser acreditadas paguen por los servicios asociados con el logro de este reconocimiento, tal como los costos de la inspección local, de la educación y de las publicaciones. Más allá del valor intrínseco que la organización y sus líderes encuentran al cumplir con los estándares y al mejorar continuamente los servicios de salud, a menudo son las fuerzas de mercado las que agregan el incentivo financiero de mantener la acreditación una vez lograda. Por ejemplo, en los Estados Unidos la acreditación a menudo está vinculada con el reembolso gubernamental, de seguros y otros reembolsos de terceros por medios formales o informales, tal como el reconocimiento de parte de la Health Care Financing Administration (Oficina de Administración de Financiamiento del Cuidado de la Salud) de hospitales acreditados que cumplen con los requisitos para la participación en el programa de Medicare. En los países donde muchas de las organizaciones de salud pertenecen al y son administradas por el gobierno, puede que aquellos que dictan las políticas quieran considerar alguna forma de incentivos financieros o bonos opcionales que recompensen a las organizaciones que logran un nivel alto de rendimiento conforme a estándares. Uno de los puntos fuertes más importantes del enfoque de la acreditación es el apoyo de actividades continuas de mejoramiento por medio de la consultoría y la educación, además de la evaluación, en vez de depender de una metodología punitiva con la inspección. Al prepararse para una inspección para la acreditación, una organización de salud se autoevalúa para determinar si cumple con los estándares así como para identificar las oportunidades para el mejoramiento. La autoevaluación misma puede proporcionar a los administradores y al personal clínico información importante acerca de la organización. Dado que expertos en el cuidado de la salud generalmente desarrollan estándares mediante un proceso de consenso, es más probable que se use un sentido de compromiso. Dado que el fin es que los estándares de acreditación sean óptimos y factibles en vez de mínimos, se pueden revisar y actualizar basado en la introducción de nuevos modelos de servicios (por ejemplo, el cuidado basado en la comunidad), políticas públicas, conceptos de garantía de calidad y mejoramiento, y tecnología para el cuidado de la salud. ¿Puede la acreditación del cuidado de la salud funcionar exitosamente en los países en desarrollo donde a menudo ha existido poco o nada de evaluación externa? ¡La respuesta es un sí rotundo! El Apéndice A describe el nacimiento de un programa de acreditación de hospitales de esta clase en Zambia, un país en desarrollo en el sur de África central, donde la mayoría de los hospitales del país pertenecen al gobierno y, previo a la acreditación, fueron evaluados ex- 23 ternamente en forma no estructurada respecto a la calidad. El Apéndice B incluye un cuadro que compara varios modelos de acreditación tanto en países desarrollados como en aquellos en desarrollo. Se recomienda que los lectores que estén interesados en obtener más información sobre un programa específico de acreditación escriban o llamen a estos cuerpos de acreditación, y/o estudien la información acerca del programa publicada en los sitios web del Internet. Finalmente, se debe señalar una variedad de programas voluntarios que estudian uno o más aspectos de una organización contra un conjunto de estándares o criterios, y que dan a la organización un certificado de “acreditación”. Un ejemplo de un proceso de “acreditación informal” es el certificado del Hospital Amigo del Niño bajo el programa de UNICEF para fomentar la lactancia materna. En la Figura 3-6 aparecen otros ejemplos de programas de acreditación de organizaciones que se dirigen a un servicio o especialización en particular. Figura 3-6 Ejemplos de tipos de programas de acreditación con un foco específico HOSPITALES AMIGOS DEL NIÑO La Iniciativa de Hospitales Amigos del Niño es un proyecto mundial de la Organización Mundial de la Salud y UNICEF. La meta de la iniciativa es reconocer a hospitales y centros de nacimiento que siguen pasos especiales para ofrecer un ambiente óptimo para la lactancia materna. Aproximadamente 14.000 hospitales en el mundo han recibido este prestigioso premio para ganar el premio “Amigo del Niño”. Las organizaciones deben demostrar que han implementado los “diez pasos para la lactancia exitosa”. Hay que seguir tres pasos principales en este proceso. Primero un centro de nacimiento decide trabajar para convertirse en un centro “Amigo del Niño” y compromete con el proceso presentando una solicitud (incluyendo una carta de intención, un honorario anual y un cuestionario completado de autoevaluación) para la iniciativa de hospitales “Amigos del Niño”. Luego, después de recibir el certificado de intención, el centro trabaja para implementar los diez pasos. El equipo de inspectores “Amigo del Niño” entonces lleva a cabo una evaluación local y el Colegio Evaluador Externo hace su evaluación. PROGRAMA “GOLD STAR” EN EGIPTO El Ministerio de Salud y Población Egipcio (MSP) tiene una red de 3.800 establecimientos clínicos. En 1987, el Ministerio empezó un mejoramiento completo de sus servicios e instalaciones de planificación familiar. En 1993, estableció un programa de mejoramiento de la calidad en ciertas clínicas seleccionadas. Este programa enfatiza la capacitación para estandarizar la calidad del cuidado y un enfoque orientado hacia el consumidor, con el fin de mejorar los servicios y elevar la satisfacción de los clientes. Una clínica que gana la calificación “GOLD STAR” (estrella de oro) se encuentra entre las mejores unidades del MSP. Las clínicas se supervisan y evalúan según una lista de revisión completa de 101 indicadores de calidad. Las clínicas se evalúan cada trimestre según los indicadores de calidad. La clínica gana la calificación “GOLD STAR” si logra una calificación con el 100% de satisfacción de los estándares de calidad por dos trimestres consecutivos, y retiene su “GOLD STAR” si mantiene esa calificación en evaluaciones trimestrales posteriores. 24 La certificación Aunque a menudo se usa la certificación intercambiablemente con la acreditación, existe una diferencia importante. La acreditación se aplica sólo a las organizaciones de salud, en tanto que la certificación puede aplicarse también a profesionales individuales, tales como médicos, enfermeros u otros profesionales o trabajadores de salud. La certificación es el proceso mediante el cual una agencia autorizada, generalmente una agencia gubernamental o colegio de certificación de una sociedad profesional, otorga reconocimiento a aquellos profesionales o trabajadores que hayan cumplido con ciertos requisitos preestablecidos. Estos requisitos a menudo incluyen la graduación de un programa aprobado, el desempeño aceptable en un examen o serie de exámenes de calificación y/o el cumplimiento de una cantidad dada de trabajo.8 Figura 3-6 continuá PROQUALI El proyecto PROQUALI es un sistema completo que acredita las unidades de salud reproductiva de los centros de salud comunitarios en el nordeste de Brasil. Este proyecto es una iniciativa de trabajo en colaboración con el Programa de la Universidad Johns Hopkins para la Educación Internacional en Salud Reproductiva (JHPIEGO), el Center for Communication Programs de Johns Hopkins (el Centro para Programas de Comunicación), y los departamentos de salud de los estados de Bahía, Ceara y Brasil. El proyecto integra ayuda y capacitación técnica al nivel del centro de salud en las áreas de habilidades clínicas, información, educación, comunicación y administración. Un total de 61 criterios y listas de revisión interna y externa cubre el suministro de servicios, prevención de infecciones, comunicación interpersonal y consejería, información, educación y comunicación. Los equipos de acreditación del estado visitan las unidades de salud reproductiva de las clínicas participantes cada 6 a 12 meses. Las clínicas que logran una calificación del 100% son acreditadas y pueden desplegar un sello de calidad y se promoverán en las campañas de la comunidad. HOSPITALES Y CLÍNICAS “AMIGOS DE LA MADRE” La Coalición para Mejorar los Servicios de Maternidad (CIMS) es una coalición de personas y organizaciones nacionales preocupadas por el cuidado y el bienestar de las madres, los bebés y las familias. El modelo basado en evidencia se concentra en la prevención y el bienestar como alternativas a exámenes, diagnósticos y programas de tratamiento de alto costo. Uno de los diez pasos es incorporar los diez pasos de la Organización Mundial de la Salud/UNICEF, llamados los “Diez Pasos de la Iniciativa de los Hospitales Amigos del Niño”, para promover la lactancia materna exitosa. Para recibir la designación CIMS de “amigo de la madre”, un hospital, centro de nacimiento o servicio para nacimiento en el hogar tiene que llevar a cabo los principios filosóficos satisfaciendo los diez pasos de cuidado “amigo de la madre”. 25 La certificación de médicos y otros profesionales de salud En muchas especialidades médicas, tales como cirugía, medicina interna o neurología, la certificación la otorga un colegio de especialización profesional a aquellas personas que cumplen con los estrictos requisitos de capacitación avanzada de acuerdo con los estándares educacionales establecidos y los conocimientos y habilidades especializadas que pueden verificarse mediante exámenes exhaustivos. Este mecanismo proporciona un medio para asegurar al público que un médico que declara ser un especialista cuenta verdaderamente con la capacidad confirmada mediante una evaluación profesionalmente aceptada. En colaboración con otras agencias u organizaciones involucradas, los colegios de especialización también pueden participar en el mejoramiento de la calidad de la educación médica elevando los estándares de la educación médica de los alumnos graduados y aprobando las instalaciones médicas para la instrucción de la especialización. Generalmente, los cuerpos directivos de los colegios de especialización están compuestos por especialistas calificados en el campo particular representado por ese colegio, de modo que existe un sistema de autorregulación entre los profesionales expertos. En algunos países, esta designación se puede reconocer también por medio de un reglamento o licenciatura; por ejemplo, una autoridad reguladora puede conceder una licencia para practicar cirugía, en vez o además de la que otorga el colegio de certificación de una sociedad profesional. Así como en el caso de la licenciatura de las personas, el proceso de certificación se beneficia con estándares claros, definiciones precisas y procesos estandarizados. Esto es especialmente cierto cuando la certificación es nueva en un país, o cuando un área nueva de medicina o ejercicio clínico desea establecer un programa de certificación. En los Estados Unidos, todos los colegios de especialización médica han sido aprobados oficialmente por las decisiones tomadas por el American Board of Medical Specialties (ABMS) (Colegio Estadounidense de Especialización Médica) y la American Medical Association (AMA) (Asociación Médica Estadounidense) en un esfuerzo de colaboración de parte de los dos cuerpos para estandarizar los enfoques de los colegios de especialización. Al evaluar los estándares y procedimientos de un colegio de especialización médica nuevo o existente, el comité que vincula ambas organizaciones usa la edición actual de “Essentials for Approval of Examining Boards in Medical Specialties” (Aspectos Esenciales para la Aprobación por los Colegios Examinadores de Especializaciones Médicas), que es un documento que se ha revisado muchas veces desde su primera publicación en 1934. Los colegios nuevos de especialización deben pasar por un proceso riguroso de solicitud y revisión, y demostrar que el establecimiento de un colegio de especialización representa un campo claro y bien definido de la práctica médica, tal como aquel definido por el Colegio Estadounidense de Genética Médica, el miembro más nuevo del ABMS. Para poder ejercer en este campo nuevo, los profesionales deben recibir capacitación adicional por sobre la que se incluye en el programa de capacitación establecido. Una colegio de especialización debe detallar también cómo propone valorar las calificaciones de los profesionales individuales que certificará. El colegio nuevo también debe demostrar que existe una amplia aceptación profesional dentro de la especialización médica y que el establecimiento de un programa de certificación promoverá y mejorará el reconocimiento de un solo estándar en la preparación para el ejercicio de la profesión. 26 Es importante considerar el tema de recertificación cuando se establece esta forma de mecanismo de calidad, dado que el conocimiento y la habilidad continua no pueden asegurarse necesariamente sin algún sistema de comprobación a intervalos periódicos. La mayoría de los colegios médicos de especialización en los EE.UU. exigen por esta razón recertificaciones a intervalos de 7 a 10 años. La recertificación puede estar supeditada al cumplimiento de ciertos requisitos tales como los siguientes: ◆ Experiencia profesional continua, tal como mediante la documentación de un cierto número de horas de ejercicio profesional cada año, ◆ Evaluación de habilidades y pericia, tal como exámenes periódicos de conocimiento o juicio clínico, o de una habilidad específica para hacer procedimientos, ◆ Evaluación del rendimiento, tal como una evaluación de las historias clínicas autenticadas de los casos en un cierto período de tiempo, y/o ◆ Evaluación de los resultados clínicos. La mayoría de los cuerpos de certificación tienen la autoridad para retirar o retener la recertificación si una persona no aprueba los exámenes de recertificación o demuestra deficiencias de mucha importancia en el desempeño profesional. Una limitación de este sistema es que no incluye un estudio de los verdaderos procesos proporcionados por un médico a sus pacientes, ni se consideran específicamente los resultados de los pacientes. Además de las formas establecidas por mucho tiempo para la certificación en especializaciones médicas realizadas por los colegios de especialización médica, en años recientes las organizaciones profesionales han comenzado a evaluar la capacidad de las personas en el contexto de las condiciones y ambiente verdaderos de ejercicio de la persona. Por ejemplo, la AMA introdujo un sistema basado en estándares para la evaluación de médicos particulares llamado el American Medical Accreditation Program o AMAP (Programa de Acreditación Médica Estadounidense). Aunque esta iniciativa usa el término “acreditación”, porque evalúa profesionales médicos individuales en vez de organizaciones de salud, este mecanismo sigue muy de cerca la definición de la certificación utilizada en esta monografía y, por lo tanto, se considera en esta sección. El AMAP es un mecanismo voluntario de evaluación que mide y evalúa a médicos individuales utilizando estándares, criterios y el rendimiento de los colegas en cinco áreas en el ámbito nacional: ◆ Credenciales, inclusive la fuente primaria de información verificada, ◆ Capacidad personal, incluyendo la conducta ética y la participación documentada en la educación médica continuada, y la autoevaluación del rendimiento, ◆ El ambiente del cuidado, incluyendo la evaluación del sitio donde se ejercen las actividades y la revisión de las historias clínicas, ◆ El proceso clínico, incluyendo las medidas estandarizadas de los procesos clave de los pacientes, tales como exámenes de diagnóstico y tratamiento apropiado, y ◆ Los resultados de los pacientes.9 27 El AMAP tiene como fin ser complementario en vez de duplicar la certificación de la especialización médica. Una vez que un médico haya recibido acreditación del AMAP, puede ser reevaluado cada dos años. Una cartera de datos con credenciales verificados se hace disponible para los planes de salud y hospitales en los que el médico participa.10 Además de la certificación para médicos descrita anteriormente, otro ejemplo común de este mecanismo es el reconocimiento que se da a los enfermeros u otros profesionales de salud quienes, debido a la educación especializada adicional, capacitación y habilidades demostradas, tengan la certificación para ejercer en un área de especialización. En algunos casos, tal como el enfermero obstetra certificado, puede que este reconocimiento otorgue al profesional certificado la autorización para ampliar el alcance del ejercicio de su profesión tal como lo definen las leyes y los reglamentos. Otras formas de certificación, tal como el reconocimiento de un enfermero de cuidado crítico certificado, pueden ser deseables principalmente como una cuestión de orgullo y desarrollo profesional. Para los empleadores, el emplear personal certificado en una cierta área de especialización, tal como pediatría, a menudo asegura una base de conocimientos y habilidades demostradas. Muchos hospitales exigen que todo el personal clínico mantenga certificación continua en una habilidad o técnica específica tal como la resucitación cardiopulmonar, porque tal conocimiento se considera importante para asegurar que el personal clínico sea capaz de responder apropiadamente en caso de una emergencia que amenace la vida. La certificación de las organizaciones de salud Tal como con la acreditación, tanto los cuerpos gubernamentales como los no gubernamentales otorgan certificaciones a las organizaciones de salud. A menudo la certificación puede conceder una cierta distinción que promueve la capacidad de la organización o del profesional para ejercer en una cierta área. Por ejemplo, un laboratorio puede ser certificado para hacer ciertos tipos de exámenes diagnósticos que exigen personal especialmente capacitado, equipo, reactivos y procedimientos. Sin esta certificación, puede que el laboratorio no sea reconocido como que tiene las capacidades necesarias y puede que no reciba financiamiento o que no sea legalmente reconocido. Las autoridades gubernamentales y las organizaciones privadas, tales como los proveedores de seguro, los grupos de empleadores o los planes de salud, pueden exigir que una organización de salud cumpla con algún tipo de estándares de certificación para recibir reembolso por servicios de salud. Los estándares de certificación de la ISO y evaluación de la calidad En años recientes, los sectores de salud de algunos países europeos han expresado un interés en incorporar los estándares de certificación de la ISO 9000 en sus programas externos de evaluación de la calidad. La misión de la ISO es promover el desarrollo de la estandarización y actividades relacionadas en el mundo, con la idea de facilitar el intercambio internacional de bienes y servicios. La ISO misma no es un cuerpo de auditoría ni de certificación de sistemas de 28 calidad, ni confirma específicamente tales actividades realizadas por otras entidades. La ISO actualmente desarrolla estándares internacionales para industrias manufactureras y de servicio, pero no opera ningún sistema para evaluar su cumplimiento.11 Sin embargo, los cuerpos de acreditación y de registro, u otras entidades externas de evaluación, están considerando cada vez mas la relación de la serie de estándares ISO 9000 con otras formas de estándares de calidad en el cuidado de la salud. Los estándares ISO 9000 se concentran en la conservación de un sistema de administración de la calidad para cada producto o servicio de modo tal que cada producto cumpla con las expectativas definidas. Sin embargo, estos estándares no tratan el tema de cuáles deben ser las especificaciones para producir un servicio o producto de alta calidad. Los estándares ISO 9000 se clasifican en 20 categorías, que tratan con áreas tales como la responsabilidad de la administración, el sistema de calidad, las auditorías internas de calidad y el control del proceso. La Figura 3-7 muestra unos cuantos puntos clave en la comprensión de los estándares ISO y su aplicación a la certificación o acreditación de las organizaciones de salud. Figura 3-7 Los conceptos clave en la comprensión de los estándares ISO 9000 y el cuidado de la salud13 ◆ ISO significa International Organization for Standardization (Organización Internacional para la Estandarización), una federación mundial de cuerpos nacionales de estándares de más de 90 países. ◆ La serie de estándares ISO 9000 en general sirven para las industrias y se concentran en la evaluación de procesos, comparándolos con las especificaciones de diseño. La ISO desarrolló originalmente los estándares industriales para facilitar la coordinación y unificación de los estándares internacionales. ◆ A diferencia de los estándares de acreditación, los estándares ISO no incorporan los conceptos de mejoramiento continuo ni la evaluación de los resultados de los pacientes. ◆ Los estándares primarios de la ISO tratan con productos fabricados y órdenes básicas fijas para sistemas de calidad, cualquiera sea el producto (electrónica) o servicio (banca). ◆ La ISO como organización no acredita, certifica, ni registra una organización como que cumple con sus estándares; sin embargo, otros auditores o evaluadores externos pueden usar los estándares ISO en sus estudios independientes para la certificación. ◆ Puede ser útil considerar el enfoque de los estándares ISO 9000 al diseñar sistemas de control de calidad para ciertos servicios de “producción” para el cuidado de la salud, tales como laboratorio, radiología y servicios alimenticios. 29 Los estándares ISO son generales para las industrias y se concentran en la capacidad en vez de los resultados, y más en la calidad y la conformidad del proceso que en el resultado. Como se destaca en un trabajo formal de opinión, apoyado por el consejo ejecutivo de la International Society for Quality on Health Care o ISQua (Sociedad Internacional para la Calidad en la Atención de Salud), en su reunión de 1996, algunos estándares ISO, tales como aquellos relacionados con la “identificación y ubicación del producto”, pueden aplicarse fácilmente a áreas de hospital tales como servicios de laboratorio y radiología. Aunque estos estándares pueden tener estrecha aplicación en un área definida, tal como el laboratorio, requieren alguna interpretación creativa para demostrar su aplicabilidad al cuidado del paciente o los resultados de los pacientes. Sin embargo, el trabajo de opinión de la ISQua identificó oportunidades para una convergencia entre los programas de acreditación existentes o emergentes y los estándares ISO. La ISQua también recalcó la necesidad de una estructura internacional de núcleo para fomentar el Tools desarrollo de estándares de cuidadoAnalytical de la salud que sean sensibles a las expectativas de los pacientes, al ejercicio basado en la evidencia y a los resultados clínicos, y que use el lenguaje común (por ejemplo, que diferencie la acreditación de la certificación).12 Resumen Dependiendo de las necesidades específicas de un país o jurisdicción (por ejemplo, un estado o provincia), los sistemas de acreditación, certificación y licenciatura pueden proporcionar información valiosa acerca de la capacidad, calidad, y seguridad de las organizaciones y de los profesionales de salud. El utilizar estas evaluaciones objetivas externas en comparación con los estándares preestablecidos, ya sea independientemente o en conjunto, puede reforzar sumamente el suministro de cuidado o servicios de salud de calidad. 30 IV. Un enfoque para la evaluación de la calidad basado en un sistema de vigilanica con indicadores La evaluación de la calidad basada en indicadores Un indicador se puede definir como una medida que se usa a través del tiempo para determinar el rendimiento de las funciones o procesos. Se puede usar para valorar la adherencia a un estándar o el logro de metas de calidad. Es un valor cuantificable que puede usarse para evaluar el rendimiento a través del tiempo por medio de análisis trimestrales de datos acumulados, en vez de sólo ser una evaluación periódica en un “momento dado”, tal como la evaluación basada en estándares en una inspección semestral para la acreditación. En vez de una declaración general tal como “los pacientes están satisfechos”, un indicador da una medida específica y cuantificable de esta expectativa, tal como “el 75% de los pacientes investigados en el último trimestre expresaron satisfacción con los servicios recibidos”. La vigilancia con indicadores a menudo proporciona un complemento valioso a la evaluación basada en estándares, dado que los indicadores a menudo se concentran en unas pocas estructuras, procesos o resultados clave que representan un cuadro general de la calidad de la organización. Por ejemplo, el control de las tasas de inmunización para niños de un año de edad de un centro de salud podría proporcionar información útil acerca de cuán bien el personal del centro evalúa y maneja clínicamente a los niños. Los indicadores a menudo se expresan como una tasa o una proporción, lo cual aumenta su utilidad en la medición de las tendencias a través del tiempo a la vez de proporcionar datos relativos entre tipos de organizaciones semejantes. Ejemplos comunes de indicadores utilizados en lugares de cuidado de la salud son tasas de mortalidad materna, tasas de infecciones adquiridas en el hospital, tasas de inmunización, medidas de satisfacción de los pacientes y tasas de complicaciones quirúrgicas. Al establecer estos tipos de indicadores, es importante comenzar con una definición clara de los términos y del numerador y denominador que se utilizarán. Se puede encontrar un ejemplo al establecer un indicador para controlar las infecciones de heridas post-quirúrgicas. El numerador se puede definir como el número de pacientes quirúrgicos con heridas quirúrgicas limpias que desarrollan una infección en la herida durante su estadía en el hospital y el denominador se puede definir como el número de pacientes que reciben un procedimiento quirúrgico limpio dentro de un período preestablecido para la recolección de datos (por ejemplo, mensual o trimestralmente). La definición de infección es menos clara. Por ejemplo, ¿será necesario obtener un cultivo positivo como evidencia de una infección en la herida? Si el médico receta terapia con antibióticos basado en un drenaje purulento y enrojecimiento en el lugar de la herida pero no se obtiene un cultivo, ¿se puede suponer que esto es una infección para los propósitos de los informes? ¿Quién tomará esa decisión y de dónde se obtendrán los datos? Otro tipo de indicador es aquel que se basa en acontecimientos de centinela o resultados adversos. Aunque se pueda formular a veces como una tasa también (por ejemplo, el número de errores de medicamentos comparado con el número de medicamentos administrados), porque se espera que ocurran con poca frecuencia, se evalúa generalmente siguiendo sencillamente las ocurrencias dentro un período de información preestablecido. Entre los ejemplos de acontecimientos de centinela o resultados adversos podemos incluir lo siguiente: 31 ◆ Reacciones adversas a las drogas, ◆ Errores recetando, distribuyendo o administrando medicamentos, ◆ Errores en el manejo de los pacientes, tal como la administración incorrecta de un tratamiento o un procedimiento que resulta en daño al paciente, ◆ El paciente se cae, ◆ Punciones de aguja y otras heridas del personal, ◆ Lapsos en la seguridad, teniendo como resultado el rapto de un niño, y ◆ La muerte inesperada de un paciente. Las características de un buen indicador se presentan en la Figura 4-1. Figura 4-1 Las características de un “buen” indicador ◆ Válido ◆ Confiable ◆ Se relaciona con estructuras, procesos o resultados clave de los pacientes o de la organización ◆ Medible ◆ Objetivo ◆ Puede ajustarse según el riesgo o la severidad ◆ Puede ser abstraído de las fuentes disponibles de datos (por ejemplo, historias clínicas, entrevistas con los pacientes, datos acumulados acerca de la garantía de calidad, sistemas de administración de información de salud) La aplicación de un sistema de vigilancia con indicadores Un sistema de indicadores puede ser útil para controlar las estructuras, los procesos y los resultados a un nivel organizativo individual así como a un nivel comunitario, regional o nacional. Si los indicadores escogidos cumplen con los requisitos de un “buen” indicador, tal como se ha descrito en la Figura 4-1, se percibirán como que proporcionan información útil acerca de los aportes o estructuras de un sistema de salud, así como de sus procesos y resultados. Debido a 32 que la recaudación de información de indicadores y el mantenimiento de una base de datos puede demorarse mucho tiempo y exigir mano de obra, es esencial que los indicadores escogidos reflejen verdaderamente lo que es más importante controlar. Muchos indicadores en el conjunto de datos agobiarán a los profesionales, y la calidad de la recaudación de datos probablemente sufrirá. Por ejemplo, en vez de desarrollar un indicador para medir cada función o estándar de la organización, podría ser útil escoger inicialmente cuatro a seis indicadores que tienen un consenso respecto a su importancia y validez. Es más útil a la larga contar con datos completos y exactos en unos pocos aspectos clave, es decir las “señales vitales” de la organización, en vez de tener docenas de indicadores para los cuales la carga de la recaudación de datos y su análisis simplemente supera los beneficios. La vigilancia con indicadores de resultado La medición del rendimiento o la evaluación de resultados es una forma emergente de la evaluación de la calidad que ha encontrado apoyo creciente en la última década. A medida que los temas relacionados con la calidad del cuidado logran el interés y escrutinio públicos, se ha desarrollado una demanda consecuente por información acerca de resultados y objetivos comparables. Existen por lo menos dos limitaciones de importancia a los enfoques de la evaluación externa de la calidad ya descritos mediante la acreditación, certificación, licenciatura y credenciales. Una es que se concentran generalmente más en la evaluación de estructuras (por ejemplo, personal clínico adecuado, seguridad del edificio, políticas y procedimientos) y procesos (por ejemplo, control de infecciones, evaluación del paciente) en vez de en los resultados verdaderos de los pacientes o la salud. Al mismo tiempo que las estructuras y los procesos bien diseñados son los elementos críticos en cualquier sistema de calidad, lo que es más importante finalmente es el efecto que tienen en el mejoramiento del cuidado del paciente o de la comunidad como un todo. En segundo lugar, la evaluación local durante una inspección para la acreditación o licenciatura también puede percibirse como que corresponde sólo a un “momento dado” de la organización en el día de la inspección. Una inspección de acreditación, certificación o licenciatura buena y completa debe ofrecer datos creíbles para ayudar a llegar a conclusiones acerca de la calidad y capacidad generales de una organización y, al mismo tiempo, estos “momentos dados” cada dos o tres años no son un sustituto para la vigilancia continua de indicadores clave de calidad y resultados. Por ejemplo, los estándares de la acreditación deben tratar con el tema de si la organización tiene un mecanismo o proceso que sirve para evaluar la satisfacción del paciente, pero la evaluación de la existencia de este proceso no responde por sí misma a las siguientes preguntas: ¿Están satisfechos los pacientes? ¿Cómo se compara el nivel de satisfacción de la muestra de los pacientes entrevistados durante la inspección para la acreditación con la vigilancia propia de la organización de los resultados de esta medida respecto a los pacientes del año pasado? La evaluación de los resultados, mediante bases de datos centralizadas que almacenan información acerca de medidas clave de rendimiento o indicadores, puede ser una fuente valiosa de información de calidad para una organización individual de salud o para el sector de salud de todo un país. Estos datos acumulados pueden ser beneficiosos para propósitos de planificación así como para la vigilancia continua para el mejoramiento continuo. Por ejemplo, a un nivel de una organización individual, los datos de los resultados podrían revelar que existe un número 33 inaceptable de errores graves de medicamentos cuyo origen puede identificarse como la capacitación inadecuada de enfermeros, la administración incorrecta de medicamentos o la distribución incorrecta en la farmacia debido a recetas mal escritas. Esta información puede ayudar a la organización a investigar con mayor profundidad las razones del origen del problema de modo que se puedan establecer los mejoramientos necesarios. A un nivel nacional, la evaluación de resultados puede proporcionar una “tarjeta de calificaciones” completa sobre al menos ciertos aspectos clave de la salud del país, tales como la mortalidad materna en el hospital, la satisfacción del paciente o la cantidad de errores en el suministro de servicios de salud (por ejemplo, errores en los medicamentos o errores significativos en el juicio clínico que producen daño al paciente). Los beneficios de tal sistema son bastante claros, a pesar de que existen desafíos graves. La Figura 4-2 presenta algunas interrogantes que un sistema o ministerio de salud podría considerar al establecer una base de datos nacional de resultados del sector de la salud. Además de estas preocupaciones potenciales, una evaluación estandarizada de los resultados generalmente está limitada por el número de indicadores de resultado que sea razonable considerar debido a la falta de datos y la carga potencial de recoger y analizar los datos. Además, a pesar de que los datos acerca de la tasa de heridas de cesárea infectadas sería una medida excelente del rendimiento de los procesos de control de infecciones en el área de obstetricia del hospital, no dice nada sobre si el hospital tiene un proceso eficaz y seguro para eliminar los desechos peligrosos, un proceso donde puede ser necesario aplicar estándares de calidad. Los sistemas de evaluación combinados de estándares e indicadores El uso de estándares e indicadores en la evaluación de la calidad no son enfoques mutuamente excluyentes; de hecho, su combinación maximiza las ventajas y beneficios de cada uno para proporcionar un cuadro más completo de todo el rendimiento de una organización o sistema nacional entero. Dado que los indicadores a menudo se basan en estándares, es natural integrar los dos. Se puede ver un ejemplo en la manera en que una organización de salud maneja emergencias obstétricas. Los estándares que tratan este aspecto del cuidado del paciente pueden ser amplios estándares de la organización relacionados con la evaluación del paciente y el personal calificado, o pueden incluir políticas clínicas verdaderas y procedimientos o pautas clínicas para el manejo de condiciones específicas, tal como desprendimiento de la placenta o pre-eclampsia. Un indicador relacionado puede tratar la tasa de mortalidad materna general o el número de muertes obstétricas evitables, comparado con todos los casos de mortalidad materna. Tanto los estándares como los indicadores en este ejemplo ayudan a guiar la práctica, promover el cuidado seguro y eficaz del paciente y proporcionar información valiosa que puede usarse para mejorar el rendimiento de la organización y los resultados clínicos de los pacientes a quienes sirve. 34 Figura 4-2 Las preguntas que deben considerarse al establecer un sistema de evaluación usando indicadores de resultado ◆ ¿Qué resultados de salud o calidad se medirán? ◆ ¿Cuál es la relación entre las medidas de resultados seleccionadas y los estándares establecidos? ◆ ¿Cómo se asegurará la validez y confiabilidad de los datos? ◆ ¿Cómo se recaudarán los datos (por ejemplo, abstracción de las historias clínicas, observación)? ◆ ¿Quién recaudará los datos en cada organización de salud? ¿A qué intervalos de tiempo? ◆ ¿Cómo se transferirán los datos individuales a la base de datos central? ◆ ¿Cuáles son las necesidades especiales de tecnología que deben considerarse para establecer una base de datos de resultados? ◆ ¿Se debe hacer un ajuste por el riesgo o la severidad para ciertos resultados (por ejemplo, basado en la demografía de los pacientes, la severidad de la enfermedad, comorbosidades)? ◆ ¿Qué desconciertos potenciales de los datos es necesario considerar? ◆ ¿Cómo se utilizarán los datos para establecer puntos de referencia y para identificar las “mejores prácticas”? ◆ ¿Estarán los datos de los resultados disponibles para el público? ◆ ¿Necesitará el público más educación e información para interpretar correctamente los datos? 35 V. Decidiendo acerca de un enfoque para la evaluación de la calidad Introducción Los diversos enfoques para la evaluación de la calidad y el mejoramiento del sector de salud, es decir la licenciatura, la acreditación, la certificación (incluyendo el proceso de revisión de credenciales) y la medición de indicadores, ofrecen a los ministerios de salud y a aquellas personas clave que crean políticas varias alternativas para considerar. Estas alternativas pueden llevar a un enfoque específico para un país o incluso a un enfoque regional. Existen numerosos y desafiantes factores que deben considerarse al valorar el ambiente y escoger un cierto enfoque para la evaluación de la calidad. La necesidad imperiosa y creciente de conseguir calidad en los servicios de salud ofrece muchas oportunidades para compartir información y enfoques entre países. En este capítulo, se tratan de varios enfoques secuenciales posibles relacionados con el análisis y la toma de decisiones, incluyendo lo siguiente: ◆ Evaluación de las necesidades, ◆ Análisis de situación, ◆ Análisis de la brecha, ◆ Análisis de decisiones, y ◆ Diseño y pruebas piloto para un nuevo sistema mejorado de la evaluación de la calidad. La evaluación de las necesidades Uno de los primeros pasos que se debe tomar para seleccionar un enfoque de evaluación externa de la calidad es llevar a cabo una evaluación de las necesidades en el ámbito nacional o regional, dependiendo en gran medida de la información proporcionada por las personas clave interesadas en los servicios ofrecidos por el sistema de salud. La evaluación de necesidades podría incluir la consideración de los objetivos principales de un sistema de evaluación de la calidad, tal como protección de la salud y protección del público, fomentando un ambiente para el mejoramiento continuo, o el desarrollo de un sistema para supervisar la competencia de los profesionales de salud. Una vez que se ha desarrollado una lista completa de las necesidades relacionadas a la evaluación de la calidad, deben priorizarse las necesidades para informar el proceso de la toma de decisiones. La evaluación de las necesidades debe comenzar con la identificación de las principales personas interesadas en el sistema de servicios para el cuidado de la salud, y luego se deben solicitar sus perspectivas sobre qué es lo que más se necesita en el sistema. Las personas interesadas podrían incluir el Ministro de Salud, funcionarios de gobierno de alto nivel, entidades reguladoras, tal como el colegio médico, sociedades profesionales, tal como una asociación nacional de directores de hospitales, una asociación médica o una asociación regional de enfer- 36 meros, grupos defensores del consumidor, los pagadores, tales como las compañías de seguro, los directores de beneficios de empresas privadas o los planes de la salud, y la comunidad en general. Cada persona interesada tendrá necesidades únicas en cuanto a su perspectiva. Una compañía de seguros o los proveedores de cuidado administrado pueden estar interesados particularmente en tener un sistema de evaluación de la calidad que enfatice los mejoramientos y las bases de datos comparativas con respecto a los resultados de la salud así como a la eficacia general en función de los costos, mientras que las necesidades del consumidor o la comunidad en general pueden concentrarse más en garantías básicas de seguridad y acceso de parte del público. Si se llevan a cabo grupos de estudio o talleres o alguna forma de inspección con muchos tipos de personas que están interesadas, será más fácil identificar estas necesidades y los objetivos, que luego podrán agruparse y priorizarse para mayor análisis. El análisis de situación Este paso en el proceso de la toma de decisiones tiene en cuenta lo que está ocurriendo actualmente en el país o la región con respecto a la evaluación externa de la calidad. Por ejemplo, ¿existe un sistema de licenciatura para las organizaciones de salud y para los diversos profesionales y, de existir, cuál es su alcance y estructura? Uno quizás puede comenzar haciendo una lista de los tipos de organizaciones de salud o proveedores que en la actualidad operan dentro del país, tal como hospitales, centros de atención primarias de salud, farmacias, consultas médicas o clínicas y laboratorios, y entonces determinar si existen leyes y reglamentos que rigen su operación. Un componente del análisis de situación puede ser una “averiguación de apreciación” para determinar lo que en la actualidad funciona bien y cómo podría establecerse capacidad adicional en estas áreas. Si tales leyes y reglamentos existen para cierta categoría de proveedor, ¿están actualizados y se están obedeciendo? ¿Qué sistema existe para garantizar que un proveedor cumpla con ciertos requisitos y cuán efectivo es el sistema? Por ejemplo, uno podría descubrir que existen reglamentos para la protección contra la radiación que rigen la forma en que se proporcionan los servicios de radiología en un hospital o el centro de atención primaria, pero que no existe un sistema regular de evaluación para valorar su implementación apropiada. En un ejemplo relacionado, el análisis de situación podría revelar que la mayoría de los servicios de radiología para el diagnóstico son proporcionados por personas sin licencia que no reciben ninguna capacitación formal o estandarizada, un hallazgo que se debe considerar una “brecha” en el próximo paso del proceso para la toma de decisiones. En algunos casos puede ser apropiado llevar a cabo un análisis de situación antes de la evaluación de las necesidades. Esto se puede hacer cuando las personas interesadas no se conocen ni se pueden identificar exactamente. En tal caso, la evaluación de las necesidades, el análisis de la brecha y el análisis de decisión podrían hacerse durante un solo taller para ahorrar tiempo. La Figura 5-1 proporciona ejemplos de los tipos de preguntas que aquellas personas clave que toman las decisiones deben considerar al llevar a cabo un análisis de situación de la vigilancia y evaluación actual de la calidad de un país o región. Tal análisis ayudará a asegurar que no se excluya ninguna área de importancia y a evitar la duplicación o el trabajo repetido en el rediseño del sistema actual. 37 Figura 5-1 Las preguntas que deben considerarse al llevar a cabo un análisis de situación Las siguientes preguntas pueden proporcionar una estructura útil de autoevaluación de un sistema de salud o de una organización individual de salud al llevar a cabo un análisis de situación respecto a los mecanismos de vigilancia y evaluación de la calidad: 38 ◆ ¿Cuál es el enfoque histórico respecto a la regulación y evaluación del sector de la salud para las organizaciones y los profesionales de salud? ◆ ¿Cuáles son los factores sociales actuales (por ejemplo, financiamiento, iniciativas de reforma de la salud) que impactan la calidad general del sector de la salud e influencian las necesidades de un sistema de evaluación? ◆ ¿Qué infraestructuras (por ejemplo, agencias reguladoras, cuerpos de acreditación, sociedades profesionales) existen para aplicar un sistema externo de evaluación de la calidad? ¿Cuáles son las que funcionan bien? ◆ ¿Cuál es el alcance de las actividades actuales de la evaluación de la calidad (por ejemplo, hospitales, clínicas, sistemas de atención con base en la comunidad, médicos, enfermeros, farmacéuticos, parteras tradicionales)? ◆ ¿Qué leyes, reglamentos o estándares de rendimiento existen? ¿Están actualizados y son pertinentes? ¿Están ampliamente difundidas? ¿Se implementan en forma constante? ◆ ¿Cuán efectivo es el sistema actual para alcanzar los objetivos establecidos? ¿Cuáles son sus resultados? ◆ ¿Cuáles son los costos de implementar el sistema actual de evaluación de la calidad? ◆ ¿Existe ya una base de datos de medidas de rendimiento en el sector de la salud? Si la hay, ¿cuán válidas y seguras son las medidas que incluye? El análisis de la brecha Este paso en el proceso de la toma de decisiones compara las necesidades de las principales personas interesadas identificadas en el primer paso en el análisis de situación para determinar dónde existen brechas a través del sistema que no se están tratando adecuadamente. En otras palabras, examina las necesidades prioritarias restantes basado en lo que entendemos acerca de nuestro sistema existente de evaluación de la calidad. Podría ser útil desarrollar algunos criterios para valorar la importancia o el riesgo de las brechas identificadas al llevar a cabo este análisis. Entre los criterios de muestra se podría incluir lo siguiente: ◆ El riesgo o daño potencial para los pacientes y la comunidad, ◆ El impacto respecto al tamaño y número de las organizaciones o individuos donde existe la brecha, ◆ Las implicancias respecto a los recursos para tratar la brecha identificada, y ◆ El impacto general esperado al mejorar la calidad. Al llevar a cabo un análisis de la brecha, un grupo de personas interesadas podría identificar una necesidad de un mecanismo para la evaluación de la calidad que sería útil considerar más tarde, pero que no es visto como una prioridad inmediata. Los médicos en un área de especialización pequeña y emergente, tal como la genética humana, podrían identificar como una brecha el hecho de que no exista ningún programa definido de certificación para esta especialización. Sin embargo, otras personas interesadas pueden estimar esa brecha como algo de baja prioridad dado que existen otras consideraciones nacionales urgentes, tal como insuficiencias en el sistema actual para relicenciar a los enfermeros, el grupo más grande de profesionales de salud. El análisis de la brecha deberá ayudar a aquellos que toman las decisiones a priorizar las necesidades para desarrollar posibles soluciones. El análisis de las decisiones El próximo paso en el proceso sistemático de resolución de problemas es analizar soluciones potenciales en respuesta a las brechas y necesidades identificadas. En este paso, una estrategia útil para rediseñar el sistema actual o desarrollar un sistema nuevo es idear todas las soluciones y enfoques posibles. Las personas clave que toman las decisiones también encontrarán que es útil usar “puntos de referencia” o comparar sistemas actuales de evaluación de la calidad que se usan efectivamente en otras regiones o países, y adaptar estos enfoques a las necesidades locales cuando sea posible. Algunas regiones que tienen problemas y necesidades semejantes podrían quizás trabajar en colaboración para desarrollar un mecanismo de evaluación de la calidad, tal como un sistema recíproco de licenciatura que permita a los profesionales de los estados, provincias o países cercanos ejercer cuando se trasladan entre estas jurisdicciones. La información para propósitos de los puntos de referencia podría incluir grandes cuerpos nacionales o internacionales tales como la Organización Mundial de la Salud, la International Society for Quality Assurance (ISQua) (Sociedad Internacional para la Calidad en la Atención 39 de Salud), sociedades profesionales nacionales o internacionales, tal como la Sociedad Internacional de Cirujanos de Pecho, o federaciones, tal como la Organización Internacional para la Estandarización (ISO) y la Federation of State Medical Boards (Federación de Colegios Médicos Estatales) con sede en los EE.UU. El Apéndice B proporciona una comparación de los programas nacionales, tanto existentes como emergentes, de acreditación del cuidado de la salud, identificando las principales características de los diversos sistemas. En 1999, la Joint International Commission on Accreditation (Comisión Conjunta Internacional de Acreditación), una sucursal de la Joint Commission on Accreditation of Healthcare Organizations (Comisión Conjunta de Acreditación de Organizaciones de Salud) en los EE.UU., desarrolló y publicó un conjunto de estándares internacionales de acreditación que sirven como núcleo y que pueden adaptarse para el uso en un país individual. Al idear los enfoques posibles para diseñar o rediseñar un sistema para la evaluación de la calidad, deben considerarse cuidadosamente las implicaciones respecto a recursos y la sostenibilidad a largo plazo. Por ejemplo, aquellas personas implicadas deben decidir si la sistema de licenciatura será sostenido con los honorarios de las personas u organizaciones bajo su jurisdicción, o si se necesitarán fondos suplementarios del gobierno para lograr los objetivos establecidos. Un obstáculo claro que se debe evitar es diseñar un sistema que exista sólo en teoría, tal como reglamentos de protección contra la radiación que nunca se evalúan en una consulta real de radiología. Muchas preguntas respecto a la administración y la sostenibilidad a largo plazo se han tratado en otras partes en esta monografía, pero es útil volver a considerarlas aquí. Por ejemplo, al diseñar un sistema para la certificación de enfermeros obstetras, ¿cuáles son los factores que tienen que incluirse para garantizar que la competencia de los enfermeros certificados se vuelva a evaluar para verificar la competencia actual a intervalos periódicos? Si se diseña un sistema nuevo para licenciar los centros de atención primarias, ¿cuántos revisores o inspectores se necesitarán para llevar a cabo las inspecciones para la licenciatura para todos los centros implicados? ¿Quién capacitará y supervisará a estos inspectores? ¿Qué tipo de infraestructura se requerirá? El diseño o rediseño de un sistema para la evaluación de la calidad Una vez que las soluciones posibles se identifican, y se establecen las prioridades en el proceso del análisis de decisiones, el paso final implica la planificación y pruebas para la implementación. En el primer paso se consideran cuidadosamente los cambios en el sistema actual o estrategias totalmente nuevas, de modo que su implementación logre la eficacia máxima. Por ejemplo, si se usa el ejemplo de diseñar un programa de certificación para trabajadores de atención primaria dedicados a los primeros auxilios, tal como manejar mordeduras de serpiente o traumas de la cabeza, uno podría comenzar por considerar todos los componentes del sistema nuevo. Estos componentes pueden incluir lo siguiente: pre-examinar para entender las habilidades y conocimientos básicos del trabajador, recaudar datos acerca de los tipos más comunes de emergencias recibidas en un centro de atención primaria, diseñar un programa de capacitación para trabajadores de salud en el cuidado básico de emergencia, y desarrollar un mecanismo para examinar 40 y determinar la competencia de los trabajadores para otorgarles certificación. Cada uno de estos pasos tendrá varios pasos y procesos más detallados que necesitarán desarrollarse. Una estrategia o plan escrito, que incluya períodos de tiempo y responsabilidades asignadas, puede ser extremadamente beneficioso para mantener el diseño o el rediseño de forma adecuada. En la próxima etapa, los planes pueden pasar por pruebas piloto en un grupo pequeño o por un período de tiempo limitado. Por ejemplo, puede que el programa de certificación para el cuidado de emergencia se pruebe en un grupo de 20 miembros del personal de los centros de atención primarias de salud en un distrito o provincia. Esta etapa permite el refinamiento adicional antes de que se implemente un sistema nuevo de certificación en el ámbito nacional o regional. Otro ejemplo de una prueba piloto podría incluir la diseminación de estándares o reglamentos recientemente desarrollados por un período de tiempo para recibir comentarios del público, seguido por pruebas de los estándares usando una evaluación externa de una muestra de organizaciones de salud. Luego de un análisis cuidadoso de los resultados, el sistema nuevo o revisado tendrá una mayor oportunidad de tener éxito cuando se implemente en un grupo más grande. Los hallazgos de las pruebas piloto luego se pueden analizar detenidamente usando algunos criterios preestablecidos y refinamientos hechos en los planes existentes. Un estudio del programa nuevo de certificación para el cuidado de emergencia podría incluir el análisis y comparación de la capacidad de los trabajadores antes y después de la capacitación. Tal comparación podría identificar las brechas en la capacitación que tienen que tratarse antes de que el programa de certificación pueda implementarse en una escala amplia, tal como una necesidad de contenido adicional para manejar emergencias obstétricas. Otros criterios de estudio podrían incluir la satisfacción de los participantes con el programa de capacitación y recomendaciones para mejoras, o una evaluación de la eficacia en función de los costos de lanzar tal programa de certificación. Un análisis cuidadoso de los resultados de las pruebas piloto en esta etapa generalmente identifica oportunidades adicionales para el refinamiento o el diseño. Cuando se lance el nuevo sistema o el sistema rediseñado, tendrá incorporado cualquier recomendación de la etapa de la prueba piloto. El programa de certificación para el cuidado de emergencia para trabajadores de la atención primaria de la salud ahora está listo para aplicarse completamente en una escala sostenida mayor. Un componente importante que debe incorporarse en esta fase es algún mecanismo para supervisar y evaluar la eficacia y el costo del sistema nuevo de manera continua, de modo que se puedan hacer los refinamientos necesarios. La implementación del sistema nuevo, tal como un programa nacional de acreditación de hospitales, puede incluir un mecanismo incorporado para la revisión periódica de estándares y revisiones a intervalos de dos a tres años. Un mecanismo planificado de revisión y evaluación ayudará a que el programa nuevo de acreditación refleje los estándares más modernos y a que permanezca sensible a las necesidades de las personas interesadas. 41 Resumen El implementar uno o más mecanismos externos de evaluación de la calidad en el ámbito nacional o regional, requiere planificación significativa, apoyo de parte de las personas interesadas, asignación de recursos, infraestructura y apoyo legal, y la medición constante de su eficacia. El análisis cuidadoso de los modelos y sistemas existentes de evaluación de la calidad, tanto internamente en un país como en comparación con las “mejores prácticas” en otras partes, junto con una estrategia de implementación planificada y seria, pueden ayudar a asegurar que el producto final alcance sus objetivos expresados para mejorar la calidad en todo el sistema de salud. 42 ◆ ◆ ◆ Apéndice A Evaluación de la calidad en un país en desarrollo Desarrollo e implementación del sistema de acreditación de hospitales en Zambia A–1 A–2 Introducción Zambia, un país en desarrollo de 9 millones de habitantes ubicado al sur de África central, inició una reforma importante de su sector de la salud a mediados de la década de los 90, teniendo como resultado una reestructuración de las estructuras y funciones de planificación, financiamiento, vigilancia, y evaluación del sector de la salud. Los esfuerzos iniciales de reforma se concentraron principalmente en mejorar el acceso y los servicios del cuidado clínico en los centros de atención primarias en distritos de salud a través del país, con énfasis especial en el manejo de enfermedades infantiles, el cuidado preventivo, tal como inmunizaciones, el mejoramiento de la atención materno y infantil, la prevención del VIH/SIDA, y el tratamiento de enfermedades endémicas tales como tuberculosis y malaria. Como parte de este esfuerzo de reforma, y bajo el patrocinio del Proyecto de Garantía de Calidad de la Agencia de los EE.UU. para el Desarrollo Internacional, Zambia instituyó una iniciativa en todo el país para introducir los conceptos del mejoramiento de la calidad en los servicios de atención primaria de salud para mejorar la eficiencia, eficacia y acceso al cuidado de la salud. La capacitación y el apoyo constante en el terreno proporcionados por el proyecto ayudaron a colocar una estructura conceptual importante para aplicar los principios de calidad y estandarización en los servicios de salud que podrían ampliarse en una escala mayor. La aplicación de los principios de la garantía de calidad a los estándares y el rendimiento de los hospitales A pesar de que las mejoras de la atención primaria de la salud siguen siendo una prioridad, el alcance de las actividades para la garantía de calidad en Zambia se ampliaron para incluir también la evaluación y estandarización del sistema de hospitales. Dado que no existían ni estándares ni reglamentos para el rendimiento o la evaluación de aproximadamente 80 hospitales que había en Zambia, salvo una inspección para la licenciatura de tres hospitales privados, los líderes de salud de Zambia identificaron como prioridad el desarrollo de un mecanismo para evaluar los hospitales y fomentar el mejoramiento continuo de sus sistemas y procesos. El desarrollo de estándares para hospitales y de un programa de acreditación de hospitales se inició en 1997, uno de los primeros de su clase que se intentó implementar en un país en desarrollo. Para facilitar el desarrollo de estándares y el diseño del programa de acreditación, el primer paso que se tomó fue la formación de un grupo consultor conocido como el Zambia Health Accreditation Council (ZHAC) (Concilio de Acreditación de la Salud de Zambia). Este grupo representó a asociaciones profesionales multidisciplinarias y de conocimientos especiales en Zambia, e incluyó a médicos, funcionarios clínicos, enfermeros y trabajadores dentales, de farmacia, de laboratorio y de radiología, y representantes de la comunidad. La declaración de la visión formulada por el ZHAC en su inicio se presenta en la Figura A-1. El grupo desempeñó un papel consultor para el Ministerio de Salud y el Consejo Central de Salud de Zambia en el desarrollo de estándares de acreditación, un proceso de inspección de hospitales y políticas y procedimientos de acreditación. A–3 Figura A-1 La declaración de la visión del Concilio de Acreditación de la Salud de Zambia La visión del Concilio de Acreditación de la Salud de Zambia es mejorar constantemente la calidad de los servicios de salud suministrados por los establecimientos de salud, tanto en el sector público como en el privado para mejorar la situación de la salud de los habitantes de Zambia. El desarrollo y la prueba de los estándares para hospitales y el proceso de inspección El ZHAC tuvo una participación activa en el desarrollo y las pruebas en el campo de la primera versión de los estándares que identificaron 13 áreas funcionales clave para cada hospital (Figura A-2) y 49 estándares de rendimiento y criterios medibles relacionados. Los estándares de la primera versión fueron distribuidos a hospitales y asociaciones profesionales de salud en toda Zambia para comentarios en la fase de “revisión en el campo” de desarrollo del programa. Las respuestas de los revisores fueron increíblemente positivas e insistieron que se adoptaran los estándares, con algunas modificaciones. Los revisores también priorizaron aquellos estándares que consideraron tendrían el mayor impacto para mejorar el cuidado en los hospitales en Zambia y que, por lo tanto, deberían adoptarse. Después de la revisión en el campo, los estándares se revisaron y se desarrolló un proceso de inspección en su primera versión para ser probado en el campo en 8 hospitales de varios tamaños y tipos. La gama de hospitales cubría desde un hospital de 100 camas de una misión en una Figura A-2 Las áreas funcionales clave tratadas en el programa de acreditación de hospitales de Zambia A–4 ◆ Admisión y evaluación ◆ Ambiente del cuidado ◆ Servicios de laboratorio ◆ Control de infecciones ◆ Servicios de radiología ◆ Liderazgo ◆ Servicios de farmacia ◆ Garantía de calidad ◆ Cuidado del paciente ◆ ◆ Derechos del paciente Administración de recursos humanos ◆ Continuidad del cuidado ◆ Administración de la información Figura A-3 Concilio de Acreditación de la Salud de Zambia Muestra del programa para la inspección de un hospital Hora Actividad Participantes del hospital Dia #1 09.00 — 09.30 horas Conferencia de inauguración con los líderes del hospital • Revisión del programa y horas planificadas de entrevista • Revisión de los objetivos • Presentaciones de los participantes • Designación de una persona que sirva de enlace entre el hospital y el equipo de inspección • Director ejecutivo o administrador del hospital • Miembro del directorio, si está disponible • Administradores de enfermería • Jefes de departamento • Otros líderes, designados por el hospital 09.30 — 10.30 Entrevista con los líderes y garantía de calidad • Miembro del directorio, si está disponible • Director ejecutivo o administrador del hospital • Otros líderes designados por el hospital (por ejemplo, jefe de enfermería) • Miembro del comité de garantía de calidad 10.30 – 13.00 Revisión de documentos (Por favor tenga estos documentos disponibles en una oficina o sala de conferencia.) • Políticas y procedimientos escritos • Actas de las reuniones de comité • Documentos de planificación y presupuesto • Materiales de garantía de calidad: recaudación de datos y documentos de análisis, actas de la reunión del comité de garantía de calidad, datos respecto a la satisfacción de los pacientes • Documentos sobre el ambiente del cuidado: informes, preparación contra incendios, plan en caso de desastre, registros del mantenimiento del equipo • Documentos de vigilancia de infecciones • Documentos de los derechos y responsabilidades del paciente (por ejemplo, un folleto o cartel) • La persona designada por el hospital como enlace 13.00 – 14.00 Almuerzo (los inspectores almuerzan por su cuenta) 14.00 - 17.00 horas Visita del edificio, las instalaciones y los departamentos y entrevistas con el personal • Area de admisión • Alimentación/cocina • Farmacia • Suministro estéril central • Lavandería • Laboratorio, incluyendo áreas de almacenamiento de sangre • Radiología • Ingeniero constructor • Personal de mantenimiento • Director del hospital y personal de departamentos/áreas específicos A–5 Figura A-3 continuá Concilio de Acreditación de la Salud de Zambia Muestra del programa para la inspección de un hospital A–6 Time Activity Hospital Participants 14.00 – 17.00 horas continuá • • • • Día #2 08.30 – 09.00 horas Instrucciones diarias • Análisis de los hallazgos del día #1 • Análisis del programa del día #2 • Director ejecutivo o administrador del hospital • Jefe de enfermería • Director administrativo • Otros líderes designados por el hospital 09.00 – 13.00 Análisis del área de cuidado del paciente y observación clínica • Visita a las áreas donde se proporciona el cuidado del paciente • Entrevistas con el personal • Análisis de las historias de los pacientes • Entrevistas con pacientes y familias Se deben incluir las siguientes áreas si están disponibles: • Sala de operaciones y de recuperación • Pabellón de aislamiento (si es aplicable) • Pabellón de obstetricia • Guardería infantil • Pabellón de pediatría • Unidad de emergencia/accidente/paciente ambulatorio • Pabellón médico general • Pabellón quirúrgico • El personal clínico en cada área de pacientes visitada • Médicos • Funcionarios clínicos • Enfermeros 14.00 – 15.30 Entrevista con recursos humanos y análisis de documentos (Por favor tenga disponibles muestras de los registros de personal, descripciones de trabajo, licencias, documentos de orientación y capacitación.) Personas responsables por la administración de recursos humanos 15.30 – 17.00 Información ofrecida por los inspectores para tratar los hallazgos/tiempo adicional para la inspección si es necesario Ninguno Día #3 09.00 – 13.00 Calificación del equipo de inspección y finalización de la documentación Ninguno 13.00 – 14.00 Almuerzo 14.00 – 16.00 Conferencia final con los líderes y resumen de los hallazgos 16.00 horas Los inspectores salen del hospital Estructura general del edificio Morgue Incineradores/área de desechos Generador de emergencia Líderes del hospital (vea la lista de participantes en la conferencia de inauguración) aldea rural a un hospital docente grande en la ciudad principal de Lusaka. La metodología de la inspección incluyó una combinación de entrevistas con los líderes, los pacientes y el personal, visitas al edificio y al equipo, observación del cuidado proporcionado al paciente, revisión de documentos y revisión de las historias clínicas. Todas las áreas del hospital, desde las áreas de cuidado del paciente hasta la sala de operaciones, el laboratorio, la farmacia, radiología, la cocina, la lavandería y el suministro estéril central, se incluyeron en el alcance del proceso de la inspección para la acreditación del hospital. Debido a los recursos limitados y la ausencia relativa de estructuras formalizadas tal como están escritas en las políticas y procedimientos, mucho del énfasis en el proceso de la inspección se colocó en la evaluación de los procesos y los resultados del cuidado mediante observaciones y entrevistas directas. Una muestra del programa de la inspección se incluye en la Figura A-3. La capacitación de los inspectores y evaluación de competencia Se desarrolló un programa de capacitación y evaluación de la competencia de los inspectores y se implementó con el primer grupo de inspectores de hospitales, que representaban a muchas de las disciplinas de los profesionales de salud en Zambia, incluyendo médicos, funcionarios clínicos, enfermeros, dentistas, farmacéuticos y especialistas de laboratorio. La capacitación inicial de tres días para inspectores incluyó los siguientes temas: ◆ Una introducción al programa de acreditación, ◆ Una vista general del área funcional, los estándares y las características medibles relacionadas, ◆ Estudios de caso y ejercicios de grupo utilizando estándares, ◆ Vista general del proceso de inspección e introducción a las listas de verificación del proceso de inspección y a las herramientas, ◆ Entrevistas, consultoría y habilidades críticas para opinar, ◆ Clasificación y documentación, ◆ Cómo llevar a cabo una conferencia final y compartir los hallazgos de la inspección, y ◆ Comportamiento y ética profesional del inspector. Los inspectores nuevos luego tuvieron una oportunidad para recibir tutela con “participación activa” durante inspecciones verdaderas con un entrenador o inspector con experiencia antes de que se determinara que contaban con el conocimiento suficiente para interpretar los estándares y que eran competentes para evaluar su aplicación en la práctica. A–7 Las pruebas piloto y las inspecciones consultivas Las ocho inspecciones de prueba piloto que se llevaron a cabo a comienzos de 1998 demostraron que las primeras versiones de los estándares y la metodología de evaluación podían inspeccionarse y medirse, aunque se recomendaron varios refinamientos que se adoptaron después. Aunque el propósito principal de las inspecciones de prueba piloto era evaluar si los estándares y el proceso de inspección eran apropiados, los inspectores también pudieron identificar áreas comunes donde se necesitaban mejoramientos para que la mayoría de los hospitales pudieran cumplir con la intención de los estándares. Los estándares y el proceso de inspección fueron diseñados para ayudar a los líderes y al personal de los hospitales a priorizar sus recursos, mejoramientos necesarios y financiamiento. A pesar de las limitaciones significativas de recursos en Zambia, tanto los líderes de los hospitales y las personas clave interesadas dentro del país creen que muchos mejoramientos en los procesos de cuidado todavía son factibles, y que los estándares ayudarán a priorizar la asignación y planificación de recursos. Durante la última mitad de 1998, y en 1999 y 2000, se llevarán a cabo inspecciones consultivas en todos los hospitales en Zambia como parte de un importante esfuerzo educativo y de consultoría en el campo. Cada hospital recibirá una inspección consultiva aproximadamente un año antes de la inspección verdadera para la acreditación, de manera que los líderes de los hospitales y los empleados aprendan acerca de los estándares y el proceso de inspección, y también reciban consejos acerca de las maneras en que el hospital puede cumplirlos. Aunque se califican los estándares, no se hace un informe o decisión formal. La Figura A-4 presenta un ejemplo del Formulario de Calificación del Inspector para un estándar en el área funcional de admisión y evaluación. La implementación final del programa verdadero de acreditación está planificada para 1999, cuando se formularán y se distribuirán decisiones verdaderas de acreditación y hallazgos escritos, usando una metodología de decisiones estandarizada y reglas publicadas. Se estableció una base de datos de acreditación para que los datos acumulados se puedan almacenar y para que se puedan seguir las tendencias a través del tiempo. Resumen Zambia representa una tentativa innovadora para mejorar la calidad de su sistema de hospitales por medio del desarrollo y consenso acerca de un conjunto nacional de funciones y estándares clave para las organizaciones y para el cuidado del paciente. El enfoque de Zambia para aplicar la garantía de calidad y el diseño de calidad a su sistema de hospitales es digno de atención para un país en desarrollo que se enfrenta con problemas considerables de salud, sociales y económicos. Si el modelo de Zambia de acreditación de hospitales tiene éxito estandarizando los procesos de cuidado en los hospitales y mejorando los resultados de la salud, podría servir como modelo para otros países en desarrollo en todo el mundo. A–8 Figura A-4 Concilio de Acreditación de la Salud de Zambia Muestra de un Estándar de Acreditación de Hospitales Area funcional: admisión y evaluación AA. 1: Existe un proceso establecido para admitir a pacientes al hospital que establece prioridades para el cuidado basado en las necesidades valoradas del paciente.* Declaración de intención El orden en cual se atienden los pacientes para la admisión es determinado por el grado de la necesidad. Los pacientes con necesidades inmediatas reciben prioridad para la evaluación y la intervención. El hospital diseña e implementa un proceso efectivo y eficiente para admitir a los pacientes, considerando los siguientes elementos: Calificación Cumplió Cumplió parcialmente No Cumplió No es aplicable a) El proceso de ingreso está completo b) Los pacientes con necesidades inmediatas tienen prioridad para la evaluación y la intervención c) Existe un estándar para verificar el tiempo de espera de los pacientes en la unidad de atención ambulatoria y admisión d) Comunicación de información entre departamentos y personal involucrados en el cuidado e) La terminación oportuna de los exámenes de diagnóstico solicitados, y f) Todos estos procesos están documentados en políticas y procedimientos y están estandarizados dentro del hospital. Fuentes de información 1. Entrevistas con el personal clínico y no clínico acerca del proceso de ingreso 2. Observación del área de admisión 3. Entrevistas con pacientes/familias 4. Historias clínicas de los pacientes *Los estándares que se identificaron como de alta prioridad en el estudio de campo. A–9 A – 10 ◆ ◆ Apéndice B ◆ Comparación de las organizaciones existentes de acreditación de hospitales B–1 B–2 Comparison of Existing Hospital Accreditation Organizations Country Accrediting Body Standards Manual Format Types of Standards Intent Statement Scoring Scale Number of Accredited Hospitals Developed Indicators Voluntary Funding Source Limited Scope United States Joint Commission on the Accreditation of Health Care Organizations Functional Structure, Process, and Outcomes Yes Yes, 5 Point Scale 5155 Yes Yes Survey Fees, Publications, Education Programs, and Consulting No United States American Osteopathic Association Departmental Structure, Process, and Outcomes No Yes, 4 Point Scale 400 No Yes Survey Fees Yes, Hospitals United States Commission of Accreditation of Rehabilitation Facilities Functional Structure, Process, and Outcomes No Yes, 4 Point Scale 700-800 Proposed Yes Survey Fees, Publications, and Education Yes, Rehabilitation Services Canada Canadian Council on Health Services Accreditation Functional Structure, Process, and Outcomes Yes Yes, 4 Point Scale 502 (1996) Proposed for 2000 Yes Member Fees and Survey Fees No United Kingdom Health Services Accreditation Functional Structure, Process, and Outcomes Yes No Unknown Yes Yes Survey Fees or Grants Yes, Hospital Departments United Kingdom Kings Fund Organizational Audit Departmental (1996) Structure and Process Yes (Criteria) Yes, 2 Point Scale 79 (1994) No Yes Survey Fees, and Publications Yes, Hospitals United Kingdom Southwestern Hospital Accreditation Program Structure and Process 67 (1994) No Yes Grants, Survey Fees, Consulting, and Publications Yes, Community Hospitals Netherlands National Organization for Quality Assurance in Hospitals Structure and Process Yes Yes, Medical Specialist B–3 B–4 Comparison of Existing Hospital Accreditation Organizations continued Country Accrediting Body Standards Manual Format Types of Standards Intent Statement Scoring Scale Number of Accredited Hospitals Developed Indicators Voluntary Funding Source Limited Scope Netherlands Institute voor Accreditation van Ziehenhuiren Departmental Structure and Process Unknown Yes, 4 Point Scale 18 No Yes Survey Fees Yes, Hospitals Australia Australian Council on Healthcare Standards Departmental (1995) Structure and Process Yes, Most Standards Yes, 4 Point Scale 201 (1994) Yes Yes Survey Fees, Publications, and Education No New Zealand Ministry of Health Functional Structure and Process Yes 115 (1997, all services) Proposed Yes Member Fee (1998) No Taiwan Ministry of Health Functional and Departmental Structure, Process, and Outcomes Yes 525 Yes Yes Government Yes, Hospitals Japan Council for Quality Health Care Korea Joint Departmental Commission on Accreditation of Hospitals Korea Hospital Performance Evaluation Program China Hospital Grade Appraisal Committee, HB South Africa Yes, 6 Point Scale 79 Structure and Process Yes Yes, 3 Point Scale Process and Outcome Departmental Council for Departmental Health Service and Functional Accreditation of South Africa Structure, Process, and Outcomes Yes Yes, 4 Point Scale 131 Yes Yes Yes Yes, Community Hospitals Survey Fees Yes, Teaching Hospitals 96 Yes, Hospitals 1086 (1991) Yes, Hospitals and Teaching Hospitals 40 Proposed Yes Survey Fees No Comparison of Existing Hospital Accreditation Organizations continued Country Accrediting Body Standards Manual Format Types of Standards Intent Statement Scoring Scale Number of Accredited Hospitals Developed Indicators Voluntary Funding Source Limited Scope Czech Republic Joint Committee on Accreditation Functional Structure, Process, and Outcomes Yes Yes, 5 Point Scale 13 Yes Yes Survey Fees Yes, Hospitals Kyrgyzstan Ministry of Health Departmental Structure, Process, and Outcomes No Yes, 3 Point Scale No Yes Survey Fees, Board Member Organization Support, Other Yes, Hospitals Lithuania State Accreditation Services by Ministry of Health Departmental Structure and Process Yes No No No, Planned to change Ministry of Health and Survey Fees Yes, Nursing, Rehabilitation and Medical Care Hospitals 53 B–5 B–6 Comparison of Emerging Hospital Accreditation Organizations Country Accrediting Body Standards Developed Survey Process Developed Pilot Testing Project Implementation Date Indicators Developed Voluntary Funding Source Spain Avedis Donabedian Foundation/JCI Yes Yes Yes 1998 Proposed Yes Yes, Hospitals France National Agency for Accreditation and Evaluation of Health Partially Partially Planned 1999 Proposed No Yes, Hospitals Philippines Philippine Council for Accreditation of Health Care Organizations Partially Partially No Third Quarter of 1999 No Yes Department of Yes, Hospitals Health, Grants, and Survey Fees Malaysia Limited Scope Yes, Hospitals Zambia Zambia Health Accreditation Council Yes Partially Partially January, 1999 Brazil Consortium for Brazilian Accreditation No No No 1999 Poland Accreditation Council Yes Yes Yes 1999 Romania National Agency for Accreditation and Evaluation of Health Services Yes Yes Yes 1999 Hungary Ministry of Welfare Yes Yes Yes Proposed Undecided Undecided Yes, Hospitals Undecided Undecided Yes, Rio Region Hospitals and University Hospitals Yes, currently being tested Yes Government Accreditation Council, and Survey Fees Yes, Hospitals No Yes Undecided Yes, Hospitals No Yes, Hospitals Comparison of Emerging Hospital Accreditation Organizations continued Country Accrediting Body Standards Developed Survey Process Developed Pilot Testing Ukraine (JA) Ministry of Health Yes Yes Partially Saudi Arabia (IR) Independent Organization Yes Partially Partially Egypt Yes Project Implementation Date Indicators Developed Voluntary Funding Source Limited Scope Yes, Hospitals 3-5 Years Proposed Yes, Hospitals Yes, Hospitals B–7 B–8 Referencias 1. Hafez, N. Technical Report No. 15: International Comparative Review of Health Care Regulatory Systems. Partnerships for Health Reform: Bethesda, MD, octubre de 1997. 2. Donahue, K.T. and O’Leary, D. Evolving healthcare organization accreditation systems. International Hospital Federation 50th Anniversary Commemoration, noviembre de 1997. 3. Hafez, N. Technical Report No. 15: International Comparative Review of Health Care Regulatory Systems. Partnerships for Health Reform: Bethesda, MD, octubre de 1997. 4. Federation of State Medical Boards of the United States, Inc. A Guide to the Essentials of a Modern Medical Practice Act. Euless, TX: Federation of Sate Medical Board of the United States, Inc., 1997. 5. Joint Commission on Accreditation of Healthcare Organizations. Comprehensive Accreditation Manual for Hospitals. Joint Commission: Oakbrook Terrace, IL, 1998. 6. Donahue, K.T. and O’Leary, D. Evolving healthcare organization accreditation systems. International Hospital Federation 50th Anniversary Commemoration, noviembre de 1997. 7. Scrivens, E. Policy issues in accreditation. International Journal for Quality in Health Care. 1998, 1:10, 1-5. 8. Hafez, N. Technical Report No. 15: International Comparative Review of Health Care Regulatory Systems. Partnerships for Health Reform: Bethesda, MD, octubre 1997. 9. American Board of Medical Specialties. Purpose of ABMS. Información publicada en el sitio en la red de ABMS en HYPERLINK http://www.abms.org. 10. Ibid. 11. International Organization for Standardization (ISO). Información publicada en el sitio en la red de la ISO en www.iso.ch/infoe/intro/htm. 12. Shaw, C. Accreditation and ISO: International convergence on health care standards. ISQua position paper, octubre de 1996. International Journal for Quality in Health Care, 1997, 9:1, 11-13. 13. International Organization for Standardization (ISO). Información publicada en el sitio en la red de la ISO en www.iso.ch/infoe/intro/htm. R–1