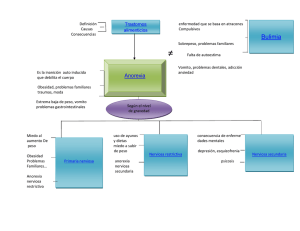
Repositorio Institucional de la Universidad Veracruzana
Anuncio

UNIVERSIDAD VERACRUZANA FACULTAD DE NUTRICIÓN CAMPUS VERACRUZ “Conductas alimentarias de riesgo en estudiantes de las Facultades de Psicología y Nutrición de la Generación 2009 de la Universidad Veracruzana, Región Veracruz” TESIS QUE PARA ACREDITAR LA EXPERIENCIA RECEPCIONAL PRESENTA: Edwin Guadalupe Oregón Olmos ASESOR: Mtra. Gloria Luz Noriega Riande H.VERACRUZ, VER. JUNIO 2011. Í N D I C E Capitulo I Construcción del Tema 1.1 1.2 1.3 1.4 1.5 Pag. Tema Delimitación Planteamiento del Problema Pregunta de Investigación Justificación 6 6 7 8 9 Capitulo II Fundamentación Teórica 2.1 2.2 2.2.1 2.2.2 2.2.3 2.3 2.3.1 2.3.2 2.3.3 2.3.4 2.3.5 2.3.6 2.3.7 2.3.8 2.3.9 2.3.10 2.3.11 2.3.12 2.3.13 2.3.14 2.3.15 2.3.16 2.3.17 2.3.17.1 2.3.17.2 2.3.17.3 2.3.17.4 2.3.17.5 2.3.17.6 2.3.17.7 2.4 2.4.1 Antecedentes Universidad Saludable Trastornos de la Conducta Alimentaria Imagen Corporal Clasificación de los Trastornos de la Conducta Alimentaria Trastornos de la Conducta Alimentaria No Especificados La Bulimia Antecedes de la Bulimia Nerviosa Definición de la Bulimia Subtipos de la Bulimia Nerviosa Etiología de la Bulimia Nerviosa Conductas características de las personas con Bulimia Características Principales de la Bulimia Nerviosa Curso de la Bulimia Nerviosa Características Clínicas Diagnostico diferencial de la Bulimia Nerviosa Criterios Diagnósticos de la Bulimia Nerviosa según el CIE-10 Criterios Diagnósticos de la Bulimia Nerviosa según el DSM-IV Examen físico Síntomas en la Esfera Psíquica de la Persona con Bulimia Signos fisiológicos Corporales de la Persona con Bulimia Prevalencia e Incidencia de la Bulimia Nerviosa Alteraciones para el Tratamiento de la Bulimia Nerviosa Tratamiento de la Bulimia Nerviosa Tratamiento I de la Bulimia Nerviosa Tratamiento II de la Bulimia Nerviosa Tratamiento III de la Bulimia Nerviosa Tratamiento IV de la Bulimia Nerviosa Tratamiento V de la Bulimia Nerviosa Tratamiento VI de la Bulimia Nerviosa Tratamiento Nutricio La Anorexia Antecedentes Generales de la Anorexia 12 18 19 20 23 25 25 27 30 30 32 36 40 40 42 42 43 44 52 53 54 60 62 62 62 65 67 68 69 70 72 72 3 2.4.2 2.4.3 2.4.4 2.4.5 2.4.6 2.4.7 2.4.8 2.4.9 2.4.10 2.4.11 2.4.12 2.4.13 2.4.14 2.4.15 2.4.15.1 2.4.16 2.4.16.1 2.4.16.2 2.4.16.3 Definición de la Anorexia Nerviosa Subtipos de la Anorexia Criterios Diagnósticos de la Anorexia Nerviosa según el DSM-IV TR Criterios Diagnósticos de la Anorexia Nerviosa según el CIE-10 Relación de los Criterios de Investigación de la CIE-10 sobre Anorexia Nerviosa Diagnostico diferencial de la Anorexia Nerviosa de acuerdo con el DSM-IV Conductas Características del Anoréxico Síntomas y Trastornos en la Esfera Psíquica del Anoréxico Manifestaciones de la Anorexia Nerviosa Curso de la Anorexia Nerviosa Historia Neutral de la Anorexia Nerviosa Epidemiologia de la Anorexia Nerviosa Factores que Influyen en la Aparición de la Anorexia Nerviosa Tratamiento Tipos de Tratamiento Propuestas de Tratamiento Tratamiento I de la Anorexia Nerviosa Tratamiento II de la Anorexia Nerviosa Tratamiento III de la Anorexia Nerviosa 73 76 76 77 78 78 80 81 82 85 86 88 89 95 99 101 101 104 107 Capitulo III Base Epistémica 3.1 3.2 3.3 3.4 3.5 Objetivos Objetivo General Objetivos Específicos Hipótesis Variables 118 118 118 119 119 Capitulo IV Metodología 4.1 4.2 4.3 4.4 4.4.1 4.4.2 4.4.3 Orientación Metodológica y Tipo de Estudio Sujetos de Estudio Instrumento de Acopio Procedimiento Etapas del Trabajo Tiempos Recursos Proceso 120 120 120 122 122 123 123 Resultados 124 Conclusiones 136 Referencias 138 Anexos 142 4 5 Capítulo I Construcción del Tema. Las conductas alimentarias de riesgo son aquellas manifestaciones similares en forma, pero menores en frecuencia e intensidad a las de los Trastornos de la Conducta Alimentaria (TCA). Definidos como el grupo de psicopatologías caracterizadas por serios disturbios en la ingesta, como restricción de alimentos, episodios de apetito voraz (atracones), excesiva preocupación por la figura corporal y/o por el peso. El DSM-IV TR, (2002) por sus siglas en inglés, divide a los TCA en anorexia nerviosa y bulimia nerviosa e incluye una categoría denominada, trastorno de la conducta alimentaria no especificado, para aquellos trastornos que no cumplen los criterios para alguno de los trastornos específicos. 1.1. Tema: Conductas alimentarias de riesgo en estudiantes de las Facultades de Psicología y Nutrición de la Generación 2009 de la Universidad Veracruzana, Región Veracruz. 1.2. Delimitación: Cuál es la conducta de riesgo alimentaria referente a Bulimia como son: Preocupación por engordar, Practicas de tipo restringido, pérdida de control para comer, vómito inducido y medidas compensatorias, que se presenta con mayor frecuencia en estudiantes de las Facultades de Psicología y Nutrición de la Universidad Veracruzana, Región Veracruz Generación 2009. 6 1.3. Planteamiento del problema Una de las grandes problemáticas que se presentan hoy en la juventud son los trastornos de la conducta alimentaria. El interés por el estudio de los trastornos del comportamiento alimentario (TCA) ha aumentado debido a la gran cantidad de población juvenil que los padece. Los TCA han sido definidos como aquellos procesos psicopatológicos que conllevan graves anormalidades en las actitudes y comportamientos, respecto ala ingesta de alimentos, cuya base se encuentra en una alteración psicológica que se acompaña de una distorsión en la percepción corporal y de un miedo intenso a la obesidad. En los llamados “países desarrollados”, el estudio de los TCA lleva ya varias décadas, a diferencia de lo que ocurre en los países conocidos como “en vías de desarrollo”, como es el caso de México, donde las investigaciones, aunque son recientes, cada vez generan mayor número de contribuciones en eventos académicos nacionales e internacionales. El aumento en la cantidad de publicaciones con repercusión nacional contrasta con el aún limitado número de publicaciones con impacto internacional. México y el estado de Veracruz ocupan el primer lugar a nivel mundial y nacional, respectivamente, en obesidad, siendo esto la causa de una alimentación desordenada y malos hábitos alimentarios (ENSANUT,2004) sin embargo, el hecho de tener una indisciplina con la manera de ingerir los alimentos puede desembocar en otros tipos de patologías como lo son la anorexia y la bulimia por mencionar algunos, estos problemas antes mencionados afectan con mayor frecuencia a los adolescentes y adultos, las personas propensas a sufrir dichos trastornos, son principalmente jóvenes estudiantes de nivel medio superior y superior, dado que el estilo de vida del grupo antes mencionada se ve afectado en sus labores diarias debido a la carga académica y los horarios que representa permanecer en una institución principalmente en nivel universitario, por lo que la Universidad Veracruzana no se encuentra en riesgo de que sus alumnos presenten dichos patrones, nuestra inquietud conllevo a conocer cuál es la conducta de riesgo alimentaria que se presentan con mayor frecuencia en alumnos de la Universidad Veracruzana, con relación a la bulimia, y de qué manera se manifiestan. 7 1.4. Pregunta de investigación: ¿Cuáles son las conductas de riesgo alimentarias referentes a Bulimia que se presentan con mayor frecuencia en de las Facultades de Psicología y Nutrición de la Universidad Veracruzana, Región Veracruz? 8 1.5. Justificación La mayoría de las personas que presentan bulimia nerviosa tienen un peso normal, aunque también se presenta en personas obesas o con sobrepeso. Al ser un comportamiento secreto y no presentar una pérdida de peso tan pronunciada como en la anorexia, suele pasar desapercibida durante mucho tiempo. (Rausch y Bay 1993) Generalmente se observa en mujeres mayores que las que tienen anorexia. La media de edad de aparición está situada alrededor de los 17 años. Ya que generalmente empieza a principios de la adolescencia cuando las mujeres jóvenes intentan las dietas restrictivas, fracasan y reaccionan con atracones (comer mucho). Aunque es un padecimiento que afecta principalmente a mujeres, a diferencia de la anorexia nerviosa la bulimia se presenta con alguna frecuencia en hombres (5%). Y afecta al 3 por ciento de la población mexicana. Se pueden emplear subtipos para determinar la presencia o ausencia del uso regular de métodos de purga con el fin de compensar la ingestión de alimento durante los atracones, siendo en purgativo y el no purgativo. (DSM-IV TR, 2002) Los individuos con este trastorno se sienten generalmente muy avergonzados de su conducta e intentan ocultar los síntomas, por eso los atracones se realizan por lo normal a escondidas o lo más disimuladamente posible, debido a esto siempre tienden a evitar asistir a reuniones donde puedan verse obligados a comer, recurriendo a todo tipo de excusas, a veces ridículas, para evadir estas situaciones de tensión para ellos. (Kaplan, Sadock y Grebb 1996) “La salud se crea y se une en el marco de la vida cotidiana, en los centros de enseñanza de trabajo y de recreo”, fue la declaración dada en el marco de la primera Conferencia Internacional sobre la Promoción de la Salud en Ottawa, Canadá el 21 de noviembre de 1986, donde se establecieron las bases de la Universidad Saludable. (Torres Flores B. y cols 2009.) 9 A raíz de ello, en Europa se lleva a cabo la primera conferencia internacional sobre universidades promotoras de salud en Lancanster en 1996, la cual permitió la generación de la Red de Universidades Europeas Promotoras de Salud. En Octubre de 2003 la Universidad Católica de Chile celebra el primer congreso en América Latina “Construyendo Universidades Saludables”. (Torres Flores B. y cols. 2009) En México diversas universidades han establecido un compromiso hacia a la salud de sus universitarios y han empezado a generar acciones que integran las bases de las Universidades Mexicanas Saludables. (Torres Flores B. y cols. 2009) En Veracruz México, la Universidad Veracruzana bajo el lema “en tu proyecto de vida no olvides la salud” ha iniciado el camino que la convierte en una Universidad Saludable, y si bien es cierto que no existen estándares internacionales para ser calificada como tal, las acciones en salud emprendidas para el beneficio de la comunidad universitaria la sustentan en dicha categoría. (Torres Flores B. y cols. 2009) Dentro de la universidad saludable de la Universidad Veracruzana, se busca incorporar la promoción de la salud en su proyecto educativo y laboral, con la finalidad de propiciar el desarrollo humano y mejorar la calidad de vida de quienes estudian y trabajan en esta. Y debe contribuir a promocionar y potenciar los valores que permiten el bienestar, la autonomía y el concepto de desarrollo de la persona; implementando servicios, programas y actividades específicas de promoción y educación para la salud.(Torres Flores B. y cols.2009) . Con el presente trabajo se pretendió conocer los trastornos de la conducta alimentaria que se presentan con mayor frecuencia en los estudiantes de la Universidad Veracruzana del área de ciencias de la salud región Veracruz, trabajando dentro del proyecto Universidad Saludable de la Universidad Veracruzana aunados al Centro Estudios y Servicios en Salud (CESS) de la misma, el cual consistirá en la aplicación del instrumento Encuesta Nacional de Salud y Nutrición 2006 (ENSANUT 2006) en los alumnos de la generación 2009 del área de ciencias de la salud. 10 11 Capitulo II Fundamentación Teórica. 2.1. Antecedentes de universidad saludable. Al mencionar Universidad Saludable tenemos que remontarnos a conocer El proyecto de Ciudades Saludables de la OMS es un movimiento mundial. El cual comprometía a los gobiernos locales en el desarrollo de la salud a través de un proceso de compromiso político, el cambio institucional, creación de capacidad, la planificación basado en la asociación y los proyectos innovadores. Cerca de 90 ciudades miembros del continente Europeo de la OMS Red de Ciudades Saludables, y 30 redes nacionales de Ciudades Saludables de la OMS a través de la Región de Europa tienen más de 1400 ciudades y pueblos como miembros.(Crovetto M. Mirta. y col. 2009) “El Proyecto de Ciudades Saludables de la OMS, es un proyecto internacional a largo plazo que persigue colocar la salud en la agenda de aquellos que toman decisiones en las ciudades de Europa y promover estrategias locales integrales de salud y de desarrollo sostenible basadas en los principios y objetivos de Salud para Todos en el siglo XXI. Finalmente, el Proyecto de Ciudades Saludables busca facilitar el bienestar físico, psíquico, social y medioambiental de la gente que vive y trabaja en las ciudades.”(Crovetto M. Mirta. y col. 2009) En 1978, la Declaración de Alma Ata, se declara el lema “Salud para todos en el año 2000” (3), la promoción de la salud ha sido un eje de orientación para la creación de condiciones que mejoren y promuevan la salud como un derecho básico universal, situándola como una de las mejores inversiones para lograr el desarrollo económico y social de los países. En ese sentido, se hizo énfasis en la Estrategia de Atención Primaria de Salud (APS) para solucionar los problemas de salud asociados a carencias. (Torres Flores B. y cols. 2009) 12 En 1986, se celebra en Ottawa, Canadá, la Primera Conferencia Internacional de Promoción de la Salud llamada “Iniciativa en pro de una nueva acción de salud pública”, con la publicación de la Carta de Ottawa, orientada también al objetivo “Salud para todos en el año 2000”. En ella se analizan los progresos alcanzados desde la declaración de Alma Ata en APS y se pone énfasis en una nueva concepción de salud pública, desde el concepto de promoción basado en el autocuidado y la acción intersectorial en salud.(Torres Flores B. y cols. 2009.) Se define el concepto de promoción de la salud indicando que la salud es una responsabilidad no sólo del sector salud y se plantea que es parte del bienestar de la población, involucrando a todos los sectores. Para su logro, se requiere de la elaboración de una política pública sana, la creación de ambientes saludables, el reforzamiento de la acción comunitaria, el desarrollo de las aptitudes personales, la reorientación de los servicios de salud y el compromiso a favor de la promoción de salud de quiénes la promueven. Hace un llamado a la acción internacional, identificando acciones claves y estrategias básicas para lograr la “Salud para todos” establecida por la OMS en Alma Ata. Al finalizar la reunión, se genera el documento conocido como la Carta de Ottawa. (Rev.Chil. Nutri,2009) La Segunda Conferencia Internacional de Promoción de la Salud se celebró en Adelaida, Australia en 1988, con el slogan “Políticas públicas favorables a la salud”. En esta reunión se declaró la importancia de la construcción de políticas públicas saludables, señalando que éstas deben ser abordadas por todos los sectores para actuar sobre los determinantes de la salud y reducir las inequidades sociales y el acceso equitativo a bienes, servicios y a la atención en salud. Se identificaron cuatro áreas claves para una acción inmediata en salud pública: i) apoyar la salud de la mujer; ii) mejoramiento de la seguridad alimentaria de la población; iii) reducción del consumo del tabaco y del alcohol, y iv) la creación de ambientes saludables para la salud. Se termina con las “Recomendaciones de Adelaida sobre políticas públicas favorables a la Salud”. (Rev.Chil. Nutri,2009) En 1991, se celebra en Sundsvall, Suecia, la Tercera Conferencia Internacional de Promoción de la Salud titulada: “Podemos hacerlo”, la que se centró específicamente en 13 promover el concepto de vida saludable y la creación de ambientes favorables para la salud, reflejadas en la Declaración de Sundswall . En 1992, se realiza la Conferencia Internacional de Promoción de la Salud, en Santa Fe de Bogotá y se adopta la Declaración de Promoción de la Salud en América Latina. Se analizó la creación de condiciones que garanticen el bienestar general como propósito fundamental del desarrollo. Instó a renovar el compromiso con la solidaridad y la equidad en lo atingente a salud. Deploró la violencia y apeló a la voluntad política para modificar las condiciones sociales con el objeto de que la marginalidad, la desigualdad, el abuso y el daño ambiental sean inadmisibles.(Rev.Chil. Nutri,2009) En Francia, en 1994, se realiza el Seminario Internacional sobre Políticas, Estrategias y Estructuras Nacionales de Promoción de la Salud. Los acuerdos más importantes fueron la movilización de recursos y apoyo a la Promoción de la Salud y la creación de condiciones para políticas, estructuras y roles que la favorezcan, incorporando el tema político - estructural. (Rev.Chil. Nutri,2009) En 1997 se realiza en Yakarta, Indonesia, la Cuarta Conferencia Internacional sobre Promoción de la Salud: “Nueva era, nuevos actores; adaptar la promoción de la salud al siglo XXI”. Es la primera conferencia organizada en un país en desarrollo en que participa el sector privado en la promoción de la salud. Se reflexiona sobre lo aprendido con respecto a la promoción de la salud, propone reconsiderar los factores determinantes de la salud y señalar los obstáculos y las estrategias necesarias para resolver las dificultades de promoción de la salud en el siglo XXI. Reitera el compromiso internacional con las estrategias de la Carta de Ottawa y hace énfasis en la participación social en el ámbito comunitario y las capacidades de las personas para la promoción de la salud. De esta reunión surge la Declaración de Yakarta. (Rev.Chil. Nutri,2009) En 1998 aparece la Resolución sobre Promoción de la Salud adoptada durante la LI Asamblea Mundial de la Salud que insta a todos sus miembros a: i) promover la responsabilidad social para la salud; ii) incrementar la inversión para el desarrollo de la 14 salud; iii) consolidar y expandir la “corresponsabilidad en salud”; iv) incrementar la capacidad comunitaria y empoderar al individuo en materia de salud; v) fortalecer las consideraciones de los requerimientos en salud y promoción en todas las políticas, y vi) adoptar un enfoque basado en evidencia para las políticas de promoción de la salud y sus prácticas, utilizando metodologías cuantitativas y cualitativas. Hace un llamado a las instituciones públicas y organizaciones no gubernamentales e intergubernamentales, privadas, donantes y comunidad internacional a que apoyen la implementación de las estrategias y establezcan una red global en apoyo a la promoción de salud, e insta al desarrollo de espacios saludables y a la implementación de estrategias de promoción durante todo el ciclo vital, priorizando a los grupos vulnerables. (Rev.Chil. Nutri,2009) En México, en el año 2000, se realiza la Quinta Conferencia Internacional de Promoción de Salud: “Promoción de la Salud hacia una mayor equidad”. El objetivo fue enfatizar el aporte de la promoción de la salud en las políticas, los programas y proyectos de salud y calidad de vida, promoviendo los Planes Nacionales de Promoción de la Salud. Se instó a apoyar la investigación para conocer prioridades y la movilización de recursos financieros y operacionales para elaborar, aplicar, vigilar y evaluar los planes de acción nacionales y establecer o fortalecer redes nacionales e internacionales que promuevan la salud. Se avanzó en el desarrollo de las cinco prioridades para el Siglo XXI en Promoción de la Salud, que fueron identificadas en Yakarta y confirmadas en la Resolución sobre la Promoción de la Salud adoptada por la Asamblea Mundial de la Salud en mayo de 1998. (Rev.Chil. Nutri,2009) En Bangkok, Tailandia 2005, se realizó la Sexta Conferencia Mundial de Promoción de la Salud, titulada «Los determinantes de la salud en relación con las políticas y las alianzas para la acción sanitaria» orientada a reducir las desigualdades en materia de salud en un mundo globalizado mediante el fomento de la salud. Aquí se introduce con mucha fuerza el tema de los determinantes de la salud, como son los conceptos de equidad y condiciones socio-económicos, género, situación laboral, vivienda, relacionados con la salud. (Rev.Chil. Nutri,2009) 15 Dentro de lo que se conoce entonces como Cuidad Saludable nace un proyecto el cual involucra a varias universidades. Y nace el proyecto de Universidad Saludable. (Rev.Chil. Nutri,2009) Como una estrategia con visión de cambio, el 21 de noviembre de 1986 bajo el marco de la primera Conferencia Internacional sobre la Promoción de la Salud en Ottawa, Canadá se establecen las bases de la Universidad Saludable al declararse que “la salud se crea y se une en el marco de la vida cotidiana, en los centros de enseñanza de trabajo y de recreo”. A raíz de ello, en Europa se lleva a cabo la primera conferencia internacional sobre universidades promotoras de salud en Lancanster en 1996, permitió la generación de la Red de Universidades Europeas Promotoras de Salud. En Octubre de 2003 la Universidad Católica de Chile celebra el primer congreso en América Latina “Construyendo Universidades Saludables”. (Rev.Chil. Nutri,2009) En México diversas universidades han establecido un compromiso hacia a la salud de sus universitarios y han empezado a generar acciones que integran las bases de la Universidades Mexicanas Saludables. En Veracruz México, la Universidad Veracruzana bajo el lema “en tu proyecto de vida no olvides la salud” ha iniciado el camino que la convierte en una Universidad Saludable, y si bien es cierto que no existen estándares internacionales para ser calificada como tal, las acciones en salud emprendidas para el beneficio de la comunidad universitaria la sustentan en dicha categoría. Por consiguiente, el objetivo de esta investigación es integrar las acciones en salud que fundamentan los principios en el quehacer de la Universidad Saludable para la Universidad Veracruzana. (Torres Flores B. y col. 2009). Es así como n 1990 la Universidad Veracruzana establece uno de los compromisos más importantes con la población estudiantil universitaria, al generar acciones directas en beneficio de la salud creando un módulo universitario de consulta externa, el cual ha llevado a cabo como tarea primordial realizar “Examen médico” a los alumnos de nuevo ingreso del área de ciencias de la salud. 16 El examen de salud en 1991, se extendió a todos los alumnos que ingresaron a la Universidad Veracruzana en la región Veracruz logrando una cobertura del 63.2% del total de alumnos inscritos (1,920), lo cual, permitió representar ampliamente a la población universitaria; sin embargo, los resultados no fueron alentadores al suponer que por ser jóvenes corresponderían a una población sana y sin problemas de salud, y aunque los diagnósticos no mostraron enfermedades graves, dejaron al descubierto un frágil equilibrio biológico que a mediano plazo se visualizó como un riesgo elevado para el desarrollo de enfermedades principalmente crónico degenerativas. (Torres Flores B. y col. 2009). El panorama de salud preocupante que dejó el examen médico, obligó a dos conductas básicas, una de ellas, incrementar la sensibilidad del examen de salud, y otra, establecer un programa de fomento a la salud que permitiera la evaluación periódica de los alumnos en riesgo. En 1992, el Consejo General Universitario estableció como requisito al ingreso de la Universidad Veracruzana la realización del examen médico a los alumnos de nuevo ingreso de las cinco regiones que conforman la Universidad. Dicha implementación generó un crecimiento en el número de evaluaciones a realizar y permitió incorporar nuevas áreas a la evaluación médica como instrumentación de las pruebas psicométricas. Ya para 1996, el examen médico se consolidó y modificó su nombre por el de “Examen de Salud Integral” (ESI) título que continúa hasta la fecha. (Torres Flores B. y col. (2009) El examen de salud integral se fortaleció con la presencia de siete disciplinas en el campo de la salud (medicina, enfermería, laboratorio, odontología, nutrición, educación física y psicología), y con un incremento en el número de pruebas de laboratorio, pasando de cuatro estudios básicos a quince pruebas bioquímicas, además de un crecimiento global en la estructura general del expediente clínico en más de 1,000 variables a investigar. ( Torres Flores Beatriz y col. (2009). 2.2Trastornos de la Conducta Alimentaria 17 Los trastornos de la conducta alimentaria (TCA) son enfermedades que tienen como características principales un comportamiento distorsionado de la alimentación y una extrema preocupación por la autoimágen y el peso corporal. Los afectados hacen grandes esfuerzos para perder peso, y muchos niegan que sus hábitos de alimentación sean un problema.. (Mariana A.y cols.2006) Los trastornos de la conducta alimentaria (TCA) se presentan en individuos que tienen una serie de conflictos psicosociales y estima que su resolución está inevitablemente condicionada por el logro y persistencia de un estado de delgadez. (Castillo S. y cols 2005) Otra característica importante de estos trastornos es su cronicidad. Los trastornos de la conducta alimentaria (TCA), son síndromes orgánicos y psicológicos (conductuales) producidos por aspectos multifactoriales, donde se incluyen trastornos emocionales y de la personalidad, presiones sociales y familiares, además se invocan aspectos genéticos y biológicos. Los trastornos de la conducta alimentaria (TCA) son considerados una enfermedad adictiva que afecta a un número cada vez mayor de pacientes, preferentemente mujeres jóvenes. El afán de adelgazar se ha convertido en una auténtica obsesión en mujeres que se sienten desgraciadas a causa de su físico y en especial de su "exceso de peso" sea éste real o imaginario. Por lo tanto el tratamiento que debe dárseles es con la seriedad que se daría a cualquier otra enfermedad, progresiva y mortal (Oceánica, 2007). Por lo que tenemos que entender que los trastornos de la conducta alimentaria (TAC) fundamentalmente son consecuencia del dramático intento de los sujetos por controlar su peso y la forma de su cuerpo. Pero también las características que forman la personalidad de los seres humano, modulan en mayor o menor grado todas sus reacciones ante distintas situaciones que se les presenten en la vida. Entre los más conocidos encontramos la anorexia nerviosa y bulimia nerviosa, la 18 Organización Mundial de la Salud (2002) los define muy claramente, siendo muy importante diagnosticarlas lo más precozmente posible para poder instaurar un tratamiento, ya que son enfermedades muy complejas que no solo afectan a los pacientes identificados sino también a los de la gente que los rodea. 2.2.1 Imagen Corporal Se entiende como imagen corporal la representación mental que tenemos de nuestro propio cuerpo. Es decir, como nos sentimos en relación con nuestras características corporales: altura, peso, forma, y como percibimos la sensación de pertenecer a ese cuerpo y vivir en el. La imagen corporal que tiene cada persona se ve matizada por las experiencias vividas. Ya que existen situaciones o momentos en los que la representación mental de nuestros cuerpos se puede ver afectada de manera positiva o negativa. Cuando se tiene una imagen corporal positiva, hay una clara y verdadera percepción de la figura corporal. . (Elliot L. 2004) Cuando su imagen corporal es negativa, la persona tiene una percepción distorsionada de su cuerpo, las partes de su cuerpo no son vistas como realmente son. . (Elliot L. 2004) Por ello el término "imagen corporal" se utiliza para referirse a la "imagen" que se tiene en mente y también a los sentimientos relativos a estos aspectos del cuerpo, los cuales pueden ser de satisfacción o insatisfacción.2 Se plantea que la distorsión de la imagen corporal se extiende también a otras personas, aunque en grado variable, lo que ocurre así con los objetos inanimados. 12 Las percepciones distorsionadas de su cuerpo favorecen el mantenimiento del cuadro anoréxico, pues genera ansiedad..(Bravo M. 2000) 19 En los trastornos de la conducta alimentaria (TCA) siempre se tiene una imagen corporal negativa, es decir. Que existen distorsiones en la percepción y por tanto en la aceptación del cuerpo. 2.2.2Clasificación de los Trastornos de la Conducta Alimentaria Tomando en cuenta la décima revisión de la Clasificación Internacional de las Enfermedades (CIE-10, 1992) en el capítulo de Trastornos Mentales y del comportamiento así como el Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-IV, 1997) se encuentran clasificados en los TCA; la anorexia nerviosa, la bulimia nerviosa, la pica, el trastorno por rumiación en la infancia, hiperfagia en otras alteraciones psicológicas, vómitos en otras alteraciones psicológicas, obesidad, otros trastornos de la conducta alimentaría y trastornos de la conducta alimentaria no especificado. (Goldman, 2001) A continuación se mencionaran y describirán brevemente los TCA anteriormente misionados: Pica: La pica es el término griego para designar a la urraca, ave conocida por su costumbre de comer carroña. De allí se deriva el nombre de la perversión del apetito que se observa en algunas personas -en particular embarazadas y niños pequeñosa los que les gusta ingerir sustancias no comestibles, como barro, arena, gis, crayones, yeso, cabellos, papel, cartón, cerillas apagados y briznas de pintura. Es más común encontrar este hábito en países subdesarrollados y en niños con una inadecuada atención por parte de sus padres. La pica es también asociada con discapacidad mental, de acuerdo a Casanueva, et al (2001). Las consecuencias de la pica son el envenenamiento por plomo, obstrucción intestinal, parásitos intestinales y otras complicaciones médicas (Kaplan y Sadock B. J., 1994). 20 Rumiación: La rumiación es un trastorno extremadamente raro pudiendo ser fatal se presenta principalmente en la lactancia siendo extraña en la edad adulta (Kaplan, H. J., Y Sadock, B. J. 1996). La rumia es el acto de regresar a la boca alimentos que ya han sido deglutidos y que han alcanzado el estómago, habiendo empezado a sufrir el proceso de digestión, estos alimentos pueden ser vueltos a tragar o perdidos en parte con serias consecuencias para la nutrición del infante. A diferencia de la regurgitación, en la que el alimento sale de la bica del infante sin ningún esfuerzo, en la rumiación existen movimientos preparatorios complejos e intencionales, en particular por parte de la lengua y de los músculos abdominales (Ogden, T., 1989). Esta alteración aparentemente se origina a causa de un grave abandono físico y emocional, ya que responde con rapidez a la sustitución de las personas a cargo del infante. Tal conducta puede ser un intento del niño con privación emocional para autoestimularse. La conducta de rumiación también se ha informado en adultos, aunque en general se relaciona con estrés, como el de una enfermedad física aguda o cirugía; pérdidas como depresión. 21 Hiperfagia en otras alteraciones: Se debe codificar de acuerdo con este apartado la ingesta excesiva como una reacción a acontecimientos estresantes y que da lugar a obesidad. Los duelos, los accidentes, intervenciones quirúrgicas y acontecimientos emocionalmente estresantes pueden dar lugar a una "obesidad reactiva", en especial en sujetos predispuestos a la ganancia de peso (CIE-10). Vómitos en otras alteraciones psicológicas Además de la bulimia nerviosa en las que el vómito es autoprovocado, pueden presentarse vómitos repetidos en los trastornos somatofórmes, en la hipocondría, en la que los vómitos pueden ser uno de los múltiples síntomas corporales y en el embarazo donde los factores emocionales pueden contribuir a la aparición de vómitos y náuseas recurrentes como lo establece la CIE-10 (1992). Obesidad La obesidad es la acumulación excesiva de tejido adiposo en el cuerpo, lo cual implica que el peso corporal de un individuo es superior al normal establecido según la investigación realizada por Sánchez Collazos en 1995. Aunque la obesidad simple está incluida en la Clasificación Internacional de Enfermedades (CIE-10, 1992) como una enfermedad médica, en el DSM-IV (1997) no aparece, ya que no se ha establecido su asociación consistente con síndromes psicológicos o conductuales. 22 2.2.3 Trastornos de la conducta no especificados Tener un trastorno de alimentación no especificado puede significar muchas cosas. Cuando una persona es diagnosticada así es por qué no muestra uno o varios síntomas de cierta enfermedad.(Elliot L.,2004) Por lo que en la categoría de trastornos de la conducta no especificados se refieren a los trastornos de la conducta alimentaria que no cumplen los criterios para ningún trastorno de la conducta alimentaria especifica. 1. En mujeres que cumplen todos los criterios diagnósticos para la anorexia nerviosa, pero las menstruaciones son regulares. 2. Se cumplen todos los criterios diagnósticos para la anorexia nerviosa excepto que, a pesar de existir una pérdida de peso significativa, el peso del individuo se encuentra dentro de los límites de la normalidad. 3. Se cumplen todos los criterios diagnósticos de la bulimia nerviosa, con la excepción de que los atracones y las conductas compensatorias inapropiadas aparecen menos de 2 veces por semana o durante menos de 3 meses. 4. Empleo regular de conductas compensatorias inapropiadas después de ingerir pequeñas cantidades de comida por parte de un individuo de peso normal (p. ej. Provocación del vómito después de haber comido dos galletas). 5. Masticar y expulsar, pero no tragar, cantidades importantes de comida. 6. Trastorno por atracón se caracteriza por atracones recurrentes en ausencia de la conducta compensatoria inapropiada típica de la bulimia nerviosa. (Elliot L.,2004) La Organización Mundial de la Salud (OMS,2002) define claramente Anorexia Nerviosa y Bulimia Nerviosa Anorexia nerviosa: Trastorno caracterizado por una presencia de una pérdida intencional de peso 23 inducida o mantenida por el propio enfermo. Bulimia nerviosa: Es un síndrome caracterizado por episodios repetidos de atracones de comida y una excesiva preocupación por el control de peso, que conduce a comer demasiado y a continuación vomitar o tomar purgantes. Este trastorno comparte muchos rasgos característicos psicológicos con la anorexia nerviosa, incluyendo una excesiva preocupación por la silueta y el peso corporal. En algunos estudios realizados por Kaplan y Sadock (1994) se ha demostrado que los síntomas pueden darse como un trastorno separado (bulimia nerviosa), o como parte de la anorexia nerviosa. 24 2.3. La bulimia. 2.3.1 Antecedentes históricos de la bulimia nerviosa La bulimia es una enfermedad que ya era mencionada por el célebre médico griego Claudio Galeno (a. C. 131-201) siendo éste el médico más destacado de la antigüedad después de Hipócrates, sus estudios acerca de la anatomía de los animales y sus observaciones respecto al funcionamiento del cuerpo humano dominaron la teoría y la práctica de la medicina durante 1400 años, dentro de sus estudios describió la "kynosorexia" o "hambre canina" como sinónimo de bulimia y la considera como consecuencia de un estado de ánimo anormal, y aunque también se sabe que los romanos tenían la costumbre de hacer comilonas y vomitar, no se le consideraba igual; posteriormente es que apareció en los diccionarios médicos de los siglos XVIII Y XIX como una curiosidad medica; sin embargo, es a finales de los años setenta, del siglo XX, en que fue descrita y traducida como un síndrome de purga y atracones o bulimarexia. (Lozano M.J., 2010) Para otros autores el término bulimia, deriva del griego boulimos, que a su vez deriva de la fusión de bous (buey) y limos (hambre), literalmente “hambre de buey” que hace referencia a un hambre muy intensa. (Elliot L., 2004) La conducta alimentaria relacionada con el atracón y posterior vómito auto inducido con la intención de seguir comiendo se remonta a la época de la antigua Roma. En el siglo 18, James (1743) describió una entidad como true boulimus caracterizada por una intensa preocupación por la comida, ingesta de importantes cantidades de alimentos en períodos cortos de tiempo seguido de desmayos y otra variante caninus appetitus en donde tras la ingesta se presentaba el vómito. En el siglo 19, el concepto de bulimia se incluyó en la edición 1797 de la Enciclopedia Británica y en el Diccionario médico y quirúrgico publicado en Paris en 1830 y luego fue olvidada.( Rev.Chil.Nutr.,2009) "En 1979 Russell describió la bulimia nerviosa como un síndrome distinto y una variante grave de la anorexia nerviosa. En su trabajo describió 30 pacientes con peso normal que demás de un intenso temor a engordar presentaban atracones y vómitos.La 25 llamó en su momento “bulimia nerviosa, una variante ominosa de la anorexia nerviosa”. Desde entonces se brinda más atención a las muchas variantes de los trastornos de la alimentación que se manifiestan por compulsión al comer, vómito auto inducido y otras formas de purgamiento" (Shils, 2002). A partir de su inclusión como entidad diagnostica en el DSM-III, en 1980, la Bulimia Nerviosa ha llegado a ser un tema relevante tanto en la literatura popular como en las publicaciones científicas especializadas. En 1980, Fairburn público en una revista femenina conocida, un artículo en el que describía los síntomas de este trastorno y se pedía a las lectoras que los sufriesen, que se pusieran en contacto con él para llenar un cuestionario, ayudando así a la investigación sobre este trastorno. En unos días se recibieron más de 1 000 respuestas. La mayoría de las que respondieron al cuestionario parecían padecer BN, aunque solo el 2.5 % estaba recibiendo alguna forma de tratamiento para ese problema. Los resultados de este estudio sugerían que la BN era una enfermedad severa, no detectada en la gran mayoría de los casos (Fairben y col, 1982). Posteriormente, se han realizado numerosas investigaciones sobre el tema y se ha halado que la BN es un importante problema de salud en numerosos países, concretamente en aquellos países, concretamente en aquellos en que se presentan más casos de anorexia nerviosa. Recientemente se ha extendido a países mediterráneos como Italia y España y su incidencia, en general, parece ser creciente. (Roca E.,s.d.) En el estudio pionero de la revista antes mencionada, se constató que solo el 2.5% de los casos hallados de BN estaban en tratamiento. Esa reticencia al tratamiento, aunque no en forma tan extrema, sigue observándose en la actualidad según diversos estudios. Las razones por la que los pacientes son reacios a buscar ayuda son la vergüenza, el sentimiento de culpa y el temor a que otras personas se enteren. También suele influir la tendencia a minimizar el problema y la falta de confianza en que pueden hallar una ayuda eficaz. (Roca E.,s.d.) 2.3.2. Definición de la bulimia nerviosa 26 La palabra bulimia proviene del griego buolimia, de bous, buey, limos, hambre y literalmente se define como "hambre de buey" o "hambre insaciable". De acuerdo con Jarne y Talarn (2000) el síndrome bulímico es un trastorno que se caracteriza por un modelo de alimentación anormal, con episodios de ingesta voraz seguidos por maniobras para eliminar las calorías ingeridas. Después del episodio, el sujeto se siente malhumorado, con tristeza y sentimientos de autocompasión o menosprecio. Todo esto, acompañado de una conducta tendiente a eliminar los efectos de esta ingesta calórica a través de la autoprovocación del vómito, el uso de laxantes y diuréticos, las dietas restrictivas y el aumento de la actividad física. Estos episodios de ingesta compulsiva no pueden prevenirse ni interrumpirse una vez iniciados. La paciente tiene la sensación de una pérdida total de control sobre ellos. Esta condición requiere diagnóstico y tratamiento, no sólo por el sufrimiento psíquico que acarrea sino también por su morbilidad y mortalidad. (Rev.Chil.Nutr.,2009) Es un trastorno severo de la conducta alimentaria en el cual se presentan frecuentes episodios de ingesta excesiva, estos "atracones" de comida, son generalmente de elevado contenido calórico, y por una preocupación exagerada por el control del peso corporal, lo que lleva a la persona a adoptar medidas extremas para mitigar el aumento de peso producido por ésta ingesta; es decir, conlleva un sentimiento de culpa tan importante que la mayoría de las veces es necesario llevar a cabo una serie de comportamientos compensatorios como vomitar, tomar laxantes, utilizar pastillas o diuréticos, hacer ejercicio de manera exagerada para así bajar de peso o prevenir el aumento del mismo, "contrarrestando" los excesos de comida. (Elkin 2000, DSM IV,1997, Rausch y Bay 1993) El vómito es autoinducido y generalmente se produce a diario, se pueden emplear una gran variedad de técnicas para provocarlo, con los dedos o con diversos instrumentos. Los enfermos acaban generalmente por tener la necesidad de inducido y eventualmente pueden vomitar a voluntad o como acto reflejo. (Elkin 2000, DSM IV,1997, Rausch y Bay 1993) 27 La Bulimia nos dice Casanueva (2001) es un trastorno que se caracteriza por la realización de "atracones" recurrentes. Un atracón consiste en la ingesta de alimento en un corto periodo de tiempo (por ejemplo dos horas) en cantidad superior a la que la mayoría de las personas podrían ingerir en un espacio de tiempo similar en las mismas circunstancias. Se tiene la sensación de la pérdida de control sobre la ingesta del alimento (no poder parar de comer o no poder controlar el tipo o la cantidad de comida que se está ingiriendo). Estos episodios suelen destacarse por el hambre intensa secundaria a una dieta severa; la preocupación excesiva acerca del peso, la figura o los elementos, y también por los estados de ánimo disfórico y las situaciones personales estresantes. Acerca de la bulimia lo que se sabe es que en sus inicios, habitualmente se puede dar a partir de la adolescencia, aquí los bulímicos refieren que sus mentes están constantemente ocupadas con pensamientos referentes a los alimentos, dificultándoles inclusive la concentración, ya que los excesos de comida se dan normalmente en solitario y en secreto. Muchas veces se ritual iza la compra de la misma y este hecho suele producir al mismo tiempo excitación y ansiedad a tal grado que la cantidad de comida que se ingiere en un episodio bulímico puede llegar hasta 20.000 calorías cuando normalmente el cuerpo requiere entre 2.000 y 2.500 calorías. Los pacientes diagnosticados con bulimia tienen cerca de 14 episodios de atascamiento-purgación por semana aproximadamente. Así la bulimia nervosa o también llamada bulimia nerviosa es una dependencia física y psicológica por la comida, aunque su finalidad no es nutrirse sino compensar, es decir, llenar un vacío insoportable, para lo cual se adoptan conductas inadecuadas y peligrosas para la salud, aunado a lo anterior también el miedo enfermizo a engordar; así durante la bulimia nerviosa, es necesario realizar un acuerdo secreto de dieta en el que, a veces, es acusado, testigo, juez, por lo cual este acuerdo se debe cumplir para acceder a lo deseado, es decir, adelgazar y llamar la atención. Se define "atracón" como el consumo a lo largo de un período corto de tiempo de una cantidad de comida muy superior a la que la mayoría de los individuos comerían. Se debe tener en cuenta el contexto en que se produce el atracón, lo que se calificaría como 28 consumo excesivo en una comida habitual puede considerarse normal si se produce en una celebración o en un aniversario. (DSM IV,1997) Un "período de corto de tiempo" significa aquí un período de tiempo limitado, generalmente inferior a 2 horas. Los atracones no tienen por qué producirse en un solo lugar; por ejemplo, un individuo puede empezar en un restaurante y continuar después en su casa. No se considera atracón el ir «picando» pequeñas cantidades de comida a lo largo del día. Al vomitar no buscan expulsar para no engordar, sino que incorporan y expulsan una y otra vez- dramatizando la pérdida y el reencuentro con el objeto, y comienzan una vida dual, por un lado mantienen lazos sociales habituales y, por otro, viven su "adicción " como suelen decir los pacientes- en secreto y en silencio porque sienten que establecen una relación morbosa con la comida que es necesario ocultar llevando a cabo la ingesta compulsiva exclusivamente cuando se hallan solos. (Hekier y Miller 2001) La mayoría de las personas que presentan bulimia nerviosa tienen un peso normal, aunque también se presenta en personas obesas o con sobrepeso. Al ser un comportamiento secreto y no presentar una pérdida de peso tan pronunciada como en la anorexia, suele pasar desapercibida durante mucho tiempo. (Rausch y Bay 1993) Generalmente se observa en mujeres mayores que las que tienen anorexia. La media de edad de aparición está situada alrededor de los 17 años. Ya que generalmente empieza a principios de la adolescencia cuando las mujeres jóvenes intentan las dietas restrictivas, fracasan y reaccionan con atracones (comer mucho). Aunque es un padecimiento que afecta principalmente a mujeres, a diferencia de la anorexia nerviosa la bulimia se presenta con alguna frecuencia en hombres (5%). Y afecta al 3 por ciento de la población mexicana. 2.3.3 Subtipos de la bulimia nerviosa La CIE-10 (1992) y el DSM-IV (2006) emplean los siguientes subtipos para determinar la 29 presencia o ausencia del uso regular de métodos de purga con el fin de compensar la ingestión de alimento durante los atracones: Tipo purgativo Este subtipo describe cuadros clínicos en el que el enfermo se ha provocado el vómito y ha hecho un mal uso de laxantes, diuréticos y enemas durante el episodio. Tipo no purgativo Este subtipo describe cuadros clínicos en los que el enfermo ha empleado otras técnicas compensatorias inapropiadas, como ayunar y hacer ejercicio, pero no se ha provocado el vómito ni ha hecho un mal uso de laxantes, diuréticos o enemas durante el episodio. 2.3.4 Etiología de la bulimia nerviosa Factores bilógicos. Algunos investigadores han intentado asociar los ciclos de sobreingesta y purga con diferentes neurotransmisores. Como los antidepresivos suelen ser eficaces en estos pacientes, se ha considerado que pueden estar implicados neurotransmisores, como serotonina y noradrenalina. Los niveles plasmáticos de endorfinas están elevados en algunos de los pacientes que vomitan, sugiriendo la posibilidad de que la sensación de bienestar experimentada por algunos de estos pacientes tras el vómito puede estar mediada por este incremento en los niveles de endorfinas. Factores sociales Estos pacientes, como ocurre con la anorexia nerviosa, tienden a presentar muy buenos rendimientos y a responder a las presiones sociales en torno a la delgadez. Al igual que los pacientes con anorexia, muchos pacientes bulímicos están deprimidos y se observa en sus familias una mayor prevalencia de trastornos depresivos. Las familias de estos pacientes son más distantes y conflictivas que las familias de los pacientes con anorexia nerviosa. Los pacientes con bulimia describen a sus padres en términos de desinterés y rechazo. Factores psicológicos Los pacientes con bulimia nerviosa, como los pacientes con anorexia, tienen serias dificultades en su adolescencia, pero los pacientes con bulimia son más irritables e impulsivos que los pacientes con anorexia. La dependencia de alcohol, las compras 30 compulsivas, y la labilidad emocional (incluidas las tentativas suicidas) se asocian con frecuencia a la bulimia nerviosa. Estos pacientes suelen experimentar su descontrol con la comida de una forma más egodistónica que los pacientes con anorexia y, por tanto, es más probable que busquen ayuda médica. Estos pacientes carecen del control del superyó. Las dificultades de los pacientes bulímicos con el control de sus impulsos suelen manifestarse con frecuencia a través de la dependencia de sustancias y las relaciones sexuales autodestructivas, además de los episodios de sobreingesta y la purga posterior, que son los elementos característicos de este trastorno. Muchos pacientes bulímicos presentan historias de dificultades en el momento de la separación de sus cuidadores, manifestada por la ausencia de objetos transicionales durante los primeros años de la niñez. Algunos especialistas han observado que los pacientes con bulimia nerviosa utilizan sus propios cuerpos como objetos transicionales. La lucha por la separación de la figura materna queda representada por la ambivalencia hacia la comida; la comida puede representar un deseo de fusión con el cuidador, y el vómito puede representar inconscientemente un deseo de separación. (Kaplan et al. 1996) Factores culturales. Existen modas que imponen un tipo de vestimenta y la relación para conseguirlas por determinadas dietas, con influencia de los medios masivos de comunicación al imponer estereotipos representados por la delgadez. Sin embargo, en contraposición a la delgadez de las modelos, que se transforman en ideal, recientes investigaciones han dado cuenta de que en las últimas tres décadas el peso promedio de las adultas jóvenes se ha incrementado, debido a los mensajes contradictorios que promueven el consumo de alimentos, “fast food”, gaseosas, golosinas, cada vez más tentadores pero de poco valor nutritivo y de alto valor engordante. Por ello, cada vez es mayor la brecha entre la realidad y el campo ideal. Así, la delgadez se transforma más que en una expresión de un modelo social, en un producto vendido con exagerada insistencia en símbolo de “éxito”. “(Guía de Trastornos Alimenticios”, 2004) Factores educativos. La familia juega un papel muy importante, a veces el exceso de proteccionismo deja poca iniciativa al individuo, de manera que no se educa a los hijos para saber enfrentarse a la vida, fomentando la falta de habilidades para tomar decisiones progresivamente más 31 importantes. Por otro lado, la propia sociedad contribuye al establecer un nivel de exigencias desmedidas. “(Guía de Trastornos Alimenticios,2004) Factores familiares. La familia desempeña una función importante en la provocación y perpetuación de los trastornos del comer, el no corroborar que los hijos se alimentan nutritivamente puede ser uno de los principales factores; asimismo, el que los padres y los hermanos se vuelvan excesivamente críticos del aspecto físico también puede constituirse en un factor que influye en el desarrollo de anorexia en las niñas.“(Guía de Trastornos Alimenticios, 2004.) Factores de vulnerabilidad personal. No aceptarse como persona, tener una baja autoestima, falta de seguridad, ser demasiado perfeccionistas, tener autoexigencias desmedidas y ser poco hábil en las relaciones sociales, es un perfil psicológico que conforma el caldo de cultivo adecuado para el desarrollo de este tipo de patologías.“(Guía de Trastornos Alimenticios”, 2004) 2.3.5 Conductas características de la persona con bulimia. Las características esenciales de la conducta del bulímico consisten en recurrir a atracones en donde se consumen grandes cantidades de alimentos en un período de tiempo breve (aproximadamente de dos horas) y en métodos compensatorios inapropiados para evitar la ganancia de peso. Circuito autoperpetuante: dieta-atracón-dieta. (Goldman 1994) A pesar de que el tipo de comida que se consume en los atracones puede ser variada, generalmente se trata de dulces y alimentos de alto contenido calórico (como helados, frituras o pasteles). Los individuos con bulimia nerviosa ingieren más calorías en un atracón que los individuos sin bulimia nerviosa en una comida, pero la proporción de calorías derivadas de proteínas, ácidos grasos e hidratos de carbono es similar. (DSM IV, 1997, Goldman 1994) Los individuos con este trastorno se sienten generalmente muy avergonzados de su conducta e intentan ocultar los síntomas, por eso los atracones se realizan por lo normal a 32 escondidas o lo más disimuladamente posible, debido a esto siempre tienden a evitar asistir a reuniones donde puedan verse obligados a comer, recurriendo a todo tipo de excusas, a veces ridículas, para evadir estas situaciones de tensión para ellos. Al igual presentan conductas como: almacenar alimentos en distintos lugares de la casa con el propósito consciente o inconsciente- de contar con ellos al momento de darse el atracón, robar alimentos "hipercalóricos" de los mostradores de los supermercados, en casa de sus amistades, en el trabajo, etc. (Kaplan, Sadock y Grebb 1996) Así como los bulímicos abusan de la comida, también lo pueden hacer de otras sustancias como cigarrillos, drogas y alcohol. En un estudio realizado por Fairburn y Welch, se observó por un lado que las personas con bulimia fuman con más frecuencia que aquellas que no lo son y por otro, se observó que estas pacientes tienen más dificultad para mantenerse abstinentes al tabaco, probablemente por su temor a ganar peso y por la creencia de que con el cigarrillo lograrán controlar el apetito. También se observa una mayor incidencia de relaciones sexuales promiscuas, con múltiples parejas y sin protección, resultando en embarazos no deseados o enfermedades de transmisión sexual. Hay también mayor tendencia a la delincuencia. A veces, por ejemplo, el diagnóstico puede sospecharse durante la evaluación de una adolescente cuya presentación inicial es la de problemas legales por robos de ropa o comida en distintos comercios. (Roca E.,s.d.) Los atracones se acompañan de sensación de falta de control. El individuo puede estar en un estado de excitación cuando se atraca de comida, especialmente en el inicio de la enfermedad. Algunos enfermos describen síntomas de naturaleza disociativa durante o después de los atracones. A medida que la enfermedad progresa, los atracones ya no se caracterizan por una sensación aguda de pérdida de control, sino por conductas de alteración del control, como es la dificultad para evitar los atracones o la dificultad para acabarlos. Después de estos episodios de ingesta exagerada se presenta un estado ánimo depresivo y sentimientos de autodesprecio así como inseguridad. Porque como la paciente consume cantidades excesivas de alimento debido a esta misma serie de sentimientos, se expone a tener otra causa más para profundizar su enfermedad al darse cuenta que puede padecer un sobrepeso. Ya que la autoevaluación de los individuos con esta enfermedad se encuentra excesivamente influida por la silueta y el peso corporales. Caracterizando su 33 autoestima como baja ya que tienen una percepción distorsionada de su cuerpo. Esta obsesión alusiva al peso hace que tiendan a contemplarse a sí mismo en toda circunstancia en que se hallen frente a un espejo, vidrio o cualquier superficie que refleje su imagen, a hacer análisis exhaustivos de las formas corporales, pesarse varias veces al día, desnudo y con balanzas exactas y a compararse con otras personas sintiéndose en desventaja siempre. También presentan discurso monotemático; es decir, las conversaciones giran alrededor de ciertos temas recurrentes: las calorías, el peso, las dietas. (Herbert 1997, DSM IV,1997, Goldman 1994) Muchos individuos usan diversos métodos para intentar compensar estos atracones; el más habitual es la provocación del vómito. En algunos casos el vómito se convierte en un objetivo, y el enfermo realiza atracones con el fin de vomitar o vomitará después de ingerir pequeñas cantidades de comida. Estas personas pueden emplear una gran variedad de técnicas para provocar el vómito, con los dedos o con diversos instrumentos. Los enfermos acaban generalmente por tener la necesidad de provocarse el vómito y eventualmente pueden vomitar a voluntad. (DSM IV 1997, Goldman 1994) Otra línea de investigación aparecida en la literatura se centra en determinar las características comunes de personalidad y temperamento en personas con bulimia nerviosa (Lozano M.J.,2010) Williams et al. (1993) compararon diferentes subgrupos de pacientes con diversos trastornos de la conducta alimentaria: 32 con anorexia nerviosa, 30 con bulimia nerviosa, 31 obesos, 29 no obesos y 35 controles, concluyendo que los pacientes con un trastorno de personalidad comórbido (54% de los anoréxicos y 63% de los bulímicos) presentaban peor autoestima, menor asertividad y mayor grado de hostilidad al ser comparados con los grupos de control sin trastornos de personalidad. Por otro lado, Bulik et al. (1995a) en una muestra de 76 mujeres con bulimia nerviosa hallaron que el 63% presentaba un trastorno de personalidad, de los que un 37% correspondía al trastorno límite. (Lozano M.J.,2010) Las características clínicas comunes que presentaban estos pacientes iban desde un estado de ánimo depresivo, menos intereses personales, baja tolerancia a la frustración y, en 34 general, un peor funcionamiento global. Palme et al. (1999), en un estudio de comparación de casos de bulimia, obesidad y alcoholismo y controles observaron una asociación de estos grupos clínicos a rasgos de personalidad como ansiedad somática, irritabilidad, impulsividad, socialización, agresividad verbal, suspicacia, conductas evitativas, psicastenia y sentimientos de culpa excesivos. En España, Díaz-Marsa et al. (2000) encontraron mayor impulsividad y menor persistencia en pacientes con bulimia nerviosa que en pacientes con anorexia nerviosa y, utilizando el inventario de personalidad de Millon (MCMI-II), Del Río et al. (2002) examinaron 33 mujeres con bulimia nerviosa y observaron altas puntuaciones en las siguientes escalas: esquizoide, autodestrucción, pasivo-agresiva y evitativa.(Lozano M.J.,2010) Otras conductas "de purga" que utilizan como mecanismos compensatorio s son el consumo de medicamentos adelgazantes (diuréticos, laxantes, hormonas tiroideas, derivados anfetamínicos, mezclas de productos homeopáticos), utilización de enemas, actividad fisica excesiva (no es constante), con el único objeto de quemar calorías, abuso de edulcorantes; también'pueden pasar días enteros sin comer. Sin embargo; a pesar de la dieta, el ejercicio frecuente, y demás técnicas para bajar de peso el individuo mantiene el peso o lo vuelve a subir. Por lo cual puede pasar desapercibida esta enfermedad. (Goldman 1994) Una característica más de los individuos con bulimia nerviosa pero con diabetes mellitus es que pueden suprimir o disminuir la dosis de insulina para reducir el metabolismo de los alimentos ingeridos durante los atracones. (DSM IV,1997) 2.3.6 Características principales de la bulimia nerviosa. Se proponen los siguientes criterios para la bulimia: 1) Poderosos y no dominables impulsos a comer por atracones. 2) Evitación exagerada de los alimentos que consideran engordantes, induciéndose el vómito o tomando purgantes para expulsarlos, o recurriendo a ambos mecanismos. 3) Miedos enfermizos a engordar. 35 4) Desesperada búsqueda de delgadez. 5) Estrategias para bajar de peso. Según la medicina, actualmente no habría que esperar un descenso acentuado de peso (límite con la caquexia), para hacer el diagnóstico la Organización Mundial de la Salud (1992) hace una clasificación cuya sigla es ICD 10C (Cuestionario sobre Depresión e Imagen Corporal) que consta de 5 puntos: I) Pérdida de peso significativa: en púberes que no pueden aumentar de peso, previo a la menstruación. II) La pérdida de peso es autoinducción por medio de la evitación de los alimentos más algunos de los siguientes itémes. Vómitos Laxantes Excesos de actividad física Diuréticos Uso de anorexígenos III) Hay una psicopatología específica según la cual persiste una idea sobrevalorada e intrusiva de horror a la gordura ylo flacidez. IV) Trastorno que involucra el eje Hipotálamo-hipofisario-gonadal que se manifiesta clínicamente como amenorrea. V) Si la aparición es prepuberal, se retrasa o retiene la secuencia de acontecimientos (falta del desarrollo de los pechos, falta de la menarca, amenorrea primaria. En los varones, genitales sin desarrollo). Según el DSM-IV, las características esenciales de la Bulimia son los atracones y los métodos compensatorios inadecuados para evitar la ganancia de peso. Al hablar de métodos compensatorios, nos referimos a comportamientos que, pueden anular las consecuencias de las crisis sobre el peso: 1. Las dietas (ayuno o restricciones alimentarias) o la idea de eliminar para siempre cierto tipo de alimentos que a su juicio engordan. Datos recientes demuestran que los regímenes provocan el efecto "yo-yo" (la pérdida de peso es seguida de un aumento más importante que al comienzo del régimen), y que provocan un aumento de peso a largo plazo, junto con alteraciones endocrinas 36 ("dismenorrea", menstruaciones difíciles y dolorosas). 1. Los vómitos. Este método es muy frecuente entre los bulímicos/as. No es utilizado siempre de la misma manera: algunos/as vomitan varias veces al día, prácticamente después de cada comida y otros no lo hacen más que en los momentos de crisis. Este proceso es física y emocionalmente costoso y puede provocar la repetición de las crisis (en la antigüedad, los romanos conocían bien esta técnica, ya que ellos se provocaban el vómito para poder continuar con sus "orgías") o aumentar su intensidad (a veces se llegaban a comer más cantidad de comida para facilitar el vómito). De hecho el vómito disminuye las barreras fisiológicas y psicológicas contra la sobrealimentación. Además los vómitos, sobre todo si son crónicos, nc.. impiden al organismo absorber una porción considerable de las calorías ingeridas. Las consecuencias somáticas más corrientes de los vómitos son: desórdenes de tipo electrolítico (deshidratación, falta de potasio, cambios en el ritmo cardiaco), hipertrofia de las glándulas parótidas (ensanchamiento de la cara), caries dentales (erosión del esmalte por los ácidos gástricos), o esofagitis (deglución dolorosa). 3 La ingesta de laxantes y diuréticos, contrariamente a la opinión ampliamente extendida, no impide en lo absoluto la absorción de los alimentos. El tracto digestivo se acostumbra progresivamente a los laxantes y es necesario aumentar la dosis para obtener un efecto comparable. Suelen aparecer complicaciones físicas, como retención de agua, edemas, incluso una modificación del tubo digestivo. Del mismo modo, los diuréticos tomados solos o asociados a laxantes, no ejercen más que un impacto mínimo y transitorio sobre el peso corporal. Simplemente favorecen la pérdida de agua y provocan, a largo plazo, perturbaciones biológicas graves. 4 Los productos que disminuyen el apetito o anorexígenos, contienen en su mayoría anfetaminas que además de producir inapetencia, perturban el sueño, provocan dependencia y numerosos efectos secundarios no deseados. 5 La práctica demasiado intensa de ejercicio físico excesivo, puede tener consecuencias somáticas graves, en particular en las articulaciones y el sistema cardiovascular. Todas estas tentativas de compensación son, en realidad ilusorias y hasta peligrosas: para resultados mínimos, pueden desencadenar crisis manteniendo el círculo vicioso entre dominio absoluto y pérdida de control y entre restricciones y crisis. Las comidas, las dietas, el cuerpo, el peso parecieran ser los ejes sobre los que se 37 debate la vida del paciente. Sentirse bien o mal anímicamente estaría anudado a ello. Se torna evidente la imposibilidad de abstenerse de iniciar la ingesta o de detenerse una vez que ésta ya ha comenzado. Otras características comunes en la Bulimia Nerviosa son que los afectados presentan una auto evaluación excesivamente influida por la silueta y el peso corporal y que suelen sentirse mi 1\' avergonzados por su enfermedad por lo que tienden a ocultarla. Un paciente bulímico realiza su ritual en soledad y silencio según Hekier y Miller no hay testigo de su sufrimiento. Pero en algún momento la situación ya no se sostiene, la culpa se acrecienta, la sensación de desesperación pos-ingesta se vuelve intolerable y con una creencia angustiante decide quebrar su secreto con la convicción de que así no puede seguir viviendo. Un paciente que se provoca vómitos constantemente, que ha hecho de las anfetaminas, diuréticos y/o laxantes una ingestión habitual, que vive para la comida y por ella, que ha decidido no comer o que ha concluido que una salida posible es el suicidio, es un paciente de alto riesgo. Por eso la necesidad de una atención especializada, interdisciplinaria precisamente por cuantos estos padecimientos conllevan complicaciones riesgosas. Estas abarcan desde diarreas, pancreatitis y cólicos biliares como consecuencia de atracón, hasta gastritis, esofagitis, síndrome de Mallory Wass, vómitos con sangre, erosión y pérdidas de las piezas dentarias, deformación de la glándula parótida como consecuencia de la auto provocación de vómitos.(Medicina General,s.d) 38 2.3.7 Curso de la bulimia nerviosa La bulimia nerviosa se inicia generalmente al final de la adolescencia o al principio de la vida adulta. La edad media de inicio es de 16 años con un tiempo de evolución poco mayor de 5 años, siendo el intervalo de edad en que puede aparecer mucho más amplio que el de la anorexia esto es entre los 13 y 58 años. Y la edad media de las pacientes que consultan por bulimia es de 21 años. Los atracones suelen empezar después o durante un periodo de régimen dietético. El curso puede ser crónico o intermitente, con períodos de remisión que se alternan con atracones. Se desconoce la evolución a largo plazo. Sin embargo, si bien no se han registrado muertes por bulimia nerviosa, está tiene mal pronóstico de curación. Ya que si esta enfermedad no se trata de forma adecuada en equipo y por periodos largos, las recaídas son frecuentes y pueden relacionarse con otras conductas como tabaquismo, consumo de alcohol y drogas (Dulanto 2000, DSM IV 1997). 2.3.8 Características clínicas Los atracones en la bulimia se producen normalmente después de acontecimientos estresantes, enfados, ansiedad, o simplemente tras el hambre en un periodo de ayuno. Un atracón dura varios minutos o incluso puede llegar hasta horas. Normalmente se compone de alimentos de alto contenido calórico: dulces, bollos, etc. Se pueden llegar a ingerir hasta 3.000-4.000 calorías. Al comienzo los atracones se suelen producir cuando se encuentran solas en casa o los fines de semana, posteriormente se van haciendo más habituales normalmente uno al día, aunque la frecuencia es muy variable en cada caso.Tras el atracón la paciente siente distensión abdominal e hinchazón, unido a sentimientos de culpa y autodesprecio, por lo que vomita, lo cual le alivia parcialmente la sensación de culpa pero suele aparecer un sentimiento depresivo. En estadios más avanzados de la enfermedad se producen vómitos sin necesidad de atracones de comida previos. En la bulimia también existe una preocupación excesiva por el físico, y un gran temor a engordar, por lo que se pesan muy a menudo. Estas pacientes suelen tener un peso 39 en el rango normal por lo que son difíciles de identificar, pasando por lo general mucho tiempo antes de que las familias se den cuenta de sus conductas. Existen múltiples complicaciones físicas derivadas de los atracones y los vómitos, como rotura gástrica o esofágica, edemas crónicos, aumento de las glándulas salivares, alteraciones hidroelectrolíticas que pueden derivar en un paro cardiaco, deshidratación, erosión del esmalte dental, arritmias, lesiones en el dorso de la mano, etc. No existe un patrón claro en la familia en las pacientes con bulimia pero parece que en ellas hay poca comunicación, así como excesiva preocupación por la competitividad y el aspecto físico. En cuanto a su sexualidad las pacientes con bulimia normalmente conservan una vida sexual activa, a diferencia de las pacientes con anorexia. Este trastorno se asocia a menudo a trastornos de la personalidad como el límite y el histriónico, a drogodependencias y a descontrol de impulsos.(Aragon C.,S.D.) 40 2.3.9 Diagnostico diferencial de la bulimia nerviosa. A los individuos con atracones que aparecen exclusivamente en el trascurso de la anorexia nerviosa se les diagnostica anorexia nerviosa tipo' compulsivopurgativo, y no debe establecerse el diagnóstico adicional a la bulimia nerviosa. El juicio clínico decidirá si el diagnóstico más correcto para una persona con episodios de atracones y purgas posteriores, que no cumplen los criterios de la anorexia nerviosa, tipo compulsivo-purgativo (p. Ej., cuando el peso es normal o las menstruaciones son regulares), es anorexia nerviosa, tipo compulsivo-purgativo en remisión parcial o bulimia nerviosa. En algunas enfermedades neurológicas y médicas (como el síndrome de KleineLevin) se ha observado una conducta alimentaria alterada, pero no una preocupación excesiva por el peso y la silueta corporales (rasgo psicológico característico de la bulimia nerviosa). El comer en exceso es frecuente en el trastorno depresivo mayor, con síntomas atípicos, pero estos sujetos no recurren a medidas compensatorias ni muestran preocupación excesiva por el peso y la silueta corporales. Si se cumplen los criterios para ambos criterios, deben establecerse los dos diagnósticos. Los atracones están incluidos entre las conductas impulsivas que forman parte de la definición del trastorno límite de la personalidad, de modo que si se cumplen los criterios para ambos trastornos, también establecerán los dos diagnósticos. 2.3.10 Criterios diagnósticos de bulimia nerviosa según la CIE- 10 Para hacer el diagnóstico de Bulimia Nerviosa han de estar presentes todas las alteraciones que se refieren a continuación, de manera que constituyen pautas diagnósticas estrictas: A. Preocupación persistente por la comida, juntamente con un deseo intenso o un sentimiento de compulsión por comer, presentando episodios de polifagia durante los cuales consume grandes cantidades de comida en períodos cortos de tiempo. B. El enfermo intenta contrarrestar la repercusión de los atracones en el peso mediante uno o más de los métodos siguientes: Vómitos autoprovocados, abuso de laxantes, períodos intercalados de ayuno, consumo de fármacos supresores del apetito o 41 anorexígenos, extractos tiroideos o diuréticos. Si la bulimia se presenta en un enfermo diabético, pueden abandonar su tratamiento con insulina. C. La psicopatología consiste en un miedo morboso a engordar y el enfermo/a se fija de forma estricta un dintel de peso muy inferior al que tenía antes de la enfermedad, o a su peso óptimo o sano. Con frecuencia existen antecedentes previos de anorexia nerviosa con un intervalo entre ambos trastornos de varios meses o años. Este episodio precoz puede manifestarse de forma florida o, por el contrario, adoptar una forma menor o larvada, con moderada pérdida de peso o una fase transitoria de amenorrea. 2.3.11 Criterios diagnósticos de la bulimia nerviosa según el DSM-IV (1997) A. Presencia de atracones recurrentes. Un atracón se caracteriza por: 1. Ingesta de alimento en un corto espacio de tiempo (p. ej., en un período de 2 horas) en cantidad superior a la que la mayoría de las personas ingerirían en un período de tiempo similar y en las mismas circunstancias. 2. Sensación de pérdida de control sobre la ingesta del alimento (p. ej., sensación de no poder parar de comer o no poder controlar el tipo o la cantidad de comida que se está ingiriendo) B. Conductas compensatorias inapropiadas, de manera repetida, con el fin de no ganar peso, como son provocación del vómito; uso excesivo de laxantes, diuréticos, enemas u otros fármacos; ayuno, y ejercicio excesivo. C. Los atracones y las conductas compensatorias inapropiadas tienen lugar, como promedio, al menos dos veces a la semana durante un período de 3 meses. D. La autoevaluación está exageradamente influida por el peso y la silueta corporales. E. La alteración no aparece exclusivamente en el transcurso de la anorexia nerviosa Especificar tipo: 42 Tipo purgativo Tipo no purgativo 2.3.12 Examen Físico En la persona con Bulimia que desea ocultar su situación a toda costa, la inspección y revisión cuidadosa de sistemas puede dar la clave al clínico de lo que está sucediendo. i. Signos vitales Evaluarse en la entrevista inicial y en las subsiguientes. Es también importante la valoración en distintas posiciones a fin de diagnosticar cambios ortostáticos en la presión arterial y la frecuencia cardíaca. La paciente con alcalosis metabólica suele presentar bradipnea. En contrapartida, de existir acidosis metabólica (como consecuencia de diarrea secundaria al uso de laxantes) podemos hallar taquipnea. Esta última también puede observarse en el raro caso de neumomediastino secundario al esfuerzo de los vómitos autoinducidos. Es posible encontrar a veces hipotermia.(Crovetto M. Mirta. y col. 2009) Síntomas hallados en pacientes con bulimia nerviosa: • Irregularidades menstruales • Ardor esofágico • Dolor abdominal inespecífico • Letargo • Distensión abdominal • Fatiga • Cefaleas • Constipación/Diarrea • Tumefacción de manos y pies • Dolor de garganta • Depresión Signos hallados en pacientes con bulimia nerviosa • Callosidades en manos (signo de Russell) • Hipertrofia de las glándulas salivales • Erosión del esmalte dentario 43 • Enfermedad periodontal • Caries • Petequias faciales • Irritación perioral • Úlceras orales • Hematemesis • Edemas (tobillos, periorbitario) • Distensión abdominal (Crovetto M. Mirta. y col. 2009) Aquellas pacientes que sufren en forma repetida algún grado de deshidratación, bien por pérdidas secundarias a vómitos, diarrea, diuréticos o a la falta de ingesta de líquidos, pueden referir algún antecedente de síncope y presentar ortostasis con taquicardia e hipotensión postural. (Crovetto M. Mirta. y col. 2009) ii. Cabeza, cuello, garganta Son hallazgos frecuentes: facies abotagada, petequias, tumefacción parotídea, caries y erosiones dentarias. Hay pérdida del esmalte de la cara lingual de los dientes por efecto químico del ácido gástrico que causa descalcificación y disolución del esmalte, agravado por la acción mecánica de la lengua contra los dientes. (Crovetto M. Mirta. y col. 2009) El aumento del tamaño de las glándulas parótidas, se observa entre un 8% y un 59% de las pacientes y también puede afectar a otras glándulas salivales.30 Éstas suelen estar aumentadas de consistencia a la palpación y son indoloras. La hipertrofia parotídea puede observarse entre 2 a 6 días después de un episodio de ingesta compulsiva.31 Se ha descripto también un caso de disnea grave secundaria a hiperplasia amigdalina. Se intentó explicar esto como consecuencia del estímulo inmunológico secundario al constante efecto irritativo del ácido gástrico sobre las amígdalas tras los vómitos repetidos. (Crovetto M. Mirta. y col. 2009) Las lesiones petequiales limitadas a la cara y parte superior del tórax se deben al aumento de la presión intratorácica asociada con el vómito. (Crovetto M. Mirta. y col. 2009) iii. Piel 44 Las manifestaciones dermatológicas pueden agruparse en tres categorías: 1) Complicaciones asociadas a la malnutrición; 2) complicaciones asociadas a los vómitos autoinducidos 3) complicaciones asociadas a una patología psiquiátrica concomitante. Las complicaciones secundarias a la malnutrición, si bien son más frecuentes en anoréxicas, también pueden hallarse en pacientes bulímicas. Estas pueden incluir pelo frágil y quebradizo, uñas frágiles, piel seca, edema pretibial sin hipoproteinemia. (Idem) La manifestación cutánea clásica de los vómitos autoinducidos es el signo de Russell: en el dorso de las manos se observan varias ulceraciones elongadas y superficiales o callosidades hiperpigmentadas o cicatrices con una dimensión promedio de 6 x 10 mm.(Idem) Estas lesiones se producen como consecuencia de la repetida abrasión de la piel contra los incisivos durante el vómito autoinducido.(Idem) Hay que tener en cuenta que muchas pacientes eligen utilizar instrumentos para inducir emesis (cucharas, cepillos de dientes) o que simplemente aprenden a vomitar espontáneamente tras la ingesta, con lo cual estas lesiones pueden no encontrarse. (Idem) Algunas pacientes con patología psiquiátrica suelen producirse heridas cortantes, habitualmente en los miembros superiores e inferiores, que se reconocen por las típicas cicatrices lineales. (Idem) 2.5.4 Pulmonares Son infrecuentes. El neumomediastino puede ocurrir secundariamente a los vómitos. Se debe a un rápido aumento de la presión intralveolar, lo que lleva a la ruptura alveolar y el consiguiente pasaje de aire a través de los planos perivasculares al mediastino y tejido celular subcutáneo.35 Las pacientes pueden quejarse de dolor pleurítico, el cual se agrava con la inspiración o la tos. Éste puede irradiarse a la espalda, el cuello o los hombros. La 45 presencia de enfisema subcutáneo puede objetivarse por la palpación a nivel supraclavicular de un área que crepita. La mediastinitis es una complicación mortal de la ruptura esofágica (síndrome de Boerhaave). Presentan mayor riesgo de esta patología los hombres, debido a que presentan mayor volumen de ingesta por atracón. Se han descripto también microaspiraciones que a veces acompañan a los vómitos, las cuales pueden provocar espasmo bronquial, asma y neumonitis. (Idem) iv. Sistema cardiovascular Ya se ha descripto la posibilidad de bradicardia así como taquicardia y cambios ortostáticos de la presión. Los vómitos, el abuso de laxantes y diuréticos pueden producir una pérdida excesiva de líquidos y electrólitos que trae como consecuencia hipotensión arterial, arritmias cardíacas, alteraciones electrocardiográficas e incluso la muerte súbita por hipocalemia. Ante la sospecha clínica de cardiomiopatía, el médico debe considerar la posibilidad de uso y abuso de jarabe de ipecacuana. El atractivo del jarabe de ipeca puede deberse a que es de venta libre, es efectivo en provocar el vómito y es barato. Dentro de sus componentes químicos, el jarabe de ipeca cuenta con un alcaloide tóxico llamado emetina. (Idem) El riesgo del uso de este fármaco en pacientes bulímicas radica en la toxicidad que se produce como consecuencia del uso repetido y en dosis crecientes (dado que pierde su capacidad emética tras cierto tiempo de utilizado). Entre las manifestaciones de su toxicidad, encontramos a nivel neuromuscular, debilidad, dolores, rigidez muscular generalizada en músculos del cuello y proximales de extremidades. El efecto tóxico más grave está relacionado con la miocarditis, la cual se pone de manifiesto por dolor precordial, taquipnea, disnea, hipotensión y anormalidades en el electrocardiograma (aplanamiento o inversión de la onda T, alteración del complejo QRS, prolongación de QT y del intervalo PR y anormalidades del segmento ST). También puede ser una causa de muerte. Ante su sospecha, es útil obtener un dosaje enzimático de creatinfosfoquinasa la cual suele estar aumentada secundariamente a la miólisis presente.(Idem) v. Sistema gastrointestinal 46 Si bien hay muchas manifestaciones gastrointestinales, el examen físico puede brindar escasos signos. Aun así, sigue siendo la primera causa de molestias referidas en la consulta médica. Con posterioridad a un atracón los pacientes pueden referir malestar o dolor abdominal, náuseas, distensión y dolor. Los síntomas dependen de la cantidad y el tipo de comidas ingeridas, así como de las alteraciones que puedan encontrarse en el vaciamiento gástrico. (Idem) Como consecuencia del vómito autoprovocado también se producen, además de las modificaciones dentarias, lesiones a nivel de la orofaringe. Si bien no existe hasta el momento ningún estudio que lo confirme, las lesiones provocadas por las cucharas o cepillos de dientes utilizados para autoprovocarse el vómito así como por el pasaje de ácido gástrico a través de estas zonas dañadas, puede provocar alteraciones en la percepción del gusto y temperatura de las comidas. También puede favorecer la aparición de granulo mas y úlceras a nivel bucal. Como consecuencia de la distensión gástrica que se puede encontrar debido a la ingesta de hasta 10.000 calorías o más por episodio de ingesta no controlada, podemos hallar reflujo gastroesofágico (especialmente tras los atracones nocturnos). (Idem) Así es como se podría observar mayor incidencia de trastornos de la mucosa laríngea y esofágica, esófago de Barrett y probablemente carcinoma laríngeo y esofágico. 43 Hay enlentecimiento en el reflejo gástrico, lo cual podría indicar un daño a nivel de los receptores sensoriales. El daño de tales receptores al nivel de la faringe podría provocar también un retardo en el mecanismo de deglución, lo cual podría favorecer el pasajede alimentos a la vía aérea. (Idem) Puede producirse hematemesis por lesión de la mucosa esofágica (síndrome de Mallory Weiss) e incluso ruptura esofágica y muerte por mediastinitis (síndrome de Boerhaave). Los pacientes con gastritis, úlceras pépticas o pancreatitis pueden referir dolor a la palpación en epigastrio y en hipocondrio izquierdo. Es importante tener en cuenta que la asociación de bulimia y abuso de alcohol es frecuente. (Idem) El colon se afecta por el abuso de laxantes, oscilan períodos de constipación (donde se puede hallar un masa palpable a nivel de fosa ilíaca izquierda) y de diarrea con pérdida de 47 agua y electrólitos. El uso de laxantes no provoca pérdida calórica debido a que su efecto farmacológico se desarrolla en el colon, cuando la absorción ya fue realizada. En contrapartida, provoca gran pérdida de agua y electrólitos, lo que aumenta el riesgo de falla cardíaca y renal. Cuando los laxantes se toman a una dosis mayor a la recomendada o por períodos prolongados, se puede observar el “colon catártico” que ocurre cuando se pierde la motilidad colónica y el reflejo defecatorio, requiriendo desobstrucción de la materia fecal impactada y ostomía. Si el abuso se prolonga, hay alteraciones histológicas en la mucosa colónica. (Idem) Por vía endoscópica se puede observar una lesión pigmentaria denominada melanosis coli que no produce alteraciones funcionales. Esta se presenta tras largos períodos de ingesta de antraquinonas y fenolftaleína contenidas en el 70% de los laxantes, así como en muchos colagogos y preparados para descender de peso.(Idem) Corvertt y Powers observaron que las pacientes que utilizan los enemas como método de purga suelen presentar cuadros graves, mayor incidencia de intentos de suicidio, y mayor cantidad de trastornos del pensamiento, razón por la cual siempre hay que interrogar sobre su utilización. La gravedad es mayor en las pacientes que deciden tomar laxantes como primer método de purga. (Idem) vi. Medio interno Los vómitos pueden provocar hipocalemia, hipocloremia y alcalosis metabólica. Como consecuencia de la pérdida de líquidos y la depleción del volumen intravascular producidas, tanto por los vómitos como por el abuso de laxantes, se activa el sistema reninaangiotensina- aldosterona. Esto lleva a aumento del bicarbonato sérico el cual ya está aumentado ante la gran pérdida de ácido clorhídrico por el tubo digestivo. Se suma a esto la pérdida de potasio a través del túbulo renal. Si bien muchas veces es necesario el tratamiento de la hipocalcemia, su corrección no implica un tratamiento definitivo hasta tanto no se corrija la depleción de volumen secundaria a los vómitos.(Idem) 48 Por otro lado, se estimula la hormona antidiurética, con lo cual hay mayor retención de agua. Debido a estas características, cuando un paciente se presenta con hipocalemia, edema idiopático y eudosíndrome de Bartter (hipocalemia, hiperreninemia, hiperaldosteronismo, alcalosis metabólica, presión sanguínea normal e hiperplasia del aparato yuxtaglomerular renal), es necesario inquirir acerca de la utilización de diuréticos como posible etiología y su probable relación con un trastorno de la conducta alimentaria no diagnosticado. Dentro del espectro de síntomas que puede provocar la hipocalemia, podemos hallar debilidad, confusión, náuseas, palpitaciones, poliuria, dolor abdominal y constipación. La expresión máxima de la hipocalemia puede ser la muerte súbita por arritmia cardíaca. En aquellos pacientes cuyo mecanismo de purga es el vómito es frecuente hallar alcalosis metabólica como consecuencia del aumento del bicarbonato sérico. En aquellos que utilizan laxantes, es frecuente hallar acidosis metabólica secundaria a la pérdida de bicarbonato con la materia fecal. La deficiencia de magnesio es más frecuente que la de fósforo y calcio. Puede afectar la contractilidad del músculo cardíaco y producir hipocalcemia e hipocalcemia refractaria al tratamiento. Estas alteraciones producen cansancio, debilidad, constipación y depresión. También pueden contribuir a las arritmias cardíacas y en algunos casos, ser la causa de muerte. (Idem) vii. Manifestaciones renales El riñón puede estar afectado como consecuencia de la deshidratación, de la pérdida de potasio y del empleo crónico de diuréticos. Por eso podemos hallar aumento de la urea y descenso de la densidad urinaria. También se ha descripto mayor incidencia de infecciones urinarias. ((Idem) viii. Manifestaciones endocrinológicas La bulimia provoca alteraciones hormonales con la consiguiente alteración e irregularidad de los ciclos menstruales, pero en un estudio realizado por Crown y col, tras el seguimiento por 10-15 años de pacientes con diagnóstico de bulimia, no se observó una alteración de la función reproductiva de estas mujeres. Si bien no existió un grupo control en este trabajo, la 49 frecuencia de infertilidad, abortos espontáneos y prematuridad hallada fue la misma a la hallada en la población general. (Idem) ix. Manifestaciones óseas La osteoporosis puede ocurrir en mujeres bulímicas, particularmente si estas pacientes tienen una historia previa de anorexia. La bulimia está fuertemente relacionada con dietas restrictivas, desnutrición, menstruaciones irregulares, pobre ingesta nutricional y bajos niveles de estrógenos. Todos estos factores actúan como factores de riesgo para la osteoporosis. (Idem) 50 2.3.13 Síntomas en la Esfera Psíquica de la Persona con Bulimia La frecuencia de síntomas depresivos en las personas con bulimia nerviosa es alta (por ejemplo: baja autoestirna), al igual que los trastornos del estado de ánimo (especialmente el trastorno distímico y el trastorno depresivo mayor). En muchos individuos la alteración del estado de ánimo se inicia al mismo tiempo que la bulimia nerviosa o durante su curso y los sujetos manifiestan a menudo que el trastorno del estado de ánimo es debido a la bulimia nerviosa. Sin embargo, en ocasiones el trastorno del estado de ánimo precede a la bulimia nerviosa. Por igual existe una incidencia elevada de síntomas de ansiedad (por ejemplo: miedo a las situaciones sociales) o de trastornos de ansiedad. Probablemente entre un 30 y 50% de los individuos con bulimia nerviosa tienen rasgos de la personalidad que cumplen los criterios diagnósticos para uno o más trastornos de la personalidad. Otras características y cambios en el carácter de los individuos con este trastorno de la conducta alimentaría pueden ser: fuertes sentimientos de culpa, repudio de sí mismo. En algunos casos hay alternancia entre euforia y depresión. Una autocrítica severa, imperiosa necesidad de recibir la aprobación de los demás, dificultad de concentración y aprendizaje, vida social intensa con intervalos de aislamiento. Y actividad sexual que oscila de la abstinencia a la promiscuidad. También se puede presentar el abuso de alcohol y drogas, el consumo de sustancias estimulantes suele empezar en un intento por controlar el apetito y el peso. Todo esto porque no existe una buena capacidad del control de los impulsos( DSM IV 1997, Goldman 1994) Finalmente, datos preliminares sugieren que en casos del tipo purgativo hay más síntomas depresivos y una mayor preocupación por el peso y la silueta corporal que en los casos del tipo no purgativo.(Goldman 1994) 51 2.3.14 Signos Fisiológicos Corporales de la Persona con Bulimia Las purgas conducen con frecuencia a alteraciones del equilibrio hidroelectrolítico (hipopotasemia, hiponatremia e hipocloremia). La pérdida de ácido cloridrico producida por el vómito puede determinar una alcalosis metabólica (bicarbonato sérico elevado), y las di arreas por uso excesivo de laxantes producen acidosis metabólica. Algunos individuos con bulimia nerviosa presentan niveles sérico s ligeramente altos de amilasa, que posiblemente sean reflejo del aumento de la isoenzima salivar.(Goldman 1994, Kaplan, Sadock y Grebb 1996) Por los vómitos recurrentes puede haber roturas vasculares en las mejillas y debajo de los ojos debido a diátesis hemorrágica. Acidez estomacal, reflujo, ulcera gástrica o duodenal, garganta irritada. A veces disfonía (voz ronca) y puede producir daño en el esfínter esofágico. También puede dar lugar a una pérdida significativa y permanente del esmalte dental (erosión dental), especialmente de la superficie posterior de los incisivos. Estos dientes pueden resquebrajarse y parecer rotos o carcomidos, cariados, con pérdida de piezas dentarias y puede haber asimismo muchas cavidades en la superficie de los dientes. Algunos individuos pueden tener la cara hinchada y agrandamiento de las glándulas salívales, sobre todo de la glándula parótida (la más grande de éstas) situadas en el cuello. Algunos individuos también presentan cicatrices o callos en el dorso de la mano (casos verdaderamente extremos) como consecuencia del contacto con los dientes al inducirse el vómito.(DSM IV 1997, Gross 1998, Kaplan, Sadock y Grebb 1996) En las mujeres con bulimia nerviosa se presentan a menudo irregularidades en su periodo menstrual y amenorrea; no está del todo claro si estas alteraciones se relacionan con fluctuaciones de peso, déficit nutritivo o estrés emocional. Los individuos que toman exceso de laxantes de manera crónica pueden acabar presentando dependencia a este tipo de fármacos. Los desequilibrios electrolíticos producto de las purgas llegan a veces a ser de la suficiente importancia como para constituir un problema médico grave. En comparación con los enfermos que padecen bulimia nerviosa del tipo no purgativo, los del tipo purgativo presentan una probabilidad más alta de padecer problemas físicos, como alteraciones de 52 líquidos y electrólitos.(DSM IV,1994, Kaplan, Sadock y Grebb 1996) Otros síntomas son: obviamente oscilaciones en el peso, dolores musculares y de cabeza, fatiga física, vértigo. Hipotensión (tensión excesivamente baja de la sangre en el aparato circulatorio), anemia, estreñimiento y caída del cabello. En casos raros pero que a veces se presentan, se puede observar otras complicaciones que pueden causar la muerte del individuo como son: desgarros esofágicos, rotura gástrica y arritmias cardíacas. Sin embargo, cabe mencionar que una persona puede esconder una bulimia debajo de una excelente figura o estando excedida de peso.(DSM IV,1994, Kaplan, Sadock y Grebb 1996) 2.3.15 Prevalencia e Incidencia de la Bulimia Nerviosa Es una enfermedad que afecta fundamentalmente a adolescentes del sexo femenino, y es más frecuente que la anorexia nerviosa. El diagnóstico muchas veces es difícil por la ocultación de los síntomas y si bien es una enfermedad que se inicia en la adolescencia, puede pasar desapercibida y sólo ser descubierta después de muchos años, a veces después de más de una década de sintomatología.(Crovetto M. Mirta. y col. 2009) La mayoría de los autores ya mencionados, Serra, et al, entre otros, han llegado a la conclusión de que la bulimia es más frecuente que la Anorexia su mortalidad es menor que en la anorexia, no superan el 1-2%. La prevalencia de esta enfermedad entre las adolescentes es aproximadamente de 2 y de 3% y entre los varones es diez veces menor. En la mayoría de los casos el comienzo de la enfermedad se encuadra entre los 16 y los 20 años, aunque esta edad de inicio parece adelantarse, en la actualidad. De acuerdo con la Secretaría de Salud del gobierno federal, se calcula que entre 0.5% y 1.5% de la población general padece anorexia y 3% bulimia, sobre todo mujeres adolescentes, quienes en situaciones graves presentan problemas cardiacos que van desde arritmias debido al abuso de medidas evacuativas, hasta la disminución del tamaño de las cavidades del corazón, disfunción de las válvulas cardiacas, baja presión arterial y mala circulación. 53 Los valores observados en la literatura donde se estima la presencia de alteraciones de la personalidad en sujetos con bulimia nerviosa oscilan entre 27 y 84% de los casos según las diferentes investigaciones. Entre los estudios que contemplan una menor prevalencia de los trastornos de personalidad se encuentra el de Herzog et al. (1992), que utilizando una muestra de 210 mujeres con trastornos de la alimentación hallaron que un 27% presentaba criterios diagnósticos de algún trastorno de personalidad, y tan solo un 9% poseía un trastorno límite de la personalidad, siendo pacientes bulímicos y anoréxicos de tipo purgativo los que presentaban mayores prevalencias. (Gallardo M.,2003) Por tratarse de una “condición secreta”, carecemos de datos epidemiológicos suficientes. En un estudio realizado por Soundy y col. desde 1980 a 1990, la incidencia de bulimia nerviosa por año en mujeres fue de 26,5/ 100.000 habitantes, mientras que en varones fue de 0,8/100.000, con un promedio total de 13,5/100.000 personas por año. Se observó una relación mujer-hombre de 33:1.7 . En otro estudio realizado por Turnbull y col. Desde 1988 a 1993, se observó una incidencia de23,3/100.000 habitantes en mujeres y de 0,5/ 100.000 habitantes en hombres, con un promediototal de 12,2/100.000 habitantes por año y una relación mujer-hombre de 47:1. Los vómitos autoinducidos pueden o no ser parte del cuadro clínico de la bulimia nerviosa. Algunos estudios aislados nos pueden dar una visión aproximada de la extensión del problema de los vómitos autoinducidos. (Gallardo M.,2003) La tendencia a ocultar los síntomas y a no buscar ayuda, tiene la lógica consecuencia de que los estudios realizados sobre muestras clínicas, infravaloren enormemente la magnitud del problema. Para evitar ese sesgo se han estudiado algunas poblaciones con la esperanza de que los índices hallados en ellas sean más fiables. Desde 1980 se han realizado en todo el mundo más de 60 estudios sobre la Prevalencia de la Bulimia y se ha hallado que ésta afecta a entre 1 y el 2% de las mujeres jóvenes. Según el DSM-IV, la Bulimia se representa en el 1 al 3% de mujeres adolescentes y jóvenes, mientras que en el sexo masculino la incidencia es 10 veces menor. 54 La anorexia y bulimia se presentan en un 90- 95% en la población femenina; es decir, de 10 pacientes con anorexia y bulimia nueve son mujeres, ya que comer demasiado o estar “pasada de peso” resulta culturalmente inaceptable para este género, principalmente en las zonas urbanas. Entre las investigaciones que muestran una mayor prevalencia se encuentra un estudio prospectivo de Steiger et al. (1996) en una muestra de 76 mujeres bulímicas con trastorno de la personalidad diagnosticado en el eje II del DSM; estos autores hallaron que un 83% de éstas pacientes cumplía criterios diagnósticos de un trastorno de la personalidad límite y que dicha asociación iba ligada a un peor pronóstico y menor eficacia del tratamiento. En muestras españolas, Vaz y Salcedo (1993) hallaron igualmente una alta prevalencia de pacientes con trastornos alimentarios y trastornos de personalidad, con una mayor frecuencia observada en los del cluster B (64% de los casos); de entre los distintos trastornos de personalidad, el límite (57%) fue el más frecuentemente observado, seguido del histriónico(21%) y del dependiente (21%). Asimismo, en un estudio posterior del mismo grupo (Vaz y Peñas, 1998), en una muestra de 48 mujeres con bulimia nerviosa, se encuentra que un 58% de la muestra presenta algún trastorno del eje II, de los cuales en un 27% de los casos era un trastorno límite de la personalidad. Así mismo, en casos parciales con trastorno de la alimentación, Marino y Zanarini (2001), en una muestra de 279 mujeres, describieron que un 76,3% de éstas presentaba también un trastorno de personalidad límite. Algunos autores, interesados en mayor medida por las posiblesdiferencias existentes respecto al género del paciente, analizaron en qué medida una mayor frecuencia de trastornos de personalidad en pacientes con trastornos de la conducta alimentaria podría ir asociada al sexo. Así, Dolan, Evans y Norton (1994) analizaron una muestra de 49 mujeres y 81 hombres con trastornos del comportamiento alimentario y no encontraron diferencias.(Ídem) Respecto al tipo de trastorno de personalidad, en general en la literatura se observa una mayor frecuencia de aparición de los del cluster B en pacientes con bulimia nerviosa, dentro de los que el trastorno límite es el más frecuente, oscilando entre 34%-40% (Bulik et 55 al., 1995a; Gartner et al., 1989; Kennedy et al., 1990; Wonderlich y Swift, 1990); el segundo cluster más comúnmente observado es el C: 21% de trastornos de personalidad dependiente, 7% por evitación y 7% pasivo-agresivo (Vaz y Salcedo, 1993); estos resultados son similares a los descritos por otros autores (Díaz Marsá et al., 1998). Sin embargo, los trastornos de personalidad del cluster A son raramente descritos en la literatura: 7% esquizotípico y 7% paranoide (Ídem) Especialistas del Sistema para el Desarrollo Integral de la Familia del Estado de México (DIFEM) y de la Subdirección de Epidemiología del Instituto de Salud del Estado de México (ISEM) explican la existencia de indicadores que permiten ayudar a reconocer a los adolescentes que inician con trastornos alimenticios: 1. Piensan casi exclusivamente en cuánto y cómo comen o en dejar de hacerlo. 2. Hay una preocupación absoluta por el peso, por no engordar o por mantener una delgadez extrema. 3. Tienen una imagen corporal de sí mismo distorsionada que no corresponde a la realidad (se dicen obesos, cuando su aspecto es esquelético). Diversos estudios sugieren que el número de casos siguen incrementándose en la actualidad: 1. Relación hombre-mujer: 1/10. 2. Comienzo entre los 17 y 20 años 3. Mayor incidencia en las clases medias y altas, aunque en la actualidad se extiende a las clases bajas. 4. Su aparición es más frecuente en países accidentales. 5. Aumenta la frecuencia en ciertos grupos especiales (azafatas, modelos, deportistas, bailarinas, etc.). En las estadísticas actualizadas se observa: a. marcado aumento de prevalencia de la bulimia con respecto a la anorexia; b. Del 5 al 10% de adolescentes recurren a diferentes estrategias para reducir su peso, sin constituir patologías alimentarias. 56 c. 4% de las mujeres jóvenes han mantenido algún desorden de la alimentación (40). En la bulimia nerviosa, la muerte puede producirse por una ruptura gástrica (por dilatación que ejerce la gran cantidad de comida ingerida), por hemorragia digestiva o incluso por ataque cardíaco, mientras que en la anorexia el índice de mortalidad -mayor que en la bulimia- tiene como principales causas la inanición e infección. Hekier y Miller en el 2001 hacen mención de doble angustia: en un principio, una sensación expectante del impulso por venir y luego del acto, la angustia generada por el reconocimiento de haber caído una vez más en el vínculo humillante. Así es como sobreviene la desesperación posterior al rapto bulímico, el acto compulsivo (el "atracón"). Entre las pacientes bulímicas se ha encontrado que algunas de ellas anteriormente han sido obesas, en mayor proporción que en la anorexia. Otras que llegan a episodios bulímicos desde la anorexia. En el perfil de personalidad de la adolescente bulímica, se han encontrado que suelen ser personas con una baja autoestima, falta de control de los impulsos, una baja tolerancia a la frustración, un elevado egocentrismo, una autoimagen negativa y dañada, y una tendencia al perfeccionismo. El interés por la bulimia se inició en la mitad de los años 70 al publicarse una serie de informes describiendo un "síndrome de atracones y purgas" entre estudiantes universitarias americanas. El trastorno captó aún más la atención con la publicación de un artículo titulado "bulimia nerviosa": una variante nefasta de la anorexia escrito por el Dr. Russell de Londres, una autoridad en el campo de la anorexia nerviosa. A partir de su inclusión como entidad diagnóstica en el DSM-III, en 1980 la Bulimia ha llegado a ser un tema relevante tanto en la literatura popular como en las publicaciones científicas especializadas. En 1980 se publicó en la revista femenina Cosmopolitan un artículo en el que se describían los síntomas de este trastorno y se pedía a las lectoras que lo sufriesen, que se pusieran en contacto con él para llenar un cuestionario, ayudando así a la investigación sobre este trastorno. En unos días se recibieron más de 1000 respuestas. La mayoría de las que contestaron al cuestionario parecían tener 57 Bulimia Nerviosa, aunque solo el 2,5% estaba recibiendo alguna forma de tratamiento para ese problema. Los resultados de este estudio sugerían que la Bulimia Nerviosa era una enfermedad severa, no detectada en la gran mayoría de los casos. Posteriormente se han realizado numerosas investigaciones sobre este tema y se ha hallado que la Bulimia Nerviosa es un importante problema de salud en numerosos países, específicamente aquellos en que se presentan más casos de Anorexia Nerviosa. Recientemente se han extendido a países mediterráneos como Italia y España y su incidencia, en general, parece ser creciente. Las crisis alimentarias suelen tener lugar en secreto, incluso aunque, paralelamente, se mantenga una alimentación en apariencia normal de cara a las personas cercanas, gracias a agotadoras artimañas. Estos mecanismos, resultan, a largo plazo, decepcionantes. Dentro de todas las crisis ninguna es parecida, en la misma persona pueden darse tanto las crisis "clásicas": ingestión rápida de una gran cantidad de calorías, particularmente de alimentos ricos en hidratos de carbono (de los cuales normalmente dicha persona se priva), como la crisis "subjetiva": donde la ingesta de una comida normal desencadena el mismo sentimiento de pérdida de control y de vergüenza que una crisis "clásica". Factores que pueden desencadenar una crisis 1. Factores relativos a la alimentación y a la comida Confrontación con los alimentos ricos en calorías. Sentimiento de haber transgredido una regla alimentaria. El hecho de pensar desesperadamente en la comida. Elhábito de tener crisis. La sensación de estar hinchados después de comer. 2. Ideas negativas o preocupaciones relacionadas con el peso o la figura Sentirse gordo/a Sentirse aprisionado por la ropa Sorpresa por pesar más de lo que se esperaba, etc. 3. Un estado de ánimo desfavorable. Depresión. 58 Sentimiento de vacío, soledad o de aislamiento. Estado de ansiedad, de tensión o de aprensión. Alguna decepción o contrariedad Momentos de irritabilidad o de cólera etc. 2.3.16 Alteraciones para el Tratamiento de la Bulimia Nerviosa Debido a que los trastornos alimentarios son de origen multifactorial, lo más recomendable es la aplicación de distintas disciplinas para abarcar todos los aspectos de esta problemática. La mayoría de los profesionales idóneos se desempeña en equipos interdisciplinarios, con un común denominador: la recuperación del paciente mediante la reeducación nutricional y el abordaje de aquellos conflictos psicológicos que desencadenaron las alteraciones en la conducta alimentaria. Ciertas personas prefieren un tratamiento individual, mientras que otras hallan mayor contención en un contexto grupal donde pueden compartir lo que les sucede, no sólo con un profesional, sino también con gente que se encuentra en similares condiciones. El tratamiento se centra en romper el ciclo de ingestión excesiva de alimento y purga. El tratamiento ambulatorio puede incluir técnicas de modificación de la conducta, así como terapia individual, de grupo o familiar. El tratamiento tiene como objetivo: Hacer que la persona recobre un peso saludable Restaurar unas pautas alimentarias saludables Tratar cualquier complicación física o asociada con problemas psiquiátricos asociados. Abordar pensamientos, sentimientos y creencias concernientes a la comida y a la imagen corporal. Conseguir el apoyo familiar. 59 Diversas intervenciones de tipo psicológico vienen siendo utilizadas tanto en la bulimia nerviosa, como en el tratamiento de este tipo de trastorno de la conducta alimentaria: La terapia cognitivo conductual: es la modalidad de tratamiento psicológico más frecuentemente utilizada para la bulimia nerviosa. Esta modalidad de tratamiento ha sido desarrollado a partir de las terapias cognitivas desarrolladas previamente para la depresión y otras patologías psiquiátricas. Terapia motivacional: suele ser particularmente útil en las etapas iniciales del tratamiento. Terapia interpersonal Terapia cognitivo analítica: es una modalidad terapéutica de breve duración, generalmente entre 16 y 20 sesiones, que combina elementos de la terapia cognitiva y de las psicoterapias de orientación psicodinámica. Terapia racional emotiva Terapia de familia: este es un elemento fundamental del tratamiento en un importante número de casos. Otras terapias de grupo Asimismo, los grupos y libros de autoayuda son de utilidad para algunas pacientes. Entre los tratamientos de la Bulimia Nerviosa se encuentran el denominado CognitivoConductual; el propuesto por Goldman (2001); el médico y el psiquiátrico. 60 2.3.17 TRATAMIENTO DE LA BULIMIA NERVIOSA. 2.3.17.1 Tratamiento I de la bulimia nerviosa El tratamiento más eficaz es el denominado cognitivo-conductual por parte de un equipo médico multidisciplinar (médicos, enfermeras, psicólogos) con el apoyo de la familia. Los profesionales que se tienen que ocupar de estos enfermos son psiquiatras especialistas que tienen un equipo multidisciplinar. El tratamiento inicial no realiza el grupo entero y más adelante se pueden ocupar los distintos profesionales individualmente. Únicamente se aplica un tratamiento farmacológico si hay patologías añadidas, como la depresión. Una parte importante del tratamiento conlleva adquirir conductas de alimentación adecuadas. La familia siempre tiene que apoyar al equipo médico. Su desconfianza es muy negativa para el enfermo. La familia siempre tiene que colaborar y solicitar a los profesionales aclaraciones sobre el desarrollo del tratamiento y que ayuda pueden aportar. La ACAB ayuda intercediendo en los grupos de ayuda mutua (GAM) a padres y familiares a comprender la enfermedad de sus hijas y poderles ayudar a superar (Gallardo M.,2003). 2.3.17.2 Tratamiento II de la bulimia nerviosa Los enfoques de tratamiento para la bulimia nerviosa propuesto por Goldman (2001) se muestran en el siguiente cuadro: 1. Evaluar y tratar las complicaciones médicas relacionadas con la bulimia nerviosa. Deben reemplazarse líquidos y electrólitos conforme sea necesario. Han de vigilarse los electrólitos regularmente. Debe remitirse al paciente para evaluación dental. 2. Averiguar los mecanismos de purga. Se debe educar a los individuos en relación con los peligros médicos de purgantes químicos, como ipecacuana y bicarbonato de sodio, al igual que en cuanto al abuso de diuréticos y laxantes. 3. Hospitalización cuando se requiera. Si no se puede mantener el equilibrio de líquidos y electrólitos, si recurren episodios de desmayo, si el deterioro en la concentración vuelve 61 imposible desempeñarse en el trabajo o la escuela, o si las comilonas y la conducta de purga son las actividades dominantes en la vida del individuo, se necesita una hospitalización breve para romper el ciclo e iniciar el tratamiento. 4. Diagnóstico y tratamiento de la comorbilidad. La presencia de un trastorno afectivo constituye una indicación para el tratamiento con antidepresivos, si este tratamiento no se ha iniciado ya con base en los síntomas bulímicos solos. De hecho, por lo general se indica un grupo de antidepresivos para la bulimia nerviosa, y con frecuencia es eficaz incluso en ausencia de trastorno afectivo concomitante. Cuando se presentan problemas relacionados con trastornos de personalidad, deben tratarse con psicoterapia. 5. Identificar y tratar los fundamentos psicológicos y cognitivos de la conducta bulímica. Los tratamientos orientados de manera psicodinámica y los cognitivoconductuales para tratar actitudes y sentimientos relacionados con el propio paciente y su imagen corporal, son modalidades de tratamiento eficaces. Estas terapias pueden ser especialmente efectivas para muchos enfermos cuando se combinan con antidepresivos. Con frecuencia, también los grupos de apoyo ayudan al tratamiento de la bulimia nerviosa. Se ha publicado un gran número de estudios que describen la eficacia tanto de la psicoterapia como de la psicofarmacología en el tratamiento de la bulimia nerviosa. Las psicoterapias con base dinámica, en particular aquellas que se enfocan en los conflictos interpersonales, por ejemplo, asertividad, negociación de necesidades, temor a la intimidad, etc., son efectivas, pero las terapias cognitivo-conductuales son, por mucho, las más estudiadas. Tales terapias se enfocan en los patrones de pensamiento y en los sentimientos que conducen a una alimentación excesiva y al vómito, con especial énfasis en las actitudes relacionadas con el peso y forma corporal. A los pacientes se les sugieren estrategias de enfrentamiento para el manejo de los sentimientos que acompañan a estas actitudes, como llevar un diario alimenticio que incluya tanto "aquello que usted come, como aquello que se lo está comiendo a usted". Se espera que los pacientes ingieran alimentos estructurados y se atiende a sus temores irracionales acerca de aumentar de peso. Se desafían las preocupaciones obsesivas acerca de la forma y tamaño del cuerpo a medida que se ayuda a los pacientes a tolerar mejor el afecto doloroso y a ser más directos en la solución de problemas interpersonales. 62 Los enfoques psicoeducativos también son útiles. Por ejemplo el consejo de que los pacientes no ayunen durante el día, porque el ayuno conduce a comer en exceso (un ejemplo fácilmente reconocible de este fenómeno es la tendencia normal a comprar más víveres, incluyendo más "alimentos chatarra", si se compra mientras se está hambriento), resulta por lo general en reducción de los síntomas., la educación del paciente y los enfoques cognitivo-conductuales se pueden poner en práctica con facilidad en ambientes de atención primaria. En general se recomienda terapias de grupo, incluyendo los formatos psicodinámicos, cognitivo-conductual y de autoayuda. Los informes más notables de éxito en el tratamiento, son de estudios que utilizan terapéuticas farmacológicas; de entre ellas, las que emplean antidepresivos son las más eficaces. Los antidepresivos tricíclicos, inhibidores de monoaminoxidasa e inhibidores selectivos de la receptación de serotonina, como fluoxetina, sertralina y paroxetina, han mostrado eficacia en el tratamiento de bulimia nerviosa, con una variación de respuesta que va desde la reducción de las comilonas o la conducta de purga, o ambas, hasta la remisión completa de los síntomas. El fármaco antidepresivo venlafaxina y el antiobsesivo fluvoxamina también han probado su eficacia. El antidepresivo bupropión está contraindicado en la anorexia nerviosa y en la bulimia nerviosa debido al aumento en el riesgo de convulsiones. Los estudios muestran que si un antidepresivo es ineficaz o mal tolerado, puede tenerse éxito con otro. Algunas veces ayuda un fármaco estabilizador del estado de ánimo, como carbamazepina y ácido valpróico (ellitio está contraindicado debido al desequilibrio electrolítico que se presenta de manera usual en la bulimia nerviosa). En algunos casos, los ansiolíticos pueden ser de ayuda, pero su potencial de abuso requiere observación cuidadosa. 63 2.3.17.3 Tratamiento III de la bulimia nerviosa El tratamiento inicial de la bulimia nerviosa sin complicaciones manifiestas ofrecido por Mataix (2005), puede hacerse de forma ambulatoria, no suele requerir hospitalización y puede ser suficiente con sesiones de psicoterapia individual o de grupo, terapia cognitivoconductual y consejo y seguimiento nutricional. Se recurre a la hospitalización cuando se den una o varias de las siguientes situaciones: Fracaso en el tratamiento ambulatorio. Repetidos intentos de suicidio. Grave descontrol de impulsos. Dependencia grave de medicamentos, alcohol y/o drogas. Del mismo modo que en anorexia nerviosa, el tratamiento puede incluir medidas farmacológicas, psicológicas y nutricionales. En cuanto al tratamiento farmacológico de todos los fármacos ensayados anticomiciales, anoréxicos y antidepresivos, son los antidepresivos los que se han mostrado realmente eficaces. Algunas características de su uso son: a. Pueden disminuir los síntomas de los atracones y los vómitos, pero son frecuentes las recaídas. b. Aunque se usen como parte del tratamiento inicial no debe constituir el tratamiento completo. c. Son beneficiados cuando hay síntomas de depresión, ansiedad, obsesiones, etc. d. La dosis a suministrar es mayor que las dosis antidepresivas y la respuesta positiva es más precoz iniciándose en la primera o segunda semana de tratamiento. Los antidepresivos actuales que han demostrado ser más eficaces son los IRSS (inhibidoresde la recaptación de serotonina tipo fluoxetina), los cuales reducen las conductas y cogniciones relacionadas con la bulimia, incluida la apetencia por los hidratos 64 de carbono. En lo que respecta al tratamiento psicológico, los dos que se han mostrado más eficaces son el tratamiento de exposición y prevención de respuestas y el tratamiento cognoscitivoconductual. Es aconsejable la terapia familiar para pacientes que viven con sus padres o pacientes con problemas matrimoniales. El enfoque del tratamiento nutricional es similar al de la Anorexia Nerviosa, pero muchos de estos pacientes presentan peso normal (30-40%), aunque también puede aparecer en individuos emaciados si se produce como secuela de la Anorexia Nerviosa. La historia dietética debe realizarse de forma muy minuciosa y en ella se deben recoger todos los factores que desencadenen el comportamiento bulímico, determinando también los alimentos que ingiere durante los períodos de alimentación compulsiva, la existencia o no de períodos de ayuno y la frecuencia y duración de éstos. El conocimiento de los alimentos "temidos" permite al nutricionista planificar una dieta con gran variedad de alimentos, en la que éstos se deben ir introduciendo de forma progresiva. El nivel kilocalórico inicial no debe ser demasiado alto para evitar el miedo al aumento de peso, ni demasiado bajo con el fin de desencadenar episodios de sobreingesta. Es importante en la primera fase no insistir en el cambio de peso sino en el establecimiento de pautas de alimentación adecuadas. Una vez que éstas se hayan establecido, se puede variar la cantidad de calorías si el paciente se empieza a sentir más seguro con su capacidad de controlar su conducta alimentaria. Sin embargo, no se deben de poner dietas demasiado restrictivas pues se podría volver a desencadenar alimentación compulsiva, purgas y ayuno. El intercambio hospitalario en el paciente bulímico es menos frecuente y útil que en la anorexia. Las razones son por una parte porque el problema psicológico es de tal naturaleza que la conducta alimentaria del paciente se normaliza en cuanto se encuentra en 65 las condiciones de control y seguridad del hospital. No obstante lo dicho, en ocasiones hay que hospitalizar teniendo en cuenta lo siguiente: a. El régimen alimenta río debe ser razonado, discutido y decido en común acuerdo con el paciente. b. Se debe ajustar el aporte energético de la dieta según si hay normopeso o, por el contrario, existe sobrepeso o bajo peso. c. Dada la distinta situación ponderal del bulímico, tres comidas al día son suficientes, debiendo estas realizarse a horas regulares. El seguimiento en el período post-hospitalización de estos intervalos permite reducir al mínimo la ingesta compulsiva. d. Introducir progresivamente aquellos alimentos sobre los que el individuo se manifiesta compulsivamente. 2.3.17.4 Tratamiento IV de la bulimia nerviosa Tratamiento Medico El tratamiento médico consiste principalmente en la recuperación y prevención de la desnutrición. La recuperación del peso es el objetivo principal en el tratamiento de la Anorexia Nerviosa. Para esto se debe realizar educación nutricional, ajustar la ingesta calórica según los requerimientos para la edad y sexo, además de restringir la actividad física. El uso de nutrición entera I es controvertido, reservándose solo para aquellos pacientes con una desnutrición severa que no han respondido al tratamiento hospitalario. El aumento de peso en aquellos pacientes con una desnutrición severa (PfT menor P 75%) requiere de supervisión médica estricta, ya que una realimentación rápida puede producir edema y en algunos casos incluso llegar a una insuficiencia cardíaca congestiva (síndrome de realimentación). El tratamiento de la amenorrea con estrógenos y progesterona combinadas depende de cada paciente. El manejo de la osteopenia en el paciente anoréxico consiste principalmente en la recuperación del peso. Es necesario en las pacientes anoréxicas dar también, un suplemento multivitamínico, que asegure 800 UI de vitamina D, además de 66 calcio en dosis de 1000 a 1500 mg por día y que contenga Zinc. (Gallardo M. y cols., 2003) Farmacoterapia Se usan principalmente antidepresivos, que ayudan a disminuirla impulsividad, y los atracones, mejoran el ánimo y la obsesividad. Se usan principalmente aquellos que no producen aumento de peso:Venlafaxina, Fluoxetina y Paroxetina. Se usan dosis bastante másaltas que en la depresión y el tratamiento se prolonga por lo menosdurante 6-12 meses. Las benzodiacepinas se usan para tratar de eliminar la ansiedady como hipnóticos Los anticonvulsivantes se utilizan como estabilizadoresdel ánimo o para disminuir el componente impulsivo. Fármacoscomo el topiramato (13) a dosis bajas parece disminuir la impulsividad, los vómitos y los atracones. Los antipsicóticos se puedenutilizar de forma puntual para reducir la hiperactividad y facilitarel reposo.(Shapira, et al, 2000) 2.3.17.5 Tratamiento V para la bulimia nerviosa Serra (2004) propone un tratamiento en donde la prioridad es el regreso a un patrón alimentario regular. La meta es mantener un peso constante, con tres comidas al día, a horas fijas y evitar vómitos y purgas. Estas pacientes tienen más edad que las anoréxicas, y ya no suelen vivir con su familia de origen. Por ello, el autocontrol es reeducación alimentaria desempeña un papel primordial en estos pacientes con tres objetivos bien definidos: Establecer un hábito de alimentación estable y adecuada. Eliminar el círculo vicioso atracón-purga-restricción. Prevenir las recaídas. La otra parte del tratamiento es: a. Una vez instaurado en cuadro clínico, la terapia psicológica debe iniciarse lo antes posible, y el uso de fármacos antidepresivos, si presenta depresión asociada serán utilizados bajo supervisión médica. b. La terapia dirigida a responder las pérdidas de potasio es obligada ante el riesgo de trastornos de la conductividad cardiaca y muerte súbita. El tratamiento resulta largo en el tiempo, y la tasa de curación es inferior a la de la 67 Anorexia Nerviosa. El 20% de los pacientes aún sufren el trastorno después de 10 años. 2.3.17.6 Tratamiento VI para la bulimia nerviosa Tratamiento Psicológico. El tipo de psicoterapia más ampliamente utilizada es la cognitivo conductual destinada a corregir las conductas que rodean los atracones y desensibilizarles de los sentimientos que tienen justo antes. Se pautan unos hábitos alimentarios como por ejemplo realizar cinco comidas diarias, al principio dieta baja en calorías y luego ir aumentándolas, comer siempre en el mismo lugar y sólo ahí, nose deben hacer otras cosas mientras se come, no omitir ninguna comida, etc. La psicoterapia de grupo se basa en la idea de que la interaccióncon otras personas con problemas similares proporciona esperanza, autoestima por la posibilidad de ayudar a otros, aprendizaje de conductas nuevas por imitación, y se recibe el apoyo del resto del grupo lo cual es crucial para el éxito de la terapia. (Aragón C.,s.d.) Si bien el enfoque del tratamiento psicológico se mantiene en constante revisión existe acuerdo en que la terapia familiar es fundamental en los adolescentes. Actualmente se plantea un proceso terapéutico en fases y logos secuenciales específicos, (confianza, colaboración, potenciación), aspectos claves para impedir las recaídas y evitar la cronicidad. Los propósitos del tratamiento psicosocial apuntan a formas una buena alianza terapéutica para mantener la adherencia al tratamiento, tratar la psicopatología utilizando los fármacos más adecuados para cada caso, considerando que generalmente estos no son efectivos para tratar los síntomas primarios de la Anorexia Nerviosa. Los antidepresivos y neurolépticos parecen apropiados ante el alto porcentaje de patología asociada (depresión mayor, trastorno obsesivo compulsivo, etc.). Otro objetivo es cambiar la conciencia individual y familiar de enfermedad, con el fin de hacerla más manejable. Una vez que la paciente ha recuperado algo de peso la psicoterapia individual es también fundamental en la prevención de recaídas (Aragón C.,s.d.) 68 2.3.17.7. Tratamiento Nutricio. El tratamiento nutricional es individual y personalizado y tiene como objetivo restablecer hábitos alimentarios normales, adecuar el peso y normalizar las funciones fisiológicas. (Gafare C,s.d.) Estos objetivos se cumplen educando al paciente para modificar las conductas alimentarias adquiridas. Se debe lograr hacer un muy buen vínculo paciente- profesional para que se puedan cumplir las pautas alimentarias que se dan con firmeza. No nos debemos de olvidar que a lo largo del tratamiento está muy presente la insistencia, la paciencia, la negociación y el equipo interdisciplinario. Se debe realizar una evaluación nutricional y diagnostico nutricional como así también una anamnesis alimentaria para conocer conductas alimentarias individuales y familiares. (Ídem) Las guías alimentarias son de mucha utilidad para hacerle conocer al paciente como debe de alimentarse y que conozca las propiedades nutricionales y que función cumplen los alimentos en el organismo. (Ídem) El registro alimentario es una herramienta fundamental para ayudarlo al paciente a que registre la conducta que tiene frente a la comida, se lo debe de analizar junto con el paciente y así se va hablando de mitos y verdades de los alimentos y se incorporan paulatinamente alimentos autoprohibidos, llegando a lograr un plan alimentario adecuado y equilibrado que cumplan con los requerimientos necesarios para el organismo. (Ídem) Muchas veces el paciente se resiste a realizar el plan alimentario pero lo que se debe de hacer es que el paciente registre de alguna manera lo que está haciendo. Si el paciente tiene atracones debe de registrar que cantidad de alimento que comió, en que forma lo comió, con quien estaba, en qué lugar, en que horario, la sensación que 69 tuvo, pedir ayuda para ver si puede evitar la conducta compensatoria posterior, ver que le pasa si impide la conducta compensatoria y debe saber bien que después debe seguir realizando su plan alimentario y registro. (Ídem) Se deben de conocer cual o cuales son las conductas compensatorias que tiene el paciente, él debe conocer cuáles son los daños que le producen en su organismo como así también reconocer cuales son los alimentos desencadenantes de esta conducta. Siempre ante una restricción se va a desencadenar una compulsión y es probable que aparezca la conductas compensatoria; esta no es la forma de llegar a su objetivo que es el descenso de peso, lo que se logra es dañar su organismo. (Ídem) Frente a la distorsión del esquema corporal se trabaja mucho sobre la evolución de la edad, los cambios del cuerpo femenino, los tratamientos estéticos y las diferentes partes del cuerpo que se ven distorsionadas.(Ídem) Se le debe enseñar al paciente a: • Registrar las sensaciones de hambre y saciedad. • Diferenciar entre hambre y ansiedad. • Diferenciar texturas y sabores de los alimentos. • Como debe presentar la mesa . • Como debe sentarse a la mesa. • Que función cumplen los cubiertos. • Como debe comer. • En donde comer. • Organizar salidas a comer en restaurantes o casa de familiares. • Que hacer en un cumpleaños o reunión donde la comida es protagonista. • Tener entrevistas con familiares. • Se debe evitar discutir en el momento de la comida. • El ambiente debe ser distendido. 70 Estas estrategias ayudan al paciente a mejorar su relación con la comida y le enseña que la comida es algo vital en la vida y que debe ser incorporada como algo ni saludable. (Ídem) 2.4 La Anorexia. 2.4.1 Antecedentes Generales de la Anorexia En los últimos diez años las sociedades humanas han comenzado a preguntarse si los trastornos de la conducta alimentaria son enfermedades nuevas. Pero al contrario la anorexia es un trastorno conocido desde épocas antiguas. Se describe en casos como el de Catalina de Siena, nacida en 1347, que a los siete años de edad comenzó a rechazar la comida y mas tarde, en sus años de adolecente se alimento de hiervas y entro como religiosa a una orden católica (Elliot,2004). Y en la edad media también se describe la vida de algunas santas como Liduina de Shiedam, del siglo XIV, o la santa Wilgefortis, hija del rey de Portugal, que ayunó y rezó a Dios rogándole le arrebatara su belleza para así ahuyentar la atención de los hombres, siendo adoptada en algunos países de Europa como santa patrona por aquellas mujeres que deseaban verse libradas de la atención masculina. En 1689, Richard Morton realizo la primera descripción de la anorexia en términos médicos a la cual denomino “consumo nervioso” (Elliot,2004). En la década de 1870 dos médicos, Gull en Londres y Lasegue en París, mencionaron casos de anorexia histérica. Describieron al desorden en términos médicos y psíquicos. Gull fue el primero en nombrar a la enfermedad Anorexia Nerviosa, otorgándole un componente mental y señalando que en estas chicas existía una negación perversa a comer. Lasegue observó que la enfermedad ocurría en mujeres adolescentes y comenzó a investigar la conducta de la familia ante el rechazo de la adolescente a ingerir alimentos.. A comienzos del siglo XX la Anorexia Nerviosa fue erróneamente confundida con insuficiencia pituitaria y se implementaron tratamientos invasivos con insulina y electroshock. En los años 30 con el apogeo del psicoanálisis se exploraron las causas psico71 sexuales de la anorexia nerviosa.. En la década del 70', la Dra. Brunch en Estados Unidos, describe las características de la personalidad de los individuos que sufren Anorexia Nerviosa. Brunch observó aspectos comunes en los pacientes: la distorsión de la imagen corporal, el sentimiento de inutilidad e incompetencia y la incapacidad de interpretar y reconocer las necesidades corporales. En la actualidad la Anorexia Nerviosa se encuentra clasificada detalladamente en el Manual Estadístico de los Trastornos Mentales (DSM IV,1997). En la enfermedad existe el persistente deseo de mantener un peso corporal debajo de lo sanamente recomendable, el miedo a engordar, la falta de menstruación y la distorción de la imagen corporal. Las pacientes le otorgan gran importancia al peso cuando se autoevalúan como personas y minimizan el peligro que implica para la salud su bajo peso corporal. (Matzkin V.,Sd) 2.4.2 Definición de anorexia nerviosa La palabra Anorexia proviene del vocablo griego anorektuos, se ha conocido como un sinónimo de falta de apetito, en algunas investigaciones realizadas por Toro y Vilardell (1989), se ha demostrado que en el trastorno conocido como Anorexia Nerviosa, no sucede esto, sino que es una negación a los alimentos con la única idea de no engordar. La anorexia nerviosa es un trastorno caracterizado por la presencia de una pérdida deliberada de peso, inducida o mantenida por el mismo enfermo (CIE-lO), y se puede considerar como una alteración de los hábitos y/o comportamientos involucrados en la alimentación. Es un estado de inanición (hambre) y emaciación (enflaquecimiento extremo) que puede ser realizado con seguir una dieta severa o con purgar. La preocupación por la figura corporal, el temor a ganar peso y la comida forman la parte esencial de este trastorno, junto con la inseguridad personal para enfrentarse a este problema. Niegan la enfermedad y se perciben gordas en alguna parte de su cuerpo a pesar de presentar un aspecto esquelético. (DSM IV,1997) 72 Entre las muchas investigaciones de las enfermedades de la alimentación, la realizada por García Rodríguez (1993) dice que la anorexia nerviosa es una enfermedad psicosomática que se apoya en tres pilares básicos: dos psicológicos, que son una fobia a la obesidad y una edificación de la delgadez, y uno somático que es una patología de los mecanismos que regulan la ingesta que resultan alterados a partir de una desnutrición prolongada. Como consecuencia de esto, la mente de la enferma y su medio social y familiar, se alteran gravemente, lo que complica el cuadro de una manera que la afectada termina encerrada en una cárcel de la que no logra salir, y a veces es sólo con la muerte. Al mismo tiempo da una definición a este trastorno como fobia a la obesidad, acompañado de un deseo irracional por estar delgada y unas alteraciones del control de la ingesta, donde se da una grave perturbación secundaria de la mente con importantes alteraciones de la esfera familiar y social. En 1994, Kaplan y Sadock la definieron como un trastorno de la conducta alimentaria, que se caracteriza por limitaciones dietarías autoimpuestas, dirigida a la pérdida de peso, intenso miedo a recuperarlo, patrones peculiares de preparar los alimentos, alteración de la imagen corporal, y en las mujeres, amenorrea. Way en 1996 acordó que la Anorexia Nerviosa no es más que una adicción como cualquier otra, en la cual ser delgada es la obsesión y perder peso la forma de satisfacerla; de modo que, la base de la Anorexia Nerviosa radica en un nivel insuficiente de autoestima, polémica que gravita en el fondo de muchos problemas psicológicos femeninos, según el estudio de Tschirhart y Donovan (1985). Para 1999 Toro, la define como un trastorno del comportamiento alimentario caracterizado por una pérdida significativa del peso corporal (superior al 15%), respuesta a la decisión de adelgazar. 73 Hekier y Miller en el 2001, advierten que dentro de la negativa de comer hay una verdad en juego, una relación constante de lo vacío y lo lleno, donde incorporar para expulsar, mascar para escupir y muy particularmente comer para vomitar se tornan vaivenes de la pérdida y reencuentro con el objeto a su situación, en tanto a los movimientos que se conjugan en el recorrido pulsional y en sus tiempos gramaticales. Es un síntoma de deseo particular del que podemos afirmar es un deseo de nada. Cabe mencionar que la paciente en su "come nada" intenta fabricar su ser. Más precisamente, el deseo de nada es la solución que encontró del lado del ser: fabricarse un ser con la nada, dando así testimonio de su padecimiento psíquico. Lacan puntúa la posición de la anorexia mental en relación con el deseo: en lo que respecta a su negativa a alimentarse podemos inferir que lo que el sujeto sostiene en su "no quiero" es una verdad. En el 2005, Mataix basándose en los criterios de la CIE-10 (1992) y el DSM-IV (1997) ve a la anorexia como un trastorno caracterizado por un deseo intenso de perder peso, con miedo a la obesidad y alteración de la imagen corporal que hace a quien la padece verse obesa, junto al establecimiento de conductas encaminadas a obtener dicha pérdida de peso. 2.4.3. Subtipos de la anorexia Se pueden usar los siguientes subipos para especificar la presencia o la ausencia de atracones o purgas durante los episodios de la anorexia nerviosa: Tipo Restrictivo Este subtipo describe cuadros clínicos en los que la pérdida de peso se consigue haciendo una dieta, ayunando o realizando ejercicio intenso. Durante los episodios de anorexia nerviosa, estos individuos no recurren a atracones ni a purgas.(DSM IV,1997) Tipo compulsivo-purgativo Este subtipo se utiliza cuando el individuo recurre regularmente a atracones o purgas (o ambos).la mayoría de los individuos que pasan por los episodios de atracones también 74 recurren a purgas, provocándose el vómito o utilizando diuréticos, laxantes o enemas de una manera excesiva. Existen algunos casos incluidos en este subtipo que no presentan atracones, pero que suelen recurrir a purgas, incluso después de ingerir pequeñas cantidades de comida. Parece ser que la mayoría de las personas pertenecientes a este subtipo recurren a conductas de esta clase al menos semanalmente, pero no hay suficiente información para poder determinar una frecuencia mínima (DSM-IV,1997). 2.4.4 Criterios diagnóstico de la Anorexia Nerviosa DSM-IV TR(2002) Los criterios diagnósticos más difundidos de anorexia nerviosa proceden del DSM-IV (Diagnostic and Statistical Manual of Mental Disorders). De acuerdo a los mismos, la anorexia nerviosa tiene las siguientes características: Rechazo a mantener el peso corporal igualo por encima de un peso mínimo para su edad y talla; por ejemplo: pérdida de peso que da lugar a un peso inferior al 85 % del esperable, o fracaso en conseguir el aumento de peso normal durante el período de crecimiento, dando como resultado un peso corporal inferior al 85% del esperable. Miedo intenso a aumentar de peso o a convertirse en obeso, a pesar de estar en nivel muy debajo de lo normal. Alteración de la percepción del peso o la silueta corporales, exageración de su importancia en la autoevaluación o negación del peligro que comporta el bajo peso corporal. En mujeres pospuberales, presencia de amenorrea: ausencia de tres ciclos menstruales consecutivos. Se considera que una mujer tiene amenorrea si sus períodos únicamente ocurren tras la administración de hormonas (por ejemplo, estrógenos). (DSM IV,1997) 2.4.5 Criterios diagnósticos de Anorexia Nerviosa según la CIE-10 El diagnóstico de Anorexia Nerviosa se ha de realizar de forma estricta, porque es necesario que estén presentes todas las alteraciones siguientes: 75 A. Pérdida significativa de peso (IMC menor de 17,5) o falta de aumento de peso en los niños/as, que lleva a un peso corporal de al menos un 15% por debajo del peso normal esperado para la edad y la talla correspondiente. B. La pérdida de peso es autoinducida mediante: 1. La evitación de alimentos “que engordan” y por uno o más de los siguientes síntomas: 2. Vómitos autoprovocados. 3. Purgas intestinales autoprovocadas. 4. Ejercicio excesivo y consumo de fármacos anorexígenos o diuréticos. C. Distorsión específica de la imagen corporal psicológica, en forma de idea sobrevalorada e intrusa de miedo intenso y persistente a la obesidad, de tal forma que el enfermo se impone un límite de peso corporal. D. Trastorno endocrino generalizado que afecta al eje hipotálamo-hipófisogonadal, que en las mujeres se manifiesta por amenorrea y en los hombres por una pérdida de interés por la sexualidad y de la potencia sexual (una excepción aparente es la persistencia de sangrado vaginal en mujeres anoréxicas que siguen una terapia hormonal de sustitución, por lo general con píldoras anticonceptivas. También pueden presentarse concentraciones altas de hormona del crecimiento y de cortisol, alteraciones del metabolismo periférico de la hormona tiroidea y anomalías en la secreción de insulina. E. Si el inicio es anterior a la pubertad, se retarda la secuencia de las manifestaciones de la pubertad, o incluso ésta se detiene (cesa el crecimiento: en las mujeres no se desarrollan las mamas y hay amenorrea primaria; en los varones persisten los genitales infantiles). Si se produce una recuperación, la pubertad suele completarse, pero la menarquia es tardía. 2.4.6 Relación de los criterios de investigación de la CIE-10 sobre la Anorexia Nerviosa 76 Los criterios de Investigación de la CIE-10 (1992) así como los criterios diagnósticos del DSM-IV (1997) para la anorexia nerviosa difieren en algunos aspectos. La CIE-10 requiere específicamente que la pérdida de peso resulte autoinducida mediante la evitación de "comidas grasas" y, en el varón que comporte una pérdida del interés y de la potencia sexual (correspondiendo a lo que en las mujeres sería la amenorrea). A diferencia del DSM-IV donde el diagnóstico de anorexia tiene preferencia sobre el de la Bulimia, la CIE-10 excluye el diagnóstico de la anorexia si se han dado atracones de forma regular. (Lozano Ramírez,2010) 2.4.7Diagnóstico diferencial de la Anorexia Nerviosa de acuerdo con el DSM-IV (1997) Es necesario considerar otras causas posibles de pérdida de peso, sobre todo si hay características atípicas (como el inicio de la enfermedad después de los 40 años). En las enfermedades médicas (p. Ej., enfermedad digestiva, tumores cerebrales, neoplasias ocultas y síndrome de inmunodeficiencia adquirida) puede producirse una pérdida de peso importante, pero las personas con estos trastornos generalmente no tienen una imagen distorsionada del cuerpo ni un deseo de adelgazar. El síndrome de la arteria mesentérica superior (caracterizado por vómitos pospandriales secundarios a obstrucción intermitente del vaciamiento gástrico) debe diferenciarse de la anorexia nerviosa, aunque este síndrome aparece algunas veces en individuos que presentan aquella (debido a la emaciación). En el trastorno depresivo mayor puede haber una pérdida de peso importante, pero la mayoría de los pacientes con este trastorno no tienen deseo de adelgazar ni miedo a ganar peso. En la esquizofrenia se observan patrones de alimentación bastante raros; los enfermos adelgazan en ocasiones de forma significativa, pero rara vez temen ganar peso ni presentan alteraciones de la imagen corporal (necesarias para establecer el diagnóstico de anorexia nerviosa). Algunas características de la anorexia nerviosa forman parte de los criterios para la fobia social, el trastorno obsesivo-compulsivo y el trastorno dismórfico. Los enfermos se sienten humillados y molestos al comer en público (al igual que en la fobia social) pueden presentar obsesiones y compulsiones en relación con los alimentos (al igual que en el trastorno obsesivo-compulsivo) o pueden estar muy preocupados por un defecto corporal imaginario (como en el trastorno dismórfico). Cuando el individuo anoréxico tiene miedos 77 sociales limitados a la conducta alimentaria, no debe establecerse el diagnóstico de la fobia social, pero, si existen fobias sociales no relacionadas con la conducta alimentaria (p. Ej. Miedo excesivo a hablar en público), es necesario realizar un diagnóstico adicional de fobia social. De manera similar; debe efectuarse el diagnóstico adicional de trastorno obsesivocompulsivo, si el enfermo presenta obsesiones y compulsiones no relacionadas con el alimento (p. Ej. Excesivo a contaminarse), y el de trastorno dismórfico si la alteración no está relacionada con la silueta y el tamaño corporales (p. Ej. Preocupación excesiva por tener la nariz muy grande). En la bulimia los individuos presentan atracones recurrentes y conductas encaminadas a no ganar peso (p. Ej. Vómitos) y se encuentran excesivamente preocupados por la silueta y el peso corporales. Sin embargo, a diferencia de los enfermos con anorexia tipo compulsivo-purgativo, las personas con bulimia son capaces de mantener el peso igualo por encima de un nivel normal mínimo. 2.4.8 Conductas características del anoréxico La persona que padece anorexia nerviosa mantiene un peso corporal por debajo del nivel normal mínimo para su edad y su talla. Si este trastorno alimentario comienza en la niñez o en las primeras etapas de la adolescencia, en lugar de pérdida puede haber falta de aumento de peso. La perdida de peso se obtiene en un periodo relativamente corto por medio de la reducción de ingesta, realización de dietas extremadamente severas en donde se limitan a ingerir solo un pequeño numero de alimentos selectos o llegar a ayunar periódicamente, en ocasiones durante varios días. Por lo que pueden mostrar rituales obsesivos en la alimentación como: Desmenuzar los alimentos en partes pequeñas, saboreándolas lentamente. Preparar comidas para otras personas con el objetivo de “llenarse visualmente". Controlar permanentemente las calorías. Las personas anoréxicas se caracterizan por un miedo excesivo a ganar peso o a 78 estar obesas, incluso aunque se halla perdido peso estos continúan con esta fijación aún cuando tengan ya una apariencia esquelética o enferma; de hecho esta fijación va aumentando aunque el peso vaya disminuyendo. Es decir, adquieren una percepción distorsionada del peso, tamaño o figura de su cuerpo, se sienten insatisfechas con su apariencia y se quejan por sentirse obesos, incluso después de que se logró el objetivo de la pérdida de peso. Son comunes los sentimientos de desamparo, de depresión, de ansiedad. Se destaca también el sentido de ineficacia y baja autoestima, lo cual está en estrecha relación con el miedo a perder el control sobre sí, reflejándose desconfianza personal. Esta desconfianza se apoya en sistemas de referencia externos. No dan opiniones, presentan perfeccionismo excesivo, autoexigencia, sumisión, obediencia hacia figuras de autoridad.(Bravo M., 2000) El interés por el peso puede ser extremo, llegan a pesarse varias veces al día, desnudo y con balanzas exactas, mirarse repetidamente al espejo para observar las zonas consideradas "obesas", esconder el cuerpo debajo de ropa holgada, negarse a usar trajes de baño, usar colores oscuros en la vestimenta, para parecer más delgado. 2.4.9 Síntomas y Trastornos en la Esfera Psíquica del Anoréxico Cuando los individuos con este trastorno sufren una considerable pérdida de peso, pueden presentar alteraciones en el carácter: retraimiento social, irritabilidad, agresividad e insomnio, síntomas del tipo de estado de ánimo deprimido, ansiedad desmedida (por ejemplo: frecuentes casos de tabaquismo), sentimiento de culpa y autodesprecio tras la ingesta de comida. Inseguridad, sensación de incapacidad para desempeñarse en innumerables tareas, lo cual los lleva a un aislamiento social. Así como, una dificultad de concentración y aprendizaje. Otro síntoma que se pueden encontrar, es la mala adaptación sexual. Muchas adolescentes con desarrollo sexual retrasado tienen con frecuencia marcada disminución del interés por el sexo al comienzo de la enfermedad. Así como en jóvenes adultas, hay pérdida del interés por el sexo, y algunas veces se puede encontrar infertilidad no explicable o 79 dificultad para el embarazo, pues el miedo al incremento del hambre durante éste, puede desencadenar el miedo a perder el autocontrol sobre la comida. (Bravo M., 2000) Se han observado en los sujetos con anorexia nerviosa características propias del trastornó compulsivo, ya sea en relación con la comida o no. La observación de las conductas asociadas a otras formas de inanición sugiere que las obsesiones y las compulsiones relacionadas con la comida pueden producirse o exacerbarse por la desnutrición. (DSM IV 1997, Goldman 1994) Muchos de los signos y síntomas de la anorexia nerviosa son atribuidos a la inanición. Además de la amenorrea, puede haber estreñimiento, intolerancia al frío, hipotensión, hipotermia, bradicardia, sequedad de la piel. También pueden presentarse lanugo, edemas periféricos (especialmente al recuperar el peso o dejar de tomar laxantes), anemia, leucopenia. Las petequias se observan muy raramente, por lo general en las extremidades. Algunas veces el color de la piel es amarillento. Puede aparecer también atrofia mamaria, reducción del vello axilar y pubiano, metabolismo basal disminuido. Las consecuencias físicas de la desnutrición, así como el frecuente uso de diuréticos y laxantes afectan prácticamente todo el sistema. El sujeto con anorexia nerviosa, desde el punto de vista nutricional, presenta una ingesta deficitaria de minerales, así como de calcio, hierro, zinc. Referente a la estrategia utilizada por los anoréxicos compulsivos-purgativos del uso de laxantes, se ha comprobado que el abuso de éstos ocasiona grandes pérdidas de agua, minerales y electrólitos, especialmente el potasio, lo cual puede incrementar el riesgo de disfunción renal y cardíaca. Además, la poca ingesta de calcio puede ocasionar osteoporosis, muy frecuente en los pacientes adultos. 2.4.10 Manifestaciones de la Anorexia Nerviosa Para comprender mejor este trastorno es de suma importancia conocer las manifestaciones más comunes dentro del trastorno, y las cuales has sido renombradas por varios autores de los que cabe mencionar García Rodríguez (1993); Kaplan y Sadock 80 (1994); Gismero (1996); el DSM-IV (1997); Edelsteins (1999); Goldman (2001) y Serra (2004) las siguientes: Manifestaciones Somáticas o La restricción alimenticia o, lo que es lo mismo, el uso de laxantes, y la aparición del vómito después de las comidas. o Un estreñimiento crónico. o La amenorrea que, precede al adelgazamiento, como síntoma precoz, y el resto aparece solamente en el curso de la enfermedad. Manifestaciones Psíquicas antes del comenzó de la enfermedad La edad preescolar los anoréxicos han pasado por una fase de terquedad muy pronunciada con una tendencia a las reacciones agresivas mucho mayor de lo normal. También en la edad escolar se produjo un cambio en el comportamiento de estos niños, que, si bien se relacionaron poco con los de su misma edad, atendieron a sus hermanos menores con solicitud y de forma sumamente cuidadosa. La relación de estos niños modelos con su madre estuvo caracterizada por una gran dependencia, de forma que apenas pudieron soportar los más breves periodos de separación. En sus tareas escolares obtuvieron muy buenos resultados gracias a su constante aplicación. Además de una actitud ahorrativa y exageradamente ambiciosa. Se trata de niños más miedosos de lo normal. Haciendo referencia más bien a este tipo de niño "ejemplar", bueno y sumiso que ha adoptado la misma conducta de sus padres en la fase del desarrollo prepuberal, con lo cual logra una moralidad estricta y una perfecta normalidad. Interpretado ya este hecho como una alteración profunda del yo en el desarrollo de la personalidad infantil. Manifestaciones Psíquicas durante la enfermedad. 81 El estudio de las jóvenes anoréxicas cuando ya han desarrollado la enfermedad, no permite llevar a cabo un perfil previo de que está en riesgo, sin embargo, de acuerdo a estudios realizados por especialistas en el tema (Crispo, 1996; Toro y Vilardell, 1987; Toro, 1999; Polivy y Thompsen, 1988); estas jóvenes antes de comenzar el trastorno, muestran algunas de estas características mas comúnmente:(Zalagaz,Mar. Luisa,sd) De los comentarios extraídos de los padres, de acuerdo con Crispo et al (1996) se presentan una serie de características, de las cuales algunas de ellas contradictorias a su vez: 1.- Alumnas ejemplares 2.-La hija que cualquier padre hubiera querido tener. 3.-Excelente deportista. 4.-Independiente y madura. 5. Joven perfecta y muy inteligente. 6. Ayuda en casa y es obediente. 7. Deseos de agradar a todos. 8. Nunca ha dado problemas. (Zalagaz,Mar. Luisa,sd) Por el contrario, otros padres, comentan las siguientes características, de las que desde un inicio de la enfermedad se han tenido conocimientos y suponemos que corresponden a la realidad, las cuales se dan ya cuando está en desarrollo la enfermedad: (Zalagaz,Mar. Luisa,sd) 1.- Reservadas y calladas. 2.- Nunca hace caso a nadie 3.- Insegura 4.-Siempre tiene que dar la nota 5.-Tiene que llevar la contraria en todo. (Zalagaz,Mar. Luisa,sd) 82 Lo que podemos destacar durante todo el curso de la enfermedad es que siempre se da la insuficiente ingesta alimenticia y con el avance de la enfermedad puede llegar a producirse la pérdida de la sensación de hambre. Manifestaciones psíquicas en el estadio de la enfermedad, así como en su evolución crónica. La anoréxica que se encuentra ya en esta etapa, las sensaciones de hambre y de sed acaban por desaparecer de manera casi permanente, así como también el descuido del aspecto exterior. Los cambios depresivos del estado anímico, las oscilaciones de tipo fásico en el estado de salud, la sensación de vació interior y la inhibición, así como el estreñimiento y la amenorrea, permiten suponer que hay una relación de la anorexia con el grupo de las psicosis maniaco-depresivas. Cuando los individuos con este trastorno sufren una considerable pérdida de peso, pueden presentarse síntomas del estado de ánimo deprimido, retraimiento social, irritabilidad e insomnio y pérdida de interés por el sexo. Estas personas pueden presentar cuadros clínicos que cumplen con el criterio para el trastorno depresivo mayor. Por lo que se recomienda que cuando el sujeto a recuperado su peso total o parcial se lleve acabo de nuevo una evaluación sobre los síntomas del estado de animo. 2.4.11 Curso de la Anorexia Nerviosa En la anorexia nerviosa la edad de aparición se encuentra entre los 10 Y 25 años de edad (Dulanto 2000). Siendo la edad promedio de 17 años, aunque algunos datos sugieren la existencia de picos bimodales a los 14 y 18 años. Es muy rara la aparición de este trastorno en mujeres mayores de 40 años. 83 El comienzo de la enfermedad se asocia muy a menudo a un acontecimiento estresante como, por ejemplo, el abandono del hogar para ir a estudiar. El curso y el desenlace del trastorno son muy variables. Algunas personas se recuperan totalmente después de un único episodio, otras presentan un patrón fluctuante de ganancia de peso seguido de recaída y otras sufren un deterioro crónico a lo largo de los años. Para establecer el peso del individuo y el equilibrio hidroelectrolítico es necesario que la persona ingrese en una institución médica. La muerte se produce principalmente por inanición, suicidio o desequilibrio electrolítico.(DSM IV,1997) La mortalidad es esta enfermedad es de 45%. Los factores de buen pronóstico son los siguientes: l. Que el paciente tenga educación adecuada. 2. Aparición de la enfermedad a edades tempranas. 3. Mejoramiento de la imagen corporal luego de la ganancia de peso y una familia que le apoye. Por el contrario, los factores de mal pronóstico son: 1. Aparición de la enfermedad a edades más avanzadas. 2. Obesidad previa. 3. Autoestimulación para vomitar. 4. Uso de laxantes. 5. Clase social baja. 6. Duración prolongada de la enfermedad. 7. Relación conflictiva con los padres. (Dulanto 2000) 2.4.12 Historia Neutral de la Anorexia Nerviosa Para un enfermo, quizá la manera más sencilla de comenzar en pesar en el sentido de su anorexia es el realizarse la pregunta: ¿Cuándo empezó todo esto?, gracias a la realización 84 de esta pregunta una porción muy alta de los enfermos pueden ser capaces de identificar el momento en el que dio inicio su trastorno, ya sea motivo de especifico de su vida, ya que estos pueden diferir mucho de una persona a otra. Algunos ejemplos podrían ser: La muerte de uno de los padres La enfermedad mental o física de uno de los padres La muerte de un hermano La anorexia nerviosa puede producirse debido a una alteración de la personalidad que se genero en las primeras etapas de vida, en donde la madre no supo interpretar las necesidades del niño y utilizaba el alimento como la solución de los problemas que manifestaba el niño, incluso con relación a las enfermedades. De igual forma puede aparecer en la adolescencia como consecuencia de un temor a alcanzar la edad adulta con sus correspondientes responsabilidades, así como un temor en particular a la sexualidad como ha destacado Mataix (2005). El inicio de la anorexia nerviosa a menudo ocurre en nuevas situaciones de la vida, ante las que el paciente se siente inadecuado o se considera incapaz de afrontarlas. Estos cambios pueden ser biológicos, como el inicio de la pubertad; psicológicos, como los cambios de la adolescencia; o sociales, como el ingreso a la escuela superior o a la universidad. El inicio de la anorexia nerviosa puede ocurrir también después que se ha roto una relación o tras la muerte de un pariente o amigo. (Goldman, 2001). Mataix (2005) ha relacionado estos trastornos alimentarios con las razones socioculturales dadas por la sociedad, ya que la delgadez y la belleza tienen un lugar imponente en las metas sociales. La anorexia nerviosa inicia de manera típica en sujetos que tiene un peso normal o tienen un sobre peso ligero, ya que la familia, los amigos, o incluso los maestros o entrenadores de alguna actividad física fomentan la realización de dietas y las animan de manera activa. Por lo que el sujeto recibe elogios por la perdida de peso, lo cual le produce satisfacción por su logro. Sin embargo, una vez que se alcanza el peso deseado, de manera 85 inmediata el sujeto se impone un nuevo límite, supuestamente para controlar en un futuro los aumentos de peso, pero la perdida de peso en busca de la delgadez se vuelve un objetivo. También se puede dar en conexión con cambios en la vida del paciente o de su familia, tales como el desarrollo puberal, la menarquia, problemas escolares, abuso sexual, el divorcio de los padres o una defunción en la familia como lo han expuesto en una investigación Serra y Armas (2004). 2.4.13 Epidemiologia de la Anorexia Nerviosa La frecuencia encontrada por Kaplan, et al (1996) de este trastorno ha aumentado en las ultimas décadas, también en estos últimos años es cuando se da un incremento en chicas prepuberales y en hombres. La edad más común de inicio se sitúa entre los 15 años y sólo en el 15% de los pacientes anoréxicos se inicia el trastorno alrededor de los 20 años. Se estima que en los Estados Unidos alrededor de uno por ciento de las mujeres de entre 14 y 18 años sufren estos trastornos de la alimentación. En México hasta este momento no se dispone de información epidemiológica al respecto. Japón es el país con mayor número de personas que sufren estos desordenes alimenticios, lo sigue la Argentina. (Casanueva, et al 2001). La incidencia de la anorexia ha ido en aumento, al igual que la repercusión en profesionales de la salud, la cual ha permitido constatar que aun sabemos muy poco en cuanto a este género de trastornos, según Toro y Vilardell (1989) para quienes el 40% y el 30%, mantienen sintomatología anoréxica aunque significativamente mejorada; el 20% y 10% siguen un cuadro de cronificación y de un 10% a un 5% fallecen como consecuencia de la misma por suicidio. La Organización Mundial de la Salud (2002), afirma que el índice de mortalidad por bulimia y anorexia en el mundo es de un 15 por ciento, siendo el 90 por ciento mujeres. (Lozano Ramírez,2010) 86 2.4.14 Factores que Influyen en la aparición de la Anorexia Nerviosa Los trastornos de la conducta alimentaria (TCA) son fenómenos multidimensionales y heterogéneos, y debido a esto es muy difícil definir cuales son las causas básicas, pero si podemos en listar una serie de factores, que se describirán de manera breve a continuación: Factores biológicos Anormalidades Pituitarias en el Hipotálamo Existen dudas sobre si las anormalidades típicas observadas en los sistemas neurológicos y hormonales de las personas con trastornos del comer son resultados o causas de los trastornos. El entorno clave de estas anormalidades se origina en el área del cerebro conocida como el hipotálamo, el cual regula la glándula pituitaria, a veces conocida como la glándula maestra debido a su importancia en la coordinación de los sistemas nerviosos y hormonales. Los estudios a base de imágenes de los cerebros de pacientes anoréxicos han encontrado altos niveles de proteínas conocidas como factores de secreción de corticotropina (CRF, por siglas en inglés), las cuales se secretan durante períodos de estrés y bloquean la sustancia neuropéptido Y (NPY, por siglas en inglés), un estimulante de apetito potente. Estos productos químicos relacionados con el apetito pueden servir como los enlaces biológicos entre las enfermedades estresantes extremas en la vida de una persona joven y el desarrollo posterior de anorexia, aunque algunos estudios por imágenes indican que estas anormalidades ocurren después de desarrollada la anorexia. El sistema pituitario del hipotálamo es también responsable de la producción de hormonas reproductivas importantes que se agotan severamente en la anorexia, dando lugar a la cesación menstrual. Altos niveles de la hormona masculina testosterona también se han detectado en las mujeres con trastornos del comer. Aunque la mayoría de los expertos creen que estas anormalidades reproductivas son resultado de la anorexia, otros han reportado que en un 30% a 50% de las personas con anorexia, los trastornos menstruales ocurrieron antes de ocurrida la malnutrición severa y se convirtieron en un problema por mucho tiempo después del aumento de peso, indicando que las anormalidades pituitarias de hipotálamos preceden al trastorno del comer mismo (Elkin 2000, Kaplan, Sadock y Grebb 1996). 87 Infecciones Por otro lado; investigaciones han encontrado un enlace entre la anorexia y las bacterias del grupo A beta-hemolítico estreptocócico (GABHS, por siglas en inglés), la causa de la inflamación séptica de la garganta. GABHS ya se ha identificado como un factor causante de una forma rara de trastorno obsesivo-compulsivo (OCD, por siglas en inglés) en los niños; OCD y anorexia tienen varios comportamientos en común. Epstein Barr, el virus que causa la mononucleosis también ha sido asociado con el desarrollo de anorexia. Una teoría que explica estos vínculos es que los anticuerpos provocados por los organismos pueden accidentalmente lesionar el cerebro durante el proceso de lucha contra la infección. Los antibióticos, la terapia inmunológica y una vacuna experimental contra la fiebre reumática pueden inclusive ayudar a tratar la anorexia en estos pacientes Problemas Alrededor del Nacimiento En algunas personas con anorexia, se ha demostrado una incidencia alta de problemas durante el embarazo de la madre o después del nacimiento lo cual pudo haber desempeñado un papel en el desarrollo posterior de trastornos del comer. Estos problemas incluyen infecciones, trauma físico, convulsiones, bajo peso al nacer y mayor edad materna. Las personas con anorexia a menudo tuvieron problemas del estómago e intestinales en edades muy tempranas. Factores heredo – familiares Parece que hay un riesgo hereditario tanto para bulimia como para anorexia. La anorexia es ocho veces más común en las personas que tienen parientes con el trastorno, pero los expertos no saben precisamente lo qué el factor heredado puede ser. Muchos anoréxicos tienen un metabolismo más rápido que las personas normales, quizás dificultando más el subir de peso. Esta propensión genética hacia la delgadez acompañada de factores culturales y psicológicos podría predisponer a algunas personas a desarrollar anorexia. Algunos expertos creen que las personas anoréxicas heredan una cantidad extraña 88 de narcóticos naturales llamados opioids, los cuales son descargados en condiciones de inanición y que promueven una adicción al estado de hambre. Otros rasgos hereditarios que pueden contribuir al desarrollo de anorexia pueden ser un trastorno de la personalidad común, una vulnerabilidad a un trastorno emocional como la depresión o el trastorno obsesivo-compulsivo, o una propensión para la obesidad que puede promover una dieta compensatoria (Elkin 2000). Factores familiares Los factores negativos dentro de la familia, posiblemente tanto hereditarios como ambientales, desempeñan una función importante en la provocación y perpetuación de los trastornos de la conducta de la ingesta. Un estudio encontró que el 40% de las niñas entre las edades de 9 y 10 años están tratando de perder peso, generalmente por recomendación de las madres. Algunos estudios han encontrado que las madres de los anoréxicos tienden a ser autoritarias y a estar sobre involucradas en la vida de sus hijos, mientras que las madres de los bulímicos son críticas, distantes y desinteresadas. Aunque las madres pueden tener una influencia grande sobre sus hijos en lo que respecta a los trastornos de la conducta alimentaría, los padres y los hermanos excesivamente críticos también pueden desempeñar un papel importante en el desarrollo de anorexia. Ya que debido a esto es que los hijos se caracterizan por su infantilismo y por su fuerte dependencia hacia la madre, de la que difícilmente se despegan, aún llegándoles a conceder cierta libertad, ésta queda anulada por la persistente actitud autoritaria. Acabando los jóvenes por tratar de esconder sus propias deficiencias personales y su escasa autoestima, manifestándose así a través del rechazo a alimentarse (Farne, Sebellico y Antonelli 1988). 89 Factores socio – culturales En la actualidad los prejuicios a ser obeso son demasiado fuertes y la relevancia que se le da a la delgadez es muy marcada en muchos grupos culturales. Los sujetos anoréxicos ven reforzadas sus conductas en el énfasis que nuestra sociedad le da a la delgadez y al ejercicio. Nuestra sociedad es una sociedad de consumo donde el modelo de delgadez se vende como un producto más y como sinónimo de éxito, irónicamente; las jóvenes reciben otro mensaje contradictorio que promueve el consumo de alimentos: "fast food" o "comidas rápidas" como lo son hamburguesas, tacos, tortas, gaseosas, golosinas, frituras, etc., cada vez más tentadores pero de poco valor nutritivo y de alto valor calórico. Víctima de todos estos mensajes la o el joven queda en muchos casos atrapada (o) en esta trampa que le tiende la cultura reinante. Desde luego que esto sólo no basta porque cualquier persona se ve afectada por estas presiones pero no todo el mundo desarrolla un trastorno de la conducta alimentaría (Kaplan, Sadock y Grebb 1996). Modas que implican un tipo de vestimenta, un tipo de formas y la realización para conseguidas de determinadas dietas, cabe reconocer la influencia que ejercen en esto los medios de comunicación y las presiones socioculturales. Ya que el actual hincapié en la buena forma física refuerza la imagen del cuerpo perfecto, siendo imposible cumplir con los rigurosos criterios de este ideal físico, garantizando probablemente de esta manera los sentimientos de fracaso y vergüenza resultantes, a la vez como causa y efecto de esas conductas anoréxicas y bulímicas. Así como también la ropa está diseñada y modelada para cuerpos delgados a pesar del hecho de que pocas mujeres pueden usarlas. Las mujeres jóvenes más a riesgo de estas presiones culturales son aquellas cuyos sentidos de autoestima se basan en la aprobación externa y en la apariencia física, pero pocas mujeres son inmunes a estas influencias ( Morrison 1997) Adelgazar sin esfuerzo. También contribuyen los medios de comunicación con la publicidad de prendas de vestir, cosméticos etc. y la presencia de estrellas del espectáculo y modelos de moda que lleva a muchas mujeres a pensar "si ella tiene ese aspecto yo también 90 lo tendré " (a cualquier precio, aún el de la propia salud). Los medios de comunicación ejercen su influencia directamente e indirectamente al influenciar los valores que transmiten los grupos de socialización primarios como son la familia y la escuela, quienes se encargan de generar en primer lugar el espacio en el que se crean los valores de referencia, en general y en particular en relación al cuerpo y sus atributos. Una vez proyectado el mensaje los medios de comunicación también se encargan de reforzarlo a través de la exposición selectiva y repetida de contenidos e imágenes. Así los medios de comunicación representan el principal vehiculizador de los estándares culturales de belleza asociados al cuerpo. Y esta presión por la delgadez para las mujeres se ha intensificado en los últimos años (Garner, Garfinkel, Schwartz, y Thompson, 1980; Silverstein, Peterson y Perdue, 1986; Wiseman, Gray, Mosiman, y Ahrens, 1992). Factores psicológicos y psicodinamicos Los trastornos de la conducta alimentaria van con frecuencia acompañados de depresión, trastorno de ansiedad o ambos, pero no se sabemos si los trastornos emocionales son causas o resultados de los trastornos de la conducta de la ingesta. La gran mayoría de trastornos simples o complejos conllevan, por parte de quien lo padece, a las dificultades para interaccionar adecuadamente con otras personas, por lo que es frecuente considerar los déficit en habilidades sociales como un elemento concurrente y cuando no causal, en problemas tan variados como las fobias, la depresión o los trastornos esquizofrénicos. Algunos psiquiatras han hablado de una alteración psicótica del esquema corporal, otros afirman que en las anoréxicas no hay nada que indique la existencia de una psicosis, aunque si es comprensible una alteración de la percepción de si misma producida ante la necesidad de seguir practicando, lo que se ha convertido en su arma favorita contra la angustia, la delgadez, de acuerdo con los informes de García Rodríguez (1993). Otra de las causas fundamentales desencadenantes de la anorexia nerviosa es la falta de autoestima personal y plantea como condición básica para lograr la recuperación de una anoréxica nerviosa el conseguir desarrollar en ella un saludable sentido de autoapreciación con el que pueda superar el vacío, según Way (1996). 91 Sarason y Sarson en 1998consideraron la dinámica en familia como una de las causas posibles de la anorexia nerviosa. Se han encontrado características predominantes en las familias que tienen un hijo anoréxico: interferencia, sobreprotección, rigidez y falta de resolución de conflictos. Los pacientes con anorexia nerviosa normalmente pierden el sentido de la autonomía y la autoconfianza. Muchos sienten que sus cuerpos están, de alguna manera, bajo el control de sus padres. La autoinanición puede ser un esfuerzo para ganar validez como persona única y especial. Sólo a través de actos de extraordinaria autodisciplina pueden desarrollar el sentido de autonomía y la autoconfianza. Como ya se ha mencionado a Kaplan, et al. (1996) en sus diversos estudios, han descubierto que los especialistas psicoanalíticos que tratan a pacientes con anorexia nerviosa, generalmente están de acuerdo en que los pacientes jóvenes han sido incapaces de separarse psicológicamente de sus madres. El cuerpo puede se percibido como si estuviera habitado por la introyección de una madre intrusiva. La inanición puede tener el significado inconsciente de detener el crecimiento de este objeto interno e intrusivo y de este modo, destruirlo. A menudo se ve implicado en las interacciones entre el paciente y sus familiares un proceso de identificación proyectiva. Muchos pacientes anoréxicos sienten que los deseos orales son mezquinos e inaceptables; por lo tanto estos deseos son ocultados proyectivamente. Los padres responden al rechazo de comer poniéndose frenéticos respecto a si el paciente finalmente comerá o no. Los pacientes pueden entonces ver a los padres como los únicos que tienen deseos inaceptables y pueden no confesarlos mediante un mecanismo de proyección. La anorexia nerviosa parece ser una reacción a las demandas sobre los adolescentes de más independencia e incremento del funcionamiento social y sexual. Los pacientes con este trastorno sustituyen con sus preocupaciones por la comida y el aumento de peso otras actividades normales de los adolescentes. Las preocupaciones son similares a las obsesiones. (Lozano Ramírez, 2010) Factores educativos 92 La familia juega un papel muy importante, a veces el exceso de proteccionismo deja poca iniciativa al individuo, de manera que no se educa a los hijos para saber enfrentarse a la vida, fomentando la falta de habilidades para tomar decisiones progresivamente más importantes. Por otro lado, la propia sociedad contribuye al establecer un nivel de exigencias desmedidas. (Guía de Trastornos Alimenticios, 2004) Factores de vulnerabilidad personal El no aceptarse como persona, el tener una baja autoestima, la falta de seguridad, ser demasiado perfeccionistas, tener autoexigencias desmedidas y ser poco hábil en las relaciones sociales, nos da como resultado un perfil psicológico que conforma el panorama adecuado para el desarrollo de este trastorno. (Guía de Trastornos Alimenticios, 2004) 2.4.15 Tratamiento Todos los trastornos de la conducta alimentaría requieren ayuda profesional. Ya que la persona se ve atrapada, de forma obsesiva, en un círculo vicioso, provocado por una compleja interacción de factores, que puede precipitar una peligrosa carrera hacia la autodestrucción física y emocional Hay un buen numero de opciones para el tratamiento de los desordenes alimenticios, pero lo importante es que estén a cargo de un equipo de multidisciplinario que cuente con profesionales de la salud no solo excelentes en su área particular sino también especializados en trastornos alimenticios. Idealmente un tratamiento debe ser planeado para casos individuales, de acuerdo a la gravedad. (Elliot, 2004) Hay dos características que marcan la aproximación terapéutica en los trastornos de la conducta alimentaria (TCA): 1. No hay conciencia de enfermedad en la adolescente que padece un TCA. La preocupación por el problema de la hija la tienen los padres. La aceptación por la adolescente de la existencia de un problema, la motivación para enfrentarlo, tolerar la mejoría y evitar las recaídas son objetivos de la terapia. (MORANDÉ G., Y COL.) 93 2. El tratamiento se inicia mediante los factores etiopatogénicos de mantención. Los factores predisponentes son tratados con posterioridad, los factores precipitantes son de poca relevancia. La definición de los mecanismos de mantención en cada caso es el primer paso para iniciar el tratamiento.( MORANDÉ G., Y COL.) La recuperación de los trastornos alimentarios anorexia y bulimia, es larga. Y su objetivo es que la persona afectada consiga desarrollar una identidad basada en valores y no en estereotipos culturales. Que estos valores promuevan no sólo una alimentación sana sino que también integren un autoconcepto más respetuoso de la misma persona con la flexibilidad en cuanto a las diferencias individuales (Dulanto 2000). Por otro lado los pacientes con anorexia nerviosa reforzados por los valores sociales y a veces por su propia familia (consciente o inconscientemente), minimiza el problema y su gravedad. Esta falta de conciencia de enfermedad hace que acuda a consulta cuando se encuentra en un estado muy avanzado de demacración y generalmente son traídos a la consulta por otra persona. Difícilmente asisten complacidos, dado que corno se mencionó carecen de conciencia de la enfermedad. Esta es una de las razones por las cuales es imprescindible al inicio contar con la familia para la continuidad y éxito del tratamiento. Cuando llevan considerado tiempo de evolución, dos o más años, recorriendo consultorios sin encontrar solución a su problema, es probable que tengan y expresen su deseo de curarse a causa del agobio que les produce la transformación que ha ocurrido en su vida, aun cuando insistan en que no se sienten patológicamente delgadas, pero se dan cuenta que esta preocupación les ha inundado la existencia (Belloch, Sandin y Ramos 1995). Objetivos del tratamiento El éxito de la terapia para los trastornos de la ingesta depende de muchos factores, entre ellos: la complejidad de las situaciones y de los vínculos interpersonales; la propia personalidad del sujeto y el deseo de cambio; la duración de su trastorno; la edad a que 94 comenzó la enfermedad; su historial familiar; su nivel de habilidades sociales y vocacionales, y la concurrencia de otros trastornos como la depresión. Es por esto que cada caso en particular requiere de una adaptación de los tratamientos y técnicas empleados. Aunque debido a que los trastornos alimentarios son de origen multifactorial, lo más recomendable es la aplicación de distintas disciplinas para abarcar todos los aspectos de ésta problemática. La mayoría de los profesionales idóneos se desempeña en equipos interdisciplinarios, con un común denominador: la recuperación del paciente mediante la reeducación nutricional y el abordaje de aquellos conflictos psicológicos que desencadenaron las alteraciones en la conducta alimentaría. En general; el equipo para pacientes externos ( esto es; que no requieren de hospitalización) consta de un médico primario que vigila el estado clínico del paciente, un psicoterapeuta que trabaja con él o ella para determinar los problemas emotivos subyacentes y un nutriólogo que la ayuda a desarrollar un plan alimenticio saludable. En ocasiones el equipo también incluye un terapeuta familiar y un psiquiatra, en caso que sea necesario. Es crucial que los miembros del equipo coordinen los servicios y se comuniquen entre sí para que el tratamiento sea eficaz. (Elkin 2000). En ocasiones ciertas personas prefieren un tratamiento individual, mientras que otras hallan mayor contención en un contexto grupal donde puedan compartir lo que les sucede, no solo con un profesional, sino también con gente que se encuentra en condiciones similares. Sin embargo cabe mencionar; que un tratamiento aplicado de forma independiente puede ser no muy eficaz ni efectivo. Necesitan ser aplicados de forma integral, interactuando uno con otro para tener éxito. Debemos recordar que no hay una cura milagrosa para los trastornos de la ingesta ni que estos son incurables. Estas enfermedades implican problemas contra los que las pacientes han luchado y seguirán luchando durante la mayor parte de sus vidas. Pero un buen programa de tratamiento ayuda a reforzar la autoestima y enseñar a las y/o los participantes como enfrentarse a sus problemas sin incurrir en conductas autodestructivas. Y junto con el apoyo continuo de su familia y entorno social más cercano, el paciente puede aprender a relacionarse con la comida de un modo diferente y comprender que la 95 comida no es ni su mejor amigo ni su peor enemigo. Es así como podrá empezar a avanzar hacia la verdadera recuperación, que se fundamenta en una relación fundamental: La relación sana con uno mismo. Y para las pacientes que lo necesitan, un buen programa integral también proporciona ayuda para restaurar la salud y la fuerza física. En general los tres objetivos de la terapia son: 1. Mitigar los síntomas físicos peligrosos o que representan una amenaza para la vida. 2. Enseñar al paciente a comer normalmente. 3. Investigar, con la esperanza de cambiar los pensamientos destructivos con relación al comer, al peso y la comida. Evaluación Antes de que alguien inicie un tratamiento, como paciente interna o externa, debe ser evaluado su estado físico y mental general, la gravedad de su trastorno, la eventual existencia de trastornos concurrentes y de su voluntad para cambiarlos. Se han desarrollado varios cuestionarios especializados para evaluar a las (o) pacientes. Que ayudan a determinar las actitudes de alguien hacia el peso y la figura, y clarifican las características psicológicas como los rasgos de personalidad, grado de desempeñó social y problemas similares La entrevista La entrevista de evaluación ayuda al clínico a obtener una idea mas clara del estilo de vida de la paciente, su peso actual, historial de dieta y fluctuaciones de peso, hábitos de la ingesta y actitudes hacia el peso y la familia, la pareja, los amigos, los intereses y ocupaciones exteriores ya que son de interés porque arrojan información sobre sus habilidades de desempeño, el grado de independencia y la medida de su aislamiento 96 2.4.15.1 Tipos de tratamientos A continuación se mencionaran tres tipos de tratamiento, enfocados en las terapias psicológicas: Psicoterapia Individual Uno de los aspectos mas importantes de la psicoterapia para los trastornos de la indigesta es el desarrollo de una relación cálida entre las personas y su terapeuta. A las personas afectadas de estos trastornos frecuentemente les resulta difícil confiar en los otros, en especial cuando se les pregunta por hábitos de la ingesta que ellas mismas consideran raros o repulsivos; temen que todos los demás también se sientan asqueados. Es necesario un alto grado de confianza por parte de la persona para confiar en el terapeuta ya que este tratara de conducirlos a la comprensión de de sus actos y conductas, es como intentar volver hacia el interior para que entienda desde fuera que sucede dentro de el. ( Elliot, 2004) Psicoterapia de Grupo En lo que respecta a este tipo de terapia se tiene la firme creencia de que en el origen de los problemas emocionales juegan un papel muy importante los factores sociales y el uso de situaciones sociales contribuyen a la cura de los mismos. Los grupos pueden estar compuestos por personas que tienen problemas similares o pueden ser grupos heterogéneos con pacientes que sufren problemas diferentes. Los pacientes aprenden que no están solos y que los problemas de otras personas son tan graves como los suyos propios, o peores. Consiguen una visión retrospectiva de sí mismos a partir de los miembros del grupo (Papalía y Wendkos. 1995). Los grupos proporcionan orientación, apoyo emocional, sugerencias de mayor ayuda y una salida social para las personas que estén muy aisladas. El grupo recuerda al paciente que otras personas se han visto envueltas en la misma conducta y no obstante se han recuperado. Un buen grupo puede ayudar a un paciente a. enfrentar y superar una crisis, 97 además de afrontar los problemas de la vida cotidiana sin recurrir a su antigua conducta. En los grupos dirigidos por terapeutas, el papel de éstos cambiará a medida que los miembros del grupo se vuelvan más fuertes y más hábiles para asumir responsabilidades. La terapia puede ofrecer un tratamiento intensivo ambulatorio y grupal, de gran efectividad, solamente un 5% de los pacientes bajo este esquema terapéutico deben ser internados (Raush y Bay 1993). Psicoterapia Familiar La premisa básica de la terapia familiar es que el problema presente nunca es el problema básico. Ya que se contemplan estos problemas como superficiales e indicativos de que algo funciona radicalmente mal en la familia como conjunto. Es el sistema familiar el que no esta operando adecuadamente. Así, la finalidad de ésta terapia es fortalecer el grupo familiar, para ayudar a las personas a comprender cómo funciona su familia mostrándoles qué es lo que hace cada miembro de la misma para perpetuar las pautas perturbadas y cómo cambiarlas (Papalía y Wendkos. 1995). Si bien es un individuo el que esta enfermo de alguno o los dos trastornos alimenticios, sería inapropiado decir que es el único que padece sus consecuencias. Cuando la familia asiste impotente a la autodestrucción que se inflinge un ser querido, la enfermedad se transforma en el eje de preocupación de sus miembros. Entonces todos salen afectados (Raush y Bay 1993). Es decir; al considerar a la familia como unidad de abordaje, no solo se hace por que se considere el origen de la enfermedad o una de las causas; sino porque se piensa que la conducta de los miembros de la familia puede contribuir a mitigar los síntomas y promover salidas más saludables para el paciente y los otros miembros, o bien puede enredarse de modo tal de reforzar precisamente la enfermedad. Ya que la familia es el medio social del que emerge la persona. Es la fuente de sus relaciones más duraderas y su primer sustento económico. Y la familia es la que tiene más recursos con los cuales producir cambios sobre el paciente. (Raush y Bay 1993, Fishman 1995). 98 2.4.16 Propuestas de Tratamiento A continuación se presentaran tres propuestas de tratamiento para la anorexia nerviosa de Goldman (2001), Sierra, Armas (2004) y Mataix (2005): 2.4.16.1 Tratamiento I de la anorexia nerviosa El enfoque del tratamiento para la anorexia nerviosa propuesto por Goldman (2001) se resume en el siguiente cuadro: 1. Valorar y tratar las complicaciones médicas del ayuno. Determinar si existe conducta de purga, y tratar la deshidratación y el desequilibrio electrolítico según se requiera. 2. Decidir si es necesaria la hospitalización. La hospitalización es necesaria si se presenta mareos, aturdimiento o desmayo por bradicardia o hipotensión; si se presenta cualquier signo de insuficiencia cardiaca congestiva (incluyendo diseña de esfuerzo); si no se puede mantener el equilibrio de líquidos y electrolitos; si el ejercicio excesivo significa un riesgo de insuficiencia cardiaca congestiva y el individuo no puede vigilarse de manera segura como paciente externo; si el deterioro cognitivo del ayuno elimina la utilidad de la psicoterapia para pacientes externo; o si el enfermo informa agotamiento mental por la lucha respecto del alimento y los temas alimenticios. También se indica la hospitalización cuando han fracasado los esfuerzos razonables del sujeto. 3. Completar la investigación de laboratorio. Esto comprende perfil electrolítico completo, incluyendo potasio, magnesio, calcio, fosfato, glucosa, biometría hemática completa, velocidad de sedimentación globular, proteínas totales y albúmina; pruebas de función hepática, renal y tiroidea; hierro, fosfato, 812 ECG, placa de tórax y estudios de densidad ósea. 4. Restaurar el equilibrio nutricional mediante una alimentación normal y alentar el aumento de peso. Esto con frecuencia incluye establecer un protocolo de modificación de conducta. Los neurolépticos de dosis baja o los ansiolíticos del tipo de las benzodiazepinas, 99 pueden usarse si es excesivo el miedo de ganar peso. Quizá sea útil la ciproheptadina para alentar el aumento de peso en los casos en que la pérdida de peso es extrema. 5. Diagnosticar y tratar la comorbilidad psiquiátrica. La presencia de trastorno afectivo puede garantizar el uso de antidepresivos. Estos fármacos quizá no sean especialmente eficaces cuando los pacientes presentan peso bajo significativo, pero pueden ser muy útiles cuando ha ocurrido un aumento de peso. Los problemas que provienen del trastorno de la personalidad deben tratarse con psicoterapia. 6. Identificar y tratar ideas subyacentes, actitudes y conflictos psicológicos. Se trata con psicoterapia cognitiva o psicodinámica, o ambas. 7. Valorar a la familia. Se utiliza terapia familiar para facilitar el apoyo del paciente y tratar aquellas dinámicas familiares que pudieran contribuir con el desarrollo de la enfermedad del sujeto. 8. Proporcionar apoyo en curso. Se establece una dieta saludable y hábitos de ejercicio, enfoques constructivos hacia los problemas de uno mismo, la familia e interpersonales; incremento de la autoestima, y el sentido de autonomía con psicoterapia en curso. La finalidad inicial del tratamiento es contrarrestar los efectos de la inanición al promover el aumento de peso y restablecer el equilibrio nutricional normal. En los casos leves esto se puede lograr con el individuo en tratamiento de consulta externa; en los casos moderados a graves, suele requerirse un periodo inicial de hospitalización. Se puede aumentar el peso mediante hiperalimentación o nutrición parenteral total. Sin embargo, a causa de los peligros de la alimentación intravenosa, en la mayoría de los programas se utilizan protocolos de modificación de la conducta que se basan en los principios del condicionamiento operante. En tanto que la modificación de la conducta es eficaz para favorecer el aumento inicial de peso, la mayoría de los estudios sobre los resultados concluye que la modificación de la conducta no basta por sí sola como tratamiento. Ocurre recuperación duradera sólo cuando se emplean estos métodos en 100 conjunto con psicoterapia centrada en los conflictos psicológicos subyacentes. Los clínicos también deben estar conscientes de que la recuperación de peso muy rápida puede originar dilatación gástrica peligrosa, o precipitar insuficiencia cardiaca congestiva. La terapéutica con fármacos puede ser útil en algunos casos. Ciertos clínicos han considerado las perturbaciones de percepción y de imagen corporal, las características de la anorexia nerviosa, como manifestaciones de psicosis, y la clorpromacina y fármacos similares han facilitado la recuperación del peso en algunos pacientes. Sin embargo, no está claro si los beneficios de estos medicamentos se deben a sus efectos antipsicóticos o a sus efectos sedantes. Los ansiolíticos, como el clonazepam, pueden ayudar a reducir la irresistible ansiedad relacionada con la alimentación. Estudios recientes han sugerido que los bloqueadores de la recaptación de serotonina, fluoxetina y clomipramina pueden ayudar en la depresión y obsesiones relacionadas con la anorexia nerviosa; sin embargo, los antidepresivos que han ayudado a algunos pacientes tienden a ser ineficaces hasta que se ha restaurado la pérdida de peso. La ciproheptadina, un estimulador del apetito de peso. La ciproheptadina, un estimulador del apetito y antagonista de la serotonina, ha probado ser útil en el tratamiento de un subgrupo de sujetos anoréxicos con síntomas especialmente graves y con antecedentes de traumatismo al nacimiento. Aunque en general el psicoanálisis no ha sido eficaz para tratar la anorexia nerviosa, a menudo tienen éxito las técnicas psicoterapéuticas orientadas de manera psicodinámica que brindan apoyo al paciente y se centran en aspectos que se relacionan con la lucha por la autonomía y el control personal. La terapia cognitiva conductual, que desafía las creencias irracionales acerca de la comida, alimentación y tamaño corporal, y que enseña a los pacientes estrategias para reducir la ansiedad asociada con el cambio conductual, a menudo es eficaz. También lo es la terapéutica familiar, que considera a los síntomas de anorexia nerviosa en el contexto de la estructura y disfunción de la familia, y que resulta eficaz sobre todo para tratar niños, adolescentes y adultos que viven aún en el hogar familiar. Es necesario afrontar los cambios biológicos, psicológicos y conductuales a fin de tratar eficazmente la anorexia nerviosa. No deben fusionarse en un solo criterio los programas terapéuticos eficaces. Es necesario que los clínicos se familiaricen con los 101 diversos métodos de tratamiento y los empleen de manera aislada o en combinación, según se requiera. 2.4.16.2. Tratamiento II de la Anorexia Nerviosa El diagnóstico temprano por parte del médico (pediatra, ginecólogo, dentista, etc.) es muy importante. La naturaleza multifactorial de estas enfermedades obliga a la atención por parte de un equipo multidisciplinario con experiencia en medicina de la adolescencia. Las unidades especializadas con profesionales de varias disciplinas, adecuadamente coordinados, y que prioricen el trabajo de los psicoterapeutas y de la terapia familiar, ofrecen grandes garantías de curación y recuperación de las personas afectadas. (Serra et al, 2004) a) SOPORTE PSICOLÓGICO INDIVIDUAL: El soporte psicológico del paciente se dirigirá a modificar sus hábitos y conductas alimentarias, llegando incluso a pactar con él un incremento progresivo en la cantidad de nutrientes que permita una ganancia ponderal lenta, pero progresiva. Es necesario informarle sobre su situación sin alarmarle, con objeto de ganar su confianza. El médico ha de aceptar el hecho de la distorsión que el paciente tiene de la percepción de su imagen corporal, y en este sentido, comunicarle que entiende su situación, aunque ésta no sea real, que la progresión de esta situación puede lIevarle a un cuadro de malnutrición crónica con graves repercusiones sobre su salud, y que el incremento ponderal será lento pero continuado. b) CONTROL DEL PESO CORPORAL: Ganancias rápidas de peso pueden producir un efecto rebote, induciendo incluso los vómitos y las purgas que puedan agravar el cuadro clínico. Ganancias ponderales entre 0,51,5 kg/semana pueden ser toleradas por el paciente y le permiten un mayor grado de aceptación de su nueva imagen corporal. Las ganancias ponderales han de pactarse con el paciente; se le ha de informar de que, una vez llegado a un tope próximo al peso ideal, no ganará más peso y que a partir de ese momento la terapia nutricional se hará con el único 102 objetivo de mantenerse ese peso. c) GRUPOS DE AUTOAYUDA: Hay que valorar utilidad de la incorporación a un grupo de autoayuda con otras personas con problemas similares al suyo. Pueden suministrarse tanto información como apoyo en los momentos difíciles. d) SOPORTE PSICOLÓGICO DE LA FAMILIA e) RECUPERACIÓN NUTRICIONAL Mediante el ingreso hospitalario para revertir el estado de desnutrición. Los criterios de hospitalización son los siguientes: Medico-biológicos Deterioro organico grave, con compromiso vital. Perdida de peso superior a un 20% del peso ideal para su talla. Alteraciones hidroelectrolíticas graves (especialmente del potasio). Psicosociales o familiares Situación sociofamiliar conflictiva Aislamiento sociofamiliar Psicoterapéuticos Negativa a efectuar tratamiento ambulatorio. Grave depresión, con ideas o tentativas de suicidio. Incumplimiento terapéutico repetido. TERAPIA FARMACOLÓGICA: No existe una terapéutica farmacológica específica. Puede utilizarse: 103 Antidepresivos en aquellos casos que cursan con depresión. La monitorización estrecha durante la utilización de cualquier agente terapéutico farmacológico es obligatoria. Estimulantes del apetito, como la ciproheptadina. Tratamiento de la amenorrea. En la actualidad se obtiene hasta un 70% de curaciones y lo hacen en un plazo medio de 6 meses a un año. 104 2.4.16.3. Tratamiento III de la anorexia nerviosa Visión general El tratamiento de la Anorexia Nerviosa de Mataix (2005), incluye medidas nutricionales, psicológicas y farmacológicas. El enfoque del tratamiento debe estar dirigido en primer lugar al restablecimiento de un estado nutricional adecuado, que se tratará posteriormente, ya que la propia malnutrición perpetúa los pensamientos alterados en relación a comida, peso, figura y necesidades nutricionales. Una vez que se empieza a superar el problema nutricional se puede pasar a actuar mediante psicoterapia individual o grupal y familiar. Aunque los pacientes muy malnutridos no responden bien a la psicoterapia y tardan en resolver los aspectos cognoscitivos y conductuales, no hay duda de que el tratamiento psicológico es el eje sobre el que debe girar el tratamiento de la anorexia nerviosa. A pesar de no existir unanimidad sobre el momento en el que debe iniciarse la ayuda psicológica, sí la hay en el sentido de que la terapia cognoscitivo-conductual es más eficaz y adecuada en el tratamiento de la Anorexia Nerviosa. Respecto a la terapia psicoanalítica se considera ineficaz en los períodos de mayor gravedad pero se puede usar para favorecer el proceso de maduración del paciente. Dado que la mayor parte de los pacientes viven con sus familiares es necesaria la realización de algún tipo de asesoramiento o terapias familiar. Por último será preciso el tratamiento farmacológico siendo los fármacos usados más frecuentemente los siguientes: Clorpromacina. Neuroléptico con efecto ansiolítico y sedante utilizado como 105 estimulante del apetito e inductor de la ganancia de peso. Útil en pacientes hiperactivos. Ciproheptadina. Antihistamínico orexígeno útil fundamentalmente en Anorexia Nerviosa restrictiva y pacientes con hiperactividad pero son conductas de atracón/purga. Antidepresivos como amitriptilina y clomipramina, usados cuando hay depresión asociada, contribuyendo también a mejorar la obsesividad. Inhibidores selectivos de la recaptación de serotonina tipo fluoxetina, eficaces para combatir las conductas obsesivo-compulsivas y la depresión. Uno de los aspectos fundamentales es el establecimiento del lugar donde se va tratar al paciente. Se mantendrá un tratamiento ambulatorio o en régimen de hospitalización parcial en pacientes con las siguientes características: o Buena motivación o No presenta una rápida perdida de peso o Peso no inferior al 70% del que le corresponde a su edad y altura. o Cuando es posible el control sobre su estado físico. o En presencia de un buen apoyo social y familiar. Sin embargo se establecerá un régimen de hospitalización en las siguientes situaciones: Desnutrición severa con pérdida de más del 30% del peso o IMC menor del 17, o disminución grave del peso reciente (mayor o igual al 5% en un mes, o mayor o igual al 7,5% en tres meses). Enfermedades orgánicas secundarias o no a la Anorexia Nerviosa, que requieren hospitalización como en graves alteraciones de signos vitales o infecciones intercurrentes en pacientes gravemente desnutridos. Sintomatología depresiva asociada (tristeza, ansiedad intensa, ideación autolítica, etc.). Graves alteraciones en la dinámica familiar o situación social muy alterada. Falta de motivación y rechazo del tratamiento. Fracaso del tratamiento ambulatorio o del hospital de día. 106 Los objetivos que conviene fijar cuando se decide el ingreso hospitalario son: a. Tratamiento de las alteraciones orgánicas durante la fase aguda: equilibrio hidroelectrolítico orgánicas. b. Tratamiento de problemas psicopatológicos. Observación de conductas y modificaciones. c. Reintegración del paciente en su ambiente familiar y social con el adecuado apoyo psicoterapéutico. d. Establecimiento de programas de seguimiento de la recuperación conseguida y de las posibles recaídas. Tratamiento nutricional: El tratamiento nutricional tanto en medios hospitalarios como ambulatorios debe tener en cuenta diversos aspectos, como se expone a continuación: Realización del cálculo de las necesidades de cada paciente de forma individual. Desarrollo de un programa de educación nutricional que insista en las características reales de los distintos grupos de alimentos y la importancia y necesidad de seguir una dieta variada. Información al paciente sobre los efectos fisiológicos tanto de la inanición como de la realimentación. Programación a largo plazo del adecuado consejo y apoyo nutricional. Historia dietética Hay que realizar una historia dietética detallada tanto a nivel ambulatorio como hospitalario. Esta historia debe realizarse al paciente anoréxico y a su familia, lo cual permitirá unificar los datos relacionados con los aspectos nutricionales del paciente. Objetivos de la historia dietética. 107 Conocer las pautas alimentarias del paciente, tanto las actuales como las anteriores a la enfermedad. Conseguir estimar la ingesta calórica y proteica. Establecer las pautas alimentarias familiares. Conocer las preferencias y aversiones alimentarias del paciente y el motivo de las mismas. Detectar la existencia de periodos de ayuno, alimentación compulsiva, vómitos, laxantes y diuréticos. Decidir sobre el tipo de alimentación más adecuada a instaurar. Contenido de la historia dietética Establecer si ha habido cambios en el peso corporal, insistiendo en los siguientes puntos: Cantidad de peso perdido. Tiempo empleado en la pérdida de peso. Existencia y tipo de tratamiento dietético establecido para y por dicha pérdida de peso. Cambios en el apetito: Valorar si sigue consciente de la sensación hambre-saciedad. Unas veces ésta desaparece y otras lo niegan a pesar de pasar mucha hambre. Conocimiento de sus hábitos alimentarios mediante cuestionarios de consumo (cuestionario de 24 horas y cuestionario de frecuencia de consumo) y establecimiento del tipo de conducta alimentaria. Características de los atracones en pacientes con componente bulímico. Números y regularidad de comidas y cambios experimentados en su dieta habitual. Características de los atracones en pacientes con componente bulímico. Presencia de trastornos gastrointestinales especialmente de estreñimiento, vómitos autoinducidos o pesadez postprandria!. Toma de sustancias anorexígenas o con fines purgativos y toma de alcohol o drogas. Presencia de posibles alergias alimentarias. Realimentación 108 La cantidad, frecuencia alimentaria y tipo de realimentación depende del estado previo al inicio del tratamiento ambulatorio o admisión hospitalaria. La renutrición debe hacerse de forma lenta y gradual debido al importante grado de desnutrición que puedan presentar estos pacientes. El objetivo inicial es detener la pérdida de peso y regular posteriormente la ingesta oral. Según la situación nutricional del paciente, se pueden usar varias pautas nutricionales: Alimentación oral Alimentación oral mas suplementos de nutrición enteral Alimentación enteral El uso de la alimentación parental debe ser muy restringido, ya que el grado de desnutrición de la paciente aumenta las posibilidades de que se produzcan algunas de las complicaciones de la nutrición parental como son el posible desarrollo de un proceso séptico o la producción de un neumotórax al canalizar la vía central. Alimentación oral Pacientes ambulatorios El nutricionista debe explicar al paciente de forma detallada y comprensible sus necesidades energéticas, diseñando junto al enfermo dietas iníciales y progresivas que incluyan todos los tipos de alimentos, mostrándole de qué forma éstos cubren sus necesidades. El plan de comidas debe ser individualizado y adaptado en lo posible a los hábitos y preferencias del paciente, lo que permitirá evitar el rechazo y adecuar la alimentación del paciente a sus necesidades hasta que ésta se vaya normalizando. 109 Inicialmente la paciente puede pesar los alimentos para saber la cantidad exacta que precisa, permitiendo esto mayor seguridad de no sobrealimentarse. El cálculo del contenido calórico inicial puede establecerse comparando las cantidades calóricas basa les (metabolismo basal) con las calculadas por la historia dietética, comenzando por un nivel calórico algo superior al que tenía y siempre que éste no sea muy inferior a sus necesidades. Si las necesidades basales del paciente superan en 200 a 300 kilocalorías la ingesta calculada por la historia, probablemente el paciente sólo aceptará tomar las kilocalorías basales. Si la diferencia es menor, se puede intentar que ingiera las kilocalorías basales, aumentando éstas en 200-300 kilocalorías basales. Si por cualquier circunstancia no se puede estimar la ingesta por falta de información o porque se cree que la paciente sobreestima lo que come, puede intentarse que tome por lo menos las kilocalorías basales. Hay que tener en cuenta la situación del individuo y saber que si se intenta dar un contenido energético muy elevado el paciente puede sentirse angustiado y rechazar el cambio alimentario. El aumento del contenido calórico de la dieta debe hacerse de forma progresiva, aumentando 200-400 kilocalorías en cada visita siempre que el estado psicológico del paciente lo permita, ya que si no se producen los cambios psicológicos adecuados ésta no aceptará un incremento de peso. La distribución de las comidas puede variar de cuatro a seis, en donde tres serán principales y dos refrigerios ligeros. Es preferible un régimen de comidas pequeñas y frecuentes que eviten la sensación de plenitud y en este sentido es útil la ingesta de alimentos fríos o a temperatura ambiente. A medida que la recuperación del peso sea evidente el régimen alimentario debe tender a normalizarse, a una frecuencia, por ejemplo, de tres comidas principales al día. El tipo de alimentos a incluir en la dieta independientemente de ser acordado con el paciente debe ser de naturaleza variada incluyendo todos los tipos de alimentos, abundando los alimentos ricos en calorías y de poco volumen, especialmente en las fases iníciales debido a la fácil sensación de plenitud y molestias que puede experimentar el individuo. Se 110 pueden usar también bebidas de gran densidad calórica, teniendo siempre en cuenta la ingesta hídrica necesaria para permitir una diuresis adecuada. Es necesario informar al paciente de que lo que se ha planificado son unas directrices mínimas, las cuales permiten al mismo ingerir mayor cantidad de alguno de los alimentos incluidos o no en la dieta, siempre que consuma la dieta prescrita. El incremento calórico se irá realizando hasta alcanzar un valor estable que puede variar entre 2.500/3.500 kilocalorías al día en función de las características del paciente. Un punto de referencia puede ser aquél que permita una ganancia de peso de 0,5 a 1 kilogramo a la semana. En resumen, se puede considerar como objetivo principal del tratamiento oral establecer un contenido energético y composición dela dieta adecuado, siendo los criterios básicos para su elaboración los siguientes: Situación nutricional actual del paciente. Presencia de alguna patología asociada. Valor calórico total de la dieta antes del proceso y durante el mismo. Tipos de alimentos presentes o ausentes y las razones de ello aversiones, alergias, contenido calórico, etc.). Tipo de actividad física que desarrolla. Hábitos familiares. Pacientes hospitalizados El proceso de historia dietética, educación nutricional e información y reconocimiento de las necesidades nutricionales se realiza de la misma forma que en pacientes ambulatorios. Además, se ha de informar al paciente del tipo de dietas que va a ir tomando, de la progresión de su valor calórico, progresión en su forma de preparación y del tipo de alimentos. 111 Aunque se deben tener en cuenta los gustos y preferencias del paciente, éstos siempre deben ser compatibles con una dieta completa y variada, y adaptada al medio hospitalario. Debe adaptarse igualmente el horario de las comidas, y entrenar al personal de enfermería para que controle su actitud a la hora de la comida Estos enfermos tienen rasgos de conducta que pueden afectar al peso y confundir al clínico y nutricionista. Entre éstos vale la pena citar: Tirar y esconder alimentos. Autoprovocarse el vómito, incluso varias horas después de haber comido. Autoadministración de laxantes. Practicar ejercicios muy intensos, de tal modo que las pacientes pueden convertir los paseos por el hospital en auténticos maratones. Beber mucho líquido antes del control de peso, a pesar de que exista un estricto control por parte de enfermería. Esta y otras razones aconsejan realizar el control del peso sin que el paciente sepa cuándo va a ocurrir, en idénticas condiciones de ropa y en la misma báscula. Estas manipulaciones no sólo se ponen de manifiesto en el ingreso hospitalario sino que también las presentan las pacientes que acuden a revisión en consultas externas. Se podría actuar de forma preventiva desmitificando el peso y dando mayor importancia a parámetros más objetivos de valoración nutricional (bioquímicos e inmunológicos). Un ejemplo de dieta progresiva adecuada al nivel hospitalario y al mismo tiempo a las características del paciente sería: Comenzar con una dieta hipocalórica de 1.500 kcal, disponible como tal en la mayoría de los hospitales. Esta dieta suele cubrir las necesidades basales de la gran mayoría de los pacientes e incluye todo tipo de alimentos como carnes, pescados, huevos, leche y derivados, frutas y verduras. Se puede introducir también algún cereal o postre dulce admitiendo que pueda comérselo o no. 112 En cuanto a la forma de preparación, al principio los alimentos serán preferentemente asados o a la plancha que es la forma en la que suelen estar en estas dietas hipocalóricas. Aumentar el aporte calórico en 500 kcal añadiendo pastas, legumbres, postres dulces y presentarlas de forma más elaborada y condimentada. Finalmente administrar una dieta de 2.500 kilocalorías que puede corresponder a la dieta basal del hospital, de forma que le estaría suministrando una dieta normal y variada en los que estarían incluidos todos los tipos de alimentos y técnicas culinarias. Alimentación oral más suplementos de alimentación enteral Estará indicado suplementar la alimentación oral cuando ésta es insuficiente en el sentido de que no permite una ganancia de peso adecuada, aproximadamente de medio a un kilogramo a la semana en pacientes ambulatorios y uno a dos en pacientes hospitalizados. Se trata de dar suplementos de nutrición enteral bien en forma líquida, puding o crema, que suelen ser muy bien aceptados por los pacientes y les suelen producir menos angustia que los alimentos en sí. El tipo de fórmula es polimérica hipercalórica, preferiblemente normoproteica ya que la hiperproica no se debe usar de forma sistemática. Ocasionalmente se pueden usar dietas con fibra que ayudarán a resolver el problema del estreñimiento. Esta alimentación puede ser muy útil en la transición de la alimentación enteral a la dieta oral al ayudar a obtener un aporte calórico adecuado mientras el paciente se va adaptando a ésta última. Nutrición enteral Según la Sociedad Americana de Nutrición Enteral y Parenteral las indicaciones para el tratamiento de la Anorexia Nerviosa con nutrición enteral son las siguientes: Ingesta oral insuficiente. 113 Malnutrición severa definida por un peso inferior al 65% del deseable o una pérdida mayor del 30% del deseable. Pacientes con Anorexia Nerviosa menos severa que se recuperan física y emocionalmente con más rapidez al usar este tipo de nutrición artificial. La realimentación se realizará de forma gradual y estrechamente monitorizada para evitar o reducir las posibles complicaciones asociadas. Siempre que sea posible se empleará como ruta de aporte de soporte nutricional artificial en pacientes con Anorexia Nerviosa, la vía enteral. La nutrición parental se considerará para pacientes con Anorexia Nerviosa que requieran alimentación no volitiva, pero que no toleren la nutrición enteral por razones médicas o emocionales. En cuanto a la forma de aplicación de la nutrición enteral se procederá tal como se expone a continuación: a. Debe instaurarse de forma progresiva y consiguiendo administrar el 100% de la fórmula en tres días. b. Usar sondas de poliuretano o silicona, de diámetro pequeño (entre 510 FR), radioopacas y ubicadas en el estómago en pacientes no vomitadores, y en el duodeno y yeyuno en vomitadores. c. Infusión intermitente, para reintroducir la dieta oral o usándola cuando el paciente se niegue a la ingesta de alguna comida. El aporte energético debe calcularse de forma individualizada y aplicarse, al igual que la nutrición oral, de forma muy lenta. La cantidad de kilocalorías iníciales debe adaptarse a la de la encuesta dietética teniendo en cuenta que en ocasiones su ingesta oscila entre 500 y 1.000 kilocalorías. Sea cual sea el tipo de alimentación o nutrición empleado, es difícil establecer el peso final aconsejable para todos los casos o un mismo criterio para determinarlo. Lo que es evidente es que inicialmente el peso a alcanzar no tiene por qué ser el que correspondería a su sexo y altura, pero tampoco ser demasiado bajo ya que el mantenimiento del mismo 114 exigiría una dieta muy restrictiva, lo que no conviene de cara a lograr finalmente aquél. El problema de establecer como objetivo un determinado peso es mayor en las adolescentes en las que el inicio en pleno período de rápido crecimiento puede afectar al mismo. Es por ello por lo que cada caso debe ser individualmente considerado, ayudándose de una evaluación continua del estado nutricional tanto por métodos antropométricos como bioquímicos. La continuación del tratamiento ambulatorio o seguimiento post hospitalización debe basarse en una educación y seguimiento nutricional del régimen dietético o modelo alimentario recomendado y convenido o pactado con el ambiente. Para evitar que el paciente pierda confianza en sí mismo, se recomienda visitas periódicas al centro hospitalario o consulta externa, cada una o dos semanas, en las que se aprovechará para continuar discutiendo los problemas de la alimentación y plantear nuevos objetivos tanto alimentarios como de peso. Una herramienta muy útil en esta fase son los registros de alimentos que junto al peso indican si el contenido kilocalórico de la dieta es el adecuado así como las posibles modificaciones a introducir. 115 Capítulo III Base Epistémica 3.1. Objetivos 3.1.1. Objetivo General Estimar la frecuencia de las conductas de riesgo alimentarias con respecto a bulimia, de acuerdo a cinco parámetros a evaluar: A) Preocupación por engordar, B) Pérdida del control para comer, C) Vómito inducido, D) Prácticas de tipo restrictivo y E) Medidas compensatorias, en la población estudiantil de la Universidad Veracruzana del área de Ciencias de la Salud. 3.1.2. Objetivos Específicos A) Conocer la frecuencia con la que se presentan las conductas de riesgo alimentarias de tipo restringido en estudiantes universitarios. B) Obtener la frecuencia con la que se presentan las conductas de riesgo alimentarias a la preocupación por engordar. C) Determinar la frecuencia con la que se presentan las conductas riesgo alimentarias respecto a la pérdida de control para comer. D) Mostrar la frecuencia con la que se presentan la conducta de riesgo alimentaria de vómito inducido. E) Identificar la frecuencia con la que se presentan las conductas de riesgo alimentarias, referente a las medidas compensatorias. 116 3.2. Hipótesis A) La conducta de riesgo alimentarias referente a Bulimia que se presentan con mayor frecuencia en estudiantes universitarios es: La preocupación por engordarseguido de las conductas de tipo restringido, medidas compensatorias, pérdida de control para comer, y por último vómito inducido. 3.3. Variables. Preocupación por engordar. Es la inquietud y rechazo a incrementar su peso corporal descomponiendo una figura aparente en cuanto a estética dejando a un lado la salud. ENSANUT, encuesta breve elaborada por Claudia Unikel. Prácticas de tipo restringido. Conductas limitantes en relación a la alimentación, por miedo a subir de peso y perder una figura agraciada. ENSANUT, encuesta breve elaborada por Claudia Unikel. Pérdida de control para comer. Actitudes que se toman, para así justificar los desórdenes en los hábitos de alimentación, y así buscar el mantenimiento del peso corporal o el bajar de peso. Vómito inducido. Practica en la cual una persona, se produce vómito, “logrando así” mantener una figura esbelta y agraciada a su parecer. Medidas Compensatorias. Actividades que se utilizan como prácticas para justificar las cantidadesde comida o forma de ingerir los alimentos. Capítulo IV Metodología 117 4.1. Orientación metodológica y tipo de estudio El estudio fue de tipo exploratorio, de modo transversal y en forma retrospectiva; ya que busco estimar la frecuencia de las conductas alimentarias de riesgo en la población de estudio. 4.2. Sujetos de estudio La población estuvo integrada por alumnos de la de la Universidad Veracruzana del área de Ciencias de la Salud, Región Veracruz, y cuya muestra se obtuvo con los sujetos que cumplieron los siguientes criterios de inclusión: 1. Inscritos a la Facultades del área de ciencias de la Salud en Agosto de 2009. 2. No haber tenido más de 20 años de edad. 3. Acceder a participar. 4.3 Instrumentó de acopio. ENSANUT. A partir de la creación del Sistema Nacional de Encuestas de Salud (SNES), México emprendió hace 20 años el gran esfuerzo sistemático para obtener información pertinente y precisa tanto de las condiciones de salud de la población como del desempeño del Sistema Nacional de Salud, con el principal objetivo de mejorar el perfil de esta última mediante el diseño, la implantación, la evaluación y la reorientación de acciones y políticas. Este objetivo se ratificó en el Programa Nacional de Desarrollo 2001-2006, específicamente enel Programa Nacional de Salud 2001-2006, considerando como base el esfuerzo conjunto de la sociedadcivil y el sector público para superar los retos de equidad, calidad y protección financiera a losque nos enfrentamos en esta área del bienestar. 118 Los avances en estos tres desafíos constituyen el eje sobre el cual se estructura el SNES: laEncuesta Nacional de Salud (ENSA), la cual se ha dividido ahora en los componentes de salud y denutrición, dada la importancia de este último en la transición epidemiológica que vive nuestro paísy cuyos efectos se constataron en la ENSA 2000. La Encuesta Nacional de Salud y Nutrición 2006 (ENSANUT 2006) tiene como característicasobresaliente el levantamiento de información que permitirá el análisis de los resultados relacionadoscon la salud de la población beneficiaria de programas sociales como el Seguro Popular yOportunidades, que han sido elementos fundamentales del apoyo gubernamental para la coberturauniversal y para la protección contra un mayor empobrecimiento por enfermedad y carencia deservicios sanitarios. La ENSANUT 2006 fue posible gracias al financiamiento de los gobiernos estatales, así comode Oportunidades y del Fondo Sectorial Sedesol-Conacyt. Se agrega a los esfuerzos en rendición decuentas que presenta anualmente el sector al aparato legislativo y a la sociedad en general, a travésde las publicaciones Salud: México y Observatorio del desempeño hospitalario, pero desde la perspectivade una institución independiente conformada por expertos y académicos como lo es el InstitutoNacional de Salud Pública. Además, al abarcar el periodo completo de la administración degobierno actual y al poder compararse con la ENSA 2000, proporcionará al próximo gobierno federal unasólida base para la planeación y la evaluación de las futuras acciones y políticas en salud. El documento que tenemos ahora en nuestras manos, junto con otras encuestas de salud específicasque se han levantado, constituye una riqueza difícil de cuantificar y que se ha forjado graciasa la experiencia y esfuerzo de varias generaciones de médicos, enfermeras y otros trabajadores de lasalud; a la participación activa de la sociedad; al uso de las herramientas estadísticas más avanzadas,y a un grupo de profesionales de distintas instituciones apoyados por las máximas autoridades desalud del país de las tres últimas administraciones de gobierno. 119 En particular, es necesario destacar la participación del Instituto Nacional de Salud Pública (INSP), que ha puesto a nuestra disposiciónla ENSANUT 2006, esto es, información basada en la evidencia que, como bien público, reforzaráacciones y políticas que se traducirán en mejores niveles de salud y bienestar de la población mexicana. Se utilizó un cuestionario breve para medir conductas alimentarias de riesgo elaborado por Claudia Unikel y colaboradores, el cual consta de diez preguntas sobre la conducta alimentaria y una pregunta sobre la preocupación por engordar; agrupadas en cinco categorías: A) Preocupación por engordar, B) Pérdida del control para comer, C) Vómito autoinducido, D) Prácticas de tipo restrictivo y E) Mediadas compensatorias. (Anexo 1) El cuestionario consto de cinco opciones de respuesta: nunca, casi nunca, algunas veces, frecuentemente (dos veces en una semana) y muy frecuentemente (más de dos veces en una semana). 4.4. Procedimiento etapas del trabajo 4.4.1. Tiempo El estudio se desarrollóen un período de ocho meses, que comenzó en Octubre de 2009 con la aplicación del instrumento de medición, y la toma de medidas antropométricas. En los siete meses restantes se llevó a cabo el análisis de datos recabados en esta investigación. 4.4.2. Recursos Materiales: 120 - 1 Antropómetro - 1 Báscula Marca TANITA - 1 Cinta métrica - Cuestionario (Unikel) - Hojas blancas tamaño carta - Lápices, gomas y sacapuntas - Marcadores - Cinta adhesiva - Calculadora científica marca Casio - Valores de referencia - Folders - 2 Computadoras Laptop, Marcas HP y Toshiba - 1 Impresora Marca HP Humanos: - 1 Licenciada en Nutrición. - 2 Estudiantes de la Lic. en Nutrición. - 2 Estudiantes de Lic. en Psicología. 4.4.3. Proceso Los sujetos integrantes de la muestra pasaron, uno a uno, al área de Nutrición del CESS donde se les tomo el peso y la estatura, se le indicará al sujeto que debió estar descalzo y en posición antropométrica para ambas mediciones; finalmente se les midió la circunferencia de cintura (lateralmente en un plano horizontal), en el caso de que los sujetos hayan tenido un vientre voluminoso se tomará a nivel de la cicatriz umbilical. RESULTADOS. En las siguientes páginas se presentan las gráficas que muestran los resultados obtenidos con la aplicación de la encuesta ENSANUT (2006), divididas en 2 secciones, de acuerdo al género de los participantes, así mismo divididas en subsecciones de acuerdo a las conductas 121 por género, utilizando una clave de letras correspondiente a cada conducta de riesgo alimentaria, a la cual corresponde: A. Preocupación por engordar B. Pérdida de control al comer C. Vómito inducido D. Prácticas de tipo restrictivo E. Medidas compensatorias Tabla General: Psicologia - Nutrición Hombres 100.00% 80.00% 60.00% 40.00% Psicología 20.00% Nutrición A B C D a veces no si a veces no si a veces no si a veces no si a veces no si 0.00% E Figura 1. Resultados generales obtenidos de las facultades de Psicología y Nutrición, de los participantes del género maculo con la ENSANUT 2006. 122 Tabla General: Psicologia - Nutrición Mujeres 100.00% 80.00% 60.00% Psicología 40.00% Nutrición 20.00% a veces no si a veces no si a veces no si a veces no si a veces no si 0.00% Figura 2. Resultados generales obtenidos de las facultades de Psicología y Nutrición, de los participantes del género maculo con la ENSANUT 2006. 123 Ahora se presentan las gráficas de acuerdo a las conductas alimentarias de riesgo señaladas anteriormente, conforme al género de ambas facultades: A) Preocupación por engordar-hombres 90.00% 80.00% 70.00% 60.00% 50.00% 40.00% 30.00% 20.00% 10.00% 0.00% Psicología Nutrición si no a veces A A Psicología Nutrición si 0.00% 33.33% no 81.82% 50.00% a veces 18.18% 16.67% 124 B) Perdida del control para comer - hombres 70.00% 60.00% 50.00% 40.00% Psicología 30.00% Nutrición 20.00% 10.00% 0.00% si no a veces B B Psicología Nutrición si 9.09% 16.67% no 27.27% 25.00% a veces 63.64% 58.33% 125 Vómito autoinducido - hombres 100.00% 80.00% 60.00% Psicología 40.00% Nutrición 20.00% 0.00% si no a veces C C Psicología Nutrición Si 0.00% 0.00% No 100.00% 100.00% a veces 0.00% 0.00% 126 Prácticas de tipo restrictivo- hombre 100.00% 90.00% 80.00% 70.00% 60.00% 50.00% 40.00% 30.00% 20.00% 10.00% 0.00% Psicología Nutrición si no a veces D D Psicología Nutrición si 0.00% 0.00% no 90.91% 100.00% a veces 9.09% 0.00% 127 Medidas compensatorias- hombre 100.00% 90.00% 80.00% 70.00% 60.00% 50.00% 40.00% 30.00% 20.00% 10.00% 0.00% Psicología Nutrición si no a veces E hombres E Psicología Nutrición si 0.00% 0.00% no 100.00% 100.00% a veces 0.00% 0.00% 128 Preocupación por engordar-mujeres 50.00% 45.00% 40.00% 35.00% 30.00% 25.00% 20.00% 15.00% 10.00% 5.00% 0.00% Psicología Nutrición si no a veces A A Psicología Nutrición si 40.43% 48.39% no 36.17% 35.48% a veces 23.40% 16.13% 129 Perdida del control para comer -mujeres 70.00% 60.00% 50.00% 40.00% Psicología 30.00% Nutrición 20.00% 10.00% 0.00% si no a veces B B Psicología Nutrición si 8.51% 9.68% no 27.66% 25.81% a veces 63.83% 64.52% 130 Vómito autoinducido- mujeres 100.00% 90.00% 80.00% 70.00% 60.00% 50.00% 40.00% 30.00% 20.00% 10.00% 0.00% Psicología Nutrición si no a veces C C Psicología Nutrición si 2.13% 3.23% no 95.74% 88.71% a veces 2.13% 6.45% 131 Practicas de tipo restrictivo-mujeres 90.00% 80.00% 70.00% 60.00% 50.00% 40.00% 30.00% 20.00% 10.00% 0.00% Psicología Nutrición si no a veces D mujeres D Psicología Nutrición si 0.00% 0.00% no 89.36% 88.71% a veces 10.64% 11.29% 132 Se encontró que la conducta de riesgo que se presentó con mayor frecuencia en el género masculino en la Facultad de Psicología, fue La Pérdida de Control para comer, mientras que en la Facultad de Nutrición fue La preocupación por engordar. En cuanto al género femenino se observa una prevalencia significativa por preocupación por engordar, esto en las dos facultades. La La Conducta que se presentó con mayor frecuencia es La preocupación por engordar. La segunda conducta de riesgo con más frecuencia que se presento fue, La pérdida de control para comer Con esto se confirma que en la Universidad Veracruzana, Área Ciencias de la salud la conducta de Riesgo referente a Bulimia que se presenta con mayor frecuencia fue La pérdida de control para comer. CONCLUSIONES. 133 La Anorexia Nerviosa y la Bulimia Nerviosa tienen múltiples consecuencias, y la muerte en algunos casos es el fin a todo el proceso con la cual terminan el cuadro clinico, por lo que es necesario prevenir, lo que significa que estemos alertas. Actualmente ya hay algunos centros de salud, dedicados a dar ayuda y tratamiento, pero lo que sería mejor, es que este apoyo se convirtiera en programas con los cuales se pudiera evitar que las y los jóvenes tengan que pasar por estos dolorosos estragos que conllevan la Anorexia y la Bulimia. Como modo de prevención, es importante que los centros educativos, el sector salud, y la escuela para padres cuenten con información adecuada y así como se llevan a cabo campañas de prevención sobre drogadicción y embarazos en la adolescencia y se crean módulos de atención, deberían de igual forma dar importancia a otros aspectos como son los TCA. Es necesario por todo esto, contar con instrumentos serios y formales que informen a quienes están al frente de la salud, esta vez teniendo un papel muy importante los psicólogos, por ser ellos los encargados del estudio de la conducta. Una vez terminado el estudio, se concluye que La Conducta Alimentaria de Riesgo que se presenta con mayor frecuencia fue La preocupación por engordar, teniendo congruencia con los supuestos hipotéticos planteados al iniciar dicho proyecto. Los trastornos alimentarios; anorexia nerviosa y bulimia nerviosa, no son de fácil manejo, ya que muchas veces pueden ser negadas por los enfermos y e ignoradas por los familiares y demás personas que le rodean. Cabe mencionar que al momento de realizar la encuesta ENSANUT 2006, referente a TCA, la pregunta que alude a Vomito inducido, muchos de los participantes mostraban una actitud de incertidumbre al cuestionar si habían presentado en algún momento de su vida dichos patrones de conducta, muchas veces repitiendo la pregunta más de dos ocasiones, y recalcando que el objetivo de la investigación era obtener netamente un dato estadístico, no teniendo identificado a cada uno de los participantes particularmente datos que los pudieran delatar, tratando así de lograr obtener un mayor confiabilidad en la recolección de datos. Integrando todo lo anterior, finalizamos que se pone en peligro la vida de los 134 enfermos, por la desnutrición causada y sus complicaciones; se anexan las complejas perturbaciones psicológicas además de las distintas modalidades enfermizas de la vida familiar también creadas a raíz de esto. 135 REFERENCIAS BIBLIOGRÁFICAS. 1. Raush Hetscovici, Bay Luisa, Anorexia Nerviosa y Bulimia, Amenazas a la Autonomía, Editorial Paidós, Segunda Reimpresión, Argentina,1993 2. DSM-IV (1997): Manual Diagnóstico y Estadístico de los Trastornos Mentales. Barcelona. Masson. 3. Kaplan, H. l., Sadock, J. 8. Y Greeb, A. J. (1996): Sinopsis de Psiquiatría. 7ta. Edición. Argentina, Williams & Wilkins. 4. Kaplan, H. l., Sadock, J. 8.(1994): Compendio de Psiquiatría, 2da. Edición., Edit. Salvat., Barcelona, España. 5. Oceánica (Junio 2007) Curso de capacitación. 6. Organización Mundial de la Salud (OMS) (2002) 7. Elliot Laura (2004): Anorexia y Bulimia: consejos para detectarlas y evitarlas, México, Editorial Planeta Mexicana,S.A. de C.V. 8. CIE-10 (1992): Décima revisión de la Clasificación Internacional de las Enfermedades. Ginebra: OMS 9. Goldman Howard H., Psiquiatría General, Editorial Manual Moderno, Tercera Edición, 1994. 10. Casanueva E., Kaufer-Horwitz M., Pérez Lizaur A.B., Arroyo P. (2001 ):Nutriología Médica, 2da. Edición; México, D. F.; Ed. Médica Panamericana. 11. Ogden Thomas (1989): Sobre el concepto de una posición autista-contiqua (Trad. Edward Cruz y cols.), Libro Anual de Psicoanálisis (The British Psico-Analytical Society, Londres), tomo V, Págs. 1S3-166, Lima, Perú. 12. Shils, E. Maurice; Olson, A. James; Mos Shike A. Catharine Ross (2002): Nutriología en Salud V Enfermedad. Vol. 11. 9na Edición. México, Mc Graw Hill. 13. Jarne Adolfo y Talarn Antoni (2000): Manual de sicopatología clínica. Barcelona, Paidós. 14. Elkin G. David, Brainn - Rodríguez Jo Ellen, Psiquiatría Clínica, Editorial Mc Graw Hill, 2000. 15. Hekier Marcelo, Miller Celina, Anorexia- Bulimia: Deseo de Nada, Editorial Paidós, Argentina, 1994. 136 16. Guía de Trastornos Alimenticios”, Primera Edición, 2004. Centro Nacional de Equidad de Género y Salud Reproductiva. 17. Goldman Howard H., Psiquiatría General, Editorial Manual Moderno, Tercera Edición, 1994. 18. Kaplan Harold 1., M.D., Sadock Benjamin l, M.D., Grebb Jack A., M.D., Sinopsis de Psiquiatría, Ciencias de la conducta, Psiquiatría Clínica, Séptima Edición, Segunda reimpresión, Editorial Medica Panamericana, 1996. 19. Herbert A Carroll, Higiene Mental. Dinámica del Ajuste Psíquico, Editorial Continental, Vigésima Primera Reimpresión, México D.F., 1997. 20. Dulanto Gutiérrez Enrique, El Adolescente, Editorial Mc Graw Hill Interamericana, 2000. 21. Gross Richard D., Psicología. La Ciencia de la Mente y la Conducta, Editorial Manual Moderno, Segunda Edición, México D.F., 1998. 22. Mataix, V. José (MMV/2005): Nutrición y Alimentación Humana; Situaciones fisiológicas y Patológicas. Vol. 2; págs. 1374-1384; Edit. Océano/Ergon; Barcelona, España. 23. Shapira, N.A., Goldsmith, T.D. Treatment of binge eating disorder with topiramato: a clinical case series. J Clin Psychiatry 2000; 61: 368-372. 24. Serra, M. Lluís; Armas, N. Alberto (2004): Experto Universitario en NUTRICION COMUNITARIA. 11 Curso de Experto Universitario en N. C. Vol. 11. 2da. 25. Fairburn CG, Cooper M. : Self-induced vomiting and bulimia nervosa: An undetected problem. British Medical Journal, 284: 1153-1155, 1982. 26. Ruiz Fernández, Salorio del Moral, Santiusto de Pablos. Tratado de Psiquiatría. Capítulo 27: Trastornos de la conducta alimentaria. Barcia D. (editor). Aran Ediciones, Madrid, 2000. Referencia tesis 137 1. Lozano Ramírez M.J. (2010) Trastornos de la Conducta Alimentaria: Anorexia Nerviosa y Bulimia Nerviosa, monografía de Titulación no publicada, Veracruz, Ver. Universidad Veracruzana. 2. Sánchez Collazoz,M.E. (1995):Obesidad y otros Trastornos de la Alimentación. Monografías de titulación publicada, Xalapa Veracruz, 1995, Universidad Veracruzana. Referencias electrónicas 1. Torres Flores Beatriz, Hurtado Capetillo José Manuel, Barranca Enríquez Antonia, Hernández Pacheco Joel. Centro de Estudios y Servicios en Salud. Universidad Veracruzana. Veracruz México. Pasó a paso en la construcción de la Universidad Saludable. 2009 Consultado en 9/25/10 en http://www2.uacj.mx/universidadsaludable/memorias/documentos/PDF%20Resume nes/Paso%20a%20paso%20en%20la%20construcci%C3%B3n%20de%20la%20Univer sidad%20Saludable.pdf.) 2. Crovetto M. Mirta, Vio del R Fernando. Facultad de Ciencias Naturales y Exactas, Universidad de Playa Ancha, Valparaíso, Chile, Instituto de Nutrición y Tecnología de los Alimentos, Universidad de Chile. Santiago, Chile. http://www.scielo.cl/pdf/rchnut/v36n1/art04.pdf 3. Rev.Chil.Nutr. Vol. 36, Nº1, Marzo 2009 consultado en 9/27/10 en http://www.scielo.cl/pdf/rchnut/v36n1/art04.pdf) 4. Mariana Andrea, Rojo Arbelo Nilda Maria del Milagro, Ojeda German Alfredo (2006). TRASTORNOS DE LA CONDUCTA ALIMENTARIA: ANOREXIA. Revista de Posgrado de la VIa Cátedra de Medicina - N° 156. Consultado en 2/4/2010 en (http://www.med.unne.edu.ar/revista/revista156/6_156.pdf) 5. Castillo Sánchez MD, León Espinosa de los Monteros MT, López Bermejo A, Medina Pérez JM, Burgos Sierra F, De Cruz Benayas A (2005). Trastornos de conducta alimentaria. 6. Medicina General. Consultado (S.D.) en 2/06/2010 en (http://www.medicinageneral.org/revista_71/pdf/25_30.pdf) 138 7. Bravo Martha, Pérez Argelia, Plana Roberto (2000). ANOREXIA NERVIOSA: CARACTERÍSTICAS. Rev Cubana Pediatr. Consultado en 2/12/2011 en http://bvs.sld.cu/revistas/ped/vol72_4_00/ped11400.pdf 8. Roca E.,Roca B. (S.D.). La Bulimia Nerviosa y su Tratamiento: Terapia Cognitivo Conductual de Fairburn. Consultado en 03/18/2011 en http://www.cop.es/colegiados/PV00520/articulo2.pdf. 9. Aragon Celso, Doll A. (S.D.). Trastornos de la alimentación:. Consultado en 04,17,2011 en http://www.analesranf.com/index.php/ie/article/viewFile/870/840. 10. Gallardo M.,Fernández F.,Raich R. (2003). Bulimia nerviosa y trastornos de la personalidad.. Revista Internacional de Psicología Clínica y de la Salud. Consultado en 04,23,2011 en http://www.aepc.es/ijchp/articulos_pdf/ijchp-75.pdf. 11. Gafare C. (S.D.). Estrategias Nutricionales - Anorexia Nerviosa y Bulimia Nerviosa.. Consultado en 04,17,2011 en http://www.iabonline.com.ar/nuevo/estrategias_gafare.pdf. 139 140 INVESTIGACION SOBRE CONDUCTAS ALIMENTARIAS DE RIESGO (CARSS) EN ADOLESCENTES DE LA REGION VERACRUZ-BOCA DEL RIO. RESP. MTRA. GLORIA LUZ NORIEGA RIANDE I. DATOS DE IDENTIFICACION Municipio: Escuela: Facultad: Semestre: II. DATOS GENERALES Edad: Años Meses Masculino Sexo: Femenino III. DATOS ANTROPOMETRICOS. Indicadores Peso (Kg) Talla (cm) Circunferencia abdominal (cm) Índice IMC Diagnostico IV. CONDUCTAS ALIMENTARIAS. Las siguientes preguntas que te voy a hacer están relacionadas con algunos problemas de tu alimentación en los últimos tres meses. (Se mostrara en cuestionario al sujeto para que lea todas las opciones) Frecuentemente (2 veces en una semana) Muy frecuentemente (más de 2 veces en una semana) ¿Con que frecuencia en los últimos 3 meses…………… 1 2 3 4 5 6 7 8 9 10 Nunca Casi nunca Algunas veces Frecuentemente Muy Frecuentemente Te ha preocupado engordar? En ocasiones, has comido demasiado? Has perdido el control sobre lo que comes? Has vomitado después de comer para bajar de peso? Has hecho ayunos (dejar de comer por 12 horas o más) para tratar de bajar de Peso? Has hecho dietas para tratar de bajar de peso? Has hecho ejercicio en exceso para tratar de bajar de peso? Has usado pastillas para tratar de bajar de peso? Has tomado diuréticos (sustancia para perder agua) para tratar de bajar de peso? Has tomado laxantes (sustancia para facilitar la evacuación) para tratar de bajar de peso? Nombre del entrevistador: Fecha de realización de entrevista: 141