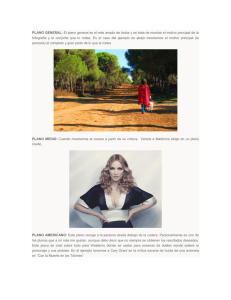
BCIEQ-MBC-042 Escobar Arrieta Sandra Noemí.pdf
Anuncio

UNIVERSIDAD DE GUAYAQUIL FACULTAD DE CIENCIAS QUÍMICAS VALORACIÓN HEMATOLÓGICA, RENAL Y HEPÁTICA EN PACIENTES CON CÁNCER DE GLÁNDULA MAMARIA EN TRATAMIENTO CON QUIMIOTERAPIA HOSPITAL SOLCA – RIOBAMBA, 2012 TESIS PRESENTADA COMO REQUISITO PARA OPTAR POR EL GRADO DE MAGÍSTER EN BIOQUÍMICA CLÍNICA AUTOR: Dra. B.F. SANDRA NOEMÍ ESCOBAR ARRIETA TUTOR: Q.F. DANILO BARROS SALAZAR. M.Sc. GUAYAQUIL – ECUADOR 2014 UNIVERSIDAD DE GUAYAQUIL FACULTAD DE CIENCIAS QUÍMICAS Esta Tesis cuya autoría corresponde a la Dra. B.F. SANDRA NOEMÍ ESCOBAR ARRIETA ha sido aprobada, luego de su defensa pública, en la forma presente por el Tribunal Examinador de Grado nominado por la Universidad de Guayaquil, como requisito parcial para optar el grado de MAGÍSTER EN BIOQUÍMICA CLÍNICA. Q.F. HÉCTOR NÚÑEZ ARANDA, M.Sc. DR. WILSON POZO GUERRERO, PhD. DECANO MIEMBRO DEL TRIBUNAL PRESIDENTE DEL TRIBUNAL DELEGADO VICERRECTORADO ACADÉMICO DR. JULIO RODRÍGUEZ ZURITA, M.Sc. DR. TOMÁS RODRÍGUEZ LEÓN, M.Sc. DOCENTE-EXAMINADOR DOCENTE-EXAMINADOR Ing. Nancy Vivar Cáceres SECRETARIA ENCARGADA FACULTAD DE CIENCIAS QUIMICAS II CERTIFICADO DEL TUTOR Guayaquil. 6 de junio del 2014 Doctor Washington Escudero Dolt Vicerrector Académico Subrogante Ciudad.- De mis consideraciones: Por la presente me dirijo ante usted para manifestarle que he procedido a revisar el trabajo de investigación de tesis de la Dra. B.F. SANDRA NOEMÍ ESCOBAR ARRIETA, cuyo título es: "VALORACIÓN HEMATOLÓGICA, RENAL Y HEPÁTICA EN PACIENTES CON CÁNCER DE GLÁNDULA MAMARIA EN TRATAMIENTO CON QUIMIOTERAPIA HOSPITAL SOLCA- RIOBAMBA 2012", y estoy de acuerdo con el contenido y forma del mismo. Particulares que comunico para los fines consiguientes. Atentamente, QF Danilo Barros Salazar, M.Sc. TUTOR III CERTIFICADO DE REDACCIÓN Y ORTOGRAFÍA M.Sc. Carlota Flores Zavala, CERTIFICO: que he revisado la redacción y ortografía del contenido de la tesis de maestría cuyo tema es: VALORACIÓN HEMATOLÓGICA, RENAL Y HEPÁTICA EN PACIENTES CON CÁNCER DE GLÁNDULA MAMARIA EN TRATAMIENTO CON QUIMIOTERAPIA HOSPITAL SOLCA/ RIOBAMBA, 2012, elaborado por la Señora. Dra. BF. Sandra Noemí Escobar Arrieta, previo a la obtención del grado Académico de MAGÍSTER EN BIOQUÍMICA CLÍNICA. Para el efecto he procedido a leer y analizar de manera profunda el estilo y la forma del contenido del texto. Se denota pulcritud en la escritura en todas sus partes. La acentuación es precisa. Se utiliza los signos de puntuación de manera acertada. En todos los ejes temáticos se evita los vicios de dicción. Hay concreción y exactitud en las ideas. No incurre en errores en la utilización de las letras. La aplicación de la sinonimia es correcta. Se maneja con conocimiento y precisión la morfosintaxis. El lenguaje es ACADÉMICO, sencillo y directo por lo tanto de fácil comprensión. Por lo expuesto, y en uso de mis derechos como especialista, certifico la VALIDEZ ORTOGRÁFICA del Proyecto. M.Sc. Carlota Flores Zavala Cl.: 0906590245 N° registro 1006-14-86048555 IV DEDICATORIA A Dios, por ser siempre mi guía, dándome la fortaleza para continuar con todos los proyectos de mi vida y mantenerme siempre junto a mi querida familia. A mi amadísimo esposo compañero, amigo fiel y mi apoyo incondicional. A mis hijitas amadas Sofhyta y Pamelita que son el tesoro más grande que Dios me ha bendecido y se han convertido en el motor personal y profesional de mi vida. A mis queridos padres que con su amor guiaron mi ser y con su ejemplo hicieron de mi un ser con valores. V AGRADECIMIENTO A Dios, por ser la luz que ilumina mi camino y por concederme la maravillosa familia que tengo. Un agradecimiento especial a los Directivos del Hospital Solca de la ciudad de Riobamba quienes me dieron las facilidades para poder realizar esta investigación. De la misma forma quiero agradecer a mi tutor Q.F. Danilo Barros Salazar, MS.c, por su apoyo incondicional en la culminación de este proyecto. VI RESUMEN La valoración hematológica, renal y hepática de pacientes que han recibido drogas citotoxicas en el tratamiento de cáncer de glándula mamaria, es de gran utilidad para decidir la disminución o suspensión del tratamiento a pacientes que padecen de síntomas al haber recibido un tratamiento quimioterapéutico; existe un consenso internacional acerca de la medición y la interpretación de la citotoxicidad y sus resultados pueden variar en función de ciertas condiciones clínicas de los pacientes. La investigación realizada fue no experimental de tipo bibliográfica, descriptiva y retrospectiva; basándose en las historias clínicas de las pacientes con diagnóstico histopatológico con cáncer de glándula mamaria que fueron remitidas al servicio de oncología clínica para el tratamiento con quimioterapia; la muestra fue tomada de las venas situadas en el dorso de la mano, región del antebrazo y flexura del codo evitando la hemolisis de la misma de los cuales se obtuvieron los datos necesarios para beneficio del paciente y guía del médico. El objetivo de este estudio fue determinar los niveles de valoración hematológica, renal y hepática en pacientes que han recibido quimioterapia, en el tratamiento con cáncer de glándula mamaria, en el Hospital Oncológico Solca de la ciudad Riobamba septiembre del 2012 a mayo del 2013. La muestra fue tomada a las pacientes con diagnóstico histopatológico de cáncer de mama en las que estén indicado el tratamiento con quimioterapia, siendo el período de septiembre del 2012 a mayo del 2013, tiempo en el cual se valoró los perfiles hematológicos de: hemoglobina, hematocrito, fórmula leucocitaria, eritrosedimentación, plaquetas; pruebas hepáticas: TGO, TGP, FAL, GGT y bilirrubina total /directa; pruebas renales: urea, ácido úrico, proteínas totales y creatinina, determinando el grado de citotoxicidad producida por los fármacos antineoplásicos, cuantificando sus perfiles 24 horas antes del tratamiento y en el NADIR. Estos parámetros son relevantes y fundamentales en el tratamiento con quimioterapia, a través de los valores que se obtuvieron de las pruebas hematológicas, renales y hepáticas; el oncólogo clínico podrá decidir la disminución o suspensión del tratamiento, para de esta forma evitar que el paciente pueda llegar a una sintomatología de alto riesgo. El método a utilizar para los respectivos perfiles será con técnicas microscópicas y espectrofotométricas estandarizadas de Human, y para la evaluación estadística se aplicó el test de students. Con los resultados obtenidos de este estudio se determinó el perfil estadísticamente significativo y con mayor grado de citotoxicidad (perfil Hematológico); esta investigación servirá como herramienta para aplicar de manera adecuada y pertinente los protocolos de quimioterapia que deben recibir los pacientes con cáncer de glándula mamaria que acuden a Solca-Riobamba, con lo cual mejorará la calidad de vida del paciente. PALABRAS CLAVE: CITOTOXICIDAD, NADIR, ANTINEOPLASICOS, PERFIL HEMATOLÓGICO, HEPÁTICO, QUIMIOTERAPIA, HUMAN. VII RENAL, SUMMARY Hematological, renal and hepatic assessment of patients who have received cytotoxic drugs in the treatment of mammary gland cancer is useful for deciding the reduction or discontinuation of treatment of patients suffering from symptoms of receiving a chemotherapy treatment; there is an international consensus on the measurement and interpretation of cytotoxicity and the results may vary depending on certain clinical conditions of the patients. The bibliographic investigation was descriptive, retrospective and correlational; based on the medical records of patients with histopathological diagnosis of mammary gland cancer were referred to the department of clinical oncology for chemotherapy treatment; sample was taken from the veins located in the back of the hand, forearm region of the bend of the elbow and avoiding hemolysis of the same of which the data necessary for the benefit of the patient and the physician guide were obtained. The aim of this study was to determine the levels of hematological, renal and hepatic assessment in patients who have received chemotherapy in the treatment of mammary gland cancer in Riobamba Solca Hospital from September 2012 to May 2013. The sample was all patients who are undergoing chemotherapy indicated with histopathological diagnosis of breast cancer, being the period from September 2012 to May 2013, at which time the hematological profiles were assessed: hemoglobin, hematocrit, blood differential, erythrocyte sedimentation rate, platelets; liver tests: SGOT, SGPT, FAL, GGT and total / direct bilirubin; kidney tests: urea, uric acid, total protein and creatinine, determining the degree of cytotoxicity caused by antineoplastic drugs, quantifying their profiles 24 hours before treatment and at the nadir. These parameters are relevant and critical in the chemotherapy, through the values were obtained for hematologic, renal and liver function tests; clinical oncologist may decide to decrease or discontinuation of treatment, to thereby prevent the patient to reach a high-risk symptoms. The method used to be the respective profiles with microscopic and spectrophotometric Human standardized techniques for the statistical evaluation and analysis of test estudents was applied. With the results of this study, statistically significant and greater cytotoxicity profile was determined; this research will serve as a tool to implement appropriate and relevant manner chemotherapy protocols that should receive patients with mammary gland cancer who come to Solca-Riobamba, which will improve the patient's quality of life. KEY WORDS: CYTOTOXICITY, NADIR, ANTINEOPLASTICS, PROFILE, HEMATOLOGY, LIVER, CHEMOTHERAPY, HUMAN. VIII RENAL Presidencia de la República del Ecuador REPOSITORIO NACIONAL EN CIENCIA Y TECNOLOGIA FICHA DE REGISTRO DE TESIS TÍTULO Y SUBTÍTULO:VALORACIÓN HEMATOLÓGICA, RENAL Y HEPÁTICA EN PACIENTES CON CÁNCER DE GLANDULA MAMARIA EN TRATAMIENTO CON QUIMIOTERAPIA HOSPITAL SOLCARIOBAMBA 2012 AUTOR/ES: REVISORES: Dra. Sandra Noemí Escobar Arrieta Q.F. DANILO BARROS SALAZAR M.Sc. INSTITUCIÓN: Universidad de Guayaquil CARRERA: MAESTRÍA FECHA DE PUBLICACIÓN: FACULTAD: FACULTAD DE CIENCIAS QUÍMICAS EN BIOQUÍMICA CLÍNICA No. DE PÁGS: 113 ÁREAS TEMÁTICAS: BIOQUÍMICA CLÍNICA PALABRAS CLAVE: CITOTOXICIDAD, NADIR, ANTINEOPLÁSICOS, PERFIL RENAL, HEMATOLÓGICO, HEPÁTICO, QUIMIOTERAPIA, HUMAN. La valoración hematológica, renal y hepática de pacientes que han recibido drogas citotóxicas en el tratamiento de cáncer de glándula mamaria, es de gran utilidad para decidir la disminución o suspensión del tratamiento a pacientes que padecen de síntomas al haber recibido un tratamiento quimioterapéutico. La investigación realizada fue no experimental de tipo bibliográfica, descriptiva, y retrospectiva;. El objetivo de este estudio fue determinar los niveles de valoración hematológica, renal y hepática en pacientes que han recibido quimioterapia, en el tratamiento con cáncer de glándula mamaria, en el Hospital Oncológico Solca de la ciudad Riobamba septiembre del 2012 a mayo del 2013. La muestra fue tomada a las pacientes con diagnóstico histopatológico de cáncer de mama en las que estén indicado el tratamiento con quimioterapia, valorando los perfiles hematológicos de: hemoglobina, hematocrito, fórmula leucocitaria, eritrosedimentación, plaquetas; pruebas hepáticas: TGO, TGP, FAL, GGT y bilirrubina total /directa; pruebas renales: urea, ácido úrico, proteínas totales y creatinina, determinando el grado de citotoxicidad producida por los fármacos antineoplásicos, cuantificando sus perfiles 24 horas antes del tratamiento y en el NADIR. El método a utilizar para los respectivos perfiles será con técnicas microscópicas y espectrofotométricas estandarizadas de Human, y para la evaluación estadística se aplicó el test de students. Con los resultados obtenidos de este estudio se determinó el perfil estadísticamente significativo y con mayor grado de citotoxicidad; esta investigación servirá como herramienta para aplicar de manera adecuada y pertinente los protocolos de quimioterapia que deben recibir los pacientes con cáncer de glándula mamaria que acuden a Solca-Riobamba, con lo cual mejorará la calidad de vida del paciente. RESUMEN: No. DE REGISTRO (en base de datos): No. DE CLASIFICACIÓN: DIRECCIÓN URL (tesis en la web): ADJUNTO PDF: SI NO CONTACTO CON Teléfono: E-mail: AUTOR/ES: Dra. Sandra 2948656 – 0992419539 kasandraea@gmail.com Noemí Escobar Arrieta CONTACTO EN LA Nombre: Sra. Rosemery Velasteguí López INSTITUCIÓN: Teléfono: 2293680 IX INDICE 1. INTRODUCCIÓN .................................................................................................................... 1 1.1 PLANTEAMIENTO DEL PROBLEMA ................................................................ 2 1.1.1 DETERMINACIÓN DEL PROBLEMA ..................................................................... 3 1.1.2 JUSTIFICACIÓN ........................................................................................................ 5 1.1.3 VIABILIDAD .............................................................................................................. 6 1.2. HIPÓTESIS ............................................................................................................ 6 1.3. OBJETIVOS ........................................................................................................... 6 1.3.1. OBJETIVO GENERAL .............................................................................................. 6 1.3.2 OBJETIVOS ESPECÍFICOS ...................................................................................... 7 1.4. VARIABLES .......................................................................................................... 7 1.4.1 VARIABLE INDEPENDIENTE ................................................................................. 7 1.4.2 VARIABLE DEPENDIENTE ..................................................................................... 7 1.4.3 VARIABLES INTERVINIENTES ............................................................................. 7 2. MARCO TEORICO.................................................................................................................. 8 2.1 Generalidades .......................................................................................................... 8 2.1 ETIOLOGÍA ......................................................................................................... 10 2.1.1 Regulación del metabolismo de los ácidos grasos ..................................................... 12 2.1.2 Factores ambientales .................................................................................................. 13 2.2 BIOQUÍMICA DE LAS ENZIMAS SÉRICAS .................................................. 14 2.3 BIOQUÍMICA DE LOS LÍPIDOS ....................................................................... 14 2.3.1 Glucoproteínas en la metástasis ................................................................................. 17 2.3.2 Caracterización de las drogas citotoxicas ................................................................. 17 2.3.3 Radicales libres .......................................................................................................... 18 2.4 HEMATOLOGÍA DE LA CÉLULA .................................................................... 19 2.4.1 Neutropenia ............................................................................................................... 19 2.4.2 Papel de los linfocitos NK ......................................................................................... 19 2.5 PROCEDIMIENTO PARA LA EXTRACCIÓN DE LA MUESTRA ................. 20 2.6 PRUEBAS HEMATOLÓGICAS......................................................................... 21 2.6.1. Determinación de la concentración de hemoglobina (Human Cod.10751) ............. 21 X 2.6.1. Características de la determinación ........................................................................... 22 2.6.2. Determinación de Hematocrito ................................................................................. 22 2.6.3. Recuento de Eritrocitos ............................................................................................. 22 2.6.4. Recuento de Leucocitos ............................................................................................ 23 2.6.5. Recuento de Eritrosedimentación ............................................................................. 23 2.6.6. Formula Leucocitaria (Recuento Diferencial) ......................................................... 23 2.6.7. Recuento de Plaquetas .............................................................................................. 23 2.7. PRUEBAS HEPÁTICAS .................................................................................... 23 2.7.1. Bilirrubina Directa / Total ........................................................................................ 23 2.7.1. Fosfatasa Alcalina ..................................................................................................... 24 2.7.2. GOT (TGO) .............................................................................................................. 25 2.7. 3. GPT (TGP) ............................................................................................................... 26 2.7. 4. γ GT ( GGT)............................................................................................................. 26 2. 8. PRUEBAS RENALES ....................................................................................... 27 2.8.1 UREA......................................................................................................................... 27 2.8.2 CREATININA .......................................................................................................... 28 2. 8. 3 ÁCIDO ÚRICO....................................................................................................... 28 3. MATERIALES Y MÉTODOS ............................................................................................... 32 3.1. MATERIALES ..................................................................................................... 32 3.1.1. LUGAR DE LA INVESTIGACIÓN ........................................................................ 32 3.1.2. PERÍODO DE LA INVESTIGACIÓN ..................................................................... 32 3.1.3. RECURSOS EMPLEADOS ..................................................................................... 32 3.1.3.1. TALENTO HUMANO: ......................................................................................... 32 3.1.3.2. RECURSOS FÍSICOS: .......................................................................................... 32 3.1.4 UNIVERSO ............................................................................................................... 33 3.1.5 MUESTRA ................................................................................................................ 33 3.2 MÉTODOS ............................................................................................................ 33 3.2.1 TIPO DE INVESTIGACIÓN .................................................................................... 33 3.2.2 DISEÑO DE INVESTIGACIÓN ............................................................................... 34 3.2.3 TÉCNICAS DE RECOLECCIÓN DE DATOS ........................................................ 34 4. ANÁLISIS E INTERPRETACIÓN DE RESULTADOS Y DISCUSIONES .................. 35 5. CONCLUSIONES Y RECOMENDACIONES .............................................................. 79 5.1 CONCLUSIONES .......................................................................................... 79 5.2. RECOMENDACIONES ................................................................................ 80 XI 6. BIBLIOGRAFÍA............................................................................................................... 82 7. ANEXOS ............................................................................................................................ 85 XII 1. INTRODUCCIÓN La información sobre el cáncer aumenta día a día con gran rapidez. Hay varias razones que lo explican; el cáncer no es una enfermedad única, sino más de 200 enfermedades distintas, cada una de ellas con sus propias causas, historia natural y tratamiento. Desde siempre existió el interés científico, no solo por conocer el origen del cáncer, sino también su mecanismo de acción, factores de riesgo, desarrollo y también con que armas se cuenta para su tratamiento. Los quimioterápicos ejercen su acción actuando sobre las células cancerígenas, derivadas de células sanas y que comparten con estas procesos metabólicos y funcionales, por lo que cualquier fármaco que actúe sobre ellas también lo hará en mayor o menor grado sobre todas las demás células del organismo de ahí que los tratamientos quimioterápicos asocian una serie de efectos más o menos graves sobre el resto del organismo denominándose efectos tóxicos o secundarios. En la gran mayoría de los casos se trata de efectos citotóxicos es decir efecto tóxico del fármaco sobre la célula sana. Hoy sabemos que para tratar el cáncer los métodos más efectivos que se disponen son: cirugía, quimioterapia, radioterapia, hormonoterapia, e inmunoterapia, esto ha permitido que en la actualidad un tercio de cánceres puedan ser curados y un tercio de cáncer puedan ser prevenidos. Contrariamente a lo observado con la incidencia, en ciertos países desarrollados como Estados Unidos, Australia y algunos países de Europa Occidental la mortalidad muestra una declinación desde fines de la década de 1980; esto se atribuye a diversos factores, tales como los progresos terapéuticos especialmente de la quimioterapia y la hormonoterapia adyuvante, detección más temprana y quizás prevención mediante modificación de los estilos de vida. La quimioterapia busca reducir o eliminar el cáncer mediante el uso de medicamentos; los antineoplásicos más utilizados actualmente para el tratamiento de cáncer de glándula 1 mamaria son: Ciclofosfamida, 5 Fluorouracilo, Metrotexato, Doxorrubicina, Docetaxel y Paclitaxel. Las células más afectadas por el efecto citotóxicos de la quimioterapia son aquellas que comparten características con las células tumorales, especialmente la multiplicación celular a gran velocidad como son la de los folículos pilosos, de la médula ósea, el tubo digestivo y el sistema reproductor, en este trabajo de investigación se valoró mediante pruebas de laboratorio clínico la citotoxicidad hematológica, hepática y renal. Según la Organización Panamericana de la Salud (OPS) y la Sociedad Española de Oncología los regímenes de quimioterapia intensiva como son los protocolos en cáncer de glándula mamaria con llevan una mortalidad del 2 al 10% y una morbilidad del 50 al 100%. Con los resultados de este estudio se determinó que perfil es estadísticamente significativo y con mayor grado de citotoxicidad, los datos obtenidos de la investigación servirán como herramientas para aplicar de mejor manera los protocolos de quimioterapia a los pacientes con cáncer de glándula mamaria que acuden al Hospital Oncológico de Solca de la ciudad de Riobamba, el mismo que mejorara la calidad de vida e inclusive evitará decesos. 2 1.1 PLANTEAMIENTO DEL PROBLEMA 1.1.1 DETERMINACIÓN DEL PROBLEMA La elevada incidencia de casos de cáncer de glándula mamaria a nivel mundial y la apatía de las pacientes en realizarse un examen de autocontrol y valoración médica anual ha repercutido en el Ecuador, según el registro nacional de tumores en el año 2010 se confirmaron 2000 casos nuevos de cáncer de mama con una tasa de incidencia de 35.4 por 100 mil mujeres mayores de 40 años. El cáncer de glándula mamaria es la neoplasia maligna más frecuente en el sexo femenino en todo el mundo, con aproximadamente 1´300.000 nuevos casos en el año 2007 y su incidencia va en aumento tanto en países desarrollados como en países en desarrollo. La tasa de incidencia en Europa y Estados Unidos es de: 77,1 y 76 casos por 100 mil habitantes por año respectivamente. Datos epidemiológicos indican que la mayoría de los diagnósticos de cáncer de mama son en mujeres post menopáusicas, sin embargo en México y otros países de Latinoamérica el cáncer de mama se diagnostica en mujeres más jóvenes, en estos países la edad de las mujeres con cáncer de mama es de 51 años y el 45,5 % de los carcinomas mamarios se manifiestan antes de los 50 años; estos datos contrastan con los de Estados Unidos y Europa en donde casi el 75 % se presentan en mujeres post menopáusicas. (J. García Foncillas) Los fármacos antineoplásicos no actúan selectivamente sobre las células cancerosas, sino también sobre las células sanas lo que explica el amplio espectro de toxicidad en diferentes órganos y sistemas, los efectos tóxicos son numerosos y en algunos casos pueden comprometer la vida del paciente, los regímenes de quimioterapia intensiva conllevan una mortalidad del 2 al 10% y una morbilidad del 50 al 100%. La toxicidad hematológica; el conocimiento de las diferentes líneas celulares, tanto de la medula ósea, en sangre periférica, ayuda a prever la toxicidad hematológica de la quimioterapia. La anemia es un efecto tardío, dado la hemivida del hematíe en sangre 3 periférica (120 días), la trombocitopenia es intermedia hemivida plaquetas de (5 a 7 días), y la granulocitopenia es precoz hemivida de los leucocitos de (6 a 12 horas). Los efectos sobre la médula ósea dependerá del momento del ciclo celular sobre el que actúe el fármaco y de la cinética celular de las diferentes series, muchos factores dependientes del paciente también puede intervenir en esta toxicidad. La mielosupresión, la leucopenia, y la neutropenia su patrón y duración son variables y sus efectos pueden ser acumulativos y en algunos casos irreversibles. En la toxicidad hepática los fármacos empleados en el tratamiento con quimioterapia producen alteraciones hepáticas por tal razón antes de empezar el tratamiento es necesario realizar pruebas de la función hepática ya que el efecto directo de los antineoplásicos o sus metabolitos producen una citólisis hepato celular aguda, cuya intensidad puede variar desde un incremento moderado y transitorio de las transaminasas y bilirrubinas hasta una necrosis extensa que comprometa la vida del paciente porque el metabolismo se realiza por la vía hepatobiliar y las alteraciones más frecuentes a nivel hepático son colangitis, necrosis hepática y enfermedad veno oclusiva. El riñón es la principal vía de eliminación de los citostáticos, por ello fácilmente vulnerable, si los productos de eliminación son muy reactivos o poco solubles pueden producir nefrotoxicidad. Según la O.M.S. a nivel mundial casi 400.000 mujeres mueren anualmente por esta enfermedad. En otras palabras esta neoplasia causa la muerte de 1095 mujeres por día, ósea cada hora fallece 45 mujeres víctimas de cáncer de mama teniendo un impacto directo en el núcleo familiar el cual se ve desintegrado, repercutiendo en el factor social, económico y laboral de la familia que pierde al pilar del hogar . 4 1.1.2 JUSTIFICACIÓN La investigación de parámetros hematológico, renal y hepático en pacientes que han recibido drogas citotóxicas para enfrentar el cáncer de glándula mamaria, reviste de vital importancia en el comportamiento biológico de sustancias quimioterapéuticas y es justamente en el momento de enfrentar la crisis funcional del paciente debido a los altos índices de enfermedades de todo tipo en la que está propenso el paciente, producto de los desechos metabólicos producidos por el organismo y que el sistema fisiológico y hepático no alcanzan a expulsar, por lo que se hace necesario reconocer que existen entidades hospitalarias como el caso de la Sociedad de Lucha Contra el Cáncer (SOLCA), los que han facilitado sus centros hospitalarios para plantear por una buena calidad de vida del paciente hospitalizado en su recuperación, ya que esta entidad es la encargada de hacer que se cumpla la prevención, diagnóstico y tratamiento de la patología oncológica; existen varios estudios sobre el cáncer pero estos se limitan a determinar: clases, estadios, factores de riesgo, tipos histopatológicos de estas neoplasias, revisando la bibliografía no existen estudios en nuestro medio sobre el grado de citotoxicidad producto de la quimioterapia en las pacientes con cáncer de mama; pretendiendo con este trabajo determinar el porcentaje de afectación fisiológica; el mismo que será evaluado por los resultados obtenidos en el laboratorio clínico con las pruebas hematológicas, hepáticas y renales. Este estudio proporcionará datos de laboratorio muy necesarios que al trabajar en conjunto con el servicio de quimioterapia se establecerá guías y solución temprana para los pacientes con diferentes grados de citotoxicidad; el oncólogo podrá decidir con estos resultados del laboratorio clínico la disminución de la dosis de los citostáticos e incluso la suspensión del tratamiento para beneficio de las pacientes oncológicas que no solamente tiene problemas en su salud sino también en lo social, económico, laboral, y familiar. 5 1.1.3 VIABILIDAD La investigación objeto de estudio de la valoración hematológica, renal y hepática en pacientes con cáncer de glándula mamaria que han recibido quimioterapia en el Hospital de Solca de la ciudad de Riobamba, fue viable porque existe el debido y respectivo permiso de consentimiento firmado en conjunto con el departamento de Oncología Clínica y Quimioterapia, y el señor Director del Hospital Oncológico de Solca, quienes tienen un convenio con la Escuela Superior Politécnica del Chimborazo, para que se efectúen las prácticas de pre grado en las asignaturas de Análisis Clínico I, Análisis Clínico II, de las cuales soy docente; además tengo la autorización para revisar las historias clínicas de los pacientes oncológicos y correlacionarlas con los datos del laboratorio. En el laboratorio clínico de Solca, se tiene todas las facilidades por que se cuenta con los reactivos y equipos necesarios para la determinación de las pruebas antes mencionadas, además se cuenta con el aval para la revisión de las historias clínicas en el área de estadística de la institución. 1.2. HIPÓTESIS La valoración hematológica, renal y hepática, en pacientes que han recibido quimioterapia en el tratamiento de cáncer de glándula mamaria, en el Hospital Solca – Riobamba de septiembre del 2012 a mayo del 2013, determinará la citotoxicidad hematológica, hepática y renal. 1.3. OBJETIVOS 1.3.1. OBJETIVO GENERAL Determinar los niveles de valoración hematológica, renal y hepática en pacientes que han recibido quimioterapia, en el tratamiento con cáncer de glándula mamaria, en el Hospital Oncológico de Solca de la ciudad de Riobamba septiembre del 2012 a mayo del 2013. 6 1.3.2 OBJETIVOS ESPECÍFICOS 1. Analizar los parámetros hematológico: hemoglobina, eritrosedimentación hematocrito, formula leucocitaria, plaquetas de la quimioterapia en pacientes con cáncer de glándula mamaria. 2. Determinar los parámetros hepáticos: TGO, TGP, FAL, GGT, bilirrubinas total / directa de la quimioterapia, en pacientes con cáncer de glándula mamaria, que asisten al hospital Solca-Riobamba con cáncer de glándula mamaria 3. Determinar los parámetros renales: urea, ácido úrico, creatinina, proteínas totales de la quimioterapia en pacientes con cáncer de glándula mamaria. 4. Proponer un protocolo de trabajo conjunto entre el Laboratorio Clínico y el departamento de Oncología Clínica. 1.4. VARIABLES 1.4.1 VARIABLE INDEPENDIENTE Cáncer de glándula mamaria 1.4.2 VARIABLE DEPENDIENTE Valoración hematológica, renal y hepática 1.4.3 VARIABLES INTERVINIENTES Pacientes Factores de riesgo Recolección de muestras Patología Métodos de ensayo Equipos Laboratorio 7 2. MARCO TEÓRICO 2.1 Generalidades La descripción más antigua del cáncer proviene de Egipto, en el año 1600 A.C., aproximadamente. El papiro Edwin Smith, describe 8 casos de tumores o úlceras del cáncer que fueron tratados con cauterización, con una herramienta llamada la horquilla de fuego4. El cáncer de mama se conoce y se trata científicamente desde hace más de 100 años15, es un término genérico que designa un amplio grupo de enfermedades que pueden afectar a cualquier parte del organismo; todos los cánceres empiezan en las células, unidades básicas de vida del cuerpo, la gran variabilidad en la incidencia global del cáncer entre distintas regiones del mundo se explica por la existencia de diferencias tanto genéticas como ambientales, 21 caracterizada por alteraciones en la proliferación celular; el cuerpo está formado de muchos tipos de células, estas células crecen y se dividen en una forma controlada para producir más células según sean necesarias para mantener sano el cuerpo, cuando las células envejecen o se dañan, mueren y son remplazadas por células nuevas. El primero de los citostáticos, la mostaza nitrogenada, fue un producto utilizado en la guerra química durante la segunda guerra mundial. Una explosión en Bari Harbour y la exposición casual de los marineros al gas mostaza condujo a la observación de que los agentes alquilantes causaban hipoplasia de la médula ósea, lo que conllevó a la utilización de este producto en neoplasias hematopoyéticas tales como la enfermedad Hodgkin y los linfomas linfociticos, en el Yale- new Haven Medical center en 1943. La remisión de las leucemias infantiles y de la Enfermedad de Hodgkin con quimioterapia combinada en 1960 demostró que los canceres humanos podrían ser curados por drogas, comenzando así la aplicación de la quimioterapia a los tumores sólidos. La quimioterapia con drogas citotóxicas es uno de los 3 agentes terapéuticos para el cáncer, junto con el tratamiento quirúrgico y la radioterapia.8Sin embargo, algunas veces este proceso ordenado se descontrola. El material genético (ADN) de una célula puede dañarse o alterarse, lo cual produce mutaciones que afectan el crecimiento y la división normal de las células. Cuando esto sucede, las células no mueren cuando 8 deberían morir y células nuevas se forman cuando el cuerpo no las necesita. Las células cancerosas pueden diseminarse a otras partes del cuerpo por el sistema sanguíneo y por el sistema linfático. Los quimioterápicos ejercen su acción actuando sobre las células cancerígenas, derivadas de células sanas y que comparten con estos procesos metabólicos y funcionales, por lo que cualquier fármaco que actúe sobre ellas también lo hará en mayor o menor grado sobre todas las demás células del organismo. De ahí que los tratamientos quimioterápicos asocian una serie de efectos más o menos graves, sobre el resto del organismo denominándose efectos tóxicos o secundarios. En la gran mayoría de los casos se trata de efectos citotóxicos es decir efectos tóxicos del fármaco sobre las células sanas, las células más afectadas por el efecto citotóxicos de la quimioterapia son aquellas que comparten características con las células tumorales especialmente la multiplicación celular a gran velocidad, como son las de los folículos pilosos de la médula ósea, el tubo digestivo y el sistema reproductor Es la neoplasia más frecuente en las mujeres mayores de 35 años, tanto en países con alta tecnología como en las naciones jóvenes en desarrollo: ocupa el segundo lugar como causa de defunción15. El 95% de los cánceres más comunes están causados por factores ambientales y, de ellos, más de la tercera parte están ligados a factores dietéticos como causa principal.21 La toxicidad asociada al tratamiento quimioterápico es un aspecto muy importante principalmente por la influencia negativa que ejerce sobre la calidad de vida de los pacientes, así como el riesgo vital que puede suponer en algunas circunstancias que puede ser la interrupción de fármacos asociados en la recuperación del paciente, para ello vale analizar los componentes bioquímicos y hepáticos para valorar el sistema de defensa ante agentes extraños que puedan atacar la vida del paciente. El Registro Nacional de Tumores de Solca, de 2009, señala que 14 de cada 100 ecuatorianos murieron de cáncer. De acuerdo con la OPS, Ecuador posee una de las 9 tasas anuales más altas de cáncer en Latinoamérica, con el 11,6%, mientras que el promedio de la región alcanza el 9%. Según la Organización Mundial de la Salud, en el mundo se presentan alrededor de 500 mil nuevos casos de cáncer por año y se producen alrededor de 250 mil muertes por esa causa. Del mismo modo, en el Ecuador representan cerca de 10.200 nuevos casos por año y mueren unas 4.000 mujeres. (Diario EL Telégrafo) 2.1 ETIOLOGÍA El término ―cáncer‖ puede definirse de diversas maneras, pero todas coinciden en que se trata de una alteración con bases genéticas en el control de la proliferación celular. Las células malignas experimentan cambios en su estructura y aspecto, que al multiplicarse dan origen a una colonia de células que se reproducen rápidamente invadiendo y destruyendo los tejidos sanos.6 La factibilidad de dar respuesta óptima y oportuna al diagnóstico definitivo y al inicio del tratamiento es indispensable antes de proponer estrategias poblacionales de tamización. La edad, el estado socioeconómico, los antecedentes personales, las mutaciones genéticas, los padecimientos benignos de la mama y los antecedentes personales o familiares, de cáncer de mama o en otros órganos.24El riesgo más importante para sufrir cáncer de mama es ser mujer, la relación de cáncer de mama entre mujeres y hombres es aproximadamente de 100 a 1.5 El enfermo neoplásico es un paciente predispuesto a la desnutrición. El cáncer va a interferir en el proceso de la nutrición, dependiendo del tipo y localización del tumor, así como del estado avanzado de la enfermedad. A esto hay que añadir los efectos del tratamiento antineoplásico que interfiere también con el proceso alimentario. Por otro lado, algunos de los factores causales de ciertos cánceres, como el alcohol, son también causa de desnutrición, la quimioterapia ocasiona una serie de estragos en el proceso terapéutico para controlar el cáncer de mama, y ella se presenta con los siguientes síntomas: enteritis aguda; mucositis y esofagitis; náuseas vómitos; alteraciones del gusto y el olfato; estreñimiento.21 10 La leucemia linfoide aguda (LLA) en adultos que han sufrido una neoplasia previa es poco frecuente, y los factores de riesgo que contribuyen a la aparición de la LLA; en esta etapa los pacientes presentan hemograma y valores bioquímicos sin alteraciones, en muchos casos fallecen por presencia de una sepsis.4 La capacidad para mantener un estado nutricional adecuado en el paciente oncohematológico es un problema común; tanto el desarrollo de la enfermedad como el tratamiento pueden dar lugar a un estado de desnutrición calórico-proteico, que afecta a su calidad de vida. Los marcadores bioquímicos (albúmina, pre albúmina, colesterol, linfocitos) presentan el gran inconveniente de que se alteran por factores no nutricionales presentes también en el paciente canceroso.21 La efectividad de la detección temprana y el tratamiento adecuado depende de la oportunidad con la que se aplica. La agresividad del tratamiento sólo podrá ser determinada mediante el conocimiento de la tolerancia aguda de los tejidos sanos, así como de la afectación tardía que pueda acontecer posteriormente. Las complicaciones tardías o crónicas son aquellas secuelas que tienen su inicio meses o incluso años tras la finalización del tratamiento. Toda decisión terapéutica que se pueda tomar para obviar éstos efectos podrá estar sólo basada en la probabilidad y no en la certeza que estos eventos puedan ocurrir.7 Una neoplasia de mama de 1 cm realiza cerca de 30 duplicaciones antes de alcanzar este tamaño, por lo que este cáncer tiene, como mínimo, unos 7 años de evolución. Esta simple estimación sugiere la utilidad de la detección temprana, con métodos capaces de visualizar alteraciones (subclínicas) de tamaño inferior a un centímetro.5 Ciertos investigadores han demostrado que la ingesta excesiva de grasas y/o calorías promueven la promoción del cáncer, estudios se centran en los ácidos grasos mono insaturados (AGMI), los ácidos grasos poliinsaturados (AGPI) de la serie n-3, también llamados omega-3(ácido linolénico), AGPI de la serie n-6 y en los ácidos grasos saturados (AGS), aunque éstos últimos en menor medida.10 11 Mientras que otros investigadores señalan que, los ácidos grasos omega-3 se encuentran en los pescados grasos como las sardinas y el salmón, además de los aceites derivados de plantas como el cáñamo y el lino. Estudios previos sugieren que estos compuestos pueden afectar negativamente a los mecanismos críticos en las células cancerosas, es decir, los responsables de la proliferación y la apoptosis, o muerte celular programada. (AACR, en sus siglas en inglés) 2.1.1 Regulación del metabolismo de los ácidos grasos Los cambios en la regulación a largo plazo del metabolismo de los ácidos grasos que ocurren en respuesta fluctuaciones en la disponibilidad de nutrimentos y en la demanda de energía, son efectuados por expresiones de la modificación génica. Dos clases de factores de transcripción son componentes notables: las SREBP ( proteínas de unión a elemento regulador de esterol)y los PPAR(receptores activados por el proliferador de los peroxisomas) los SREBP son un grupo de tres proteínas que regulan la expresión de genes implicados en el metabolismo de los ácidos grasos; mientras que los PPAR, así llamados por la capacidad de algunos compuestos sintéticos de causar la proliferación de peroxisomas en los hepatocitos, son factores de transcripción activados por ligando. En el tejido adiposos y hepático en condiciones de ayunas estimula el catabolismos de los ácidos grasos y la citogénesis.13 Los omega-3 trabajan contra todos los tipos de células cancerosas, pero el efecto se observó que es más fuerte en líneas celulares de triple negativo, con una reducción de la proliferación del 90 por ciento, según los resultados del estudio, presentados en la reunión anual de la Asociación Americana para la Investigación contra el Cáncer (AACR, en sus siglas en inglés) La comprensión de los fenómenos inmunitarios subyacentes fue posible a partir de los descubrimientos en las dos últimas décadas, relacionados al reconocimiento y funciones citotóxicas de los linfocitos T. Diferentes paradigmas han aparecido como base del conocimiento moderno de la respuesta inmune celular contra los tumores. 12 El hecho de poseer una mutación en uno de los genes BRCA no significa que esa persona va a desarrollar el cáncer de mama y/u ovario sino que posee un alto riesgo, hasta un 85% de posibilidades de desarrollar cáncer de mama a lo largo de la vida. Por lo tanto, lo que se hereda es la alta predisposición a desarrollar este tipo de cáncer.14 La respuesta inmune celular de linfocitos T CD8+ contra los antígenos tumorales ha sido identificada en algunos modelos tumorales y mediante diferentes estrategias de Inmuno modulación positiva se ha demostrado respuestas objetivas antitumorales en modelos experimentales.25 La quimioterapia antineoplásica o la utilización de agentes químicos, aislados o combinados, ha sido una de las principales modalidades de tratamiento para tumores malignos. Los carcinomas de mama pueden presentarse a casi cualquier edad de la vida, pero son más frecuentes en las mujeres de más edad. Suelen escasear en las mujeres menores de 40 años, y son raros en las menores de 30, aunque ha habido un incremento a estas edades en los últimos años.4 El cambio farmacocinética más importante con la edad es el cambio del volumen de distribución y la excreción renal. La disminución del agua corporal reduce el volumen de distribución para drogas hidrosolubles, la caída en la albúmina y en la hemoglobina puede también restringir el VD y aumentar la toxicidad de la QT. De estos factores la anemia es el único que podemos corregir.22 2.1.2 Factores ambientales Los factores ambientales abarcan: actividad física, uso de tintes para el cabello, ingestión de café y alcohol, consumo de tabaco, estrés, depresión, administración de medicamentos como reserpina, diazepam o espironolactona, radiaciones electromagnéticas o ionizantes, y contaminantes ambientales como pesticidas órgano clorados que tienen la capacidad de interactuar con los Fito estrógenos y otros xenoestrógenos.19 13 2.2 BIOQUÍMICA DE LAS ENZIMAS SÉRICAS La elevación de las enzimas hepáticas, fosfatasa alcalina LDH y ALT (SGPT) sugiere la presencia de metástasis hepática. Una elevación de la fosfatasa alcalina y de la calcemia puede ser la primera evidencia de una metástasis ósea. Una fosfatasa ácida elevada (inhibida por tartrato) sugiere de un carcinoma de próstata. La hipoglucemia puede indicar la existencia de un insulinoma, un hepatoma o un sarcoma retroperitoneal.3 Una elevación de los valores séricos de Bun o de creatinina puede indicar una masa pélvica o una nefropatía por ácido úrico en un linfoma o en otros canceres. Una concentración elevada de ácido úrico se registra a menudo en trastornos mielo proliferativos. Algunas pruebas especiales pueden ser útiles en determinadas neoplasias, e incluyen la feto proteína α (hematomas, carcinomas testiculares), CEA-S (cáncer de colon), B-HCG (gonadotropina coriónica humana en el coriocarcinoma y el carcinoma testicular) inmunoglobulinas séricas (mieloma múltiple) y sondas de ADN (identifica cambios en el cromosoma 22 en leucemia mieloide crónica)3 En algunos pacientes el nivel de enzimas que catabolizan drogas puede estar disminuido, es el caso, por ejemplo, de la enzima que produce déficit de dihidropirimidina deshidrogenasa que cataboliza el 5 fluorouracilo, aumentando la probabilidad de mucositis. También cambios farmacodinámicos pueden aumentar la resistencia a las terapias citotoxicas.22 2.3 BIOQUÍMICA DE LOS LÍPIDOS En los efectos de lípidos procedentes de la dieta y el cáncer, hay que señalar que los procesos de investigación se centran en los ácidos grasos mono insaturados (AGMI), los ácidos grasos poliinsaturados (AGPI) de la serie n-3, también llamados omega-3, AGPI de la serie n-6 y en los ácidos grasos saturados (AGS), aunque éstos últimos en menor medida.10 los ácidos grasos poliinsaturados reducen la concentración de HDL, mientras que el ácido oleico no influye o provoca un aumento moderado de las LDL.1 Se ha 14 observado una menor incidencia de diversos tipos de cánceres en países del área mediterránea que en otros del norte de Europa y Estados Unidos, aspecto que llama la atención si tenemos en cuenta que la ingesta media de grasa en los países mediterráneos es, en algunos casos, muy superior. Esto se debe fundamentalmente a que la grasa mayoritaria en los países Mediterráneos es el aceite de oliva, en el que predomina el ácido oleico, a diferencia de la grasa poliinsaturada de la serie n-6S.10 Pero también, se debe determinar con un alto valor bioquímico en el tratamiento quimioterápicos el conocimiento cabal en los lípidos, los cuales constituyen un gran interés para el estudio importante de la patología, la cual guarda relación directamente proporcional con las enfermedades cardiovasculares, oncológicas y otras de gran importancia clínica. Existe una gran variedad de experimentos animales e in vitro que muestran la capacidad de suprimir el desarrollo de la mayoría de los cánceres por parte de los AGPI n-3 — ácido eicosapentaenoico (EPA, 20: 5n-3) y ácido decosahexaenoico (DHA, 22: 6n-310, las mitocondrias al parecer no pueden activar los ácidos grasos de cadena larga como el tetracosanoico y hexacosanoico. La acetiltransferasa de carnitina peroxisomas catalizan la transferencia de estas moléculas al interior de las peroxisomas, donde se oxidan para formar acetil-CoA y moléculas de acetil-CoA, y es tas a su vez se degradad mediante la β-oxidación dentro de las mitocondrias.13 La colina es también la precursora de dos lípidos implicados en la señalización celular, el factor de activación de las plaquetas y la esfingosilfosforilcolina, así como de un neurotransmisor, la acetilcolina. Además, la colina es precursora de betaína (que las células glomerulares renales requieren como osmolitos para adaptarse al estrés osmótico), metionina y glicina. Otra partícula de mayor tamaño y con una menor densidad la constituyen los quilomicrones1, lipoproteínas con alto contenido de triglicéridos, de densidad baja13, se 15 originan en el intestino y transportan los lípidos de la dieta1; en el análisis bioquímico se realiza operaciones físicas, para obtener el plasma o suero que contiene quilomicrones y se deja en reposo a temperatura de refrigeración, se observa la formación de un sobrenadante cremoso.1 Asimismo, la LDH que se produce también en el hígado, eliminan el colesterol de la membrana celular y otras partículas lipoproteín13; en pacientes que no poseían la LDH sérica incrementada significativamente.2 al inicio del tratamiento la sobrevida total aumentó La citotoxicidad se evalúa mediante una determinación fluorométrica. Este ensayo mide la enzima lactato deshidrogenasa (LDH) que se libera a través de la membrana de las células dañadas. La LDH cataliza la oxidación del lactato a piruvato produciéndose NADH, el cual participa en la conversión de resazurina a resorufina en presencia de la diaforsa.6 Entre las modificaciones que pueden sufrir las LDL, las más importantes en la oxidación y la glucosilación. Estos procesos parecen producirse casi siempre en los tejidos y no en la circulación. Estas lipoproteínas oxidadas de baja densidad promueven la ateroesclerosis por diferentes mecanismos, tales como: efecto quimio táctico sobre los monocitos que se convierten en macrófagos.1La edad disminuye la masa y el flujo sanguíneo hepático, además la función hepática puede alterarse por la declinación en la actividad de la citocromo P450,22 La interleukina 2 (IL-2) promueve la proliferación de linfocitos T, la generación de linfocitos citotóxica (CTLs) y la activación de linfocitos T y B, potenciando la actividad de células natural killer (NK).La IL-2 se piensa que incrementará los conteos de linfocitos y células NK, mejorará la relación linfocitos CD4+/CD8+ y disminuirá el número de células T regulatoria.2 16 2.3.1 Glucoproteínas en la metástasis Proteínas que contienen cadenas de oligosacáridos unidos de modo covalente a sus esqueletos polipeptídicos; estas glucoproteínas son una clase de conjugado o carbohidrato complejo, es decir moléculas que contienen una o más cadenas de carbohidrato enlazadas de manera covalente a proteínas o lípidos.12 Casi todas las proteínas plasmáticas de seres humanos son glucoproteínas, excepto la albúmina. Un problema importante en el cáncer son las metástasis, el fenómeno por el cual las células cancerosas abandonan su tejido de origen, migran por medio del torrente sanguíneo hacia algún sitio distante en el organismo por ejemplo el cerebro, y crecen ahí de una manera no regulada, con resultados desastrosos para el paciente afectado. Muchos investigadores del cáncer creen que las alteraciones de las estructuras de las glucoproteínas y otros glucoconjugados sobre las superficies de células cancerosas tienen importancia en el fenómeno de las metástasis.12 En general los agentes quimioterapéuticos como la Dacarbacina (DTIC) no logran eliminar a las células de melanoma eficientemente y sólo se obtienen respuestas clínicas en el 7,5- 12,1%.2 2.3.2 Caracterización de las drogas citotóxicas La mayoría de las drogas citotóxicas disparan la muerte celular a través de la activación de una cascada apoptóticas que se inicia con la liberación de citocromo C en la mitocondria El cisplatino es una de las drogas antitumorales más activas y más ampliamente utilizadas en el tratamiento del cáncer pero en el caso del melanoma el cisplatino y sus análogos, solo o en combinación con otras drogas, no ha producido resultados satisfactorios.2 La identificación de genes específicos involucrados en el proceso indica que existen tres mecanismos principales de resistencia a las drogas: 17 a) disminución en la captación de las drogas tales como el cisplatino, análogos de nucleósidos y antagonistas del metabolismo del folato, debido a alteraciones en los transportadores. b) alteraciones en las células tumorales resultantes en la incapacidad de una droga de matar a la célula, como ser, defectos de las vías apoptóticas. c) un incremento en el flujo activo de drogas hidrofóbicas que ingresan a la célula por difusión pasiva.2 La apoptosis es el programa de muerte celular mejor definido que contrarresta el crecimiento de un tumor. Se caracteriza por la activación de una familia de cisteína proteasas denominadas caspasas que desencadenan alteraciones morfológicas asociadas a la apoptosis, como la contracción de la célula, la condensación de la cromatina, y la desintegración de la célula en pequeños fragmentos.6 Las alteraciones producidas por la quimioterapia dependen del agente utilizado, de la dosis y la susceptibilidad individual de cada paciente. La quimioterapia afecta sobre todo a las células de rápida proliferación, como las de la mucosa intestinal. Los efectos secundarios más frecuentes del tratamiento quimioterápico son las náuseas y los vómitos.21 La quimioterapia sistémica requiere un perfil de bioquímica sanguínea y un recuento sanguíneo completo para mayor seguridad. Si se dispone de la quimioterapia al nivel básico, también deberá contarse con estas pruebas. El método preferido para establecer el estado de los receptores hormonales es el análisis del receptor de estrógeno mediante técnicas inmunohistoquímicas y es rentable cuando se dispone de tamoxifeno.16 2.3.3 Radicales libres Los radicales libres especies moleculares muy reactivas con un electrón no pareado; solo persisten en un breve periodo de tiempo, antes de colisionar con otra molécula y 18 sustraer o donar un electrón para alcanzar estabilidad. Al hacerlo generan un nuevo radical a partir de la molécula con la cual colisionaron; de ahí que las proteínas también están sujetas a modificación química directa por interacción con radicales. El daño por radicales puede suscitar mutaciones, cáncer, enfermedad auto inmunitaria y aterosclerosis, el daño del DNA por radical en células de línea germinal en los ovarios y testículos puede llevar a mutaciones hereditarias; en las células somáticas el resultado puede ser el inicio de cáncer.11 2.4 HEMATOLOGÍA DE LA CÉLULA 2.4.1 Neutropenia Alteración de la producción celular, al aumento de la marginación con redistribución en la sangre y a la utilización o el recambio celular acelerados, la neutropenia puede ser aguda, crónica, puede presentarse como una alteración hematológica aislada, es el caso de una neutropenia idiopática crónica, o como parte de una alteración hematológica más amplia, es el caso de una anemia aplásica. Siendo la causa más frecuente la alteración de la producción celular por fármacos, por ejemplo agentes antineoplásicos citoreductores.3 2.4.2 Papel de los linfocitos NK Son células efectoras, posibilitando la lucha antiviral y antitumoral a través de la citotoxicidad mediada por anticuerpos. Los linfocitos al activarse funcionalmente, dan lugar a clones de linfocitos efectores y clones de memoria inmunológica. Su función está íntimamente relacionada con su multiplicación que posibilita la selectividad antigénica, de tal forma que cada día un ser humano genera mil millones (10 9) de linfocitos. Su vida media es muy diversa desde algunas horas en linfocitos de reconocimientos hasta 40 años en linfocitos de memoria.18 19 2.5 PROCEDIMIENTO PARA LA EXTRACCIÓN DE LA MUESTRA Se utilizaran los requisitos para seguridad personal y se trabajará enmarcados en bioseguridad, como materiales utilizaremos: torniquete, algodón con alcohol, tubos especiales de acuerdo al análisis subsecuente (tapa roja, tapa lila, tapa azul, etc.), en este estudio se realizara la extracción con vacutainer, no utilizar agujas muy grandes porque son incomodas ni tampoco agujas pequeñas porque pueden causar hemólisis. Para la toma de muestra se realizara el siguiente procedimiento: 1. Recolectar y alistar todo el material necesario antes de comenzar 2. Los sititos más comúnmente utilizados para la venopunción de rutina son las venas de la fosa ante cubital (basílica, cefálica, mediana).Como las venas de los pacientes oncológicos son muy duras tenemos que buscar otros sitios que pueden ser utilizados incluyen las venas del dorso de la mano, antebrazo (vena radial, cubital, mediana), vena safena (interna y externa). En caso de que todos los sitios periféricos sean inaceptables, es posible utilizar la vena femoral. 3. Aplicar el torniquete arriba del sitio de punción, solicitar al paciente que abra y cierre la mano para que fluya la sangre y después hacer puño de manera que se ayude a localizar la vena. En caso de que la vena no se localice con facilidad, se utilizaran algunas técnicas de ayuda que incluyen dar palmadas al sitio para provocar la dilación por reflejo de la vena o envolver la extremidad en un trapo húmedo y tibio. 4. Limpiar el sitio con alcohol y permitir la evaporación del mismo. 5. Se utilizaran tubos vacutainer, y aguja apuntando hacia arriba y puncionar la piel junto con la vena. Una vez que la aguja haya atravesado la piel, utilizar los tubos con las diferentes tapas de color de acuerdo al análisis a realizarse: 20 a) Un Tubo con tapa color roja (química, inmunología y banco de sangre); tubo con tapa color lila (hematología con EDTA como anticoagulante); tubo con tapa color celeste (pruebas de coagulación con citrato de sodio). b) Obtener la muestra sanguínea lentamente para evitar el colapso de la vena. Una manera alternativa de entrar a la vena es penetrar la piel y la vena de una vez; sin embargo esta técnica requiere práctica ya que es fácil atravesar la vena completamente. c) Una vez que se recolectó la sangre remover el torniquete, retirar la aguja y aplicar presión firme con el algodón con alcohol durante 1 o 2 minutos. d) Se distribuirá la muestra ente los tubos necesarios La hemólisis puede ser prevenida tomando en cuenta los siguientes elementos: 1. Mezcle los tubos con aditivos anticoagulantes lentamente por 5 a 10 veces, inmediatamente después de ser llenado el tubo. 2. Evite extraer sangre de un hematoma. 3. Acerque el bisel de la aguja a la pared interna del tubo, para evitar el choque fuerte de la sangre contra el fondo del tubo. 4. Esté seguro que el sitio de la punción esté seco del antiséptico. 5. Evite una punción traumática. 6. Evite la agitación vigorosa de los tubos. 7. Evite el calentamiento de los tubos. 27 2.6 PRUEBAS HEMATOLÓGICAS 2.6.1. Determinación de la concentración de hemoglobina (Human Cod.10751) Método-Cianmetahemoglobina, está basado en la determinación de Cianmetahemoglobina aceptada como método estándar. La hemoglobina de la muestra 21 de sangre total es liberada de los eritrocitos y es oxidada por hexa ciano ferrato de potasio (III) formando meta hemoglobina. Esta reacciona con el cianuro formando Cianmetahemoglobina estable cuya absorbancia a 540 nm es directamente proporcional a la concentración de la hemoglobina de la muestra. La muestra es sangre venosa con EDTA, estable por 7 días si se almacena de 2 a 25° C, o sangre capilar. 2.6.1. Características de la determinación Longitud de onda: 546 nm Paso de luz: 1cm Temperatura: 20 a 25° C Medición: Frente al blanco de reactivo. 28 2.6.2. Determinación de Hematocrito Método – Centrifugación, consiste en que tras una centrifugación de la sangre se puede apreciar dos niveles, uno con el depósito de los glóbulos rojos principalmente y otro nivel de plasma. La relación porcentual entre ambos es lo que describe el hematocrito y describe el porcentaje de células transportadoras de oxigeno con respecto al volumen total de sangre. Muestra sangre capilar o venosa con EDTA.27 2.6.3. Recuento de Eritrocitos Método – Contaje en cámara de NEUBAUER, Utilizamos sangre total con EDTA se fundamenta en tres pasos: - Dilución de la sangre - Muestra de la suspensión diluida en un volumen determinado - Recuento de estas células en una superficie determinada (Cámara de NEUBAUER)27 22 2.6.4. Recuento de Leucocitos Método – Contaje en cámara utilizamos sangre capilar o venosa con EDTA, el líquido disolvente (TURK) lisa los eritrocitos en forma que no oculten a los leucocitos los mismos que son determinados cuantitativamente en la cámara de NEUBAUER, (factor 50). 27 2.6.5. Recuento de Eritrosedimentación Método- Wintrobe, utilizamos sangre capilar o venosa con EDTA, cuando se coloca sangre venosa bien mezclada en un tubo vertical, los eritrocitos tenderán a caer hacia la parte inferior. La velocidad de sedimentación globular (VSG), es equivalente a la longitud del recorrido descendente de la parte superior de la columna de eritrocitos en un intervalo determinado de tiempo.28 2.6.6. Formula Leucocitaria (Recuento Diferencial) Tinción en placa (Wright), se realiza una clasificación morfológica porcentuada de los diferentes tipos de leucocitos. 27 2.6.7. Recuento de Plaquetas Método – contaje en cámara, una solución al 1% de oxalato de amonio, destruye glóbulos rojos, blancos, dejando libre a las plaquetas que se determinan cuantitativamente. 27 2.7. PRUEBAS HEPÁTICAS 2.7.1. Bilirrubina Directa / Total Método – modificado de Jendrassik / Groff, la bilirrubina reacciona con el ácido sulfanilico di azotado (DSA) formando un color rojo, medible a 546 nm, que es directamente proporcional a la concentración de bilirrubina en la muestra. Los 23 glucoronidos de la bilirrubina solubles en el agua reacciona directamente con el DSA mientras la bilirrubina indirecta conjugada con la albúmina reacciona solo con la presencia de un acelerador, utilizando suero o plasma con heparina o EDTA, evitaremos hemólisis la muestra debe estar protegida de la luz. Los niveles aumentados de bilirrubina total e indirecta o no conjugada pueden indicar: Anemia hemolítica Eritroblastosis fetal Enfermedad de Gilbert Ictericia fisiológica del recién nacido Otras anemias Problemas en las transfusiones de sangre Resolución de un gran hematoma Los niveles aumentados de bilirrubina directa o conjugada pueden indicar: Cirrosis Hepatitis Obstrucción de vía biliar (colangitis, colelitiasis) Tumores de vías biliares Síndrome de Dubin-Jhonson Síndrome de Rotor. 27 2.7.1. Fosfatasa Alcalina Método – Mono éster orto fosfórico fosfohidrolasa este método es estandarizado optimizado de acuerdo a las recomendaciones de la Asociación Química Clínica Alemana. El p – nitro fenil fosfato, reacciona con el agua en presencia de la fosfatasa alcalina produciendo fosfato más p – nitro fenol, medido cinéticamente a 405 nm. Los valores altos de fosfatasa alcalina normalmente se observan en niños que presentan un aumento repentino en su crecimiento y en las mujeres embarazadas. 24 Los niveles de la fosfatasa alcalina superiores a los normales pueden deberse a: Anemia Obstrucción biliar Enfermedad ósea Consolidación de una fractura Hepatitis Hiperparatiroidismo Leucemia Enfermedades hepáticas Canceres óseos osteoblásticos Osteomalacia Enfermedad de Pagel Raquitismo Por otro lado, los niveles de la fosfatasa alcalina (hipofosfatasemia) inferiores a los normales pueden deberse a: desnutrición y deficiencia de proteína 27 2.7.2. GOT (TGO) (Prueba cinética), la aspartato aminotransferrasa (AST) también conocida como transaminasa glutamato oxalacética (TGO) es una transaminasa que cataliza la transferencia de un grupo amino del L – aspartato para el acetoglutarato para formar L – glutamato. Las enfermedades que afectan las células del hígado producen la liberación de AST. La proporción ASAT/ALAT (cuando ambas están elevadas) es generalmente mayor a 2 en pacientes con hepatitis alcohólica. Un aumento en los niveles de ASAT puede ser indicio de: Anemia hemolítica aguda 25 Pancreatitis aguda Insuficiencia renal aguda Cirrosis hepática Ataque cardiaco Hepatitis Monocucleosis infecciosa Cáncer hepático Necrosis hepática Trauma múltiple Enfermedad muscular primaria Distrofia muscular progresiva Cateterismo cardiaco o angioplastia reciente Convulsión resiente Cirugía resiente Quemadura grave y profunda Traumatismo en el musculo esquelético 28 2.7. 3. GPT (TGP) (Prueba cinética), la alanina aminotransferrasa (ALT) es también conocida como glutamato piruvato transaminasa (GPT) cataliza la transferencia de un grupo amino de la L- alanina al alfa cetoglutarato para dar L- glutamato. La GPT se encuentra en diferentes tejidos aunque sus mayores concentraciones se hallan en el hígado y riñón. Observándose concentraciones séricas de GPT hepatitis y otras enfermedades hepáticas en asociadas con necrosis; Monocucleosis infecciosa, colestasis, cirrosis, carcinoma metastásico del hígado, delirium tremens, así como después de la admiración de algunos medicamentos como opiáceos, salicilatos o ampicilina y en enfermedades del musculo esquelético o cardiaco. 28 2.7. 4. γ GT ( GGT) 26 (Prueba cinética - enzimática), la gama – glutamiltransferasa (GGT) es una peptidasa de las membranas presente principalmente en los riñones, el páncreas, el hígado y la próstata. Esta enzima desempeña un importante papel en el metabolismo de glutacion y participa en el transporte de los aminoácidos hacia las células. El aumento de la actividad de la GGT a menudo aísla (incremento más precoz y largo que las demás enzimas) es uno de los indicadores más sensible de un trastorno hepático o de las vías biliares. Los incrementos más fuertes se observan en obstrucciones biliares intrahepaticas y pos hepáticas (concentraciones de 5 a 30 veces superiores de lo normal , hepatitis infecciosa, cirrosis y esteatosis hepática , la ingesta crónica de alcohol, algunos medicamentos (fenobarbital, fenitoina). 28 2. 8. PRUEBAS RENALES 2.8.1 UREA (Prueba colorimétrica), La urea es un metabolito producido de la degradación del catabolismo de las proteínas. La biosíntesis de amoniaco a urea está a cargo de las enzimas hepáticas. Más del 90% de la producida urea se excreta por los riñones y el remanente es eliminado finalmente a través del tracto gastrointestinal o por la piel. Puede aparecer la urea aumentada en sangre (uremia) en: Dietas con exceso de proteínas Malnutrición renal Fallo cardiaco Hemorragia gastrointestinales Hipovolemia (quemaduras, Malnutrición) Malnutrición renal (piedras, tumores). Puede aparecer la urea disminuida en : 27 Dieta pobre en proteínas Fallo hepático Embarazo Malnutrición 27 2.8.2 CREATININA (Prueba colorimétrica), es medida la cantidad del complejo coloreado formado entre la creatinina y el picrato alcalino, el efecto de substancias interferentes reduce el uso de procedimientos cinéticos. Puede aparecer la creatinina elevada en sangre en: Acromegalia Deshidratación Distrofia muscular Eclampsia Glomerulonefritis Nefropatía diabética Obstrucciones renales (piedras, tumores) Pielonefritis Problemas cardiacos Puede aparecer la creatinina disminuida en: Distrofia muscular avanzada Miastenia gravis. 27 2. 8. 3 ÁCIDO ÚRICO (4 – Aminofenazona (PAP), El ácido úrico se determina por la reacción con la úricas. El peróxido de hidrogeno formado reacciona por la acción catalítica de la per oxidasa 28 con ácido 3,5 – di cloro – 2 – hydroxybenzenesulfonico (DCHBS) y 4 – aminofenazona (PAP) para producir un complejo rojo – violeta de quininoneimina como indicador Puede aparecer el ácido úrico elevado en sangre (hiperuricemia) en: Acidosis metabólica Alcoholismo Diabetes mellitus Dieta rica en purinas (carnes rojas, vísceras de animales, embutidos, mariscos, frutos secos) Eclampsia en el embarazo Exceso de ejercicio Fallo renal Gota Hipoparatiroidismo Lesiones graves en los tejidos (quemaduras, traumatismos) Leucemia Litiasis renal Policitemia vera Quimioterapia del cáncer Puede aparecer el ácido úrico disminuido (hipo uricemia) en: Dietas baja en purinas (proteínas) Síndrome de Fanconi Enfermedad de Wilson 27 29 DEFINICIÓN DE PALABRAS CLAVE: CITOTOXICIDAD CELULAR: La citotoxicidad celular constituye uno de los mecanismos efectores de determinadas poblaciones celulares especializadas del sistema inmunitario, consistente en la capacidad para interaccionar con otras células y destruirlas. Cualquier tipo celular, normal o patológico, puede ser potencialmente susceptible a las células citotóxicas, y se emplea gráficamente el término "células diana" (target cells) para su designación. NADIR: Se usa para hacer referencia al recuento hematológico (leucocitos, eritrocitos y plaquetas) más bajo para un paciente dado en un periodo de tiempo determinado. Por ejemplo, en algunos pacientes en tratamiento con quimioterapia tendrán un recuento de neutrófilos NADIR una semana después de comenzar el tratamiento definido debido a la supresión de la médula. ANTINEOPLÁSICOS: Son sustancias que impiden el desarrollo, crecimiento, o proliferación de células tumorales malignas. Estas sustancias pueden ser de origen natural, sintético o semisintético. Según el mecanismo de acción se clasifican básicamente de dos tipos, aquellos que actúan contra la célula tumoral en un determinado ciclo de la división celular denominados ciclo-específicos y aquellos cicloinespecífico que afectan a la célula durante todo su ciclo de desarrollo. Muchos de los antineoplásicos son pro fármacos, es decir, se administra un medicamento que es menos tóxico, o tiene mejores características farmacodinámicos, y una vez en el organismo se convierte en otro fármaco más eficaz, seguro y selectivo frente a su diana terapéutica PERFIL RENAL: La creatinina es un producto de la descomposición de la creatina, que es una parte importante del músculo. La creatinina es eliminada por completo del cuerpo por medio de los riñones. Este artículo aborda el examen que se hace para medir la cantidad de creatinina en la orina. También se puede utilizar un examen de sangre para determinar el nivel de creatinina. 30 PERFIL HEMATOLÓGICO: Proporciona información importante sobre el tipo, número y apariencia de las células en la sangre, las células sanguíneas, especialmente rojos, glóbulos blancos de la sangre y las células de coagulación sanguínea completa (CSC) o completo de células sanguíneas (FBC), examina los componentes de la sangre, incluyendo los glóbulos rojos y blancos y plaquetas PERFIL HEPÁTICO: Es un análisis de sangre en el que se mide la presencia de algunas enzimas, proteínas y bilirrubina en sangre, con el objetivo de determinar si existe alguna alteración en el hígado, tiene como función remover medicamentos, drogas, y, otros químicos de su cuerpo. Otra función importante del hígado es la descomposición y el almacenamiento de sustancias como el azúcar, la grasa y las vitaminas. 31 3. MATERIALES Y MÉTODOS 3.1. MATERIALES 3.1.1. LUGAR DE LA INVESTIGACIÓN El estudio se realizó en el Laboratorio Clínico del Hospital Oncológico de SOLCA (Sociedad de Lucha contra el Cáncer) de la ciudad de Riobamba provincia de Chimborazo. 3.1.2. PERÍODO DE LA INVESTIGACIÓN El período de investigación fue de septiembre 2012 a mayo 2013 3.1.3. RECURSOS EMPLEADOS 3.1.3.1. TALENTO HUMANO: Investigador Tutor 3.1.3.2. RECURSOS FÍSICOS: Espectrofotómetro Humalyzer Chemwell Awareness technology Balanza Sartori, mod. 1050 Contador hematológico Centrifuga Clay Adams mod. 42010 Estufa de secado Shell Lab.mod. 1350 GX Micro centrifuga Hettich mod 201424 Microscopio Lavobal mod. 359647 Refrigeradora Rotador de pipetas Brand mod. 39439 32 Rotador de tubos Clay Adams mod. 1105 Instrumental de vidriería Computadora. Impresora. Material de oficina 3.1.4 UNIVERSO El universo está constituido por todas las pacientes de sexo femenino con diagnóstico histopatológico de cáncer de Glándula Mamaria que fueron remitidas al servicio de quimioterapia del Hospital Oncológico de Solca de la ciudad de Riobamba. 3.1.5 MUESTRA La muestra está constituida por 12 pacientes de sexo femenino con diagnóstico histopatológico de cáncer de Glándula Mamaria que fueron remitidas al servicio de quimioterapia del Hospital Oncológico de Solca de la ciudad de Riobamba. 3.2 MÉTODOS 3.2.1 TIPO DE INVESTIGACIÓN Es una investigación no experimental, bibliográfica, descriptiva, retrospectiva. Toda paciente diagnosticada con cáncer de glándula mamaria fue remitida al servicio de quimioterapia y esta a su vez al servicio de laboratorio clínico, donde se realizó la extracción directa de la sangre evitando que la muestra se hemolice para tener resultados confiables, el análisis de la sangre se realizara: 24 horas antes del tratamiento debido a que las condiciones que debe presentar antes de someterse al mismo deben ser lo más optimas posibles Y en el NADIR (Tiempo en que el neoplásico ejerce su mayor actividad farmacológica), en consecuencia su mayor citotoxicidad. 33 Para las pruebas de valoración tanto hematológica, renal y hepática se utilizaron técnicas estandarizadas. 3.2.2 DISEÑO DE INVESTIGACIÓN El diseño de la investigación es de carácter bibliográfico descriptivo retrospectivo, no experimental, y se lo realizó en el Hospital Oncológico de Solca de la ciudad de Riobamba. El proceso para el desarrollo de la investigación fue el siguiente: a) Toma de muestra. b) Revisión de la Historia Clínica del paciente. c) Preparar la muestra. d) Preparar el equipo. e) Acondicionar la muestra. f) Análisis de los resultados. g) Conclusión. 3.2.3 TÉCNICAS DE RECOLECCIÓN DE DATOS La utilización de una técnica para procesar datos obtenidos en la investigación que me permita obtener resultados fiables a fin de construir la gestión de ensayos clínicos en el Laboratorio Clínico del Hospital de Solca de Riobamba, se hizo en base a la literatura científica apoyándome en algunos de los instrumentos como, la guía de observación para conocer el comportamiento clínico de cada paciente y poder construir los datos científicos para explicar sus resultados en base a datos estadísticos. 34 4. ANÁLISIS E INTERPRETACIÓN DE RESULTADOS Y DISCUSIONES De los datos obtenidos en la investigación: bibliográfica, descriptiva y retrospectiva realizada en el Hospital Oncológico de Solca de la ciudad de Riobamba, en el período de septiembre 2012-mayo 2013, se contó con una muestra conformada por 12 pacientes del género femenino diagnosticadas con la enfermedad de cáncer de mama; para realizar la investigación se utilizó como instrumento una guía de observación en la que se correlaciona datos del proceso de sustancias citotoxicas con procesos de ensayo de laboratorio (NADIR) la cual demostrará el grado de afectación de las pacientes y su repercusión en su estado de salud, se probó la importancia de utilizar este tipo de sustancias ante el combate del problema que padecen; se revisó las historias clínicas de cada paciente en la sección de estadísticas para producir el análisis en cuestión, en este caso se tomó los datos de septiembre del año 2012, y mayo del 2013, tomado como referencia para producir resultados confiables, para que el médico tratante pueda asumir la decisión más acertada en el pronóstico de vida de cada paciente. 35 4.1.1.1 Cuadro N° 1: Valores promedios de leucocitos antes de la quimioterapia y en el NADIR, en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012 a mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE LEUCOCITOS/mm3 antes del tratamiento NADIR PROMEDIO DE LEUCOCITOS/mm3 después del tratamiento A1 6207,27 NADIR 1 3784,17 A2 5745,00 NADIR 2 2971,67 A3 5901,25 NADIR 3 3073,75 A4 6085,00 NADIR 4 3166,67 A5 5662,08 NADIR 5 2608,75 A6 5631,42 NADIR 6 2715,83 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva, retrospectiva se observa que en 12 pacientes, existe en la mayoría de ellos un alto nivel de 5631,42 leucocitos /mm3 luego de los tratamientos se observa 2715,83 leucocitos /mm3, esto corresponde a una baja del promedio de tendencia igual que los valores del NADIR de los resultados promedio de leucocitos antes del tratamiento. Según Prieto, J.M. et.al. (2010).17 ―Pero en este caso se evidencia una marcada leucopenia esto se debe a la existencia de una cifra de leucocitos inferior a 4.000/μL. Lo más frecuente es que se deba a una neutropenia, o descenso de los neutrófilos por debajo de los 1.500 μL. Una autentica neutropenia coincide con una leucopenia. Según Ruiz, A (2010)20 ―algunos medicamentos pueden originar también leucopenia (sulfonamidas, antibióticos, analgésicos, mielosupresores, arsenicales, fármacos antotiorideos), así como las radiaciones ionizantes, algunos padecimientos hematológicos como la anemia perniciosa, algunas leucemias agudas, etc. Se 36 acompañan asimismo de leucopenia el choque anafiláctico, la artritis reumatoide y la insuficiencia renal.‖ p.47 VALORES PROMEDIO DE LEUCOCITOS/mm3 6500,00 6000,00 5500,00 5000,00 4500,00 ANTES DEL TRATAMIEN TO 4000,00 NADIR 3500,00 3000,00 2500,00 2000,00 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 1: Valores promedios de leucocitos antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. 37 4.1.1.2 Cuadro N° 2: Valores promedios de neutrófilos antes de la quimioterapia y en el NADIR, en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012 a mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE NEUTROFILOS antes del tratamiento NADIR PROMEDIO DE NEUTROFILOS después del tratamiento A1 3452,33 NADIR 1 1920,42 A2 2949,33 NADIR 2 1532,50 A3 3216,67 NADIR 3 1567,92 A4 3388,17 NADIR 4 1565,00 A5 2962,08 NADIR 5 1313,00 A6 3041,67 NADIR 6 1303,42 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva, retrospectiva se observa que en 12 pacientes, existe antes de los tratamientos un nivel alto de neutrófilos de 3041,67, y luego de ello ocurre un descenso promedio de neutrófilos de 1303,42 esto indica la tendencia de los valores promedio de neutrófilos antes del tratamiento se mantiene a la baja, pero evidenciándose una neutropenia en los valores del NADIR. .‖ Según Prieto, J.M. et.al. (2010)17 la existencia de una neutropenia relativa en la formula leucocitaria no tiene demasiado valor, ya que puede corresponder a una leucocitosis con linfocitosis. En el caso que se estudia puede tratarse de una neutropenia adquirida de carácter secundaria, esto es, por radiaciones recibidas por tratamiento radioterápico.‖ p.15 y según ―Ruiz, A, et. al. (2010)20 ―en los contadores electrónicos de partículas por Citometría de Flujo es necesario tener en cuenta que algunas neutropenias pueden deberse a los siguientes fenómenos: fragilidad leucocitaria exagerada producida por fármacos (inmunosupresores o citotóxica).‖ p.41 38 ―En estas condiciones los contadores electrónicos de partícula registran cuentas equivocadas, por lo que es indispensable corroborar en extendidos de sangre teñidos con tinciones pancromáticas como los de May-Greenwald-Giensa o Wright.‖ VALORES PROMEDIO DE L NEUTROFILOS 4000,00 3500,00 3000,00 2500,00 2000,00 ANTES DEL TRATAMIENT O 1500,00 NADIR 1000,00 500,00 0,00 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 2: Valores promedios de neutrófilos antes de la quimioterapia y en el NADIR, en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012 a mayo 2013. 39 4.1.1.3 Cuadro N° 3: Valores promedios de linfocitos antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE LINFOCITOS antes del tratamiento NADIR PROMEDIO DE LINFOCITOS después del tratamiento A1 2213,08 NADIR 1 1267,92 A2 1956,67 NADIR 2 1005,00 A3 1851,67 NADIR 3 1022,92 A4 1873,33 NADIR 4 979,17 A5 1915,42 NADIR 5 906,75 A6 1810,42 NADIR 6 919,67 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva, retrospectiva se observa que en 12 pacientes, existe en la mayoría de los casos un alto nivel de linfocitos de 1810,42, y luego de la administración de las sustancias se observa un nivel de linfocitos de 919,67; existiendo una tendencia a la baja de los valores promedio de linfocitos antes del tratamiento que los valores del NADIR se mantienen en promedio bajo pero constantes. Según Vasudevan, DM. et. al.( 2011)26 dice: ―los linfocitos generados en la medula ósea se dirigen hacia el timo, donde son procesados, y reciben el nombre de linfocitos T. Estos pueden matar directamente las celulas diana y son las celulas efectoras de la inmunidad mediada por celulas (IMC), los linfocitos T se encuentran basicamente en las áreas paracorticales de los ganglios linfáticos y en las vainas periarteriolares del bazo. En sangre periférica el 80% de los linfocitos son células T y el 15% son células B.‖ p.554 40 VALORES PROMEDIO DE LINFOCITOS 2500 2000 1500 ANTES DEL TRATAMIENT O 1000 NADIR 500 0 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 3: Valores promedios de linfocitos antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. 41 4.1.1.4 Cuadro N° 4: Valores promedios de hemoglobina antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE HEMOGLOBINA ( g/dL) antes del tratamiento NADIR PROMEDIO DE HEMOGLOBINA ( g/dL) después del tratamiento A1 13,85 NADIR 1 13,14 A2 13,48 NADIR 2 12,41 A3 13,47 NADIR 3 12,24 A4 13,17 NADIR 4 12,20 A5 13,15 NADIR 5 11,91 A6 13,18 NADIR 6 11,83 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva retrospectiva en 12 pacientes, se observa que existe en la mayoría de los tratamientos entre un 8% a un 10% promedio una tendencia a la baja de los valores promedio de Hemoglobina antes del tratamiento se mantiene a la baja igual que los valores del NADIR. Según McKee (Mc Kee, 2009)13 dice que este tipo de proteínas sufren un proceso de recambio proteínico que tiene varios fines; el primero es la flexibilidad metabólica de moléculas receptoras y de enzimas reguladoras clave. El recambio proteínico protege también a las células de acumulación de proteínas anómalas, por ultimo numerosos procesos fisiológicos dependen de las reacciones de degradación oportunas como de las de síntesis. Estos recambios se miden en términos de vida media, esto es en un 50% se puede degradar una proteína. 42 VALORES PROMEDIO DE HEMOGLOBINA ( g/dL) 14,5 14 13,5 13 12,5 ANTES DEL TRATAMIEN TO 12 NADIR 11,5 11 10,5 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 4: Valores promedios de hemoglobina antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. 43 4.1.1.5 Cuadro N° 5: Valores promedios de hematocrito antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE HEMATOCRITO (%) antes del tratamiento NADIR PROMEDIO DE HEMATOCRITO (%) después del tratamiento A1 41,80 NADIR 1 39,16 A2 40,48 NADIR 2 36,45 A3 40,48 NADIR 3 36,27 A4 39,48 NADIR 4 35,30 A5 39,63 NADIR 5 35,17 A6 39,35 NADIR 6 33,89 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva, retrospectiva en 12 pacientes, se observa que existe en la mayoría de los tratamientos comienza un 33.89% hasta un 39.16% de hematocrito, y luego de ello se observan valores debajo de ellos, lo que significa una tendencia a la baja de los valores promedio de hematocrito, pero constante y los valores del NADIR se mantiene en promedio bajo. Según (Ruiz, 2010)20 ―siendo el hematocrito la proporción de eritrocitos en el total de la sangre, los valores normales dependen del sexo, edad y altura del sitio de residencia. Con este parámetro eritrocitario no se mide directamente por los citómetro de flujo, sino que se calcula a partir de la medición del número de eritrocitos y del volumen globular medio, es un parámetro con menor precisión y exactitud que la Hb y el número de eritrocitos.‖ p.42 44 VALORES PROMEDIO DE HEMATOCRITO (%) 44 42 40 38 ANTES DEL TRATAMIEN TO 36 NADIR 34 32 30 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Grafico N° 5: Valores promedios de hematocrito antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. 45 4.1.1.6 Cuadro N° 6: Valores promedios de eritrosedimentación antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIEN TO PROMEDIO DE ERITROSEDIMENTACIÓN (mm/h) antes del tratamiento NADIR PROMEDIO DE ERITROSEDIMENTACIÓ N (mm/h) después del tratamiento A1 21,50 NADIR 1 23,75 A2 20,75 NADIR 2 24,58 A3 22,50 NADIR 3 23,67 A4 22,00 NADIR 4 21,67 A5 21,17 NADIR 5 23,58 A6 21,50 NADIR 6 23,17 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva retrospectiva en 12 pacientes, se observa que existe en la mayoría de los tratamientos una baja y un alza de los niveles de eritrosedimentación de 20 mm/h de promedio en la tendencia de los valores de eritrosedimentación antes del tratamiento se mantiene al alza igual que los valores del NADIR se mantienen en promedio alto, estos valores son normales en este tipo de pacientes de alto riesgo oncológico. 46 VALORES PROMEDIO DE ERITROCEDIMENTACION (mm/h) 25 24 23 22 ANTES DEL TRATAMIEN TO 21 NADIR 20 19 18 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 6: Valores promedios de eritrosedimentación antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. 47 4.1.1.7 Cuadro No. 7: Valores promedios de plaquetas antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE PLAQUETAS /mm3 antes del tratamiento NADIR PROMEDIO DE PLAQUETAS /mm3 después del tratamiento A1 278833,33 NADIR 1 237500,00 A2 243049,50 NADIR 2 233166,67 A3 346666,67 NADIR 3 274000,00 A4 336083,33 NADIR 4 267750,00 A5 297198,33 NADIR 5 239500,00 A6 277777,33 NADIR 6 239583,33 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva, retrospectiva en 12 pacientes, se observa que existe en la mayoría de los tratamientos entre un 14.82 % a un 19.8% promedio a la baja, la tendencia de los valores promedio de PLAQUETAS antes del tratamiento se mantiene a la baja igual que los valores del NADIR se mantienen en promedio a la baja. (Suardíaz, J. Cruz, C. Colina, A., 2004)23 ―La producción diaria de plaquetas es de 3.5x100 ± 4.3x109, es derivada del metabolismo de la glucosa, y proveída por la glicolisis y el ciclo del ácido tricarboxílico. La reserva de energía es aportada por la mezcla metabólica de los nucleótidos plaquetarios, tienen función muy importante en la hemostasia primaria. Los contactos iniciales se realizan entre el complejo de glicoproteínas Ib. /IX/V de las plaquetas y el factor von Willebrand de la matriz subendotelial y de otras glicoproteínas plaquetarias.‖ 48 VALORES PROMEDIO DE PLAQUETAS /mm3 402000 352000 302000 252000 202000 ANTES DEL TRATAMIEN TO 152000 NADIR 102000 52000 2000 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 7: Valores promedios de plaquetas antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital de Oncológico Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013 49 4.1.1.8 Cuadro N° 8: Valores promedios de urea antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE UREA (mg /dL) antes del tratamiento NADIR PROMEDIO DE UREA (mg /dL) después del tratamiento A1 29,40 NADIR 1 26,93 A2 28,47 NADIR 2 29,28 A3 31,74 NADIR 3 35,15 A4 32,69 NADIR 4 35,83 A5 30,24 NADIR 5 33,82 A6 32,69 NADIR 6 36,58 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva retrospectiva en 12 pacientes, se observa que en el primer tratamiento baja el nivel de urea, y a partir del segundo tratamiento se incrementa el nivel de urea desde un 2.8% hasta el 10.63% existe en promedio de la tendencia de los valores promedio de UREA antes del tratamiento se mantiene a la alza al igual que los valores del NADIR se mantiene en promedio alto. Según (Mc Kee, 2009)13 ―la urea es una molécula toxica. Debido a ello, su síntesis se controla de manera estricta. Las concentraciones de las cinco enzimas del ciclo de la urea se alteran por variaciones del consumo de proteínas en los alimentos. Varios días después de un cambio alimentario hay incrementos de las concentraciones enzimáticas al doble al triple.‖p.568 Según (Vasudevan, DM. Sreekumari, S. Vaydyanathan, K., 2011)26 El nivel de urea en la sangre se toma como un indicador de la función renal el nivel de urea en plasma es de 20 40 mg/dl. El nivel de urea cuando la función renal es inadecuada‖ p.180 50 VALORES PROMEDIO DE UREA (mg /dL) 39 37 35 33 ANTES DEL TRATAMIEN TO 31 NADIR 29 27 25 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 8: Valores promedios de urea antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en \Hospital Oncológico de Solca de la ciudad Riobamba, septiembre 2012-mayo 2013. 51 el 4.1.1.9 Cuadro No. 9: Valores promedios de ácido úrico antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE ÁCIDO ÚRICO (mg /dL) antes del tratamiento NADIR PROMEDIO DE A. ÚRICO (mg /dL) después del tratamiento A1 4,95 NADIR 1 5,59 A2 5,38 NADIR 2 5,76 A3 5,54 NADIR 3 6,03 A4 5,73 NADIR 4 5,78 A5 4,83 NADIR 5 5,88 A6 5,29 NADIR 6 6,09 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva retrospectiva, en 12 pacientes, se observa que existe en la mayoría de los tratamientos entre un 6% hasta un18 % promedio de la tendencia de los valores promedio de ÁCIDO ÚRICO antes del tratamiento se mantiene a la alza excepto A5, al igual que los valores del NADIR se mantiene en promedio alto y constante. Según Vasudevan, DM. et.al (2011)26 ―El nivel normal de ácido úrico en sangre es de 2-5 mg/dl en mujeres. La excreción diaria varía de 500 a 700 mg, una elevación del ácido úrico en la sangre, refiere a una hiperuricemia, excediendo este de 7 mg/dl en varones y de 6 mg/dl en mujeres, además que la hiperuricemia se presenta cuando hay presencia de un rápido crecimiento de tejido maligno, o por incremento en la degradación de un prolongado tratamiento de tumores malignos.‖ p.463 52 VALORES PROMEDIO DE A. URICO (mg /dL) 6,3 6,1 5,9 5,7 5,5 ANTES DEL TRATAMIEN TO 5,3 NADIR 5,1 4,9 4,7 4,5 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 9: Valores promedios de ácido úrico antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el \Hospital Oncológico de Solca de la ciudad Riobamba, septiembre 2012-mayo 2013 53 4.1.1.10 Cuadro No. 10: Valores promedios de proteína total antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE PROTEIÍA TOTAL, (g /dL) antes del tratamiento NADIR PROMEDIO DE PROTEÍNA TOTAL, (g /dL) después del tratamiento A1 7,23 NADIR 1 6,95 A2 7,11 NADIR 2 6,70 A3 7,13 NADIR 3 6,81 A4 6,90 NADIR 4 6,58 A5 7,08 NADIR 5 6,71 A6 6,97 NADIR 6 6,63 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva retrospectiva, en 12 pacientes, se observa que existe en la mayoría de los tratamientos entre un 3.5 % a un 4.8% promedio de la la tendencia de los valores promedio de PROTEINA TOTAL antes del tratamiento se mantiene a la baja igual que los valores del NADIR se mantiene en promedio bajo. Según Ruiz, G. (2010)20 dice que ―normalmente su concentración oscila entre 6.2 y 7.9 g/dL. la semiología de las alteraciones de las proteinas totales deberá ser considerada respceto a su incremento (hiperproteinemia) y su disminución (hipoproteinemia), respecto a esta ultima se debe entre otras, a la gammapatías de cadenas ligeras (mieloma de Bence –Jones) que cursan con hipogamaglobulinemia.‖ p.175-176 Según Prieto, JM. (2010)17 ―esta gammapatía monoclonal caracterizada por la proliferación tumoral de celulas linfoides capaces de secretar la inmunoglobulina IgM, denominada paraproteína, pero en estos casos observados de la proteína total p.50, se mantiene estable a la paciente con estos resultados.‖ 54 VALORES PROMEDIO DE PROTEINA TOTAL, (g /dL) 7,3 7,2 7,1 7 6,9 ANTES DEL TRATAMIEN TO 6,8 NADIR 6,7 6,6 6,5 6,4 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 10: Valores promedios de proteína total antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. 55 4.1.1.11 Cuadro No. 11: Valores promedios de creatinina antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE CREATININA (mg /dL) antes del tratamiento NADIR PROMEDIO DE CREATININA (mg /dL) después del tratamiento A1 0,75 NADIR 1 0,85 A2 0,74 NADIR 2 0,83 A3 0,83 NADIR 3 0,94 A4 0,81 NADIR 4 0,88 A5 0,76 NADIR 5 0,88 A6 0,80 NADIR 6 0,90 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva retrospectiva en 12 pacientes, se observa que entre 0.07 mg/dL y 0.10 mg/dL aumenta el valor de creatinina, por lo que existe en la mayoría de los tratamientos la tendencia de los valores promedio de creatinina a la alza antes del tratamiento, y se mantiene igual al alza que los valores del NADIR en promedio alto. Según Ruiz, G. (2010)20 dice que ―cuando existe daño renal, este casi siempre se refleja en un aumento, tanto de urea como de creatinina, aunque este ultimo parecer ser el mejor indicador. Sabemos que la cantidad de creatinina producida depende de la masa muscular, por lo que en pacientes que presentan atrofia muscular, los valores pueden encontrarse disminuidos y en situaciones con destrucción de masa muscular, los valores se incrementan‖. p.10-11 Según Prieto, JM.(2010)17 dice que la ―creatinina puede elevarse debido a: circunstancias que originan grandes aumentos de cratinofosfocinasa (CPK): traumatismos masivos, enfermedades musculares degenerativas y rabbdomiolisis. Puede haber falsas elevaciones de la creatinina plasmática por la presencia en sangre de sustancias que reaccionan con el reactivo utilizado para su determinación como cuerpos cetonicos, ácido úrico, piruvato, cefalosporinas, penicilina y barbitúricos.‖ p.55-56 56 VALORES PROMEDIO DE CREATININA (mg /dL) 1 0,95 0,9 0,85 ANTES DEL TRATAMIEN TO NADIR 0,8 0,75 0,7 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 11: Valores promedios de creatinina antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. 57 4.1.1.12 Cuadro N° 12: Valores promedios de bilirrubina total antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE BILIRRUBINA TOTAL (mg /dL) antes del tratamiento NADIR PROMEDIO DE BILIRRUBINA TOTAL (mg /dL) después del tratamiento A1 0,77 NADIR 1 1,01 A2 0,84 NADIR 2 1,06 A3 0,66 NADIR 3 0,88 A4 0,79 NADIR 4 0,98 A5 0,84 NADIR 5 1,03 A6 0,82 NADIR 6 1,03 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva, retrospectiva en 12 pacientes, se observa que entre 0.19mg/dL y 0.24 mg/dL hay un aumento de bilirrubina total, existiendo la tendencia de los valores promedio de bilirrubina total antes del tratamiento al alza excepto A3 al igual que los valores del NADIR se mantiene en promedio alto excepto N3. Prieto, JM (2010)17 dice que la ―concentración normal de bilirrubina total en suero es inferior a 1.0 mg/dl (17µmol/l).‖p.70, Según Vasudevan, DM. et.al. (2011)26 dice que los niveles de ―bilirrubina en plasma van de 0.2-0.8 mg/dl. La bilirrubina no conjugada tiene un rango de valores de 0.2-0.6 mg/dl, mientras que la blirrubina conjugada se encuentra en un rango de valores de solo 0-0.2 mg/dl. Si los niveles de la bilirrubina plasmática exceden de 1 mg/dl, la condición se conoce como hiperbilirrubinemia. Niveles entre 1 y 2 mg/dl son indicativos de ictericia latente;‖ p.251 58 1,1 VALORES PROMEDIO DE BILIRRUBINA TOTAL (mg /dL) 1,05 1 0,95 0,9 0,85 ANTES DEL TRATAMIEN TO 0,8 NADIR 0,75 0,7 0,65 0,6 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 12: Valores promedios de bilirrubina total antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. 59 4.1.1.13 Tabla 13: Valores promedios de bilirrubina directa antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE BILIRRUBINA DIRECTA (mg /dL) antes del tratamiento NADIR PROMEDIO DE BILIRRUBINA DIRECTA (mg /dL) después del tratamiento A1 0,23 NADIR 1 0,34 A2 0,24 NADIR 2 A3 0,17 NADIR 3 0,32 A4 0,23 NADIR 4 0,32 A5 0,20 NADIR 5 0,34 A6 0,19 NADIR 6 0,37 0,33 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva retrospectiva en 12 pacientes, se observa que existe en la mayoría de los tratamientos entre 0.9 mg/dl y 0.18mg/dl la tendencia de los valores promedio de bilirrubina directa antes del tratamiento se mantiene al alza excepto A3, al igual que los valores del NADIR se mantiene en promedio alto pero constante. Según Prieto, JM (2010)17 dice que la ―bilirrubina directa inferior a 0.4 mg/dl (17 µmol/l), con pequeñas variaciones entre los distintos laboratorios. En condiciones normales la mayor parte de la bilurrubina se produce por destrucción de eritrocitos viejos en las celulas del sistema mononuclear fagocitico en el bazo. La bilirrubina conjugada o directa es hidrosloluble, lo que le permite pasar a la bilis y, a ontinuación, al intestino, donde es transformada por la flora intestinal en urobilinogeno y estercobilina.‖ p.70 60 VALORES PROMEDIO DE BILIRRUBINA DIRECTA (mg /dL) 0,4 0,35 0,3 ANTES DEL TRATAMIEN TO 0,25 NADIR 0,2 0,15 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 13: valores promedios de bilirrubina directa antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. 61 4.1.1.14 Cuadro 14: Valores promedios de bilirrubina indirecta antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE BILIRRUBINA INDIRECTA (mg/dL) antes del tratamiento NADIR PROMEDIO DE BILIRRUBINA INDIRECTA (mg/dL) después del tratamiento A1 0,54 NADIR 1 0,67 A2 0,61 NADIR 2 0,73 A3 0,49 NADIR 3 0,61 A4 0,56 NADIR 4 0,67 A5 0,63 NADIR 5 0,69 A6 0,63 NADIR 6 0,66 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva retrospectiva en 12 pacientes, se observa que existe en la mayoría de los tratamientos entre 0.06 mg/dl y 0.13 mg/dl, la tendencia de los valores promedio de bilirrubina indirecta antes del tratamiento se mantiene al alza excepto A3, al igual que los valores del NADIR se mantiene en promedio alto excepto N3. Según Prieto, JM ( 2010)17 dice que la ―bilirrubina indirecta o no conjugada pasa al torrente sanguíneo por difusión pasiva y circula unida a la albumina. Una o varias proteínas transpotadoras captan la bilirrubina y la transportan al interior del hepatocito, donde se conjuga con una o dos moleculas del ácido glucorónico mediante la accion de la enzima UDP-GT (bilirruibina uridinofosfato glucoroniltransferasa) para formar monoglucoronidos y diglucoronidos.‖ p.70. Según Ruiz, G. (2010)20 ―la bilirrubina no conjugada o indirecta no es capaz de ´pasar a la orina.‖ p.15 62 Según (Harper, 2010)12 ―la hiperbilirrubinemia no conjugada puede originarse por disfunción hepática incluida por toxina, como la causada por cloroformo, arsfenaminas, tetra cloruro de carbono, acetaminofeno, virus de la hepatitis, cirrosis e intoxicaión por el hongo Amanita. Estos trastornos se deben a daños de celulas del parenquima hepático que altera la conugación.‖ p. 282 VALORES PROMEDIO DE BILIRRUBINA INDIRECTA (mg/dL) 0,75 0,7 0,65 0,6 ANTES DEL TRATAMIENT O NADIR 0,55 0,5 0,45 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 14: Valores promedios de bilirrubina indirecta antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. 63 4.1.1.15 Cuadro No. 15: valores promedios de fosfatasa alcalina antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO DE FOSFATASA ALCALINA (U/L) antes del tratamiento NADIR PROMEDIO DE FOSFATASA ALCALINA (U/L) después del tratamiento A1 240,62 NADIR 1 288,96 A2 260,59 NADIR 2 311,23 A3 259,07 NADIR 3 313,78 A4 249,14 NADIR 4 314,64 A5 264,42 NADIR 5 317,03 A6 268,46 NADIR 6 313,49 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva retrospectiva en 12 pacientes, se observa que existe en la mayoría de los tratamientos hay un aumento entre 48 U/L a 53 U/L, lo que determina que la tendencia de los valores promedio de fosfatasa alcalina antes del tratamiento se mantiene al alza al igual que los valores del NADIR se mantiene en promedio alto pero constante. Según Vasudevan, DM (2011)26 dice que ―los niveles drasticamente elevados de ALP (10-25 veces por arriba de los límites altos) se ven en enfermedades óseas en las que actividad osteoblástica está aumentada como en la enfermedad de Paget (osteítis deformante), raquitismo, osteomalacia, osteoblastoma, carcinoma metastásico de hueso e hiperparatiroidismo.‖ p.270. Otro investigador Prieto, JM (2010)17 ―opina que los valores séricos normales dependen del método usado para su determinación; uno de los más empleados es el de Bessey-Lowry, con el que la cifra normal es de 60-170 U/L (en unidades internacionales equivale a 0,75-1,92 µkat/l).‖ p.75 64 330 VALORES PROMEDIO DE FOSFATASA ALCALINA (U/L) 320 310 300 290 280 ANTES DEL TRATAMIEN TO 270 NADIR 260 250 240 230 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico N° 15: Valores promedios de fosfatasa alcalina antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. 65 4.1.1.16 Cuadro No. 16: Valores promedios de ASAT antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital de Solca de la ciudad de Riobamba, septiembre 2012mayo 2013. PROMEDIO DE ANTES DEL ASAT (U/L) antes del TRATAMIENTO tratamiento NADIR PROMEDIO DE ASAT (U/L) después del tratamiento A1 32,66 NADIR 1 37,51 A2 34,03 NADIR 2 49,33 A3 35,45 NADIR 3 57,49 A4 39,13 NADIR 4 59,68 A5 32,77 NADIR 5 50,88 A6 42,58 NADIR 6 57,23 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva retrospectiva en 12 pacientes, se observa que existe en la mayoría de los tratamientos entre 5.10 U/L y 14.65 U/L al alza, una tendencia de los valores promedio de ASAT antes del tratamiento se mantiene al alza igual que los valores del NADIR se mantienen en promedio alto, excepto A5 y N5; el comportamiento de este tipo de transaminasa ASAT-TGO, según Ruiz, (2010)20 ―desempeña un papel importante en el metabolismo de aminoácidos al transferir grupos amino al cetoglutarato para formar glutamato; la elevada concentración de ASAT en suero puede deberse a un gran número de enfermedades e incluso a diversas situaciones terapéuticas y fisiológicas, esta se encuentra elevada en muchas hepatopatías y en algunas alteraciones del sistema gastrointestinal, tales como: carcinoma hepático primario o secundario, mononucleosis infecciosa, lesión hepatocelular aguda, fármacos: amiodarona, carbamazepina, hidralazina, isoniacida, ácido valproico.‖ p.150-151 66 VALORES PROMEDIO DE ASAT (U/L) 65 60 55 50 ANTES DEL TRATAMIEN TO 45 NADIR 40 35 30 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico 16: Valores promedios de Asat antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. 67 4.1.1.17 Cuadro No. 17: Valores promedios de ALAT antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria que recibieron quimioterapia en Solca Riobamba, septiembre 2012-mayo 2013. PROMEDIO DE ANTES DEL ALAT (U/L) TRATAMIENTO antes del tratamiento NADIR PROMEDIO DE ALAT (U/L) después del tratamiento A1 77,02 NADIR 1 45,58 A2 38,79 NADIR 2 55,23 A3 38,05 NADIR 3 59,78 A4 41,98 NADIR 4 59,82 A5 33,09 NADIR 5 52,20 A6 42,74 NADIR 6 59,58 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva retrospectiva en 12 pacientes, se observa que existe en la mayoría de los tratamientos entre 19.11 U/L y 22.5 U/L una tendencia a la baja de los valores promedio de ALAT antes del tratamiento se mantiene a la baja evidenciando el descenso de A1 – A2 no así los valores del NADIR que se mantiene en promedio alto, este reconocimiento de las transaminasas ALAT-TGP, según Ruiz,G.( 2010)20 ―puede deberse a enfermedades hepáticas como una prueba más especifica, mientras que la ASAT resulta más sensible, lo que la hace util en enfermedades cronicas o infiltrativas.‖ p. 150-151; otro investigador Prieto, JM. (2010) plantea que la ―ALAT es exclusivamente citoplasmatica y es más especifica de daño hepático o renal.‖ p.291. Según (Vasudevan, DM. et. al. (2011)26 dice que ―los niveles de ALTy AST aumentan en la enfermedad hepática, pero ALT> AST, Se puede notar la elevacion de los niveles de ALT varios días antes que se manifiesten los signos clínicos como ictericia. Se puede 68 ver un aumento moderado de ALT (50 a 100 U/L) en enfermedades crónicas del hígado como en cirrosis, hepatitis C y esteatohepatitis no alcohólica.‖ p. 269. 80 VALORES PROMEDIO DE ALAT (U/L) 75 70 65 60 55 ANTES DEL TRATAMIEN TO 50 NADIR 45 40 35 30 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico 17: valores promedios de ALAT antes de la quimioterapia y en el nadir en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013 69 4.1.1.18 Cuadro No. 18: Valores promedios de GGT antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. ANTES DEL TRATAMIENTO PROMEDIO GGT (U/L) antes del tratamiento NADIR PROMEDIO DE GGT (U/L) después del tratamiento A1 36,09 NADIR 1 49,43 A2 40,28 NADIR 2 53,82 A3 42,00 NADIR 3 64,32 A4 47,58 NADIR 4 65,40 A5 58,75 NADIR 5 78,87 A6 52,10 NADIR 6 75,13 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba Análisis y Discusión: De la guía de observación utilizada en este tipo de investigación descriptiva retrospectiva en 12 pacientes, se observa que existe en la mayoría de los tratamientos entre 13 U/L a 20 U/L la tendencia de los valores promedio de GGT antes del tratamiento se mantiene al alza al igual que los valores del NADIR se mantiene en promedio alto, según (Vasudevan, DM. et.al.( 2011)26 dice ―el valor serico normal de GGT es de 10-30 U/L se eleva moderadamente en hepatitis infecciosas y canceres prostáticos. p.270; según otros investigadores plantean.‖ Según Prieto, JM. (2010)17 ―dada su espcificidad, su principal utilidad está en la valoración de las cifras elevadas de fosfatasa alcalina, aunque en alguns enfermedaes colestasicas, como la enfermedad de Byler, pueden encontrarse valores de fosfatasa alacalina elevados con valores de GGTP normales.‖ p.292. 70 VALORES PROMEDIO DE GGT (U/L) 90 80 70 60 ANTES DEL TRATAMIEN TO NADIR 50 40 30 A1, N1 A2, N2 A3, N3 A4, N4 A1 al A6 = antes del tratamiento A5, N5 A6, N6 N1 al N6 = NADIR Gráfico 18: Valores promedios de GGT antes de la quimioterapia y en el NADIR en pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en Solca Riobamba, septiembre 2012-mayo 2013. 71 4.1.1.19 Cuadro No. 19: Valores de la prueba t de muestras dependientes para analizar la t calculado en el perfil hematológico en las pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en el Hospital Oncológico de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. PERFIL HEMATOLÓGICO Prueba t para muestras dependientes LEUCOCITO NEUTROFIL S, /mm3 OS LINFOCI TOS HEMOGLOB INA ( g/dL) HEMATO CRITO (%) ERITROSEDI MENTACIÓN (mm /h) PLAQUETAS /mm3 dA-NADIR 2818.53 1634.67 919.86 1.09 4.16 -1.83 48018.08 t calculada 31.982 27.674 36.222 11.518 11.252 -3.227 5.053 P – valor 0.000 0.000 0.000 0.000 0.000 0.011 0.001 t tabulada 2.015 2.015 2.015 2.015 2.015 2.015 2.015 Nivel de significancia (α) 0.05 0.05 0.05 0.05 0.05 0.05 0.05 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba FORMULACIÓN DE HIPÓTESIS HIPÓTESIS NULA (Ho): La media de la diferencia de los datos antes del tratamiento y del NADIR es menor o igual a cero. HIPÓTESIS ALTERNATIVA (H1): La media de la diferencia de los datos, antes del tratamiento y del NADIR es mayor a cero. Regla de decisión: Se acepta la hipótesis nula si la t calculada es menor o igual a 2,015; rechazar la hipótesis nula si t calculada es mayor de 2,015. 72 RESULTADOS DEL PERFIL HEMATOLÓGICO A las 12 pacientes se les realizo la valoración hematológico 24 horas antes de la quimioterapia y en el NADIR, todos recibieron 6 ciclos dando un total de 72 tratamientos. Los resultados obtenidos en el análisis de la prueba t para muestras dependientes con un grado de confianza de 95% revelan que los valores de t calculado son mayores al valor crítico (t tabulada 2,015) en los parámetros: LEUCOCITOS, /mm3 (31.982), NEUTROFILOS (27.674) LINFOCITOS (36.222), HEMOGLOBINA (11.518) HEMATOCRITO (11.252) PLAQUETAS (5.053), de tal manera que se rechaza la hipótesis nula. En cambio en el parámetro: eritrosedimentación (-3.227), el valor de t calculado es menor a 2,015 aceptando la hipótesis nula. DISCUSIÓN En los resultados de la investigación a nivel de perfil hematológico los valores de t calculada son mayores al valor crítico por tal razón se rechaza la hipótesis nula y se acepta la hipótesis alternativa, de tal manera que los medicamentos antineoplásicos del protocolo FAC (5- FLUORACILO, DOXORRUBICINA Y CICLOFOSFAMIDA) y el protocolo DC (DOXORRUBICINA y CICLOFOSFAMIDA), alteran en mayor porcentaje el perfil hematológico de las pacientes con cáncer de glándula mamaria atendidas en el Hospital de Solca de la ciudad de Riobamba que recibieron tratamiento en septiembre del 2012 a mayo del 2013 Los resultados obtenidos en la investigación concuerdan con lo descrito teóricamente por Goodman y Gilman en el que se mencionan que las alteraciones producidas por los antineoplásicos responden a una mielosupresión (reducción en la capacidad de la médula ósea para producir células sanguíneas maduras). 73 Las variaciones estadísticamente significativas se observan en los leucocitos. Las alteraciones producidas en las pruebas de: hemoglobina, hematocrito y plaquetas no son estadísticamente significativas y en el caso de la eritrosedimentación tenemos variaciones significativas concordando con lo que dice la teoría que en las pacientes mujeres con cáncer mayores de 50 años el valor de la eritrosedimentación incrementa (< 30mm/h). 74 se 4.1.1.20 Cuadro No. 20: Valores de la prueba t de muestras dependientes para analizar la t calculado en el perfil renal en las pacientes con cáncer en la glándula mamaria, que recibieron quimioterapia en Solca Riobamba, septiembre 2012mayo 2013. PERFIL RENAL Prueba t para muestras dependientes UREA (mg /dL) A. URICO (mg /dL) PROTEÍNA TOTAL, (g /dL) CREATININA (mg /dL) dA-NADIR -2.06 -0.57 0.34 -0.10 t calculada -2.035 -4.005 -19.732 -13.914 P – valor 0.048 0.005 0.000 0.000 t tabulada 2.015 2.015 2.015 2.015 0.05 0.05 0.05 0.05 Nivel de significancia (α) Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba FORMULACIÓN DE HIPÓTESIS HIPÓTESIS NULA (Ho): La media de la diferencia de los datos antes del tratamiento y del NADIR es menor o igual a cero. HIPÓTESIS ALTERNATIVA (H1): La media de la diferencia de los datos, antes del tratamiento y del NADIR es mayor a cero. Regla de decisión: Se acepta la hipótesis nula si la t calculada es menor o igual a 2,015; rechazar la hipótesis nula si t calculada es mayor de 2,015. 75 RESULTADOS DEL PERFIL RENAL A las 12 pacientes se les realizó la valoración hematológico 24 horas antes de la quimioterapia y en el NADIR, todos recibieron 6 ciclos dando un total de 72 tratamientos. Los resultados obtenidos en el análisis de la prueba t para muestras dependientes con un grado de confianza de 95% revelan que los valores de t calculado son menores en el valor crítico (t tabulada 2,015) en el parámetro: PROTEINA TOTAL (-19.732), CREATININA (-13.914), UREA (-2.035) y A. URICO (-4.005) el valor de t calculado es menor a 2,015 aceptando la hipótesis nula y rechazando la hipótesis alternativa. DISCUSIÓN Según datos de la tabla No 20 estadísticamente las variaciones no son significativas lo que nos indica que los medicamentos antineoplásicos del protocolo FAC (5- FLUORACILO, DOXORRUBICINA Y CICLOFOSFAMIDA) y el protocolo (DOXORRUBICINA y DC CICLOFOSFAMIDA) que fueron administrados en el tratamiento no altera significativamente el perfil renal de las pacientes con cáncer de glándula mamaria atendidas en el hospital Solca – Riobamba tratamiento en septiembre del 2012 a mayo del 2013. 76 que recibieron 4.1.1.21 Cuadro N° 21: valores de la prueba t de muestras dependientes para analizar la t calculado en el perfil hepático en las pacientes con cáncer a la glándula mamaria que recibieron quimioterapia en el Hospital de Solca de la ciudad de Riobamba, septiembre 2012-mayo 2013. PERFIL HEPÁTICO Prueba t para muestras dependientes dA-NADIR t calculada P – valor t tabulada Nivel de significancia (α) BILIRRUBINA BILIRRUBINA BILIRRUBINA FOSFATASA TOTAL (mg DIRECTA INDIRECTA ALCALINA /dL) (mg /dL) (mg/dL) (U/L) ASAT (U/L) ALAT (U/L) GGT (U/L) -0.21 -0.13 -0.09 -52.81 -15.92 -10.09 -18.36 -24.386 -8.597 -5.999 -18.297 -6.354 -1.209 -10.634 0.000 0.000 0.000 0.000 0.000 0.140 0.000 -2.015 -2.015 -2.015 -2.015 -2.015 -2.015 -2.015 0.05 0.05 0.05 0.05 0.05 0.05 0.05 Autor: Dra. B.F. Sandra Noemí Escobar Arrieta Fuente: Laboratorio Clínico Hospital Solca Riobamba FORMULACIÓN DE HIPÓTESIS HIPÓTESIS NULA (Ho): La media de la diferencia de los datos antes del tratamiento y del NADIR es mayor o igual a cero. HIPÓTESIS ALTERNATIVA (H1): La media de la diferencia de los datos, antes del tratamiento y del NADIR es menor a cero. Regla de decisión: Se acepta la hipótesis nula si la t calculada es mayor o igual a 2,015, rechazar la hipótesis nula si t calculada es menor de -2,015. 77 RESULTADOS DEL PERFIL HEPÁTICO A los 12 pacientes se les realizo la valoración hematológico 24 horas antes de la quimioterapia y en el NADIR, todos recibieron 6 ciclos dando un total de 72 tratamientos. Los resultados obtenidos en el análisis de la prueba t para muestras dependientes con un grado de confianza de 95% revelan que los valores de t calculado son menores al valor crítico (t tabulada -2,015) en los parámetros: BILIRRUBINA TOTAL (-24,386); BILIRRUBINA DIRECTA (-8.597); BILIRRUBINA INDIRECTA (-5,99) FOSFATASA ALCALINA (-18,297); ASAT (-6,354); GGT (-10,634), de tal manera que se rechaza la hipótesis nula. En cambio en el parámetro ALAT (-1.209) el valor de t calculado es mayor a -2,015 aceptando la hipótesis nula. DISCUSIÓN Los valores promedios GGT están de Bilirrubina Directa, Fosfatasa Alcalina, ASAT, ALAT y elevados con respecto a los valores de referencia en el Nadir indicando una alteración hepática por acción de los medicamentos antineoplásicos del protocolo FAC (5- FLUORACILO, DOXORRUBICINA Y CICLOFOSFAMIDA) y el protocolo DC (DOXORRUBICINA y CICLOFOSFAMIDA) que fueron administrados en el tratamiento pero a pesar de estos valores en el análisis estadístico no altera significativamente el perfil hepático de las pacientes con cáncer de glándula mamaria atendidas en el Hospital de Solca de la ciudad de Riobamba que recibieron tratamiento en septiembre del 2012 a mayo del 2013. 78 5. CONCLUSIONES Y RECOMENDACIONES 5.1 CONCLUSIONES Según los datos obtenidos en esta investigación el perfil hematológico fue el que sufrió alteraciones significativas especialmente los leucocitos (neutrófilos, linfocitos) concluyendo que los medicamentos antineoplásicos del protocolo FAC (5- FLUORACILO, DOXORRUBICINA Y CICLOFOSFAMIDA) y el protocolo DC (DOXORRUBICINA y CICLOFOSFAMIDA), alteran en mayor porcentaje el perfil hematológico de las pacientes con cáncer de glándula mamaria atendidas en el hospital Solca – Riobamba que recibieron tratamiento en septiembre del 2012 a mayo del 2013. Los parámetros como hemoglobina, hemacrotico y plaquetas no presentan cambios estadísticamente significativos no así la eritrosedimentación que presenta valores altos y estadísticamente tiene una leve alteración pero estadísticamente no son significativas, concordando con la teoría que nos indica que la eritrosedimentación es (< a 30 mm /h) en pacientes mayores de 50 años y también existen valores aumentados en pacientes que padecen algún tipo de neoplasia. Los valores promedios de perfil renal (urea, ácido úrico, proteína total y creatinina) no presentan alteraciones estadísticamente significativas en este estudio por lo tanto se concluye que los medicamentos antineoplásicos del protocolo FAC (5-FLUORACILO, CICLOFOSFAMIDA) y el protocolo DOXORRUBICINA, DC (DOXORRUBICINA y CICLOFOSFAMIDA), no alteran en mayor porcentaje el perfil renal pacientes con cáncer de glándula mamaria Y de las atendidas en el hospital Solca – Riobamba que recibieron tratamiento en septiembre del 2012 a mayo del 2013. 79 Los valores promedios del perfil hepático (Bilirrubina total, directa, indirecta; fosfatasa alcalina) no presenta alteraciones estadísticamente significativas no así las transaminasa (ASAT , ALAT) y la GGT que presentan alteraciones muy pequeñas pero que estadísticamente no son significativas, de esta manera decimos que los medicamentos antineoplásicos del protocolo FAC (5- FLUORACILO, DOXORRUBICINA Y CICLOFOSFAMIDA) y el protocolo DC (DOXORRUBICINA y CICLOFOSFAMIDA), no alteran en mayor porcentaje el perfil hematológico mamaria de las pacientes con cáncer de glándula atendidas en el hospital Solca – Riobamba que recibieron tratamiento en septiembre del 2012 a mayo del 2013. De los perfiles (hematológico, renal y hepático) estadísticamente se alteró en mayor porcentaje el perfil hematológico específicamente los leucocitos produciendo una leucopenia en los pacientes con cáncer de glándula mamaria atendidos en Solca – Riobamba que recibieron los protocolos de FAC (5- FLUORACILO, DOXORRUBICINA Y CICLOFOSFAMIDA) y el protocolo DC (DOXORRUBICINA y CICLOFOSFAMIDA) en el período comprendido de septiembre del 2012 a mayo del 2013. 5.2. RECOMENDACIONES En el tratamiento de esta patología es relevante el realizar la determinación hematológica en todos los ciclos de quimioterapia (antes del tratamiento y en el nadir) porque sus valores van ha determinar la reducción de la dosis e incluso la suspensión del tratamiento. El bioquímico farmacéutico tiene que tener experiencia y capacitarse acuerdo a la farmacología y dentro de esta en de farmacocinética y la farmacodinamica para poder interrelacionar los resultados obtenidos en el tratamiento con antineoplásicos de acuerdo a la patología. 80 El Oncólogo Clínico debe trabajar de forma integral con el Bioquímico Farmacéutico por la delicadeza que presentan estos protocolos. Esta investigación se debe utilizar como una herramienta para observar el comportamiento del paciente ante estos protocolos neoplásicos. 81 6. BIBLIOGRAFIA 1. Álvarez, R. , Exploración del metabolismo de las lipoproteínas, Cap. 13, editorial: ciencias médicas, la Habana, 2004; p. 115, 119, 125 2. Barrio, MM. Quimio resistencia del melanoma. Acta Bioquím. Clín. latinoam. [online]; 2009, vol.43, n.3, p.345-350 3. Berkow, R. Fletcher, A. Manual de Merck Cap. 97, 103,1739º edición; editorial: grupo editorial: Océano S.A., España, 1994 p. 1366, 1414, 1418-1419,2012,2013. 4. Botell, L. Ramírez, M. Aspectos históricos y culturales sobre el cáncer de mama. Rev. Cubana Med Gen Integr. [online]. 2009, vol.25, n.3, p. 0-0. 5. Brandan, ME. Villaseñor, Y. Detección del estado de cáncer. Instituto Nacional de Cancerología, Instituto Nacional de Física Universidad Nacional Autónoma de México; 2006, pp.147-162 6. Cantú, ME. Incremento del efecto citotóxico de un fármaco antineoplásico mediante la expresión de la glicoproteína fusogénica del virus SV 5, Universidad Autónoma de Nuevo León, 2010; p. 1, 2, 5,11. 7. Casas, F. et al. Toxicidad y tratamiento de soporte en oncología radioterápica: pulmón. Oncología (Barc.) [online], 2005; vol.28, n.2, pp. 58-70. 8. Céspedes, M. et al. Factor estimulante de colonias de granulocitos en pacientes con cáncer .MEDISAN [online], 2013; vol.17, n.1, pp. 45-53. 9. Fontana, L. y col. Compuestos nitrogenados de interés en nutrición clínica. Departamento de Bioquímica y Biología Molecular. Facultad de Farmacia. Universidad de Granada Nutr. Hosp Supl. 2 , 2006; p. 15-29 10. Granados, S. y col. Lípidos de la dieta y cáncer.Nutr. Hosp. [online],2006 vol.21, suppl.2, p. 44-54. 11. Harper. Bender, D. Bioquímica ilustrada. Editorial: Mc Graw Hill interamericana editores, S.A. de C.V., México, 2009¸cap. 31, 45, p. 282, 482. 12. Harper. Murray R. Bioquímica ilustrada. Editorial: Mc Graw Hill interamericana editores, S.A. de C.V., México, 2009; caps. 46, 47, 48, p. 491, 503, 506, 509. 13. McKee, T. McKee, J. Bioquímica. Editorial: Mc Graw Hill, 2009, edición: octava. Capítulo 2,5,1; p.58, 142, 375, 392, 402, 420, 424,560 82 14. Margarit, S. Cáncer hereditario de mama Revista Chilena de Radiología. 2008, Vol. 14 Nº 3135-141 15. Novoa, A. Historia natural del cáncer de mama. Revista médica mexicana; Ginecol. Obstet México, 2006, volumen 74, Núm. 2. 16. OPS. Implementación de las Guías Internacionales para la Salud de la Mama y el Control del Cáncer de Mama. 2008, Vol. 113/ Issue 8 Octubre 15.Suplemento 17. Prieto, JY. et.al. Clínica y el Laboratorio, Barcelona-España 2010; p.15-16. 18. Rosado, P. González, Y. y col. Estrés y cáncer: análisis primario en nuestro medio, Hospital general docente de Caibarien- Cuba Villa Clara, 2008. 19. Rodríguez, S. Capurso, M. Epidemiología del cáncer de mama, Gineco. Obstet. Mex. Medigraphic Artemisa en línea, 2006, 74:585-93 20. Ruiz, G. Fundamentos e interpretación clínica de los exámenes de laboratorio, editorial: Médica Panamericana, México, D.F. 2010, p.47 21. Salces, M. y col. Recomendaciones nutricionales en el paciente oncohematológico. Servicio de Hematología y Hemoterapia Hospital Universitario La Paz Universidad Autónoma de Madrid. Hospital Universitario La Paz. Madrid. España, 2006, 21 (3):379-385 22. Sánchez, C. Vejez y cáncer de mama, el desafío del siglo 21 Departamento de Hematología-Oncología. Centro de Cáncer Facultad de Medicina Pontificia Universidad Católica de Chile Rev. Med. Chile, 2012, 140: 649-658 23. Suardíaz, J. Cruz, C et.al. Laboratorio clínico compilación, editorial: Ciencias Médicas, La Habana, 2004, p. 211-212. 24. Torres, L. Sarmiento, JC y col. Cáncer de mama Caracterización durante el decenio 1996-2005. Servicio de Cirugía. Hospital Universitario ―Dr. Gustavo Aldereguía Lima. Revista Electrónica de las Ciencias Médicas en Cienfuegos, 2007, 5(3), pp. 36-41 25. Valdespino, R., Rocha, L. Inmunoterapia mediada por linfocitos T en pacientes con cáncer; División de Cirugía del Hospital de Oncología CMN Siglo XXI del IMSS y División de Ciencias Biológicas y de la Salud de la Unidad Xochimilco de la UAM. Departamento de Biología Molecular del Instituto de Investigaciones Biomédicas de la UNAM Red de Revistas Científicas de América Latina, el Caribe, España y Portugal, 2003, l71: 235-244. 83 26. Vasudevan DM. et.al. Texto de Bioquímica, Panamá: Jaypee-hoghlights, 2011, p. 553-554. 27. Técnicas de Laboratorio unificadas en Solca – Riobamba 2005 28. Técnicas de Laboratorio unificadas en la ESPOCH – Chimborazo 2006 . http:/ / www.telegrafo.com.ec/.../cancer-de-seno-principal-causa-de-muerte18/10/2012 http://www.cancer.org/espanol/cancer/cancerdeseno/guiadetallada/cancer-de-senotratamiento-quimioterapia http://www.cancer.gov/espanol/pdq/tratamiento/seno/HealthProfessional/page6 http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75232009000200002 http://scielo.isciii.es/scielo.php?pid=S0212-71992008000100010&script=sci_arttext http://www.scielo.org.mx/scielo.php?pid=S003636342009000800019&script=sci_arttext&tlng=pt http://www.sciencedirect.com/science/article/pii/S0014256503713629 http://www.scielo.cl/scielo.php?pid=S0034-98872006000900012&script=sci_arttext http://www.scielosp.org/scielo.php?script=sci_arttext&pid=S0036-36342009000800019 84 7. ANEXOS ANEXO 1: LOS COMPUESTOS QUIMICOS Figura1.1. Estructura de la vincristina Figura 1.2. Estructura de Docetaxel Figura 1.3. Estructura de Doxorrubicina 85 Figura 1.4. Estructura de Ciclofosfamida Figura 1.5. Estructura de 5 Fluoracilo 86 ANEXO 2: FOTOGRAFIAS Fotografía 1. Tesista determinando perfil hepático Fotografía 1.1. Tesista determinando perfil renal 87 Fotografía 1.2. Tesista analizando biometrías 88 Fuente: Mortalidad por cáncer de mama para mujeres de 25 años de edad y mayores (tasa ASR por 100,000 mujeres) según la Organización Mundial de la Salud (1). Los datos para México solo incluyen hasta 1995, tomado de Brandan, M. y Villaseñor, Y. Cáncer de mama estado de la mamografía en México 89 ANEXO 3: HISTORIAS CLÍNICAS. 90 91 92 93 -94 95 96 97 98 99 100 101