varicela - Instituto de Ciencias de la Salud
Anuncio
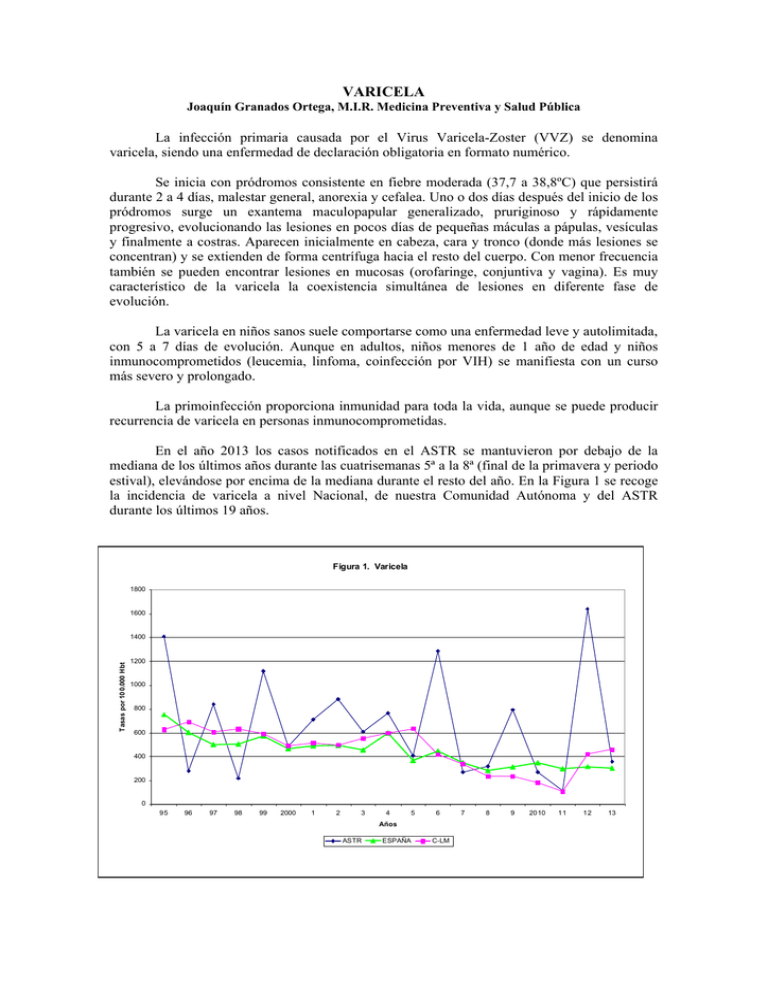
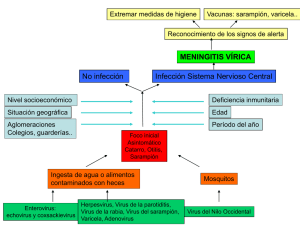
VARICELA Joaquín Granados Ortega, M.I.R. Medicina Preventiva y Salud Pública La infección primaria causada por el Virus Varicela-Zoster (VVZ) se denomina varicela, siendo una enfermedad de declaración obligatoria en formato numérico. Se inicia con pródromos consistente en fiebre moderada (37,7 a 38,8ºC) que persistirá durante 2 a 4 días, malestar general, anorexia y cefalea. Uno o dos días después del inicio de los pródromos surge un exantema maculopapular generalizado, pruriginoso y rápidamente progresivo, evolucionando las lesiones en pocos días de pequeñas máculas a pápulas, vesículas y finalmente a costras. Aparecen inicialmente en cabeza, cara y tronco (donde más lesiones se concentran) y se extienden de forma centrífuga hacia el resto del cuerpo. Con menor frecuencia también se pueden encontrar lesiones en mucosas (orofaringe, conjuntiva y vagina). Es muy característico de la varicela la coexistencia simultánea de lesiones en diferente fase de evolución. La varicela en niños sanos suele comportarse como una enfermedad leve y autolimitada, con 5 a 7 días de evolución. Aunque en adultos, niños menores de 1 año de edad y niños inmunocomprometidos (leucemia, linfoma, coinfección por VIH) se manifiesta con un curso más severo y prolongado. La primoinfección proporciona inmunidad para toda la vida, aunque se puede producir recurrencia de varicela en personas inmunocomprometidas. En el año 2013 los casos notificados en el ASTR se mantuvieron por debajo de la mediana de los últimos años durante las cuatrisemanas 5ª a la 8ª (final de la primavera y periodo estival), elevándose por encima de la mediana durante el resto del año. En la Figura 1 se recoge la incidencia de varicela a nivel Nacional, de nuestra Comunidad Autónoma y del ASTR durante los últimos 19 años. Figura 1. Varicela 1800 1600 Tasas por 100.000 Hbt 1400 1200 1000 800 600 400 200 0 95 96 97 98 99 2000 1 2 3 4 5 6 Años ASTR ESPAÑA C-LM 7 8 9 2010 11 12 13 El diagnóstico se basa en la identificación del cuadro clínico característico de esta enfermedad junto a un antecedente de exposición reciente. Sin embargo, hay otras enfermedades caracterizadas también por erupciones exantemáticas y/o lesiones vesiculosas capaces de ser confundidas con el cuadro clínico de la varicela, por esta razón debemos remarcar la importancia del correcto diagnóstico diferencial entre la varicela y otras enfermedades como el impétigo, herpes simple, virus Coxsackie, sarampión, rubéola, escarlatina, exantema súbito, enfermedad de Kawasaki, la mononucleosis infecciosa o el eritema infeccioso (durante el año 2012 se notificaron cuatro brotes de eritema infeccioso en el ASTR con un total de 38 casos, en tres de los cuales el agente causal fue el parvovirus B19, en el resto de casos no se recogieron muestras biológicas para su confirmación analítica). En la última página, en la Tabla 1 se muestran las características clínicas diferenciales de estas patologías respecto a la varicela. Cuando el cuadro clínico ofrezca dudas o se desee confirmar el diagnostico diferencial con otras enfermedades exantemáticas virales, se podrá tomar una muestra clínica del líquido vesicular para cultivos de líneas celulares, detección de ác. nucléico del VVZ por PCR o detección del antígeno por IFD. Alternativamente también se podrá realizar un estudio serológico: si bien la determinación de VVZ-IgM es poco útil por su escasa sensibilidad y especificidad, sí puede ser de gran utilidad para el diagnostico la detección de un incremento significativo de VVZ-IgG entre dos muestras, una tomada en fase aguda y otra en fase convaleciente, pudiendo aprovechar las mismas para realizar el diagnóstico diferencial con otras enfermedades exantemáticas virales, como las producidas por parvovirus B19, VEB, virus Coxsackie, herpes simple, sarampión, rubéola, etc. Los casos de varicela deberán ausentarse de la guardería, colegio, etc. durante el periodo de transmisibilidad, es decir, desde la aparición del exantema hasta que todas las lesiones sean costrosas, a fin de cortar la cadena de transmisión en tales colectividades. Ante la aparición de un brote, las personas susceptibles de sufrir varicela grave (embarazadas, inmunodeprimidos, niños menores de un año) deberán ser apartados de la escuela, lugar de trabajo, etc. donde éste se haya declarado, hasta 21 días después de la aparición del último caso. Para las personas expuestas a un caso durante el periodo de transmisibilidad, solamente se recomienda la vacunación post-exposición en los contactos con riesgo de padecer varicela grave en los que no exista otra causa que contraindique la misma. En tales situaciones, la vacunación se administrará entre el tercer y quinto día siguiente a la exposición. Cuando la vacuna esté contraindicada, una alternativa sería la inmunoglobulina antivaricela-zóster (IGVZ), que no está comercializada en España. Otra opción a considerar es la administración de antivirales como aciclovir (80mg/Kg/día) durante los 7 días siguientes a la exposición. BIBLIOGRAFÍA: 1) Francisco, J., Blanco, B., Lárez, N. R. Enfermedades infecciosas eruptivas: Temas de Dermatología Pediátrica. Pautas diagnósticas y terapéuticas. Editorial Ateproca de Venezuela, Caracas (2003), 229-253. 2) Benito F. J., Mintegui S., Sánchez J. “Diagnóstico y tratamiento de urgencias pediátricas.” Hospital de Cruces. Bilbao, 2009. 3) Centro Nacional de Epidemiología. Instituto de Salud Carlos III. Red Nacional de Vigilancia Epidemiológica. Protocolos de enfermedades de declaración obligatoria. Madrid, 2013. Tabla 1. Diagnóstico diferencial de las principales enfermedades infecciosas eruptivas DIAGNÓSTICO Y ETIOLOGÍA CARACTERÍSTICAS DIFERENCIALES Impétigo: S.aureus y/o S.pyogenes Infección cutánea superficial con dos presentaciones: Impétigo no ampolloso: inicio como vesículas o pústulas pequeñas ⇒ costras melicéricas, sobre todo en zonas expuestas. Impétigo ampolloso: ampollas superficiales ⇒ erosión y costra, sobre todo en piernas; más frecuente por estafilococos. Herpes simple: VHS 1 Primoinfección: lesiones vesiculosas, agrupadas, dolorosas, sobre base eritematosa. Pueden acompañarse de fiebre, malestar y adenopatía satélite. Localizaciones más frecuentes: mucosa oral (gingivoestomatitis, más frecuente en niños), ocular, genital y periungueal. Enfermedad mano-pie-boca: Coxsackie Virus A16 Cuadro febril de 1-2 días de evolución, con posterior aparición de exantema papulovesicular en mucosa oral (con formación posterior de erosiones), manos y pies. Puede aparecer también en cara, brazos y glúteos. Sarampión: virus del sarampión Período prodrómico largo y muy aparente, progresa en 4 a 5 días con fiebre muy alta. Signo de Koplik, conjuntivitis, signos catarrales intensos, cara de “niño llorón”, tos, exantema maculopapuloso de inicio en región retroauricular en progresión hacia cara, cuello y extremidades, con desaparición en dirección centrípeta. Rubéola: virus de la rubéola Poca sintomatología inicial. Fiebre baja o moderada. Adenopatías retroauriculares dolorosas. Duración corta. Rash maculopapuloso en cara de distribución centrífuga, que progresa rápidamente. Dolores articulares (adolescentes y adultos). Escarlatina: toxina eritrogénica del estreptococo beta-hemolítico del grupo A Periodo prodrómico similar a la faringoamigdalitis aguda estreptocócica. Exantema típico temprano por pápulas eritematosas puntiformes, áspero al tacto, aspecto de «papel de lija», con predominio facial, cuello y parte superior del tronco, generalizándose después. Lengua aframbuesada. Petequias en paladar. Líneas de Pastia. Se resuelve en 5-6 días, pudiendo aparecer tras una semana descamación furfurácea. Puede evolucionar con eritrodermia difusa. Eritema Infeccioso (Quinta enfermedad): parvovirus humano B19 Más frecuente en los 5-12 años. Afebril o con febrícula de corta duración. Exantema maculopapular eritematoso en mejillas («mejillas abofeteadas») con posterior extensión como exantema corporal leve reticulado, especialmente en extremidades. Duración 1-2 semanas. Exantema súbito (Sexta enfermedad, Roséola infantil): herpes virus humano tipo 6 Más frecuente en menores de 2 años. Fiebre alta sin foco durante 3 a 7 días, asociada a convulsiones febriles. Al bajar la fiebre surge un exantema maculopapular eritematoso de pequeños elementos, de inicio en tronco, que se extiende a brazos y cuello. Enfermedad de Kawasaki: etiología desconocida Edad menor de 8 años. Fiebre de al menos 5 días de duración. Inyección conjuntival bilateral no purulenta. Cambios en la mucosa orofaríngea, incluyendo hiperemia orofaríngea, labios fisurados, secos, rojo brillantes y/o lengua aframbuesada. Cambios en las extremidades, tales como edema y/o eritema rojovioláceo de manos y pies, descamación que generalmente comienza en la región periungueal. Exantema de inicio en tronco, polimorfo, sin vesículas, bullas o costras. Linfadenopatía cervical, afectando usualmente a la cadena cervical anterior. Mononucleosis infecciosa: virus de Epstein-Barr Exantemas maculares, escarlatiniformes, urticariales o incluso petequiales, que se exacerban con la administración de Ampicilina o Amoxicilina. Fiebre de duración prolongada superior a 38-38,5ºC. Adenomegalias generalizadas. Esplenomegalia. .