la bomba cardiaca
Anuncio
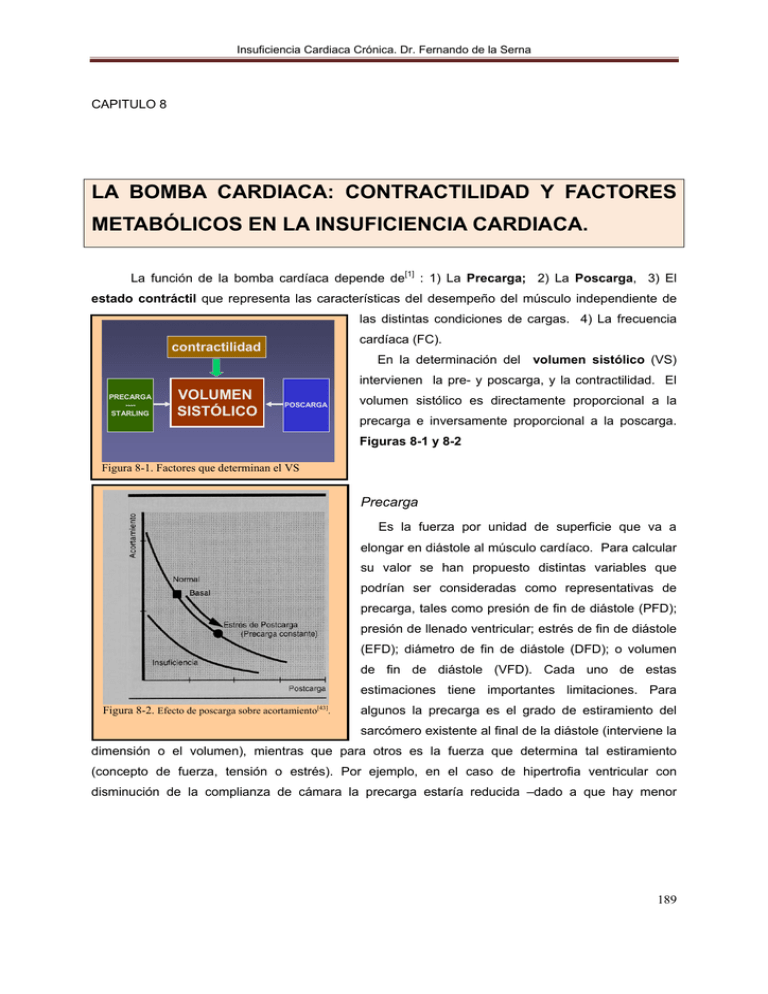
Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna CAPITULO 8 LA BOMBA CARDIACA: CONTRACTILIDAD Y FACTORES METABÓLICOS EN LA INSUFICIENCIA CARDIACA. La función de la bomba cardíaca depende de[1] : 1) La Precarga; 2) La Poscarga, 3) El estado contráctil que representa las características del desempeño del músculo independiente de las distintas condiciones de cargas. 4) La frecuencia cardíaca (FC). contractilidad En la determinación del volumen sistólico (VS) intervienen la pre- y poscarga, y la contractilidad. El PRECARGA ---STARLING VOLUMEN SISTÓLICO POSCARGA volumen sistólico es directamente proporcional a la precarga e inversamente proporcional a la poscarga. Figuras 8-1 y 8-2 Figura 8-1. Factores que determinan el VS Precarga Es la fuerza por unidad de superficie que va a elongar en diástole al músculo cardíaco. Para calcular su valor se han propuesto distintas variables que podrían ser consideradas como representativas de precarga, tales como presión de fin de diástole (PFD); presión de llenado ventricular; estrés de fin de diástole (EFD); diámetro de fin de diástole (DFD); o volumen de fin de diástole (VFD). Cada uno de estas estimaciones tiene importantes limitaciones. Para Figura 8-2. Efecto de poscarga sobre acortamiento . [43] algunos la precarga es el grado de estiramiento del sarcómero existente al final de la diástole (interviene la dimensión o el volumen), mientras que para otros es la fuerza que determina tal estiramiento (concepto de fuerza, tensión o estrés). Por ejemplo, en el caso de hipertrofia ventricular con disminución de la complianza de cámara la precarga estaría reducida –dado a que hay menor 189 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna dimensión - aunque la presión de llenado esté aumentada. De allí que la PFD y el EFD pueden usarse como indicadores de precarga sólo si se conoce que la complianza no ha cambiado[2]. Nota1 Por ejemplo si la PFD aumenta de 15 a 20 mms de Hg es probable que la precarga haya aumentado salvo que haya habido reducción de la complianza. El VFD y el DFD dependen en parte del estiramiento del sarcómero: a medida que aumenta el estiramiento también aumentará el VFD y el DFD. Pero en el caso de hipertrofia ventricular excéntrica, un número mayor de sarcómeros estirados en un menor grado producen la misma dimensión diastólica que un número inferior de sarcómeros estirados en mayor grado. O sea que el VFD no es una medida exacta de la precarga, aunque puede ser usado como indicador. Si el DFD se aumenta agudamente es seguro que la precarga ha aumentado. Si ha habido una sobrecarga de volumen y se observa el DFD 3 meses después de la sobrecarga de volumen, la dimensión aumentada puede deberse a precarga aumentada, hipertrofia excéntrica o a ambas. Para Carabello[2] el estiramiento del sarcómero es probablemente la mejor definición de precarga porque es un determinante clave de la función sistólica. De acuerdo con la Ley de Laplace, cuanto mayor sea el radio de la cavidad mayor será la precarga. El volumen puede aumentar al doble de su valor, pero eso implica sólo un aumento del 26% del radio y de la tensión de pared. Kass[3] también considera que la dimensión de fin de diástole indica el grado de precarga (es decir que influye mas el largo del sarcómero que la tensión requerida para obtener tal longitud) y por ello señala que el VFD y no la PFD es la mejor medida de precarga. Es el estiramiento de la cámara o su volumen el que determina primariamente el desempeño cardiaco. Opie[4] estima que la precarga puede definirse como el estrés de pared al final de la diástole (y entonces al máximo largo en reposo del sarcómero). Medidas estimativas de precarga serían la PFD o DFD. Para Katz[5] la precarga está determinada por el retorno venoso que llena el ventriculo al final de la diástole y por las propiedades lusitropicas del ventrículo, coincidiendo entonces con Carabello y Kass. En definitiva, el VFD es la más adecuada estimación de la precarga. Poscarga Es la carga que el músculo enfrenta en la sístole, que genera un estrés sobre la unidad de superficie; la poscarga generalmente es medida al final de la sístole. Puede definirse poscarga como la presión intraventricular suficiente para abrir la válvula aórtica permitiendo la eyección del contenido ventricular; o la carga contra la que el ventrículo se contrae o dicho de otra forma el estrés de pared durante la eyección ventricular[4]. Cuanto mayor la presión aórtica mayor la poscarga del VI. El cálculo del estrés de pared se hace por la Ecuación de Laplace que establece: σ = P.r / 2 h 1 .- Tensión es la fuerza ejercida a lo largo de una línea (dinas/cm); Estrés (σ) es la fuerza ejercida sobre un área (dinas/cm²); Presión se estima tal como el estrés (dinas/cm²), pero es una fuerza de distensión ejercida en ángulos rectos a las paredes ventriculares, mientras que estrés describe la fuerza dirigida alrededor de la circunferencia del vantrículo 190 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna donde σ es estrés de pared, P es presión intraventricular, r radio de la cavidad ventricular y h el espesor de la pared ventricular. Puede calcularse el estrés en cualquier instante de la eyección, pero habitualmente se lo mide en el fín de sístole. Como puede verse, al considerar poscarga equivalente a estrés sistólico, se pone de manifiesto una interrelación e interdependencia entre precarga y poscarga. En la Figura 8-2 y 8-3 se muestra gráficamente como el aumento de poscarga disminuye la velocidad de acortamiento, en el corazón normal y en el insuficiente. A la inversa, la disminución de la poscarga aumenta el VS a cualquier precarga dada. Los cambios en la poscarga se trasladan a la precarga: el aumento de la poscarga obliga a generación aumentada de presión por parte del ventrículo, y la velocidad de eyección se verá disminuida (disminución de velocidad de acortamiento) con lo cual menos cantidad de sangre es eyectada, incrementándose el volumen de fin de sístole (VFS). Este último, unido al retorno venoso, ocasiona aumento del VFD. Después de varios latidos se ve que el aumento del VFS es mayor que el incremento del VFD, de tal forma que la diferencia entre ambos, Figura 8-3. A la izquierda IC moderada y a la derecha severa, efectos de estrés presor. Cuando hay reserva de precarga (izquierda) ante un estrés pasa de A a B sin disminuir acortamiento, y solo disminuye este con mayor aumento de estrés. En disfunción severa cualquier estrés presor disminuye el acortamiento. (Tomado de Dell’Italia[43]) o sea el VS, disminuye. El aumento de precarga secundario al incremento de la poscarga pone en marcha al mecanismo de Frank-Starling, y el aumento de inotropismo tiende a compensar la reducción del VS consecutivo al aumento de la poscarga. La impedancia aórtica podría ser considerada como expresión de la poscarga. Pero consta de dos componentes que son la resistencia periférica y la impedancia sistólica que es la relación instantánea entre la presión y el flujo o caudal durante la eyección. En la impedancia intervienen la elasticidad arterial, la inercia de la sangre y la reflexión de ondas, que se calculan a partir de un análisis de Fourier de sus componentes, separados como armónicas. De los dos componentes mucho más importante es la resistencia periférica, aunque el otro no Figura 8-4. Ley de Starling (Relación entre Tensión y Longitud) en el sarcómero debe ser olvidado. La resistencia periférica es una aproximación poco exacta de evaluación de la poscarga del ventrículo izquierdo [6] . El estado contráctil. Regulación de la contractilidad Tres mecanismos intervienen para regular la fuerza contráctil cardíaca [1,2,6] : 1) El estiramiento 191 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna muscular: la Ley de Frank-Starling establece que cuando más se estira el músculo mayor será la fuerza contráctil; 2) La frecuencia cardiaca: cuando aumenta se incrementa la fuerza contráctil, fenómeno denominado de la escalera o treppe, o de Bowditch y 3) las propiedades intrínsecas del músculo cardíaco, que además está bajo control neurohumoral (incluyendo SNS, Ang II y endotelína). 1) Ley de Starling. Ernest H. Starling en 1918, basándose en estudios propios y de investigadores anteriores, estableció que cuando más grande es el volumen del corazón, mayor es la energía de su contracción y la cantidad de cambios químicos de cada contracción. Dadas las dificultades para determinar el volumen cardíaco - aún usando ecocardiografía o cardiometría de impedancia – para obtener la presión de llenado ventricular izquierdo se calcula la diferencia entre la presión auricular izquierda y la presión diastólica de ventrículo izquierdo: cuando aumenta la presión de llenado también lo hace la precarga y el desempeño del ventrículo. Otto Frank había establecido en 1895 un principio parecido: cuando el corazón se llena con distintos volúmenes siendo cada uno mayor que el anterior, la contracciones estimulación en (isométricas cada contra caso generará válvulas cerradas experimentalmente) que producen sendas curvas de presión intraventricular creciente con un porción inicial ascendente y luego una descendente. Es por esa razón que algunos investigadores prefieren la denominación de Ley de Frank-Starling.) Figura 8-4. Nota 2 Figura 8-5. Aumento de la fuerza contráctil tras el aumento de la frecuencia, en nomal (círculos abiertos) y en IC. (Tomado de Cingolani H, Fisiología Humana, 7ª.Edición, con permiso) 2) La fuerza contráctil dependiente de la FC (fenómeno de la escalera o treppe, o de Bowditch) . Un aumento de la FC incrementa progresivamente la fuerza de la contracción, mientras que la disminución produce efecto inverso. Es el llamado Fenómeno de la Escalera (treppe, en alemán) o de Bowditch. Probablemente se deba a una + ++ mayor entrada de Na y Ca en las células que al rebasar + + la capacidad de la bomba Na -K ATPasa, incentivan el + Figura 8-6. El aumento súbito de la frecuencia cardiaca produce un latido de menor amplitud (fuerza) y luego un aumento en escalera de la misma (Tomado de Cingolani H, Fisiología Humana, 7ª.Edición, con permiso) intercambio reverso Na /Ca ++ provocando mayor cantidad ++ de Ca intracelular y mayor contractilidad. Figuras 8-5 y 86. 3) El estado contráctil. Depende de las condiciones del músculo en sí, sin la influencia de precarga o poscarga. Si se aumenta la contractilidad manteniendo constante la precarga, la contracción 2 .- Las observaciones de Frank se publicaron en 1895 en un trabajo titulado Zur Dynamik des Herzmuskels. Frank evaluó las curvas isométricas del ventículo graficando las presiones auricular y ventricular versus distintos niveles de llenado ventricular, que le permitió concluir que “la máxima tensión de la contracción isométrica en un principio se incrementa con el aumento de la longitud inicial o tensión inicial. Mas allá de cierto nivel de llenado, el pico de contracción decae”. En el año 1914, Ernest Starling concluyó que la energía mecánica liberada en el paso de un estado de reposo a uno activo es una función de la longitud de la fibra. 192 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna isométrica se altera. Con las catecolaminas hay aumento muy importante de la derivada de la fuerza desarrollada en función del tiempo (df/dt) y de la fuerza pico. Pasa lo mismo agregando Ca ++ al líquido [1] de perfusión . El estiramiento va a provocar una reacción de dos fases: En el músculo aislado primero induce un aumento inmediato de la fuerza y velocidad contráctil, por intervención del mecanismo de FrankStarling, seguida luego un fase de desarrollo lento de aumento de la fuerza de respuesta. La primera fase es consecuencia de un aumento de la sensibilidad al Ca2+ de los miofilamentos, que se supone estaría vinculada a un incremento de la superposición entre actina y miosina asi como a una reducción de la distancia entre ellas (donde podría jugar un papel importante la titina). A continuación se presenta una segunda fase de aumento lento de la fuerza que está vinculada al aumento del tráfico de Ca2+ (Ca2+ transient) y de carga de Ca2+ del Retículo Sarcoplásmico. La primera fase (Frank-Starling) es independiente del intercambio de Na+, mientras que la segunda es dependiente de ese ión, tanto en corazones con insuficiencia como en corazones sin insuficiencia.. von Lewinski y col.[7] han demostrado que ambas fases existen en el miocardio humano con y sin insuficiencia y además que la primera fase no se altera mientras que la segunda se ve reducida en el corazón insuficiente. Estos efectos son independientes del óxido nítrico (NO) o de la fosfatidilinositol-3 kinasa (Pl3K) mientras que el intercambio Na+/Ca2+ (reverso) contribuye a la segunda fase, siendo éste último estimulado por el intercambio Na+/H+ (NHE). La concentración intracelular de Na+ [Na+]i asi como un aumento de la misma en respuesta al estiramiento es significativamente mayor en el corazón insuficiente, pero el aumento de [Na+]i no implica aumento de la contractilidad. Consumo miocárdico de oxígeno Los cambios en el VS alteran el consumo de oxígeno miocárdico (MVO2). Cualquier cambio en la actividad miocárdica que afecte la generación de fuerza por los miocitos o la frecuencia de contracción altera el MVO2. Por otra parte, en el metabolismo energético se requiere oxígeno, p.ej: resíntesis de ATP. El MVO2 es igual al flujo coronario multiplicado por la cantidad de O2 extraído de la sangre o sea la diferencia arterio-venosa de O2. El contenido de O2 de la sangre arterial es de 20 ml/100 ml de sangre, o lo que es lo mismo, pero en unidades correctas, 0,2 ml.O2/ml sangre. Por ejemplo si el flujo coronario es de 80 ml/min, y la concentración arterial (AO2) 0,2 ml/min y la concentración venosa (VO2) 0,1 ml/min, MVO2 en el flujo coronario será = 8 ml O2/min/100 g de tejido. Durante ejercicio el MVO2 puede llegar a 70 ml O2/min por 100 g de tejido. Si se detiene la actividad (paro cardiaco) el MVO2 disminuye a aproximadamente 2 ml O2/min/100 g tejido, que es gasto de células no vinculadas con la contracción. El MVO2 se incrementa a consecuencia de aumento de la FC, de la precarga, de la poscarga y de la contractilidad. Los aumentos en la generación de presión tienen mucha mayor influencia sobre el consumo de O2 que el aumento de la precarga. 193 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna El proceso de la contracción Recordemos el papel de las catecolaminas y del mecanismo de transducción en el proceso contráctil, que hemos analizado en el Capítulo 3: El neurotransmisor se liga al receptor adrenérgico y luego se acopla a la adenilciclasa por medio de la proteína G estimulante (Gs), actuando sobre el ATP y llevándolo a AMPc, quien a su vez activa a la proteínquinasa A (PKA), quien va a fosforilar: a) canales de calcio; b) receptores ryanodínicos (RyR2) y proteínas que intervienen en el metabolismo normal (PP1-PPA2, FKBP) ; c) proteínas contráctiles (troponina); d) fosfolambana; y e) enzimas metabólicas. Figuras 8-7 y 8-8 Intervención de los receptores beta-adrenérgicos (GPCR) En la IC se produce hiperactividad simpática como mecanismo compensador. Pero el exceso de producción de catecolaminas implica daño miocárdico por toxicidad. El organismo adopta medidas para evitar tal toxicidad, pero ellas producen alteraciones de las vías de señalamiento que van a perturbar la capacidad contráctil. Aún no se sabe si las anormalidades del señalamiento adrenérgico son un mecanismo de adaptación para prevenir el exceso de estimulación o son cambios que implican una desadaptación que deprime la reserva contráctil e inician la descompensación y contribuyen a la progresión[8]. La disfunción miocárdica se debe a alterado comportamiento de por lo menos uno de tres sistemas: excitación-acoplamiento, mecanismos de reserva contráctil, y maquinaria contráctil contenida en el sarcómero[9]. Dentro de las anormalidades de excitación-acoplamiento están cambios en la duración del potencial de acción, alteración de la SERCA2a (Sarco Endoplasmic Reticular Calcium bomb) por reducción de niveles de proteinas y de fosfolambana, regulación variable del intercambiador Na+/Ca++, y alteraciones de los RyR2 y proteínas asociadas. Hay disminución de reserva contráctil por alteración del señalamiento adrenérgico y apagamiento de la relación fuerza/frecuencia. Uno de los mecanismos usados en el intento de adaptación de los pacientes con IC es la desensibilización de los receptores adrenérgicos, en el intento de evitar la toxicidad de los excesos de catecolaminas. La estimulación del β1AR es proapoptótica, mientras que el β2AR protege de la apoptosis. La desensibilización sea por disminución de la densidad de receptores o por la internalización de los mismos limita el desgaste energético, la remodelación ventricular y la muerte celular que se asocia a la hiperactividad catecolaminérgica. Intervienen para ello las kinasas de los receptores acoplados a las proteínas G (GPCR) denominadas GRKs, de las cuales la más importante es la βARK1, quien actuando concertadamente con la β-arrestina, fosforila a los receptores betaadrenérgicos (βAR), inactivándolos. El corazón insuficiente regula hacia arriba a la βARK1, con lo cual se produce desensibilización de los receptores y reducción de la contractilidad. Como contrapartida la expresión del inhibidor de la βARK1, el péptido βARKct (ct = carboxy-terminal), aumenta la contractilidad al permitir la estimulación del βAR[10]. Otros mecanismos puestos en juego son la regulación hacia arriba de la proteína Gαi, y el aumento de la relación β2/β1, que llevan a un menor acoplamiento con la adenilciclasa y por ende menor formación de AMPc. 194 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna Aparte de las diferencias funcionales entre los receptores β1 y β2 (Capítulo 3) cuando se usan técnicas de transferencia de genes de cada subtipo y se provoca su sobreexpresión en el corazón de rata se producen fenotipos diferentes. Con una sobreexpresión del receptor β2 de 60 veces más de lo normal se observa aumento de la contractilidad sin consecuencias perjudiciales, necesitando llegar a 350 veces más para producir modificaciones patológicas, mientras que una sobrexpresión del β1 de 530 veces más produce patología significativa[11-13]. Estos datos marcan las importantes diferencias funcionales entre los dos subtipos. Más aún podría decirse que aumentando la contractilidad por moderada sobreexpresión del β2 puede mejorarse alguna forma experimental de miocardiopatía en el ratón – con disfunción e hipertrofia - vinculada a una sobreexpresión de Gαq[13]. Una de las formas de aumentar la contractilidad previniendo la disfunción es precisamente administrar el ya mencionado βARKct en dos formas de miocardiopatías experimentales: en la por disrupción de la proteína lim (MLP), o en la por sobreexpresion de calsecuestrín., lográndose en ambos casos mejoría estructural y funcional[13-15]. Los agonistas simpáticos se ligan a los receptores β y llevan finalmente a la activación de la Protein kinasa A quien va a fosforilar proteínas específicas, provocando así un aumento de la contractilidad y aceleración de la relajación. Las proteínas involucradas son los canales L de Ca2+, la fosfolambana y la troponina.. La fosforilación de los canales L aumenta la probabilidad de que se presenten abiertos con lo cual es mayor la entrada de Ca2+, que a su vez gatilla la liberación del ión del Retículo Sarcoplásmico (RS) quien se vuelca al citosol por medio de los canales manejados por RyR2 y de alli va activar a las proteinas extracelular intracelular contráctiles. βARK β1 βAR γ Proteina G ATP fosforilación de la fosfolambana aumenta la captación del AdenilAdenilciclasa α β La AMPc Ca2+ por la SERCA2a, causando aceleración de la relajación y aumento de la carga de Ca2+ del RS, con lo cual se incrementa la magnitud del “transient” de Ca2+ y acorta su duración. La fosforilación de la troponina acelera la relajación. Los tres complejos proteicos Figura 8-6. Estímulo β-1, proteína G y adenilciclasa. AMPc y PKA mencionados; canales L, fosfolambana y troponina principales que intervienen en la regulación simpática de la contractilidad son [16] los responsables . Papel de los bloqueantes beta-adrenérgicos Los bloqueantes beta-adrenérgicos (metoprolol, bisoprolol, carvedilol, nebivolol) reducen la conducción simpática y de allí la contractilidad, pero el efecto inotrópico negativo es en el corto plazo mientras que a la larga mejoran la función ventricular y la remodelación. Se supone que estas drogas revierten parcialmente la desensibilización y mejoran la contractilidad al aumentar la respuesta de los βAR dentro de ciertos definidos parámetros. Pero también puede suponerse que el tratamiento en sus 195 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna momentos iniciales descarga al miocardio por un cierto tiempo, promoviendo la reversión de la remodelación y mejorando el desempeño sistólico, tal como se ve con los implementos de asistencia ventricular mecánica o con los IECA[13]. Ciclo y canales de calcio. Los canales de Ca++ fosforilados se abren una vez que la corriente despolarizante alcanza el voltaje umbral debido, penetrando Ca++ en la célula en función de un gradiente de concentración. Las concentraciones respectivas de Ca++ son :10-3 mol/lt extracelular; 10-6 mol/lt en la sístole; 10-7 mol/lt en diástole; 10-3 mol/lt en el Retículo Sarcoplásmico. Según Opie y Bers[17] cada canal de Ca++ tiene un muy breve período de apertura que dura ~ 0,2 milisegundos, y entre la apertura de esos canales y el inicio del incremento del Ca++ cistosólico transcurren ~ 4 milisegundos; la concentración pico de Ca++ citosólico se alcanza ~ a los 40-100 mseg con una FC de 60 latidos por minuto, y la contracción pico se produce 200 mseg después; 200 mseg más tarde la relajación es casi completa, y la recuperación del Ca++ citosólico y del ciclo contráctil toma ~ 300 mseg. En total, la mitad del intervalo entre latidos es ocupado por el ciclo contracción-relajación. Los canales de Ca2+ tipo L o canales dihidropiridínicos dependientes del voltaje se abren en la despolarización permitiendo la entrada de una pequeña cantidad de Ca2+ (corriente de entrada de calcio, ICa), que es insuficiente como para iniciar una contracción, pero que provoca la descarga masiva del Ca2+ contenido en el Retículo Sarcoplásmico (RS). Esta descarga del Ca2+ es posibilitada por la apertura de los receptores ryanodínicos (RyRs), que son miembros de una familia de canales de liberación de Ca2+ que se encuentran en el RS, que tienen 3 isoformas, siendo la cardiaca la RyR2. El proceso de liberación del Ca2+ del RS por el estímulo producido por el mismo ión al penetrar a través de los canales L ha sido denominado Calcium Induced Calcium Release (CICR). El calcio que penetra en la célula por los canales L de los túbulos T lo hace en forma de “sparks” (chispazos) que van a ser sensadas por los RyR2, que se encuentran en una formación especial del RS. (que establece una relación estrecha con el túbulo T y canales L), llamada pie. En la IC sistólica se han encontrado numerosos defectos en el acoplamiento éxcito-contráctil y la regulación del Ca2+, aunque existe una cantidad de otras anormalidades mayores que llevan a pérdida de desarrollo de fuerza tales como fibrosis, metabolismo energético alterado, cambios del pH, conducción heterogénea por los semicanales de conexinas y defectos de las proteínas sarcoméricas[18,19]. Dos genes distintos codifican a los RyR2 cardiacos y a los del músculo esquelético (RyR1)[17]. Estos canales son aproximadamente 10 veces más grandes que los canales de Na+ y de Ca++, y su apertura aumenta el contenido de Ca++ del citosol de aproximadamente 100 nmol/lt a 1µmol/lt[18]. El RyR es un complejo macromolecular que incluye a la PKA, a las fosfatasas PP1 y PP2A, la sorcina, el calmodulín y la proteína FKBP12[20-24] , también conocida como castalbín-2. Las FKBPs son miembros de una familia que ligan a las drogas inmunosupresoras FK506 y rapamicina, y que consta de más de 20 miembros (8 de ellos en los mamíferos). FKBP12 es importante para sincronizar la coordinada apertura de los canales ryanodínicos, que son múltiples y poseen portones o puertas que deben abrirse simultáneamente (apertura acoplada de portones), debiendo ser fosforilada por la 196 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna PP1/PPA2. Los RyR2 son fosforilados por la ProteínKinasa A para su apertura. La hiperfosforilación como puede suceder en la IC por la hiperactividad simpática con exceso de PKA - disocia a la FKBP12, reduce la ganancia de la excitación/contracción y promueve filtraciones diastólicas de Ca++ y puede ser la causa de pospotenciales tardíos y arritmias fatales[19]. Figura 8-7. AMPc Ca++ Ca++ CITOSOL 4.967 aa, codificada por el gen RyR2 del Fosfolamb. PKA CANALES DHP ryanodínico es una proteína de 565 kDa con ATP Gs Æ AC β1 CICR Ca++ cromosma l(lq42-q43)[25]. Es un tetrámero o sea compuesto por 4 monómeros, compuesto cada SERCA uno por la terminal carboxilo, que es la porción S100A1 Ca++ FKBP12.6 RS RyR2 troponina ACTINA MIOSINA ext El receptor PP1-PPA2 int Figura 8-7. PKA. “Ciclo” de Ca++. CICR. Receptores ryanodínicos. FKBP12.6 SERCA2. Fosfolamban. Flechas que salen de PKA indican fosforilación. S100A1, modula SERCA2a. PP1-PPA2 modula FKBP más importante, dado que controla la localización del RyR2 y forma un canal funcional de liberación de Ca++. La segunda porción representa las 9 décimas de la proteina total, y tiene funciones regulatorias. [26] col. Yano y han determinado que los bloqueantes beta-adrenérgicos y un nuevo agente antioxidante llamado edaravone corrigen el defectuoso control de los RyR2 realizado por la FKBP12.6, mejorando la función cardiaca durante el desarrollo de la insuficiencia cardiaca. Se ha determinado que la actividad de canal del RyR está regulada por oxidación o nitrosilación. La fosforilación de las proteínas regulatorias de los filamentos delgados se hace por medio de las protein-kinasas A (PKA) y C (PKC), para modular el desempeño contráctil miocárdico: la PKA fosforila a la troponina I (TnI), disminuyendo su sensibilidad tensional para el calcio, mientras que la PKC deprime la ATPasa y la fuerza de la fibra muscular en la activación máxima del calcio a través de la fosforilación de la TnI y troponina T (TnT). La reducción de la ATPasa miofibrilar en el miocardio insuficiente está mediada por la fosforilación dependiente de la PKC de la TnI y la TnT. La función del filamento delgado se restituye a casi lo normal después de asistencia ventricular mecánica.[27] El Ca2+ que ha penetrado en el citosol proveniente del RS, va a activar a la troponina C que a su vez desactiva la inhibición de la TnI, con lo cual la TnT se desacopla de la tropomiosina ubicada en la actina, y la tropomiosina se desplaza dejando libres los puntos de enganche de las cabezas de miosina. La fosforilación de la troponina por la PKA disminuye su sensibilidad al Ca2+. El comportamiento de la cabeza de miosina es regulado por una enzima que ha sido activada por el complejo Ca2+-calmodulina (CaM). La mayor disponibilidad de Ca2+ para las proteínas contráctiles aumenta la fuerza contráctil del miocito y también se facilita la relajación por fosforilación de la TnI y de la fosfolambana. La CaM es una proteína activada de 16.700 dalton, que produce la inactivación de la corriente de entrada de Ca2+. También, a través de la proteín kinasa dependiente de la calmodulina llamada calmodulina-kinasa II (CaMK II) fosforila al fosfolambán, aumentando la recaptación de Ca2+por el RS. 197 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna O sea que contribuye a la regulación del flujo del Ca2+ [16]. Nota al pie3 Después de 15 segundos de oclusión de una arteria coronaria aparece acidosis, determinante mayor de pérdida de la contractilidad, y una de las causas de arritmias. La acidosis está causada por la acumulación de ácido láctico (consecuencia de glucolisis anaeróbica) y de CO2 (aumenta hasta 4 veces después de 30 min de isquemia)[28]. El metabolismo del H+ está ligado a la actividad de los intercambiadores Na+-H+ (NHE) y Na+-Ca2+ (NCX), que intervienen en el control de la contractilidad. El aumento de Ca2+ intracelular disminuye el pH intracelular, y una disminución del pH puede elevar el Ca2+. En la acidosis hay precozmente disminución de la capacidad de respuesta de los miofilamentos al Ca2+, que es seguida de una recuperación progresiva (aun en persistencia de la acidosis). La recuperación se debe a mecanismos que aumentan los niveles diastólicos de Ca2+y a la amplitud del “transient” de Ca++. Parece ser que la activación de la CaMK II juega un rol predominante en la recuperación. La kinasa induce fosforilación de la proteína fosfolambana, con lo que aumenta la recaptación de Ca++ por la SERCA2a. La Proteín Kinasa IIδC dependiente del calcio/calmodulin (CaMKIIδc) y la sorcina regulan el proceso excitación/contracción , mostrando interacción entre ambos.. Aparentemente la sorcina interactúa con el CaMKIIδc en una forma dependiente de la concentración, en presencia de Ca2+ y en presencia o ausencia de calmodulina[29]. La interacción sería recíproca. La sorcina –cuando desfosforilada - inhibe la actividad de CaMKIIδc La fosforilación de sorcina por CaMKIIδC hace desaparecer el efecto inhibitorio de esta sobre la probabilidad de apertura del RyR2. Durante el proceso de liberación de Ca2+ aumenta el ión en el citosol mientras disminuye en el RS. Hay dos tipos de mecanismos ligados a la terminación de la liberación del ión: 1) La ligadura del Ca2+ a sitios de inhibición en los RyR2 reduce la activación de los canales a través de procesos referidos como “inactivación dependiente del calcio” y 2) disociación del ión de sitios de activación luminal que disminuye la probabilidad de RyR2 abiertos por un proceso que puede ser denominado “desactivación luminal dependente del calcio”. O sea que la terminación del “spark” de Ca2+ está gobernada por el Ca2+ luminal, más que por la pérdida del ión por el RS[23]. Otro mecanismo fisiológico es la aceleración de la relajación dependiente de la frecuencia (ARDF, en inglés FDAR), por el cual el llenado diastólico es más rápido a frecuencias más altas. DeSantiago, Maier y Bers han comprobado que el mecanismo es dependiente de la CaMKII, sin intervención de la FLN[30]. 3 .- Los estudios acerca de la relación fuerza-frecuencia 2+ han demostrado que la amplitud del "transient" sistólico de Ca está elevada cuando la FC es más rápida, Se ha relacionado este mecanismo con la activación - dependiente de la frecuencia - de 2+ la serina/treonina kinasa dependiente de la Ca /calmodulina (CaMKIIδ) que es una enzima presente en el músculo cardiaco, 2+ 2+ activada por Ca /calmodulina cuando los niveles de Ca son altos, y que una vez activada se autofosforila en la treonina 287 2+ haciendo que la enzima permanezca activa cuando la concentración de Ca haya bajado. Se ha hipotetizado que la CaMKIIδ cicla entre un estado activo fosforilado sistólico y un estado desfosforilado de reposo durante la diástole. Cuando la FC es alta la CaMKIIδ no tiene tiempo suficiente como para desfoforilarse y pasar a estado de reposo, lo cual lleva a un aumento 2+ progresivo en su estado activo, por lo cual va a fosforilar los canales L de Ca , la fosfolamban y los RyR2 favoreciendo la posición abierta de los mismos y al mismo tiempo disminuyendo la acción negativa del fosfolamban sobre la SERCA2a. En la IC hay una defectuosa regulación de los RyR2 mediada por la CaMKIIδ, con resultante alterada relación fuerza/frecuencia. Kushnir A, Betzenhauser MJ, Reisken S, Marks AR.. Role of CaMKIIδ phosphorilation of the cardiac ryanodine receptor in the force frequency relationship and heart failure. PNAS 2010;107:10274-10279 . 198 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna Luego de la contracción el Ca++ es recaptado por el RS, pero también una fracción significativa es enviada al exterior celular por acción del intercambio Na+/Ca2+ . La cantidad de Ca2+ que sale por acción del intercambiador es igual a la cantidad del catión que penetra por los canales de Ca2+ [32]. Cuatro transportadores sacan al calcio del citosol[33]: (1) SERCA2-ATPasa, (2) NCX del sarcolema, (3) Ca2+-ATPasa, y (4) Uniportador de Ca2+ mitocondrial. La SERCA2 y el NCX son cuantitativamente los más importantes. Bomba de Ca++ (SERCA2a) del RS. Fosfolambana La bomba de Ca2+ del RS, es la Ca2+-ATPasa, denominada SERCA (Sarco Endoplasmic Reticulum Calcium) de la cual existen los genes 1, 2 y 3 quienes dan lugar a diversas isoformas. La isoforma SERCA2a es la que se expresa en el tejido cardiaco. El RS forma las cisternas, que son dilataciones en relación de estrecha vecindad con los túbulos T. El Ca2+ se almacena en la cisterna, interviniendo las proteínas calreticulín, calsecuestrin, la proteína ligadora rica en Figura 8-8 Entrada/salida de calcio en la célula, por distintas vías: 1)En la membrana celular, con la bomba de sodio, el intercambiador Na+/Ca++ y la Ca++ ATPasa.. 2) Los canales de calcio de la membrana; 3) los canales del RS. También intercambio Na+/Ca++ en la mitocondria. Como el Ca++ libre proveniente del RS va a actuar sobre la troponina y por su intermedio con la actina/miosina. (Esquema tomado de Opie LH, The Heart. LippincottRaven.1998, modificado histidina y una proteína denominada “junctate”, para retenerlo[31]. En las células cardiacas sólo hay RyR2, mientras que en las musculares lisas vasculares además están presentes los receptores de los canales de inositol-3-fosfato (IP3). La SERCA2a desempeña un rol central en el control de la contractilidad regulando la cantidad de Ca 2+ en el RS y en citosol, y de esta forma la contracción y la relajación miocárdicas. Dos pequeñas proteínas regulan la actividad de bomba de la SERCA2a, la fosfolambana y el sarcolipin. Alteraciones en la expresión de esas proteínas se observa en muchos procesos cardiacos; sus niveles están significativamente descendidos en el corazón del anciano[3]. Se ha visto que la T4 (hormona tiroidea) es potente regulador de la expresión de SERCA2a y de la contractilidad miocárdica. El hipotiroidismo causa disminución de SERCA2a y aumento del FL. El Ca2+ sale del RS y entra en el citosol para iniciar la contracción, pero luego debe ser retirado para que se produzca la relajación[33]. El 70-80% del Ca2+ es retirado por la SERCA2a, mientras que el resto es enviado al espacio extracelular principalmente por el intercambiador Na+/Ca2+ y accesoriamente por sistemas lentos de transporte de Ca2+. La SERCA2a es modulada por la fosfolambana o por fosforilación directa por medio de la PK II, dependiente de CaMK II[23,29-33]. La fosfolambana cuando está desfosforilada inhibe a la SERCA2a; cuando la PKA la fosforila cesa la 199 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna inhibición. Según Koss[34], la proporción entre las cantidades de fosfolambana y SERCA2a es crítica para la regulación de la contractilidad miocárdica, y alteraciones de esa relación pueden contribuir al deterioro funcional observable en la IC. Figura 8-8 La fosfolambana es una fosfoproteína de 52 aminoácidos que cuando está desfosforilada disminuye la aparente afinidad por el Ca2+ de la SERCA2a. La ablación de la fosfolambana produce aumento de la contractilidad y de la relajación. La expresión en exceso de la fosfolambana genera disminución de la afinidad aparente de la SERCA2a por el Ca2+ y depresión del desempeño contráctil cardiaco[35]. Para Netticadan y col.[36,37], dado que el RS regula la concentración intracelular del Ca2+, se pueden explicar los cambios en la contractilidad por cambios en la función del RS. La CaMKII y la PKA (dependiente del AMPc) están involucradas en la regulación de la función contráctil a través de la fosforilación de distintas proteínas, explicándose así que un defecto en estos mecanismos regulatorios sea de importancia en el desarrollo de disfunción del RS. La fosforilación y desfosforilación juegan un papel crítico en la regulación de variados procesos celulares. Un defecto en la fosforilación de proteínas del SR por la CaMKII del RS puede ser parcialmente responsable de la disfunción del RS en el caso de isquemia/reperfusión. Estos investigadores examinaron el estado de la fosforilación - por medio de la CaMKII - de las proteínas del ciclado de Ca2+ del RS, asi como de los RyR2, de la SERCA2a, y de la fosfolambana en corazones de un grupo control y de pacientes en IC. Los resultados indicaron que la fosforilacion de la proteínas del ciclado por medio del CaMKII endógeno está deprimida en la IC debida a IAM. La actividad de SERCA2a en relación a la de CaMKII se encontró deprimida en casos de IC consecutiva a IAM. Koss y col.[34] han intentado cambiar la cantidad relativa de fosfolambana en relación a SERCA2a en IC experimental en ratas, con la hipótesis que cambios en su cantidad - en proporción a la de SERCA2a - puedan ser responsables de las anormalidades de manejo del Ca2+ observables en el miocardio insuficiente: administraron por medio de adenovirus gen de fosfolambana, buscando crear [33] una sobreexpresión de la misma . Obtuvieron resultados que sugieren que las alteraciones de la relación entre fosfolambana y SERCA2a pueden considerarse responsables de las anormalidades del manejo del Ca++ observable en la IC, y que la sobreexpresión de SERCA2a puede corregir ampliamente esas anormalidades. La recaptación de Ca ++ por el RS está reducida en la IC. Esto se [38] ha visto en distintos modelos experimentales y en la miocardiopatía dilatada humana . Hasenfuss y [39] col. encontraron que los niveles proteicos de la SERCA2a estaban reducidos en un 36% (p = 0,02) en corazones en insuficiencia comparados con otros sin insuficiencia. Los niveles de SERCA2a se ++ correlacionaron con la captación de Ca . Se ha sugerido que las anormalidades de los segundos mensajeros contribuyen a los cambios celulares durante IC. Los segundos mensajeros más importantes son el AMPc, el IP3 y el DAG. Marks [23,40] señala que en la IC terminal se observa regulación hacia abajo de los RyR2 del RS así como regulación hacia arriba de los canales de IP3. Quedaría demostrado entonces que en el miocardio insuficiente está prolongado el ciclo de Ca2+ y disminuida su recaptación por el RS. 200 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna La proteína S100A1 es sensora del tipo EF (motivos ligantes al calcio) y reguladora inotrópica positiva de la función miocárdica, o sea que desempeña un papel clave en la contracción cardiaca. Está alta y preferencialmente expresada en el corazón sano, mientras que regulada hacia abajo en la IC. En el ratón la falta de S100A1 produce incapacidad del corazón para adaptarse al estrés hemodinámico crónico o agudo. El tratamiento génico aportando S100A1 puede ser de utilidad en la IC humana[41]. Es más abundante en la HVI compensatoria y está significativamente regulada hacia abajo en la IC terminal[42]. Aumenta la contractilidad al aumentar el flujo de Ca2+ por modulación de la SERCA2a. Su regulación hacia abajo contribuye críticamente a la disfunción contráctil cardiaca. La proteína previene el desarrollo de IC luego de IM, al inhibir remodelación. Tiene efectos antiapoptóticos. Parece ser un regulador indispensable del corazón enfermo para adaptarse al estrés fisiopatológico después de IM[43] Excitación-contracción En la regulación de excitación-contracción y de repolarización-relajación participan fundamentalmente cuatro sitios o zonas celulares, que producen efectos sobre la disponibilidad del Ca 2+ o la respuesta celular, cuales son : el sarcolema, el RS, el complejo regulador troponina[24] tropomiosina y los filamentos de actina y miosina . Los dos procesos que regulan la contracción y la 2+ relajación de los miocitos son: a) los que alteran la disponibilidad del Ca citoplasmático libre y b) los 2+ que alteran la respuesta de los miofilamentos a la activación del Ca . Se sabe, por ejemplo, que la fosforilación de la TnI por la PKA, el bajo pH, y la reducción de longitud del sarcómero disminuyen la sensibilidad de los miofilamentos al Ca 2+ [44] . La fuerza total desarrollada, la tasa de desarrollo de la fuerza y su declinación durante la relajación dependen primero de la cantidad de Ca2+ disponible para actuar sobre la troponina y luego de la forma por la cual el Ca 2+ es retirado durante la relajación. Las anormalidades funcionales observables en IC responden a una relación Fuerza/Frecuencia negativa secundaria a perturbaciones del manejo del Ca2+, y están caracterizadas por aumento de la concentración intracelular de ese ión en diástole, aumento de la duración y disminución de la amplitud de su “ciclo” y reducción de su contenido en el RS[45,46]. Las evidencias disponibles indican que la regulación hacia abajo de SERCA2a subyace en estas anormalidades posiblemente combinadas con aumento de la actividad del intercambio Na+/Ca2+. Diversas alteraciones celulares y moleculares se observan en el miocito hipertrofiado: a) reducción de los almacenes de Ca2+ por una tasa disminuida de reabsorción del mismo por la SERCA2a; b) reducción de la cantidad de SERCA2a; c) reducción de la fosforilación de la fosfolambana y d) aumento de la filtración o escape de Ca2+ del RS por RyR2 hiperfosforilados[46]. Intercambiador Na+/Ca2+(NCX) Studer y col. [47] han encontrado en corazones humanos en IC que la expresión del gen del + intercambiador Na /Ca2+ (NCX) está aumentada, compensando en parte la menor recaptación del Ca2+ del RS. 201 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna El NCX es un mecanismo muy importante para el transporte transmembrana de los iones sodio y calcio[24,47-49]. Su modo operacional es alternativo: 1) “hacia adelante” (forward), introduciendo Na+ en el citosol y sacando Ca2+, y 2) “reverso”, o sea el movimiento de iones a la inversa. Se intercambian 3 iones de Na+ por cada ión de Ca2+. El modo “forward” sucede cuando la célula está polarizada. El aumento de la entrada de Ca2+ por acción reversa del NCX es una fuente de Ca2+ intracellular que colabora con el proveniente del RS para lograr la activación de las miofibrillas. Es un tema de actual discusión e investigación en desarrollo. (Lectores interesados pueden consultar una amplia revisión de Blaustein y Lederer[49]) Hasenfuss[39] encuentra función diastólica preservada cuando está aumentado el NCX, y alterada a la inversa. En el corazón insuficiente se observa que durante la diástole la relajación está retardada y permanece eventualmente incompleta y que durante la sístole la relación fuerza frecuencia está disminuida. El aporte de Ca2+ por el RS puede estar disminuido por[49]: a) Menor cantidad de RyR2; b) Menor sensibilidad del RS al CICR; c) Disminución del contenido de Ca2+ del RS. El menor contenido de Ca2+ del RS se explica por la disminución de SERCA2a (su expresión y/o su actividad) más el aumento de actividad del NCX. En general se piensa que el contenido del Ca2+ del RS está disminuido en la IC. También puede ser que tal disminución se deba a un déficit de recaptación o del mecanismo de intercambio Na+/Ca2+. Algunos investigadores sugieren que alteraciones de las proteínas encargadas del transporte de Ca2+, en especial los RyR2 y su proteína moduladora FKBP12.6 son los principales protagonistas en la fisiopatología de la IC[50]. Jiang y col.[51] investigaron las concentraciones y propiedades funcionales de los RyR2, SERCA2a y fosfolambana, en seres humanos con IC y en perros con IC provocada por marcapaseo. Sus resultados señalaron que el RS interviene en la fisiopatología de la IC, más por captación anormal del Ca2+ que por liberación del ión, contribuyendo al ciclo de Ca2+ lento y deprimido. Se ha dicho que la disminución de la contractilidad en los corazones insuficientes no sería causada únicamente por una disminución de la concentración pico de Ca2+ intracelular sino también por una disminución de la sensibilidad del miofilamento. Pero sin embargo la mayoría de los 2+ investigadores encuentran que la sensibilidad de las miofibrillas al Ca y la exacerbación de la misma ante el estiramiento permanecen sin cambios en la IC. D'Agnolo y col. [52] señalan que en la miocardiopatía dilatada no hay alteraciones de las proteínas contráctiles y regulatorias, y que lo que sí es anormal es el mecanismo de regulación de apertura de los “portones” de los RyR2 del RS, estando así comprometido el acoplamiento éxcito-contráctil. Se ha discutido acerca del papel de los canales de Ca2+ dependientes del voltaje, con la idea que cambios de su expresión pueden contribuir a la aparición de IC: Chen y col.[53] estiman que alteraciones como disminución de la densidad y regulación de los canales L contribuyen a la contractilidad anormal y a la apagada respuesta adrenérgica en el corazón insuficiente. Sin embargo [54] Schröder y col. encuentran que los canales L de Ca 2+ encuentran favorecida y aumentada su apertura y biodisponibilidad en la IC, indicando un nivel mayor en el estado estable de fosforilación, por alteración de la reacción de desfosforilación. Esta aparente contradicción con Chen y col. podría 202 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna explicarse porque la investigación se refiere a canales L de Ca intentando compensar a deficiencias de los canales de Ca 2+ 2+ superficiales, quienes podrían estar de los túbulos T. Mecanismos alterados en la IC La potenciación de la contractilidad por medio del aumento de la frecuencia cardiaca (FC) o sea el Fenómeno de Bowditch es un mecanismo importante de la función cardíaca, pero está atenuado o ausente en el corazón insuficiente[55-63]. La estimulación del receptor beta-adrenérgico incrementa la relación Fuerza/Frecuencia (F/Fr) de la contractilidad. Quiere decir que en condiciones normales al aumentar la FC se incrementa la contractilidad cardiaca para cada nivel de estimulación adrenérgica creciente. En la IC experimental se ve alteración de la amplificación adrenérgica de la relación F/Fr durante estrés o ejercicio. Figuras 8-7 y 8-8. El aumento de la FC durante la distensión ventricular tiene efectos perjudiciales en pacientes con miocardiopatía dilatada, como lo han observado Petretta y col.[56] en 8 pacientes. En experimentos con ratones se ha visto que la FC tiene un efecto modesto pero significativo en los índices de contractilidad obtenidos por medio de las curvas de Presión/Volumen [57]. Una explicación de la relación F/Fr alterada es que se debe al manejo inadecuado del Ca2+, con disminución en vez de aumento del ciclo de Ca2+ cuando la FC aumenta, debido a disminución de SERCA2a o a menor captación de Ca2+ por el RS . Como consecuencia de la alta FC hay disminución del tiempo para el ciclo de Ca2+ resultando en menor acumulación del ión en el RS y disponibilidad de éste para la activación sistólica de las proteínas contráctiles. El deterioro de la captación de Ca2+ dependiente de la frecuencia causa acumulación diastólica del catión con perturbación de la función diastólica. Es importante señalar que la presencia de una relación F/Fr negativa se debe a una alteración celular, local, y que no es un fenómeno ligado a una perturbación global del corazón [58] . Maier, Bers y Pieske[59] han demostrado que el aumento de carga de Ca2+ del RS contribuye a la relación F/Fr positiva en conejos y a la inversa su disminución da una relación negativa. En ratas la carga disminuida de Ca2+ del RS tiene una importancia menor en la relación F/Fr negativa, pero si la tiene la refractariedad de los canales de liberación del Ca++ del RS. La falta del fenómeno de Bowditch en la IC se explica por una disminución de la sensibilidad al Ca 2+ de las miofibrillas, por alteraciones del potencial de acción o por mal manejo del ión. Se pone de manifiesto la importancia del manejo del Ca2+ por el RS cuando se ve el efecto de agentes que incrementan el AMPc y de allí aumentan la fosforilación del FLN, permitiendo la recaptación del catión por el RS; estos agentes, a bajas dosis, revierten la presencia de un fenómeno de la escalera negativo y mejoran las anormalidades diastólicas. La sobre-expresión de calsecuestrín provoca disminución de la contractilidad y de los ciclos de Ca ++ intracelulares, y por ende una disminución de la relación F/Fr, aunque habría una tendencia a normalización del estrés de pared y de la función ventricular[60]. En la relación F/Fr interviene como fundamental la función de la SERCA2a, y ésta depende a su vez de la fosforilación de la fosfolambana[61] (ver más arriba). De acuerdo con ello Bluhm y col.[62] han comprobado que la fosfolambana es un determinante mayor de la relación F/Fr. Kaprielian, del Monte y Hajjar[63] 203 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna consideran que las alteraciones de la contractilidad de la IC, acompañadas de ausencia o inversión del Fenómeno de Bowditch se deben a disminución de la carga de Ca2+ del RS por disminución de la función de SERCA2. Bhargava y col.[55] han encontrado pérdida del control adrenérgico de la relación F/Fr en la IC provocada por miocardiopatía (isquémica o dilatada). Un aumento de la FC provoca mayor entrada de + + Na en la célula (parcialmente compensada por la bomba Na -K+ATPasa), y a través del intercambio + Na /Ca Ca 2+ 2+ 2+ se retiene Ca , incrementándose la contractilidad. Pero también hay una mayor entrada de por los canales L (modulados por el AMPc-PKA). Es decir que la relación F/Fr tiene dependencia de la activación del receptor beta-adrenérgico. En el estudio de Bhargava se observó la respuesta a incrementos progresivos de la FC a 150-160 latidos/m con marcapaseo de aurícula derecha en tres controles normales y en 5 pacientes con miocardiopatía dilatada severa. Se midieron la presión intraventricular con el dP/dt (max) y la relajación por tau (τ). Las pendientes de la relación entre frecuencia y dP/dt (max) en controles fueron positivas en estado basal, pero la pendiente media se incrementó en forma sustancial y significativa durante la infusión de dobutamina. En los gráficos de pacientes con IC la relación mencionada estuvo deprimida y aplanada y careció de una rama descendente, y la infusión de dobutamina desplazó ligeramente la relación hacia arriba pero sin modificar la pendiente. Es decir que en pacientes con IC no se observó aumento de la contractilidad con la estimulación beta-adrenérgica. Esto adquiere importancia en la interpretación de la disminución de la capacidad para ejercicio de los pacientes. En voluntarios normales se ve que con bajo nivel de ejercicio hay un incremento linear del VM por aumento de la FC y el volumen sistólico (VS). Hay además mejor desempeño diastólico. O sea que en las fases precoces el aumento del VS se produce fundamentalmente por un mayor VFD mientras que el VFS no cambia mayormente, o sea que el mecanismo Frank-Starling contribuye significativamente al aumento del VM. Cuando se llega a altos niveles de ejercicio el VM continúa incrementándose linearmente a expensas de un aumento también linear de la FC, dado que ya a esos niveles no hay aumento del VFD. En grados muy altos de ejercicio puede observarse disminución del VFD mientras que crece la presión pulmonar de wedge (PW). Probablemente esto se debe a dificultad de llenado ventricular por la menor duración de la diástole vinculada a la taquicardia. En la relación F/Fr también tiene mucho que ver el intercambio de Na+ a través del NCX. Cuando la concentración de Na+ intracelular está aumentada, el NCX funciona en “modo reverso” introduciendo Ca2+ en la célula y sacando Na+. Ese Ca2+ contribuirá al llenado del RS y también, juntamente con la entrada del ión por los canales L, modulará la liberación de Ca++ del RS. Según Pieske y col.[64] en la IC aparecen trastornos de la bomba Na+/K+ ATPasa, consistentes en disminución de expresión, cambios a isoformas, o función alterada, que producirán acumulación de Na+ intracellular. En sus investigaciones concluyeron con que en la IC el Na+ intracelular está significativamente elevado contribuyendo a mantener adecuadamente la función contráctil cuando la frecuencia de estimulación es baja, pero cuando la frecuencia es alta se altera el comportamiento de la relación F/Fr y la función diastólica. 204 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna Hay disminución de la complacencia indicando que son necesarios mayores estímulos y mayores presiones de fin de diástole (PFD) para alcanzar la fuerza contráctil adecuada. Los estudios en corazones intactos muestran que las presiones de fin de sístole (PFS) y PFD aumentan cuando los volúmenes aumentan. Pero ambas PFS y PFD relacionadas a volumen se desplazan a valores mucho mas altos en corazones miocardiopáticos que en normales, mostrando el alto grado de remodelación existente, siendo el efecto del volumen mayor sobre la PFS, como lo revela el hecho de que la presión desarrollada (Pd = PFS - PFD), también varía directamente con el volumen ventricular. Estas son evidencias de la influencia de la precarga en el funcionamiento cardíaco. Se ha discutido si la Ley de Frank-Starling se sigue cumpliendo en caso de IC severa. Para Holubarsch y col. [65] el mecanismo Frank-Starling está preservado en esas condiciones. Esto implica que en el manejo de esos pacientes debe mantenerse la presión de llenado lo suficiente como para aumentar contractilidad, pero evitando la congestión circulatoria; probablemente el VI trabaja en el límite de su reserva diastólica. Es opinión se opone a la de Schwinger y Böhm[66], quienes sostienen que el corazón insuficiente es incapaz de usar la Ley de Starling; Holubarsch considera que hay diferencias metodológicas que explican la discrepancia; señala, además, que la fuerza contráctil en la IC es dependiente de la longitud de la fibra principalmente a través de cambios de la sensibilidad de ++ las miofibrillas al Ca , probablemente como resultado de una afinidad alterada de éste a la troponina. También considera razonable asumir que el VI opera cerca o aún más allá de las longitudes óptimas del sarcómero, indicando una reserva de precarga reducida o inexistente. Por otro lado se encuentra que la complacencia diastólica ventricular está reducida en preparados aislados de ventrículos humanos en insuficiencia, indicando que la elevación del estrés y de la PFD son necesarios para alcanzar una fuerza contráctil óptima en corazones desfallecientes . Para van der Velden y col.[67], el mecanismo de Starling está preservado en la IC terminal. Vahl y col.[68] han estudiado el mecanismo Frank-Starling en miocardio ventricular de corazones con miocardiopatía dilatada explantados y corazones de donantes en ocasión de trasplantes, encontrando que el mecanismo aún está presente en los ventrículos con enfermedad miocárdica. Contracción y relajación No forma parte de los objetivos de este libro ofrecer una descripción detallada de la interacción de las proteínas contráctiles (actina, miosina, titina, etc.), que es explicitada en textos de fisiología cardiaca. Hay una excelente revisión del tema de Mattiazzi[69], en el libro Fisiología Humana de Houssay. Interacción ventricular. Papel del pericardio. Interacción VI-Aorta. Los ventrículos comparten el septum interventricular (Siv), y cambios de volumen, presión o complianza en un ventrículo generan cambios en la complianza del otro ventrículo. Este fenómeno se denomina interacción ventricular diastólica (IVD), en el cual juega un importante papel la restricción pericárdica[70]. También existe interacción ventricular durante la sístole. El pericardio aumenta marcadamente la IVD. La IVD se manifiesta como un aumento de la presión diastólica de un 205 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna ventrículo a medida que el volumen del otro ventrículo sea aumentado. La posición del Siv al final de la diástole está determinada por el gradiente de presión transeptal de fin de diástole, siendo convexo cuando es visto desde el ventrículo izquierdo. Este gradiente se revierte cuando se produce sobrecarga de volumen de ventrículo derecho pero sobre todo con sobrecarga de presión de ventrículo derecho. Cuando se revierte el gradiente el Siv se achata o se hace cóncavo (en la cavidad derecha). En los estadios iniciales de ejercicio el aumento del VM se debe a un aumento de la FC y del VS, causado principalmente por un aumento del VFD, con ligero aumento de la Fr.Ey.. Pero en aproximadamente 50% del VO2 máximo el aumento del VM se debe a incremento de la FC. En el estadio pico de ejercicio no se usa el mecanismo de Starling por la existencia de una restricción externa del llenado. En la interacción ventrículo izquierdo-aorta tiene fundamental importancia la distensibilidad (o su recíproca, la rigidez) aórtica. Puede ser medida regionalmente o en la circulación sistémica a través del estudio de las ondas de presión trasmitidas hacia delante o reflejadas, por tonometría, transductores, ultrasonido o Resonancia Magnética Nuclear (RMN). Una medida simple de la rigidez arterial es la Presión de Pulso (PP = presión arterial sistólica menos Presión arterial diastólica) medida en la arteria braquial. La PP depende del VS y de la rigidez de las grandes arterias. La medición de la onda de presión y volumen del pulso permite cuantificar la PP central y la cantidad de reflexión de ondas el sistema arterial. La reflexión de ondas es consecuencia de que la onda de pulso creada por la eyección ventricular va a chocar con estructuras vinculadas con las bifurcaciones arteriales, con lo cual se produce cierto rebote de ondas reflejadas que retornan a su punto de origen, o sea la raíz de la aorta. Cuanto mayor la velocidad de transmisión de la onda de pulso, mayor la velocidad del retorno de ondas. La velocidad depende de la elasticidad arterial, siendo mayor cuanto mayor sea la rigidez.. De allí que la medición de la velocidad de la onda de pulso sea el patrón áureo de determinación de existencia de rigidez arterial. Generalmente se usa la relación entre pulso carotídeo y femoral, para determinar la velocidad de pulso. La rigidez arterial depende en primer término de la presión arterial media (cuando la presión arterial aumenta la arteria se vuelve menos distensible), y en segundo término de las modificaciones histopatológicas de la arterias , vinculadas a su tenor de colágeno, elastina, matriz extracelular y de cantidad y tono del músculo liso, a su vez dependiente de influencias del SNS o de sustancias u hormonas vasoactivas. Pueden haber entonces modificaciones estructurales progresivas, como puede verse en la arteriosclerosis y en la aterosclerosis, o alteraciones funcionales vinculados a sistemas de señalamiento (p.ej. óxido nítrico, ET-1), a estrés oxidativo o a procesos inflamatorios. A medida que aumenta la rigidez aórtica lo hace la velocidad de las ondas reflejadas que retornan al corazón en sístole aumentando la presión sistólica y la poscarga, con subsecuente aumento de la demanda de oxígeno. Esto se acompaña de menor perfusión coronaria en diástole. La hipertrofia ventricular contribuye a aumentar la isquemia subendocárdica, interfiriéndose la relajación miocárdica (disfunción diastólica)[71]. 206 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna Estudios de Función ventricular (FV) La función sistólica adecuada implica producir la presión suficiente intraventricular para eyectar la sangre en la circulación sistémica, debiendo vencer una serie de impedimentos englobados en el concepto de "impedancia" aórtica. La FV es cuantificada habitualmente a través de índices de contractilidad, que Dell'Italia, Freeman y Gaasch[72] dividen en isovolúmicos y de la fase de eyección. Indices isovolúmicos de contractilidad Son el dP/dt o tasa máxima de incremento de presión en función del tiempo, la velocidad de acortamiento del elemento contráctil (VEC) y la velocidad de acortamiento a carga cero (Vmax). Los cálculos de la VEC son de dificil realización e interpretación. Para calcular dP/dt se requiere un catéter con un micromanómetro de alta fidelidad. La dP/dtmax es sensible a la FC, a la precarga y a la masa ventricular izquierda y también a la presión arterial. Los cambios que se producen en la dP/dt opuestos a los de la FC, la presión arterial y la precarga son indicadores de cambios en el estado contráctil. Pero hay circunstancias especiales - tales como cuando la FC, la PFD y la presión aórtica se mantienen estables o aún disminuyen - en las que el aumento del dP/dtmax indica claramente un aumento del estado contráctil del ventrículo[6]. El dP/dtmax está influenciado por el tamaño ventricular y el espesor de su pared, por anormalidades de la FV, por insuficiencia mitral funcional, por asincronía de la contracción y por la precarga[70]. El índice dP/dt dividido por la presión ventricular instantánea (dP/dt/P) es menos influido por la precarga pero no es muy sensible a cambios de la contractilidad. La velocidad de acortamiento durante la contracción isovolúmica (VEC) es estimada por mediciones de presión y requiere una constante de rigidez K. Tiene las mismas limitaciones que el dP/dtmax . Los estudios en músculo aislado sugirieron que la máxima velocidad de acortamiento a carga cero (Vmax) era un índice útil del desempeño contráctil cardiaco, probablemente relativamente independiente de la precarga, que cambiaba de forma adecuada cuando se modificaba la contractilidad. Cuando se mide la velocidad de acortamiento y el Vmax en el músculo aislado, se necesita además obtener velocidades de acortamiento con muy bajas cargas, complicándose la determinación. Para el cálculo se requieren modelos mecánicos que toman en cuenta el período [6] isométrico sistólico para calcular la velocidad de acortamiento del elemento contráctil . Luego de las primeras investigaciones se demostró que el Vmax es influenciado por la longitud del sarcómero y por fuerzas viscosas [3] internas . Es indicador de cambios del estado contráctil, pero tiene cierta dependencia de la precarga, y además [2] para su cálculo es necesario recurrir a la extrapolación de datos, razones por las cuales no es mayormente utilizado . Indices de la fase eyectiva La extensión de los movimientos de la pared ventricular son estudiados por los índices de la fase eyectiva y comprenden la Fracción de Eyección (Fr.Ey.) y la velocidad de acortamiento circunferencial (VAC), fácilmente determinables por ecocardiografía o por estudios con radionúclidos. La Fr.Ey. o fracción expulsada es igual al volumen sistólico (VS) dividido por el volumen de fin de diástole (VFD). El VFD es de 120-140 cm³, y el VS es igual a 70-70 cm³ por lo cual la Fr.Ey. es aproximadamente igual a 0,60 (60%). Es uno de los índices más usados y uno de los de menor sensibilidad, siendo influenciable por la poscarga. Al estar inversamente relacionado con el VFD este índice está reducido en corazones dilatados. Por esta razón tiene mala correlación con los síntomas porque la mayor causa de su disminución no es una merma del VS, sino un aumento del VFD. 207 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna En el casos de disfunción sistólica la Fr.Ey. es ≤40%. Como se verá en el capítulo sobre disfunción diastólica, también llamada IC con función sistólica preservada, los valores de Fr.Ey están dentro de límites normales, o muy cercanos a ellos. Según Carabello[2] la determinación de la Fr.Ey tiene las siguientes ventajas: 1) Es un excelente indicador pronóstico y 2) Es fácil de realizar. La desventaja (aparte de no determinar la generación de fuerza) es que es dependiente de la contractilidad pero también de la pre y poscarga, así como del espesor de la pared ventricular y la FC. De allí que tiene poco valor como índice de contractilidad, aunque es muy útil para apreciar el funcionamiento global de la bomba, y para valorar – aunque sea algo groseramente - la gravedad de la IC, según el grado de descenso que muestre. Por lo cual, y pese a sus limitaciones, es de uso constante en clínica. La estimación de la Fr.Ey por ecocardiografistas experimentados correlaciona bien con la obtenida por métodos computadorizados; es útil para la estratificación de riesgos y para la toma de decisiones, y tratamientos intervencionistas. Sobreestima la FV cuando la poscarga está disminuida (insuficiencia mitral aguda, hipotensión arterial) o cuando el espesor de la pared está aumentado como sucede en la hipertrofia concéntrica; y subestima la FV cuando la poscarga está aumentada (estenosis aórtica), o cuando ha disminuido la precarga (pericarditis constrictiva, pérdida de volumen[74]. En caso de hipertrofia concéntrica los sarcómeros están ubicados en forma paralela aumentando asi el espesor de la pared. Si la pared del VI fuera de una sola capa de sarcómeros la Fr.Ey. sería de ≥10%, pero si hay varias capas en caso de pared engrosada, debería esperarse una mayor Fr.Ey. que en condiciones normales; de esta forma una Fr.Ey del 55% en presencia de HVI concéntrica indicaría disfunción ventricular (si la poscarga es normal). En conclusión una Fr.Ey. de 55% en una insuficiencia mitral o en un paciente con un espesor de pared de 15 mms, casi siempres significa FV deprimida. Por el otro lado una Fr. Ey. de 35% en un paciente con estenosis aórtica y un gradientes transvalvular de 80 mms de Hg indica en general una adecuada FV. El acortamiento fraccional del VI se obtiene calculando el porciento de cambio del diámetro del VI por medo de restar del Diámtro La Velocidad de acortamiento circunferencial (VAC) es la fracción de acortamiento (determinada por ecocardiografía) dividida por el tiempo de eyección, y depende menos de la precarga que la Fr.Ey. pero es dependiente de la poscarga (el estrés sistólico la modifica[3]). En pacientes con IC la VAC puede ser un índice adecuado de la contractilidad[75]. La medición por ecocardiografía deja de dar datos seguros cuando hay variaciones regionales en la función o cuando hay anormalidades en la motilidad septal. Las mismas consideraciones para la medición de la Fracción de acortamiento de la pared media ventricular, que es útil para detectar disfunción sistólica en pacientes con hipertrofia ventricular izquierda[76]. Se obtiene restando del diámetro de fin de diástole el diámetro de fin de sístole (medidos en el eje corto), y dividiendo el resultado por el diámetro de fin de diástole multiplicado por 100. Variaciones regionales de la función sistólica pueden ser detectadas por medio de la ecocardiografía con estrés farmacológico o por ejercicio[76]. También por ecocardiografía se determina la presencia de aumento de la masa ventricular, para lo cual es necesario usar ecocardiograma en Modo M para medir el diámtro de la cavidad de VI, la pared posterior de VI, y el espesor del septum interventricular, todo ello al fin de la diástole. 208 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna Kass[3] considera que un método apropiado y más sencillo para estimar función ventricular, es calcular la Potencia Ventricular Máxima (PWRmax) ajustada a la precarga. La potencia de cámara surge de multiplicar la Presión por el flujo, mientras que la potencia muscular es el producto de fuerza y velocidad de acortamiento. Potencia máxima ventricular es el producto pico instantáneo de Presión y flujo y es altamente dependíente de la precarga de la cámara. Dividiendo PWRmax por el volumen de fin de sístole (VFS) al cuadrado, o sea PWRmax/VFS² , se obtiene un parámetro mínimamente influenciable por las cargas, que ha sido demostrado útil en IC, sobre todo para evaluar medicación inotrópica. Actualmente se realizan mediciones del strain (deformación) miocárdico usando Ecocardiografía Doppler de alta exactitud espacial y temporal, con el inconveniente de ser dependiente de la calidad de la imagen y de la señal, y del ángulo del transductor; por esa razón se ha buscado la tecnología speckle tracking que crea un moteado o puntillado marcador de la imagen cardiaca que permanece estable a través del ciclo cardiaco, permitiendo contruir gráficos de las modificaciones, con lo cual se puede evaluar el strain radial y circunferencial además del longitudinal Relaciones Presión-Volumen Los parámetros derivados de la relaciones entre presión y volumen cardiacos han pasado a ser los más aproximados para evaluar pre y poscarga, la FC y el remodelamiento[77]. La relación entre la presión de fin de sístole (PFS) y el volumen cardiaco (Volumen de Fin de Sístole minus Volumen 0) obtenida de promediar una diversidad de contracciones ventriculares precargas con variables, permite establecer Relación Volumen la Presiónde Fin de Sístole en forma de una Figura 8-10. Ver texto recta, cuya pendiente constituye la Elastancia de Fin de Sístole (Ees), que informa sobre la función contráctil y las propiedades miocárdicas (rigidez de cámara), y aporta información de cómo la presión sanguínea y el flujo responden a distintas cargas. La Ees se desplaza hacia arriba y a la izquierda cuando se estimula la contractilidad y hacia abajo y a la derecha cuando la misma está deprimida. Emax es sinónimo de Ees. [1] En la Figura 8-10 tomada de Cingolani se exponen 4 paneles con distintas circunstancias que afectan la relación presión-volumen. En el panel A se esquematizan tres bucles con distintas precargas, y no hay diferencias en la PFS.. Tomando las PFS de los distintos bucles, y uniéndo esos 209 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna puntos se dibuja la recta isométrica sistólica (Relación Presión Volumen Fin de Sistóle = RPVFS) cuya pendiente (Ees ó Emax) es considerada medida de contractilidad. En el panel B hay tres bucles ,cada uno con presión aórtica distinta; al incrementar la presión aórtica se produce mayor poscarga por lo que el ventrículo expulsará menor volumen (la precarga se mantiene constante).. El panel D muestra latidos con estado inotrópico aumentado y la unión de los PFS de cada bucle dibuja una recta de mayor pendiente, característica de una intervención inotrópica positiva. En el panel C hay un desplazamiento hacia arriba y a la izquierda de la recta, pero sin cambiar mayormente la pendiente indicando también mayor contractilidad. La Ees ha sido considerada como una efectiva medida de contractilidad. Además, en la curva P-V puede medirse la Elastancia arterial efectiva (EA) , que es la recta diagonal que conecta la Presión de fin de sístole al punto máximo del Volumen de Fin de diástole. Figura 8-11 También con las curvas de presión-volumen se usa la relación entre trabajo sistólico y VFD, observando la pendiente de la misma (relación TS-VFD o SW-EDV)[3]. El volumen P Elastancia arterial PA-2 sístole A d PA-1 ventricular izquierda pero no de la precarga, asi que examinando la dimensión de fin de sístole o el volumen de fin de sístole en vez de toda la fase de c V:Ey. depende poscarga y de la masa Emax ---Ea B (VFS) del estado contráctil, de la Elastancia ventrícular sistólica e de fin de V eyección, se elimina a la precarga Volumen telediastólico de ventrículo izq confundidor como en factor la determinación del estado Figura 8-11. Para un volumen eyectado nulo la presión aórtica es nula y la presión aórtica se contráctil. El VFS es un eleva proporcionalmente al volumen de eyección ventricular. A: es la elastancia ventricular sistólic; B: es la elastancia arterial. Si el VFS es igual al VFD, la >Fr.Ey. es nula y la P.A también es nula (punto c). Para un VFS bajo (punto d) la PA será baja (PA-1). Para un VFS más elevado (punto e) la PA (PA-2) será la más elevada. La pendiente de la Ea es mas empinada que la de la Emax (aunque no dibujada expresamente así en la figura). Emax = Ees conocido índice usado en casos de insuficiencia mitral, como indicador del momento oportuno de indicación quirúrgica de la valvulopatía. Carabello [2] ha propuesto una relación entre presión sistólica pico y VFS como índice de contractilidad (PSP/VFS), resaltando su mayor valor pronóstico con respecto al VFS considerado aisladamente. También se ha estudiado la Rigidez de Fin de Sístole. Se define rigidez como la relación entre las variaciones de estrés (σ) con las variaciones de strain (ε) o deformación: ∆σ/∆ε. Se obtiene una constante k que relaciona ambas variables. Cuando hay aumento de rigidez implica aumento de contractilidad. Pareciera ser de utilidad y no influenciable por otras variables confundidoras[2]. 210 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna Factores metabólicos en la IC El corazón puede ser considerado como un transductor, dada su habilidad de convertir la energía química que recibe en energía mecánica. Además provee sustratos y oxígeno para el mismo y para el resto del organismo. Necesita del aporte continuo de oxígeno y de nutrientes, sobre todo los empleados para transformación en productos energéticos, como son los ácidos grasos (AG) y los hidratos de carbono (HdC), considerados como combustibles por analogía con las máquinas. El metabolismo energético cardiaco tiene tres componentes: 1) Captación celular de sustratos (principalmente AG y glucosa) y su ruptura por oxidación beta y glocólisis que lleva a la formación de Acetil Coenzima A (Acetil-CoA) que se introduce en el ciclo de Krebs produciendo Nicotinamida Adenina Dinucleótido (NADH) y CO2. 2) Fosforilación oxidativa por medio de transferencia de electrones desde NADH a O2 a través de la cadena respiratoria mitocondrial, creando un gradiente electroquímico de protones con la membrana interna mitocondrial que transporta la F1.F0 ATP sintasa para producir ATP al fosforilar el ADP. 3) Transferencia y utilización del ATP que involucra a la transportadora creatina-cinasa[78]. El acoplamiento excitación/contracción consume importantes cantidades de energía, siendo los principales consumidores la miosina-ATPasa de las proteínas contráctiles, la Na+/K+-ATPasa y la SERCA2a-ATPasa. ~ el 2% del ATP celular es consumido en cada latido, o sea gran consumo de energía en un minuto, con FC normal. Los sitios principales de producción de energía están ubicados en cercana vecindad a donde mas se consume energía: los miofilamentos, el Retículo Sarcoplásmico y los Túbulos-T[79]. En condiciones fisiológicas la glucosa se transforma en piruvato, el cual entra a la mitocondria y se transforma en Acil-CoA (AG activo) por medio de la piruvato dehidrogenasa. Los AG pasan a Acil-CoA en el citosol y son introducidos en la mitocondria por medio de la carnitinaaciltransferasa I y la aciltransferasa II y un cotransportador acilcarnitina/carnitina, formándose acilcarnitina, que cuando está en el interior de la mitocondria transfiere el acilo a la CoA-SH para regenerar acil-CoA, el cual inicia en la matriz mitocondrial el proceso de oxidación b, llegándose por pasos intermedios a los productos acetil-CoA y acil-CoA; los acetil-CoA ingresan al ciclo del ácido cítrico para su oxidación final a CO2 y H2O[79]. La mayoría de la energía producida por el corazón se deriva de la oxidación de los AG, pero hay una significativa contribución del metabolismo de los HdC, mientras que el metabolismo de los aminoácidos (aa) contribuye escasamente. Los AG sólo pueden ser metabolizadas en el corazón adecuadamente oxigenado, mientras que los HdC se metabolizan por glucolisis en condiciones aeróbicas y anaeróbicas. La glucolisis anaeróbica tiene una reducida capacidad regenerativa del ATP, por lo cual no puede atender las necesidades energéticas del corazón en actividad, hecho que explica el porqué la interrupción del aporte de oxígeno lleva la cese de la contracción en menos de un minuto. La glucolisis aeróbica produce igualmente sólo una fracción de la energía usada por el corazón normal pero juega un papel clave en el aporte de sustratos para el metabolismo oxidativo. El metabolismo de la glucosa y la glucólisis protegen al corazón cuando este está amenazado, mientras que el metabolismo de los AG es dañoso para el órgano en condiciones de isquemia. El adenosíntrifosfato (ATP) aporta la energía química disponible para la conversión en energía 211 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna mecánica; cada día el corazón usa entre 3,5 y 5 kg del mismo para mantenerse funcionando. El ATP se desdobla por medio de ATPasas en adenosina-5-difosfato (ADP) y fosfato inorgánico (Pi), liberando así energía química que interviene en el trabajo de la contracción, en los movimientos iónicos y en la síntesis macromolecular[1,4,81-89]. ATP → ADP + Pi + energía mecánica La hidrólisis del ATP a ADP y Pi libera 7,3 kcal/mol o sea que la célula puede disponer de esa energía del ATP acoplando la hidrólisis de éste a NADH reacciones químicas que necesiten energía[1]. En Mononucleótido de flavina (FMN) y complejos SS-Fe Coenzima Q ADP + Pi ADP + Pi ATP FADH2 Citocromo C -reductasa ATP condiciones normales 2/3 del ATP hidrolizado es usado para el trabajo contráctil, y 1/3 para el movimiento iónico[81]. La energía química que puede ser usada para realizar trabajo se denomina ADP + Pi Citocromo CC-oxidasa ATP O2 Figura 8-12. La oxidación de NADH aporta 3 ATP. La de FADH2 aporta 2 ATP energía libre. El balance de ATP (producción y empleo) en el corazón es mucho mayor que en otros órganos de la economía. El corazón, entre producción y gasto, muestra un balance de 37 kg diarios de ATP, cifra que hace valorar la enorme importancia de este mecanismo energético[82]. El miocardio tiene 30-35 µmol/g de ATP, cantidad que permite mantener la función de bomba sólo durante 50 latidos. Por esa razón la célula miocárdica sintetiza ATP continuamente, sin interrupción[81]. El corazón en la IC es ineficiente desde el punto de vista energético. El trabajo externo realizado por el ventrículo izquierdo (VI) está disminuido, mientras que el consumo de energía es normal[83]. Son frecuentes las alteraciones en el metabolismo cardiaco, y en la HVI se observa isquemia relativa del subendocardio. Hay disminución de fosfocreatina y reducción de la actividad de la creatina kinasa[84]. En la HVI la cinética del balance de ATP a través de la creatinakinasa es lo que distingue al corazón que se hace insuficiente con respecto al que no lo hace. La deficiencia cinética no se relaciona con la severidad de la HV pero si con la presencia de IC. De estas conclusiones surge la hipótesis de que en la fisiopatología de la IC en caso de HV hay un déficit en el aporte de energía a las miofibrillas[85]. La reducción de energía aportada por el ATP afecta el comportamiento de SERCA2a e impide el correcto ciclo de formación de puentes cruzados en los miofilamentos, básico para la contracción. Se observa reducción de la actividad de la ATPasa de las miofibrillas y en la velocidad de contracción por cambios en las isoformas de la miosina de cadena pesada. Hay incremento del estrés oxidativo originado en sistemas citoplasmáticos y mitocondriales generadores de radicales libres; entre ellos se destaca la xantino-oxidasa (XO) en su producción de anión superóxido. Los radicales libres de oxígeno afectan a la NOs impidiendo la función regulatoria del NO (atenuación del consumo de oxígeno miocárdico y aumento de la eficiencia mecánica). La falta de eficiencia energética ha sido denominada “desacoplamiento mecanoenergético”[86]. Estos aspectos son tratados en profundidad por Opie[4], Ingwall[81], Taegtmeyer[82], Stanley[87], Depre[88], a cuya lectura remitimos para una información más completa.. 212 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna Mecanismos de producción de ATP Cuanto mayor sea el trabajo cardiaco producido, mayor será el balance de ATP. Las reacciones químicas que usan ATP son manejadas por relaciones proporcionales de ATP/ADP altas, mientras que las reacciones para síntesis de ATP son inhibidas por esas mismas relaciones. Uno de los mecanismos para regenerar el ATP es la fosforilación a nivel de sustrato y se realiza transfiriendo el grupo fosfato de compuestos fosforilados intermedios al ADP para formar fosforilaciones ATP. pueden Estas suceder en ausencia de oxígeno, denominándose este mecanismo anaeróbico [1,82] metabolismo . El otro mecanismo existente es el de la fosforilación oxidativa: esta se realiza en el interior organelas distribuidas que en de las están los mitocondrias, profusamente miocitos y que contienen las enzimas necesarias para el proceso. El 98% de la re-síntesis de ATP se hace por fosforilación oxidativa, mientras que sólo el 2% proviene de la glucolisis. La fosforilación oxidativa y las reacciones químicas que llevan a ella es Figura 8-13. ATP producidos en el metabolismo de AG. (Tomado de Cingolani[1]). lo que se conoce como metabolismo aeróbico. La síntesis de ATP se mantiene en estricta proporción con la tasa de utilización de ATP. La energía originada en el catabolismo de distintas sustancias proviene de una serie de reacciones de oxidorreducción: cuando una molécula pierde un electrón, se oxida, si otra molécula gana ese electrón, se reduce. Es muy importante la participación de las coenzimas nicotinamida adenina dinucleótido (NAD+) y flavina adenina dinucleótido (FAD+), que cuando aceptan electrones, reduciéndose, se convierten en NADH y FADH2. Estas coenzimas pueden ser re-oxidadas a nivel mitocondrial por reacciones en cadena que transportan electrones y que en presencia de oxígeno forman agua. Los electrones necesitan de la intermediación de aceptadores de electrones, que dan lugar a la liberación gradual de la energía libre, la que es almacenada en forma de ATP[1,90]. Se denomina Potencial de reducción de un elemento, ión o compuesto a la tendencia de ganar electrones frente a otro elemento, ión o compuesto[80]. Los aceptadores de electrones forman una cadena que está constituida por tres grandes complejos enzimáticos: La NADH-Q-reductasa, la citocromo-reductasa y la citocromoxidasa. Estas 213 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna enzimas poseen grupos que aceptan electrones y que son flavinas, sulfuro-hierro (S-Fe), iones cobre (Cu++) y heme. Cuando hay reacciones de transferencia desde el NADH o FADH2 se produce un flujo de protones hacia fuera de la mitocondria, creándose un gradiente de pH y de potencial eléctrico transmembrana. Cuando los protones regresan a la mitocondria se sintetiza el ATP, con intervención fundamental de la ATPasa mitocondrial (ATP-sintetasa). Como consecuencia de la oxidación de NADH a través de la cadena de electrones, la fosforilación oxidativa forma 3 ATP. La FADH2 ingresa a la cadena a nivel de la coenzima Q, generando 2 ATP[90]. Fig. 8-12 ATP y sustratos en IC Los combustibles del corazón, denominados genéricamente sustratos, pueden ser HdC, AG, aa o cuerpos cetónicos. En condiciones de ayunas el corazón usa esencialmente a los AG para la producción de energía oxidativa, pero influencias nutricionales, metabólicas u hormonales pueden inducir una mayor contribución de los HdC. En ayunas el nivel de AG libres es alto, y su captación es usada para el metabolismo oxidativo, resultando así la mayor fuente de energía[4]. Cuando se oxidan los AG se inhibe la oxidación de glucosa y la glucosa captada es convertida en glucógeno. Cuando el organismo ha sido alimentado con HdC los niveles de glucosa circulante y de insulina son altos, estando suprimida la circulación de AG. En este caso disminuye la captación por el corazón de AG, se libera la glucolisis y aumenta la oxidación de la glucosa. El metabolismo de la glucosa suprime la oxidación de los AG. Luego de comidas con alto contenido graso se produce hipertrigliceridemia posprandial, siendo los triglicéridos convertidos en AG, quienes van a oxidación de AG. En esas circunstancias los triglicéridos se convierten en el mayor combustible miocárdico. En el caso de ejercicio intenso agudo, aumenta la cantidad de lactato sanguíneo, que es el combustible para el miocardio en esa circunstancia. El lactato inhibe la oxidación de glucosa y la captación de los AG , y estos aportan solamente el 15-20% de las necesidades orgánicas durante ejercicio. Cuando hay isquemia el patrón de captación de sustrato cambia: en vez de ser predominante a partir de los AG, pasan los HdC a ser los principales sustratos.. Metabolismo de los AG Los AG de la dieta llegan al corazón como triglicéridos o como AG libres. El corazón toma los AG libres del plasma y luego los oxida (el 80%) o los lleva a almacenes de triglicéridos (el 20%). Como se ha visto más atrás los AG forman por esterificación acil-CoA que es transformada en acilcarnitina la que pasará la membrana mitocondrial, y luego beta-oxidada, produciéndose acetil-CoA, NADH y FADH. En el ciclo de Krebs en cada vuelta de espiral, el acetil-CoA es oxidado, produciendo aproximadamente 10 moléculas de ATP en cada giro del ciclo. El ciclo de Krebs muestra mayor producción cuando hay aumento de trabajo cardiaco, mientras que se muestra deprimido cuando hay hipoxia o isquemia[90]. La transferencia de AG a través del endotelio o de la membrana de las células cardiacas se produce por difusión pasiva que es facilitada por proteínas ligantes de AG (FABP: Fatty 214 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna Acids Binding Proteins), que incluyen proteínas de transporte y translocasas, dentro de las cuales están los PPARs (Peroxisome proliferator-activated receptors)[70]. El Nuclear Receptor Peroxisome Proliferator-Activated Receptor-α (PPARα) media la respuesta de los AG al gen de la carnitina-palmitoil-transferasa. La oxidación de los AG de cadena larga (Acido oleico y palmítico) está reducida en corazones hipertrofiados, por disminución de las FABPs y de la translocasa de AG. También hay reducción de carnitina, asi como perturbación de la cooperación entre la acil-CoA-sintetasa y la carnitina palmiltoiltransferasa. Se observa regulación hacia debajo de un contenido de importancia de proteínas vinculadas con la oxidación de los AG – como las acil-CoA-deshidrogenasas - en aquellos corazones con signos de descompensación y no en los simplemente hipertrofiados. Figura 8-13 La acetil-CoA es oxidada en la mitocondria a través del Acido láctico Glucosa ciclo del ácido cítrico (ciclo del ácido tricarboxílico, ciclo GLUT LPC HK PH GlGl-6-P lactato GS Glucógeno de Krebs). En la reacción ser LDH piruvato DHAP FruFru-1,61,6-P FruFru-6-P PKK1 Aldolasa TPI GluGlu-3-P 3 PG GAPDA PK acetil-CoA para liberar 2 PEP moles de CO2, genera 1 mol enolasa de ATP, 3 moles de NADH y 2 PG PGM rompe cada moléculad de 1 mol de FADH2. El NAD+ y el NADH necesitan del ciclo malato-aspartato para salir de la mitocondria[70]. Este ciclo Figura 8-14. Glucolisis. Ver texto se completa cuando el αcetoglutarato mitocondrial es intercambiado por malato por el transportador de membrana Metabolismo de la glucosa La captación de glucosa está controlada por cotransportadores activos Na+/glucosa (SGLT) ubicados en la membrana celular de células epiteliales de intestino delgado y túbulos renales[80], donde se produce la entrada de glucosa libre. Complentan el transporte transportadores , que pertenecen a la familia de los GLUT, con por lo menos 11 isoformas , de las cuales cuatro tienen preferencia por la D-glucosa. La isoforma predominante en los miocitos, músculo esquelético y adipocitos es el GLUT4, aunque también existiría GLUT11; también hay expresión de GLUT1, pero este sobre todo en el miocardio fetal. En el cerebro predomina la GLUT3 y GLUT6. El GLUT 4 es sensible a la insulina: cuando la glucosa penetra en el miocito, es utilizada para glucolisis, síntesis de glucógeno, o el shunt de pentosa. Este último provee cadenas de carbonos para la formación de nucleótidos de adenina, como AMP y GTP y regenera el cofactor NADP+. En la vía glucolítica la glucosa es convertida en unidades de 3 carbonos, dando lugar no solamente a ATP 215 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna sino otros productos que pueden ser usados para ulterior producción de ATP en la mitocondria[80. La glucosa es el sustrato mas digno de confianza para la producción de energía en el corazón. La importancia del metabolismo de la glucosa via glucolisis se aprecia bien en el músculo hipertrofiado e isquémico. La glucosa para el corazón proviene de la circulación sanguínea o de almacenes intracelulares de glucógeno. El transporte de glucosa hacia el interior del miocito es regulado por transportadores específicosintracelular La es glucosa rápidamente fosforilada y se convierte en un sustrato para la vía glucolítica, y para la glucógeno, Después síntesis y de de entrar de ribosa. en el camino glucolítico la glucosa finalmente es desdoblada hasta piruvato el cual es a su vez un sustrato para otros caminos metabólicos más. La Figura 8-15. La formación de piruvato abre la vía para otros mecanismos metabólicos. (Esquema tomado de Depre[50]) captación de glucosa, definida como transporte y fosforilación de glucosa, es medida como el producto de la extracción de glucosa por la concentración arterial de glucosa multiplicada por el flujo. La medición de la captación de glucosa neta y la liberación de lactato por la diferencia arteriovenosa ha sido extensamente usada en el humano para evaluar el metabolismo de la glucosa pero las mediciones in vivo no son tan precisas como en corazones aislados. La glucosa penetra en la célula transportada por GLUT 4, y en presencia de hexokinasa (HK) forma glucosa-6-fosfato (Gl-6-P] la cual puede ir a los almacenes de glucógeno; el glucógeno puede transformarse nuevamente en Gl-6-P por medio de la Glucógeno fosforilasa. El ciclo de glucolisis sigue así: Gl-6-P→Fructosa-6-fosfato (Fru-6-P)→Fru-1,6-bifosfato y ésta en fosfato de dihidroacetona y Gliceraldehido-3-fosfato→ 3-fosfoglicerato (3 PG)→ 2 PG → fosfoenolpiruvato (PEP)→ Piruvato ←→ (en presencia de piruvato-deshidrogenasa): si es reducido va a Lactato (en anaerobismo) y si es oxidado va a Acetil-CoA (corazón bien oxigenado)[8,90] . Ver figura 8-14 La mayor parte de la glucosa sigue el camino glucolítico descrito, aunque la glucosa-6-fosfato (GL6-P) es también sustrato para la síntesis de glucógeno. El glucógeno ocupa el 2% del volumen celular en el adulto pero el 30% en el corazón fetal y el del recién nacido y se incrementa con el ayuno. El depósito de glucógeno es aumentado por la insulina. También hay síntesis de glucógeno cuando el principal combustible es el lactato. Es rápidamente desdoblado cuando la glucógeno fosforilasa es estimulada por la adrenalina o el glucagon. La glucógeno fosforilasa es la principal enzima reguladora de la glucógenolisis, siendo activada por la fosforilación (por la PKA o por la fosforilasa kinasa activada por Ca2+). La ruptura del glucógeno es también rápidamente estimulada en los aumentos súbitos de trabajo cardiaco. Los componentes glicosilados provenientes de la ruptura de glucógeno 216 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna son preferencialmente oxidados en vez de convertirse en lactato. En el caso de concentraciones fisiológicas de AG, la administración de adrenalina provoca incrementos extras de necesidades energéticas que son inicialmente atendidas por la glucógenolisis y luego por un aumento sostenido de la oxidación de glucosa. La diferencia entre la glucolisis aeróbica y anaeróbica consiste en que en caso de anaerobiosis el piruvato es convertido en lactato en presencia de la deshidrogenasa láctica, mientras que en aerobiosis entra en el ciclo del ácido tricarboxílico. En el primer caso hay restitución del cofactor NAD+ necesario para mantener la reacción de la gliceraldehido-3-fosfato deshidrogenasa, que permite continuar con la glucolisis aun en ausencia de oxígeno. En el segundo caso el piruvato entra en el ciclo del ácido tricarboxílico como acetil-coenzima A (CoA) y es oxidado (Fig. 8-10). Algún lactato es producido, y la LDH permite que sea rápidamente oxidado siguiéndole reconversión a piruvato. Entoces glucolisis no es solamente la ruptura aneróbica de glucosa sino que es la condición normal en el corazón. Bajo condiciones aeróbicas los productos de la glucolisis, o sea piruvato y NADH son utlizados para apoyar y sostener la producción oxidativa de ATP en la mitocondria]. Figura 8-15 La glucolisis se desarrolla en el citosol, mientras que el metabolismo oxidativo tiene lugar en la mitocondria. La reducción de los sustratos Energía: > demanda, < aporte de cofactores FAD+ y NAD+. Los AG rellenado Inactivación ACCβ ACCβ ↑ GLUT ↑ CAPTACION GLUCOSA compuestos carbono es llevada a cabo por los ↓ P alta energía ↑ AMP/ATP y/o ↓ PCr/Cr AMPK de ↓ Malonil.Malonil.-CoA ↓ Inhibición CPT 1 ↑ oxidación AG Figura 8-16. Adenosine Monophosphate Activated Protein Kinase (AMPK) inhiben más la glucolisis que la captación de glucosa Es claro entonces que para obtener el aporte de energía necesario el corazón recurre al metabolismo de los AG y de la glucosa. En el caso de isquemia es predominante la oxidación de AG, desacoplándose de la glucolisis y oxidación de la glucosa. El alto nivel de oxidación de AG va a generar aumento de producción de protones perjudiciales, o sea que contribuye al daño isquémico al inhibir la oxidación de glucosa. La oxidación de los AG está controlada por un grupo de enzimas de las que las más importantes son la AMP-activated protein kinase (AMPK), la acetil-CoA carboxilasa (ACC) y la malonil-CoAdescarboxilasa (MCD). La AMPK fosforila e inhibe a la ACC la que reduce la producción de MCD. Además se supone que la AMPK fosforila y activa a la MCD, con disminución de los niveles de malonil-CoA. Cuando hay isquemia se activa rápidamente la AMPK y ésta inhibe a la ACC, provocando descenso de malonil-CoA y aumentando la tasa de oxidación de AG, y como consecuencia disminución de las tasas de glucolisis. El AMPK disminuye los niveles de malonil-CoA, y también incrementa las tasas de glucolisis, con desacople de ésta de la oxidación de la glucosa y 217 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna aumento de producción de protones y lactato. Esto disminuye la eficiencia cardiaca y contribuye a la severidad del daño isquémico[80,89,90]. Figura 8-16 Tian y col.[89] han observado en ratas con HVI inducida por sobrecarga cardiaca de presión, una Cuadro 8-1. Factores metabólicos probables en la IC, según Scheuer[9] 1. Perfusión miocárdica limitada, respuesta a > demanda Disminución de la capacidad vasodilatadora Crecimiento capilar inadecuado y disminución de clave de la AMPK. O sea que hay la posibilidad que la utilización de glucosa en la HV sea regulada por el metabolismo energético miocárdico, Sector capilar sobredistendido 2. Insuficiente generación y transferencia de energía siendo AMPK un intermediario clave Alteraciones mitocondriales de Disminución de almacenes de creatina y actuales sugieren que la AMPK regula fosfocreatina la oxidación de los AG y la captación Alteración de la creatin-fosfo-kinasa de glucosa en el corazón y músculo Deficiencias de ATP Disminución de producción de ATP por glucolisis Factores de control de contracción y relajación Factores que afectan a la concentración intracelular señalamiento. esquelético Las en alteraciones en evidencias respuesta el aporte a y la demanda. En la HV y en la IC se ha de calcio. Alteraciones de receptores de membrana, canales observado aumento de la captación y iónicos y bombas, utilización de glucosa. La captación proteínas G, nucleótidos cíclicos. aumentada Función SERCA2, fosfolambana 2. glucosa fosfocreatina, que es un regulador Transporte de energía, su liberación y almacenamiento 1. estrecha relación entre captación de de glucosa es independiente de la insulina y está ++ Factores que afectan la respuesta al Ca Isoenzimas de miosina Actividad ATPasa miofibrilar Troponina y tropomiosina Fosforilación TnI o miosina cadena liviana. asociada a transportador un GLUT aumento 1 y a del una disminución de la expresión del GLUT 4 (sensible a la insulina). No se conoce el mecanismo involucrado en el incremento de la captación de glucosa.. Hay en pacientes con IC experiencias clínicas con medicamentos que disminuyen la oxidación de los AG y promueven la utilización de glucosa, mejoran la función cardiaca, y aumentan la capacidad para ejercicio en pacientes con enfermedad isquémica crónica[91-94]. De ahí que se piensa que el aumento de utilización de la glucosa representa un mecanismo adaptativo que hace que los corazones hipertrofiados soporten mejor la sobrecarga hemodinámica. Efectivamente se comprueba protección contra la progresión de la IC y mejoría de la sobrevida en ratones con sobrecarga de presión crónica.. Las alteraciones del metabolismo de la glucosa tienen un impacto significativo sobre la función contráctil, especialmente durante isquemia y reperfusión[94]. 218 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna Liao y col.[95] demostraron, en corazones hipertrofiados por sobrecarga crónica de presión, que aumentando la utilización de glucosa se protege de la disfunción contráctil y de la dilatación de cámara. . Anormalidades del metabolismo energético Han habido opiniones discordantes sobre si la concentración de ATP se encuentra disminuida en la IC, pero hay consenso sobre la presencia de disminución de la capacidad cardiaca de trasformar la energía química en mecánica. Se supone que los miocitos del corazón insuficiente son incapaces de sintetizar adecuada cantidad de adenina o e prevenir la degradación del ATP (ATP→ADP→AMP→adenosina→inosina→hipoxantina) y la pérdida de purinas[81]. La disminución de la actividad de la ATPasa de actomiosina corre paralela a la disminución de la velocidad de acortamiento, mecanismo que puede ser protector. Con respecto a la fibrosis, hemos visto en el Capítulo sobre Hipertrofia ventricular y Remodelado su muy importante intervención en la fisiopatología del proceso, contituyendo una de las modificaciones que gobiernan el remodelado y la disfunción diastólica. En la IC hay además anormalidades del metabolismo energético, observándose una anormal distribución de compuestos de fosfato de alta energía sugiriendo un discordancia entre demanda y aporte de oxígeno (isquemia subendocárdica relativa). Scheuer [96] ha estudiado una serie de factores metabólicos que probablemente intervienen en la fisiopatología de la IC, o que pueden contribuir a la progresión de la enfermedad, proponiendo el cuadro que acompañamos. Señala que hay muchas preguntas que aún no han sido contestadas acerca de transporte, liberacíón y almacenamiento de energía en la IC. En modelos experimentales de hipertrofia cardíaca se han señalado alteraciones de las mitocondrias cardíacas aunque su función aparentemente permanece normal. Scheuer propone probables alteraciones metabólicas. Ver Cuadro 8-1. Según Stanley y Chandler[87] el corazón con insuficiencia crónica es metabólicamente anormal, tanto en pacientes como en animales de experimentación. Consideran que no es posible sacar conclusiones definitivas acerca de las preferencias por uno u otro sustrato en los varios estadios de la enfermedad. Hay alguna indicación de que los pacientes de clase III de la NYHA, compensados, tienen alterada la oxidación de los hidratos de carbono. En estudios de IC experimental en perros provocada por marcapaseo, Shen y col[97] señalan que hay disminución del contenido miocárdico de ATP, que no es fácilmente detectable salvo que la disfunción sea severa. La disminución es del 20% aproximadamente, cantidad similar a la observada en humanos. Destacaron además que la disminución del ATP se acompaña de disminución del “pool” total de adenina. Nascimben y col.[84] encontraron en sus pacientes que los niveles de creatina estuvieron reducidos en un 51%, , mientras que Starling y col.[98] encontraron una reducción del ATP del 39%. Beer y col.[99] midieron las concentraciones de fosfocreatina y de ATP en corazones normales, hipertróficos y en insuficiencia. Los pacientes con hipertrofia padecían hipertensión arterial o estenosis aórtica, mientras los con IC padecían miocardiopatía dilatada. En los casos con miocardiopatía dilatada con IC, las 219 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna concentraciones de tanto el ATP como la fosfocreatina estuvieron significativamente reducidas. O'Donnell y col.[100] consideran que una fuerte disminución de fosfocreatina y de la creatina total indican la transición de hipertrofia compensadora a descompensación e IC en la miocardiopatía hipertrófica en la rata. El ADP aumentado contribuye a la disfunción diastólica en la HVI posiblemente por un enlentecimieto del ciclaje de los puentes de actina miosina. La disminuida capacidad de la reacción de la creatina quinasa para re-fosforilar el ADP es un posible mecanismo contribuyente a la falla de mantener un bajo ADP en la HVI[101]. La reacción de la creatina quinasa juega un importante papel en el mantenimiento de la alta relación de ATP:ADP por la rápida transferencia de un grupo fosforilo entre fosfocreatina y ATP. Los corazones hipertróficos tienen relajación prolongada y mayor disfunción diastólica[101,102] que corazones normales con deprivación energética y se ha sugerido que la relajación alterada se debe a sobrecarga de calcio. Durante largo tiempo se ha discutido si existen anormalidades en el metabolismo energético miocárdico que contribuyan a la disfunción cardíaca. Con respecto al sistema creatina-quinasa el sistema creatina/fosfocreatina está directamente ligado a la fosforilación oxidativa a través de la creatina quinasa mitocondrial. La reserva de energía está marcadamente reducida en la IC, aunque en condiciones estables no contribuye a la misma; pero en condiciones de estrés el mecanismo se pone de manifiesto por una reducción de la reserva contráctil, sin conocerse cual es la razón de ello[103]. La reducida reserva energética en la IC puede ser que contribuya a la progresión de la enfermedad, pero también puede ser un mecanismo que proteja al miocardio de la sobrecarga. Ingwall[81] ha demostrado que la disminución de la relación fuerza-velocidad de acortamiento (Vmax) y la disminución de contenido de fosfocreatina, separadamente o en combinación llevan a una disminución de la actividad mitocondrial de la creatina-quinasa, por lo cual piensa que la disminución de la reserva energética contribuye a la disminución de la reserva contráctil del corazón insuficiente. La capacidad de resíntesis del ATP a través del sistema creatina quinasa está comprometido en el miocardio insuficiente. La fosfocreatina está disminuida en la IC pero el ATP no está alterado. Los almacenes de fosfatos de alta energía no parecen estar afectados en condiciones basales, pero puede ser que existan limitaciones en la generación de energía necesarias para el mantenimiento de la función y la estructura en el caso de hipertrofia y disfunción. Hay disminución entonces de la reserva energética que limita la reserva contráctil del corazón. Bibliografía 1) 2) 3) 4) 5) 6) 7) Cingolani HE : Mecánica Cardíaca. Fenómenos sistólicos y diastólicos. En Fisiología Humana de Bernardo A. Houssay, Directores Drs. Horacio E. Cingolani y Alberto B. Houssay. 7ª. Edición. Editorial El Ateneo, Buenos Aires, 2000.. Carabello B.: Abnormalities in cardiac contraction: Systolic dysfunction. In Congestive Heart Failure. Edited by Jeffrey D Hosenpud % Barry . H Greenberg. Lippincott Williams & Wilkins. Philadelphia, USA, 2000 Kass DA : Myocardial Mechanics. In Heart Failure, Ed. by PA. Poole-Wilson, WS Colucci, BM Massie, K Chatterjee and AJS Coats. Churchill Livingstone Inc., New York, USA, 1997 Opie LH, The Heart, Physiology, from cell to circulation. Lippincott-Raven, Pjiladelphia, USA, 1998 Katz AM. Heart Failure, Pathophysiology, Molecular Biology, and Clinical management. Lippincott Williams & Wilkins, Philadelphia, USA, 2000. Parmley WW, Wikman-Coffelt J. : Physiology of muscular contraction. In cardiology, Ed. by Parmley WW and Chatterjee K- Lipincott, Williams & Wilkins, USA, 1998 von Lewinski D, Kockskämper J, Zhu D, Post H, Elgner A, Pieske B: Reduced Stretch-Induced Force Response in + Failing Human Myocardium Caused by Impaired Na -Contraction Coupling. Circulation:Heart Fail 2009;2:47-55 220 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna 8) 9) 10) 11) 12) 13) 14) 15) 16) 17) 18) 19) 20) 21) 22) 23) 24) 25) 26) 27) 28) 29) 30) 31) 32) 33) 34) 35) 36) 37) 38) 39) 40) 41) 42) Houser SR, Margulies KB : Is depressed myocyte contractility centrally involved in heart failure?. Cir Res. 2003;92:35058 LeWinter MM, vanBuren P.: Sarcomeric proteins in hypertrophied and failing myocardium: An overview. Heart Fail Rev 2005;10:173-74 Akhter SA, Eckhart AD, Rockman HA, Shotwell K, Lefkowitz RJ, Koch WJ : In vivo inhibition of elevated myocardial betaadrenergic receptor kinase activity in hybrid transgenic mice restores normal beta-adrenergi signaling and function. Circulation 1999;100:648-53 Liggett SB, Tepe NM, Lorenz JN, Canning AM, Jantz TD, Mitarai S, Yatani A, Dorn GW 2nd. Early and delayed consequences of beta(2)-adrenergic receptor overexpression in mouse hearts: critical role for expression level. Circulation. 2000;101:1707-14. Engelhardt S, Hein L, Wiesmann F, Lohse MJ. Progressive hypertrophy and heart failure in beta1-adrenergic receptor transgenic mice. Proc Natl Acad Sci U S A. 1999;96:7059-64. Dorn GW, Molkentin JD : Manipulating cardiac contractility in heart failure. Data from mice and men. Circulation 2004;109:150-58 Rockman HA, Chien KR, Choi DJ, Iaccarino G, Hunter JJ, Ross J Jr, Lefkowitz RJ, Koch WJ. Expression of a betaadrenergic receptor kinase 1 inhibitor prevents the development of myocardial failure in gene-targeted mice. Proc Natl ACad Sci U S A. 1998;95:7000-5 Harding VB, Jones LR, Lefkowitz RJ, Koch WJ, Rockman HA. cardiac beta ARK1 inhibition prolongs survival and augments beta blocker therapy in a mouse model of severe heart failure. Proc Natl ACad Sci U S A. 2001;98:5809-14. MacDonnell SM, García-Rivas G, Scherman JA, Kubo H, Chen X, Valdivia H, Houser SR.: Adrenergic regulaton of cardiac contractility does not involve phosphorilation of the cardiac ryanodine receptor at serine 2008. Circ Res 2008;102:e65-e72 Opie LH, Bers DM.: Excitation-contraction coupling and calcium. In Heart Physiology- From Heart to circulation. Lippincott Williams&Wilkins Pjiladelphia, USA, 2004, chapter 6. Inoue M, Bridge JHB. Variability in couplon size in rabbit ventricular myocytes. Biophysical Journa, 2005;89:3102-3110 Goldhaber JI, Bridge JHB. Loss of intracellular and intercellular synchrony of calcium release in systolic heart failure. Circ Heart Fail 2009;2:157-59 Chelu MG, Danila CI, Gilman CP, Hamilton SL: Regulation of ryanodine receptors by FK506 binding proteins. Trends Cardiovasc med 2004;14:227-34 Hasenfuss G, Seidler T. Treatment of heart failure through stabilization of the cardiac ryanodine receptor. Circulation 2003;107:378-80 Marks AR: ClinicCal implications of cardiac ryanodine receptor/calcium release channel mutations linked to sudden cardiac death. Circulation 2002;106:8-10 Marks AR, Marx SO, Reiken S. Regulation of ryanodine receptors via macromolecular complexes: a novel role for leucine/isoleucine zippers. Trends Cardiovasc Med 2002;12:166-70 Morgan JP.: Cellular physiology of myocite contraction. In Heart Failure. Ed. by P.A. Poole-Wilson, WS Colucci, BM Massie, K Chatterjee and AJS Coats. Churchill Livingstone, USA, 1997, p1. Priori S, Napolitano C.: Cardiac and skeletal muscle disorders caused by mutations in the intracellular Ca2+ release channels. J Clin Invest 2005;115:2033-38 Yano M, Okuda S, Oda T, et al.: Correction of defective interdomain interaction within ryanodine receptor by antioxidant is a new therapeutic strategy against heart failure. Circulation 2005;112:3633-43 Noguchi T, Hünlich M, Camp PC, et al.: Thin filament-based modulation of contractile performance in human heart failure. Circulation 2004;110:982-87 Mattiazzi A, Vittone L, Mundiña-Weilenmann C.: Calcium calmoduilin-dependent protein kinase: A component in the contractile recovery from acidosis. Cardiovasc Res 2007;73:648-56 Anthony DF, Beattie J, Paul A, Currie S.: Interaction of calcium/calmodulin-dependent protein kinase IIδC with sorcin indirectly modulates ryanodine receptor function in cardiac myocytes. J Molec Cell Cardiol 2007; 43:492–503 DeSantiago J, Maier LS, Bers DM. Frequency-dependent acceleration of relaxation in the heart depends on CaMKII, but not phospholamban. J Mol Cell Cardiol 2002;34:975-84 Bers DM : Calcium fluxes involved in control of cardiac myocyte contraction. Circ Res 2000;87:275-81 2+ Periasamy M, Bhupathy P, Babu GJ:.. Regulation of sarcoplasmic reticulum Ca ATPase pump expression and its relevance to cardiac muscle physiology and pathology. Cardiovasc Res. 2008 Feb 1;77(2):265-73. Epub 2007 Oct 30 2+ Frank KF, Bölck B, Erdmann E, Schwinger RHG: Sarcoplasmic reticulum Ca -ATPase modulates cardiac contraction and relaxation. Cardiovasc Res 2003;57:20-7 Koss KL, Grupp IL. Kranias EG : The relative phospholamban and SERCA2 ratio: a critiCal determinant of myocardial contractility. Basic Res Cardiol 1997;92(Suppl 1):17-24 Mattiazzi A, Mundiña-Weilenmann C, Guoxiang C, Vittone L, Kranias EG.: Role of phospholamban phosphorylation on Thr17 in cardiac physiological and pathological conditions. Cardiovasc Res 2005;68:366-375 2+ Netticadan T, Temsah RM, Kawabata K, Dhalla NS. Sarcoplasmic reticulum Ca /Calmodulin-dependent protein kinase is altered in heart failure. Circ Res 2000;86:596-605 2+ 2+ Netticadan T, Temsah RM, Kawabata K, Dhalla NS. Ca -overload inhibits the cardiac SR Ca -calmodulin protein kinase activity. Biochem Biophys Res Commun 2002;293:727-32 Pieske B, Kretschman B, Meyer M, Holubarsch C, Weirich J, Posival H, Minami K, Just H, Hasenfuss G.: Alterations in intracelular Calcium handling associated with the inverse force-frequency relation in human dilated Cardiomyopathy. Circulation 1995;92:1169-78 Hasenfuss G, Reinecke H, Studer R, Meyer M, Pieske B, Holtz J, Holubarsch C, Posival H, Just H, Drexler H : Relation between myocardial function and expression of sarcoplasmic reticulum Ca(2+)-ATPase in failing and nonfailing human myocardium. Circ Res 1994;75:434-42 Marks AR.: Expression and regulation of ryanodine receptor/Calcium release channels. Trends Cardiovasc Med 1996;6:130-5 Remppis A, Most P, Loffler E, Ehlermann P, Bernotat J, Pleger S, Borries M, Reppel M, Fischer J, Koch WJ, Smith G, Katus HA. The small EF-hand Ca2+ binding protein S100A1 increases contractility and Ca2+ cycling in rat cardiac myocytes. Basic Res Cardiol 2002;97 Suppl 1:I56-62 Most P, Seifert H, Gao E, Funakoshi H, et al.: cardiac S100A1 protein levels determine contractile performance and 221 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna propensity toward heart failure after myocardial infarction. Circulation 2006;114:1258-68 43) Plegar ST, Most P, Boucher M, et al.: Stable myocardial-specific AAV6-S100A1 gene therapy results in chronic functional heart failure rescue. Circulation 2007;115:2506-15 44) Mittmann C, Eschenhagen T, Scholz H. Cellular and molecular aspects of contractile dysfunction in heart failure. Cardiovasc Res 1998;39:267-75 2+ 45) Pieske B, Maier LS, Schmidt-Schweda S. Sarcoplasmic reticulum Ca load in human heart failure. Basic Res Cardiol 2002;97 Suppl I:I63-71 46) Harris DM, Mills GD, Chen X, Kubo H, Berretta RM, Votaw VS, Santana LF, Houser SR. Alterations in early action 2+ potential repolarization Causes loCalized failure of sarcoplasmic reticulum Ca release. Circ Res. 2005 Mar 18;96(5):543-50 47) Studer R, Reinecke H, Bilger J, Eschenhagen T, Bohm M, Hasenfuss G, Just H, Holtz J, Drexler H : Gene expression of the cardiac Na(+)-Ca2+ exchanger in end-stage human heart failure. Circ 1994;75:443-53 48) Weber CR, Piacentino V 3rd, Margulies KB, Bers DM, Houser SR. Calcium Influx via I(NCX) Is Favored in Failing Human Ventricular Myocytes. Ann N Y ACad Sci 2002;976:478-479 49) Blaustein MP, Lederer WJ: Sodium/calcium exchange: Its physiological implications. Physiolog Rew 1999;79:764-854 50) Eisner DA, Trafford AW. Heart failure and the ryanodine receptor: does Occam's razor rule? Circ Res 2002;91:979-81 51) Jiang MT, Lokuta AJ, Farrell EF, Wolff MR, Haworth RA, Valdivia HH. Abnormal Ca2+ release, but normal ryanodine receptors, in canine and human heart failure. Circ Res 2002;91:1015-22 52) D'Agnolo A, Luciani GB, Mazzucco A, Gallucci V, Salviati G : Contractile properties and Ca2+ release activity of the sarcoplasmic reticulum in dilated cardiomyopathy. Circulation 1992;85:518-25 53) Chen X, Piacentino V 3rd, Furukawa S, Goldman B, Margulies KB, Houser SR. L-type Ca2+ channel density and regulation are altered in failing human ventricular myocytes and recover after support with mechaniCal assist devices. Circ Res 2002;91:517-24 54) Schröder F, Handrock R, Beuckelmann DJ, Hirt S, Hullin R, Priebe L, Schwinger RHG, Weil J, Herzig S. : Increased availability and open probability of single L-type calcium channels from failing compared with nonfailing human ventricle. Circulation 1998;98:969-76 55) Bhargava V, Shabetai R, Mathiasen RA, Dalton N, Hunter JJ, Ross J Jr : Loss of adrenergic control of the forcefrequency relation in heart failure secondary to idiopathic or ischemic Cardiomyopathy. Am J Cardiol 1998;81:1130-37 56) Petretta M, ViCario ML, Spinelli L, Ferro A, Cuocolo A, Condorelli M, Bonaduce D. Combined effect of the forcefrequency and length-tension mechanisms on left ventricular function in patients with dilated cardiomyopathy. Eur J Heart Fail 2002;4:727-35 57) Nemoto S, DeFreitas G, Mann DL, Carabello BA. Effects of changes in left ventricular contractility on indexes of contractility in mice. Am J Physiol Heart Circ Physiol 2002;283:H2504-10 58) Brixius K, Hoischen S, Reuter H, Lasek K, Schwinger RH. Force/shortening-frequency relationship in multicellular muscle strips and single cardiomyocytes of human failing and nonfailing hearts. J Card Fail 2001;7:335-41 59) Maier LS, Bers DM, Pieske B. Differences in Ca(2+)-handling and sarcoplasmic reticulum Ca(2+)-content in isolated rat and rabbit myocardium. J Mol Cell Cardiol 2000;32:2249-58 60) Schmidt AG, Kadambi VJ, Ball N, Sato Y, Walsh RA, Kranias EG, Hoit BD. Cardiac-specific overexpression of calsequestrin results in left ventricular hypertrophy, depressed force-frequency relation and pulsus alternans in vivo. J Mol Cell Cardiol 2000;32:1735-44 61) Munch G, Bolck B, Brixius K, Reuter H, Mehlhorn U, Bloch W, Schwinger RH. SERCA2a activity correlates with the force-frequency relationship in human myocardium. Am J Physiol Heart Circ Physiol 2000 Jun;278(6):H1924-32 62) Bluhm WF, Kranias EG, Dillmann WH, Meyer M. Phospholamban: a major determinant of the cardiac force-frequency relationship. Am J Physiol Heart Circ Physiol 2000 Jan;278(1):H249-55 63) Kaprielian R, del Monte F, Hajjar RJ. Targeting Ca2+ cycling proteins and the action potential in heart failure by gene transfer. Basic Res Cardiol 2002;97 Suppl 1:I136-45 64) Pieske B, Maier LS, Piacentino V 3rd, Weisser J, Hasenfuss G, Houser S. Rate dependence of [Na+]i and contractility in nonfailing and failing human myocardium. Circulation 2002 Jul 23;106(4):447-53 65) Holubarsch C, Ruf T, Goldstein DJ, Ashton RC, Nickl W, Pieske B, Pioch K, Lüdeman J, Wiesner S, Hasenfuss G, Posival H, Just H, Burkhoff D.: Existence of the Frank-Starling mechanism in the failing human heart. Circulation 1996;94:683-89 66) Schwinger RHG, Böhm M, Koch A, Schmidt U, Morano J, Eissner H-J, Überfuhr R, Reichart B, Erdmann E.: The failing human heart is unable to use the Frank-Starling mechanism. Circ Res 1994;74:959-69 67) van der Velden J, Boontje NM, Papp Z, Klein LJ, Visser FC, de Jong JW, Owen VJ, Burton PB, Stienen GJ. Calcium sensitivity of force in human ventricular cardiomyocytes from donor and failing hearts. Basic Res Cardiol 2002;97 Suppl 1:I118-26 68) Vahl CF, Timek T, Bonz A, Kochsiek N, Fuchs H, Schaffer L, Rosenberg M, Dillmann R, Hagl S : Myocardial length-force relationship in end stage dilated cardiomyopathy and normal human myocardium: analysis of intact and skinned left ventricular trabeculae obtained during 11 heart transplantations. Basic Res Cardiol 1997;92:261-70 69) Mattiazzi AR. Músculo esquelético, cardiaco y liso. En Fisiología Humana de Houssay. Editado por Horacio R. Cingolani y Alberto Houssay. 7ma. Edición. Editorial El Ateneo. Buenos Aires. 2000, Cap. 4. 70) Williams L, Frenneaux M: Diastolic ventricular interaction: from physiology to clinical practice. Nature Clin Practice Cardiov, 2006;3:368-75 71) Cheriyan J, Wilkinson IB,: Role of increased aortic stiffness in the pathogenesis of heart failure. Curr Heart Fail Rep 2007;4:121-26 72) Dell'Italia LJ, Freeman GL, Gaasch WH : Cardiac function and functional capacity: implications for the failing heart. Curr Problems Cardiol. 1993;18:705-60 73) Katz AM.: Physiology of the heart, 4th. Edition, 2006 Lippincott Williams & Wilkins, Philadelphia, USA 74) Carabello BA. The ten most commonly asked questions about measuring left ventricular function. Cardiol Rev 2003;11:58-59 75) Chatterjee K, Sciammarella MG : Anormalidades en la contractilidad miocárdica: disfunción sistólica. En IC, editado por R.Oliveri. Editorial Médica Panamericana, Buenos Aires, 1999. 76) St.John Sutton MG, Plappert t, Rahmouni H. Assessment of left ventricular systolic function by echocardiography. Heart Fail Clin 2009;5:177-90 222 Insuficiencia Cardiaca Crónica. Dr. Fernando de la Serna 77) Borlaug BA, Kass DA. Invasive hemodynamic assessment in heart failure. Heart Fail Clin 2009;5:217-28 78) Jameel MN, Zhang J. Myocardial energetics in left ventricular hypertrophy. Curr Cardiol Rev 2009;5:243-50 79) Maack C, O'Rourke B. Excitation-contraction coupling and mitochondrial energetics. Basic Res Cardiol 2007;102:369392 80) Blanco A. Química biológica. Ed El Ateneo, 2005, Buenos Aires, Argentina 81) Ingwall JS : ATP synthesis in the normal and failing heart. In Heart Failure, Ed. by PA. Poole-Wilson, WS Colucci, BM Massie, K Chatterjee and AJS Coats. Churchill Livingstone Inc., New York, USA, 1997 82) Taegtmeyer H.: Energy metabolism of the heart: From basic concepts to cliniCal appliCations. Curr Prob in Cardiology. 1994;19:57-116 83) Braunwald E, Bristow MR : Congestive heart failure; fifty years of progress, Circulation 2000;102:IV-14-IV-23. 84) Nascimben L, Ingwall JS, Pauletto P, Friedrich J, Gwathmey JK, Saks V, Pessina AC, Allen PD: Creatine kinase system in mailing and nonfailing human myocardium. Circulation 1996;94:1894-1901 85) .Smith CS, Bottomley PA, Schulman SP, Gerstenblith G, Weiss RG.: Altered creatin kinase adenosine triphosphate kinetics in failing hypertrophied human myocardium. Circulation 2006:114:1151-58 86) Saavedra WF, Paolocci N, St John ME, Skaf MW et al: Imbalance between xanthine oxidase and nitric oxide synthase signaling pathways underlies mechanoenergetic uncoupling in the failing heart. Circ Res 2002;90:297-304 87) Stanley WC, Chandler MP. Energy metabolism in the normal and failing heart: potential for therapeutic interventions. Heart Fail Rev 2002;7:115-30 88) Depre C, Vanoverschelde JL, Taegtmeyer H. Glucose for the heart. Circulation 1999 Feb 2;99(4):578-88 89) Tian R, Musi N, D’Agostino J, Hirshman MF, Googyear LJ : Increased adenosine monofosfato-activated protein kinase activity in rat hearts with pressure overload hypertrophy. Circulation 2001;104:1664 90) Chiappe de Cingolani, G: Generalidades sobre metabolismo. En Fisiología Humana de Bernardo A. Houssay, Directores Drs. Horacio E. Cingolani y Alberto B. Houssay. 7ª. Edición. Editorial El Ateneo, Buenos Aires, 2000.. 91) Rupp H, Zarain-Herzberg A, Maisch B. The use of partial fatty acid oxidation inhibitors for metabolic therapy of angina pectoris and heart failure. Herz 2002;27:621-36 92) Opie LH, Sack MN. Metabolic plasticity and the promotion of cardiac protection in ischemia and ischemic preconditioning. J Mol Cell Cardiol 2002;34:1077-89 93) Wolff AA, Rotmensch HH, Stanley WC, Ferrari R. Metabolic approaches to the treatment of ischemic heart disease: the clinicians' perspective. Heart Fail Rev 2002;7:187-203 94) Sambandam N, Lopaschuk GD, Brownsey RW, Allard MF. Energy metabolism in the hypertrophied heart. Heart Fail Rev 2002;7:161-73 95) Liao R, Jain M, Cui L, D'Agostino J, Aiello F, Luptak I, Ngoy S, Mortensen RM, Tian R. cardiac-specific overexpression of GLUT1 prevents the development of heart failure attributable to pressure overload in mice. Circulation 2002;106:2125-31 96) Scheuer J.: Metabolic factors in myocardial failure. Circulation 1993;87(supl VII):VII54-57 97) Shen W. , Asai K. and Uechi M. et al. Progressive loss of myocardial ATP due to a loss of total purines during the development of heart failure in dogs: a compensatory role for the parallel loss of creatine. Circulation 1999;100:2113-18. 98) Starling R.C. , Hammer D.F. and Altschuld R.A. Human myocardial ATP content and in vivo contractile function. Mol Cell Biochem 1998;180:171-177. 99) Beer M, Seyfarth T, Sandstede J, Landschutz W, Lipke C, Kostler H, von Kienlin M, Harre K, Hahn D, Neubauer S. Absolute concentrations of high-energy phosphate metabolites in normal, hypertrophied, and failing human myocardium measured noninvasively with (31)P-SLOOP magnetic resonance spectroscopy. J Am Coll Cardiol 2002;40:1267-74 100) O'Donnell MJ, Narayan P, Bailey MQ, Abduljalil AM, Altschuld RA, McCune SA, Robitaille PM : 31P-NMR analysis of congestive heart failure in the SHHF/Mcc-facp rat heart. J Mol Cell Cardiol 1998;30:235-41 101) Tian R, Nascimben L, Ingwall JS, Lorell BH : Failure to maintain a low ADP concentration impairs diastolic function in hypertrophied rat hearts. Circulation 1997;96:1313-19. 102) Eberli FR, Apstein CS, Ngoy S, Lorell BH : Exacerbation of left ventricular ischemic diastolic dysfunction by pressure overload hypertrophy: modification by specific inhibition on cardiac angiotensin converting enzyme. Circ res 1992;70:931-43 103) Vogt AM,; Kubler W : Heart failure: is there an energy deficit contributing to contractile dysfunction? Basic Res Cardiol 1998;93:1-10 ----------------------------------------------------------------------------------------------------------------------------------------------------------------------- 223




