12 Próstata, Vesículas Seminales, Testículos, Epidídimo
Anuncio
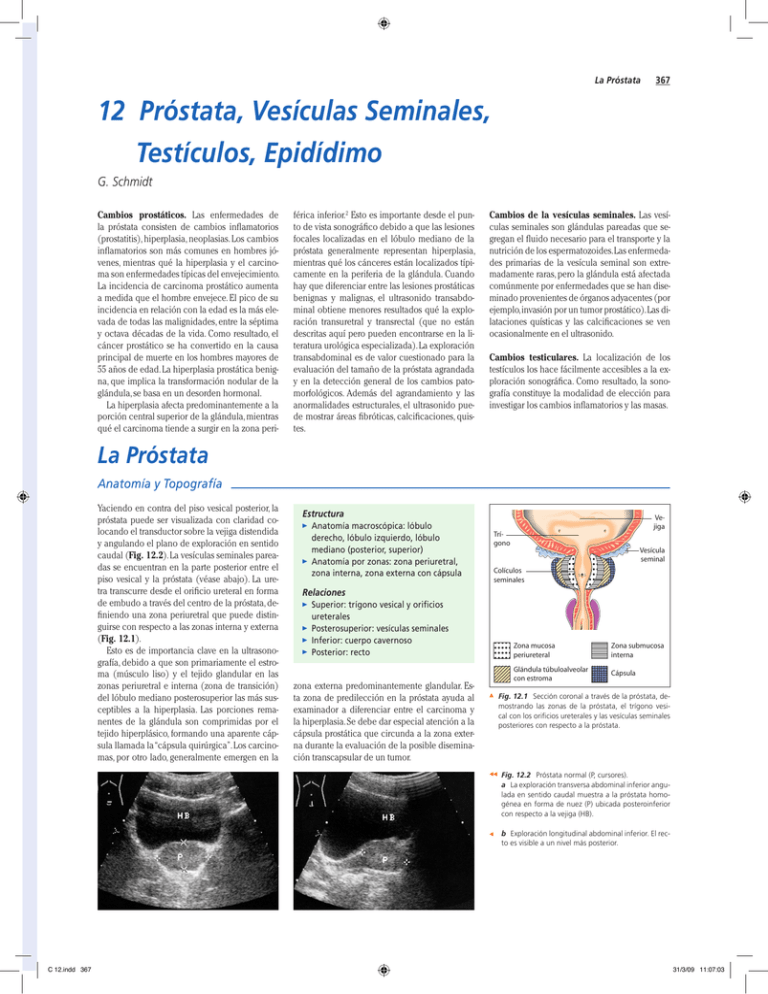
La Próstata 367 12 Próstata, Vesículas Seminales, Testículos, Epidídimo G. Schmidt Cambios prostáticos. Las enfermedades de la próstata consisten de cambios inflamatorios (prostatitis), hiperplasia, neoplasias. Los cambios inflamatorios son más comunes en hombres jóvenes, mientras qué la hiperplasia y el carcinoma son enfermedades típicas del envejecimiento. La incidencia de carcinoma prostático aumenta a medida que el hombre envejece. El pico de su incidencia en relación con la edad es la más elevada de todas las malignidades, entre la séptima y octava décadas de la vida. Como resultado, el cáncer prostático se ha convertido en la causa principal de muerte en los hombres mayores de 55 años de edad. La hiperplasia prostática benigna, que implica la transformación nodular de la glándula, se basa en un desorden hormonal. La hiperplasia afecta predominantemente a la porción central superior de la glándula, mientras qué el carcinoma tiende a surgir en la zona peri- férica inferior.2 Esto es importante desde el punto de vista sonográfico debido a que las lesiones focales localizadas en el lóbulo mediano de la próstata generalmente representan hiperplasia, mientras qué los cánceres están localizados típicamente en la periferia de la glándula. Cuando hay que diferenciar entre las lesiones prostáticas benignas y malignas, el ultrasonido transabdominal obtiene menores resultados qué la exploración transuretral y transrectal (que no están descritas aquí pero pueden encontrarse en la literatura urológica especializada). La exploración transabdominal es de valor cuestionado para la evaluación del tamaño de la próstata agrandada y en la detección general de los cambios patomorfológicos. Además del agrandamiento y las anormalidades estructurales, el ultrasonido puede mostrar áreas fibróticas, calcificaciones, quistes. Cambios de la vesículas seminales. Las vesículas seminales son glándulas pareadas que segregan el fluido necesario para el transporte y la nutrición de los espermatozoides. Las enfermedades primarias de la vesícula seminal son extremadamente raras, pero la glándula está afectada comúnmente por enfermedades que se han diseminado provenientes de órganos adyacentes (por ejemplo, invasión por un tumor prostático). Las dilataciones quísticas y las calcificaciones se ven ocasionalmente en el ultrasonido. Cambios testiculares. La localización de los testículos los hace fácilmente accesibles a la exploración sonográfica. Como resultado, la sonografía constituye la modalidad de elección para investigar los cambios inflamatorios y las masas. La Próstata Anatomía y Topografía Yaciendo en contra del piso vesical posterior, la próstata puede ser visualizada con claridad colocando el transductor sobre la vejiga distendida y angulando el plano de exploración en sentido caudal (Fig. 12.2). La vesículas seminales pareadas se encuentran en la parte posterior entre el piso vesical y la próstata (véase abajo). La uretra transcurre desde el orificio ureteral en forma de embudo a través del centro de la próstata, definiendo una zona periuretral que puede distinguirse con respecto a las zonas interna y externa (Fig. 12.1). Esto es de importancia clave en la ultrasonografía, debido a que son primariamente el estroma (músculo liso) y el tejido glandular en las zonas periuretral e interna (zona de transición) del lóbulo mediano posterosuperior las más susceptibles a la hiperplasia. Las porciones remanentes de la glándula son comprimidas por el tejido hiperplásico, formando una aparente cápsula llamada la “cápsula quirúrgica”. Los carcinomas, por otro lado, generalmente emergen en la Estructura Anatomía macroscópica: lóbulo derecho, lóbulo izquierdo, lóbulo mediano (posterior, superior) Anatomía por zonas: zona periuretral, zona interna, zona externa con cápsula Vejiga Trígono Vesícula seminal Colículos seminales Relaciones Superior: trígono vesical y orificios ureterales Posterosuperior: vesículas seminales Inferior: cuerpo cavernoso Posterior: recto zona externa predominantemente glandular. Esta zona de predilección en la próstata ayuda al examinador a diferenciar entre el carcinoma y la hiperplasia. Se debe dar especial atención a la cápsula prostática que circunda a la zona externa durante la evaluación de la posible diseminación transcapsular de un tumor. Zona mucosa periureteral Zona submucosa interna Glándula túbuloalveolar con estroma Cápsula Fig. 12.1 Sección coronal a través de la próstata, demostrando las zonas de la próstata, el trígono vesical con los orificios ureterales y las vesículas seminales posteriores con respecto a la próstata. Fig. 12.2 Próstata normal (P, cursores). a La exploración transversa abdominal inferior angulada en sentido caudal muestra a la próstata homogénea en forma de nuez (P) ubicada posteroinferior con respecto a la vejiga (HB). b Exploración longitudinal abdominal inferior. El recto es visible a un nivel más posterior. C 12.indd 367 31/3/09 11:07:03 368 12 Próstata, Vesículas Seminales, Testículos, Epidídimo Próstata Agrandada La Próstata Regular Regular Irregular Próstata Pequeña Lesión Circunscrita Hiperplasia Prostática Benigna La hiperplasia prostática benigna (BPH) conduce al agrandamiento prostático que puede ser tanto circunscrito (véase abajo) como difuso. El volumen de la próstata es determinado multiplicando la longitud (sección ultrasonográfica longitudinal) x anchura x profundidad (en la sección transversa) y dividiendo el producto por el factor 0,523 (este cálculo está ya de por sí dentro los programas de escaneo y documentación). Es- ta fórmula es bastante acuciosa en el ultrasonido transabdominal pero es más acuciosa en la exploración transrectal. Sin embargo, aquí también, el volumen medido se desvía con respecto al volumen o el peso verdadero por hasta un 20%.10 El agrandamiento que exceda los 80 ml es generalmente referido para una prostatectomía transabdominal. Sin embargo, la estimación del tamaño solamente no constituye un indicador confiable de las manifestaciones clínicas, las cuales dependen más de la localización de la hiperplasia. Se una ecotextura más granular con agrandamiento difuso, consistiendo de un patrón mixto de elementos hipoecoicos e hiperecoicos. En general, el tejido afectado se ve menos ecogénico que la glándula normal (Figs. 12.3 y 12.4). Fig. 12.3 Hiperplasia prostática benigna precoz (BPH) (P): agrandamiento hipoecoico y homogéneo en que la próstata, la cual tiene una forma ligeramente irregular pero bordes lisos (cursores). volumen = 30 ml, bastante bien delimitada. HB = vejiga. Fig. 12.4 BPH (cursores): estructura homogénea, bordes bastante lisos. a La exploración transversa abdominal inferior muestra una gran muesca convexa en el piso vesical con una pequeña área anecoica cranealmente. b Exploración longitudinal abdominal inferior. La muesca del piso vesical es causada por el lóbulo mediano posterosuperior. La extensión anecoica proveniente del piso vesical representa el orificio uretral. (Esta masa quística aparente en a es cortada oblicuamente por la exploración). Carcinoma Prostático Debido a que el carcinoma emerge en la zona externa de la próstata en el 95% los casos, pasa un tiempo considerable antes de que ocurra la obstrucción del tracto urinario. Como resultado, los cánceres prostáticos precoces son casi siempre un hallazgo incidental en el ultrasonido, viéndose como lesiones focales (véase abajo). En la etapa avanzada, el tumor ha infiltrado las porciones centrales de la próstata, ha infiltrado la cápsula, y ha invadido a las estructuras circundantes, particularmente a las vesículas seminales, la vejiga, y el recto. La extensión tumoral local es clasificada de acuerdo al sistema TNM modificado7 (Tabla 12.1). Extensión y estructura. El ultrasonido transabdominal es impreciso y tiende a subestadiar la extensión de la enfermedad. Nuevamente, la exploración transrectal y transuretral producen resultados significativamente mejores.El carcinoma prostático usualmente tiene una estructura pre- C 12.indd 368 Hiperplasia Prostática Benigna Carcinoma Prostático Prostatitis Aguda Próstata Agrandada Tabla 12.1 Estadiaje del carcinoma prostático mediante el sistema TNM (según la referencia 7) TX El tumor primario no puede ser evaluado T0 Ninguna evidencia de tumor primario T1 T1a T1b Tumor no palpable, detectado incidentalmente durante la pesquisa o la TUR (resección transuretral) Menos de tres focos, bien diferenciados Más de tres focos, pobremente diferenciados T2 T2a T2b Tumor palpable confinado a la próstata; tamaño tumoral: < 1,5 cm > 1,5 cm o que afecte a más de un lóbulo T3 Invasión del cuello vesical o de las vesículas seminales T4 Tumor fijo en la pelvis menor, que invade estructuras adyacentes dominantemente hipoecoica con delimitación irregular. También se pueden ver tumores hiperecoicos. La diferenciación con respecto a la hipertrofia prostática benigna constituye un asunto siempre pertinente y recurrente en los exámenes de rutina. Los principales criterios de malignidad son la presencia de estructuras tumorales asimétricas y periféricas, márgenes irregulares, extensión a través de la cápsula; la diseminación difusa no es muy característica (Figs. 12.5 y 12.6). 31/3/09 11:07:03 Próstata Agrandada Fig. 12.5 Carcinoma prostático: próstata agrandada (P) con una ecoestructura aproximadamente normal pero de márgenes mal definidos. El tumor maligno es apenas distinguible con respecto a la BPH. HB = vejiga. La diferenciación con respecto a la hiperplasia prostática benigna puede ser difícil o imposible mediante el ultrasonido transabdominal. Los criterios morfológicos que los distinguen están enumerados en la Tabla 12.2. Especificidad y sensibilidad. La especificidad del ultrasonido transabdominal es de sólo el 30%, lo cual es levemente inferior a la de la exploración transrectal. Los estudios de observación reportan una asistencia del 33,7% para el examen rectal digital (DRE) más ultrasonido transrectal (TRUS) y del 66,9% para la realización del antígeno prostático específico (PSA). El valor predictivo positivo reportado del examen rectal digital es de 6%-33%.Tanto el examen rectal digital como el antígeno prostático específico pueden detectar un cáncer prostático oculto. El ultrasonido transrectal ya no es considerado más como una prueba de pesquisa de primera línea para el cáncer de próstata, pero sí juega un rol en la investigación de pacientes con DRE y/o PSA anormales. En la pesquisa del cáncer prostático, la tasa de detección más elevada (mejor del 98%) es logra- Fig. 12.6 Agrandamiento prostático hipoecoico y predominantemente difuso. Se palpó una consistencia dura circunscrita en el examen rectal digital, representando una fuerte sospecha de carcinoma. HB = vejiga; PR = próstata. a Exploración longitudinal abdominal inferior: próstata agrandada haciendo muesca sobre el piso vesical, consistente con la hiperplasia del lóbulo mediano. La glándula se ve ligeramente menos ecogénica en su parte inferior. 369 b Exploración transversa abdominal inferior con Doppler a color: sutil área ecopénica sobre el lado izquierdo (flechas) con vascularidad atípica, produciendo un muy elevado índice de sospecha. Diagnóstico Clínico del Carcinoma Prostático4 Un efectivo programa de pesquisa precoz para el carcinoma prostático consiste del examen rectal digital con evaluación del tamaño general, del surco medio, de las características de la superficie, y de la consistencia (una consistencia pétrea circunscrita o difusa sugiere malignidad), combinado con la determinación del antígeno prostático específico (APE). Siempre que se note una induración a la palpación y el APE esté entre 4 ng/ml (límite superior normal para hombres mayores de 60 años de edad; éste valor es menor en hombres más jóvenes) y 10 ng/ml, existe una probabilidad del 41% de que exista un carcinoma. Con un APE > 10 ng/ml, la probabilidad se eleva hasta el 72%. La incidencia de carcinoma es del 69% en el caso que se descubra un nódu- da a través del uso combinado del examen rectal digital, la prueba del PSA, y el ultrasonido transrectal o preferiblemente transuretral.1 El rol de la exploración transabdominal está limitado a la detección de una ecoestructura anormal y para lo discreto y endurecido en la próstata, y del 91% cuando el APE correspondiente sea mayor de 10 ng/ml. Por lo tanto, los hallazgos de la palpación digital y el APE son críticos para la detección precoz del cáncer prostático. La sonografía transuretral puede servir de apoyo al diagnóstico presuntivo de carcinoma, y la biopsia de cuña central puede confirmarlo. Sin embargo, incluso con una histología negativa, un APE elevado todavía se considera sospechoso para carcinoma, debido a que este constituye un marcador tumoral específico. Es extremadamente raro que se identifique histológicamente una malignidad prostática como el sarcoma o un linfoma maligno. hacer un diagnóstico presuntivo o, en los casos de carcinoma confirmado, para evaluar la extensión tumoral y chequear en busca de metástasis locoregionales.4 Tabla 12.2 Diferenciación entre el carcinoma prostático y la hiperplasia prostática benigna Carcinoma prostático Hiperplasia prostática benigna Estructura predominantemente hipoecoica o irregular Estructuras tumorales asimétricas y periféricas Límites irregulares Invasión de la vesículas seminales, menos comúnmente del piso vesical Diseminación linfógena locoregional, metástasis a distancia Cápsula intacta Desplazamiento, atrofia, y encapsulado del tejido glandular periférico normal Posibles áreas libres de eco o áreas ecogénicas Prostatitis Aguda Los cinco tipos histopatológicos diferentes de prostatitis2 pueden ser la causa del complejo de síntomas bastante inespecífico de dolor, sensación de malestar, quemazón, o presión en la región anorectal o urogenital. Sin embargo, las quejas crónicas con frecuencia se refieren a una “prostatodinia funcional”. C 12.indd 369 La próstata muestra una cronicidad central baja con límites redondeados Estructura tumoral hipoecoica central en el lóbulo mediano, haciendo muesca en el piso vesical Límites lisos El ultrasonido en el caso de prostatitis aguda muestra una hinchazón edematosa y un redondeado de la glándula, la cual tiene una estructura hipoecoica. También pueden verse lesiones focales (véase abajo). El diagnóstico se basa en la presentación clínica más los correspondientes hallazgos sonográficos o la detección de un mi- croorganismo causal. La presencia de vesículas seminales hinchadas e hipoecoicas indica una afectación inflamatoria concomitante de estas glándulas (Fig. 12.7). 31/3/09 11:07:04

