Principios de halsted y heridas
Anuncio

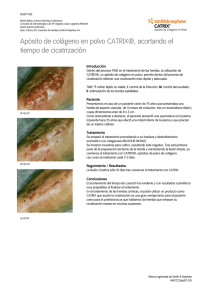
Alumnas : - Ayala Esparza Tania Yazmin Barrón Ramírez Monserrat Castillo Trejo Vanessa Jazmín Cruz García Mónica Muñoz Alarcón Karen Núñez Aguirre Patricia LOS 6 PRINCIPIOS DE HALSTED Dr. William Stewart Halsted ESTRICTA ASEPSIA INFECCION CONTACTO ESTERILIZACIÒN DESINFECCIÒN ANTIASEPSIA MANEJO DELICADO DE LOS TEJIDOS Traumatismo quirúrgico al mínimo Mínima manipulación de los tejidos Favorece RIESGO DE INFECCIÒN INFECCIÒN RETARDA CORRECTA HEMOSTASIA Mantención de los volúmenes sanguíneos HIPOXEMIA SHOCK Cuidadosa aproximación de los tejidos MEJORA Evitando SEROMAS Minimizar la tensión de los tejidos Seguir c/ tensión FORMA ADECUADA DEFINICIÓN HERIDA: perdida de la continuidad LESIÓN: cambio anormal en la morfología o estructura instrumento punzo cortante Contusión Arma de fuego CLASIFICACION SEGÚN SU CAUSA machacamiento laceración mordedura PROFUNDIDAD Según la profundidad de los tejidos y órganos que interesan. EXCORIACIÓN Lesión dermoepidermica que cicatriza , en general , regenerando en forma integra el epitelio y sin dejar huella visible SUPERFICIAL Interviene la piel y el tejido adiposo hasta la aponeurosis. PROFUNDA Incluye los planos superficiales , la aponeurosis, el musculo y puede interesar los vasos, nervios y tendones. PENETRANTE Aquella que lesiona los planos superficiales y llega al interior de cualquier cavidad; se le llama penetrante al abdomen , tórax, cráneo , etc. Dobles penetrantes ,por ejemplo ,tórax y abdomen PERFORACIÓN DE VÍSCERAS Se conoce como herida perforarte. Se refiere a que el instrumento que causa la herida , además de penetrar la cavidad , lesiona o perfora una o varias de las vísceras contenidas en ellas. SEGÚN SU ESTADO BACTERIOLOGICO Las heridas se clasifican y se reconstruyen según su probabilidad de infección. Definido por un grupo de estudio en 1964 en Ann Surg. TIPO I HERIDA LIMPIA No hay contaminación exógena ni endógena y en la que se supone que no habrá infección. ejemplo: incisión que practica el cirujano en las sala de operaciones. TIPO II LIMPIA CONTAMINADA Es una herida en la que el cirujano sospecha que pudo haber habido contaminación bacteriana. Ejemplo alguna violación de la técnica estéril de quirófano o tiempo quirúrgico. TIPO III CONTAMINADA Heridas ben las que se produjo una contaminación evidente , pero que no están inflamadas, ni tienen material purulento. Ejemplo. Heridas resultado de un traumatismo en vía publica , intervenciones quirúrgicas en las que se presento derrame del contenido de alguna víscera. TIPO IV SUCIA O INFECTADA. Tiene una franca infección evolutiva. Ejemplo resultado de un traumatismo con mas de 12 horas de haber sucedido, o la presencia de una fuente séptica muy bien identificada. Ulcera ileocecal con peritonitis purulenta , un absceso que se drena del I.D. ESTADO DE LA HERIDA La determina el cirujano. Tipo I y II se hace en forma directa la reconstrucción o sutura. Posibilidad de infección se ordena del 1.5%. Tipo III controversia en instalar drenajes quirúrgicos. Tipo IV .No se suturan. Tipo III y IV frecuencia de infección es de 30%. SECUENCIA DE CAMBIOS EN LA CICATRIZACION El proceso por medio del cual sanan las heridas se dividen en tres etapas fase inflamatoria , proliferativa y de remodelación FASE INFLAMATORIA Mecanismo de defensa –reparación de un sustractor o base orgánica y tisular que conduce a la curación de la herida. Domina el flujo de elementos hemáticos y la liberación de citosinas y mediadores químicos. Plaquetas. Son estimuladas por la trombina generada y por la colágeno fibrilar fibrina expuesta. Activan mediadores químicos – di fosfato de adenosina y la trombina. Recluta mas plaquetas COAGULACION La salida de plasma y otros elementos desencadenan la cascada de coagulación. Trombina y enzimas que convierten el fibrinógeno en fibrina y coagula la sangre. LEUCOCITOS Fase inflamatoria proviene del flujo de células blancas al sitio de la lesión. FASE PROLIFERATIVA Fase de reconstrucción no tiene una división cronológica ocurre conjuntamente al momento de la fase inflamatoria o todavía no se apaga el fuego. EPITELIZACION Las células epidérmicas se inician dentro de las primeras 24 hrs. Queratinocitos ,folículos pilosos de las glándulas sebáceas trabajan alrededor de la herida 12 hrs. ANGIOGENESIS La proliferación de nuevos vasos o neovascularización , o bien , flujo local de células endoteliales. Monocitos y macrófagos. MATRIZ DE LA HERIDA Espacio extracelular esta lleno de macromoléculas que forman la matriz esta compuesta por proteínas fibrosas colágeno y elastina función adhesiva. FIBROPLASIA Macrófagos estimulan a fibroblastos aparecen entre 48 y 72 hrs. Factores quimiotacticos. CONTRACCION DE LA HERIDA Mecanismo biológico por medio del cual las dimensiones de una herida extensa disminuye durante la cicatrización. Fuerza contráctil. FASE DE REMODELACIÓN Reparada la rotura de la continuidad de los tejidos, el estimulo angiogeno disminuye la intensidad y , la parecer, como respuesta ala tención de O2. REGENERACIÓN, REPARACIÓN Y CICATRIZACIÓN Dependen de la capacidad celular de multiplicarse, diferenciarse y de remplazar los tejidos. REGENERACIÓN Las células son remplazadas por otras idénticas REPARACIÓN Se recupera la continuidad física pero no se restituye la forma original ni la función. CICATRIZACIÓN Es la suma codificada de la regeneración y la reparación, es constituida por una cascada de eventos biológicos. TIPOS DE CITRAZACION Este proceso suele no ser interrumpido, sin embargo su proceso puede ser modificado por imperfecciones. CIERRE POR PRIMERA INTENCIÓN Son heridas sin complicación, con bordes netos y limpios que sanan en 15 días. Los tejidos se aproximan por medios de fijación (metabolismo de colágena sano). CIERRE PRIMARIO RETARDADO El cirujano deja la herida abierta durante días para que se limpie y después realice el cierre quirúrgico: heridas con tejido bacteriano elevado. CIERRE POR GRANULACIÓN Es el cierre de segunda intención que puede hacer referencia al tejido granular vascularizado que se observa en heridas que cierran espontáneamente. REEPITELIZACIÓN Lesiones dermoepidérmicas de tipo excoriación, con perdida de piel que no afecta todas sus capas (células epiteliales residuales, folículos pilosos y glándulas sebáceas): no hay cicatriz, aunque son de especial interés en la cirugía reconstructiva y cosmetología. Manejo de heridas Determinar la posibilidad de evolución de cierre. En cierre primario la herida debe ser limpia (-1 ∗ 105 bacterias por gramo de tejido). La herida limpia contaminada es susceptible a un cierre primario, con profilaxis de infección con farmacos y drenaje preventivo. La herida no debe suturarse con excesiva tensión. La sutura de sostén se coloca en fascias aponeuróticas y dermis para resistir la tensión. Uso mínimo de hilos y material extraño. Seleccionar las suturas absorbibles para el tiempo de sustitución. Aproximar el plano anatómico a su homologo de reconstrucción. En niños se recomienda suturas subdérmicas finas. Los bordes de la piel nunca deben estar invertidos, evertidos o sobrepuestos. Los puntos subcuticulares no necrosan la dermis y no dejan marcas permanentes. Se disminuye la posibilidad de infección si se elimina el tejido necrótico. Las incisiones hechas con instrumentos cortantes de acero cicatrizan mejor que las hechas con laser, electrocauterio o criobisturi. Los agentes antisépticos son útiles en piel intacta pero en el interior inhiben la proliferación celular. La herida limpia y suturada debe cubrirse las primeras 48 horas para la formación del sello epitelial, cubrirla después de este tiempo es solo precaución. Por general las heridas abiertas y contaminadas de poca extensión cierran por granulación o segunda intención, el cirujano la cubre con gasas estériles y la lava con soluciones isotónicas. El cambio frecuente de gasas retira tejido y cuerpos bacterianos. Las heridas abiertas extensa llegan a contraerse, es preferible cubrirlas oportunamente con injertos libres de piel o colgajos adyacentes. La contaminación bacteriana elevada siempre tendrá cierre retardado como única opción. HERIDA CRÓNICA ABIERTA Son lesiones que no cicatrizan en tiempo normal, debiendo analizar la causa subyacente que bloquea el mecanismo. CAUSAS LOCALES DE RETRASO EN LA CICATRIZACIÓN CAUSAS GENERALES DE RETRASO EN LA CICATRIZACIÓN Los ancianos tienen enlentecido el proceso en fase inflamatoria y proliferativa. Las enfermedades pueden afectar. Las carencias nutricionales crónicas (en disminución de proteínas esenciales, y deficiencia de vitaminas A, B,K y E). Ulceras crónicas de pacientes encamados. Medicamentos (antiinflamatorios no esteroideos y esteroideos, quimioterapia, anticoagulantes, inmunosupresores). Enfermedades metabólicas como la diabetes mellitus. Neuropatías crónicas como la lepra. Disminución del aporte sanguíneo a los tejidos relacionado a enfermedad vascular. Cicatrización retardada secundaria a transformación maligna de los tejidos. Este tipo de lesiones desencadena mitosis desordenada, carcinomas de piel, mas frecuentes después de quemaduras de rayos x y rayos gamma. CICATRIZACIÓN DE TEJIDOS FETALES La cirugía experimental ha observado que las heridas cutáneas creadas en vida intrauterina no son histológicamente diferenciadas debido a la falta de inmunoglobulinas endógenas. Estos estudios abren la posibilidad de corrección de labio y paladar hendidos. CICATRIZACIÓN PATOLÓGICA Cualquier proceso de interferencia que genere un error en la cicatrización. QUELOIDES Cicatrices con aspecto de mancha y con exceso de colágena que sobrepasan en forma y tamaño a la lesión original, teniendo una superficie verrucosa, lisa y brillante. CICATRIZ HIPERTRÓFICA Puede estar en cualquier parte del cuerpo a cualquier edad y son consecuencia de la aproximación inadecuada de los bordes de la piel. CICATRIZ RETRACTIL O DEFORMANTE Es la cicatriz fibrosa y extensa de los tejidos blandos que cubren las articulaciones y que están cercanas a orificios naturales y que pueden limitar los movimientos. DEHISCENCIA Defectos de cicatrización debidos a estados anormales del individuo ULCERACIÓN Es toda herida o lesión que no completa su cicatrización por que no forma epitelio que la cubra «llaga». La causa mas común es la obstrucción parcial de la circulación. Es de tipo isquémica cuando el tejido esta privado de irrigación arterial. Es una ulcera de estasis cuando la obstrucción es en la circulación venosa. También se observan ulceras en decúbito en zonas de presión constante FISTULA Es otro error de cicatrización, con un trayecto anormal o con un tubo que comunica colon tejido enfermo, incompletamente cicatrizado, con un órgano o estructura interna o externa. De la fistula puede salir orina, bilis, material purulento, materias fecales, etc. BIBLIOGRAFIA • PHTLS básico y avanzado «Apoyo Vital Prehospatalario en Trauma» , Segunda edición • Comité de apoyo vital Prehospitalario en Trauma de la Asociación Nacional de Técnicas en Urgencias Medicas (E.U.A) • Cirugía 1, Archundia García, Segunda edición, Mac Graw Hill