Tema 9 CALCINOSIS CUTÁNEAS
Anuncio

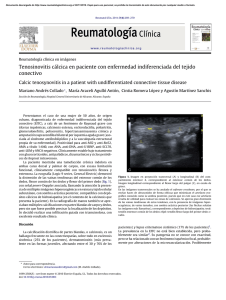
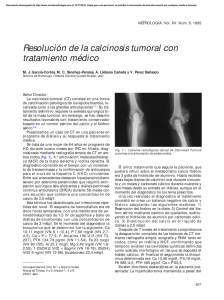
Tema 9 CALCINOSIS CUTÁNEAS Dres. E. Herrera, A. Sanz y A. Fernández DEFINICIÓN Se denominan calcinocis cutáneas a aquellas enfermedades cutáneas que cursan con calcificación, entendiéndose como tal al depósito en la piel de sales de calcio amorfas e insolubles, mientras que por osificación se entiende el depósito de calcio y fósforo sobre una matriz proteinácea en forma de cristales de hidroxiapatita. La alteración de las vías reguladoras normales del calcio pueden conducir a la calcificación y/o osificación de la piel. ETIOPATOGENIA Según ocurra el depósito de calcio, las enfermedades calcificantes de la piel se dividen en cuatro tipos: 1. Distrófica, en la que un daño previo en la piel facilita el depósito de calcio. 2. Metastásica, en la que una disfunción en los sistemas reguladores del calcio determina el depósito de calcio en la piel normal y otros tejidos. 3. Iatrogénica, que relaciona los depósitos de calcio con pruebas o tratamientos médicos. 4. Idiopática o aquella en la que no se determina una causa. CLÍNICA 1. Calcificación distrófica. Las calcificaciones distróficas pueden presentarse en las siguientes patologías: a) Enfermedades autoinmunes del tejido conjuntivo. En la dermatomiositis infantil el 50-70% de los niños desarrollan algún grado de calcificación cutánea. Puede ocurrir en forma de pequeños depósitos en nalgas, codos, hombros (Fig. 1), o más raramente de forma difusa en la forma grave de “calcinosis universales” afectando las fascias musculares. La extrusión de calcio produce gran dolor y riesgo de infección secundaria. En el síndrome CREST también se puede observar con frecuencia calcificación cutánea, aunque suele ser menos grave que en la dermatomiositis y normalmente se restringe a las manos y extremidades (Fig. 2). b) Paniculitis: Algunos casos de paniculitis lobulillar (pancreatitis, cáncer de páncreas, necrosis grasa subcutánea del neonato) desarrollan calcificaciones debido a la lipolisis de la grasa subcutánea, que al unirse con el calcio producen una saponificación cálcica. c) Otras formas de presentación: Neoplasias (pilomatrixoma, basalioma, quistes pilosos), zonas de traumatismos, infecciones parasitarias, pseudoxantoma elástico, síndrome de Ehlers-Danlos, y porfiria cutánea tarda. 2. Calcificaciones metastásicas. a) Insuficiencia renal crónica: El déficit en el aclaramiento del fosfato y la disminución de la síntesis de vitamina D3 dan lugar a un hiperparatiroidismo secundario que provoca la calcificación metastásica. Una forma clínica es la calcificación nodular benigna, con depósitos extensos de calcio en la piel y articulaciones. b) La calcifilaxia es la calcificación vascular progresiva con necrosis de la piel. Clínicamente debuta con placas violáceas reticuladas, que desarrollan vesículas y ulceración debido a la isquemia. Son lesiones muy dolorosas, y pueden provocar la muerte por gangrena y sepsis. 3. Calcificaciones idiopáticas. Tales como calcinosis nodular de Winer, nódulos calcificados idiopáticos del escroto. HISTOPATOLOGÍA En el estudio histopatológico de las calcinosis cutáneas, con frecuencia el patólogo no hace más que confirmar lo que, por otra parte, es evidente clínica y/o radiológicamente y es la presencia de 49 Dermatología: Correlación clínico-patológica Figura 1. Calcinosis cutis. El material calcificado protuye a través de la piel. Figura 2. Nódulo de consistencia leñosa en la palma de la mano en paciente con síndrome de CREST. depósitos de calcio. Estos se identifican fácilmente por su característico color azul con la hematoxilina-eosina (Figs. 3 y 4). Muy pocas veces es necesaria la técnica de Van Kossa, con la que toman un color negruzco, para su diagnóstico definitivo. Quizás, en algunos casos de pseudoxantoma elástico sea útil cuando los depósitos son escasos. El 50 encuadrar una calcinosis en los tipos “básicos”: distrófico, metastásico e idiopático y finalmente en una entidad determinada requiere una adecuada correlación clínico-patológica. Existen, de todas formas, algunas particularidades, ninguna totalmente específica, en relación al tamaño, forma y localización de los depósitos. Estos son pequeños, Calcinosis cutáneas Figura 3. Nódulo calcificado subepidérmico. Depósitos de material cálcico formando pequeños glóbulos subepidérmicos. Eliminación transepidérmica del material cálcico. Figura 4. Calcinosis escrotal idiopática. Grandes depósitos cálcicos, amorfos, en piel escrotal. globulares y superficiales en el nódulo calcificado subepidérmico. Son grandes y amorfos en la calcinosis escrotal idiopática. También de gran tamaño y denso, con frecuencia de localización subcutánea además de dérmica, en la calcificación distrófi- ca, metastásica y tumoral. En esta última se pueden ver centros cavitados con restos calcificados y necróticos rodeados de células gigantes de cuerpo extraño e hialinización. Esta reacción periférica no es infrecuente en cualquier tipo de calcinosis cutá51 Dermatología: Correlación clínico-patológica nea. Hiperplasia epidérmica y eliminación transepidérmica del calcio se ve en distintas entidades como el nódulo calcificado subepidérmico. En las calcinosis distróficas el estudio histopatológico puede aportar datos sobre la enfermedad de base como en los casos de enfermedades del tejido conectivo, pancreatitis enzimática o quistes epidermoides rotos. Raramente se puede ver en la calcinosis escrotal idiopática restos epiteliales lo que apoya la idea de que la patogénesis de esta enfermedad es la calcificación progresiva del contenido de quistes epidermoides o tricolemales con destrucción final del revestimiento epitelial. Por último, la calcificación de las paredes de vasos subcutáneos con necrosis y ulceración cutánea en enfermos con insuficiencia renal es lo que se ha denominado calcifilaxis. 52 TRATAMIENTO En la calcificación distrófica el tratamiento clásico consiste en una dieta baja en calcio y fosfato, hidróxido de aluminio y etidronato sódico. También se ha usado la combinación de colchicina y probenecid, así como el diltiazem. En la calcifilaxia, tratamiento sistémico de soporte, desbridamiento quirúrgico de las heridas que lo precisen y tratamiento antibiótico. La paratiroidectomía se recomienda en los pacientes suficientemente sanos para someterse a la intervención. El pronóstico es muy malo En todos los casos de calcificación cutánea puede realizarse extirpación quirúrgica de las lesiones si son muy dolorosas o interfieren con la función.