MICROCIRCULACIÓN
Anuncio

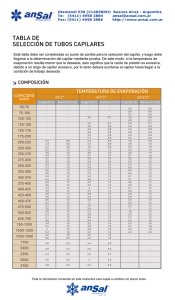
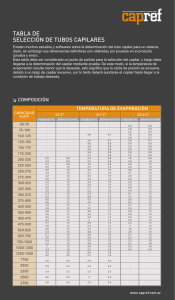
MICROCIRCULACIÓN Concepto Funciones: Intercambio entre sangre y líquido intersticial Unidad microcirculatoria: - constitución - vasos de intercambio - anastomosis arterio-venosas Esfínteres precapilares: - capa circular de ML - controla ingreso de sangre al capilar Esquema de la red capilar Red capilar arteriola vénula arteria vena VASOS DE INTERCAMBIO Y DE DERIVACIÓN Esfínteres precapilares VASOMOTILIDAD: ¾ Modificación del flujo sanguíneo por la actividad de los esfínteres precapilares ¾ Factores que la regulan: pO2 pCO2 CIRCULACIÓN EN UNIDADES MICROCIRCULATORIAS: ¾ Tejidos en reposo ¾ Tejidos activos Corte transversal de un capilar Presiones hidrostáticas a lo largo del capilar INTERCAMBIO TRANSCAPILAR: Pasaje de gases y sustancias por la pared capilar PERMEABILIDAD CAPILAR: Facilidad con que la membrana permite el intercambio Procesos que determinan el Intercambio transcapilar difusión filtración pinocitosis Fuerzas de Starling: determinan el movimiento de fluido a través del capilar 1) p hidrostática capilar (Phc) 2) p hidrostática del líquido intersticial (Pht) 3) p oncótica plasmática (Pcop) 4) p oncótica intersticial (Pcot) Sector arterial presión hidrostática capilar presión coloide osmótica plasmática presión hidrostática tisular PSCE = Phc-Pht PCOE = Pcop-Pcot Sector venoso presión coloide osmótica tisular Phc= 35mmHg Phc= 25mmHg Pcop= 28mmHg Pcot= 4mmHg PEF = (Phc-Pht) – (Pcop-Pcot) 10 mmHg (35-1) – ( 28 – 4) FILTRACIÓN Phc= 15mmHg Pcop= 28mmHg Pht= 1mmHg Pcot= 4mmHg PER = (Phc-Pht) – (Pcop-Pcot) 10 mmHg (15-1) – ( 28 – 4) REABSORCIÓN arteriola vénula FILTRACIÓN REABSORCIÓN 1) FACTORES QUE MODIFICAN LA PRESIÓN HIDROSTÁTICA CAPILAR ¾ Presión arterial. Autorregulación ¾ Resistencia arteriolar (VD/VC) ¾ Estado de los esfínteres precapilares ¾ Presión venosa estación de pie obstrucción venosa insuficiencia cardíaca congestiva CONTROL DEL FLUJO SANGUINEO TISULAR Autorregulación entre 75 y 175 mmHg Mecanismos que la explican: teoría de la demanda de O2 teoría de la sustancia vasodilatadora teoría miogénica 2) FACTORES QUE MODIFICAN LA PRESIÓN HIDROSTÁTICA TISULAR ¾ Volumen líquido en ese compartimiento ¾ Distensibilidad ¾ Controlado por el drenaje linfático (aumenta en edema inflamatorio y obstrucción linfática) presión intersticial COMPLIANCIA R:18 l/d F:20 l/d Linfedema (obstrucción linfática) linfa proteinas 2 l/d 3) FACTORES QUE MODIFICAN LA PRESIÓN ONCOTICA PLASMATICA ¾ Hipoproteinemia nefrosis ayuno insuficiencia hepática 4) FACTORES QUE MODIFICAN LA PRESIÓN ONCOTICA TISULAR ¾ Inflamación aumento de permeabilidad permitiendo el pasaje de proteínas y aumentando la Pcot Edema MODIFICACIÓN DEL INTERCAMBIO TRANSCAPILAR Modificación del intercambio transcapilar frente a: Aumento de la presión sanguínea capilar eficaz Disminución de la presión coloide osmótica eficaz Aumento de la permeabilidad capilar Obstrucción linfática Características comparativas entre: VENAS ARTERIAS Tubos confluentes de PARED fibro muscular fláccida y depresible PARED gruesa Conducen sangre desde microcirculación hasta las aurícula Conducen sangre desde el corazón hacia la microcirculación Con válvulas Sin válvulas Efecto de la gravedad sobre la circulación venosa 0,77 mm Hg/cm 0 Plano flebostático 0,77 mm Hg/cm FUNCIONES DE LAS VENAS ¾ Reservorio venoso ¾ Propulsión de la sangre (bomba) ¾ Regulación indirecta del VMC ¾ Regula la distribución de la sangre FACTORES QUE DETERMINAN LA CIRCULACIÓN VENOSA Factor Principal: Diferencia de presión gravedad bomba venosa y muscular Factores coadyuvantes bomba abdómino-torácica efecto cardíaco Bomba venosa y muscular Bomba abdómino-torácica FUNCIONES DE LA LINFA ¾ Limpieza y drenaje ¾ Absorción intestinal de lípidos y grandes moléculas ¾ Transporte de enzimas y hormonas ¾ Función inmunitaria Composición de la linfa ¾ Agua ¾ Electrolitos ¾ Proteínas (en menor concentración que en plasma) ¾ Lípidos absorbidos por los quilíferos intestinales ¾ Enzimas, hormonas ¾ Linfocitos, Anticuerpos CIRCULACIÓN LINFÁTICA