LIQUIDO PERICÁRDICO
Anuncio

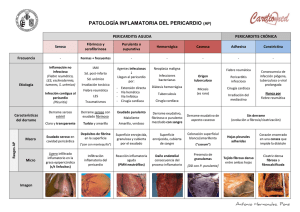
LIQUIDO PERICÁRDICO FRANCISCO JOSÉ GONZÁLEZ CONSTANZA BIOQUÍMICA CLÍNICA. Introducción líquido pericárdico El Pericardio es un saco que envuelve el corazón, con una capa adherida al epicardio (pericardio visceral) y otra fibrosa que lo separa de los órganos del mediastino anterior (pericardio parietal), ambas separadas por un espacio virtual, que contiene una pequeña cantidad de líquido seroso. Limita la dilatación brusca de las cavidades cardíacas que pudiera resultar de hipervolemia o de sobrecargas agudas. Trasmite al corazón las variaciones de la presión intratorácica, facilitando el llene auricular. Fija el corazón en el mediastino y lo aísla de las estructuras vecinas y minimiza el roce del corazón durante sus contracciones. VISCERAL: constituida por una capa de células mesoteliales, adherida a la grasa epicárdica y epicardio y por otro lado en contacto con el líquido pericárdico PARIETAL: capa más fibrosa, formada interiormente por células mesoteliales. Pero además dispone de otra capa más estrecha fibrosa formada por capas de fibrillas colágenas dentro de una matriz de tejido conectivo. FUNCIONES PERICARDIO -MEMBRANOSAS -MECÁNICAS -Disminuye fricción o rozamiento -Limitación de la dilatación miocárdica excesiva y mantenimiento de una complianza normal. RÍGIDO Y ACTÚA PASIVAMENTE CURVAS VOLUMEN-PRESIÓN aumentar V, escaso aumento P VOLUMEN DE RESERVA PERICÁRDICO Mínimos cambios V, aumenta P SUCEDE 250-300 ml V (normal menor 50 ml) Situación NORMAL Ptm=Pcavitaria-(Pip) =Pcavitaria+Pip Ptm>Pcav Situación derrame pericárdico Ptm<Pcav (Pip se hace positiva) DISMINNUCIÓN DE LA PRECARGA Y DEL VOLUMEN DIASTÓLICO VENTRICULAR: caida gasto cardiaco y shock. El líquido pericárdico es un ultrafiltrado del plasma, proveniente de los vasos de las serosas. Su formación está influida por la presión osmótica (retiene líquido gracias a las proteínas), por la presión hidrostática (saca líquido de los capilares) y la permeabilidad capilar. Derrame pericárdico: acúmulo de líquido debido a un fallo en los mecanismos de formación o reabsorción Î Î Î Î aumento de presión hidrostática disminución de presión coloidosmótica aumento de permeabilidad capilar obstrucción del drenaje linfático Clasificación Exudado: líquido inflamatorio cuya formación se produce por un aumento en la permeabilidad capilar, por lesión de estructuras de la superficie de la cavidad. Trasudado: líquido no inflamatorio que se origina por alteración de los factores sistémicos que afectan a la regulación de la reabsorción o formación de los líquidos serosos ( presión hidrostática u osmótica ) ASPECTO FIBRINÓGENO PROTEINAS GLUCOSA TRASUDADO EXUDADO Claro Turbio No coagula Coagula <20g/L >20g/L Parecida al plasma Menor que en plasma Trasudado / ¾ ¾ ¾ ¾ ¾ ¾ Densidad…………….….1.003-1.019/ Proteínas………………..<20g/dl / LDH………………………<200UI/L / pH……............................>7.3 / Leucocitos……………….<1000 / Glucosa………………….=sérica / Exudado >1.020 >20g/dl >200UI/L <7.3 >1000 <60mg/dl Fisiopatología Las causas que producen acúmulo de líquido en la cavidad pericárdica son consecuencia de alteración en el equilibrio de los factores que controlan la formación y reabsorción del mismo: Disminución de la presión osmótica : enfermedad hepática, síndrome nefrótico. Aumento de la permeabilidad capilar: enfermedades inflamatorias, infecciones, tumores. Aumento de la presión hidrostática: insuficiencia cardiaca congestiva, hipertensión portal. Disminución del drenaje linfático: obstrucción linfática, ruptura de los conductos linfáticos Compromiso pericárdico El compromiso del pericardio puede tener numerosas etiologías (infecciosas, tumorales, metabólicas, autoinmunes, traumáticas, etc.) y evolucionar en forma aguda, subaguda o crónica. Pericarditis Aguda Son una inflamación de las membranas del espacio pericárdico que puede presentarse de forma aguda o crónica, y que generalmente conlleva a un acúmulo de líquido en la cavidad. Compromiso pericárdico Taponamiento cardíaco - se produce como consecuencia de la acumulación de líquido a tensión, que anula el efecto de la presión negativa intratorácica sobre el llenado cardíaco y ofrece una resistencia a la expansión ventricular durante el llenado diastólico. - como consecuencia se observa una disminución del llenado ventricular (tanto derecho como izquierdo) con presiones diastólicas iniciales bajas durante la diástole, que rápidamente se elevan alcanzando el nivel de la presión intrapericárdica en todas las cavidades cardíacas. PERICARDITIS PERICARDITIS AGUDAS (< 6 semanas): Pericarditis Agudas Secas o sin derrame. Pericarditis agudas con derrame: Ps.Ags. con derrame no constrictivo. Ps.Ags. con derrame constrictivo o Taponamiento Cardíaco. PERICARDITIS CRÓNICAS (> 6 meses): Pericarditis Constrictiva. Pericarditis Crónica con derrame. Pericarditis Constrictiva con derrame o Mixta. Etiología: Pericarditis Infecciones víricas: echovirus, virus de la gripe, coxackievirus, HIV. Bacterianas: Pneumococcus, Streptococcus, Staphylococcus, Haemophilus, Mycobacterium, Legionella. Traumáticas: traumatismos externos, penetrantes, invasivos ( postquirúrgica) Fármacos: procainamida, hidralazina, fenitoina, isoniacida, anticoagulantes Metastásica: mesotelioma, cáncer de pulmón, cáncer de mama, linfoma, melanoma. Secundaria: vasculares (disección aórtica ó rotura de otra arteria, secundaria a un infarto de miocardio), mixedema, nefropatías (con síndrome nefrótico ó la insuficiencia renal), enfermedades autoinmunes (lupus sistémico, esclerodermia, dermatomiositis, artritis reumatoide, vasculitis sistémicas) ¾ Fiebre reumática aguda……………..40% ¾ Infección bacteriana…………….……20% ¾ Otras infecciones…………………..13.5% ¾ Uremia…………………………………11% ¾ Pericarditis inespecífica benigna……10% ¾ Neoplásicas…………………………. 3.5% ¾ Colagenopatías…………………………2% Síntomas y diagnóstico Dolor pericárdico Es una manifestación habitual de las pericarditis agudas y se caracteriza por ubicarse en la región medioesternal, a veces irradiado al dorso, cuello y hombros, que se puede exacerbar con los movimientos respiratorios y la tos y aliviar al sentarse. Puede durar horas y días, con fluctuaciones de intensidad. Por sus características, puede ser indistinguible del dolor del infarto del miocardio. Síntomas y diagnóstico Roce pericárdico Hallazgo del examen físico más característico de las pericarditis agudas. Son ruidos más bien finos, sistólicos y diastólicos, que se "superponen" a los ruidos normales. Frecuentemente son transitorios o de aparición inconstante y se modifican con los cambios de posición. El diagnóstico de pericarditis se puede sospechar por la historia clínica, incrementar la sospecha por la exploración física y confirmarla por ecografía que es la técnica de elección. Sin embargo otras técnicas como ECG, RNM, TAC y radiología pueden ser suficientes. ECG Elevación difusa del segmento ST durante los primeros días de la enfermedad SEGMENTO ST elevado de las pericarditis con ascenso en “GUIRNALDA” de concavidad superior. Siendo menos intensa que CARDIOPATÍA ISQUÉMICA. Examen de laboratorio El estudio de laboratorio del líquido aporta datos importantes o sugerentes sobre la etiología. Recogida de la muestra: recoger tres tubos: - uno de ellos con anticoagulante para prevenir la coagulación espontánea - otro que se mantendrá estéril para posibles cultivos - y otro para estudio bioquímico. Aspecto macroscópico: - Color amarillo pálido, claro, escaso. - Si hay turbidez indica presencia de leucocitos. - Si tiene un aspecto lechoso es característico de derrames quilosos. - Si tiene un aspecto hemorrágico hay que diferenciar si se trata de una punción traumática o del propio derrame. Si procede de una punción traumática, al seguir aspirando el líquido se aclara. Recuento celular: en cámara convencional o en contador hematológico, y la caracterización de las células se hace mediante tinción, de la misma manera que se tiñe y se informa una extensión de sangre. En situaciones de sospecha de su utilidad puede remitirse parte de la muestra al patólogo para estudio citológico. Estudio bioquímico Glucosa: la cantidad de glucosa es igual que la del plasma pero tarda más horas en llegar al líquido. La glucosa está disminuida en los líquidos inflamatorios. Proteínas: los derrames serosos se clasifican según su contenido proteico en trasudados cuando las proteínas son menores a 20 g / L y exudados cuando son mayores de 20 g / L. LDH: marcador de inflamación. ADA: ante la sospecha de un derrame tuberculoso por proximidad. TSH, T3, T4L: para descartar hipotiroidismo asociado. Estudio microbiológico Hemocultivos seriados, para detectar bacteriemias y endocarditis asociada. Baciloscopia en esputo (3 muestras), mediante frotis teñidos y cultivo. Serología de virus, Brucella, Salmonella, Toxoplasma y Mycoplasma Bacteriología del líquido: Cultivos (aerobios, anaerobios, micobacterias y hongos): Löwenstein-Jensen, Middlebroock, Ziehl-Neelsen, etc. Tinción de Gram: para detectar la presencia de bacterias Estudio inmunológico Anticuerpos antinucleares (ANA) y anti-DNA Título de antiestreptolisinas: sobre todo en niños para descartar fiebre reumática. Factor reumatoide:: si sospecha de enfermedad reumatológica o autoinmune. Estudio citológico La citología exfoliativa permite acrecentar la seguridad diagnóstica al evaluar este tipo de líquidos ya que los hallazgos citológicos caracterizan procesos no inflamatorios, inflamatorios ó neoplásicos. En pacientes con una neoplasia previamente diagnosticada, la detección de células malignas en una efusión,muestra la evolución desfavorable del proceso. Los especímenes diagnosticados como trasudados mostraron escasa celularidad. Los exudados muestran celularidad marcada con predominio de leucocitos polimorfonucleares, frecuenteshistiocitos espumosos, cantidades variables de linfocitos y plasmocitos, así como de eosinófilos y mastocitos PERICARDIOCENTESIS -En la cabecera del paciente con la simple monitorización ECG y sin monitorización hemodinámica “invasiva”. -Control ecocardiográfico adicional al ECG. -Con control radiológico y hemodinámico (periocardiocentesis exhaustivas). Con una aguja o cánula, la vía de abordaje más usada es la SUBXIFOIDEA. Se debe colocar el paciente en posición algo incorporada en la cama (unos 45º) introduciendo la aguja formando un ángulo de unos 45º con la piel y dirigiéndola hacia el hombro izquierdo o el derecho. La aguja se debe ir avanzando retirando periódicamente el mandril. Habitualmente cuando se entra en el pericardio se tiene sensación de haber atravesado una membrana. CASO CLÍNICO Hemopericardio con taponamiento debido a perforación cardíaca por marcapasos transitorio Varón de 86 años con antecedentes de hipertensión arterial y bloqueo aurículoventricular de tercer grado. Previamente a una intervención quirúrgica por un adenocarcinoma de sigma, se le implantó un marcapasos endovenoso transitorio por vía femoral derecha con control radioscópico. La analítica general, la radiografía de tórax y el electrocardiograma previos a la cirugía fueron normales. A las 48 horas de la colocación del marcapasos, 36 horas después de la resección del adenocarcinoma de sigma, presentó un cuadro de inicio brusco de disnea, palidez y sudoración profusa, sin dolor torácico. En la exploración física destacó: tensión arterial 100/60 mmHg, temperatura 36 ºC, frecuencia cardíaca 120 latidos por minuto, frecuencia respiratoria 25 por minuto, presión venosa central + 17 cm H2O, tonos cardíacos apagados, ausencia de ruidos patológicos con murmullo vesicular conservado a la auscultación pulmonar y pulso paradójico. La bioquímica general y el estudio de coagulación fueron normales. En la hematimetría destacó: hemoglobina 11,3 g/dl, hematocrito 33,2%, plaquetas 102.000/mm3. Una gasometría arterial con una Fi02 del 0,4 mostró los siguiente datos: pH 7,40, pO2 79 mmHg y pCO2 23 mmHg. El electrocardiograma evidenció un ritmo sinusal, con bajo voltaje. Un ecocardiograma objetivó un derrame pericárdico severo con ecos densos en su interior y colapso diastólico de cavidades derechas. Se realizó una pericardiocentesis por vía subxifoidea, obteniendo 500 cc de sangre. El marcapasos transitorio fue retirado. Tras la pericardiocentesis se consiguió una mejoría clínica significativa , con elevación de la tensión arterial (150/70 mmHg) y disminución de la presión venosa central (+ 7 cm H2O). El líquido obtenido en la pericardiocentesis presentó un hematocrito del 33,1%, unas proteínas de 4,5 g/dl, una LDH de 467U/l y una citología negativa para malignidad. En las 48 horas siguientes a la pericardiocentesis, se obtuvieron 50 cc de líquido sanguinolento a través del drenaje pericárdico y éste fue retirado. A los 14 días de la cirugía, el paciente fue dado de alta sin otras incidencias. A los 3 meses del alta un ecocardiograma no reveló alteraciones DISCUSIÓN: La negatividad para malignidad de la citología del líquido pericárdico, la relación temporal con la colocación del marcapasos y la evolución posterior del paciente permiten descartar con una alta probabilidad que el hemopericardio fuese de origen neoplásico. Cualquiera de las causas de derrame pericárdico puede dar lugar a un TC, incluida la pericarditis aguda que se debe tener siempre presente en el diagnóstico diferencial del dolor torácico en Urgencias.