Solución del caso 25. Sarcoma de la arteria pulmonar
Anuncio

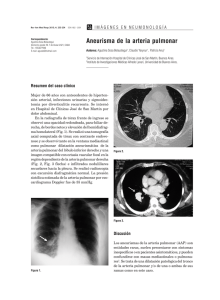
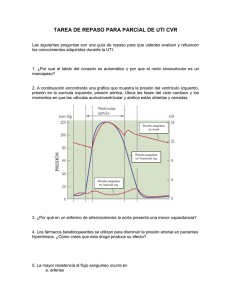
Documento descargado de http://www.elsevier.es el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. Radiología. 2011;53(1):80—82 www.elsevier.es/rx CASOS PARA EL DIAGNÓSTICO Solución del caso 25. Sarcoma de la arteria pulmonar夽 Solution to case 25: Pulmonary artery sarcoma I. Martín García ∗ , M.Á. Martín Pérez, J.M. Alonso Sánchez y J.R. Olivo Esteban Servicio de Radiodiagnóstico, Hospital Virgen de la Concha, Zamora, España Recibido el 8 de febrero de 2010; aceptado el 8 de febrero de 2010 Historia clínica Paciente varón no fumador de 48 años con disnea progresiva y expectoración hemoptoica de varios meses de evolución. El cuadro respiratorio se acompaña de astenia intensa, pérdida de peso y febrícula. En la exploración física sólo se observa disminución del murmullo vesicular en el campo medio pulmonar izquierdo. En la bioquímica general destaca PaO2 de 68 mmHg, PaCO2 de 46 mmHg, pH de 7,3 y bicarbonato de 24 mmol/l. Antecedentes personales de tromboembolismo pulmonar (TEP) hace 5 meses. Hallazgos radiológicos Radiografía posteroanterior (fig. 1): masa hiliar izquierda de contorno lobulado que oblitera la ventana aortopulmonar y origina pérdida de definición del cayado aórtico. Compresión extrínseca sobre el margen lateral izquierdo traqueal y desplazamiento inferior del bronquio principal izquierdo. 夽 Para conocer el listado de participantes que acertaron su diagnóstico y obtuvieron créditos hay que dirigirse a la página web de la SERAM (www.seram.es) dentro del apartado de la revista Radiología. ∗ Autor para correspondencia. Correo electrónico: nachetemaga@hotmail.com (I. Martín García). Tomografía computarizada (TC) torácica (figs. 2—4): masa hiliar izquierda de contorno irregular que invade la arteria pulmonar homolateral y se extiende en forma de «silla de montar» a la arteria pulmonar derecha. Se observa extensión tumoral hacia el lóbulo superior, con una voluminosa masa a la altura de la ventana aortopulmonar. Discusión La demostración radiológica de una tumoración de la arteria pulmonar con afectación parenquimatosa de vecindad plantea el diagnóstico diferencial entre enfermedad tromboembólica, carcinoma broncogénico o sarcoma de la arteria pulmonar. En nuestro caso, en la TC torácica se identifica una tumoración infiltrante de la arteria pulmonar izquierda, predominantemente hipodensa, con moderada captación periférica de medio de contraste y márgenes irregulares que indican invasión del parénquima pulmonar. Se observa extensión a la arteria pulmonar derecha, donde origina un defecto de repleción que ocupa gran parte de la luz vascular. A pesar de la importante afectación vascular bilateral, es escasa la repercusión sobre el parénquima pulmonar periférico. En general, la evaluación de la historia clínica en busca de algún episodio previo de trombosis venosa profunda o de factores de riesgo para la embolia pulmonar puede apoyar 0033-8338/$ – see front matter © 2010 SERAM. Publicado por Elsevier España, S.L. Todos los derechos reservados. doi:10.1016/j.rx.2010.02.003 Documento descargado de http://www.elsevier.es el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. Solución del caso 25. Sarcoma de la arteria pulmonar Figura 1 Radiografía de tórax posteroanterior. Masa pulmonar de contorno lobulado que oculta la ventana aortopulmonar (flecha). 81 Figura 3 Imagen de la tomografía computarizada tras administración de contraste a la altura de la ventana aortopulmonar. Defecto de repleción que expande la luz arterial de las ramas segmentarias del LSI (flecha). Figura 4 Reconstrucción 3D MIP a partir de un estudio de la tomografía computarizada tras la administración de contraste. Defecto de repleción intraluminal de la arteria pulmonar izquierda con dilatación vascular (flecha). Figura 2 Imagen de la tomografía computarizada tras administración de contraste, a la altura de la arteria pulmonar principal (ventana del mediastino). En ambas arterias pulmonares principales se aprecia un gran defecto de repleción intraluminal con morfología en «silla de montar» (flecha negra). Infiltración del parénquima pulmonar (flecha blanca). el diagnóstico de TEP. Uno de los hallazgos más frecuentes por la TC del TEP es el defecto de repleción intraluminal, que representa el émbolo dentro de la luz arterial. La dilatación vascular sólo se observa ocasionalmente, con mayor frecuencia en la fase aguda y con trombosis masiva. Los cambios pulmonares secundarios al TEP suelen ser periféricos, en forma de infiltrados parenquimatosos y atelectasias subsegmentarias. Aunque la invasión del parénquima pulmonar y de la arteria pulmonar son hallazgos frecuentes en los casos de carcinoma broncogénico, la extensión intraluminal y la distensión de la arteria pulmonar no son habituales, y deben indicarse otras alternativas diagnósticas. En nuestro caso al paciente se le realiza una PAAF de la masa, cuyo resultado es sospechoso de malignidad. Posteriormente se traslada a un centro de referencia, donde se le realiza neumectomía izquierda. El resultado de la anatomía patológica es de tumor maligno fusiforme relacionado con la arteria pulmonar y el estudio inmunohistoquímico es positivo para vimentina y Ki-67 y negativo para el resto de los marcadores, incluyendo los queratínicos (AE1-AE3, Cam 5/2 y 34BetaE12), los musculares (actina-desmina), los vasculares (CD31 y CD34), TTF1, CD68 y bcl-2. Finalmente el paciente fallece presentando metástasis cerebrales y en el lecho de neumectomía. Documento descargado de http://www.elsevier.es el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. 82 Los sarcomas primarios de la arteria pulmonar son tumores raros, que suelen estar infradiagnosticados por su similitud con las trombosis pulmonares1 . El estudio histológico de estos tumores se caracteriza por su origen a partir de las células mesenquimales pluripotenciales de la íntima, de donde deriva el término de sarcomas intimales, dentro de los que se incluyen tumores con diferenciación fibroblástica, rabdomiosarcomas, sarcomas osteogénicos y angiosarcomas, entre otros. Los leiomiosarcomas derivan de la capa media y se denominan sarcomas murales. La positividad para CD31 es un rasgo inmunohistoquímico distintivo de los angiosarcomas2 . Aunque tradicionalmente se ha considerado que la clasificación histológica no tiene significación clínica o pronóstica, estudios recientes parecen indicar una supervivencia más prolongada con los leiomiosarcomas que con el resto de los sarcomas de la arteria pulmonar2 . La mitad de los casos permanecen confinados en el interior del vaso, mientras que la otra mitad se extienden transmuralmente hacia el pulmón adyacente, la pared bronquial o los ganglios linfáticos3 . Los sarcomas primarios de la arteria pulmonar son más frecuentes en mujeres de mediana edad y su presentación clínica más habitual es la disnea, seguida de dolor torácico o de espalda, tos, hemoptisis, pérdida de peso, síncope y fiebre4,5 . Como ya hemos comentado, los hallazgos radiológicos dependen del tamaño del tumor, y pueden simular un carcinoma broncogénico cuando existe invasión pulmonar. Si, por el contrario, la tumoración es pequeña y no distiende la arteria, puede que no existan anomalías en la radiografía simple. Las características de nuestro caso coinciden con la descripción de Moffat: «masa lobulada, hiliar unilateral, que se proyecta hacia el interior del parénquima con una distribución arterial»6 . La invasión pulmonar y mediastínica y el realce tardío en la TC y la RM indican sarcoma de la arteria pulmonar frente a TEP7,8 . En la arteriografía, los tumores intravasculares suelen moverse siguiendo el ciclo cardíaco, lo que ayuda a diferenciarlos del TEP9 . La biopsia percutánea tiene el riesgo potencial de hemorragia, especialmente cuando la tumoración es completamente intravascular. Sin embargo, varios autores la han realizado con éxito3 . Las metástasis más frecuentes de este tumor suelen localizarse en el pulmón, seguidas de los ganglios linfáticos, el I. Martín García et al hígado, el bazo, el páncreas, el cerebro, las suprarrenales, los riñones y la tiroides4 . El tratamiento es poco efectivo, con una supervivencia media de 9 meses. Se han empleado diferentes modalidades terapéuticas: radioterapia, quimioterapia y cirugía, pero ninguna ha demostrado ser efectiva10 . Diagnóstico Sarcoma de la arteria pulmonar. Sarcoma intimal de la arteria pulmonar. Bibliografía 1. Thurer RL, Thorsen A, Parker A, Karp DD. FDG Imaging of a pulmonary artery sarcoma. Ann Thorac Surg. 2000;70:1414—5. 2. Huo L, Moran CA, Fuller GN, Gladish G, Suster S. Pulmonary artery aarcoma. A clinicopathologic and immunohistochemical study of 12 cases. Am J Clin Pathol. 2006;125:419—24. 3. Bressler EL, Nelson JM. Primary pulmonary artery sarcoma: Diagnosis with CT, MR imaging, and transthoracic needle biopsy. AJR Am J Roentgenol. 1992;159:702—4. 4. Mader MT, Poulton TB, White RD. Malignant tumors of the heart and great vessels: MR imaging appearance. Radiographics. 1997;17:145—53. 5. Cox JE, Chiles C, Aquino SL, Savage P, Oaks T. Pulmonary artery sarcomas: A review of clinical and radiologic features. J Comput Assist Tomogr. 1997;21:750—5. 6. Moffat RE, Chang CHJ, Slaven JE. Roentgen considerations in primary pulmonary artery sarcoma. Radiology. 1972;104:283—8. 7. Yi CA, Lee KS, Choe YH, Han D, Kwon OJ, Kim S. Computed tomography in pulmonary artery sarcoma: Distinguishing features from pulmonary embolic disease. J Comput Assist Tomogr. 2004;28:34—9. 8. Rafal RB, Hichols JN, Markisz JA. Pulmonary artery sarcoma: Diagnosis and postoperative follow-up with gadoliniumdiethylenetriamine pentaacetic acid-enhanced magnetic resonance imaging. Mayo Clin Proc. 1995;70:173—6. 9. Anderson MB, Kriett JM, Kapelanski DP. Primary pulmonary artery sarcoma: A report of six cases. Ann Thorac Surg. 1995;59:1487—90. 10. García Clemente M, González Budiño T, Escobar Stein J, Seco García AJ, Celorio Peinado C, Rodríguez Rodríguez J. Angiosarcoma pulmonar metastático. An Med Interna. 2004;21: 27—30.