dr. jesus toledo tito director general direccion general
Anuncio

DR. JESUS TOLEDO TITO
DIRECTOR GENERAL
DIRECCION GENERAL SALUD DE LAS PERSONAS
DR. FERNANDO CERNA IPARRAGUIRRE
DIRECTOR EJECUTIVO
PROGRAMA DE SALUD MUJER NIÑO
DRA. ZONIA ROZAS HUACHO
DIRECTORA NACIONAL
SUBPROGRAMA CONTROL DE LA INFECCION RESPIRATORIA AGUDA
COMITÉ TECNICO:
Dr. Roberto Ruíz Merino
Dr. Pascual Chiarella Ortigosa
Dr. Jesús Fernández Urday
Dr. Augusto Paz Gamarra
Dra. Victoria Reto Valiente
Dr. Carlos Urbano Durand
Dr. Herminio Hernández Díaz
Dr. Alindor Piña Pérez
Dr. Miguel Dávila Dávila
Dr. Mario Tavera Salazar
Dra. Ylia Espinoza Vivas
Dra. María Elena Vilca Valverde
INDICE
Página
Presentación.
I.
Manejo estándar de casos de Infección Respiratoria Aguda:
Manejo estándar de casos de Enfermedad Muy Grave,
Neumonía Grave, Neumonía y No Neumonía.
1.2
Manejo estándar de casos de Mastoiditis, Otitis Media Aguda y
Otitis Media Crónica
5
5
11
1.3
Manejo estándar de casos de Absceso de Garganta y Faringo
Amigdalitis Purulenta Aguda
13
Manejo estándar de la fase aguda de casos de Síndrome
Obstructivo Bronquial y Asma:
15
III.
Referencia de un niño a un Hospital :
19
IV.
Medidas Preventivas:
4.1
19
Para la Infección Respiratoria Aguda.
4.2
Para el Síndrome Obstructivo Bronquial y Asma.
4.3
20
Situaciones especiales en Asma.
V.
Referencias Bibliográficas
PRESENTACION
19
20
23
Actualmente, en el Perú, las infecciones respiratorias agudas aún son la primera causa de
morbilidad y la segunda de mortalidad en los niños menores de cinco años. Por otro lado,
los procesos caracterizados por sibilancias como son: síndrome obstructivo bronquial y
asma, están siendo diagnosticados cada vez con mayor frecuencia y es posible que su
prevalencia está en aumento siguiendo la tendencia mundial. Los servicios de salud del
primer nivel de atención, gracias a las estrategias de fortalecimiento de los últimos años,
cuentan con personal y equipo para poder identificar y tratar adecuada y oportunamente
estas enfermedades.
La Dirección General de Salud de las Personas del Ministerio de Salud, a través del Sub
Programa de Control de la Infección Respiratoria Aguda, en concordancia con las
recomendaciones de la OMS y en el contexto de la atención integral del niño, a decidido
formular la Guía para la atención del menor de 05 años con Infección Respiratoria Aguda
(IRA), Síndrome Obstructivo Bronquial (SOB) y Asma que permita evaluar, clasificar y/o
diagnosticar y tratar adecuadamente, con esquemas sencillos y prácticos aprobados a nivel
nacional e internacional.
Esta guía no sólo enfatiza la atención adecuada del niño con IRA, SOB y Asma en el
establecimiento de salud, sino también proporciona información y recomendaciones para el
manejo adecuado en el hogar del resfrío, gripe o bronquitis, neumonía, la otitis media
aguda, la faringo amigdalitis aguda supurada, el síndrome obstructivo bronquial y asma, a
fin de contribuir al uso racional de medicamentos y disminuir las complicaciones asociadas
a estas enfermedades.
Es propósito de la Dirección General de Salud de las Personas, a través de la difusión y
aplicación del presente documento, contribuir a la eficiencia y calidad de los servicios de
salud, por una parte minimizando los costos de atención a través del manejo estandarizado
de casos, y por otra brindando una atención adecuada y oportuna, con participación de la
familia y la comunidad.
Esperamos que este esfuerzo redunde en una mejor utilización de los criterios del
Programa Nacional y permita que los objetivos generales del SUBPCIRA: Disminuir la
mortalidad del niño menor de 5 años con Infección Respiratoria Aguda, contribuir a
mejorar la calidad de vida del niño con IRA, SOB y Asma, así como mejorar la calidad de
atención, sean logrados para beneficio de nuestra niñez que más necesita de nuestro
esfuerzo.
I.
MANEJO ESTANDAR DE CASOS DE INFECCION RESPIRATORIA AGUDA
MANEJO ESTANDAR DE CASOS DE ENFERMEDAD MUY GRAVE, NEUMONIA
GRAVE, NEUMONIA Y NO NEUMONIA
Para la evaluación del niño con IRA, Asma y SOB, se considera como criterios de entrada
la Tos y / o dificultad para respirar. Es importante determinar previamente si el niño tiene
fiebre, de ser así tratar la fiebre y luego evaluar según los algoritmos propuestos.
La Tos es el síntoma motivo de consulta más frecuente en un establecimiento de salud,
requiere una adecuada y a la vez rápida evaluación. Si tiene tos por 15 días o más podría
tratarse de SOB o Asma, TBC, Tos convulsiva u otros. Ver Algoritmos (Archivo en Excel
– Hoja 1 y 2)
A.- PREGUNTE:
¿Tiene algún signo de peligro o de alarma?
¿Cuántos días tiene la tos?
¿La tos es predominantemente nocturna?
¿Su hijo tiene dificultad para respirar? Expresado como respiración rápida, ahogos,
agitación.
¿Presenta algún sonido al respirar? Expresado como sibilancia o silbido de pecho, estridor,
roncos.
¿Es la primera vez que se presentan estos sonidos? o ¿Son recurrentes?
¿Cuál es el estado de vacunación del niño?
Pregunte por otros problemas: ¿tiene dolor de oído, dolor de garganta o diarrea?, ¿Tiene
alguna enfermedad pulmonar o cardiaca previa?, en caso de presentar cualquiera de estos
problemas u otros evalúe y maneje de acuerdo a las normas establecidas.
B.- OBSERVE Y ESCUCHE (EL NIÑO DEBE ESTAR TRANQUILO):
Verifique si tiene algún signo de peligro.
Verifique si tiene tiraje subcostal.
Cuente el número de respiraciones durante un minuto; repita la cuenta si tiene dudas o si el
niño es menor de dos meses.
Determine si tiene respiración rápida:
60 o más respiraciones por minuto en el menor de 2 meses,
50 o más respiraciones por minuto en el niño de 2 a 11 meses y
40 o más respiraciones por minuto en el niño de 1 a 4 años
Escuche si tiene estridor o sibilancia.
C.- CLASIFIQUE Y/O DIAGNOSTIQUE:
Si presenta sibilancias, pase a la Página N°11 para su evaluación y manejo como SOB y
Asma.
Niños menores de 2 meses:
Si tiene algún signo de peligro: no puede beber líquidos, anormalmente somnoliento,
presenta convulsiones, estridor en reposo, fiebre o hipotermia, clasifique como
Enfermedad Muy Grave. El diagnóstico puede ser sepsis, meningoencefalitis o crup con
dificultad respiratoria.
Si tiene tiraje o respiración rápida, clasifique como Neumonía Grave. El diagnóstico puede
ser Neumonía Grave, bronconeumonía, empiema, absceso pulmonar o bronquiolitis con
dificultad respiratoria.
Si no presentan respiración rápida, ni. tiraje, ni signos de peligro: clasifique como No
Neumonía. El diagnóstico puede ser Resfrío común, Adenoiditis, Bronquitis, Crup o
Bronquiolitis sin dificultad respiratoria.
Niños de 2 meses a 4 años:
Si tiene algún signo de peligro: no puede beber líquidos, anormalmente somnoliento,
presenta convulsiones, estridor en reposo, desnutrición grave, clasifique como Enfermedad
Muy Grave. El diagnóstico puede ser sepsis, meningoencefalitis, proceso infeccioso
generalizado y crup con dificultad respiratoria.
Si tiene tiraje, clasifique como Neumonía Grave. El diagnóstico puede ser Neumonía
Grave, bronconeumonía, empiema, absceso pulmonar o bronquiolitis con dificultad
respiratoria
Si tiene respiración rápida y no presenta tiraje ni sibilancias ni signos de peligro, clasifique
como Neumonía. El diagnóstico puede ser neumonía, bronquiolitis con dificultad
respiratoria.
Si no tiene respiración rápida, ni tiraje, ni signos de peligro; clasifique como No Neumonía.
El diagnóstico puede ser Resfrío común, Sinusitis, Faringitis, Adenoiditis,
Faringoamigdalitis Purulenta Aguda, Bronquitis, Crup o Bronquiolitis sin dificultad
respiratoria.
D.- TRATE:
Si presenta sibilancias, maneje como SOB o Asma ( Pagina N°11 ), evite el uso
innecesario de antibióticos.
Recuerde la importancia al acceso de los medicamentos e insumos por parte de los
paciente, para tal fin el SUBPCIRA garantiza el abastecimiento de los mismos para su
distribución gratuita.
Para niños menores de 2 meses:
Si clasificó o diagnosticó como Neumonía Grave o Enfermedad Muy Grave, indique
referencia o:
(
Tratamiento en hospitalización.
( Medidas de apoyo
Soporte hidroelectrolítico y nutricional de acuerdo a edad y peso.
Oxigenoterapia por Cánula nasal (1 lt/min para menores de 2 meses), si el niño está
cianótico, tiene quejido o presenta tiraje grave o frecuencia respiratoria mayor a 60 por
minuto. Si el hospital cuenta con medición de gases arteriales o saturación de hemoglobina
adecuar la necesidad de oxígeno a la necesidad de estos.
Evitar el enfriamiento y la hipoglicemia.
( Medidas terapéuticas:
Penicilina G Sódica 50,000UI/Kg, EV o intramuscular más Gentamicina 2.5mg/Kg cada 12
horas para niños menores de 1 semana y cada 8 horas para niños de 1 semana a 2meses, por
10 días.
Control:
( A los 2 días después del alta hospitalaria.
Si clasificó o diagnosticó como No Neumonía, indique:
( Medidas de apoyo:
Controlar la temperatura del niño. Evitar el enfriamiento.
Aumentar la frecuencia de la Lactancia Materna.
Limpiar las secreciones de la nariz.
Indicar a la madre cuándo debe volver inmediatamente: si se agrava o no mejora o presenta
algún signo de alarma.
Indicar a la madre cuando debe volver a su control.
( Medidas terapéuticas:
Para la fiebre indicar medios físicos o Acetaminofen 10 – 15 mg/Kg./dosis, máximo de 4
dosis por día.
No use antibióticos, excepto si se diagnostica Otitis media, Faringoamigdalitis purulenta
aguda, Sinusitis o Adenoiditis.
No use antitusigenos, expectorantes, antihistamínicos, ni mucolíticos; ya que no han
mostrado eficacia.
Control :
A los 5 días.
Para niños de 2m – 4 años:
Si clasificó o diagnosticó como enfermedad muy grave, indique referencia o:
(
Tratamiento en hospitalización.
( Medidas de apoyo
Soporte hidroelectrolitico y nutricional de acuerdo a la edad y peso.
Oxigenoterapia por Cánula nasal (2 lit. para niños de 2 meses a 4 años), si el niño está
cianótico, tiene quejido o presenta tiraje grave o frecuencia respiratoria mayor a 60 por
minuto. Si el hospital cuenta con medición de gases arteriales o saturación de hemoglobina
adecuar la necesidad de oxígeno a la necesidad de estos.
( Medidas terapéuticas:
Cloramfenicol 100mg/Kg/dia, EV o IM, repartidos en 4 dosis. Cuando el niño ha mejorado
(generalmente después de 3 – 5 días de tratamiento), cambiar por Cloramfenicol oral
75mg/Kg/dia, repartidos en 4 dosis hasta completar por lo menos 10 días de tratamiento.
ALTERNATIVA (Cuando no hay Cloramfenicol o cuando el medico así lo decida):
Penicilina G Sódica 200,000UI/Kg/dia, endovenoso o intramuscular, repartidos en 4 dosis
más Gentamicina 7.5mg/Kg/dia endovenoso o intramuscular, repartidos en 3 dosis, hasta
completar por lo menos 10 días de tratamiento. La Penicilina G sódica no se debe mezclar
con la Gentamicina, debe ser administrada separadamente.
Control:
( A los 2 días después del alta hospitalaria.
Si clasificó o diagnosticó como Neumonía Grave, indique referencia o:
Tratamiento en hospitalización.
Medidas de apoyo
Soporte hidroelectrolítico y nutricional de acuerdo a la edad y peso.
Oxigenoterapia por Cánula nasal (2 lit. para niños de 2 meses a 4 años), si el niño está
cianótico, tiene quejido o presenta tiraje grave o frecuencia respiratoria mayor a 60 por
minuto. Si el hospital cuenta con medición de gases arteriales o saturación de hemoglobina
adecuar la necesidad de oxígeno a la necesidad de estos.
( Medidas terapéuticas:
Penicilina G sódica 200,000UI/Kg/dia, endovenoso o intramuscular cada 6 horas. Se puede
cambiar después de tres días de tratamiento y mejoría, a Penicilina procaínica
intramuscular, 50,000 UI/Kg/ repartidos en 4 dosis, hasta completar por lo menos 10 días.
Cuando el niño no responde bien al tratamiento mencionado, el Cloramfenicol
100mg/Kg/dia, endovenoso o intramuscular, repartidos en 4 dosis por 10 días. Cuando el
niño ha mejorado (generalmente después de 3 – 5 días de tratamiento), cambiar por
Cloramfenicol oral 75mg/Kg/dia, repartidos en 4 dosis hasta completar por lo menos 10
días de tratamiento.
Control:
( A los 2 días después del alta hospitalaria.
Si clasificó o diagnosticó como Neumonía, indique:
Tratamiento ambulatorio
Medidas de apoyo
Controlar la temperatura del niño.
Aumentar la ingesta de líquidos.
Continuar su alimentación.
Limpiar las secreciones de la nariz.
Indicar a la madre cuando debe volver inmediatamente: si se agrava o no mejora o presenta
algún signo de alarma.
Indicar a la madre cuando debe volver a su control.
( Medidas terapéuticas:
Cotrimoxazol 8 –10 mg/Kg/día (en base al Trimetropim), vía oral, repartidos en 2 dosis,
durante 7 días.
ALTERNATIVA: Amoxicilina 40mg/Kg/dia, vía oral, repartidos en 3 dosis, durante 7 días.
Control :
(
En 2 días.
4.
Si clasificó o diagnosticó como No Neumonía, indique referencia o:
( Medidas de apoyo:
Controlar la temperatura del niño.
Aumentar la ingesta de líquidos.
Continuar su alimentación.
Limpiar las secreciones de la nariz.
Indicar a la madre cuando debe volver inmediatamente: si se agrava o no mejora o presenta
algún signo de alarma.
Indicar a la madre cuando debe volver a su control.
( Medidas terapéuticas:
Para la fiebre indicar medios físicos o Acetaminofen 10 – 15 mg/Kg./dosis, máximo de 4
dosis por día.
No use antibióticos.
No use antitusígenos, expectorantes, antihistamínicos, ni mucolíticos; que no mejoran al
paciente.
Control:
( A los 5 días.
1.2
MANEJO ESTANDAR DE CASOS DE MASTOIDITIS, OTITIS MEDIA
AGUDA Y OTITIS MEDIA CRONICA
El dolor de oído es un síntoma frecuente que se asocia con la inflamación del oído medio y
externo, aunque también puede deberse a procesos faríngeos o dentales. En el niño pequeño
los signos pueden ser fiebre, irritabilidad (llorón) o el poco apetito.
El dolor de oído es considerado como criterio de entrada para la evaluación y manejo de la
mastoiditis, otitis media aguda y otitis media crónica. Ver Algoritmo (Archivo en Excel –
Hoja 3)
A.- PREGUNTE:
¿Cuándo comenzó el dolor de oído?
¿Ha presentado secreción por el oído en algún momento? (Sangre, pus, líquido claro),
¿Cuánto tiempo?.
B.- OBSERVE Y ESCUCHE:
En lo posible deberá realizarse el examen mediante la otoscopía que nos permitirá evaluar
la presencia de secreciones de oído, el aspecto y color del tímpano.
Evalúe la presencia de ganglios, dolor y tumefacción retroauricular y fiebre.
C.- CLASIFIQUE O DIAGNOSTIQUE:
Si tiene tumefacción dolorosa retroauricular, clasifique o diagnostique como Mastoiditis.
Si presenta dolor o tímpano eritematoso o supuración del oído desde hace menos de 15
días, clasifique o diagnostique como Otitis Media Aguda.
Si presenta supuración de oído de 15 o más días, clasifique o diagnostique como Otitis
Media Crónica.
D.- TRATE:
Si clasificó o diagnosticó como Mastoiditis, refiera u hospitalice.
2. Si clasificó o diagnosticó como Otitis Media Aguda trate con:
( Medidas de apoyo:
En caso de fiebre o dolor administre Acetaminofen 10 – 15 mg/Kg cada 6 horas si es
necesario.
Si esta supurando seque el oído con una mecha de tela suave de algodón, por lo menos tres
veces al día, por el número de días necesario hasta que permanezca seco.
( Medidas terapéuticas:
Cotrimoxazol 8 –10 mg/Kg/día (en base a Trimetropim), vía oral, repartidos en 2 dosis por
7 días.
ALTERNATIVA: Amoxicilina 40mg/Kg/dia, vía oral, en tres dosis por 7 días.
Control:
( A los 5 días.
Si clasificó o diagnosticó como Otitis Media Crónica, secar el oído con mechas y controle
en 5 días.
1.3
MANEJO ESTANDAR DE CASOS DE ABSCESO DE GARGANTA, FARINGO
MIGDALITIS PURULENTA AGUDA Y FARINGITIS VIRAL
El dolor de garganta es uno de los síntomas más frecuentes en la edad pediátrica que suele
estar asociado a una afección de la faringe, cuyo principal agente causal son los virus, sin
embargo es la primera causa de uso innecesario de antibióticos. La Faringitis bacteriana es
producida principalmente por Estreptococo B hemolítico del grupo A, se presenta a partir
de los dos años de edad (excepcionalmente antes).
El dolor de garganta es considerado como criterio de entrada para la evaluación y manejo
del absceso de garganta y faringo amigdalitis purulenta aguda. Ver Algoritmo (Archivo en
Excel – Hoja 7)
A.- PREGUNTE:
Determine la edad del paciente.
Puede beber líquidos?.
B.- OBSERVE Y ESCUCHE:
Evalúe la presencia de fiebre.
Evalúe presencia de masas o ganglios cervicales.
Evalúe presencia de eritema o exudados blanquecinos, en garganta.
C.- CLASIFIQUE O DIAGNOSTIQUE:
Si el niño presenta dolor intenso de garganta, no puede beber, y se evidencia tumoración de
la faringe o alrededor de las amígdalas clasifique o diagnostique como Absceso de
garganta.
Si el niño presenta faringe con secreción purulenta y ganglios cervicales aumentados de
tamaño y dolorosos en el cuello, clasifique y diagnostique como Faringo Amigdalitis
Purulenta Aguda (FAPA).
Si el niño presenta garganta eritematosa, con o sin fiebre, sin ganglios cervicales,
clasifique y diagnostique como Faringitis Viral.
D.- TRATE:
Si clasificó ó diagnosticó como Absceso de garganta, hospitalice o refiera urgentemente,
dé la primera dosis de antibiótico y analgésico.
Si clasificó ó diagnosticó como Faringo Amigdalitis Purulenta Aguda (FAPA)
( Medidas terapéuticas:
Indique antibióticos: Penicilina benzatinica 50,000 UI/Kg intramuscular, una sola dosis.
Para efectos prácticos se indica 600,000 UI en menores de 5 años.
ALTERNATIVAS: Penicilina procaínica, Amoxicilina o Eritromicina.
Control:
( A los 5 días.
Si clasificó o diagnosticó como Faringitis Viral: maneje el dolor con Paracetamol, pueden
emplearse suavizantes para la garganta como líquidos dulces. Aconseje a la madre cuándo
volver inmediatamente.
II.
MANEJO ESTANDAR DE LA FASE AGUDA DE LOS CASOS DE
SINDROME DE OBSTRUCCION BRONQUIAL (SOB) Y ASMA.
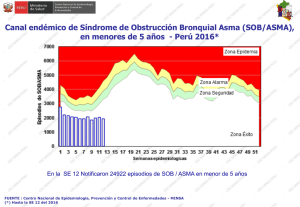
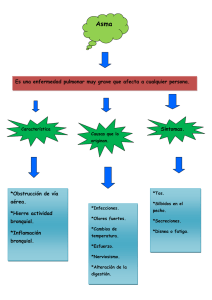
El síndrome de obstrucción bronquial SOB, es una causa frecuente de consulta, y se
reconoce que esta aumentando en el mundo entero, razón por la cual es necesario que se
conozcan las medidas terapéuticas apropiadas para su manejo. El SOB incluye dentro de sí
a una serie de diagnósticos como Asma bronquial, bronquiolitis, displasia broncopulmonar,
fibrosis quística, reflujo gastro esofágico, etc.
La sibilancia se considera como criterio de entrada para la evaluación del Síndrome
Obstructivo Bronquial y Asma. Ver Algoritmo (Archivo en Excel – Hoja 5)
A.- PREGUNTE:
¿Tiene Sibilancias, desde cuando?
¿Tiene dificultad para respirar?. Expresada como respiración rápida o agitada.
¿Es la primera vez o se repite?
¿Tiene antecedentes familiares de Sibilancias o asma ?
¿Que medicinas ha usado antes, inhaladores, nebulizaciones o jarabes, como respondió?
B.- OBSERVE Y ESCUCHE:
Cuente la frecuencia respiratoria.
Evalúe la presencia de sibilancias.
Evalúe la dificultad respiratoria, uso de musculatura accesoria.
Evalúe la presencia de cianosis, en reposo o no.
C.- CLASIFIQUE O DIAGNOSTIQUE:
Si es menor de dos años, diagnostique como SOB.
Si es mayor de dos años diagnostique como Asma.
Calcule el puntaje clínico, Bierman y Pierson corregido por Tal.
Clasifique grado de severidad según cuadro.
Descarte otras patologías, como cuerpo extraño, insuficiencia cardiaca, etc.
Puntaje clínico:
Puntaje
Frecuencia Respiratoria en 1 minuto
Cianosis
Uso de Musculatura accesoria
Sibilancias
Menor de 6 meses
Mayor de 6 meses
0
< 40
< 30
Ausente
No
Ausentes
1
40 – 54
30 – 44
Al llanto
Un paquete tiraje subcostal
Inspiratorias
2
55 – 70
45 – 60
En reposo
Dos paquetes tiraje supra esternal
Inspiratoria y espiratorias
3
> 70
> 60
Generalizada
Mas de dos paquetes aleteo nasal
Estridor o ausencia de murmullo vesicular
Las crisis con puntajes de 2 a 5 son leves, de 6 a 9 son moderadas, y 10 o más son severas.
D.- TRATE, según grado de severidad:
El uso de beta dos agonistas es la forma de manejo apropiado, de preferencia debe usarse la
vía inhalatoria, mediante inhaladores con aerocámara o espaciador o mediante nebulizador.
Sólo si no se puede contar con estos métodos se usará beta dos agonistas por vía oral.
Si se presenta con un primer episodio, sólo se usaran beta dos agonistas.
Si se presenta con un segundo episodio, se agregara a la terapia esteroides sistémicos de
corta acción.
1.
Si clasificó o diagnosticó como Síndrome obstructivo bronquial o Asma leve o
moderado:
(
Administre Beta dos agonistas (B2) de corta acción: Salbutamol o Fenoterol.
( Vía Inhalatoria:
( Use la vía inhalatoria de preferencia, es más eficaz, más rápida, y con menos efectos
colaterales.
100 ugr / inhalación; usar dos inhalaciones, separadas un minuto entre ellas, usar
espaciador o aerocámara.
Puede repetir cada 10 minutos hasta por 6 veces.
( Nebulización:
( Fenoterol en solución para nebulizar al 0.5% (5 mg/ml): de 0.02 a 0.05 mg/kg/dosis o 1
gota de la solución por cada 5 kilos de peso (dosis máxima de 2.5 mg = 10 gotas), en 5 cc
de solución salina. Nebulice durante 10 minutos y puede repetir cada 20 minutos hasta por
tres veces.
( Salbutamol en solución para nebulizar al 0.5% (5 mg/ml): de 0.10 a 0.15 mg/kg/dosis
(dosis mínima de 1.25 mg con un máximo de 5 mg), en 5 cc de solución salina. Nebulice
durante 10 minutos y puede repetir cada 20 minutos hasta por tres veces.
Después de una hora de iniciado el tratamiento reevalúe y maneje de acuerdo a las
siguientes situaciones (ver fluxograma):
(a)
Si puntaje es mayor a 9 o empeora: maneje como crisis severa.
(b)
Si puntaje es menor a 3: indique ALTA con B2 inhalado más esteroides por 3 a 5
días.
(c)
Si puntaje entre 3 y 9: continúe con B2 inhalados cada 20 minutos hasta por dos
horas más, luego reevalúe:
(d)
Si puntaje es mayor a 9 o empeora: maneje igual que en la situación (a).
(e)
Si puntaje entre 3 y 9: Hospitalice, descarte infección o complicaciones, o refiera.
Si puntaje es menor a 3: maneje igual que en la situación (b).
( Via Oral (Sólo si no se dispone de Salbutamol Inhalatorio):
( La vía oral provoca mas efectos colaterales y es más lenta en su acción.
Salbutamol: 0.1 o 0.15 mg / kg / dosis, se puede dar hasta cada 6 u 8 horas.
( Adrenalina vía subcutánea, si no cuenta con Beta 2 agonistas puede Usar 0.01 cc/kg/dosis
de Adrenalina en solución 1:1000 por via subcutánea, máximo 0.3 cc por dosis. Se puede
repetir hasta tres veces.
( Administrar Corticoides sistemicos:
(
Prednisona: use 1 mg / kg / día, dividido entre cada 8 ó 12 horas, vía oral. Dosis
máxima por día : 40 mg., por 3 a 7 días.
( Dexametasona: use 0.3 a 0.6 mg/kg/dosis y luego 0.3 mg./kg/día dividido entre cada 6 u
8 horas, vía endovenosa o intramuscular. Dosis máxima por día 8 mg.
Si clasificó o diagnosticó como Síndrome obstructivo bronquial o Asma severo, indique
referencia o :
Tratamiento Hospitalizado.
El paciente hospitalizado deberá continuar con los B2 agonistas cada 3 a 6 horas más
esteroides sistémico, hasta lograr que el puntaje clínico se encuentre por debajo de 3, luego
considerar el alta.
Administre Beta dos agonistas (B2) de corta acción: Salbutamol o Fenoterol:
( Vía Inhalatoria (ver tratamiento de forma Leve o Moderada):
( Nebulización: (ver tratamiento de forma Leve o Moderada):
Administrar Adrenalina vía subcutánea, si no cuenta con Beta 2 agonistas puede Usar 0.01
cc/kg/dosis de Adrenalina en solución 1:1000 por vía subcutánea, máximo 0.3 cc por dosis.
Se puede repetir hasta tres veces, más
( Administrar Corticoides sistemicos:
(
Dexametasona: use 0.3 a 0.6 mg / kg /dosis y luego 0.3 a 0.6 mg/kg/día, dividido
entre cada 6 u 8 horas, vía endovenosa o intramuscular.
Oxigeno terapia.
( Si el establecimiento cuenta con medición de gases arteriales o saturación de
hemoglobina, mantener la saturación arterial de la hemoglobina mayor a 95%.
Se puede aplicar por sonda nasal, mientras se usa la terapia como inhalador o a través de la
nebulización.
Hidratación.
En pacientes de menos de 10 kilos de peso: 150 ml/kg/día.
En pacientes de más de 10 kilos de peso: 1500 ml/metro cuadrado de superficie
corporal/día
Fisioterapia respiratoria
Está indicada en niños menores por la dificultad que presentan por movilizar secreciones.
Se debe realizar luego de cada nebulización o inhalación por un tiempo de 3 a 5 minutos.
USO APROPIADO DE LA AEROCAMARA
ALGORITMOS EN EXCEL
III.
REFERENCIA DE UN NIÑO AL HOSPITAL
PRIVADO
Si esta indicada la referencia proceda de la siguiente manera:
Si el niño esta deshidratado proceda a hidratarlo antes de indicar su referencia.
Explicar a la madre la necesidad de referir al niño al hospital. Trate de conseguir su
aceptación para tal decisión y en casos que no acepte trate de identificar sus razones para
apoyarla mejor. De no ser posible su aceptación hágale firmar su negativa a la referencia en
la historia del niño e inicie tratamiento con supervisión estrecha. De no ser posible su
tratamiento y de ser muy riesgosa su no referencia debe comunicar el hecho a las
autoridades locales pertinentes. Recuerde que la protección a la salud es un derecho
irrenunciable de las personas amparado por la ley.
Administre al niño la primera dosis de antibiótico, la terapia inicial con broncodilatador, el
antipirético u otra medida necesaria que pudiera requerir para disminuir los riesgos durante
el tiempo que dure la referencia.
Si el tiempo de viaje es demasiado largo, provea a la madre con dosis adicionales de
medicamentos que necesitará el niño durante el viaje.
Aconseje a la madre que lleve al niño adecuadamente abrigado durante el viaje. Una
excesiva pérdida de calor puede agravar el estado del niño. Así mismo aconseje que
continúe con la alimentación o ingesta de lactancia materna o líquidos apropiados de poder
beber o alimentarse el niño en el caso que lo pueda hacer.
Escriba la nota de referencia para que la madre lo lleve y presente al establecimiento de
salud a donde esta siendo referido el niño. En ella deberá anotar la fecha, el nombre y edad
del niño, los síntomas o signos principales que vio y lo llevó a tomar la decisión de
referirlo, su clasificación o diagnóstico, el tratamiento que le ha dado, y algún otra
información que considere necesario para la mejor atención del niño.
Comuníquese, de ser posible, con el hospital a donde se refiere el paciente, para la
recepción y atención inmediata.
Transporte al niño en las mejores condiciones posibles.
IV.
MEDIDAS PREVENTIVAS
4.1
PARA LA IRA
Existen varias medidas de prevención que tienen influencia en la incidencia y severidad de
la IRA, estas medidas son:
Inmunización
La inmunización contra el Haemophilus influenzae (Hib), el sarampión, difteria y tos ferina
administrada de preferencia durante el primer año de vida, según las Normas establecidas,
evita o previene la Neumonía primaria (Hib) o secundaria a estas enfermedades
inmunoprevenibles.
Nutrición apropiada
La malnutrición es un factor condicionante de la gravedad de la IRA. El niño malnutrido
esta expuesto a muchos tipos de infecciones que, a su vez, por ser repetidas, condicionan
mayor desnutrición cerrando el circulo infección – desnutrición - infección.
Prevenir el bajo peso al nacer
El bajo peso al nacer (BPN) es un factor condicionante importante para incrementar la
frecuencia de la IRA, así como su severidad. El control del embarazo (CPN) puede prevenir
este factor.
Lactancia Materna
La LM tiene un efecto protector contra las infecciones respiratorias serias como
Bronquiolitis, Neumonía, especialmente durante los primeros 6 meses de vida. El uso de
formulas artificiales y el destete temprano pueden incrementar la frecuencia y severidad de
la IRA. Por tanto, fomentar la LM es una estratega importante para el control de la IRA.
Prevención del enfriamiento
Los lactantes muy pequeños, sobretodo los menores de 2 meses pierden calor con mucha
rapidez. Una de las maneras más importantes para evitar que la IRA se complique, es
mantener seco y abrigado al niño. Lo ideal es que se mantenga al niño pegado al cuerpo de
la madre, especialmente si el niño es prematuro o de bajo peso.
Control del ambiente doméstico
El humo de tabaco, leña, combustible, etc., que contaminan el aire doméstico, influyan
desfavorablemente en la evolución de los casos de IRA. Hay que evitar estas condiciones a
través del control del tabaquismo y la educación para disminuir la contaminación del aire
doméstico.
Evite el hacinamiento
El hacinamiento es un factor que condiciona las IRAs
4.2
PARA EL SOB Y ASMA
Educación
Considerando que la crisis tanto en el SOB y el Asma obedecen a varias etiologías, es
necesario que el niño con SOB o Asma y su familia aprendan a reconocerla, manejarla y se
comprometan en la búsqueda de soluciones para esta afección. Asimismo es importante la
colaboración de profesionales de salud y de educación, que contribuyan en la recuperación
adecuada de estos pacientes, recibiendo la orientación necesaria.
La educación debe estar dirigida a:
1.
Proporcionar información adecuada sobre el Asma y el SOB , en forma individual, a
través de los clubes de asma o por medios masivos
2.
Educar al paciente y su familia para el control de las exacerbaciones.
3.
Instruir al paciente y su familia en el manejo ambulatorio del Asma y del SOB .
Orientar sobre el control ambiental y evitar en lo posible a los factores desencadenantes.
4.3
SITUACIONES ESPECIALES EN ASMA
Asma Inducida por Ejercicio :
El Asma inducida por ejercicio (AIE) es un problema frecuente en la clínica, especialmente
en niños y adultos jóvenes. Se define como una respuesta anormal a un estímulo no
inmunológico, que provoca un ataque de asma.
En la historia clínica y al realizar la prueba de esfuerzo, se encuentra que ejercicios breves e
intensos desencadenan subsecuentemente tos, dísnea, y/o sibilancias; la mayor severidad de
los mismos se encuentran entre 5 y 10 minutos de terminado el esfuerzo y la resolución
ocurre entre 30 a 60 minutos. Se ha reportado una fase tardía que ocurre entre 4 y 12 horas,
siendo la misma poco común y menos severa.
El AIE puede ser prevenido, siendo infundado afirmar que el niño asmático no debe
realizar deporte; para facilitar la práctica deportiva el médico deberá indicar el uso
de beta dos agonistas, de acción corta o prolongada, en inhalar 15 minutos antes del
ejercicio intenso, con lo que se consigue prevenir la broncoconstricción hasta en un 9095% de los casos. Teniendo en consideración estos aspectos no hay motivo para prohibir la
actividad deportiva en el paciente asmático.
Asma y ambiente
Controlar la contaminación del medio ambiente constituye un reto, especialmente si nos
referimos a la contaminación atmosférica, cuyo control rebasa nuestras posibilidades; de
hecho requiere la intervención decidida del gobierno central. Como médicos, es nuestra
obligación dar a conocer y difundir, los efectos adversos de los contaminantes atmosféricos
sobre el aparato respiratorio y el resto del organismo.
El control de la contaminación en ambientes interiores comprende una serie de medidas
específicas que incluyen:
Obtener en detalle las características de la vivienda: localización, tiempo de construcción,
material, tipo de techo y pisos, etc; de acuerdo a ello se darán las recomendaciones para
modificar este ambiente.
Es de especial interés el dormitorio, en donde:
Debe evitarse el mobiliario excesivo en el cuarto; las sillas y otros muebles deben ser de
madera lisa.
Evitar las repisas; y más aún, si éstas están llenas de objetos o juguetes.
Evitar las alfombras y tapizones en el dormitorio.
En el aseo de la habitación:
Se debe emplear de preferencia aspiradoras o trapos húmedos, evitando el uso de escobas o
plumeros.
Se debe practicar la ventilación apropiada cuando se usen productos químicos para la
limpieza (cera, kerosene, petróleo, desinfectantes, etc.).
Se debe evitar el uso de ceras o productos con olores fuertes para el piso.
Evitar el uso de talcos, colonias y frotaciones que contengan productos mentolados,
alcanfor o eucalipto.
Se debe evitar fumar en el hogar y en presencia del paciente.
Evitar, en lo posible, la presencia de animales o mascotas con plumas o pelos. Si los hay,
deben ser retirados del ambiente interior de la casa.
Otro ambiente importante es la cocina; en lo posible se deberá utilizar cocina a gas o
eléctrica y evitar que se dispersen olores fuertes.
Promover la lactancia materna exclusiva por un periodo mínimo de 6 meses e incidir
en la importancia del riesgo de una alimentación complementaria precoz.
Asma y alimentos
Existe un pequeño porcentaje de pacientes, en los cuales se encuentran una asociación entre
la ingesta de alimentos y la presentación de sibilancias. En estos pacientes generalmente
hay asociación con eczema infantil.
El asma provocada por alimentos es inusual, no requiere de un manejo supresor con "dietas
hipoalérgicas" en la mayoría de pacientes, a menos que, exista una relación causa - efecto.
En definitiva, es el responsable del cuidado del niño quien regula su dieta, y no el médico,
con listados extensos de alimentos prohibidos. El niño requiere de una alimentación
balanceada acorde con su edad que le asegure un crecimiento y desarrollo óptimo.
Asma Inducida por Medicamentos
Existen medicamentos que pueden provocar exacerbaciones de asma. El ácido
acetilcalicílico y otros agentes antiinflamatorios no esteroides, pueden causar
exacerbaciones severas de asma y deben ser evitados en pacientes con historia de
reacciones a estos medicamentos.
Los agentes betabloqueadores por vía oral o incluso por vía ocular, pueden provocar
broncoespasmo y en general, no se deben usar en pacientes asmáticos. Si requieren ser
usados, es fundamental una estrecha observación médica.
Asma y Factores Psicológicos
Los factores psíquicos están presentes en el asma, tanto como factor desencadenante como
por el efecto de la propia enfermedad. Siendo menos frecuentes los casos de asma
provocados por problemas en el entorno del paciente, asma psicosomática. Es importante el
mantener una buena relación médico - paciente y si es necesario contar con el apoyo del
psicólogo.
V.
REFERENCIAS BIBLIOGRAFICAS
Bang A, y col. Neumonía en Neonatos: ¿Puede ser manejado en la comunidad? Arch Dis
Child. 1993. Mayo; 68: 550-6.
Begue R. Aproximación al Diagnóstico de las Neumonías en Niños. Medicina al Día
(MAD),1993;2.
Behrman R, Kliegman R, Nelson W, Vaughan V. Tratado de Pediatría. 15ava. Edición.
Interamericana. Mac Graw Hill. 1997.
Berman S, Simoes E, and Lanata C. Respiratory rate and pneumonia in infancy. Arch Dis
Childh. 1991; 66:81-84.
Caicedo Y, y Castellares G. Neumonías Supuradas: Cambios en la etiología y Manejo en
niños, Medicina al día (MAD) 1994:1.
Campbell G, et al. Trial of Cotrimoxazole versus Procaine Penicillin with Ampicillin in
treatment of comunity acquired pneumonía in young gambian children. Lancet 1988;Nov
19.
Carrillo , y col. Estudio transversal sobre resistencia a Penicilina de Estreptococo
pneumoniae en Lima. Libro de Resúmenes,IV Congreso Peruano de Enfermedades
Infecciosas y Tropicales, 1995.
Castro JA. Resfrío Común: ¿Siempre necesita tratamiento?. Nutrición y Salud: al día.
1993;1.
Chiarella P, Rázuri A, García A, Ugarte C, Whu R, Zegarra O. Crisis asmáticas en niños:
comparación de dos terapias inhalatorias. Act Méd Per, 1993;17(1-2):27-36.
Consejo Nacional del Colegio Médico del Perú. Consenso Nacional: Normas y
Recomendaciones para el Manejo del Síndrome de Obstrucción Bronquial. Colegio Médico
del Perú. 1997.
Consejo Nacional del Colegio Médico del Perú. Consenso Nacional: Normas y
Recomendaciones para el Manejo de Asma en Pediatría. Colegio Médico del Perú. 1997.
Cossio S. Otitis Media Aguda en Pediatría. Medicina al Día (MAD). 1994.
Craig W A, ANDES D Pharmacokinetics and pharmacodinamics of antibiotics in otitis
media. Peditr Infect Dis J. 1996;15:255-259.
Craig W A. Pharmacokinetics/pharmacodinamics parameters: rationales for antibacterial
dosing of mice and men. Clinic Infect Dis 1998;26:1-12.
ENDES 96 (Encuesta Demográfica y de Salud Familiar 1996), Instituto Nacional de
Estadística e Informática. Lima, Perú, Junio de 1997.
Feigin R, Cherry J. Tratado de Enfermedades Infecciosas en Pediatría. Segunda Edición.
Interamericana, Mac Graw-Hill. 1992.
Fondo de las Naciones Unidas para la Infancia (UNICEF)/Instituto de Estadística e
Informática (INEN). Estado de la Niñez, la Adolescencia y la Mujer en el Perú. Lima,
Octubre de 1995.
Flaherty J F, Jones R N. Antiicrobial Efficacy Review. General Surgery News. 1998
September, 11-14.
Franklin R, et al. Trimethoprim-Sulfamethoxazole. Mayo Clinic Proceedings, 1991;
66:1260-1269.
García A, Chiarella P, Rázuri A, Ugarte C, Whu R, Zegarra O. Fenoterol Nebulizador vs
Fenoterol Inhalador en el Manejo de las Crisis Asmáticas en Niños. Acta Méd Peruana
1993;17:72-81.
Geelhoed G. Croup. Pediatr Pulmonol. 1997;23:370-374.
Harari M, Shann F, et al. Clinical signs of Pneumonia in children. Lancet 1991; 338:92830.
Harry G. Los nuevos agentes antimicrobianos en la bronquitis aguda y en las
exacerbaciones agudas de la bronquitis crónica. Infections Diseases in Clinical Practice,
1994; 3:81-86.
Hutton N, Wilson MH, y col. Antihistamínicos, descongestionantes y resfrío común. J.
Pediatrics. 1991; 118:125-130.
Kaditis A, Wald E. Viral Croup: current diagnosis and treatment. Pediatr Infect Dis J.
1998;17:827-34.
Lanata C. La Neumonía en Niños: algunos aspectos prácticos. Nutrición y Salud: Al día,
Nº3, Año 1, Diciembre de 1993.
Mandell G, Douglas G, y Bennett J. Enfermedades Infecciosas: Principios y Práctica. 3era.
Edición. Editorial Médica Panamericana. 1992.
Mc Cracken G. Considerations in selecting an antibiotic for treatment of acute otitis media
Journal of Pediatrics Infectioust Diseases, 1994; 13:1054-7.
Ministerio de Salud. Dirección de Estadística e Informática. Defunciones Registradas:
1996. Lima, Perú, 1998.
Ministerio de Salud. Atención Integrada a las Enfermedades Prevalentes de la Infancia.
1997, Ministerio de Salud del Perú.
Navarro A, Vega Briceño L, Chiarella P, Caravedo L, Zegarra O. Experiencia en el manejo
de la patología obstructiva bronquial en pediatría, Hospital Nacional Cayetano Heredia
1993-1996. Fronteras en Medicina 1997; 5:67-74.
OPS/OMS. Bases Técnicas para las recomendaciones de la OPS/OMS sobre el tratamiento
de la neumonía en niños en el primer nivel de atención. HMP/ARI, Washington, D.C.,
U.S.A. Enero 1992.
OPS/OMS. El Cotrimoxazol para el tratamiento de la Neumonía en niños de países en
desarrollo. HCP/HCT/ARI, Washington, D.C., E.U.S., Septiembre de 1995.
OPS/OMS. Análisis de los problemas técnicos de las infecciones Respiratorias Agudas.
HPM/ARI Washington, D.C. U.S.A., Marzo de 1989.
OPS/OMS. La magnitud del problema de las Infecciones Respiratorias Agudas. II
Seminario Regional sobre Infecciones Respiratorias Agudas en Niños y Supervivencia
Infantil. Río de Janeiro, Brasil, 29-31 de Octubre de 1984.
OPS/OMS. Los antibióticos en el tratamiento de las infecciones respiratorias agudas en
niños menores de cinco años. HMP/ARI, Washington, D.C., U.S.A., Enero de 1992.
OPS/OMS. Infecciones Respiratorias Agudas en los Niños: Tratamiento de casos en
hospitales pequeños. Serie Paltex para ejecutores de Programas de salud, Nº24, 1992.
OPS/OMS. Atención del niño con Infección Respiratoria Aguda. Serie Paltex para técnicos
medios y auxiliares. Nº21, 1992.
Oski R, De Angelis C, Feigin R, Warshaw J. Pediatría: Principios y Práctica Editorial
Médica Panamericana. 1993.
Rivas M, y col. Tres esquemas terapéuticos de Neumonía Bacteriana en Niños. Libro de
Resúmenes, IV Congreso Peruano de Enfermedades Infecciosas y Tropicales. 1995.
Sanford J P, Glibert D N, Sande M A. Guide to antimicrobial therapy. 26 ed. 1996. Dallas
Texas, USA.
Segura A, Romero S, Rázuri A, García A, Ugarte C, Whu R, Chiarella P, Zegarra O.
Aminofilina y Fenoterol en niños con crisis asmática. Rev Med Hered 1994;5:138-145.
Shann F. Chloramphenicol alone versus Chloramphenicol plus penicillin for severe
pneumonia in children. The Lancet, September 28, 1985.
Shann F, et al. Acute Lower Respiratory Tract Infections in Children: Possible Criteria for
selection of patients for antibiotic therapy and hospital admission. Bulletin of the World
Health Organization, 62 (5): 749-753 (1884).
Shann F. et al. Absorption of chloramphenicol sodium succinate after intramuscular
admistration in children. N Eng J Med. 1985; 313:410-4.
Shann F. The management of Pneumonia in Children in developing countries. Clin Infect.
Dis 1995;21:s218-25.
Shulman S, Gerber MA, Tanz R, and Markowitz M. Streptococcal pharyngitis: The case for
penicillin therapy. Pediatr. Infect. Dis. J, 1994;13:1-7.
Vargas R, Chiarella P. Bases Racionales para el empleo de aerosoles y espaciadores en
asma bronquial. Fronteras en Medicina 1996;4:32-37.
Vega-Briceño L, Shion Sam D, Vargas Castillo R, García Aguila A, Chiarella- Ortigosa P.
Asma: Definiciones y Epidemiología en la edad Pediátrica. Fronteras en Medicina
1996;4:167-171.
Vega-Briceño L, Vargas-Castillo R, Shion-Sam D, García-Aguila A, Caravedo-Reyes L,
Chiarella-Ortigosa P. Prevalencia de Hiperreactividad Bronquial en Niños de 6-7 años,
Lima, Perú. Bol Med Hosp Infant Mex. 1996;53:495-499.
Welliver J, y Welliver R. Bronquiolitis. Pediatrics in Review, Vol 14, Nº4, Abril de 1993.
WHO. Acute respiratory infections in children: case management in small hospital in
developing countries. WHO/ARI1/90.5 World Health Organization, Geneva 1990
WHO. Acute respiratory infections case management charts. World Health Organization
Programme for Control of Acute Respiratory Infections, 1990. Archivos SUBPCIRA
PARTICIPARON EN LA ELABORACION DE ESTE DOCUMENTO
I.
Dirección General de Salud de las Personas:
Dr. Jesús Toledo Tito (Director General)
II.
Dirección Nacional del Subprograma de Control de la Infección Respiratoria
Aguda:
Dra. Zonia Rozas Huacho (Directora Nacional)
Dra. Ylia Espinoza Vivas (Equipo Técnico)
Dr. Mario Márquez Zorrilla Amarillo (Equipo Técnico)
Lic. Nelly Rocano Lastra ( Equipo Técnico)
Dra. María Elena Vilca (Equipo Técnico)
III.
Comisión encargada de revisar y elaborar el documento final de las Normas
Técnico - administrativas del SUBPCIRA:
Dr. Roberto Ruíz Merino.
Dr. Pascual Chiarella Ortigosa.
Dr. Jesús Fernández Urday.
Dr. Augusto Paz Gamarra.
Dra. Victoria Reto Valiente.
Dr. Carlos Urbano Durand.
Asesores del Subprograma de Control de la Infección Respiratoria Aguda:
Dr. Herminio Hernández Díaz.
Dr. Alindor Piña Pérez.
V.
Profesional Nacional de OPS/OMS:
Dr. Miguel Dávila Dávila
VI.
Oficial de UNICEF:
Dr. Mario Tavera Salazar.
VII. Participantes en el Taller de “Evaluación del SUBPCIRA y Reformulación de las
Normas Técnico Administrativas para el control de la Infección Respiratoria Aguda, Asma
y Síndrome Obstructivo Bronquial”, desarrollado en la ciudad del Cusco del 18 al 20 de
setiembre de 1998.
VIII. Apoyo en Computación e Informática:
Srta. Karina Blanco Pareja.
PÁGINA
PROGRAMA DE SALUD MUJER Y NIÑO
DIRECCION GENERAL DE SALUD DE LAS PERSONAS
SUB PROGRAMA DE CONTROL DE LA INFECCION RESPIRATORIA AGUDA
INCRUSTAR Word.Document.8 \s
Lima, 2000
GUÍA PARA LA ATENCION DEL MENOR DE 05 AÑOS EN:
INFECCION RESPIRATORIA AGUDA
SÍNDROME OBSTRUCTIVO BRONQUIAL Y
ASMA
4(É©å ôýnî-U@@:N
:H!„¶Å2FU*Ì ´î#r_K
l{U
|.2")S
Y¸ugÅÄšˆu3wì&fN.SÛ:”vZ"ƒ
n¼Ùr˜w*4,¢{#b
w/2¼VÙFÈÿúåÿÛTêÒ•Œrç¢\^VMž&ÙÍbfcÐ4KUaA
!D,"B \
i>.Çyž#\S•\U
"q:•ekw.
Y
0pþ
lKHaetÃ4Ã
F»‰R¹
Òs·£p$¡oN,,Q
=!
<Ôã:vµÜ,-*_HÉD)
6$
T
"
C÷û’éÓTÒ¹YŸJ}tsœj鱺A"I8€mÝD5
cËib=0;@
7ƒrn)•aÐI=b?k·
3A*
6"~üÎ.`HaÐõñ$uºsQú:(eP²Pôœ
$p
h
IÀ
Z`?a8
"$™I7W£»-m-2
O7[S•*%
Fk"Seô@)
=oó}
¶-Ja%x
aSQs$B
9o/á€
;¸å<Ï•9${Ž©(9<üb7Y
0&f0&eO
*°ñ:¼('³LØVRI-@a$ì:•hUhÞÕÑÇn_Ð û‚
[*a–}X-p
0X1
v7X¢Î:2¤TUN‹DLS‰
2•@7ÀA€N({ o
<o…S8 (;
O^-ËU_O>Z.
msßr;fö\N9z¶cZÏÓ#_–ìk.×ù
=Ûšc½•~~´–c䣧ƲØvÊè¹,q<Z_³•r[=z
2{zÏíh[‹Ø2-sKï9¶ô–cI[s;åv
W϶…*nÖvîYEjtD
TxGUh€Ï¦ë
bŒdD
#bVÕ ž+ï§il=YJ
U2
k\_ß
3!”
_
)x;v&TbLèÃ
LE4
XÝU RÃá„Ai-2y[aÛ
JÙ[:¢;,xév}³®Kb†5
h
z
ZÝMu[<2< RNëúnOÜ
3׉qSœ7h¡T@|t
4yƒ
C%boc>
q»{9G#L
;aÞsO/\)
4F[–qy9Á!ÊéfŽ6z )Ä#Ç
\¢e)
{
gD
%z&2"`fÛ
xµ=0wEl8
(
jlklïÿ
ióÝÄf1IMr#
,%²
d
Na`t8C
v
@
DLShº>-Ïxl
5'Ê>(ÓëNÈiëcžJ‚
J,xøÈ
D
e2
s0am
*"LX{s
W
#G‹2q8@h
]
v
9wÞc`‰6‰&hW(
"¢pá½ï{š½×Zs>M}X
w#w{k=
K’Vv7Rf%
_Þºµ4Jñ¹ÙÕñ\T%qyÿáx~ŽdcP÷
t’Zv
pyXC1Vb%7wŽä-:
A‰9)|»_pk`
U"B"6D^Œ
0G_!@a%¢BÛ
JoŽtQ\ÜZzt
<
MC7xbC
Z¦¥/éK¶cÚ’ý•6g_³/iKöcÎsöcF
\s™
kFK?f›3Z
k¶9ý*sÍ~Ì´Ì5}Í\2–\–´%}Íõ*£]¿¨eN_26 yN[³
b=ÚrÇ¢eôô5½¥ÏiKzËX3[¦ez
!cM;æöÎ
d?f
k¶«ž=s½þP²e[²-ik
6gZfËõ
dæ›~ö••yæ#3s]³]årt^WO‘‹
EE
&SifBu
+,m(Cï^+
xD}2€•àxüÕ³>óó^rãn]›»Ù´+L`•ù¢O»áÆî®em‹å´«ËÁ
V"a¡¶š->h%p[m
g}×W¾zyCÛ?y+dG
gnshe8.Ž
Et>,Ã4€)z#
#}3ÍFkVE
q4gfQY
N
3 …¸ìÅ×°L.Â=xdjpdï6î
Vd—iÔžk¢µvº¯ëbÁfA§Ã Š¾ÆaiµÖ:Iö aJX•C[
#Ÿœ(1eäzÌóËEFV'.U8Ê
:º…Pn=¦Þwyq×4MC
8L
]
HG)¼m|Z@
|Mš¯
=@ÉElöNvÏ~ŸŠ6ÇqmEyWuÉð
':ê ìK\Åz6Nn
'%;EaÑA`=•KÑ
`e
–cc‰Ý4*cµ
+ûbãN)±.‹H1ŠJeik
Q¦D_—LJdQX@FÎä
Uaê=öSMFa*D½
eJd^[¶U$mó
9
A
R"Í,hKÿg!kXæ
"JDB‰y^Ãzó6P
c›Wk‡Å{³‹e9®Q*2á=˜iž}î}ém?Õ`P
pq
%VH`]û|œ
R)e`.4
m)UëTJæÖJR•S‰BZk
\DŽ
D•Î@_-€R¹îK%–¢¹¤0
c-ÊSá>ȾHf°Æžë ª,&HVÛöö
2*UÒHUH(š
n¸}ëÖ0îZ4
6re.
TRÜ{3+Rœ
==ÇRƒƒA‡µ•µò•dlÖ+‹%%BTr
j
q&=z‚$G
MkÓ0,Í#2)F
NûZHQE..
a
>ãEŸþ¨ó;f¶î÷ûùЈHUWo”4–â‚°¥wÞz¤=èžéÞ÷ðoøê¯ÿÒ¿ñ%çs/¥ bí=;R)
Y)%
Zx,²5Nfe
zsbtDZ
jfu(}Ž:H7së÷~è
g?û
8($Ih"
`;\Í]ÜzIPÒ•6m
-U
r›PÒ´I@iR¥-Ò’*j“Ò
d@'|Bd
]m
]ŽÌ¸YúXj0iž7%12À
A.Ä¥•%lv)B[Z‡
&dw¸
C
T%Þ²v`=ë@Û4¼'j…5pEo
)Á;<1T4C
E
,Xæ
;ng³Øf"Ùî•É `•C
#¡#lEX
}À°íßâ[C!@Pf
_A#$0[
D`-HX+
[¶kƒ¯nC)`XwIv†Š
n2);Šª9ÌLD3A
rDB+#Q
ZDà•ìÛCœBPB@[
Ÿ3G
H=à
@ƒy$3(`[
!2
c=ûc3°6cftK$
cתA8ÎÍ)ûÑAP…YŸW_š·%Nkdx6˜
V
3RSRÖˆ
\{ïæZDT6jíi^
p 0ÖuKýõô JUVèPKU
nd
[7AXI`yæ
3TÁ
kž©skEÔ"..Faž
G
H
Yu@DRxOê
A
OÓ°¤[„!UY §Þ(¨H}0Ï¥ÐPërlätZ;+Ö¹¡Û4NÃT3`=
S/<6·›Ãiu
+nÝšTÁ…Nk[»
Uûê :Ý,:R7kfÈX—^*;•”Ì
$=•8Xˆ˜YÐ
*E2ûNUY[
8XZ
F_-(tT
5A*
Qø8•ÝåÀá.qu=oƒP%]{
S-2HX d¬*Bu
Z3§0F-Žöà%¿¸¸ .\¼€çÖ•ÐJkVq|á-oü`yÏG?
?ùsŸüÙ¸ÿ 3xP 7Q9u/•n¾
/מ=lgzh}
9ÌòЖýP@âጨS
:d@:^
^
OÇuwkw<œ¤êÀÒ==ââÖ(†žý°„hLe\ZŸXL
&I
}ªBÇ+c&€¯çe_…‹–•–C
k!Zº
*:Ð:G
q
,×Kç'î]¼pX
yô••|üÙ—î½âÑfk¡éÁécwn?ÚrÉUiÉW½êU/^
t{woØÓ§
rB
ikxF Ãc?
pD¤GLSIÂzlR«PÞ¬ó¤c-œ‚"ˆ
)s·ÌÌ"TŠnf@[z
pZ{Šø4Vëy8-²mT&8
l
6Ë¢´)N@gz×f}DfDª°;<l3L>wÿt÷rb!&HÅ¿ñ
h
JHE?5-EˆhÀë
~
4×MŠ˜€À-,P„}s,ZR!•¦T‚iC{öæ$R
~º°æ)<R]bQ
X2
B.n«VffeA—aO
K+µLuJj`,kç
7ë@:Ôr1ŽmµZøÁýCr0¸Ê”
=¶GS€î r0,`=
B
TFÕ[w&""
0D@Ib=
X
<î|ø•°ìcLeû¦>V`
[ÛRÊdV
m
fT_,ŠÐ:Fa
eH
iñad_±qÎyHA
UcÖ:XUÉYº!‹R#ÄHQ-Eµ¤fê
hj#‚8(hè
hE
EtjahP
}êûH#©À
Ð`}6>~=
X #PÇ
^öÃk~ñé/žòÉ_¬9sá•/›¬-Á öik9¬r*Æä„E)
Æ$¹@•* Ef
*
(E
1Ö uZ »v…#Nz
[Š¶}RÕýwLi "£¾•z5ÞZ0æRÕŽbl€U3
8
!
R
|•*÷¥ {q9ÒXhæb(#~ËÂxã
Q
f0Åt]ncî
&aW²
\P
~co¼ñ–ÅÐéг]”Í=9GöKÙØHiàj%CËn%
v`ßs>—"ìV…$o&,neÇ
|ÞÍ7mchfk
jŒ}U‡º®ŒµPh‘œJEcEbJ
3k
*i
ciÔ
!K=-fMí
W^)E`+
UsV
7aS&3{
k9ª‘RU.XãjKÀU¨*T
++ÁVónXŸ5}_B
B
"UpP4µ-‚P›
f¿ÚÊ¥ÓÔ3-´Û*$/~ÇbÿcA’…ÝB7ö¤½{º¸ÒزtìæqTPû-Ô/$nå±¥æÿGñåjs[XÎ=ãr{cl¥
}3
9j.P
0
9
I¡Ö['Œ>Ô±WCJQ
]#N™•!µ7
XZ66
P¯MajSeehŒ(~öƒ
|rþ
pÔ^`g]%*
i
oGW7(Q{ã+Ô
ul-ÓÕxÚ‹^õˆ‡>`þô•\÷Ìwž4;òqo|¦m0V
~
+'&;}ìa'>ÀDtÓ
]N^QO=
U"G±ŽC²
%2Cƒ7"â} ÅOG
SÏÔIê¹ÜÊy`·%qYF4
TÆ–©+¹ÓÒ³tL+M«2ÌU3cW˜
bI
db"KbîYz
@
s"
v+æ•¥cßJj™{2±_”vUr
/gb\pØJýBI
^sdleT
aY$1v%-Ë
Cˆ¬h&nZ;$T!xgºØÑÀ
G……uÆæ(6øÚO›zB#&8g
zR5E\áqoxp³k
_{·cïq}sy°&v9g™ìtï
s'%2fn
d6^·añRÅ^+U54qÒÿ
B7JM›ÚÅ”[iG!4ÌA»Vb
8u
,U
‘»qÎA9j×
g
ciF
k%´
IcÐØjNʬ]PŽÚ¶š:ÍY9k×jÊÊYãXša@hµm¸]äMs‘;•QÇC]
n,Ý(…¨©åÐhÌÚM:§F'
uõv[_võ
4¶:jr7Î9jl
ir×pÛ
5&íZ19I3
Q-4iV€P– `
@1?}ÖñßýøkÎ8ým_xpÃhq=
6,(
—XIMQy6¢À
I
P
Yb
v
8!Œ
y
9r
S•\÷Ô¥ç^úý™Û†O`•sn"Sp
eéEL&V;i
l
Y"_’#xÀ8g&j‰
K‘Œr‚sÖY«N
n•(Ud½seé‚h—sUZ%aÑÌ
2WÞ
5
^IF
Â
2_zÛH
?2sùþkÿH7?uE
&·jó¾û_•yŸáªo'†8ÍPLi$)A‹
$ÂÌÌ`4J)›ªo)!æ<=
Fc•
~m
Eë¬#;jb=U
O;À
tQBH*R
k+Lžœ
6
pTã
VRa|UZUí
o’arÞqbkMY
%y*7-´–LRŠ-V…¯JWVD
w~vÚyÅA«Q¢š)kãçÇ]²0…Öe9;U©0K.
A
R+Ö
%±¡ë:ŽPXG¢°=XP`aVã
K‘Œl-QR1ŽK_
BpÆ
LU
F•Žƒ³ PÊ•ˆL…v”ŠÚI§‹ã‘±vØÄÌ´Ø41¤^Q
G•V=‡$)
`ë]L)‡¤M*-0Z8cEBfUPTb¥‚ú}ï¬
%!
M9CBbR*Èc"¾ê
@„Ò–"0†Ô¸ªWz2bSE
?
w•5–T„m3j•5`k
)kVbmº0¿q8
-Éy2ÆY"‚1emŒqd!Œ
"FMI
3d<<gX
M`
9jRfUQM
$‰m•µ
6
w>D
HÙð **o•µ9Û8nÕº˜bQUu]T
\«OJL4pn
_-[QtS
|E½ihHDB
z3SUU[
rŒl=¬CYyU8?1ç•
sÛ]·´5
¶=ƒI\:5;
/ü·ýöÞbï“.üÀìÊÊN•‡¿ÿ•w\wõq?:¦?c
J
x|õŽ;Y
Îb
_OWP
X65XV
+Ôd-Š’€ûo»ÍnÙ
`<úÆQFJlX—Oõ&n
1P
1
2
BDOU¯þõ½[•ÐNC§¯Ûö¹ªúøoÃQ§½Või6\P•ÚN8hYC«
qHe¿(2˜`<H,,L"; Ø•9;ëÉ©
\\/ÆA89_
ct@Yq9?|
kLá(%83qŽ
TŽLIeè:clŽ¢IHœ-D
Ea•É€ ª¬F ABö•Í-kfom
r
PERXg&
mF9uKiI
Tµ[džde•¨ê=—lXsíÃ:^"a>
xõÏn •EUíF9
TY5kn—´GâX%ªf•hA
Dj'Òï@
iÅXc<b
`,yR*=
<Öl¼ãµï~msípvå~ko
X
'$¤$BeítBE
Y01úVYJ×a`
9£tH"0p%
.qÖ
hÆÿ¥ê=Ãm©ª¬á±bUí}ÒM€‚ˆ(bÀ+**
‚(Ú(**
fQӠ
9,%·1ÖRNc»#Ý-©)‹€`BfI±T•
Rr
4Šc%
,eîm
´®¬b¿³Zd
]YeP
v(c(F
S
Xif„mD3k °
9„Ò,H;PW^xÛ
bJq`TU
P
K
+5[ï[—ÿvõ•Ï|ýK_üèç-aM+{Û-;N:ë
#QLH@"
*]bN@t
I¾ýýŸ<÷Ì/‡Û‰-3_ÿÙ'In=l
'…•90tl;N'9
fñ¬·ìýì=.ûÆIØeüþ†”•;
%B.
TF}ø
M&±dH0s0
$bÌ}橵RD*¨$Tu_
#+À£÷>ïÉL½‚©-•bïþ JÑÉ'emQPÀd[7P
[Kí$•Fau5x
$
ÇéZH‰¾cÎìÚÔNrÛz?áh”B[º)ƒc;M$÷
g3É0¥
=©"é§9;N&em
Kb,ìM}b`
j…92
gìØvL•90:ÆÀnâcWR[
.
kaK)1Jaá
1dmÔÄ9]kAa
?nXn'E
BïódÒbsS)S€X`
@
@(Y
V
ÖVýh<Ú¸icŠ"ùnó.C?fD
f!TUa-+u
sôYWRk½NÍ,Eh)2•£R%ËÊ
B¨*Ý4&ù4öÉTPEicJF
.úT83[•'n8
i$ŸvÐ
]{
p]4F•
UALQUZd¦
Uc@t•ƒÐ
YPh%*
i:-%gf
"‰”C)¶4•]í&•/Æ*!$E5
'qv¦ºì/wM]–¡4ƬL»™•UFeWJa@œmš
q'a$ÔÔ;
2e,NÂRI )t%'—ŒÖ
;½g[5S5ZeE£eŒeÚM¼
mäÌŒ
3UcKQJ
Y%…
cDmd ‰=/]@•1æ
2
Kt\qa†z~
Rµ ´’Þ¡Ò*Æ keŒ2²žtAHH‰iŠRÈRò}?ÑÅ´q~(
¥‘LÚù®ndS£ÑzPY_
4F
Ec- J6RrïM•
1Z‘ʨ¦Ò³MÍ$‚‹Qb *3•aÕTÖ4F+%,¤”`Î3vF&
3!\ð³³Õ7¯ø–R`f
0FæTŒ•aÊ( *üè²_UV
FX
#(!µ”RM&ÞÇHŠI
.ÑŠª2U-KD#e`
])
)DaPSn7»
h
E#DHƒ9•J‘9æTDlËpÖ
tÌ™žÉuÑZ;Z^Š]Ù4?{
oný%fZkuq¹
(i!u-R"b
R
3
d
9
;¯•®T_4ÉsMC@k©
1VI%4äjNÚ
Luec’54l
w{Ž]Ø`ïpK/=øE;
E€Äx<ΉÚ
eL–(9†”••¡ä”s[²w•1™¦ê|t™J
-UIÔŠ!‡X %r@NÔ
HH£ŒAcÅ´#U±JÍÍ7ê¾F9d £ht)SsvX‡’DBIÙ#ÍØ*0%”`ݨùYÓ
,/vˋ~yGX\
mÛ>ݾÝßs÷xu5õöÏѱ]•ÛïnG«Ž¤6’äÒJÜ~O·ý^¿mÇxû½îž{Fkkiy1l_îÆã
.tl'ei
i&
ZϵQ¸kû4$vm^[
"¡*¢ˆ\Wj!Yc
0g+iD=
DJ ù
qc
R*B°iTpP
K®ŒJ>7Z¸I¨•V•Im6J
Sö‚Z£•i7I10t
&
dbtŒ
Dæö>‰í-ë§ÖKŽ{yK>jxH?|Ó
vJ?dà5w_Crׇ
^>¹íÊå®uqB&’|ÌnO#yè
$ó´Ä–©K“±c ïRêRœ29ƶо×2yúIq-S`
s:eß[7^ñ;V
n59—»)}›|—Ý*»i¤ch×óX’
{
.ª¢ZTZÕ¢}§1ißj.š{-EsÒ
yt›»VR/ýLSÔ~.q
!©‚î\Ù³yyûRE
€0¤J
AYU
fvŽœ59
@ÞS)Ù7^2
QJ
7•BE2sdn
u
6¥"g<
`eàBC
xÈ
T
[U@A*Å:G
RP@ÉP•Õ‚
P"¬CîJ'B0,987j¼2;g•
OVh )-|á%³
v@
f-†m›
MU“
AXJfCd-²RVžQp
"P¨êÚ4wÌ)rp6&
'ˆ@3L•FPAJH
)
&$p0#g
(Œ¾‡
„@@&tQ(
/
IYz-Îzc
#㼕¥ä^bR1Ðbr.
Gm7
9lY
Û&›
n
!xP‘P#4Æ5 ‚
8 3\½(n?
J;
~Ûh¤†ú$b0xb
4
{Wûµ•<ßÈíTR¯íLÖVÒÊzÚX×µUžOy¾!kk)&
My6çÔ
z¿ºVVöuëke
~×wWÕW>é=7OoQ
qMª
?zÖûž¨ª•¿ï_°&U• ºôœ+Ž»Ë3/^¹TEçÓÒ%ÝuU9匿RU{ÏMŸ:õ_ÿá)ï>ýÇg¨j?ÍqªûötûÖúõ
Y’¤ý¼¤Ngmi;m[n{]]+‹
JÜ7í¥hÎ*EûŽKÑ®Ó.jΚ“æ¢Ý\cÇ%kŸ5FMI
!
-i
/ãCoÿê…?=oto:
f³9[?òèÛÜ¥<jœÑ*u)XŸJqpQR
3N?
ÏÀg^zÁ}/:h;
n>-lLU
n
6o
Hsp…4K,
Ip
AŠ•67•µd
q?gC4^òD˜
E
oµ(Y2@*L
R
_MÌ×?pÉŸ¼êHH=ñ.–"lG5
1sð6+8çÚûÂj=IQï(æ\×~e%:O“:
T&ep*&
(J}éHÀjîr`}À]G
y
Q†îG-SA‚x6v
X3`qa<
,îÃ":cF,!8ïmQñl§}¿m[ý»Ë
g—'##~i<qÙAMeëÑÈ
H1ÁQÚ`g)P5
UE
0‚P[Q2js’
:GIADƒŽ+2X
*KÆI,ÆZca~~ýÅ_¾üÓaLR`<~qÇe_¾ø
> xX
?26
kN<ø•“û?h×O–7_üÈ“>ðTSágW^òåÓ.>~Ë_oi
Chð°{28r%C
9ö:]Oó.ﻳ_YoE4v
d7ã”J?-ý\r¿@%ñ~l
jlu¶/ïÞ;o×4EÕ¬ýL9/p;yª
iNs-ÿCEkµŸKéT¢v3•¨%iœ••½qu-ÏÖYû
{8''!!
0
IDATô¸ñîw½úR3;rz0
C
}ûŠ½óθ‹™Y5-ffo
e½Á3afÚYIR’Y69©
M+
LFzXgãG7
L
Ë+-Ij²Ú-IHšL“Ù˜*lV{“Þj1Éfbe0MVzS±Ô¯õ
V
@\-¦f¹¬!8#6ÐÊ(*V3«ÙV«bf×þçµ
9
xñv@@ékl=;
wcM;jGH`¼Ž
9¯J‘uQº_“THÕj&ª`T
\ãTi
s
2éåB†}ÝÝ+'N¤ni»{yX
3Ü~´»íöƒÅ¢tK)ɆÞV‹²ÜËwÜÚííçÕŽ”Þö;9¸ÁÚ;“™-–¶ØO{;¹;•½E9~¼;Ø—
cGû¾/¥·~ie°nic
3ë—ºÜ/
bf7|l
yú«žö»ã¦.zäk^ùÂWî]¿ÿÚ'¿Å̾öÉ[¾|ÕWûdýJS§uP3{ÚYÏyÉK^
7}
Oxµ™ííçýݼ\Öœ-uv|gè;I
+
dý*§di0)k^fNVzËýH“Ö~•S'âÖdý
df
K5+–—¢bš¬Ž<údi)}^'n
3*VT¦MSP
/’#7i}ÍjdÂ\R
>j‘lF&³•¶•
g
TS'ÔPÎù
yÐIÃiÈ`jšPiTqH
OE,% •o=r
o ÚK%!C;mH‘kÕ*ó
1¤
sH]
Þ;&ï°èJp˜MC)V
P
&œ
ñÞ¹“ˆ¼§<û7î»±xõ›ÞZzÀÃ
àÁŒR¬O…LT9[ÝœE*>!
1{´>z
bÙgÍËA˜‘¤ÆèrΓ–\ ùf¬µlLYÅØq®Ù;OŽÀœ VV Þ&“v&Z§3o†ªh"T
5M(bI«fU
Z7ñ\“IV3kg
*
T†R@1(cÚ4F
5MeoPW
}ÍjFmd58
ko¸
<q£
'
q-@œrU•Re!
CŸ}kó¶ÙœNÓbY;se•G.
2
Z
fk{c
J KU´N&.
mý(1G…V¨bscV‹hÒ
|ãbtJh(L
WÒ!÷¸§?ý؉as6ShU
b
1ñÅÂ$XQE%B
Qvo
z÷ï¾ãU_]]5o
A)ªd•GÊP)% {XFˆ>N£'
nAc«):gP
kf[47³{L
9±Ó¯:µj{;åÄn:±“•ÝÑ-:“by0-ëxOS
_I·
c
]ì䡘TS±R¬Ov|‘VcT\²
EI("18
g0ƒ©‰€Aðc~$<xÌht
IDATtu
7Æf
U'1 8I5¶~4EƒáaìÙ;BtD`ň
fqˆL%Ki=
f"1E¥vJC
LÎÄWÿúú'>ågPA'A
g
g
h&^
E52
@
sŠj`6fn[
p'³ÀÇŸ»•K7}u-K
=
:IYG&C
o
6
OIy,U
#:08T•sk
$ÅÆQ?4 B)
bK
U&Á
uk6U->ø
@5T2Sk
h]0Rrh[•c
UF*HE5
j€1iy´5‡vÝmj ž]u(ªEátíxvaMH
uãa>àÇ2±ro¾.m©Ý±sntGªZƒ0¶Í>}½Õu¤C"'wz\7sïð»Ó
/KŸŽ)ªKâÇkM™÷º•‚ÂM8-í:—‰Hjë"fƒÞ}gn[
R¬WPò91íjuCu
@IJ!Y'
?<{s9_RL|Š÷Ž
/
JsbëP)dA*Ú
z
>
U;•VŽ…®c¾+õ²•yZÖ1±®#fàõrU&ZZÇLpyv¯×
*DF<#ÌEY
uë”é.)³|øÙ«I󳇓•!$Ý=„2óe-Ô‘îR!¦€1Rà“Çˤùùóü7þË_Õ¤º•k>Hlz:h3
0”£z3bá=8lC
#Ç•LRðø¦±è”ÓØch™KFo˜,\9
jY©Wx +
78(óæ
u--÷ukÄœfeAfxp
0h•¯A‰nn5 )à0@
>d]ÖyÊ6lšRpP
0
V">
)soT©=;ÌB$
s8Ò•’*
df%~v
d`X<-UEUÙ Eá‚
7
w
H3B}_ƒ·eÌ3O‚2ï,•›
Y÷Œ\ì•Çd`EQtGv
(xL9—LaM3@6å2
)8ŸRb%"$
p,åÙ!9p<–b|w*ó
(cOS:_
x/¢
+Î<0hJå8%o
pFbìM×fÈz«P¸Ü¶¦½owHS3OiÿtÌe/±
wzX
sNçm{óf}þ|–½}/pC
[¹9+
XvYÙÖÁ†0nÝ“LEµulOci
]SÒaœ
;1l/Yw
n.ð
x
`*Ú†!l*%Orœ
a
7;û.¤q 1Dy=·
R_•/<À*
XYwªà>Ad\Ÿ6.
`pA9@f
)C3æCau
4C
cà6‹JLfV4É.À"€ ;s´bf
!',[ïUEƒA²sL
0Xb13&
GÜ/c=ÄlÎOKEcMÜ
Aj0Aí^Íæ$*`‘ÚM‹&•ZcÔq¼+ï<W
Oçe>L§™[M[7f
b 4g!Á,
"|DXHÄ-ÖºW¤
)8nÛËü•¿ì?ïÓ#ßoµ•Ø¨Vfeº?Ç<{ùvˆqTýyïÊHmi}dìm{>Ï•ûü
#ceRYb/üV[º
1|dÆ40¤@7´rÜnõ•9'Î9?
'
6¢me1NV;
yž9‡ïMo[‘äz@ j<gœ6Ï
3ê®”BDïÚrœ\J+Z•¶ª·Òúg'AظÕÖnZ/ó"k!%
né1r #„eLc
i³
€_ÿéŸxien›2xf2ð}ß
Apä
kaÆçg¿?gŸ1f|>:B¶
}
NË…ix>
QQ¢•5|RR%1BÝ$2óH)…µ
O
oÿ½üçÿô_X‘3XY˜Whr
(œP
µZlLUnµ¨R-ZteÒä
ic‰
i
J$
]|Ø
7
vj%,U8
@P-üqv!m
ig
DRv.JZ
g
|
n
Acuq͂
8
.•Q:m•m.Ï4gd2m•
%y…+q-%ºÏ@m×g«"fñzt"
e”?nU.,Zl,
$ÎcS&T®3CvDÀ)tãôR
Ž
ZVÆ
\‘~e;XG.
C
\r¼rzOGP
!L‹CU˜–]d<:“¬r=–Xª.O
DKz
|åK,©=Q
B,xYBE
NZ‚WÛ,WÃçúÓ:Š¸F4Wcky
V
'IDATx
<"å@”qkP+i
J
1
fr§
5!/kžxit
1Iœ
cêøîL¼‘H9M,?{
p’„#AN’p°Lm|ðMØW$
g
Bšò“o”ñÖ[ú_á6ÔȤ¦zbo®iE~xTÎ
@J¬b~
y—m§kQXdU^
S
IEND®B`‚`!
=µ[Ozæ_?üÑ¡iÇ[wõ
÷Kgût_}p.wûì
q
'
s
{
šÔ…Å–&ÿå
gDëÁxYZ,?ò~›Ú†€f `}E\
w¸™ÿõ´zBt8\N
<!^Àùï¥ñòôÓð2D"ÛÐj>JmAP=Ïzôö
(Þã·£¶Êãý©\<‘å]_fR-ñ.ðJC/É
O<uOÞO7¬úeÅ„º$/±ø=½š#
|X¦?;;~;ß2|üšFr¼i"T>þ ZÛ,?
P¸à¦«Í_7˜l9[u6
'—füöU³85jŽ{~þ¤@5oÕxûfÎ_öÆ,tL
$îó¥X¼w8d*<ïhE
N
d
}òNw{€ñFy8[{
V;F´”p»¼ágZh"ò~J*
W/iz>žP>
Vý~n©ü„ñT-Js26
!÷eE²ÏŸ×Ê
‰É‰ø%Ò½ä'TûhL%-1
<a-ȇ7
/
Õ^^(ÞøÕXŒ7GëO7[R>
9B…%dã%KhB
J% oÑ%G'
xÇéV†ª/SuNX.l„PŸ
H2~ïÝÁµy§îobY~¢,ã-+ËOt¥}}'u
k;’œo?uðjô'¿5r4帾æ–e¼ue¼ue¼ue¼ue¼ue
ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼uµAÞYϺØ
ï¬e¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼u
e¼ue¼ue¼ue¼ue¼ue¼ue¼uÕñ~èœû
phoenix
=µ[Ozæ_?üÑ¡iÇ[wõ
÷Kgût_}p.wûì
q
'
s
{
šÔ…Å–&ÿå
gDëÁxYZ,?ò~›Ú†€f `}E\
w¸™ÿõ´zBt8\N
<!^Àùï¥ñòôÓð2D"ÛÐj>JmAP=Ïzôö
(Þã·£¶Êãý©\<‘å]_fR-ñ.ðJC/É
O<uOÞO7¬úeÅ„º$/±ø=½š#
|X¦?;;~;ß2|üšFr¼i"T>þ ZÛ,?
P¸à¦«Í_7˜l9[u6
'—füöU³85jŽ{~þ¤@5oÕxûfÎ_öÆ,tL
$îó¥X¼w8d*<ïhE
N
d
}òNw{€ñFy8[{
V;F´”p»¼ágZh"ò~J*
Root Entry
Root Entry
WordDocument
WordDocument
ObjectPool
ObjectPool
_1012130269
_1012130269
1Table
1Table
Normal
Normal
Título 1
Título 1
Título 2
Título 2
Título 3
Título 3
Título 4
Título 4
Título 5
Título 5
Título 6
Título 6
43+`3{
Ju[=û¿_=<?
IKÆ[WÆ[WÆ[WÆ[W
[WÆ[WÆ[WÆ[WÆ[WÆ[WÆ[WÆ[WÆ[WÆ[W8ÞU<C
SóÂ|VSÆ[WÆ[WÆ[W
[WÆ[WÆ[WÆ[WÆ[WÆ[WÆ[WÆ[WÆ[WÆ[WÆ[WÆ[W\Þv´pjÜ)µ ‡’•
Wó•û,µ
aÕûá}þKMmCX£hR:ï
z@«°{xPw\ç=]7¸Þw|YC9g
"
K
1ozv2C
?2íŒ÷haÂ6Ût0~<Y
^/GÙ/†×&[?6R@é
zfr ÞnôZv‚^*ký
3N!X'~
"
V?\4BÙø7.?Aßu
AEP*†7;~
6
+?An>X
H[ü*=?Y.
?
,CÛâWáþ=Ì“¿ý¬n• ˆ‚²×`[ü*;?Y5bH3
BñŽm"TG™_E´O~
{
7‹LSÞ˜|xGì/É4å•Ég=SòƒD¢㤶ū|ü;V<‰˜œà•É§¿„ç'H›È(A*¡¿dæ'1L"«\Þ‘ü;2o,
|
7
Dh
b
O<)‘wâxÂ:IHÖ_²Tn~
Me´¾}{•Z
/qAi
6ˆ+ìþp¼kob¨²û3ïç*;ÊFUíITTö~8
`I]ÈcAÌË‘wBd,åÞ_–ÊÕ§|x×+¦ì•68ž|+Mw÷`=
7o~&Å;u{
Fuente de párrafo predeter.
Fuente de párrafo predeter.
Texto independiente
Texto independiente
Sangría de t. independiente
Sangría de t. independiente
Texto independiente 2
Texto independiente 2
Texto independiente 3
Texto independiente 3
Microsoft
Microsoft
C:\TARJETA CAMPAÑA99.doc MicrosoftGC:\WINDOWS\TEMP\Guardado con
Autorrecuperación de TARJETA CAMPAÑA99.asd
MicrosoftGC:\WINDOWS\TEMP\Guardado con Autorrecuperación de TARJETA
CAMPAÑA99.asd
þ
Times New Roman
Times New Roman
Symbol
Symbol
Bookman Old Style
Bookman Old Style
Comic Sans MS
Comic Sans MS
Wingdings
Wingdings
Documento Microsoft Word
MSWordDoc
Word.Document.8
Imagen Microsoft Word 6.0
MCompObj
CompObj
ObjInfo
ObjInfo
ObjectPool
ObjectPool
_966927864
_966927864
CompObj
CompObj
ObjInfo
ObjInfo
Microsoft Word
Times New Roman
WordDoc
Word.Picture.6
C:\MSOFFICE\WINWORD\PLANTILL\NORMAL.DOT
ARES FERNANDEZ M.F.
ARES FERNANDEZ M.F.
ObjectPool
ObjectPool
WordDocument
WordDocument
SummaryInformation
SummaryInformation
OlePres000
OlePres000
Normal
Fuente de párrafo predeter.
@Epson LQ-1070 ESC/P 2
Epson LQ-1070 ESC/P 2
Epson LQ-1070 ESC/P 2
Times New Roman
Symbol
ARES FERNANDEZ M.F.
ARES FERNANDEZ M.F.
Microsoft Word 6.0
WordDocument
WordDocument
SummaryInformation
SummaryInformation
DocumentSummaryInformation
DocumentSummaryInformation
1Table
1Table
INCRUSTAR Word.Picture.6
Normal
Microsoft Word 8.0
_PID_GUID
{9153A884-18E6-11D3-9747-444553540000}
{9153A884-18E6-11D3-9747-444553540000}
W/iz>žP>
Vý~n©ü„ñT-Js26
!÷eE²ÏŸ×Ê
‰É‰ø%Ò½ä'TûhL%-1
<a-ȇ7
/
Õ^^(ÞøÕXŒ7GëO7[R>
9B…%dã%KhB
J% oÑ%G'
xÇéV†ª/SuNX.l„PŸ
H2~ïÝÁµy§îobY~¢,ã-+ËOt¥}}'u
k;’œo?uðjô'¿5r4帾æ–e¼ue¼ue¼ue¼ue¼ue
ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼uµAÞYϺØ
ï¬e¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼ue¼u
e¼ue¼ue¼ue¼ue¼ue¼ue¼uÕñ~èœû
Normal
Normal
Título 1
Título 1
Título 2
Título 2
Título 3
Título 3
Título 4
Título 4
Título 5
Título 5
Título 6
Título 6
Título 7
Título 7
Título 8
Título 8
Título 9
Título 9
Fuente de párrafo predeter.
Fuente de párrafo predeter.
Texto independiente
Texto independiente
Plain Text
Plain Text
Texto independiente 2
Texto independiente 2
Texto independiente 3
Texto independiente 3
Pie de página
Pie de página
Número de página
Número de página
Encabezado
Encabezado
aerocam.tif
aerocam.tif
\\Lima\lima\LOGOS\MINSA2.TIF
\\Lima\lima\LOGOS\MINSA2.TIF
_1012131510³
MicrosoftUC:\WINDOWS\TEMP\Guardado con Autorrecuperación de Protocolos de
atencion integral.asd Microsoft&A:\Protocolos de atencion integral.doc
Microsoft&A:\Protocolos de atencion integral.doc Microsoft&A:\Protocolos de
atencion integral.doc Microsoft&A:\Protocolos de atencion integral.doc
Microsoft&A:\Protocolos de atencion integral.doc Microsoft&C:\Protocolos de
atencion integral.doc Microsoft&C:\Protocolos de atencion integral.doc
Microsoft&C:\Protocolos de atencion integral.doc Microsoft&C:\Protocolos de
atencion integral.doc
MicrosoftUC:\WINDOWS\TEMP\Guardado con Autorrecuperación de Protocolos de
atencion integral.asd Microsoft&A:\Protocolos de atencion integral.doc
Microsoft&A:\Protocolos de atencion integral.doc Microsoft&A:\Protocolos de
atencion integral.doc Microsoft&A:\Protocolos de atencion integral.doc
Microsoft&A:\Protocolos de atencion integral.doc Microsoft&C:\Protocolos de
atencion integral.doc Microsoft&C:\Protocolos de atencion integral.doc
Microsoft&C:\Protocolos de atencion integral.doc Microsoft&C:\Protocolos de
atencion integral.doc
{4)"N[
3zR)hg
a8]/N[
=`=h0Z
G'M?N[
"g?HJ,wÿ
\%A B|
,6mPhg
Wq'RN[
a"TRhg
pFvUhg
m`'Vhg
;j?^hg
cC3`hg
H#TaN[
]Cf&(`wÿ
Rdfh,n
PY^ghg
oXBihg
A5„q\]>j
SummaryInformation
SummaryInformation
DocumentSummaryInformation
DocumentSummaryInformation
CompObj
CompObj
DOCTRINAS, NORMAS Y PROCEDIMIENTOS PARA EL CONTROL DE LA
INFECCION RESPIRATORIA AGUDA, SINDROME OBSTRUCTIVO BRONQUIAL
Y ASMA, EN LOS MENORES DE 5 AÑOS
Microsoft
Normal
Microsoft
Microsoft Word 8.0
DOCTRINAS, NORMAS Y PROCEDIMIENTOS PARA EL CONTROL DE LA
INFECCION RESPIRATORIA AGUDA, SINDROME OBSTRUCTIVO BRONQUIAL
Y ASMA, EN LOS MENORES DE 5 AÑOS
_PID_GUID
_PID_HLINKS
{273BC1E3-4558-11CF-9749-444553540000}
{273BC1E3-4558-11CF-9749-444553540000}
aerocam.tif
aerocam.tif
\\Lima\lima\LOGOS\MINSA2.TIF
\\Lima\lima\LOGOS\MINSA2.TIF
Documento Microsoft Word
MSWordDoc
Word.Document.8
Times New Roman
Times New Roman
Symbol
Symbol
Garamond
Garamond
Monotype Sorts
Monotype Sorts
Courier New
Courier New
Wingdings
Wingdings
Univers
Univers
¡DOCTRINAS, NORMAS Y PROCEDIMIENTOS PARA EL CONTROL DE LA
INFECCION RESPIRATORIA AGUDA, SINDROME OBSTRUCTIVO BRONQUIAL
Y ASMA, EN LOS MENORES DE 5 AÑOS
¡DOCTRINAS, NORMAS Y PROCEDIMIENTOS PARA EL CONTROL DE LA
INFECCION RESPIRATORIA AGUDA, SINDROME OBSTRUCTIVO BRONQUIAL
Y ASMA, EN LOS MENORES DE 5 AÑOS
Microsoft
Microsoft
Microsoft
Microsoft