Cli-146 Muerte Súbita_v0-14
Anuncio

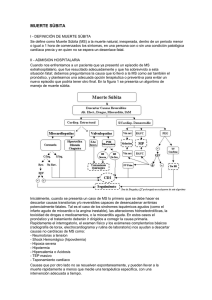
GUÍA DE PRÁCTICA CLÍNICA Cli-146 Muerte Súbita Año 2014 - Revisión: 0 Dra. Alejandra Díaz Casale Página 1 de 10 Definición Se define como muerte súbita (MS) a la muerte natural, de causa cardiovascular, que se produce en forma inesperada, con un corto intervalo de tiempo desde el inicio de los síntomas desencadenantes (habitualmente menor a una hora) o que acontece en el sueño. Epidemiología La prevención de la MS es un desafío para la comunidad médica en general. Es un problema de magnitud, ya que representa la mitad de las muertes de causa cardiovascular y el 25% del total de las muertes en adultos. En un 50% de los casos, puede ocurrir en personas sin enfermedad cardiaca conocida. Los estudios de anatomía patológica muestran que, al menos, un 50% de las MS serían por un nuevo evento coronario. Su incidencia en la población general es baja (cerca de 1 evento por cada 1000 adultos por año) y se incrementa a medida que se seleccionan subpoblaciones más graves, de acuerdo con la función ventricular, la presencia de enfermedad coronaria y los antecedentes de arritmias. En el caso de la población joven y aparentemente sana, la MS es un hecho que produce un gran impacto social y familiar, sobre todo, si tiene lugar durante la práctica deportiva. La enfermedad cardiaca estructural y/o inflamatoria es el principal sustrato en la fisiopatología de la MS. A pesar de ello, un 5% de las MS ocurren en personas donde no se puede demostrar cardiopatía (subpoblación más joven); serían aquellos portadores de anormalidades "electrofisiológicas primarias" (en este subgrupo, el tratamiento estará orientado a impedir la recurrencia de la arritmia). El reconocimiento de sus posibles causas y mecanismos está dirigido a lograr una estratificación de riesgo que permita una conducta preventiva, tanto primaria como secundaria. Mediante registros de electrocardiograma (ECG) Holter obtenidos durante el episodio o por programas extrahospitalarios de reanimación cardiopulmonar (RCP), se ha podido identificar el ritmo cardíaco al momento de la MS. En caso de cardiopatía estructural, las taquiarritmias ventriculares son más frecuentes en pacientes con enfermedad coronaria, mientras que las bradiarritmias son más habituales en aquellos con insuficiencia cardiaca avanzada o terminal. Esta información es importante para el pronóstico, ya que la probabilidad de reanimación y supervivencia es mayor tras un episodio de taquiarritmia, si se lo compara con los episodios de asistolia o ritmo sinusal (disociación electromecánica). Copia N° : Nombre Representante de la Dirección: Revisó Dr. Leonardo Gilardi Fecha: Aprobó Dra. Inés Morend Firma Fecha 30/07 14/08 GUÍA DE PRÁCTICA CLÍNICA Cli-146 Muerte Súbita Revisión: 0 – Año 2014 Dra. A. Díaz Casale Página 2 de 10 Patologías más Frecuentemente Asociadas con MS Cardiopatía isquémica Miocardiopatía hipertrófica (MCH) Miocardiopatía dilatada Miocarditis Enfermedades infiltrativas (sarcoidosis, amiloidosis, hemocromatosis) Enfermedades neuromusculares (enfermedad de Steinert, ataxia de Friederich, etc.) Cardiopatías congénitas Hipertensión pulmonar Estenosis aórtica Disección aórtica Prolapso mitral Tromboembolismo pulmonar Síndrome de Wolff-Parkinson-White Taquicardias ventriculares polimórficas catecolamina-dependientes Síndrome de QT largo Síndrome de Brugada Fibrilación ventricular idiopática Enfermedades degenerativas del tejido de conducción Bloqueo auriculoventricular (AV) completo congénito Alteraciones electrolíticas Proarritmia por fármacos antiarrítmicos o no antiarrítmicos Estrés psíquico y físico importante Tumores intracardíacos (mixoma) Traumatismos torácicos (commotio cordis) Evaluación y Manejo según las Diferentes Patologías En este ítem se mencionarán las causas más frecuentes y aquellas que merecen una consideración especial. Las que son menos comunes se mencionarán en forma concisa, ya que es probable que el manejo sea del resorte del especialista. Las causas se diferencian claramente según el grupo etario. En diferentes series de análisis de atletas se observó que en jóvenes prevalece la MCH (36%), seguida por las anomalías congénitas de las arterias coronarias. En poblaciones de mayores de 35 años, la causa más frecuente es la enfermedad coronaria ateroesclerótica. GUÍA DE PRÁCTICA CLÍNICA Cli-146 Muerte Súbita Revisión: 0 – Año 2014 Dra. A. Díaz Casale Página 3 de 10 Cardiopatía Isquémica Es la causa más frecuente de MS en la población general. Tanto la oclusión de una arteria coronaria como su reperfusión pueden generar arritmias malignas. En los primeros 10 minutos de isquemia, se producen alteraciones iónicas y metabólicas que generan una anormal acumulación de sustancias producidas por el metabolismo anaeróbico (potasio, adenosina, CO2) en el espacio extracelular. Se modifican las características electrofisiológicas de los miocitos de la zona subyacente al infarto; se favorecen los mecanismos de reentrada y de fibrilación ventricular. Después de las 24 h de la oclusión de la arteria, las arritmias malignas son menos frecuentes y el mecanismo subyacente depende del aumento del automatismo, más que de reentrada. En forma posterior a un infarto, sobre todo los primeros 6 meses, el riesgo de arritmias y MS no es despreciable ya que aparece la fibrosis, sustrato ideal para la conducción anisotrópica y la reentrada. La función ventricular deprimida es el factor determinante más importante de las arritmias post-infarto. Una fracción de eyección del ventrículo izquierdo (FEVI) < 30% a 40% es el predictor individual más potente, pero con baja especificidad. MCH La MCH es una entidad que se caracteriza por hipertrofia ventricular izquierda, no atribuible a otras causas como enfermedad valvular o hipertensión arterial. Es la miocardiopatía primaria genética más frecuente, observada en 1 de cada 500 nacimientos, de trasmisión autosómica dominante, con diversidad transgénica importante. Es causada por mutaciones de los genes que codifican los diferentes elementos del aparato contráctil de los miocitos cardíacos. También existen otras enfermedades en las que interactúan causas genéticas y metabólicas, con una manifestación fenotípica similar, como la enfermedad de Fabry u otras enfermedades mitocondriales (fenocopias). La MCH se asocia en forma independiente con la presencia de arritmias ventriculares malignas y a MS principalmente en jóvenes, aunque la mayoría de los pacientes presentan una expectativa de vida normal. Desde el punto de vista clínico, se puede observar disfunción diastólica, obstrucción al tracto de salida del ventrículo izquierdo (VI), isquemia miocárdica en reposo o latente, fibrilación auricular, disfunción autonómica con inadecuada respuesta al ejercicio. Esto último se debe a vasodilatación sistémica durante el ejercicio y ocurre a pesar de un volumen minuto adecuado durante el esfuerzo; este hallazgo se asocia con una incidencia mayor de MS. Alrededor del 95% de los pacientes tienen alteraciones en el ECG (anomalías del segmento ST y la onda T, signos de hipertrofia del VI). El 30% de los enfermos presentan ondas Q patológicas, angostas, profundas y limpias, las que pueden preceder a la GUÍA DE PRÁCTICA CLÍNICA Cli-146 Muerte Súbita Revisión: 0 – Año 2014 Dra. A. Díaz Casale Página 4 de 10 hipertrofia que se detecta por ecocardiograma y pueden confundirse con necrosis miocárdica. También se pueden observar ondas Q anchas, empastadas, relacionadas en ese caso con mayores signos de desorganización del músculo hipertrofiado o con la aparición de su fibrosis o necrosis. La tasa anual de MS en estos pacientes varía entre un 4% a 6% en jóvenes a un 1% a 2% en la población adulta, de acuerdo con datos provenientes de poblaciones seleccionadas obtenidas de series hospitalarias. En grupos no seleccionados, la incidencia sería menor al 1%. De este modo, la incidencia de MS en la MCH es de hasta un 6% en centros de atención terciaria y menor a 1% en poblaciones no seleccionadas. Es la principal causa de MS en deportistas competitivos. Evaluación de Riesgo de MS en la MCH Es importante considerar los factores de riesgo para MS, incluidos en Consenso Internacional de MCH ya desde 2003. Factores de Riesgo Mayores en MCH Paro cardiaco por fibrilación ventricular (FV) documentada Taquicardia ventricular (TV) sostenida espontánea Historia familiar de MS prematura Síncope reciente de origen inexplicable Hipertrofia ventricular extrema (> 30 mm) TV no sostenida (episodios repetitivos o prolongados con una frecuencia > 120/minuto) Factores de Riesgo Menores en MCH Fibrilación auricular Isquemia miocárdica Obstrucción al tracto de salida del VI (> 30 mm Hg) Mutaciones genéticas de alto riesgo Pacientes jóvenes Respuesta anormal de la presión arterial durante en ejercicio Disfunción sistólica con FEVI < 50% Enfermedad coronaria asociada Puentes musculares Pacientes a los que se les practicó ablación septal con alcohol (como tratamiento de la hipertrofia) Evidencia de fibrosis miocárdica El estudio electrofisiológico para la inducción de arritmias NO es un criterio y no se debe utilizar como marcador de riesgo. GUÍA DE PRÁCTICA CLÍNICA Cli-146 Muerte Súbita Revisión: 0 – Año 2014 Dra. A. Díaz Casale Página 5 de 10 En la MCH se indica el uso de cardiodesfibrilador implantable (CDI) como prevención secundaria a todo paciente resucitado de MS, así como en los sintomáticos por TV y/o síncope vinculado con arritmia ventricular (Clase 1, nivel de evidencia B) En la prevención primaria, difiere considerablemente según el país de origen, el sistema de salud, la accesibilidad a los dispositivos y las opiniones de diferentes expertos. Una de las posturas es si un sólo factor de riesgo mayor es suficiente para indicar un CDI, o si deberían unir dos o más criterios. En nuestro medio se toma una postura intermedia, y las indicaciones según los niveles de evidencia son: MCH con 2 ó más factores de riesgo mayores, o un factor mayor y uno menor (clase IIa, nivel de evidencia C) En caso de MCH en menores de 40 años, se puede considerar la indicación con un sólo criterio mayor (clase IIa, nivel de evidencia C) En caso de respuesta anormal de la presión (criterio menor) al asociarse con mutaciones de la troponina T, ya que presentan mayor riesgo (clase IIa, nivel de evidencia C) En pacientes añosos la MS es menos frecuente, por lo tanto no estaría indicado un CDI si presentan un sólo factor. En todos los casos que no esté disponible un CDI por diferentes motivos, se deberá indicar tratamiento con amiodarona (clase IIb, nivel de evidencia C). Miocardiopatía Dilatada Idiopática Constituye la segunda causa de muerte (después de la cardiopatía isquémica) en pacientes con insuficiencia cardiaca. La mortalidad en estos individuos a los 5 años se estima en alrededor de un 20%; aproximadamente, un 30% se atribuye a MS. Los inhibidores de la enzima convertidora de angiotensina y los betabloqueantes han disminuido la mortalidad en los pacientes con disfunción significativa del VI, además de reducir el número de internaciones. Si los individuos se encuentran sintomáticos con insuficiencia cardiaca en clase funcional III-IV, la asociación con diuréticos del asa y antagonistas de la aldosterona disminuye aún más la mortalidad, pero el riesgo de MS sigue aumentado. Todos los pacientes que han presentado TV sostenida o FV, con síncope o MS resucitada, deben colocarse CDI (clase I, nivel de evidencia C). GUÍA DE PRÁCTICA CLÍNICA Cli-146 Muerte Súbita Revisión: 0 – Año 2014 Dra. A. Díaz Casale Página 6 de 10 Enfermedad de Chagas En nuestro país se estima que la miocardiopatía chagásica está presente el 25% a 30% de los pacientes con serología positiva. La MS se produce en un 55% a 65% de estos pacientes. El deterioro de la función ventricular, la clase funcional III-IV, la cardiomegalia y la TV no sostenida son indicadores de mal pronóstico; por lo tanto, el comportamiento de la miocardiopatía chagásica no difiere del de otras miocardiopatías (isquémica, dilatadas) En aquellos pacientes sin evidencia clínica de disfunción ventricular se deberá evaluar en forma pormenorizada el riesgo arrítmico para decidir el tratamiento óptimo, ya que no siempre la MS está relacionada con sus marcadores clásicos. Otras Causas Síndrome de intervalo QT prolongado: son canalopatías (enfermedades de los canales iónicos) que prolongan la repolarización ventricular y predisponen a síncope y/o a MS. Se describen arritmias ventriculares polimorfas (”torsiones de punta”) que pueden degenerar en FV y MS. Si bien se desencadenan por estrés físico o mental y por la natación, en algunas familias pueden ocurrir en reposo o durmiendo. El tratamiento se basa en la prevención de las arritmias ventriculares malignas y la MS. Síndrome de Brugada: es una enfermedad hereditaria que se caracteriza por la presencia de un patrón electrocardiográfico tipo, con elevación del segmento ST en las derivaciones precordiales derechas en asociación con el incremento del riesgo de MS secundaria a arritmia ventricular, en ausencia de cardiopatía estructural demostrable mediante estudios convencionales. Los defectos genéticos conocidos se localizan en el gen que codifica el canal del sodio (cromosoma 3). La prevalencia estimada es menor a 5/10 mil, pero es mayor en el sexo masculino (8:1). En aquellos pacientes con elevación espontánea del segmento ST en V1, V2 y V3 más sincope cardiaco, o síndrome de Brugada con TV documentada o sujetos resucitados de MS, se deberá indicar un CDI. Displasia arritmogénica del ventrículo derecho: esta miocardiopatía se caracteriza por la sustitución progresiva, parcial o masiva del miocardio del ventrículo derecho por tejido adiposo o fibroadiposo. La prevalencia se calcula en 1/2000 o 1/10000 según la población estudiada (más común en algunas regiones de Italia). La MS se produciría por taquiarritmias. El tratamiento se inicia generalmente con betabloqueantes; si no se controlan los síntomas o la recurrencia de TV, son necesarios el sotalol o la amiodarona. El CDI mejora la supervivencia en pacientes con prevención secundaria y GUÍA DE PRÁCTICA CLÍNICA Cli-146 Muerte Súbita Revisión: 0 – Año 2014 Dra. A. Díaz Casale Página 7 de 10 en prevención primaria en aquellos con riesgo aumentado de MS, relacionada con mayor daño y dilatación miocárdica, fibroadiposis y compromiso de la función de los ventrículos. VI no compacto: conocida también como miocardiopatía espongiforme, es una patología infrecuente, de origen genético, con alteración en la estructura del miocardio con gran trabeculación y formación de recesos intertrabeculares que generan capas de miocardio compacto y no compacto. Se asocia con alta morbimortalidad a mediano plazo en pacientes sintomáticos, por su evolución a insuficiencia cardiaca, accidente cerebrovascular (con y sin fibrilación auricular) y MS. La MS es la causa principal de muerte por su asociación con arritmias ventriculares malignas, lo que justificaría la colocación de un CDI. Por su evolución, también se evaluará para trasplante cardíaco. Síndrome de Wolff-Parkinson-White: se presenta en individuos jóvenes con taquicardias paroxísticas. En el ECG presentan intervalos PR cortos y complejos QRS normales, con deflexión lenta inicial (onda delta). La activación auricular depende de 2 frentes de ondas originados en una vía accesoria (responsable de la onda delta) y el sistema de conducción normal, respectivamente, que generan un latido de fusión en el cual el grado de pre-excitación ventricular depende de la contribución relativa de cada uno de estos frentes. En este grupo, el riesgo de MS no se ha definido con exactitud y parece estar relacionado con: cardiopatía congénita asociada, antecedentes familiares de MS, período refractario "corto" de la vía accesoria auriculoventricular, existencia de múltiples vías accesorias y antecedentes de fibrilación auricular. Es importante, por lo tanto, la evaluación del comportamiento de la pre-excitación durante al ejercicio o durante el registro Holter. Según ese dato, se decidirá la ablación de la vía accesoria. Población Pediátrica La incidencia de MS cardiaca debida a enfermedades cardiovasculares en esta edad es significativamente menor que en la población adulta. La tasa de eventos en niños y adolescentes varía entre 1.3 y 8.5 muertes cada 10 mil pacientes/año. Los grupos de alto riesgo con causas “reversibles” serían aquellos con síndrome de Wolff-Parkinson-White, miocarditis agudas y algunos casos de QT prolongado inducido por drogas. Las cardiopatías congénitas representan un espectro diverso respecto al riesgo de arritmias y MS. GUÍA DE PRÁCTICA CLÍNICA Cli-146 Muerte Súbita Revisión: 0 – Año 2014 Dra. A. Díaz Casale Página 8 de 10 Conclusiones Generales del Enfoque de la MS La imposibilidad de identificar a la mayoría de los pacientes que tendrán una MS constituye una verdadera limitación. Por tal motivo, se debe considerar al daño miocárdico como el factor determinante, sobre todo para la indicación de un CDI como tratamiento invasivo. El enfoque terapéutico se diferencia de la siguiente manera: 1- En aquellos sujetos sin claros marcadores de riesgo, el tratamiento debe priorizar: el control de los factores de riesgo cardiovasculares la consulta temprana ante la sospecha de enfermedad coronaria la capacitación para el uso de desfibriladores en lugares de alta concentración de personas (nuevo algoritmo de RCP). la adecuada realización de evaluación para quienes deseen realizar actividad física o deportiva. 2- En aquellos subgrupos de mayor riesgo se justifica adoptar medidas activas para prevenir la MS. Por lo tanto, estarán dirigidas a un pequeño porcentaje de la población general que la presentará. Tratamiento Recomendaciones para la prevención de MS en pacientes de alto riesgo: Prevención secundaria: en pacientes con MS o TV sostenida con compromiso hemodinámico o síncope (con alta sospecha de ser ocasionado por TV), se recomienda el CDI. Prevención primaria: o Betabloqueantes: en pacientes post-infarto y en aquellos con insuficiencia cardíaca, ya que se reduce el riesgo de mortalidad y MS. o Amiodarona: En quienes presenten contraindicaciones para los betabloqueantes. Reduce la MS principalmente y tiene un efecto marginal sobre la mortalidad total, en especial en pacientes con frecuencia cardiaca elevada (mayor a 90/minuto). Eventualmente asociada con CDI para el tratamiento sintomático de arritmias o reducir la necesidad de descargas. o Antagonistas de la aldosterona: En pacientes con insuficiencia cardiaca en clase funcional avanzada, la espironolactona, disminuye la MS y la mortalidad total. CDI: o o GUÍA DE PRÁCTICA CLÍNICA Cli-146 Muerte Súbita Revisión: 0 – Año 2014 Dra. A. Díaz Casale Página 9 de 10 Pacientes con deterioro de la FEVI de origen coronario o idiopático, en fase alejada de un infarto o cirugía de revascularización miocárdica, que no se encuentren en clase funcional IV, identificando los subgrupos de mayor riesgo. Se debe tener en cuenta para la indicación del CDI que es importante seleccionar dentro de la población de alto riesgo a aquellos pacientes que no se beneficiarán con el dispositivo; ya sea por la baja tasa de eventos o por competencia de mortalidad (alto riesgo de morir igualmente por otra causa a corto plazo). Bibliografía 1. Consenso de Prevención primaria y secundaria de muerte súbita. Sociedad Argentina de Cardiología- Sociedad Uruguaya de Cardiología con colaboración del Consejo Nacional de Residentes de Cardiología. Rev Arg de Cardiol vol 80. Abril 2012. 2. Casabé JH, Acunzo R, Fernandez A, Gabay J, Galizio N, Hita A, et al. Consenso Argentino de Miocardiopatía Hipertrófica. Rev Arg de Cardiol 2009;77:151-66. 3. Consenso de Arritmias Ventriculares. Consejo de Electrocardiografía-Electrofisiología, Arritmias y Marcapasos "Dr. Antonio Batro". Rev Arg de Cardiol 2002;70(supl 4). 4. Consenso de Enfermedad de Chagas, Consejo de Enfermedad de Chagas y Miocardiopatias Infecciosas "Dr. Salvador Mazza". Rev Arg de Cardiol 2002; (supl 1): 1-87. 5. Consenso de Corazón y Deporte, Comité de Cardiología del Deporte del Consejo de Ergometría y Rehabilitación Cardiovascular "Dr. José Menna". Rev Arg de Cardiolog, diciembre 2007,vol 75, supl 4. 6. Recomendaciones para la Participación en Deportes Competitivos en Personas con Anormalidades Cardiovasculares. Sociedad Argentina de Cardiología. Área de Normatizaciones y Consensos. Consejo de Ergometría y Rehabilitación Cardiovascular. Comité de Cardiología del Deporte. Rev Arg de Cardiol octubre 2013, vol 81, supl 3. 7. Moss AJ, Hall WJ, Cannon DS, Daubert JP, Higgins SL, Klein H, et al. Improved survival with an implanted defibrillator in patients with coronary disease at high risk for ventricular arrhythmias. N Engl J Med 1996;335:1933-40. 8. Moss AJ, Zareba W, Hall WJ, Klein H, Wilber DJ, Cannon DS,et al. Prophylactic implantation of a defibrillator in patients with myocardial infarction and reduce ejection fraction. N Engl J Med 2000;346:877-83. 9. Buxton AE, Lee KL y col. Multicenter Unsustained Tachycardia Trial Investigation (MUSTT). Randomized study of the prevention of sudden death in patients coronary artery disease. N Eng J Med 1999;341:1882-1890. GUÍA DE PRÁCTICA CLÍNICA Cli-146 Muerte Súbita Revisión: 0 – Año 2014 Dra. A. Díaz Casale Página 10 de 10 10. Albert CM, Stevenson WG, et al. Implantable cardioverter defibrillators for primary prevention of sudden cardiac death: too little and too late?. Circulation 2013;128(16):1721-3. 11. Gerche LA, Baggish AL, Knuuti J, Prior DL, Sharma S, Heidbuchel H, Thompson PD. Cardiac Imaging and stress testing asymptomatic athletes to identify those at risk of sudden cardiac death. JACC Cardiovasc Imagin 2013;6(9):993-1007. 12. OSECAC Guía de Práctica Clínica: Prescripción de actividad física en pacientes adultos con cardiopatía. 13. OSECAC Guía de Práctica Clínica: Las arritmias en la práctica clínica. Disponible en http://www.osecac.org.ar/documentos/guias_medicas/GPC%202008/ClinicaMedica/Cli-54%20Arritmias%20en%20la%20Practica%20Clinica_v0-11.pdf 14. OSECAC Guía de Práctica Clínica: Examen Periódico de Salud. Disponible en http://www.osecac.org.ar/documentos/guias_medicas/GPC%202008/ClinicaMedica/Cli73%20Examen%20Periodico%20de%20Salud%20y%20Apto%20Fisico_v5-14.pdf