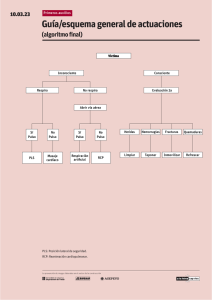
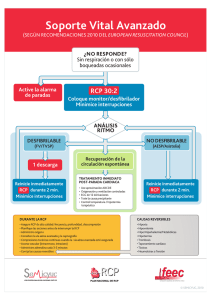
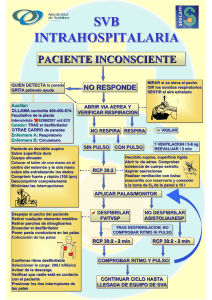
4 RCP AVANZADO La RCP avanzada consta de varios pasos
Anuncio

RCP AVANZADO La RCP avanzada consta de varios pasos, todos ellos destinados a optimizar la RCP básica. Los cuales son: 1. Mantener la RCP básica. 2. Optimizar la vía aérea y la ventilación.: Mediante la administración de oxígeno, con un flujo de 10-15 l/min, Cánula de Guedel., Mascarilla facial y bolsa autoinflable, intubación (tamaño ver anexo) y las maniobras de apertura de la vía aérea en la RCP básica las cuales son: ¾ Frente-mentón. ¾ Tracción mandibular. ¾ Triple maniobra. 3. Monitorización (EKG y SO2) y reconocimiento del ritmo electrocardiográfico (EKG). 4. Conseguir un acceso vascular y administración de drogas: Existen diferentes vías disponibles: - Venosa central - Venosa periférica. - Intraósea: está indicada cuando no se obtiene vía venosa en 90", es tan eficaz como una vía venosa: a. Con la aguja adecuada, propia para esta técnica o de punción lumbar de 16-18 G, corta, se punciona 1-2 cm por debajo de la tuberosidad tibial en cara antero-interna. En niños > 6 años, por encima del maléolo interno. Comprobar su ubicación: si está fija, se extrae contenido hemático y se infunde líquido con facilidad. b. Se debe ejercer presión para infundir líquidos o drogas, no a gravedad. Se puede extraer muestras para gases, otras determinaciones bioquímicas, cultivos, etc. - Endotraqueal: si no tenemos vía, podemos administrar fármacos por este medio (adrenalina, atropina, lidocaína, naloxona). - Intracardíaca: cuando fracasa la terapéutica y no disponemos de otra vía. - administración de drogas (ver anexos) 5. Identificación y tratamiento de las diferentes arritmias: Las arritmias en la PCR pediátrica son más una consecuencia de la hipoxia y acidosis que causa de la misma. 4 MANEJO DE LA VIA AEREA Mascarilla facial y bolsa autoinflable Intubación Si No Ventilación con mascarilla facial y bolsa Ventilación a través del tubo endotraqueal Mascarilla laríngea Si Ventilación con mascarilla laríngea No Ventilación con mascarilla facial y bolsa Cricotiroidotomía 5 ALGORITMO DE LA ACTIVIDAD ELECTRICA SIN PULSO (PEA) ACTIVIDAD ELECTRICA SIN PULSO RCP OXIGENOTERAPIA COLOCAR MONITOR/DESFIBRILADOR Checar el ritmo en el ECG Ritmo de shock? VF/VT Asistolia/PEA Seguir con RCP y aplicar epinefrina cada 3-5 min Shock: desfibrilar manualmente (2j/k) o con AED en > 1 año, Luego reiniciar RCP Checar el ritmo? Ritmo de shock? Checar el ritmo? Ritmo de shock? Seguir con RCP y desfibrilar manualmente (4j/k) o con AED en > 1 año,reiniciar RCP y aplicar epinefrina cada 3-5 min -Si es asistolia ver cuadro 10 -si es PEA ver cuadro 10 -si hay actividad eléctrica con pulso, iniciar cuidados post-resucitación Ver recuadro 4 Checar el ritmo? Ritmo de shock? Seguir con RCP y desfibrilar manualmente (4j/k) o con AED en > 1 año,reiniciar RCP y considerar aplicar antiarrítmicos(amiodarona/lidocaina). Considerar aplicar magnesio para torsades de pointes. Luego realizar 5 ciclos de RCP y volver a chequear el ritmo(reiniciar desde el cuadro 5) 6 ALGORITMO DE BRADICARDIA BRADICARDIA CON PULSO CAUSADA POR COMPROMISO CARDIORESPIRATORIO REALIZAR EL ABC COLOCAR OXIGENO Y MONITOR CONSEGUIR DESFRIBILADOR LA BRADICARDIA TODAVIA CAUSA COMPROMISO CARDIORESPIRATORIO? MANTENER EL ABC, DAR OXIGENO, OBSERVAR Y CONSULTAR CON EXPERTO REALIZAR RCP SI LA FC ES < 60X CON POBRE PERFUSION A PESAR DE OXIGENACIÓN Y VENTILACION BRADICARDIA SINTOMATICA PERSISTENTE? - APLICAR EPINEFRINA IV: 0,01MG/K O APLICAR ENDOTRAQUEAL 0,1MG/K. REPETIR CADA 3-5 MIN - SI HAY BLOQUEO DE 1 GRADO O AUMENTO DEL TONO VAGAL: APLICAR ATROPINA: 0,02 MG/K (PUEDE REPETIR) - BUSCAR CAUSA Y LOS FACTORES QUE CONTRIBUYEN: HIPOVOLEMIA, HIPOXIA, HIPOTERMIA, HIPOHIPERKALEMIA, ACIDOSIS, TROMBOSIS, TRAUMA Y NEUMOTORAX - RECUERDE QUE ELRCP SON 100/MIN, MANTENER EL ABC Y ASEGURAR LA VIA AEREA - CONSIDERAR COLOCACIÓN DE MARCAPASO SI LA ACTIVIDAD ELECTRICA SIN PULSO SE DESARROLLA VER EL ALGORITMO DE LA PEA 7 ALGORITMO DE TAQUICARDIA TAQUICARDIA con pulso y pobre perfusion - Evaluar y realizar el ABC - oxigenoterapia - colocar monitor/desfibrilador Evaluar el ritmo con ECG ó monitor Evaluar duración del QRS Probable taquicardia sinusual: - Historia compatible con causa conocida - onda P normal/ presente - RR variable; PR constante - Infantes: FC< 220x y Niños: FC< 180x Probable taquicardia supraventricular: - historia compatible - onda P anormales/ ausentes - FC no variable - historia de cambios abruptos de la FC Infantes con FC_> 220x y niños (>1 año) FC _> 180x Encontrar y tratar la causa Posible taquicardia ventricular TV CON PULSO: Cardioversión sincronizada: 0,5- 1 J/k si no es efectiva aumentar a 2J/k Sedar siempre. TORSADE DE POINTES: sulfato de Mg 2mEq/Kg/hr TV SIN PULSO: DESFIBRILAR Considerar maniobras vagales No cede con manobras - PAC. EST: Si tiene acceso venoso aplicar adenosina a 0,1mg/k(max: 6 mg) en bolo y puede doblar la 1 dosis (Max 12mg) * Durante la evaluación: asegure y verifique la via aerea y un acceso venoso, considere el consejo de expertos y preparece para cardioversión. - PACIENTE INESTABLE: Cardioversión sincronizada: 0,5- 1 J/k si no es efectiva aumentar a 2J/k. Sedar siempre CONSEJO DE EXPERTOS: Aplicar amiodarona 150 mg IV para 3 hrs, si no hay cardiovertor/desfibrilador * Trate los posibles factores contribuyentes: hipoxia, hipotermia, hipoglicemia, hipocalemia, acidosis, hipovolemia, toxinas, trombosis, neumotorax, trauma…etc. 8 BIBLIOGRAFIA . 1. MINTEGUI Santiago Y Colaboradores.Diagnostico y tratamiento de urgencies pediatricas. 4 edicion. Hospital de las cruces http://www.urgenciaspediatriacruces.org/html/prot/ 2. Pediatric Basic Life Support Circulation 2005 112 [Suppl I]: IV-156 - IV-166; published online before print November 28 2005, http://www.circulationaha.org doi:10.1161/CIRCULATIONAHA.105.166572 3. Pediatric Advanced Life Support Circulation 2005 112 [Suppl I]: IV-167 - IV-187; published online before print November 28 2005, http://www.circulationaha.orgdoi:10.1161/CIRCULATIONAHA.105.166573 4. Neonatal Resuscitation Guidelines Circulation 2005 112 [Suppl I]: IV-188 - IV-195; published online before print November 28 2005, http://www.circulationaha.org doi:10.1161/CIRCULATIONAHA.105.166574 9