COMENTARIOS CLÍNICOS Manejo de la rectorragia de origen incierto
Anuncio

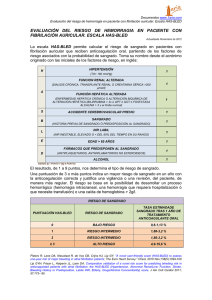
Documento descargado de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. COMENTARIOS CLÍNICOS Manejo de la rectorragia de origen incierto A. Ríos, J. M. Rodríguez y P. Parrilla Servicio de Cirugía General y Digestivo I. Departamento de Cirugía. Hospital Universitario Virgen de la Arrixaca. El Palmar. Murcia. La rectorragia es un motivo de consulta muy frecuente tanto a nivel hospitalario como en Atención Primaria. Su principal problema es que está constituida por un grupo muy heterogéneo de enfermos y es difícil realizar un diagnóstico correcto. La prueba diagnóstica principal es la colonoscopia, y en casos severos la arteriografía. Cuando estas exploraciones no dan el diagnóstico se debe sospechar una patología de intestino delgado. En la mayoría de los casos la rectorragia cede espontáneamente o se controla con medidas conservadoras, y el tratamiento posterior va a depender de la etiología que originó el sangrado. El gran problema se plantea en el 0,5%-4% de las rectorragias que no ceden e inestabilizan al paciente, requiriendo cirugía de urgencias por la hemorragia. Management of rectorrhagia having uncertain origin Rectorrhagia is a very frequent reason for hospital and Primary Health Care medical visits. Its main problem is that it is made up of a very heterogeneous group of patients and a correct diagnosis is difficult to make. The main diagnostic test is the colonoscopy, and in severe cases, the arteriography. When these examinations do not provide the diagnosis, small intestine disease should be suspected. In most of the cases, rectorrhagia abates spontaneously or is controlled with conservative measures, and the subsequent treatment with depend on the etiology that caused the bleeding. The great problem arises in 0.5%-4% of rectorrhagies that do not abate and unstabilize the patient, emergency surgery due to the bleeding being requiered. Ríos A, Rodríguez JM, Parrilla P. Manejo de la rectorragia de origen incierto. Rev Clin Esp. 2006; 206(1):54-7. Introducción El principal problema de este artículo es definir bien de qué estamos hablando. Generalmente cuando indicamos que existe una hemorragia de origen oculto o una anemia crónica secundaria a pérdidas sanguíneas digestivas nos referimos a un sangrado generalmente crónico y que no suele manifestarse con rectorragia, sino como sangre oculta en heces, anemia o, a lo sumo, hematoquecia. Sin embargo, el hecho de hablar de «rectorragia» ya nos indica que el sangrado es más importante y, por tanto, no pasa desapercibido como sangre oculta en heces, etc., o que es muy bajo, generalmente a nivel anal. Además, por el hecho de ser un sangrado más importante, y sobre todo muy alarmante para el paciente, su manejo inicial suele producirse en urgencias y no en una consulta programada. veces es leve y su causa intrascendente, aunque en ocasiones puede ser severa y constituir un problema diagnóstico-terapéutico difícil de resolver 1. Ante un paciente con rectorragia lo prioritario es estabilizar y establecer las medidas de soporte vital. Posteriormente se comenzará con la orientación etiológica, siendo importante una historia y exploración clínica dirigida y completa (tabla 1) 2. Así, es muy importanTABLA 1 Lesiones frecuentemente encontradas en la evaluación de una rectorragia Lesión Enfermedad diverticular Ectasia vascular colónica Colitis Manejo diagnóstico La rectorragia representa el principal motivo de consulta en las Unidades de Coloproctología y en Atención Primaria, e incluye a un grupo muy heterogéneo de enfermos 1. Afortunadamente la mayoría de las Neoplasia colónica Causas anorrectales Origen gastrointestinal alto Correspondencia: A Ríos Zambudio. Avenida de la Libertad, 208. 30007 Casillas. Murcia. Correo electrónico: ARZRIOS@teleline.es Intestino delgado Aceptado para su publicación el 11 de octubre de 2005. 54 Rev Clin Esp. 2006;206(1):54-7 Frecuencia Comentarios 17%-40% 80% cede espontáneamente 2%-30% Sangrado más frecuente del colon derecho 9%-21% Con frecuencia es diarrea sanguinolenta y se asocia dolor abdominal 11%-14% Generalmente es un sangrado no grave y con abundante mucosidad 4%-10% La evaluación anorrectal es fundamental 0%-11% Un aspirado por sonda nasogástrica negativo no lo excluye 2%-9% Sospecharlo cuando la exploración clínica, la gastroscopia y la colonoscopia sean negativas para localizar el sangrado 00 Documento descargado de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. RÍOS A, ET AL. MANEJO DE LA RECTORRAGIA DE ORIGEN INCIERTO TABLA 2 Resultados de la endoscopia según la cronología de su realización* te la detección de clínica asociada que nos haga sospechar la etiología y la toma de medicación antiagregante o anticoagulante que favorezca el sangrado. Por otro lado, la evaluación debe ser adecuada a la edad, de tal forma que en un joven es más frecuente la patología anal y el divertículo de Meckel, mientras que en los ancianos es más frecuente la patología colónica 2. Sin embargo, se debe ser cauteloso al atribuir una pérdida hemática a una lesión si no se confirma el sangrado, pues no es rara la duplicidad de diagnóstico. En este sentido, en nuestra experiencia, casi el 50% de los pacientes con hemorragia digestiva baja (HDB) severa tienen patología hemorroidal, pero sólo en el 3% se confirmó como etiología. Lo mismo pasa con la diverticulosis y la angiodisplasia colónica, que son muy frecuentes en la población y pueden coincidir con una etiología diferente de sangrado. Por otro lado, la evolución de la hemorragia es la que va a marcar la actitud diagnóstica, de tal forma que si la hemorragia persiste, y sobre todo si es severa, el tiempo para el diagnóstico es corto. La mayoría de protocolos incluyen la colonoscopia como técnica diagnóstica estándar 2,3. Sin embargo, se discute si realizarlo durante el proceso de sangrado agudo, quizás por los pocos estudios disponibles y con resultados dispares como para ser generalizados 4,5. La tendencia actual es realizarla en el proceso agudo y de forma precoz, con lo que se describen unos índices diagnósticos en manos expertas entre el 69%-80% 2,6,7, datos que se confirman en nuestra experiencia 8 (tabla 2). No obstante, la colonoscopia precoz es difícil técnicamente, las lesiones pueden pasar desapercibidas, requiere endoscopistas experimentados, tiene mayor riesgo de complicaciones, etc. Sin embargo, el principal problema de su realización diferida es que al ce- Sangrado activo Sangrado reciente No localiza sangrado Urgente (n = 47) (primeras 48 horas) Semidiferida (n = 58) (3-5 días) Diferida (n = 55) (> 5 días) +20 (43%) 13 (28%) 14 (29%) 13 (22%) +29 (50%) 16 (28%) –1 (2%) 20 (36%) +34 (62%) * Experiencia del Hospital Universitario Virgen de la Arrixaca de Murcia. p < 0,0001. der la hemorragia, aunque el colon esté bien preparado, es más difícil localizar el punto de sangrado e incluso puede ser imperceptible, sobre todo si tenemos pluripatología potencialmente sangrante (divertículos, hemorroides, etc.) y ninguna de ellas con signos de sangrado (tabla 2). En los casos de mala preparación del colon, o no poder llegar hasta el ciego, se aconseja repetir posteriormente la exploración. Por último, recordar que si la etiología encontrada lo permite, una de las ventajas de la endoscopia precoz es la posibilidad de tratamiento endoscópico (electrocoagulación, etc.). Si el paciente presenta una HDB grave y la endoscopia no puede ser realizada o no es concluyente, la arteriografía es la mejor técnica diagnóstica (fig. 1), con un índice diagnóstico que oscila entre el 40% y el 86%, y con baja morbilidad (2%-4%) 6. Este hecho se debe al gran desarrollo técnico en la radiología intervencionista en los últimos años, tanto en el material utilizado (catéteres flexibles, etc.) como en las partículas de embolización, lo que está generalizando su utilización diagnóstico-terapéutica en determinadas patologías 9. Hemorragia digestiva baja aguda Evaluación inicial y resucitación Fig. 1. Algoritmo general para el manejo de la hemorragia digestiva baja. *Si cede la hemorragia masiva y se estabiliza pasa a la evaluación de la columna de la derecha como una hemorragia estable. 00 Descartar hemorragia digestiva alta (sonda nasogástrica) Cotinúa hemorragia masiva* (paciente inestable hemodinámicamente) Hemorragia cesa o disminuye (paciente estable hemodinámicamente) Arteriografía mesentérica Colonoscopia/enteroscopia Identificado sitio sangrado No identificado sitio sangrado Identificado sitio sangrado No identificado sitio sangrado Embolización o cirugía urgente Cirugía con enteroscopia/ colonoscopia intraoperatoria Tratamiento según etiología Gammagrafía Cápsula endoscópica Otros Rev Clin Esp. 2006;206(1):54-7 55 Documento descargado de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. RÍOS A, ET AL. MANEJO DE LA RECTORRAGIA DE ORIGEN INCIERTO Así, puede utilizarse como terapia (embolización), sobre todo en pacientes con alto riesgo quirúrgico 6,9,10. El resto de exploraciones diagnósticas tienen un valor limitado en el momento agudo. Cuando la exploración anorrectal es normal se descarta un posible origen alto y la colonoscopia es normal 6, debemos valorar una etiología originada en el intestino delgado. En esta situación otras exploraciones, generalmente secundarias, adquieren mayor relevancia. La gammagrafía con hematíes marcados con 99Tc es útil si por edad existe sospecha de divertículo de Meckel, pues la sensibilidad y especificidad en esta patología es del 85% y 95%, respectivamente 11. La exploración con bario del intestino delgado tiene una utilidad más limitada, pues no muestra lesiones, vasculares o mucosas pequeñas. Otras técnicas diagnósticas como la combinación del examen con bario con tomografía axial computarizada (TAC) helicoidal o resonancia magnética nuclear (RMN), la RMN angiográfica, etc., están obteniendo resultados prometedores, pero aún falta experiencia con ellas. En los últimos años, con el desarrollo de los aparatos de hasta 200-250 cm, la enteroscopia representa un avance en la exploración del intestino delgado, permitiendo la visualización de su luz, la toma de biopsia y, según el caso, el tratamiento 12, aunque raramente visualiza todo el intestino delgado. Sin embargo, los resultados mostrados en los diferentes estudios son muy dispares 12, en parte porque la longitud del intestino delgado examinado difiere dependiendo del tipo de enteroscopio y de que se haga sólo vía superior o superior-inferior, puesto que las indicaciones varían según el estudio y ciertas patologías son juzgadas de forma diferente dependiendo del autor; las poblaciones a estudio pueden diferir de un centro a otro y la experiencia de los distintos centros varía. Además es un procedimiento poco confortable para el paciente y las complicaciones aparecen en mayor proporción que en la endoscopia digestiva alta. Una reciente innovación técnica en el campo del diagnóstico gastrointestinal es la cápsula endoscópica 13, la cual es propagada por peristalsis a través del tracto gastrointestinal sin necesidad de ayuda externa. Diversos estudios van mostrando su utilidad clínica y tolerabilidad en diferentes indicaciones, sobre todo para valoración del intestino delgado y de hemorragias digestivas ocultas, con un índice diagnóstico superior al 75% 13, si bien son precisos más estudios para confirmar su utilidad. Esta exploración no está exenta de complicaciones. Así, hasta en un 5% la cápsula es retenida o provoca obstrucción, precisando cirugía sobre el 1%. Entre sus limitaciones están el tránsito intestinal lento, en el cual la cápsula termina su filmación antes de llegar al ciego, la dificultad para determinar el sitio exacto de la anormalidad, la no posibilidad de realizar biopsias, el problema de la visualización clara debido a los fluidos intestinales, una larga visión de vídeo (que puede superar las 2 horas) y el alto coste económico que supone. Actualmente parece ser superior a la enteroscopia en el diagnóstico del sangrado gastrointestinal con endoscopia digestiva alta y baja normal. 56 Manejo terapéutico En la mayoría de los casos la rectorragia cede espontáneamente o se controla con medidas conservadoras. En ellos el tratamiento posterior va a depender de la etiología que originó el sangrado. Así, si es un tumor el tratamiento será quirúrgico, si es una enfermedad inflamatoria intestinal será médico, etc. En aquellos pacientes en los que no hemos encontrado ninguna etiología, los cuales suponen un porcentaje que puede oscilar entre el 5%-20%, no se aconseja ningún tratamiento posterior, pues no tenemos una patología que tratar. El gran problema se plantea en el 0,5%-4% de las rectorragias que no ceden e inestabilizan al paciente, requiriendo cirugía de urgencias por la hemorragia 6. En estos pacientes se presentan dos problemas, ambos derivados de realizar un diagnóstico etiológico en un paciente crítico. El primero es elegir el abordaje adecuado 14, de ahí la importancia de una exploración anal meticulosa para no realizar una laparotomía ante un proceso anorrectal. Cuando el abordaje es abdominal y se carece de un diagnóstico debe revisarse meticulosamente el colon para localizar el foco sangrante. Si no se localiza la lesión lo más consensuado es llevar a cabo una colectomía subtotal, ya que no deben realizarse colectomías segmentarias a ciegas debido al alto riesgo de resangrado (30%-75%). Sin embargo, antes de realizar una colectomía subtotal siempre debe descartarse mediante una exploración intraoperatoria meticulosa la patología del intestino delgado 15, pues ésta no va a solucionar el problema y sí va a añadir morbimortalidad. La endoscopia intraoperatoria puede complementar el examen etiológico si persisten dudas o se sospecha más de una lesión 15. En los casos donde se localiza el foco sangrante lo indicado es hacer una resección intestinal local. En el resto de casos (rectorragias leves-moderadas) la cirugía se indicará de forma electiva sólo si la etiología del sangrado (carcinoma, etc.) lo requiere. En los casos de rectorragia severa se ha intentado determinar clínicamente cuál va a ser «cataclísmica» y cual autolimitada, dada su importancia diagnóstico-terapéutica 3. En nuestra experiencia 16 son factores predictivos de cirugía urgente la presencia de inestabilidad hemodinámica a la llegada a urgencias y la edad menor de 80 años. Strate et al 5 también indican que la inestabilidad hemodinámica es un factor predictivo fundamental, y añaden la toma de ácido acetilsalicílico. Velayos et al 17 también objetivan como factor de riesgo de severidad la inestabilidad hemodinámica. No hemos encontrado ningún otro factor clínico-epidemiológico asociado, excepto la etiología del sangrado. Sin embargo, este factor no es valorable, pues con frecuencia dicha etiología es incierta al inicio del cuadro, por tanto no nos va a ser útil inicialmente para determinar los pacientes potencialmente subsidiarios de cirugía urgente. Cuando la HDB es leve o cede, la morbilidad asociada es baja, aunque es frecuente que conlleve la descompensación de la comorbilidad asociada del paciente (cardiopatía, etc.). Sin embargo, si la hemorragia es Rev Clin Esp. 2006;206(1):54-7 00 Documento descargado de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. RÍOS A, ET AL. MANEJO DE LA RECTORRAGIA DE ORIGEN INCIERTO grave y persistente, los índices de morbilidad y mortalidad son altos, generalmente superiores al 20%40% y 10%-15%, respectivamente 6,14. Esto se debe a que con frecuencia son pacientes ancianos con comorbilidad politransfundida y con índices ASA IV-V y APACHE II >10 18,19, siendo factores agravantes la no localización del punto de sangrado y la necesidad de cirugía abdominal de urgencia 14. En las HDB graves, en nuestra experiencia, el principal factor de riesgo de morbimortalidad es la presencia de comorbilidad asociada, y es más alta en el grupo que precisa cirugía urgente. Sin embargo, ésta es menor cuando la patología es del intestino delgado, pues suelen ser pacientes más jóvenes y sin comorbilidades 14. Un problema en los casos cuya etiología es benigna no quirúrgica inicialmente (diverticulosis, etc.), y la hemorragia cede espontáneamente, es el alto índice de recidivas, que oscila entre el 30%-50%. En los pacientes sometidos a cirugía, sobre todo si ésta fue resectiva, el porcentaje de resangrados es claramente inferior (5%-10%). BIBLIOGRAFÍA 1. Zuckerman GR, Prakash C. Acute lower intestinal bleeding. Part II: etiology, therapy, and outcomes. Gastrointest Endosc. 1999;49:228-38. 2. Gostout CJ. Gastrointestinal bleeding in the elderly patient. Am J Gastroenterol. 2000;95:590-6. 3. Strate LL, Orav EJ, Syngal S. Early predictors of severity in acute lower intestinal tract bleeding. Arch Intern Med. 2003;163:838-43. 4. Strate LL, Syngal S. Timing of colonoscopy: impact on length of hospital stay in patients with acute lower intestinal bleeding. Am J Gastroenterol. 2003;98:317-22. 00 5. Angtuaco TL, Reddy SK, Drapkin S, Harrell L, Howden CW. The utility of urgent colonoscopy in the evaluation of acute lower gastrointestinal tract bleeding: a 2-year experience from a single center. Am J Gastroenterol. 2001;96:1782-5. 6. Zuccaro G Jr. Management of the adult patient with acute lower gastrointestinal bleeding. Am J Gastroenterol. 1998;93:1202-8. 7. Jensen DM, Machicado GA, Jutabha R, Kovacs TO. Urgent colonoscopy for the diagnosis and treatment of severe diverticular hemorrhage. N Engl J Med. 2000;342:78-82. 8. Ríos A, Montoya MJ, Rodríguez JM, Serrano A, Molina J, Parrilla P. Acute lower gastrointestinal hemorrhages in geriatric patients. Dig Dis Sci. 2005;50:898-904. 9. Funaki B. Endovascular intervention for the treatment of acute arterial gastrointestinal hemorrhage. Gastroenterol Clin North Am. 2002;31:701-13. 10. Ríos A, Capel A, del Pozo M. Hemorragia digestiva baja masiva tratada mediante embolización superselectiva. Gastroenterol Hepatol. 2004; 27:345-6. 11. Lin S, Suhocki PV, Ludwig KA, Shetzline MA. Gastrointestinal bleeding in adult patients with Meckel´s diverticulum: the role of technetium 99m pertechnetate scan. South Med J. 2002;95:1338-41. 12. Landi B, Tkoub M, Gaudrid M, Guimbaud R, Cervoni JP, Chaussade S, et al. Diagnostic yield of push type enteroscopy in relation to indication. Gut. 1998;42:421-5. 13. Fireman Z, Friedman S. Diagnostic yield of capsule endoscopy in obscure gastrointestinal bleeding. Digestion. 2004;70:201-6. 14. Balén EM, Herrera J, Ariceta J, Montón S, Abascal L, Calvo A, et al. Eficacia de un protocolo de manejo de la hemorragia digestiva baja grave. Cir Esp. 2003;73:95-103. 15. Ríos A, Montoya M, Rodríguez JM, Parrilla P. Hemorragia digestiva baja masiva originada en el intestino delgado. Rev Esp Enf Digest. En prensa. 16. Ríos A, Montoya M, Rodríguez JM, Parrilla P. Cirugía urgente en las hemorragias digestivas bajas severas. Cir Esp. En prensa. 17. Velayos FS, Williamson A, Sousa KH, Lung E, Bostrom A, Weber EJ, et al. Early predictors of severe lower gastrointestinal bleeding and adverse outcomes: a prospective study. Clin Gastroenterol Hepatol. 2004;2: 485-90. 18. Brackman MR, Gushchin VV, Smith L, Demory M, Kirkpatrick JR, Stahl T. Acute lower gastroenteric bleeding retrospective analysis (the ALGEBRA study): an analysis of the triage, management and outcomes of patients with acute lower gastrointestinal bleeding. Am Surg. 2003;69:145-9. 19. Hussain H, Lapin S, Cappell MS. Clinical scoring systems for determining the prognosis of gastrointestinal bleeding. Gastroenterol Clin North Am. 2000;29:445-64. Rev Clin Esp. 2006;206(1):54-7 57