Fibrosis pulmonar idiopática. De la duda a la certeza.
Anuncio

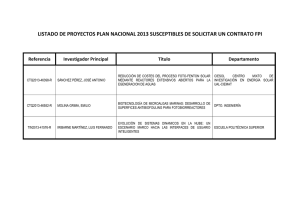
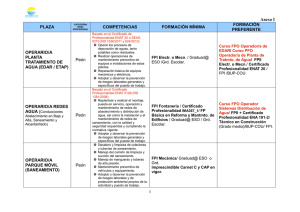
FIBROSIS PULMONAR IDIOPÁTICA. DE LA DUDA AL DIAGNÓSTICO . FÀTIMA ANDRÉS FRANCH R1 NEUMOLOGIA HOSPITAL GENERAL UNIVERSITARIO CASTELLÓ Índice 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. Definición Epidemiologia Relevancia Historia natural Clasificación de las EPID Diagnostico/Sospecha clínica Diagnóstico de certeza Complicaciones Tratamiento de la enfermedad Tratamiento de las complicaciones Bibliografía DEFINICIÓN: NEUMONIA FIBROSANTE, restrictiva, progresiva y crónica, intersticial, idiopática. ENFERMEDAD QUE LIMITA LA CAPACIDAD DE EJERCICIO Y ACTIVIDAD DIARIA. Clasificada dentro de las EPID. La FPI… ¿enfermedad rara? INCIDENCIA: 4.6- 7.6/100000 PREVALENCIA: 13/100000 en mujeres 20/100000 en varones TOTAL: 7000/7500 personas en España. ¿Por que hablamos de esta enfermedad considerada rara? DIFICIL DX PACIENTE DE MEDIANA EDAD MAL PRONÓSTICO LIMITA MUCHO LA CALIDAD DE VIDA DEL PACIENTE. SUPERVIVENCIA/PRONÓSTICO: URGENTE SOSPECHA DERIVAR PARA UNA CORRECTA ACTITUD DIAGNOSTICA (DX DE CONFIRMACION) Y ABORDAJE TERAPÉUTICO. EPID: Clasificación ¿QUÉ DESCARTAR? ¿CÓMO? EPID clasificación: NII: • FPI • NII no FPI: NIA, NINE, BR+EPID, NID, NOC, NIL • Asociadas a ETC: (AR, esclerodermia, LES, GW, CS. De causa conocida o enf. • Neumoconiosis, fármacos, radioterapia. • Polvos orgánicos: Alveolitis alérgicas o neumonitis Definidas: por hipersensibilidad. Primarias o asociadas a procesos no bien definidos: • EPID granulomatosas: sarcoidosis (13%) • Proteinosis alveolar, microlitiasis alveolitis, Linfangioleiomatosis, eosinofilias pulmonares, Histiocitosis X (enf de cels de Langerhans), Amiloidosis etc ¿QUÉ DESCARTAR? ¿CÓMO? CLINICA ANAMNESIS ORIENTADA Edad Sexo Historia familiar. Antecedentes laborales/profesionales. (exposición a polvos neumoconiosis/ neumonitis por hipersensiblidad) Viajes ( ejemplo:enf eosinofílica pulmonar por parásitos) En pacientes de edad avanzada sobretodo se debe considerar la posible inhalación de: Toma de fármacos en especial amiodarona o nitrofurantoina. Sustancias toxicas sobretodo inhaladas. Enfermedades sistémicas (AR, esclerodermia, etc) o digestivas sobretodo RGE, o Crohn etc. Neoplasias linfangitis carcinomatosa/neumonitis postradioterapica. Infección respiratoria AGUDA. ¿Qué antecedentes nos podria contar un paciente con sospecha de FPI? Idiopática: no encontramos causa. Factores de riesgo predisponentes: Genética: mutación de TERT, TERC… Factores ambientales: TABACO (>20 paq/año) SILICE, LATON, POLVO MADERA… RGE INFECCIONES VIRICAS Enfermedades AUTOINMUNES MANIFESTACIONES CLÍNICAS EXPLORACIÓN FISICA Paciente de >45 años. Crepitantes bibasales teleinspiratorios “tipo velcro” Disnea de esfuerzo progresiva. Tos seca NO productiva. Acropaquias. (Hemoptisis?) ¿QUÉ DESCARTAR? ¿CÓMO? Estudio inicial: Laboratorio: Pruebas de imagen: RX Tórax PA y L. TACAR Pruebas de función respiratoria: Bioquimica/Hemograma. Orina Gasometria arterial basal Serologias básicas Perfil de autoinmunidad. Otras: ECA, precipitinas (IgG contra antigenos especificicos o contra Aspergillus…) PM6M Espirometria Capacidad de difusión del CO (DLCO) Pletismografia Estudio avanzado no sistemático: Fibrobroncoscopia + biopsia transbronquial (BTB) LBA PATRON RADIOLÓGICO: Rx SIMPLE PA Y L ESPIROMETRÍA TÍPICA DE FPI: COCIENTE FEV1/FVC NORMAL. PATRÓN RESTRICTIVO: DISMINUCIÓN DE LA FVC DISMINUCION DE LA CPT DISMINUCIÓN DE LA DLCO Por la fibrosis Por el enfisema DISMINUCIÓN DE VOLUMENES DISMINUCIÓN DEL VOLUMEN DE RESERVA DISMINUCION DEL VOLUMEN INSPIRATORIO FPI Sarcoidosis Edad >50 años 20-40 años Clínica Disnea de esfuerzo. Acropaquias Disnea de esfuerzo. Enfermedad extrapulmonar (ocular, cutanea…) Analítica Exclusión de otras EPID. Aumento de RFA (VSG, LDH, PCR). Hipercalcemia, hipercalciuria. Aumento de ECA. RX/TCAR Infiltrados reticulares de predominio bibasal, periférico y subpleural. Son frecuentes: panalización, bronquiectasias por traccion, y desestructuración del parénquima. Nódulos peribroncovasculares; adenopatias; predominio en lóbulos superiores. LBA Neutrofilia. CD4/CD8>3.5 BTB Patrón de fibrosis. Granulomas Una vez se llega a la sospecha de FPI justificada… Actitud multidisciplinar: MAP Neumologia Radiologia AP DERIVACION A NEUMOLOGIA Ante una alta sospecha de la FPI o duda entre otras EPID Disnea progresiva de esfuerzo de >3 m. Tos seca durante >o= 3 m. Crepitantes bibasales inspiratorios durante la auscultación. Mayor de 45 años. Complicaciones de la FPI una vez diagnósticada o sospechada. ALGORITMO DIAGNÓSTICO DE FPI: Diagnóstico de FPI Criterios de NIU en TCAR 1) Predominio basal, subpleural. 2) Anomalia reticular. 3) 4) Panalización con o sin bronquiectasias por tracción. Ausencia de características incompatibles con el patrón de NIU. Criterios no concordantes de NIU 1) 2) 3) 4) 5) 6) 7) Predominio en campos superior o medio. Predominio peribroncovascular. Alteración extensa en vidrio deslustrado. Abundantes micronódulos (bilateral, predominantemente en lóbulos superiores). Quistes discretos (múltiples, bilaterales, además de las áreas de panalización). Discreta atenuación en mosaico/atrapamiento aéreo) Consolidación en segmentos/lobulos. PATRON RADIOLÓGICO TACAR: PATRON RADIOLÓGICO TACAR: Diagnóstico de FPI Criterios histopatológicos de FPI 1) 2) 3) 4) Evidencia de marcada fibrosis/deformación de la arquitectura +/- panalización con distribución predominantemente subpleural/paraseptal. Afectación parcheada del parénquima pulmonar por fibrosis. Presencia de focos fibroblásticos. Ausencia de características incompatibles con diagnóstico de NIU. NO patrón de NIU: 1) 2) 3) 4) 5) 6) Membranas hialinas. Neumonía organizativa. Granulomas Marcado infiltrado celular inflamatorio intersticial, además de panalización. Cambios centrados predominantes en las vias aereas. Otras características sugestivas de un Dx alternativo. Complicaciones de la FPI: EXACERBACIÓ AGUDA: HP: CLÍNICA: Empeoramiento de la disnea basal <4s. RADIOLOGIA: Opacidades en vidrio deslustrado o consolidaciones superpuestas. FR: FVC y DLCO baja, presencia de ENFISEMA, de HP y de NEUMOTÓRAX. PaPm>25mmhg. Prevalencia: 30-40% pacientes. Empeoramiento de la clínica. Disminución de la supervivencia. ENFISEMA: HIPOXEMIA. TACAR: enfisema centrolobulillar y paraseptal en LLSS y lesiones compatibles con NIU en LLII. ESPIROMETRIA: DLCO , Volumenes N o FR: Varones con AP de disnea y tabaquismo. Complicaciones de la FPI (cont.): RFG: Prevalencia: 66-87% asintomático en gran parte. SAHS Infecciones: la TBC es mas frecuente en pacientes con FPI asi como con Silicosis. Carcinoma broncogénico Enfermedades cardiovasculares. TRATAMIENTO DE LA FPI: Única opción terapéutica eficaz tratamiento O2 si el paciente presenta disnea de reposo Fármacos principales ANTIFIBRÓTICOS PIRFENIDONA NINTEDANIB ANTIINFLAMATORIO-ANTIFIBRÓTICO ANTIFIBRÓTICO Inhibición de proliferación y síntesis de citoquinas y prot. profibrogénicas Inhibidor de la tirosin-kinasa (antiVEGF;antiFGF;antiPDGF) progresión en el 30% pérdida de la FVC. la caída del FVC en el 30% exacerbaciones de la enfermedad. intervalo libre de progresión Mejoria de la CALIDAD DE VIDA Prescribir si: FVC>50%- DLCO>35% FÁRMACO DE PRIMERA LÍNEA (aumenta la Sigue en estudio en fase III capacidad de ejercicio) el único constatado del mercado. Tratamiento de las complicaciones: EXACERBACION AGUDA: Bolos de CT a altas dosis (metilpredisolona 5001000mg/dl) dosis altas de Prednisona (0.5mg/kg/24h) ( paulatina) +/- IS (AZATIOPRINA) HTP: moderada-grave (cateterismo derecho PAPm >35mmhg SILDENAFILO TOS crónica: CT/talidomina. Si disnea: + opioides RGE: IBP + medidas antirreflujo. Bibliografia: Xaubet A, Ancochea J, Blanquer R, Montero C, Morell F, Rodriguez Becerra E, et al. Normativa SEPAR. Diagnóstico y tratamiento de las enfermedades pulmonares intersticiales difusas. ARCH Bronconeumol. 2013; 49(8): 343-353. Ancochea J et al. Consenso para el diagnóstico de las neumonias intersticiales idiopáticas. Arch Bronconeumologia. 2010; 46 (spplv 5): 2-21. Marcos P.J, Valenzuela C, Ancochea J. De la exclusion a la certidumbre. El recorrido hacia el diagnostico de la fibrosis pulmonar idiopática. Arch Bronconeumologia. 2012; 48 (spl 2): 7-12. American Thoracic Society; European Respiratory Society. Idiopatic pulmonary fibrosis: Diagnosis and treatment: International consensus statement. Am J Respir Crit Care Med. 2011; 183: 788-824. De la Torre S, Fernández Gil C. Enfermedades pulmonares intersticiales. En Bisbal O, Aguilar Rodriguez F, Gomez Cuervo C, et al, editores. Manual de Diagnóstico y Terapeutica Médica. 7ª edicion. MSD;. 2012; p 437-445. Larnia Sanchez A, Mascarós E. Fibrosis Pulmonar Idiopática; La FPI es una enfermedad pulmonar rara y mortal. Fichas de consulta rápida. SVMFIC. NO DEIXES DE CAMINAR,NO T’ATURIS MAI ENCARA QUE ET FALLIN LES FORÇES! MOLTES GRÀCIES!