Boletín Informativo OSDEPYM
Anuncio

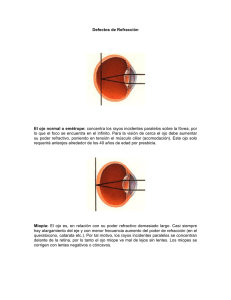
Cuando deba utilizar varios frascos, es útil etiquetarlos con cintas adhesivas de diferentes colores, para su más fácil identificación. Esto es especialmente recomendable en pacientes con visión reducida. *Información proveída por Fundación Glaucoma (www.fundacionglaucoma.org) ¿Cómo colocarse las gotas? La efectividad de la medicación que su oftalmólogo le prescribió puede verse reducida si usted no coloca correctamente las gotas. Asimismo, una correcta aplicación de las gotas ayuda a reducir los efectos adversos, tanto locales como generales. Las siguientes recomendaciones lo van a ayudar a colocarse las gotas correctamente. Primer paso: lávese las manos. Segundo paso: agite el frasco. Tercer paso: luego de destapar el frasco, tómelo con su mano hábil. Cuarto paso: con el dedo índice de su otra mano baje el párpado inferior para formar un espacio donde colocar la gota. Quinto paso: posicione el frasco sobre el ojo (sin tocarlo) a la altura del espacio recién formado y apriete el frasco hasta que caiga una gota. Sexto paso: una vez colocada la gota cierre suavemente los ojos (si los cierra fuerte va a expulsar la gota), y comprima el ángulo interno del ojo por unos tres minutos. Esto ayuda a reducir la absorción de las gotas a través de los conductos lacrimonasales, disminuyendo la posibilidad de tener efectos adversos. Utilice un pañuelo de papel o un algodón para secar inmediatamente el exceso de gota y evitar que contacte la delicada piel de los párpados. Recuerde: Evite tocar la punta del frasco con la piel o el ojo dado que podría contaminarse el contenido del frasco. Si utiliza más de una medicación, espere al menos diez minutos entre una gota y otra. Si no está seguro si la gota entró o no, coloque otra. Es importante asegurarse que la gota entre en contacto con el ojo. A veces la gota cae sobre la piel y no sobre el ojo, y el paciente podría interpretar erróneamente que la gota entró en el ojo. CUIDADO DE LOS OJOS Uso de colirios Denominamos colirios a las preparaciones farmacéuticas destinadas a ser aplicadas en los ojos. Al igual que con cualquier otro medicamento, revise siempre la fecha de caducidad y lea atentamente el prospecto. El colirio adecuado para usted en determinado momento debe ser siempre recetado por su oftalmólogo. No acepte recomendaciones de familiares o amigos, ni asuma que debe usar el mismo colirio que le indicaron anteriormente, por coincidencia de los síntomas. Pautas para evitar los riesgos de contaminación: No es recomendable utilizar un colirio que ha permanecido abierto por más de 1 a 2 meses (aún correctamente cerrado). Evite compartir las gotas oftálmicas con familiares o amigos. Lave adecuadamente sus manos, previo a la instilación del colirio. Evite el contacto de la punta o “tip” tanto con los dedos, como con el ojo al momento de la colocación. Extreme las medidas arriba citadas si está cursando un postoperatorio de cirugía ocular. Acerca de la instilación: Algunos colirios se presentan en forma de SUSPENSIÓN (“aspecto lechoso”, por ejemplo la prednisolona, antiiflamatorio frecuentemente utilizado). En estos casos, es fundamental AGITAR EL FRASCO unos 30 segundos antes de colocarlo. Esto favorece la distribución uniforme de la droga, mejorando su penetración y efecto adecuados en los tejidos oculares. Técnica: lo adecuado es bajar el párpado inferior, aplicando las gotas en la cavidad que se forma. Ayuda en el procedimiento el inclinar la cabeza un poco hacia atrás. Si cayeran 2 gotas en lugar de una, esto no implica que la aplicación siguiente deba anularse o postergarse. Para disminuir la posibilidad de efectos adversos sistémicos (es decir, fuera del ojo, en el resto del organismo), se sugiere cerrar los ojos durante 5 minutos luego de la instilación, al tiempo que se aplica una suave presión con el dedo índice en el saco lagrimal (éste se ubica entre la base de la nariz y el ojo). Si debe utilizar diferentes gotas, separe la instilación de las mismas por al menos 5 MINUTOS, para que se pueda absorber correctamente la primera. Muchos colirios producen ardor o enrojecimiento leves y de corta duración, instantes después de su colocación. Esto es esperable y no debe motivar la interrupción del tratamiento. Puede percibirse el sabor del colirio en la boca. Esto es normal, ya que el conducto lagrimal drena hacia el interior de la nariz, que a su vez está comunicada con la garganta. Puede ser que la visión se vuelva borrosa durante unos momentos. Mantener el envase bien cerrado en un lugar fresco y seco hasta la siguiente aplicación. Algunos colirios requieren conservación en heladera. Pacientes que usan colirios en forma crónica: La frecuencia horaria indicada por su médico admite cierta flexibilidad, salvo unos pocos casos puntuales. Intente hacer coincidir las aplicaciones con determinadas actividades para incorporarlo a su vida cotidiana (por ejemplo: al levantarse, coincidiendo con las comidas, antes de acostarse, etc). Recuerde que la toma de medicamentos debe convertirse en un hábito más, y no en una experiencia traumática. INFECCIONES RELACIONADAS CON EL USO DE LENTES DE CONTACTO Factores que contribuyen a la infección Queratitis Síntomas de la Queratitis Diagnóstico y Tratamiento Si bien los lentes de contacto son usados por millones de personas cada día en forma segura, estos conllevan un riesgo de infección a los ojos. Los factores que contribuyen a la infección pueden incluir: Uso de los lentes por largos períodos de tiempo Disminución del reciclaje de lágrimas bajo el lente Factores ambientales Mala higiene La mejor manera de prevenir infecciones de los ojos es seguir las indicaciones prescritas por el profesional que cuida de sus ojos. Particularmente, incluya el paso de frotar y enjuagar sus lentes durante el proceso de limpieza, minimice el contacto con el agua mientras usa los lentes, y reemplace el estuche con frecuencia. Todo esto puede ayudar a reducir el riesgo de infección. Queratitis La infección más común relacionada con el uso de lentes de contacto es la queratitis, una infección de la córnea (la capa curva transparente que cubre el iris de sus ojos y la pupila). La queratitis puede tener múltiples causas que incluyen herpes, bacterias, hongos y microbios. No se transmite de persona a persona. En el caso de la queratitis fúngica, esta es más común en climas cálidos. Síntomas de la Queratitis Los síntomas de una queratitis pueden incluir: Visión borrosa Enrojecimiento inusual del ojo Dolor en el ojo Lagrimeo Lagrimeo excesivo o supuración del ojo Incremento en la sensibilidad a la luz Sensación de cuerpo extraño en el ojo Diagnóstico y Tratamiento En algunos casos la queratitis puede ocasionar pérdida seria de la visión o inclusive ceguera. Por esto es importante que usted vea a un oftalmólogo tan pronto sienta los síntomas mencionados anteriormente. Un diagnóstico puede estar basado en: Los síntomas Los resultados de una muestra tomada del ojo La queratitis fúngica es tratada mediante el uso de un ungüento o medicamento oral anti hongos. Los pacientes que no responden al tratamiento pueden requerir cirugía, incluyendo un posible transplante de córnea. La queratitis por Acanthamoeba puede ser más difícil de tratar, ya que la infección puede extenderse hacia otras partes del cuerpo. Un diagnóstico a tiempo es esencial. Si se determina que usted tiene este tipo de queratitis su oftalmólogo le dirá cuáles son sus opciones. Si usted usa lentes de contacto, el manejo seguro, almacenamiento y limpieza de ellos son claves para reducir los riesgos de una infección de queratitis. ¿Qué es la conjuntivitis? La conjuntivitis es el término utilizado para describir la inflamación de la conjuntiva, la membrana o tela delgada que cubre la parte interior de sus párpados, y la parte blanca del ojo (también llamada esclera o esclerótica). Es algunas veces llamada “ojo rojo” y puede ser causada por una infección bacterial, alergias o irritantes del medio ambiente. Síntomas Los síntomas de la conjuntivitis incluyen: Inflamación del ojo Incremento de lagrimeo Irritación del ojo Sensación de cuerpo extraño en el ojo Picazón en el ojo Visión opaca o borrosa debido a la producción de moco o pus Exceso de moco o pus Formación de costra en las pestañas por la mañana Variedades La conjuntivitis viral es mucho más común que la bacterial. Puede durar varias semanas y por lo general está acompañada por una infección respiratoria (o gripe). Usualmente, las gotas antibióticas o ungüentos no sirven para curarla, pero un tratamiento de los síntomas a través de compresas de agua fría o gotas descongestionantes para ojos sin prescripción pueden usarse mientras dure la infección. La conjuntivitis bacterial es menos común y se caracteriza por una producción considerable de pus. Algunas infecciones bacteriales son más crónicas que otras y pueden producir poca o ninguna supuración con la excepción de una ligera formación de costra en las pestañas en la mañana. La conjuntivitis bacterial puede ser tratada con una variedad de gotas antibióticas o ungüentos. Estos tratamientos usualmente curan la infección en uno o dos días. Otro tipo de conjuntivitis es la causada por alergias, que ocurre con frecuencia durante la primavera y el otoño. La sensación de picazón es común en esta variedad, pero puede ser tratada con gotas para ojos. Sin embargo, es importante no usar medicamentos que contengan esteroides si el oftalmólogo no lo ha prescrito. Los nombres de los esteroides generalmente terminan en “one” o “-dex” para inglés, y “-ona” o “-dex” para español. Sin importar su origen, la conjuntivitis no debe causar trastornos en la visión. Otras condiciones serias como un daño a la córnea, un caso severo de glaucoma, o una irritación dentro del ojo pueden causar que la conjuntiva se inflame y se enrojezca. Si su condición de “ojo rojo” afecta su visión o causa dolor en el ojo, usted debe ver a un oftalmólogo. Prevención La conjuntivitis puede ser muy contagiosa. La práctica de una buena higiene puede ayudar a prevenir la transmisión de la conjuntivitis. Si usted ha sido infectado, usted debe: Evitar reusar pañuelos y toallas para limpiar su cara y sus ojos; No compartir toallas, fundas para almohadas o maquillaje; Lavar sus manos con frecuencia; No tocar sus ojos con las manos; Reemplazar sus cosméticos para ojos con regularidad; Limpiar sus lentes de contacto apropiadamente; No usar piscinas y considerar quedarse en casa en lugar de ir a la escuela o el trabajo. Anteojos de sol Las gafas o lentes de sol son mucho más que un complemento de moda del vestuario. Protegen nuestros ojos de daños que pueden llegar a ser realmente graves. Por ello la calidad del filtro solar de la lente es esencial. Utilizar anteojos de mala calidad es más perjudicial que no llevar nada ante los ojos. La Organización Mundial de la Salud advierte de que el deterioro de la capa de ozono va a incrementar el número de casos de cataratas. Actualmente las cataratas causan más de 17 millones de casos de ceguera al año. 2. LA LUZ SOLAR La radiación que emite el sol incluye un amplio espectro de frecuencias. Pero las que son realmente esenciales para la vida en la tierra son sólo una pequeña parte del total: la radiación ultravioleta (UV), la luz visible y la radiación infrarroja (IR). Los rayos ultravioleta no son visibles para el ojo humano. Se dividen en: - UVC: la capa de ozono los detiene. Actualmente, el deterioro de la capa de ozono permite que más cantidad de esta radiación nos alcance con el consiguiente peligro que supone. - UVB: capaces de producir dolorosas quemaduras en la córnea. El cristalino del ojo las detiene impidiendo que penetren. - UVA: son los más peligrosos. Atraviesan la córnea y también el cristalino alcanzando la retina, a la que pueden llegar a dañar. Otras consecuencias son las cataratas y en casos extremos, la ceguera. Aceleran el envejecimiento. La luz visible, aquella que el ojo humano es capaz de percibir, llega a producir con el tiempo degeneración macular. Los rayos infrarrojos también son invisibles. En condiciones normales no dañan el ojo. 3. FACTORES DE RIESGO DE LA EXPOSICION SOLAR El riesgo varía con: - La altitud: a mayor altitud, menos atmósfera para protegernos y por tanto más radiación. - La latitud: cuanto más cerca del ecuador mayor peligro. Por otro lado, el agujero en la capa de ozono, especialmente el localizado en torno al Polo Sur, incrementa considerablemente el riesgo en las regiones antárticas a pesar de su distancia al ecuador. - La estación: En el hemisferio norte, junio y julio son los más peligrosos. En el sur el riesgo mayor es en diciembre y enero. - La hora: entre las 10AM y las 2PM se concentra el máximo de radiación. - La nubosidad: las nubes no nos protegen: dejan pasar el 90% de la radiación ultravioleta. Es un error pensar que podemos prescindir de las gafas de sol un día de verano sólo por que está nublado y la luz molesta menos. - El entorno: La radiación se incrementa un 20% en la arena, un 30% en el agua y un 90% en la nieve. - La edad: cuidado con los niños, cuyos ojos son especialmente vulnerables al sol. Hasta de los 18 años el cristalino no se ha terminado de formar. Ellos deben usar protección adecuada. - El color de los ojos: Las personas de ojos claros tienen menos protección natural. 4. FUNCIONAMIENTO Y TIPOS DE ANTEOJOS DE SOL Unas lentes de sol adecuadas - reducen la radiación de luz visible directa, - impiden el paso de la peligrosa radiación ultravioleta, - eliminan reflejos molestos, - aumentan el contraste, - y, ¿por qué no?, resultan estéticas. Especialmente las dos primeras son importantes para la salud. Hay diversas tecnologías aplicadas a las lentes protectoras Filtros de color: Estos simplemente reducen la cantidad de luz visible que alcanza el ojo evitando el deslumbramiento. Los filtros de color se clasifican según la norma ISO 8980-3 en cinco categorías (0-4) de menor a mayor protección. También apantallan parte de los rayos UVA y UVB con más eficacia cuanto más alta es la categoría. Categoría del filtro 0 1 % de absorción Uso 0 a 20% 20 a 57% 2 57 a 82% 3 82 a 92% 4 92 a 97% Días de poca luminosidad, nublados Días de luminosidad media Días soleados de final de otoño, invierno y principio de primavera Días muy soleados, actividades al aire libre. Es la más habitual Nieve, altitudes superiores a 3000 m. No apto para conducción Filtros UV: Estos absorben la totalidad de los rayos UVA y UVB. No van asociados necesariamente a una lente coloreada. Las lentes correctoras, por ejemplo, pueden ser tratadas de modo que filtren el ultravioleta y sin embargo sean incoloras (transparentes a la luz visible). Lentes polarizadas: La luz solar vibra en todos los planos, no está polarizada. Cuando se refleja en algunas superficies como el agua, la nieve, la carretera, etc. se polariza, es decir vibra en un sólo plano, generalmente horizontal. Esta luz polarizada parásita es especialmente molesta aun con filtros de color. Se eliminan fácilmente si el cristal está polarizado de modo que elimine el componente horizontal de la vibración. Son recomendables para conducir, esquiar, practicar deportes acuáticos, etc. Tratamientos antirreflejantes: La luz que incide desde atrás se puede reflejar en la cara interna de la lente y llegar a resultar molesta. Para evitarlo se pueden aplicar tratamientos antirreflejantes. Lentes fotocromáticas: Se trata de cristales que se adaptan a la radiación UV del ambiente, oscureciéndose proporcionalmente al ultravioleta que reciben. Espejados: Los espejos reflejan gran parte de la luz impidiendo que llegue al ojo. Son adecuadas para su uso en ambientes deslumbrantes como la nieve, el mar, etc, especialmente los espejos oscuros. 4. COMPRAR ANTEOJOS DE SOL Si vamos a utilizar anteojos para la conducción, estas no deben absorber más del 20% de luz, y no deben emplearse de noche. Las degradadas son muy adecuadas puesto que la parte superior es oscura, evitando que el cielo deslumbre y la parte inferior es más clara, en la zona en que centramos la atención. Además es recomendable el cristal polarizado para eliminar reflejos de la carretera y entorno. "¿Qué anteojos debo comprar? ¿Dónde las compro?" Una vez leídos los párrafos anteriores tenemos argumentos para razonar. ¿Qué sucede si compro unas gafas en un mercado callejero o en un establecimiento no especializado? Los cristales son oscuros y van a hacer que llegue menos luz al ojo, de modo que como adaptación natural la pupila se dilata. Pero quizá esas lentes no garantizan la protección ultravioleta, de modo que nos alcanza el 100% de los UVA y UVB ¡con la pupila dilatada! Es decir, penetran más fácilmente que si no llevásemos nada (al menos, sin lentes, actuaría la defensa natural y la pupila estaría contraída). Por no hablar de las aberraciones y distorsiones de las lentes de mala calidad. "Pero es que quiero ir a la moda y en las ópticas resultan caras" Te pones precio a tu salud. Hay mucha variedad de marcas de calidad con productos de características adecuadas para nuestras actividades . Sociedad argentina oftalmología www.opticas.info/articulos