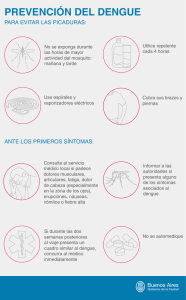
protocolo manejo y control de chikungunya
Anuncio

PROTOCOLO MANEJO Y CONTROL DE CHIKUNGUNYA 15 DE ABRIL DE 2014 SAN JUAN, PUERTO RICO 1 Contenido I. Descripción de la enfermedad .......................................................................................................... 4 II. Epidemiología.................................................................................................................................... 4 III. Criterios para reporte ................................................................................................................... 5 a. Definición de caso ......................................................................................................................... 5 i. Caso sospechoso - paciente con fiebre (>38. 5oC [101.3oF] y artralgia severa o artritis de comienzo agudo, que no se explican por otras condiciones médicas (con o sin historial de viaje reciente a lugares donde hay actividad de CHIK) ................................................................................. 5 ii. Caso confirmado - caso sospechoso con cualquiera de las siguientes pruebas específicas para CHIK: ...................................................................................................................................................... 5 1. Aislamiento viral ........................................................................................................................... 5 2. Detección de ARN viral por RT-PCR .............................................................................................. 5 3. Detección de IgM en una sola muestra de suero (recogida durante la fase aguda o convaleciente). ...................................................................................................................................... 5 4. Aumento de cuatro veces en el título de anticuerpos específicos para CHIKV ............................ 5 b. Criterios de laboratorio. ................................................................................................................ 5 c. Instrucciones para la muestra ....................................................................................................... 7 IV. Reporte de la enfermedad e investigación de casos .................................................................... 8 a. Notificación de casos .................................................................................................................... 8 b. Investigación de casos................................................................................................................... 9 V. Control y manejo de la enfermedad ................................................................................................. 9 a. Medidas de protección para los contactos ................................................................................... 9 b. Requisitos de asilamiento ............................................................................................................. 9 c. Profilaxis y tratamiento ................................................................................................................. 9 VI. Medidas de prevención .............................................................................................................. 10 VII. Fecha de la próxima revisión ...................................................................................................... 11 VIII. Referencias.................................................................................................................................. 11 IX. Anejos ......................................................................................................................................... 11 3 I. Descripción de la enfermedad La fiebre chikungunya (CHIK) es una enfermedad emergente transmitida por mosquitos y causada por un alfavirus, el virus chikungunya (CHIKV). El nombre chikungunya deriva de una palabra en Makonde, el idioma que habla el grupo étnico Makonde que vive en el sudeste de Tanzania y el norte de Mozambique. Significa a grandes rasgos “aquel que se encorva” y describe la apariencia inclinada de las personas que padecen la característica y dolorosa artralgia. Esta enfermedad es transmitida principalmente por los mosquitos Aedes aegypti y Ae. albopictus, las mismas especies involucradas en la transmisión del virus del dengue. El CHIKV puede causar enfermedad aguda, subaguda y crónica. El virus del chikungunya no se transmite por contacto directo de persona a persona, pero si se han reportado casos de transmisión durante el parto y por accidente con objetos punzantes contaminados con sangre como agujas y navajas. Transmisión por transfusiones de sangre y o sus componentes y donación de órganos aunque posibles, al momento no han sido documentadas. La enfermedad aguda generalmente se caracteriza por inicio súbito de fiebre alta (típicamente superior a 39°C [102°F]) y dolor articular severo. Otros signos y síntomas pueden incluir cefalea, dolor de espalda, mialgias, nauseas, vómitos, poliartritis, sarpullido y conjuntivitis. El CHIKV puede afectar a mujeres y hombres de todas las edades. Sin embargo, se considera que la presentación clínica varía con la edad, siendo los individuos muy jóvenes (neonatos) y los ancianos, más propensos a desarrollar formas más graves. Se considera que las muertes relacionadas con infección por CHIKV son raras. II. Epidemiología Este virus fue detectado por primera vez en Tanzania en 1952. A partir de 2004, se han reportado brotes intensos y extensos en África, las islas del Océano Índico, la región del Pacífico incluyendo Australia y el sudeste asiático (India, Indonesia, Myanmar, Maldivas, Sri Lanka y Tailandia). En 2007 el virus se extendió a Italia, donde se produjo un brote transmitido por Ae. albopictus en la región de Emilia-Romagna. Los recientes brotes de chikungunya han causado un impacto importante en los servicios de salud. Las tasas de ataque en las comunidades 4 afectadas por las recientes epidemias oscilan entre 38%−63% y en muchos de estos países se siguen reportando casos, aunque a niveles reducidos. En diciembre de 2013, se confirmaron los primeros casos de transmisión autóctona de chikungunya en las Américas. Hasta marzo de 2014, se han reportado casos en Guyana Francesa, Guadalupe, Martinica, San Bartolomé, San Martín, Anguila, Aruba, Dominica, San Kitts & Nevis, San Martín e Islas Vírgenes Británicas. Se anticipa que la detección de este virus continuará expandiéndose al resto de la cuenca del Caribe incluyendo Puerto Rico, las Islas Vírgenes Americanas, y República Dominicana, entre otras jurisdicciones. Lo que resulta difícil determinar es en qué momento se observará dicha expansión en cada una de estas jurisdicciones. III. Criterios para reporte a. Definición de caso i. Caso sospechoso - paciente con fiebre (>38. 5oC [101.3oF] y artralgia severa o artritis de comienzo agudo, que no se explican por otras condiciones médicas (con o sin historial de viaje reciente a lugares donde hay actividad de CHIK) ii. Caso confirmado - caso sospechoso con cualquiera de las siguientes pruebas específicas para CHIK: 1. Aislamiento viral 2. Detección de ARN viral por RT-PCR 3. Detección de IgM en una sola muestra de suero (recogida durante la fase aguda o convaleciente). 4. Aumento de cuatro veces en el título de anticuerpos específicos para CHIKV b. Criterios de laboratorio. Para el diagnóstico de CHIK se utilizan tres tipos principales de pruebas: aislamiento viral, reacción en cadena de la polimerasa con transcriptasa reversa (RT-PCR) y 5 serología. Las muestras tomadas durante la primera semana del inicio de los síntomas deben analizarse por métodos serológicos (ELISA para la detección de inmunoglobulina M [IgM] y G [IgG]) y virológicos (RT-PCR y aislamiento). Se debe recolectar suero de la fase aguda inmediatamente después del inicio de la enfermedad y suero de la fase convaleciente 10−14 días después. Pruebas de laboratorio disponibles en el CDC Dengue Branch (San Juan, PR) para el diagnóstico de CHIKV: 1. Prueba de reacción en cadena de la polimerasa reversa (RT-PCR) Detecta virus del CHIK Se realiza a muestras en etapa aguda (tomadas durante los primero ocho (8) días del comienzo de síntomas) 2. Prueba de inmunoabsorción enzimática (ELISA) Identificación de anticuerpos IgM específicos para CHIKV Se realiza a muestras en etapa aguda (tomadas más que 8 días después del comienzo de síntomas) y convaleciente (10- 14 días después de la recolección de la muestra de la fase aguda) Pruebas de laboratorio disponibles en el CDC Arboviral Diseases Branch (Ft. Collins, CO) para el diagnóstico de CHIKV: 1. Prueba de neutralización por reducción de placas (PRNT) En la actualidad se realiza en laboratorios de CDC de EEUU Se usa para confirmar la prueba ELISA Confirma una infección reciente por CHIKV Pruebas de laboratorio disponibles en laboratorio de referencia ‘Focus Diagnostics’*† para el diagnóstico de CHIKV: 1. Prueba de reacción en cadena de la polimerasa reversa (RT-PCR) Detecta virus del CHIK 6 Se realiza a muestras en etapa aguda (tomadas durante los primero ocho (8) días del comienzo de síntomas) 2. Prueba de inmunoabsorción enzimática (ELISA) Identificación de anticuerpos IgM específicos para CHIKV Se realiza a muestras en etapa aguda (tomadas más que 8 días después del comienzo de síntomas) y convaleciente (10- 14 días después de la recolección de la muestra de la fase aguda) *En estos momentos el Departamento de Salud no recomienda el envió de muestras a laboratorios comerciales ya que esto potencialmente puede afectar adversamente la identificación de casos, investigación e intervención preventiva y oportuna por parte de las autoridades de Salud. El Departamento notificará a los proveedores de modificación a estas recomendaciones. †Focus Diagnostics es un laboratorio de referencia a nivel nacional, ubicado en California. Las pruebas pueden ser ordenadas a través de otros laboratorios de referencia quienes a su vez envían las muestras a Focus Diagnostics. Es importante solicitar a la misma vez AMBAS pruebas de PCR y serología para poder diferenciar entre enfermedad aguda y pasada. c. Instrucciones para la muestra Para enviar una muestra de caso sospechoso de CHIKV al Laboratorio del CDC Dengue Branch siga las siguientes instrucciones: 1. Complete el formulario de Investigación de Caso de Dengue versión 2009 en su totalidad y en letra legible (Anejo 1). 2. Colecte la muestra de sangre en tubo con tapón rojo o tapón amarillo CON SEPARADOR. 3. Deje el tubo reposar a temperatura ambiente de 30 a 60 minutos. 4. Centrifugue por 10 minutos a 2000 RPM. 5. No es necesario separar las alícuotas siempre y cuando el tubo ya contenga un separador en su interior, esta técnica es preferible para reducir el riesgo de aerosolización de partículas de virus. 6. Coloque la muestra de suero en una bolsita “biohazard” junto con su formulario. 7 a. Sugerencia: Envíe una sola muestra de suero con su formulario por cada bolsita. 7. Almacene la muestra en NEVERA hasta que sea recogida por el transportista (Anejo 3: Listado de Hospitales, CDTs y Laboratorios participantes de recogido de muestras de Dengue.) NOTA: Los resultados serán reportados por correo regular sólo al laboratorio o al médico que envió la muestra. IV. Reporte de la enfermedad e investigación de casos a. Notificación de casos CHIK es una enfermedad de notificación obligatoria. Además la reciente evidencia de transmisión de CHIKV en la región representa una amenaza para la salud pública; Por tanto, se debe reportar de INMEDIATO al Departamento de Salud TODO caso sospechoso o confirmado de CHIKV. Reporte de casos sospechosos de CHIK al Departamento de Salud: 1. Notifiqué de INMEDIATO por la vía más rápida (teléfono, email) a la Oficina de Epidemiología Regional correspondiente (Anejo 2, Información de contactos) 2. Solicite prueba de CHIKV y DENGUE 3. Tome la muestra de suero (ver sección III.c , “instrucciones para la muestra”) 4. Complete el formulario de Investigación de Caso de Dengue (Anejo 1) a. Marcar CHIK en la parte superior derecha del formulario 5. Envíe el formulario de investigación y la muestra al laboratorio del CDC Dengue Branch (1324 Calle Cañada, San Juan PR, 00920) a. Se usará el sistema de acarreo existente para las muestras de Dengue. b. Ver Anejo 3 para el Listado de Hospitales, CDT’s y Laboratorios participantes de recogido de muestras de Dengue. 8 b. Investigación de casos Cuando se confirme un caso de CHIKV y durante el inicio del reporte de casos en la Isla se realizará una investigación epidemiológica exhaustiva. Personal de la Oficina de Epidemiología Regional solicitará copia del expediente del caso al Hospital o Proveedor de Servicios correspondiente. Se mantendrá una vigilancia continua para monitorear los cambios epidemiológicos o ecológicos de la transmisión del CHIKV. El Programa de Dengue de la Secretaría Auxiliar de Salud Ambiental del Departamento de Salud estará a cargo de las intervenciones para el control de vectores, visitará e intervendrá en los sectores de la población donde se confirmen casos de CHIKV. V. Control y manejo de la enfermedad a. Medidas de protección para los contactos Aunque el CHIKV no se transmite por contacto directo de persona a persona, los mosquitos que pican al paciente en su fase aguda de enfermedad pueden picar e infectar a otras personas. Se recomienda a los contactos del paciente utilizar repelente y evitar las picadas por mosquitos. b. Requisitos de asilamiento Para evitar la infección de otras personas en la vivienda, la comunidad o el hospital, debe evitarse que el paciente con CHIK aguda sea picado por mosquitos Ae. aegypti durante la fase virémica, entiéndase en la primera semana de la enfermedad. Para esto es recomendable el uso de mosquiteros, cuartos de aislamiento, uso de repelentes, según aplique. c. Profilaxis y tratamiento No existe un tratamiento farmacológico antiviral específico para CHIK. Se recomienda tratamiento sintomático luego de excluir enfermedades más graves tales como, dengue, infecciones bacterianas o malaria. Se debe aconsejar a los 9 pacientes beber grandes cantidades de líquidos para reponer el líquido perdido por la sudoración, los vómitos y otras pérdidas insensibles (Anejo 6: Hoja informativa sobre CHIK para médicos (Inglés)). El tratamiento sintomático y de soporte incluye reposo y el uso de acetaminofén o paracetamol para el alivio de la fiebre. Al momento no se recomienda el uso de aspirina o cualquier otro anti-inflamatorio noesteroidal (AINEs) especialmente durante la fase febril y por 48 hrs luego del último episodio febril, debido al alto riesgo de sangrado en pacientes con posible infección/co-infección con dengue. Además, no se aconseja el uso de aspirina debido al riesgo de sangrado en un número reducido de pacientes y el riesgo de desarrollar síndrome de Reye en niños menores de 12 años de edad. En pacientes con dolor articular grave que no se alivia con AINEs se pueden utilizar analgésicos narcóticos (por ej., morfina) o corticoesteroides a corto plazo después de hacer una evaluación riesgo-beneficio de estos tratamientos. Los casos con enfermedad subaguda y crónica pudieran requerir terapia anti-inflamatoria prolongada, corticoesteroides a corto plazo y fisioterapia. VI. Medidas de prevención No existe un tratamiento específico ni vacuna comercialmente disponible para prevenir la infección por CHIKV. Hasta que se desarrolle una nueva vacuna, el único medio efectivo para su prevención consiste en proteger a los individuos contra las picaduras de mosquito (Anejo 5: Hoja informativa sobre CHIK para público general (Inglés)). Los individuos pueden reducir el riesgo de infección mediante el uso de repelentes personales sobre la piel o la ropa. DEET (N,Ndietil-m-toluamida) y picaridin (también conocido como KBR3023 o Bayrepel™) son repelentes efectivos ampliamente disponibles. Cuando sea posible se debe usar camisa de manga larga y pantalón largo para evitar picadas de mosquitos. La mejor medida de prevención es eliminar los lugares donde el mosquito Ae. aegypti pone sus huevos, principalmente en recipientes artificiales que acumulan agua. (Anejo 4: Como Podemos Controlar el Mosquito; Anejo 7: Hoja informativa sobre CHIK para control de vectores (Inglés)). 10 VII. Fecha de la próxima revisión Este protocolo es un documento vivo, en continuo proceso de revisión, según sea necesario y sujeto a los más recientes hallazgos epidemiológicos. VIII. Referencias 1. Organización Panamericana de la Salud (OPS) y Centros para el Control y Prevención de Enfermedades (CDC). Preparación y respuesta ante la eventual instrucción del virus Chikungunya en las Américas. 2011. http:/www.paho.org/hq/index.php?option=com_docman&task=doc_download&gid=16 985&itemid= - 1345k 2. OPS. Chikungunya. http://www.paho.org/hq/index.php?lang=es 3. CDC. http://www.cdc.gov/chikungunya/ IX. Anejos Anejo 1: Informe de Investigación de Caso de Dengue Anejo 2: Como reportar casos sospechosos de Chikungunya Anejo 3: Listado de Hospitales, CDT’s y Laboratorios participantes de recogido de muestras de Dengue Anejo 4: Como Podemos Controlar el Mosquito Anejo 5: Hoja informativa sobre CHIK para público general (Inglés) Anejo 6: Hoja informativa sobre CHIK para médicos (Inglés) Anejo 7: Hoja informativa sobre CHIK para control de vectores (Inglés) 11 Anejo 1 Como reportar casos sospechosos de Chikungunya Cuadro clínico Fiebre ≥ 38˚ C Artralgia (especialmente manos y pies) y/o Artritis Otros síntomas de enfermedad febril aguda Solicitar prueba de DENGUE, tomar suero en tubo tapa roja, completar formulario de Investigación Caso de Dengue (versión 2009) Marcar CHIK en parte superior derecha del formulario y enviarlo junto con la muestra de suero al Departamento de Salud (mismo sistema acarreo de muestras Dengue) Notificar a la Oficina de Epidemiologia Regional correspondiente del caso sospechoso de CHIK IMPORTANTE: Primero las muestras serán analizadas para evidencia de infección por dengue; resultados negativos para dengue, serán analizados para Chikungunya. Rev 12/feb/2014 Anejo 2 Fecha de hoy: _______/_______/_______ Día Mes Año INFORME DE INVESTIGACION DE CASO DE DENGUE CDC Subdivisión de Dengue y Departamento de Salud de Puerto Rico 1324 Calle Cañada, San Juan, P. R. 00920-3860 Tel. (787) 706-2399, Fax (787) 706-2496 SOLAMENTE PARA USO DE CDC SUBDIVISIÓN DENGUE Form Approved OMB No. 0920-0009 Espécimen # Días después 1er síntoma Tipo Fecha recibido Espécimen # Días después 1er síntoma Tipo Fecha recibido Número de caso S1 GCODE SAN ID S2 _____/_____/_____ S3 _____/_____/_____ _____/_____/_____ S4 _____/_____/_____ Favor de leer y completar TODAS las secciones Datos del paciente Se hospitalizó por esta enfermedad: No Número de expediente: Nombre del hospital: Sí Falleció: Nombre del paciente: Apellido paterno Apellido materno Nombre Sí Segundo nombre / inicial No No sabe Cambios en estado mental: Si el paciente es un menor, nombre del padre o encargado: Apellido paterno Apellido materno Dirección residencial completa (Física) Nombre Sí Segundo nombre / inicial No No sabe Médico o proveedor que ordenó la prueba de dengue Dirección de la casa aquí Nombre del proveedor: Teléfono: Fax: Email: Enviar resultado a (dirección postal de médico o proveedor): Municipio: Código postal: __ __ __ __ __ - __ __ __ __ Tel.: Otro Tel.: Vive cerca de: Nombre y dirección del trabajo: Información demográfica del paciente Fecha nacimiento: Edad: meses ____/_______/______ ó Edad: Día Mes Sexo: años ¿Encinta?: Año ¿Quién llenó este formulario? M F Sí No Nombre completo: NS Relación con paciente: Teléfono: Semanas de gestación Fax: Datos indispensables para procesar las muestras Día Fecha del primer síntoma: Mes Datos adicionales del paciente Año _______/_______/_______ ¿Cuántos años ha vivido en este municipio? ¿En qué país nació? ¿Tuvo dengue antes? Fecha de toma de muestra: Suero: Primera muestra _______/_______/_______ Sí ¿Cuándo? _______/_______/_______ (Convaleciente = más de 5 días de enfermedad – detección de anticuerpos) Tercera muestra Mes Vacunado Fiebre Amarilla _______/_______/_______ No sabe No sabe Año Sí No No sabe Año de vacunación Durante los 14 días antes de enfermar, ¿VIAJÓ a otro país o pueblo? _______/_______/_______ Casos fatales (tipo de tejido): ___________________ No _______/_______ (Aguda = primeros 5 días de enfermedad – detección de virus) Segunda muestra Email: Sí, otro país Sí, otro pueblo No No sabe ¿A dónde viajó? Por favor, indique los signos y síntomas que tiene el paciente al momento de completar este formulario Evidencia de permeabilidad capilar exagerada Señales de advertencia Fiebre durante 2 – 7 días ........................ (%) Hematocrito más bajo Vómito persistente .............................. Fiebre (>38ºC) ......................................... (%) Hematocrito más alto Dolor abdominal/sensibilidad …….. Sí Plaquetas No No sabe 100,000/mm3 ........................ Conteo de plaquetas: __________________________ Albúmina sérica más baja Sangrado de las mucosas ………..... Proteína sérica más baja Letargia/inquietud….……………….... Presión arterial mínima (SBP/DBP) Alguna manifestación hemorrágica Agrandamiento del hígado > 2cm... _________/________ Presión de pulso mínima (sistólica - diastólica) __________ Petequias ............................................ Conteo más bajo de glóbulos blancos (WBC) __________ Equimosis o cardenales ................... Efusión pleural o abdominal………… Síntomas adicionales Diarrea…………………………………. Vómito con sangre ............................ Sangre en la excreta ......................... Hemorragia nasal .............................. Palidez o piel fría …………………….…... Hemorragia de las encías ................ Escalofríos ……………………….………… Sangre en la orina ............................. Erupción de la piel ...……………….……. Hemorragia vaginal ………………… Dolor de cabeza ...…………………….…. Urianálisis positivo ............................. Dolor en los ojos ...………………………... (sobre 5 RBC/hpf o positivo para sangre) Dolor en el cuerpo .………………………. Náusea y vómito (ocasional)……... Dolor de coyunturas ……………………... Artritis (coyunturas hinchadas)…… Prueba de Torniquete Pos CDC 56.31 B REV. 07/2009 (Front) Neg No hizo Anorexia ...…………………………….…… No No sabe Tos……………………………………..... Síntomas Sí Pulso acelerado y débil ………...….…... Conjuntivitis…………………………… Congestión nasal…………………….. Dolor de garganta…………………… Ictericia………………………………… Convulsión o coma………………….. Sí No No sabe SOLAMENTE PARAPARA USO DEL SOLAMENTE USOCDC CDCSUBDIVISIÓN SECCIÓN DEDENGUE DENGUE Specimen No. S1 _________________________________ S2 _________________________________ S3 _________________________________ SEROLOGY LUMINEX (MIA) S1 S2 Test Date Ag Titer S3 Test Date Ag Titer Test Date Ag Titer Screen Titer Ag P/N Screen Titer Isotech IDtech IgG ELISA S1 Test Date S2 Ag Screen Titer Test Date Ag S3 Screen Titer Test Date Ag IgM ELISA S1 S2 Test Date Ag P/N Test Date S3 Ag P/N Test Date Neutralization S1 S2 Test Date Screen Titer Test Date S3 Screen Titer Test Date DENV-1 DENV-2 DENV-3 DENV-4 WEST NILE SLE YFV Viral Isolation & PCR S1 Test Date S2 ID Isotech IDtech Test Date ID S3 Isotech IDtech Test Date ID Serology Lab Director Signature: ______________________________________ Virology Lab Director Signature: ______________________________________ Overall dengue interpretation: _________________________________ Este formulario está autorizado por la Ley 42 USC 241 del Servicio de Salud Pública. Contestar este formulario es voluntario, pero, se necesita la cooperación del paciente para el estudio y control de enfermedades. Contestar las preguntas toma aproximadamente 15 minutos por formulario. Envíe sus comentarios y sugerencias sobre el tiempo que toma llenar el formulario o sobre cualquier otro aspecto de la recopilación de información a: PHS Reports Clearance Officer; Rm 721-H, Humphrey Bg; 200 Independence Ave., SW ; Washington, DC 20201; ATTN: PRA y a Office of Information and Regulatory Affaire, Office of Management and Budget, Washington, DC. CDC 56.31 B REV. 07/2009 (Back) DENGUE CASE INVESTIGATION REPORT CS110856 Instrucciones para llenar el formulario de Informe de Investigación de Caso de Dengue (Dengue Case Investigation Report) La Ley Núm. 81 de 1912, establece que el dengue y el dengue hemorrágico son enfermedades que deben reportarse al Departamento de Salud de Puerto Rico. El proveedor de servicios de salud completará en letra de molde cada pregunta del Informe de Investigación de Caso de Dengue y acompañará la muestra de suero con dicho formulario. Por favor, verifique que incluya la fecha del primer día de síntomas y la fecha de la toma de muestra. Sin esta información no se procesará la muestra. En la parte superior izquierda, encontrará un espacio en el que escribirá el día, mes y año en el cual está completando dicho formulario. Datos del Paciente Indicar el nombre completo y datos del paciente es primordial porque muchas personas tienen el mismo nombre e información similar. Marque Sí o No en el encasillado que indica si el paciente estuvo hospitalizado. Si el paciente fue hospitalizado, escriba el nombre del hospital en el espacio provisto. Escriba en letra de molde el nombre y apellidos del paciente en el siguiente orden: apellido paterno, materno, primer nombre y segundo nombre o inicial cuando aplique. Si el paciente es menor de edad, escriba el nombre del padre o encargado. Por favor, escriba primero los apellidos y luego el nombre completo. Marque en el encasillado si el paciente falleció o no. Si desconoce esta información, marque el encasillado que indica “No sabe”. Marque en el encasillado si el paciente presenta o no presenta cambios en su estado mental. Esta información es importante porque dichos cambios pudieran estar asociados con encefalitis. Dirección Residencial Completa Es importante obtener la dirección física completa donde reside el paciente ya que nos permitirá dar seguimiento al paciente y tomar medidas de control de vectores en las áreas específicas que lo requieran. Si vive en una urbanización, escriba el nombre o número de la calle, número del bloque y de la casa, nombre de la urbanización, municipio donde reside el paciente y el código postal acompañado de sus últimos 4 dígitos. Si vive en un barrio, escriba el número de carretera, kilómetro y número de casa o parcela, nombre del barrio, sector y el municipio donde reside con el código postal. Si vive en un condominio o residencial, escriba el número de apartamento, de edificio, el nombre del condominio o residencial, la calle donde se encuentra, municipio y código postal. Escriba el número de teléfono del paciente y otro número de teléfono donde podamos comunicarnos con el paciente. Anote un lugar que quede cerca de donde vive el paciente que sirva de referencia (Ejemplo: cerca del Colmado Rivera). Si el paciente tiene empleo, escriba el nombre del patrono, la calle o sector y nombre del municipio del lugar de empleo. Médico o Proveedor que ordenó la prueba de dengue Esta información es crítica ya que, por ley, se enviarán los resultados únicamente al proveedor de servicios. Anote el nombre y apellidos del médico que está evaluando al paciente con sospecha de dengue en esta visita. Escriba el número de teléfono del médico que atiende al paciente y el número de extensión, fax o correo electrónico si aplica. En el encasillado “Enviar resultado a” anote la dirección postal completa del médico a la cual desea que se le envíen por correo los resultados de la muestra de suero del paciente. Por favor, no olvide ninguna de sus partes incluyendo el código postal para garantizar que reciba los resultados sin contratiempos. Información demográfica del paciente Escriba la fecha de nacimiento del paciente indicando el día, mes y año. Indique la edad del paciente. Escriba la edad en meses si se trata de un infante o en años si tiene 1 año o más. Marque el encasillado de la (M) si el paciente pertenece al sexo masculino o la (F) para femenino. ¿Quién llenó este formulario? Escriba el nombre completo y los apellidos de la persona que llenó el formulario. Indique su relación con el paciente (Ejemplo: madre, padre, encargado, vecino, médico, enfermera). Anote el número de teléfono, número de fax o dirección de correo electrónico según aplique. Datos indispensables para procesar las muestras SIN ESTA INFORMACIÓN NO SE PROCESARÁ NINGUNA MUESTRA DE SUERO. Anote el día, mes y año del inicio de los síntomas. Anote el día, mes y año en que tomaron cada muestra de sangre. Si la muestra es de tejido, especifique el tipo de tejido (Ejemplo: riñón, bazo, corazón, etc.) que está enviando a nuestro laboratorio y la fecha en que se tomó dicha muestra. Datos adicionales del paciente Indique cuántos años ha vivido en el municipio donde reside. Especifique en qué país nació. A la pregunta sobre si “Tuvo dengue antes”, conteste Sí, No o No sabe. Si la respuesta es sí, indique el mes y el año en que el paciente enfermó con dengue antes de esta ocasión. Marque en el encasillado correspondiente si el paciente no sabe en qué fecha tuvo dengue anteriormente. Marque “Sí, a otro país” o “Sí, a otro pueblo”, si el paciente viajó a otro país o pueblo 14 días antes de enfermar. Si el paciente no viajó o no recuerda, debe marcar No o No sabe. En caso de que aplique, indique el país o pueblo a donde el paciente viajó 14 días antes de enfermar. Criterios para Dengue Hemorrágico, Choque y otros síntomas Haga una marca de cotejo ( ) en los encasillados y marque Sí, No, o No sabe para cada pregunta relacionada a síntomas, según aplique. Por favor, conteste todas las preguntas. En los espacios provistos o Indique el número de plaquetas. o Escriba el por ciento de hematocrito más bajo y el por ciento de hematocrito más alto que obtuvo el paciente durante esta enfermedad. o Indique el conteo de albúmina y proteína sérica más baja. o Indique la presión arterial mínima que obtuvo el paciente durante esta enfermedad. Escriba los valores obtenidos para la presión sistólica (SBP) y la presión diastólica (DBP). o Reste la presión sistólica de la diastólica para calcular la presión de pulso. Calcule la presión de pulso mínima usando la presión arterial cuya resta resulte en el número menor. o Escriba el conteo más bajo de glóbulos blancos (WBC). No complete los encasillados al dorso del formulario. Éstos son para uso exclusivo del laboratorio. Anejo 3 LISTA DE HOSPITALES, CDT’S Y LABORATORIOS PARTICIPANTES RECOGIDO DE MUESTRAS DE SANGRE PARA CASOS SOSPECHOSOS DE DENGUE Secretaría Auxiliar Salud Ambiental Programa Higienización del Ambiente Físico Inmediato P. O. Box 70184, San Juan, PR 00936-8184 Tels. (787) 783-3390 / 774-0910 Fax 775-0222 Dra. Martha P. Cano – Directora Actualizado 6/17/2011 Región de Aguadilla Sr. Carlos Mercado – Director Regional – 787-891-6235 (Fax) – 787-882-1160 • • • • • • • • • • • • • • • • • • • • • • • • • Aguadilla Medical Service, Aguadilla – 882-2800 – 882-0303 Centro Isabelino de Medicina Avanzada, Isabela – 830-2705 Centro Medicina y Cirugía Ambulatoria, San Sebastián – 896-1850 Clínica Migrante, San Sebastián – 896-1665 Clínica San Francisco de Asís, Aguada – 868-2060/2292 Hospital Comunitario Buen Samaritano, Aguadilla – 819-0800 - 658-0000 Hospital San Carlos de Borromeo, Moca – 877-8000 Laboratorio Clínico Aguadeño, Aguada – 868-7095 Laboratorio Clínico Borinquen – Aguadilla – 882-4700 Laboratorio Clínico Camaseyes – Aguadilla – 997-5229 Laboratorio Clínico Capá – Moca – 877-6654 Laboratorio Clínico Costa Isabela - Isabela – 872-4603 Laboratorio Clínico Ebenezer, Aguadilla – 882-1785 Laboratorio Clínico Familiar, Moca – 818-9028 Laboratorio Clínico Hato Arriba, San Sebastián – 280-3085 Laboratorio Clínico Hernández, Moca – 877-1895 Laboratorio Clínico Irizarry Guash – Aguadilla – 882-3846 Laboratorio Clínico Irizarry Guash – San Sebastían (Shopping Center) – 280-3609 Laboratorio Clínico Irizarry Guash (Los Alamos)-San Sebastían – 896-6520 Laboratorio Clínico Isabela – 872-4605 Laboratorio Clínico José de Diego, Aguadilla – 891-6350 Laboratorio Clínico Marbella, Aguadilla – 890-616 Laboratorio Clínico Margarita, Aguada – 868-7272 Laboratorio Clínico Méndez, Moca – 877-8300 Laboratorio Clínico Moca - 877-1900 • • • • • • • • • • • • • • Laboratorio Clínico Obimar, Moca, 818-1325 Laboratorio Clínico Occidental, Aguada – 868-6080 Laboratorio Clínico Progreso, Aguadilla – 882-7679 Laboratorio Clínico Pujols, San Sebastián – 896-7381 Laboratorio Clínico Ramey, Aguadilla – 890-2075 Laboratorio Clínico San Antonio, Aguadilla – 890-6161 Laboratorio Clínico San Antonio, San Sebastian– 896-1076 Laboratorio Clínico San Francisco de Asís, Aguada– 868-8607 Laboratorio Clínico San Sebastián, San Sebastián – 896-3161 Laboratorio Clínico Soto, Moca – 877-8270 Laboratorio Clínico Vivianette, Aguadilla – 882-4121 Laboratorio Clínico Yesmar, Aguada – 868-6080 Pepino Health Group, Inc., San Sebastián – 280-2185 Policlínica Del Atlántico, Isabela – 830-7737 Región de Arecibo Sr. Miguel Vélez – Director Regional – 787-878-0553 – (Fax) – 787-880-7664 • • • • • • • • • • • • • CDT Bo. Castañar, Lares – 829-5010 CDT Lares – 879-2626 CDT Manatí – 854-2992 CDT Quebradillas – 895-2670 CDT Villa Los Santos, Arecibo – 879-1585 Hospital Buen Pastor, Arecibo – 878-2730 Hospital Cayetano Coll y Toste, Arecibo – 878-7272 Hospital Dr. Center, Manatí – 854-3322 Hospital Medical Center, Manatí – 854-3700 Hospital Metropolitano, Arecibo – 650-0020 Hospital Susoni, Arecibo – 878-1010/1053 Hospital Wilma Vázquez, Vega Baja – 858-1580 Quebradillas Medical Center - 895-6315 Región de Caguas Sra. Yadira Carrasquillo – Director Regional – 787-746-3070 – (Fax) – 787-744-1530 • • • • • • CDT Caguas – 258-7020 CDT Juncos – 734-5761 CDT Las Piedras – 733-8969 CDT Naguabo – 874-0859 Hospital HIMA, Caguas – 653-3434 Hospital HIMA, Humacao – 656-2424 • • • • • • • • Hospital Municipal, Cayey – 738-3011 Hospital Oriente, Humacao – 852-0505 Hospital Ryder, Humacao – 852-0768 Hospital San Juan Bautista , Caguas – 744-3141 Laboratorio CIMA, Humacao – 852-5544 Laboratorio CIMA, Maunabo – 861-5544 Laboratorio CIMA, Yabucoa – 893-5544 Laboratorio Clínico Lopez, Cayey – 738-5314 Región de Fajardo Sra. Maria Ortíz – Director Regional – 787-801-7498 – (Fax) – 787-860-1540 • • • • • • • • • • • Caribbean Medical, Fajardo – 801-0081 CDT, Culebra – 742-3511 CDT, Luquillo – 889-8800 CDT, Naguabo – 874-0859 CDT, Rio Grande – 809-1020 CDT, Vieques – 741-2151 Hospital HIMA San Pablo, Fajardo – 801-0505 Laboratorio Antiguo Paoli, Fajardo – 863-9090 Laboratorio Chegar, Rio Grande – 887-3394 / 887-2990 Laboratorio Del Este, Fajardo – 863-3000 Laboratorio Fajardo - 863-5952 Región Metro / Bayamón Sr. Edwin Cosme – Director Regional Bayamón- 787-740-4311 / 787-785-3455 (Fax) - 787-780-6505 Sr. Héctor Larracuente – Director Regional Metropolitana – 787-751-8044-(Fax) - 787-763-1842 • • • • • • • • • • • • ASEM, San Juan – 777-3535 ext 6521 CDT Belaval, San Juan – 726-7373 ext. 261 o 242 CDT Canóvanas – 256-1695 CDT Hoare, Santurce - 721-7337 ext. 259 / 260 CDT Río Piedras – 763-4242 ext. 2232/2223 CDT Trujillo Alto – 604-8227 Concilio de Loíza – 876-2245 ext. 256 Doctor’s Hospital, Santurce – 723-2950 ext. 7654 (laboratorio) Hermanos Meléndez, Bayamón – 620-8181 ext. 8031 Hospital Auxilio Mutuo, San Juan – 758-2000 ext 1354 Hospital Bayamón Helath Center – 447-2722 Hospital Doctor Center (Matilde Brenes) – 622-5420 ext. 1025 • • • • • • • • • • • • • • • Hospital El Maestro – 758-7333 Hospital Metropolitano – 782-9999 ext. 5336 / 5351 Hospital Municipal San Juan – 766-2236 ext. 1 2306 Hospital Pavía Santurce – 641-1616 ext. 3347 Hospital Pediátrico – 777-3535 ext. 7086 Hospital Presbiteriano – 721-2160 ext. 1035 (laboratorio) Hospital Puerto Rico Children, Bayamón – 474-8282 ext. 4006 / 4026 Hospital Regional de Bayamón – 5151 ext. 2589 / 2364 Hospital San Francisco, Rio Piedras – 767- 5100 ext. 5900 Hospital San Gerardo, Rio Piedras – 761-8383 ext. 4020 Hospital San Jorge, Santurce – 641-1919 ext. 4169 o 4170 Hospital UPR Carolina – 757-1800 ext. 242 o 425 HospitalSan Pablo, Bayamón – 740-4747 ext. 115 Laboratorio Dr. Córdova, Rio Piedras – 765-3735 Professional Hospital, Guaynabo – 708-6560 ext 1006 Región de Mayagüez Sr. Gilberto Rodríguez – Director Regional – 787-834-1967 – (Fax) – 787-832-5051 • • • • • • • • CDT Añasco, Añasco – 826-2888 / 826-2600 CDT Rincón Nuevo, Rincón – 823-0909 Centro Médico, Mayagüez – 833-6655 Clínica Española, Mayagüez – 832-0404 Clínica Yagüez, Mayagüez – 832-8444 Hospital Bella Vista, Mayagüez – 834-6000 Hospital Perea, Mayagüez- 834-0101 Hospital San Antonio, Mayagüez – 834-0050 Región de Ponce Sra. Mari Carmen Quiñonez – Director Regional – 787-843-6363 – (Fax) – 787-842-2136 • • • • • • • • • • • CDT Arroyo – 839-4150 CDT Coamo – 825-1020 CDT Génesis – Patillas -839-9393 CDT Guayanilla- 835-5370 CDT Jayuya- 828-3290 CDT Patillas – 839-4320 CDT Playa, Ponce – 843-9393 CDT Salinas – 824-1100 CDT Santa Isabel – 845-5050 CDT Villalba – Centro San Cristóbal - 847-3000 Hospital Episcopal San Lucas Guayama (antiguo Cristo Redentor) – 864-4300 • • • • • • • • • • Hospital Damas, Ponce – 840-8686 Hospital Dr. Pila, Ponce – 848-5600 Hospital Lafayette, Arroyo – 839-3232 Hospital San Cristóbal, Ponce – 848-2100 Hospital Episcopal San Lucas, Ponce- 844-2080 Hospital Santa Rosa, Guayama – 864-0101 Hospital Metropolitano Dr. Tito Mattei, Yauco – 856-2105 Laboratorio Clínico C&C, Yauco – 267-3869 Laboratorio Clínico Guayama 1 y 2 – 864-3636 Laboratorio Clínico Pomales, Aguirre, Salinas – 853-0382 Anejo 4 Como Podemos Controlar el Mosquito del Dengue Ciclo de vida del mosquito Información general del mosquito Aedes aegypti: • En Puerto Rico hay más de 40 especies de mosquitos, pero solo una el mosquito doméstico Aedes aegypti transmite el dengue. • Se cría en recipientes con agua acumulada en los alrededores del hogar. • Pone sus huevos en las paredes de envases con agua, donde pueden sobrevivir por meses y nacen al ser sumergidos bajo agua. • Pueden poner docenas de huevos hasta 5 veces durante su vida. • El ciclo de vida del huevo a larva, a pupa y luego a mosquito adulto volador es de 8 días y ocurre en el agua. El mosquito adulto puede vivir hasta un mes. • Los mosquitos reposan usualmente dentro de las casas (closets, detrás de muebles, cortinas) y las hembras son las que pican. • Son capaces de volar cientos de metros buscando recipientes donde colocar sus huevos. • Unos cuantos mosquitos por casa son capaces de producir grandes epidemias de dengue. • El mosquito del dengue no se reproduce en zanjas, drenajes, canales, humedales, ríos o lagos, por lo tanto, es inútil verter cloro en ellos. El cloro es dañino a la vida acuática. Los recipientes comunes en donde se crían los mosquitos del dengue son: Aquellos que son llenados con agua por las personas: • Drones y tanques de agua, envases de pintura de 5 galones, cubos o baldes pequeños, plantas enraizando en agua, fuentes ornamentales, contadores de agua inundados, bebederos de animales, piscinas plásticas que no se usan, floreros, tiestos para plantas y sus bases, y pozos sépticos abiertos, rotos o sin tela metálica en el respiradero. Aquellos que se llenan con las lluvias: • Envases desechados como gomas (neumáticos), botellas, ollas, artefactos dañados (inodoros, lavamanos, neveras, lavadoras, etc.). • Artículos a la intemperie como recipientes para basura, bandejas de pintura, toldos plásticos, tapas de pailas, juguetes y neveritas de playa. • Botes y otros vehículos que acumulan agua. Control de larvas y pupas para que no nazcan los mosquitos: • Elimine, voltee, vacíe o guarde bajo techo los recipientes que acumulen agua de lluvia. • No deje recipientes con agua destapados en ningún momento. • Cubra los recipientes de almacenamiento de agua y vigile que no hayan larvas o pupas de mosquito en ningún momento (vacíelos, limpie con cepillo o esponja antes de llenarlos con agua y cúbralos con una tapa ajustada). • Mantenga fluyendo el agua de las fuentes ornamentales, estanques y lagos artificiales. Si no tiene filtro coloque peces (gupi, beta). • Drene las fuentes ornamentales cuando no estén en uso. • Limpie los bebederos de animales todos los días. • Solicite a la Autoridad de Acueductos que reemplace los contadores de agua inundados. • Repare, tape e instale tela metálica en los respiraderos de los pozos sépticos. • Proteja los botes y otros vehículos de la lluvia con toldos elevados que no acumulen agua. • Mantenga las piscinas en buena condición y apropiadamente tratadas con cloro. Vacíe las piscinas plásticas cuando no estén en uso. Control de mosquitos adultos: • Use malla de tela metálica (screens) en puertas y ventanas. • Use repelentes para el patio como permetrina (insecticida y repelente) y aletrina (velas y lámparas). Use camisas de manga larga, pantalones largos, medias y zapatos cerrados para evitar las picaduras de mosquitos. • Use repelentes que contengan DEET (N,N- dietil-m-toluamida) o picaridin en la ropa y en la piel expuesta de acuerdo a las recomendaciones de los CDC y del fabricante. CS204420-C Anejo 5 Chikungunya Información para el público La enfermedad Tratamiento t t t t La chikungunya es una enfermedad viral que transmiten los mosquitos a las personas. Se ha presentado en África, el sur de Europa, el sudeste de Asia y en islas de los océanos Índico y Pacífico. A finales del 2013, la enfermedad chikungunya se detectó por primera vez en islas del Caribe. Países con informes de transmisión local del virus de la chikungunya (hasta febrero del 2014) t No hay medicamentos antivirales para tratar la chikungunya. Hay medicamentos para reducir la fiebre y el dolor. Curso de la enfermedad y sus consecuencias t t t t La mayoría de los pacientes se mejoran en una semana. Algunas personas pueden tener dolor en las articulaciones por más tiempo. Las personas con un riesgo mayor de enfermarse gravemente son los recién nacidos expuestos al virus durante el parto, las personas mayores (≥65 años) y aquellas con afecciones como presión arterial alta, diabetes o enfermedad cardiaca. Las muertes por la enfermedad son muy poco frecuentes. Prevención Los mosquitos t t t Los mosquitos de la especie Aedes transmiten el virus de la chikungunya. t t Este es el mismo tipo de mosquito que transmite el virus del dengue. No hay una vacuna o medicamento para prevenir la infección por el virus de la chikungunya o la enfermedad. Disminuya su exposición a los mosquitos, utilice aire acondicionado o ponga mallas o tela metálica en las ventanas y puertas. Aplíquese repelente de mosquitos en la piel expuesta. Use camisas de manga larga y pantalones largos. Use ropa tratada con permetrina. Vacíe el agua acumulada en los recipientes de áreas exteriores. Apoye los programas locales de control de vectores. Estos mosquitos, por lo general, pican durante las horas del día. Síntomas t t t Los síntomas comienzan, por lo general, 3 a 7 días después de la picadura de un mosquito infectado. Los síntomas más comunes son fiebre y dolor intenso en las articulaciones, a menudo en las manos y los pies. Otros síntomas pueden incluir dolor de cabeza, dolor muscular, inflamación de las articulaciones o sarpullido. Pruebas de detección t t Consulte con su médico si cree que usted o un familiar puede tener chikungunya. Su médico puede ordenar pruebas de sangre para confirmar chikungunya u otras enfermedades similares. t t Las personas con un riesgo alto de enfermarse gravemente deben tratar de no viajar a zonas con brotes activos de chikungunya. Si está enfermo de chikungunya, evite que le piquen los mosquitos para ayudar a prevenir una mayor propagación del virus. Más información en www.cdc.gov/chikungunya/ National Center for Emerging and Zoonotic Infectious Diseases Division of Vector-Borne Diseases MLS-CS246206 Revisado el 5 de febrero de 2014 Anejo 6 CHIKUNGUNYA Information for Clinicians Chikungunya virus (CHIKV) is an arthropod-borne virus (arbovirus) transmitted principally by mosquitoes. Chikungunya derives from a Makonde word meaning “that which bends,” describing the stooped appearance of persons suffering with the characteristic, severe arthralgia. Outbreaks have been described in Africa, Southeast Asia, the Indian subcontinent and Indian Ocean islands. A 2007 outbreak in northern Italy highlighted the risk of local transmission of the virus in the US via imported cases. Like Italy, the US harbors competent mosquito vectors and naïve hosts, which creates a potential for emergence of CHIKV. Given the risk of introduction, and the potential for significant morbidity due to CHIKV, timely diagnosis and alerting public health officials to suspect cases is critical to protect against a future outbreak in the US. CDC and PAHO have developed a preparedness and response plan that elaborates on information provided below, available at: http://www.cdc.gov/chikungunya/. BASIC INFORMATION: x Chikungunya is an alphavirus of the family Togaviridae. It is composed of an enveloped, single-strand, positive sense RNA genome. Vectors: Aedes aegypti Atypical Manifestations: SYSTEM: Neurological Ocular Cardiovascular Dermatological Aedes albopictus (“Asian Tiger Mosquito”) Renal Other CLINICAL MANIFESTATIONS: Meningoencephalitis, encephalopathy, seizures, GuillainBarre syndrome, paresis, palsies & neuropathy Optic neuritis, iridocyclitis, episcleritis, retinitis & uveitis Myocarditis, pericarditis, heart failure, arrhythmias & hemodynamic instability Photosensitive hyperpigmentation, intertriginous aphthouslike ulcers & vesiculobullous dermatosis Nephritis & acute renal failure Bleeding dyscrasias, pneumonia, respiratory failure, hepatitis, pancreatitis, syndrome of inappropriate secretion of antidiuretic hormone (SIADH) & hypoadrenalism These manifestations can be due to direct effects of the virus, immunological response to the virus, or drug toxicity. Differential Diagnosis: These mosquitoes can be identified by the white stripes on their black bodies and legs. Although the mosquitos’ peak feeding time is dawn and dusk, they also are aggressive daytime biter. Diseases should be considered based upon epidemiological features such as place of residence, travel history and exposure. DISEASE/AGENT PRESENTATION Dengue fever Fever and two or more of the following: retro-orbital or ocular pain, headache, rash, myalgia, arthralgia, leucopenia, or hemorrhagic manifestations. Hosts: Humans are the primary reservoir of CHIKV during epidemic periods. Leptospirosis Severe myalgia localized to calf muscles with conjunctival congestion/or subconjunctival hemorrhage with or without jaundice or oliguria. Consider history of contact with contaminated water. Post-infection arthritis Arthritis of one or more, typically larger joints due to an infectious disease such as Chlamydia, shigella, and gonorrhea. Rheumatic fever is seen more commonly in children as migratory polyarthritis predominantly affecting large joints. Consider antistreptolysin O (ASO) titer and history of sore throat with Jones criteria for rheumatic fever. CLINICAL INFORMATION: The majority (72-97%) of persons infected will become symptomatic. Incubation Period: Typically 3-7 days, with a range of 1-12 days. Symptoms/Presentation: 1. 2. 3. 4. 5. 6. Sudden onset of high fever (>102⁰F). Severe polyarthralgias mainly involving the distal joints of the extremities. Headache Myalgias Back pain Rash (~50% of cases) Symptoms typically resolve within 7-10 days. The joint pain and stiffness may last longer. It is important to distinguish CHIKV from dengue, due to the potential for worse outcomes (including death) from dengue. The two diseases can occur together in the same patient. With CHIKV: Pain is more intense and localized to the joints and tendons in CHIKV. Onset of fever is more acute in CHIKV and is also shorter in duration. Shock or severe hemorrhage is rarely observed in CHIKV. National Center for Emerging and Zoonotic Infectious Diseases Division of Vector-Borne Diseases --- http://www/cdc.gov/ncezid/dvbd CASE MANAGEMENT: Treatment: There is no specific antiviral drug treatment for CHIKV. Symptomatic treatment is recommended after excluding more serious conditions like dengue and bacterial infections. ACUTE DISEASE: Treatment is symptomatic or supportive: Rest & Fluids NSAIDs (to relieve arthritic component) For patients with severe joint pains unresponsive to NSAIDs: Narcotics (e.g., morphine) Short-term corticosteroids These can be used after evaluating the risk-benefit of treatment WHO TO TEST: A patient with acute onset of fever (>102⁰F) and severe arthralgia or arthritis not explained by other medical conditions, and who resides or has visited epidemic or endemic areas within two weeks prior to the onset of symptoms. Consider testing for CHIKV if there is a cluster of patients presenting with a febrile illness and severe joint pain. REPORTING: Report any person diagnosed with CHIK to local public health authorities to ensure local transmission has not occurred. SUBACUTE & CHRONIC DISEASE: Convalescence can be prolonged, sometimes exceeding a year. Persistent joint pain may require pain management, including long-term anti-inflammatory therapy. If you suspect a cluster of CHIK cases, alert the health department even if testing results are not yet available. For disabling peripheral arthritis refractory to other agents: Intra-articular corticosteroids or topical NSAID therapies may be used to limit oral corticosteroid use. Graduated physiotherapy There is currently no vaccine to prevent CHIK. Reducing human vector contact is paramount. Outcome: Mortality is rare and has been reported predominantly in the elderly and those who are immunosuppressed. Recovery without sequelae is expected; however chronic disease may occur and can continue for months to >1 year. Groups at highest risk of complications include: the elderly (>65 years) and those with comorbidities (hypertension, diabetes, etc.). Neonates who acquire the infection antenatum also exhibit severe disease. DIAGNOSIS: Three main types of laboratory tests are used for diagnosing CHIK: Virus isolation: Within the first 3 days of illness. RT-PCR: Day 1-8, after onset of illness. Serological assays for IgM/IgG: 4 days after illness and beyond. Since there is a range for when the virus is present in the blood, results from virus isolation and RT-PCR testing should not be used to exclude the diagnosis. PREVENTION: Prevention of mosquito bites: Acutely infected persons must avoid being bitten by Aedes mosquitoes, in order to prevent further transmission of the virus. Encourage the following measures to reduce the chance of being bitten: Use mosquito repellents on exposed skin including: DEET, picaridin, IR3535 and oil of lemon eucalyptus. Wear long-sleeved shirts and long pants if feasible. Wear permethrin-treated clothing to repel and kill mosquitoes. Use screens on windows and doors to exclude mosquitoes and when available, A/C can make households less hospitable to mosquitoes. Participation in community and homeowner based vector-control strategies. Ensure that water does not collect in containers around the home and community. Chemical or biological control of larvae and adult mosquitoes when necessary. Testing Locations: Currently testing is available at CDC’s Division of Vector-Borne Diseases (DVBD), a limited number of state health departments, and one commercial laboratory. Contact your state health department for more information. FOR MORE INFORMATION VISIT: http://www.cdc.gov/chikungunya/ Anejo 7 CHIKUNGUNYA Information for Vector Control Programs Chikungunya (CHIKV) is an arthropod-borne virus (arbovirus) transmitted by Aedes aegypti and Aedes albopictus mosquito-vectors. Outbreaks have been described in Africa, Southeast Asia, the Indian subcontinent and Indian Ocean islands. A 2007 outbreak in northern Italy highlighted the risk of local transmission of CHIKV in the US via imported cases. Like Italy, many areas of the US harbor competent mosquito vectors and naïve hosts, which create the potential for emergence of CHIKV. The CDC and PAHO have developed a preparedness and response plan that elaborates on information provided below. The plan is available at: http://www.cdc.gov/chikungunya. BASIC INFORMATION: In the absence of an effective CHIKV vaccine, the only tool available to prevent infection is reduction of human-vector contact. Both symptomatic and asymptomatic cases remain viremic for 3-10 days. Epidemiology: 1952-53: The virus was first isolated from human serum and mosquitoes during an epidemic in Tanzania. Subsequent outbreaks occurred in Africa and Asia. 2004-06: An outbreak originating on the coast of Kenya spread to several Indian Ocean islands and Asia, causing millions of disease cases. 2007: US concern for the spread of CHIKV peaked, when the virus was found to be spreading autochthonously (human-tomosquito-to-human) in northern Italy, after introduction by a viremic traveler returning from India. 2006-present: >100 reported imported cases of CHIK in return travelers to the US. No cases of autochthonous transmission have been reported. Hosts: Humans are the primary reservoir for CHIKV during epidemic periods. Vectors: Aedes aegypti Approximate U.S. Distribution Ae. aegypti is an important vector in urban areas. Ae. aegypti are closely associated with humans and their homes. Adults rest indoors, and larval habitats are typically containers on the household premises. Aedes albopictus Approximate U.S. Distribution Ae. albopictus is likely to play a larger role in the U.S. due to its wide distribution. Larvae occur in peridomestic habitats as well as surrounding natural habitats. Both mosquitoes can be identified by the white stripes on their black bodies and legs. They are aggressive daytime biters, with crepuscular peak feeding activity. *Distribution maps adapted from Darsie & Ward, with current surveillance data provided by Dr. Chet Moore of Colorado State University. National Center for Emerging and Zoonotic Infectious Diseases Division of Vector-Borne Diseases --- http://www.cdc.gov/ncezid/dvbd INTEGRATED VECTOR MANAGEMENT (IVM) FOR POTENTIAL CHIKV VECTORS: Vector control efforts should target both species. Biology and control procedures are generally similar for both. Surveillance: Monitor the potential vector population and CHIKV risk in your area. Implement larval surveillance programs to determine the number, type, and distribution of containers producing Ae. aegypti and Ae. albopictus. If not already developed, establish close lines of communication with local and state health department (e.g. sharing epidemiological and ecological data) to obtain information about travel-related or locally-transmitted CHIKV cases in the area. Source Reduction: Maintain low mosquito densities by reducing production sites. Remove mosquito-producing containers through community involvement programs or by vector control personnel. Immature control: Where source reduction is not feasible. Application of biological or chemical pesticides to mosquito-producing containers. Use pesticides registered by EPA for application to containers Effective in managing mosquitoes in aggregations of containers (e.g., discarded tire piles) Although labor intensive and complicated in residential settings, these methods can be effective and are warranted in outbreak situations Adult mosquito control: In outbreak situations. Vectors are day active and are not effectively controlled by standard night-time ULV applications. Early morning or late evening ULV applications may be effective in reducing biting vector densities in outbreaks. ULV applications or barrier applications to individual residences may be warranted during outbreaks to further reduce the likelihood of vectors feeding on infectious people (i.e., if case residences or areas of focal transmission can be rapidly identified). Resistance monitoring: Evaluation of pesticide susceptibility in local populations of potential CHIKV vectors should be performed in advance to insure that emergency control measures will be effective if needed. PREVENTION OF TRANSMISSION: Encourage the following measures to reduce the risk of human-vector contact: Personal Protection: Wear long-sleeved shirts and long pants. Use mosquito repellents: o DEET, picaridin, IR3535 and oil of lemon eucalyptus. Wear permethrin-treated clothing to repel and kill mosquitoes Household Prevention: Ensuring that screen doors/windows are intact. Reduce local mosquito density by discarding or emptying water-holding containers. Using A/C to reduce vector contact indoors. During a CHIKV outbreak, aggressive vector management and personal protection activities that effectively reduce mosquito density and prevent mosquitoes from feeding on infected people are required to break the transmission cycle. FOR MORE INFORMATION: http://www.cdc.gov/chikungunya/