práctico 4 - osificación
Anuncio

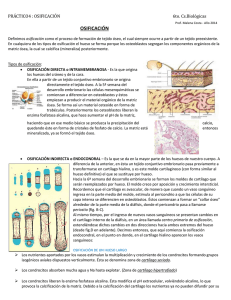
PRÁCTICO4 : OSIFICACIÓN 6to. Cs.Biológicas Prof. Malena Costa - Año 2015 ACTIVIDADES 1. Realiza previamente una lectura atenta del marco teórico 2. Identifica en la figura 1: células mesenquimáticas, osteoblastos, osteocitos, matriz osteoide, fibras colágenas, matriz ósea. 3. Identifica las etapa constructora y destructora del proceso de osificación directa, redactando los acontecimientos más importantes que ocurren en cada una de ellas. 4. En la imagen del proceso de osificación indirecta intenta identificar las distintas etapas y estructuras que se describen. 5. Observa al microscopio un preparado de osificación indirecta y reconoce estructuras y etapas. MARCO TEÓRICO OSIFICACIÓN Definimos osificación como el proceso de formación de tejido óseo, el cual siempre ocurre a partir de un tejido preexistente. En cualquiera de los tipos de osificación el hueso se forma porque los osteoblastos segregan los componentes orgánicos de la matriz ósea, la cual se calcifica (mineraliza) posteriormente. Tipos de osificación: OSIFICACIÓN DIRECTA o INTRAMEMBRANOSA - Es la que origina los huesos de la bóveda craneana, algunos de la cara y es la forma en la que el periostio de los huesos largos los hace crecer en espesor. Tomemos como ejemplo un hueso parietal y recordemos que los huesos planos están constituidos por dos “tablas” de tejido óseo compacto entre las cuales encontramos tejido óseo esponjoso. (DIPLOE) En el embrión la osificación directa se produce a partir de un tejido conjuntivo fibroso que se transforma directamente en tejido óseo. Comienza cuando, en la 5ª. semana del desarrollo embrionario, el tejido conjuntivo fibroso es invadido por abundantes vasos sanguíneos. Estos vasos traen células mesenquimáticas con gran potencial evolutivo, que comienzan a diferenciarse en osteoblastos y éstos empiezan a producir el material orgánico de la matriz ósea. Apoyándose en las fibras colágenas ya presentes, se forma así un material osteoide en forma de trabéculas. Inmediatamente los osteoblastos liberan la enzima fosfatasa alcalina, que hace aumentar el pH de la matriz, haciendo que en ese medio básico se produzca la precipitación del calcio, quedando éste en forma de cristales de fosfato de calcio. La fosfatasa alcalina atrae además, iones fosfato desde el plasma sanguíneo, necesarios para la formación de los cristales mencionados. La matriz está entonces mineralizada, ya se formó el tejido óseo. El endurecimiento de la matriz provoca la transformación de los osteoblastos en osteocitos. Fig.1 Como resultado hemos obtenido un molde óseo primario en el que aún no se distingue tejido óseo compacto y esponjoso. La invasión de vasos sanguíneos trae ahora células mesenquimatosas multipotenciales que se diferencian en osteoclastos. Estos PRÁCTICO4 : OSIFICACIÓN 6to. Cs.Biológicas Prof. Malena Costa - Año 2015 emiten seudópodos y comienzan a fagocitar la zona central del hueso primario dejando líneas óseas que pasan a constituir las trabéculas óseas del tejido óseo esponjoso. Este proceso es estimulado por las hormonas segregadas por las glándulas paratiroides y por la vitamina D3. La función de las primeras es aumentar la permeabilidad de la membrana plasmática del osteoclasto al calcio favoreciendo la fagocitosis por parte del mismo. El papel de la vitamina D3 consiste en activar la síntesis de enzimas proteolíticas (por ejemplo: colagenasa) que se encargan de destruir las fibras y de esta forma favorecer el proceso de destrucción de hueso primario. -Las etapas constructora y destructora se repiten varias veces hasta que el hueso parietal adquiere la consistencia del hueso definitivo. -Los espacios que quedan entre las trabéculas del tejido óseo esponjoso serán ocupados por células mesenquimatosas que se diferenciarán en adipocitos y en células hematocitopoyéticas (generadoras de células sanguíneas) como parte del proceso de osteogénesis del hueso parietal. OSIFICACIÓN INDIRECTA o ENDOCONDRAL – Es la que se da en la mayor parte de los huesos de nuestro cuerpo. A diferencia de la anterior, en ésta un tejido conjuntivo embrionario pasa previamente a transformarse en cartílago hialino, y es este molde cartilaginoso (con forma similar al hueso definitivo) el que se sustituye por hueso. Hacia la 6ª semana del desarrollo embrionario se forman los moldes de cartílago que serán reemplazados por hueso. El molde crece por aposición y crecimiento intersticial. Recordemos que el cartílago es avascular, de manera que cuando un vaso sanguíneo ingresa en la parte media del molde, estimula al pericondrio a que las células de su capa interna se diferencien en osteoblastos. Éstos comienzan a formar un “collar óseo” alrededor de la parte media de la diáfisis, donde el pericondrio pasa a llamarse periostio (fig. B-C). Al mismo tiempo, por el ingreso de nuevos vasos sanguíneos se presentan cambios en el cartílago interno de la diáfisis, en un área llamada centro primario de osificación, extendiéndose dichos cambios en dos direcciones hacia ambos extremos del hueso (epífisis) (desde fig.D en adelante). Decimos entonces, que aquí comienza la osificación endocondral, en el punto en donde, en el cartílago hialino aparecen los vasos sanguíneos: OSIFICACIÓN DE UN HUESO LARGO PREPARACIÓN DEL CARTÍLAGO. El cartílago hialino que presentan los huesos largos del esqueleto del embrión no puede ser sustituido por tejido óseo directamente, por lo que debe pasar por una serie de etapas para luego ser destruido. En primer lugar, los nutrientes aportados por los vasos estimulan la multiplicación y crecimiento de los condrocitos formando grupos isogénicos axiales dispuestos verticalmente. Ésta se denomina zona de cartílago seriado. Luego los condrocitos alineados comienzan a acumular en su citoplasma grandes cantidades de glucógeno con lo que aumentan de tamaño considerablemente: zona de cartílago hipertrofiado, la sustancia intercelular disminuye. Los condrocitos liberan la enzima fosfatasa alcalina. Ésta modifica el pH extracelular, volviéndolo alcalino, lo que provoca la calcificación de la matriz. Debido a la calcificación del cartílago los nutrientes ya no pueden difundir por su matriz y los condrocitos mueren quedando los condroplastos vacíos, dejando cavidades en el modelo cartilaginoso separadas por trabéculas directrices de matriz calcificada. (Zona de erosión- zona de calcificación). En estas condiciones de escaso alimento los condrocitos mueren. El cartílago queda preparado para ser destruido. ETAPA DESTRUCTORA: Una vez preparado el cartílago es invadido por gran número de vasos sanguíneos que traen células mesenquimáticas que se convierten en osteoclastos. Estos a través de su propiedad de fagocitosis comienzan PRÁCTICO4 : OSIFICACIÓN 6to. Cs.Biológicas Prof. Malena Costa - Año 2015 la destrucción del cartílago haciéndolo de una forma particular: dejan sólo una banda de cartílago entre cada 2 hileras de cartílago hipertrofiado destruido. La banda de cartílago que queda pasa a llamarse trabécula cartilaginosa o directriz y será el apoyo de los osteoblastos durante la etapa de construcción. Al igual que en la osificación directa los osteoclastos realizan su acción en colaboración con las hormonas paratiroideas y la vitamina D3. ETAPA CONSTRUCTORA: Entre las trabéculas directrices ingresan vasos osificantes que traen células mesenquimáticas que se diferencian en osteoblastos. Estos se apoyan entre las trabéculas y elaboran matriz ósea oseína, así como liberan fosfatasa alcalina con lo que se va a aproducir la mineralización de la matriz ósea. También con los vasos llegan células mesenquimáticas que se transforman en : células hematocitopoyéticas y en adipocitos que formarán los tejidos correspondientes. - Al nacer el individuo tiene las diáfisis óseas pero las epífisis cartilaginosas. Estas sufrirán el proceso de osificación a partir de los 2 o 3 años de edad. La consolidación total del hueso largo está genéticamente determinado y en general se produce entre los 22 y 25 años , quedando la diáfisis rodeada por periostio y revestida de endostio con la posibilidad de generar tejido óseo en cualquier etapa de la vida de ser necesario.