Reacciones de Hipersensibilidad
Anuncio

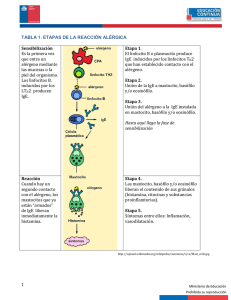
Reacciones de Hipersensibilidad Diccionarios médicos: “situación de reactividad anómala en la que el organismo reacciona con una respuesta exagerada o inapropiada frente a algo que percibe como una sustancia extraña” Ocasionan daño tisular por mecanismos inmunológicos INMUNOPATOLOGÍA Autoantígeno (autoinmunidad) Antígeno ambiental o alergeno (hipersensibilidad) Antígeno microbiano (daño tisular asociado a la respuesta inmune antimicrobiana) Hipersensibilidad: clasificación de Gell y Coombs Tipo I Tipo II Tipo III Mediador IgE Mastocitos Eosinófilos Th2 IgG/IgM Complemento Neutrófilos Macrófagos IgG/IgM Complemento Neutrófilos Macrófagos Mecanismo efector Activación del mastocito Patologías Asma alérgica, Rinitis alérgica, Alergias alimentarias, Anafilaxia Fagocitosis Activación de Activación de neutrófilos y neutrófilos y macrófagos por macrófagos por complejos inmunes complejos inmunes Citopenias, Nefritis, Vasculitis, Sinovitis Enfermedad del suero, Nefritis, Vasculitis, Sinovitis Tipo IV Th1 Macrófagos T CD8+ Activación de macrófagos por IFN- Activación de células T CD8+ TBC: lesión granulomatosa Lesiones asociadas a enfermedades infecciosas y autoinmunes Dermatitis de contacto Enfermedades alérgicas: afectan a la tercera parte de la población mundial. Pueden tener manifestaciones locales o sistémicas Hipersensibilidad de tipo I: reacciones alérgicas Asma, dermatitis atópica, rinitis alérgica, alergias alimentarias, anafilaxia Piel: dermatitis atópica Vía aérea superior: rinitis Hipersensibilidad de tipo I Vía aérea inferior y pulmón: asma Intestinal: alergias alimentarias Hipersensibilidad de tipo I 1. Alergeno y condición de atopia 2. Células TH2: IL-4, -5, -9 y 13. 3. Citocinas inductoras del perfil TH2: IL-4, IL-33 y TSLP. 4. Anticuerpos IgE y FcRI 5. Mastocitos 6. Eosinófilos (no siempre) 7. FcRII (asma alérgico) ALERGENO y ATOPÌA: Ags ambientales que evocan una respuesta Th2 con alta producción de IgE en individuos susceptibles (atópicos) Propiedades de los alergenos Inducen reacciones de hipersensibilidad de tipo I. Presentan bajo peso molecular. Suelen presentar actividad proteolítica. Suelen presentar alta solubilidad. Suelen ser moléculas relativamente estables. Algunos pueden actuar como haptenos. Fuentes de alergenos: Pólenes, acaros, cucarachas, alimentos, drogas, látex, metales, fármacos. Células Th2 y asma alérgico IgE *IgE: Descripta como un nuevo isotipo de Ac en 1968 *IgE: Un dominio adicional en el fragmento Fc La IgE es un anticuerpo que se encuentra, básicamente, a nivel de mucosas. En sangre su concentración 0.1 g/ml, frente a los 10 mg/ml de la IgG. En individuos atópicos la concentración puede incrementarse en 10 veces. En individuos sanos, < 1% de las células plasmáticas del tracto aéreo superior producen IgE, mientras que en individuos atópicos el porcentaje trepa hasta llegar al 20%. El switch hacia la producción de anticuerpos IgE es estimulado por IL-4 e IL-13 (perfil Th2). El mastocito Altísima concentración de receptores: 500.000 receptores/célula FcRI y mastocitos Receptores saturados con anticuerpos IgE La IgE unida estimula la síntesis del FcRI; su entrecruzamiento por el alérgeno la activación y degranulación del mastocito Activación del mastocito Histamina: contracción músculo liso bronquial (broncoespasmso) relaja el músculo liso vascular (hiptensión arterial) aumenta la permeabilidad vascular, EDEMA Prostaglandina D2: vasodilatación y broncoconstricción quimiotaxis de neutrofilos Leucotrienos LTB4: Broncoconstricción persistente estimula la secreción de moco aumenta la permeabilidad vascular IL-4: promueve respuestas Th2 IL-5: promueve la producción, movilización y activación de eosinófilos TNF-: promueve efectos inflamatorios locales y sistémicos Cinética de la respuesta de mastocitos El eosinófilo Las reacciones de Hipersensibilidad de tipo I subyacen a diferentes tipos de patologías: agudas y crónicas Ejemplos: Rinorrea conjuntivitis urticaria, shock anafiláctico Ejemplo: Asma Perpetuación Fase temprana Minutos luego de la reexposición Células Th2 IgE Mastocitos Fase tardía Horas luego de la reexposición Células Th2 IgE Mastocitos Eosinófilos Células Th2 IgE Mastocitos Eosinófilos Un segundo receptor para la IgE: CD23 *CD23: pertenece a la familia lectina tipo C. Existe en dos formas: anclado a la membrana y soluble. Reconoce, no sólo la IgE, sino también CD21. El reconocimiento de ambas moléculas involucra diferentes dominios en CD23. CD23 y transporte del complejo alergenoIgE a través de la mucosa CD23 funciona en forma análoga al FcRn y al pIgR, receptores especializados en el transporte de IgG a través de placenta e IgAs a través del epitelio, respectivamente. CD23 transporta el complejo alergeno-IgE a través del epitelio promoviendo la producción de mayores cantidades de anticuerpos IgE y y la degranulación del mastocito, con la consecuente inducción de una respuesta inflamatoria local que conduce a la ruptura de la integridad del epitelio y a la masiva penetración del alergeno: perpetuación del estado de atopía. Perpetuación del fenómeno alérgico La célula dendrítica captura el alergeno, a través de anticuerpos IgE unidos a los FcRI expresados en su superficie. El alergeno procesado es presentado a las células T CD4+ naive, que se diferencian en en perfil Th2. Las citoquinas IL-4 e IL-13 promueven el switch de IgM a IgE en el linfocitos B. Por otra parte, estas mismas citoquinas estimulan la expresión de CD23, que es posteriormente clivado por acción de proteasas y, como CD23 soluble, interactúa con CD21, brindando una señal estimulatoria adicional al linfocito B, favoreciendo también la producción de anticuerpos IgE. Los anticuerpos IgE se unen a la superficie de los mastocitos, estimulando la expresión de FcR1. Frente a una nueva exposición al alergeno, el entrecruzamiento de los FcRI en el mastocito induce su degranulación. Omalizumab es el nombre del anticuerpo que interactúa con el Fc de la IgE, bloqueando su reconocimiento por el FcRI. IL-33 una citoquina crítica en el desarrollo de los fenómenos alérgicos 1. Descrita originalmente en el año 2005 2. Funciones: fuerte estimulador de respuestas Th2….juega un papel fundamental en el desarrollo del fenómeno alérgico, en la inmunidad frente a infecciones por helmintos y ejerce un efecto protectivo sobre el desarrollo de la ateromatosis (fenómeno Th1-promovido). 3. Es producida centralmente por células epiteliales y endoteliales. En células no estimuladas es expresada a nivel nuclear (?).Es liberada por destrucción celular. Th2 estimula la producción de IL-4, IL-5 e IL-13 y es quimiotáctica para células Th2 IL-33 Eosinófilos Induce eosinofilia Macrófagos Promueve su activación en un perfil alternativo Asma Características: inflamación crónica de la vía aérea e hiperreactividad bronquial. Síntomas: Sibilancias recurrentes, dificultad respiratoria. Etiopatogenia: Respuesta Th2 conducente a la producción de IgE. Activación de los mastocitos en la vía aérea. Masiva infiltración de la vía aérea por eosinófilos. Incrementada producción de secreciones mucosas. Remodelación de la vía aérea: hipertrofia del epitelio, tejido subepitelial y musculatura lisa. Incremento en la prevalencia del asma Desde los años 80 se incrementa anualmente en un 0.5 al 1% Incidencia actual: 300 millones de personas . 250.000 muertes/año Nature Reviews Immunology, 2010 Dermatitis atópica Características: inflamación crónica y recidivante de la piel. Erupciones pruriginosas. Sequedad. Descamación. Formación de costras. El 15% de la población padece o padeció episodios de dermatitis atópica. Etiopatogenia (multifactorial): 1.Respuesta Th2 y producción de anticuerpos IgE. 2.Alteraciones estructurales en la epidermis (hasta el 50% de los pacientes). Producción defectuosa de filagrina….pérdida de agua en el estrato córneo. Actividad proteolítica incrementada en el estrato córneo. Rinitis alérgica Características: prurito, congestión nasal, rinorrea. Mucosa nasal inflamada y edematosa. El 25% de la población padece o padeció episodios de rinitis alérgica. Etiopatogenia: Reacción de hipersensibilidad de tipo I localizada en la mucosa nasal. Anafilaxia Características: proceso alérgico de carácter sistémico y grave. Puede verse afectada la piel, la vía respiratoria, el sistema digestivo y/o la vasculatura. Shock anafiláctico: forma severa de anafilaxia: marcada hiptensión y masiva extravasación de fluidos desde el compartimento vascular. Tratamiento del paciente alérgico 1. Prevención del contacto con el alergeno. 2. Empleo de fármacos: adrenalina, agonistas β adrenérgicos, corticoides, antagonistas de receptores para leucotrienos. 3. Terapia desensibilizante: administración subcutánea o sublingual de cantidades crecientes del alergeno Redireccionamiento Th2 a Th1. Expansión de T reg. Disminución de IgE e incremento de IgG. Nuevas modalidades terapéuticas 1. 2. 3. 4. 5. Péptidos que portan un único epitope. Anticuerpos humanizados anti-IgE. Alergenos acoplados a moticos CpG. Anticuerpos contra citocinas. Anticuerpos bloqueantes de VLA-4. Herencia de la atopía 60% probabilidad de desarrollar atopía para un niño si uno de los padres es atópico. 80% probabilidad si ambos padres son atópicos Genes candidatos Función IL-4, IL-3, región promotora Citocinas producidas por las células Th2. Promueven el del gen de la IL-4 switch a IgE. Median diferentes efectos promotores de los procesos alérgicos. IL-5 Cadena α del RFcI Citocina producida por las células Th2. Induce eosinofilia. Cadena que porta los motivos que permiten el reconocimiento del fragmento Fc de la IgE por el RFcI. CD14 Permite la activación de TLR4 por LPS. Media un efecto modulador sobre el desarrollo de respuestas Th1 y Th2. Receptor β2 adrenérgico Moléculas del CMH de clase II IFN- Regula la contractibilidad de la musculatura lisa bronquial. Presentan epitopes de alergenos a células T. Inhibe el desarrollo de respuestas Th2. Promueve el desarrollo de respuestas Th1. Cadena α del receptor de la IL- Subunidad de los receptores de las citocinas IL-4 e IL-13. ADAM33 4 Metaoloproteinasa involucrada remodelación de la vía aérea en el fenómeno de Cuanto más comprendemos más amplio es el terreno de las inmunopatologías Immunological and autoimmune considerations of Autism Spectrum Disorders J Autoimmun. 2013 Aug;44:1-7. d Abstract Autism Spectrum Disorders (ASD) are a group of heterogeneous neurodevelopmental conditions presenting in early childhood with a prevalence ranging from 0.7% to 2.64%. Social interaction and communication skills are impaired and children often present with unusual repetitive behavior. The condition persists for life with major implications for the individual, the family and the entire health care system. While the etiology of ASD remains unknown, various clues suggest a possible association with altered immune responses and ASD. Inflammation in the brain and CNS has been reported by several groups with notable microglia activation and increased cytokine production in postmortem brain specimens of young and old individuals with ASD. Moreover several laboratories have isolated distinctive brain and CNS reactive antibodies from individuals with ASD. Large population based epidemiological studies have established a correlation between ASD and a family history of autoimmune diseases, associations with MHC complex haplotypes, and abnormal levels of various inflammatory cytokines and immunological markers in the blood. In addition, there is evidence that antibodies that are only present in some mothers of children with ASD bind to fetal brain proteins and may be a marker or risk factor for ASD. Studies involving the injection of these ASD specific maternal serum antibodies into pregnant mice during gestation, or gestational exposure of Rhesus monkeys to IgG subclass of these antibodies, have consistently elicited behavioral changes in offspring that have relevance to ASD. We will summarize the various types of studies associating ASD with the immune system, critically evaluate the quality of these studies, and attempt to integrate them in a way that clarifies the areas of immune and autoimmune phenomena in ASD research that will be important indicators for future research. Cytokines in Bipolar disorder: paving the way for neuroprogression Neural Plast. 2014;2014:360481. Abstract Bipolar disorder (BD) is a severe, chronic, and recurrent psychiatric illness. It has been associated with high prevalence of medical comorbidities and cognitive impairment. Its neurobiology is not completely understood, but recent evidence has shown a wide range of immune changes. Cytokines are proteins involved in the regulation and the orchestration of the immune response. We performed a review on the involvement of cytokines in BD. We also discuss the cytokines involvement in the neuroprogression of BD. It has been demonstrated that increased expression of cytokines in the central nervous system in postmortem studies is in line with the elevated circulating levels of proinflammatory cytokines in BD patients. The proinflammatory profile and the immune imbalance in BD might be regarded as potential targets to the development of new therapeutic strategies. Incremento en los niveles de IL-1, IL-6, TNF alfa en pacientes con depresión mayor J Affect Disord 1995; 34:301-9. Life Sci 1998; 62:583-606. Am J Psychiatry 2000;157:683-94. Tratamiento con interferón-alfa (melanoma y hepatitis C) e incidencia y severidad de cuadros depresivos Am J Psychiatry 160:1342-45, 2008. Biol Psychiatry 65:296-303, 2009. Tratamiento con anti-depresivos disminuye los niveles de citocinas inflamatorias IL-1, IL-6 y TNF-alfa Neuropsychopharmacology 22:370-9, 2000. Br J Psychiatry 188:449-52, 2006. Annu Rev Med 65:203-214, 2013.