REHABILITACIÓN POST-ARTROSCOPIA DE CADERA
Anuncio

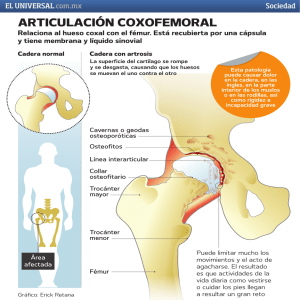
REHABILITACIÓN POST-ARTROSCOPIA DE CADERA Lesión de Labrum e Impacto Femoroacetabular Lic. David Marelli Kinesiólogo-Fisiatra Kinesiólogo de CETEA (Centro de Estudio y Tratamiento de Enfermedades Articulares). Jefe de Trabajos Prácticos Cátedra Fisioterapia II. UBA. Contacto davidmarelli@ciudad.com.ar El llamado “impacto” femoroacetabular anterior, ocasionado por el choque de la cara anterosuperior del cuello con el reborde acetabular y que produce la consecuente compresión del Labrum por traumas repetidos, se considera su causa principal. Los trastornos morfológicos del acetábulo y los del fémur proximal desempeñan un papel importante en el comienzo de la enfermedad. Algunas actividades deportivas pueden causar lesiones del labrum puras. Esto tiene que ver con los mecanismos de rotación brusca originados por la práctica de estos deportes. El tenis, el golf y el fútbol son los que mas pueden dañar el Labrum. Otras prácticas deportivas, como las artes marciales y el levantamiento de pesas siguen en la lista. Los objetivos fundamentales de muchos pacientes que se practican una artroscopia de cadera son el alivio del dolor y el retorno a su nivel de actividad premórbido. En los pacientes en quienes los síntomas no han respondido al cuidado conservador, la artroscopia de cadera ha demostrado ser efectiva. Para rehabilitar completamente estos pacientes hasta el nivel más alto posible, la rehabilitación puede atender no solamente las secuelas postoperatorias, sino también las compensaciones preoperatorias y los patrones de movimiento defectuosos. Actualmente, no hay estudios que investiguen los efectos de la rehabilitación después de una artroscopia de cadera. Este artículo proporcionará pautas clínicas para la rehabilitación. Fisiología y Fisiopatogenia El Labrum en su cara anterior y ligeramente lateral tiene una intima relación con el ligamiento de Bertin. Esto debe tenerse en cuenta dado que dicho ligamento tiene una participación activa durante la marcha. Su función es mantener estable la articulación coxofemoral durante la fase de apoyo monopodálico, por lo tanto, un engrosamiento funcional o degenerativo de la capsula en ese punto podría afectar el Labrum. A K D 4 Si bien se discute la fisiología del labrum en la dinámica articular de la cadera, alguno de los aspectos comprobados más importantes son: • Aumentar la superficie de contacto de la cabeza femoral con el tejido cartilaginoso para poder absorber impactos. • Mantener presurizado el compartimiento de fricción articular céfaloacetabular permitiendo la función hidrostática de los líquidos articulares. • Mantener la presión negativa en ese compartimiento para contribuir con la estabilidad de la articulación. • Cumplir la función de propioceptor articular. Dos mecanismos son capaces de causar roturas del Labrum acetabular: Los que involucran las partes blandas y los que involucran los componentes óseos. El primero se vincula a un esfuerzo de hiperextensión y rotación interna de la cadera. En estas condiciones el músculo recto anterior adherido a la capsula – por sus fascículos reflejo y recurrente – tracciona desde ella junto con los ligamentos y produce la rotura o la desinsersción del Labrum. Con respecto a los mecanismos que involucran a los componentes óseos, se deben tener en cuenta dos situaciones: 1.Trastornos morfológicos mínimos de los componentes que provocan un funcionamiento anormal de la articulación: El síndrome de la leva se debe a una perdida de la esfericidad de la cabeza femoral en la unión con el cuello en su aspecto anterolateral, que genera un impacto con el reborde acetabular. Esta deformación golpea contra el lado durante la flexión de la cadera y genera fuerza de cizallamiento contra el, lo que deriva en una abrasión progresiva en el cuadrante anterosuperior. (Fig. 1) Figura 1 El síndrome de la pinza se produce como consecuencia de un contacto lineal entre el borde acetabular y la unión del cuello con la cabeza femoral. El mecanismo que lo causa es una sobrecobertura de la cabeza por un reborde excesivo del acetábulo como consecuencia de la retroversión acetabular. (Fig. 2) Estos síndromes casi siempre presentan lesión y desinsersción del Labrum en las regiones anteriores 1 y 2. (Fig. 3) 2.Trastornos morfológicos mayores de los componentes óseos de la cadera: Displasias, secuelas de la enfermedad de Perthes (coxa plana) o secuelas de la epifisiolisis (coxa magna) Diagnóstico médico Figura 2 La perdida de la rotación interna es un signo de mucho valor, junto con el signo del impacto que se toma en flexión, rotación interna y aducción. El cuadro clínico puede comenzar con un dolor evolutivo en la región inguinal, en general de larga data, en sus comienzos de tipo mecánico y luego mecánico–inflamatorio, con predominio nocturno, sobre todo después de la práctica de deportes o de una actividad intensa. En general, el paciente puede referir algún chasquido en la región inguinal con bloqueo o no de la articulación. Esto último aparece en el 80% de los casos. La irradiación del dolor tiene varios puntos de preferencia, si bien los hallados con mayor frecuencia en la cara anterior del muslo, en la región glútea posterior y en la región trocantérea; otras localizaciones menos comunes son la rodilla y la parte baja abdominal. En los casos avanzados con mayor compromiso articular el principal signo es la perdida progresiva de la movilidad global articular. Figura 3 Los estudios por imágenes más importantes para solicitar son: radiografías simples de cadera, pelvis y columna lumbar en todas sus incidencias, tomografía computarizada con reconstrucción tridimensional y resonancia magnética con contraste intraaricular; este último estudio es el que mejor muestra las lesiones del Labrum y permite examinar su localización y características. Clasificación de acuerdo a grupos evolutivos Agrupados según el grado de compromiso del cartílago hialino traducido por la altura del espacio articular: A - Grupo 1 El espacio no está comprometido e involucra los casos con lesiones puras del Labrum. - Grupo 2 Espacio articular pinzado hasta un 25% de su altura total y deformación de la unión de la cabeza con el cuello. K D 5 Grupo 3. Espacio articular comprometido hasta el 50% con las características del Grupo 2 más osteofitos alrededor del cuello. Grupo 4. Pinzamiento de más del 50% con geodas subcondrales, osteofitos y colapso cefálico mínimo. Técnica quirúrgica El Grupo 1 sólo es tratado con desbridamiento artroscópico, los Grupos 2,3 y 4 son tratados con una incisión mínima anterior para poder efectuar la osteocondroplastía del cuello femoral. En cuanto a la técnica abierta el abordaje es una incisión mínima de entre 7 y 10 centímetros localizada sobre el borde anterior del tensor de la fascia data. Se separa este músculo junto con el glúteo medio y el glúteo menor hacia fuera dejando hacia medial el sartorio y el recto anterior. Figura 4 Siguiendo el tendón reflejo del músculo recto anterior hasta su inserción se procede a desinsertarlo. Se lo considera un engrosamiento capsular involucrado en el conflicto. Se despega el músculo iliaco de la cara anterior de la capsula, con lo que se desnuda bien el ligamento de Bertin. Se abre en “T” y se descubre el cuello femoral en sus aspectos superior, anterior y medial. El Labrum que expuesto, en su recorrido entre la “hora 10” y “hora 2” principalmente. Luego con escoplos curvos de 20 milímetros y 30 milímetros o con una fresa de 6 milímetros de diámetro de alta velocidad, se procede a la regularización sólo en el área anterior y superior del cuello. (Fig. 4) Todavía está en discusión si es efectiva la sutura del Labrum en los casos de desinsersción. Publicaciones recientes destacan la importancia de la resección de las exostosis periarticulares como hecho fundamental, lo cual no deja de tener algún efecto positivo sobre el cuadro clínico, pero no se está enfocando el factor causal ya que la presencia de exostosis muestra el comienzo de la enfermedad degenerativa y en su consecuencia; por lo tanto, no se está tratando la causa sino el efecto. Aunque no deja de ser una forma de mejorar el cuadro clínico, no es posible detener el proceso. Rehabilitación Conceptos generales Es esencial conocer la presencia y extensión del compromiso del cartílago articular para la progresión del ejercicio y para sentar resultados funcionales efectivos. Los pacientes sin evidencia de compromiso del cartílago articular, pueden progresar rápidamente mediante ejercicio con carga de peso corporal en cadena cinética cerrada y pueden retornar antes a los deportes o a los trabajos que requieran demanda física. Para quienes tienen patología articular concomitante están indicados los ejercicios sin carga de peso corporal. A K D 6 Variables tales como las diferencias individuales en tiempo o calidad de curación, cumplimiento y motivación del paciente, pueden tener impacto en la recuperación de una artroscopia de cadera. Por estas razones las fases de la rehabilitación no pueden tener un tiempo específico sino que necesitan basarse en la presencia de daños. La rehabilitación requiere de una planificación efectiva del tratamiento basada en sus daños junto con un establecimiento de objetivos realizables. Es vital que exista una buena comunicación entre el cirujano y el kinesiólogo. Fase 1. Post-operatorio inmediato Duración Aprox.: 1 a 2 semanas Manejo del dolor Inmediatamente después de la cirugía hay aumento del líquido intraraticular que distiende el complejo capsular-sinovial. Esta fase está dominada por la respuesta vascular aguda e inflamatoria de la cirugía. El dolor se siente generalmente en el área inguinal y del muslo (El daño lumbar coexistente en el segmento L2-L4 también puede referir el dolor en éste área, así como pueden hacerlo los trastornos pélvicos). El paciente necesita proteger la articulación y garantizar una carga óptima utilizando muletas con carga de peso corporal parcial. Estas también permiten una buena alineación postural. La articulación se protege mejor evitando rangos dolorosos de movimiento, especialmente en flexión/aducción combinada y en hiperextensión. Se continua el uso de muletas durante el tiempo que el paciente sienta el dolor o tenga una marcha incorrecta.También se recomienda a los pacientes que mantengan reposo y que limiten sus actividades los primeros dias. Puede facilitarse el alivio del dolor mediante el uso de electroanalgesia y crioterapia. Movilidad Se aconseja a los pacientes que no realicen movimientos de giros sobre el eje de la cadera operada, ya que esto produce aumento de las fuerzas de compresión sobre la superficie acetabular. Muchas rupturas de rodete se localizan en el aspecto anterosuperior de la articulación. En consecuencia los pacientes a quienes se le hayan practicado recepciones labrales pueden hacerse recurrentes después de la operación, al mover en la dirección de flexión y aducción. Debe recordárseles mover en el rango que esté libre de dolor y que comprendan que el movimiento completo puede estar restringido inicialmente debido al tiempo que estuvieron evitando este movimiento. Los efectos de la inflamación junto con la inmovilización del cartílago, músculo, tendón, ligamento y hueso, son bien conocidos. Generalmente la fase inflamatoria vascular aguda es autolimitada. Sin embargo, hay efectos negativos sobre la curación del tejido si se prolonga. Las ligaduras cruzadas anormales en el colágeno, así como la supresión de los glucosaminoglicanos pueden contribuir a que haya una reparación y regeneración por debajo de lo óptimo. Puede lograrse proporcionar una condición optima de curación disminuyendo la colección líquida con el movimiento y la contracción muscular suave junto con los antes mencionados agentes criógenos y eléctricos. Trabajo Muscular Es importante mantener una buena movilidad y contractibilidad de los músculos asociados de la pelvis y del tronco. Los ejemplos serían los ejercicios pélvicos en el piso, fortalecimiento abdominal, rotación de la región lumbar, etc. Las contracciones suaves ayudan a prevenir las ligaduras cruzadas anormales y el acortamiento del tejido colágeno. El sobreestiramiento en esta fase puede conducir a retardo de la curación del tejido. Haciendo que el paciente realice contracciones isométricas por debajo de lo máximo en el tronco, cadera, y resto de miembro inferior, puede prevenir la inhibición muscular y mejorar la nutrición de los tejidos a través de un aumento de la circulación. El permanecer de pie mientras se practica un cambio de peso sutil sobre la extremidad afectada puede facilitar contracciones musculares estabilizadoras alrededor de la cadera. Fase 2 – Fase intermedia Para progresar hacia esta fase de la rehabilitación la hidrartrosis y el edema de partes blandas deben estar resueltos. Los músculos deben ser capases de contraerse bien isometricamente, los movimientos deben estar coordinados y relativamente libres de dolor y debe realizarse la deambulación sin aprensión. A K D 7 El dolor puede alterar los patrones de movimiento y conducir a la falta de balance muscular y movimientos fallidos. Duración: 3 a 4 semanas Movilidad Debe evaluarse la movilidad osteocinemática tanto pasiva como activa de la cadera y de las articulaciones asociadas, incluyendo la columna lumbosacra, las articulaciones sacroiliacas e iliosacras y la extremidad contralateral. Esto implica los movimientos articulares pasivos, tales como tracción y deslizamiento en translación de las superficies articulares opuestas. Estos movimientos ayudan a diferenciar si las estructuras no contráctiles de la articulación están restringidas o si tienen dolor. Esta indicada la movilización articular para la salud del cartílago articular y la extensibilidad del tejido no contráctil como la capsula. Debe examinarse la longitud muscular, la falta de balance muscular a menudo se presenta tanto antes como después de la operación, debido al dolor o a la mala postura prolongada. La longitud-tensión normal del músculo ayudara a garantizar una función normal. Los músculos que son propensos a tensarse son el psoas iliaco, recto femoral, isquiosurales, cuadrado lumbar, extensores dorsolumbares, rotadores externos de la cadera, y gastrocnemio-sóleo. Los músculos que son propensos a estiramiento con debilidad son los grupos musculares antagónicos, tales como los abdominales, extensores y abductores de la cadera. Este disbalance muscular favorece el impacto femoroacetabular. Puede iniciarse el estiramiento de los flexores de la cadera acostado boca abajo, así como movimientos combinados que estiren suavemente el músculo piramidal y los rotadores externos de la cadera. La facilitación neuromuscular propioceptiva (FNP), como sostener - relajar y contraer – relajar también es efectiva para obtener la longitud normal del tejido. En la cadera que tiene degeneración temprana hay a menudo perdida de flexión y de rotación interna, debido en parte a hipomovilidad de la parte posterior de la capsula. La practica de técnicas manuales, como tracción sobre la articulación, tanto lateral como caudalmente, puede ayudar a restaurar los movimientos artrocinemáticos en todos los planos. Las movilizaciones de translación específicas, como el deslizamiento inferior y posterior, pueden ayudar a aumentar los movimientos de flexión, aducción y rotación interna. Después de haber restaurado el movimiento, la terapia debe dirigirse hacia la reeducación de los músculos y de los movimientos que han estado alterados. La forma más efectiva de reclutar los músculos y reeducar los movimientos es a través del uso de la FNP. Esta técnica incorpora resistencia manual a los músculos en apatrones diagonales. Puede aplicarse técnicas diferentes en la pelvis y en las extremidades inferiores para producir contracciones isométricas y/o isotónicas, tanto concéntricas como excéntricas. Puede graduarse la resistencia y controlarse el movimiento, evitando rangos extremos de movimiento que puedan ser dolorosos, tal como la hiperextensión de la cadera. A K D 8 Inicialmente, el ejercicio debe hacerse con resistencia baja y bastantes repeticiones para aumentar la calidad de la contracción y la resistencia muscular. Cuando la herida haya curado completamente, se recomienda el ejercicio acuático. En esta fase, el agua puede beneficiar a los movimientos a través de la propiedad hidrodinámica de la flotación. Estando parado en el extremo no profundo se puede obtener flotación que beneficie la flexión de la cadera y de la rodilla, la rotación interna y externa y la abducción y extensión de la cadera. Las actividades de marcha pueden iniciarse ya que un 50% del peso corporal está reducido (usando el agua hasta la altura de la cintura) y el paciente es capaz de mantener el estado de soporte de peso corporal si ya está indicado. Estabilidad La restauración de la fuerza de los músculos estabilizadores de la cadera debe comenzar en un rango más corto. El glúteo medio funciona primariamente de manera excéntrica en el contacto inicial hasta la fase de parada en la mitad de la marcha para estabilizar la pelvis sobre el fémur en el plano frontal. Antes de desarrollar la fuerza excéntrica, el glúteo del medio debe lograr fuerza isométrica y concéntrica. Las contracciones isométricas pueden realizarse durante el ejercicio de empuje lateral contra una pared. La fuerza isotónica puede obtenerse elevando el miembro inferior de cúbito lateral. Este ejercicio a menudo se realiza incorrectamente porque el paciente rota la cadera de manera externa para sustituir la debilidad del glúteo medio con el músculo tensor de la fascia lata y con los flexores. La extensión activa de la cadera en posición prona tiene el beneficio añadido de que elonga los músculos flexores de la cadera de manera dinámica a medida que el extensor de la cadera se está fortaleciendo isotónicamente. El ejercicio puede avanzarse incorporándose levantamiento del brazo puesto, lo que recluta los músculos extensores del tronco. Se debe decir al paciente que contraiga simultáneamente los músculos abdominales para estabilizar la pelvis, lo cual previene una lordosis y evita el exceso de compresión de las facetas posteriores de la columna lumbar. El ejercicio de realizar el puente también es bueno para la estabilización dinámica del tronco mientras se fortalecen los extensores de la cadera y se estiran los flexores. Los ejercicios de cadena cinética cerrada ayudan a aumentar tanto la fuerza como la propiocepción. La elevación bilateral de talón y las sentadillas parciales desarrollan la fuerza del miembro inferior completo.A medida que el paciente mejora debe aumentarse el tiempo y la profundidad del ejercicio. Pueden iniciarse ejercicios con resistencia utilizando máquinas con peso para el cuadriceps y los isquiosurales. En la piscina pueden iniciarse ejercicios de cadena cinética cerrada más avanzados, tales como parada en un solo pie o cuclillas unilaterales. Entrenamiento de la marcha Debe evaluarse la movilidad osteocinemática tanto pasiva como activa de la cadera y de las articulaciones. La estabilidad estando parado en una pierna es la actividad más difícil para estos músculos y es esencial para poder progresar hacia actividades de marcha de mayor exigencia y función. Resistencia En esta fase las actividades aeróbicas pueden incluir la bicicleta estacionaria,caminar dentro del agua profunda, nadar, caminata elíptica o escalador. Debe evitarse el movimiento de esquí a acampo traviesa, ya que puede colocar a la cadera en hiperextensión en una dirección y sobrecargar los flexores de la cadera en la otra dirección. Al nadar se prefiere el pataleo de aleteo que el pataleo de rana, el cual puede producir dolor. Fase III – Rehabilitación Tardía La mayoría de los pacientes están preparados para las actividades de la fase 3 después de 4 – 6 semanas. La progresión hasta esta fase es posible cuando el movimiento articular se ha normalizado, cuando la fuerza basal se ha restaurado y cuando la marcha sea eficiente. A K D 9 Las limitaciones funcionales aparentes en este momento son la incapacidad para agacharse, inclinarse hacia delante, arrodillarse en una pierna o girar sobre el eje y la capacidad de participar en deportes y trabajos físicos de moderado a pesados, tales como trepar, levantar, altar y cargar. Duración: 3 a 4 semanas Movilidad Ahora puede practicarse un estiramiento estático del psoas iliaco mas allá de la extensión neutra. Los estiramientos pueden ser mas avanzados y sostenidos para obtener una flexibilidad funcional completa. Estabilidad Los músculos necesitan entrenarse en el rango de movimientos en el que van a ser utilizados. Los ejercicios con resistencia con una banda unilateral, practicando una contracción isotónica en un lado, se requiere una contracción estabilizadora del miembro contralateral que soporta el peso corporal. Estos ejercicios de cadera deben incluir extensión con pierna estirada, adducción y flexión, así como movimientos combinados o patrones diagonales. Los ejercicios en posición parada sobre un pie aumentan su exigencia y funcionalidad con actividades como subir un escalón lateral, bajar un escalón con pasos hacia atrás, debiéndose realizar lentamente y con buen control excéntrico. Los ejercicios de arrodillarse en una rodilla hacia delante o hacia atrás constituyen un reto parar el paciente que se ha practicado una artroscopia de cadera con desgaste articular en la superficie anterosuperior del acetábulo. Los ejercicios de empujar, sentadillas y levantamientos con doble pierna también están dirigidos a la musculatura del tronco para que haya una contracción estabilizadora. Los ejercicios pliométricos hacen que los músculos generen un poder explosivo al utilizar el ciclo estiramiento acortamiento de la contracción muscular. Restauración del control neuromuscular El entrenamiento propioceptivo ha sido incluido en todas las fases de la rehabilitación. En esta fase del entrenamiento deben incluirse actividades mas complejas. Bibliografía 1-Munafo-Dauccia, Ricardo. Impacto. Impacto femoroacetabular de cadera. Rev. Asoc. Argent. Ortop. Traumatol. Año 72 pp. 143-155 2-McCarthy, Joseph. Rehabilitación después de la artroscopia de Cadera. 2005 3-Repetto, Anibal. La Cadera. Antares. 2002 4-Brotzman, Brent.Wilk, Kevin. Rehabilitación ortopédica clínica. Mosby. 2005. 5-Darnault A et Parerence C. – La Coxarthrose. – Enycl. Méd. Chir. (Elsevier, Paris-France), Kinésitherapie – Rééducation fonctionnelle, 26-295-a-10, 1991, 18p. A K D 10 Relación entre los objetivos y actividades propupestos con el tiempo de evolución post-quirurgico A K D 11