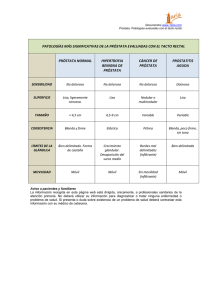
prevalencia de cáncer de próstata en pacientes que ingresaron al
Anuncio

PREVALENCIA DE CÁNCER DE PRÓSTATA EN PACIENTES QUE INGRESARON AL SERVICIO DE UROLOGÍA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRÁ DE ENERO A DICIEMBRE DE 2004; Y SU RELACIÓN CON LA REALIZACIÓN DE MEDIDAS DIAGNÓSTICAS TARDIAS. ALEJANDRA CASALLAS NUBIA CAROLINA PULIDO UNIVERSIDAD DE CIENCIAS APLICADAS Y AMBIENTALES FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE MEDICINA HUMANA ÁREA DE TRABAJO DE GRADO BOGOTÁ, D.C. 2005 i PREVALENCIA DE CÁNCER DE PRÓSTATA EN PACIENTES QUE INGRESARON AL SERVICIO DE UROLOGÍA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRÁ DE ENERO A DICIEMBRE DE 2004; Y SU RELACIÓN CON LA REALIZACIÓN DE MEDIDAS DIAGNÓSTICAS TARDIAS. ALEJANDRA CASALLAS NUBIA CAROLINA PULIDO Trabajo de grado para optar por el título de Medico cirujano Profesores JAIRO ENRIQUE CASTRO MELO SAMUEL JIMÉNEZ GONZALEZ UNIVERSIDAD DE CIENCIAS APLICADAS Y AMBIENTALES FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE MEDICINA HUMANA ÁREA DE TRABAJO DE GRADO BOGOTÁ, D.C. 2005 ii A todos aquellos hombres mayores de 45 años de edad, quienes por no ser informados oportunamente hoy padecen o están en riesgo de presentar una enfermedad para muchos irremediable, Cáncer de próstata. iii AGRADECIMIENTOS Los autores expresan sus agradecimientos a: JAIRO ENRIQUE CASTRO MELO, Médico general, docente de trabajo de grado y asesor metodológico del presente trabajo, por sus valiosas orientaciones. SAMUEL JIMÉNEZ GONZALEZ, Médico urólogo, docente coordinador de área clínico quirúrgico e internado U.D.C.A.; y asesor científico de esta investigación, por su constante motivación en este trabajo. DIRECTIVAS, DEPARTAMENTO DE EPIDEMIOLOGÍA Y ESTADÍSTICA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRÁ, por permitirnos realizar la investigación en esta entidad. PACIENTES DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRA, SERVICIO DE UROLOGÍA, por darnos la posibilidad de indagar en un problema tan serio y personal como lo es el cáncer de próstata y el papel que este ejerce en la vida de cada uno de ustedes. iv CONTENIDO Pág. 1. INTRODUCCIÓN 2. OBJETIVOS 2.1. OBJETIVO GENERAL 2.2. OBJETIVOS ESPECÍFICOS 3. MARCO TEORICO 3.1. LA GLÁNDULA PROSTÁTICA 3.2. HIPERPLASIA PROSTÁTICA BENIGNA (HPB) 3.2.1. Síntomas 3.2.2. Signos 3.2.3. Diagnóstico 3.2.4. Opciones de tratamiento 3.3. CÁNCER DE PRÓSTATA 3.3.1. Factores de riesgo 3.3.2. Etiología 3.3.3. Patología 3.3.4. Grado y clasificación (Estadios) 3.3.5. Signos, síntomas y diagnóstico 3.3.6. Diagnóstico 3.3.7. Pronóstico y tratamiento 3.3.8. Estrategia terapéutica 3.3.9. Tratamiento hormonal 3.3.10. Tratamiento quirúrgico 3.3.11. Radioterapia 3.3.12. Observación 4. DISENO METODOLÓGICO 4.1. TIPO DE ESTUDIO 4.2. POBLACIÓN 4.2.1. De referencia 4.2.2. De estudio 4.2.3. Unidades de análisis 4.2.4. Marco muestral 4.3. PROCEDIMIENTOS 4.4. PLAN DE TABULACIÓN Y ANÁLISIS 4.5. VARIABLES 4.5.1. Variables independientes 4.5.2. Variables dependientes 4.6. ASPECTOS ÉTICOS Y LEGALES 4.7. PARTICIPANTES 4.7.1. Instituciones 4.7.2. Personas v 1 4 5 6 7 7 8 11 11 12 12 12 13 15 16 17 18 18 19 19 20 21 21 21 21 22 22 22 23 4.8. POSIBILIDADES DE PUBLICACIÓN 23 4.9. INSTRUMENTOS DE RECOLECCIÓN DE DATOS 23 5. RESULTADOS 24 5.1. Número de habitantes en Colombia, Cundinamarca y Zipaquirá durante el año 2004 24 5.2. Número de consultas de urología que se realizaron durante el año 2004. 25 5.3. Número de pacientes que consultaron al servicio de urología del Hospital San Juan de Dios de Zipaquirá por presentar sintomatología prostática durante el año 2004. 26 5.4. Prevalencia de cáncer de próstata en pacientes que ingresaron por presentar sintomatología prostática al servicio de urología del hospital San Juan de Dios de Zipaquirá de enero a diciembre de 2004. 26 5.5. Número de pacientes que son diagnosticados durante el año 2004 con cáncer de próstata y número pacientes que ya tenían el diagnóstico de cáncer de próstata antes de haberse iniciado dicho año. 27 5.6. Edad promedio en que se diagnóstica por primera vez el cáncer de próstata. 28 5.7. OTRAS - Variables 5.7.1. Síntomas más frecuentes presentes en pacientes con diagnóstico de cáncer de próstata reportados durante la consulta al servicio de urología. 28 5.7.2. Tipo más común de cáncer de próstata reportado en la biopsia. 30 5.7.3. Municipio o vereda de donde proceden los pacientes en estudio. 31 5.7.4. Grados de HPB encontrados durante el tacto rectal 33 5.7.5. Valores de PSA encontrados en investigación. 33 5.7.6. Resultados de ecografía transrectal encontrados en la investigación. 34 5.7.7. Resultados de la uretrocistoscopia realizada a pacientes en estudio 36 6. ANÁLISIS Y DISCUSIÓN 37 7. CONCLUSIONES Y RECOMENDACIONES 42 8. BIBLIOGRAFÍA 44 9. GLOSARIO 46 10. ANEXOS 49 LISTA DE ANEXOS LISTA DE TABLAS LISTA DE FIGURAS vii viii ix vi LISTA DE ANEXOS Pág. Anexo A. Formato de recolección de datos de Historia clínica Anexo B. FOLLETO vii 49 50 LISTA DE TABLAS Pág. Tabla 1. Grados de HPB Tabla 2. Valores de referencia del PSA Tabla 3. Procedimientos para el manejo de HPB Tabla 4. Estadios del cáncer de próstata Tabla 5. Número de habitantes en el año 2004 Tabla 6. Población de Zipaquirá en el año 2004 Tabla 7. Consultas urológicas realizadas durante el año 2004 Tabla 8. Número de pacientes con sintomatología prostática Tabla 9. Tasa de prevalencia de cáncer de próstata 26 Tabla 10. Fecha del diagnóstico inicial Tabla 11. Edad al diagnóstico inicial Tabla 12. Síntomas irritativos Tabla 13. ¿Qué síntomas irritativos? Tabla 14. Síntomas obstructivos Tabla 15. ¿Cuáles síntomas obstructivos? Tabla 16. Biopsias solicitas en historias clínicas revisadas Tabla 17. Reporte de biopsia Tabla 18. Lugar de procedencia Tabla 19. Hallazgos de tacto rectal Tabla 20. Hallazgos de valor PSA Tabla 21. Valor de PSA por intervalos Tabla 22. Ecografía transrectal solicitada en historias clínicas revisadas Tabla 23. Reporte de ecografía transrectal Tabla 24. Uretrocistoscopia solicitada en historias clínicas revisadas Tabla 25. Informe de uretrocistoscopia viii 8 9 11 14 24 24 25 26 27 28 28 29 29 29 30 30 31 33 33 34 34 35 36 36 LISTA DE FIGURAS Pág. Figura 1. Ubicación de la glándula prostática Figura 2. El tacto rectal Figura 3. Algoritmos de interpretación del tacto rectal (TR) Figura 4. Ecografía transrectal Figura 5. Cistoscopia Figura 6. Consultas urológicas realizadas durante el año 2004 Figura 7. Tipos de patología que producen la sintomatología prostática Figura 8. Fecha de diagnóstico de cáncer de próstata Figura 9. Edad promedio al diagnóstico inicial Figura 10. Síntomas irritativos Figura 11. ¿Qué síntomas irritativos? Figura 12. Síntomas obstructivos Figura 13. ¿Cuáles síntomas obstructivos? Figura 14. Biopsia solicitadas Figura 15. Reporte de biopsias Figura 16. Lugar de procedencia de los pacientes en estudio Figura 17. Mapa de Zipaquirá y municipios aledaños Figura 18. Grados de HPB encontrados en el tacto rectal Figura 19. Valores de PSA encontrados Figura 20. Ecografías transrectal solicitadas Figura 21. Resultados de ecografía transrectal Figura 22. Uretrocistoscopia Figura 23. Reporte de uretrocistoscopia ix 5 8 9 10 10 25 26 27 28 29 29 30 32 31 31 32 32 33 34 35 35 36 36 PREVALENCIA DE CÁNCER DE PRÓSTATA EN PACIENTES QUE INGRESARON AL SERVICIO DE UROLOGÍA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRÁ DE ENERO A DICIEMBRE DE 2004; Y SU RELACIÓN CON LA REALIZACIÓN DE MEDIDAS DIAGNÓSTICAS TARDIAS Dr. JAIRO CASTRO MELO Dr. SAMUEL JIMÉNEZ ALEJANDRA CASALLAS NUBIA CAROLINA PULIDO*** 2005 El problema que trata este trabajo es: “ Prevalencia de cáncer de próstata durante el año 2004, y su relación con la realización de medidas diagnósticas tardías” el cual fue tomado en cuenta por la frecuente asistencia de pacientes a esta institución diagnosticados con cáncer de próstata, haciendo necesario indagar en el origen del problema si consideramos que en el mundo la incidencia y la mortalidad del cáncer de próstata ha disminuido en los últimos años , hecho relacionado directamente con un diagnóstico oportuno del misma, lo cual permite implementar un tratamiento eficaz y suficiente que optimice el pronóstico; esto nos lleva a pensar que la prevalencia de esta enfermedad en la población en estudio se puede originar por la deficiente implementación de medidas preventivas (consulta preventiva , realización de tacto rectal y/o PSA), lo que se ha podido ver durante el desarrollo del presente trabajo el cual lo hemos realizado basados en la revisión de historias clínicas, las cuales nos brindan información que se consolida en tablas de frecuencia, gráficos, medidas de tendencia central y de dispersión; lo anterior facilitando el análisis de la información, para finalmente identificar la prevalencia de esta enfermedad, junto con lo cual pudimos observar que dicha entidad esta directamente relacionada con el uso tardío de métodos diagnósticos para el hallazgo de esta alteración, ya que la población en estudio demostró acudir a la consulta en presencia de sintomatología prostática, donde en muchas ocasiones para el momento del diagnóstico la enfermedad se encuentra en estadios avanzados que anulan cualquier esperanza de tratamiento eficaz. A razón de esto queremos sugerir el implementar medidas que garanticen una adecuada información para la población de interés, acerca del cáncer de próstata, de tal manera que crear conciencia que los obligue a realizar consultas y exámenes preventivos de forma oportuna evitando complicaciones y mejorando su pronóstico.12345 Proyecto institucional - Estudio descriptivo longitudinal Medicina Humana U. D. C. A. *** Medicina Humana U. D. C. A. 1 EMIL.A. Tanagho , JACK W. McAninch. UROLOGÍA GENERAL DE SMITH, Ed 11. MANUAL MODERNO; 1997. P. 417-434 2 Instituto nacional de cancerología. Guías de práctica clínica en enfermedades neoplásicas, Segunda edición, marzo de 2001. p: 463 - 474. 3 Flórez Silva F., Uribe Arcila J.F.. UROLOGIA. Corporación para investigaciones biológicas, Segunda edición, 2000. p:138- 145 4 FRANCISCO ALVAREZ H. Investigación y epidemiología , Ed. 1, Ecoe Ediciones, páginas XI-227. 1998 5 Thomas Stamey, MD. Editor. : Prostate Cancer: who should be treated? 1. 995 Monographs in Urology. Urology vol. 16. No1. x 1 1. INTRODUCCIÓN El problema en el que nos basamos en este proyecto es: “ PREVALENCIA DE CANCER DE PRÓSTATA EN PACIENTES QUE INGRESARON POR PRESENTAR SINTOMATOLOGÍA PROSTÁTICA AL SERVICIO DE UROLOGÍA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRÁ DE ENERO A DICIEMBRE DE 2004; Y SU RELACIÓN CON LA REALIZACIÓN DE MEDIDAS DIAGNÓSTICAS TARDÍAS” , el cual fue tomado en cuenta a partir de la inquietud formulada por nosotras durante nuestra rotación por urología en el hospital San Juan de Dios en Zipaquirá , basada en la consulta externa diaria durante seis meses que nos reportaba una gran demanda de pacientes con problemas a nivel prostático, y además de esto muchos de los individuos que llegaban a este servicio siempre consultaron por presentar sintomatología obstructiva urinaria baja y no como medida preventiva, siéndoles a muchos de ellos diagnosticado cáncer de próstata en estadios avanzadas. Por otra parte, las estadísticas muestran que durante el año 2000 se diagnosticaron 180.400 casos de cáncer de próstata en Norteamérica, y 31.900 varones fallecieron como consecuencia de esta enfermedad. El riesgo previsto de que un varón de 50 años padezca un cáncer de próstata durante el resto de su vida es del 42%, se diagnosticará al 9.5% de los individuos y fallecerá por esta causa el 2.9%. Por estas y muchas otras razones ya enunciadas, hemos considerado indispensable determinar la prevalencia de cáncer de próstata, limitándonos al análisis de variables relacionadas con este aspecto.678 Debido a lo anteriormente planteado el enunciado del problema de esta investigación se basa en una pregunta fundamental para el desarrollo de dicho trabajo: “¿Cuál es la prevalencia de cáncer de próstata en pacientes que ingresan al servicio de urología del hospital San Juan de Dios de Zipaquirá de Enero a Diciembre de 2004 ?. ¿ y cuál es su relación con métodos diagnósticos tardíos? Todo ello encaminado a que luego de conocer la prevalencia de cáncer de próstata en esta población nos dispongamos a encontrar la base del problema mediante estudios posteriores y podamos orientar oportunamente y de forma adecuada a todos los hombres de este lugar acerca de los cuidados preventivos y signos de alarma a los cuales deben atender pasados los 45 años de edad. 6 EUGENE BRAUNWALD, Medicina Interna Harrison, Mc Graw Hill, ED 15. p. 719 FRANCISCO ALVAREZ H. Investigación y epidemiología , ED. 1, Ecoe Ediciones, 1998.p. XI-232 8 SAN MARTIN, H. et. al. Salud, sociedad y enfermedad. Madrid. Editorial ciencia, 1986 7 2 En el caso de ser imposible la prevención por ya tener cáncer de próstata promover a que los pacientes acudan oportunamente al servicio medico y de esta manera brindarles la posibilidad de contar con un tratamiento que le solucione o alivie los problemas que esta patología les esta ocasionando, y poder brindar alternativas para el manejo adecuado de la enfermedad y sus complicaciones910. El diagnóstico temprano de las patologías es un proceso que parte de la necesidad que tenemos a diario de obtener información importante sobre la presencia de diversas sintomatologías y signos clínicos que nos lleven a un manejo más adecuado de cada uno de nuestros pacientes. Debemos concretar preguntas pertinentes al problema que queremos prevenir, aliviar o curar. Posteriormente hay que evaluar con sentido crítico su validez y su aplicabilidad al caso de nuestro paciente. Lo primero, es que cada estudio se base en su diseño, metodología y análisis de los resultados. Lo segundo, depende de que nuestro paciente reúna los criterios de inclusión y exclusión que fueron utilizados para seleccionar los sujetos del estudio y que el comportamiento natural de la enfermedad sea similar en nuestro medio. Si la evidencia resulta adecuada para resolver el interrogante que nos hemos formulado, podemos aplicar sus resultados e intentar con esto darle la oportunidad a nuestros pacientes de mejorar su pronóstico de vida, cuando esta información se utilice para resolver los grandes interrogantes comunes a la población masculina de edad avanzada con alto riesgo de cáncer de próstata.11 En este trabajo de investigación, hicimos una revisión bibliográfica acerca del tema de cáncer de próstata, y su prevalencia en pacientes que asistieron al servicio de urología del hospital San Juan de Dios en Zipaquirá durante el año 2004, para posteriormente indagar en la causa de un diagnóstico en estadios avanzados, corregirla y garantizar al individuo la detección de patología prostática maligna en sus estadios iniciales ;y de esta manera ofrecer mejores alternativas de tratamiento garantizando un mejor pronóstico y una mejor calidad de vida a largo plazo.9 El proceso de envejecimiento se asocia a una frecuencia creciente de alteraciones benignas y malignas de la próstata. Estas alteraciones reflejan el crecimiento incontrolado del estroma y del epitelio de la glándula. Las necropsias realizadas en varones con edades comprendidas en el octavo decenio de la vida muestran cambios de hiperplasia en más del 90% y cambios malignos en más del 70%. La mayoría de los varones con trastornos prostáticos benignos o maligno no llegaron a ser diagnosticados durante su vida. La elevada prevalecía de estas enfermedades, junto a la comorbilidad asociada y otras causas de muerte que son frecuentes en este grupo de edad, obligan a considerar con cautela la relación riesgo/beneficio de cualquier intervención que se plantee. El tratamiento se centra en la revaloración continua de la enfermedad a medida que esta se desarrolla en el individuo.10 La prevalencia y la mortalidad del cáncer de próstata han disminuido en los últimos años, y este hecho no está claramente relacionado con un descenso significativo de la 9 FRANCISCO ALVAREZ H. Investigación y epidemiología , ED.1, Ecoe Ediciones, 1998.p. XI-232 SAN MARTIN, H. et. al. Salud, sociedad y enfermedad. Madrid. Editorial ciencia, 1986 11 EUGENE BRAUNWALD, Medicina Interna Harrison, Mc Graw Hill, ED 15. p. 3252 10 3 enfermedad ni de su gravedad. En cambio, el número de casos diagnosticados aumentó de forma espectacular en los primeros años de la década de los 90, debido al uso generalizado y precoz de la determinación de los niveles del antígeno específico de la próstata (PSA, prostate specific antigen) y del tacto rectal temprano. Estas pruebas conducen al diagnóstico de más cánceres asintomáticos, algunos de los cuales tal vez no hayan producido síntomas nunca y constituyen el denominado sesgo de tiempo transcurrido. El cáncer de próstata es una entidad que se diagnóstica con gran frecuencia y la segunda causa principal de muerte por cáncer en los varones. Sin embargo, muchas de las personas en quienes pretendemos realizar este estudio, no se realizaron a tiempo las pruebas y/o exámenes diagnósticos respectivos, por lo que al momento del hallazgo de la enfermedad esta se encontraba en estadios avanzados, por lo que con este trabajo pretendemos impulsar la investigación acerca de las razones de esto, para que sea corregido y contribuir de manera eficiente con el descenso en la presentación de esta patología. 12 12 EUGENE BRAUNWALD, Medicina Interna Harrison, Mc Graw Hill, ED 15. p. 719 4 2. OBJETIVOS 2.1. OBJETIVO GENERAL Determinar la prevalencia de cáncer de próstata en pacientes que ingresaron por presentar sintomatología prostática al servicio de urología del hospital San Juan de Dios de Zipaquira de Enero a Diciembre de 2004. 2.2. OBJETIVOS ESPECÍFICOS Determinar el número de consultas de urología que se realizaron durante el año 2004. Determinar el número de pacientes que consultaron por presentar sintomatología prostática durante el año 2004. Establecer cuantos de estos pacientes tienen diagnóstico de cáncer de próstata. Identificar cuantos de estos pacientes ya tenían el diagnóstico de cáncer de próstata antes de iniciarse el año 2004 y a cuantos se les diagnóstico la enfermedad durante dicho año. Determinar la edad promedio en que se diagnóstica por primera vez el cáncer de próstata. Identificar el tipo más común de cáncer de próstata encontrado en estos pacientes en el momento del diagnóstico inicial. Establecer la relación entre la prevalencía de cáncer de próstata y su relación con métodos diagnósticos tardíos 5 3. MARCO TEORICO 3.1. LA GLÁNDULA PROSTÁTICA: es un órgano glandular y fibromúscular considerado como un órgano anexo del aparato genital masculino. Rodea la porción inicial de la uretra, estando situada debajo de la vejiga, por encima de la aponeurosis perineal media, por delante del recto y por detrás del pubis.13 Figura 1. Ubicación de la glándula prostática Es de consistencia firme (elástica o semiblanda), tiene forma cónica de base superior, vértice inferior y ligeramente aplanada de delante a atrás. La cara anterior es ligeramente convexa, se relaciona con el pubis; la posterior, convexa, presenta en su parte media un surco que la divide en dos lóbulos laterales y es precisamente la que se explora en el tacto rectal. Las caras laterales se relacionan con el elevador del ano, la cara superior o base se relaciona con la vejiga.13 Además en su porción posterior contiene la uretra prostática que mide 2,5 cm.; en su parte anterior posee como soporte los ligamentos puboprostáticos y en la parte más inferior se encuentra con el diafragma urogenital. La próstata se encuentra perforada en su parte posterior por los conductos eyaculadores que cruzan de forma oblicua para vaciar su contenido a través del verum montanum sobre el piso uretral prostático.14 13 Universidad el Bosque, Guías de tacto rectal EMIL.A. Tanagho , JACK W. Mc Anich. Urología General de Smith, Ed 11. MANUAL MODERNO; 1997.P. 417-434 14 6 Es rudimentaria en el niño, alcanza su mayor desarrollo en la pubertad. De los 25 a los 30 años tiene una altura de 4 cm., ancho de 3 cm., y espesor de 2,5 cm., con un peso aproximado de 25 gr. En la vejez puede alcanzar mayores dimensiones ya sea por la hipertrofia de su tejido glandular o por la presencia de adenomas benignos o tumores malignos.15 Según Lowsley la próstata consta de cinco lóbulos: Anterior, posterior (localización más frecuente del C.A. de próstata), medio, lateral derecho y lateral izquierdo.16 Los científicos no conocen todas las funciones de la próstata, sin embargo, una de sus funciones principales es agregar líquido a la uretra a medida que los espermatozoides se desplazan durante el clímax sexual. Este líquido ayuda a transportar y nutrir los espermatozoides, colaborando así con el proceso de la concepción.15 Otra función de la próstata consiste en dar un medio básico a los espermatozoides para que no se mueran en condiciones ácidas. En circunstancias en las cuales no hay próstata (prostatectomía radical) los espermatozoides pasan a la vejiga y son eliminados por la orina.16 Cuando el hombre tiene aproximadamente 25 años, la glándula prostática comienza a crecer (crecimiento interior) y este crecimiento continúa durante gran parte de su vida. Más adelante, alrededor de los cuarenta años, este crecimiento puede causar una afección conocida como hiperplasia prostática benigna (HPB) o hipertrofia prostática benigna.17 3.2. HIPERPLASIA PROSTÁTICA BENIGNA (HPB): se produce por un aumento de factores de crecimiento y la no apoptosis de las células que conforman el tejido prostático. La respuesta a la HPB es un aumento del estroma prostático (colágena y músculo liso), el cual es rico en inervación adrenérgica y su estimulación autonómica establece tono en la uretra prostática. 16 El aumento del estroma prostático puede responder al tratamiento con bloqueadores( los cuales disminuyen el tono y por ende disminuyen la resistencia de salida), exceptuando el aumento de colágena que no mejora con estas medidas terapéuticas.16 La HPB puede favorecer a la presentación de una obstrucción y éstasis urinario, dando como resultado un efecto dañino sobre la función renal. Conduce a mediano plazo a hidronefrosis y daño progresivo de las vías urinaria e insuficiencia renal.16 15 Universidad el Bosque, Guías de tacto rectal EMIL.A. Tanagho , JACK W. Mc Anich. Urología General de Smith, Ed 11. MANUAL MODERNO; 1997. P. 417-434 17 Tratado de urología clínica (www.altillo.com.co) 16 7 3.2.1. Síntomas Normalmente, los síntomas que pueden indicar hiperplasia prostática benigna y/o cáncer de próstata incluyen problemas con la micción. No obstante, también pueden ser indicio de otras afecciones graves que requieren de un tratamiento inmediato. El paciente debe asegúrese de consultar a su médico si presenta alguno de los siguientes síntomas:18 Urgencia urinaria (hasta incontinencia) Polaquiuria Nocturia Cambio en las características del chorro de orina (entrecortado, disminución del calibre del chorro, débil y lento. Dificultad para iniciar la micción). Tenesmo vesical Derrame o goteo de orina Hematuria Disuria (Secundaria a infección) Retención urinaria 3.2.2. Signos18 Tacto rectal: Atonía de esfínter anal y crecimiento prostático. Flujómetro urinario <10 mL/seg. hasta 3 a 5 mL/seg. Crecimiento del riñón: Detectado por palpación, ecografía o radiografía. Estos problemas pueden producir: Infecciones del tracto urinario Hipertrofia de la pared vesical Hidronefrosis Cálculos vesicales Incontinencia por rebosamiento El diagnóstico precoz de la hiperplasia prostática benigna puede reducir el riesgo de desarrollar CANCER DE PROSTATA. Un diagnóstico tardío puede causar daño permanente en la vejiga, para el cual el tratamiento de la hiperplasia prostática benigna posiblemente no sea efectivo. 18 18 EMIL.A. Tanagho , JACK W. Mc Anich. Urología General de Smith, Ed 11. MANUAL MODERNO; 1997.P. 417-434 8 3.2.3. Diagnóstico: Los médicos pueden utilizar diversos procedimientos para diagnosticar la hiperplasia prostática benigna, entre ellos: 19 Examen dígito-rectal (EDR): con paciente en posición de litotomía el médico inspecciona la región anal y perineal en busca de lesiones, posteriormente inserta en el recto el segundo dedo protegido con un guante y lubricado , el esfínter se relaja y se siente la parte de la próstata que se encuentra al lado del recto. Debemos apreciar el grado de tonicidad del esfínter, si es muy flácido, hay que sospechar de enfermedad neurológica o lesión del esfínter por enfermedad o traumatismo. Luego hay que tocar la próstata, la cual se debe sentir como una estructura blanda, bilóbulada, con un surco entre los dos lóbulos. Si la próstata esta inflamada se tornará dolorosa; en la HPB se palpará agrandada pero relativamente blanda; la presencia de un nódulo duro debe hacer pensar en carcinoma en sus primeras fases ;y el cáncer avanzado se palpa como una masa dura y fija.19 Figura 2. El tacto rectal Grados de hiperplasia prostática benigna: Tabla 1. Grados de HPB 19 Grados Peso I II III 0-30 gr 31- 60 gr >61 gr Protrución al tacto rectal 1 cm 2 cm. >3 cm Tratamiento Resección transuretral Resección transuretral o cirugía abierta Cirugía abierta EMIL.A. Tanagho , JACK W. Mc Anich. Urología General de Smith, Ed 11. MANUAL MODERNO; 1997.P. 417-434 9 Figura 3. Algoritmos de interpretación del tacto rectal (TR) Antígeno específico prostático (PSA): es una glicoproteína producida por la glándula prostática debido a estimulación sobre esta. Sus valores de 0 – 4ng/ml se considera normal. PSA es una proteína que sólo se encuentra en la glándula prostática. El nivel de PSA en la sangre aumenta en hombres que padecen de hiperplasia prostática benigna, cáncer de próstata, durante palpación y trauma prostático, relaciones sexuales y biopsia de próstata por lo que hay que esperar 3 meses para realizar el PSA si se ha realizado cualquiera de las actividades enunciadas anteriormente que puedan modificar el resultado. 20 21 Tabla 2. Valores de referencia del PSA 20 Diagnóstico Valor de referencia Normal 0-4 ng/mL HPB 4-10 ng/mL Cáncer >10 ng/mL Tratado de urología clínica (www.altillo.com.co) Sackett DL, Scott Richardson W, Rosenberg W et al: Evidence-based medicina. Ny: Curchill Livingstone;1997.P. 1-20 21 10 “Si el tacto rectal y el PSA salen alterados se pensará en el posible diagnóstico de cáncer de próstata por lo que se realizaran otros exámenes para descartar la presencia de esta patología (ecografía transrectal y luego biopsia por sectantes u octantes), de lo contrario se pueden realizar los siguientes exámenes para el diagnóstico de HPB:”22 Ultrasonido rectal: El ultrasonido transrectal ha demostrado alta resolución para ver y medir la próstata, cápsula prostática y las vesículas seminales. Ha demostrado incremento significativo en la detección de cáncer cuando se compara con el tacto rectal. Sin embargo, no sirve como prueba de tamizaje por su baja sensibilidad y especificidad, ya que el 50% de los tumores malignos son hipoecoicos, el 25% son hiperecoicos y el otro 25% son isoecóicos23.No se debe pedir entonces como prueba de tamizaje (Recomendación Grado D). Figura 4. Ecografía transrectal Cistoscopia: a través de un telescopio, que se introduce por la uretra. El cistoscopio posee un lente y un sistema de luces. Este procedimiento ayuda al médico a ver el interior de la uretra y la vejiga y determinar así el tamaño de la glándula e identificar la ubicación y grado de la obstrucción. Se puede realizar cistografía retrógrada y cistograma. 22 Figura 5. Cistoscopia 22 Tratado de urología clínica (www.altillo.com.co) Thomas Stamey, MD. Editor. : Prostate Cancer: who should be treated? 1. 995 Monographs in Urology. Urology vol. 16. No1. 23 11 3.2.4. Opciones de tratamiento24 Tabla 3. Procedimientos para el manejo de HPB Alfa bloqueadores HPB Farmacológico Cirugía endoscópica Resección transuretral Tuna: Ondas de radiofrecuencia Hipertermia Láser Prostatectomía transvesical Cirugía abierta Prostatectomía retropúbica 3.3. CÁNCER DE PRÓSTATA El cáncer de próstata es la forma más frecuente de cáncer en los varones (seguido por cáncer de pulmón), y la segunda causa de muerte por cáncer. En Colombia, según el Instituto Nacional de Cancerología, entre casos diagnosticados en hombres mayores de 65 años y después de los de piel, el cáncer en la próstata comparte con el de estómago el hecho de ser los segundos más frecuentes24. De acuerdo con el Registro Poblacional de Cáncer de Cali, si se estudia el total de casos diagnosticados en hombres de todas las edades de esta ciudad, el cáncer en la próstata pasó de representar 8.9% para el quinquenio 1962-1967 a 20.1% en el quinquenio 1992-1996 y ocupa ahora el primer lugar en cáncer en hombres de la ciudad, con una tasa de 27.5 casos por 100.000 habitantes25. La frecuencia de cáncer de próstata es alta en países norteamericanos y europeos, intermedia en países sudamericanos y baja en países orientales. Se calcula que cada año se diagnostican 300.000 casos nuevos de los cuales 41.000 llevan con seguridad a la muerte. Sólo 1% de ellos se diagnostica antes de los 50 años. En EE.UU. , la incidencia corregida según la edad es de 69 por 100.000. La incidencia del cáncer de próstata latente es todavía mayor, y aumenta desde un 20%, entre los 50 y 60 años, hasta un 70% aproximadamente entre los 70 y 80 años. El adenocarcinoma de próstata es el tumor maligno más frecuente en los varones mayores de 50 años en EE. UU. y su incidencia aumenta con cada década de la vida. Se producen unos 209.900 casos nuevos por año en EE. UU. (estimaciones de 1997). También se describen carcinomas indiferenciados, carcinomas de células escamosas y carcinomas transicionales ductales, que suelen responder mal a las medidas habituales de control. No hay duda de que existen influencias hormonales en la etiología del adenocarcinoma y que éstas tienen poca importancia en el sarcoma, el carcinoma indiferenciado, el carcinoma de células escamosas y el carcinoma transicional ductal.26 24 Instituto Nacional de Cancerología de Colombia. Registro Institucional de Cáncer 1999. Bogotá: Instituto Nacional de Cancerología; 1999. 25 Registro Poblacional de Cáncer de Cali. Cali: Departamento de Patología, Facultad de Salud, Universidad del Valle; 2001. 26 Flórez Silva F., Uribe Arcila J.F.. UROLOGIA. Corporación para investigaciones biológicas, Segunda edición, 2000. p:138- 145 12 3.3.1. Factores de riesgo: Edad avanzada, raza negra, antecedentes familiares, niveles hormonales, alto consumo de grasa y exposición al cadmio (humo de cigarrillo, baterías alcalinas y soldadura).27 3.3.2. Etiología: 27 Existen cuatro factores como causas posibles del cáncer prostático: Predisposición genética: Herencia autonómica dominante. El gen para el cáncer de próstata se encuentra en el cromosoma 1q24-25, además los presuntos genes de supresión tumoral que se pierden precozmente en la carcinogénesis prostática se han localizado ya en los cromosomas 8p, 10q, 12p 13q, 16q, 17p y 18q. Influencias hormonales: Se piensa que los andrógenos desempeñan un papel en la patógenia del cáncer de próstata, ya que las células epiteliales neoplásicas, al igual que sus equivalentes normales, poseen receptores para los andrógenos, lo que indica que son sensibles a estas hormonas. Sin embargo ningún estudio ha descubierto alteraciones significativas o constantes de los niveles de testosterona ni de su metabolismo. Por ello, es probable que el papel de las hormonas en esta neoplasia maligna sea fundamentalmente permisivo, puesto que los andrógenos son necesarios para el mantenimiento de epitelio prostático. Las interacciones entre epitelio- estroma bajo la influencia de factores de crecimiento como TGF-, PDGF y péptidos neuroendocrinos modulan el desarrollo de diferenciación y metástasis celular de la próstata. Factores ambientales y dietéticos ( grasa y exposición a cadmio) Agentes infecciosos. (incluyendo bacterias o virus) 3.3.3. Patología: Historia Natural: En estudios de autopsias se encuentra una prevalencia histológica de cáncer de próstata del orden de 30 a 40% en los varones mayores de 50 años. Sin embargo, de estos se calcula que solo 1,5% se hacen clínicamente detectables cada año. El carcinoma de próstata es progresivo y su agresividad biológica está directamente relacionada con el grado de diferenciación (Escala de Gleason); 40 a 70% de los pacientes manejados sin intención curativa desarrollan metástasis a los 10 a 15 años y tienen un riesgo aproximado de 60 a 80% de morir por la enfermedad.28 Tipos de tumores:29 a. Epiteliales: 1.Adenocarcinoma: Son el 95% con sus tipos cribiforme, papilar e indiferenciado y endometrioide. El adenocarcinoma prostático suele ser glandular, de forma similar a la configuración histológica normal de la próstata. Este tumor se caracteriza por la proliferación de células pequeñas con prominentes núcleos hipercromáticos con nucleolos grandes, citoplasma teñido de azul o basofílico, y capa de células básales ausente. La tinción inmunohistoquímica de queratina de 27 EMIL.A. Tanagho , JACK W. McAninch. UROLOGÍA GENERAL DE SMITH, Ed 11. MANUAL MODERNO; 1997. P. 417-434 28 Instituto nacional de cancerología. Guías de práctica clínica en enfermedades neoplásicas, Segunda edición, marzo de 2001. p: 463 - 474. 29 Flórez Silva F., Uribe Arcila J.F.. UROLOGIA. Corporación para investigaciones biológicas, Segunda edición, 2000. p:138- 145 13 alto peso molecular tiñe las células básales por lo que en células malignas no habría tinción 2.Células transicionales: Son el 4, 5%. Encontrando principalmente en pacientes que tienen carcinoma vesical transicional manifiesto. 3.Carcinoma neuroendocrino (“células pequeñas”) o sarcomas: 10% b. Estromales: Son menos del 1% Rabdomiosarcoma y Leiomiosarcoma c. Secundarios: Menos del 1%. Carcinomas de vejiga que invaden, adenocarcinoma de colón, linfomas y metástasis de pulmón (50%) y melanomas (35%) En un 80% de casos el tejido prostático carcinomatoso extirpado continua también lesiones supuestamente precursoras conocidas como displasia ductal acinar o neoplasia intraepitelial prostática. Estas lesiones constan de focos numerosos de gandulas con proliferación intraacinar de células que muestran anaplasia nuclear. Sin embargo a deferencia del cáncer manifiesto no hay infiltración, y las células displasicas están rodeadas por una capa de células básales. La neoplasia intraepitelial prostática (NIP) es precursora para el cáncer prostático invasivo y en este tipo de neoplasia las células conservan su membrana basal; la NIP se clasifica en:30 NIP de alto grado: Mayor probabilidad de Cáncer de próstata NIP de bajo grado: Menor probabilidad de Cáncer de próstata Para la ubicación del cáncer de próstata en orden de frecuencia esta se divide en tres zonas: 30 Zona periférica: Cáncer de próstata presente en un 70% Zona transicional : Cáncer de próstata presente en un 10-15% Zona central: Cáncer de próstata presente en un 15-20% El cáncer de próstata se extiende localmente por invasión directa, y a través de líneas sanguínea y linfática. Por extensión local, lo más frecuente es que afecte a las vesículas seminales y a la vejiga urinaria. La diseminación hematógena se produce sobretodo en los huesos, especialmente en los del esqueleto axial, pero algunas metástasis anidan ampliamente en las vísceras. La diseminación linfática ocurre primero en los ganglios obturadores, seguidos por los ganglios vesicales, hipogástricos, ilíacos, presacros y paraaórticos. Suele preceder a las metástasis óseas. 3.3.4. Grado y clasificación: La graduación se basa en criterios de la arquitectura y se conoce como escala de Gleason, compuesta del grado más prevalente o primario (1-5) más el grado secundario (el siguiente en prevalencia, 1-5), por lo que sus valores pueden oscilar entre 2 (tumores muy bien diferenciados) y 10 (muy poco diferenciados). 30 Grado 1 y 2: glándulas pequeñas y figura uniforme, empaquetadas apretadamente con poco estroma intermedio Grado 3: glándula de tamaño diverso que esta infiltrada entre estroma normal 30 EMIL.A. Tanagho , JACK W. McAninch. UROLOGÍA GENERAL DE SMITH, Ed 11. MANUAL MODERNO; 1997. P. 417-434 14 Grado 4: formación glandular incompleta Grado 5: glándula cribiforme con áreas centrales de necrosis El puntaje Gleason o Sumatoria de Gleason también se divide en 1rio y 2rio y varía de 2 a 10: 31 Tumores bien diferenciados: Sumatoria de Gleason 2-4 Tumores moderadamente diferenciados: Sumatoria de Gleason 5-6 Tumores mal diferenciados: Sumatoria de Gleason 7-10 El estadiaje se define en la siguiente tabla: 31 Tabla 4. Estadios del cáncer de próstata Los tumores de la punta y la base tienen mayor probabilidad de extenderse fuera de la cápsula desde las primeras etapas debido a la debilidad de la cápsula en esos sitios. Los defectos capsulares ocurren donde los órganos anexos se ponen en contacto con la próstata o donde las estructuras neuronales o vasculares penetran en la sustancia de la glándula. Estas regiones de debilidad capsular también incluyen la unión de la próstata con la uretra, el cuello de la vejiga y el punto donde penetran los conductos eyaculadores. Los cánceres cuyo origen se encuentra muy próximo a estas regiones se propagan con rapidez y desde etapas tempranas hacia uretra, tejidos periprostáticos, vejiga y vesículas seminales (mal pronóstico). 31 Instituto nacional de cancerología. Guías de práctica clínica en enfermedades neoplásicas, Segunda edición, marzo de 2001. p: 463 - 474. 15 El 50% de los pacientes desarrollan metástasis distantes en un plazo menor de cinco años. La invasión al recto es rara; puede ocurrir invasión directa a los uréteres, pero en etapas finales del padecimiento y con frecuencia los pacientes presentan metástasis en ganglios linfáticos y otros sitios distantes. La metástasis óseas constituyen la forma más común de metástasis hematógenas y aparecen en el 85% de los pacientes que mueren a causa de cáncer de próstata. Los sitios más frecuentes incluyen columna lumbar, pelvis, porción proximal del fémur, columna torácica, costillas, esternón y cráneo. La extensión hacia el eje esquelético puede ocurrir a través del plexo venoso presacro de Bastón que comunica con los plexos venosos preprostáticos y periprostáticos.32 3.3.5. Signos, síntomas y diagnóstico: El cáncer de próstata suele ser lentamente progresivo y puede no causar síntomas. En las fases tardías del proceso se pueden producir síntomas por obstrucción al flujo de salida vesical, obstrucción uretral (retención urinaria aguda), hematuria e incontinencia. Las metástasis en la pelvis, las costillas y los cuerpos vertebrales pueden ocasionar dolor óseo, signos neurológicos por compresión de la médula o fracturas patológicas. El carcinoma de próstata localmente avanzado puede extenderse a las vesículas seminales o producir la fijación lateral de la glándula.32 Se debe sospechar un cáncer prostático cuando el tacto rectal está alterado, cuando la ecografía transrectal detecta lesiones hipoecogénicas o en presencia de niveles elevados de antígeno prostático específico (PSA). Sin embargo, el diagnóstico exige de la confirmación histológica; ésta se suele realizar en la biopsia obtenida mediante punción transrectal guiada por ecografía, que se puede hacer de modo ambulatorio sin anestesia. La afectación de los linfáticos perineurales se considera patognomónica, cuando se produce. El carcinoma se diagnostica de modo incidental cuando se encuentran cambios malignos en el tejido resecado durante una cirugía por una posible hipertrofia benigna. 32 El cáncer de próstata suele producir metástasis óseas osteoblásticas, cuya detección mediante gammagrafía ósea o rayos x de torax, reja costal, y de huesos largos es diagnóstica en presencia de una próstata de consistencia pétrea.32 La ecografía transrectal puede dar información para el estadiaje, sobre todo porque valora la infiltración capsular y de la vesícula seminal. El aumento de la fosfatasa ácida en suero con la prueba de Roy (método enzimático) se correlaciona bien con la presencia de metástasis, sobre todo a ganglios linfáticos. Estas enzimas también pueden aumentar en la hiperplasia benigna de próstata (ligera elevación tras el masaje prostático enérgico), en el mieloma múltiple, en la enfermedad de Gaucher y en la anemia hemolítica. Los protocolos en estudio están valorando la posible utilidad de la reacción en cadena de la polimerasa mediante transcriptasa inversa (PCR-TR) para la detección de células tumorales de próstata en el estadiaje y pronóstico de estos tumores. 32 32 EMIL.A. Tanagho , JACK W. McAninch. UROLOGÍA GENERAL DE SMITH, Ed 11. MANUAL MODERNO; 1997. P. 417-434 16 Aunque los niveles de fosfatasa ácida y PSA disminuyen después del tratamiento y aumentan con las recidivas, el PSA se considera el marcador más sensible para controlar la progresión del cáncer y la respuesta al tratamiento. Sin embargo, la PSA muestra una elevación moderada en el 30 al 50% de los pacientes con hiperplasia benigna de la próstata (en función del tamaño de la misma y del grado de obstrucción) y en el 25 al 92% de los pacientes con carcinoma (según el volumen tumoral) y todavía se sigue determinando su importancia en la detección precoz y el estadiaje. La existencia de unos niveles de PSA significativamente elevados sugiere la extensión extracápsular del tumor o la existencia de metástasis. El desarrollo de nuevos métodos para determinar la proporción de PSA libre frente al PSA unido puede reducir la frecuencia de biopsias en los pacientes sin cáncer.33 La existencia al tacto rectal de una induración pétrea o un nódulo prostático sugieren malignidad y se deben distinguir de la prostatitis granulomatosa, los cálculos prostáticos y otras enfermedades menos frecuentes. Sin embargo, un tacto rectal normal no permite excluir el diagnóstico de carcinoma. 33 3.3.6. Diagnóstico:34 Tacto rectal Marcadores tumorales: a. Antígeno prostático. b. Fosfatasa ácida c. Fosfatasa ácida prostática: Enzima producida por los acinos prostáticos, secretada al fluido seminal. Su concentración es mil veces mayor en la próstata que en otros tejidos. Aumenta en un 70 a 85% de los pacientes con metástasis, pero sólo a 10-30% de los pacientes con enfermedad localizada. Se eleva con enfermedades diferentes a las prostáticas(no es órgano específico). No predicen si ha y metástasis. Otros métodos diagnósticos: a. Ecografía transrectal b.Biopsia prostática Valoración de metástasis: a. Gammagrafía ósea b.Radiografía de tórax c. Tomografía axial computarizada y Resonancia magnética d.Imagen radioinmunológicas 33 EMIL.A. Tanagho , JACK W. McAninch. UROLOGÍA GENERAL DE SMITH, Ed 11. MANUAL MODERNO; 1997. P. 417-434 34 Flórez Silva F., Uribe Arcila J.F.. UROLOGIA. Corporación para investigaciones biológicas, Segunda edición, 2000. p:138- 145 17 Diagnóstico de extensión: se utiliza más la clasificación en estadios propuesta por el American Joint Committee que el TNM de la Unión Internacional contra el Cáncer (UICC). Es la siguiente: 35 Estadio A: descubrimiento inicial. Ocurre en la zona de transición.Se subdivide en: - A 1. Descubrimiento incidental de un cáncer de próstata bien diferenciado y unifocal. - A 2. Igual que en A 1 , pero múltifocal y pobremente diferenciado. Estadio B: hallazgo casual de un nódulo limitado a la próstata sin manifestaciones urinarias ni anormalidades. Se subdivide en: - B 1 . Afecta un solo lóbulo de la próstata. - B 2 . Invade el otro lóbulo. Estadio C: tumor que se extiende más allá de la próstata y cursa con sintomatología. Estadio D: metástasis óseas o en tejidos de sostén. Se subdivide en: - D 1. Metástasis confinadas a la pelvis (se incluye la afección de ganglios pélvicos). - D 2. Metástasis a distancia. 3.3.7. Pronóstico y tratamiento 35 En muchos pacientes es posible un control a largo plazo e incluso la curación. Sin embargo, la posibilidad de curación depende, incluso en los pacientes con lesiones localizadas clínicamente, de diversos factores, como el grado, el estadio y el nivel de PSA previo al tratamiento. Cuando los pacientes tienen tumores de bajo grado limitados a la próstata, la supervivencia es idéntica a la de los controles de la misma edad sin tumor. Algunos pacientes ancianos con cáncer prostático localizado, sobre todo si es bien diferenciado, pueden no necesitar tratamiento (p. Ej., vigilancia) porque el riesgo de morir por otra causa supera al de hacerlo por el tumor. Sin embargo, la mayoría de los pacientes eligen someterse a un tratamiento definitivo, con prostatectomía radical o radioterapia. La prostatectomía radical resulta óptima para los pacientes jóvenes con una larga expectativa de vida, ya que muestra el menor riesgo de incontinencia urinaria (un 2%) y un 50% de ellos consiguen mantener la potencia eréctil (si al menos se conserva un paquete neurovascular). La radioterapia puede conseguir resultados comparables, sobre todo en los pacientes cuyos niveles de PSA previos al tratamiento son bajos. La radioterapia externa habitual suele aplicar 70 Gy (7.000 rads) en 7 semanas. Las técnicas tridimensionales consiguen administrar de forma segura dosis próximas a 80 Gy (8.000 rads) y los datos iniciales sugieren que la posibilidad de control local es mayor. Todavía se sigue valorando si la irradiación intersticial (implantes en siembra) conseguirá resultados equivalentes. 35 35 EMIL.A. Tanagho , JACK W. McAninch. UROLOGÍA GENERAL DE SMITH, Ed 11. MANUAL MODERNO; 1997. P. 417-434 18 Un paciente asintomático con un tumor avanzado localmente o con metástasis se puede beneficiar del tratamiento hormonal, asociado o no con radioterapia. En el tratamiento hormonal no suelen emplearse estrógenos exógenos, dado el riesgo asociado de complicaciones cardiovasculares y tromboembólicas. La orquidectomía bilateral o la castración médica con agonistas de la hormona liberadora de la hormona luteinizante reducen la testosterona de forma parecida. 36 Algunos pacientes se benefician de la adición de antiandrógenos para conseguir el bloqueo androgénico total. La radioterapia local suele ser paliativa en pacientes con metástasis óseas sintomáticas. No existe un tratamiento definido para el cáncer de próstata que no responde a hormonas, aunque se están estudiando agentes citotóxicos y biológicos que pueden ser paliativos y prolongar la supervivencia. De todos modos, todavía no se ha demostrado que sean mejores que los esteroides.36 3.3.8. Estrategia terapéutica37 Estadio A 1: el paciente no requiere tratamiento, pero debe controlarse estrechamente (tacto rectal, biopsias repetidas). Estadio A 2: debe practicarse la disección ganglionar pélvica, por la relativa frecuencia de metástasis en este estadio (que entonces se convierte en D1). En el auténtico A 2 se practica prostatectomía radical. Estadio B 1: se tiende a la individualización del tratamiento, según la edad (mayor o menor de 70 años) y el grado histológico. En principio, la indicación fundamental es la prostatectomía radical, pero otros autores consideran que la radioterapia tiene la misma eficacia. Otra tendencia consiste en utilizar la hormonoterapia como primer tratamiento. Estadio B 2: se practica una linfadenectomía. Las indicaciones terapéuticas son similares a las del estadio B 1 , pero con mayor tendencia a utilizar radioterapia y a complementarla con hormonoterapia sistémica. Estadio C: indicaciones semejantes al estadio B 2 . Estadio D 1: se practica una linfadenectomía para establecer el estadio. El tratamiento fundamental es la hormonoterapia sistémica Estadio D 2: no se practica disección pélvica. Se indica hormonoterapia. 3.3.9. Tratamiento hormonal:38 no aumenta la supervivencia de los pacientes, pero sí su calidad de vida. Los tratamientos más utilizados son: la orquidectomía quirúrgica o médica (análogos de la hormona liberadora de la hormona luteinizante (LHRH)) Tratamiento hormonal intermitente (Estrógenos) Tratamiento hormonal con preservación de la potencia 36 Flórez Silva F., Uribe Arcila J.F.. UROLOGIA. Corporación para investigaciones biológicas, Segunda edición, 2000. p:138- 145 37 EMIL.A. Tanagho , JACK W. McAninch. UROLOGÍA GENERAL DE SMITH, Ed 11. MANUAL MODERNO; 1997. P. 417-434 38 Instituto nacional de cancerología. Guías de práctica clínica en enfermedades neoplásicas, Segunda edición, marzo de 2001. p: 463 - 474. 19 Monoterapia con antiandrógenos no esteroide con o sin inhibidor de 5 alfa reductasa. El tratamiento con el denominado bloqueo androgénico completo, que consiste en añadir un antiandrógeno puro (flutamida) al agonista LHRH, tiene menos efectos secundarios que los estrógenos y es mejor aceptado que la orquidectomía, por lo que en la actualidad se prefiere su uso. 39 Todos proporcionan una mejoría de los síntomas de aproximadamente el 80%, algunas veces espectacular 3.3.10. Tratamiento Quirúrgico:39 Recomendado en : - Expectativa de vida mayor de 10 años - PSA <10 a 12 ng/mL Como herramienta predictiva del estado patológico final se recomienda uso de las tablas de Partin. La opción de técnica preservadora de nervios en pacientes sin disfunción eréctil se hace de acuerdo a la evaluación intraoperatoria y el normograma de Partin. En cerca de 90% de los pacientes con estados T1a se encuentra adenocarcinoma residual después de prostatectomía radical, en su mayoría con volúmenes inferiores a 1 cc. Aquellos con PSA postresección transuretral < a 1 ng/dL tienen menor riesgo de progresión y son buenos candidatos para observación. Carcinoma de próstata localizado < cT2bNxM0 - Prostatectomía radical retropúbica con lifadenectomía pélvica bilateral - Prostatectomía radical perineal sin linfadenectomía pélvica en pacientes con: a. PSA < 10 ng/dL b. Gleason < 7 c. Con linfadenectomía previa negativa 3.3.11. RADIOTERAPIA:39 Radioterapia externa (teleterapia) Con tratamiento hormonal neoadyuvante por un mínimo de 3 meses Indicado en. - Pacientes con expectativa de vida mayor de 7 años - Cualquier puntaje de Gleason - Linfadenectomía pélvica negativa - Cualquier PSA - Sin linfadenectomía en pacientes con puntaje de Gleason <7 y PSA < de 10ng/dL Braquiterapia Con tratamiento hormonal neoadyuvante por un mínimo de 3 meses, para glándulas > de 70 cc por ecografía - Pacientes con expectativa de vida mayor de 7 años - PSA < de 10ng/dL - Gleason < 7 39 Instituto nacional de cancerología. Guías de práctica clínica en enfermedades neoplásicas, Segunda edición, marzo de 2001. p: 463 - 474. 20 - No recomendada para pacientes con historia de resección transuretral de próstata Seguimiento -PSA y examen físico cada 3 a 4 meses durante los primeros 2 años y luego cada 6 meses. 3.3.12. OBSERVACIÓN:40 En pacientes con edad avanzada o con comorbilidad importante y puntajes de Gleason menores de 8 Pacientes que rechazan tratamiento. Seguimiento clínico y bioquímico para prevención de complicaciones debido a progresión de la enfermedad. 40 Instituto nacional de cancerología. Guías de práctica clínica en enfermedades neoplásicas, Segunda edición, marzo de 2001. p: 463 - 474 21 4. DISEÑO METODOLÓGICO 4.1. TIPO DE ESTUDIO Este proyecto es un estudio DESCRIPTIVO de tipo TRANSVERSAL . 4.2. POBLACIÓN41 4.2.1. De referencia: esta compuesto por todos los pacientes masculinos que asistieron al servicio de consulta externa de urología en el hospital San Juan de Dios de Zipaquirá de Enero a Diciembre de 2004 por presentar sintomatología prostática. 4.2.2. De estudio: comprende a todos los pacientes con cáncer de próstata que acudieron al servicio de consulta externa de urología del hospital San Juan de Dios de Zipaquirá de Enero a Diciembre de 2004. 4.2.3. Unidades de análisis: revisión de historia clínica de pacientes con cáncer de próstata. 4.2.4. Marco muestral: servicio de consulta externa de Urología del Hospital San Juan de Dios de Zipaquirá de Enero a Diciembre de 2004. 4.3. PROCEDIMIENTOS: El problema del que trata este trabajo surgió a partir de nuestro paso por la rotación de urología en donde observamos una alta asistencia de pacientes con cáncer de próstata por lo que nació la inquietud acerca de cual es la prevalencia de esta enfermedad y su posible relación con la utilización de métodos diagnósticos tardíos. El aspecto anteriormente citado fue comentado al Dr. Jairo Castro docente de trabajos de grado para posteriormente convertirlo en nuestro actual trabajo de investigación, para lo que tomamos como referencia una revisión bibliografía de libros encontrados en la biblioteca de la U.D.C.A., de la clínica colsubsidio y del Instituto Nacional de Cancerología; y artículos encontrados en Internet. Para el desarrollo de este proyecto realizamos una revisión de todos los RIPS de urología del año 2004; y para los pacientes con diagnostico de cáncer de próstata en estos registros implementamos un formato (Ver Anexo A), donde recopilamos aspectos urológicos importantes de la historia clínica de estos pacientes, que contenga edad, antecedentes personales, síntomas y signos característicos de la patología en estudio, reporte de tactos rectales, y el resultado de paraclínicos (PSA, Ecografía transrectal, biopsia y uretrocistoscopia) realizados a 41 FRANCISCO ALVAREZ H. Investigación y epidemiología , ED. 1, Ecoe Ediciones, 1998 22 estos pacientes durante su asistencia a consulta externa de urología; para finalmente tabular la información usando el sistema EPIINFO 2004, analizar los resultados basados en tablas de frecuencia, medidas de dispersión y de tendencia central; y disponerlos en gráficos para hacer más fácil y clara su comprensión. 4.4. PLAN DE TABULACIÓN Y ANÁLISIS: Consolidación: en está etapa se agrupó toda la información obtenida mediante la revisión de sus historias clínicas urológicas para luego tener resultados. Tabulación: para las variables cualitativas se revisaron tablas de frecuencia absoluta, relativa y acumulada; al igual que gráficos. Para las variables cuantitativas además de lo anterior se estudiaron medidas de tendencia central (media, mediana, moda) y de dispersión ( varianza y desviación estándar). 4.5. VARIABLES:42 4.5.1. Variables independientes Tiempo: año 2004 (Cuantitativa, numérica o de intervalo, continua cuyo valor esta dado por 12 meses) Resultados de PSA(Cuantitativa, continua, cuyos valores van 0-4 ng/mL normal, 410 ng/mL HPB y >10 ng/mL cáncer de próstata – enunciadas en el marco teórico Tabla 2. página 9) Resultados de Ecografía transrectal(Cualitativa, nominal: dicotómica, cuyos valores son: presencia de imágenes normales o hipoecogénicas- enunciadas en el marco teórico numeral 3.3.5. página 15 ) Resultados de biopsia: (Cualitativa, nominal (politómica)-ordinal, cuyos valores son adenocarcinoma, NIP de bajo grado, NIP de alto grado o Sarcoma – enunciados en el marco teórico numeral 3.3.5. página 15 ) Motivo de consulta (Cualitativa, nominal: dicotómica, cuyos valores son si hay síntomas o no de prostatísmo) Tacto rectal (Cualitativa, nominal: politómica , cuyos valores son según la protrución de la próstata al tacto rectal: Normal:0, Hiperplasia prostática: Grado I: 1cm, Grado II:2cm, Grado III: >3cm) 4.5.2 Variables dependientes Cáncer de próstata (Cuantitativa, Discreta) 4.6. ASPECTOS ÉTICOS Y LEGALES:43 El desarrollo del presente trabajo se realizó basados en la resolución número 8430 de 1993(Octubre 4) por la cual se establecen las normas científicas, técnicas y administrativas para la investigación en salud y donde el ministro de salud en ejercicio de sus atribuciones legales en especial las conferidas por el decreto 2164 de 42 43 FRANCISCO ALVAREZ H. Investigación y epidemiología , ED. 1, Ecoe Ediciones, 1998 Resolución número 8430 de 1993 (Octubre 4) 23 1992 y la Ley 10 de 1990 determina( Art. 1.) las disposiciones de estas normas científicas las cuales tienen por objeto establecer los requisitos para el desarrollo de la actividad investigativa en salud.44 Para efectos de este reglamento la investigación de que trata el presente trabajo pertenece a la categoría (Art. 11.)44: a. Investigación sin riesgo: ya que nuestro estudio emplea técnicas y métodos de investigación documental y aquellos en los que no se realiza ninguna intervención o modificación intencionada de las variables biológicas, fisiológicas, sicológicas o sociales de los individuos que participan en el estudio, entre los que se consideran: revisión de historias clínicas y realización de encuestas en las que no se identifique ni se traten aspectos sensitivos de su conducta. 4.7. PARTICIPANTES 4.7.1. Instituciones: Hospital San Juan de Dios de Zipaquira, servicio de consulta externa de Urología. Universidad de ciencias aplicadas y ambientales U.D.C.A. (Campus universitario) 4.7.2. Personas: Doctor SAMUEL JIMÉNEZ - Médico urólogo – Docente coordinador de área clínico quirúrgicas e internado - U.D.C.A. Doctor JAIRO CASTRO MELO - Docente del área de Trabajo de grado, Medicina Humana - U.D.C.A. NUBIA CAROLINA PULIDO - Investigadora del presente trabajo – Estudiante de Medicina Humana - U.D.C.A. MARTHA ALEJANDRA CASALLAS RIVERA - Investigadora del presente trabajo – Estudiante de Medicina Humana - U.D.C.A. 4.8. POSIBILIDADES DE PUBLICACIÓN: Es importante la publicación de este trabajo de grado en la revista de la U.D.C.A., ya que consideramos que la información depositada en el presente trabajo será de gran utilidad para los estudiantes de diferentes semestres de medicina humana de la U.D.C.A, teniendo en cuenta que muchas de las rotaciones de la universidad se desarrollan en la institución hospitalaria vinculada con el desarrollo de esté proyecto, entre ellas urología. Por lo cuál una información adecuada a los estudiantes podría permitir que estos implementen labores de promoción y prevención en la población, y de esta manera contribuir con el diagnóstico oportuno del cáncer de próstata o por otro lado brindar una asesoría adecuada a pacientes que padecen la enfermedad y no tienen claro las posibilidades de tratamiento, pronóstico y evolución. 4.9. INSTRUMENTOS DE RECOLECCIÓN DE DATOS 4.9.1. Formato de recolección de datos de Historia clínica (Ver Anexo A.) 44 Resolución número 8430 de 1993 (Octubre 4) 24 5. RESULTADOS 5.1. Número de habitantes en Colombia, Cundinamarca y Zipaquirá durante el año 2004 : Tabla 5. Número de habitantes en el año 2004 Lugar Número de habitantes año 2004 Colombia 45.325.261 906.879 Cundinamarca Cabecera 751.819 Rural Total 1.658.698 Zipaquirá Total 46.920 Tabla 6. Población de Zipaquirá en el año 200445 45 EDAD HOMBRES HOMBRES(%) MUJERES MUJERES(%) 0-4 2.686 9,49% 2.630 8,98% 5-9 2.845 10,03% 2.760 9,50% 10 - 14 2.556 10,68% 2.535 10,13% 15 - 19 2.187 10,49% 2.356 8,54% 20 - 24 2.055 8,09% 2.152 6,61% 25 - 29 1.645 5,76% 1.848 5,18% 30 - 34 1.696 5,80% 1.882 7,00% 35 - 39 1.623 7,34% 1.859 8,87% 40 - 44 1.445 7,49% 1.581 8,61% 45 - 49 1.067 6,29% 1.217 6,75% 50 - 54 807 5,16% 841 5,34% 55 - 59 615 3,99% 732 4,14% 60 - 64 418 3,15% 606 3,26% 65 - 69 356 2,47% 468 2,62% 70 - 74 322 1,81% 352 1,98% 75 - 79 172 1,12% 218 1,33% 80 - 85 105 0,82% 157 1,15% 85 Y > 42 10% 84 100% TOTAL 22.642 100% 24.278 100% FUENTE: PROYECCIONES DE POBLACION - DANE 25 5.2. Número de consultas de urología que se realizaron durante el año 2004. Tabla 7. Consultas urológicas realizadas durante el año 2004 Tipo de pacientes y edades Niños y adolescentes de 0 a 21 años Mujeres >21 años Hombres >21 años TOTAL 800 700 600 Número 500 de 400 consulta 300 s 200 100 0 PORCENTAJE NÚMERO DE PACIENTES 43,24% 669 9,17% 142 47,57% 100% 736 1547 736 669 Niños y adolescentes (0-21) Mujeres (> 21) 142 Hombres (>21) 1 caracterÍsticas de pacientes Figura 6. Consultas urológicas realizadas durante el año 2004 26 5.3. Número de pacientes que consultaron al servicio de urología del Hospital San Juan de Dios de Zipaquirá por presentar sintomatología prostática durante el año 2004. Tabla 8. Número de pacientes con sintomatología prostática Sintomatología prostática HPB Cáncer de próstata Total 200 Porcentaje 80,26% 19,74% 100% Número de pacientes 183 45 228 183 número 150 de 100 pacientes 50 45 HPB Cáncer de prostata 0 1 sintomatologia prostática Figura 7. Tipo de patología que produce la sintomatología prostática 5.4. PREVALENCIA DE CÁNCER DE PRÓSTATA EN PACIENTES QUE INGRESARON POR PRESENTAR SINTOMATOLOGÍA PROSTÁTICA AL SERVICIO DE UROLOGÍA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRA DE ENERO A DICIEMBRE DE 2004. Tabla 9. Tasa de prevalencia de cáncer de próstata Tasa de prevalencia = 45 228 x 100 = 19.74 27 5.5. Número de pacientes que son diagnosticados durante el año 2004 con cáncer de próstata y número pacientes que ya tenían el diagnóstico de cáncer de próstata antes de haberse iniciado dicho año. Tabla 10. Fecha del diagnóstico inicial Fecha del diagnóstico inicial (Año) Frecuencia Porcentaje Porcentaje acumulado 1995 1 2,2% 2.2% 1997 1 2,2% 4,4% 1998 1 2,2% 6,6% 2000 2 4,4% 11,0% 2001 2 4,4% 15,4% 2002 4 8,9% 24,3% 2003 10 22,2% 46,5% 2004 24 53,3% 100,0% Total 45 100,0% 100,0% 24 25 20 15 Número de pacientes 10 10 4 5 1 1 1 2 2 0 1995 1997 1998 2000 2001 2002 2003 2004 1 Año de diagnóstico inicial Figura 8. Fecha de diagnóstico de cáncer de próstata 28 5.6. Edad promedio en que se diagnóstica por primera vez el cáncer de próstata. Tabla 11. Edad al diagnóstico inicial EDAD Frecuencia Porcentaje Porcentaje acumulado 5 11,1% 11,1% 45 A 50 51 A 56 4 8,9% 20,0% 57 A 62 4 8,9% 28,9% 63 A 68 9 20,0% 48,9% 69 A 75 16 35,6% 84,4% 76 A 81 3 6,7% 91,1% 82 A 87 3 6,7% 97,8% Mayor de 88 1 2,2% 100,0% 45 100,0% 100,0% Total 2,2 6,7 16,70% 6,7 8,9 8,9 45 A 50 51 A 56 57 A 62 63 A 68 69 A 75 76 A 81 20 35,6 82 A 87 PORCENTAJE Mayor de 88 Figura 9. Edad promedio al diagnóstico inicial 5.7. OTRAS - Variables 5.7.1. Síntomas más frecuentes presentes en pacientes con diagnóstico de cáncer de próstata reportados durante la consulta al servicio de urología. Tabla 12. SÍNTOMAS IRRITATIVOS IRRITATIVOS Frecuencia Porcentaje Porcentaje acumulado NO 5 11,4% 11,4% SI 39 88,6% 100,0% Total 44 100,0% 100,0% 29 Tabla 13. ¿Qué síntomas irritativos? SÍNTOMAS Disuria Frecuencia Porcentaje Porcentaje acumulado 10 25,6% 25,6% Hematuria 10 25,6% 51,3% Nocturia 5 12,8% 64,1% Polaquiuria 8 20,5% 84,6% Urgencia urinaria 6 15,4% 100,0% Total 39 100,0% 100,0% PORCENTAJE 10 Número de pacient es 11 NO SI 1010 8 8 6 Disuria 6 5 Hematuria 4 Nocturia 2 Polaquiuria 0 89 1 Urgencia urinaria Síntomas irritativos Figura 10. Síntomas irritativos Figura 11. ¿Qué síntomas irritativos? Tabla 14. SÍNTOMAS OBSTRUCTIVOS OBSTRUCTIVOS Frecuencia Porcentaje Porcentaje acumulado 11 25,0% 25,0% NO SI 33 75,0% 100,0% Total 44 100,0% 100,0% Tabla 15. ¿Cuáles síntomas obstructivos? SÍNTOMAS Frecuencia Porcentaje Porcentaje acumulado 9 27,3% 27,3% Características del chorro Retención urinaria 17 51,5% 78,8% Tenesmo vesical 7 21,2% 100,0% Total 33 100,0% 100,0% 30 PORCENTAJE 25 SI NO 75 Figura 12. Síntomas Obstructivos 33 35 30 25 20 15 Número de 10 pacientes 5 0 Retención urinaria 17 9 Características del chorro 7 Tenesmo vesical Total 1 Síntomas obstructivos Figura 13. ¿Cuáles síntomas obstructivos? 5.7.2. Tipo más común de cáncer de próstata reportado en la biopsia. Tabla 16. Biopsia solicitadas en historias clínicas revisadas Biopsia Frecuencia Porcentaje Porcentaje acumulado 4 8,9% 8,9% NO SI 41 91,1% 100,0% Total 45 100,0% 100,0% Tabla 17. Reporte de biopsia Reporte Frecuencia Porcentaje Porcentaje acumulado 17 41,5% 41,5% Adenocarcinoma 3 7,3% 48,8% NIP AG NIP BG 4 9,8% 58,5% No especificado 13 31,7% 90,2% No reporte 4 9,8% 100,0% Total 41 100,0% 100,0% 31 PORCENTAJE 8,9 SI NO 91,1 Figura 14. Biopsias solicitadas 20 Adenocarcin oma 17 13 15 NIP AG Número de 10 pacientes 5 4 3 4 0 NIP BG No especificad o No reporte 1 Tipo de cáncer Figura 15. Reporte de biopsia 5.7.3. Municipio o vereda de donde proceden los pacientes en estudio. Tabla 18. Lugar de procedencia Municipio/vereda Frecuencia Porcentaje Porcentaje acumulado 1 2,2% 2,2% Cajica Chía 1 2,2% 4,4% Nemocón 1 2,2% 6,7% No se sabe 1 2,2% 8,9% Gachancipá 2 4,4% 13,3% Sesquilé 2 4,4% 17,8% Suesca 2 4,4% 22,2% Tabio 3 6,7% 28,9% Tocancipa 1 2,2% 31,1% Ubaté 1 2,2% 33,3% Zipaquirá 30 66,7% 100,0% Total 45 100,0% 100,0% 32 PORCENTAJE Cajica 2,2 2,2 2,2 2,2 4,4 4,4 4,4 Chía Nem ocón No se sabe Gachancipá 6,7 Sesquilé 2,2 66,7 Suesca 2,2 Tabio Tocancipa Figura 16. Lugar de procedencia de los pacientes en estudio Ubaté Nemocon Suesca Gachancipá Lugares de procedencia de población de estudio Figura 17. Mapa de Zipaquirá y municipios aledaños 33 5.7.4. Grados de hiperplasia prostática benigna encontrados durante el tacto rectal. Tabla 19. Hallazgos de tacto rectal TACTO RECTAL Frecuencia Porcentaje Porcentaje acumulado 7 15,6% 15,6% HPB I HPB II 32 71,1% 86,7% HPB III 6 13,3% 100,0% 45 100,0% 100,0% Total 13,3 15,6 PORCENTAJE HPB I HPB II HPB III 71,1 Figura 18. Grados de HPB encontrados en el tacto rectal 5.7.5. Valores de PSA encontrados en investigación. Tabla 20. Hallazgos de valor PSA VALOR PSA Frecuencia Porcentaje Porcentaje acumulado 3 1 2,3% 4 2 4,5% 2,3% 6,8% 5 2 4,5% 11,4% 6 11 25,0% 36,4% 7 4 9,1% 45,5% 9 1 2,3% 47,7% 10 3 6,8% 54,5% 11 3 6,8% 61,4% 12 1 2,3% 63,6% 15 2 4,5% 68,2% 16 1 2,3% 70,5% 20 1 2,3% 72,7% 24 1 2,3% 75,0% 26 1 2,3% 77,3% 29 1 2,3% 79,5% 33 2 4,5% 84,1% 36 2 4,5% 88,6% 40 1 2,3% 90,9% 42 1 2,3% 93,2% 100 1 2,3% 95,5% 477 1 2,3% 97,7% 2984 1 2,3% 100,0% Total 44 100,0% 100,0% 34 Tabla 21. Valor de PSA por intervalos VALOR PSA Frecuencia Porcentaje Porcentaje acumulado 3 6,8% 6,8% 0A4 5 A 10 21 47,8% 54,6% 11 A 20 8 18,2% 72,7% 21 A 30 3 6,8% 79,5% 31 A 41 6 13,6% 93,1% Mayor de 100 3 6,8% 100,0% 44 100,0% 100,0% Total 25 21 0A4 20 5 A 10 Número de 15 pacientes 10 5 11 A 20 8 3 6 3 21 A 30 3 31 A 41 0 1 Valor PSA en ng/dL Mayor de 100 Figura 19. Valores de PSA encontrados 5.7.6. Resultados de ecografía transrectal encontrados en la investigación. Tabla 22. Ecografía transrectal solicitadas en historias clínicas revisadas ECOGRAFÍA TR Frecuencia Porcentaje Porcentaje acumulado NO 5 11,1% 11,1% SI 40 88,9% 100,0% Total 45 100,0% 100,0% 35 Tabla 23. Reporte de Ecografía transrectal (alteraciones) Reporte-ecografía (alteraciones) Frecuencia Porcentaje Porcentaje acumulado 1 2,5% 2,5% Ambas Hiperecogeniciadad 1 2,5% 5,0% Hipoecogeniciadad 11 27,5% 32,5% Próstata aumentada de tamaño 12 30,0% 62,5% 5 12,5% 75,0% Normal 10 25,0% 100,0% Total 40 100,0% 100,0% No reporte 40 40 30 Número de 20 pacientes 10 NO SI 5 0 1 Ecografía transrectal Figura 20. Ecografía transrectal solicitada 12 11 12 10 10 Número de pacientes 8 6 5 4 2 Ambas Hiperecogenici adad Hipoecogenicia dad 1 1 0 1 Reporte de ecografía Próstata aumentada de tamaño No reporte Normal Figura 21. Resultados de ecografía transrectal 36 5.7.7. Resultados de la uretrocistoscopia realizada a pacientes en estudio Tabla 24. Uretrocistoscopia solicitadas en historias clínicas revisadas URETROCISTOSCOPIA Frecuencia Porcentaje Porcentaje acumulado 31 68,9% 68,9% NO SI 14 31,1% 100,0% Total 45 100,0% 100,0% Tabla 25. Informe Uretrocistoscopia Informe Uretrocistoscopia Frecuencia Porcentaje Porcentaje acumulado Anormal (Obstruida) No reporte Total 10 71,4% 71,4% 4 28,6% 100,0% 14 100,0% 100,0% PORCENTAJE 28,6 31,1 SI Anormal (obstrucción) No reporte NO 68,9 71,4 PORCENTAJE Figura 22. Uretrocistoscopia Figura 23. Reporte de uretrocistoscopia 37 6. ANÁLISIS Y DISCUSIÓN 6.1. Para el año 2004 Colombia estaba constituido por un total de 45’325.261 habitantes, de los cuales 1’658.698 personas integraban al departamento de Cundinamarca y de estos 46.920 pobladores pertenecían a el municipio de Zipaquirá, el cual está constituido por un total de 3904 hombre mayores de 45 años muchos de los cuales cumplen con los criterios de inclusión de la población en estudio en este trabajo. (Ver Tabla 5. y Tabla 6.) Zipaquirá se encuentra ubicado geográficamente en el departamento de Cundinamarca, en la región de la Sabana Centro, su cabecera está localizada a los 05° 0´42” de latitud Norte y 74° 00´21” de longitud Oeste, esta limitado por: al Norte: Municipio de Cogua; al Sur: Cajicá, Nemocón, Sopo y Tabio; al Oriente: Subachoque y Pacho; y al Occidente: Nemocón y Tocancipá La pirámide poblacional de Zipaquirá se asemeja a la de orden nacional por estar en expansión, con una tasa de natalidad alta(30 por cada 1000), y de mortalidad baja (2.4. por cada 1000) y con una esperanza de vida al nacer de 71 años. 6.2. Número de pacientes que asistieron a consulta de urología durante el año 2004. (Ver Tabla 8. y Figura 6.) La consulta externa de urología del año 2004 estuvo constituida por un total de 1547 consultas, de las cuales el 43,24% los pacientes se encontraban entre 0 años a 21 años, el 9,17% son mujeres mayores de 21 años y el 47,57% son hombres mayores de 21 años, donde el motivo de consulta es diverso. 6.3. Número de pacientes que consultaron por presentar sintomatología prostática. (Ver Tabla 9. y Figura 7.) En la consulta externa de urología del año 2004, 228 pacientes presentaron sintomatología prostática, de los cuales el 80,26% tenían diagnóstico de hiperplasia prostática benigna y 30,98% tenían diagnostico de cáncer de próstata. 6.4. La prevalencia de cáncer de próstata en pacientes que ingresaron por presentar sintomatología prostática al servicio de urología del Hospital San Juan de Dios de Zipaquirá de enero a diciembre de 2004 es de 19%. (Ver Tabla 10.) 6.5. Número de pacientes diagnosticados con cáncer de próstata antes del año 2004 y durante dicho año. (Ver Tabla 11. y Figura 8.) De los 45 pacientes que asistieron a consulta de urología durante el año 2004 con diagnóstico de cáncer de próstata 21 de ellos (Frecuencia absoluta del 46,7%) ya tenían el diagnóstico de esta enfermedad antes de iniciarse dicho año y a los 24 pacientes restantes (53,3%) se le hizo el diagnóstico inicial durante este mismo año. 38 6.6. Edad promedio en que se diagnóstica por primera vez el cáncer de próstata. (Ver Tabla 12., y Figura 9.) En este punto se puede observar que el diagnóstico inicial de cáncer de próstata se llevo a cabo en mayor proporción entre las edades de 69 a 75 años siendo representado por una frecuencia absoluta del 36,5% respecto a otras edades presentes en la población de estudio. Según la edad de la población en estudio (observaciones:45, total:2999), podemos observar que: el promedio aritmético del conjuntos de datos de edades de la población estudiada (Media) es de 67 años con una desviación estándar de 10,9. La Mediana es de 69 años donde la mitad de las edades presentes son menores o iguales a esta y la otra mitad son mayores o iguales. La edad que ocurre con mayor frecuencia (Moda) es de 70 años. La edad mínima encontrada es de 45 años y la edad máxima es de 91 años. El 25% de las edades son menores o iguales a 61 años y el 75% es mayor o igual a 73 años. La varianza es de 119,2. 6.7. OTRAS - Variables 6.7.1. Síntomas más frecuentes presentes en pacientes con diagnóstico de cáncer de próstata reportados durante la consulta al servicio de urología. (Ver Tabla 13., Tabla 14., Figura 10. y Figura 11. ;Tabla 15., Tabla 16., Figura 12. y Figura 13. ) La sintomatología prostática presente en estos pacientes la hemos dividido en dos grupos los cuales están representados de la siguiente forma: Síntomas irritativos, de los cuales los dos más frecuentes son la disuria y la hematuria con una frecuencia absoluta del 25,6% respectivamente. Síntomas obstructivos, de los cuales el más frecuente es la retención urinaria con una frecuencia absoluta del 51,5%. Los síntomas irritativos constituyen una frecuencia relativa del 88,6% comparada con los síntomas obstructivos, los cuales corresponden a una frecuencia relativa del 75%. Por lo que hay que tener en cuenta que los pacientes no consultan por una sintomatología única, sino por varios síntomas al mismo tiempo. 6.7.2. Tipo más común de cáncer de próstata reportado en la biopsia (Ver Tabla 17., Tabla 18., Figura 14. y Figura 15.) Se encontró un total de 41 biopsias solicitadas (91,1%) en las historias clínicas revisadas de los 45 pacientes con cáncer de próstata, de las cuales el 41,5% reportaron alteraciones histológicas compatibles con Adenocarcinoma, un 31,7% no especificaba en la trascripción del reporte a la historia clínica que tipo de tumor maligno se encontró, el 9,8% no tenía resultados escritos en la historia clínica de la biopsia realizada, el 9,8% presentaba cambios histológicos de neoplasia intraepitelial de bajo grado y el 7,3% tenía resultado compatible con neoplasia intraepitelial prostática de alto grado. Vale la pena aclarar que pudo haberse solicitado biopsia a la totalidad de los pacientes con cáncer de próstata, pero el hecho de que la solicitud de estos exámenes y sus respectivos reportes no aparecieran en las historias clínicas revisadas puede estar relacionado con que estos pacientes tienen múltiples carpetas de sus historias identificadas con números diferentes a su cédula de los cuales no tenemos conocimiento. 39 6.7.3. Municipio/vereda de donde proceden los pacientes en estudio. (Ver Tabla 19. Figura 16. y Figura 17.) El 66,7% de los pacientes en estudio proceden de Zipaquirá, seguido por Tabio con el 6,7%; Gachancipá, Sesquilé y Suesca con el 4,4% cada uno, Cajicá, Chía, Nemocón, Tocancipá y Ubaté con el 2,2 % cada uno. El 2,2 % restante no tiene escrito en su historia clínica su sitio de procedencia. 6.7.4. Grados de hiperplasia prostática benigna encontrados durante el tacto rectal (Ver Tabla 20. y Figura 18. ) De acuerdo con los Grados de hiperplasia prostática benigna (HPB), encontramos en el tacto rectal realizado a la población en estudio que la alteración que se presentó con más frecuencia fue la compatible con una HPB grado II la cual representa una frecuencia absoluta del 71,1% respecto a la HPB grado I presente en un 15,6%; y la HPB grado III presente en un 13.3%. De lo anterior hay que tener encuenta que: 46 En un estudio de 4.939 pacientes con tacto rectal anormal, el 39% tuvo biopsias positivas para cáncer de próstata (NIVEL III.3). Catalona hizo un estudio con tacto rectal y encontró que ninguno de los pacientes con examen negativo presentó cáncer de próstata en la biopsia, mientras que de los pacientes con examen sospechoso, el 45% tuvo biopsias positivas para cáncer (NIVEL III.1). Spring y Alden encontraron un valor predictivo positivo de 2% en próstatas normales al tacto rectal, mientras que en próstatas induradas fue del 83%. 6.7.5. Valores de PSA encontrados en investigación (Ver Tabla 21., Tabla 22. y Figura 19.) Según los resultados obtenidos del PSA de la población en estudio (observaciones: 44, total: 4125), podemos observar que la mayoría de estas personas tienen un PSA que se encuentra entre los intervalos de 5 a 10 ng/mL con una frecuencia absoluta de 47,8%. El promedio aritmético del conjuntos de datos del PSA (Media) es de 93.8 ng/mL con una desviación estándar de 451,6. La Mediana es de 10 ng/mL donde la mitad de los valores del PSA son menores o iguales a esta y la otra mitad son mayores o iguales. El valor del PSA que ocurre con mayor frecuencia (Moda) es 6 ng/mL. El valor de PSA mínimo encontrado es de 3 ng/mL y el valor máximo es de 2984 ng/mL. El 25% de los valores del PSA son menores o iguales a 6 ng/mL y el 75% es mayor o igual a 25 ng/mL. La varianza es de 203906,3. El PSA aparentemente no diferencia el cáncer clínicamente significante del no significante. Sin embargo los últimos estudios muestran evidencia creciente de que los cánceres que se detectan gracias a que el PSA estaba por encima de lo esperado para la edad, sí tienen significado clínico. Si se considera que los cánceres de próstata que tienen volúmenes mayores de 0,5cc son los que tendrán significancia 46 Michael K. Brawer: Screening for Prostate Cancer. Capitulo 40B del Libro Comprehensive Tetbook of Genitourinary Oncology. Williams y Wilkins 1996: 684-697. 40 clínica, el 75% de los detectados por el PSA serán clínicamente significativos (NIVEL III.2 )47. 6.7.6. Resultados de ecografía transrectal encontrados en la investigación. (Ver Tabla 23., Tabla 24., Figura 20. y Figura 21.) Se encontró en las historias clínicas revisadas que de los 45 pacientes en estudio se les solicitó ecografía transrectal a 40 de ellos (88,9%), de los cuales 12 reportes mostraban alteraciones referentes al tamaño aumentado de la glándula (30%), 11 tenían reporte ecográfico que mostraba alteraciones hipoecogénicas(27,5%), 10 no tenían alteraciones (Normal : 25%), 5 pacientes no tenían reporte de la ecografía realizada (12,5%) y los 2 pacientes restantes presentaban uno cambios hiperecogénicos (2,5%) y otro alteraciones hiperecogénicas e hipoecogénicas de la glándula (2,5%). Es de aclarar que en esta ocasión también se pudo haber solicitado ecografía transrectal a los 45 pacientes pero es claro que igualmente se puedo haber presentado el error referido al final del punto 6.6.2. de este trabajo. 6.7.7. Resultados de la uretrocistoscopia realizada a pacientes en estudio (Ver Tabla 25., Tabla 26., Figura 22. y Figura 23.) De los 45 pacientes con cáncer de próstata , le fueron solicitadas uretrocistoscopia según las historias clínicas revisadas a 14 de ellos (31,1%), de las cuales 10 reportes (71,4%) mostraban obstrucción de moderada a severa a nivel de la uretra prostática y 4 (28,6%) no tenían reporte ya que no asistieron para la realización de dicho procedimiento . Sin embargo hay que tener en cuenta que con respecto a este punto también puedo existir el mismo error presente en el numeral 6.6.2. y 6.6.5. de este trabajo. 6.7.8. Relación entre la prevalencia de cáncer de próstata y la utilización tardía de métodos diagnósticos Con respecto a lo observado, es posible que la prevalencia del cáncer de próstata ha ido en aumento debido a la utilización tardía de los métodos diagnósticos ya que como se muestra en las gráficas el diagnóstico de cáncer coincide con la utilización de estos paraclínicos en edades avanzadas, momento en el cual los pacientes presentan sintomatología prostática de larga evolución, por lo que consultan. La literatura mundial informa pocos estudios referidos a la utilización oportuna de los métodos de diagnóstico para el cáncer en la próstata y los que hacen referencia al tema han sido realizados en países desarrollados. Sin embargo, como punto de referencia encontramos un estudio cualitativo hecho en Cali acerca de las Creencias sobre examen digital rectal como tamizaje para cáncer en la próstata y un estudio experimental acerca del cáncer de próstata en el hospital militar central48 entre otros Mendoza Alejandro Lupi , “TAMIZAJE EN CANCER DE PROSTATA” , Facultad de Salud, Universidad del Valle 48 Jaime A. Cajigas, Ricardo Schlesinger, Javier Hernández, Jaime Rangel, William Quiroga y Francisco Vallejo. “Cáncer de próstata en el Hospital Militar Central”.Servicio de Urología.Hospital Militar Central 47 41 que citamos superficialmente resaltando los puntos más relevantes; dichos estudios arrojaron resultados compatibles con los hallados durante nuestra investigación 49 y como soporte de esto destacamos: Se ha establecido que los pacientes con cáncer de próstata identificados en estudios de tamizaje se encuentran en estadíos más tempranos que aquellos con síntomas, lo que hace aún más necesario su diagnóstico oportuno, ya que desdichadamente solo aquellos pacientes con carcinoma localizado son curables, y, aunque en Estados Unidos actualmente el 60% son detectados cuando están confinados a la glándula2, en nuestro país la cifra es marcadamente inferior y por lo tanto la posibilidad curativa es menor. Sin embargo estadísticamente hablando aun no se ha comprobado que los programas de tamizaje puedan afectar la sobrevida, y los opositores de programas de tamizaje en cáncer de próstata aducen la posibilidad de sobrediagnóstico. Sin embargo estudios serios han demostrado que la mayoría de los cánceres diagnosticados son clínicamente significativos y que menos del 10% podrían corresponder a los llamados indolentes. En nuestro medio aún se siguen diagnosticando estados avanzados de cáncer de próstata; en Estados Unidos, con agresivas políticas de tamizaje se ha pasado de un casi 60% de cánceres avanzados a mediados de los años 80 a menos del 30% en la actualidad, y la meta es lograr reducir esta cifra a menos del 10%, que es obtenida en centros especializados con comunidades cautivas; desafortunadamente en nuestro medio no contamos con estadísticas adecuadas para hacer esta interpretación localmente. Por otra parte, es de considerar que la percepción de predestinación de enfermedad, se ha construido desde el saber popular y de las vivencias de los participantes, más que desde el saber científico, dada la baja información que los participantes dicen haber recibido y, según lo propuesto por Oakley et al.50, en cuanto a que las vías en las cuales la gente percibe su salud y enfermedad en la vida diaria, son muy diferentes a las del enfoque médico. Una variable crítica para participar en las pruebas de tamización para el cáncer, tal como lo plantea Rimer51, es el grado de importancia que tenga el síntoma para los individuos, lo cual contribuye a explicar la alta intención de práctica de los participantes en estudio ya que todos ellos presentaban uno o más síntomas prostático. Finalmente, considerando las limitaciones del presente estudio y que se encontraron muy pocas investigaciones en la literatura publicada que pudieran ser usadas como referencias en el abordaje del tema, se hace necesario realizar estudios adicionales para corroborar estos hallazgos y abordar áreas que necesitan mayor profundización, entre ellas, el efecto de las creencias, las actitudes y las prácticas del personal de salud con relación al diagnóstico de esta enfermedad. Diego Iván Lucumí, M.D., M.S.P.1, Gustavo Alonso Cabrera2, Fon, M.S.P., Dr.S.P. “Creencias sobre examen digital rectal como tamizaje para cáncer en la próstata: hallazgos cualitativos de un estudio hecho en Cali, Revista Colombia Médica Vol. 34 Nº 3, 2003 50 Oakley A, Bendelow G, Barnes J, Buchanan M, Husain N. Health and cancer prevention knowledge and beliefs of children and young people. BMJ 1995;310: 1029-1032 51 Rimer B. Perspectives on intrapersonal theories of health behavior. In: Glanz K, Lewis F, Rimer B (eds.). Health behavior and health education: Theory, research and practice. 2ª ed. San Francisco: Jossey Bass; 1997. p. 139-147. 49 42 7. CONCLUSIONES Y RECOMENDACIONES Durante esta investigación se pudo identificar que: 7.1. La prevalencia de cáncer de próstata en pacientes que ingresaron al servicio de urología del hospital San Juan de Dios de Zipaquirá de enero a diciembre de 2004 es de 19% 7.2 En este punto se puede observar que el diagnóstico inicial de cáncer de próstata se llevo a cabo a edades avanzadas lo que nos indica que los pacientes que asisten al servicio de urología en el Hospital de Zipaquira constituye el grupo etáreo del adulto mayor favoreciendo que se realicen diagnósticos tardíos, pues estos pacientes ingresan ya con sintomatología prostática y en estadios avanzados de la enfermedad lo que nos lleva a un mal pronóstico para estos pacientes, ya que redice las opciones de tratamiento y recuperación . 7.3 Los síntomas más frecuentes presentes en pacientes con diagnóstico de cáncer de próstata reportados durante la consulta al servicio de urología son irritativos, estando presentes muchos de ellos durante la primera consulta urológica de la población en estudio; reflejando de forma clara que la atención encaminada a la prevención de la posible aparición de cáncer de próstata es nula, ya que los pacientes no acuden sino hasta que presentan síntomas floridos de esta enfermedad. 7.4 El Tipo más común de cáncer de próstata encontrado al momento del diagnóstico inicial mediante biopsia es el adenocarcinoma. Por otra parte es de resaltar que los reportes de las biopsias encontrados en las historias clínicas de los pacientes en estudio son insuficientes, ya que muchos de estos se limitan a consignar el tipo de cáncer (“adenocarcinoma, NIP....”) omitiendo datos concernientes al grado y la clasificación de los hallazgos histológicos, además de la ubicación de estos en las diferentes zonas de la glándula lo que ayuda a aclarar el estadio en que se encuentra la enfermedad para enfocar un tratamiento y establecer un pronóstico. 7.5 El grado de hiperplasia prostática benigna encontrada con mayor frecuencia en los tactos rectales reportados fue el grado II y en una menor proporción se presento un grado I. 7.6 Los valores de PSA encontrados en esta investigación fueron variados, sin embargo todos ellos se situaron en cuantías mayores al rango normal (>4 ng/mL), y la mayoría de estos presentaron cifras compatibles con el diagnóstico de cáncer de próstata (>10 ng/mL) , lo que nos confirma una vez más que la asistencia de estos pacientes al servicio de urología no fue originado por una necesidad de prevenir la aparición de la enfermedad, sino por la presencia de sintomatología que les obligaba a acudir al médico ya que cifras tan elevadas con frecuencia se encuentran acompañadas de manifestaciones clínicas 7.7 Los resultados de las ecografías transrectales encontrados en la investigación reportaban en su mayoría alteración de la glándula manifiesta por imágenes hipoecogénicas. 43 Con la información aquí reportada es posible plantear nuevas estrategias, con un enfoque de salud pública para este problema, las cuales pueden ser enfocadas a: Intervenir en dos niveles: ; en el primero, suministrando información relevante y suficiente por fuentes y formas adecuadas, que permitan elevar los niveles de conocimiento existentes y promuevan la toma de una decisión autónoma con respecto a la práctica del tacto recta y PSA, para lo cual es necesario involucrar activamente a los médicos. Para el segundo nivel, se deben identificar estrategias a mediano y largo plazo que permitan la modificación de las creencias sobre la enfermedad y los métodos diagnósticos que socialmente se han arraigado, lo que se lograría al explicar a los pacientes de forma clara y concisa las técnicas utilizadas en la realización de los diferentes métodos diagnósticos básicos(Tacto rectal y PSA), así como informarlos acerca de la utilidad de estas pruebas, intentando disminuir el rechazo que estos exámenes diagnósticos generan en la población. Para lo anteriormente estipulado, nos permitimos sugerir la implementación de un folleto, donde se plasme toda la información necesaria de forma clara y adecuada, permitiendo que sea algo agradable de leer y fácil de entender para la población de interés. (Ver Anexo B.) Resaltar la importancia de la realización de un reporte claro , corto y suficiente de los hallazgos obtenidos por el médico en los resultados de las diferentes pruebas diagnósticas (tacto rectal, ecografía transrectal, biopsia...), de forma tal que si esta información es requerida nuevamente, aporte los datos necesarios para emitir una opinión y/o conducta adecuada, ya sea por el medico tratante o demás personas interesadas en esta información. Procurar tener reportes de estudios (ecografía , biopsia, PSA, etc) diagnósticos hechos por fuentes (Laboratorios, Hospitales, ect) confiables que nos den información veraz, clara y suficiente. Implementar una estrategia para el archivo de las historias clínicas de los pacientes, lo cual permita tener información acerca de este desde su primera consulta hasta el momento en que se busca la información. 44 8. BIBLIOGRAFÍA Libros, artículos y páginas de Internet: American Foundation for Urologic Disease (www.access.digex.net/~afud/) American Urological Association (www.auanet.org) Ca. próstata CapCure (en construcción) (www.capcure.com/) Diego Iván Lucumí, M.D., M.S.P.1, Gustavo Alonso Cabrera2, Fon, M.S.P., Dr.S.P. “Creencias sobre examen digital rectal como tamizaje para cáncer en la próstata: hallazgos cualitativos de un estudio hecho en Cali, Revista Colombia Médica Vol. 34 Nº 3, 2003 Digital Urology Journal (www.duj.com) Doble A.: Chronic prostatitits. Br. Jurol 74:537, 1999 Droller MJ: Medical approaches to the management of prostate disease. Br. J. Urol 79. p. 42, 2003 EMIL.A. Tanagho , JACK W. Mc Anich. Urología General de Smith, Ed 11. MANUAL MODERNO; 1997. p. 417-437. EUGENE BRAUNWALD, Medicina Interna Harrison, ED 15. Mc Graw Hill. p.719 European Urology (www.karger.ch/journals/eur/eurdes.htm) FARRERAS Rozman, Medicina Interna, Ed. 13 en C.D room. P. 1143- 1145 Flórez Silva F., Uribe Arcila J.F.. UROLOGIA. Corporación para investigaciones biológicas, Segunda edición, 2000. p:138- 145 FRANCISCO ALVAREZ H. Investigación y epidemiología , Ed. 1, Ecoe Ediciones, 1998. p. XI-227. GUERRERO, R. y otros. Epidemiología, Colombia, Addison- Wesley, Iberoamericana. 1989 Instituto Nacional de Cancerología de Colombia. Registro Institucional de Cáncer 1999. Bogotá: Instituto Nacional de Cancerología; 1999. Instituto nacional de cancerología. Guías de práctica clínica en enfermedades neoplásicas, Segunda edición, marzo de 2001. p: 463 - 474. Instituto Nacional de Salud, Bogotá. Laboratorio de Patología Bogotá, 2000. International Society of Andrology (www.upmc.edu:80/isa/) LATARJET RUIZ Anatomía Humana. Tercera edición, Vol. 2 MANUAL MERCK, Ed. 10. Edición del centenario. Sec.17 Trastornos genitourinarios. CAP.233 Cáncer genitourinario. Mendoza Alejandro Lupi , “TAMIZAJE EN CANCER DE PROSTATA” , Facultad de Salud, Universidad del Valle Merares EM: Prostatitis. Med Clin. North Am, 2001. P. 75-405. Michael K. Brawer: Screening for Prostate Cancer. Capitulo 40B del Libro Comprehensive Tetbook of Genitourinary Oncology. Williams y Wilkins 1996: p.684-697. 45 Mostofi FK., et al: Pathology of carcinoma of the prostate, Cancer 10(suppl).p.235,2003 Prostate Cancer InfoLink (comed.com/Prostate/) Registro Poblacional de Cáncer de Cali. Cali: Departamento de Patología, Facultad de Salud, Universidad del Valle; 2001. Resolución numero 8430 de 1993(Octubre 4) Revista Española de Urología (www.euroflat.es/arch-esp-urol) ROBBINS, Patología estructural y funcional, Ed. 6. McGRAW- HILL INTERAMERICANA EDITORES. Sackett DL, Scott Richardson W, Rosemberg Wet al: Evidence-based medicine. NY: Curchill Livingstone; 1997. p. 1-20. SAN MARTIN, H. et. al. Salud, sociedad y enfermedad. Madrid. Editorial ciencia. 1986 Shapiro. S. Strax, P. And Venet, L. Periodic. Breast cancer Screening in reducing mortality from breast cancer. Jama: 215: 2000.p. 1777-1785, Streers WD., Zorn B.: Benign prostatic Hyperplasia. Dis Mon 41:p.437, 2002 Strohmeyer TG., Slamon D.: Protooncogenes and tumor supresor genes in human urologic malignancies, J. Urol 151:p.1497, 2000 The Journal of Urology (AUA official) (www.wwilkins.com/urology/) TRATADO DE urología médica, Ed. 5. McGRAW-HILL INTERAMERICANA EDITORES Travieso, RA. y col. Características epidemiológicas del cáncer. Boletín de Salud Pública, 1999. Thomas Stamey, MD. Editor. : Prostate Cancer: who should be treated? 1. 995 Monographsin Urology. Urology vol. 16. No1. UNIVERSIDAD EL Bosque. Guía de tacto rectal. Urology News (www.uronews.com/) Uroweb (www.uroweb.org/) Walsh PC.: Treatment of bengn prostatic hyperplasia. N. Engl J. Med, 2002. p.335:586 Witmore W.: Stage A prostate cancer. J. Urol 2001.p.136:883. www.analesdemedicina.com www.estafilococo.com www.fb4d.com 46 9. GLOSARIO ADRENÉRGICO: efecto debido a mediadores químicos de las terminaciones nerviosas o a medicamentos que favorecen efecto simpático, aumentando la contractilidad del músculo. ALFA () BLOQUEADORES: evitan el aumento en la tensión del músculo liso prostático al inhibir los alfa-1 adrenorreceptores los cuales en un 98% están localizados en el estoma prostático. ANTIMUSCARÍNICO: efecto inhibitorio generado por sustancias químicas en fibras post ganglionares y órganos efectores APOPTOSIS: muerte celular programada. AUTONÓMICO: estado o condición en la que puede actuar por si mismo CONDUCTOS EYACULADORES: estructuras anatómicas alrededor del verum montanum por donde circula semen DISURIA: dolor al orinar ESTADÍO: etapa o fase de un proceso determinado. ESTENOSIS URETRAL: estrechez del conducto uretral ESTUDIO DESCRIPTIVO: mide la frecuencia y la distribución de la enfermedad y de la salud con miras a determinar sus causas. ESTUDIO LONGITUDINAL: hace referencia a estudios que comprenden un período extenso definido por el punto en el que inicia el estudio y el punto en el que termina; se efectúa cierto proceso y pasa un lapso determinado para valorarlo ESTROMA PROSTÁTICO: tejido conectivo de la glándula prostática ESTASIS URINARIO: sobrepaso de la capacidad de reserva total de la orina en la vejiga. GLÁNDULA: órganos situados en diversa partes del cuerpo que segregan productos que el organismo utiliza para diversas funciones. GLEASON: puntaje o sumatoria dada para determinar el estadio de la Hiperplasia prostática Benigna. 47 HEMATURIA: orina con sangre HIDRONEFROSIS: estado dado por la acumulación de liquido en los riñones HIPERPLASIA: aumento en el número de células que conforman un tejido. INCIDENCIA: presentación de nuevos casos de una enfermedad en una población. INCONTINENCIA: estado en el cual la vejiga es incapaz de contener la orina dentro de ella voluntariamente INSUFICIENCIA RENAL: estado en el cual los riñones no son capaces de funcionar adecuadamente para la eliminación de productos tóxicos del organismo. METÁSTASIS: proliferación de células cancerosa en un lugar diferente al original. NOCTURIA: es cuando el paciente orina de predominio durante las horas de la noche, y durante el día la frecuencia es mínima. NO PROBABILISTICO POR CONVENIENCIA: procedimiento en el cual se los elementos de una muestra se eligen intencionalmente según el ínteres establecido. POLAQUIURIA: el paciente orina varias veces en el día , poca cantidad de orina en cada oportunidad. PUBIS: hueso que se une al ilion e isquión RADS: unidad de dosis absorbida de radiación ionizante, definida como equivalente a una absorción de 10-2 julios de energía en un kilogramo de material. RECTO: última porción del intestino grueso que se comunica con el exterior por el ano. SESGO DE TIEMPO TRANSCURRIDO: determinado dado por error que se da en un tiempo SIGNOS: son patrones característicos de una enfermedad que son evidenciados por el médico durante el examen físico. SINTOMAS: son patrones característicos de una enfermedad que son referidos por el paciente durante la anamnesis. TENESMO: sensación de haber orinado de forma incompleta y de aún tener residuos de orina en la vejiga que no puede eliminar. URETRA: estructura anatómica que comunica la vejiga con el exterior para la eliminación de la orina. 48 URGENCIA URINARIA: deseos incontrolables de orinar UROLOGÍA: parte de la medicina dedicada al estudio del aparato urinario. URÓLOGO: especialista en el estudio del aparato urinario VARIABLES: magnitud que puede tener un valor cualquiera de los comprendidos en un conjunto VEJIGA HIPERACTIVA: circunstancia dada por alteración en el músculo de la vejiga aumentando su vaciamiento VERUM MONTANUM: estructura anatómica ubicada en la cara posterior de la uretra prostática también llamado colículo seminal a cuyos lados termina los conductos eyaculadores 49 Anexo A. Formato de recolección de datos de Historia clínica 1.Fecha del diagnóstico inicial de cáncer de próstata:_______________________ 2.Edad al diagnóstico inicial: __________________________________________ 3.Tipo de seguridad social: Vinculado__ Subsidiado__ Contributivo__ 4.Dirección:_________________Teléfono:______________________________ 5.Barrio/municipio/vereda:___________________________________________ 6.HA PRESENTADO SÍNTOMAS IRRITATIVOS: __ NO __ SI ¿Qué?___________________________________________________ 7.HA PRESENTADO SÍNTOMAS OBSTRUCTIVOS: __ NO __ SI ¿Cuáles?_________________________________________________ 8.Tacto rectal: _____________________________________________________ _________________________________________________________________ 9.Valor de PSA? ___________________________________________________ _________________________________________________________________ 10. Otros métodos diagnósticos para el cáncer de próstata 11. Ecografía transrectal __ NO __ SI ¿Qué?___________________________________________________ __________________________________________________________________ 12. Biopsia __ NO __ SI ¿Qué? ____________________________________________________ ________________________________________________________________ 13. Uretrocistoscopia __ NO __ SI ¿Qué?___________________________________________________ ________________________________________________________________ 14. Antecedente familiar de cáncer de próstata u otro tipo de cáncer? NO__ SI__ ¿Qué? ____________________________________________________________ 50 Cartas de solicitud de asesoría metodológica y científica Bogotá, D.C., diciembre de 2004. Doctor SAMUEL JIMÉNEZ Urólogo Respetado Dr. Jiménez: Nosotras estudiantes de medicina de noveno semestre de la U.D.C.A. nos dirigimos a usted con el fin de solicitarle por medio de la presente carta, su colaboración como asesor científico en nuestro trabajo de grado titulado: “CANCER DE PRÓSTATA EN PACIENTES QUE INGRESAN AL SERVICIO DE UROLOGÍA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRA EN EL AÑO 2004; Y SU RELACIÓN CON LA REALIZACIÓN DE MEDIDAS DIAGNÓSTICAS TARDÍAS.” Su participación en dicha investigación seria de gran ayuda para nosotras, puesto que como puede observar en el título, el contenido de dicho trabajo pertenece a su especialidad médica y consideramos que usted nos podría aportar una información y supervisión adecuada y suficiente. Le agradecemos la atención prestada y esperamos contar con usted para el desarrollo de nuestro trabajo. Nos encontramos a la espera de un pronta respuesta, que de ser afirmativa, le solicitamos darnos su decisión por escrito para anexarlo como soporte de nuestro trabajo. Anexo: Adjuntamos a esta carta una copia del anteproyecto enunciado al inicio. Atentamente, ________________________ Nubia Pulido Cod: 60210114 _________________________________ Alejandra Casallas Rivera Cod: 60210119 51 Bogotá, D.C., diciembre de 2004. Doctor JAIRO CASTRO Asesor metodológico U.D.C.A. Respetado Dr. Castro: Nosotras estudiantes de medicina de noveno semestre de la U.D.C.A. nos dirigimos a usted con el fin de solicitarle por medio de la presente carta, su colaboración como asesor metodológico en nuestro trabajo de grado titulado: “CANCER DE PRÓSTATA EN PACIENTES QUE INGRESAN AL SERVICIO DE UROLOGÍA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRA EN EL AÑO 2004; Y SU RELACIÓN CON LA REALIZACIÓN DE MEDIDAS DIAGNÓSTICAS TARDÍAS.” Su participación en dicha investigación seria de gran ayuda para nosotras, puesto que como puede observar por el tipo de trabajo que deseamos realizar , la parte metodológica pertenece a su especialidad y consideramos que usted nos podría aportar una información y supervisión adecuada y suficiente. Le agradecemos la atención prestada y esperamos contar con usted para el desarrollo de nuestro trabajo. Nos encontramos a la espera de un pronta respuesta, que de ser afirmativa, le solicitamos darnos su decisión por escrito para anexarlo como soporte de nuestro trabajo. Anexo: Adjuntamos a esta carta una copia del anteproyecto enunciado al inicio. Atentamente, ________________________ Nubia Pulido Cod: 60210114 _________________________________ Alejandra Casallas Rivera Cod: 60210119 52 Cartas de aceptación de asesoría metodológica y científica Bogotá, D.C., Enero de 2005 Estudiantes NUBIA PULIDO Cod:60210114 ALEJANDRA CASALLAS Cod:60210119 Medicina humana. U.D.C.A. Décimo semestre Respetadas estudiantes: Cordialmente me permito informarles que su solicitud para mi colaboración en la asesoría metodológica de su trabajo de grado titulado: “CANCER DE PRÓSTATA EN PACIENTES QUE INGRESAN AL SERVICIO DE UROLOGÍA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRA EN EL AÑO 2004; Y SU RELACIÓN CON LA REALIZACIÓN DE MEDIDAS DIAGNÓSTICAS TARDÍAS.” fue aceptada previa revisión de dicho trabajo; por lo que pueden contar con mi ayuda para el desarrollo de este. Atentamente. _____________________________________ Jairo Enrique Castro Melo Docente Trabajo de Grado 53 Bogotá, D.C., Enero de 2005 Estudiantes NUBIA PULIDO Cod:60210114 ALEJANDRA CASALLAS Cod:60210119 Medicina humana. U.D.C.A. Décimo semestre Respetadas estudiantes: Cordialmente me permito informarles que su solicitud para mi colaboración en la asesoría científica de su trabajo de grado titulado: “CANCER DE PRÓSTATA EN PACIENTES QUE INGRESAN AL SERVICIO DE UROLOGÍA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRA EN EL AÑO 2004; Y SU RELACIÓN CON LA REALIZACIÓN DE MEDIDAS DIAGNÓSTICAS TARDÍAS.” fue aceptada previa revisión de dicho trabajo; por lo que pueden contar con mi ayuda para el desarrollo de este. Atentamente. _____________________________________ SAMUEL JIMENEZ Médico urólogo Coordinador clínico quirúrgico y de internado 54 UNIVERSIDAD DE CIENCIAS APLICADS Y AMBIENTALES FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE MEDICINA HUMANA FORMULARIO DE ACEPTACION DE ASESORIA DE PROYECTOS DE INVESTIGACIÓN PRESENTADOS POR ESTUDIANTES TITULO CANCER DE PROSTATA EN PACIENTES QUE INGRESARON AL SERVICIO DE UROLOGIA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRA EN EL AÑO 2004; Y SU RELACION CON LA REALIZACION DE MEDIDAS DIAGNOSTICAS TARDIAS. AUTORES: M. ALEJANDRA CASALLAS, estudiante de medicina, U.D.C.A. X semestre NUBIA CAROLINA PULIDO, estudiante de medicina, U.D.C.A. X semestre ASESOR CIENTIFICO: DR. SAMUEL JIMENEZ GONZALEZ MEDICO CIRUJANO UNIVERSIDAD NACINAL DE COLOMBIA; MÉDICO URÓLOGO UNIVERSIDAD MILITAR NUEVA GRANADA; COORDINADOR CLÍNICO QUIRÚRGICO Y DE INTERNADO DE MEDICINA UNIVERSIDAD DE CIENCIAS APLICADAS Y AMBIENTALES. ________________________________________________ ASESOR METODOLOGICO: DR. JAIRO ENRIQUE CASTRO MELO MEDICO CIRUJANO UNIVERSIDA NACIONAL DE COLOMBIA, ESPECIALISTA EN GERENCIA EN SALUD PUBLICA UNIVERSIDAD EL ROSARIO, MAGISTER EN SALUD PUBLICA UNIVERSIDAD NACIONAL DE COLOMBIA; PROFESOR ESPECIAL UNIVERSIDAD DE CIENCIAS APLICADAS Y AMBIENTALES. ___________________________________________________ Aprobación del presente trabajo de grado por Comité de carrera ___________________________________________________ Bogotá, 2005 55 Carta de aprobación de cambio de trabajo de grado Bogotá, D.C., Febrero de 2005 Estudiantes NUBIA PULIDO Cod:60210114 ALEJANDRA CASALLAS Cod:60210119 Medicina humana. U.D.C.A. Décimo semestre Respetadas estudiantes: Cordialmente me permito informarles que su solicitud de fecha 10 de noviembre de 2004 realizada al Comité de carrera para la respectiva autorización para el cambio de su trabajo de grado fue aceptada previa revisión de dicho trabajo por el coordinador de proyectos de investigación, por lo que pueden continuar con el desarrollo de este, el cual se titula: “CANCER DE PRÓSTATA EN PACIENTES QUE INGRESAN AL SERVICIO DE UROLOGÍA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRA EN EL AÑO 2004; Y SU RELACIÓN CON LA REALIZACIÓN DE MEDIDAS DIAGNÓSTICAS TARDÍAS.” Atentamente. _____________________________________ Jairo Enrique Castro Melo Coordinador de proyectos de investigación. Carta con copia al comité de carrera 56 Carta de aprobación de trabajo de grado 57 Carta autorización recolección de información en Hospital de Zipaquira Bogotá, D.C., Febrero de 2005. Señores Dr HERNANDEZ Subgerente científico Hospital de Zipaquira Gerencia, epidemiología y estadística. Respetados señores: Nosotras estudiantes de medicina de noveno semestre de la U.D.C.A. nos dirigimos a ustedes con el fin de solicitarle por medio de la presente carta, su colaboración y autorización para la realización de nuestro trabajo de grado titulado: “CANCER DE PRÓSTATA EN PACIENTES QUE INGRESAN AL SERVICIO DE UROLOGÍA DEL HOSPITAL SAN JUAN DE DIOS DE ZIPAQUIRA EN EL AÑO 2004; Y SU RELACIÓN CON LA REALIZACIÓN DE MEDIDAS DIAGNÓSTICAS TARDÍAS.”, el cual requiere para su desarrollo la realización de encuestas y la revisión de historias clínicas de 60 pacientes que asistieron al servicio de consulta externa de urología en su institución. De igual manera les informamos que en este momento contamos con la asesoría metodológica del Dr. Jairo Castro medico actualmente vinculado con su institución hospitalaria; y con la asesoría científica del Dr. Samuel Jiménez, Urólogo y coordinador de clínicas de la U.D.C.A. De antemano les aseguramos la mayor discreción y respeto para el manejo de dicha información, ya que comprendemos que es algo confidencial y relevante para muchas personas. Le agradecemos la atención prestada y esperamos contar con ustedes para el desarrollo de nuestro trabajo. Nos encontramos a la espera de un pronta respuesta, que de ser afirmativa, le solicitamos darnos su decisión por escrito para anexarlo como soporte de nuestro trabajo, y de llegar a considerar que para tener acceso a dicha información debemos llenar algunos requisitos por favor háganoslo saber. Atentamente, ________________________ Nubia Pulido Cod: 60210114 __________________________________ Alejandra Casallas Rivera Cod: 60210119