Sospecha de diarrea inflamatoria - Aula-MIR
Anuncio

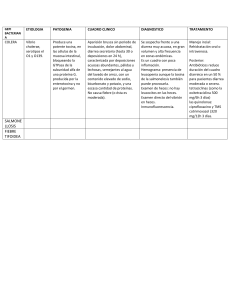
DIARREAS AGUDAS (Duración < 2 semanas) Considerada como: disminución de la consistencia de las heces o aumento de > 3 deposiciones/día. 1. Toma de constantes y estabilización clínica: empezar a hidratar de forma intensa (2500-3000cc de suero fisiológico al día). 2. Anamnesis: distinguir entre diarrea inflamatoria de no inflamatoria: Inflamatoria: por gérmenes enteroinvasivos o citotóxicos o por EII que dan un sd disenteriforme. Destruyen la mucosa y dan heces sanguinolentas, con moco o pus, tenesmo rectal y dolor cólico. Puede haber fiebre y afectación importante del estado general. No inflamatoria: Normalmente por enterotoxinas o fármacos que dan un sd coleriforme con heces líquidas, generalmente sin tenesmo y con leve dolor abdominal. Así debemos dirigir la anamnesis recogiendo los siguientes datos: Edad, duración del cuadro, aspecto y frecuencia de las heces. Aspectos epidemiológicos: viajes recientes, afectación de personas del entorno, alimentos consumidos, toma previa de antibióticos o laxantes, situación de inmunodepresión, relaciones homosexuales. Existencia de fiebre, vómitos y dolor abdominal. Así podemos guiarnos por frecuencia: Si vómitos asociados (GEA) pensaremos en causa vírica o toxinas (B.cereus, S.aureus). Si colitis y proctitis pensaremos en Salmonella, Campylobacter, Shigella, E.coli o E.histolytica. Si diarrea acuosa puede ser cualquier agente nosológico. Si > 14d pensaremos además en parásitos (Giardia especialmente). 3. Exploración física: Atención al estado de hidratación: constantes, ortostatismo, turgencia de la piel y mucosas, relleno capilar. Signos de irritación peritoneal. Tacto rectal: en busca de sangre, moco, fisuras perianales, abscesos. 4. Datos de gravedad inicial Diarrea acuosa profusa y signos de deshidratación Diarrea inflamatoria sanguinolenta Fiebre elevada >6 deposiciones/d >48h de evolución Dolor abdominal intenso en paciente mayor de 50 a. >70 años o inmusuprimido 5. Pruebas complementarias: si datos de gravedad (arriba). Si no, se deriva para estudio ambulatorio. Hemograma y bioquímica Gasometría venosa Rx de abdomen simple y bipedestación. La toma de otras pruebas: coprocultivos si fiebre elevada y diarrea inflamatoria, toxina de Clostridium difficile, rectosigmoidoscopia, etc, no nos lo plantearemos en la atención en puerta de urgencias. 6. Tratamiento: a) Medidas generales: Hidratación: De elección oral salvo deshidratación grave (en ese caso 2500-3000cc de suero glucosalino o fisiológico): Sueroral 2 litros al día como mínimo. Dieta absoluta las primeras 24h y posteriormente dieta blanda progresiva (patatas, arroz, avena, trigo, galletas, plátanos, yogures, sopas y vegetales hervidos) evitando los lácteos inicialmente. b) Tratamiento sintomático: Loperamida (fortasec): 2mg después de cada deposición hasta un máximo de 8mg/d. NO UTILIZAR en caso de diarrea inflamatoria o fiebre elevada o niños. c) Antibioterapia empírica: - Ciprofloxacino 500mg/12h/5d (o levofloxacino 500mg/d) - Cotrimoxazol 160/800mg/12h/3-5d (alternativa) INDICACIONES: Sospecha de diarrea inflamatoria (Tª>38.5º y uno de los siguientes: disentería, leucocitosis, sangre). Deshidratación o > 8 deposiciones al día Síntomas de < 1 semana. (Si >15 días tratar con metronidazol 250-750 mg cada 8h). Estados de inmunodepresión, ancianos o patología vascular. 7. Destino del paciente: - Alta si: diarrea crónica, no signos de gravedad, buena evolución durante su estancia en urgencias. - Observación en urgencias: Si datos de gravedad inicial. Mantener 12-24h con hidratación iv. Si pruebas complementarias normales plantear alta. - Plantear ingreso: - Si mala evolución en observación. - Leucocitosis con gran neutrofilia. - Anemia (Hb<9g) - Insuficiencia renal - Sospecha de abdomen agudo o megacolon tóxico.