Descargar PDF
Anuncio

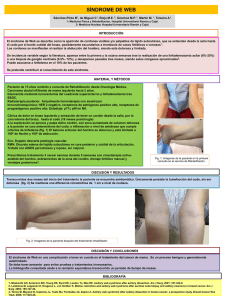
Documento descargado de http://www.elsevier.es el 25/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. Rehabilitación (Madr). 2012;46(2):175---178 www.elsevier.es/rh CASO CLÍNICO El síndrome Axillary-web: «frecuente, pero infradiagnosticado» M. Pou Chaubron a,∗ , A. Almendáriz Juárez b , G. Peñalva Padial c y J.M. Casermeiro Cortés d a Unidad de Medicina Física y Rehabilitación, Hospital General de Granollers, Granollers, Barcelona, España Servicio de Medicina Física y Rehabilitación, Hospital de Sant Celoni, Sant Celoni, Barcelona, España c Servicio de Obstetricia y Ginecología, Hospital General de Granollers, Granollers, Barcelona, España d Medicina de Familia y Comunitaria, ABS Les Franqueses-Granollers Nord, Granollers, Barcelona, España b PALABRAS CLAVE Linfadenectomía; Biopsia del ganglio centinela; Complicaciones postoperatorias; Vasos linfáticos; Neoplasias de mama; Rehabilitación KEYWORDS Lymphadenectomy; Sentinel lymph node biopsy; Postoperative complications; Lymphatic vessels; Breast neoplasm; Physical therapy (specialty) ∗ Resumen Presentamos un caso de síndrome Axillary-web (AWS) visitado en el Hospital de Granollers. El AWS es una de las complicaciones frecuentemente olvidadas tras una linfadenectomía axilar. Consiste en la aparición en el período postoperatorio precoz de unos cordones de tejido subcutáneo que se extienden desde la axila hasta la parte medial del brazo, acompañándose de dolor a nivel axilar y limitación en el balance articular del hombro. Existen muy pocas publicaciones y revisiones de este síndrome en la literatura científica, encontrándose una incidencia variable según si se trata de una linfadenectomía axilar (entre el 6-72%) o solo la técnica del ganglio centinela (0,5-20%). Su desconocimiento puede conllevar a no realizar el diagnóstico diferencial con la limitación del balance articular, el acortamiento muscular o el dolor al movimiento que pueden existir tras una linfadenectomía axilar y, por ello, a proponer pruebas complementarias o tratamientos erróneos o provocar retraso en el inicio de la radioterapia. © 2011 Elsevier España, S.L. y SERMEF. Todos los derechos reservados. The Axillary-web syndrome: frequent, but underdiagnosed Abstract We present one case of Axillary-web syndrome (AWS) seen in Granollers Hospital (Barcelona). AWS is one of the most frequently overlook complications following axillary dissection. AWS appears in the early postoperatory period. It consists of subcutaneous tissue cords extending from the axilla into the medial part of the arm, with axillary pain and limited mobility of the shoulder. There are very few articles and reviews in the scientific literature on this syndrome. In addition, the incidence found is variable, depending on whether it refers to axillary dissection (from 6-72%) or simply the sentinel node technique (0.5-20%). Autor para correspondencia. Correo electrónico: marinapouchaubron@yahoo.es (M. Pou Chaubron). 0048-7120/$ – see front matter © 2011 Elsevier España, S.L. y SERMEF. Todos los derechos reservados. doi:10.1016/j.rh.2011.07.002 Documento descargado de http://www.elsevier.es el 25/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. 176 M. Pou Chaubron et al Lack of knowledge about AWS may lead to confusion between limited mobility, muscle shortening or pain with movement that can appear after an axillary dissection. This could result in the proposal of complementary tests or erroneous treatments or provoke delay in beginning radiotherapy. © 2011 Elsevier España, S.L. and SERMEF. All rights reserved. Introducción En la literatura científica sobre los vaciamientos axilares y de su morbilidad postoperatoria se habla de complicaciones como: linfedema crónico, infecciones del brazo o de la herida, limitación del balance articular (BA) del brazo, seroma, lesiones nerviosas, tromboflebitis de la vena axilar, etc., todas ellas en rangos inferiores al 10% de incidencia, excepto el linfedema crónico que varía entre el 2 y 37%1,2 . Es poco frecuente ver descrito el síndrome Axillary-web (AWS), cuya incidencia es variable: del 63 al 20%3 tras linfadenectomía axilar (LA); o bien del 0,54 , 48,35 o 72%3 tras la técnica del ganglio centinela (GC). El AWS consiste en la aparición en el período postoperatorio (en general, a partir de la primera semana y antes de la octava semana postoperatoria3,4,6 ) de unos cordones en el tejido subcutáneo que se extienden desde la axila hasta la parte medial e interna del brazo en dirección al codo, pudiendo llegar hasta la base del pulgar. Estos cordones palpables y/o visibles, llamados «cuerdas de guitarra», similares a la consistencia de un tendón, y que serían el resultado de la trombosis de vasos linfáticos y venosos4 , se hacen más notables con la abducción del brazo, ya que estiran los vasos linfáticos inflamados provocando dolor en su trayecto. Se suele acompañar de limitación en el BA del hombro y/o codo y ocasionalmente de linfedema (10%). No presenta eritema, calor local ni síntomas constitucionales ni fiebre. La mayoría de los signos y síntomas del AWS desaparecen a los tres meses de la cirugía3,6 . Al presentar este caso visitado en el Hospital de Granollers (Barcelona), nuestro objetivo es revisar la literatura científica de esta complicación poco conocida, profundizar en su etiopatogenia y averiguar si existe una pauta de tratamiento rehabilitador establecida para esta afección que se haya demostrado eficaz. la flexión anterior y abducción del hombro a 160◦ . Se inició masoterapia mediante masaje suave transverso profundo de las retracciones, enseñándole estiramientos suaves globales (en abducción, extensión, rotación externa y supinación) y ejercicios activos y activo-asistidos para mejorar el balance articular (BA) tres veces por semana durante un mes. En la visita sucesiva (16/6/09) se observó que había aparecido linfedema en el antebrazo (existía una diferencia de 2 cm en las dos medidas circunferenciales de dicha zona), y que habían aumentado el número de cordones fibrosos palpables a cuatro. Éstos se extendían desde antebrazo hasta la axila, provocando una retracción de la piel en la cara interna de brazo (figs. 1 y 2) y limitando la extensión completa del codo (-5◦ ) y la flexión anterior del hombro (170◦ ). Se orientó como un AWS e iniciamos tratamiento tres días por semana con drenaje linfático manual (DLM) durante 30 min, presoterapia tras el DLM durante 20 min para el linfedema y autoestiramientos suaves para mejorar el BA. Tres meses después del inicio del AWS (21/7/09) el BA del hombro y codo eran completos (flexión anterior del hombro a 180◦ , extensión del codo 0◦ ) y habían disminuido el número de cordones subcutáneos (dos) y el linfedema solo aparecía en una medida circunferencial. Se continuó con DLM y presoterapia dos veces por semana durante tres meses más, siempre que no aparecieran signos inflamatorios. Mejoró progresivamente el linfedema y el trayecto de los cordones, manteniéndose una leve retracción de la piel al realizar la abducción del brazo. El AWS desapareció por completo en diciembre 2009, superando el promedio de tiempo referido en la bibliografía. Caso clínico Presentamos una paciente de 47 años con diagnóstico de carcinoma en mama derecha a la cual se le practicó una tumorectomía y GC que, al ser positivo, pasó a realizarse LA el 24/4/09. Una semana después inició un progresivo déficit en la extensión del codo y del hombro, junto con la aparición de un cordón palpable en antebrazo. Se le realizó una ecografía del brazo derecho que objetivaba unas venas permeables y describía el cordón como redondo e hipoecogénico y rodeado por un área heterogénea. En la primera visita a rehabilitación (19/5/09) se palpaba un cordón fibroso no inflamatorio ni doloroso en la fosa antecubital que limitaba a -15◦ la extensión del codo, junto con retracción de la piel a nivel axilar, que limitaba Figura 1 Se observan cordones palpables en cara interna de brazo derecho. Documento descargado de http://www.elsevier.es el 25/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. El síndrome Axillary-web: «frecuente, pero infradiagnosticado» Figura 2 axilar. Se observan cordones palpables y retracción a nivel Discusión Observamos que la incidencia del AWS tras cirugía axilar aumenta con la complejidad de ésta3 . En la etiología del AWS se hipotetiza que la interrupción de los vasos linfáticos y sanguíneos subcutáneos juegan un papel importante, dado que no se encuentran casos de AWS cuando hay cirugía de mama aislada sin linfadenectomía, o bien que existen casos de AWS debido a metástasis axilares, sin existir cirugía. La etiopatogenia propuesta a través de la examinación de biopsias de cordones de algunos pacientes4 , sería la trombosis de vasos linfáticos y venosos, junto con el daño tisular que daría lugar a una hipercoagulabilidad. Otros factores que pueden contribuir son la disminución o retraso en el reinicio de la actividad debido al dolor, la poca/inadecuada explicación o pobre cumplimiento de los ejercicios de rehabilitación; esto podría dar tiempo a que el tejido cicatricial se organizase y formase adhesiones8 . Y, al contrario, la rehabilitación precoz demasiado intensa podría aumentar el riesgo de estimular en exceso la producción de fibrosis8 . El AWS compartiría etiopatogenia con la enfermedad de Mondor, la cual es una tromboflebitis superficial de las venas subcutáneas tóraco-epigástricas que ocurre ocasionalmente tras un trauma, intervención quirúrgica de pecho, con el cáncer de mama no diagnosticado o de manera idiopática. En un 10% de los pacientes afectos de AWS3---5 existe aparición de linfedema o recurrencia de éste tras el inicio de la terapia coadyuvante (quimioterapia o radioterapia). El hecho que se asocie al linfedema, no sugiere predisposición a éste, pues se acepta como frecuencia de linfedema tras intervención de cáncer de mama desde 7 al 37%. La radioterapia posterior a la intervención puede verse retrasada por este síndrome, dada la imposibilidad de mantener el brazo a 90◦ de abducción con rotación externa. La mayoría de estudios no consiguen demostrar que los AINE ni la rehabilitación consigan reducir o cambiar el curso de la enfermedad4,7,9 . El problema principal es que son estudios en los que no se explican los protocolos o técnicas 177 empleados, como es el caso de Moskovitz4 , en el que trataron a los pacientes con AINE, ejercicios para mejorar el BA y terapia física (que no especifican) sin conseguir demostrar un cambio en el curso de la enfermedad. Otra limitación se encuentra en artículos e informes de casos11,12 que especifican el tratamiento que aplican, pero no analizan su eficacia. Ponen en duda la resolución espontánea en todos los casos y proponen que la terapia se base en analgesia oral, crioterapia, estiramientos suaves en la diagonal de Kabat, tracción suave de la piel, técnicas para deshacer adherencias (rodamiento con pulgares sobre las cuerdas), DLM de la zona proximal del brazo, y ejercicios pendulares suaves de hombro (Codman), ejercicios de flexión anterior activa-asistida, de rotación externa e interna pasiva. En Torres5,10 describen un protocolo que incluye DLM en axila y en el brazo a nivel proximal, DLM específico con el pulgar en los cordones para hacerlos gradualmente más flexibles y ejercicios progresivos activos y activo-asistidos de hombro. A diferencia de otros, en el caso clínico que presentan en el 2008 consiguieron acortar el curso natural de la enfermedad en 6-8 semanas10 . En conclusión, es necesario realizar el diagnóstico diferencial entre la limitación de la movilidad, el acortamiento muscular y el dolor al movimiento tras una disección de ganglios linfáticos axilares; pues de lo contrario, se podrían llevar a realizar pruebas complementarias y/o tratamientos erróneos (corte de los cordones, inyección de analgésicos locales, etc.). Es importante enfatizar sobre el hecho de que es una afección benigna, no agresiva y, en la mayoría de los casos, autolimitada. Conflicto de intereses Los autores declaran no tener ningún conflicto de intereses. Bibliografía 1. Del Val JM, López MF, Rebollo FJ, Utrillas AC, González M. Linfadenectomía axilar y ganglio centinela en el tratamiento quirúrgico actual del cancer de mama. Cir Esp. 2000;68:53---6. 2. Leduc O, Sichere M, Moreau A, Tinlot A, Darc S, Wilputte F, et al. Axillary web syndrome: nature and localization. Lymphology. 2009;42:176---81. 3. Leidenius M, Leppanen E, Krogerus L, von Smitten K. Motion restriction and axillary web syndrome after sentinel node biopsy and axillary clearance in breast cancer. Am J Surg. 2003;185:127---30. 4. Moskovitz AH, Anderson BO, Yeung RS, Byrd DR, Lawton TJ, Moe RE. Axillary web syndrome after axillary dissection. Am J Surg. 2001;181:434---9. 5. Torres M, Mayoral O, Coperias JL, Yuste MJ, Ferrández JC, Zapico A. Axillary web syndrome after axillary dissection in breast cancer: a prospective study. Breast Cancer Res Treat. 2009;117:625---30. 6. Reedijk M, Boerner S, Ghazarian D, McCready D. A case of axillary web syndrome with subcutaneous nodules following axillary surgery. Breast. 2006;15:411---3. 7. Beurskens CH, van Uden CJ, Strobbe LJ, Oostendorp RA, Wobbes T. The efficacy of physiotherapy upon shoulder function following axillary dissection in breast cancer, a randomized controlled study. BMC Cancer. 2007;7:166. Documento descargado de http://www.elsevier.es el 25/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. 178 8. Fourie WJ, Robb KA. Physiotherapy management of axillary web syndrome following breast cancer treatment: discussing the use of soft tissue techniques. Physiotherapy. 2009;95: 314---20. 9. Wyrick SL, Waltke LJ, Alexander V. Physical therapy may promote resolution of lymphatic cording in breast cancer survivors. Rehab Oncol. 2006;24:29---34. M. Pou Chaubron et al 10. Torres M, Cerezo E. Actuación fisioterapéutica en las trombosis linfáticas superficiales tras cirugía mamaria con linfadenectomía. A propósito de un caso. Cuest Fisioter. 2009;38:34---8. 11. Cheville AL, Tchou J. Barriers to rehabilitation following surgery for primary breast cancer. J Surg Oncol. 2007;95:409---18. 12. Kepics JM. Physical therapy treatment of axillary web syndrome. Rehabil Oncol. 2004;22:21---2.