INFECCIONES DEL TRACTO RESPIRATORIO INFERIOR
Anuncio

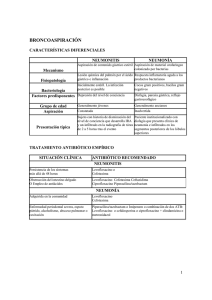
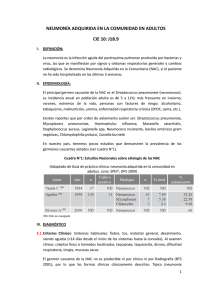
Infecciosas INFECCIONES DEL TRACTO RESPIRATORIO INFERIOR J Gutiérrez Dubois, MT Alvarez Frías, JL Alonso Martínez Servicio de Medicina Interna Hospital de Navarra TRAQUEOBRONQUITIS AGUDA Inflamación aguda del árbol respiratorio secundario a una infección, cuya etiología es fundamentalmente vírica (adenovirus, VRS) y en ocasiones por otros patógenos como Mycoplasma Pneumoniae, Bordetella Pertusis. Los pacientes refieren tos irritativa y fiebre pudiendo comentar dolor retroesternal uriente. La exploración física suele ser normal, pudiendo existir roncus y sibilantes en la auscultación. El diagnóstico se basa en la clínica y la Rx de tórax es normal. El tratamiento es sintomático, y sólo en caso de sospecha de etiología bacteriana (fiebre persistente y expectoración purulenta) se puede añadir tratamiento antibiótico con Claritromicina (500 mg /12 horas) durante 1 semana o Azitromicina 500 mg /24 horas 3 días. NEUMONIA Neumonía adquirida en la Comunidad • Introducción La neumonía adquirida en la comunidad (NAC) es una infección del parénquima pulmonar que se produce fuera del ámbito hospitalario y aquella que acontece en el paciente que lleva menos de 48 horas ingresado. Históricamente se ha venido clasificando en: o Neumonía típica: se caracteriza por su presentación aguda y recortada con fiebre elevada, expectoración, dolor torácico pleurítico, crepitantes y condensación en la Rx de Tórax o Neumonía atípica: se caracteriza por una presentación subaguda, donde predominan los síntomas extrapulmonares (mialgias, febrícula, artralgias) con múltiples infiltrados en la radiografía torácica. Su adquisición se produce mediante micro aspiraciones de la flora oro faríngea. Etiológicamente el microorganismo más frecuente es el Streptococo Pneumoniae (hasta 2/3 de los casos) siendo el hábito tabáquico el principal factor de riesgo asociado. Otros gérmenes implicados son el H Influenzae, M Pneumoniae, C. Pneumophila, Legionella Pneumophila y virus respiratorios (VRS, parainfluenza, adenovirus). Hay que tener en cuenta que ciertas situaciones (tratamiento antibiótico previo, institucionalización, inmunoeprimidos) predisponen a infecciones por otros organismos (Pseudomona Aeuriginosa, Staphylococo Aureus, enterobacterias) y que en muchas ocasiones la etiología es mixta. • Evaluación diagnóstica 1. Exploraciones complementarias: o Rx Tórax:: necesaria para el diagnóstico. Hay que tener en cuenta que puede ser normal en la valoración inicial (ancianos, deshidratados, inmunocomprometdos) o Laboratorio: tiene poco valor diagnóstico. Se debe realizar hemograma completo con recuento y fórmula leucocitaria y bioquímica con función renal y hepática ya que algunas altraciones analíticas se relacionan con infecciones por determinados microorganismos (hiponatremia – Legionella, elevación de transaminasas – tularemia, Coxiella, Chlamydea) o Microbiologico: no es necesario de rutina y se realizará en caso de que el paciente vaya a quedar ingresado: o Detección de anfígeno de Legionella y Neumococo: rápidos y altamente específicos aunque su sensibilidad varía dependiendo de la técnica, la recogida e la muestra…etc . o Hemocultivos: antes de empezar el tratamiento y siempre en casos de ¾ Pacientes con Tª > de 38 grados ¾ Pacientes con criterios de Neumonía grave a pesar de que no tengan fiebre Libro electrónico de Temas de Urgencia 1 Infecciosas Cultivo de esputo: su recogida en urgencias antes de comenzar el tratamiento antibiótico puede ser útil, aunque nunca hay que demorar el comienzo del mismo por esperar a tenerlo. o PCR: las muestras más empleadas son las respiratorias presentando mayor sensibilidad que el cultivo, siendo en este momento el método de elección para el aislamiento de M Pneumoniae. o Otras técnicas: (toracocentesis, serología) no son prioritarias en Urgencias y se pueden demorara al ingreso del paciente en planta. 2. Diagnóstico diferencial: existen varias patologías no infecciosas, que pueden simular una neumonía, con fiebre e infiltrados en la Rx de tórax, destacando entre ellas: o Neoplasias: a. Carcinoma de pulmón b. Metástasis pulmonares c. Linfoma pulmonar o Enfermedades sistémicas: a. Granulomatosis de Wegener b. Sarcoidosis c. Sd hemorragia alveolar o Tromboembolismo pulmonar e infarto pulmonar o • Actitud terapéutica en Urgencias: Manejo del paciente con NAC: últimamente en la mayoría de los estudios que hacen relación al manejo de los pacientes con NAC en los S de Urgencias, se vienen usando los criterios de Fine como guía para el ingreso del paciente. Característica Factor demográfico Edad Hombres Mujeres Residente en un a institución de salud Enfermedades coexistentes Enfermedad neoplásica Enfermedad hepática Insuficiencia cardíaca congestiva Enfermedad cerebrovascular Enfermedad renal Hallazgos en el examen físico Alteración del estado mental Frecuencia respiratoria 30/min. Presión arterial sistólica <90mmHg Temperatura <35°C o 40°C Pulso 125/min. Hallazgos de laboratorio y radiológicos pH arterial <7,35 Uremia 30 mg/dl (11 mmol/l) Sodio <130 mmol/l Glucemia 250 mg/dl (14 mmol/l) Hematocrito <30% Presión parcial arterial de oxígeno <60 mmHg Derrame pleural Puntos asignados Edad (años) Edad (años) –10 +10 +30 +20 +10 +10 +10 +20 +20 +20 +15 +10 +30 +20 +20 +10 +10 +10 +10 Interpretación Clase I: Clase II: Clase III: Clase IV: Clase V: No factores de riesgo <70 puntos 71-90 puntos 91-130 puntos >130 puntos Libro electrónico de Temas de Urgencia 2 Infecciosas Estos criterios se basan en la diferente mortalidad para cada uno de los grupos en los que se clasifican a los pacientes de tal manera que: a) Grupo I y II: tienen una mortalidad < del 2% y pueden por tanto ser tratados de forma ambulatoria b) Grupo IV y V: su mortalidad asciende al 15 – 20 % y deben ser ingresados c) Grupo III: su riesgo se aproxima al 4% y actualmente la actitud a seguir no está claramente definida Criterios de Ingreso en UCI: ¾ Alteraciones del nivel de conciencia ¾ Necesidad de ventilación mecánica ó relación pO2/FiO2< 250 mmHg ¾ Fracaso multiorgánico ¾ Inestabilidad hemodinámica severa definida como shock (TAS< 90 mmHg ó TAD< 60 mmHg, oliguria (< 20 ml/h), ó necesidad de drogas vasopresoras ¾ CID 1. Tratamiento en Urgencias: nuestra actitud en Urgencias debe centrarse en la decisión de ingresar o no al paciente y en su estabilización si se encuentra inestable a. Medidas Generales: ¾ O2 si Sat de O2 basal es < de 90% y con el flujo mínimo para mantener una SO2 > 90% ¾ Antitérmicos si Tª > 38 grados ¾ Sueroterapia si existen datos de deshidratación b. Antibioterapia: la elección del antibiótico dependerá de la decisión de que hayamos tomado anteriormente sobre el ingreso del paciente. Se ha demostrado en estudios recientes que el comienzo temprano de la antibioterapia disminuye las complicaciones, la estancia hospitalaria y la mortalidad de la misma, por lo que es recomendable administra la primera dosis del tratamiento en el propio S de Urgencias, sobre todo si el paciente reúne criterios de gravedad. ¾ NAC que no requiere ingreso: 7 días TELITROMICINA 800mg/24 horas AMOXICILINA – CLAVULAMICO ↑ dosis (875/125 mg cada 8 horas) FLUORQUINOLONA 3ª GENERACION (MOXIFLOXACINO/ LEVOFLOXACINO 500 mg / 24 horas) MACROLIDO (CLARITROMICINA 500 mg /12 horas): sólo en caso de alta sospecha de neumonía atípica (durante 14 días) ¾ NAC que requiere ingreso: 10 días CEFTRIAXONA (2 g /24 horas ev ) ó CEFOTAXIMA (1 g /8 horas ev) + CLARITROMICINA (500 mg /12 horas vo) LEVOFLOXACINO 500 mg /24 horas ev AMOXICILINA – CLAVULAMICO ↑ dosis (1 -2 g /8 horas ev) + CLARITROMICINA (500 mg/12 horas vo) 2. Casos especiales: a. Neumonía por broncoaspiración: AMOXICILINA – CLAVULAMICO: 2g / 8 horas ev ó CLINDAMICINA: 600 – 900 mg/ 6 – 8 horas ev ó ERTAPENEM 1g /24 horas ev b. Neumonía por Legionella: LEVOFLOXACINO 500 mg/12 horas ev ó ERITROMICINA : 1g/ 6 horas ev c. Neumonía con sospecha de P. aeruginosa (sospechar cuando tratamiento con antibioterapia de amplio espectro previo, tratamiento crónico con corticoides, bronquiectasias, EPOC severo, Fibrosis quística, CD 4 < 50) CEFEPIME 2g/12 horas ev + CIPRFLOXACINO (400 mg/12 horas ev) ó LEVOFLOXACINO (500 mg/12 horas ev) ó CEFEPIME 2g/12 horas ev + AMIKACINA (15 mg/Kg/dia ev) ó PIPERAZILINA – TAZOBACTAM (4g/ 6 horas) + AMIKACINA Ó CIPROFLOXACINO/ LEVOFLOXACINO Libro electrónico de Temas de Urgencia 3 Infecciosas IMIPENEM (1 g / 8 horas) / MEROPENEM (1g/ 8 horas) + AMIKACINA ó CIPROFLOXACINO/ LEVOFLOXACINO d. Neumonía en paciente VIH: si su estado inmunológico es bueno se tratará como una neumonía adquirida en la comunidad, pero si por el contrario se encuentra inmunodeprimido habrá que cubrir otros patógenos como P. Aeruginosa ó P. Carinii (en este último caso tratar con COTRIMOXAZOL 15 – 20 / 75 – 100 mg/24 horas durante 21 días asociando corticoides si pO2< 70 mmHg) e. Neumonía en paciente neutropénico: CEFEPIME 2g/8horas ev + AMIKACINA 15 mg/Kg/dia ev) Neumonía Nosocomial Se define como la aparición de sintomatología 72 horas tras el ingreso ó tras el alta (hasta 10 días después), crepitantes ó matidez en la auscultación junto con nuevo infiltrado en Rx de tórax y esputo purulento ó hallazgo de un patógeno en sangre ó aspirado traqueal, biopsia ó cepillado bronquial. Se debe fundamentalmente a la microaspiración de la flora orofaríngea favorecida por el cambio en la flora sapófrita de los pacientes. Clínicamente los pacientes refieren fiebre con tos y aumento de expectoración junto con disnea y aumento del trabajo respiratorio con el antecedente de haber estado ingresado recientemente. Las pruebas complementarias a realizar son las mismas que en la NAC, siendo importante la comparación de la Rx de tórax con las anteriores para comprobar si existe un nuevo infiltrado. • Tratamiento TIPO NOSOCOMIAL TEMPRANA MICROORGANISMOS NAC Bacilos gramnegativos NOSOCOMIAL TARDIA Bacilos gn: enfermedades crónicas TRATAMIENTO NAC AMOXICILINA – CLAVULAMICO (1-2 g/8 h) CEFTRIAXONA (2 g /24 horas ev ) ó CEFOTAXIMA (1 g /8 horas ev) CEFTRIAXONA (2 g /24 horas ev ) ó CEFEPIME (2g/12 horas ev) Anaerobios: (boca séptica, ↓ nivel AMOXICILINA – CLAVULAMICO (1-2 g/8 h) ó conciencia) IMIPENEM (500mg/6 horas ev) ó PIP –TZB (4g/6h/ev) NOSOCOMIAL DE RIESGO S Aureus (UCI, colonización previa) Aspergillus (tratamiento cortocideo) NOSOCOMIAL GRAVE CLOXACILINA (2g/4h ev) VANCOMICINA (1g/12h/ev) TEICOPLANINA (400mg/24h/ ev) ó LINEZOLID ó ANFOTERICINA B LIP (3-5 mg/Kg/dia ev) CEFEPIME (2g/8 horas ev) ó LEVOFLOXACINO (500 mg/12 h ev) S Pneumoniae, L pneumophila, P +AMIKACINA (15 mg/Kg/dia ev) aeruginosa más enetrobacteria IMIPENEM (500mg/6 horas ev) + ERITROMICINA (500mg/6h ev) Libro electrónico de Temas de Urgencia 4 Infecciosas BIBLIOGRAFIA 1. Fine, M.J., Auble, T.E., Yealy, D.M., y cols. A prediction rule to identify low – risk patients with community – acquired pneumonia. N Engl J Med 1997; 336: 243 – 250 2. Pachón J., Falguera M., Gudiol F., Sabriá M., Alvarez Lerna F., Cordero E. Infecciones del tracto respiratorio inferior. Protocolos clínicos de la SEIMC 3. Cea L., Torres Macho J., Río Manzano MT. Infecciones respiratorias. Manual de Diagnóstico y Terapeútica Médica 12 de Octubre. (5ª edición) 4. Dorca Sargatal J., Bello Dronda S., Blanquer Olivas JM., De Celis Valeri MR., Molinos Martin L., Torres Martí A., Verano Rodríguez A., Zalacain Jorge R. Diagnóstico y Tratamiento de la Neumonía Adquirida en la comunidad. Normativas SEPAR. Direcciones de Interés: - www.SEPAR.ES (página oficial de la Sociedad española de Neumología y Cirugía Torácica) - www.SEIMC.ORG (página oficial de la Sociedad española de Enfermedades Infecciosas y Microbiología) Libro electrónico de Temas de Urgencia 5 Infecciosas Libro electrónico de Temas de Urgencia 6