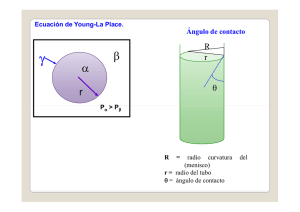
cuaderno de la clinica A1N4 - clinica de ortopedia y traumatologia
Anuncio

CUADERNO DE LA CLINICA DE TRAUMATOLOGIA Y ORTOPEDIA DEL ADULTO A A1 1N N4 4 Estado Actal de la Reparación Meniscal Revisión bibliográfica Diciembre de 2010 Resumen Las rupturas de meniscos son las lesiones más comunes de la rodilla, con una incidencia anual reportada de lesiones meniscales que resulta en meniscectomía de 61 por 100.000 habitantes. La edad media de los pacientes en el grupo de lesiones deportivas es de 33 años, en el grupo de lesiones no deportivos fue de 41 años, y en el grupo sin lesiones fue de 43 años. Las rupturas de meniscos se observan con frecuencia en combinación con lesiones del ligamento cruzado anterior.Los meniscos tienen tres principales funciones; como distribuidores de carga,amortiguadores y estabilizadores secundarios. Existen 3 técnicas de reparación artroscopica: todo adentro, fuera dentro y dentro fuera.Realizamos una búsqueda bibliográfica en buscadores internacionales(PUBMED), utilizando como criterios de búsqueda las palabras reparaciónmeniscal, en idioma ingles, sin límite etario, raza o sexo, se incluyeron artículosentre el 2005 y 2010. Los criterios de exclusión fueron, artículos fuera del marco temporal, artículos que trataban sobre menisectomía total, transplantemeniscal y sustitución meniscal.Se obtuvieron 1890 artículos de los que se seleccionaron 9, basándonos ennivel de evidencia, resumen y contenido.Se concluye que, la mayoría de las lesiones ocurren en el menisco medial, luego de lesiones traumáticas de la rodilla, aunque también pueden ocurrir en pacientes añosos por degeneración meniscal.Las lesiones meniscales pasibles de reparación son aquellas lesioneslongitudinales de la zona roja-roja o roja-blanca, o en las zonas 0 y 1 de Cooper, de entre 10 y 45mm de longitud, el resto de los tipos lesiónales o lasque se tipografíen en la zona blanca-blanca, no deberían repararse por su altataza de fracaso. El método gold estándar es la sutura meniscal dentro fuera con sutura tipo colchonero Dr. Fernando Nin Vilaro – Dr. Daniel Acevedo Tobler clinica.traumatologia@gmail.com vertical.Los métodos de sutura vertical se informaron como superiores a la suturahorizontal, en gran parte debido a su habilidad para capturar una mayorabundancia de fibras circunferencial.Entre las técnicas artroscópicas de reparación meniscal no existen grandesdiferencias en cuanto a la taza de éxito y todas tienen una tasa de fallo similar.Aunque la técnica dentro fuera, tiene un tiempo operatorio menor que la técnicafuera dentro con una taza de éxito similar. Todos los autores destacan que la reparación en un mismo tiempo de la lesiónmeniscal y una lesión del LCA aumenta la tasa de éxito en la reparación,debido a los factores de crecimiento derivados de la hemartrosis, La sutura que mas soporta la tracción es la colocada con fibras de alta densidad, con puntos de colchonero, vertical y horizontal. 1. Introducción Los meniscos son dos estructuras de fibrocartílago intrarticulares de la rodilla en forma semilunar macroscópicamente y con forma de cuñas al corte sagital, situado entre la tibia y el fémur en los compartimientos medial y lateral. 1,2,3,5 Solían ser considerados como nada más que los restos vestigiales de estructuras musculares en la rodilla. Desde mitad del siglo XX, son bien conocidas las funciones que estos presentan y su importancia anatómica,terapéutica y pronóstica en la patología de rodilla.1.2, 5 El tratamiento de la patología meniscal fue y es algo muy controvertido actualmente, desde que Fairbank demostró los efectos deletéreos de la menisectomías totales, se ha tratado de encontrar la forma de conservar las funciones que estas estructuras cumplen, hasta el momento actual no existe la forma de lograr una solución que de garantías a largo plazo.1,2 2.-Objetivo del trabajo Los objetivos de esta revisión son en primer lugar tratar de organizar el conocimiento con respecto a las diferentes técnicas que existen de reparación meniscal, apoyándonos en artículos internacionales, ver las indicaciones de reparación y de cada técnica y los resultados de estas actualmente. 3.-Marco teórico El mayor conocimiento de la biología de los meniscos y su función biomecánica llevaron a fomentar el interés en conservar estas estructuras y el subsecuente desarrollo de técnicas para su reparación.1, 3 El primer caso de la reparación meniscal se llevó a cabo en 1885 por Thomas Annandale, y fue publicado en el British Medical Journal. En vista de las pruebas disponibles, la preservación del tejido meniscal funcional, se ha prestado creciente atención al intentar la reparación de las lesiones meniscales siempre que sea posible.3, 4,5 Las primeras investigaciones, incluidas las realizadas por Arnoczky y Warren, confirmaron que el menisco lesionado es capaz de montar una respuesta reparadora a una lesión en sus zonas periférica vascularizada. En modelos caninos se ha demostrado que en la periféria (zona roja roja) el desgarro meniscal es inicialmente infiltrado por células inflamatorias, seguido por la formación de un coagulo de fibrina. Una cicatriz fibrovascular entonces es formada antes de 10 semanas, después de la cual sobreviene un remodelado.1, 5 Los desgarros en la parte avascular (la zona blanca blanca) fallan en curarse. 1, 2, 3, 4,5. Estudios recientes han demostrado la existencia de células en la zona superficial, que podrían ser células progenitoras que expresan alfa actina de músculo liso y que podrían tener un papel importante en la cicatrización de los desgarros meniscales.1, 5 Una variedad de patrones de lesiones meniscales pueden ser descubiertos por artroscopia. 2, 3,4 Incidencia y etiología de las lesiones meniscales. Las rupturas de meniscos son las lesiones más comunes de la rodilla, con una incidencia anual reportado de lesiones meniscales que resulta en meniscectomía de 61 por 100.000 habitantes. Las roturas del menisco medial se consideran generalmente con mayor frecuencia que las lesiones del menisco lateral, con una proporción de aproximadamente 2:1. Las rupturas de meniscos pueden ocurrir en las lesiones agudas de rodilla en pacientes jóvenes o como parte de un proceso degenerativo en las personas mayores. Las lesiones agudas frecuentemente son a consecuencia de lesiones deportivas, donde hay un movimiento de torsión en la rodilla parcialmente flexionada cargando de peso.5 Las lesiones meniscales agudas también puede ocurrir como parte de lesiones combinadas de la rodilla. En particular, la tríada de una rotura del ligamento lateral interno, rotura del ligamento cruzado anterior y un desgarro del menisco interno, como resultado del trabajo forzoso, angulación en valgo y rotación externa de la rodilla que soportan el peso, por ejemplo, en una lesión de rugby o de esquí de alta velocidad, es una entidad bien reconocida.5 En un estudio en 1.236 pacientes de edades comprendidas entre 18 y 60 años con artroscopia demostrado las lesiones de menisco, el 32% surgió como lesiones deportivas, el 38% de las lesiones no deportivas y el restante 28% no informó la historia específica de lesión. En el grupo con lesiones no deportivas, aproximadamente 50% de los pacientes informaron que su lesión se produjo al levantarse de una posición en cuclillas.5 La edad media de los pacientes en el grupo de lesiones deportivas es de 33 años, en el grupo de lesiones no deportivos fue de 41 años, y en el grupo sin lesiones fue de 43 años.5 Las lesiones degenerativas fueron descritas como lesiones "horizontales", y ocurrió en un grupo de edad más avanzada (edad media 43 años, en comparación con una edad media de 31 en aquellos con lesiones longitudinales). Las lesiones degenerativas se han descrito como lesiones de mediana edad, que se producen en fibrocartílago anormal. Se observó que este patrón de rotura más frecuente fue visto en el cuerno posterior del menisco medial.5 Las rupturas de meniscos se observan con frecuencia en combinación con lesiones del ligamento cruzado anterior en el momento de la reconstrucción del ligamento cruzado anterior. 1, 2, 3, 4,5, En las lesiones crónicas del cruzado anterior, la incidencia de roturas de menisco se ha informado que hasta el 98%. El menisco medial, en particular, se ha demostrado que contribuyen de manera significativa a la estabilidad anterior de la tibia cuando el ligamento cruzado anterior es deficiente. 1, 2, 3, 4,5 Con la deficiencia crónica del ligamento cruzado anterior, la repetida traslación anterior de la tibia provoca un aumento de la carga en el cuerno posterior del menisco medial. Además, como señaló Vedi, el cuerno posterior del menisco medial es la parte menos móvil de los dos meniscos. Estos factores parecen explicar la frecuencia con que las roturas de menisco medial posterior, en particular, se encuentran en el 2 contexto de una rodilla con LCA deficiente crónicamente.4, 5 Una lesión meniscal aguda puede tener una orientación radial, vertical circunferencial u horizontal. La parte central de una lesión circunferencial puede ser inestable y puede desplazarse hacia el interior en el compartimento correspondiente de la rodilla. Esa lesión se conoce como rotura en asa de balde, y es causa frecuente de bloqueo mecánico de la rodilla. 5 Estructura y función del menisco Estructura anatómica Los meniscos son en forma de cuña en el corte transversal, que se extiende entre las superficies articulares del fémur y la tibia. Que se unen a la cápsula articular en sus bordes periféricos convexos y a la tibia anteriormente y posteriormente por los ligamentos de inserción. 1, 2, 3, 4,5 El menisco interno cubre aproximadamente el 60% de la superficie articular del compartimento medial y el menisco lateral el 80% del compartimento externo. 1, 2, 3, 4,5 El tejido meniscal consiste en agua (60e70%), colágeno (22%) y moléculas glicosaminoglicanos (0,8%). 1,4 Las fibras de colágeno (sobre todo de tipo I) corren circunferencialmente en toda la inserción meniscal. Otras fibras con orientación radial actúan como enlaces cruzados, impidiendo división longitudinal de las fibras circunferenciales. El tipo celular predominante en el menisco son los fibrocondrocitos, se encuentran principalmente en la periferia del cartílago. Además en la zona superficial se ha identificado otro tipo celular, que puede tienen una función específica en la reparación meniscal. 1,4 El suministro de sangre a los meniscos es desde la periferia. El tercio externo tiende a tener una buena oferta de sangre y se denomina la "zona roja". El interior de las dos terceras partes tiende a ser avascular, por lo que es denominado la "zona blanca" Las rupturas de meniscos puede, por tanto clasificarse de acuerdo a la zona que se encuentra la lesión, es decir roja-roja, blanca-roja y blanca-blanca. 1, 2, 3, 4,5 Esto tiene implicaciones importantes para la curación potencial de una ruptura de menisco o de reparación, las lesiones en la zona vascular blanca-blanca es poco probable que curen. 1, 2, 3, 4,5 Las terminaciones nerviosas se han observado también en la periferia y las astas anteriores y posteriores, lo que sugiere que los meniscos pueden contribuir a la propiocepción en la rodilla. 1 Un número importante de los ligamentos están estrechamente asociados con los meniscos. Ambos meniscos tienen uniones firmes a la superficie tibial en los cuernos anteriores y posteriores a través de la inserción ligamentos, que son muy rígidas y fuertes.1, 2, 4,5 Por delante, el ligamento transverso conecta un menisco a los otros, esta estructura es muy variable. Posteriormente, el menisco lateral puede ser conectado al lado lateral del cóndilo femoral medial por uno o dos ligamentos meniscofemorales. 1 El ligamento anterior meniscofemoral (Ligamento de Humphrey) pasa delante del ligamento cruzado posterior (PCL) y esta presente en aproximadamente 74% de rodillas; El ligamento posterior meniscofemoral (Ligamento de Wrisberg) pasos detrás del PCL y es encontrado en aproximadamente 69% de rodillas. 1 Las cargas medias para el fallo de cada uno de estos ligamentos meniscofemorales se ha encontrado cerca de 300N (frente a aproximadamente 1200N para la ACL), y por lo tanto, se debe suponer que es probable que desempeñen un papel importante en la mecánica, tal vez en la limitación grado de movimiento del cuerno posterior del menisco lateral. 1,4 El menisco medial tiene fijaciones firmes todo alrededor de su periferia a través del ligamento coronario (meniscotibial) y se conecta a la parte profunda del ligamento colateral central (MCL).1, 4 El menisco lateral es más móvil, teniendo fijaciones a la periferia en sólo dos tercios de su circunferencia, con ninguna fijación en su tercio posterolateral donde corre anterior al tendón del poplíteo, donde forma el hiato poplíteo.1, 4 La movilidad del menisco lateral es clave en el movimiento hacia atrás del fémur lateral que se produce en la rodilla con flexión profunda, que es donde, con la flexión, el punto de contacto del cóndilo femoral externo pasa posteriormente en la meseta tibial externa y el menisco lateral se subluxa de la 3 parte posterior de la meseta tibial externa. 1 La función biomecánica. Los meniscos tienen tres principales funciones; como distribuidores de carga, amortiguadores y estabilizadores secundarios. Sin embargo, también ha sido postulado que pueden tener además papeles en la lubricación conjunta, la nutrición del cartílago y propriocepcion articulares. 1, 2, 3, 4,5 Distribución de la carga. Los meniscos llevan una carga que varía durante flexión y extensión debido a la cinética de la articulación de la rodilla. En la extensión, los meniscos soportan presiones de contacto 40-50% de la carga comparada con 80% en la flexión. Tras la meniscectomía, estas áreas de contacto pueden ser reducidas en un 75%, resultando en un incremento de las presiones de contacto con picos de hasta 235%. En el compartimiento medial la meseta de tibia es ligeramente cóncava, dando algún grado de congruencia con el cóndilo femoral curvo. Sin embargo, en el compartimiento lateral el cóndilo femoral curvo se sienta en una meseta tibial ligeramente convexa, causando una tendencia natural hacia la carga de punto. Así, el menisco lateral es especialmente importante como un distribuidor de carga en el compartimiento lateral.1, 2, 3, 4,5 La absorción de choque. La carga axial de los meniscos por el cóndilo femoral tiene como resultado fuerzas que procuran estirar el menisco periféricamente. Debido a la firmeza de las inserciones ligamentarias y la disposición circunferencial de las fibras de colágeno, los meniscos solo pueden ser estirados una distancia muy corta antes de provocar aumento en la tensión a través de las fibras de colágeno, lo que provoca resistencia a ser estirados más allá. Las fuerzas de carga axial son convertidas en aros de estrés y los tejidos absorben la energía. Los meniscos tienen un alto contenido de agua y sus tejidos son permeables, cuando el menisco es comprimido el agua es expulsada del mismo. Hay un alto coeficiente de arrastre y por lo tanto más energía es absorbida por los tejidos. Por el estudio de las vibraciones en la tibia durante la marcha se ha demostrado que la absorción de fuerzas de compresión disminuye en la meniscectomía aproximadamente un 20%.1, 2, 3, 4,5 Estabilidad. La forma de cuña relativamente inmóvil del cuerno posterior del menisco interno, actúa como un bloque de cuña que permite resistir el desplazamiento posterior del cóndilo femoral medial sobre la meseta tibial. Este efecto es pequeño en la rodilla normal. Sin embargo, cuando el ACL es deficiente el menisco interno se convierte en una importante estabilizador contra la traslación anterior, y por lo tanto puede ser llamado un "estabilizador secundario". Estudios han demostrado que luego de una menisectomia de menisco interno en una rodilla con un LCA deficiente, aumenta la inestabilidad anterior. 1, 2, 3, 4,5 Lesión meniscal y resultado funcional. Las lesiones meniscales traumáticas agudas, en pacientes jóvenes ocurre típicamente durante la flexión, cuando un momento rotacional es aplicado sobre un miembro que soporta carga. 1,5 Las lesiones meniscales son más comunes en deportistas donde los giros sobre el miembro de apoyo son mas frecuentes como futbol, basquetball, rugby. 1,5 En esta población las lesiones meniscales pueden estar asociados a otras patologías como ruptura del LCA o lesiones osteocondrales. 1,5 Hasta el 70% de las rodillas con una rotura del ligamento cruzado anterior se pueden asociar con una lesión del menisco externo, con una preponderancia de las lesiones circunferenciales del cuerno posterior.1, 4,5 En los pacientes mas viejos tienden a ocurrir lesiones atraumáticas o degenerativos, con el envejecimiento el tejido meniscal se hace menos elástico y mas propenso a desgarros ya sea espontáneamente o por trauma mínimo.1, 4,5 Las lesiones radiales pueden por lo tanto provocar una disfunción del tejido meniscal, mientras que con lesiones circunferenciales verticales el tejido meniscal todavía puede tener el potencial de un buen funcionamiento.1 Son preocupantes los informes de la rápida progresión de los cambios degenerativos que se han observado en algunos pacientes que intentan mantener altos niveles de la actividad deportiva después de meniscectomía, sobre todo después de la cirugía del menisco externo. 1, 3, 4,5 Tipo de lesiones La naturaleza y la localización de la lesión de menisco le ayudarán a determinar si la reparación se puede 4 realizar o si se requiere una meniscectomía parcial. Al decidir si debe o no intentar reparar un menisco desgarrado, los siguientes factores, han mostrado correlación con el resultado, es necesario considerar.1 Clasificación de las lesiones meniscales. La clasificación ha sido facilitada por las técnicas artroscópicas, por medio de estas se puede realizar un diagnostico detallado de los patrones de rotura meniscal. 1, 3,5 Se clasifican basados en la localización dentro de las zonas de irrigación meniscal y en la orientación y apariencia de las roturas. 1, 3, 4,5 Las zonas de irrigación meniscal son útiles para definir si una rotura meniscal es reparable. 1, 4,5 En cuanto a los patrones de lesión meniscal, estos patrones se clasifican en verticales, horizontales y complejos. 1, 4,5, 6, 7, 8 Las verticales se subdividen en longitudinales y radiales, mientras que las horizontales se clasifican en roturas en hojas de libro o en pediculadas. Las roturas complejas se encuentran más frecuentemente en meniscos degenerados, aunque también se pueden encontrar en meniscos sanos. 1, 7,8 Las roturas verticales, longitudinales, generalmente están localizadas en la periferia del menisco, debido a la mayor concentración de fibras circunferenciales de colágeno.1, 7,8 Estas suelen originarse en el hasta posterior del menisco y avanzan siguiendo la orientación de las fibras de colágeno, ocurren generalmente en pacientes jóvenes y activos. Cuando se producen fuerzas mayores que las fisiológicas, en ocasiones el menisco no es capaz de difundir estas fuerzas en cuyo caso las fuerzas radiales que generalmente son absorbidas provocan aberturas longitudinales entre las fibras de colágeno. Presenta una asociación frecuente con lesión del LCA. 1, 7,8 La rotura en asa de balde, es una rotura longitudinal extensa, cuyo borde libre puede subluxarse entre el cóndilo y platillo tibial. Como las fibras nerviosas en la parte periférica del menisco se encuentran bajo tensión a nivel del inicio de la rotura, se produce un edema característico en el margen anterior de la parte anormalmente móvil del menisco. 1, 3, 5, 7 Las roturas transversas, radiales, se producen en el plano vertical pero con orientación radial. Pueden ser primarias o extensiones de otros patrones de rotura. La topografía mas frecuente es la parte es la parte lateral. 1 Sintomas y signos. Los síntomas clásicos de un desgarro de menisco al momento de la lesión son el dolor de todo el lado afectado de la articulación, bloqueo e hinchazón. La inflamación tiende a desarrollarse de forma gradual durante las primeras 24 h, a diferencia de la rodilla con un desgarro LCA aguda, donde la inflamación tiende a desarrollarse con rapidez, en la primera hora. 1, 3, 4,5, 6, 7,8 El curso de los síntomas de un desgarro de menisco incluyen dolor alrededor de la línea de la articulación, chasquido al dar un paso (que puede o no ser dolorosa), y bloqueo articular. También es común que los pacientes se quejen de que no pueden o les resulta doloroso realizar una sentadilla completa (una posición que destaca en gran medida los cuernos posteriores de ambos meniscos). 1, 3, 4, 5, 6, 7,8 Pruebas físicas. La prueba que comúnmente se realiza como parte del examen de rutina de rodilla con el fin de probar la presencia de una lesión meniscal es la prueba de McMurray, que fue descrito por McMurray en 1942 en el British Journal of Surgery. Sin embargo, la descripción original McMurray es la siguiente: Se realiza la maniobra con el paciente acostado, la rodilla es primero completamente flexionada hasta que el talón se acerca a la nalga, los pies se sujetan por el talón. La rodilla se estabiliza con la otra mano del cirujano, la pierna es hecha girar sobre el muslo con la rodilla todavía en la flexión completa. Durante este movimiento la sección posterior del cartílago se hace girar con la cabeza de la tibia, y si todo el cartílago, o cualquier fragmento de la sección posterior, está suelto, este movimiento produce un chasquido apreciable en la articulación. Por la rotación externa de la pierna se testea el cartílago interno, y por la rotación interna se testean las anomalías de la parte posterior del cartílago externo. Al cambiar los grados de flexión de la articulación se pueden examinar la totalidad del segmento posterior de los cartílagos desde la mitad hasta su fijación posterior. Por lo tanto, si la pierna se rota con la rodilla en ángulo recto con los cartílagos en su parte media están bajo cierta presión, pero, anterior a este punto, la presión ejercida sobre el cartílago es tan reducido que el examen exacto es imposible. Cuando un segmento de cartílago suelto está atrapado entre los huesos durante la rotación, el deslizamiento del fémur en el fragmento suelto va acompañado de un ruido sordo o un chasquido, que a veces se puede escuchar, pero siempre se puede sentir, y el tamaño de la porción individual puede ser juzgado por el balanceo de la tibia, y por lo general por la gravedad del sonido producido. Este método de examen no es fácil de dominar; la rotación requiere una cantidad considerable de práctica, y todo el procedimiento debe llevarse a cabo de manera sistemática si se quiere alcanzar el éxito. Probablemente la rutina más simple consiste en traer la pierna de su posición de flexión aguda a un ángulo recto, mientras que el pie se mantiene primero en la rotación interna completa, y luego en la rotación 5 externa completa. Otras pruebas físicas están descritas, como son la prueba de Steinmann I y II, la prueba de Apley y el signo de Bado. La prueba de Steiman I se realiza con la rodilla colgando, y el pie se gira bruscamente en dirección externa y despierta dolor en la parte medial. El Steiman II se realiza igual con la rotación interna del pie. La prueba de Apley, con el paciente en decúbito ventral, se flexiona la pierna y se realiza compresión axial y se realiza rotación interna y externa. Se puede repetir la maniobra con distracción de la articulación de la rodilla para diferenciar la ruptura meniscal de lesiones ligamentarias. 5, 7,8 El signo de Bado, tiene 2 manifestaciones una funcional y otra física, desde el punto de vista funcional, los enfermos acusan una limitación a la flexión de la rodilla enferma, en algunos casos existe un dolor espontáneo a la flexión, físicamente, encontramos 3 cosas, limitación a la solicitud de la flexión activa, dolor cuando pasivamente se intenta sobrepasar el grado de flexión alcanzado activamente y la apreciación por la mano que pretende hacer la flexión pasiva, de una resistencia elástica. Se busca con el paciente en decúbito dorsal, si la flexión activa es completa y el talón se coloca en contacto con la región isquiática, el signo es negativo. 9 El papel de la RM en el diagnóstico de las lesiones de menisco puede ser la causa de debate. En un mundo ideal, sin restricciones financieras o limitación de la capacidad, se podría sugerir que todos los pacientes con síntomas sugestivos de alteración significativa del tejido blando dentro de la rodilla deben ser sometidos a RM.5 La RM es una investigación bastante exacta, con la sensibilidad reportada de 80%, una especificidad del 71%, valor predictivo positivo del 84% y valor predictivo negativo del 71%.5 Sin embargo, como se desprende de estos valores, la RM está lejos de ser infalible en el diagnóstico de las roturas de menisco, y hay, por lo tanto, buen argumento para proceder directamente a la artroscopia en aquellos pacientes en los que hay un alto índice de sospecha clínica en situaciones donde el solicitante de una resonancia magnética es probable que cause una demora indebida. 5 artroscopia. Sistemas de cánula de varios tipos son usados para colocar las suturas en ángulos diferentes y posiciones sobre el menisco. La capacidad de alcanzar la colocación de sutura perpendicular en la lesión meniscal en el cuerno posterior da una ventaja a este método sobre algunas otras técnicas. Sin embargo, esto también conlleva algunos riesgos. Una lesión neurovascular es posible mientras se coloca la aguja desde dentro de la articulación para fuera de la articulación. La reparación dentro-afuera ha arrojado resultados favorables en numerosos informes publicados. Casi todos los estudios han sido retrospectivos. Las tasas de éxito de los estudios basados principalmente sobre resultados clínicos se han extendido del 73 % al 91 %. Las rodillas con inestabilidad del ligamento cruzado anterior, tienen una mayor tasa de fracaso. Estos estudios utilizaron una segunda exploración artroscopica para evaluar las reparaciones de adentro hacia afuera. Horibe et al evaluaron 132 reparaciones de menisco. En setenta y tres por ciento de los meniscos había una curación completa. El otro 17% la curación era incompleta, pero sólo nueve pacientes tenían síntomas relacionados con el menisco como el bloqueo, hinchazón o dolor. Reparaciones con una reconstrucción concomitante del ligamento cruzado anterior tenía una tasa de curación de (90%) frente a las reparaciones hechas por una lesión aislada en rodillas con ligamento cruzado anterior estable (57%). Rosenberg et al encontraron 83% (24 de 29) de curación en reparación del menisco en el momento de una segunda exploración artroscopica. Hallazgos similares de disminución de la curación en la zona central del menisco fueron encontrados por Rubman et al. Ellos examinaron solo los pacientes con las reparaciones que implican la región central avascular del menisco. Noventa y un meniscos fueron evaluados con artroscopia y sólo el 25% tenían la curación completa y 38% tenían curación incompleta. 10,11 TECNICAS DE REPARACION MENISCAL Reparación artroscopica dentro-fuera. La técnica de reparación de meniscal dentro hacia afuera implica la fijación de una lesión por la colocación de suturas dentro de la rodilla a un área protegida en la parte exterior de la cápsula articular. Las suturas son realizadas con agujas largas e hilos absorbibles o no absorbibles 2-0. Las suturas son realizadas desde portales anteriores en virtud de la 6 Reparación meniscal artroscopica fuera-dentro. En la reparación meniscal fuera-dentro se utilizan agujas espinales pasando desde fuera de la articulación al interior de la articulación bajo observación artroscópica. Las agujas se pasan a través del borde del menisco y, luego a través del fragmento del cuerpo de menisco. El material de sutura, a continuación, se pasa a través de la aguja espinal. La sutura es entonces recuperada por uno de los dos métodos .Un método utiliza un lazo de metal a través de otra aguja para recuperar el hilo de sutura. Esta sutura luego se ata fuera de la articulación en la cápsula. Alternativamente, la sutura se recupera a través del portal anterior. Los nudos luego se atan en el extremo de la sutura, que es recogido en la articulación, y la tracción del nudo contra el fragmento del cuerpo del menisco reduce y mantiene el fragmento. Las suturas individuales pueden pasar a través de la superficie inferior o superior del menisco, y las suturas adyacentes están unidas entre sí a través de la cápsula. Este método es útil para las lesiones en la zona anterior o el cuerpo del menisco medial o lateral. Esta técnica no funciona para las lesiones, cerca del cuerno posterior. Una ventaja teórica de esta técnica es evitar la lesión de las estructuras neurovasculares en situación de riesgo. Excelentes resultados clínicos en el 98,6% de los pacientes fueron reportados por Morgan y Casscells en su examen y revisión de los síntomas de los pacientes que fueron sometidos a reparación meniscal con técnica fuera- dentro. Con un seguimiento de 12 a 28 meses, de 70 pacientes incluidos sólo uno tuvo una nueva lesión que se produjo dos meses después del procedimiento inicial. En un estudio posterior, más amplio, Morgan et AL evaluaron artroscopicamente 74 reparaciones de afuera hacia adentro de menisco. Sesenta y cinco por ciento de estos se curaron completamente, el 16% fracaso completamente, y el 19% tienen curación incompleta. Noventa y dos por ciento (11 de 12) de los fracasos que involucran el menisco medial posterior. Rodeo y Seneviratne informó sobre los resultados en el Hospital de Cirugía Especial participación de 90 pacientes con criterios objetivos, tales como resonancia magnética, tomografía computarizada (TC) artrografía o artroscopia para evaluar el resultado. Ochenta y siete por ciento de los pacientes evolucionaron satisfactoriamente según lo definido por ningún síntoma y la curación total o parcialmente el objetivo. La tasa de fracaso fue mayor en las rodillas inestables (cinco de 13) frente a las rodillas estables (cinco de 33) y en aquellos con reparaciones medial (11 de 72) frente a las reparaciones laterales (uno de los 18) En otro estudio de la misma institución, van Trommel et al, también se utilizan criterios objetivos (resonancia magnética, artrografía, o artroscopia) para evaluar la curación. Después de un promedio de 15 meses, la curación completa se produjo en el 45% y la curación parcial en el 32% de las reparaciones. Mala cicatrización con la tecnica fuera-dentro se observó en pacientes con lesiones en el cuerno posterior del menisco medial. Plasschaert et al revisaron de forma retrospectiva la tasa de curación, e informaron una supervivencia del 74% en un seguimiento medio de 3,5 años. Resultados similares fueron reportados por Mariani al 77,3%, con resultados clínicamente buenos en un seguimiento promedio de 28 meses. Valen y Molster informó los resultados menos favorables. Ellos reportaron una tasa de supervivencia acumulada de 50% a los 5 - años de seguimiento en 51 pacientes. Sin embargo, como señalaron los autores, sus indicaciones para la reparación eran extensas, incluidos los intentos de reparar lesiones en la zona blanca-blanca.12, 13 7 Reparación artroscopica todo adentro. La técnica de reparación meniscal todo adentro recientemente se ha hecho popular debido a que parece evitar muchas de las complicaciones potenciales de otras técnicas de reparación meniscal y disminuir el tiempo quirúrgico. Esta puede ser la técnica de reparación de menisco más común hoy en día, sin embargo, es una de las menos documentadas. La popularidad de este método se ha incrementado y numerosos dispositivos y técnicas se han introducido. En 1991 Morgan describió por primera vez la técnica artroscópica de reparación del menisco todo adentro. Describió una cánula posterior y el uso de un pasador de sutura para pasar sutura monofilamento absorbible a través de las lesiones del cuerno posterior del menisco. Nudos luego fueron atados por artroscopia para sujetar el tejido. La técnica es eficaz, aunque técnicamente exigente. Posteriormente, varios dispositivos se han desarrollado para evitar cortes posteriores. El T-Fix anclaje se introdujo a mediados de 1990. Este fue desarrollado para permitir una fijación segura del menisco bajo artroscopia. Se evita cualquier incisión posterior y la colocación del anclaje se considera fácil. La sutura de anclaje consiste en una sutura fija alrededor de la cintura de una pequeña barra no absorbible, que se introduce a través del sitio lesionado. Una segunda ancla se coloca cerca de la primera ancla. Las dos suturas entonces son atadas. Altas habilidades artroscópicas para atar el nudo son obligatorias para esta técnica. 15 Los resultados de la utilización del T-Fix han sido favorables. Dos estudios prospectivos a corto plazo se han publicado sobre el uso de este dispositivo. Barrett et al seguimiento 20 pacientes con 21 reparaciones de menisco durante un mínimo de 1 año. Todas las reparaciones se realizaron en conjunto con una reconstrucción del ligamento cruzado anterior. Cuatro pacientes (19%) permanecieron sintomáticos y se considera que han fracasado los resultados clínicos. Tres de estos cuatro pacientes tenían complejas lesiones horizontales en el tercio central del menisco.15 Escalas et al, en seguimiento de 20 pacientes durante 6 meses. El noventa por ciento del grupo regresó a sus niveles de actividad preoperatoria o mejor con la resolución de los síntomas. No se observaron complicaciones con el dispositivo. Se han desarrollado dispositivos bioabsorbibles de reparación meniscal para la técnica todo adentro que eliminan cualquier sutura artroscópica. Una vez más, los informes publicados sobre el éxito clínico de estos dispositivos son limitados. Dos estudios publicados han reportado los resultados a corto plazo de la flecha del menisco. La flecha es un dispositivo bioabsorbible con púas que se colocan a través de una lesión meniscal. Hurel et al retrospectivamente realizaron un seguimiento 25 pacientes (26 reparaciones) para un seguimiento promedio de 16,7 meses. Estos pacientes tuvieron una reparación de todo dentro-con la flecha absorbible BioFix dispositivo de fijación. Ochenta y ocho por ciento de los pacientes tuvieron resultados buenos o excelentes.14 En dos pacientes, irritación de los tejidos blandos apareció secundaria a la colocación de la flecha. Un estudio prospectivo y randomizado de Albrecht- Olsen et al compararón la reparación meniscal de adentro hacia afuera con la reparación del menisco con dispositivos tipo flecha. El estudio incluyó a 68 pacientes. Una segunda mirada artroscopia se realizó en 65 pacientes (96%), sin embargo, el seguimiento fue sólo de 3 a 4 meses. La rehabilitación postoperatoria fue idéntica para los dos grupos con proscripción del soporte de peso durante 5 semanas. El tiempo quirúrgico para los pacientes que recibieron flechas (30,3 minutos) fue la mitad del tiempo quirúrgico para los pacientes que recibieron puntos de sutura (59,8 minutos). En los controles artroscopicos, el 91% de lesiones meniscales en los pacientes que recibieron flechas había sanado por completo o parcialmente en comparación con el 75% en los pacientes que recibieron puntos de sutura. Dos infecciones se produjeron en pacientes que recibieron puntos de sutura, mientras que no se produjeron infecciones en los pacientes que recibieron flechas. 15 Recientemente, numerosos informes que documentan casos de complicaciones se han reportado con el uso del dispositivo de flecha para la reparación del menisco. Varios informes han descrito surcos o desgastes en la superficie articular que corresponde a la ubicación de la flecha en el menisco adyacente, el dolor transitorio posterior de la rodilla también se ha asociado con los implantes de flecha. La rotura y migración del implante se ha descrito. En otros informes se han presentado casos de migración 8 subcutánea y hematoma quístico causado por la flecha. La resistencia a la extracción del dispositivo de flecha ha sido estudiado in Vitro. Se ha demostrado que aproximadamente el equivalente de retirada de una sutura horizontal con 0 Maxon y aproximadamente 50% de la retirada de una sutura vertical de 2-0 Ethibond.14 4.- MATERIAL Y METODO. Realizamos una búsqueda bibliográfica en buscadores internacionales (PUBMED), utilizando como criterios de búsqueda las palabras reparación meniscal, en idioma ingles, sin límite etario, raza o sexo, se incluyeron artículos entre el 2005 y 2010. Los criterios de exclusión fueron, artículos fuera del marco temporal, artículos que trataban sobre menisectomía total, transplante meniscal y sustitución meniscal. Se obtuvieron 1890 artículos de los que se seleccionaron 9, basándonos en nivel de evidencia, resumen y contenido. Se realizo el análisis de 9 trabajos, 3 prospectivos, 1 retrospectivo, 1 Ensayo clínico aleatorizado, 2 estudios biomecánicos, 2 estudios de cohorte. De estos tenemos 2 trabajos con nivel de evidencia IV, 1 con nivel III, 1 con nivel II y 1 de nivel I. 5.- Resultados. Artículos analizados. Meniscal Repair With the RapidLoc Meniscal Repair Device, F. Alan Barber, M.D., David A. Coons, D.O., y Michell Ruiz-Suarez. Realizaron un estudio prospectivo, de 62 meses de evolución, en pacientes sometidos a reparación meniscal con la técnica todo adentro, con el dispositivo Rapid-lock, investigaron una población de 32 de 35 pacientes ya que 3 se perdieron, con edad promedio de 30 años, 20 fueron hombres y 12 mujeres, se siguieron mediante cuestionarios y exámenes clínicos. Se tomaron como criterios de inclusión pacientes con lesiones longitudinales de espesor total del menisco, en la zona "rojo-rojo" (3 mm desde la unión menisco-sinovial) o "rojo- blanco" (3 a 5 mm desde la unión meniscosinovial). No hay restricciones de edad. De las 32 reparaciones, 23 (72%) fueron realizados en conjunto con la reconstrucción del LCA, y 9 de reparaciones se llevaron a cabo en las rodillas estables. En total, 25 meniscos mediales y 7 meniscos laterales fueron reparados. De las 32 reparaciones, 11 se realizaron en la zona "rojo-rojo" y 21 en la zona "rojo-blanco". La longitud media fue de 18,6 desgarro mm (rango, 15 a 30 mm). Cuatro fallas fueron documentadas artroscopia, de un total de 32 reparaciones (12,5%). Todas se encontraban en el menisco medial. Dos lesiones se encuentra en la "rojo-rojo" y 2 en la "rojo-blanco”. Estas lesiones miden entre 15 y 25 mm de longitud. Las fallas fueron documentadas artroscopicamente entre 8 y 29 meses después que el procedimiento inicial se llevó a cabo. Los eventos adversos se observaron en varios casos. El más común de ellos fue el corte de la sutura durante la inserción RapidLoc. El éxito clínico global (sin síntomas) con el tipo de dispositivo RapidLoc fue del 87,5%, la ausencia de síntomas no es lo mismo que la curación, las tasas de éxito reportado para la reparación meniscal realizado con otros dispositivos de todo dentro son similares a los de las suturas meniscales. Meniscal Repair Using the FasT-Fix All-Inside Meniscal Repair DeviceArthroscopy , Andrew L. Haas, M.D., Anthony A. Schepsis, M.D., Joshua Hornstein, M.D., and Cory M. Edgar, Realizaron un estudio prospectivo de 37 pacientes con 42 reparaciones meniscales, sometidos a reparaciones meniscales con técnica todo adentro, mediante el dispositivo Fast-Fix, controlados a los 3, 6, 12 meses, a los 2 años y al final del seguimiento. La población de estudio consistía en 37 pacientes, 22 hombres y 15 mujeres, con edad promedio de 27.8 años. Tomaron como criterios de inclusión para la reparación, y por lo tanto en el estudio, lesiones periféricas longitudinales en la zona rojo / rojo o rojo / zona blanca con un mínimo de 2 mm del borde periférico (Cooper zonas 1 o 2), y lesiones, de 10 mm o más de longitud. En presencia del ligamento cruzado anterior (LCA) inestable, la estabilidad fue restaurada con una reconstrucción simultánea. Se llevaron a cabo 42 reparaciones de menisco se han realizado en estos 37 pacientes, 28 meniscos medial y lateral de 14 se sometieron a reparación. De los 37 pacientes, 5 se sometieron a reparación tanto de los meniscos medial y lateral. Concurrente con la reconstrucción del LCA reparación meniscal se realizó en 22 pacientes (59%). De los 5 pacientes que habían reparación del menisco medial y lateral, los 5 (100%) fueron sometidos a reconstrucción del LCA concurrentes. Todas las lesiones estaban en las zonas de Cooper radiales 1 y 2. Todas las lesiones eran predominantemente en el tercio medio y posterior del menisco y 8 lesiones extendidos al sector más posterior del tercio anterior del menisco. Un promedio de 2,8 aparatos de sutura se utilizó (rango, 1 a 5) en las reparaciones. El 9 seguimiento promedio fue de 24,4 meses (rango, 2227 meses). El procedimiento concurrente más frecuente fue la reconstrucción del LCA, que se realizó en 22 pacientes (59%). El promedio de longitud de rotura de 2,9 cm (rango, 1.5 a 4.5 cm). Hubo 5 fracasos clínicos. De estos, 2 fueron en el grupo de reconstrucción de ligamento cruzado anterior concurrentes (91% de éxito) y 3 estaban en el grupo de reparación meniscal aislada (80% de éxito). Cada uno de estos pacientes fue sometido a seguimiento artroscopico y se realizaron meniscectomias parciales. La reparación del menisco de adentro hacia afuera ha mantenido el patrón oro Encontraron que los implantes bioabsorbibles soportan menos carga a la tracción en comparación con las técnicas de sutura. Entre el T-Fix y la sutura de colchonero horizontal las diferencias son estadísticamente insignificantes. Estudios adicionales en cuanto a la fuerza de fijación se han realizado, incluyendo trabajos de Caborn, que muestran una diferencia estadísticamente significativa entre la resistencia de la sutura de colchonero vertical y el Fast-Fix (datos no publicados). La presencia o ausencia de reparación concomitante de ligamentos (principalmente el ligamento cruzado anterior), constituyen una población diferente que se cree que tiene una mejor oportunidad de curación. Se cree que esto se debe a numerosos factores, incluyendo la gravedad de la lesión y la presencia de la hemartrosis postoperatoria, en los pacientes que se sometieron a la reconstrucción del LCA concurrentes se observo 80% de éxito en el grupo sin reparación vs 91% tasa de éxito en el grupo de reconstrucción. Arthroscopic meniscal repair: a comparative study between three different surgical techniques, E. Hantes, Vasilios C. Zachos, Sokratis E. Varitimidis, Zoe H. Dailiana, Theophilos Karachalios, Konstantinos N.Malizos, Realizaron un estudio prospectivo para evaluar y comparar los resultados de la reparación meniscal mediante 3 técnicas de reparación artroscopica (fueradentro, dentro-fuera y todo adentro), en 57 pacientes entre el 2002 y el 2004 con 23 meses de seguimiento promedio. La técnica fuera adentro, se utilizó en 17 pacientes, de adentro hacia afuera en 20 pacientes, mientras que el resto de los 20 pacientes fueron manejados por la técnica de todo dentro con el RapidLoc Mitek, anclas de tejido blandos. El ligamento cruzado anterior (LCA) se reconstruyo en 29 pacientes (51%). Se tomaron pacientes con sospecha de una ruptura de meniscos (basado en la exploración clínica y la resonancia magnética (RM)) y que cumplieran con los siguientes criterios: (a) Rotura longitudinal mayor de 10 mm de longitud, (b) La ubicación de la lesion a menos de 6 mm de la unión meniscocapsular, (c) Ausencia de la cirugía del menisco anterior, (d) Sin evidencia de la artritis durante la artroscopia, y (e) Fijación del menisco sólo con una técnica (no técnicas de fijación híbrida). El ligamento cruzado anterior (LCA) fue reconstruido en las rodillas con inestabilidad de LCA, utilizando tendón de la rótula o autoinjerto semitendinoso, en el momento de la reparación meniscal. Tres cirujanos experimentados en cirugía artroscópica de la rodilla realizaron las operaciones. Entre enero de 2002 y marzo de 2004, 62 pacientes que cumplían los criterios de inclusión se sometieron a una reparación artroscópica del menisco y se incluyeron en el estudio. Sin embargo, cinco de ellos se mostraron reacios a venir para la evaluación clínica en el último seguimiento y, por tanto, que se retiraron del estudio, dejando a 57 pacientes. El procedimiento de aleatorización se realizó mediante sobres cerrados que contenían una de las tres letras (A, B, C). Letra A se corresponde con la técnica fuera dentro, la letra B con la técnica de adentro hacia afuera, y la letra C a la técnica todo adentro. La enfermera circulante abrió un sobre al azar justo antes de la reparación meniscal si la lesión era adecuada para su reparación. Los tres grupos fueron comparables en términos de edad, el género, la cronicidad, la ubicación (ancho de los bordes), topografía (medial, lateral), y la longitud de la rotura. Sin embargo, sólo 5 pacientes en el grupo C se sometió a una reconstrucción del LCA simultánea y esta diferencia se detectó en el estadísticamente significativa en comparación con los otros grupos En cuanto a la taza de curación encontramos que el grupo A mostró una taza de curación de 100%, el B 95% y el C 65%. El tiempo requerido para la reparación meniscal un promedio de 38.5 minutos para el grupo A, 18.1 min para el grupo B, y 13.6 min para el grupo C. El tiempo de operatorio para la reparación meniscal en el grupo A fue estadísticamente mayor en comparación con otros grupos. No hubo diferencias significativas entre los tres grupos con relación a las complicaciones. Según nuestros resultados, la reparación meniscal artroscopica con la técnica de adentro hacia afuera parece ser superior en comparación con los otros métodos, ya que ofrece una alta tasa de curación del menisco sin tiempo operatorio prolongado. Effectiveness of Bioabsorbable Arrows Compared With Inside-Out Suturing for Vertical, Reparable Meniscal Lesions A Randomized Clinical Trial Dianne Bryant, PhD, James Dill, MD, FRCSC, Robert Litchfield, MD, FRCSC, Annunziato Amendola, MD, FRCSC, Robert Giffin, MD, FRCSC, Peter Fowler, MD, FRCSC, and Alexandra Kirkley, MD, MSc, FRCSC. El propósito de este estudio fue comparar la eficacia 10 de la sutura dentro-fuera y flechas bioabsorbibles para la reparación de lesiones meniscales verticales. Este es un ensayo clínico aleatorio, controlado con nivel de evidencia 1. Cien pacientes consecutivos fueron asignados al azar a las flechas (n = 51) o suturas (n = 49). Sesenta y cinco por ciento de los pacientes (31 puntos de sutura, de 34 flechas) se sometió a una reconstrucción concomitante del ligamento cruzado anterior. Sesenta y cuatro (64%) pacientes tuvieron una reparación de menisco en la rodilla derecha, y 86 (86%) pacientes tuvieron una reparación del menisco medial. El tiempo para completar la reparación para el grupo de suturas (41,9 ± 21,0 minutos) fue significativamente mayor que para el grupo de flechas (24,8 ± 16 minutos; P <0,0001). Un investigador llevo a cabo evaluaciones a las 6 semanas y 3, 6, 12 y 24 meses después de la operación. Los grupos fueron similares en edad, sexo, tiempo de una lesión a la cirugía, y la longitud y la ubicación del desgarro. El seguimiento medio fue de 28,0 ± 8,4 meses. Hubo 22 fallas en la reparación meniscal (11 en cada grupo), que no representan una significativa diferencia en la tasa de fracaso entre los grupos. Este fue un grupo paralelo, aleatorio y de un solo centro con 5 cirujanos ortopédicos. La investigación del comité institucional de ética aprobó el estudio. Cualquier paciente sometido a una reconstrucción del LCA o artroscopia de rodilla con probable desgarro de menisco basado en los hallazgos clínicos entre julio de 1998 y junio de 2002 se consideró potencialmente elegibles y firmó una carta de consentimiento informado para participar en el estudio. Los pacientes no fueron elegibles si habían sido objeto de una reparación anterior del menisco en la rodilla operativo, había una articulación de la rodilla inestable y no fueron sometidos a reconstrucción del ligamento concomitante, tenía infección activa conjunta o sistémica, o tenía una enfermedad grave médica que se oponen a la cirugía. Otras exclusiones incluyen, aquellos pacientes que no estaban dispuestos a seguir de acuerdo a protocolo de estudio durante 2 años, incluyendo los pacientes que tenían planes de mudarse fuera de la vecindad del centro participante, los que tenían una enfermedad psiquiátrica muy grave, y aquellos que no pueden hablar o entender el idioma Inglés. La decisión final sobre la elegibilidad de un paciente se determinó durante la operación. Los pacientes fueron asignados al azar si tenían una lesión meniscal vertical reducibles en la zona de unión menisco sinovial, zona rojo- rojo, o zona roja y blanca, y se determinó por el cirujano investigadora si las lesiones eran igualmente susceptibles de reparación con suturas o con flechas (BionX). Los pacientes que tienen una lesión horizontal radial, o una lesión meniscal en colgajo o una lesión vertical inferior a 10 mm de longitud o desplazamiento inferior a 3 mm, en la exploración articular, fueron excluidos. Hubo 11 fallos dentro del grupo de flecha y 11 en el grupo de sutura, para una tasa de fracaso del 22%. Estos valores son comparables con los de la literatura publicada. Las suturas de adentro hacia afuera y las flechas bioabsorbibles ofrecen comparables tasas de éxito para la reparación meniscal, aunque la ubicación de la lesión meniscal pueden determinar cuál es el método más apropiado. Un seguimiento más largo es necesario para determinar si hay una mayor incidencia de daños en la superficie articular en pacientes con lesiones meniscales rearadas con flechas. En este momento, los autores recomiendan una técnica híbrida (flechas atrás y suturas anterior), aprovechando las fortalezas de ambas técnicas. Two to nineteen years follow-up of arthroscopic meniscal repair using the outside-in technique: a retrospective study, Ashraf Abdelkafy , Nicolas Aigner, Mohamed Zada, Yassein Elghoul, Hesham Abdelsadek, Franz Landsiedl. Realizaron un estudio retrospectivo, que trata de el seguimiento a largo plazo de las reparaciones meniscales artroscopicas con la técnica fuera dentro. Entre los años 1986 y 2002, se obtuvieron 93 casos de reparación meniscal artroscópica con la técnica de fuera a adentro, 41 pacientes fueron seguidos un periodo promedio de 11,71 años, de estos 31 se consideraron clínicamente exitosos y 5 se consideraron como fallas de tratamiento. Veintitrés de los pacientes eran de sexo masculino mientras que 18 eran mujeres. Los índices de masa corporal de nuestros pacientes reveló que 26 pacientes tenían un peso normal, 2 tenían sobrepeso, 10 eran obesos y 3 fueron de bajo peso. Las rodillas operadas fueron: 16 rodillas derecha y 25 izquierdas. Veintinueve pacientes sufrieron la lesión durante la práctica deportiva. Se realizaron Veintiocho reparaciones de menisco medial y 13 reparaciones de menisco lateral. Treinta y nueve de las lesiones reparadas fueron verticales y longitudinales. Treinta y tres de las lesiones de menisco fueron en la zona rojaroja. Treinta y uno de los meniscos reparados eran lesiones del cuerno posterior. En 14 pacientes el tamaño del desgarro fue de 1,5 cm, y en 11 pacientes fue de 2 cm. En 16 de los casos sólo dos suturas se necesitaron para reparar las lesiones del menisco, en 12 pacientes sólo se necesito una sutura, en 6 pacientes fueron necesarias cuatro suturas, en 4 pacientes 5 suturas, en 2 pacientes de 6 suturas, y en 1 paciente tres suturas. La falla se definió como un procedimiento de meniscectomía después de la operación. 11 De los 41 pacientes, 5 tuvieron que someterse a una artroscopia con procedimiento de meniscectomía un año después de que el procedimiento de reparación meniscal (el criterio principal para el fracaso), y los que fueron considerados como los casos de fallo (del grupo), mientras que 36 pacientes no tuvieron que someterse a otro procedimiento en la misma rodilla después de la reparación meniscal artroscópica (el principal criterio para el éxito), hasta el momento de la evaluación de seguimiento y los que fueron considerados como los casos de éxito clínico (del grupo). No hubo complicaciones relacionadas con la técnica de reparación meniscal artroscópica fuera dentro. El propósito de este estudio era hacer una evaluación del seguimiento a largo plazo de la reparación meniscal artroscópica con la técnica fuera dentro. El presente estudio es considerado como uno de los más largos de la evaluación de seguimiento presentando un seguimiento medio de 11,71 años (rango 2-19 años). Hay muy pocos informes sobre los resultados de la reparación meniscal artroscópica fuera dentro. Morgan y Casscels fueron los primeros en informar sobre los resultados de la técnica fuera dentro, y se observaron buenos resultados basados en la evaluación clínica después de un promedio de seguimiento de 18 meses. Morgan et al. evaluaron 74 reparaciones de menisco realizadas por la técnica fuera dentro (50 medial y 24 lateral) por un segunda exploracion artroscopica. Los resultados fueron calificados como curado, curado incompleto, o no curado, estos resultados se correlacionaron con los síntomas clínicos y asociados la deficiencia de ACL. En general la curación se produjo en el 84% (un resultado coincidente con nuestros resultados), con el 65% curado y el 19% curado incompleto. La tasa de fracaso fue del 16%. Todas las fallas fueron sintomáticas, mientras que todos los curados y curados incompletos se presentaban asintomáticos. La falla se asoció con deficiencia de ACL en todos los casos. Ninguna falla ocurrió ni en una rodilla con ACL sano o una reconstrucción de ACL (un resultado coincidente con los resultados). Las complicaciones de la técnica de fuera dentro son raras si el cirujano presta especial atención a la técnica quirúrgica y anatomía local. La lesión del nervio peroneo es evitable mediante la realización de una reparación del menisco lateral con la rodilla más de 90 grados de flexión y siempre insertando la aguja por delante del tendón del bíceps. El nervio safeno puede lesionarse durante el paso de la aguja en el lado medial o si las suturas son ligadas inadvertidamente alrededor del nervio o de sus ramas, pero la disección cuidadosa combinada con transiluminación disminuye este riesgo. Se concluye que la reparación meniscal artroscópica con la técnica fuera dentro es un procedimiento quirúrgico seguro con un buena evolución clínica. Midterm and Long-term Results After Arthroscopic Suture Repair of Isolated, Longitudinal, Vertical Meniscal Tears in Stable Knees, Martin Majewski, MD, Reinhard Stoll, MD, Heinz Widmer, MD, Werner Müller, MD, and Niklaus F. Friederich. El objetivo fue comparar los resultados de mediano y largo plazo, funcionales y radiográficos de las reparaciones de sutura del menisco con la historia natural de la rodilla lesionada de cada uno de una cohorte de pacientes. Este es un estudio de cohorte; Nivel de evidencia, 3. Contaron con ochenta y ocho pacientes con una lesión aislada, longitudinal, vertical de uno de los meniscos en una rodilla estable, fueron tratados mediante artroscopia con una sutura del menisco. Ningún paciente tuvo una cirugía previa, y sin lesión condral adicional. La rodilla opuesta de cada paciente estaba ilesa. Ambas rodillas de cada paciente fueron examinados clínica y radiográficamente en un seguimiento retrospectivo de 5 a 17 años (media, 10 años) después de la reparación meniscal. Entre 1984 y 1996, se trataron 3116 pacientes de lesiones de menisco. De estos, 294 pacientes fueron tratados con sutura meniscal. Retrospectivamente fueron seleccionados 116 de esos pacientes. Los criterios para la inclusión en el estudio fueron: una lesión meniscal, longitudinal, vertical aislada de menisco, sin signos de degeneración de los tejidos y sin lesión de los ligamentos cruzado anterior o posterior, así como ninguna lesión previa o cirugía de la rodilla suturada. Los pacientes que tenían una lesión anterior o habían sido tratados en la rodilla opuesta fueron excluidos del estudio. A pesar de nuestros esfuerzos, de 28 de los pacientes seleccionados se perdieron durante el seguimiento debido a la migración. Se evaluaron 88 pacientes, mujeres 34 y 54 pacientes de sexo masculino. En el momento de la cirugía, la edad media de los pacientes fue de 29,8 años (rango, 15-60 años). Cincuenta fueron las lesiones en el menisco medial, y 38 estaban en el menisco lateral. Las principales razones de la lesión meniscal fueron: (1) una lesión traumática sin contacto (68 casos), (2) una lesión traumática en contacto con (7 casos), (3) un inicio repentino de los síntomas no traumáticas (10 casos), y (4) un inicio gradual no traumática (3 casos). Todas las reparaciones se realizaron vía artroscópica con la técnica fuera- dentro. El procedimiento se realizó desde el exterior hacia el interior de punción con una aguja de calibre 20 (Ethicon Inc, Norderstedt, Alemania). La aguja era lo suficientemente grande como para pasar las suturas 0-polidioxanona a través del tejido de menisco en la articulación. Dos suturas se anudan entre sí para formar un lazo y recogido en la rodilla. 12 De tres a seis de estos puntos de sutura oblicua se utilizaron. Las suturas se reforzaron a la cápsula. Si la rotura se encuentra en la parte posterior lateral, se realiza un abordaje posterior para evitar lesiones de los vasos sanguíneos y nervios. Después de la cirugía, todos los pacientes fueron rehabilitados con el tratamiento funcional con una máquina de movimiento pasivo continuo a partir del día de la cirugía. Se les permitió llevar la mitad de su peso corporal en la extensión y no soporte de peso durante la flexión. El rango de movimiento fue limitado a 60 º de flexión y 0 ° de extensión por 6 semanas. Los deportes no se les permitió hasta 4 meses después de la sutura del menisco. La media de seguimiento fue de 10 años (rango, 5-17 años) después de la cirugía. Ocho laterales y 13 meniscos medial sufrieron una re ruptura durante el período de seguimiento y tuvieron que ser extirpado. El tiempo medio de reparación de rotura recurrente fue de 38 meses (rango, 6-136 meses). Once re rupturas ocurrió después de una lesión traumática sin contacto. Diez re rupturas sucedido de repente sin trauma durante las actividades de la vida diaria. La tasa de rotura recurrente fue de 21% (8 de 38) para el lateral y el 26% (13 de 50) para el lado medial. No se encontró diferencia estadística. Dieciséis pacientes presentaron un derrame leve de la rodilla lesionada. Doce pacientes se quejaron de dolor en la línea común. Estos síntomas también se registraron en 8 rodillas en el lado opuesto. Cincuenta y nueve pacientes tenían la extensión completa de la rodilla lesionada, 2 pacientes presentaron un déficit de extensión inferior a 5 °, y 3 pacientes mostraron un déficit de extensión inferior a 10 °. Sesenta pacientes puede flexionar la rodilla hasta 140 ° o más, 3 pacientes tenían una flexión máxima de 130 °, y 1 paciente tenía una flexión máxima de 120 °. Cuando se introdujeron las técnicas artroscópicas, reparación meniscal se convirtió en un procedimiento estándar. El presente estudio mostró resultados similares, con una tasa de fracaso sintomático de 24%. La reparación meniscal realizadada en conjunto con la reconstrucción del LCA se ha demostrado que tienen una mayor tasa de curación. Combinado la reconstrucción del ACL y la reparación del menisco se ha reportado que crean un entorno favorable para la curación del menisco a causa de factores séricos asociados con la hemartrosis generados durante la reconstrucción del ACL. Mechanical comparison of meniscal repair devices with mattress suture devices in vitro, Brian C. Aros, Angela Pedroza, William K. Vasileff, Alan S. Litsky, David C. Flanigan. El objetivo de este estudio es describir tendencia a fallar de MaxFire, el dispositivo en un modelo cadavérico bovino y también compararlo con otros dispositivos actuales de reparación de menisco y técnicas de sutura de colchonero. Los meniscos medial y lateral se obtuvieron a partir de las rodillas de la especie bovina de un año. Cada menisco fue inspeccionado para asegurarse de que no tenía ninguna evidencia visual de la lesión anterior o la degeneración del cartílago. Después de obtener los meniscos, cada uno estaba envuelto en una gasa empapada en solución salina, sellado en una bolsa de plástico para congelar y almacenar a -6 º C (21 ° F). En la preparación para el estudio, cada menisco fue descongelado en un temperatura ambiente (23,9 º C), baño de agua durante 12 h. Una incisión vertical longitudinal de 2 cm se realizó a 5 mm del borde exterior en el tercio medio de cada menisco con un bisturí N º 10 y los meniscos fueron divididos al azar en 7 grupos de 6 muestras cada uno (n = 6), para un total de 42 especimenes. Las reparaciones meniscales fueron realizadas por dos de los autores con dos suturas meniscales o dispositivos individuales: Grupo 1, 2-0 Fiberwire (Arthrex, Naples, FL) vertical colchón (VM) y el Grupo 2, 2-0 Fiberwire horizontal martes (HM), Grupo 3, VM FasT-Fix, el Grupo 4, HM FasT-Fix; Grupo 5, RapidLoc (Productos Mitek quirúrgica, Westwood, MA), Grupo 6, VM MaxFire; el Grupo 7, HM MaxFire. Después de completar las reparaciones, las muestras individuales fueron cargadas en un sistema de pruebas de materiales servohidráulicos (Bionix 858, MTS Corp, Pradera Edgin, MN) en un orden aleatorio y preacondicionados a 1 Hz (5-50 N), durante 5 ciclos, para simular la carga mecánica soportada por el menisco medio en una rodilla ACL intacto. La prueba cíclica sólo se realizó a los especimenes pre acondicionado. Las muestras fueron cargadas en una tensión uniaxial al fracaso a 5 mm / min e hidratadas durante la prueba con 3 aerosoles de solución salina al 0,9%. La tendencia al fracaso fue reportada como una media de cada grupo con la desviación estándar. El modo de fallo de cada reparación fue determinado por la observación. La falla de reparación del dispositivo o la sutura se define operacionalmente como una disminución abrupta en la curva de carga-desplazamiento en +asociación con el fallo de uno o los dos dispositivos de reparación meniscal o suturas. Todas las muestras de menisco sobrevivieron al preacondicionamiento cíclico. La media de carga hasta el fallo para cada grupo fue Fiberwire VM (185 ± 41 N), Fiberwire HM (183 ± 36 N), FasT-Fix VM (125 ± 8 N), FasT-Fix HM (107 ± 29 N), RapidLoc (70 ± 12 N), MaxFire VM (145 ± 44 N), MaxFire HM (139 ± 50 N). Un análisis de varianza demostró una diferencia significativa en la carga media de fracaso de al menos uno de los grupos (F = 8,31 P, 0,01). El uso de un post hoc análisis de Scheffe, mostró diferencias estadísticamente significativas en el 13 promedio de la carga al fracaso entre los dos grupos Fiberwire y el FasT-Fix HM y grupos de Rapid-Loc (P, 0.05). No hubo diferencias significativas entre los grupos MaxFire VM o HM y FasT-Fix VM. No hubo una diferencia significativa entre el Fiberwire VM y grupos de HM. Tres modos de fallo fueron observados: rotura de la sutura (40,5%), Error de tejido (42,9%), y falla de nudo (16,7%). Las reparaciones FasT-Fix fallaron en la rotura de la sutura y el nudo el fracaso y las reparaciones MaxFire predominantemente el fracaso por tejido. En 8 de 18 fallos de tejidos, ya sea la RapidLoc o MaxFire''backstop'' tiró a través del fragmento de menisco. No hubo diferencias significativas entre los grupos en el modo de fallo. 67% de las reparaciones MaxFireTM VM fallaron mediante la traccion del implante. En nuestro estudio, la carga de fracaso de los grupos con la técnica de colchonero con sutura fiberwire vertical y horizontal fue de 185 N y 183 N, respectivamente. Hasta donde sabemos, este es el primer estudio que informa una carga de falla similar a la insuficiencia de la misma sutura en posición vertical y la horizontal de colchonero. Estos hallazgos sugieren que el material de sutura puede tener un impacto en la carga de fracaso. A pesar de todas las precauciones se hizo para hacer la verdadera sutura en colchonero horizontal, siempre es posible que la reparación tenga una configuración ligeramente oblicua y capturar algunas de las fibras circunferenciales menisco (medida posible error). En nuestro estudio, la carga media de falla de la MaxFire VM (145 N) fue mayor que el Fast-Fix VM (125 N), pero la diferencia de grupo no llegó a estadísticas significativas (P < 0,05). De acuerdo con el informe de Post et al., la diferencia observada en la carga media de fracaso entre MaxFire y FasT-Fix podría ser explicada por el diferente material de sutura utilizado en la MaxFire y en los dispositivos FasT-Fix. Hay algunas limitaciones fundamentales con nuestro estudio. En primer lugar, nuestro grupo optó por utilizar los meniscos de la especie bovina. Los meniscos de la especie bovina se han utilizado en otros estudios mecánicos y técnicos. Se optó por utilizar meniscos de la especie bovina debido a la previa evaluación de su mecánica. Sweigart et al. llegó a la conclusión que meniscos humanos y de la especie bovina tienen corte similar y módulos agregados. Una segunda limitación de nuestro estudio es el número de muestras analizadas en cada grupo. En referencia a nuestros resultados, la desviación estándar para muchos de los grupos individuales es grande. Nuestro tamaño del grupo, n = 6, fue elegido basado en tamaños de otros estudios de meniscos y de la disponibilidad de meniscos bovinos. Por último, el diseño de nuestro estudio puede limitar la generalización de nuestros resultados. Hemos creado un borde de 5 mm simulando un desgarro desgarro periférico de menisco, sin embargo, los desgarros meniscales también se pueden producir en la unión menisco- capsular. El sistema de reparación meniscal RapidLocTM ha tenido la más baja carga de falla de los tres dispositivos meniscales internos evaluados en este estudio y en otros. La carga media de falla, tanto para 2-0 Fiberwire VM como para los grupos de SM fue la más alta de todos los grupos de reparación. La relevancia clínica de estas observaciones es que, desde un punto de vista biomecánico, todas las reparaciones todo dentro con implantes MaxFireTM o FasT-Fix ya sea en horizontal o la orientación de colchonero vertical proporcionan una excelente resistencia a la reparación meniscal, comparable a la técnica dentro fuera FiberwireTM 2-0 . Además, este estudio sugiere que la alta resistencia de la sutura anula los efectos de la orientación de los implantes en una reparación. De todos los grupos estudiados, 2-0 FiberwireTM VM y reparaciones HM tuvieron la mayor carga al fracaso en las pruebas de resistencia a la tracción. La carga al fracaso para el sistema de reparación de menisco MaxFireTM es comparable a otros sistemas de reparación meniscal todo dentro disponibles. Biomechanical Evaluation of Meniscal Repair Systems. A Comparison of the Meniscal Viper Repair System, the Vertical Mattress FasT-Fix Device, and Vertical Mattress Ethibond Sutures. Haw C. Chang, MBBS, FRCSEd(Orth), Mmed, John Nyland, EdD, PT SCS, ATC, David N. M. Caborn, MD, and Robert Burden, MS Las suturas en colchonero verticales (VMS) han sido durante mucho tiempo el estándar contra el cual otros implantes y dispositivos son medidos. El propósito de esta investigación biomecánica era comparar la rigidez y las características de desplazamiento durante cargas cíclicas, así como la carga de falla, la rigidez y el desplazamiento durante las pruebas de carga de falla en meniscos porcinos reparados con diferentes dispositivos. Los meniscos reparados, ya sea con el sistema de reparación meniscal Viper o el dispositivo FasT-Fix en forma vertical se probaron en comparación con meniscos reparados con los sistemas convencionales de dentro fuera VMS. En este estudio se utilizaron 21 meniscos porcinos frescos congelados fueron obtenidos a partir de un esqueleto maduro, los animales sanos de un matadero. Sólo se utilizaron los meniscos de apariencia normal sin signos visibles de degeneración del cartílago. Los meniscos se disecaron, dejando la cápsula adherida intacta, y fueron almacenados a -20 ° C hasta 5 horas antes de las pruebas. Se utilizaron meniscos porcinos, ya que eran más fácilmente disponibles que los meniscos humanos. Numerosos estudios biomecánicos sobre técnicas de reparación meniscal se han realizado con modelos porcinos. 14 Los métodos de sutura vertical se informaron como superiores a la sutura horizontal, en gran parte debido a su habilidad para capturar una mayor abundancia de fibras circunferencial. La orientación de las fibras meniscales de colágeno se ha demostrado que es similar en los seres humanos, cerdos y perros. Las dimensiones de los meniscos utilizados en este estudio fueron de 4,3 ± 0,3 cm (largo), 1,5 ± 0,2 cm (ancho máximo tercio central), 0,5 ± 0,1 mm (máxima del espesor tercio de borde interno), y 1,1 ± 0,1 cm (Máximo del espesor tercio de borde exterior). El uso de un bisturí número 10, una de 20 mm vertical, una lesión longitudinal fue creada a 3-4 mm del borde periférico en el tercio medio del menisco (aproximadamente 20% -27% del máximo del tercio medio central).Una cinta Mersilene (5 mm de ancho; Ethicon Inc., Somerville, Massachusetts) fue colocada alrededor de cada lado de la lesión de menisco. Nuestras pruebas piloto se basan en este modelo para proporcionar una construcción confiable de desplazamiento, rigidez, y de carga en las mediciones de fallas con meniscos humanos o porcinos cuando el mismo investigador realizó reparaciones y cuando los meniscos utilizados eran de similar tamaño, edad y condición. Para la prueba de biomecánica, los 21 meniscos fueron divididos aleatoriamente en 3 grupos de 7 ejemplares cada uno. Grupo 1, los meniscos fueron reparadas con 2 suturas meniscales Viper, una cada lado de las cintas Mersilene. Grupo 2, los meniscos se repararon con 2 suturas verticales colchonera tipo utilizando Fast-Fix, una a cada lado de las cintas Mersilene. Cada dispositivo fast-Fix contenía dos barras de 5 mm de ancho de sutura, con un nudo de auto-desplazamiento con sutura número 0 no absorbible USP trenzada de material de poliéster. Grupo 3, los meniscos fueron reparados con 2 VMS (N º 0 Ethibond, Ethicon Inc.), una a cada lado de las cintas Mersilene. Para permitir la comparación directa entre los dispositivos de fijación, VMS fueron creados usando Ethibond No 0 para que coincida con la sutura del dispositivo FasT- Fix, así como la fuerza de 2-0 FiberWire del sistema de reparación meniscal Viper. Seil et al han recomendado que el material de sutura calibre cero es utilizado en las suturas meniscales para garantizar una elevada estabilidad primaria, espaciamiento mínimo, y pocos fallos parciales de tejido. Sin embargo, con el propósito de este estudio y de comparaciones directas entre la fijación del dispositivo, fueron creadas lesiones en el tercio medio vertical y longitudinales. . Los especimenes serán cargadas en un dispositivo servohidraulico(MTS Bionics 986,Minneapolis,Minn), en una prueba aleatoria bajo condiciones de carga cíclica (5 mm/min, ciclando entre 5 y 50 N a 1 Hz cada 500 ciclos), y aquellos que sobreviven serán ciclados a continuación con una tensión de carga de falla a una velocidad de 5mm/min. Una tasa de desplazamiento de 5 mm / min fue seleccionado para ser coherentes con los estudios realizados por Barber et al y Kohn y Siebert. Las pruebas biomecánicas se realizaron con una velocidad de carga lenta para simular las condiciones a las que el menisco puede estar sometido en el postoperatorio inmediato, ejercicios de rehabilitación y las actividades de la vida diaria, tales como caminar a baja velocidad, subir escaleras o bajar, y ponerse en cuclillas. El rango de carga fue seleccionado para simular cargas conocidas del menisco medial durante la aplicación de fuerzas equivalentes a un examen clínico en ambos LCA intacto y en deficientes condiciones de carga y desplazamiento. Se tomaron muestras de forma continua a 10 Hz. El modo de fallo se determino mediante una inspección visual de los especimenes al final de cada prueba. Todas las muestras a excepción de uno en el grupo vertical FasT-Fix sobrevivieron a las pruebas cíclicas. Este ejemplar fallo en la ruptura de sutura. Las pruebas post hoc revelaron que las reparaciones convencionales mediante VMS utilizando Ethibond N º 0 producen menor desplazamiento, o por lo menos tenían la menor variabilidad de desplazamiento, y tiene la mayor rigidez de los los 3 grupos de prueba durante la prueba cíclica. El sistema de reparación meniscal Viper y los grupos verticales FasT-Fix presentaron una rigidez y desplazamiento comparables durante la prueba cíclica. El grupo vertical Fast-Fix (145,9 ± 9 N) presento una carga de falla superior en comparación con el grupo de sistema de reparación meniscal Viper (111.2 ± 30 N) (P = 0,013), pero no difirió del grupo VMS (133,4 ± 10 N) (P = 0,11). El grupo de sistema de reparación meniscal Viper (14,6 ± 2 N / mm) mostro una rigidez superior en comparación con el grupo vertical Fast-Fix (12,1 ± 1 N /mm) (P = 0,03) y el grupo de VMS (9,8 ± 0,5 N / mm) (P <0,0001). En el grupo vertical FastFix también presentó rigidez superior al grupo SLB (P = 0,04). Con respecto al desplazamiento no se observaron diferencias estadísticamente significativas. El sistema de reparación meniscal Viper falló principalmente por el corte de la sutura a través del borde interno del menisco reparado, como se ve en 4 de 7 muestras. En tanto el grupo vertical FasT-Fix (6.6) y el grupo de VMS (5 / 7), el principal el modo de fallo de la reparación del sitio ha sido la ruptura material de sutura. Los meniscos porcinos saludables presentan una orientación de la fibra de colágeno similar a los meniscos humanos, pero presentan propiedades de biomaterial ligeramente superior. Se ha informado de que, en general, las flechas o dardos meniscales proporcionan una resistencia a la fijación de unos 50 a 60 N, mientras que los implantes base de sutura como dispositivos FasT- Fix implantados horizontalmente 15 proporcionan una fuerza de fijación de aproximadamente 70 a 100 N. El dispositivo FastFix que se coloca en una formación de colchonero vertical mejora la fuerza de fijación, frente a los colocados de manera horizontal, a más de 100 N. Estos resultados sugieren que la VMS puede proporcionar una mejor la fijación de lesión meniscal en comparación con los dos métodos de fijación de sutura todo dentro, bajo cargas cíclicas similares a los experimentados por los pacientes durante las primeras y progresivas actividades de rehabilitación. Nuestros resultados fueron obtenidos utilizando un modelo biomecánico que aplica las fuerzas de tracción uniaxial directamente al tejido meniscal ubicado en el sitio de la reparación y desde dentro de la lesión, proporcionando un verdadero "peor escenario" para el desplazamiento o brechas debido a la falta de fijación. Las cargas producidas por nuestro modelo de prueba no es probable que se produzcan en in vivo. Sin embargo, la carga de tracción utiliza suturas ya sea incrustadas, fórceps modificados, cables de acero, o clamps para asegurar las secciones meniscales adyacentes a las lesiones creadas experimentalmente, que son todos los métodos utilizados para comparar las características biomecánicas de los dispositivos de reparación meniscal. Nuestros resultados indican que los grupos vertical FasT-Fix y VMS presentan una mejor carga de falla en comparación con el sistema de reparación meniscal Viper. Durante las pruebas de carga de falla los grupos de Viper y el verticales FasT-Fix también mostraron una rigidez superior al grupo de VMS. Durante la prueba cíclica, sin embargo, el Viper y vertical Fast Fix tuvieron mayores y mas variables valores de desplazamiento comparados con el grupo de VMS, que sugiere una menor fijación efectiva de la lesión de menisco cuando se expone a cargas cíclicas, simulando aquellas a las que esta expuesto el paciente durante actividades tempranas de rehabilitación progresiva. Comparison of Arthroscopic Medial Meniscal Suture Repair Techniques Inside-Out Versus AllInside Repair. Nam-Hong Choi, MD, Tae-Hyung Kim, MD, and Brian N. Victoroff. Este es un estudio de cohorte, en donde se partió de la base de comparación entre la reparación meniscal dentro fuera y fuera dentro, con una hipótesis en que no existen grandes diferencias entre estos métodos con respecto a la curación meniscal. La técnica de reparación de adentro hacia afuera ha sido de uso común, en las lesiones del cuerno posterior del menisco. Sin embargo, esta técnica requiere una incisión en la piel adicional y tiene un gran potencial para las complicaciones neurovasculares y la rigidez post operatoria. Los resultados publicados después de la reparación meniscal han demostrado tasas de éxito entre 80% y 100%, dependiendo de cada método de evaluación. Hasta donde sabemos, no hay informe que compara la curación de menisco entre las técnicas de adentro hacia afuera y todo dentro de la reparación de las lesiones, mediante suturas. El propósito de este estudio fue comparar prospectivamente la curación del menisco después de la reparación adentro hacia afuera y las técnicas de reparación todo dentro con suturas absorbibles. Cuarenta y ocho pacientes consecutivos sometidos a reconstrucciones de ligamento cruzado anterior con injerto del tendón de los isquiotibiales en combinación con las reparaciones del menisco medial en un solo centro por un solo cirujano. Todos los pacientes tenían lesiones longitudinales del cuerno posterior del menisco medial con o sin lesiones adicionales cuerno posterior del menisco lateral. Catorce pacientes se sometieron a reparación meniscal todo dentro, y 34 pacientes fueron sometidos a reparaciones de adentro hacia afuera. Las reparaciones todo dentro se intentó cuando las lesiones estaban ubicadas en la zona roja-roja o la zona de la periferia del menisco. Si una lesión en la zona periférica o zona roja-roja extendida a la mitad del cuerpo del menisco, o si había una rotura en la zona roja y blanca, la técnica de reparación de adentro hacia afuera es el método preferible en vez de la técnica todo adentro. Por lo tanto, los pacientes no podrían ser divididos al azar en dentro-fuera o todo dentro de todos los grupos de reparación. Los pacientes con otros tipos de roturas de menisco del cuerno posterior del menisco medial, lesiones de ligamentos adicionales asociados, estrechamiento del espacio articular radiográfico, o una rodilla contralateral anormales fueron excluidos de este estudio. Todos los pacientes firmaron un formulario de consentimiento informado. El protocolo del estudio fue revisado y aprobado por nuestro consejo institucional. Había 44 hombres y 4 pacientes del sexo femenino, cuya edad media fue de 28 años (rango, 15-55 años). Las causas de lesiones deportivas incluidas en el 40 (de fútbol de 31 de baloncesto en 6, Taekwondo en dos, el bádminton en 1). Siete pacientes se redujo, y 1 paciente fue herido de un accidente de vehículo de motor. Al mismo tiempo, 17 reparaciones de menisco y 3 meniscectomias parciales se realizaron para los desgarros del cuerno posterior del menisco lateral. En 14 pacientes que se sometieron a reparación meniscal todo dentro, el 70 ° artroscopio se colocó en el portal anterolateral en el compartimiento posteromedial a través de la escotadura intercondílea. Una aguja espinal de calibre 18, perforando la cápsula postero-medial, y una incisión en la piel de 8 mm fue hecha, una cánula de 8,5 mm desechables se colocó. El extremo de una sutura de polidioxanona N º 1 fue avanzado lo suficiente en la articulación, y el gancho 16 de sutura fue recuperado. Este extremo es recuperado y las suturas atadas a través de la cánula. Las suturas se colocaron cada 5 mm a lo largo de la lesion. En 34 pacientes que se sometieron a reparación meniscal de adentro hacia afuera, se realizo una insicion de piel de 3 – 4 cm, localizada en la frontera posteromedial de la tibia proximal, justo debajo de la línea de la articulación. La fascia del músculo sartorio se abrió, y fueron los tendones semitendinoso y recto interno resecados posteriormente. La cabeza medial del músculo gastrocnemio se reseco posteriormente, y la cápsula posterior de la rodilla se palpa. Una raspa de menisco en ángulo recto se inserta a través del portal anteromedial y se utiliza para desgastar el sitio desgarro de menisco para mejorar la curación. Una cánula de reparación meniscal es colocada a través de una zona específica (Linvatec) fue colocado en la superficie superior del menisco, y una aguja de Nitinol (Arthrex, Naples, Florida) se utiliza para pasar las suturas polidioxanona, colocados en forma de colchonero vertical. Las suturas se colocaron cada 5 mm a lo largo del desgarro. Las suturas fueron atadas a través de la cápsula postero medial de la rodilla. Un protocolo idéntico rehabilitación postoperatoria se utilizó para ambos grupos. Después de la cirugía, se le permitió soportar peso parcial en cuanto tolerado. La carga total de peso fue permitido después de 6 semanas y en cuclillas después de 12 semanas. Volver a la actividad deportiva se le permitió a los 9 meses, siempre que la fuerza del cuádriceps en el lado de la cirugía fuede al menos el 90% de la en el lado contralateral, y la rodilla operada ha rango completo de movimiento y no se detecto derrame. Evaluaciones postoperatorias de la situación de menisco se realizaron mediante, examen físico, especialmente dolor en la línea articular, prueba de McMurray, rango de movimiento, y seguimiento con RMI. La estabilidad de la rodilla se evaluó mediante pruebas de Lachman y pívot shift, así como la artrómetro KT1000. Se realizo un seguimiento de imágenes por resonancia magnética se obtuvieron seis meses después de la operación para todos los pacientes para comprobar la cicatrización de menisco, aunque los pacientes no se quejan de síntomas después de la cirugía. Un radiólogo musculoesqueléticos que no tenían información previa sobre los pacientes interpretó la resonancia magnética. El menisco se consideró curado si no hay señal de líquido dentro del menisco (Figura 3), si no completamente curado una señal intrameniscal se acercó a sólo una superficie articular, y sanó si no la hiperintensidad de la señal se extendía desde una superficie articular a los demás. La prueba de Lachman se calificó como 0 (<3 mm de laxitud), 1 + (3-5 mm de laxitud), o 2 + (> 5 mm laxitud) con la rodilla a 30 º de flexión. La prueba de desplazamiento del pivote se calificó como 0 (ninguno), 1 + (deslizamiento), o 2 + (chasquido). Pruebas de la laxitud instrumentados se determinó mediante un KT-1000 artrómetro (MEDmetric Corp., San Diego, California) a las fuerzas de manual de máxima. Todos los pacientes fueron evaluados a las 6 semanas, 3 meses, 6 meses, 1 año, y anualmente después de la cirugía. Todos los pacientes fueron seguidos durante al menos 24 meses después de la cirugía. El seguimiento medio fue de 35,7 meses (rango, 24-91 meses). Ningún paciente ha demostrado dolor en la interlínea articular o se quejó de dolor o haga clic en la prueba de McMurray en ambos grupos. El rango medio de movimiento fue 137,9 ° ± 4,7 ° en el grupo todo dentro y 138,9 ° ± 3,8 ° en el grupo de adentro hacia afuera en el seguimiento final. No hubo diferencias significativas entre los 2 grupos. Resultados de la curación del menisco de la RM se describen en los cuadros 2 y 3. No hubo diferencia significativa de la curación del menisco entre los 2 grupos. En general, 34 (70,8%) meniscos fueron sanados, y 14 (29,2%) se curaron parcialmente. No hay lesiones no curadas por el seguimiento de resonancia magnética. No hubo nuevas lesiones de los meniscos reparados durante períodos de seguimiento. En el grupo de reparar todos los de adentro, 7 (87,5%), de 8 de meniscos fueron sanados y 1 (12,5%), parcialmente curado en pacientes con lesiones agudas; 3 (50%), de 6 de meniscos fueron sanados y 3 (50%) parcialmente curado en pacientes con lesiones crónica. En el grupo de reparación de adentro hacia afuera, 17 (81,0%), de 21 fueron curados y 4 (19,0%), parcialmente curado en pacientes con lesiones aguda, 7 (53,8%), de 13 eran sanados y 6 (46,2%), parcialmente curado en pacientes con lesiones crónica. En general, 24 (82,8%) meniscos fueron sanados y 5 (17,2%), parcialmente curado en pacientes con lesiones agudas, 10 (52,6%) meniscos eran sanados y 9 (47,4%), parcialmente curado en pacientes con lesiones crónica (p = 0.049 ). En este estudio, las suturas absorbibles se utilizan exclusivamente para las lesiones longitudinales del cuerno posterior del menisco medial. Los materiales de sutura son mucho menos caros que son los dispositivos de fijación de menisco. Los materiales de sutura pueden evitar varias posibles complicaciones asociadas a los dispositivos de fijación de menisco, como el daño condral, o la migración de los dispositivos, y sinovitis. Suturas colocadas verticalmente mostraron ser superiores biomecanicamente en comparación con las colocadas horizontalmente o dispositivos de fijación. La curación de menisco después de las reparaciones puede ser evaluada mediante la clínica, la exploración artroscopia, o una resonancia magnética. Una historia de bloqueo, los síntomas mecánicos, derrames recurrentes, un resultado positivo en la prueba de McMurray, y cirugía posterior después de la reparación meniscal en general son considerados como 17 fracasos. Este estudio no demostró diferencia en la curación de menisco entre los dos grupos con el seguimiento de la RM a los 6 meses después de la cirugía. En este estudio, 34 (70,8%) pacientes se había curado y 14 (29,2%) había curado parcialmente meniscos en general. En los pacientes con lesiones agudas, 24 (82,8%) meniscos fueron sanados y 5 (17,2%) sanado parcialmente. En los pacientes con lesiones crónicas, 10 (52,6%) fueron meniscos curados y 9 (47,4%) sanado parcialmente. El tiempo entre la lesión y la reparación fue el factor más importante que influye en la curación. La zona de ruptura en referencia al suministro de sangre es un factor importante que afecte a los resultados de la reparación meniscal. Las lesiones de la periferia o lesiones en la zona roja-roja se espera que sane más rápidamente que aquellos en la zona roja-blanca. En este estudio, no hubo diferencias significativas en la curación de menisco entre las zonas lesionadas. Hay varias limitaciones en este estudio. En primer lugar, los pacientes no fueron divididos aleatoriamente en cualquiera de los grupos dentro fuera o el grupo de reparación todo adentro. Por lo tanto, los resultados mostrados son específicos para los criterios de selección utilizados en este estudio. En segundo lugar, el número de pacientes en el grupo de todo dentro era pequeño. En tercer lugar, el seguimiento de resonancia magnética fue realizada en el postoperatorio inmediato en lugar de en un largo plazo de seguimiento. La mayoría de los pacientes se redujo el seguimiento resonancia magnética después de 1 año después de la operación porque no tenían síntomas. Este estudio no mostró diferencias en la curación de menisco entre el método dentro fuera y todo dentro de las técnicas de sutura meniscal en pacientes sometidos a reconstrucción del LCA con tendón de isquiotibiales. CONCLUSIONES. Después de haber realizado una búsqueda bibliográfica, destacamos el gran interés y el desarrollo de las técnicas de reparación meniscal debido al mayor conocimiento de las funciones de los meniscos antes descritas. La mayoría de las lesiones ocurren en el menisco medial, luego de lesiones traumáticas de la rodilla, aunque también pueden ocurrir en pacientes añosos por degeneración meniscal. Las lesiones meniscales pasibles de reparación son aquellas lesiones longitudinales de la zona roja-roja o roja-blanca, o en las zonas 0 y 1 de Cooper, de entre 10 y 45mm de longitud, el resto de los tipos lesiónales o las que se tipografíen en la zona blanca-blanca, no deberían repararse por su alta taza de fracaso. 14, 15, 16, 17, 18, 19, 20, 21,22. No se contraindica según los autores realizar una reparacimeniscal que haya sobrepasado el mes de evolución. 1,5 El método gold estándar es la sutura meniscal dentro fuera con sutura tipo colchonero vertical. 15 Los métodos de sutura vertical se informaron como superiores a la sutura horizontal, en gran parte debido a su habilidad para capturar una mayor abundancia de fibras circunferencial.21 Entre las técnicas artroscópicas de reparación meniscal no existen grandes diferencias en cuanto a la taza de éxito y todas tienen una tasa de fallo similar. Aunque la técnica dentro fuera, tiene un tiempo operatorio menor que la técnica fuera dentro con una taza de éxito similar. 16 La técnica fuera dentro como la técnica dentro fuera son apropiadas para la reparación de las lesiones meniscales dentro de los parámetros antes citados, aunque en la región del cuerno posterior de ambos meniscos se prefiere utilizar la técnica todo adentro que implica menor riesgo de lesión en los paquetes neurovasculares. 17, 22 Todos los autores destacan que la reparación en un mismo tiempo de la lesión meniscal y una lesión del LCA aumenta la tasa de éxito en la reparación, debido a los factores de crecimiento derivados de la hemartrosis.15, 16 El procedimiento mas frecuente realizado con la reparación meniscal es la reparación concomitante del LCA.16 Algunos autores recomiendan una técnica híbrida (flechas atrás y suturas anterior), aprovechando las fortalezas de ambas técnicas. 17 La sutura que mas soporta la tracción es la colocada con fibras de alta densidad, con puntos de colchonero, vertical y horizontal. 21 Suturas colocadas verticalmente mostraron ser superiores biomecánicamente en comparación con las colocadas horizontalmente o dispositivos de fijación. 22 xxxxxxxxxxxxxxxxxxxx 18 Bibliografía. 1. Alan Getgood,Angus Robertson,Meniscal tears, repairs and replacement e a current concepts review. ORTHOPAEDICS AND TRAUMA 24:2 2. Satish Venkatachalam, S.P. Godsiff_, M.L. Harding, Review of the clinical results of arthroscopic meniscal repair, The Knee 8 (2001).129_133. 3. Eric C. McCarty, MD*; Robert G. Marx, MD, MSc Kenneth E. DeHaven, MD, Meniscus Repair, Considerations in Treatment and Update of Clinical Results, CLINICAL ORTHOPAEDICS AND RELATED RESEARCH Number 402, pp. 122–134 © 2002 Lippincott Williams & Wilkins, Inc. 4. KENNETH E. DEHAVEN and STEVEN PAUL ARNOCZKY, Meniscal Repair: PART I: BASIC SCIENCE, INDICATIONS FOR REPAIR, AND OPEN REPAIR, J Bone Joint Surg Am. 1994;76:140-152. 5. Ian Douglas McDermotta,b, Meniscal tears, 0268-0890/$ - see front matter & 2006 Published by Elsevier Ltd. 6. Marc R. Safran y Gabriel Soto, Menisco: diagnóstico y toma de decisiones, Artroscopia, Millar y Cole, capitulo 49, MARBAN 2011. 7. Steven P. Arnoczky, Meter G. Bullough, Cicatrizacion de los ligamentos y los meniscos de la rodilla, Rodilla, Insall y Scott, capitulo 23, MARBAN 2004. 8. Mark Easley, Fred Cushner y W Scout, Reseccion meniscal artroscopica, Rodilla, Insall y Scott, capitulo 24, MARBAN 2004. 9. Jose L. Bado y Hebert Cagnoli, Analisis de los síntomas y consideraciones a proposito de su frecuencia, de su valor y de su relacion con el hallazgo operatorio, Lesiones traumaticas de los meniscos de la rodilla, capitulo 2, 1945. 10. Jin Hwan Ahn, M.D., Joon-Ho Wang, M.D., and Irvin Oh, M.D, Modified Inside–Out Technique for Meniscal Repair, © 2004 by the Arthroscopy Association of North America. 11. Alejandro Espejo-Baena, M.D., Victor Urbano-Labajos, M.D., M. Joaquina Ruiz del Pino, M.D. and Isabel Peral-Infantes, M.D. , Technical Note, A Simple Device for Inside- Out Meniscal Suture, © 2004 by the Arthroscopy Association of North America. 12. SCOTT A. RODEO, Arthroscopic Meniscal Repair with Use of the Outside-in Technique, J Bone Joint Surg Am. 2000;82:127-41. 13. Wiroon Laupattarakasem, M.D., Sermsak Sumanont, M.D., Suraphol Kesprayura, M.D., and Channarong Kasemkijwattana, M.D. Technical Note, Arthroscopic Outside–In Meniscal Repair Through a Needle Hole, © 2004 by the Arthroscopy Association of North America. 14. F. Alan Barber, M.D., David A. Coons, D.O., and Michell Ruiz-Suarez, M.D, Meniscal Repair With the RapidLoc Meniscal Repair Device, Arthroscopy: The Journal of Arthroscopic and Related Surgery, Vol 22, No 9 (September), 2006: pp 962-966. 15. Andrew L. Haas, M.D., Anthony A. Schepsis, M.D., Joshua Hornstein, M.D., and Cory M. Edgar, B.S, Meniscal Repair Using the FasT-Fix All-Inside Meniscal Repair DeviceArthroscopy: The Journal of Arthroscopic and Related Surgery, Vol 21, No 2 (February), 2005: pp 167-175. 16. E. Hantes, Vasilios C. Zachos, Sokratis E. Varitimidis, Zoe H. Dailiana, Theophilos Karachalios, Konstantinos N. Malizos, Arthroscopic meniscal repair: a comparative study between three different surgical techniques, Knee Surg Sports Traumatol Arthrosc (2006) 14:1232–1237, Published online: 21 July 2006 Springer-Verlag 2006. 19 17. Dianne Bryant, PhD, James Dill, MD, FRCSC, Robert Litchfield, MD, FRCSC, Annunziato Amendola, MD, FRCSC, Robert Giffin, MD, FRCSC, Peter Fowler, MD, FRCSC, and Alexandra Kirkley, MD, MSc, FRCSC. Effectiveness of Bioabsorbable Arrows Compared With Inside-Out Suturing for Vertical, Reparable Meniscal Lesions A Randomized Clinical Trial, The American Journal of Sports Medicine, Vol. 35, No. 6 DOI: 10.1177/0363546506298582 © 2007 American Orthopaedic Society for Sports Medicine. 18. Ashraf Abdelkafy , Nicolas Aigner, Mohamed Zada, Yassein Elghoul, Hesham Abdelsadek, Franz Landsiedl. Two to nineteen years follow-up of arthroscopic meniscal repair using the outside-in technique: a retrospective study, Arch Orthop Trauma Surg (2007) 127: 245–252, _ Springer-Verlag 2006. 19. Martin Majewski, MD, Reinhard Stoll, MD, Heinz Widmer, MD, Werner Müller, MD, and Niklaus F. Friederich. Midterm and Long-term Results After Arthroscopic Suture Repair of Isolated, Longitudinal, Vertical Meniscal Tears in Stable Knees, Am J Sports Med 2006 34: 1072. 20. Brian C. Aros, Angela Pedroza, William K. Vasileff, Alan S. Litsky, David C. Flanigan. Mechanical comparison of meniscal repair devices with mattress suture devices in vitro, Knee Surg Sports Traumatol Arthrosc (2010) 18:1594–1598, _ Springer-Verlag 2010. 21. Haw C. Chang, MBBS, FRCSEd(Orth), Mmed, John Nyland, EdD, PT SCS, ATC, David N. M. Caborn, MD, and Robert Burden, MS. Biomechanical Evaluation of Meniscal Repair Systems. A Comparison of the Meniscal Viper Repair System, the Vertical Mattress FasT-Fix Device, and Vertical Mattress Ethibond Sutures. Am J Sports Med 2005 33: 1846. 22. Nam-Hong Choi, MD, Tae-Hyung Kim, MD, and Brian N. Victoroff Comparison of Arthroscopic Medial Meniscal Suture Repair Techniques Inside-Out Versus All-Inside Repair. Am J Sports Med 2009 37: 2144 originally published online August 14, 2009. &&&&&&&&&&&&&&&&&& 20