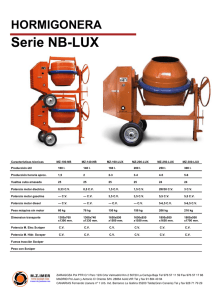
Iconografía histórica neurológica
Anuncio

EDITORIAL Lugar de encuentro Summa Neurológica es una publicación oficial de la Sociedad Española de Neurología Vía Layetana, 57 (Principal 2ª) 08003 Barcelona Comité de Redacción Justo García de Yébenes Prous Jordi Matías-Guiu Guía Cristina Ramo Tello José Luis Molinuevo Guix José Antonio Egido Herrero José Miguel Polo Esteban Fernando Mulas Delgado Eduardo Antonio Martínez Vila Coordinador José Antonio Egido Redactores Jefes José Castillo (Medicina) Esteban García-Albea (Neurohumanidades) Miguel Aguilar (Terapéutica) Rosa Suñer (Neuroenfermería) Felisa Justo (Aspectos sociales) Secretaría de Redacción Patricia Belalcázar Banco de Tejidos para Investigaciones Neurológicas Pabellón III (sótano) Facultad de Medicina Universidad Complutense de Madrid Avda. Complutense s/n 28040 - Madrid Tel: 91 394 13 26 Fax: 91 394 13 29 Email: fuinvesn@med.ucm.es Web: bancodetejidos.com Diseño y Coordinación editorial Ibáñez Plaza & Asociados, S. L. EDITORIAL TÉCNICA Y COMUNICACIÓN Bravo Murillo, 81 (4º C) 28003 Madrid Telf. 91 553 74 62 Fax: 91 553 27 62 e-mail: ediciones@ibanezyplaza.com web: http://www.ibanezyplaza.com Impresión Neografis, S.L. Polig. Ind. San Jose de Valderas I Calle del Vidrio, 12 y 14 28918 Leganés (Madrid) Depósito Legal M-21351-2002 L a Sociedad Española de Neurología se complace en ofreceros un producto editorial, Summa Neurológica, que hemos promovido con gran ilusión y que esperamos que pueda tener un espacio en el campo de las revistas médicas. Nos parecía importante cubrir el vacío que existe entre las revistas de información científica, características de las sociedades médicas, caracterizadas por unas exigencias tremendas desde el punto de vista editorial, y aquéllas otras de carácter más social, promovidas en la mayor parte de los casos por las asociaciones de pacientes con enfermedades neurológicas y otro tipo de enfermedades. Summa Neurológica nace con el propósito de cubrir el espacio que puede existir entre unas y otras. El propósito de Summa Neurológica es en primer lugar, informar a los pacientes con enfermedades neurológicas, sus familiares, los neurólogos y otros profesionales involucrados en el tratamiento de estos pacientes, de los avances más importantes que tienen lugar en el terreno de las enfermedades neurológicas. En segundo término nos proponemos realizar un ejercicio de formación continuada tanto de pacientes y familiares como de profesionales sobre las enfermedades neurológicas. En tercer lugar, consideramos de absoluta importancia vertebrar un movimiento ciudadano en defensa de los intereses de los pacientes con enfermedades neurológicas. En este sentido es especialmente importante que la revista pueda ofrecer métodos terapéuticos generalmente no disponibles, así como aspectos de carácter humanístico y social que pueden ser de especial importancia para nuestros pacientes. Un aspecto de Summa Neurológica, al que en parte debe su nombre, es nuestro propósito de promover la unidad de profesionales, cuidadores y pacientes y dentro de todos los grupos las de todos aquellos que sufren las enfermedades neurológicas o están dedicados fundamentalmente al tratamiento de las mismas. En este sentido la revista tendrá un carácter global y aunque irá tocando temas que en algunos momentos pueden ser de mayor utilidad para determinadas patologías, procuraremos que no pierda el carácter de publicación de interés general, con la consideración de que todo aquello que es beneficioso para un subgrupo de pacientes con enfermedades neurológicas es a medio plazo de gran importancia para el resto de la colectividad. Quiero agradecer a todas aquellas personas e instituciones que han contribuido a la puesta en marcha del proyecto y citar el apoyo de la industria farmacéutica que, a través de anuncios institucionales, ha posibilitado la salida de este primer número. También quiero agradecer el apoyo de la Obra Social de Caja Madrid, de quien esperamos que de un impulso definitivo al proyecto. A todas las personas que han colaborado en la elaboración del material, tanto a los redactores de los distintos capítulos como a los redactores jefes de las secciones de medicina (Prof. José Castillo), humanidades (Prof. Esteban García Albea), terapéutica (Prof. Miguel Aguilar), enfermería (Rosa Suñer) y aspectos sociales (Felisa Justo). En el lanzamiento de Summa Neurológica ha sido fundamental la energía, tesón y claridad de ideas de la Vicesecretaría de la Junta Directiva de la Sociedad Española de Neurología y coordinador del proyecto, José Antonio Egido Herreros, así como la colaboración inestimable de Patricia Belalcázar y Asunción Martínez. Esperamos que esta iniciativa tenga interés para todos vosotros y contribuya a mejorar, en todos los sentidos, la situación de los pacientes neurológicos en España. Justo García de Yébenes Presidente de la Sociedad Española de Neurología Vol 1 · Nº 1 · 2002 1 SUMARIO MEDICINA 10 Mecanismos del sueño y trastornos del sueño normal en pacientes con enfermedades neurológicas Diversos marcapasos neurales gobiernan los determinantes fisiológicos que permiten la declaración plena de los estados del ser (Vigilia y Sueño) y su oscilación sincronizada con el ciclo geofísico de 24 horas. Cuando la organización cerebral de estos procesos es intrínsecamente anormal, o se deteriora por la concurrencia de una enfermedad neurológica, se producen diversas alteraciones. 15 EN PORTADA Herencia en enfermedades neurodegenerativas Vol 1 · Nº 1 · 2002 Una gran parte de las enfermedades neurodegenerativas tienen una base genética, es decir, la enfermedad es consecuencia de un cambio en el ADN del paciente denominado mutación. Las mutaciones se heredan, pasan de padres a hijos, y esta herencia puede seguir distintos patrones o modelos de herencia. Es fundamental el conocimiento de los modelos de herencia, para determinar el riesgo de padecer la enfermedad en los descendientes de un paciente portador de una mutación responsable de una enfermedad. 2 20 Aspectos genéticos de la Enfermedad de Parkinson 25 Estudio de la circulación cerebral mediante técnicas ultrasonográficas En la actualidad se postula que la enfermedad de Parkinson puede ser el resultado de la interacción entre factores hereditarios y ambientales donde el componente genético causante predispone, pero no determina el desarrollo de la enfermedad. En la actualidad se postula que la enfermedad de Parkinson puede ser el resultado de la interacción entre factores hereditarios y ambientales donde el componente genético causante predispone, pero no determina el desarrollo de la enfermedad. NEUROHUMANIDADES TERAPÉUTICA 28 Cajal, pintor 38 Enfermedades En estas fechas se cumplen 150 años del nacimiento de Cajal. Este artículo describe su faceta de pintor, afición que le acompañó durante su vida. Cajal demostraba una capacidad visual extraordinaria que le permitió levantar en gran parte su magnífica obra histológica. 31 Lenin La historia de la humanidad está llena de ejemplos de líderes que gobernaron el mundo y que sufrieron trastornos neurológicos de diferente índole. Este es el caso de Lenin que sufrió tres apoplejías. En 1919 la editorial "Saturnino Calleja" que había logrado un gran éxito editando cuentos (cuentos de Calleja) encargó a los doctores Hernando, Tapia y Marañón la publicación de monografías médicas. Cualquier momento es bueno para recordar a Tete. Representaba una manera especial de ser, un estilo de vida acorde con su obra, lo que llaman en Estados Unidos, un jazzman. NEUROENFERMERÍA 52 El cuidado de la disfagia en el enfermo neurológico La disfagia "neurológica" se define como la dificultad total o parcial para deglutir debido a una enfermedad o traumatismo neurológico. Esta alteración en la deglución se produce habitualmente en la etapa orofaríngea. Con el aumento de la esperanza de vida en España se incrementa el número de personas "neurológicamente frágiles" 42 Programa específico 35 Iconografía histórica neurológica 36 Tete Montoliu neurológicas crónicas y abordaje interdisciplinar de Parkinson Actualmente no existe un tratamiento que permita curar o prevenir la aparición de la enfermedad, pero sí disponemos de diferentes enfoques o intervenciones que se han mostrado efectivas para atenuar sus signos y síntomas y con ello mejorar la calidad de vida de todos los afectados e indirectamente la de sus cuidadores y familiares. ASPECTOS SOCIALES 63 Lista de entidades y asociaciones neurológicas NOTICIAS DE LA SEN 63 Ictus: El Grupo de Estudio de Enfermedades Cerebrovasculares de la SEN ha elaborado un material didáctico para la formación de pacientes y familiares Vol 1 · Nº 1 · 2002 3 “Visa Enfermedades Neurológicas” La SEN y el Banco Popular han llegado a un acuerdo para la puesta a disposición de los miembros de la SEN, Sociedades Adheridas, pacientes con enfermedades neurológicas, familiares y amigos, y la sociedad en general, de una tarjeta VISA con afinidad que se llamará "VISA ENFERMEDADES NEUROLOGICAS". Es importante que esta tarjeta sea solicitada por el mayor número de personas posible, pues sólo si el número de solicitantes alcanza los niveles mínimos será puesta en funcionamiento. Esperamos que de los fondos que se obtengan a partir de los gastos realizados con esta tarjeta, puedan financiarse programas asistenciales, educativos y de investigación sobre las enfermedades neurológicas, en beneficio de los enfermos y los profesionales que trabajan en este campo. Os encarezco, por tanto, que procedáis a la difusión de esta iniciativa entre vuestros pacientes, amigos, conocidos, personas relevantes socialmente, con objeto de alcanzar la máxima difusión y éxito de esta propuesta. Gracias a todos por vuestra colaboración. Justo García de Yébenes Presidente de la SEN DATOS PERSONALES Nombre NIF Primer apellido Fecha de Nacimiento Teléfono Domicilio particular (calle o plaza) Segundo apellido Horas de llamada: mañanas de .... a .... h, tardes de ... a .... h Número C. Postal Localidad Profesión Profesión Si No Banco Sucursal Indique Banco con preferencia para contacto Popular Español Crédito Balear Nº cuenta Andalucía Galicia Castilla Vasconia SOLICITUD TARJETA VISA Desea ser titular de la tarjeta VISA: Señale con una X si ya tiene alguna tarjeta Vivienda Propia Alquiler Classic 48 Convive con sus familiares Oro American Express Otras Ingresos brutos anuales Otros bienes Otros titulares para los que se solicita la tarjeta: Nombre euros NIF Parentesco DESEO RECIBIR INFORMACIÓN SOBRE: PRODUCTOS DE AHORRO PRODUCTOS DE PREVISIÓN OTROS MEDIOS DE PAGO PRODUCTOS DE FINANCIACIÓN FONDOS DE INVERSIÓN OTROS SERVICIOS DOMICILIACIÓN BANCARIA Nombre del Banco Domicilio C.P. Sucursal Nombre y apellidos Firma del Titular de la Cuenta CÓDIGO CUENTA CLIENTE (C.C.C.) ENTIDAD SUCURSAL D.C. NÚMERO DE CUENTA La utilización de las tarjetas VISA se regirá por las condiciones establecidas al efecto, disponibles en cualquier sucursal del BANCO POPULAR ESPAÑOL En a ..... de .....................................de ........... 7 Vol 1 · Nº 1 · 2002 ENVÍE ESTE CUPÓN POR CORREO O ENTRÉGUELO EN CUALQUIER SUCURSAL DEL GRUPO BANCO POPULAR. Todos los datos remitidos en esta solicitud son absolutamente confidenciales, de acuerdo con la LORTAD MEDICINA La Neurología es una de las especialidades médicas más desconocidas por el público en general,siendo,curiosamente las enfermedades de que se ocupa las que más repercusión tienen en nuestra sociedad,ya que constituyen las causas mas frecuentes de mortalidad,de invalidez o incluso de absentismo laboral. Este desconocimiento es debido en parte a la gran dispersión de sus areas de competencia que van desde la enfermedad cerebrovascular o los tumores cerebrales,hasta las enfermedades de los músculos o los trastornos del sueño,por poner algunos ejemplos de campos aparentemente dispares. Desde esta sección de Medicina queremos acercar los temas de la Neurología a todos aquellos que no trabajan directamente en la especialidad pero que,por uno u otro motivo,están interesados en su conocimiento. En ella irán apareciendo temas y revisiones sobre enfermedades y trastornos neurológicos,divulgativo,aunque abordados desde el rigor científico. Hemos pedido a los especialistas redactores de los artículos que realicen un gran esfuerzo de simplificación,de forma que consigan hacer comprensible el lenguaje,muchas veces críptico, que utilizamos los especialistas para hacerlo comprensible incluso a personas sin especial formación en Medicina.Esto muchas veces no es fácil de conseguir,y desde aquí pedimos al lector una mirada comprensiva. José Castillo Vol 1 · Nº 1 · 2002 9 MEDICINA Mecanismos del sueño y trastornos del sueño normal en pacientes con enfermedades neurológicas Juan A. Pareja Neurólogo Fundación Hospital Alcorcón Vol 1 · Nº 1 · 2002 La vida se desarrolló y evolucionó en un planeta, la Tierra, dinámico, en perpetuo movimiento. La traslación determina los cambios estacionales y la rotación ocasiona la alternancia del día y la noche, con un periodo de 24 horas. Los seres vivos se adaptaron a estas condiciones geofísicas y desarrollaron periodos de descanso y actividad o en las formas mas evolucionadas estados de sueño y vigilia. En los animales, los periodos descanso/actividad probablemente cumplen una función adaptativa, procurando la reserva de energía en la noche y descargándola plenamente durante el día cuando la conducta defensiva y depredadora es máxima. La sincronización de los ritmos sueño/vigilia con el ciclo geofísico noche/día de 24 horas depende de la fundación de un marcapasos biológico (núcleo supraquiasmático) situado en el hipotálamo y que se entrena fundamentalmente por la luz y la actividad física y las costumbres sociales (horarios laborales, de comidas, etc.), de tal manera que mantiene al ser ajustado en sus periodos de sueño/vigilia con el ciclo planetario día-noche. A su vez el sueño sigue un ritmo ultradiano 10 El sueño también se regula de forma homeostática, es decir,dependiendo del tiempo de vigilia y sueño previos.Si la noche anterior se ha dormido poco,la noche siguiente se tiende a dormir en exceso para compensar el déficit (menor de 24 horas) por cuanto durante la noche se generan dos tipos fundamentales de sueño: el sueño REM caracterizado por una atonía muscular y movimientos oculares rápidos (Rapid Eye Movements) y el sueño NO-REM (caracterizado por 4 estadios I, II, III y IV de sueño de “profundidad” creciente). Ambos tipos de sueño alternan varias veces a lo largo de una noche. El sueño también se regula de forma homeostática, es decir dependiendo del tiempo de vigilia y sueño previos. Si la noche anterior se ha dormido poco, la noche siguiente se tiende a dormir en exceso para compensar el déficit. El cerebro crea todas las circunstancias que caracterizan el sueño y la vigilia y su oscilación. Durante el sueño se inhibe la vigilancia, se bloquea activamente la llegada de información externa, se inhibe el tono muscular y se genera una percepción interna o ensueño. El ensueño está formado básicamente por imágenes y amplios desplazamientos físicos en el espacio, con escenas incongruentes, discontinuas (pero potencialmente repetitivas) entre un sueño y el siguiente, con un gran componente emocional, y... con la alucinación de estar despierto. LA FUNCIÓN DEL SUEÑO Aunque sabemos que el sueño es fundamental para la vida, desconocemos en gran parte sus funciones. El sueño parece tener una función restauradora –metabólica– cerebral. La fuente energética principal del cerebro es la glucosa que extrae de la circulación. Si la demanda lo requiere, el cerebro puede obtener glucosa recurriendo a los depósitos de glucógeno de las células gliales. El metabolismo de la glucosa produce ATP que se degrada a adenosina, que es una sustancia hipnogénica, promotora de sueño NO-REM. Durante el sueño se facilita el tránsito de glucosa desde la sangre a los depósitos gliales para ser almacenada en forma de glucógeno reponiendo los depósitos exhaustos por la actividad vigil. El proceso de producción de glucógeno requiere ATP que durante la noche se degrada a adenosina. Este MEDICINA TRASTORNOS DEL SUEÑO La fotografía muestra la preparación de un paciente que va a someterse a un estudio de sueño. proceso hipnogénico-restaurador deja al cerebro en disposición metabólica de atender las demandas de la siguiente vigilia. El sueño y los ensueños también procurarían la consolidación en nuestra memoria de hechos de importancia o de gran calado emocional. Por último, el sueño pudiera ser primordial en la preservación de la totalidad de la capacidad funcional cerebral, manteniendo competentes diversos sistemas neuronales poco ejercitados en vigilia pero activados y representados simbólicamente en los ensueños. ALTERACIONES DEL SUEÑO EN ENFERMEDADES NEUROLÓGICAS Diversos marcapasos neurales gobiernan el reclutamiento síncrono de los determinantes fisiológicos (Tabla 1) que permiten la declaración plena de los estados del ser (Vigilia, Sueño NOREM y Sueño REM) y su oscilación (ordenada y previsible) sincronizada con el ciclo geofísico de 24 horas. Cuando la organización cerebral de estos procesos es intrínsecamente anormal, o se deteriora por la concurrencia de una enfermedad neurológica, se producen diversas alteraciones que en general se manifiestan en cuatro escenarios clínicos fundamentales: 1. Alteración de la continuidad y de la transición ordenada de los tres estados del ser Insomnio En un tiempo determinado T, las variables más importantes que determinan el nivel previsible de alerta o somnolencia son las homeostáticas y las cronobiológicas. El factor homeostático guarda relación con la duración de la vigilia previa (cuanta mayor vigilia previa, mayor propensión a dormir). El factor cronobiológico depende del ritmo intrínseco del marcapasos biológico. Las causas más frecuentes de insom- nio son las psicológicas o psiquiátricas. Sin embargo las enfermedades neurológicas degenerativas pueden también provocar un acortamiento del tiempo necesario o deseado de sueño. Alteraciones cronobiológicas El periodo intrínseco del marcapasos circadiano humano se acorta con la edad, probablemente a partir de la sexta década de la vida, provocando el patrón característico de dormirse temprano y despertarse precozmente, pero el tiempo total de sueño tiende a ser normal. Diversas enfermedades neurológicas, particularmente las degenerativas, pueden provocar una alteración de la regulación cronobiológica de los ciclos sueño y vigilia. La disfunción o degeneración de las neuronas del marcapasos circadiano, explicaría diversas aberraciones cronobiológicas (adelanto, retraso o irregularidad) de los ciclos sueño-vigilia. Vol 1 · Nº 1 · 2002 11 MEDICINA TRASTORNOS DEL SUEÑO En la actualidad, las unidades especializadas cuentan con modernos ordenadores que facilitan el estudio de los pacientes que sufren trastornos del sueño. Vol 1 · Nº 1 · 2002 Las alteraciones cronobiológicas provocan asincronía de los periodos de vigilia y sueño con respecto al ciclo geofísico día/noche que ocasionan que el paciente no pueda dormir cuando lo desea, o se espera que lo haga de acuerdo con los hábitos normales de la sociedad, aunque el tiempo total de sueño en 24 horas sea normal. Esto conlleva la aparición de periodos de sueño o vigilia en horas inoportunas con la consecuente queja de insomnio o somnolencia diurna. Básicamente pueden producirse adelanto de fase (el sueño se inicia antes de lo previsto), retraso de fase (el sueño se inicia más tarde de lo previsto) y ritmo sueño/vigilia irregular (la vigilia y el sueño se distribuyen de forma errática durante el día y la noche). El adelanto de fase se produce típicamente en personas de edad mientras el retraso de fase es típico de adolescentes y jóvenes. El ritmo sueño-vigilia irregular es relativamente frecuente en pacientes con afectación cerebral difusa incluyendo el origen degenerativo. Es raro observar este síndrome cronobioló12 El ritmo sueño-vigilia irregular es relativamente frecuente en pacientes con afectación cerebral difusa incluyendo el origen degenerativo.Es raro observar este síndrome cronobiológico en sujetos con integridad cognitiva gico en sujetos con integridad cognitiva. La narcolepsia, es una causa mayor de hipersomnia. Característicamente los pacientes presentan hipersomnia diurna y una serie de síntomas dependientes de la aparición inoportuna del sueño REM: cataplejía (cuando la atonía REM intruye en vigilia), parálisis del sueño (cuando la atonía REM intruye en la fase del despertar), alucinaciones hipnagógicas (cuando el contenido onírico del sueño REM aparece precozmente en la fase de adormecimiento). Además la intrusión de sueño NO-REM en vigilia puede ocasionar conducta automática, mientras la intrusión de la vigilia en el sueño suele ocasionar un sueño de mala calidad con despertares y alertamientos frecuentes. En otras palabras, la narcolepsia está caracterizada por la presencia de estados ambiguos en los que determinantes de la vigilia y el sueño aparecen simultáneamente o de forma termporalmente inesperada. La Hipersomnia idiopática se caracteriza por la presencia de una capacidad portentosa e insaciable para dormir, sin otros síntomas REM dependientes acompañantes. 2. Descontrol motor paradójico La afectación degenerativa de centros locomotores y de regulación del tono muscular del tronco del encéfalo puede ocasionar descontrol motor con la aparición de movimientos periódicos y aperiódicos de las extremidades y alteraciones del tono muscular durante el sueño NOREM y REM, contributivas al insomnio y/o la hipersomnia diurna. El Síndrome de los movimientos periódicos de las piernas se caracteriza por la presencia de contracciones periódicas de los músculos dorsiflexores del pie que ocurren cada 15-40 segundos. Pueden asociarse flexión de las rodillas y de las caderas. Las contracciones de las piernas pueden ocasionar alertamientos intermitentes que si son cuantiosos provocan disrupción del sueño con la consiguiente hipersomnia diurna. Frecuentemente se asocia al síndrome de las piernas inquietas que consiste en una sensación imprecisa en las piernas que provoca una irresistible necesidad de moverlas para aliviarse. La inquietud en las piernas suele provocar dificultades para conciliar el sueño. MEDICINA TRASTORNOS DEL SUEÑO Los movimientos periódicos y aperiódicos durante el sueño pueden sumarse a otras alteraciones motoras complejas con pérdida de la atonía muscular del sueño REM y liberación de actividad motora compleja (Trastorno de conducta en sueño REM, vide infra). 3. Conducta anormal o automática Durante el sueño el ser yace inmóvil, y apenas se observan muy breves movimientos como toser, bostezar, estirar el cuerpo, reajustar las sábanas, o cambiar de posición corporal. Sin embargo, en determinadas condiciones patológicas, puede emerger una conducta problemática: vigorosa y aún violenta, que puede originar lesiones propias o a terceros. El diagnóstico diferencial de las alteraciones que pueden provocar alteraciones conductuales nocturnas durante el sueño incluye tres escenarios principales: parasomnia, crisis epiléptica nocturnas y alteración psiquiátrica. Sea cual sea su origen, la conducta anormal nocturna puede considerarse sindrómicamente como automática. El automatismo (diurno o nocturno) puede ser breve o prolongado (e.g. fuga epiléptica) y consiste en el despliegue de conducta compleja en ausencia de la voluntad y de la consciencia. Habitualmente existe amnesia del evento. La conducta automática requiere la activación motora y la inactivación simultánea de la mente. Los mecanismos generales frecuentes que pueden inactivar transitoriamente la consciencia son: hiperexcitación anormal neurofisiológica (e.g. crisis parcial compleja), agotamiento neuronal postcrítico, estados ambiguos (e.g. narcolepsia o parasomnias) y activación psicopatológica (e.g. estados disociativos psicogénicos). En otras palabras, conductas similares, muchas veces clínicamente indistinguibles, pueden tener sustratos neurofisiológicos diferentes. El hecho de que cuadros clínicos similares sean producidos por causas diferentes es precisamente la razón por la que los polisomnogramas (PSG) y video-PSG son esenciales para identificar el estado (sueño o vigilia) del cual emerge la conducta problemática, y las posibles circunstancias que concurren en ese momento (e.g. actividad epileptiforme). Las exploraciones neurológica y psiquiátrica, deben incluirse en el protocolo de estudio de la conducta compleja y violenta durante el sueño. El sonambulismo,más común durante la infancia, es un trastorno benigno, pero puede requerir tratamiento si acontece con excesiva frecuencia o si tiene consecuencias desagradables Las parasomnias son alteraciones motoras o vegetativas indeseables o inoportunas que emergen durante el sueño. Existen dos parasomnias fundamenales que causan la inmensa mayoría de los trastornos conductuales durante el sueño: Sonambulismo Típicamente se inicia en la infancia y suele remitir espontáneamente. Sin embargo puede reaparecer o simplemente persistir en la adolescencia y durante la madurez. En el adulto se caracteriza por la presencia de conducta automática con deambulación o con realización de actos complejos, incluso violentos, en un estado de aparente vigilia pero sin consciencia ni memoria. En otras palabras, está inmerso en un estado ambiguo con mezcla de elementos de vigilia y sueño. El trastorno en sí es benigno pero puede requerir tratamiento si acontece con excesiva frecuencia o si tiene consecuencias desagradables. El sonambulismo típicamente emerge del sueño NOREM, particularmente de los estadios III y IV (sueño profundo o de ondas lentas). Tabla 1.Determinantes básicos de los estados del ser Estado Movimientos oculares Tono muscular EEG Vigilia Rápidos Normal Desincronizado Sueño NO-REM Lentos Disminuido Sincronizado Sueño REM Rápidos Ausente Desincronizado El Polisomnograma registra todos estos parámetros (y otros como respiración,saturación arterial de oxígeno, electrocardiograma, posición corporal, etc.) y permite reconocer los diversos estados, su proporción y oscilación a lo largo de la noche, y las circunstancias que los modifican. Adaptado de: Mahowald MW, Schenck CH. Status dissociatus - a perspective on states of being. Sleep 1991: 14:69-79. Vol 1 · Nº 1 · 2002 13 MEDICINA TRASTORNOS DEL SUEÑO Trastorno de conducta en sueño REM Se caracteriza por la presencia de conducta compleja, vigorosa, problemática o violenta durante el sueño REM. La conducta anormal representa la escenificación de ensueños anormales, generalmente violentos. El polisomnograma puede mostrar incremento del tono muscular y/o excesiva actividad fásica muscular durante el sueño REM. En otras palabras coexisten simultáneamente determinantes del sueño REM y de la vigilia (intrusión del tono muscular en sueño REM que anula la atonía protectora normal). La conducta nocturna es habitualmente breve, compleja y vigorosa y frecuentemente conduce a lesiones del paciente o del compañero de habitación. Al despertar de uno de estos episodios se produce un rápido estado de alerta y el paciente puede recordar un sueño vívido y violento que se correlaciona con la conducta problemática observada. Es importante señalar que la violencia relacionada con este trastorno es estado (REM) dependiente y por tanto discordante de la personalidad vigil. Esta alteración se produce en personas de mas de 50 años, generalmente varones, y frecuentemente se asocia a enfermedades degenerativas neurológicas, habitualmente parkinsonismo. La importancia de reconocer este tipo de conductas estriba en la facilidad con que en general pueden diagnosticarse y la eficacia del tratamiento preventivo. Prácticamente todas las alteraciones reseñadas pueden controlarse eficazmente. Por otra parte las implicaciones forenses de la liberación de conducta violenta por la noche son obvias. 4. Actividad onírica nocturna cuantitativa o cualitativamente anormal, o actividad onírica en vigilia Diversos procesos neurológicos pueden modificar cualitativamente o cuantitativamente los ensueños. Clínicamente pueden reconocerse diversas alteraciones: ausencia de ensueños, exceso de ensueños (sueño épico) ensueño paroxístico (epiléptico) pesadillas, ensueño violento (por ejemplo: Trastorno de conducta en sueño REM), ensueños en vigilia (alucinaciones) y vigilia en los ensueños (sueño lúcido, o capacidad de ser conscientes de la ensoñación en curso y modificarla a voluntad). Por otra parte, la deprivación sensorial y la emergencia simultánea de la percepción interna podrían ser el mecamismo de las alucinaciones. Este concepto implica un isomorfismo entre las alucinaciones y los ensueños dependiendo de la información disponible (externa o interna). El proceso de bloqueo de la Vol 1 · Nº 1 · 2002 El diagnóstico de la mayoría de los trastornos del sueño suele ser sencillo y el tratamiento preventivo es en general eficaz.Sin embargo nuestro conocimiento de los ensueños y de las funciones que cumplen en el ser humano es muy pobre y se requiere un mayor esfuerzo por parte de las Neurociencias para desvelar los misterios de la actividad onírica 14 información del entorno del adormecimiento y la deprivación sensorial relativa (aislamiento, oscuridad) favorecen la emergencia de la “percepción” internamente generada: ensueños durante la noche y alucinaciones durante el día. Básicamente se postula que las informaciones externa (entorno) e interna (cortical) son competitivas y excluyentes gracias a un mecanismo neuronal que permite atender al entorno e ignorar la información interna durante la vigilia, y procura el proceso contrario durante el sueño. En condiciones de deprivación sensorial del entorno o desaferentización se producen diversas alucinaciones que podrían entenderse como atención simultánea interna y externa. Esto explicaría las alucinaciones visuales en las personas con deterioro severo de la agudeza visual (síndrome de Charles Bonnet) o alucinaciones somestésicas del síndrome del miembro fantasma. CONCLUSIONES El sueño y la vigilia son estados creados por el cerebro, en el cerebro. El polisomnograma es precisamente la técnica que permite identificar los diversos estados del ser, su oscilación a lo largo del día y de la noche y de muchas de las circunstancias que los alteran. Las alteraciones del sueño se manifiestan en general como insomnio, hipersomnia, alteraciones conductuales nocturnas y desincronización de los ciclos sueño-vigilia con los periodos día y noche planetarios. El diagnóstico de la mayoría de los trastornos del sueño suele ser sencillo y el tratamiento preventivo es en general eficaz. Sin embargo nuestro conocimiento de los ensueños y de las funciones que cumplen en el ser humano es muy pobre y se requiere un mayor esfuerzo por parte de las Neurociencias para desvelar los misterios de la actividad onírica. MEDICINA Herencia en enfermedades neurodegenerativas: Tipos de modelos de herencia David Mayo Cabrero Fundación para Investigaciones Neurológicas Una gran parte de las enfermedades neurodegenerativas tienen una base genética, es decir, la enfermedad es consecuencia de un cambio en el ADN del paciente denominado mutación. Las mutaciones se heredan, pasan de padres a hijos, y esta herencia puede seguir distintos patrones o modelos de herencia. Es fundamental el conocimiento de los modelos de herencia, para determinar el riesgo de padecer la enfermedad en los descendientes de un paciente portador de una mutación responsable de una enfermedad. Las formas de herencia fueron descritas por Gregor Mendel (1.8231.884) al que se considera el padre de la genética, los modelos de herencia descritos por este monje austriaco son aplicables al modo de herencia de muchas enfermedades neurodegenerativas. Antes de describir los tres modelos de herencia fundamentales, se ha de definir el término "penetrancia" que hace referencia al riesgo de padecer una enfermedad de un individuo portador de una mutación. Penetrancia se define como el tanto por ciento de personas portadoras de mutación que padecen una enfermedad. La penetrancia en muchas de estas enfermedades es del 100%, es decir la presencia de una mutación originará la enfermedad en todos los pacientes. Una penetrancia inferior al 100%, por ejemplo 50%, significa que sólo la mitad de las personas portadoras de la mutación va a desarrollar la enfermedad. Los factores que determinan por qué la enfermedad se desarrolla en unos casos si y en otros, no, cuando la penetrancia es incompleta, en muchos casos se desconocen. El conocimiento de estos factores podría ser fundamental pues pudieran prevenir la aparición de ciertas enfermedades. Es fundamental el conocimiento de los modelos de herencia para determinar el riesgo de padecer la anomalía en los descendientes de un paciente portador de una mutación responsable de una enfermedad Independientemente de la penetrancia, la persona portadora de una mutación puede trasmitir la mutación a su descendencia. El conocimiento del modelo de herencia de la enfermedad puede resultar de gran utilidad para conocer el riesgo de padecer la enfermedad de los familiares de un paciente afectado por una patología de carácter hereditario. Los principales modelos de herencia son: Modelos de herencia cuando la mutación esta localizada en un autosoma(cromosoma no sexual): –Herencia Autosómica Dominante –Herencia Autosómica Recesiva Modelo de herencia cuando la mutación esta localizada en un cromosoma sexual: –Herencia Ligada al sexo. La especie humana tiene 46 cromosomas, 23 proceden del padre y otros 23 proceden de la madre. Dentro de estos 46 cromosomas 2 son los llamados cromosomas sexuales que pueden ser o bien el cromosoma X o el cromosoma Y, cuando un individuo presenta dos cromosomas X es una mujer y cuando presenta un cromosoma X y un cromosoma Y es un varón. Cuando una mutación responsable de una enfermedad se localiza en los cromosomas sexuales se habla de un modelo de herencia ligado al sexo y el riesgo de padecer la enfermedad será diferente en función de ser varón o mujer. En esta revisión se tratará el caso de mutaciones localizadas en el cromosoma X. Los 44 cromosomas restantes se denominan Autosomas. Cuando la mutación responsable de la enfermedad se localiza en uno de estos cromosomas se habla de herencia autosómica y es independiente del sexo del individuo, el riesgo es igual para varones que para mujeres; dentro de la herencia autosómica podemos diferenciar dos modelos; el modelo de herencia autosómico dominante y el modelo de herencia autosómico recesivo. Vol 1 · Nº 1 · 2002 15 Vol 1 · Nº 1 · 2002 MEDICINA MODELOS DE HERENCIA Figura 1.Modelo Autosómico Dominante Figura 2.Herencia Autosómica Recesiva 1 Con un círculo se representa a las mujeres, con un cuadrado a los varones; La línea horizontal representa apareamiento entre una pareja, una línea vertical el producto de la unión, todos los hijos(en los ejemplos 4, se agrupan con una línea horizontal (hermanos) de la que salen sus correspondientes líneas verticales que terminan con la representación de los hijos o hijas (cuadrados o círculos respectivamente). El color negro representa a un individuo afectado mientras el blanco a un individuo sano. Las barras representan a los cromosomas,dos por individuo uno de origen paterno y otro de origen materno; junto a los cromosomas se coloca una letra que indica la presencia de mutación en el mismo (M) o la ausencia de mutación (S). En una herencia autosómica dominante como se refleja en el árbol genealógico el 50% de la descendencia independientemente del sexo presentarán la mutación en uno de los cromosomas; en una herencia autosómica dominante basta que la mutación esté en una de los cromosomas para que el individuo padezca la enfermedad. En la herencia recesiva se representa en negro a los individuos que bien son enfermos o padecerán la enfermedad, en gris a los portadores y en blanco a personas sanas y no portadoras de la mutación. En este primer ejemplo se representa el caso de una pareja de portadores de la enfermedad (tienen la mutación en uno de los cromosomas pero para producirse la enfermedad es necesario que las dos cromosomas porten la mutación), en este caso el 25% de la descendencia heredará las dos copias con la mutación por lo que padecerá la enfermedad, un 50% heredará la mutación en uno de sus cromosomas (serán portadores que no padecerán la enfermedad) y un 25% heredarán los cromosomas sin mutación, por lo que serán sanos y no portadores. HERENCIA AUTOSÓMICA DOMINANTE (AD) En este modelo basta con que una de las copias (paterna o materna) tenga la mutación para que se produzca la enfermedad. En este tipo de herencia el riesgo de padecer la enfermedad es de un 50%, es decir, el riesgo que tiene un hijo de padecer la enfermedad de su padre es de un 50% en cada hijo, es conveniente aclarar, que la presencia de la enfermedad en un hijo no excluye la presencia de la enfermedad en el segundo, pues en el segun16 do hijo el riesgo será igualmente de un 50%. En un modelo de herencia autosómico dominante es característico la aparición de la enfermedad en todas las generaciones (figura 1). HERENCIA AUTOSÓMICA RECESIVA (AR) En este modelo de herencia es necesario que las dos copias (paterna y materna) tengan la mutación para que se desarrolle la enfermedad; en este modelo, a parte de la persona afectada, hay que introducir el tér- En un modelo de herencia autosómico dominante es característico la aparición de la enfermedad en todas las generaciones mino de portador o portadora que hace referencia a aquellos individuos/as que tienen la mutación en una de las dos copias del ADN (bien la paterna o bien la materna) pero al necesitar que estén las dos copias con mutación para que desarrollen la enfermedad y al tener mutación únicamente en una de ellas, no van a padecer la enfermedad pero si MEDICINA MODELOS DE HERENCIA Figura 3.Herencia Autosómica Recesiva 2 Figura 4.Herencia Autosómica Recesiva 3 Caso en el que se esquematiza la descendencia entre un paciente afectado por una enfermedad de herencia recesiva con una persona sana y no portadora. En este caso toda la descendencia serán portadores de la enfermedad (uno de los dos cromosomas portarán la mutación). En este tercer ejemplo se esquematiza el caso de la descendencia en la que uno de los progenitores padece la enfermedad (los dos cromosomas presentan la mutación) y el otro progenitor es portador de la mutación (persona sana pero con la mutación en uno de sus cromosomas),en este caso el 50% de la descendencia presentará mutación en los dos cromosomas (personas que desarrollarán la enfermedad) y el otro 50% presentarán la mutación en uno de los cromosomas (serán portadores de la enfermedad pero no la padecerán). Cuando un progenitor está afectado de una enfermedad con herencia recesiva y el otro no presenta la mutación el riesgo para los descendientes es del 0%, pero los hijos serán portadores de la mutación en una de las copias de ADN progenitores es afecto de la enfermedad y el otro es portador de la mutación es de un 50%. el otro 50% serán individuos portadores de la enfermedad (Figura 4). En el modelo de herencia recesiva la enfermedad no aparece en todas las generaciones sino que aparece generalmente en generaciones alternas. HERENCIA LIGADA AL CROMOSOMA X Se produce cuando la mutación se produce en los cromosomas sexuales, más concretamente en el cromosoma X. El modelo se comporta como recesivo, pues es necesario que todo el material genético esté mutado para que se desarrolle la enfermedad, en este punto es fundamental, recordar la diferencia entre varones y mujeres, en varones (XY) la presencia de la mutación en el cromosoma X va a producir la enfermedad pues hay sólo una copia y esta está mutada, en cambio, en las mujeres (XX), si una de las copias está mutada no padecerán la enfermedad pero la trasmitirán (portadoras); para que una mujer padezca la enfermedad es necesario que sus dos cromosomas X 17 Vol 1 · Nº 1 · 2002 puede trasmitir la mutación a su descendencia. El riesgo de padecer la enfermedad en un matrimonio entre portadores de la enfermedad es de un 25 %, un 50 % serán portadores de la enfermedad igual que sus padres y por tanto no padecerán la enfermedad y un 25% no tendrán la mutación en ninguna de las copias del ADN. (Figura 2) El riesgo de padecer la enfermedad en un individuo donde uno de sus padres está afectado de una enfermedad con una herencia recesiva y el otro progenitor no presenta la mutación es de un 0%, es decir, ninguno de los hijos padecerá la enfermedad pero serán portadores de la mutación en una de las copias del ADN. (Figura 3) El riesgo de padecer la enfermedad de un individuo en que uno de sus MEDICINA MODELOS DE HERENCIA Figura 5.Herencia Ligada al Cromosoma X (Ejemplo 1) Figura 6.Herencia Ligada al Cromosoma X (Ejemplo 2) Vol 1 · Nº 1 · 2002 En este tipo de herencia se representarán los cromosomas X con una barra de mayor tamaño y es en este cromosoma donde va a estar o no la mutación responsable de una enfermedad y con una barra de más corta se representa el cromosoma Y que no lleva ningún indicativo. Ejemplo 1: Esquematiza la descendencia de una pareja donde el varón es sano y la mujer portadora de la mutación.Todos los hijos varones heredarán el cromosoma Y de su padre, de su madre la mitad heredarán el cromosoma con la mutación (desarrollarán la enfermedad) y el otro 50% el cromosoma sin la mutación y serán sanos. Las hijas heredarán el cromosoma X sano de su padre y de su madre heredarán la mitad el cromosoma sin mutación y serán sanas no portadoras y el otro 50% heredarán el cromosoma con la mutación y serán igual que la madre sanas pero portadoras de la enfermedad. presenten la mutación. A continuación se ofrecen tres ejemplos de herencia ligada al cromosoma X. (Figura 5, 6, 7). Cuando una patología con base genética sigue un modelo de herencia ligado al cromosoma X, en la familia se ve claramente que los varones son los que padecen la enfermedad y en muy raras ocasiones aparecen mujeres con la enfermedad. Para concluir señalar que si bien muchas enfermedades denominadas monogénicas (un solo gen responsable de la enfermedad) siguen estos modelos de herencia, en otras enfermedades denominadas poligénicas 18 En este ejemplo se representa la descendencia entre un varón enfermo y una mujer sana y no portadora. En este caso todos los varones heredan el cromosoma Y del padre y al no haber mutación en los cromosomas X de la madre serán sanos, en el caso de la descendencia femenina, todas las hijas heredarán un cromosoma materno sin mutación y el cromosoma paterno con la mutación por lo que serán todas sanas pero portadoras de la mutación. (varios genes responsables de la enfermedad) los modelos de herencia son mucho más complejos y en muchos casos se desconocen la totalidad de los genes y otros factores responsables de la aparición de una determinada enfermedad. El conocimiento del modelo de herencia de una enfermedad es fundamental para conocer el riesgo de padecerla por parte de los familiares de la persona afectada y para prevenir futuros casos de la enfermedad en la familia, ayudados así por técnicas como el diagnóstico prenatal que permiten el análisis genético del feto para conocer la presencia o ausencia de la mutación y poder tener la En las enfermedades denominadas poligénicas (varios genes responsables de la enfermedad) los modelos de herencia son mucho más complejos opción de interrumpir voluntariamente el embarazo, en caso de que el feto lleve la mutación. En todos los casos, es imprescindible el conocimiento de la mutación responsable de la enfermedad, en aquellos casos que sea técnicamente posible y se dispongan de medios y conocimientos para ello, pues muchas de las enfermedades de carácter hereditario se desconoce cual es el gen que presenta la mutación por lo que no se puede realizar el estudio genético. MEDICINA MODELOS DE HERENCIA Figura 7.Herencia Ligada al Cromosoma X (Ejemplo 3) Descendencia de una pareja donde la madre padece la enfermedad y el padre es sano. En este caso todos los hijos varones heredarán uno de los cromosomas X con la mutación de su madre por lo que todos padecerán la enfermedad y las hijas tendrán un cromosoma X con mutación de herencia materna y un cromosoma X sin mutación de origen paterno por lo que serán sanas pero portadoras de la mutación. Una misma enfermedad,en función de la mutación responsable de la misma, puede presentar distintos modelos de herencia Una vez diagnósticada la mutación responsable de la enfermedad en un paciente, se puede analizar a la familia para ver qué personas son portadoras y cuales no lo son y por tanto que personas desarrollarán la enfermedad y cuales no en, caso de penetrancia completa (100%). Como se aprecia en la tabla 1, una misma enfermedad en función de la mutación responsable de la misma puede presentar distintos modelos de herencia. En algunas de ellas se combinan el patrón de herencia correspondiente con una penetrancia no completa de porcentaje variable, por lo que en estos casos, la mutación se heredará conforme a uno de los modelos descritos pero la aparición de la enfermedad en caso de ser portador de la mutación no será del 100% y dependerá de otros factores bien genéticos o bien ambientales. Tabla 1.Distribución de enfermedades neurodegenerativas en función del tipo de herencia HERENCIA AUTOSÓMICA DOMINANTE HERENCIA AUTOSÓMICA RECESIVA HERENCIA LIGADA AL SEXO Ataxias autosómicas dominantes (SCAs) Ataxia de Friedreich SBMA Distonía (DYT 2) Distonía (DYT 3) Cadasil Distonías: (DYT 1,4,5,6,7,8,9,11y 12) Enfermedad de Parkinson Enfermedad de Alzheimer (PSEN 1, PSEN 2 APP) Enfermedad de Huntington Enfermedad de Parkinson Esclerosis Lateral Amiotrófica Vol 1 · Nº 1 · 2002 19 MEDICINA Aspectos genéticos de la Enfermedad de Parkinson Janet Hoenicka Fundación para Investigaciones Neurológicas Universidad Complutense de Madrid Madrid DEFINICIÓN La enfermedad de Parkinson (EP) es un trastorno neurológico frecuente que se caracteriza por una serie de síntomas clínicos que incluyen acinesia, rigidez, temblor y pérdida de reflejos posturales. En el cerebro de los pacientes ocurre una degeneración en diversas regiones, fundamentalmente la sustancia negra, en las que se produce una pérdida de neuronas y unas inclusiones intracelulares llamadas Cuerpos de Lewy (CL). La mayoría de los casos de EP son esporádicos y, sólo entre un 5 y un 10% presenta un patrón de transmisión hereditaria familiar [1]. Hasta fechas recientes las causas de la EP eran desconocidas; sin embargo, la identificación de mutaciones en genes específicos causantes de síndromes parkinsonianos familiares han puesto en evidencia la importancia de los factores genéticos en la etiología de esta entidad clínica. Vol 1 · Nº 1 · 2002 ¿ES LA ENFERMEDAD DE PARKINSON HEREDITARIA? En los años 80 se pensaba que la EP tenía un origen relacionado con la toxicidad del metil-fenil-tetra-hidropiridinio (MPTP) y de otras sustancias similares presentes en el medio ambiente. La hipótesis ambiental de la etiología de la EP estuvo apoyada por los 20 resultados poco concluyentes sobre concordancia de EP en gemelos, que parecían no demostrar una mayor presencia de casos familiares en gemelos verdaderos que en mellizos[2]. Sin embargo, la identificación en 1990 de una gran familia con numerosos individuos afectos que padecían un parkinsonismo que parecía ser heredado de forma autosómica dominante, indicaba la posibilidad de que la EP podía ser, al menos en parte, un trastorno genético [3]. En la actualidad, se postula que esta patología puede ser el resultado de la interacción entre factores hereditarios y ambientales donde el componente genético causante predispone, pero no determina el desarrollo de la enfermedad. Esto quiere decir que la etiología de la EP podría tener carácter multifactorial y variable entre los individuos afectos donde entran en juego una compleja interacción de factores genéticos con el proceso de envejecimiento y ciertos factores ambientales. El conocimiento de los factores genéticos causantes de la EP a través del estudio de familias afectadas esta contribuyendo considerablemente a la comprensión de los mecanismos patogénicos que subyacen la enfermedad. Los estudios de aquellas familias cuyos signos y síntomas clínicos se asemejan a la forma idiopática de la EP están contribuyendo al conocimiento de la etiología de la forma esporádica de EP que es la más frecuente y además han permitido la identificación de siete loci diferentes implicados en la enfermedad (Tabla. 1). 1. ENFERMEDAD DE PARKINSON FAMILIAR CON CUERPOS DE LEWY 1.1 Enfermedad de Parkinson ligada al cromosoma 4Q21-Q23 En 1996 Polymeropoulos y col. localizaron por análisis de ligamiento, en la región 4q21-q23, el primer locus asociado a esta patología en una familia con EP de origen italiano con 7 individuos afectos. El análisis molecular de los miembros de esta familia identificó al gen que codifica la proteína alfa-sinucleína (PARK1, OMIM: 601508) como el factor genético candidato asociado a la EP. La secuenciación del exón 4 de PARK1 reveló el cambio de una base en la estructura del DNA llamada guanina por otra base, una adenina (gÆa) en la posición 209 del DNA complementario (cDNA), que resultaría en la sustitución del aminoácido alanina 53 por treonina en la proteína mutante[4]. También se ha identificado en una familia alemana una nueva mutación en PARK1 que consistía en el cambio de la base guanina por citosina gÆc en la posición nucleotídica 88 de la secuencia codificante del gen que se asocia a EP. Sin embargo, estos casos son excepcionales ya que el resto de los pacientes con EP no tienen mutaciones en el gen de la alfa-sinucleína lo que indica que existen otros genes implicados[5] La implicación de alfa-sinucleína en la EP familiar, significó un enorme progreso en el conocimiento de las causas de esta enfermedad en los casos esporádicos, puesto que ésta proteína es el constituyente principal de los Cuerpos de Lewy [6]la marca patológica de esta enferme- MEDICINA GENÉTICA DEL PARKINSON dad neurodegenerativa. El estudio de la expresión y localización de una nueva proteína que interacciona de manera específica con a-sinucleína, la sinfilina 1 (SNCAIP) [7], ha revelado que un 80-90% de los CL contienen esta proteína [8]. Además, se han demostrado que existe una asociación entre la EP y variaciones del gen Park1 en combinación con el alelo E4 de la ApoE [9]. 1.1.1 Patogénesis de la EP y el papel de la Alfa-sinucleína Alfa-sinucleína es una proteína de 140 aminoácidos localizada en las terminaciones sinápticas muy abundante en el sistema nervioso central. Aunque la función biológica de la alfa-sinucleína no es conocida, se cree que podría estar implicada en la plasticidad neuronal [10], en el transporte lipídico y biogénesis de la membrana sináptica [11] y en la liberación de dopamina [12]. La alfa-sinucleína se descubrió en el amiloide de las placas seniles presentes en los pacientes con Enfermedad de Alzheimer (EA). Las mutaciones encontradas en PARK1 , ocurren en una región que podría cambiar el patrón de plegamiento o forma de la alfa-sinucleína facilitando la formación de agregados proteicos. Este proceso de fibrilización de alfa-sinucleína depende de varios factores: tiempo, concentración y la presencia de mutaciones [13]. 1.2 Enfermedad de Parkinson ligada al cromosoma 4P-14 En 1998, Leroy y col [14] realizaron en pacientes de EP provenientes de 72 familias el análisis molecular del gen que codifica la enzima ubiquitina carboxilo-terminal hidrolasa I (UCH-L1). La abundancia de UCH-LI en el cerebro, su presencia en los cuerpos de Lewy y su implica- ción en la ruta metabólica de proteólisis dependiente de ubiquitinas hacían del gen que codifica esta proteína un candidato interesante para la búsqueda de la etiología de la enfermedad. Los resultados de este estudio permitieron la caracterización molecular de una sola de las familias, al detectar una mutación puntual en un paciente de origen alemán. La mutación, que consistía en el cambio de la base citosina en posición 227 por una guanina, ocasionaría a nivel de la proteína la sustitución de la isoleucina en la posición 93 por una metionina (I93M) y una disminución del 50% de la actividad catalítica de la proteína. Desde esa primera publicación científica no se han identificado otras familias con mutaciones en este gen. Con respecto a la forma esporádica de EP una variante de esta proteína que es muy común en la población, ha sido asociada con una disminución del riesgo a padecer esta enfermedad, aunque no todas las poblaciones estudiadas [15]. 1.3 Otros LOCI implicados en la Enfermedad de Parkinson con cuerpos de Lewy 1.3.1 Parkinsonismo asociado al cromosoma 2 Además de los dos genes mencionados, se han identificado lugares en los cromosomas donde podrían estar localizados genes implicados en EP. Estos lugares se les llama loci, en plural y locus en singular. Se ha asociado un locus a la EP familiar, con herencia autosómica dominante, en el cromosoma 2p13 al estudiar 6 familias alemanas con EP autosómico dominante comparable con EP idiopático (edad de inicio de 37 a 89 años) [16]. El gen asociado a EP (PARK3 OMIM: 602404), aún sin identificar, está en la actualidad en una región de 2,5 Mb. El análisis de 14 genes candidatos de la zona reve- ló la ausencia de mutaciones en los pacientes [17] . 1.3.2 Parkinsonismo asociado al cromosoma 4P14-P16 En 1999[18] se localizó un nuevo locus en el cromosoma 4 implicado en la EP en la posición citogenética 4p14-p16.1 (Park4) que esta sociado con los pacientes de EP, así como también con individuos que presentan un fenotipo clínico de sólo temblor postural. 2. PARKINSONISMO SIN CUERPOS DE LEWY El Parkinsonismo juvenil, descrito por vez primera en familias consanguíneas Japonesas, muestra una marcada similaridad clínica a la EP con las siguientes características particulares: presentación temprana (típicamente antes de los 40 años), distonía en los comienzos de la enfermedad, fluctuaciones diurnas, severas disquinesias inducidas por la L-DOPA y ausencia de los cuerpos de Lewy en los cerebros de los pacientes [19]. El análisis molecular de familias en todo el mundo ha permitido la identificación de un gen en el cromosoma 6 y dos loci en el cromosoma 1 implicados en esta forma de parkinsonismo. 2.1 Parkinsonismo juvenil ligado al cromosoma VI El estudio molecular de familias Japonesas con parkinsonismo juvenil autosómico recesivo, permitió la identificación, en el cromosoma 6q25.2-q27, de Park2 el gen implicado con mas frecuencia en el parkinsonismo familiar en el mundo [20]. Se han descrito diversos tipos de lesiones genéticas responsables de la enfermedad en Park2 que son diferentes dependiendo de la población estudiada [21]. El fenotipo clínico de parkinsonismo en familias con lesiones en el gen Park2, no se Vol 1 · Nº 1 · 2002 21 MEDICINA GENÉTICA DEL PARKINSON limita a los portadores de dos mutaciones, ya que existen familias con pacientes hemizigotos (solo tienen una mutación) que también desarrollan la enfermedad. Este hallazgo sugiere que la hemizigosis para una mutación podría ser un factor de riesgo genético, debido a que estos portadores presentan un déficit en el sistema nigroestriatal dopaminérgico [22]. Además, la implicación de Park2 en la etiología de la forma esporádica de EP está siendo objeto de estudio en la actualidad por diferentes grupos de investigación incluido nuestro propio grupo, ya que diferentes polimorfismos o variantes de este gen confieren protección o susceptibilidad a la enfermedad . Vol 1 · Nº 1 · 2002 2.1.1 Patogénesis de la EP y el papel de la proteína Parkina Park2 codifica una E3 ubiquitinaligasa de 465 aminoácidos llamada parkina y por lo tanto coordina la transferencia de ubiquitinas sobre otras proteínas sustrato que serán degradadas en el proteosoma [23] [24]. Esta proteína se expresa en cerebro presentando mayor abundancia en las neuronas de la Substancia Negra. La tinción observada en estas neuronas permite deducir que Parkina se localiza en el citoplasma de las neuronas en cerebros provenientes de individuos sanos, mientras que en pacientes se han demostrado la ausencia total de ésta proteína en todas las regiones del cerebrales [25]. La identificación de proteínas ubiquitinadas por parkina está aportando importante información acerca de las consecuencias bioquímicas de las mutaciones en Park2. Hasta el momento se han reportado en la literatura al menos seis: a. Sinfilina: interacciona con alfasynucleína [7], está localizada en los cuerpos de Lewy. 22 b. CDCrel1: abundante en vesículas sinápticas implicada en la liberación de dopamina [26]. c. alfa-sinucleína glicosilada(alpha Sp22): función desconocida. Este hallazgo ha establecido un vínculo entre la EP con cuerpos de Lewy , la EP esporádica y el parkinsonismo juvenil sugiriendo que variaciones en la función de la parkina podrían causar la acumulación patológica de alphaSp22 en las formas esporádicas de EP [27] [25]. d. Pael-R: Proteína que se expresa sobre todo en neuronas dopaminérgicas. A altas concentraciones tiende a desplegarse y se hace insoluble conduciendo a la muerte celular [28]. e. alfa-sinucleína [29] De todas ellas se ha demostrado que alphaSp22 y Pael-R están elevadas en los cerebros de pacientes con parkinsonismo juvenil lo que ha permitido definir que el mecanismo patogénico es la pérdida de función y la acumulación en el entorno intraneuronal de proteínas reconocidas por la Parkina. 2.2 Parkinsonismo recesivo ligado al cromosoma 1 Recientemente, se han localizado en el cromosoma 1 dos nuevos loci ligados al parkinsonismo recesivo Park6 [30] y Park7 [31]. Park6 se identificó en una familia italiana con múltiples lazos de consanguinidad y lenta progresión de la enfermedad en la región 1p35-36. El análisis molecular de 8 familias adicionales provenientes de cuatro países europeos parece indicar la importancia de este locus en las familias europeas no ligadas a Park2. El fenotipo clínico asociado a Park6 se asocia a un amplio rango de variabilidad desde la presentación juvenil hasta casos indistinguibles a la forma esporádica de la enfermedad. Park7 identificado en una familia consanguínea holandesa en el cromosoma 1p36 está localizado a 25 cM de Park 6. Estos hallazgos genéticos, aunque sólo presentes en un número pequeño de familias, están permitiendo un mejor conocimiento de los mecanismos patológicos subyacentes y la caracterización e identificación de posibles factores de riesgo genético asociados a la EP esporádica, que es la más frecuente. Además, el mayor conocimiento del genoma humano y por lo tanto, de todos los genes, de sus variantes alélicas y de los productos codificados por ellos permitirán a medio plazo el estudio de todos los factores de riesgo genético individuales implicados en esta patología neurodegenerativa, una de las más frecuentes que afectan a la población. 3. ESTUDIO DE FACTORES DE RIESGO HEREDITARIOS ASOCIADOS A EP DE HERENCIA COMPLEJA El carácter multifactorial de la etiología de la EP sugiere que uno o más genes podrían conferir susceptibilidad o incrementar el riesgo de desarrollar EP durante la vida, es por ello que muchos grupos de investigación han invertido tiempo y esfuerzo en el estudio de genes candidatos. En estos estudios se compara la frecuencia de los alelos, o variantes de los genes, presentes en los pacientes con EP con respecto a la frecuencia en la población control sana. Los datos obtenidos son, en muchos casos, negativos y, a veces, incluso contradictorios. Se ha publicado recientemente el estudio de 20 genes candidatos, encontrándose una asociación positiva con un factor de crecimiento neuronal (BDNF). Sin embargo, los avances en la genética molecular y el conocimiento del genoma humano están abriendo nuevas perspectivas en el campo de MEDICINA GENÉTICA DEL PARKINSON Tabla 1.Genes implicados en la Enfermedad de Parkinson Familiar GEN HERENCIA REGIÓN PROTEÍNA MUTACIONES CLÍNICA PARK1 Polymeropoulos et al., 1997 Autosómica dominante con penetrancia incompleta (aprox.:85%). 4q21-q22 a-Sinucleína Ala53Thr (exón 4) Ala30Pro (exón 3) Presentación: Italia, 35-55 años, Grecia parkinsonismo, buena respuesta a L-DOPA. PARK2 Kitada et al., 1998 Autosómica recesiva, 6q25.2-27 autosómico dominante, ¿factor de riesgo? Parkin múltiples Generalmente presentación juvenil, buena respuesta a L-DOPA. PARK3 Gasser et al., 1998 Autosómica dominante con penetrancia de 40%. 2p13 –––––– –––––– PARK4 Farrer et al., 1999 Parkinsonismo autosómico dominante con cuerpos de Lewy. 4p15 –––––– –––––– PARK5 Leroy et al., 1998 Autosomómica dominante con penetrancia incompleta. 4p14 Ubiquitina carboxilo terminal hidrolasa Ile93Met Presentación: 50 años, buena respuesta a L-DOPA. Alemania PARK6 Valente et al., 2001 Autosómico recesivo de comienzo temprano. 1p36-p35 –––––– –––––– De 32-48 años. Italia 1p36 –––––– –––––– De 27-40 años. Holanda PARK7 Autosómico recesivo van Duijn et al., 2001 de comienzo temprano. la investigación de las enfermedades de herencia compleja, así, en la EP, el análisis de pares de hermanos afectados ha permitido localizar 5 loci de susceptibilidad en el cromosoma 6p (MLOD = 5.07; LOD = 5.47), 17q (MLOD = 2.28; LOD = 2.62), 8p (MLOD = 2.01; LOD = 2.22), 5q (MLOD = 2.39; LOD = 1.50) y 9q (MLOD = 1.52; LOD = 2.59) [24]. Este hallazgo , al menos, indica que en la etiología de la EP están implicadas diferentes variantes alélicas donde el fenotipo patológico es el resultado de la expresión de múltiples genes con diferente contribución y la influencia del medio ambiente. En cualquier caso, los estudios genéticos han permitido grandes avances en el conocimiento de la patología y la etiología de la EP. El desarrollo de la neurociencia como área de investigación multidisciplinar, donde intervienen los conocimientos médicos y la biología molecular, esta permitiendo la mayor comprensión de esta compleja patología neurodegenerativa. Claramente este conocimiento tendrá repercusiones en el diseño de nuevos tratamientos clínicos y quirúrgicos orientados a la mejora de la función motora y por lo tanto, de la calidad de vida de los pacientes con EP. POBLACIÓN Todos los grupos étnicos estudiados Europeos BIBLIOGRAFÍA 1. Lazzarini, A.M., et al., A clinical genetic study of Parkinson's disease: evidence for dominant transmission. Neurology, 1994. 44(3 Pt 1): p. 499-506. 2. Irwin, I., J.W. Langston, and L.E. DeLanney, 4-Phenylpyridine (4PP) and MPTP: the relationship between striatal MPP+ concentrations and neurotoxicity. Life Sci, 1987. 40(8): p. 731-40. 3. Golbe, L.I., et al., The Contursi kindred, a large family with autosomal dominant Parkinson's disease: implications of clinical and molecular studies. Adv Neurol, 1999. 80: p. 165-70. Vol 1 · Nº 1 · 2002 23 MEDICINA GENÉTICA DEL PARKINSON 4. 5. 6. 7. 8. 9. 10. 11. 12. Vol 1 · Nº 1 · 2002 13. 24 Polymeropoulos, M.H., et al., Mutation in the alpha-synuclein gene identified in families with Parkinson's disease. Science, 1997. 276(5321): p. 2045-7. Kruger, R., et al., Ala30Pro mutation in the gene encoding alpha-synuclein in Parkinson's disease. Nat Genet, 1998. 18(2): p. 106-8. Spillantini, M.G., et al., Alphasynuclein in Lewy bodies. Nature, 1997. 388(6645): p. 839-40. Engelender, S., et al., Synphilin1 associates with alpha-synuclein and promotes the formation of cytosolic inclusions. Nat Genet, 1999. 22(1): p. 110-4. Wakabayashi, K., et al., Synphilin-1 is present in Lewy bodies in Parkinson's disease. Ann Neurol, 2000. 47(4): p. 521-3. Kruger, R., et al., Increased susceptibility to sporadic Parkinson's disease by a certain combined alpha-synuclein/apolipoprotein E genotype. Ann Neurol, 1999. 45(5): p. 611-7. Clayton, D.F. and J.M. George, The synucleins: a family of proteins involved in synaptic function, plasticity, neurodegeneration and disease. Trends Neurosci, 1998. 21(6): p. 249-54. Jo, E., et al., alpha-Synuclein membrane interactions and lipid specificity. J Biol Chem, 2000. 275(44): p. 34328-34. Abeliovich, A., et al., Mice lacking alpha-synuclein display functional deficits in the nigrostriatal dopamine system. Neuron, 2000. 25(1): p. 23952. Conway, K.A., J.D. Harper, and P.T. Lansbury, Accelerated in vitro fibril formation by a mutant alpha-synuclein linked to early-onset Parkinson disease. Nat Med, 1998. 4(11): p. 131820. 14. Leroy, E., et al., The ubiquitin pathway in Parkinson's disease. Nature, 1998. 395(6701): p. 451-2. 15. Mellick, G.D. and P.A. Silburn, The ubiquitin carboxy-terminal hydrolase-L1 gene S18Y polymorphism does not confer protection against idiopathic Parkinson's disease. Neurosci Lett, 2000. 293(2): p. 127-30. 16. Gasser, T., et al., A susceptibility locus for Parkinson's disease maps to chromosome 2p13. Nat Genet, 1998. 18(3): p. 262-5. 17. West, A.B., et al., Refinement of the PARK3 locus on chromosome 2p13 and the analysis of 14 candidate genes. Eur J Hum Genet, 2001. 9(9): p. 659-66. 18. Farrer, M., et al., A chromosome 4p haplotype segregating with Parkinson's disease and postural tremor. Hum Mol Genet, 1999. 8(1): p. 81-5. 19. Ishikawa, A. and S. Tsuji, Clinical analysis of 17 patients in 12 Japanese families with autosomal- recessive type juvenile parkinsonism. Neurology, 1996. 47(1): p. 160-6. 20. Kitada, T., et al., Mutations in the parkin gene cause autosomal recessive juvenile parkinsonism. Nature, 1998. 392(6676): p. 605-8. 21. Lucking, C.B., et al., Association between early-onset Parkinson's disease and mutations in the parkin gene. French Parkinson's Disease Genetics Study Group. N Engl J Med, 2000. 342(21): p. 1560-7. 22. Hilker, R., et al., The striatal dopaminergic deficit is dependent on the number of mutant alleles in a family with mutations in the parkin gene: evidence for enzymatic parkin function in humans. Neurosci Lett, 2002. 323(1): p. 50-4. 23. Shimura, H., et al., Familial Parkinson disease gene product, parkin, is a ubiquitin-protein ligase. Nat Genet, 2000. 25(3): p. 3025. 24. Scott, W.K., et al., Complete genomic screen in Parkinson disease: evidence for multiple genes. Jama, 2001. 286(18): p. 2239-44. 25. Shimura, H., et al., Ubiquitination of a new form of alphasynuclein by parkin from human brain: implications for Parkinson's disease. Science, 2001. 293(5528): p. 263-9. 26. Zhang, Y., et al., Parkin functions as an E2-dependent ubiquitinprotein ligase and promotes the degradation of the synaptic vesicle-associated protein, CDCrel-1. Proc Natl Acad Sci U S A, 2000. 97(24): p. 13354-9. 27. Chung, K.K., et al., Parkin ubiquitinates the alpha-synucleininteracting protein, synphilin- 1: implications for Lewy-body formation in Parkinson disease. Nat Med, 2001. 7(10): p. 1144-50. 28. Imai, Y., et al., An unfolded putative transmembrane polypeptide, which can lead to endoplasmic reticulum stress, is a substrate of Parkin. Cell, 2001. 105(7): p. 891-902. 29. Choi, P., et al., Co-association of parkin and alpha-synuclein. Neuroreport, 2001. 12(13): p. 2839-43. 30. Valente, E.M., et al., Localization of a novel locus for autosomal recessive early-onset parkinsonism, PARK6, on human chromosome 1p35-p36. Am J Hum Genet, 2001. 68(4): p. 895-900. 31. van Duijn, C.M., et al., Park7, a novel locus for autosomal recessive early-onset parkinsonism, on chromosome 1p36. Am J Hum Genet, 2001. 69(3): p. 629-34. MEDICINA Estudio de la circulación cerebral mediante técnicas ultrasonográficas J. Carneado Ruiz Neurólogo Unidad de Ictus Hospital General Universitario Alicante En Medicina las estudios con técnicas ultrasonográficas son los que emplean el uso de ultrasonidos para explorar el cuerpo humano. En la especialidad de Neurología estas técnicas diagnósticas ayudan al especialista a investigar cuáles son las causas de los fallos en la circulación cerebral (infarto cerebral). Con ellas se pueden estudiar la circulación cerebral y las arterias cerebrales de forma no invasiva, es decir, sin riesgo para los pacientes, además de ser una técnica de exploración rápida y fiable. Para hacer una exploración neurovascular los neurólogos disponen en la actualidad de los siguientes sistemas: Estudio con Doppler: Se basa en analizar el sonido. Con este aparato emitimos un sonido que rebota a modo de eco en el torrente sanguíneo de la circulación cerebral. El análisis de este eco nos informa de la velocidad de la circulación cerebral, que estará aumentada en los estrechamientos (estenosis) de las arterias cerebrales que son causa de infarto cerebral y disminuida o ausente en las interrupciones de la circulación (oclusiones). Este aparato lo empleamos para investigar: –Las arterias del cuello que llevan la La técnica de ecografía intracraneal se está desarrollando mucho en los últimos años.En la imagen una fotografía de una exploración mediante esta técnica. circulación hacia el cerebro (arterias carótidas común externa e interna y arterias vertebrales.) –Investigar si existen estrechamientosu oclusiones en las arterias cerebrales intracraneales. –Estudiar si estas estenosis impiden que haya una correcta circulación cerebral. –Estudiar las vías arteriales que a modo de puentes ayudan a salvar las estenosis a las que antes nos referíamos. La ultrasonografía permite estudiar la circulación cerebral y las arterias cerebrales de forma no invasiva, es decir,sin riesgo para los pacientes Vol 1 · Nº 1 · 2002 25 MEDICINA ULTRASONOGRAFÍA –Estudiar si los tratamientos que hemos decidido emplear para corregir los fallos en la circulación cerebral han sido útiles. Ecografía de las arterias: Mediante esta técnica podemos evaluar la presencia, localización, características y morfología de las lesiones arteriales. Podemos ver cómo es la lesión que produce la estenosis arterial. Con ella exploramos: –Las arterias del cuello que llevan la circulación hacia el cerebro (arterias carótidas común externa e interna y arterias vertebrales.) Ecografía de las arterias asociada con Doppler: La imagen de la ecografía nos permite estudiar la forma de las arterias y la exploración Doppler, que antes explicábamos, las características de la circulación cerebral. Con la técnica de Dúplex color las velocidades del flujo de la circulación se pueden representar en el interior de la arteria a modo de torrente circulatorio. Disponemos de aparatos para explo- La ecografía arterial permite evaluar la presencia,localización, características y morfología de las lesiones arteriales. Se puede observar cómo es la lesión que produce la estenosis arterial y actuar para corregirla rar la circulación de las arterias del cuello y la de dentro del cráneo. En todas estas técnicas podemos emplear contrastes (ecopotenciador) para mejorar los resultados de las mismas. Infarto Cerebral. Imagen de un TAC cerebral, en la derecha hay una región más oscura que corresponde a una parte del cerebro en la que se ha interrumpido la circulación cerebral. En la imagen izquierda vemos una arteria cerebral con una interrupción de la circulación cerebral. En la derecha, esa misma arteria en la que esta interrupción se ha resuelto. Vol 1 · Nº 1 · 2002 Imagen de un moderno equipo de radiología vascular intervencionista. 26 Estudio con la técnica de Dúplex de una arteria cerebral haciendo ecografía del interior del cráneo. NEUROHUMANIDADES Se inicia en Summa Neurológica una sección fija que bautizamos como Neurohumanidades (y perdonen por el palabro o la palabra compuesta).Como todas las definiciones que tratan de delimitar un campo el nombre de humanidades no es acertado,pero no es fácil encontrar sustituto. Los artículos científicos realizados con honestidad y capacidad que tratan de avanzar en el complejo mundo de la neurología,o una revisión y actualización de un tema están cargados de humanidad. Por tanto no se trata de competir en virtudes humanitarias con nadie sino en dedicar un espacio a temas no necesariamente especializados,que reflejan las múltiples facetas de ese poliedro que es el ser humano.Escribíamos en una ocasión que el médico,y en particular el neurólogo,"conocedor de ese singularísimo mecanismo nervioso que subyace en lo más esencial del hombre,es un testigo de excepción de la condición humana y como tal debe de actuar". Tenemos acceso a ese,todavía, gran misterio que es la mente humana.Los sueños,las emociones,los defectos simbólicos,la epilepsia,la jaqueca,que tanto se integran en la persona enferma siguen desafiando a diario nuestra docta ignorancia.Pero no sólo tratamos de descubrir lo que de humano tiene el paciente neurológico,o la neurología como especialidad,sino al propio especialista. Es una sección abierta y participativa que debe ir desde el entretenimiento (arte,música,pintura,gastronomía,fotografía, rutas turísticas,y un largo etcétera) a la historia de la especialidad,al cuento literario,al...Es una sección por hacer y se hará camino al andar. Contamos con vuestra colaboración. Esteban García-Albea Ristol Vol 1 · Nº 1 · 2002 27 NEUROHUMANIDADES Cajal, pintor Acuarela de la ermita de la Virgen de Casbas. Vol 1 · Nº 1 · 2002 Esteban García-Albea En estas fechas se cumplen 150 años del nacimiento de Cajal. Y en esta sección de la revista que pretende derivar la atención del lector a temas artísticos, entre otros, quizás sea pertinente recordar esa inclinación que acompañó al maestro durante su vida y que demostraba una capacidad visual extraordinaria que le permitió levantar en gran parte su magnífica obra histológica. Nos referimos a la pintura. Muchas aficiones le ocuparon desde su infancia. Evoquemos su manía literaria o el ajedrez que abandonó por el tiempo que restaba a sus investigaciones, pero centrémonos ahora, siquiera brevemente, en la pintura. Bien pronto se manifestaron sus tendencias a recrear la realidad, a ser testigo asombrado de las posibilidades de las formas garabateando en las revocadas tapias de la 28 iglesia de Ayerbe, el pueblo de su niñez. Son muchos los dibujos que se conservan de esa época y que lograba con gran parquedad de medios, obteniendo los colores (una de sus obsesiones) con recursos imaginativos como dejar a remojo los papeles tintados o raspando la pintura de las paredes. Con una técnica bien trabajada se aventuró en rellenar cuartillas y lienzos con dibujos realistas de paisajes o de mañicos pintorescos, si bien en ocasiones se aventuraba en óleos románticos pero sin abandonar el carácter recio y académico de los retratos. Su padre De niño se aventuraba en rellenar cuartillas y lienzos con dibujos realistas de paisajes o de mañicos pintorescos,y en ocasiones en óleos románticos en nada valoró esta distracción que consideraba inútil cuando no se opuso frontalmente a que su hijo pudiera esquivar con estas inclinaciones la carrera médica que le había diseñado para su futuro. Pero no ocurrió así con sus profesores que le animaron para que desarrollara su potencialidad artística. Refiriéndose a su estancia en el Instituto de Huesca donde su traviesa infancia pudo limpiarla por vez primera con un sobresaliente recuerda Cajal: "Mi profesor, don León Abadías, sorprendido de tan extraño caso de afición pictórica, puso galantemente a mi disposición sus colecciones privadas de dibujos que me consentía llevar por turno a casa para trabajar durante las veladas invernales". Fueron años duros donde en un entorno austero el joven Cajal pudo refugiarse en un mundo fantástico y propio que le revelaron los pinceles. Su objetivo era contemplar la "verdad y la belleza". Y también la técnica. Insatisfecho por los resultados inten- ➞ NEUROHUMANIDADES CAJAL, PINTOR Dibujo esquemático de Cajal de la histología de una laminilla cerebelosa. ➞ Acuarela del Atlas Anatómico realizada en su época de estudiante de medicina que se conserva en la cátedra de Historia de Medicina de Zaragoza. vecho saqué de tal maestro (refiriéndose a su padre) y de semejante método de aprender; que no hay profesor más celoso que el que estudia para enseñar. Mi lápiz, antaño responsable de tantos enojos, halló por fin gracia a los ojos de mi padre, que se complacía ahora en hacer copiar cuanto mostraban las piezas anatómicas". Porque entre los muchos atributos innatos del histólogo, Cajal fue un voyeur, un visual como se consideraba a sí mismo. "Todo lo que me entra por el oído pasa sin dejar hue- Cajal afirmaba: "Todo lo que me entra por el oído pasa sin dejar huella,todo lo que entra por mi mirada permanece" lla, todo lo que entra por mi mirada permanece" afirmaba. Pues, en efecto, estaba dotado de forma singular para responder y ordenar el mundo visual que la vida le ofrecía. Un psicólogo actual diría que como muchos pintores su mente disponía de una innata capacidad visual o visuoestructural o visuoconstructiva muy desarrollada –como otros individuos, dentro de esa gran variabilidad que es la funcionalidad del cerebro, asientan de forma más destacada otras capacidades más como el lenguaje (la mujer, en general) o la capacidad auditiva (Mozart)–. Mirón inveterado, pudo aplicar esa pasión desde niño a observar el firmamento (recordemos el impacto que le produjo su visión infantil de un eclipse o cuando ya en la segunda mitad de su vida pudo adquirir el telescopio que siempre añoró). O la "verdadera estupefacción" que le causó su contacto con el naciente mundo de la fotografía. Tiempo 29 Vol 1 · Nº 1 · 2002 tó incluso elaborar un diccionario cromático. Ahora con los colores y después con las técnicas tintoriales siempre fue un perfeccionista del proceso. Reprimido este apego del adolescente a las pinturas por su padre, Justo Ramón, y orientada ya su vida hacia la medicina, prendió Cajal su mirada en las figuras anatómicas que reprodujo por centenares. Reiteradamente trató de emular el Curso completo de anatomía del cuerpo humano de Bonells y Lacaba o el Traité d´anatomie descriptive de Cruveilhier. Estudiante de medicina en Zaragoza acumuló láminas para editar junto a su padre un atlas de anatomía fruto de su experiencia observadora que no llegó a culminar y que se conservan en gran parte en la Facultad de Medicina de Zaragoza. Para Justo Ramón las dispersas habilidades de su hijo se habían encauzado perfectamente en su proyecto. Así lo evoca Cajal: "Gran pro- NEUROHUMANIDADES CAJAL, PINTOR Retrato de Cajal por Vázquez Díaz (1921) Vol 1 · Nº 1 · 2002 habrá en otros artículos de hablar de su vanguardista monografía Fotografía de los colores y, otra vez, su juvenil entusiasmo por descubrir el mecanismo intimo que permitía mejorar el resultado. En cuanto pudo montó con febril dedicación un estudio fotográfico en su domicilio. Y era inevitable por su condición de voyeur homenajear de continuo con el lápiz o tras la cámara el cuerpo femenino. O a sí mismo. La voluminosa colección de fotografías, sean autorretratos o no, que nos legó son un patrimonio impagable. De pocos investigadores disponemos una colección de testimonios gráficos como de Cajal. Pero no fue un observador pasivo. Las imágenes despertaban de inmediato un comentario, una "fantasía calenturienta". Cada mirada iba siempre acompañada de una reflexión, de un afán por aprehender la realidad que está detrás de las imáge30 Boceto de desnudo La selva ignota que descubre el microscopio era su gran oportunidad,y el mundo histológico se benefició sobradamente de ello.En los espléndidos dibujos de sus preparaciones se descubre al momento su vocación pictórica nes, por descubrir la esencia que subyace a la apariencia. Por ello, la manigua, la selva ignota que descubre el microscopio era su gran oportunidad, y el mundo histológico se benefició sobradamente de ello. Como vemos los afanes en lograr tinciones eficaces que permitieran emerger con más nitidez las neuronas ("las mariposas del alma") estaban ya impresos en su cerebro infantil. En los espléndidos dibujos de sus preparaciones se descubre al momento su vocación pictórica. La complejidad de la estructura del sistema nervioso se hizo patente y clara con sus dibujos. Finalizamos este sumario pictórico del maestro recogiendo sus comentarios sobre la pintura moderna que estaba irrumpiendo en su años de madurez. Quizás porque declinara su cerebro por la edad o porque a un espíritu que intentó con tesón incomparable reproducir la realidad con lealtad le resultara difícil entender otras formas de pintura, Cajal despreció el nacimiento de la pintura moderna. En el mundo visto a los ochenta años dedica un capítulo tan comprometido como reaccionario a los nuevos creadores, "al sarampión expresionista, cubista, anárquico, cavernario y exótico" que había contagiado a nuestro país. Del otro gran voyeur, Picasso, criticó con fiereza sus idioteces deliberadas, o sus pueriles simbolizaciones geométricas. Y no cejó en repartir mandobles a Matisse, Kandinski, Delaunay, Chirico o Cezanne, todos idólatras de los feo. Aunque acudía a las galerías y profesó admiración por los pintores académicos de su tiempo como Sotomayor o grabadores como Doré apenas toleró las distorsiones que Vázquez Díaz lograba en sus retratos. Dejémoslo aquí, reparemos de nuevo en su visualidad, que en conjunción con otras virtudes que le adornaban como el tesón, el patriotismo en el sentido más noble, y la honestidad intelectual sigue siendo modelo para las nuevas generaciones y referencia obligada de la ciencia española. NEUROHUMANIDADES Lenin Alicia Alonso de Leciñana Licenciada en Historia Moderna y Contemporánea El 21 de enero de 1924, en Nizhni Nóvgorod, cerca de Moscú, murió Vladimir Ilich Ulianov, popularmente conocido como Lenin. Tenía 54 años. En los últimos meses de su vida, Lenin sufrió una serie de ataques de hemiplejía que determinaron su progresivo abandono de la actividad política, aunque sus facultades mentales, como podremos comprobar a raíz de las declaraciones hechas acerca de Stalin, su posible sucesor, se mantuvieron intactas. El informe médico estableció como causa de su muerte una esclerosis cerebral. Lenin nació el 22 de abril de 1870 en Simbirsk (ciudad que, desde 1924 hasta 1991, se denominó Uliánovsk en su honor), en la ribera de Volga. Su padre era maestro de escuela y junto a él completó los estudios escolares, que terminó en el año 1887. Una fecha clave para su desarrollo político posterior, pues ese año, su hermano Alexander fue ejecutado acusado de conspiración para asesinar al zar Alejandro III. Inició ese mismo año sus estudios de derecho en la Universidad de Kazán, de la que fue expulsado por participar en actividades revolucionarias, y no volvió a retomarlos hasta un año después, esta vez en la universidad de San Petersburgo. Durante un tiempo ejerció como abogado en esa misma ciudad compatibilizando esta actividad con la creación de grupos revolucionarios (1895, Unión para la Lucha por la Emancipación de la Clase Obrera de San Petersburgo) hecho por el cual fue condenado a quince meses de cárcel y deportado a Siberia hasta 1900. Durante este destierro contrajo matrimonio con Nadiezhda Konstantinovna Krúpskaia. Enfermos neurológicos que hicieron historia Pedro J. García Ruiz En las ediciones de su ya clásico texto sobre enfermedades cerebrovasculares, James Toole, suele dedicar el libro a algún personaje relevante de este siglo. La tercera edición fue dedicada a Woodrow Wilson, 28º presidente de Estados Unidos. Wilson destacó en su tiempo por ser partidario de un Mundo interrelacionado, unido y pacífico. Fue firme defensor de la entrada de Estados Unidos en la Sociedad de Naciones, algo a lo que los aislacionistas se opusieron con saña. Los esfuerzos de Wilson se vieron truncados por un ictus masivo que lo redujo, según comentaría Churchill en sus memorias, en un despojo inutil. Abundan los enfermos neurológicos en la Historia de este siglo. En la conferencia de Teheran de 1943, los tres protagonistas aliados: Stalin, Churchill y Roosevelt morirían en los siguientes años por enfermedades neurológicas (Roosevelt falleció antes de terminar la guerra mundial). En el lado contrario, un Hitler parkinsoniano y delirante enviaba a sus divisiones a luchas suicidas en el frente del este. También resulta curioso, que el prestigioso mariscal Hindemburg, el único personaje capaz de contener a un Hitler maniaco en los años 30, presentase claros signos de deterioro cognitivo, de no ser así, la historia bien pudo ser diferente. Lenin fue una de las raices del imperio soviético, y como tantos otros de sus contemporáneos, víctima de enfermedad cerebrovascular. Cabe preguntarse que hubiera pasado si Lenin hubiera llegado a los años 30 sin patología neurológica. ¿Acaso hubiera podido contrarrestar al ¨padrecito Stalin¨? ¿Hubiese evitado Lenin las monstruosas purgas que asolaron la Unión Soviética antes de la segunda guerra mundial? No sabemos la respuesta pero la Historia bien pudo ser diferente. Y es que la Humanidad ha estado gobernada en las etapas críticas del siglo XX por pacientes con grave patología neurológica. Vol 1 · Nº 1 · 2002 31 NEUROHUMANIDADES LENIN Tras el destierro en Siberia, Lenin residió en Londres, Munich, Ginebra y París y durante este periodo fue elaborando su sistema político y filosófico a la vez que fundaba el periódico Iskra (La chispa) que se convertiría en el órgano de comunicación oficial del recién creado Partido Obrero Socialdemócrata de Rusia (POSDR) y en un instrumento de cohesión entre los socialdemócratas. Vol 1 · Nº 1 · 2002 TEÓRICO ANTES QUE REVOLUCIONARIO Nosotros, que asociamos la figura de Lenin a la imagen que nos presentó Eisenstein en Octubre, su magnífico documento sobre la revolución de octubre de 1917, en la que aparece arengando a las masas y que le ha hecho pasar a la historia como un revolucionario profesional, como un hombre eminentemente práctico, nos resultará novedoso conocerle como un teórico. Porque antes que revolucionario, fue teórico. Una teoría que tiene como objetivo fundamental adaptar las tesis marxistas (planteadas para un país capitalista, industrializado y con un abundante proletariado que emprendería y lideraría la revolución) a la realidad rusa (la de un país cuasi feudal, en el que han existido siervos hasta 1861, la mitad de la tierra pertenece a grandes propietarios, la monarquía tiene un carácter absoluto y prácticamente carece de industria –solo el 15% de la población es urbana-). Un país que, en definitiva, ha permanecido ajeno a los procesos de Revolución Liberal Burguesa que han recorrido Europa a lo largo del siglo XIX. Por todo ello, Lenin considera necesaria la alianza del proletariado obrero y de los campesinos, elemento éste que Marx no contempló. Aunque es consciente de que el campesino ruso no es el portador de una misión revolucionaria, entiende que los revolucionarios pueden realizar, en una primera etapa, junto con 32 Asociamos la figura de Lenin a la imagen que nos presentó Eisenstein en “Octubre”, su magnífico documento sobre la revolución de octubre de 1917,en la que aparece arengando a las masas y que le ha hecho pasar a la historia como un revolucionario profesional todos los campesinos, una "dictadura revolucionario-democrática del proletariado y del campesinado" proponiéndoles el famoso "reparto negro de las tierras", es decir, el reparto gratuito entre los campesinos de las tierras expropiadas a los terratenientes. Una vez concluida esta etapa, Lenin sabe que la mayoría de los campesinos se negarán a ir más lejos y este será el momento en el que el proletariado asumirá la dirección de la revolución hasta lograr el establecimiento de una "dictadura del proletariado". De este modo Lenin obvia la fase burguesa de la revolución –pues en Rusia la burguesía es escasa y débil e incapaz de revolución alguna- considerada como etapa intermedia por Marx. En segundo lugar, la concepción del partido, tema central de ¿Qué hacer?, su principal obra de teoría política. Un pequeño, disciplinado y centralizado ejército compuesto por "revolucionarios profesionales" capaz de acercar el mensaje y el método revolucionario a las masas escapando a la policía política. Un partido en el que los intelectuales juegan un papel fundamental como autores de la teoría, preparadores de la revolución y creadores de conciencia política. Un partido que, en definitiva, actúa como vanguardia del proletariado capaz de conducir a las masas trabajadoras a una inevitable victoria frente al absolutismo zarista. Esta concepción leninista de lo que debería ser el partido contribuyó a la división del Partido Obrero Socialdemócrata Ruso (POSDR) en su II Congreso (1903) entre el grupo liderado por Lenin que obtuvo la mayoría, de ahí el nombre de bolchevique (mayoría en ruso) y los mencheviques (minoría). REGRESO A SAN PETERSBURGO Lenin regresó a San Petersburgo en 1905, cuando la revolución había fracasado prácticamente y en 1907, tuvo que regresar nuevamente a Europa para evitar ser detenido. Y en el exilio le sorprendió el estallido de la I Guerra Mundial. Lenin se opuso a la intervención de Rusia en el conflicto alegando que supondría una lucha fratricida entre los obreros de toda Europa en beneficio de la burguesía y alentó a los socialistas a "transformar la guerra imperialista en una guerra civil". Expuso y sistematizó la concepción marxista de la guerra en El imperialismo, fase suprema del capitalismo (1916), donde defendía que únicamente una revolución que destruyera al capitalismo podría proporcionar una paz duradera. NEUROHUMANIDADES LENIN La decisión de Nicolás II de entrar en la guerra supuso, en palabras de Lenin "el más hermoso regalo a la revolución", pues sirvió para poner de manifiesto la debilidad de la Rusia Zarista. Rusia carecía de una industria bélica capaz de abastecer las necesidades de armamento, la movilización de doce millones de soldados tuvo repercusiones en la agricultura y en la industria y la falta de alimentos provocó un incremento de los precios que se plasmó en una oleada de huelgas y violencia desatada cuya manifestación más conocida fue el asesinato de Rasputín, favorito de la zarina, en 1916. ESTALLIDO DE LA REVOLUCIÓN RUSA La situación descrita provocó el estallido de la Revolución Rusa de marzo de 1917 (febrero según el calendario juliano) que derrocó al régimen zarista. Lenin consiguió introducirse en el país un mes después, a tiempo de conocer la formación de un gobierno provisional presidido por el príncipe Luov, decisión que rechazó en las llamadas Tesis de Abril donde alegó que sólo los soviets (juntas de trabajadores) podían satisfacer las esperanzas, aspiraciones y necesidades de los trabajadores y el campesinado. El Congreso del partido bolchevique aceptó el programa de Lenin bajo el lema "todo el poder para los soviets", considerando la revolución de marzo como la fase burguesa que había de preceder a la inaplazable revolución proletaria. Lenin pasó en Finlandia los meses de agosto y septiembre ocultándose del Gobierno Provisional. Durante ese tiempo plasmó su concepción del auténtico gobierno socialista en el ensayo El Estado y la revolución, su aportación más importante a la teoría marxista, en el que abogaba por la necesidad de la "dictadura del proletariado" como elemento que permitiría la desaparición del Estado ciudad. En la mañana del 25 el acorazado Aurora apunta hacia el palacio de invierno donde está reunido el gobierno. En las calles el movimiento fue apoyado por el proletariado dirigido por los soviets. La decisión de Nicolás II de entrar en la guerra supuso,en palabras de Lenin "el más hermoso regalo a la revolución",pues sirvió para poner de manifiesto la debilidad de la Rusia Zarista que sólo justificaba su existencia por el mantenimiento de la dominación de unas clases por otras. El 9 de octubre Lenin volvió disfrazado de Finlandia para asistir a una reunión del Comité Central del partido bolchevique al que logró convencer para preparar una toma inmediata del poder a través de una insurrección armada. Finalmente su plan fue aprobado y puesto en práctica el 7 de noviembre (el 25 de octubre según el calendario juliano). Los preparativos fueron realizados por un Comité Militar Revolucionario dirigido por Trotski. La noche del 24 Lenin se instaló en el Instituto Smolny, sede del soviet de Petrogrado y del Comité Central bolchevique, para dirigir las operaciones y esa misma noche la Guardia Roja tomó los centros estratégicos de la CONSEJO DE COMISARIOS DEL PUEBLO Tras la detención de los miembros del gobierno, ese mismo día se reunió el II Congreso Nacional de los Soviets en el que los bolcheviques tenían mayoría. Su primera función fue la promulgación de los Decretos de Octubre redactados por Lenin, en uno de los cuales se establece la concesión del poder a un Consejo de Comisarios del Pueblo presidido por Lenin. Lo integraban 15 miembros, todos ellos bolcheviques y actuaba como gobierno provisional obrero y campesino que gobernaría el país hasta la formación de una asamblea constituyente. El Consejo de Comisarios del pueblo suprimió los periódicos de la oposición; nacionalizó los bancos, las fábricas y las escuelas de la iglesia y creó la policía política: la Cheka, que desde 1922 se llamó GPU y KGB desde 1943. Las elecciones para formar la asamblea constituyente se celebraron el 25 de noviembre de 1917. De los 707 escaños y 36 millones de votos, los bolcheviques sólo obtuvieron el 25% del total. Ante la perspectiva de perder el poder, Lenin sostuvo que la Asamblea Constituyente debía pronunciar una "declaración incondicional de aceptación del poder de los soviet" porque no hacerlo suponía traicionar al proletariado. La Asamblea se reunió por primera vez el 5 de enero de 1918, no aceptó reconocer el poder de los soviets y anuló los decretos de octubre. Al día siguiente, fue disuelta por orden del Consejo de Comisarios del Pueblo. El 10 de enero el Comité Ejecutivo Vol 1 · Nº 1 · 2002 33 NEUROHUMANIDADES LENIN Vol 1 · Nº 1 · 2002 Central del Congreso de los Soviets se declaró heredero de la Asamblea Constituyente y proclamó la República de los Soviets de Diputados Obreros, Soldados y Campesinos. De esta manera, un golpe de mano daba carpetazo a la democracia burguesa y constituía la República Socialista Federativa Soviética Rusa en la que se establecía que los soviets constituían una forma nueva de Estado y que, en consecuencia, sobre ellos debían recaer todos los poderes. Lenin fue elegido presidente del nuevo gobierno, Trotski pasó a ser ministro de exteriores y Stalin comisario para las Minorías Nacionales. El nuevo gobierno tuvo que hacer frente a la oposición de diversas fuerzas (mencheviques, zaristas, regiones periféricas) que iniciaron una guerra civil que se prolongó hasta 1920 y durante la cual se fue dando forma al Estado leninista a través de la Declaración de Derechos del Pueblo Trabajador y Explotado y de la Constitución de la República Federal Socialista Rusa de los Soviets (RFSRS), precedente de la URSS. Esta constitución establecía la dictadura del proletariado: el partido comunista (antiguo bolchevique) ejercía el control absoluto del Estado, no se reconocía ni la separación de poderes, ni la independencia del poder judicial, pero sí el derecho a voto de todos aquellos que se ganen la vida con un trabajo socialmente útil. Desde el punto de vista económico, el colapso al que había conducido la guerra llevó al gobierno al establecimiento de una economía dirigida: control de las categorías más importantes de la industria, organización de la actividad económica de todos los ciudadanos, autarquía, tasación de precios y racionamiento. Todas estas medidas sirvieron para consolidar la revolución, pero fueron un fracaso desde el punto de vista económico: descendió la producción, 34 La Nueva Política Económica coincidió con la primera de las tres apoplejías que sufrió. Quedó aquejado de una parálisis e incapacitado para cumplir con las obligaciones de su cargo.Aunque mostró alguna mejoría,nunca volvió a ocupar un papel activo en el gobierno o en el partido subieron los precios, el comercio casi desapareció, las ciudades siguieron desabastecidas, aumentó el hambre. Mientras duró la guerra civil se mantuvo viva la ilusión y se hicieron aceptables las estrictas medidas de disciplina (servicio militar obligatorio y "sábados comunistas"), pero cuando la guerra terminó, se convirtió en una carga insoportable para la mayor parte de la población. Para poner solución a este descontento el X Congreso del Partido Comunista aprobó una serie de medidas que constituyen la Nueva Política Económica (NEP). En síntesis, la NEP suponía el fin del comunismo de guerra, estaba pensada para sentar las bases del desarrollo de una economía socialista considerando que para pasar al socialismo era necesario valerse del capitalismo creando una economía con sectores dentro del marco del socialismo y sectores dentro del marco del capitalismo. Para Lenin era un "sistema transitorio y mezclado" al que llamaba "capitalismo de estado". La puesta en marcha de las medidas contempladas en la NEP coincidió con la primera de las tres apoplejías que sufrió Lenin. De resultas, quedó aquejado de una parálisis e incapaci- tado para cumplir con las obligaciones de su cargo. Aunque mostró alguna mejoría, nunca volvió a desempeñar un papel activo en el gobierno o en el partido. Se había recuperado parcialmente a finales de 1922, pero sufrió un segundo ataque en marzo de 1923 en el que perdió el habla. Concluía así definitivamente su carrera política. Con la enfermedad de Lenin se produjeron las primeras luchas en el seno del partido por el control del poder. Los candidatos a sucederle eran Trotski y Stalin. Este último se había aupado al puesto de Secretario General del Partido en 1922 y había acumulado un enorme poder. Sin embargo, como demuestra una carta escrita el 24 de diciembre de 1922, no era el candidato favorito de Lenin "Stalin es demasiado brusco, y este defecto, plenamente tolerable en nuestro medio y en las relaciones entre nosotros, los comunistas, se hace intolerable en el cargo de Secretario General. Por eso propongo a los camaradas que piensen la forma de pasar a Stalin a otro puesto y de nombrar para este cargo a otro hombre que se diferencie del camarada Stalin en todos los demás aspectos sólo por una ventaja, a saber: que sea más tolerante, más leal, más correcto y más atento con los camaradas, menos caprichoso, etc. Esta circunstancia puede parecer una fútil pequeñez. Pero yo creo que, desde el punto de vista de prevenir la escisión y desde el punto de vista de lo que he escrito antes acerca de las relaciones entre Stalin y Trotski, no es una pequeñez, o se trata de una pequeñez que puede adquirir importancia decisiva." El asesinato de Trotski en 1940 y la historia de la URSS hasta la desaparición de Stalin en 1953 demuestran la lucidez que mantuvo el pensamiento de Lenin hasta el momento de su muerte. NEUROHUMANIDADES Iconografía histórica neurológica Esteban García-Albea En 1919 la editorial "Saturnino Calleja" que había logrado un gran éxito editando cuentos (cuentos de Calleja) encargó a los doctores Hernando, Tapia y Marañón la publicación de monografías médicas. El secretario de esta Sección de Medicina y Biología era el ilustre neuropsiquiatra del Hospital General (entonces gran centro de la neuropsiquiatría española, en la actualidad Hospital Gregorio Marañón de Madrid) Sanchís Banús. Sus discípulos, Fernández Sanz y Mesonero Romanos publicaron en esa fecha y en esa editorial la monografía Diagnóstico topográfico de las enfermedades de la médula, donde incluían fotos de la exploración clínica de los reflejos. Aunque en gran parte está influida por el manual de Dejerine y Thomas (1914) representa una de las primeras iconografías fotográficas de la entonces ya asentada exploración neurológica. Enrique Fernández Sanz (presente en las fotografías), es posiblemente el mayor publicista de la neurología de su época alcanzando la cifra de 360 trabajos. Se había formado con Babinski en la Pitié y con Dejerine en la Salpetrière. Los textos a pie de foto son los originales. Reflejo plantar normal, en flexión. Reflejo plantar en extensión, signo de Babinski. Método de Jendrassik Método de Laufenauer Exploración del reflejo radial Exploración del reflejo olecraniano Exploración del reflejo aquíleo. Exploración del clonus del pie. Vol 1 · Nº 1 · 2002 35 NEUROHUMANIDADES Tete Montoliu Vol 1 · Nº 1 · 2002 Esteban García-Albea Cualquier momento es bueno para recordar a Tete. Para el vecino de la calle Muntaner, donde nació y murió, que reconocía en Tete al ilustre y sencillo amigo que caminaba del brazo de Montse hacia el mercat para elegir los mejores fuets, o hacia su querido y próximo Paseo de Gracia. Para el viejo aficionado barcelonés al jazz, que avanzada la noche bajaba de forma casi clandestina a los tugurios de la mágica Plaza Real, a disfrutar de una música libre y siempre sorprendente en la que se ha considerado la mejor y más sentida época del jazz de la ciudad. Porque en aquellos años obscuros oír a Tete era disfrutar un poco de la luz y la libertad. Para los ciudadanos de su amada Cataluña porque era su mejor embajador. De piano en piano, de cueva en cueva, recorrió muchas veces España y colmó de la mejor música a esa maravillosa secta de locos e iniciados que son los aficionados al jazz. España mejoró en sensibilidad y cultura tras su paso. O para el entusiasta madrileño, al que siempre consideró su mejor público, que recibía sus alardes como el aire fresco y limpio de la sierra. Yo escuché por primera vez a Tete en el mítico y hoy desaparecido Balboa Jazz, entre el humo del tabaco y el tintineo de los vasos, con un grupo de refugiados noctámbulos entre los que siempre había algún catalán que no había podido coger el último avión de vuelta. Pero sobre todo, para el amante de la buena música, de las más viva y creativa. Porque, por encima de todo, interesa su dimensión universal. No sorprende que otro espíritu libre, y gran aficionado, como Woody Allen, 36 le tuviera entre sus favoritos. En sus casi doscientos discos y miles de actuaciones se conjuntó y enriqueció con los grandes del jazz. Recordemos que su gran afición, aparte del Barça claro, era oír a sus colegas. Una vez me preguntó cuál era mi autor preferido, y le respondí que Ben Webster. Inmediatamente se dirigió a una estantería y me regaló un compact en que hacía trío con el gran saxofonista. En los comienzos de su carrera le llamaban El Negro- era insólito que un blanco teclease de esa manera -, apodo que este ciego genial aceptaba porque, comentaba con sorna antirracista, "yo a todo el mundo lo veo negro". Y siempre es buen momento para evocar su capacidad musical. El primer impacto al oír su música era su deslumbrante virtuosismo, el dominio de todo el teclado, la agilidad de los dedos, la limpieza del sonido en los cambios de ritmo más comprometidos. Él conocía su sobrada destreza pero jamás abusó de ella, incluso en los últimos años fue depurando su estilo de forma extremadamente ajustada. Siempre consideró al virtuosismo una virtud menor. Otra cosa era el swing. Eso ya no se aprende. La sonoridad inimitable de su música era única. En él se cumplía esa singularidad que ofrece el jazz de revelar los sentimientos del interprete (sólo comparable al flamenco). Uno adivinaba de inmediato si estaba enamorado, había disfrutado de un buen vino o había vencido el Barça. Nunca interpretaba dos melodías de la misma forma. Cada vez que se sentaba al piano era una aventura nueva, y las posibilidades de recrear un tema eran ilimitadas. No había más límites que el talento. Como fue su vida, su música fue un ejercicio constante de libertad, de creatividad. Tete no interpretaba jazz, hacía el jazz. Nunca le interesó la definición de jazz, sabía que en el fondo era limitarlo. En una ocasión una periodista le preguntó qué ocurría si al dirigir el dedo caía en otra tecla, a lo que contestó: "yo siempre busco la tecla de al lado". No quiero olvidar un día de invierno que se acercó al Palacio de Congresos de Barcelona a oír una conferencia mía sobre la epilepsia de Santa Teresa de Jesús y que acabamos junto a su mujer y el mayor de los apasionados al jazz –el neurólogo y trompetista bilbaíno Larracoechea- bebiendo whisky de malta. O cuando dedicó poco antes de morir una interpretación de 54 minutos (tantos como cuadros) a una exposición mía, y cuya grabación conservo y espero hacerla pronto pública. Yo estuve junto a él en su último año, cuando en plenitud artística y sentimental, soportó con un pudor y una entereza ejemplar un cáncer injusto (como siempre nos parece injusta la muerte en los jóvenes). Sí, porque Tete vivía una segunda y gozosa juventud. Y aquello me demostró que era algo más que un pianista de jazz. Él representaba una manera especial de ser, un estilo de vida acorde con su obra, lo que llaman en Estados Unidos, un jazzman. Casi nada. TERAPÉUTICA En esta sección queremos abrir una ventana ,"una puerta" donde todos pueden entrar,salir y participar;es una oportunidad para compartir "instrumentos" que nos puedan ayudar a todos en el manejo del día a día,con los que podamos "ayudarnos nosotros mismos" o utilizarlos para trabajar,ayudar a los que tenemos al lado. Es una sección donde los abordajes no farmacológicos tienen su protagonismo,ya sea como elementos coadyuvantes al tratamiento,o bien como elementos terapéuticos únicos o fundamentales.Las ayudas que se quieren comentar han de ser prácticas,agradables, relativamente fáciles de aplicar aunque indudablemente no por ello deben ser necesariamente sencillas. Esta sección tendrá un equipo de colaboradores habituales,todos ellos con práctica interdisciplinar.Son profesionales con experiencia en el asociacionismo y en la clínica,que se ofrecen como puente o vía o punto de enlace y de comunicación con la sección.Esperamos sugerencias,planteamientos,proyectos,consejos y críticas.Entre todos queremos lograr el objetivo de ofrecer materiales que sean realmente útiles y eficaces. También es un objetivo de esta sección el aportar proyectos y experiencias que se realizan en España o en otros países y que tengan interés por ser ejemplos a copiar o desarrollar en nuestros ámbitos. Miquel Aguilar Barbera Vol 1 · Nº 1 · 2002 37 TERAPÉUTICA Enfermedades neurológicas crónicas y abordaje interdisciplinar Miquel Aguilar Barbera Neurólogo Jefe de Servicio de Neurología Hospital Mutua de Terrassa Presidente de AVAN neurología@mutuaterrassa.es Dolors Badenes Guia Psicóloga clínico y neuropsicóloga UDiTD (Unidad de Diagnostico y Tratamiento de la Demencia) Hospital Mutua de Terrassa Directora de Servicios de AVAN uffisdemencies@mutuaterrassa.es Olga Gelonch Rosinach Psicóloga clínica y neuropsicóloga Directora de ACREP (AVAN Centro de Reeducación y Estimulación Polivalente) Sabadell Nuria Oriol Logopeda AVAN Maria Jose Ruiz Trabajador Social UDiTD Hospital Mutua de Terrassa Asociación Parkinson Catalunya e-mail: ufissdemencies@mutuaterrassa.es Gloria Chico Meroño Psicóloga AVAN Miriam Palacios Terapeuta Ocupacional. AVAN Meritxell Salguero Fisioterapeuta AVAN Vol 1 · Nº 1 · 2002 Associació Vallès Amics de la Neurología (AVAN) e-mail: acrep@avan-assoc.org 38 Con el aumento de la esperanza de vida (82 años para las mujeres y de 75 años los hombres) se incrementa también el número de personas "neurológicamente frágiles". En España vivimos más de 41 millones de personas, de las que un 14% son mayores de 65 años, un 19% tienen una edad inferior a 15 años y el restante 67 % se hallan en la franja comprendida entre los 15 y los 64 años. Día a día aumenta la supervivencia de la población adulta con una esperanza de vida de 82 años para las mujeres y de 75 años entre la población masculina, y a su vez se incrementan el número de personas "neurológicamente frágiles" que resisten, es decir, personas que sufren o han sufrido procesos neurológicos graves y que gracias a los avances científicos y a la mejora de las condiciones de vida sobreviven durante muchos años. Muchas de las enfermedades neurológicas darán secuelas y son crónicas y discapacitantes por la persistencia o agravamiento, con los años, de sig- nos y síntomas. No todas ellas son graves o implicarán necesariamente progresión; las hay que son exclusivamente molestas pero benignas (ejemplo: migrañas, cefalea de tensión, dolores crónicos). En general todas ellas son difíciles de sobrellevar por la persona afecta, sus familiares y cuidadores. Todo este amplio colectivo de personas, pueden beneficiarse de la ayuda e intervención de profesionales de la salud que trabajan habitualmente en equipo, integrados en grupos de abordaje interdisciplinar. Estos equipos de profesionales pueden tener una visión más completa de los problemas neurológicos lo que les permite a su vez ofrecer soluciones de ayuda más personalizadas y adaptada a la realidad concreta de cada paciente y entorno familiar. TERAPÉUTICA ABORDAJE INTERDISCIPLINAR 1. Demencias (Alzheimer, Demencia Cuerpos de Lewy, Demencia Vascular, Demencia FrontoTemporal, Otras demencias degenerativas y secundarias) 2. Accidente Cerebrovascular (ACV) ( Ictus) 3. Esclerosis Múltiple 4. Trastornos del Movimiento: Enfermedad de Parkinson, Parálisis Supranuclear Progresiva, Enfermedad de Huntington, Distonía, Gilles de la Tourette, Espasticidad 5. Secuelas de traumatismos craneales o espinales 6. Cefaleas y otras algias faciales 7. Epilepsia 8. Patología Neuromuscular: Miopatías, Neuropatías, ELA, Miastenia Gravis, Polio y Síndrome postpolio. 9. Parálisis cerebral infantil 10. Secuelas de cirugía cerebral o medular 11. Daño cerebral focal 12. Daño Cerebral Difuso 13. Dolor crónico 1. Diagnostico del proceso clínico precoz y preciso. 2. Establecer su repercusión a nivel familiar, laboral, social, económica y sanitaria. 3. Asegurar un seguimiento adecuado por un equipo de especialistas competente 4. Realizar un tratamiento de las causas, de los síntomas y neuroprotector 5. Un tratamiento en el que se aborde, si es posible, los objetivos de prevención, curación, cuidados y acompañamiento. 6. Información y asesoramiento al paciente, al cuidador y a su familia. 7. Aumentar el nivel de conocimientos a través de la formación, del paciente, cuidador y familia. 8. Rehabilitación y Reeducación en fase aguda y de mantenimiento. 9. Reinserción social de la persona afecta en el ámbito de la familia, sociedad y del trabajo 10. Adecuación de recursos (paciente, cuidador, familia) 11. Soporte individual y familiar (psicológico, físico, material) 12. Mantenimiento del "continuo asistencial": es decir que Atención Primaria y nivel de especialización trabajen en equipo a lo largo de todo el proceso. NECESIDADES DE LOS ENFERMOS NEUROLÓGICOS CRÓNICOS Según el tipo de enfermedad, de la fase evolutiva de la misma, de los signos y de los síntomas que presentan los pacientes, del grado de incapacidad que le provocan, de las características de su núcleo familiar, de la realidad socio-económica en la que viven, del ambiente que le rodea, de las relación sociales que se establecen; las "necesidades varían y se concretan en: FISIOTERAPIA EN LAS ENFERMEDADES NEUROLÓGICAS CRÓNICAS Muchas enfermedades neurológicas en la fase aguda, de convalecencia o crónica presentan signos y síntomas físicos. Entre ellos destacan los déficits motores (parálisis, paresias,....), el dolor, las alteraciones de la sensibilidad (anestesia, parestesia,…), los trastornos del movimiento y de la postura, los problemas de equilibrio, la falta de coordinación, etc. Todas estas personas pueden beneficiarse de los programas de rehabilitación, que incluyen una fisiotera- Enfermedades Neurológicas Crónicas frecuentes pia dirigida a mantener en buen estado el aparato locomotor y del organismo en general. Está demostrado que el ejercicio físico, moderado y adaptado a cada caso, está altamente indicado para el paciente neurológico crónico ya que retrasa el avance de la enfermedad, mejora la calidad de vida y su autonomía. Objetivos de la fisioterapia 1. Mejorar la movilidad articular y mantener los arcos de movimiento. 2. Mejorar el control motor. 3. Aumentar la fuerza muscular o mantenerla 4. Mejorar la capacidad de resistencia. 5. Reeducación de la marcha y del equilibrio, valorar la necesidad de ayudas técnicas como bastones, andadores, etc.. 6. Mejorar la capacidad pulmonar 7. Prevención de discapacidades 8. Tratamiento del dolor (electroterapia, termoterapia, etc..) 9. Fomentar la socialización, crear un espacio donde el paciente se pueda encontrar con otras personas con problemas similares a los suyos. 10. Crear un ambiente lúdico. LOGOTERAPIA EN LAS ENFERMEDADES NEUROLÓGICAS CRÓNICAS La logopedia se ocupa de la evaluación, diagnóstico y rehabilitación de los trastornos del habla y/o lenguaje y de los trastornos disfágicos (dificultad para tragar) . 1. Afasias: Alteración del lenguaje debido a una lesión cerebral focal (Accidente Cerebro Vascular (ACV), traumatismo, tumor, enfermedad degenerativa). Puede alterar la comprensión, la expresión así como la representación gráfica del lenguaje (lectura, escritura). 2. Disartrias: Conjunto de trastornos motores del habla por lesión del SisVol 1 · Nº 1 · 2002 39 TERAPÉUTICA ABORDAJE INTERDISCIPLINAR tema Nervioso Central o Sistema Nervioso Periférico con resultado de trastorno del control muscular, y que se manifiestan con parálisis, debilidad, lentitud e incoordinación en el habla. Quedan afectados los mecanismos de respiración, fonación, articulación, resonancia y prosodia. Las disartrias son frecuentes en patologías como la enfermedad de Parkinson, Esclerosis Múltiple, Esclerosis Lateral Amiotrófica, Parálisis Supranuclear Progresiva, ACV y otros muchos procesos neurológicos crónicos. En todas estas patologías es muy importante realizar un tratamiento de logoterapia. La afectación del habla y /o del lenguaje es un aspecto sumamente limitante de la calidad de vida de una persona que sufre una enfermedad neurológica. Las personas expresan sus sentimientos, emociones y pensamientos a través de la comunicación, verbal y no verbal, y si tienen dificultades al utilizar el código oral y/o escrito quedan sumergidas en un mundo aislado donde los problemas propios de la enfermedad crecen en lugar de disminuir. En las personas con afasia o disartria puede darse también disfagia, una dificultad en la deglución de los alimentos y/o saliva que puede ser más o menos grave en función del grado de afectación. La disfagia puede conducir a neumonía por aspiración siendo una circunstancia de riesgo vital. Vol 1 · Nº 1 · 2002 TERAPIA OCUPACIONAL EN LAS ENFERMEDADES NEUROLÓGICAS CRÓNICAS Las enfermedades neurológicas crónicas, sea cual sea su causa, pueden presentar un complejo cuadro de déficits funcionales que requieren muchas veces una intervención rehabilitadora para la potenciación, recuperación, mantenimiento o compensación de funciones y capacidades. Estos déficits funcionales afectan al desarrollo autónomo de la ocupación diaria de una persona, 40 Las enfermedades neurológicas crónicas,sea cual sea su causa, pueden presentar un complejo cuadro de déficits funcionales que requieren de una intervención rehabilitadora para la potenciación, recuperación,mantenimiento o compensación de funciones y capacidades 4. Facilitar y/o adaptar actividades de ocio significativas. 5. Proporcionar y/o adaptar actividades de trabajo y educativas. 6. Facilitar adaptaciones y/o ayudas técnicas para el desarrollo independiente en el entorno. interfiriendo en su calidad y estilo de vida, así como sobre la interacción en su medio habitual. La terapia ocupacional es la disciplina de carácter rehabilitador que trata e interviene sobre dichos déficits y disfunciones. Se realiza un análisis clínico de capacidades y déficits, se determinan una serie de objetivos y técnicas de intervención, y se utilizan como medio de tratamiento las actividades significativas. Dichas ocupaciones engloban las actividades de la vida diaria básicas (alimentación, vestido, baño e higiene, transferencias, ...), instrumentales (cocina, limpieza del hogar, compras, manejo del dinero, ...), actividades de productividad (actividades de trabajo y educacionales), actividades de ocio y tiempo libre (aficiones, prácticas deportivas...). PSICOLOGÍA EN LAS ENFERMEDADES NEUROLÓGICAS CRÓNICAS Las enfermedades neurológicas acostumbran a generar repercusiones no sólo a nivel físico sino también a nivel psicosocial, tanto en las personas que las sufren directamente (afectados), como indirectamente (familiares/ cuidadores). A nivel de salud mental, estudios recientes han destacado la afectación del estado mental en enfermos neurológicos y cuidadores, tanto detrás del impacto de la comunicación del diagnóstico, como en el transcurso de la evolución de la enfermedad, siendo muy frecuente la aparición de trastornos psiquiátricos y psicológicos (en ocasiones inherentes a la propia enfermedad neurológica y/o al tratamiento farmacológico que requieren, en otros casos como trastorno secundario al fracasar para adaptarse a la nueva situación, y otras veces, por una combinación de las etiologías anteriores). La metodología utilizada va dirigida a que afectados y familiares puedan beneficiarse de una serie de recursos que faciliten una adaptación más saludable a la enfermedad mediante la intervención psicológica, ya sea de forma individualizada, ya sea mediante los grupos de soporte. Objetivos de la terapia ocupacional: 1. Mantenimiento y/o potenciación de las capacidades existentes. 2. Compensación y/o suplencia de las capacidades afectadas. 3. Favorecer el máximo grado de independencia en el desarrollo de las actividades de la vida diaria. Objetivos de la intervención psicológica: 1. Proporcionar información referente a la evolución de la enfermedad. 2. Proporcionar apoyo emocional 3. Dotar de estrategias y técnicas de afrontamiento. TERAPÉUTICA ABORDAJE INTERDISCIPLINAR 4. Aumentar el reconocimiento de las señales de riesgo de sufrir malestar emocional. 5. Facilitar la aceptación de los cambios. 6. Aumentar las expectativas de autoeficacia. 7. Potenciar hábitos saludables y actitudes positivas. 8. Potenciar el tiempo de dedicación a uno mismo. 9. Romper con el aislamiento social. NEUROPSICOLOGÍA EN LAS ENFERMEDADES NEUROLÓGICAS CRÓNICAS Una proporción importante de enfermedades neurológicas comportan también algún tipo de alteración cognitiva, que puede ser muy variable en función de la patología concreta y también en función de cada persona que la sufre. Esta va desde una leve alteración hasta las alteraciones cognitivas difusas, abarcando la totalidad de funciones mentales de la persona. Además, a los cambios cognitivos se superponen, frecuentemente, cambios y alteraciones en la esfera emocional, conductual y de personalidad. Todos estos cambios influirán de forma decisiva en la vida del propio sujeto y en la de sus familiares, determinando que pueda llevar con éxito o no las actividades cotidianas, reintegrarse en la ocupación laboral previa o manejar diferentes situaciones sociales. El profesional especializado en comprender las relaciones entre las alteraciones cognitivas y conductuales y la afectación funcional y/o estructural del Sistema Nervioso Central es el Neuropsicólogo clínico. Objetivos de la intervención neuropsicológica: 1. Evaluación diagnóstica a. Estudiar y analizar de manera pormenorizada si una persona presenta algún tipo de disfunción cognitiva. Una proporción importante de enfermedades neurológicas crónicas comportan también algún tipo de alteración cognitiva, que puede ser muy variable en función de la patología concreta y también en función de la persona que la sufre b. Elaborar un diagnóstico clínico neuropsicológico y topográfico c. Objetivar y cuantificar el grado de alteración cognitiva, describiendo las áreas alteradas y las preservadas. d. Seguimiento longitudinal de las alteraciones cognitivas, para conocer de manera objetiva la evolución de las mismas. e. Contribuir al diagnóstico neurológico y ayudar en el diagnóstico diferencial. f. Asesorar en el pronóstico y proporcionar orientaciones terapéuticas al resto de miembros del equipo o bien a profesionales externos. 2. Tratamiento y/o intervención: a. Intervención sobre las funciones cognitivas, buscando la optimización o la recuperación de las funciones afectadas, ya sean cognitivas (atención, lenguaje, memoria, visuo-percepción, etc.), emocionales o conductuales. b. Educación y entrenamiento a las familias para que comprendan las alteraciones cognitivas que presenta el paciente y dis- pongan de un mayor grado de conocimientos para su correcto manejo. 3. Investigación: a. Participación en estudios de investigación a nivel farmacológico y no-farmacológico para demostrar la efectividad de las diferentes posibilidades de intervención a nivel de mejora o mantenimiento de las funciones cognitivas y conductuales. TRABAJO SOCIAL EN LAS ENFERMEDADES NEUROLÓGICAS CRÓNICAS En el abordaje global de una persona con enfermedad neurológica crónica es fundamental la valoración del papel del entorno y en especial la repercusión en la familia. El trabajador social es el profesional capaz de establecer este diagnóstico social y familiar; siendo información obtenida imprescindible para iniciar su intervención terapéutica. Debe diferenciar entre las demandas explícitas (aquellas que se solicitan verbalmente) y las demandas implícitas o no expresadas y que se identifican valorando el caso. Las acciones del trabajador social podrán ser preventivas, de soporte, impulsoras, terapéuticas e integradoras. Además es el profesional que asesora y ayuda en la búsqueda de recursos. Objetivos del trabajo social 1. Dosificar la información relativa a la enfermedad, grado de dependencia, adaptación del domicilio. 2. Valorar los riesgos sociales que puede sufrir el paciente, el cuidador y la familia 3. Informar sobre los recursos sociales, sanitarios y sociosanitarios. 4. Asesorar en los aspectos económicos, legales, incapacitación. Vol 1 · Nº 1 · 2002 41 TERAPÉUTICA Programa Específico de Parkinson Tratamiento integral Miquel Aguilar, neurólogo Meritxell Salguero, fisioterapeuta Míriam Palacios, terapeuta ocupacional Gloria Chico, psicóloga clínica Olga Gelonch, neuropsicóloga Núria Oriol, logopeda Associació Vallès Amics de la Neurología (AVAN) Vol 1 · Nº 1 · 2002 El AVAN (Asociación Vallés Amigos de la Neurología) es una asociación sin ánimo de lucro, plurivalente, fundada en el mes de junio de 1993 en Terrassa, adscrita a la Federación ECOM. En la actualidad agrupa a 700 familias que residen en la comarca del Vallés (Barcelona). AVAN tiene como objetivo poner en contacto a todas aquellas personas vinculadas con las enfermedades del sistema nervioso, estén o no directamente afectadas. Agrupa al conjunto de enfermos neurológicos crónicos, con independencia de su etiología, y a sus cuidadores y familiares. El objetivo de AVAN es disminuir y resolver aquellos problemas que les son comunes a todos los pacientes, sin olvidar las necesidades concretas y específicas de cada grupo de enfermedades en particular. En Abril de 2001, AVAN puso en marcha el PEP (Programa Específico para la Enfermedad de Parkinson), y tras un año de experiencia están en funcionamiento cuatro grupos de personas afectadas . La enfermedad de Parkinson es la enfermedad neurodegenerativa en la que se disponen, en la actualidad, de más medidas terapéuticas eficaces. 42 Sus lesiones características, pérdida de neuronas y cuerpos de Lewy en las neuronas supervivientes, se localizan en la sustancia negra mesencefálica. Este alteración estructural comporta una marcada reducción en la producción de dopamina y con ello una reducción del estímulo dopaminérgico que es esencial en el control y la coordinación de los movimientos y de la postura. Los síntomas más característicos de la Enfermedad de Parkinson son los denominados signos mayores o cardinales: –Temblor de reposo –Bradicinesia o lentitud de movimientos –Aumento del tono en forma de rigidez –Alteración de la marcha y de la postura La enfermedad de Parkinson es la enfermedad neurodegenerativa en la que se disponen,en la actualidad, de más medidas terapéuticas eficaces. La enfermedad de Parkinson suele presentar, también, otras manifestaciones clínicas diferentes, variables de un paciente a otro que suelen ser molestas y responsables en parte de la discapacidad y de las vivencias negativas que genera el proceso. Entre ellas cabe destacar: –Alteración del habla (tono, intensidad, prosodia). –Aumento de la salivación y dificultades en la deglución. –Exceso de grasa en la piel. –Constipación o estreñimiento. –Alteración en el control de la micción. –Alteración del equilibrio, con elevado riesgo de caídas. –Deterioro cognitivo variable. –Cambios en la conducta (apatía,..) –Depresión. –Dolor, tensión de las extremitades afectadas. –Alteraciones en el área sexual. –Alteración del sueño (pesadillas, somnolencia diurna, ...) La Enfermedad de Parkinson es una enfermedad crónica y lentamente progresiva, aunque esta progresión varía mucho entre las diferentes personas que la padecen. Actualmente no existe un tratamiento que permita curar o prevenir la aparición de la enfermedad, pero sí que disponemos de diferentes enfoques o intervenciones que se han mostrado efectivas para atenuar sus signos y síntomas y con ello mejorar la calidad de vida de todos los afectados e indirectamente la de sus cuidadores y familiares con los que conviven. El mejor tratamiento para la enfermedad de Parkinson se basa en la combinación del tratamiento farmacológico y la intervención no-farmacológica que persigue la atención integral al paciente y su familia. El Programa Específico de Parkinson (PEP) ofrece un abordaje integral a los afectados por esta enferme- TERAPÉUTICA PROGRAMA DE PARKINSON dad, basándose en un enfoque nofarmacológico, donde un equipo de diferentes profesionales especializados en este ámbito combinan las sesiones de intervención con las de formación. El programa se dirige a todas las personas afectadas por la enfermedad de Parkinson, incluyendo tanto a los propios enfermos como a sus familiares, ya que la familia de la persona afectada es también un elemento muy importante en todo este proceso y que debe tenerse en cuenta en todo programa de intervención. OBJETIVOS GENERALES DEL PROGRAMA –Mejorar la calidad de vida de los afectados (pacientes y familiares). –Aumentar la comprensión sobre la enfermedad. –Intercambiar experiencias entre las personas afectadas. Figura 1.Planteamiento de trabajo interdisciplinar NEUROLOGÍA FISIOTERAPIA NEUROPSICOLOGÍA TERAPIA OCUPACIONAL ALTERACIÓN COGNITIVA ALTERACIÓN MOTORA ENFERMEDAD DE PARKINSON ALTERACIÓN DEL HABLA ALTERACIÓN CONDUCTA METODOLOGÍA 1. Enfoque interdisciplinar La metodología de trabajo sigue un enfoque interdisciplinar, con un abordaje por parte de las disciplinas que se encuentran más íntimamente relacionadas con la sintomatología presente en la enfermedad de Parkinson: neurología, fisioterapia, terapia ocupacional, logopedia, neuropsicología y psicología clínica (Figura 1). 2. Grupos terapéuticos Tal y como ya se ha comentado, la Enfermedad de Parkinson es un proceso evolutivo en el que el enfermo pasa por diferentes estadíos. Es por ello necesario diferenciar subgrupos de personas afectadas en un estadío similar y que pueden beneficiarse de unas mismas estrategias o programas, con una intensidad adecuada. De esta manera, el Programa Específico de Parkinson se distribuye en PSICOLOGÍA FAMILIA LOGOPEDIA El Programa Específico de Parkinson se dirige a los afectados y a sus familiares ya que éstos son un elemento crucial en todo el proceso 2. Grupo Moderado: –Alteración motora moderada o moderada-severa, sin o con alteración del equilibrio. –Puede aparecer leve alteración cognitiva. 3. Grupo Moderado-Severo: –Alteración motora moderada, con o sin alteración del equilibrio. –Alteración cognitiva. tres Grupos de Intervención, que difieren en función del grado de afectación y la evolución de la Enfermedad: 1. Grupo Inicial o Leve: –Alteración motora leve o levemoderada, sin alteración del equilibrio. –Sin alteración cognitiva. 3. Talleres terapéuticos La metodología de los distintos talleres terapéuticos de que consta el programa es la misma para cada uno de los 3 grupos de pacientes, aunque variando en intensidad y grado de complejidad: –Logopedia. –Fisioterapia. Vol 1 · Nº 1 · 2002 43 TERAPÉUTICA PROGRAMA DE PARKINSON –Intervención Cognitiva. –Grupos Psicoeducativos. –Terapia Ocupacional. –Baile. 4. Sesiones formativas para pacientes y familiares Mensualmente se realizan sesiones dirigidas tanto a los propios pacientes como a sus familiares, con el objetivo de proporcionar toda aquella información que les sea necesaria para comprender mejor la enfermedad y poder así disponer de más estrategias para un mejor afrontamiento. Se componen del siguiente temario: Tema 1: –¿Qué es y qué no es la Enfermedad de Parkinson? –Causas de la Enfermedad de Parkinson. –¿Es hereditaria? –Historia natural de la Enfermedad. Tema 2: –Tratamiento farmacológico de los signos mayores de la Enfermedad. -Neuroprotección. -Sintomático: Levodopa y agonistas. –Tratamiento quirúrgico. Tema 3: –Tratamiento farmacológico de los otros problemas de la Enfermedad. -Cognición. -Trastornos de la conducta. -Alteración del estado de ánimo: depresión y ansiedad. -Alteraciones del sueño. Tema 4: –Complicaciones de la Enfermedad y de su tratamiento. -Dismnesias. -Distonía. -Fluctuaciones. -Alteraciones psiquiátricas. Vol 1 · Nº 1 · 2002 5. Sistema de evaluaciones El programa incluye un detallado sistema de evaluaciones para así ana44 Entre los trastornos psiquiátricos más frecuentes,destacan:los trastornos de ansiedad (crisis de pánico),los afectivos (depresión), los del sueño (insomnio, pesadillas),los de la función sexual (impotencia) y los psicóticos (alucinaciones) lizar de forma objetiva sus hipotéticos beneficios. Las evaluaciones se realizan cada semestre y son llevadas a cabo por todos los profesionales implicados en el programa (neurólogo, fisioterapeuta, psicólogo clínico, terapeuta ocupacional, neuropsicólogo y logopeda). 1. Evaluación inicial (línea de base): Con el objetivo de diseñar un programa personalizado de intervención y disponer así de datos para valorar los efectos del programa de intervención. 2. Evaluación de control (cada 6 meses): Se valora si se van cumpliendo los objetivos intermedios establecidos en el programa (objetivos individuales y grupales). PRESENTACIÓN DE LOS TALLERES TERAPÉUTICOS 1. LOGOPEDIA Importancia de la logopedia en la enfermedad de Parkinson Las alteraciones en el control y en la coordinación de los movimientos, así como las irregularidades del tono muscular que comporta la enfermedad Parkinson pueden afectar a los órganos orofaciales, de la faringe y de la laringe, produciendo trastornos del habla, voz y de la deglución. Las personas con enfermedad de Parkinson acostumbran a tener problemas en la articulación de las palabras (disartria) en un 50% de los casos al inicio de la enfermedad, y en un 80% de los casos en las fases más avanzadas. Alrededor de un 50% presentan dificultades en la deglución, bien sea al tragar la saliva, los líquidos y/o los sólidos. Objetivos de la intervención Objetivo General: –Mejorar la comunicación. Objetivos Específicos: –Aumentar la concienciación sobre las propias dificultades. –Mejorar el autocontrol del habla. –Mejorar los parámetros que intervienen en el habla (ritmo, volumen, voz, prosodia, ...). –Aprendizaje de estrategias de comunicación. 2. PSICOLOGÍA CLÍNICA Las alteraciones neuropsiquiátricas en la enfermedad de Parkinson La probabilidad de padecer algún trastorno mental en la enfermedad de Parkinson es superior a la esperada en la población general. Estudios recientes concluyen que existe una doble causa de los trastornos mentales que se presentan asociados a esta enfermedad: a) pueden estar ocasionados por la alteración que subyace a la propia enfermedad (a nivel de cambios bioquímicos en el cerebro) y b) pueden deberse en una primera fase a la aceptación del diagnóstico y posteriormente a la dificultad en adaptarse a los cambios que conlleva la enfermedad, c) o bien una combinación de ambos. TERAPÉUTICA PROGRAMA DE PARKINSON Las alteraciones cognitivas que aparecen con más frecuencia en la enfermedad de Parkinson se caracterizan por una disfunción cognitiva leve, con alteraciones que se centran básicamente en la memoria Entre los trastornos psiquiátricos más frecuentes, destacan: los trastornos de ansiedad (crisis de pánico), los afectivos (depresión), los del sueño (insomnio, pesadillas), los de la función sexual (impotencia) y los psicóticos (alucinaciones). A pesar de lo descrito anteriormente, la enfermedad de Parkinson no sólo afecta a la persona que la sufre directamente, sino que también repercute en la vida familiar. La sobrecarga que puede presentar el cuidador principal, está estrechamente unida al tiempo que dedican a su familiar, siendo la severidad de la enfermedad de Parkinson un factor de riesgo importante para la salud del cuidador principal. La Enfermedad de Parkinson hasta el momento se considera crónica y progresiva, de causa directa desconocida, e incurable. Por lo tanto, los afectados necesitan aprender a convivir con ella, y conocer estrategias que ayuden a mantener su bienestar y su calidad de vida, manteniendo al máximo la normalidad en sus vidas cotidianas. Objetivos Objetivos Generales: –Informar. –Proporcionar apoyo emocional Objetivos específicos: –Aumentar el reconocimiento de las señales de riesgo de sufrir malestar emocional. –Facilitar la aceptación de los cambios. –Aumentar las expectativas de autoeficacia ante la Enfermedad de Parkinson. –Potenciar hábitos saludables. –Potenciar el tiempo de dedicación a uno mismo. –Intercambiar recursos propios. –Romper con el aislamiento social. –Potenciar las actitudes positivas. –Potenciar las propias capacidades. –Instaurar hábitos saludables. 3. NEUROPSICOLOGÍA Las funciones cognitivas en la enfermedad de Parkinson Entendemos por funciones cognitivas las habilidades intelectuales o funciones mentales superiores tales como la memoria, la atención, la concentración, la capacidad de razonamiento, el lenguaje, las habilidades perceptivas, etc. Las funciones cognitivas que presentan las personas afectadas de Enfermedad de Parkinson cubren un amplio abanico de posibilidades, que van desde unas alteraciones cognitivas muy leves o inexistentes hasta una demencia franca (alteración global de las funciones mentales). La prevalencia de demencia entre las personas afectadas de Parkinson es de un 10-20%. Las alteraciones cognitivas que aparecen con más frecuencia en la enfermedad de Parkinson se caracterizan por una disfunción cognitiva leve, con alteraciones que se centran básicamente en la memoria (tienen dificultades en la recuperación de la información), la capacidad visuoespacial (dificultades para distinguir imágenes complejas), las funciones Vol 1 · Nº 1 · 2002 45 TERAPÉUTICA PROGRAMA DE PARKINSON regidas por los lóbulos frontales (incapacidad para planificar, poca flexibilidad cognitiva, dificultades de organización general) y enlentecimiento global del pensamiento. Objetivos Objetivos Generales: –Conseguir una optimización de su funcionamiento cognitivo. Objetivos Específicos: –Aumentar sus conocimientos sobre la naturaleza de sus alteraciones cognitivas, proporcionándoles estrategias que les permitan compensar los déficit producidos por la disfunción cerebral. –Mejorar la capacidad de atención. –Mejora de las funciones ejecutivas: aumentar la iniciativa y la flexibilidad cognitiva. –Potenciar el funcionamiento de la memoria mediante el aprendizaje de estrategias para mejorar la recuperación de la información. Vol 1 · Nº 1 · 2002 4. FISIOTERAPIA La alteración motora en la enfermedad de Parkinson Debido a la sintomatología motora que presentan los enfermos de Parkinson, la persona afectada por esta enfermedad realiza una marcha alterada que resulta muy típica: camina con falta de balanceo de extremidades superiores, a pequeños pasos y arrastrando los pies. También tiene grandes dificultades para iniciar la marcha, finalizarla o cambiar de dirección y puede presentar “bloqueos” al cruzar espacios pequeños. El mantenimiento de la actividad física y la rehabilitación en las personas afectadas de Parkinson es un complemento fundamental del tratamiento médico, con ella se puede conseguir una mejor conservación de las funciones, mayor independencia y aumentar la calidad de vida de las personas afectadas y de sus cuidadores. 46 El mantenimiento de la actividad física y la rehabilitación en las personas afectadas de Parkinson es un complemento fundamental del tratamiento médico Objetivos –Mantener la actividad muscular, evitando la disminución de la fuerza y de la movilidad. –Conservar la elasticidad de los tejidos blandos. –Evitar las retracciones, los acortamientos musculares y las posturas viciosas. –Mejorar la adaptación al esfuerzo físico –Mejorar la coordinación y el equilibrio. –Reeducación de la marcha. Conservar los movimientos automáticos asociados y la flexión dorsal del pie. –Favorecer una buena postura corporal en bipedestación y durante las actividades de la vida diaria. –Aumentar la capacidad ventilatoria y mejorar la respiración. –Conseguir una mejora del estado físico y psíquico general. 5. TERAPIA OCUPACIONAL La afectación de la capacidad funcional en la enfermedad de Parkinson La sintomatología motora que presentan los enfermos de Parkinson, hace que la persona experimente una disminución gradual de la autonomía y de las habilidades físicas necesarias para el desarrollo de su ocupación diaria, presentando: a. Dificultades en la ejecución independiente de las actividades de la vida diaria, tanto las básicas (alimentación, vestido, higiene personal, baño, transferencias, ...) como las instrumentales (cocina, cuidado del hogar, cuidado de la ropa, realizar compras, ...) b. Dificultades para desarrollar de manera satisfactoria antiguas aficiones y actividades de ocio y tiempo libre. c. Dificultades para desarrollar con autonomía y efectividad tareas de trabajo y productividad. d. Dificultades para adaptarse y interaccionar con autonomía dentro de su entorno habitual, físico y social. Desde la terapia ocupacional se trabajará sobre todos los aspectos provocados por la enfermedad que alteren el desarrollo autónomo y funcional de la persona dentro de su ocupación diaria: Actividades de la vida diaria básicas e instrumentales, actividades de ocio y tiempo libre y actividades de productividad. Objetivos Ya que la enfermedad de Parkinson es una enfermedad crónica, debemos saber convivir con ella. De esta forma, cuando decidimos intervenir siempre debemos pensar en ella de forma integral, conociendo la enfermedad y las posibles soluciones y estrategias que podemos utilizar a lo largo de su evolución para asegurar una buena calidad de vida. Desde un punto de vista ocupacional, debemos pensar en una serie de objetivos dirigidos a: –Conseguir y mantener durante el máximo tiempo posible las habilidades y destrezas necesarias (coordinación bimanual, oculomanual, motricidad gruesa y fina,....) para llevar a cabo nuestras actividades cotidianas. –Mantener el máximo nivel de autonomía en las actividades de la vida TERAPÉUTICA PROGRAMA DE PARKINSON En la enfermedad de Parkinson debemos pensar en ella de forma integral, conociendola y buscando las posibles soluciones y estrategias que podemos utilizar a lo largo de su evolución para asegurar una buena calidad de vida diaria (tanto de autocuidado –higiene personal, vestido, alimentación, ...– como instrumentales –cocina, compras, tareas del hogar, ...–) –Desarrollar actividades de ocio y tiempo libre, según intereses y valores personales. –Facilitar la realización, durante el tiempo que sea posible, de actividades de trabajo de forma óptima y adaptada. –Desenvolverse en un entorno físico adecuado a las condiciones actuales de cada persona. –Mantener y enfatizar las relaciones interpersonales y la interacción con el medio social. POSIBILIDADES DE INTERVENCIÓN DESDE EL PROPIO DOMICILIO A continuación presentamos una serie de actividades, ejercicios y consejos, que siguen el enfoque de nuestro programa de intervención pero que están pensados para que puedan ser los mismos pacientes y sus familiares los que los lleven a cabo en su domicilio o lugar de residencia. 1. INTERVENCIÓN LOGOPÉDICA Trastornos del habla y la voz Existen una serie de factores que pueden dificultar la inteligibilidad del habla: Vol 1 · Nº 1 · 2002 47 TERAPÉUTICA PROGRAMA DE PARKINSON a. Respiración superficial: No se dispone de suficiente aire para acabar la palabra o la frase con voz suficiente. b. Hipofonía: Volumen de voz muy bajo. c. Monotonía de tono y de intensidad: Habla aburrida, con pocas variaciones e inflexiones de voz. d. Articulación imprecisa: El habla puede llegar a convertirse en un balbuceo ininteligible. e. Alteraciones del ritmo: Períodos de ritmo acelerado mezclados con paradas innecesarias. f. Voz: Ronca, débil, grave, temblorosa. g. Hipomimia: Reducción de la expresividad facial. Programa de rehabilitación en los trastornos del habla y voz –Tomar conciencia sobre dichos trastornos. –Convertir la comunicación oral en un acto conciente y controlado. –Ejercitar la musculatura implicada en la fonación: hacer movimientos con los labios, la lengua, la mandíbula, el velo del paladar. –Trabajo articulatorio y de control de ritmo: hablar exagerando los movimientos de la boca. –Trabajar la extensión y las inflexiones de voz: por ejemplo, ejercicios de canto. –Potenciar el volumen de voz: hablar como si los demás estuvieran sordos. –Ejercicios dirigidos a coordinar la respiración, articulación y la fonación: coger aire antes de empezar a hablar. Vol 1 · Nº 1 · 2002 Trastornos de la deglución: disfagia Las dificultades más frecuentes que puede presentar un enfermo de Parkinson: a. Dificultades para cerrar los labios, de manera que los alimentos, los líquidos o la saliva pueden salir de la boca. b. Dificultades en la elaboración del 48 Aumentar la comprensión sobre la enfermedad de Parkinson muchas veces es suficiente para aligerar el malestar emocional que se padece bolo alimentario. c. Adherencia de alimentos en el paladar duro. d. Movimientos temblorosos y repetitivos de la parte anterior de la lengua, mientras que la parte posterior está levantada contra el paladar impidiendo el paso de la comida a la faringe. e. Líquidos que se escapan a la faringe antes de activar el reflejo de deglución. f. Reflejo de deglución enlentecido. g. Dificultades para eliminar restos de comida de la faringe. h. Paso de líquidos y/o sólidos a los pulmones. Riesgo de neumonías por aspiraciones. Programa de rehabilitación de los trastornos de la deglución (*Estas son indicaciones generales; es conveniente consultar siempre al especialista para asegurar una correcta intervención en cada caso concreto) –Tomar conciencia sobre los posibles trastornos de deglución. –Control del ritmo de la ingesta: comer más despacio. –Controlar y orientar sobre la postura: por ejemplo, mantener la espalda recta u otras orientaciones más personalizadas. –Trabajo aislado y coordinado de la lengua, labios, mandíbula, velo del paladar: movimientos, fuerza –Trabajo de los diferentes pasos implicados en la deglución: realizar el acto de comer más despacio, dedicándole más tiempo. –Control respiratorio en el momento de tragar. –Recibir orientaciones sobre les características de los alimentos que facilitan la deglución. Orientación sobre la comunicación dirigida a familiares o/y a personas que están en contacto con el enfermo de Parkinson a. Mirar siempre a la cara del paciente y estar atento a lo que nos dice. b. Dejar el tiempo necesario para que la persona se pueda expresar. c. Repetir sólo la parte del discurso que no se haya entendido. d. Incitar al paciente a que hable en voz alta. e. Ir repitiendo las frases que dice el enfermo, para así controlar que no acelere el ritmo, y que se entienda el discurso. f. Pedir que exagere la articulación y la entonación. g. Aceptar errores si se entiende bien el contenido. 2. INTERVENCIÓN PSICOEDUCATIVA A continuación presentamos consejos prácticos para que la persona afectada de EP y sus familiares puedan adaptarse mejor a la enfermedad. –Información. Aumentar la comprensión sobre la EP muchas veces es suficiente para aligerar malestar emocional. La información se puede obtener a través de médicos o personal sanitario, libros, asociaciones de familiares, etc. –Tiempo para uno mismo. Potenciar el tiempo dedicado a uno mismo nos permite mejorar la autoestima de la persona. –Relajación. Aprender y utilizar estrategias que favorezcan la relaja- TERAPÉUTICA PROGRAMA DE PARKINSON ción (yoga, escuchar música suave, leer, etc). –Actividad. El mantener una vida activa favorece la estabilidad de nuestro estado anímico. Es importante realizar actividades agradables de forma regular (hobbies e intereses). –Mantener la autonomía. Es necesario potenciar las propias capacidades estableciendo objetivos realistas. El optimizar los recursos propios para mantener la máxima independencia posible favorecerá una autoestima elevada en la persona. –Soporte social. Romper con el aislamiento social. Es importante mantener relación y comunicación con familiares y amigos. También es beneficioso iniciar nuevas amistades mediante la incorporación a otros grupos (realizar cursos, grupos de actividad –excursiones-, etc). –Intercambiar experiencias. En este sentido, podemos mantener contacto con personas que estén conviviendo también con la EP, ya que ellas pueden compartir nuestros sentimientos. Podemos acercarnos a la asociación de EP más cercana donde nos pueden aconsejar. Esto son consejos generales que se pueden seguir para favorecer una buena adaptación a la enfermedad, evidentemente si el malestar emocional o cualquier otro síntoma que aparezca es de una intensidad importante será conveniente consultar a un profesional. 3. INTERVENCIÓN COGNITIVA Para luchar contra la desorientación y los problemas de atención y de memoria es conveniente mantener la mente activa siempre que sea posible, intentando huir de la apatía y de la falta de actividad y de intereses. Para mantenernos mentalmente activos puede ser una buena costumbre practicar la lectura (periódico, libros, revistas), hacer “pasatiem- Para luchar contra la desorientación y los problemas de atención y de memoria es conveniente mantener la mente activa siempre que sea posible pos”, aunque otros factores que también contribuyen a conseguir una adecuada actividad mental son el hecho de participar activamente en las conversaciones, así como el interesarnos por lo que ocurre a nuestro alrededor. Existen algunos ejercicios y actividades concretas que nos ayudan a mejorar aspectos concretos, como son: –Para los problemas de orientación: tener a la vista calendarios grandes, tachar los días a medida que éstos vayan pasando, leer el periódico fijándonos de manera detallada en la fecha, estar muy atentos a las noticias actuales que más nos incumben. –Para mejorar el mantenimiento de la atención (por ejemplo durante la lectura): leer una noticia o un párrafo de un libro más de una vez, subrayando los aspectos más relevantes, y no pasar al siguiente tema o apartado hasta que estemos seguros de haber comprendido toda la información. Es mejor leer un texto breve comprendiéndolo bien y interiorizando correctamente esa información leída, que leer un texto muy largo en el que no hayamos entendido nada. También es muy útil acostumbrarnos a hacer pasatiempos como “sopas de letras”, “buscar las diferencias entre 2 dibujos”, etc... –Para mejorar la memoria: prestar mucha atención a todo lo que nos dicen o vemos, pidiendo que nos lo repitan si no lo hemos entendido bien; hacer las cosas de una en una (de esta manera nos aseguramos que prestamos la atención adecuada a cada actividad); utilizar una agenda para anotar en ella todas las citas pendientes; utilizar una alarma o avisador para que nos acordemos que debemos hacer alguna cosa concreta (tomar la medicación, hacer una llamada, ...) –Para mejorar la concentración: puede ser interesante practicar ejercicios de cálculo mental, intentar resolver problemas. En general, las actividades que escojamos deberían ser de nuestro agrado y no encontrarse muy alejadas de nuestras costumbres o aficiones. 4. INTERVENCIÓN FÍSICA Dentro de las afectaciones motoras de la enfermedad de Parkinson, la alteración de la marcha y del equilibrio son quizás las más invalidantes, por la pérdida de autonomía y las graves consecuencias que puede conllevar una caída. Hay una serie de trucos que pueden ayudarnos a mejorar la marcha y los problemas para incorporarse: –Al caminar, intentar hacerlo de la manera más conciente posible, fijándose en levantar los pies del suelo, sobretodo al empezar a caminar, al cruzar un espacio estrecho (puerta, calles con mucha gente,…) y al cambiar de sentido, ya que son los momentos más propensos a sufrir bloqueos. –Para conseguir ejecutar una marcha consciente y evitar arrastrar los pies y caerse, es muy útil que, al caminar, el talón sea lo primero Vol 1 · Nº 1 · 2002 49 NOMBRE DE SECCIÓN DATOS/NOMBRES SECCIÓN que toque al suelo. Al girar, debe hacerse con pasos marcados y con un ángulo abierto, evitando girar sobre un pie, o cruzarlos. –Si existen problemas de equilibrio, es útil mantener los pies separados, tanto al caminar como al estar de pie parado, ya que de esta manera se aumenta la base de sustentación. –Procurar mantener una buena posición del tronco (espalda recta), porqué una mala postura provoca el desplazamiento del centro de gravedad y favorece la pérdida de equilibrio. Evitar caminar con las manos ocupadas o en el bolsillo. –Si sufrimos algún bloqueo, es decir, si tenemos la sensación de estar con los pies enganchados en el suelo, nos podemos beneficiar de algunas estrategias para superarlos. Algunas de ellas son: fijarse un objetivo (seguir una raya de la baldosa, saltar con el pie algún objeto) o contar los pasos. No debemos dejar que nadie nos empuje hacia delante cuando nos hallamos en esta situación porqué es un riesgo casi seguro de caída. –Al estar sentados, procurar escoger asientos no muy bajos y que tengan brazos. Para levantarnos más fácilmente, lo más útil es poner los dos pies en el suelo y empujar la cabeza hacia adelante. Durante las sesiones, deben hacerse pausas descanso para evitar llegar a la fatiga. En el caso de existir dolor, se adaptará el tipo de ejercicio y se intentará aplicar técnicas paliativas como el calor, crioterapia, masoterapia,... 5. INTERVENCIÓN FUNCIONAL Y OCUPACIONAL Vol 1 · Nº 1 · 2002 La guía principal para llevar a cabo una intervención integral es dirigirse a los profesionales especializados en cada área y compartir con ellos todas las inquietudes y experiencias que nos podamos encontrar. Es igualmente de suma importancia el generalizar todas 50 Todas aquellas actividades que hagan trabajar la fuerza,la coordinación, la motricidad fina,..., serán beneficiosas (pintura,modelado, carpintería suave, tejido...papiroflexia....) las indicaciones y estrategias que se puedan proporcionar al dic a día. Desde terapia ocupacional, podemos establecer un conjunto de pautas y estrategias generales que intentaran facilitar las actividades. –Para optimizar y mantener las habilidades diarias: lo más indicado y sencillo es continuar realizando las tareas diarias que nos son posibles. No existe más mantenimiento que lograrlo realizando dichas tareas. Ya que la mayoría de las actividades diarias requieren de la movilidad de ambas manos, todas aquellas actividades que hagan trabajar la fuerza, la coordinación, la motricidad fina,..., serán beneficiosas (pintura, modelado, carpintería suave, tejido, papiroflexia....). Siempre teniendo en cuenta las capacidades individuales, sin llegar a forzar aquello que sea dificultoso ya que podría tomar el sentido contrario del que nos propusiéramos y llegar a ser contraindicado. –Para optimizar la realización de las tareas cotidianas: existen una serie de estrategias que pueden ser de gran ayuda. Técnicas facilitadoras del vestido, de la entrada al baño, de la movilidad en cama,..., que nos proponen cambiar nuestra manera de realización hacia una más adecuada a la actual situación. A su vez, existen una serie de dispositivos y ayudas técnicas que podrán suplir aquellos gestos que no se puedan realizar y permitir un desempeño autónomo. –Para disfrutar de tiempo libre en nuestras vidas: Es necesario darle la importancia que se merece. Cuando se deja de formar parte del mundo laboral, el tiempo libre aumenta y debemos saber administrarlo llegando a tener una rutina diaria equilibrada y de interés personal. Saber qué actividades son las que gustan o las que pueden llegar a interesar es necesario para saber si se deberán adaptar o ya están adecuadas para su realización. –Para optimizar la capacidad de trabajar. Puede ser que la persona aún trabaje al ser diagnosticada de enfermedad de Parkinson. Es muy importante analizar las diferentes tareas de su trabajo y valorar si puede continuar realizándolas o de qué manera se puede economizar energía y adaptarlo a sus necesidades. – Moverse en un entorno adaptado y facilitador aumentará en gran medida la calidad de vida de la persona. Es necesario valorarlo tanto a nivel físico (para la prevención de caídas, ganar seguridad,....) como a nivel socio-cultural (relación familiar, amigos, lugares de reunión, ...) El PEP es un programa de intervención integral. Este tipo de planteamientos que tienen en cuenta las diferentes facetas de la persona y utilizan un enfoque bio-físicopsico-social , aportan resultados positivos por lo que respeta a mejorar la calidad de vida de las personas atendidas y de su núcleo de convivencia. NEUROENFERMERÍA Las enfermedades neurológicas conllevan un gran impacto personal y social.El paciente neurológico requiere casi siempre una atención multidisciplinar,y el cuidado actual del paciente ya no se aborda únicamente desde la perspectiva médico-paciente,sino que requiere la actuación de diferentes profesionales,entre ellos los profesionales de enfermería. Los profesionales de enfermería contribuyen en la atención integral al enfermo neurológico desde diferentes aspectos:reducir y mejorar las secuelas neurológicas,prevenir las complicaciones,fomentar el autocuidado educando al paciente y a la familia o colaborar en el mantenimiento del paciente en su medio habitual de vida,son algunos de los objetivos de los enfermeros/as que atienden al paciente neurológico. Esta sección de enfermería pretende aportar algunos de nuestros conocimientos,experiencias y técnicas con la finalidad de compartirlos con el resto de profesionales. Finalmente, queremos agradecer a la Sociedad Española de Neurología,el darnos la oportunidad de expresar nuestros avances en esta nueva revista,y nuestra mayor ilusión sería motivar a los profesionales de enfermería a participar en ella. Rosa Suñer Sociedad Española de Enfermería Neurológica Vol 1 · Nº 1 · 2002 51 NEUROENFERMERÍA El cuidado de la disfagia en el enfermo neurológico Rosa Suñer Soler Enfermera, Hospital Universitario de Girona Dr. Josep Trueta. Profesora Asociada de la Escuela de Enfermería. Universidad de Girona. Vol 1 · Nº 1 · 2002 Correspondencia:Rosa Suñer. Hospital Universitario de Girona Dr.Josep Trueta. Ctra de Francia s/n.17007 Girona. e.mail :dinf.rsunyer@htrueta.scs.es INTRODUCCIÓN La alimentación es un proceso voluntario que comprende la búsqueda, selección, obtención de los alimentos, y finaliza con la ingesta de éstos (1-2). Nuestra supervivencia queda asegurada en parte por la alimentación, una de nuestras necesidades básicas. Al ingerir los diferentes alimentos le estamos proporcionando a nuestro organismo los nutrientes necesarios para producir la energía y las substancias fundamentales para la vida. Diferentes trastornos alteran el proceso de la alimentación, uno de los más habituales es el trastorno de la deglución o disfagia, a causa de una determinada enfermedad, frecuentemente neurológica, o por el mismo envejecimiento. El control de la deglución depende de la corteza cerebral frontal (fase oral), de la formación reticular bulbar y del mesencéfalo (fase faríngea), y de la musculatura esofágica lisa y estriada controlada por el tronco cerebral y por el sistema nervioso del esófago (fase esofágica). La disfagia "neurológica" se define como la dificultad total o parcial para deglutir debido a una enfermedad o traumatismo neurológico. 52 Esta alteración en la deglución se produce habitualmente en la etapa orofaríngea (3-4). Debe tenerse en cuenta que la vejez por sí misma ya comporta trastornos en la deglución que afectan tanto a la fase oral (por alteraciones en la dentición y salivación disminuida) como a la fase faríngea y esofágica, debido a la laxitud y atrofia muscular que se producen en esta etapa de la vida (3,5-6). Se estima que un 10% de la población europea mayor de 50 años tiene problemas de disfagia (7). La prevalencia de disfagia en los hospitales puede llegar hasta el 20% y aumentar hasta el 50% entre los pacientes institucionalizados (8). Entre las enfermedades neurológicas más frecuentes que cursan con deterioro de la deglución cabe destacar el ictus que es la causa más común de disfagia (4,9-10). Tam- La disfagia "neurológica" se define como la dificultad total o parcial para deglutir debido a una enfermedad o traumatismo neurológico. bién presentan disfagia los pacientes con enfermedad de Alzheimer en fase avanzada, enfermedad de Parkinson, Esclerosis Múltiple, Esclerosis Lateral Amiotrófica, miopatías, y otras muchas patologías del sistema nervioso no tan prevalentes (4,11-13). Los pacientes con disfagia pueden tener dificultad para iniciar la ingesta, regurgitación nasal, imposibilidad para el manejo de las secrecio- nes, tos durante la comida, broncoaspiración y ahogo. El conocimiento de este trastorno es fundamental, cuando la disfagia no se reconoce y/o no se trata se llega a la deshidratación y malnutrición, se producen complicaciones respiratorias, e incluso puede provocar la muerte (4,14). El tratamiento de la disfagia consiste en tratar la enfermedad causante (cuando sea posible), y reeducación funcional con rehabilitación de la deglución y técnicas compensatorias durante las comidas si la persona puede alimentarse por vía oral (15-17), pero cuando existe disfagia total el paciente necesita ser alimentado mediante nutrición enteral durante el tiempo necesario. El objetivo de este artículo es revisar el deterioro de la deglución en las diferentes enfermedades neurológicas, así como su abordaje y cuidados. ENFERMEDADES DEL CEREBRO Y TRONCO CEREBRAL Ictus Se define como un trastorno brusco de la circulación cerebral que conlleva una alteración súbita de la función de una zona cerebral. Puede presentarse como un Ictus isquémico cuando la reducción de la circulación cerebral se produce por oclusión, esta oclusión puede ser por aterosclerosis o por la llegada de coágulos sanguíneos, habitualmente procedentes del corazón (émbolos), o como un Ictus hemorrágico debido a la rotura de un vaso cerebral, produciéndose una hemorragia que invade el tejido cerebral circundante. NEUROENFERMERÍA CUIDADO DE LA DISFAGIA Fisiopatología y características de la disfagia en el Ictus El deterioro de la deglución se produce por la propia lesión central que afecta las vías cortico-bulbares (afectación motoneurona superior) y / o por la afectación de los núcleos motores de los pares craneales implicados en la deglución: V par craneal o trigémino, VII par craneal o facial, IX par craneal o glosofaríngeo, X par craneal o vago, XII par craneal o hipogloso, (afectación motoneurona inferior). La disfagia en el ictus se da en la etapa oral y/o faríngea. Puede haber debilidad en la lengua, dificultad para controlar el bolo alimenticio, e incoordinación en la deglución. Los síntomas son dificultad para masticar, dificultad para llevar la comida hacia la faringe con la posterior retención de la comida en la boca y en el cuello, tos durante las comidas, aspiración de la comida a vía respiratoria y puede llegar a producirse una asfixia. El deterioro de la deglución es muy frecuente en los pacientes con ictus, se ha observado disfagia en el 71% de los pacientes con lesiones bilaterales de tronco cerebral y en el 13% de los ictus hemisféricos (15), especialmente en infartos extensos o hemorragias, ejemplos en Figuras 14. Requiere un abordaje inicial y rápido para prevenir la broncoaspiración, y la desnutrición energéticoproteica en la fase aguda. En la fase crónica, los pacientes con ictus graves o con lesiones en el tronco cerebral pueden permanecer con disfagia durante varias semanas o meses, en estos casos es recomendable la gastrostomía percutánea mientras exista este problema. Esclerosis Lateral Amiotrófica Es una enfermedad neurológica progresiva de causa desconocida, caracterizada por la pérdida de fuerza muscular, debida a la degeneración Figura 1 TAC cerebral con Hemorragia cápsulo-talámica derecha abierta a sistema ventricular. Figura 2 TAC cerebral con gran infarto de la arteria cerebral media izquierda Figura 3 TAC cerebral con Infarto profundo de la arteria cerebral media derecha con transformación hemorrágica espontánea. Figura 4 TAC cerebral con infarto territorial masivo de la arteria cerebral media derecha con efecto de masa sobre el ventrículo lateral y edema. El deterioro de la deglución es muy frecuente en los pacientes con ictus;se ha observado disfagia en el 71% de los pacientes con lesiones bilaterales de tronco cerebral y en el 13% de los ictus hemisféricos progresiva de la motoneurona superior e inferior a nivel de la corteza cerebral, protuberancia, bulbo y asta anterior de la médula. En sus inicios se acompaña de debilidad muscular asimétrica y atrofia muscular, fasciculaciones (contracciones musculares involuntarias breves no dolorosas) espasticidad, y calambres (contracciones musculares involuntarias y dolorosas). Aunque la forma de inicio espinal es la más frecuente (afecta a las extremidades), el 25-30% de los pacientes inician la enfermedad con afectación bulbar (18). Fisiopatología y características de la disfagia en la Esclerosis Lateral Amiotrófica La afectación de la musculatura bulbar produce problemas de fonación, de disartria o dificultad para articular palabras, de sialorrea y de disfagia. Hay afectación motora de los pares craneales V, VII, IX, X, XI y XII. Al principio el paciente tiene dificultad para movilizar la lengua y formar el bolo alimenticio, le cuesta llevar el alimento hacia la faringe, tiene dificultades para deglutir los líquidos por la debilidad del paladar blando, las coanas no se cierran y los líquidos regurgitan hacia la nariz. Es frecuente la broncoaspiración, que se ve favorecida por la debilidad de la musculatura del cuello, caída de la cabeza hacia delante y pérdida de saliva. Todo ello junto con la afectación de la musculatura respiratoria hace que la disfagia y el riesgo a la asfíxia hagan peligrar la vida del paciente. Al comienzo de la enfermedad, el uso de espesantes puede ser suficiente pero cuando la disfagia avanza se recomienda la utilización de una Vol 1 · Nº 1 · 2002 53 NEUROENFERMERÍA CUIDADO DE LA DISFAGIA gastrostomía percutánea para la alimentación enteral. Esclerosis Múltiple Es la enfermedad desmielinizante más conocida y la más frecuente, afecta a personas jóvenes y se caracteriza por la pérdida de mielina en el sistema nervioso central, este proceso de desmielinización produce un enlentecimiento de la conducción nerviosa afectando muchas funciones sensoriales y motoras. Más del 80% de los pacientes tienen múltiples zonas de desmielinización periventriculares, en nervio y quiasma óptico, tronco cerebral, pedúnculos cerebelosos y medula espinal. Los síntomas más prevalentes son déficits motores en extremidades inferiores, espasticidad con alteraciones de la marcha, incoordinación, alteraciones sensitivas, visuales y esfinterianas. Vol 1 · Nº 1 · 2002 Fisiopatología y características de la disfagia en la Esclerosis Múltiple Los pacientes presentan síntomas bulbares, neuralgia del trigémino y parálisis facial que provocan dificultades en la alimentación. La alteración de la deglución es debida a la afectación del tronco cerebral. Aunque aproximadamente el 25% de los enfermos presenten afectación del tronco cerebral al comienzo de la enfermedad (20), la disfagia suele aparecer más tardíamente, y es más severa en las fases de exacerbación (durante los brotes). Al principio, el proceso de la alimentación se ve afectado por la disfunción motora, y la incoordinación; estas alteraciones conllevan dificultades en la fase de preparación de los alimentos y en la fase oral siendo necesaria la ayuda para comer. Más adelante puede haber disfagia por afectación bulbar y por descoordinación entre la faringe y el 54 esófago, en esta situación la persona puede requerir modificaciones en la textura de los alimentos o nutrición enteral por sonda. ENFERMEDADES NEURODEGENERATIVAS Enfermedad de Parkinson Es una enfermedad de causa desconocida, progresiva que se caracteriza por temblor en reposo, rigidez, lentitud al realizar los movimientos voluntarios simples y complejos (bradicinesia), alteraciones de la marcha (desequilibrio, marcha con pequeños pasos), alteraciones de la postura, alteraciones sensoriales, vegetativas (salivación, hipersudoración) y trastornos neuropsicológicos como demencia o depresión. Dada la dificultad para la deglución que presentan los enfermos de Parkinson es recomendable que procuren efectuar las ingestas en las fases de menor rigidez,las denominadas fases "ON" Los pacientes presentan alteraciones en la sustancia negra, pérdida neuronal y disminución de dopamina especialmente en el tronco cerebral y ganglios de la base. Fisiopatología y características de la disfagia en la Enfermedad de Parkinson Se ha observado disfagia como mínimo en el 50% de los pacientes (3). La rigidez, la incoordinación y el temblor dificultan la alimentación. Además, se han observado alteraciones de la musculatura lisa esofágica que también pueden causar disfagia. Hay dificultad para tragar la saliva, para deglutir los líquidos y para preparar el bolo alimenticio y llevarlo hacia la faringe. Se recomendará a los pacientes comer en las fases de menor rigidez, llamadas fases "ON". Son frecuentes las broncoaspiraciones silentes, siendo la neumonía por aspiración una de las causas de mortalidad más frecuentes en estos pacientes. Enfermedad de Alzheimer Es el tipo de demencia más frecuente en las personas mayores, su causa sigue siendo desconocida y se caracteriza por un deterioro cognitivo progresivo, especialmente trastornos de la memoria, del lenguaje, apraxias, y crecientes dificultades para las actividades de la vida diaria. En las últimas fases el paciente es totalmente dependiente, tiene dificultades motoras, incontinencia de esfínteres y disfagia total. Fisiopatología y características de la disfagia en la Enfermedad de Alzheimer Las alteraciones cognitivas y las apraxias conducen al deterioro de la deglución. La dificultad creciente para realizar determinadas actividades aprendidas (apraxias) dificulta todo el acto de la alimentación. Durante los primeros años de enfermedad, el paciente es capaz de deglutir sin dificultad, pero debe ser vigilado pues olvida fácilmente su alimentación y muchas veces no termina sus raciones. Al avanzar la enfermedad, el paciente requiere ayuda para comer, además empiezan las dificultades en la fase oral, le cuesta masticar y deglutir por lo que se recomienda iniciar las modificaciones en la textura de los alimentos y espesar los líquidos. En la fase final, muchos pacientes requieren una nutrición enteral total por sonda nasogástrica o por gastrostomía percutánea. NEUROENFERMERÍA CUIDADO DE LA DISFAGIA ENFERMEDADES DE LA UNIÓN NEUROMUSCULAR Miastenia Gravis Es una enfermedad autoinmune que se caracteriza por debilidad y fatigabilidad muscular. Estos síntomas son debidos a la alteración de la unión neuromuscular (zona de unión de la terminación nerviosa con la membrana muscular) por disminución de los receptores de acetilcolina en esta zona, fallando la contracción de algunas fibras musculares y conduciendo a la pérdida de la fuerza muscular. Fisiopatología y características de la disfagia en la Miastenia Gravis La disfagia se produce por la debilidad y fatigabilidad de los músculos inervados por los pares craneales responsables de la deglución. Hay disfonía, disartria, dificultad para masticar y tragar. Suele acompañarse con regurgitación nasal de líquidos, además como que la debilidad aumenta al realizar actividades repetidas, el paciente puede masticar y deglutir bien al principio de la comida y al poco rato empezar a tener dificultades. Además la afectación de la musculatura respiratoria va a afectar también la capacidad para toser si el paciente sufre broncoaspiración, con consecuencias graves como neumonías por aspiración y asfíxia. Algunos pacientes pueden tener empeoramientos bruscos de la enfermedad, especialmente de los músculos respiratorios y bulbares, lo cual puede llevar al paciente a situaciones muy graves requiriendo el ingreso en cuidados intensivos. Se debe recomendar evitar la fatiga durante las comidas, descansando a menudo y comer mientras estén actuando los fármacos anticolinesterásicos. Comer alimentos de fácil masticación y espesar los líquidos. Cuando el paciente presente disfagia cerebral, hipertensión intracraneal, alteraciones del nivel de conciencia y deterioro neurológico progresivo que conlleva incapacidad para la deglución. total va a ser necesaria la nutricíón enteral. ENFERMEDADES DE LOS NERVIOS CRANEALES Hay muchas enfermedades neurológicas que pueden producir disfagia por afectación de los nervios craneales en algún momento de su trayecto. Los tumores cerebrales, el traumatismo cráneo-encefálico, las infecciones cerebrales o enfermedades inflamatorias pueden producir afectaciones de los nervios responsables de inervar los músculos deglutorios. Por otra parte, estas enfermedades pueden producir edema cerebral que causa aumento del volumen ENFERMEDADES DEL MÚSCULO Las enfermedades del músculo o miopatías se caracterizan por debilidad, atrofia muscular o pseudoatrofia. Su origen puede ser genético (distrofias musculares, enfermedades con miotonía, miopatías metabólicas, etc..) o adquirido (polimiositis, secundarias a drogas, etc..) Algunas de estas patologías pueden acompañarse de disfagia como la distrofia miotónica o enfermedad Tabla 1.Evaluación de la función deglutoria* Función deglutoria Sin disfagia Disfagia leve Disfagia moderada Disfagia severa Goteo de agua por la boca No o mínimo Goteo completo Tos al deglutir No o una vez Dos o más veces Movimiento laríngeo Si No Estridor al deglutir No Si * Logemann JA.Evaluation and treatment swallowing disorders.San Diego: College Hill Press, 1983. En la Miastenia Gravis la disfagia se produce por la debilidad y fatigabilidad de los músculos inervados por los pares craneales responsables de la deglución.Hay disfonía, disartria, dificultad para masticar y tragar de Steinert en la que se atrofia la musculatura fonatoria, hay debilidad y atrofia de los músculos maseteros, y disfunción esofágica por afectación de la musculatura lisa, el paciente no puede cerrar la boca y tiene dificultades para deglutir, además de tener debilitados muchos otros grupos musculares como los respiratorios. VALORACIÓN Y DIAGNÓSTICO DEL PACIENTE CON DISFAGIA Se debe evaluar al paciente de una forma integral y multidisciplinar. Todo el equipo de salud debería Vol 1 · Nº 1 · 2002 55 NEUROENFERMERÍA CUIDADO DE LA DISFAGIA Figura 5.Abordaje de la disfagia en el paciente neurológico PACIENTE SITUACIÓN FAMILIAR CAPACIDADES FÍSICAS Y ESTADO MENTAL DIAGNÓSTICO Y PRONÓSTICO TRATAMIENTO FARMACOLÓGICO ¿Se trata de una situación aguda, crónica, terminal? VALORACIÓN ESTADO NUTRICIONAL Valorar la capacidad deglutora Valorar pérdida de peso reciente. Signos de desnutrición (clínicos, bioquímicos) Dieta normal equilibrada NO DISFAGIA Modificar la textura de los líquidos DISFAGIA PARCIAL DISFAGIA TOTAL Nutrición enteral progresiva. Empezar por 500cc/24h y aumentar cada día según la tolerancia hasta llegar a 1.5001.800 Kcal/día a las 72h de inicio, si no hay ninguna contraindicación. Vol 1 · Nº 1 · 2002 conocer el diagnóstico, tratamiento y pronóstico del paciente, además se recomienda valorar el estado funcional, las capacidades de la persona para realizar sus necesidades más básicas y el estado nutricional. Para diagnosticar si el paciente presenta disfagia debe observarse al paciente durante la comida y detectar dificultades para masticar, residuo oral, goteo de agua por la boca, tos, regurgitación nasal de líquidos, etc.. y usar después métodos de video fluoroscopia o de cineradiografía digital para detectar los diferentes grados de dificultad de deglución, en estas pruebas se utilizan sustancias de contraste de diferente 56 consistencia, que permiten evaluar las tres fases de la deglución. Hay otros métodos más sencillos para diagnosticar la disfagia como el "Test de Deglución" (20) (Tabla 1) que se puede realizar en la misma cabecera de la cama del paciente ( a nivel hospitalario o extrahospitalario). Se necesita una jeringa de 10 ml. de agua y un vaso con 50 ml de agua, se evalúa la función deglutoria en dos fases, primero dar 10 ml de agua de la jeringa repartido en tres dosis, con el paciente bien incorporado. Si la persona lo ha tragado sin dificultad se le da los 50 ml. de agua con el vaso. Cuando es capaz de tragar los 5-10 Sonda enteral para los líquidos + dieta turmix REEDUCACIÓN FUNCIONAL DE LA DEGLUCIÓN Para diagnosticar la disfagia debe observarse al paciente y detectar dificultades para masticar,residuo oral, goteo de agua por la boca,tos, regurgitación nasal de líquidos,etc..y usar métodos de video fluoroscopia o de cineradiografía digital para detectar los grados NEUROENFERMERÍA CUIDADO DE LA DISFAGIA ml. de agua pero no mayores cantidades se le considera con disfagia parcial, debiéndose realizar cambios en la textura de los alimentos o colocando una sonda sólo para el agua y dieta triturada. Cuando el paciente tose al deglutir una mínima cantidad de agua, o hay estridor se le debe alimentar con nutrición enteral y no dar nada por boca (Figura 5). CUIDADOS DE ENFERMERÍA Después de evaluar al paciente, capacidades y necesidades se deben determinar como objetivos: 1-Mantener un óptimo estado nutricional 2-Evitar la broncoaspiración. 3-Reeducar la deglución, cuando sea posible. Se debe elaborar un plan de cuidados individualizado, teniendo en cuenta el diagnóstico y el tipo de disfagia. DISFAGIA TOTAL El paciente debe ser alimentado mediante nutrición enteral adecuada a través de sonda enteral, cuando se prevé que la disfagia no mejorará en más de seis semanas se realizará una gastrostomía percutánea. Cuidados específicos (13,16,21-23): 1.Debe evaluarse el estado nutricional de estos pacientes desde el primer día del diagnóstico, ya que son los pacientes con mayor riesgo de deshidratación y desnutrición energético-proteica. 2.Los pacientes con nutrición enteral deben estar en posición semisentados o sentados para evitar el reflujo gastro-esofágico. Debe vigilarse la posible retención de nutrientes en el estómago, cuando se aspiren más de 120 -150 ml de contenido gástrico (más de dos jeringas de alimentación) se debe parar la nutrición, y comentarlo al médico para dar fármacos que aumenten la moti- lidad gástrica como la domperidona (Motilium R) o la metoclopramida (Primperán R). 3.Se deben realizar cuidados de la sonda nasoenteral como movilizaciones diarias para prevenir escaras por decúbito en los pacientes, fijándolas en puntos diferentes de la aleta nasal. En aquellas personas que lleven insertada una sonda de gastrostomía percutánea se debe vigilar la piel en el punto de inserción y mantenerla limpia y seca para evitar infecciones, también se recomienda moverla en sentido rotatorio para evitar adherencias. Para diagnosticar la disfagia debe observarse al paciente y detectar dificultades para masticar, residuo oral, goteo de agua por la boca,tos, regurgitación nasal de líquidos,etc..y usar métodos de video fluoroscopia o de cineradiografía digital para detectar los grados 4.Medidas de higiene de la boca mínimo tres veces al día y siempre que sea necesario. 5.Medidas de higiene de las fosas nasales con agua templada o suero fisiológico cada día. 6.Comprobar la posición de la sonda cada día, inyectando aire a través de ella y auscultando en epigastrio. Si aparecen vómitos o diarrea (varias deposiciones) se debe parar la nutrición y consultar al médico. Si apare- ce tos debe detenerse de inmediato la nutrición , aspirar si es necesario y comprobar la posición de la sonda. La nutrición enteral debe agitarse varias veces al día para evitar que se sedimente y obstruya la sonda, cada vez que se desconecte la infusión debe lavarse la sonda con agua y siempre que se administre medicación. En caso de obstrucción se puede intentar desobstruir con cocacola o aceite con una jeringa pequeña (5 o 10 ml). DISFAGIA PARCIAL Se recomienda modificar la textura de la dieta del paciente, al inicio los alimentos deben tener una consistencia cremosa, y dar los líquidos por sonda enteral o espesarlos con productos específicos. Ir modificando la textura según vaya mejorando la dificultad. Los alimentos calientes o fríos estimulan el reflejo de la deglución, así como los alimentos con mucho sabor y muy sazonados. Las salsas y los alimentos con caldo mejoran el proceso de masticación y de formación del bolo. Precaución con los líquidos delgados como el agua, té, leche, jugos, mejor líquidos muy espesos o papillas como yogurt, compotas de fruta, sopas espesas. etc..(13,23). Además debe recomendarse tratamiento postural durante las comidas: posición sentado y con la barbilla inclinada hacia abajo (para evitar el paso del alimento a la vía respiratoria) y si hay parálisis facial dar la comida por el lado no afectado. Existen utensilios especiales como tazas, platos, cucharas,.. que ayudan al paciente con dificultades motoras, de incoordinación y mejoran la autoalimentación. El personal de enfermería deberá realizar educación sanitaria al paciente y/o familia para aumentar la capacidad de autocuidado en la alimentación, para evitar la broncoVol 1 · Nº 1 · 2002 57 NEUROENFERMERÍA CUIDADO DE LA DISFAGIA aspiración y para conseguir un patrón de alimentación saludable. Finalmente, la reeducación funcional de la deglución se completa con otros medios activos y pasivos (ejercicios musculares, estimulaciones,..) que deben ser realizados por profesionales especializados y que deberían iniciarse lo antes posible en aquellas personas con pronóstico favorable y en las que su estado mental y cognitivo permita participar en este proceso. Vol 1 · Nº 1 · 2002 REFERENCIAS BIBLIOGRÁFICAS 1-Guyton A C. Organización funcional del cuerpo humano y control del medio interno. En: Tratado de fisiología médica. Madrid: Interamericana-McGraw-Hill (eds) 1994; pp 2-9. 2-Cervera P. Clapes J. Rigolfas R. Alimentación y dietoterapia. Madrid: InteramericanaMcGraw-Hill (eds) 1993. 3-Donner MW, Jones B. Aging and Neurological Disease. En: Normal and Abnormal Swallowing. Imaging in Diagnosis and Therapy. New York: Springer-Verlag (eds) 1991; pp 189-202. 4-Buchholz DW. Neurogenic Dysphagia: What is the cause when the cause is not obvious?. Dysphagia 1994; 9:245-255. 5-Braum BJ, Bodner L. Aging and oral motor function: Evidence for altered performance among older persons. J. Dental Res 1983; 62(1): 2-6. 6-Tracy JF, Logemann JA, Kahrilas PJ et al. Preliminary observations on the effects of age on oropharyngeal deglutition. Dysphagia 1989; 4:90-94. 7-Vera I, Galve L. Disfagia y nutrición en el anciano. Residentia 1999; 1: 38-46 8-Groher ME, Bukatman R. The prevalence of swallowing disor58 ders in two teaching hospitals. Dysphagia 1986;1:3-6. 9-Buchholz DW. Dysphagia associated with Neurological Disorders. Acta oto-rhino-laryngologica belg. 1994; 48: 143-155. 10-Nilsson H, Ekberg O, Hindfelt B. Oral Function test for Monitoring Suction and Swallowing in the Neurological Patient. Dysphagia 1995; 10: 93-100. 11-Newton HB, Newton Ch, Pearl D et al. Swallowing assessment in primary brain tumor patients with dysphagia. Neurology 1994; 44:1927-1932. El personal de enfermería deberá realizar educación sanitaria al paciente y/o familia para aumentar la capacidad de autocuidado en la alimentación, para evitar la broncoaspiración y para conseguir un patrón de alimentación saludable 12-Fernandez M, Micheli F. Disfagia. En: Neurología en el anciano. Buenos Aires: Panamericana (eds) 1996; pp 247-250. 13-Gómez C, de Cos AI, Iglesias C. Recomendaciones Nutricionales en disfagia. En: Manual de recomendaciones al alta hospitalaria. Barcelona: Novartis Consumer Health (eds) 2001; pp 219-233. 14-Smithard DG, O’Neill PA, Park C, et al. Complications and outcome after acute stroke. Does dysphagia matter? Stroke 1996; 27:1200-1204. 15-DePippo KL, Holas MA, Reding MJ et al. Dysphagia therapy following stroke: a controlled trial. Neurology 1994; 44:1655-1660. 16-Rusell A, Hill P. Management of Swallowing and tube feeding in adults: A team approach. Australia Foundation (eds) 1992; pp 35-46. 17-Neumann S, Bartolome G, Buchholz DW et al. Swallowing Therapy of neurologic patients: Correlation of outcome with pretreatment variables and therapeutic methods. Dysphagia 1995; 10:1-5. 18-Pardo J, Noya M. Clínica de la Esclerosis Lateral Amiotrófica. En: Esclerosis Lateral Amiotrófica. Una enfermedad tratable. Barcelona. Prous Science (eds)1999; pp 81-94. 19-Fernández O, Fernández VE. Esclerosis Múltiple. Málaga. Fundación de Esclerosis Múltiple (eds) 1998. 20-Logemann JA. Evaluation and treatment swallowing disorders. San Diego: College Hill Press 1983. 21-Suñer R, Jimenez C, Gonzalez F. Nutrición enteral. Rev ROL de Enf 1996; 214: 69-72. 22-Dávalos A. Dysphagia and management of nutrition during the acute phase of stroke. En: Castillo J, Dávalos A, Toni D (eds). Management of acute ischemic stroke. Barcelona: Springer 1997; pp 127142. 23-Asbeck C, Burns BL. Cuidado nutricional en enfermedades del sistema nervioso. En: Nutrición y Dietoterapia de Krause México. InteramericanaMcGraw-Hill (eds) 1996; pp 679-697. ASPECTOS SOCIALES En los últimos años,al avance experimentado en el conocimiento de las enfermedades neurológicas y a la mejora en las técnicas que permiten diagnósticos y tratamientos mucho más precisos,hay que sumarle también el auge de las asociaciones que dan apoyo a los enfermos y a sus familiares.Se han convertido en un vehículo importante que ha facilitado la divulgación de los problemas que estas enfermedades acarrean,logrando además que la sociedad conozca mejor de sus inquietudes y necesidades. En esta sección pretendemos incluir noticias de interés general sanitario,actividades y noticias de las diferentes asociaciones y entidades de ambito nacional,autonómico y local en que se agrupan estos colectivos de pacientes. Queremos que sea una sección abierta a todos,en la que tengan eco los proyectos y actividades que se desarrollan.Y para ello pedimos la colaboración de todos para que estas páginas sean fiel reflejo del día a día de las asociaciones y entidades involucradas en este sector. Felisa Justo Vol 1 · Nº 1 · 2002 59 ASPECTOS SOCIALES ENTREVISTA Consuelo Busto, Presidenta de la Federación Española de Parkinson Vol 1 · Nº 1 · 2002 ”Es necesario crear Centros de Día para atender correctamente a los enfermos de Parkinson” –¿En qué puntos fundamentales se centra la Federación Española de Parkinson en su lucha contra esta enfermedad? –Uno de los primeros retos de la FEP es conseguir a través de sus Asociaciones que las personas afectadas y sus familiares, reciban todo el apoyo y ayuda que necesitan. –¿Cuál es el perfil actual del enfermo de Parkinson? ¿Se ha modificado la idea que se solía tener respecto a que se trataba de una enfermedad exclusiva de la 3ª edad? –La sociedad no conoce lo suficiente los síntomas que genera la enfermedad de Parkinson, por lo que es importante explicar a través de los medios adecuados cuáles son estos síntomas. No es una enfermedad exclusiva de la tercera edad, pues un 20 % de las personas afectadas tuvieron su primer diagnóstico antes de los 40 años. –¿Cómo afecta esta enfermedad a la vida diaria del paciente? ¿Qué posibilidades tiene de llevar un modo de vida más o menos normal? –Al principio de la enfermedad afecta poco, pero a medida que avanza, el paciente tiene que variar un poco sus costumbres adaptándolas a sus posibilidades, intentando en la medida de lo posible no dejar de hacer lo que tenía por costumbre. Así conseguirá llevar una vida relativamente normal. –¿Además del paciente, cómo sufre la familia los efectos de esta enfermedad? ¿Contemplan en la Federación algún tipo de terapias y ayudas para los familiares? 60 –En algunos casos es la familia la que asume peor el efecto de la enfermedad de Parkinson. La FEP no puede dar directamente este tipo de ayudas, sino que son las Asociaciones Federadas las que facilitan terapias de rehabilitación para sus asociados y para los familiares más directos existen los grupos de ayuda mutua. FALTA APOYO –¿Cree que el paciente está bien apoyado desde el punto de vista social e institucional? ¿Hasta que punto es importante el papel de la familia? –Creo que no, pues a medida que la enfermedad avanza son muchas las necesidades que se presentan y hasta el momento no están todas cubiertas. Es muy importante la implicación de la familia, puesto que es el familiar más directo el que pasa a ser su cuidador. –Hablando en concreto de la Federación: ¿En qué medida colabora en la mejora y mantenimiento de un buen nivel de tratamiento? –Desde la FEP pedimos que se mejoren los servicios sanitarios, pues desgraciadamente los tiempos de espera entre visita y visita a su neurólogo son largas. Tampoco existen centros con terapias de rehabilitación exclusivamente para enfermedades neurológicas, por lo que las Asociaciones intentan poder ofrecer estas terapias, sin las ayudas necesarias por parte de la Administración. Para que un afectado de Parkinson estuviera bien atendido lo ideal sería crear Centros de Día en las localidades más importantes. –¿Cuántos socios tiene la Federación? –Actualmente a través de sus Asociaciones, tiene 5.000 socios, aproximadamente. –¿Qué estructura tiene en España? –La FEP la conforman 18 Asociaciones. Además, está integrada a la Confederación Coordinadora Estatal de Minusválidos Físicos de España (COCEMFE) y en la European Parkinson’s Disease Association (E.P.D.A.) –¿Qué proyectos y planes de futuro tiene la Federación Española de Parkinson? –Seguir defendiendo nuestros proyectos para conseguir que las personas con E.P. encuentren en todo momento todos los servicios precisos para que sus necesidades queden cubiertas. Tenemos que tener muy presente que las personas que tienen su primer diagnóstico antes de los 40 años, conviven muchos años con la E.P. y sus consecuencias. LA FAMILIA ES LA BASE –¿Qué consejos básicos daría, por un lado, al enfermo de Parkinson, y por otro, a la familia de éste? –Les diría que intenten conocer bien la enfermedad, pues así sabrán en todo momento cómo afrontarla a medida que ésta avanza. A la familia, que aceptara con naturalidad los cambios que la enfermedad genera a la persona afectada, ayudándola en todo momento, pero aconsejándole que es muy importante que él o ella, sigan haciendo por si solos todo lo que les sea posible. Seguir activos les ayuda muchísimo. ASPECTOS SOCIALES ASOCIACIONES ASPACE Agenda Confederación Española de Federaciones y Asociaciones de Atención a las Personas con Parálisis Cerebral y Afines OBJETIVOS La Confederación ASPACE nace en 1985 con la finalidad de mejorar la calidad de vida de las personas con Parálisis Cerebral y de sus familias. De acuerdo a esta misión, ASPACE tiene como objetivos: –Coordinar y potenciar las actividades de sus Asociaciones miembros. –Promover el estudio, la información y la difusión de los problemas que afectan a las personas con Parálisis Cerebral. –Desarrollar todas aquellas actuaciones que posibiliten su integración social. –Constituirse en interlocutor de la Administración Pública y otros Organismos tanto Nacionales como Internacionales. QUÉ ES ASPACE La Confederación ASPACE es una entidad sin ánimo de lucro, declarada de Utilidad Pública, que agrupa a las principales Federaciones y Asociaciones de Atención a la Parálisis Cerebral de España. Con implantación en las 17 Comunidades Autónomas, las entidades que integran ASPACE cuentan con más de 10.000 asociados, principalmente personas con parálisis cerebral, familiares y amigos, y ofrecen servicios de atención directa a 4.000 afectados, con cerca de 1.400 profesionales trabajando en los distintos Centros. La Confederación ASPACE forma parte de: –Real Patronato de Prevención y Atención a Personas con Minusvalía –Consejo Estatal de las Personas con Discapacidad –Comité Español de Representantes de Minusválidos (CERMI) –Asociación Comité Español para el Arte y la Creatividad (ACEAC) –International Cerebral Palsy Society. –Asociación Nacional de Centros de Educación Especial –Comité Español para el Bienestar Social QUÉ ES LA PARÁLISIS CEREBRAL Bajo el término de Parálisis Cerebral se conoce la alteración de la postura y del movimiento que a veces se combina con alteraciones de las funciones superiores, producidas por una lesión no progresiva, a nivel del Sistema Nervioso Central. Esta lesión puede suceder durante la gestación, el parto o durante los primeros años de vida, y puede deberse a diferentes causas, como una infección intrauterina, malformaciones cerebrales, nacimiento prematuro, asistencia incorrecta en el parto, ... Las afectaciones más comunes son la perturbación del tono muscular, postura y movimiento, así como las interferencias producidas en el desarrollo neuropsíquico. A los problemas del movimiento se pueden asociar otros de diversa índole y no menos importantes. Se trata de problemas clínicos, sensoriales, perceptivos y de comunicación. Esto hace que exista una enorme variedad de situaciones personales, no generaliza- ❏ 13-15 de septiembre Taller de la asociación de familiares de enfermos de Alzheimer de Avila "Cuidar sin descuidarse" Tel 920 22 68 58 María Carmen Jiménez Jiménez ❏ 30 noviembre - 1 diciembre Curso de formación continuada sobre patología del sueño Fundación Sueño-Vigilia Madrid Tel 91 445 10 91 ❏ 18 de diciembre Día Nacional de la Esclerosis Múltiple Asociación Española de Esclerosis Múltiple Tel 91 448 12 61 Nieves Barca Nota de la Redacción Para que esta sección sea útil es preciso que lleguen a la redacción con suficiente antelación las convocatorias de los eventos que se programan a lo largo del año por las diferentes asociaciones. Rogamos a todos que envien a la sede de la Secretaría de Redacción de Summa Neurológica las convocatorias para incluirlas en los próximos números. Vol 1 · Nº 1 · 2002 61 ASPECTOS SOCIALES ASOCIACIONES bles, que dependen del tipo, localización, amplitud y difusión de la lesión neurológica. Así, en algunas personas la Parálisis Cerebral es apenas apreciable, mientras que otras pueden estar muy afectadas y necesitar de terceras personas para su vida diaria. La Parálisis Cerebral no se puede curar. Pero si la persona afectada recibe una atención adecuada que le ayude a mejorar sus movimientos, que le estimule su desarrollo intelectual, que le permita desarrollar el mejor nivel de comunicación posible y que estimule su relación social, podrá llevar una vida plena. Tradicionalmente se admite que son cuatro los pilares del tratamiento de la parálisis cerebral: la fisioterapia, la terapia ocupacional, la educación compensatoria y la logopedia. Hay diferentes técnicas y enfoques en su tratamiento, siempre que estén aplicados por profesionales cualificados podrán ser efectivos. La Parálisis Cerebral es actualmente la causa más frecuente de discapacidades motóricas en los niños, después de que se instauró la vacunación de la poliomielitis. En España, alrededor del 1,5 0/00 de la población tiene Parálisis Cerebral. Puede afectar a personas de cualquier raza y condición social. Vol 1 · Nº 1 · 2002 PROGRAMAS Para el cumplimiento de sus fines, la Confederación ASPACE desarrolla distintos programas y servicios, entre los que se encuentran: –Formación de Profesionales. – Jornadas y Congresos relacionados con la Parálisis Cerebral. –Publicaciones. –Programa de Vacaciones para Personas con Parálisis Cerebral. –Servicio de Información y asesoramiento. –Programa de Adaptación de Viviendas y Ayudas Técnicas individuales. 62 La Parálisis Cerebral es actualmente en España la causa más frecuente de discapacidades motóricas en los niños, después de que se instauró la vacunación de la poliomielitis nales, Campañas divulgativas y de sensibilización, etc. –Programa de Construcción de Centros de Día y Centros Ocupacionales. –Programa de Construcción de Centros Residenciales. –Captación de Recursos. –Campañas de Sensibilización Social. –Cooperación Institucional. –Formación del Voluntariado. JUNTA DIRECTIVA Presidenta Maite Lasala (Aspace-Vizcaya) Vicepresidente José M. Porras (Aspace-Andalucía) Secretaria María Carrera (Fed. Aspace-Galicia) Tesorero Francisco de Luis (Aspace-CastillaLeón) Vicesecretaria Fernanda Esparza (Aspace-Navarra) Vicetesorero Lluis Farrés (Aspace-Barcelona) Vocales José Ángel Arbizu (Aspace-Rioja) Francisca Ordóñez (Aspace-Baleares) Ana Rosa Rivero (Aspace-Asturias) Director/Gerente Andrés Castelló SERVICIOS QUE PRESTAN LAS ASOCIACIONES Desde las Asociaciones de Parálisis Cerebral se pueden proporcionar los siguientes Servicios: –Diagnóstico y orientación. –Atención Temprana. –Rehabilitación/Tratamiento ambulatorio. –Atención domiciliaria. –Apoyo y seguimiento escolar. –Educación Especial/Tratamiento Integral. –Centro de Día. –Centro Ocupacional. –Integración laboral/Orientación laboral. –Programas de Empleo. –Servicio Residencial. –Actividades de Ocio y Tiempo Libre. –Escuela de Padres. Además presta otras actividades asociativas como asesoramiento en los procedimientos de Tutela e incapacitación legal, Formación de Profesio- ORGANIZACIÓN Y RECURSOS HUMANOS Para la realización de los programas y servicios que desarrolla ASPACE se cuenta con personal técnico cualificado, además de contar con el apoyo de voluntarios y colaboradores esporádicos. Actualmente trabajan en las Asociaciones cerca de 1.400 trabajadores, entre los que se encuentran médicos, fisioterapeutas, terapeutas ocupacionales, maestros, cuidadores, trabajadores sociales, personal de administración, gerentes, etc. Más de 700 voluntarios colaboran habitualmente con ASPACE, especialmente en los programas de tiempo libre, colonias y deporte. También se han establecido convenios con distintas universidades y escuelas con el fin de que los alumnos que están cursando estudios relacionados con el sector de las discapacidades puedan realizar prácticas en los Centros de ASPACE. ASPECTOS SOCIALES ASOCIACIONES Lista de entidades y asociaciones neurológicas Fundación Alzheimer España Rafael Salgado 7, 1º D 28036 – Madrid Tel: 91 344 18 30 Fax: 91 457 95 42 e-mail: alzheuro@lander.es Asociación de Familiares de Enfermos de Alzheimer de Madrid (AFAL) Fuencarral 127, 4º izda. 28010 – Madrid Tel: 91 594 14 12 Fax: 91 594 14 24 e-mail: blancaclavijo@airtel.net e-mail: alzheimer@teleline.es Federación de Asociacións Galegas de Familiares de Enfermos de Alzheimer (FAGAL) Avda. Rosalía de Castro 29-31, galerías Belén, local 107 15706 – Santiago de Compostela Tel: 981 59 57 38 Fax: 981 53 13 20 e-mail: mercedesvidal@cemiga.es Asociación de Parkinson Madrid Andrés Torrejón 18, bajo 28014 – Madrid Tel:- 91 434 04 06 Fax: 91 434 04 07 e-mail: parkinsonmadrid@infonegocio .com e-mail: angela.vergara@terra.es Federación Española de Parkinson Padilla, 235 1º, 1ª 08013 Barcelona Tel: 93 232 91 94 e-mail: fedesparkinson@wanadoo.es e-mail: acpark@suport.org Asociación de Lucha contra la Distonía en España (ALDE) Augusto González Besada 12 Madrid - 28030 Tel / Fax: 91 437 92 20 e-mail: alde@distonia.org PACEYA Madrid Paredes de Nava 31, local A 28017 – Madrid Tel: 91 760 00 79 Tel/fax: 91 408 08 37 e-mail: fedaspace@terra.es e-mail: paceya@terra.es Asociación de Lesionados Medulares y Grandes Minusválidos Físicos de la Comunidad de Madrid (ASPAYM) Camino de Valderribas 115 28038 - Madrid Metro Buenos Aires Tel: 91 477 22 35 / Tel: 91 777 55 44 Fax: 91 478 70 31 e-mail: director@medula.org e-mail: presidente@medula.org e-mail: aspaym-madrid@yahoo.com Asociación de Corea de Huntington Española (ACHE) Fundación Jiménez Díaz (Neurología) Avda. Reyes Católicos, 2 28040 – Madrid Tel: 91 544 90 08 Fax: 91 549 73 81 e-mail: amartinez@fjd.es Asociación Española de Enfermedades Musculares (ASEM) Francisco Navacerrada 12, bajo izqda. 28028 - Madrid Tel: 91 361 38 95 Fax: 91 725 24 84 Asociación Cultural Sandro Botticelli Pez 16, 1º B 28004 – Madrid Tel: 91 522 07 84 Fax: 91 532 67 49 Asociación de Afectados Síndrome PostPoliomielitis Río Záncara 2, 7º D 28935 – Móstoles (Madrid) Tel: 91 647 39 01 Fax: 91 647 39 01 Asociación de Afectados de Polio y Síndrome Post-polio de Madrid Luis de Hoyos Sainz 18, 11º B 28030 – Madrid Tel: 91 773 51 23 / 686 000 171 Fax: 91 408 85 34 e-mail: inforpostpolio@postpolioinfor.org Asociación Española de la PSP Arturo Soria 18, portal A, 2º D 28027 – Madrid Tel: 91 407 73 39 / 608 52 18 29 Confederación Española de Agrupaciones de Familiares y Enfermos Mentales (FEAFES) O’Donnell 18, 2º G 28009 – Madrid Tel:- 91 575 92 20 Fax:- 91 577 00 21 e-mail: feafes@feafes.com Associació Catalana de les Neurofibromatosis Bilbao 93-95 5. 1ª Barcelona 08005 Tel: 93 307 46 64 Fax: 93 307 46 64 e-mail: info@acnefi.org Fundación Neurociencias Alonso Cano 42, 7º D Madrid Tel: 91 441 31 28 APANEFA, daño cerebral sobrevenido, de Madrid Arroyo Fontarrón 377, local derecho 28030 – Madrid Tel: 91 751 20 13 Fax: 91 751 20 14 e-mail: director@apanefa.com Asociación de Padres y Amigos Defensores del Epiléptico (APADE) Mayorazgo 25 28915 – Leganés (Madrid) Tel: 91 481 08 79 / 91 371 18 93 (casa) Hospital Clínico de San Carlos, 1ª plta. Sur C/ Prof. Martínez Lagos s/n 28040 – Madrid Tel: 91 330 36 41 Fax: 91 535 83 23 Asociación Madrileña de Ataxias Hereditarias Galileo 69, bajo derecha 28015 - Madrid Tel: 91 593 35 50 Tel: 91 448 21 69 e-mail: atamad@teleline.es Asociación Española de Esclerosis Múltiple (AEDEM) Modesto Lafuente 8, 1º centro derecha 28010 - Madrid Tel: 91 448 13 05 Tel/Fax. 91 448 12 61 e-mail: aedem26884@teleline.es e-mail: ademm@wanadoo.es Vol 1 · Nº 1 · 2002 63 ASPECTOS SOCIALES LISTADO ASOCIACIONES Vol 1 · Nº 1 · 2002 Fundación Síndrome de Down de Madrid Caracas 15, 1º Madrid Tel: 91 310 53 64 Asociación de Esclerosis Tuberosa Madrid Camarena 119, bajo, local 11 28047 – Madrid Tel: 91 719 36 85 Tel: 676 93 33 14 e-mail: jcarlosmar@wanadoo.es Fundación Esclerosis Múltiple Teodora Lamadrid 14, bajo 08022 – Barcelona Tel: 93 418 92 77 Fax: 93 418 90 82 e-mail: fem@svt.es Federación Española para la lucha contra la Esclerosis Múltiple Ponzano 53 Madrid Tel: 94 447 86 90 Fax: 94 447 86 90 e-mail: info@esclerosismultiple.com Associació Catalana D’Esclerosis Lateral Amiotrófica Providencia 42, 4º, 3º 08024 – Barcelona Tel: 93 284 91 92 e-mail: ac.ela@suport.org Fundación Privada Madrid contra la Esclerosis Múltiple Ponzano 53 Madrid Tel: 91 399 32 45 Fax: 91 451 40 79 e-mail: femmadrid@terra.es Asociación Española de Esclerosis Lateral Amiotrófica (ADELA) Hierbabuena 12, bajo (local) 28039 - Madrid Tel: 91 311 35 30 Fax: 91 459 39 26 e-mail: adela@readysoft.es Asociación Española de Pacientes con Tics y Síndrome de Tourette Gran Vía de les Corts Catalanes 562, ppal. 2ª 08011 Barcelona Asociación Española para el Parkinson "Parkinson España" Padilla 235, 1º, 1ª 08013 – Barcelona Asociación de Epilepsia de Toledo Tel: 925 29 21 56 Fax: 925 29 22 00 64 Asociación de Afectados de Neurofibromatosis Dña. Pilar Muñoz Villalobos Reina 7 28004 – Madrid Tel: 91 726 48 23 Fax: 91 532 50 47 e-mail: asoc_nf@eresmas.com Federación Española de Daño Cerebral (FEDACE) Magdalena 38, 2º, oficina 1 28901 – Getafe (Madrid) Tel: 91 684 20 20 Fax: 91 684 20 21 e-mail: info@fedace.org Asociación Post-Polio Madrid (PPM) Andaluces 17, bajo A 28038 - Madrid Tef: 91 593 35 50 / 630 061 619 Fundación Sueño-vigilia General Alvarez de Castro, 41, Ofic.10 28010, Madrid Tfno. 91-4451091 e-mail: suenovigilia@retemail.es Asociación Mostoleña de Esclerosis Múltiple Azorín 32-34 28935 – Móstoles (Madrid) Tel: 91-664 38 80 Fax: 91 – 664 38 80 e-mail: amdem@eresmas.com Federación de Ataxias 09128 – Villanueva de Odra (Burgos) Tel: 91 445 32 80 e-mail: feramado@telecable.es Confederación Española de Federaciones y Asociaciones de Atención a Personas con Parálisis Cerebral y Afines (ASPACE) General Zabala, 29 28002 Madrid Tel: 91 - 561 40 90 Fax: 91 - 563 40 10 Confederación Española de Familiares de Enfermos de Alzheimer y otras demencias (AFAF) Pío XII, Of. 5 31008 Pamplona Federación Española de Daño Cerebral (FEDACE) Montalbán, 10, 3º D 28014 Madrid Tel: 91 - 521 03 17 Fax: 91 - 521 03 17 Federación Española de Deportes de Paralíticos Cerebrales (FEDPC) General Zabala, 29, entrpl 28002 - Madrid Tel: 91 - 562 44 15 Fax:91 - 564 16 95 Federación Española de Parkinson Padilla, 235, 1º, 1ª 08013 Barcelona Tel: 93 - 232 91 94 Fax: 93 - 232 91 94 Federación Nacional de Asociaciones de Lesionados Musculares y Grandes Invalidos Apdo. Correos 497 Finca de la Peraleda 45080 Toledo Tel: 925 - 25 53 79 Fax: 925 - 21 64 58 Fundación Alzheimer España Rafael Salgado, 7, 1ºDcha. 28036 Madrid Tel: 91 - 344 03 94 Fax: 91 - 457 95 42 Fundación Española de Esclerosis Múltiple (FEDEM) Serrano, 110, 2º centro 28006 Madrid Tel: 91 - 562 76 03 Fax: 91 - 562 96 81 Asociación Española de Motricidad y Necesidades Especiales(AEMNE) Ctra de Alfácar s/n 18011 Granada Tel: 958 - 50 13 24 Fax: 958 - 24 89 75 Asociaciones de Esclerosis Múltiple de Almería Quintana,10 bajo 04008 Almeria Tel: 950 - 26 51 10 Fax: 950 - 26 51 10 Asociación de Familiares de Alzheimer (AFA) Redonda, 85 bajo 04006 Almeria Tel: 950 22 44 84 Asociaciones de Parálisis Cerebral (ALPACE) Avda Juan Bonachere, 26/G.B. L4. 04740 Roquetas de Mar Asociación de Espina Bífida e Hidrocefalia (AGEBH) Salvador del Mundo, 1, 2º G 11009 Cadiz Tel: 956 - 59 24 67 Asociación de Parálisis Cerebral (UPACE) Avda del Ejército s/n Edif. Vectra, 4º E 11405 Jerez de la Frontera Tel: 956 - 18 07 22 Fax: 956 - 18 03 85 Asociación Gaditana de Esclerosis Múltiple Apdo. Correos 1978 11480 Jerez de la Frontera Tel: 956 - 33 59 78 ASPECTOS SOCIALES LISTADO ASOCIACIONES Asociación Alzheimer “San Rafael” José Mª Pemán, 1, 5º Izda 14004 Cordoba Tel: 957 - 23 79 71 Asociación Cordobesa de Esclerosis Múltiple Plaza Vista Alegre, 32. Edif. Florencia 14004 Cordoba Tel: 957 - 46 81 83 Fax: 957 - 46 81 83 Asociación de Espina Bífida (AEB) Plaza Santuario Fuensanta, 2 Loc.psje.int 14010 Cordoba Tel: 957 - 75 19 21 Fax: 957 - 75 19 21 Asociación de Parálisis Cerebral (ACPACYS) María La Judía, s/n 14011 Cordoba Tel: 957 - 76 77 76 Asociación de Espina Bífida e Hidrocefalia (APHEB) Urb. Parque Infantas. Edif. Carolinas (local) 18006 Granada Tel: 958 - 13 48 14 Fax: 958 - 12 65 73 Asociación de Parálisis Cerebral (ASPACE) Mercedes Gaibrois, 39 18007 Granada Tel: 958 - 13 76 96 Fax: 958 - 13 74 48 Asociación Española de Enfermedades Musculares (ASEM Andalucía Oriental) Dorada, 1 5DI 18015 Granada Tel: 958 - 28 47 Asociación Granadina de Esclerosis Múltiple Plaza de Los Prados, 5 bajo 18100 Armilla Tel: 958 - 57 24 48 ASPAYM-GRANADA (Hospital de Traumatología, baja. Local Asociaciones) Ctra. De Jaén s/n. Apdo Correos 575 18080 Granada Tel: 958 - 24 13 31 Fax: 958 - 16 27 16 Asociación de Esclerosis Múltiple Onubense Luis Braille, 6 21003 Huelva Tel: 959 25 04 52 Asociación de Espina Bífida e Hidrocefalia (AEBHO) Avda Costa de la Luz, 11, 3º Pta 1. 21002 Huelva Asociación de Familiares de Alzheimer de Huelva y Provincial (AFA) Glorieta de los Orfebres, 7 local 21006 Huelva Tel: 959 - 23 67 32 Asociación de Parálisis Cerebral (ASPACEHU) Urb. Santa María, s/n c/v Luis Buñuel 21006 Huelva Tel: 959 - 15 92 42 Fax: 959 - 22 92 42 Asociación de Espina Bífida e Hidrocefalia (AJPHEB) San Francisco Javier, 5, 2º E. 23007 Jaén Tel: 953 - 27 08 53 Asociación de Familiares de Alzheimer (AFA) “La Estrella” Alamos, 13, 2º Izda 23003 Jaén Tel: 953 - 23 72 94 Asociación de Parálisis Cerebral (ASPACE) Avda de Andalucía, 21, 4º E 23005 Jaén Tel: 953 - 27 13 36 Fax: 953 - 27 23 36 Asociación Jiennense de Esclerosis Múltiple “Virgen del Carmen” Acera de San Antonio, s/n bajo 23440 Baeza Tel: 953 - 74 01 91 Asociación de Familiares de Alzheimer (AFA Andalucía) Plaza Llano de la Trinidad, 5 29008 Malaga Tel: 95 - 239 09 02 Asociación de Parálisis Cerebral (AMAPPACE) Demóstenes, 29 29010 Malaga Tel: 95 - 261 09 02 Fax: 95 - 239 59 39 Asociación Malagueña de Esclerosis Múltiple Nicólas Maquiavelo, 4, Bl 2, local 2 29006 Malaga Tel: 95 - 234 53 01 Fax: 95 - 234 53 01 Asociación Parkinson Malaga San Pablo, 11 (Cruz Roja) 29009 Malaga Tel: 95 - 210 30 27 Federación de Asociaciones de Espina Bífida de Andalucía Urb. Santa Catalina, 13 29002 Antequera Asociación de Daño Cerebral de Sevilla (DACE) Avda de Miraflores, s/n, Apdo Correos 6154 41008 Sevilla Tel: 95 - 443 40 40 Fax: 95 - 443 40 40 Asociación de Enfermedad de Huntington Andaluza “Antonia Mallén” Plaza del Generalife, 7, 3º A 41006 Sevilla Asociación de Espina Bífida e Hidrocefalia (ASPEHEBH-FAMA) Manuel Villalobos, 41 acce.. 41009 Sevilla Tel: 95 - 435 58 46 Fax: 95 - 435 58 46 Asociación de Familiares de Alzheimer (AFA Andalucía) Virgen de Robledo, 6 41011 Sevilla Tel: 95 - 427 54 21 Fax: 95 - 427 74 66 Asociación de Parálisis Cerebral (ASPACE) Bda Pedro Salvador, Las Palmeras Bloq. 5 41013 Sevilla Tel: 95 - 566 03 05 Fax: 95 - 566 03 05 Asociación Española de Ataxias Hereditarias Avda Pío XII, 1, Edif. Ronda 2º 5ª 41008 Sevilla Tel: 95 - 435 36 79 Asociación Española de Enfermedades Musculares (ASEM Andalucía Occidental) Llerena, 13, AC 41008 Sevilla Tel: 95 - 435 64 43 Fax: 95 - 435 64 43 Asociación Española de Lucha contra la Distonía (ALDE) Hospital Virgen de la Macarena Dr Fedriani, 3 41009 Sevilla Asociación Parkinson Sevilla Fray Isidoro de Sevilla. Hogar Virgen de los Reyes 41009 Sevilla Tel: 95 - 490 70 61 Asociación Sevillana de Esclerosis Múltiple Avda de Altamira, 29,Pta E. Local 11 41020 Sevilla Tel: 95 - 451 39 99 ASPAYM Sevilla Manuel Villalobo, 41 bajo 41009 Sevilla Tel: 95 - 435 76 83 Fax: 95 - 435 76 83 Vol 1 · Nº 1 · 2002 65 ASPECTOS SOCIALES LISTADO ASOCIACIONES Vol 1 · Nº 1 · 2002 Asociación de Familiares de Enfermos de Alzheimer de Huesca Pº Lucas Mallada 22 bis (Centro Asociaciones) 22006 Huesca Tel: 974 - 23 04 Asociación de Parálisis Cerebral (ASPACE) Ctra Grañen, s/n 22196 Pompenillo (Huesca) Tel: 974 - 22 79 62 Fax: 974 - 22 55 13 Asociación Oscense de Esclerosis Múltiple Ingeniero Montaner, 2, 5º H 22004 Huesca Tel: 974 - 21 24 31 Fax: 974 - 24 56 60 Asociación de Familiares de Alzheimer (AFA Lanzarote) Juan Quesada, s/n Hospital Insular 35500 Arrecife Tel: 928 - 81 00 00 Fax: 928 - 81 22 63 Asociación de Familiares de Alzheimer (AFA) Alonso Alvarado, 21, 4º 35003 Las Palmas de G.C. Tel: 928 - 37 11 28 Asociación de Parálisis Cerebral (ASPACE) Avda 1º de Mayo, 16, bajo 35002 Las Palmas de G.C. Tel: 928 - 36 52 80 Fax: 928 - 36 52 80 Asociación de Familiares de Enfermos de Alzheimer (AFATE) Plaza Ana Bautista, local 1 38320 La Cuesta Tel: 922 - 66 08 81 Fax: 922 - 66 08 81 Asociación Tinerfeña de Esclerosis Múltiple Apdo Correos 10711 38080 Sta Cruz de Tenerife Tel: 922 - 20 16 99 Asociación Cántabra de Esclerosis Múltiple José María de Cossío, 33 39001 Santander Tel: 942 22 91 29 Asociación de Espina Bífida e Hidrocefalia (ACEBH) Honduras, 3 bajo Comercial Zetesa 39006 Santander Tel: 942 - 37 66 66 Fax: 942 - 36 33 67 66 Asociación de Familiares de Alzheimer de Cantabria (AFA) Rosario de Acuña, 7 bajo 39008 Santander Tel: 942 - 37 08 08 Fax: 942 - 37 08 08 Asociación de Parálisis Cerebral (ASPACE) Cardenal Herrera Oria, 33, 1º C 39012 Santander Tel: 942 - 33 88 93 Fax: 942 - 21 59 17 Asociación Española de Enfermedades Musculares (ASEM Cantabria) Gutiérrez Solana, 7 39008 Santander Tel: 942 - 32 38 56 Fax: 942 - 32 36 09 Asociación de Esclerosis Múltiple de Castilla-La Mancha Ciudad Real, 24 bajos 02002 Albacete Tel: 967 - 50 04 25 Asociación de Esclerosis Múltiple de Albacete Ciudad Real, 24 bajos 02002 Albacete Tel: 967 - 50 04 25 Asociación de espina Bífida (AEBA) Ciudad Real, 24 bajos 02002 Albacete Tel: 967 - 50 56 00 Asociación de Familiares de Alzheimer (AFA Albacete) Bernabé Cantos, 19, 3º B 02002 Albacete Tel: 967 - 50 05 45 Fax: 967 - 50 05 45 Asociación de Esclerosis Múltiple de Ciudad Real Calvo Sotelo, 1, entrepl B 13300 Valdepeñas Tel: 926 - 31 14 86 Asociación de Espina Bífida (ACAEB) Cervantes, 21 13179 Los Pozuelos de Calatrava Tel: 926 - 83 20 36 Asociación de Familiares de Alzheimer (AFA) General Aguilera, 6, 3º 13001 Ciudad Real Tel: 926 - 21 19 00 Asociación de Parálisis Cerebral (ASPACECIRE) De la Cierva, 1 bajo E 13004 Ciudad Real Tel: 926 - 22 89 01 Fax: 926 - 22 89 01 ASPAYM-Cuenca Magdalena, 10 16611 Casas de Haro Tel: 969 - 38 05 76 Fax: 969 - 05 56 Asociación de Esclerosis Múltiple de Guadalajara Polígono de Cabanillas, parcela 33 19171 Cabanillas de Campo Tel: 949 - 20 33 81 Asociación de Familiares de Alzheimer (AFA) Plaza Bailén, 4 D. Local 19004 Guadalajara Tel: 949 - 20 02 63 Asociación de Esclerosis Múltiple de Toledo Diputación, 5 bis 45004 Toledo Tel: 925 - 22 26 64 Asociación de Familiares de Alzheimer de Toledo División Azul, 3 bis 45005 Toledo Tel: 925 - 22 07 84 Asociación de Parálisis Cerebral (ASPACE) Retamosillo, 13 45007 Toledo Tel: 925 - 23 30 30 Fax: 925 - 23 30 30 Asociación Catalana de Ataxias Hereditarias Gran Vía de les Corts Catalanes, 562, pral 2º 08011 Barcelona Tel: 93 - 451 55 50 Fax: 93 - 451 69 04 Asociación Catalana de Esclerosis Múltiple “J.M. Charcot” Teodoro Lamadrid, 21-23 08022 Barcelona Tel: 93 - 417 50 00 Fax: 93 - 417 26 25 Asociación Catalana de la Malatia de Huntington (ACAMH) Pere Verges, s/n, 7º, 1 Hotel d'Entitats 08020 Barcelona Tel: 93 - 314 56 57 Fax: 93 - 278 01 74 Asociación de Familiares de Alzheimer (AFAB) Vía Laietana, 45, esc. B, ppal, 1º 08021 Barcelona Tel: 93 - 412 57 46 Fax: 93 - 349 25 32 Asociación de Lucha contra la Distonía en Cataluña Providencia, 42 08024 Barcelona Tel: 93 - 210 25 12 Fax: 93 - 213 08 90 ASPECTOS SOCIALES LISTADO ASOCIACIONES Asociación de Parálisis Cerebral (ASPACE) Marco Aurelio, 16 bajo 08006 Barcelona Tel: 93 - 200 25 34 Fax: 93 - 201 54 82 Asociación Española de Enfermedades Musculares (ASEM Cataluña) Hotel d'Entitats, Cuba 2 08030 Barcelona Tel: 93 - 274 14 60 Fax: 93 - 274 13 92 Asociación Española de Esclerosis Lateral Amiotrófica (ADELA) Oriente, 4, 2º D 08911 Badalona Tel: 93 - 389 09 73 Asociación Parkinson Cataluña Padilla,235, 1, 1ª 08013 Barcelona Tel: 93 - 245 43 96 Fax: 93 - 246 16 33 ASPAYM-Cataluña Pere Vergés, 1, Edif. Piramidón, plta. 7ª 08020 Barcelona Tel: 93 - 314 00 65 Fax: 93 - 314 45 00 Asociacio Catalana “La Llar” del Afectat D’Esclerosis Múltiple Leiva, 41-43 bajo 08014 Barcelona Tel: 93 - 424 95 67 Asociación de Girona de Esclerosis Múltiple Rutlla, 20.22 17002 Girona Tel: 972 - 22 15 44 Asociación de Familiares de Alzheimer (AFA Lleida) Vila de Foix, 2, 4º, 2ª 25002 Lleida Tel: 973 - 28 08 73 Fax: 973 - 28 08 73 Asociacio Provincial de Parálisis Cerebral Muntaya de Sant Pere, s/n 43007 Tarragona Tel: 977 - 21 76 04 Fax: 977 - 21 76 04 Asociación Balear de Corea de Huntington Fed. Coordinadora de Minusválidos de Baleares C/Vinyassa, 12 C bajos 07005 Palma de Mallorca Tel: 971 - 77 12 29 Fax: 971 - 46 02 76 e-mail: coordina@bitel.es Asociación de Daño Cerebral de Baleares (REHACER) Historiador Diego de Zafartesa, 6, 1º 07600 Arenal Baleares Tel: 971 - 74 32 63 Asociación de Esclerosis Múltiple de Ibiza y Formentera Abad y Lasierra, 2 ofc. 10 07800 Ibiza Baleares Tel: 971 - 39 80 10 Fax: 971 - 39 81 27 Asociación de Esclerosis Múltiple de Menorca Sant Esteve, 23, 3º, 2ª 07703 Mahon Baleares Tel: 971 - 36 94 98 Asociación de Espina Bífida (ABEB) Joaquín Botia, 11, 7º 07012 Palma de Mallorca Tel: 971 - 72 37 57 Fax:971 - 71 33 37 Asociación de Familiares de Alzheimer (AFA) Felipe II, 16 bajo 07800 Ibiza Tel: 971 - 31 17 62 Asociación de Familiares de Alzheimer (AFA) 07005 Palma de Mallorca C/Viñaza, 12 C Tel: 971 - 46 35 45 Fax: 971 - 46 02 95 Asociación de Familiares de Alzheimer (AFA) Bellavista , 37, bajo 1ª 07001 Mahon Tel: 971 - 35 20 95 Asociación de Parálisis Cerebral (ASPACE) Apdo. Correos 1327 07014 Palma de Mallorca Tel: 971 - 79 62 82 Fax: 971 - 79 62 41 Asociación Española de Esclerosis Lateral Amiotrófica (ADELA) Llarc, 56 07320 Santa Maria Baleares Tel: 971 - 62 01 15 Asociación Parkinson Baleares De la Rosa, 3, 1º 07003 Palma de Mallorca Tel: 971 - 72 05 14 ASPAYM-Baleares Forners, 44 bajo Apdo Correos 10.223 07080 Palma de Mallorca Tel: 971 - 77 03 09 Fax: 971 - 77 03 09 67 Vol 1 · Nº 1 · 2002 Asociación de Familiares de Alzheimer (AFA) Avda Juan Pablo II, 8 05003 Avila Tel: 920 - 22 68 58 Asociación de Parálisis Cerebral (ASPACE) Apdo Correos 363 05080 Avila Tel: 920 - 25 63 94 Asociación Burgalesa de Esclerosis Múltiple La Fuente, 22 09200 Miranda de Ebro Burgos Tel: 626 - 21 80 36 Fax: 947 - 34 91 13 Asociación de Familiares de Alzheimer (AFA) Loudun, 10 bajo 09006 Burgos Tel: 947 - 23 98 09 Fax: 947 - 23 98 09 Asociación de Parálisis Cerebral (ASPACE) Juan de Padilla, 14-16 09006 Burgos Tel: 947 - 21 19 19 Fax: 947 - 21 19 19 Asociación de Familiares de Alzheimer (AFA) Avda del Parque, s/n Edif. C.H.F. 24005 Leon Tel: 987 - 26 38 68 Fax: 987 - 26 38 68 Asociación de Parálisis Cerebral (ASPACE) Apdo Correos 2084 24080 Leon Tel: 987 - 24 50 19 Fax: 987 - 24 50 19 Asociación Leonesa de Enfermos Neurológicos (ALEN) Apdo Correos 1144 24080 Leon Tel: 649 - 77 08 66 Asociación Leonesa de Esclerosis Múltiple La Serna, 3, 1º planta 24007 Leon Tel: 987 - 22 66 99 Asociación de Familiares de Alzheimer (AFA) Ayala, 22 bajo 37004 Salamanca Tel: 923 - 23 55 42 Fax: 923 - 23 55 42 Asociación de Parálisis Cerebral (ASPACE) Alto de Villamayor a los Villares, s/n 37185 Villamayor de Armuña Salamanca Tel: 923 - 28 95 85 Fax: 923 - 18 70 92 Asociación Española de Enfermedades Musculares (ASEM Castilla y León) Obispo Jarrín, 14-16, 2º D 37001 Salamanca Tel: 923 - 21 57 30 ASPECTOS SOCIALES LISTADO ASOCIACIONES Vol 1 · Nº 1 · 2002 Asociación Salmantina de Esclerosis Múltiple Corregidor Caballero Llanes, 9-13 bajo 37005 Salamanca Tel: 923 - 24 01 01 Asociación de Familiares de Alzheimer de Segovia Andrés Reguera Antón, s/n 40004 Segovia Tel: 921 - 46 06 25 Asociación Parkinson Segovia Los Almendros, 1, portal 6, 3º C 40002 Segovia Tel: 921 - 43 08 56 ASPAYM-Segovia Cristo del Mercado, 17, 3º B 40005 Segovia Tel: 921 - 44 14 35 Fax: 921 - 44 37 28 Asociación de Familiares de Alzheimer (AFA) Tejera, 22, entrepta 42001 Soria Tel: 975 - 24 07 45 Fax: 975 - 24 07 45 Asociación de Familiares de Alzheimer (AFA) Plaza Carmen Ferreiro, s/n 47011 Valladolid Tel: 983 - 25 66 14 Asociación de Parálisis Cerebral (ASPACE) Arribas, 10, 3º A SBH asoc. 47002 Valladolid Tel: 983 - 59 09 82 Asociación Española de Esclerosis Lateral Amiotrófica (ADELA) Tahonas, 1-bis, 1º C 47006 - Valladolid Tel: 983 - 35 04 38 Asociación Vallisoletana de Esclerosis Múltiple Carmen Ferreiro, s/n 47011 Valladolid Tel: 983 - 26 04 58 Fax: 983 - 26 04 58 Asociación de Esclerosis Múltiple de Zamora Avda de Requejo, 24, portal 8, entrepplta, local 3 B 49021 Zamora Tel: 980 - 52 67 32 Fax: 980 - 51 08 55 Asociación de Parálisis Cerebral (SANAGUA) Avda Cardenal Cisneros, 11, 3º A 49029 Zamora Tel: 980 - 51 31 31 Asociación de Familiares de Enfermos de Corea de Huntington de Aragón (AFECHA) Genoveva Torres Morales 9, 2º dcha. 50006 – Zaragoza Tel: 649 14 07 76 68 Asociación de Daño Cerebral de Madrid (APANEFA) Arroyo Fontarrón, 377 28030 Madrid Tel: 91 - 751 20 13 Fax: 91 - 751 - 20 14 Asociación de Esclerosis Múltiple de Madrid (ADEMM) San Lamberto, 3 posterior 28017 Madrid Tel: 91 - 404 44 86 Fax: 91 - 403 61 74 Asociación Madrileña de Espina Bífida (AMEB) Prádena del Rincón, 4 28002 Madrid Tel: 91 - 563 04 48 Fax: 91 - 563 12 06 Auxilia Madrid Julia Nebor, 4 bajo 28025 Madrid Tel: 91 - 462 22 34 Federación ECOM Germán Pérez Carrasco, 65 28027 Madrid Tel: 91 - 406 02 70 Fax: 91 - 408 93 16 Asociación de Daño Cerebral de Valencia (Nueva Opción) Zapatería de los Niños, 4 bajo 46001 Valencia Tel: 96 - 391 58 34 Fax: 96 - 391 58 34 Asociación de Espina Bífida e Hidrocefalia (APHEBA) Adrián Pastor, 50 03008 Alicante Tel: 96 - 511 65 15 Fax: 96 - 590 68 50 Asociación de Familiares de Alzheimer (AFA) Avda Deportista Miriam Blasco, 13 03016 Alicante Tel: 96 - 526 50 70 Fax: 96 - 526 79 99 Asociación de Parálisis Cerebral (APCA) Font de la Favara, 8, Centro Infanta Elena 03550 San Juan Tel: 96 - 565 81 60 Fax: 96 - 565 19 93 Asociación de Daño Cerebral Sobrevenido “Ateneo” El Pinar, 7 Aptdo 291 12540 Villa-Real Tel: 964 - 24 55 79 Asociación de Esclerosis Múltiple de Castellón Pérez Doiz, 1 A, 2º B 12003 Castellon Tel: 964 - 22 11 39 Asociación de Espina Bífida Mosén Martí, 2, 5º 10 12200 Onda Tel: 964 - 60 51 07 Asociación de Familiares de Alzheimer (AFA) Bellver, 39, 7º pta 13 12003 Castellon de la Plana Tel: 964 - 20 65 61 Fax: 964 - 26 03 77 Asociación de Espina Bífida e Hidrocefalia (AVEBH) Plátanos, 6, 4 bajo 46025 Valencia Tel: 96 - 346 56 51 Fax: 96 - 346 56 51 Asociación de Parálisis Cerebral (AVAPACE) Convento "Carmelitas", 6 bajo 46003 Valencia Tel: 96 - 392 59 48 Fax: 96 - 392 31 26 Asociación Española de Enfermedades Musculares (ASEM Valencia-Castellón) Ingeniero Joaquín Belloch, 43 46026 - Valencia Tel: 96 - 334 58 35 Asociación Española de Lucha contra la Distonía (ALDE) Lebón, 5 bajo 46021 Valencia Tel:96 - 330 90 24 Asociación de Familiares de Alzheimer (AFA) Maestro Sosa, 20 B 46007 Valencia Tel: 96 - 342 90 08 Asociación Parkinson Valencia Chiva, 10 bajo 46018 Valencia Tel: 96 - 382 46 14 Fax: 96 - 382 46 14 Asociación Valenciana de Ataxias Hereditarias Puesta Alberola, 25 bajo dcha 46018 Valencia Tel: 96 - 385 46 71 Fax: 96 - 385 48 06 ASPAYM - Comunidad Valenciana Plaza Salvador Allende, 5, bajos 46019 Valencia Tel: 96 - 366 49 02 Fax: 96 - 366 49 02 ASPECTOS SOCIALES LISTADO ASOCIACIONES Federación de Espina Bífida de la Comunidad Valenciana Plátanos, 6, 4º 46025 Valencia Tel: 96 - 348 28 66 Fax: 96 - 348 84 65 Asociación de Espina Bífida e Hidrocefalia (AESBIBA) Ronda del Pilar, 8 (Edif. Sara) 06002 Badajoz Tel: 924 - 25 91 77 Fax: 924 - 24 78 01 Asociación de Familiares de Alzheimer de Extremadura (AFAEX) Avda del Pilar, 8, Edif. Sara 06002 Badajoz Tel: 924 - 21 52 71 Asociación de Parálisis Cerebral (ASPACEBA) Gerardo Ramírez Sánchez, 12 06013 Badajoz Tel: 924 - 22 46 72 Fax: 924 - 24 002 64 Asociación Extremeña de Esclerosis Múltiple Padre Tomás, 2 bajo 06011 Badajoz Tel: 924 - 24 01 76 Asociación de Familiares de Alzheimer (AFA) Casa Cultura Antonio Rodríguez Avda Cervantes 10005 Cáceres Tel: 927 - 22 37 57 Asociación de Parálisis Cerebral (ASPACE) Acuario, 2 10005 Cáceres Tel: 927 - 23 47 75 Fax: 927 - 23 27 40 Asociación Coruñesa de Esclerosis Múltiple Apdo Correos, 290 15080 A Coruña Tel: 981 - 23 03 03 Asociación de Espina Bífida e Hidrocefalia Avda de los Caídos, 3, 8º Dcha 15009 A Coruña Tel: 981 - 29 52 74 Asociación de Familiares de Alzheimer (AFA) Forcarei Mercado Montealto, sótano dcha 15002 A Coruña Tel: 981 - 20 58 58 Fax: 981 - 20 58 58 Asociación de Parálisis Cerebral (ASPACE) Osedo 15160 Sada Tel: - 981 - 61 03 12 Fax: 981 - 61 03 59 Asociación Parkinson Galicia Matadero, 76 bajo 15006 A Coruña Tel: 981 - 21 62 46 Fax: 981 - 21 62 46 ASPAYM-Galicia Armuño, 66 15116 Bergondo Tel: 981 - 35 14 30 Fax: 981 - 35 14 50 Asociación de Parálisis Cerebral (ASPACE) Doña Urraca, 60-62, 3º L 27004 Lugo Tel: 982 - 21 33 56 Asociación Lucense de Esclerosis Múltiple Avda Alfonso X el Sabio, 5, 3º B 27002 Lugo Tle: 982 - 24 11 77 Asociación de Familiares de Alzheimer (AFA) Avda Habana, 11 Galerías local 6 32002 Ourense Tel: 986 - 21 92 92 Asociación Orensana de Esclerosis Múltiple Avda de La Coruña, 10 (Galerías local 2) 32005 Ourense Tel: 986 - 25 22 51 Fax: 986 - 25 22 51 Asociación de Daño Cerebral Sobrevenido (ALENTO) Barcelona, 10, 1º Izda 36202 Vigo Tel: 986 - 41 87 50 Asociación de Espina Bífida e Hidrocefalia (AEBH) Oporto, 2, 1º 36201 Vigo Tel: 986 - 24 16 97 Asociación de Familiares de Alzheimer (AFA) Ecuador, 16, 3º 36203 Vigo Tel: 986 - 42 03 03 Asociación de Parálisis Cerebral (AMENCER) Iglesias Villarelle, s/n 36001 Pontevedra Tel: 986 - 86 46 43 Fax: 986 - 86 46 43 Asociación Española de Enfermedades Musculares (ASEM Galicia) Apdo Correos 116 36200 Vigo Tel: 986 - 37 80 01 Fax: 986 - 37 80 01 Asociación Viguesa de Esclerosis Múltiple (sede asociación "Val Do Fragoso”) Val Miñor, s/n 36210 Vigo Tel: 986 - 68 71 27 Asociación de Daño Cerebral de Navarra (ADACEN) Pedro, 1, 7 bajo 31007 Pamplona Tel: 948 - 17 13 18 Asociación de Parálisis Cerebral (ASPACE) Camino de Santiag, s/n 31190 Cizur Menor Tel: 948 - 18 31 80 Fax: 948 - 18 31 76 Asociación de Familiares de Alzheimer (AFAN) Pintor Maeztu, 2 bajo 31008 Pamplona Tel: 948 - 27 52 52 Fax: 948 - 26 03 04 Asociación Navarra de Esclerosis Múltiple Drupo Urdanoz, 19 31009 Pamplona Tel. 948 - 25 30 68 Fax: 948 - 25 30 68 Asociación Navarra de Padres con Hijos Espina Bífida (ANPHEB) Bartolomé de Carranza, 60 bajo trasero 31008 Pamplona Tel: 948 - 26 49 30 Fax: 948 - 26 49 30 Asociación Navarra de Parkinson Aralar, 17 bajo 31004 Pamplona Tel: 948 - 23 23 55 Fax: 948 - 23 23 55 Asociación Corea de Huntington (ACHE) Hospital Virgen del Camino (Genética) Irunlarea, s/n 31008 Pamplona Tel: 948 - 42 94 00 Fax: 948 - 42 99 23 Federación ASPACE Galicia Iglesias Vilarelle, s/n 36001 Pontevedra Tel: 986 - 86 46 43 Fax: 986 -86 43 43 Asociación Alavesa de Esclerosis Múltiple Vicente Abreu, 7 , local 2 01008 Vitoria-Gasteiz Tel: 945 - 24 60 04 Fax: 945 - 24 60 04 Asociación de Parálisis Cerebral (ASPACE) Pintor Vicente Abdreu, 7, dpto 1 01008 Vitoria-Gasteiz Tel: 945 - 24 59 60 Fax: 945 - 22 55 50 Asociación de Traumatismo EncefaloCraneal de Euskadi (ATECE-ALAVA) Pintor Vicente Abreu, 7, ofic.6 01008 Vitoria-Gasteiz Tel: 945 - 20 03 80 Vol 1 · Nº 1 · 2002 69 ASPECTOS SOCIALES LISTADO ASOCIACIONES Vol 1 · Nº 1 · 2002 Federación de Asociaciones de Traumatismos Encefalocraneales de Euskadi (ATECE) Pintor Vicente Abreu, 7 Dpto 6 01008 Vitoria-Gasteiz Tel: 945 - 22 89 51 Asociación de Espina Bífida (AGAEB) Avda Galtazaborda, 47, 1º B 20100 Renteria Tel: 943 - 52 54 65 Asociación de Familiares de Alzheimer de Guipuzkoa (AFAGI) Pº Zaratiegui, 100 Txara 1 20015 Donostia-San Sebastian Tel: 943 - 48 26 07 Fax: 943 - 48 26 07 Asociación de Traumatismo EncefaloCraneal de Euskadi (ATECE-Guipuzkoa) Pº de Zarategi, 100 Edif Txara 1 20015 Donostia-San Sebastian Tel: 943 - 48 26 06 Fax: 943 - 48 25 89 Asociación de Parálisis Cerebral (ASPACE) Camino de Illarra, 2 20018 Donostia-San Sebastian Tel: 943 - 21 60 55 Fax: 943 - 21 96 95 Asociación Guipuzkoana de Esclerosis Múltiple Segundo Izpuzua, 32, 2º A 20001 Donostia-San Sebastian Tel: 943 - 27 26 24 Asociación de Esclerosis Múltiple de Bizkaia Sancho Azpeitia, 2 bajo 48014 Bilbao Tel: 94 - 447 86 90 Fax: 94 - 447 86 90 Asociación de Parálisis Cerebral (ASPACE) Máximo Aguirre, 18 bis, 5º planta 48011 Bilbao Tel: 94 - 441 47 21 Fax: 94 - 41 46 79 Asociación de Traumatismo EncefaloCraneal de Euskadi (ATECE-Vizcaya) Alameda Mazarredo, 63 bajo izda 48009 Bilbao Tel: 94 - 424 17 92 Asociación Española de Esclerosis Lateral Amiotrófica (ADELA) Sur Natividad, 12, 4º A 48980 Santurce Asociación Familiares de Enfermos Alzheimer de Vizcaya (AFA) Padre Lojendio, 5, 1º drcha, dpto 6 48008 Bilbao Tel: 94 - 416 76 17 Fax: 94 - 416 95 96 70 Asociación Huntington Norte Avda Repelega, 15, 5º ctro 48920 Portugalete Tel: 639 - 49 20 95 Fax:94 - 495 34 54 Asociación Parkinson Bizkaia General Concha, 25, 7º 3 48010 Bilbao Tel: 94 - 443 53 35 Fax: 94 - 443 53 35 Espina Bífida (AVEB) Fernando Jiménez, 6, 80 Dcha 48014 Bilbao Tel: 94 - 447 33 97 Asociación Asturiana de Esclerosis Múltiple Monte Gamonal, 37 bajo 33012 Oviedo Tel: 98 - 528 80 39 Asociación de Afectados por Lesión Cerebral Sobrevenida (CEBRANO) Campo de los Patos, 8 Hotel de Asociaciones 33010 Oviedo Tel: 985 - 11 22 30 Asociación de Corea de Huntington de Asturias Fernández de Oviedo, s/n 33012 Oviedo Tel: 98 - 524 38 47 Asociación de Parálisis Cerebral (ASPACE) El Campón, s/n Centro Angel de la Guarda 33193 Latores Tel: 98 - 523 33 23 Fax: 98 - 523 36 82 Asociación Española de Enfermedades Musculares (ASEM Asturias) Gaspar Gª Laviana/Severo Ochoa 33210 Gijón Tel:98 - 516 56 71 Asociación Parkinson Asturias Mariscal Solis, 5 bajo 33012 Oviedo Tel: 98 - 523 75 31 Fax: 98: 525 75 31 Asociación Alzheimer Murcia San Patricio, 10, 1º, 1 30004 Murcia Tel: 968 - 21 76 26 Asociación de Espina Bífida e Hidrocefalia (AMUPHER) Sierra de Gredos, 10 bajo 30005 Murcia Tel: 968 - 29 47 08 Fax: 968 - 29 47 08 Asociación de Familiares de Alzheimer (AFA) Avda de la Constitución, 10 entlo 30008 Murcia Tel: 968 - 20 33 40 Fax: 968 - 20 27 28 Asociación de Parálisis Cerebral (ASTRAPACE) Vicente Alexaindre, 11 bajo 30011 Murcia Tel: 968 - 34 00 90 Fax: 968 - 34 44 77 Asociación Murciana de Esclerosis Múltiple Antonio de Ulloa, 4 bajo 30007 Murcia Tel: 968 - 24 04 11 Fax: 968 - 23 80 00 ASPAYM -Murcia Pantano de Camarillas, 13 Apdo correos 2018 30080 Murcia Tel: 968 - 28 61 57 Fax: 968 - 28 61 57 Auxilia Murcia Caballeros, 13 bajo 30002 Murcia Tel: 968 - 26 21 02 Asociación de Familiares de Alzheimer (AFA) Vélez Guevara, 27 bajo 26005 Logroño Tel: 941 - 21 19 79 Fax: 941 - 21 19 79 Asociación de Parálisis Cerebral (ASPACE) Avda Lobete, 13-15 26004 Logroño Tel: 941 - 26 19 10 Fax: 941 - 26 18 46 Asociación Española de Enfermedades Musculares (ASEM La Rioja) Madre de Dios, 41, 2º B 26004 Logroño Tel: 941 - 23 46 41 Fax: 941 - 51 11 14 Asociación Española de Esclerosis Lateral Amiotrófica (ADELA) Antanilla, 5 26510 - Pradejón Tel: 941 - 15 04 04 Fax: 941 - 15 04 05 Asociación Riojana de Esclerosis Múltiple Rey Pastor, 49-51 26005 Logroño Tel: 941 - 21 46 58 Fax: 941 - 22 25 51 Asociación de Familiares de Alzheimer (AFA) Pasaje Romero, 7 bajo izda 51001 Ceuta Asociación de Familiares de Alzheimer (AFA) Sargento Arbucias, 81 Apdo Correos 878 52005 Melilla Tel: 952 - 68 67 33 Fax: 952 - 67 83 46 ASPECTOS SOCIALES MISCELANEA B P A R K I N S O N A O L L A U R E E L R R D I S T O N I A A T E E R E A A E A R U A U G A E T L I A G U A C A T E B R G A I N A L I O L Z E T L H Y G I E E N N I P I A M O T S E P N O R O U G N U H ¡Animo! Hay que buscar lo siguiente: –4 enfermedades neurológicas –2 países europeos –Batería de cocina –Actividad de ocio –Sinónimo de “reclusa” –Líquido para tomar –Ave –Fruta –Relacionado con el vino –Novio de Olivia –Lugar de copas –Cataratas canadienses –Conflicto –Población pequeña –Río fránces –2 monedas europeas anteriores al euro –Un tipo de árbol –Casa de gnomo –Verdura –Roedor Vol 1 · Nº 1 · 2002 71 ASPECTOS SOCIALES MISCELANEA Lo que la felicidad tiene que decir Un instante bastó para sentirla; logré encontrarla en una esquinita del alma donde nunca se me había ocurrido buscar, le pregunté tantas cosas... Ella me contestó, pero no pude oír sus respuestas, sólo pude sentirlas. Este es sólo un intento de compartir con vosotros el sentimiento de un instante que pretendo, a partir de ahora, sea eterno: “¿Dónde habito?, me preguntas. Pues vivo en cada uno de vosotros, hasta en los que os consideráis infelices. Es curioso, mucha gente me tiene a su lado y no se percata, piensa que me alcanzará con su próximo logro, pero cada meta, cada ambición a la que llega, da paso a otra diferente y, así una y otra vez, y yo no llego; me pregunto por qué nunca percibís lo que habéis hecho sólo lo que os queda por hacer; ahí me situáis a mí. Yo no soy una meta, soy un punto de partida, una oportunidad que cada uno se debe a sí mismo. El pueblo está en la ladera Vicente Aleixandre Vol 1 · Nº 1 · 2002 Las casas se levantan apenas, chaparro o piedra agazapada que se aprieta o ahínca contra la tierra, con un mísero espanto. Un montón de preduscos se ve, y un vano en medio, y cubriéndolos un techizo musgoso en invierno, polvoriento en verano, con lagartos tranquilos al sol que horrible abrasa. Unas manos rugosas, manos que aparecieron despacio en esos brazos, con cuánta enorme dificultad, hasta cuajar torpísimas, corteza dura y hueso, carne apenas sentida, apenas irrigada o fresca a veces. Unas manos, día a día fueron poniendo piedra sobre piedra. Piedra gris, apurada, como caída, tal y como cayó de un cielo roto, que así es esa cantera, ese montón injusto que en la altura desafia a estos hombres. Un cielo desfondado, catástrofe de cielo, que un día diera origen a esta montaña inmensa, montón incalcula72 No, no quiero decir que las personas no os necesitéis las unas a las otras para ser felices, de ningún modo. La tristeza, la soledad, la injusticia que viven muchos, hacen que no sean capaces de sentirme, pero, por suerte, hay mucha gente feliz que despierta felicidades. Me explico. Existe gente que siempre saca algo positivo de lo negativo, o simplemente vive lo negativo con la gente que lo sufre, siempre intentando contagiarles felicidad a través del amor, la amistad, el cariño, la generosidad, la comprensión, la ternura, la entrega... porque esos son los únicos caminos que llevan a mí, sólo podréis gozar de mí plenamente si me compartís, pero nunca hagáis a nadie ni a nada dueño de vuestra felicidad, sólo participe, si lo hicieseis así vuestra felicidad podría morir con un sueño o con una persona. Cada día la vida os da a mujeres y a hombres la oportunidad de ser felices gozando de lo que tenéis y con lo que podéis, no la dejéis pasar. La Felicidad (por la transcripción. Rosa Puga Davila) ble donde las manos rotas, sucesivas, a buscar se arrastraban. Y aquí están esas casas, cubiles solitarios o, mejor, acarrados, agrupados con miedo, casi en montón también, piedra junto a otra piedra, casi humanas tocándose. Arriba está ese monte, monte o montaña hirviente que en su entraña sólo piedras agita, y en su ladera el pueblo, si no caído, hecho allí por los hombres. Allí arrastrado y allí en fin detenido casi sobre el abismo o su figura; al fondo sólo el llano. Este pueblo ha dormido años o siglos. Cochiqueras, cubiles. Porquerizas se llamaba en la Historia. Sobre el remoto llano, allí sin límites, se ve un mapa extendido. Guadalix está próximo. Y es Bustarviejo este otro. Y a la derecha Chozas -más chozas y aún más chozas-. Y más allá, a la izquierda, ese otro grupo: Torrelaguna. ¿Torre? Cual siempre. ¿Laguna? ¡Dios la diera! Y al fondo Cabanillas. Y Navalfuente. Colmenar más visible, Colmenar Viejo. Todo antiguo, y lo mismo. Y el llano inmenso, hermoso; pero no para el hombre. La cañada está próxima y sus ráfagas claras. El fresco río infante, recién nacido, ajeno a su fin allá lejos en el Tajo imponente. Y arriba la Morcuera, el puerto que un boquete abre y se da a otro llano, feraz ahora y diverso. Por el camino un día, senda o trocha avanzando, rumbo a ese puerto, acaso a un monasterio allí en el valle de Rascafría, pasó un cortejo extraño. Soledad de la Historia que el tiempo nombra o dice o moteja. Leyenda, diosa aún menor que vaya sin precisión y apenas pasa un momento grácil o irónica. La reina, bajo ese mote, siglo XVI o centuria XVII, iba despacio en silla, en litera es más justo, rumbo a sus devociones en el viejo cenobio. Atravesó la nieve penosa, la ladera, se reposó un momento. Allá, allá más arriba, la Morcuera nombrada. Y de pronto, ¿qué es más bajo? El dedo fútil señaló. Mira”. Ondulan silvestres. “Mira: flores”. Miraflores. La reina bautizó los cubiles, las grises cochiqueras agrupadas. Miraba seguramente flores, sólo flores. Morada la flor del castigado cantueso, la amapola si acaso. Y Porquerizas fue Miraflores. Dicen. No, la leyenda engaña. Los ojos verdes ciegos no miraron un pueblo, sino flores perdidas. ASPECTOS SOCIALES MISCELANEA Enfermedad de Alzheimer A tí que eres Esteban García-Albea Ristol Has cabalgado en la cima viendo en día anochecer, has observado la luna y el sol al atardecer. Admiraste el mar en calma y en su bravura ennegrecer. ¿Quizá buscabas tu alma o quizá era tu ser quien te invitaba a aliarte a toda una vida de querer? Y buscando paz y calma viste todo envejecer. ¿Quién te dijo que eligieras? ¿Quién puso en tus manos fe? ¿Quién te invitó a que vinieras a vivir, sólo de fe? Y ahora decides marcharte tampoco eliges esta vez pero hallaste paz y calma para vivir, amar y ser. Aquí dejas hoy tu alma, en ella yo te buscaré, me empaparé de tu fuerza, recuperaré la fe, cabalgaré hasta la cima, entraré en tu anochecer y gritaré al mundo que ¡aún eres!, ¡que todo está por hacer! Por ti merece la la pena, por ti, vivir, amar y ser. ¡Cabalguemos a la cima para ver... amanecer! (A ti Huntington que nos das fuerza para seguir luchando) Belen K., abril de 2002 73 Vol 1 · Nº 1 · 2002 El neurólogo levantó el bolígrafo del papel, y por encima de las gafas dirigió su mirada escrutadora a los ojos de Javier. Aclaró la carraspera de su garganta y en un tono más elevado repitió: –¿Cómo se llama su mujer?–Javier miró de reojo a su mujer, se revolvió en la silla, y tras un prolongado silencio respondió: –No lo sé. –El neurólogo no consideró necesario continuar con el test mental, arrojó el bolígrafo, y con gesto de preocupación ordenó sus ideas que le orientaban a una amnesia grave, posiblemente una enfermedad de Alzheimer. –Javier adivinó que su respuesta había sido muy comprometida y le arrojaría a la caravana de los dementes. Pues... ¿quién creería que él no había olvidado el nombre de su amada?, ¿qué especialista aceptaría la increíble explicación de que si no sabía el nombre de su mujer era sencillamente porque nunca lo había sabido? A Javier le dio pereza contarles al médico y a su mujer la pequeña pero asombrosa historia que latía detrás de su respuesta. Porque, en efecto, Javier nunca supo el nombre de su mujer. Cuando la conoció hacía más de veinte años, antes de que ella pronunciara una palabra, la bautizó con el apelativo de cariño. Ella, muy enamorada, aceptó de inmediato el nuevo nombre. Y Javier se dirigía siempre a ella llamándola cariño, ya fuera al declarar su amor, invitarla por teléfono al cine, o al preguntarla por el aderezo de las lentejas. Pasados dos años, cuando decidieron vivir juntos y tener hijos, Javier, con un punto de desasosiego, quiso saber el verdadero nombre de su mujer, pero pensó que era un gesto de desafección el preguntárselo, y se guardó la pregunta confiando en que en el largo discurrir de la vida el dato le llegaría tarde o temprano. Pero los años pasaron y, a pesar de su desconcierto, no le fue posible descubrirlo. Su compañera no recibía cartas, ni renovó el carnet de identidad que había extraviado antes de conocerle, ni tuvo la oportunidad, aunque lo intentó, de recoger una llamada telefónica que desvelara el misterio. Y como su cariño - o sea, su pareja - no quiso casarse, ni siquiera pudo oír de la voz del fraile o del funcionario la fórmula en que se nombra a la novios en la imposición de alianzas. El caso era insólito y en algún momento angustioso. Hasta los dos hijos que tuvo siempre se dirigieron a su madre como mamá y nada más que mamá. Javier desistió de nuevos intentos, se adaptó a la situación y llegó a la conclusión de que es posible convivir felizmente con una persona sin saber su nombre. El neurólogo empuñó de nuevo el bolígrafo dispuesto a rellenar una receta. Javier giró la cabeza y con un punto de alivio soltó a su mujer la pregunta que llevaba tantos años encerrada: –¿ Y cómo te llamas?–Marciana- respondió balbuceando un sollozo. Javier sonrió, acarició la mejilla de Marciana y finalizó: –Te seguiré llamando cariño. (Este cuento forma parte del libro de cuentos del autor "Cuentos de Rebotica" recientemente aparecido) NOTICIAS DE LA SEN El ictus... la vida sigue El Grupo de Estudio de Enfermedades Cerebrovasculares de la SEN ha elaborado un material didáctico multimedia para la formación de pacientes que han sufrido un ictus, también dirigido a sus familiares y cuidadores José Vivancos Mora Neurólogo Coordinador del Proyecto Unidad de Ictus Servicio de Neurología Hospital Universitario de La Princesa Madrid Vol 1 · Nº 1 · 2002 El ictus constituye uno de los principales problemas sanitarios de nuestro país. Actualmente en España hay más de un millón de personas que han sufrido un ictus y, dado el creciente envejecimiento de nuestra población, esta cifra tiende a incrementarse año tras año. En las últimas décadas, hemos asistido a un importante avance en el desarrollo de nuevas técnicas de diagnóstico y tratamiento para los pacientes que sufren esta enfermedad, que nos han hecho albergar esperanzas fundadas de un futuro apasionante y esperanzador. Los neurólogos, como médicos especialistas en el ictus, habitualmente concentramos nuestros esfuerzos en aquellos aspectos más técnicos del diagnóstico y tratamiento del ictus en su fase aguda, y consideramos menos prioritarios otros aspectos más cotidianos del medio y largo plazo de la enfermedad. Por el contrario, para el paciente, sus familiares y cuidadores, una vez superada la angustia de las primeras horas y a medida se aproxima el alta del hospital, estos últimos aspectos se tornan fundamentales. Sus vidas van a cambiar ostensible74 El conjunto audiovisual será distribuido en las unidades de Neurología de nuestros hospitales públicos con el objetivo de la implantación rutinaria de estos programas formativos,con un contenido homogéneo y un esfuerzo razonable. mente y con frecuencia no pueden formular el gran número de dudas que les asaltan, por el simple hecho de que el personal sanitario que le atiende durante su estancia en el hospital no contempla en su rutina de trabajo, habitualmente sobrecargada, la formación del paciente y sus cuidadores para superar con éxito las dificultades que el ictus va a crearles. MATERIAL DIDÁCTICO Los neurólogos que integramos el Grupo de Estudio de Enfermedades Cerebrovasculares de la Sociedad Española de Neurología, conscientes de estas carencias hemos elaborado un conjunto de recursos audiovisuales destinados para facilitar la tarea a aquellas unidades y servicios médicos que se planteen iniciar un programa de formación para pacientes con ictus, sus familiares y cuidadores, agrupándolos bajo el título genérico de "El Ictus...La vida sigue". El material incluye un vídeo de unos 25 minutos de duración, un juego de diapositivas, un CD-ROM y un manual-guía del ponente. Para la realización de este proyecto hemos contado con la colaboración del laboratorio Sanofi-Synthelabo. PRESENTACIÓN Este material será presentado a la comunidad neurológica y a la prensa especializada el 24 de Mayo, en el transcurso del Congreso Nacional de Neurología a celebrar en Zaragoza y posteriormente, se presentará a las asociaciones de pacientes, y otros colectivos sanitarios relacionados con la enfermedad el día 12 de Junio, simultáneamente en siete ciudades españolas: Barcelona, Bilbao, Madrid, Santiago de Compostela, Sevilla, Valencia y Zaragoza. El conjunto audiovisual será distribuido en las unidades de Neurología de nuestros hospitales públicos con el objetivo de la implantación rutinaria de estos programas formativos, con un contenido homogéneo y un esfuerzo razonable. Para conseguirlo, consideramos necesario un cambio en nuestra manera de entender la enfermedad una vez superada su fase aguda. Hacer un esfuerzo por contemplarla desde la óptica del paciente y su familia nos ayudará en este propósito. No debemos olvidar que después del alta hospitalaria, para el paciente que ha sufrido un ictus...la vida sigue. NOTICIAS DE LA SEN Creado el Centro en Red de Investigación de Enfermedades Neurológicas El 30 de abril de 2002 se firmó un protocolo de colaboración entre el Instituto Carlos III y un núcleo inicial de neurólogos y neurocientíficos de toda España, a los que deben adherirse el resto de las personas que en este momento estén realizando investigación relevante, de una red de investigación en enfermedades neurológicas. La firma de este protocolo de puesta en marcha de un centro de investigación en enfermedades neurológicas en red, financiado y auspiciado por el Instituto Carlos III, tuvo lugar el martes 30 de abril en el Palacio de la Moncloa, bajo la presidencia del Presidente del Gobierno, José María Aznar y con asistencia de la Ministra de Sanidad, Celia Villalobos. El desarrollo del Centro en Red de Investigación de Enfermedades Neurológicas se enmarca en el nuevo modelo de investigación biomédica, basado en la construcción de redes temáticas, que servirá para aprovechar los recursos y sinergias existentes, ampliar la calidad y cantidades de las líneas de investigación y fomentar el trabajo cooperativo. En estas redes pueden participar los organismos públicos de investigación, como es el caso del Instituto de Salud Carlos III; centros, unidades o grupos de investigación dependientes de las Universidades; el propio Sistema Nacional de Salud; otros centros de investigación de naturaleza diversa, así como las empresas privadas del sector. El trabajo en red que promueve el nuevo modelo de investigación bio- Promocionará la investigación en neurología básica, clínica y epidemiológica, con especial énfasis en las enfermedades del sistema nervioso médica impulsado por el Ministerio de Sanidad permite aunar esfuerzos y recursos de las diferentes administraciones, instituciones y organismos tanto del sector público y privado del Sistema Nacional de Salud. Para poder llevar a cabo las acciones previstas por Sanidad en materia de investigación se cuenta actualmente con unos fondos previstos de 538.542.756 euros (casi 90.000 millones de pesetas) para el periodo 2002-2005. El protocolo de intenciones recoge la creación de un centro en red que apoye, promocione y coordine la investigación en todos los campos de la neurología básica, clínica y epidemiológica, con especial énfasis en los problemas relacionados con las enfermedades del sistema nervioso. Se pretende aproximar la investigación básica en neurociencias con la investigación clínica y epidemiológica en patología neurológica y potenciar así una investigación que con- duzca a nuevos enfoques diagnósticos y terapéuticos, a una mayor calidad asistencial y a sustentar nuevas oprotunidades de innovación, promoción social y calidad de vida. FIRMANTES Antonio Campos, Director del Instituto de Salud Carlos III, firmó por parte de la Administración. Por parte de los centros investigadores firmaron: Carlos Belmonte (Instituto de Neurociencias de Alicante), Justo García de Yébenes (Neurología de la Fundación Jiménez Díaz), José López (Hospital Virgen del Rocío de Sevilla), Eduardo Tolosa (Hospital Clínico de Barcelona), Isidro Ferrer (Hospital Principes de España de Barcelona), Ricardo Martínez (Instituto de Neurobiología Ramón y Cajal de Madrid), José Masdeu (Clínica Universitaria de Navarra), José Angel Bercina (Hospital Marqués de Valdecilla de Santander), Miguel Angel Merchán (Instituto de Neurociencias de Salamanca), Ventura Arjona (Instituto Neurológico del Hospital Virgen de las Nieves de Granada), Isabel Illa (Universidad Autónoma de Barcelona), Jesús de Pedro (Unidad de Neuroepidemiología del Instituto Carlos III), Félix Bermejo (Hospital 12 de Octubre de Madrid), Antonio García (Universidad Autónoma de Madrid), Carlos Acuña (Universidad de Santiago de Compostela), Juan Jesús Vilchez (Hospital La Fe de Valencia) y Jesús Avila (Centro de Biología Molecular de Madrid). Vol 1 · Nº 1 · 2002 75 NOTICIAS DE LA SEN Nombres Propios JORDI MATÍAS-GUIU El Dr. Jordi Matías-Guiu, vicepresidente primero y coordinador del Comité Científico y de los Grupos de Estudio, ha reunido a los Grupos de Trabajo de la SEN a los cuales coordina y se encuentra en proceso de revisión de la reglamentación de estos grupos así como de las becas y proyectos de investigación que la SEN promueve. CRISTINA RAMO La Dra. Cristina Ramo, Vicepresidente Segundo de la Sociedad Española de Neurología y coordinadora del Plan Nacional, tiene a punto un extenso documento que contiene las recomendaciones de los Grupos de Estudio designados por la SEN para elaborar una propuesta ante la administración y la sociedad civil sobre cómo mejorar la asistencia, docencia e investigación sobre las enfermedades neurológicas en Española. El Plan Nacional se presentará a los miembros de la Sociedad Española de Neurología, a la sociedad en general y a la administración en este mes de mayo. Vol 1 · Nº 1 · 2002 EDURARDO MARTÍNEZ VILA El Dr. Edurardo Martínez Vila, Vocal Segundo de la SEN, se ha encargado de redactar proyectos de apoyo a los socios, proyectos que serán revisados y aprobados por la Junta Directiva en su reunión de mayo de año 2002. 76 JOSÉ MIGUEL POLO El Dr. José Miguel Polo, tesorero de la Sociedad Española de Neurología, se encuentra en fase de establecer los presupuestos de la SEN en los que necesariamente habrá novedades. Una de ellas muy importante es el acuerdo que la Sociedad Española de Neurología ha alcanzado con el Banco Popular para poner a disposición de los socios, Sociedades Adheridas, Asociaciones de pacientes con enfermedades neurológicas, pacientes y la sociedad en general, una tarjeta VISA con afinidad que se llamará "VISA ENFERMEDADES NEUROLOGICAS". La entidad bancaria ofrece a la SEN un porcentaje del 0,5% de los gastos realizados con esa tarjeta, revisable en función de la recaudación, para destinar a actividades asistenciales, docentes y de investigación sobre enfermedades neurológicas en España. Esperamos que esta iniciativa sirva para incrementar los fondos destinados a la lucha contra estas enfermedades. En la página 7 de éste primer número de Summa Neurológica los interesados encontrarán el cupón de petición de esta tarjeta. FERNANDO MULAS El Dr. Fernando Mulas, Vocal Primero de la SEN, se ha ocupado de la redacción de proyectos de formación continuada de otros profesionales sanitarios en temas neurológicos. Este proyecto es de gran importancia pues consideramos que es necesario mejorar la formación sobre enfermedades neurológicas de profesionales no neurólogos. JOSÉ LUIS MOLINUEVO El Dr. José Luis Molinuevo, Secretario de la SEN, trabaja en el proceso de organización de la Reunión Ordinaria de la SEN que tendrá lugar en noviembre del año 2002 en Barcelona. En este caso será la propia SEN la que organice la reunión, prescindiendo de intermediarios como en las últimas ocasiones. La SEN se plantea la posibilidad de poner en funcionamiento una agencia de viajes y congresos propia, que permitiría resolver muchos de los problemas que tanto los grupos de estudio como las Sociedades Neurológicas de carácter regional, como las Asociaciones de pacientes con enfermedades neurológicas tienen en este momento. Esta posible agencia de viajes y congresos nos permitiría exigir unas condiciones, tanto económicas como sanitarias difíciles de encontrar en el mercado de turismo bio-sanitario en nuestro país, con gran beneficio para todos nuestros asociados y nuestros pacientes. JOSÉ ANTONIO EGIDO El Dr. José Antonio Egido, Vicesecreario de la SEN, además de ocuparse de la coordinación de la nueva revista Summa Neurológica, se ha encargado de las relaciones de la SEN con su agencia de prensa y con la sociedad en general a través de los medios de comunicación. Hasta la fecha han tenido lugar ruedas de prensa con asistencia mayoritaria de medios de comunicación en Galicia, Cataluña, la Comunidad Valenciana y Extremadura con asistencia a todas o a la mayoría de ellas de miembros de la Junta Directiva. NOTICIAS DE LA SEN Sexquicentenario del nacimiento de Santiago Ramón y Cajal Desde la presidencia de la Junta Directiva de la SEN se ha lanzado un programa de acuerdos con la Sociedad de Neurociencias para celebrar el sesquicentenario del nacimiento de D. Santiago Ramón y Cajal, que tuvo lugar en Petilla de Aragón el 1 de mayo del año 1852. Por iniciativa de la SEN se ha creado un Comité del Sesquicentenario de Cajal cuya presidencia de honor ha sido aceptada por su Majestad el Rey Juan Carlos I. La celebración comenzó el 30 de abril con un simposium en su honor en el Instituto Carlos III de Madrid. Ese mismo día se depositó una corona de flores ante su tumbaen el Cementerio de La Almudena, en Madrid, y tras una breve visita a la colección Cajal, situada en el Instituto Cajal del CSIC se celebró una cena homenaje presidida por los presidentes de la SEN, Justo García de Yébenes y de la Sociedad Española de Neurociencias, Luis Miguel García Segura. El 1 de mayo se desarrolló en el lugar de nacimiento de Ramón y Cajal, Petilla de Aragón, un acto homenaje coordinado por el Dr. Eduardo Martínez Martínez-Vila, vocal de la Junta Directiva de la SEN. Asímismo, durante el congreso de la SEN en Zaragoza, los días 22 y 25 de mayo, tendrá lugar un simposium homenaje a Ramón y Cajal, coordinado por el Prof. Francisco Morales, Presidente del Comité Local de organización del Congreso de la SEN. A lo largo de 2002 y durante los primeros cuatro meses de 2003, se celebrarán actos académicos en honor de Ramón y Cajal en diversas ciudades españolas; entre otras, todas aquellas en las que fue profesor universitario, es decir, Valencia, Barcelona y Madrid. También está prevista la edición de un libro resumen de la obra de Cajal y su escuela, así como el impacto científico y asistencial de su obra. La Junta Directiva de la Sociedad Española de Neurología y de la Sociedad Española de Neurociencias, procederán a la estructuración de una conferencia de Cajal que será impartida por los neurólogos y neurocientíficos a lo largo y ancho del país a todos los estudiantes de entre 16 y 18 años con objeto de promover vocaciones científicas de relevancia. Becas y premios Una año más, numerosos neurólogos jóvenes pudieron beneficiarse de las becas otorgadas por la Fundación de la Sociedad Española de Neurología (SEN). Además de la III Beca Proyecto de Investigación, fueron concedidas un total de seis becas de Capacitación Específica y numerosos premios a los mejores trabajos publicados durante el último año académico. El acto de entrega de premios fue presidido por el Dr Manuel Carrasco, Director del Fondo de Investigaciones Sanitarias (FIS), quien mostró su satisfacción por los retos científicos planteados por la SEN y ratificó el interés del FIS en establecer nuevos vínculos de colaboración con la Sociedad Española de Neurología para potenciar el desarrollo de Becas de Formación e Investigación. Los Programas de Capacitación Específica tienen como objetivo la formación postespecialización en una superespecialidad concreta de la Neurología. Este año se concedieron becas en las áreas de Trastornos del Movimiento, Demencia, Epilepsia y Trastornos de la Vigilia y el Sueño. La Sociedad Española de Neurología agradece a los laboratorios colaboradores Aventis, Esteve, Novartis, Pharmacia y Pfizer por su valiosa contribución en la financiación de estos programas formativos que permiten mejorar el nivel de nuestros especialistas. Vol 1 · Nº 1 · 2002 77 Fundación para Investigaciones Neurológicas Banco de Tejidos para Investigaciones Neurológicas Patricia Belalcázar Orbes Gestor Fundación para Investigaciones Neurológicas Banco de Tejidos para Investigaciones Neurológicas Consejo Superior de Investigaciones Científicas Sótano.Pabellón III.Facultad de Medicina Universidad Complutense de Madrid Avda.Complutense s/n 28040 - Madrid Tel:91 394 13 26 Fax:91 394 13 29 Email:fuinvesn@med.ucm.es Web:bancodetejidos.com Iniciamos con este artículo una serie dedicada a los Bancos de Tejidos para Investigaciones Neurológicas, instituciones que desarrollan una importante labor para el avance en el conocimiento de las patologías y su posible prevención y tratamiento. Vol 1 · Nº 1 · 2002 RESEÑA HISTORICA La Fundación para Investigaciones Neurológicas (FIN), es una organización sin animo de lucro cuyo objetivo es promover la investigación sobre enfermedades neurológicas. Nace a mediados de 1996 y bajo su auspicio se crea el Banco de Tejidos para Investigación Neurológica (BTIN); que tiene su sede en los sótanos del pabellón de Farmacología (pabellón III) de la Facultad de Medicina de la Universidad Complutense de Madrid. 78 PRESENTACIÓN La Fundación para Investigación Neurológica FIN, es una institución que apoya la investigación en el campo de las neurociencias a través de las siguientes actividades: I. Banco de Tejidos: almacenamiento, procesamiento y recogida de tejidos II. Area de diagnóstico neuropatológico y genético III. Area de Investigación de la etiología y patología de enfermedades neurológicas I. BANCO DE TEJIDOS Dentro de sus actividades están: 1. Recogida de tejido Recogida de tejido mediante programas de donación fundamentalmente dirigidos a pacientes afectados por distintas enfermedades neurológicas así como a individuos sin este tipo de patologías que puedan servir como controles. Una vez recogidas, estas muestras son procesadas y estudiadas desde el punto de vista histopatológico, se confirma el diagnóstico y se procede a la clasificación y catalogación del tejido. De esta forma el banco puede disponer de material con diagnóstico neuropatológico confirmado lo que le permite distribuir, previa solicitud, muestras de tejido de pacientes con enfermedades neurológicas así como de controles no afectados. El único requisito necesario para la distribución de estas muestras es la cumplimentación, por parte de las personas o grupos de investigación interesados, de una soli- citud en la que se explique detalladamente el tipo de tejido que se precise (región concreta, diagnóstico, cantidad, perfil de procedencia, etc.) así como el compromiso de informar al banco de los resultados de sus investigaciones. El Banco distribuye material para proyectos de investigación siempre que disponga del material solicitado y el investigador interesado tenga en marcha un proyecto de trabajo financiado por un organismo público de investigación. La distribución de tejido por parte del BTIN a otros investigadores tiene carácter gratuito estableciéndose como único requisito formal el compromiso por parte del investigador solicitante de: 1.1. reconocer en sus publicaciones la donación del tejido a través del BTIN. 1.2. poner a disposición de la comunidad científica con carácter gratuito las técnicas desarrolladas con la ayuda del material donado. 2. Estudio neuropatológico y diagnóstico El estudio neuropatológico en los bancos de tejidos es una actividad fundamental e imprescindible. No podemos olvidar que el diagnóstico de muchas enfermedades neurológicas no puede establecerse con certeza durante la vida y que únicamente se llega a la confirmación diagnóstica mediante estudio neuropatológico del cerebro tras la autopsia. Por consiguiente, es necesario disponer BANCO DE TEJIDOS de cerebros humanos bien caracterizados y estudiados desde el punto de vista neuropatológico para poder clasificarlos y catalogarlos con el fin de facilitar la investigación sobre distintos procesos patológicos una vez confirmado el diagnóstico. 3. Distribución del tejido a los investigadores interesados Tras la confirmación diagnóstica se procede a la catalogación y clasificación del tejido, lo que permitirá su distribución a los investigadores interesados en función de sus necesidades. La disponibilidad de cerebros bien caracterizados y clasificados es una labor muy importante para toda la comunidad científica, ya que el tamaño del cerebro humano permite distribuir importantes cantidades de un mismo material, lo que facilita la realización de diferentes estudios por distintos grupos de trabajo. La actividad tradicional de los bancos de cerebros ha aumentado recientemente gracias a la recogida de otros tipos de tejidos. Los avances conseguidos en las técnicas de biología molecular han puesto de manifiesto que el ADN, extraído de muestras sanguíneas u otros materiales biológicos más fácilmente accesibles que el sistema nervioso, puede ser una fuente de información muy importante para conocer la causa y los mecanismos patogénicos de muchas enfermedades neurológicas así como para establecer el diagnóstico. El líquido cefalorraquídeo que envuelve al cerebro y sirve de intercambiador metabólico con el sistema nervioso también puede ser una fuente muy valiosa de información para el diagnóstico y la investigación de muchas enfermedades neurológicas. Por consiguiente, en el Banco de Tejidos, además de cerebros se recogen y almacenan otros materiales biológicos como los anteriormente mencionados. En el momento actual el BTIN posee una colección de cerebros y hemicerebros de pacientes con enfermedad de Alzheimer y otras demencias, enfermedad de Parkinson y otros trastornos del movimiento, enfermedad de Huntington, neuroacantocitosis, parálisis supranuclear progresiva, parkinsonismos atípicos y otras enfermedades neurológicas, así como de individuos control. Del mismo modo, dispone de una colección de líquidos cefalorraquídeos y muestras de ADN de pacientes con distintas enfermedades neurológicas. Figura 1.Donaciones Año Nº de cerebros por donación directa 1997 17 1998 13 1999 53 2000 136 Financiación La financiación del Banco de Tejidos para Investigación Neurológica procede tanto de recursos públicos como privados. Los primeros se obtienen mediante solicitud de becas y proyectos de investigación en régimen de libre competencia. Los fondos privados provienen de aportaciones de Fundaciones y donativos personales. Donaciones Desde su nacimiento en mayo de 1996 la actividad del BTIN ha ido en aumento, tanto desde el punto de vista de donaciones y recogida de muestras como de solicitud y distribución de tejidos y desarrollo de líneas de investigación propias. El aumento en el número de donaciones directas de cerebros al Banco ha seguido el siguiente ritmo (Figura 1): en 1997 se recogieron 17 cerebros; en 1998, 13 cerebros; en 1999, 53 cerebros; y en el 2000, 136 cerebros. En la actualidad el Banco de Tejidos Figura 2.Cerebros por patología Patología Enfermedad de Alzheimer Enfermedad de pick Número 38 1 Otras Demencias degenerativas 10 Enfermedad de Parkinson 10 Parálisis Supranuclear Progresiva 5 Enfermedad de Huntington 17 Enfermedad de Creutzfeldt Jacob 23 Neuroacantocitosis 2 Esclerosis Lateral Amiotrófica 3 Ataxias Degenerativas 2 Alcohólicos 11 Sin diagnóstico definitivo 51 Otras enfermedades no neurológicas 492 Vol 1 · Nº 1 · 2002 79 BANCO DE TEJIDOS posee un total de 1.080 cerebros, incluyendo aquellos de los que solo se dispone de material fijado, que proceden tanto de estas donaciones directas como de la recogida de cerebros a través de Instituciones Hospitalarias. La Figura 2 muestra la distribución por patologías de estas donaciones. Esta distribución por diferentes patologías permite disponer de una importante cantidad de material de gran interés para el estudio y la investigación de las enfermedades neurológicas. Durante su corta vida el Banco de Tejidos ha desarrollado proyectos de colaboración con organismos oficiales, como el Fondo de Investigaciones Sanitarias (FIS) y organismos privados como la Fundación Areces y algunas Asociaciones de pacientes de Enfermedades Neurológicas. Por otra parte y con fecha de 12 de junio de 2000 se firmó un convenio de colaboración entre el Consejo Superior de Investigaciones Científicas y el Banco de Tejidos para Investigación Neurológica mediante el cual el BTIN se convierte en una Unidad Asociada del Consejo Superior de Investigaciones Científicas a través del Instituto Cajal. Este convenio facilitará la colaboración y el intercambio de personal y material entre el Instituto Cajal y el BTIN, lo que indudablemente tendrá efectos beneficiosos para ambos organismos y para la comunidad científica en general. Vol 1 · Nº 1 · 2002 II. AREA DE DIAGNÓSTICO GENÉTICO El banco de tejidos tiene un área que ofrece el diagnóstico genético de un gran número de enfermedades neurológicas. El análisis molecular del ADN de pacientes permite, en muchos casos, determinar la causa genética de la enfermedad y la posible detección de portadores asintomáticos. 80 El banco de tejidos tiene un área que ofrece el diagnóstico genético de un gran número de enfermedades neurológicas. El análisis molecular del ADN de pacientes permite,en muchos casos,determinar la causa genética de la enfermedad y la posible detección de portadores asintomáticos Enfermedad de Alzheimer familiar (genes APP y Presinilina 1 y 2) 2. Diagnóstico de parkinsonismos: Mutaciones del gen Park 1 Mutaciones en el gen Park 2 Atrofia dentato pálido rubro luysiana (DRPLA) 3. Diagnóstico de patologías con movimientos involuntarios anormales: Distonía de torsión ideopática (Gen DYT 1) Distonía que responde a la LDopa (gen GCH 1) Neuroacantocitosis (gen CHAC) Hallervorden- Spatz (gen PANK 2) Enfermedad de Huntington 4. Diagnóstico de otras enfermedades degenerativas del sistema nervioso: Síndrome de Kennedy o atrofia bulboespinal (gen de receptor de andrógenos) Ataxia de Friedreich (gen FRDA) Ataxias dominantes o de naturaleza familiar desconocida (genes SCA 1, SCA 2, SCA 3, SCA 6, SCA 7, SCA 8, SCA 12, SCA 17) Esclerosis lateral amiotrófica (gen SOD) El conocer la mutación responsable de la enfermedad permite realizar al paciente una planificación tanto personal como familiar teniendo en cuenta su enfermedad y el carácter hereditario de la misma. Para la realización del diagnóstico genético tan sólo se precisa la extracción de una muestra de sangre periférica, unos datos clínicos y un consentimiento informado firmado por el paciente que el neurólogo enviará junto con la muestra al banco de tejidos. Después del análisis genético cuya duración es variable, según su complejidad, los resultados serán remitidos al neurólogo que ha realizado la petición junto con toda la información sobre los resultados. Será el neurólogo el encargado de trasmitir la información al paciente. El banco de tejidos ofrece un amplio abanico diagnóstico de enfermedades neurodegenerativas que incluye las siguientes: 7. Otras determinaciones: Niveles de proteína tau y beta-amiloide en líquido cefaloraquideo 1. Diagnóstico de Demencias: Apo E Taupatías familiares (gen Tau) CADASIL (gen Nocth 3) Requisitos para el análisis molecular Para la realización de estos estudios es necesario disponer de: 5. Diagnóstico de neuropatías periféricas: Amiloidosis (gen de la trastirretina) Charcot-Marie-Tooth Mutaciones en el gen PMP-22 6. Diagnóstico de miopatías: Distrofia Miotónica o enfermedad de Steiner BANCO DE TEJIDOS Organigrama de la Fundación para Investigaciones Neurológicas PATRONATO PRESIDENTE Justo García de Yébenes DIRECTOR Banco de Tejidos para Investigaciones Neurológicas David Muñoz GESTOR Patricia Belalcázar RESPONSABLE ÁREA DE DIAGNÓSTICO MOLECULAR David Mayo RESPONSABLE ÁREA DE INVESTIGACIÓN GENÉTICA Janet Hoenicka Autopsia, Procesamiento y Diagnóstico Neuropatológico Unidad de ECJ Alberto Rábano RESPONSABLE ÁREA DE HISTOLOGÍA Y BANCO DE TEJIDOS David Muñoz Investigación Neuropatología Experimental Estrella Gómez Centros Colaboradores Anatomía Patológica FJD J.L.Serratosa Anatomía Patológica HUSC A.Martínez Anatomía Patológica 12 Oct. J.R .Ricoy-A.Cabello Anatomía Patológica La Paz M.Martínez-C.Morales Anatomía Patológica RyC M.García Villanueva –15 mL de sangre periférica (anticoagulada con EDTA) de familiares afectados y sanos –Resumen de la historia clínica de los pacientes –Árbol genealógico de la familia III. AREA DE INVESTIGACIÓN En el BTIN se han establecido dos línea de investigación que estudian los factores genéticos implicados en: 1. Trastornos del movimiento y demencias en colaboración con el servicio de Neurología de la Fundación Jiménez Díaz Vol 1 · Nº 1 · 2002 81 BANCO DE TEJIDOS 2. Trastornos de la conducta en colaboración con el servicio de Psiquiatría del Hospital Universitario 12 de Octubre En el centro se realiza el estudio molecular de pacientes esporádicos o familiares, a través del análisis de microsatélites y la secuenciación de los genes implicados en un marco de colaboración y de investigación conjunta con los grupos clínicos y científicos, mencionados. 1. Trastornos del movimiento y demencias 1.1. Estudio de familias con Enfermedad de Parkinson (EP) El estudio molecular de familias afectadas con EP no tiene fines diagnósticos, sino constituye una línea de investigación orientada a aumentar el conocimiento de los aspectos genéticos de esta enfermedad y a la posible publicación científica de los resultados obtenidos. La etiología de la Enfermedad de Parkinson es compleja no habiéndose identificado todavía todos los loci implicados por lo que en algunos casos el análisis molecular incluye, además del estudio de los genes del diagnóstico genético (Park1 y Park2), la amplificación de microsatélites en los nuevos loci en familias informativas con el objeto de averiguar si existe una asociación genética. Vol 1 · Nº 1 · 2002 1.2. Estudio molecular de EP esporádica La etiología de la EP esporádica es de carácter multifactorial interviniendo probablemente factores de riesgo tanto de origen genético como ambiental. En fechas relativamente recientes se ha podido establecer que el 45% de los pacientes con EP esporádica de presentación precoz (menores de 30 años) tienen lesiones en el gen Park2. Por ello en el Banco de Tejidos se realiza el estudio del gen Park2 en pacientes con EP esporádica de presentación temprana. 82 En el Banco de Tejidos se estudio del gen Park2 en pacientes con Enfermedad de Parkinson esporádica de presentación temprana Por otra parte, sería de gran utilidad intentar obtener muestras de pacientes con EP esporádica para realizar genotipajes en un futuro mediante las nuevas técnicas de estudio genómico que se están desarrollando actualmente y que permiten el estudio simultáneo de un gran número de muestras. El análisis de los genotipos en un número importante de pacientes permitirá conocer los factores de riesgo genético subyacentes en la forma esporádica de este proceso neurodegenerativo en España. 1.3. Estudio molecular de distonías Al igual que en la Enfermedad de Parkinson, la etiología de las distonías es compleja y aún no se han identificado todos los loci implicados. Por lo tanto, el estudio molecular de los pacientes con distonía no constituye un proceso diagnóstico sino una actividad investigadora, a excepción de los casos de distonía de torsión idiopática, enfermedad a la que se ha asociado una única mutación en el gen de la torsinaA. 1.4. Búsqueda del Gen implicado en la PSP familiar En el BTIN, disponemos de material biológico procedente de 6 familias con PSP lo que ha permitido dar los primeros pasos en la localización del gen implicado en esta patología neurodegenerativa, que cursa con trastorno del movimiento y demencia. 2. Trasrtornos de la conducta En la actualidad, a través del análisis de genes implicados en las rutas dopaminérgica y serotoninérgica en pacientes alcohólicos, se está tratando de identificar las variantes alélicas que confieren vulnerabilidad a esta conducta adictiva. Este análisis se hará extensivo a otros trastornos de la conducta de herencia compleja como la depresión y la esquizofrenia Por otra parte, el Banco de Tejidos para Investigaciones Neurológicas de Madrid esta interesado en la posibilidad de estudiar familias con enfermedades neurológicas de causa desconocida cuando sea posible y cumplan los requisitos de interés e informatividad. PERSONAL VINCULADO AL BTIN Justo García de Yébenes Presidente Fundación para Investigación Neurológica FIN David Muñoz García Director Banco de Tejidos para Investigación Neurológica BTIN Patricia Belalcázar Orbes Gestor Fundación para Investigación Neurológica FIN Janet Hoenicka Responsable del Area de Investigación Genética David Mayo Responsable del Area del Diagnóstico Molecular José Antonio Ramos Profesor de Bioquímica de la UCM Coordinador de la Línea de trastornos de la Conducta Armando Martínez Profesor de Anatomía Patológica de UCM Alberto Rábano Anatomopatólogo Responsable del Procesamiento y diagnóstico Neuropatológico Estrella Gómez Tortosa Neurólogo, responsable del proyecto FIS de investigación de demencias y del análisis por inmunoensayo de proteínas en líquido cefaloraquídeo Rubén San Pablo Proyecto de la Dra. Gómez Tortosa