Neurotoxicidad por solventes orgánicos
Anuncio

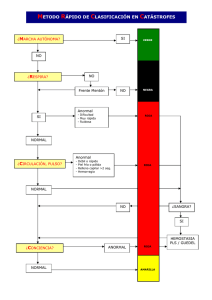
Guía de Manejo Acta Neurol Colomb • Vol. 20 No. 4 Diciembre 2004 20 Años Neurotoxicidad por solventes orgánicos Aspectos neurológicos y neurofisiológicos Gustavo Ramos RESUMEN Se presenta una actualización de las principales manifestaciones neurológicas por exposición laboral a solventes orgánicos; de la forma como debe investigarse una posible fuente laboral de toxicidad y la utilización de los estudios neuropsicológicos y electrofisiológicos en su confirmación. Para terminar se propone un protocolo de investigación de toxicidad por solventes orgánicos de fácil aplicación en nuestro medio. (Acta Neurol Colomb 2004: 20;190-202). Palabras Claves: Neurotoxicidad. Sistema nervioso. Intoxicación. SUMMARY We review the most usual neurological manifestations of organic solvent toxicity at work. We also discussed the utility of neuropsychological and neurophysiological tests in the common investigations of exposure to organic solvent and developed a methodological work up approach easy to applied in our sitting. (Acta Neurol Colomb 2004: 20;190-202). Key Words:Neurotoxicity. Nervous system. Intoxication. INTRODUCCION La mayoría de solventes orgánicos afectan de una u otra manera el sistema nervioso central y periférico. La neurotoxicidad se define como la capacidad de los agentes químicos, biológicos o físicos para producir cambios funcionales o estructurales adversos en el sistema nervioso central y/o periférico. Los cambios originados por las sustancias neurotóxicas pueden ocurrir en los órganos, los tejidos, a nivel celular, subcelular o bioquímico. Los efectos tóxicos de los solventes pueden ser generales o específicos, lo que a su vez depende de la estructura química de los mismos, de la magnitud y frecuencia de exposición, de la susceptibilidad individual, de la interacción con otros factores como tabaquismo, alcohol, estado nutricional y con otras enfermedades del huésped como diabetes mellitus, uremia, etc. (1, 2). El tabaquismo, por ejemplo, aumenta los niveles de benzeno, tolueno, etilbenzeno y xileno en las personas ocupacionalmente expuestas a estos solventes. Cuando se está expuesto ocupacionalmente a múltiples solventes, puede generarse una interferencia toxicodinámica, la que puede dar lugar a efectos de potenciación, efectos aditivos, a sinergismo o antagonismo, todo lo cual contribuye a la variabilidad del cuadro clínico (3). En el ámbito ocupacional es común la exposición a mezclas de solventes orgánicos. La relación bien conocida entre la exposición a solventes orgánicos y alteraciones en el sistema nervioso, hace que la detección temprana de alteraciones neuropsicológicas o neurofisiológicas en trabajadores expuestos a solventes orgánicos sea una prioridad. La detección precoz de estas alteraciones permite tomar decisiones preventivas antes de que se produzcan lesiones irreversibles por solventes orgánicos. CUADRO CLINICO Los solventes orgánicos al ser inhalados tienden a producir inicialmente un estado de euforia, posteriormente depresión del sistema nervioso central y efectos anestésicos, semejando la intoxicación por etanol. En los Recibido: 01/10/04. Revisado: 05/10/04. Aceptado: 20/10/04. Dr. Gustavo Ramos Burbano, Internista Neurólogo - Neurofisiólogo. Coordinador del Laboratorio de Neurociencias de la Arp Seguro Social, Valle del Cauca. Profesor de Neurología de la Universidad del Valle y de la Universidad Libre de Cali. Correspondencia al doctor Gustavo Ramos, calle 5 No. 38-14 Consultorio 501- Edificio Consumédico. Tel: 5582508- 8920848, e- mail: rambur@andiinet.com. Cali. 190 Neurotoxicidad por solventes • G. Ramos. pacientes expuestos a solventes orgánicos con frecuencia se encuentran cefalea, alteraciones del estado de ánimo con depresión y ansiedad, irritabilidad, fatiga, disminución de la atención y concentración, alteraciones de la memoria, confusión, náusea, vómitos y, en casos graves, estupor, coma y muerte. También se han reportado delirios y alucinaciones (1, 2, 4-10). En casos de exposición crónica se pueden encontrar signos de disfunción del sistema nervioso central o periférico. Para hacer una descripción topográfica ordenada de los signos y síntomas que se pueden encontrar mencionaremos en primer lugar aquellos indicativos de afección de los hemisferios cerebrales tanto a nivel cortical como subcortical. Luego mencionaremos las alteraciones que se pueden observar en los nervios craneales, el tallo cerebral, el cerebelo, la médula espinal y los nervios periféricos. Alteraciones hemisféricas corticales y subcorticales: los cambios emocionales como inestabilidad emocional, ansiedad y depresión, irritabilidad, disminución de la atención y de la concentración, fatiga, disminución de la memoria especialmente de la memoria reciente (inicialmente) (1, 2, 4-10). Se pueden observar cuadros francos de encefalopatía con convulsiones, delirios, alucinaciones y alteraciones del estado de conciencia que pueden progresar desde la somnolencia hasta el coma y la muerte. La intoxicación aguda por tolueno es una causa importante de convulsiones, alucinaciones y coma en niños (11-13). Algunas investigaciones han demostrado que la exposición previa a solventes orgánicos puede estar relacionada con el comienzo de la enfermedad de Alzheimer (14), aunque el papel exacto que puedan jugar dichos neurotóxicos espera ulterior clarificación en futuras investigaciones. Por otra parte, en algunos pacientes de edad avanzada con historia de exposición crónica a solventes orgánicos y alteraciones cognitivas, puede ser difícil determinar si dichas alteraciones se deben a envejecimiento cerebral normal, si son consecuencia de la exposición crónica a solventes orgánicos o si son debidos a otra enfermedad productora de demencia como la enfermedad de Alzheimer o enfermedad cerebrovascular, por lo que se requiere una minuciosa investigación paraclínica incluidos estudios de neuroimagen, para hacer el diagnóstico correcto. Aunque la exposición crónica a solventes orgánicos y la enfermedad de Alzheimer pueden asociarse con dificultades visuoespaciales y alteraciones de la memoria, algunas investigaciones demuestran que las alteraciones del lenguaje se encuentran solo en los pacientes con enfermedad de Alzheimer, lo que podría ayudar en la diferenciación entre estas dos entidades. En personas expuestas crónicamente a bajas concentraciones de tetracloroeteno (tiempos de exposición promedio de 10,6 años) se han detectado anormalidades en las pruebas neuropsicológicas, con alteraciones en las pruebas de atención, en el tiempo de reacción y disminución de la memoria visual, cambios que fueron estadísticamente significativos con respecto a los controles (15). En personas crónicamente expuestas a solventes orgánicos se ha descrito el síndrome de los pintores, síndrome neuroasténico o síndrome psico-orgánico, el cual incluye alteraciones de la memoria, dificultades en la concentración, fatiga, cambios de la personalidad, cefalea e irritabilidad. El síndrome de los pintores por exposición crónica a bajas dosis de solventes orgánicos, habitualmente se desarrolla después nueve años de exposición, aunque algunos casos incipientes pueden identificarse después de tres años de exposición (5, 11, 16). La exposición crónica a disulfuro de carbono (1, 2, 17), puede originar un cuadro clínico sugerente de disfunción extrapiramidal (temblor, rigidez, bradicinesia, alteraciones de la marcha, etc.). También se ha demostrado por algunos investigadores, un aumento en la incidencia de tumores cerebrales en pacientes expuestos a algunos solventes orgánicos (18), como el formaldehido, el alcohol metílico, el fenol, etc. En trabajadores de la industria fotográfica se ha descrito una incidencia aumentada de tumores cerebrales en los individuos expuestos a reveladores de color, a solventes y a reveladores de películas en blanco y negro. En estudios de neuroimagen (tomografía computada de cráneo o resonancia magnética craneal) se han encontrado lesiones en los ganglios basales y en la circunvolución del cíngulo en pacientes expuestos a thinner y a tolueno (12, 16, 19, 20). En pacientes con abuso crónico de tolueno puro se han documentado lesiones en la sustancia blanca del tallo cerebral y cerebelo, y especialmente en abusadores de thinner se pueden encontrar lesiones difusas en la sustancia blanca con atrofia cerebral incluyendo atrofia hipocámpica y adelgazamiento del cuerpo calloso. Las lesiones localizadas representan un cambio temprano y cualitativamente diferente comparado con las lesiones más difusas. El tolueno puro tiene una posible relación con esta diferencia cualitativa. Además de hiperintensidades difusas, en algunos pacientes se observa mala delimitación entre la sustancia gris y la sustancia blanca y, en otros casos, las hiperintensidades tienen distribución predominantemente periventricular. Alteraciones de los nervios craneales (NC): en los pacientes crónicamente expuestos a solventes orgánicos se 191 Acta Neurol Colomb • Vol. 20 No. 4 Diciembre 2004 han reportado alteraciones del II, del VIII y otros nervios craneales (1, 2, 8, 21-24). El tricloroetileno puro a través de su metabolito el dicloroacetileno, tiene tendencia a producir daños en el nervio trigémino (V NC). En el nervio óptico (IINC) es factible encontrar papiledema y atrofia óptica. Se han mencionado también visión borrosa, discromatopsia, alteraciones en los potenciales evocados visuales con prolongación de las latencias, en particular del componente P100 (especialmente en trabajadores expuestos a tolueno por largo tiempo) y sensibilidad anormal al contraste (parecen ser más susceptibles las neuronas de frecuencia espacial intermedia). La afección del VIII NC se relaciona con un aumento del umbral auditivo, observada predominantemente en animales y humanos expuestos al tolueno y al xileno. En individuos expuestas a tolueno también se ha detectado hiposmia (afección del I NC) (25). Alteraciones del tallo cerebral y cerebelo: en estas porciones del encéfalo se han detectado lesiones con los estudios de neuroimagen, como ya se mencionó. Clínicamente se pueden encontrar ataxia cerebelosa y temblor severos y persistentes, secundarios a la exposición a tolueno, especialmente en abusadores de solventes, aunque también se han descrito ocasionalmente en trabajadores con exposición ocupacional. En estos pacientes se pueden observar alteraciones de los movimientos oculares (opsoclonus y dismetría ocular), conjuntamente con alteraciones de la marcha y de la estación de pie. Estas alteraciones comunmente coexisten con alteraciones emocionales y cognitivas, y son simultáneas en algunos pacientes con alteraciones del sistema corticoespinal, neuropatía óptica progresiva, hipoacusia neurosensorial e hiposmia. En estudios de tomografía computada de cráneo se pueden encontrar atrofia cerebral y cerebelosa (intoxicación crónica por tolueno). Alteraciones en la médula espinal y el sistema nervioso periférico: en pocas ocasiones se ha descrito un cuadro similar a la esclerosis lateral amiotrófica (26) en personas expuestas a solventes y a metales. Más frecuentemente se observan cuadros de neuropatía periférica (1, 2, 4, 8, 17, 23), especialmente en personas expuestas al hidrocarburo alifático n-hexano. En la década del 60 aparecieron varios casos de neuropatía en trabajadores de industrias del calzado, pintura, laminado de polietileno, marroquinería y colchonetas neumáticas, en las cuales la ventilación era deficiente. Más tarde, en estudios experimentales en animales, se pudo comprobar que la exposición tanto por vía inhalatoria como por vía oral al hidrocarburo lineal n-hexano, hacía que dichos animales desarrollaran un cuadro clínico similar al de los trabajadores previamente descritos. Luego se describieron casos de neuropatía periférica relacionados 192 con la exposición a la 2- hexanona (cetona) en fábricas de laminados plásticos. En la década de 1970 se documentaron casos de neuropatía en inhaladores de pegamentos (vapores de pegamentos, lacas y disolventes que contenían n- hexano). El n- hexano está presente en colas, barnices, pinturas, tintas y se usa extensamente como disolvente en muchos procesos industriales. Las persona crónicamente expuestas al n- hexano pueden desarrollar una neuropatía mixta sensorial y motora, de predominio distal y simétrica, que generalmente comienza por los miembros inferiores. En los inhaladores se desarrolla en forma subaguda con predominio motor, mientras que en los trabajadores ocupacionalmente expuestos se desarrolla lenta y progresivamente con alteraciones motoras y sensoriales. En los pacientes se puede encontrar hipoestesia superficial (tacto, dolor y temperatura) y profunda (sensibilidad vibratoria, sentido de posición articular etc.), debilidad, hipotrofia o atrofia (según gravedad) de predominio distal. Histológicamente se encuentra desmielinización paranodal, edema axonal con conglomerados de componentes subcelulares. Se afectan tanto los axones del SNP como del SNC. El estudio electromiográfico revela disminución de las velocidades de conducción nerviosa periférica sensitivomotora, pudiendo encontrar ondas agudas positivas, fibrilaciones, disminución del patrón de reclutamiento con alteraciones morfológicas de los potenciales de unidad motora. Las alteraciones electromiográficas son simétricas habitualmente y de predominio distal. El pronóstico de recuperación después de la suspensión de la exposición es bueno, exceptuando los casos graves en donde las alteraciones del sistema nervioso central y periférico pueden persistir. El disulfuro de carbono, el tetracloruro de carbono, el tetracloroetano, la acrilamida, la metilbutilcetona, el percloroetileno, el tricloroetileno (neuropatía craneal que afecta especialmente al nervio trigémino: V NC)) etc., también pueden dar origen a polineuropatía, la que en muchos casos se hace evidente durante la recuperación de la toxicidad aguda. La ciclohexanona también ha sido catalogada como una sustancia posiblemente neurotóxica. El disulfuro de carbono produce en algunos trabajadores crónicamente expuestos, un enlentecimiento de las velocidades de conducción motora y sensitiva, más aparente en los miembros inferiores, por efecto tóxico sobre los nervios periféricos. Como puede deducirse fácilmente, las neuropatías tóxicas entre las cuales se cuentan las ocasionadas por la exposición a solventes orgánicos, ocurren en relación con una amplia variedad de agentes neurotóxicos y son relativamente comunes. La mayoría de pacientes con neuropatías tóxicas presentan parestesias distales, disminución de la sensibilidad y Neurotoxicidad por solventes • G. Ramos. debilidad muscular, aunque existen cuadros de afección sensorial o motora puros. En la exploración clínica con frecuencia se encuentran alteraciones como debilidad de predominio distal, hipoestesia en guante y calcetín e hipo o arreflexia. La sospecha clínica se comprueba realizando un estudio de velocidades de conducción nerviosa periférica sensitivo motora y una electromiografía. Las neuropatías cuya lesión predominante es axonal se expresan con disminución de la amplitud del potencial sensitivo o motor, mientras que las neuropatías en las que se afecta predominantemente la mielina se manifiestan con disminución de las velocidades de conducción y alargamiento de las latencias sensitivas o motoras, sin cambios importantes en la amplitud del potencial de acción sensitivo motor. por lo tanto debe hacerse un adecuado diagnóstico diferencial para excluir otras posibles causas y finalmente asignarle al agente en cuestión su verdadera relevancia etiológica (relación causa-efecto). Simultáneamente con la aplicación de la encuesta se realizarán mediciones ambientales. La encuesta debe ser nuestro método de aproximación inicial a los trabajadores expuestos a solventes orgánicos. Es pertinente anotar que en ocasiones se abusa del diagnóstico de neuropatía tóxico metabólica y se les atribuye este carácter a neuropatías idiopáticas cuya etiología no está claramente definida. Es importante diagnosticar las neuropatías tóxicas e identificar el agente causal ya que la suspensión o reducción de la exposición al neurotóxico, puede lograr la recuperación. Sin embargo, establecer la etiología de un trastorno neurotóxico es a veces difícil. La primera pista deriva del reconocimiento de manifestaciones clínicas posiblemente relacionadas con una toxina específica. Se llega al diagnóstico correcto con un alto índice de sospecha, después de excluir otras posibles causas. Desafortunadamente estas “otras posibles causas” son subestimadas la mayoría de las veces. Se debe recordar que la “asociación” temporal o cronológica, es solo uno de los varios criterios usados para identificar la relación causa-efecto entre una toxina potencial y una alteración neurológica o neuropsicológica. Si en la encuesta se encuentran síntomas o signos sugerentes de disfunción del sistema nervioso (central, periférico o vegetativo) o de otros órganos, se debe hacer una evaluación de las posibles fuentes de solventes orgánicos, valorar la posibilidad de cambiar los solventes utilizados por otros menos tóxicos, evaluación de los sistemas de protección de los trabajadores y corrección de las inconsistencias, revisión de los sistemas de ventilación, de los sistemas de extracción de aire y vapores y emprender las correspondientes campañas de promoción y prevención. Estos pacientes deben pasar a la fase Il de la evaluación. DIAGNÓSTICO Para el diagnóstico de toxicidad por solventes orgánicos aconsejamos el siguiente procedimiento (27). Fase I. Aplicación de una encuesta tamiz inicial, en las áreas en donde se han encontrado personas expuestas a solventes orgánicos. Estas personas se han detectado previamente, mediante una visita para evaluación de las condiciones de trabajo en las empresas o lugares en donde figura como factor de riesgo la exposición a solventes orgánicos. Este es un instrumento sencillo y fácil de aplicar. La encuesta está encaminada a detectar síntomas o signos precoces de disfunción neurológica o neuropsicológica o de otros órganos y sistemas, posiblemente generados por la exposición a solventes orgánicos (Anexo 1). Es importante enfatizar aquí, que las manifestaciones de neurotoxicidad por solventes orgánicos no son específicas y Si la encuesta no detecta alteraciones, se llevarán a cabo medidas de promoción y prevención y se aplicará nuevamente en un año. Podría estar indicado realizar una evaluación tamiz de las velocidades de conducción nerviosa sensitivo motora periféricas en pacientes asintomáticos con niveles altos de exposición que sobrepasen el TLV. Fase II. A todos los pacientes que dieron la encuesta positiva se les realizará una historia clínica ocupacional. En esta historia clínica se enfatizará en aspectos relacionados con la exposición a solventes orgánicos y sus posibles efectos en la salud del trabajador expuesto. Se hará una exploración neurológica siguiendo el formato adjunto (Anexo 2), lo que hemos denominado un examen neurológico tamiz, efectuado por el médico especialista en salud ocupacional de las respectivas unidades de medicina del trabajo. También se aplicará el minimental state examination (MSE) (Anexo 3) y las pruebas neuropsicológicas tamices recomendadas. El MSE es un instrumento de tamizaje ampliamente utilizado para la detección de cambios demenciales, con poca sensiblidad ya que resulta positivo en casos con francas alteraciones (no detecta casos precoces), pero con especificidades. Las personas con hallazgos positivos en la encuesta inicial al trabajador y con negatividad en la evaluación de la fase II, serán nuevamente evaluados en un año (si la exposición persiste), a la vez que se realizarán las correspondientes campañas de promoción y prevención en sus empresas. A los pacientes de este subgrupo que estén sometidos a altos niveles de exposición, es conveniente realizarles una valoración tamiz de las velocidades de conducción nerviosa sensitivo motora, examinando dos 193 Acta Neurol Colomb • Vol. 20 No. 4 Diciembre 2004 nervios sensitivos y dos motores en el miembro torácico derecho y dos nervios motores y uno sensitivo en el miembro pélvico izquierdo. Si la evaluación médica y neuropsicológica son negativas, la conducta a seguir dependerá de las mediciones ambientales. sus metabolitos en material biológico (sangre y orina) y se tomarán muestras para hemograma, pruebas hepáticas, pruebas renales y uroanálisis. De ser posible y cuando exista la indicación apropiada se harán mediciones de algunos solventes orgánicos en aire exhalado. En donde se disponga de los elementos necesarios para realizar la prueba de Lanthony (panel de Lanthony 15 desaturado), es aconsejable su utilización. Permite detectar alteraciones en la percepción del color en trabajadores expuestos a solventes. Tiene una sensibilidad del 90 a 92% y una especificidad de 83 a 94% con el panel de Munsell 100- Hue que es el más sensible. Para esta prueba se utilizan 16 pastillas coloreadas una de las cuales sirve de referencia, las cuales tienen colores desaturados y están numeradas en su base. Se ejecuta en un cuarto oscuro, con una lámpara de luz- día, que genere una intensidad de 1150 lux sobre las pastillas, la que debe estar a una distancia de 20 a 30 cms de éstas. Se requiere una agudeza visual normal (20/20) o cercana a lo normal (hasta 20/30 como máximo). La discromatopsia adquirida es unilateral o bilateral asimétrica a diferencia de la congénita. Los resultados se analizan cualitativa y cuantitativamente. En esta fase los pacientes deben ser valorados por medicina ocupacional que hará las sugerencias respectivas. Serán también valorados por medicina interna, toxicología, neurología y se les practicarán las pruebas neurofisiológicas necesarias, las que se direccionarán según los resultados de la evaluación neurológica, (electroencefalografía, velocidades de conducción nerviosa, potenciales evocados, etc.). Se les efectuará también una evaluación neuropsicológica completa. Fase III. Los pacientes con hallazgos positivos en la encuesta y con alteraciones en la evaluación de la fase II, pasarán a la fase III. Continuarán su valoración en la unidad de medicina del trabajo en donde se les efectuarán estudios toxicológicos. Se harán mediciones del tóxico o Es en esta fase en donde se hará el diagnóstico diferencial definitivo iniciado en las etapas previas (Figura 1). Aquí llegará un paciente que tiene una afección del sistema nervioso central o periférico o de otros órganos y sistemas, al que se le hará una evaluación meticulosa para establecer si el cuadro clínico que presenta se explica fehacientemente por la acción de un determinado tóxico (solvente orgánico o mezclas de solventes en el caso que nos ocupa), o tiene relación con otra causa. Se ha venido resaltando la importancia de hacer un adecuado diagnóstico diferencial, para no diagnosticar como de origen neurotóxico un cuadro que realmente es de otra Paciente con signos y/o síntomas neurológicos Examen clínico: Medicina Interna Toxicológico Neurológico Neuropsicológico Neurofisiológico Sin evidencia objetiva de disfunción neurológica Sin enfermedad neurológica Evidencia objetiva de disfunción neurológica Sospecha de etiología neurotóxica Diagnóstico diferencial Confirmar exposición por marcadores ambientales, bioquímicos y fisiológicos Enfermedad neurológica de etiología no tóxica Interpretación de datos en un contexto cronológico Enfermedad neurológica de etiología tóxica Figura 1. Flujograma propuesto para el diagnóstico diferencial. 194 Neurotoxicidad por solventes • G. Ramos. etiología y viceversa. Por ejemplo, el hecho de encontrar una encuesta positiva o alteraciones neurológicas y de otros órganos y sistemas, en pacientes expuestos aguda o crónicamente a solventes orgánicos no quiere decir forzosamente que estas manifestaciones clínicas sean debidas a solventes orgánicos. Si bien las manifestaciones neuropsiquiátricas pueden ser la primera evidencia clínica de neurotoxicidad por solventes orgánicos, estas manifestaciones no son específicas y pueden estar relacionadas con otras etiologías incluyendo otros neurotóxicos diferentes a los solventes orgánicos (como el plomo por ejemplo), enfermedades neuropsiquiátricas primarias como los trastornos de ansiedad, los trastornos depresivos en sus diferentes formas, psicosis, tumores cerebrales, infecciones crónicas del SNC, epilepsia, malformaciones vasculares cerebrales, por mencionar solo algunas. Finalmente se presentará el caso en una junta médica multidisciplinaria y se definirá si se trata de una enfermedad profesional o de una enfermedad general, en cuyo caso el paciente se remitirá a su respectiva EPS. En caso de que se determine que se trata de una enfermedad de origen profesional se informará a la empresa para el control de la exposición en el ambiente laboral y se determinará la pérdida de la capacidad laboral con el fin de establecer las prestaciones económicas a que tendría derecho el trabajador (incapacidad, indemnización o pensión). Por otra parte, el paciente será incorporado en los procesos de rehabilitación y readaptación laboral de las unidades de medicina del trabajo correspondientes. VALORACIÓN NEUROFISIOLÓGICA Como se anotó previamente, la investigación neurofisiológica se direccionará acorde con los resultados de la evaluación neurológica, para un uso más racional de los recursos existentes. Así por ejemplo, en pacientes con alteraciones neuropsicológicas de cualquier índole o en pacientes con manifestaciones encefalopáticas se efectuarán: electroencefalograma, potenciales evocados cognitivos (p300/ n400) y una valoración neuropsicológica. En pacientes con alteraciones de la función visual o auditiva, puede estar indicada la realización de potenciales evocados visuales y auditivos. Se puede también llevar a cabo una prueba de potenciales evocados auditivos por frecuencias (de estado estable). En los pacientes con signos y síntomas sugestivos de neuropatía periférica se debe hacer una valoración de las velocidades de conducción nerviosa periférica sensitivo motora y electromiografía. Estos son sólo algunos ejemplos pero como es obvio, se pueden encontrar varias combinaciones de signos y síntomas y es al médico neurólogo quien evaluó a determinado paciente a quien le corresponde decidir los estudios que requerirá para el adecuado diagnóstico diferencial. VALORACIÓN NEUROPSICOLÓGICA Debe ser realizada por una persona entrenada en neuropsicología y con experiencia en el área toxicológica y ocupacional. Reuniendo todos lo datos clínicos y paraclínicos que se tienen hasta aquí y después de un análisis multidisciplinario, se establecerá el diagnóstico definitivo. Es con base en este diagnóstico que se trazarán las pautas a seguir. DESCRIPCION Y UTILIDAD DE ALGUNAS PRUEBAS NEUROFISIOLOGICAS Electroencefalograma (EEG). Este estudio permite el registro de la actividad eléctrica cerebral espontánea. Para el registro de dicha actividad, se utilizan varios electrodos colocados sobre el cuero cabelludo en posiciones específicas según el sistema internacional 10/20 de colocación de electrodos. Durante el estudio de realizan algunas maniobras para valorar la reactividad de la actividad electrocerebral ante la apertura y cierre palpebral, la estimulación somatosensorial o auditiva, cálculos matemáticos, etc., y otras maniobras denominadas en su conjunto maniobras de activación (como la fotoestimulación y la hiperventilación), ya que hacen más obvias o desencadenan anormalidades latentes. El procedimiento de interpretación incluye el análisis de la amplitud de las ondas, de su frecuencia, de la coherencia y simetría, de la presencia a ausencia de actividad paroxística y/o irritativa, y de la reactividad a las maniobras mencionadas, entre otros. El EEG es útil en el diagnóstico diferencial de neurotoxicidad con otras causas de disfunción neurológica o neuropsicológica. En casos de encefalopatía ayuda a estimar la magnitud de la alteración y proporciona una medida objetiva de su severidad. Cuando la encefalopatía es aguda, existe una buena correlación entre la anormalidad electroencefalográfica y el grado de la encefalopatía y ambos correlacionan favorablemente con los hallazgos clínicos. La mayoría de pacientes con encefalopatías tóxicas o metabólicas evidentes clínicamente tienen un EEG anormal. Habitualmente se observa un enlentecimiento difuso de la actividad de fondo, el cual puede ser intermitente o continuo y en ocasiones se evidencian ondas agudas trifásicas. Los hallazgos observados en el EEG no son específicos en el contexto de las encefalopatías. 195 Acta Neurol Colomb • Vol. 20 No. 4 Diciembre 2004 En donde existe la posibilidad se puede hacer un análisis cuantitativo de la actividad eléctrica cerebral y realizar mapas de la distribución de amplitudes y mapas espectrales (de frecuencias), auxiliándose de diferentes procedimientos biomatemáticos. En casos de encefalopatías tóxicas una aplicación potencial es la cuantificación de la actividad lenta, la que permite comparaciones estadísticas entre el paciente individual y los datos normativos, entre grupos de pacientes, o aún entre análisis sucesivos del mismo individuo. Estas técnicas están en investigación y el verdadero papel que puedan jugar en la evaluación de pacientes con manifestaciones neurotoxicológicas aún está por definirse. Se recomienda que sean usadas por neurólogos o neurofisiólogos con amplia experiencia en electroencefalografía convencional y solamente como un adyuvante en la interpretación del EEG convencional. Potenciales evocados auditivos, visuales y somatosensoriales: mientras que el EEG registra la actividad eléctrica cerebral espontánea, los potenciales evocados evalúan la actividad eléctrica cerebral evocada en diversas vías neurales (auditiva, visual, somatosensorial), mediante varios tipos de estímulos. Por ejemplo, para realizar los potenciales evocados visuales (PEV) se estimula la via visual con la ayuda de un monitor de televisión o con unos lentes llamados goggles que se adaptan a manera de gafas. Cuando se usa el monitor de televisión se emiten una serie de cuadros blancos y negros cuyo tamaño se puede programar, los cuales simulan un tablero de ajedrez y se intercambian de lugar constantemente. En estos casos se habla de estimulación con patrón reverso. En el caso de los "goggles", estos contienen diodos emisores de luz (LEDs), que emiten estímulos luminosos de frecuencia regulable. El estudio se puede hacer con estimulación monocular o binocular, de todo el campo visual, por hemicampos o por cuadrantes según los requerimientos e indicación del caso. Cuando se estimulan con "goggles" no se puede hacer estimulación por hemicampos o por cuadrantes (para esto se requiere estimulación con patrón reverso), pero es una técnica muy útil especialmente en niños y en pacientes con alteraciones de la conciencia. Los PEV son sensibles para detectar alteraciones en la conducción electrofisiológica del nervio óptico y en el quiasma anterior, aunque también se pueden detectar alteraciones funcionales en la vía visual retroquiasmática. Los potenciales evocados auditivos (PEA) se obtienen estimulando la vía auditiva con diferentes tipos de estímulos (generalmente clicks, pips o burst), los cuales se aplican a los pacientes utilizando audífonos colocados sobre los pabellones auriculares o en el conducto auditivo externo. En la práctica habitual se estimula con clicks de polaridad alterna, aunque se pueden utilizar clicks de polaridad positiva o negativa según lo que se pretenda 196 investigar. Estos estímulos inician una respuesta en la cóclea, que continua a través del nervio auditivo (VIII NC) y luego por toda la vía auditiva en el tallo cerebral. La respuestas se recogen con electrodos colocados en Cz (del sistema internacional 10/20 de colocación de electrodos) y en ambas mastoides o en los lóbulos de las orejas. Los PEA se utilizan en la valoración funcional del nervio vestíbulo coclear (VIII NC) y de la vía auditiva en el tallo cerebral. Pueden ayudar a orientar el diagnóstico en pacientes con trastornos de la audición, con vértigo, nistagmo, temblor y ataxia. Rosenberg y colaboradores han descrito alteraciones de los PEA en abusadores de tolueno que no presentaban ninguna otra alteración clínica ni electrofisiológica. Conjuntamente con los potenciales evocados auditivos se puede hacer una determinación de los umbrales auditivos (audiometría por potenciales evocados), técnica muy valiosa en la evaluación objetiva de pacientes con hipoacusia para determinar el umbral auditivo exacto. En esta prueba se estimula el oido con diferentes intensidades y se examina la presencia de respuestas auditivas evocadas (presencia de onda V). Si la onda V se obtiene estimulando con 20 a 30 dB nHL la audición es normal. Esta prueba permite clasificar las hipoacusias en leves, moderadas y severas. Con fines más audiológicos que neurológicos se pueden hacer potenciales evocados auditivos por frecuencias. Los potenciales evocados somatosensoriales (PESS) habitualmente se realizan aplicando estímulos eléctricos en diversos nervios mixtos o sensitivos. En la práctica diaria se efectúan en los nervios medianos, cubitales y tibiales posteriores, pero se pueden obtener por estimulación de otros nervios e incluso de zonas dermatómicas específicas cuando se evalúan pacientes con radiculopatías (potenciales evocados dermatómicos, segmentarios o radiculares). La aplicación del estímulo eléctrico y el movimiento generado originan una respuesta eléctrica que asciende por la vía somatosensorial en el nervio periférico, la raíz nerviosa, la médula espinal (cordones posteriores), el tallo cerebral, el tálamo, las radiaciones tálamo corticales y finalmente llega a la corteza parietal, receptáculo final de todos los tipos de sensibilidad. La respuesta se puede registrar en los nervios periféricos, en la médula espinal, el tallo cerebral y a nivel tálamo cortical. Los PESS son útiles en el adecuado diagnóstico diferencial de cuadros clínicos que sugieran afección de la vía somatosensorial y auxilian en la determinación precisa de su localización y de la magnitud del daño. En el contexto ocupacional los potenciales evocados son también muy útiles en la evaluación de pacientes simuladores. Por ejemplo, en un paciente que está simulando una ceguera los PEV muestran respuestas Neurotoxicidad por solventes • G. Ramos. normales, lo que automáticamente excluye la posibilidad de una verdadera ceguera. En caso de una falsa sordera, los potenciales evocados auditivos con audiometría por potenciales evocados son totalmente normales, lo cual excluye en forma feaciente una verdadera anacusia. Los potenciales evocados también son de valor en el monitoreo de los efectos de intervenciones preventivas y terapéuticas. Velocidades de conducción nerviosa periférica sensitivo motora y electromiografía. Para efectuar esta prueba se estimulan los nervios sensitivos y motores con estímulos eléctricos o magnéticos y se registran las respuestas en determinados puntos convenidos internacionalmente de acuerdo al nervio que se esté estimulando. A estas respuestas se les analiza la morfología, amplitud, duración, área, latencias y velocidades de conducción, después de lo cual se emite un concepto con respecto al grado de normalidad o anormalidad. Se emplean especialmente en la valoración de pacientes con quejas sugerentes de disfunción del sistema nervioso periférico, en especial cuando se sospecha la presencia de neuropatía periférica sensitiva y/o motora. Estos estudios deben considerarse como extensión de la clínica y como tal, sirven para confirmar la sospecha clínica, permiten localizar con precisión las anormalidades específicas, clasificar la neuropatía y proponer la posible fisiopatología subyacente. La evaluación del reflejo “H” y de las ondas F nos ayudan en el diagnóstico diferencial de enfermedades que afectan la porción proximal del nervio o las raices nerviosas y se pueden realizar conjuntamente con las velocidades de conducción nerviosa (VCN). Para efectuarlas se estimulan eléctricamente algunos nervios y se recogen las respuestas con protocolos de análisis diferentes a los utilizados para las VCN. La electromiografía convencional se efectúa introduciendo un electrodo de aguja (monopolar o concéntrica) en el interior del músculo. Se investiga la actividad de la membrana muscular durante la inserción de la aguja, la presencia o ausencia de actividad eléctrica durante el reposo y las características del patrón de reclutamiento durante la contracción voluntaria mínima, moderada y máxima. Simultáneamente se analiza la morfología, amplitud, duración, área, número de fases y tiempo de elevación de los potenciales de unidad motora. Esta prueba ayuda a diferenciar entre neuropatía y miopatía, ayuda a evaluar la gravedad y distribución de lesiones axonales y ayuda en la diferenciación entre neuropatía y poliradiculopatía. También nos da información sobre el grado (parcial o completa) y extensión de la denervación y sobre el grado de reinervación. En la actualidad podemos también realizar electromiografía de fibra única, en la que se usa un electrodo especial para este propósito. Esta técnica es más sensible que la electromiografía convencional para detectar alteraciones en la transmisión neuromuscular y es ideal en al análisis del jitter neuromuscular. Este término hace referencia a la variabilidad de la latencia que presentan varios potenciales de fibra única, ya sea como resultado de la estimulación eléctrica repetitiva de un nervio motor o como resultado de la activación espontánea de la fibra muscular durante la contracción voluntaria. Potenciales evocados cognitivos. También se les llama potenciales relacionados con eventos. Habitualmente se utiliza la evaluación del componente P300. Este potencial se genera en respuesta a un estímulo visual o auditivo infrecuente y al azar, que el paciente debe contar y por tanto debe prestarle atención. Por ejemplo se le presenta al paciente en el monitor de una computadora 100 estímulos, de los cuales aparece la letra O en el 85% de las veces y la letra X en el 15% restante totalmente al azar. El paciente debe contar el número de veces que aparezca la letra X (estímulo infrecuente). Esto genera la aparición de una respuesta cortical con una latencia aproximada de 300 milisegundos. La alteración de esta respuesta correlaciona bien con alteraciones de la atención y puede ser una manifestación precoz de neurotoxicidad. Su exacta sensibilidad y especificidad están por definirse. Prueba de estimulación nerviosa repetitiva. Es útil en el diagnóstico diferencial de debilidad neuromuscular, cuando se sospecha que la alteración está en la unión neuromuscular. En neurotoxicología es especialmente útil en la demostración de anormalidades en la transmisión neuromuscular en la intoxicación aguda por órgano-fosforados. También ayuda a diagnosticar bloqueos neuromusculares prolongados, asociados con el uso de agentes bloqueadores neuromusculares y bloqueos neuromusculares relacionados con el uso de aminoglucósidos. En la práctica clínica habitual esta prueba ayuda a diferenciar entre miastenía gravis y el síndrome de Eaton-Lambert. Polisomnografía. Pacientes con trastornos del sueño presuntamente debidos a la exposición a solventes orgánicos, pueden ser evaluados con esta técnica con el fin de mejorar la precisión diagnóstica. La prueba se realiza durante toda una noche y se registran las siguientes funciones: actividad eléctrica cerebral (EEG), movimientos oculares, respiración oral, nasal y torácica, tono muscular, actividad electrocardiográfica y oximetría. En algunos casos es necesario registrar la pHmetría (registro continuo del pH de la unión esófago 197 Acta Neurol Colomb • Vol. 20 No. 4 Diciembre 2004 gástrica) y la erección peneana mediante un dispositivo especialmente diseñado para tal fin. También se puede adaptar un sensor de posición y un cristal de cuarzo piezoeléctrico para el registro de ronquidos, los cuales pueden también ser analizados acústicamente mediante un micrófono. El registro eléctrico se puede acompañar de un registro videográfico con una cámara de video con luz infrarroja, para poder correlacionar mejor la actividad eléctrica con los fenómenos conductuales observados. Los estudios electrodiagnósticos juegan un papel de creciente importancia en pruebas clínicas, incluyendo evaluación de agentes terapéuticos, comparaciones de grupos, evaluaciones ocupacionales y ambientales y en la identificación de potencial neurotoxicidad. REFERENCIAS 1. Bleecker M.Clinical presentation of selected neurotoxic compounds. In: Bleecker M ed. Occupational neurology and clinical neurotoxicology. Baltimore: Williams and Wilkins. 1994; 9: 207-233. 2. Feldman RG, White RF, Albers JW. Neurological toxicology: diagnosis of occupational and environmental exposures (7PC.006). In: Golden memories of the 50th annual meeting of The American Academy of Neurology. Minneapolis: American Academy of Neurology, 1998; 7PC.006-1 a 44. 3. Alessio L, Apostoli P, Crippa M. Multiple occupational exposure to solvents. G Ital Med Lav. 1994; 16: 37-42. 4. Adams RD, Victor M. Disorders of the nervous system due to drugs and other chemical agents. In: Principles of neurology. 5th Ed. New York: McGraw- Hill, Inc: 1993: 922-956. 5. Bolla KI, Schwartz BS, Agnew J, Ford DP, Bleecker ML. Subclinical neuropsychiatric effects of chronic low level solvent exposure in US paint manufacturers. J Occup Med 1990; 32: 671-677. 6. Morton WE. Solvent toxicity and cognition impairment. Arch Neurol 2000; 57: 138-142: 7. Morrow LA, Ryan CM, Hodgson JM, Robin N. Alterations in cognitive and psychological functioning after organic solvent exposure. J Occup Med 1990; 32: 444- 450. 8. Gregersen P, Angelso B, Nelson TE, Norgaard B, Uldal C. Neurotoxic effects of organic solvents in exposed workers: an occupational, neuropsychological, and neurological investigation. Am J Ind Med 1984; 5: 201- 225. 9. Petersen RC, Smith GE, Waring SC, Ivnik RJ, Tangalos EG, Kokmen E. Mild cognitive impairment: clinical characterization and outcome. Arch Neurol 1999; 56: 303-308. 10. Mayor J, Saiz J, Eimil E, et al. Efectos sobre el sistema nervioso de la exposición potencial a solventes orgánicos. Bogotá: Editorial Gente Nueva. Instituto de seguros sociales. 1998: 1-97. 11. Linz DH, deGarmo PL, Morton WE, Wiens AN, Coull BM, Maricle RA. Organic solvent- induced encephalopathy in 198 industrial painters. J Occup Med. 1986; 28:119- 125. 12. Thuomas KA, Moller C, Odkvist LM, Flodin U, Dige N. MR imaging in solvent induced chronic toxic encephalopathy. Acta Radiol 1996; 37: 177- 179. 13. Houck P, Nebel D, Milham S. Organic solvent encephalopathy: an old hazard revisited. Am J Ind Med 1992; 22: 109- 115. 14. Kukull WA, Larson EB, Bowen JD, McCormick WC, Teri L, Pfanschmidt ML, et al. Solvent exposure as a risk factor for Alzheimer disease: a case control study. Am J Epidemiol 1995; 141: 1059- 1071. 15. Altmann L, Neuhann HF, Kramer U, Witten J, Jermann E. Neurobehavioral and neurophysiological outcome of chronic low level tetrachloroethene exposure measured in neighborhoods of dry cleaning shops. Environ Res 1995; 69: 83-89. 16. Ohnuma A, Kimura I, Saso S. MRI in chronic paint thinner intoxication. Neuroradiology 1995; 37: 445-446. 17. Hirata M, Ogawa Y, Goto S. A cross-sectional study on nerve conduction velocities among workers exposed to carbon disulphide. Med Lav 1996; 87: 29-34. 18. Miller R. Primary brain tumors associated with chemical exposure. In: Bleecker M ed. Occupational neurology and clinical neurotoxicology. Baltimore: Williams and Wilkins. 1994: 187-206. 19. Yamanouchi N, Okada S, Kodama K, Hirai S, Sekine H, Murakami A et al. White matter changes caused by chronic solvent abuse. Am J Neuroradiol 1995; 16: 1643-1649. 20. Ashikaga R, Araki Y, Miura K, Ishida O. Cranial MRI in chronic thinner intoxication. Neuroradiology 1995; 37: 443-444. 21. Donoghue AM, Dryson EW, Wynn Williams G. Contrast sensitivity in organic solvent induced chronic toxic encephalopathy. J Occup Environ Med 1995; 37: 13571363. 22. Vrca A, Bozicevic D, Karacic V, Fuchs R, Prpic Majic D, Malinar M. Visual evoked potentials in individuals exposed to long- term low concentrations of tolueno. Arch Toxicol 1995; 69: 337-340 23. Campagna D, Mergler D, Picot A, Sahuquillo J, Belanger S, Pleven C, et al. Monitoring neurotoxic effects among laboratory personnel working with organic solvents. Rev Epidemiol Sante Publique 1995; 43: 519-532. 24. Neurotoxicology of the visual system. In: Bleecker ed. Occupational neurology and clinical neurotoxicology. Baltimore: Williams and Wilkins. 1994; 7: 161-186. 25. Schwartz BS, Ford DP, Bolla KI, Agnew J, Rothman N, Bleecker ML. Solvent-associated decrements in olfactory function in paint manufacturing workers. Am J Ind Med 1990; 18: 697- 706. 26. Vanacore N, Corsi L, Fabrizio E, Bonifati V, Meco G. Relationship between exposure to environmental toxins and motor neuron disease: a case report. Med Lav 1995;86: 522-533. 27. Ramos G, González E, Olaya U, et al. Vigilancia epidemiológica de alteraciones por exposición a solventes orgánicos. Bogotá. Coolorísimo (Cooperativa de servicios gráficos); 2002: 1- 47. Neurotoxicidad por solventes • G. Ramos. ANEXO 1 ENCUESTA PARA TRABAJADORES EXPUESTOS A SOLVENTES ORGANICOS Empresa :_______________________________________NIT:______________________ Actividad Económica:_______________________________________________________ Trabajador:_________________________ Edad:____ Escolaridad: Analfabeta___ Primaria___ Cargo:______________________ Sección:_______________________ Jornada diaria:___ Horas. 2. Técnico___ Otros___ Especificar el cargo:________________________ Tiempo Exposición:___ años ___ meses Horas de exposición al día:___Horas/día PREGUNTAS 1. Bachillerato___ Fuma usted actualmente? Número de cigarrillos: Fumó en el pasado? Número de cigarrillos: A qué edad comenzó a fumar? A qué edad dejó de fumar? Si__ Por día__ Si__ Por día__ ____ ____ No__ Por semana___ No__ Por semana___ Toma bebidas alcohólicas? Tipo de bebida que consume: Cantidad: Frecuencia: Si__ No__ ___________________ Copas__ Vasos__ Diaria__ Semanal__ Por mes___ Por mes___ Botellas___ Mensual__ Otra___ Anual__ Si respondió si, continue con esta pregunta. Si respondió no pase a la pregunta N° 3. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. 20. 21. - Ha sentido necesidad de disminuir la cantidad de trago que toma? - Se ha sentido molesto porque le critiquen su manera de tomar? - Ha tomado alguna vez trago a primera hora de la mañana para calmar los nervios o el guayabo? - A qué edad comenzó a consumir bebidas alcohólicas? Si _____ Si _____ Si_____ No _____ No _____ No _____ Ha tenido dolor de cabeza recientemente? Ha presentado visión borrosa reciente? Ha presentado mareo reciente? Ha presentado náuseas o vómit Ha presentado hormigueos, entumecimiento, calambres o corrientazos en brazos, piernas, manos o pies? Presenta debilidad y perdida de fuerza en brazos o piernas? Ha tenido sensación de ardor en ojos, nariz, garganta? Ha presentado palidez en la piel? Ha presentado resequedad en las manos? Se ha vuelto olvidadizo? Se distrae fácilmente en los últimos 3 meses? Tiene dificultad para aprender cosas nuevas? Ha notado fatiga fácil últimamente? Ha notado dificultad para distinguir los colores? Se dedica en sus ratos libres o fines de semana a labores de pintura, mecánica, carpintería? Le gusta el olor a pinturas, barnices, thinner, varsol, gasolina, lacas, pegantes, removedores de esmaltes. Recibe o ha recibido recientemente medicación para la gripa, la pérdida del sueño, problemas emocionales, estrés? Tiene dificultades para dormirse, despertares frecuentes o amanece cansado? Ha notado disminución de la audición? Si _____ Si _____ Si _____ Si _____ Si _____ No _____ No _____ No _____ No _____ No _____ Si _____ Si _____ Si _____ Si _____ Si _____ Si _____ Si _____ Si _____ Si _____ Si _____ Si _____ No _____ No _____ No _____ No _____ No _____ No _____ No _____ No _____ No _____ No _____ No _____ Si _____ No _____ Si _____ Si _____ No _____ No _____ 199 Acta Neurol Colomb • Vol. 20 No. 4 Diciembre 2004 22. 23. 24. 25. 26. 27. 28. 29. 30. 31. Sufre de temblor en alguna parte del cuerpo? Se ha sentido últimamente nervioso, tenso o aburrido? Tiene dificultad para tener claridad en su pensamiento o se ha sentido embotado? Llora con frecuencia o presenta cambios bruscos en el estado de ánimo? Ha perdido interés por las cosas o se siente inútil? Se irrita ahora más que antes? Ha tenido ataques de epilepsia o convulsiones? Ha sufrido golpes en la cabeza con pérdida de conocimiento o fracturas en el cráneo, brazos o piernas? Oye voces que otros no pueden oír o ha tenido visiones? Tiene alguna enfermedad diagnosticada por el médico? especifique___________________________________________ Si _____ Si _____ Si _____ Si _____ Si _____ Si _____ Si _____ Si _____ No _____ No _____ No _____ No _____ No _____ No _____ No _____ No _____ Si _____ Si _____ No _____ No _____ Interpretación: Si se responden afirmativamente 2 ó más de las siguientes preguntas: 4,5,7,8,12,14,15,21,22,25,27,28, debe avanzarse en el proceso de vigilancia como está indicado en el texto. ANEXO 2 FORMATO RESUMIDO DE EXPLORACION NEUROLOGICA I ESFERA MENTAL: a- ESTADO MENTAL: Orientación en persona: Normal: Anormal: Orientación en tiempo: Normal: Anormal: Orientación en espacio: Normal: Anormal: Cálculo: Normal: Anormal: Abstracción: Normal: Anormal: Concentración y atención: Normal: Anormal: Memoria Reciente: Normal: Anormal: Memoria Remota: Normal: Anormal: Juicio: Normal: Anormal: Raciocinio: Normal: Anormal: Conciencia de Enfermedad: Normal: Anormal: Contenido del pensamiento: Ilusiones: Delirios: alucinaciones (auditivas, visuales, tactiles): Estado emocional: Ansiedad: Angustia: Depresión: Transtornos de la personalidad: Si No Especifique: (paranoide, obsesivo compulsivo, etc) b- ESTADO DE CONCIENCIA: Marcar con una X el estado de conciencia en que se encuentra: Alerta: Somnoliento: Estupor: Coma: II NERVIOS CRANEALES (NC): I NC: NERVIO OLFATORIO: Examinar por separado cada fosa nasal aplicando café, tabaco y perfume Normal: Anormal: II NC: NERVIO OPTICO: Agudeza Visual: Campos visuales: Describir la anormalidad: 200 Normal: Anormal: Normales: Anormales: Fondo de ojo: Normal: Describir la anormalidad: Anormal: III-IV-VI NCs: NERVIOS OCULOMOTORES (MOTOR OCULAR COMUN- PATETICO O TROCLEAR- MOTOR OCULAR EXTERNO): Examinar los movimientos conjugados de los ojos: horizontales hacia la derecha y hacia la izquierda, verticales hacia arriba y hacia abajo, oblícuos hacia arriba a la derecha, hacia arriba a la izquierda, oblícuos hacia abajo a la derecha, hacia abajo a la izquierda: Normales: Anormales: Diplopía: Si No Tamaño pupilar: Normal Anormal Reflejo Fotomotor directo: Normal Anormal Reflejo Concensual: Normal Anormal V NC: NERVIO TRIGEMINO: Sensibilidad facial y corneal: Normal Anormal Fuerza y trofismo de los músculos maseteros: Normal Anormal Fuerza y trofismo de los músculo temporales: Normal Anormal VII NC: NERVIO FACIAL: Paresia/plegía facial central: Si Paresia/plegía facial periférica: Si Trofismo de músculo faciales: Normal Gusto en los 2/3 anteriores de la lengua (probar con sabores: sal, azúcar, limón, pastilla amarga o café amargo): Normal No No Anormal Anormal Neurotoxicidad por solventes • G. Ramos. VIII NC: NERVIO COCLEO VESTIBULAR: Agudeza auditiva: Normal Anormal Nistagmo: Si No Vértigo con maniobras posturales Si No Marcha en estrella: Si No Otoscopía: Normal Anormal IX-X NC: NERVIO GLOSOFARINGEO Y VAGO: Reflejo nauseoso: Normal Anormal Disfonía: Si No Paladar blando simétrico: Si No Gusto en 1/3 lingual posterior:Normal Anormal XI NC: NERVIO ESPINAL O ACCESORIO: Fuerza y trofismo del esternocleidomastoideo: Normal Anormal Fuerza y trofismo del trapezio:Normal Anormal XII NC: NERVIO HIPOGLOSO: Movimientos linguales: Normal Fuerza y trofismo lingual: Normal Simetría lingual: Si Anormal Anormal No III SISTEMA MOTOR: a. FUERZA: Normal: Anormal: Especificar si es monoparesia/plegía: Hemiparesia/plegía: Cuadriparesia/plegía: Paresia/plegía de un músculo o músculos aislados: Cuáles: b. TONO: Normal: Anormal: Si es anormal: Hipotonía: Hipertonía- Espasticidad: Rigidez en rueda dentada: si no c. TROFISMO: Normotrófico: Hipotrofia: Atrofia: Describir localización y extensión de la hipotrofia o atrofia: d. MOVIMIENTOS ANORMALES: Temblor Postural: Intencional: De Reposo: Disquinesias: Distonias: Corea: Atetosis: Balismo: Acatisia: Otros: Especifique: Describir Localización y extensión: (mono, hemi, cuadri). e. Marcha: Base Normal: Base Amplia: Pasos cortos: Si No Tronco: Normal: Inclinado: f. Coordinación: Normal Si No IV SISTEMA SENSITIVO: a- SENSIBILIDAD SUPERFICIAL: Tacto ligero: Normal Dolor superficial: Normal Sensibilidad térmica: Normal b- SENSIBILIDAD PROFUNDA: Sensibilidad Vibratoria: Normal Sentido de posición articular: Normal Tacto y dolor profundo: Normal c- SENSIBILIDAD CORTICAL: Grafestesia: Estereognosia: Discriminación de dos puntos: Anormal Anormal Anormal Anormal Anormal Anormal Barognosia: V REFLEJOS DE ESTIRAMIENTO MUSCULAR: Bicipital: Tricipital: Estiloradial: Estilocubital: Patelar: Aquiliano: REFLEJOS SUPERFICIALES: Cremasteriano: Cutáneo abdominales Superior: Medio: REFLEJOS PATOLOGICOS: Babinski: Chaddock: Oppenheim: Hoffman: Tromer: Palmomentoniano: Prensión: Succión: Otros: Especificar: Inferior: VI SIGNOS MENINGEOS: Rigidez de nuca: Kernig: Brudzinski: VII FUNCION CEREBELOSA: Prueba dedo- nariz: Normal Anormal Prueba talón- rodilla: Normal Anormal Diadococinesia: Normal Anormal Temblor de acción: Si No Temblor postural: Si No Temblor de reposo: Si No Temblor intencional: Si No Marcha atáxica: Si No Ataxia truncal: Si No Ataxia de extremidade Si No Dismetría ocular: Si No Nistagmo Horizontal: Si No Vertical: Si Describir localización y extensión del temblor, incoordinación, ataxia, etc.: No VIII SISTEMA NERVIOSO VEGETATIVO: Reactividad de la frecuencia cardiaca (FC) a la presión ocular: Normal: Anormal: Reactividad de la FC al lavarse la cara con agua fria: Normal: Anormal: Reactividad de la FC y de la TA al pasar del decúbito a la posición sentado: Normal: Anormal: Reactividad de la FC al masaje del seno carotídeo: (No realizarla en caso de estar contraindicada por patología cardiovascular): Normal: Anormal: IX EXAMEN NEUROVASCULAR: Normal: Anormal: Examinar pulsos carotídeos, temporales. Valorar soplos cervicales o craneanos. 201 Acta Neurol Colomb • Vol. 20 No. 4 Diciembre 2004 ANEXO 3. MINIMENTAL STATE. NOMBRE: FILIACION: EDAD: EMPRESA: SEXO: NIT: EXAMINADOR: 1- ORIENTACION : (10 puntos: cada respuesta correcta es 1 pto, incorrecta 0 ptos.) A- Orientación en tiempo (5 ptos.): Fecha : Día: Mes: Año: Día de la semana: Mañana, tarde o noche?: B- Orientación en Lugar (5ptos.): País: Departamento: Ciudad: Sitio en el que estamos: Barrio: 2- MEMORIA DE FIJACION: Nombre 3 objetos y pídale al paciente que repita los nombres. Se asignan 3 puntos cuando el paciente los repite completamente y en orden, en el primer ensayo. 2 puntos si repite 2 y un punto si repite uno solo. Si no repite ninguno el puntaje es 0. (Se sugiere pelotabandera-árbol, mesa-silla-lápiz). Se puede pedir al paciente que diga las palabras (concediendo 1 segundo por cada palabra) y luego que las repita. Finalmente se hace repetir las palabras 3 veces para más tarde utilizarlas en la prueba de evocación). 3- ATENCION Y CALCULO (5 puntos): Diga al paciente que reste de 7en 7 partiendo de 100 hasta realizar 5 sustracciones (Se da un punto por cada respuesta correcta). Si no puede restar pídale que deletree la palabra MUNDO al revés. 4. MEMORIA DE EVOCACION (3 puntos). Pida al paciente que repita las 3 palabras del punto 2 (memoria de fijación). Por cada objeto recordado en orden correcto se da un puntaje de 1. 5- LENGUAJE (9 puntos). A- Señale un reloj y pregúntele que es?. Repita igual procedimiento con un lápiz. Asigne un punto por cada respuesta correcta (total 2 puntos). B- Diga al paciente que repita la frase: el hombre camina por la calle (Se da 1 punto si repite la frase correctamente. C- Ejecutar la siguiente orden: TOME ESTE PAPEL CON SU MANO DERECHA, DOBLELO POR LA MITAD Y COLOQUELO EN EL SUELO. Si cumple toda la orden correctamente se dan 3 puntos (o un punto por cada porción de la orden). D- Lea y cumpla la orden CIERRE LOS OJOS. Si no lo hace puede dar una orden verbal. Respuesta correcta: 1 pto. Incorrecta: 0 E- Pida al paciente que escriba una frase (debe ser lógica con sujeto y verbo). La puede decir verbalmente en caso de no saber escribir. Se da un punto si la frase es lógica, tiene sentido, sujeto y verbo). FSe pide que dibuje un cubo, o dos pentágonos en intersección o que haga una casa con palillos o fósforos (Se da 1 punto si la respuesta es correcta). CALIFICACION: MAXIMO POSIBLE: 30 PUNTOS. N, 24 DL, 18 DM, 12 DS DL: demencia leve. DS: demencia severa. 202