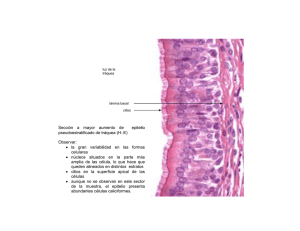
53.2. aparato broncopulmonar superior
Anuncio

53 APARATO RESPIRATORIO. VÍAS AEREAS SUPERIORES. SENOS PARANASALES ESTRUCTURA DEL TEMA: 53.1. Introducción. 53.2. Vías respiratorias superiores. - Nariz. - Senos paranasales. - Faringe. - Laringe. 53.3. Aparato broncopulmonar superior. - Tráquea. - Bronquios. - Bronquiolos. 53.1. INTRODUCCIÓN Anatómicamente encontramos unas vías respiratorias superiores, un aparato broncopulmonar superior y un aparato broncopulmonar inferior. Las vías respiratorias superiores y el aparato broncopulmonar superior son las vías de conducción, y el aparato broncopulmonar inferior es la zona de respiración, de intercambio entre O2 y CO2. 53.2. VÍAS AÉREAS SUPERIORES Las vías de conducción tienen un patrón común de epitelio y tejido conjuntivo subyacente (lámina propia), la mucosa respiratoria. El epitelio respiratorio es típicamente un epitelio pseudoestratificado cilíndrico ciliado con células caliciformes, que va a ir disminuyendo de altura, pasa de pseudoestratificado, a epitelio cilíndrico y a epitelio cúbico. Disminuye también el número de células caliciformes según progrese. Este epitelio consta de 7 tipos celulares. - Células ciliadas: Las células ciliadas son cilíndricas, con citoplasma eosinófilo y núcleos a diferentes alturas. En el borde apical aparecen cilios que movilizan el moco batiendo juntos hacia la misma dirección. Al microscopio electrónico aparecen todos los orgánulos citoplasmáticos y además se observa en el polo apical microvellosidades y cilios (9 pares de microtúbulos periféricos y un par de microtúbulos central). - 250 - - Células caliciformes: Disminuyen su número hasta casi desaparecer al final de las vías broncopulmonares superiores, desapareciendo en muchos de los casos. Son células con morfología de cáliz, que tienen el núcleo en posición basal. Tienen un citoplasma apical pálido dado por la vacuola de mucinógeno. Al microscopio electrónico se observan dichas vacuolas de mucinógeno que se transformará en mucina cuando se libere el contenido de las mismas. - Células serosas: Son poco frecuentes en las vías superiores y predominan en las porciones más ramificadas del aparato bronco-pulmonar superior. Son células cilíndricas o cúbicas (cuando el epitelio es cúbico simple). Tienen los núcleos a diferentes alturas, un citoplasma eosinófilo. En los bronquiolos se transforman en las denominadas células bronquiolares o de Clara. En el borde apical aparecen microvellosidades y gránulos de secreción. Al microscopio electrónico, en el caso de ser epitelio pseudoestratificado tienen un borde apical con microvellosidades y tiene algunos gránulos densos con membrana. - Células intermedias -o en cepillo-: Son células cilíndricas, con microvellosidades en el polo apical y citoplasma eosinófilo. Al microscopio electrónico, estas células tienen mayor cantidad de glucógeno que las demás. No se sabe si son células caliciformes que han liberado su mucinógeno y no lo han repuesto; o bien son células intermedias en la diferenciación desde las células madre hacia las células ciliadas. También cabe la posibilidad de que fueran cuerpos neuroepiteliales del sistema neuroendocrino difuso. Estas células en general, no son muy numerosas. - Células basales o células madre: Las células madre o células basales son, en gran medida, las que van a generar la pseudoestratificación porque no llegan a la luz de estas vías. Van a dar lugar a cualquiera de las células nombradas (sobre todo las ciliadas y las caliciformes). Son un poco más basófilas que el resto y a microscopía electrónica se observa que tienen poca cantidad de orgánulos y más ribosomas debido a su indiferenciación. - Células neuroendocrinas: Generalmente tienen morfología triangular, lo que origina la pseudoestratificación de las vías superiores. Se caracterizan porque tienen gránulos neurosecretores en contacto con el polo basal. Estos gránulos son de núcleo denso, y realizan la exocitosis hacia la sangre, liberando serotonina y otros neuropéptidos. - Células globulares o migratorias: Son células redondas que aparecen en diferentes alturas del epitelio, con un núcleo amplio, de cromatina algo más densa. Son linfocitos en tránsito, mastocitos... Bajo este tejido encontramos la membrana basal, que es bastante gruesa; de hecho se ve a microscopía óptica en la traquea. El tejido conjuntivo subyacente es rico en fibroblastos, fibras de colágeno y fibras elásticas y en algunos lugares alojan glándulas. - 251 - Epitelio de las vías aéreas NARIZ La nariz está dividida por un tabique óseo y cartílago, que la dividen en 2 zonas. Las fosas nasales van a estar revestidas por un tejido epitelial y conjuntivo. Además, su superficie se ve aumentada por la presencia de los tres cornetes (superior, medio e inferior). Aparece también un tejido epitelial pseudoestratificado plano queratinizado con pelos (vibrisas) en el vestíbulo de la nariz. También hay una pequeña área de epitelio de transición, donde no hay cilios, pero rápidamente se transforma en epitelio respiratorio (pseudoestratificado cilíndrico ciliado con células caliciformes). Hay un área en la parte superior y más posterior donde se encuentra el epitelio olfatorio. En la lámina propia predominan plexos vasculares venosos con la función de calentar el aire y muchas glándulas mixtas (mucosas y serosas). - 252 - SENOS PARANASALES Cavidades óseas que aparecen en los huesos frontal, etmoides, esfenoides y maxilar y que se encuentran revestidas por un epitelio respiratorio, que se caracteriza porque tiene poca pseudoestratificación, es casi cilíndrico simple. Hay menos células caliciformes. Los cilios baten hay fuera de estas cavidades el moco para drenar a los distintos cornetes. El tejido subyacente del epitelio es escaso, rápidamente se une al periostio. FARINGE La faringe comunica el aparato respiratorio (nasofaringe) y el aparato digestivo (orofaringe y laringofaringe). La nasofaringe tiene epitelio respiratorio. La orofaringe y la laringofaringe tiene epitelio digestivo (pluriestratificado plano no queratinizado). Por debajo encontramos tejido conjuntivo con glándulas mixtas en la nasofaringe, y glándulas mucosas en la orofaringe y laringofaringe. En el tejido conjuntivo hay muchas fibras elásticas, los músculos faríngeos y en distintos puntos encontramos el anillo de Waldeyer. LARINGE Es una pequeña área entre la laringofaringe y tráquea de apenas 40 mm de longitud. La laringe tiene una serie de cartílagos: epiglotis (fibrocartílago, que cierra las vías respiratorias al tragar), tiroides, cricoides y aritenoides. El epitelio que reviste la epiglotis, a nivel anterior, es un epitelio digestivo. A nivel posterior y en relación con el aparato respiratorio, hay epitelio respiratorio. Además, la laringe presenta lo que se conocen como cuerdas vocales falsas o superiores que son como evaginaciones revestidas por el epitelio respiratorio y tejido conjuntivo subyacente; y unas cuerdas vocales verdaderas o inferiores, que son las que vibran para emitir sonidos. En las cuerdas vocales inferiores encontramos tejido conjuntivo que en determinado punto tiene fibras elásticas (ligamento de las cuerdas vocales) y músculo (músculo vocal o de las cuerdas vocales). 53.2. APARATO BRONCOPULMONAR SUPERIOR El aparato broncopulmonar superior está constituido por la tráquea (Iª generación de conductos) y las distintas bifurcaciones hasta llegar al bronquiolo terminal (XVIª generación). Encontramos unas 65.000 ramificaciones que hace que aumente mucho la superficie. - 253 - TRÁQUEA Es un conducto de 10 – 12 centímetros de longitud con una luz de 2 cm. Se ramifica hasta dar conductos de 0,2 milímetros que va a ser el diámetro del bronquiolo terminal. Con esto conseguimos aumentar el diámetro de todas las vías. Presenta desde la luz hacia el interior un epitelio respiratorio típico; este epitelio presenta una membrana basal importante, gruesa, que se ve perfectamente a microscopía óptica. Por debajo de esta membrana basal encontramos la lámina propia donde encontramos glándulas sero-mucosas (liberan moco y enzimas), que drenarán a la luz a través del epitelio por conductos. Pueden llegar a ser compuestas. En el seno del conjuntivo encontramos los anillos traqueales (unos 16). Son de cartílago hialino. Tienen forma en herradura o en “U”. Están unidos entre sí (superior con inferior) a través de tejido fibrocolágeno. A nivel posterior se unen sus extremos mediante músculo liso transversal. Por fuera del cartílago encontramos el pericondrio rodeando todos los cartílagos traqueales. La tráquea se divide en la karina, dando lugar a los bronquios principales. BRONQUIOS Mantienen la misma estructura que la tráquea hasta que se hacen intrapulmonares. En el pulmón derecho, el bronquio principal se divide en tres bronquios lobares y en el izquierdo en dos bronquios lobares. El pulmón derecho está dividido en tres lóbulos (superior, medio e inferior) y el izquierdo en dos (inferior y superior). Los lóbulos se separan por incisuras revestidas por pleura visceral. Los bronquios lobares se dividen en bronquios segmentarios: 5, 3 y 2 en el pulmón derecho, y 5 y 5 en el izquierdo. Estos bronquios segmentarios (10 y 10) llevan aire a los segmentos de los lóbulos, que están divididos por tejido conjuntivo y mapeados por la irrigación venosa. Los bronquios segmentarios se bifurcan en bronquios subsegmentarios hasta la generación Xª, que tiene aproximadamente unos 0,5 milímetros de diámetro. - 254 - Características histológicas de los bronquios (generaciones IIª a Xª) El epitelio respiratorio va a ir disminuyendo su altura y la pseudoestratificación desaparece (se hacen simples cilíndricos y posteriormente simples cúbicos). También disminuye el número de células caliciformes, igual que las glándulas mixtas. Los anillos traqueales se sustituyen por placas cartilaginosas, de las cuales cada vez habrá menos. De hecho desaparecen cuando el bronquio tiene 1 milímetro de diámetro. Entre las placas cartilaginosas y aumentando progresivamente su cantidad, habrá músculo liso que al principio queda entre las placas de cartílago y al final forma una capa continua muscular, concéntrico a la luz. En el tejido conjuntivo, cada vez hay mayor riqueza de fibras elásticas. BRONQUIOLOS: Los bronquiolos aparecen de la generación Xª a la XVIª. Se constituyen por un epitelio simple cúbico ciliado, sin células caliciformes. Aparecen las denominadas células de Clara o células bronquiolares, que son cúbicas, con núcleo redondo y en el polo apical protruye hacia la luz y no tiene cilios, sólo pequeñas microvellosidades; tiene gránulos que no suelen verse con la microscopía óptica, pero sí se ven con microscopio electrónico. Son gránulos serosos (enzimáticos), pequeños y densos a los electrones, que contienen una sustancia con función poco definida. Actúa como el surfactante probablemente para evitar el colapso bronquiolar, aunque también se le da una función importante de detoxificación de partículas que se inhalan. Bajo este epitelio se observa en el tejido conjuntivo la ausencia de placas de cartílago, que ya no aparecen desde que el bronquio tenía un diámetro menor de 1 mm. No existen glándulas de secreción y el músculo se dispone muy laxamente, apareciendo células musculares casi aisladas. Predominan las fibras elásticas. Llegamos pues al bronquiolo terminal (generación XVIª), a partir del cual se forman los bronquiolos respiratorios (generación XVIª, XVIIª y XVIIIª), y posteriormente aparecen los conductos alveolares (generación XXª y XXIª), los sacos alveolares (generación XXIIª) y los alveolos (generación XXIIIª). Desde la generación XXª a la XXIIIª es donde podemos decir que se produce el intercambio gaseoso. - 255 - La última unidad histológica separada por tejido conjuntivo son los lobulillos, que se definen como: “la mínima unidad separada por tejido conjuntivo que va a tener en el vértice la entrada de bronquiolo lobulillar y una arteriola lobulillar”. Este bronquiolo se divide dentro del lobulillo de forma que tenemos de tres a cinco bronquiolos terminales. Cada bronquiolo terminal va dando lugar a bronquiolos respiratorios y esto divide los lobulillos en acinos. Cada acino pulmonar dependerá de un bronquiolo terminal y serán subunidades que no están delimitadas por tejido conjuntivo. Cada lobulillo tiene pues, de 3 a 5 acinos. - 256 - La mayoría del volumen pulmonar está ocupado por vías respiratorias o parénquima pulmonar (80 – 90%), donde se incluyen los plexos capilares, que van entre tabiques alveolares. El estroma pulmonar (10 – 20%) son las vías conductoras, los grandes vasos y el intersticio pulmonar (formado por tejido conjuntivo que sostiene las vías respiratorias [los tabiques alveolares] y las vías conductoras [tejido conjuntivo representado por la lámina propia]). - 257 -