Los Trastornos del Apetito y “el altar de la belleza”: Anorexia
Anuncio

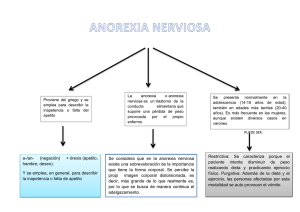
Los Trastornos del Apetito y “el altar de la belleza”: Anorexia, Bulimia y Apetito Compulsivo. ¿Qué son los trastornos del apetito? Desde un punto de vista casi sintomático pudiéramos hacer la siguiente descripción: La Bulimia se caracteriza por excederse repetidamente en la alimentación, es decir, el consumo irreprimible de gran cantidad de alimento en poco tiempo. Después, el bulímico trata de librarse de las calorías mediante la provocación del vómito, el uso de laxantes (que deterioran la flora intestinal) o el ejercicio físico frenético. No es el comer simplemente un objetivo, es más bien una vía de escape para una «ansiedad descontrolada». El objetivo, en todo caso, es mantener su tipo y peso ideal. Las raíces del problema suelen ser profundas y se abordarán más adelante. La Anorexia Nerviosa tiene como característica principal una severa y prolongada inapetencia al alimento o rechazo a comer a causa de un problema emocional, lo que resulta en una importante pérdida de peso. El origen obviamente no es una afección física, sino psíquica. Afecta especialmente a jovencitas que tienen mucho miedo a ser obesas y, aun estando demacradas, siguen viéndose gordas. Rehúsan mantener su peso por encima del mínimo que «ellas» consideran normal para su edad y estatura. EI Apetito Compulsivo o apetito desordenado implica un consumo irreprimible de alimento, seguido de un sentimiento de culpa y vergüenza por tal comportamiento y por el consiguiente incremento de peso (esto también suele suceder en muchos casos de Bulimia). El comedor compulsivo suele comer en exceso cuando está nervioso o preocupado. La línea que divide el estado entre un bulímico y alguien que tiene apetito compulsivo es muy estrecha, la diferencia básica está en que el bulímico se mantiene delgado al recurrir al vómito, mientras que el comedor compulsivo que no recurre a medios provocados para eliminar alimentos, tendrá exceso de peso. A nivel psíquico los dos tipos de padecimientos tienen cosas en común, como, evidentemente, la ansiedad. El sentimiento de culpa puede en muchos casos ser mayor en el bulímico por el hecho de recurrir al vómito, una práctica que, él sabe, a muchos les parecería repugnante. El mantener esto como algo oculto -en la mayoría de los casos es asípuede añadir remordimiento. Antes de pasar a analizar el siguiente aspecto de este tema conviene hacer una aclaración. El hecho de ser una persona delgada u obesa, o ganar o perder peso, no es indicación de que se tiene un trastorno del apetito, ya que existen muchos condicionantes que pueden influir, como el metabolismo heredado, factores hormonales, efecto medicamentoso, etc., etc. Debemos considerar que existe un trastorno del apetito cuando la actitud de la persona para con la comida y su peso se desequilibra. Son, por tanto, las alteraciones emocionales y psíquicas las que determinan que la persona coma en exceso o rehúse comer. ¿Por qué los trastornos del apetito se están convirtiendo en una plaga de la vida moderna? En mi modesta opinión existen dos factores que han hecho de estos trastornos afecciones características de nuestros tiempos: Primero: Hasta el siglo XX solamente los ricos se preocupaban de vestir a la moda, pero a partir de ahí, con la aparición de grandes almacenes, las revistas para la mujer y la fotografía de modas, provocó que la mayoría de las mujeres se interesaran más en estas cuestiones. Las modas nuevas y elegantes se producían en serie y en tallas estándar, y para llevar esas prendas la mujer debía tener la figura «apropiada» .De este modo, los efectos de la figura se convirtieron en frustración y vergüenza para las mujeres que no encontraban su talla en ropa de moda. Para los años veinte, en Estados Unidos la apariencia exterior era más importante que la personalidad interior, porque el atractivo sexual había reemplazado a la «valía interna». Este punto de vista pronto se fue extendiendo hacia el «viejo continente» y, con el transcurso de los años, muchas personas por todo el mundo adoptaron el concepto de que el tamaño y la forma del cuerpo era una medida de valía personal. En los últimos años, las dietas y la belleza se han convertido en una obsesión. Cálculos recientes indican que casi el 50% de las mujeres hacen alguna dieta para el control de peso durante el año. Hace ya más de 7 años que la revista Gamur hizo un sondeo de opinión entre 33.000 mujeres, preguntándoles :"¿Qué es lo que le haría más feliz?". El 42% respondieron: «Perder peso». .Ahora, metidos en un nuevo milenio, la delgadez se ha convertido en símbolo de fuerza, logro y atractivo. El resultado es que muchas jovencitas de nuestro tiempo crecen teniendo la delgadez como un «dogma de fe». Segundo: Sería frívolo pensar que el único factor que contribuye al desarrollo de los trastornos del apetito es el «altar de la belleza» que la sociedad actual impone, ya que la presión social es la misma para todos/as, y no todos(as) desarrollan estos trastornos. Existen otros factores que influyen, como la cultura, la genética, la salud o anormalidades bioquímicas e incluso el ambiente familiar. Para entender mejor estos otros factores, creo que lo mejor será dar respuesta a una pregunta que considero de vital importancia... ¿Quiénes son más susceptibles a padecer estas afecciones ? Las personas con trastornos del apetito no son personas, como algunos quizá piensen, con un bajo coeficiente intelectual o «pobres de mente». Todo lo contrario. En general, son personas de profunda reflexión e inteligentes. Muchas jovencitas se sentirían identificadas con los sentimientos típicos expresados en el libro «The Golden Cage» (La jaula dorada), de la doctora Hilde Bruch: «Sientes gran temor a ser corriente, de término medio, común, no lo bastante buena. Piensas que sólo mereces la pena si haces algo muy especial, algo tan grande y deslumbrante que tus padres y las demás personas por las que te interesas se queden impresionados y te admiren por ser suma- mente especial». Para algunas mujeres, el siempre tratar de agradar a otros y al mismo tiempo reprimir su propio deseo de tomar el mando de su vida crea un conflicto interno que puede conducir a un trastorno del apetito. Una ex-bulímica dijo: «Mi familia esperaba que hiciera todo a su manera, que yo fuese como ellos querían. Aun que por fuera daba la apariencia de estar segura de mí misma y ser muy inteligente, por dentro no era así en absoluto. Nunca me sentí capaz de cumplir con lo que esperaban de mí. No podía agradar a nadie, ni a mis amistades ni a mis padres. Entonces, me di cuenta de que podía controlar algo: mi peso. Podía ganar peso y perderlo, podía hacer lo que quisiera con él. Eso me dio la sensación de que podía controlar mi vida. Si podía controlar eso, podría controlar todo lo demás. Por otro lado, a pesar de tener talento, muchas bulímicas carecen de amor propio, y precisamente el hecho de comer demasiado puede indicar eso. Es como si uno se dijera: «No valgo para nada. ¿Por qué tendría que interesarme en mi persona o en mi peso?. Esta forma de pensar da lugar a depresiones. De hecho, entre los bulímicos son comunes las ideas suicidas, y varios médicos dicen que una tercera parte de sus paciente han tratado de quitarse la vida. Debemos preguntarnos ¿De dónde surge ese sentimiento de inutilidad?... Existen varios antecedentes que suelen coincidir en pacientes con trastornos del apetito: amargas decepciones, rechazo, un ambiente en el que se pasan por alto las necesidades emocionales de la persona o experiencias traumáticas vividas durante la infancia. Investigaciones realizadas revelan que un número elevado de pacientes con trastornos del apetito han sido víctimas de abusos sexuales o hasta han sido violadas. En otras ocasiones pueden ser las actitudes de otros lo que hace que uno se tenga en poca estima. Una joven comentó: «Hasta dónde puedo recordar, siempre estuve demasiado gorda y mi madre no paraba de machacar sobre lo mismo. Se hacía de todo para que adelgazara; eso era lo único que importaba. Por eso me odio y odio mi cuerpo. En lo más profundo de su ser, la mayoría de los que tienen este tipo de trastornos están convencidos de que algo falla en su personalidad. Por consiguiente, todos sus esfuerzos van dirigidos a esconder el defecto de su incapacidad y encontrar maneras de aumentar su autoestima. Los anoréxicos tratan de hacerlo de una manera muy especial. Su esfuerzo por aumentar su amor propio es lo que hace que la anorexia sea tan insidiosa y... mortífera (el 21 % de las enfermas de anorexia nerviosa mueren como consecuencia de la enfermedad). Una mujer joven que sufrió el rechazo de un hombre a quien amaba dijo: «Quería demostrar que había rechazado algo bueno, así que me propuse ser superdelgada y superinteligente». Dejó de comer y emprendió una vida muy activa. «Empecé a sentirme satisfecha conmigo misma. Sentía que era realmente especial, pues podía hacer algo de lo que otros no eran capaces. Pensaba: «Soy fuerte». Cuando alguien trataba de hacer que comiera, ella pensaba que estaba tratando de arruinar su vida y su felicidad. Esta actitud es característica de los anoréxicos: tratan de aumentar su autoestima mediante reprimir sus deseos y hacer lo que otros no pueden (se sienten fuertes). La manera de enfrentarse a los cambios físicos típicos de la adolescencia puede ser un desencadenante. Por ejemplo, la joven que se siente abochornada e incluso indigna ante la manera en que los chicos la tratan o la miran al desarrollarse como mujer. Una adolescente dijo: «Cuando perdí peso y me liberé de mis curvas ya nadie me molestaba. Ya no llamaba la atención del sexo opuesto». En otros casos, la anorexia puede ser una forma de huir de las responsabilidades de la vida adulta. Es cierto que no todos los anoréxicos piensan así. Sin embargo, parece que todos consiguen una sensación de fortaleza al convertirse en alguien a quien pueden admirar, y de este modo consiguen aumentar un poco su amor propio. La delgadez se convierte en su estandarte. Hay que matizar que existen algunos casos en que el trastorno del apetito lo pudiéramos definir como bulímico-anorexia, ya que he conocido casos en que el trastorno ha fluctuado como un péndulo de un trastorno a otro a lo largo de los años. Es decir, pacientes que han sido capaces de reducir su ingesta alimentaria durante un tiempo de manera drástica, a mínimos peligrosos y con el tiempo han pasado a tener un deseo irreprimible de comer en exceso. También existen ciertos tipos de Trastornos del Apetito que no son específicos, diagnosticables como bulimia o anorexia. Por ejemplo, una mujer que tiene un peso normal y no come de manera compulsiva, pero de todos modos en ocasiones esporádicas vomita por un temor exagerado a engordar. Conozco incluso casos, que no sabría como catalogarlos, donde se combinan los vómitos ocasionales y el comer poco y mal, para no engordar, con la cirugía estética frecuente, como resultado de una absoluta obsesión con la imagen corporal. A continuación vamos a analizar la sintomatología típica y los efectos físicos, nada desdeñables, que pueden sufrir los afectados por los trastornos del apetito y, en segundo término, la interacción de ciertos factores cognitivos y bioquímicos relacionados con el “atracón” típico de la mayor parte de las pacientes bulímicas. SÍNTOMAS PARTICULARES DE LA ANOREXIA NERVIOSA 1.- Exagerado temor a aumentar de peso o engordar, aunque el peso ya sea insuficiente. 2.- Percepción distorsionada del peso, tamaño o figura de su cuerpo. 3.- No existe otro trastorno físico o psíquico que justifique la pérdida de peso o la negativa a comer. 4.- Comienza el trastorno antes de los 25 años de edad, especialmente en la adolescencia y hasta en la niñez. 5.- En el caso de la mujer, ausencia de al menos tres ciclos menstruales consecutivos. 6.- Abuso de laxantes o diuréticos de venta libre. En ocasiones es tal el abuso de laxantes que la afectada tiene intensos dolores abdominales, inflamación anal, incontinencia fecal y dependencia de ellos para evacuar. En otros casos realiza ejercicio intenso, a pesar de la baja ingesta calórica y el estado demacrado. 7.- Peso anormalmente bajo. 8.- Síntomas de inanición (dependientes del grado, serán más o menos acusados). Consecuencias físicas de la ANOREXIA NERVIOSA * Trastornos sanguíneos e Hipotensión arterial. * Hipotermia, frío todo el tiempo, incluso durante el verano. * Cambios hormonales. Ausencia de período menstrual (amenorrea). Para el funcionamiento menstrual se necesita un 20% de grasa corporal, esta es la razón por la que se detiene la regla. * Bradicardia, latido de corazón lento por un corazón debilitado. * Estreñimiento grave, acompañado de dolores abdominales. * Trastornos digestivos * Lanugo (desarrollo de vello muy fino por todo el cuerpo). * Debilidad, cansancio, anemia, insomnio. * Descalcificación. * En los casos más graves, fallo cardíaco repentino o fallecimiento por inanición. SÍNTOMAS PARTICULARES DE LA BULIMIA NERVIOSA 1.- Frecuentes episodios de atracones de comida. 2.- Sensación de pérdida de autodominio durante los atracones de comida. 3.- Un mínimo de dos atracones de comida a la semana durante al menos tres meses. 4.- Preocupación exagerada por la figura y el peso corporal. Los bulímicos no pueden pasar por delante de un espejo sin echar al menos una ojeada rápida. Su obsesión es constante y se esfuerzan lo indecible para estar lo más atractivos posible. 5.- Medios artificiales para deshacerse de la calorías. Normalmente el vómito, pero ocurre con frecuencia que estos son acompañados y en ocasiones hasta sustituidos en gran parte por laxantes, diuréticos, dietas estrictas y ejercicio frenético. Equivocadamente se suele pensar que la persona que no vomita no puede ser bulímica, debido a que el patrón atracón-vómito captan más atención por la impresión que causa. No obstante, el apetito compulsivo y el uso de métodos distintos al vómito para mantener el peso, también configuran un diagnóstico de bulimia. 6.- Síntomas de depresión asociados al trastornos. Incluyen pensamientos pesimistas, ideas recurrentes de suicidio, escasa capacidad de concentración o irritabilidad creciente. 7.- Antecedentes de dietas frecuentes. Puede que durante años intenten controlas su peso mediante dietas severas que poco a poco le crean desequilibrios, dependencias, carencias, imágenes distorsionadas sobre la alimentación, pensamientos restrictivos que pueden desembocar en compulsión-atracón-vómito. 8.- Pánico a engordar. Durante años, el vómito puede ser un secreto bien guardado que domina al miedo de engordar, viendo al vómito como el mejor aliado, el amigo para conseguir el fin. No obstante, esta se convierte en una relación amor-odio, ya que el afectado(a) termina, antes o después, por darse cuenta de que este es un cruel enemigo, que te hace olvidarte de tu “otra vida”, tus verdaderos amigos, te engaña con falsas esperanzas, aparta de la mente las cosas verdaderamente importantes de la vida, promete libertad y otorga esclavitud, dice que te subirá al altar del reconocimiento y la satisfacción personal y, en cambio, hace de uno un ser frustrado y deprimido. Consecuencias físicas de la BULIMIA * Menstruaciones irregulares * Dolores de garganta, por el contacto con el ácido digestivo. * Debilidad muscular, calambres y distensión cardiaca. * Hernia de Hiato, deshidratación, riñones dañados, dolor abdominal. * Inflamación de las glándulas salivares (mejillas hinchadas, debajo de las orejas), deterioro dental. * En casos graves, hemorragias de estómago, insuficiencia renal, ataque cardíaco. Consecuencias físicas del APETITO COMPULSIVO * Hipertensión y fatiga por sobrepeso. * Cálculos biliares * Riesgo de padecer Diabetes o Hipercolesterolemia. * Enfermedades coronarias y mayor incidencia de cáncer. * Trastornos hormonales BIOLOGÍA DEL HAMBRE Y DEL ATRACÓN En el Hipotálamo encontramos unos centros nerviosos cuya estimulación supone un aumento radical del hambre, así como otros centros nerviosos existen otros centros nerviosos que al ser estimulados producen sensación de saciedad. Existen también en regiones superiores al hipotálamo, en el área límbica, centros nerviosos que desempeñan un claro papel en la regulación alimentaria, en lo que se refiere a gustos o preferencias. En la medida que pudiéramos influir en estos centros nerviosos, lograríamos controlar la sensación de hambre o saciedad. Desde luego, sabemos que existen factores en el metabolismo de la digestión que influyen en estos centros nerviosos. Por ejemplo, si la glucemia es alta (siempre sube después de una comida normal) hay un aumento en la actividad eléctrica en el centro nervioso de la saciedad y una disminución de actividad o estimulación en los centros nerviosos del hambre, provocando lógicamente sensación de saciedad y falta de hambre. Cuando existe hipoglucemia, ocurre justamente lo contrario, hambre y falta de saciedad. Aunque en menor medida, ocurre igual con las concentraciones de aminoácidos en sangre. Igualmente una concentración alta de ácidos grasos y lípidos en sangre anulan la sensación de hambre. Estudios recientes realizados en paciente bulímicas, sobre cambios bioquímicos, se centraron en la presencia de CCK (hormona colecistoquinina). Las pacientes del estudio tenían en la sangre niveles más bajos de esta hormona después de comer que las no bulímicas. Normalmente el intestino delgado segrega esta hormona después de la ingesta. La CCK estimula las contracciones de la vesícula biliar, lo que, a su vez, hace que el páncreas segregue los jugos digestivos. Se sabe que cuando se suministra esta hormona a animales o humanos dejan de comer, lo que conduce a los investigadores a creer que la CCK puede ayudar en la transmisión de las señales de saciedad del tracto digestivo al cerebro. Aun con todo, el hecho de que la CCK sea más baja en la bulímicas después de una comida puede indicar una de dos cosas, o que ya han tenido suficiente o que el mecanismo está debilitado. Esperemos que futuras investigaciones arrojen más luz en este sentido. EL CÍRCULO VICIOSO DEL ATRACÓN Una paciente pudiera atracarse en principio a causa de una desilusión o frustración, pero luego continuaría con sentimientos de dolor, de enfado o culpa a causa del atracón. En esos momentos se resuelve centrando su tiempo y energías en que no vuelva a ocurrir ignorando el hambre o las emociones que le llevan a querer atracarse. Intenta evitar reuniones sociales si sabe que habrá comida o se obliga a no llevar dinero encima, para no comprar nada, e incluso da largas caminatas de rodeo para evitar las tiendas de comestibles. Algunas pacientes han llegado a recurrir a métodos dolorosos para evitar comer. Lógicamente todo este esfuerzo y sufrimiento aumenta la ansiedad que tiene la bulímica y a la larga sucumbe y el círculo vicioso comienza nuevamente. Evidentemente esa no era la forma de luchar contra el atracón. Un desafío para los padres Tener una hija con algún trastorno alimentario supone un gran desafío para los padres. “Hay que ser de hierro –dice cierto padre-. Uno ve a su propia hija consumiéndose delante de sus ojos.” Si una joven padece algún trastorno alimentario, es normal que a veces su obstinación cause frustración a sus padres. Pero es necesaria la paciencia. En ningún caso es bueno dejar de mostrarles cariño. Carmen, cuya hija tenía anorexia, admite que no siempre le resultó fácil. Pero aun así, explica: “Procuraba acariciarla siempre; intentaba abrazarla; trataba de besarla. Pensaba que si dejaba de ser cariñosa con ella, de mostrarle amor, nunca recuperaríamos lo que habíamos perdido”. Una de las mejores maneras de ayudar a una hija a recuperarse de un trastorno del apetito es comunicándose con ella. Pero es necesario recordar que al hacerlo es imprescindible escuchar y no “soltar sermones”. Además es necesario resistir el impulso de decirle “Eso no es verdad” o “No tienes por qué sentirte así”. Con una buena comunicación la joven tendrá donde acudir en los momentos de angustia y habrá menos probabilidades de que recurra a los patrones de comportamiento compulsivo. Si los padres sospechan que su hija(o) padece un trastorno del apetito es necesario tratar el asunto con delicadeza, que no sienta que le están acusando de hacer algo malo. A algunos padres les ha dado resultado escribir previamente una carta para expresarle su preocupación, reiterarle su amor y su disposición para prestarle la ayuda que desee. LOS PRIMEROS PASOS PARA BUSCAR AYUDA Necesitamos ser modestos a nivel profesional, ya que los Trastornos del Apetito son, en mi humilde opinión, trastornos complicados por la interacción característica, ya comentada, que se produce entre desencadenantes psíquicos y desajustes biológicos y orgánicos. Por otro lado, se necesitaría un libro entero (entre los muchos que hay) para considerar la totalidad de acciones y terapéuticas que se están usando en cada caso (Anorexia, Bulimia y Apetito Compulsivo). Por todo esto trataré de, al menos, enunciar y desarrollar someramente lo que, por un lado se está haciendo actualmente por diferentes terapeutas y médicos, y por otro lado los que mi propia experiencia me ha demostrado con los pacientes que sufren o han sufrido estos trastornos. Por regla general el ingreso en un Centro Hospitalario solo suele ser necesario en algunos casos de Anorexia Nerviosa, cuando tratamientos de Consultorio Externo (Psiquiatras, Psicólogos, Psicoterapeutas, etc.) no son suficiente. En algunos casos pacientes bulímicos (as) pueden necesitar internarse, pero son los menos. Evidentemente cuando se sospecha que un familiar nuestro padece un Trastorno del Apetito (véase Síntomas Particulares) lo primero que se impone es la conversación clara, pero con mucho cariño, sobre el asunto. El rechazar o negar la existencia del problema suele ser lo habitual, pero no hay que darse por vencido, es necesario hablar de ello cuantas veces sea necesario, hasta que el implicado acceda a buscar ayuda. La siguiente experiencia sirve para ilustrar este punto: “Cuando los padres de una joven adolescente le dijeron: „Cariño, no podemos aceptar que digas que no pasa nada. Saltar a la comba a las dos de la madrugada no es normal. No comer en todo el día más de tres zanahorias no es normal. Estamos realmente preocupados, y no podemos permitir que esto continúe. Sabemos que el decidir cambiar algo en la vida, no es fácil, pero tenemos que enfrentarnos juntos a ello‟; -ella respondió- „No me pasa nada... ¡sois vosotros los que provocáis todo esto!‟” La delgadez de esta joven ya era muy evidente cuando sus padres detectaron el problema, pero ella no aceptó prontamente la ayuda (en términos generales las anoréxicas son más reacias a la ayuda que las bulímicas). Sus padres se dieron cuenta de que estaba desarrollando una actitud autodestructiva. El intervenir y comunicar la preocupación, establecer ciertas reglas y buscar ayuda profesional es fundamental. Normalmente las personas más indicadas para hablar con el afectado son sus parientes más cercanos, aunque en algunos casos, por antecedentes o circunstancias, puede ser útil escoger previamente quien lo hará, el padre o la madre o ambos. No estaría de más ensayar la conversación con anterioridad sobre que decir y cómo decirlo. Ante todo, el cariño, el habla pausada y el ser firmes pero bondadosos puede ser determinante para dar este primer paso. Es de vital importancia reconocer los miedos del afectado(a). Para una anoréxica o bulímica, la idea de cambiar los hábitos mantenidos por tiempo les aterra. Además una anoréxica puede tener miedo de que le estemos intentando “engordar”. No le demos poca importancia a estas cosas, pueden ser determinantes en esos momentos. Hay que convencerles de que nuestro interés está en que recupere la salud. Los padres deben de comprender que para entender realmente el problema de su hija(o) no deben conformarse con la información que les llega de “los que conocen algo por que han oído...”, tiene que documentarse. Buscar libros especializados, informarse de sí existe algún programa o grupo de apoyo en su comunidad. El hijo debe saber que además del apoyo de los padres cuenta con ayuda profesional. Pero, ¿dónde buscar esa ayuda? DONDE BUSCAR AYUDA PROFESIONAL Para comenzar, los afectados (digo “los” por que afecta también a los padres) pudieran acudir a su médico de cabecera o al profesional de la medicina complementaria con quien tenga cierta confianza y el precedente de sus experiencias personales señale que es una persona comprensiva y que muestra verdadero interés personal por sus pacientes (este ingrediente aunque necesario siempre, en estos casos es imprescindible y desgraciadamente no muy abundante). Si se trata de un buen profesional pero no tiene experiencia en tratar los Trastornos de la ingesta, lo más probable es que le recomiende otro profesional cualificado o tener una entrevista con el departamento de psiquiatría de su hospital más cercano, donde seguramente dispongan de programas de ayuda específicos, tanto internos como externos. Hoy en día en prácticamente todas las grandes ciudades encontramos algún hospital donde se suministran programas de ayuda para estos casos. Los padres deben asegurarse de que el profesional en cuestión goce de buena reputación y de que la paciente se sienta cómoda en su presencia. Si el profesional dice que es un problema fácil de resolver o que él cuenta con la mejor manera de solucionarlo, hace dudar de su profesionalidad, ya que como decía anteriormente la modestia debe caracterizar a cualquier profesional que trate estos trastornos. Deberá mantener el equilibrio entre inducir confianza en el paciente y estar conscientes de que es una lucha sin cuartel, en la que mantener un trabajo interactivo con los padres. Toda terapia dirigida a los trastornos de la ingesta debe de estar orientada en tres vertientes: 1º Solucionar o al menos reducir los síntomas físicos que ponen en peligro la vida del paciente (véase Síntomas Particulares). 2º Conseguir reeducar al paciente en hábitos de alimentación juiciosos, manteniendo una relación persona-comida relajada y natural (tarea ardua). 3º Ir todavía más allá e investigar los pensamientos negativos y a veces destructivos, los antecedentes desencadenantes y los puntos de vista poco realistas sobre la relación comida-aspecto-felicidad. Aunque el médico utilice fármacos o el terapeuta otras técnicas o complementos, la clave siempre seguirá siendo el reajustar el enfoque del paciente sobre su aspecto, reforzar su autoestima y controlar hasta vencer sus miedos. No me cansaré de repetir la importancia que en este sentido tendrá la relación amistosa entre el terapeuta y el paciente, ya que a las personas afectadas por los Trastornos del Apetito les resulta muy difícil confiar en otros, sobre todo si tienen que relatarle cuestiones que a ellas(os) mismas les resultan, en muchos casos, repugnantes o anormales. Por cierto, el buen profesional de la salud debe saber cuando canalizar el paciente a otro profesional, esto en cualquier caso, pero en estos con más razón, ya que no deben ser necesarias muchas visitas para comprobar si podrá llegar “a lo profundo” de la afectada para ayudarle. En ocasiones el Profesional puede trabajar desde su especialidad en colaboración con otro(s). Por ejemplo, he tratado a jóvenes con este problema aportando mi experiencia en el abordaje ortomolecular, pero dejando el reajuste psicológico en manos de otros profesionales en quien ellas ya habían depositado su confianza previamente. Todas las ayudas que se puedan sumar bienvenidas sean. MEDICAMENTOS UTILIZADOS (MEDICINA CONVENCIONAL-PSIQUIATRÍA) Trazadone. Antidepresivo utilizado para disminuir los episodios de atracón purga. Necesita receta médica. Puede provocar efectos secundarios (Trastornos digestivos y hepáticos, estreñimiento, etc) Metoclopramida. Estimula los movimientos digestivos y ayuda a las anoréxicas a tolerar la comida (orgánicamente). Necesita receta médica. Puede provocar efectos secundarios (somnolencia, agotamiento, etc) Inhibidores de la MAO (monoaminooxidasa). Al inhibir la acción de la enzima MAO alargan la vida de los neurotransmisores, ayudando a aliviar los síntomas de la depresión. Necesita receta médica. Pueden provocar efectos secundarios y además intensifica el efecto de otros medicamentos. Necesita supervisión. Carbonato de Litio. Aun sin saber su mecanismo de acción con precisión se ha confirmado que reduce la frecuencia de los episodios bulímicos. Necesita receta médica. Sus efectos secundarios no están bien documentados, pero sí los propios de un aumento de los niveles de litio en sangre (desvanecimiento, vértigo, nauseas, diarrea, etc). Clorpromacina. Aunque su uso más común es en caso de esquizofrenia, se ha probado con pacientes anoréxicas, pero su eficacia está en entredicho. Necesita receta médica. Puede provocar graves efectos secundarios. ABORDAJE EN NUTRICIÓN ORTOMOLECULAR. Vuelvo a insistir en el hecho de que aun las mejores recomendaciones ortomoleculares serán insuficientes sin la imprescindible psicoterapia, que dependiendo de la formación previa puede ser puramente ortodoxa, o bien humanista o P.N.L. etc, etc. En mi modesta experiencia con pacientes Bulímicas y anoréxicas (he de confesar que la mayor parte Bulímicas) he visto la utilidad de usar algunos (depende el caso) de los siguientes complementos: Vitaminas del Grupo B. Las diversas vitaminas del Complejo B juegan un papel fundamental en el mantenimiento de la actividad química cerebral, en particular en relación con el funcionamiento normal y el metabolismo de los neurotransmisores. En las depresiones y ciertas alteraciones del comportamiento es común la deficiencia en determinadas vitaminas del complejo B (ver capítulo anterior sobre la Depresión nerviosa). En especial suele resultar muy práctico complementar con B3 y B6 en pacientes con bulimia dada su acción como cofactores enzimáticos de metabolismos relacionados con el control y respuesta a la ansiedad (ver capítulo 6 sobre la ansiedad) Aminoácidos. Glutamina: Es un aminoácido No esencial que está íntimamente relacionado con el Acido Glutamínico y con el Acido GammaAminobutírico debido a sus funciones metabólicas de equipo como neurotransmisores. Es un aminoácido dominante en el fluido Cerebroespinal y es considerado como poderoso productor del “Combustible del Cerebro”. Fenilalanina: Aminoácido esencial. Al igual que la Tirosina, es también precursor de las Catecolaminas, entre las que se cuentan la Dopamina, la Epinefrina y la Tiramina. Ayuda a mantener el estado de ánimo positivo. (No debe ser administrado a los pacientes Fenilcetonuricos ni a los tratados con inhibidores de la Monoamina Oxidasa (MAO).) Tirosina: Aminoácido esencial. Tiene la capacidad de penetrar a través de la Barrera Sangre-Cerebro. Es un precursor de los neurotransmisores Dopamina, Norepinefrina y Epinefrina (Adrenalina). Estos Neurotransmisores constituyen una parte importante del Sistema Nervioso Simpático. (No debe ser administrada a pacientes tratados con inhibidores de la Monoamina Oxidasa (MAO), ni a pacientes con un melanoma preexistente) NOTA: COMO SE HA PUEDE OBSERVAR LOS AMINOÁCIDOS NO TIENE EFECTOS SECUNDARIOS EN SI MISMOS, SOLAMENTE ES NECESARIO TOMAR LAS PRECAUCIONES INDICADAS Y QUE EL PACIENTE NO ESTE TOMANDO INHIBIDORES DE LA MAO. LÓGICAMENTE BAJO SUPERVISIÓN PROFESIONAL. Minerales y Oligoelementos: Algunos minerales y oligoelementos como el magnesio, el calcio, el litio, el cobalto, el zinc y otros poseen actividades catalizadoras imprescindibles para el Sistema Nervioso, además de ser fundamentales para mantener la homeostasis. Picolinato de Cromo: Puede ser recomendable como regulador de la función pancreática , disminuida habitualmente en los pacientes con Trastornos del Apetito. PREBIÓTICOS (Fibra, Inulina, Enzimas fermentadas, etc). Además de regular el tránsito intestinal, necesario en pacientes de este tipo, tomado 15 minutos antes de comida y cena (o siempre que se necesite) crea sensación de saciedad, virtud esta última muy interesante al tratar la Bulimia. Aceite de Onagra de calidad. Para incidir en la regulación hormonal. Desequilibrada en las pacientes con bulimia y casi “inexistente” en las pacientes con anorexia. Cuando la amenorrea resulte muy severa por la falta de grasa (lípidos) y una de sus consecuencias, la falta de secreción biliar, puede resultar interesante recomendar una cucharada de aceite de oliva virgen crudo en ayunas (si la paciente está dispuesta). Antioxidantes (A+C+E+Selenio, Cobre + Moléculas vegetales antioxidantes) Además de ralentizar el envejecimiento de los tejidos, permiten mantener un Sistema Inmunológico más resistente. Alimento concentrado HIPERPROTEICO. Además de los aminoácidos aislados indicados anteriormente, puede ser conveniente, especialmente en casos de anorexia, incluir 2 o 3 raciones diarias de un Batido Concentrado de Proteínas ya que la “masa magra” de estos pacientes esta generalmente debilitada, además de otras funciones vitales que necesitan imprescindiblemente un buen aporte de proteínas. A pesar de haber dedicado todo este espacio al tratamiento nutricional, quiero insistir en que considero que cualquier tratamiento interno, sea convencional o no convencional que no trate la “psique” del trastorno es meramente un “parcheo”. Las recomendaciones nutricionales que yo propongo y he utilizado (así como los tratamientos farmacológicos) pueden suponer un 30% del posible éxito de la Terapia. Solo la voluntad consciente del paciente por cambiar sus modos de pensar, después de identificar los pensamientos equivocados y reconducir sus motivos y sentimientos hacia cualidades personales que de verdad valgan la pena y que no se pueden “medir con el metro” u “observar en un espejo”, solo de esta manera estaremos en el camino indicado para una curación posible. Si bien es cierto que este 30% de tratamiento puede ser una buena “palanca de arranque” para la motivación. En el caso de las pacientes con Bulimia nerviosa la Sofrología y el ejercicio físico regular, pero moderado, puede resultar de ayuda, dentro de todo un plan de trabajo. ALGUNAS SUGERENCIAS PARA LUCHAR CONTRA LA BULIMIA. María, que salió victoriosa de una larga lucha contra las dietas y la bulimia, llegó a una conclusión sensata: “No creo que la victoria radique en perder peso, sino en ser moderado en todo, aunque eso signifique pesar más de lo que este mundo dice que está de moda”. Muchas chicas con bulimia se preguntan por qué no pueden decidir ser como quieran y tener absoluto control de su talla y peso, tal como pueden escoger los amigos, la pareja, la ropa, el entretenimiento, etc. La respuesta es clara y debemos ayudarles a asumirla: “No puedes modelar tu cuerpo porque las características físicas básicas de una persona vienen determinadas por el código genético”. Las influencias externas solo pueden producir pequeñas modificaciones, a no ser que se atente contra la salud. Tal como no podemos regular nuestra estatura, aunque hubiéramos preferido tener unos centímetros más. Si tenemos de nacimiento una piel blanca, nunca conseguiremos que sea morena y si para conseguirlo extremamos mucho la exposición al sol, lo único que lograremos será quemarnos la piel o deteriorarla. Estas mismas reglas infranqueables son aplicables a nuestra complexión. No obstante, a medida que la paciente cultiva un punto de vista equilibrado, es posible que (si es necesario) procure perder algo de peso, manteniendo unos buenos hábitos (alimentación sana y ejercicio moderado), no meramente por una cuestión de apariencia, sino para evitar los peligros de la obesidad. Aun con todo “aceptar las limitaciones que la genética impone” seguirá siendo la clave. La paciente con bulimia aunque acepte la ayuda, después de vivir durante tiempo una vida de soledad donde solo ella “controlaba su situación”, no lo va a poner fácil, ya que le costará mucho aceptar las normas (necesarias) que le imponen y le molesta constatar que la controlan. Por ello, es necesario que entienda y exprese lo antes posible “hasta que grado desea ser ayudada”, las ayudas a medias no funcionan, o todos se implican y ella acepta el grado de control de su ser(es) querido(os) o no podrá ser ayudada convenientemente. Necesitaran analizar fríamente como han ido las cosas, pero sin que su relación gire sólo alrededor de este tema. La bulimia no tiene que convertirse en el nexo de unión con los demás. Repasaremos a continuación algunas sugerencias para luchar contra la Bulimia, estas no son ningún sustituto de la psicoterapia, en todo caso parte de ella: 1º Eliminar las conductas extrañas relacionadas con la comida. Todo lo que hace a escondidas y que le avergonzaría si alguien la descubriera. Para controlar los atracones es necesario analizar las circunstancias que los rodean. ¿Con qué frecuencia sucede?..., ¿Se ha dado cuenta de sí hay algo concreto que lo desencadena? (discusiones, tensiones, etc.)..., ¿Qué suele comer en un atracón y en qué cantidades?..., ¿Dónde se produce el atracón?.... Si sabe que lo hace en casa cuando está sola, será conveniente que evite esa situación durante un tiempo. Si pasar delante de una tienda de comestibles o pastelería concreta le induce a comer en exceso, sería práctico cambiar el trayecto. Durante bastante tiempo sería bueno comer siempre acompañada, intentando que sus horarios coincidan con los de otros miembros de la familia. Si compra alguna cosa que desea comer es necesario esperar a estar en casa, al horario oportuno (comida, merienda, cena) y a estar acompañada. 2º No realizar otras actividades durante las comidas. Cuando este comiendo no es tiempo para hacer otras cosas que entretengan, como leer o ver la televisión. De hecho, puede ser nefasto el habituarse a que determinadas actividades tienen que ir acompañadas de comida, como, por ejemplo, comer palomitas o cacahuetes o chocolatinas o gominolas cuando estás en el cine o ante el televisor. 3º Reflexionar en todas las circunstancias que rodean al vómito. Lo primero debe ser conocer la frecuencia de los vómitos, concretando cuantas veces los ha realizado en las últimas semanas. Procurando alargar, por un lado, el tiempo entre un “atracón-vómito” y el siguiente, y por otro, el tiempo que transcurre entre la ingestión de un alimento y el vómito. Analizar dónde ocurre el vómito y en qué circunstancias. Y si se ve incapaz de evitarlo en ciertas circunstancias (ejemplo: tras una comida de familia) puede ser necesario que el que da la ayuda tenga el permiso para no permitirle ir al baño ni a media comida ni durante la primera hora después de la misma o más, y si es posible hasta acompañarle (este control no le gustará a la paciente con bulimia, pero en muchos casos debe reconocer que es necesario) 4º Planificar actividades que puedan sustituir el atracón. Estas actividades tienen que ser agradables y que disminuyan la ansiedad que impulsa a comer sin control. Previamente y con tranquilidad sería conveniente preparar una lista de esas posibles actividades que son incompatibles con el acto de comer, es decir que sea imposible hacer ambas cosas la vez. Pueden ser actividades sencillas, que se realicen en cualquier momento (cantar siguiendo la melodía de una cinta de cassette, lavarse el pelo y luego secarlo con esmero, ordenar el armario, llamar por teléfono a un amigo, hacer ejercicios de gimnasia o relajación, etc.) y otras que sean más elaboradas (salir a hacer footing, ir a visitar a una persona querida, etc.). Sería muy práctico tener esta lista en un lugar visible. 5º Aceptar su propio cuerpo y el peso que le corresponde. (Cómo indiqué antes, no se puede luchar contra el código genético). ALGUNAS SUGERENCIAS PARA LUCHAR CONTRA LA ANOREXIA 1º Reconocer que esa conducta es autodestructiva tanto física como emocionalmente. Quizás ha perdido la menstruación, tiene un estreñimiento pertinaz, un frío exagerado, la tensión arterial y el pulso a unos mínimos espeluznantes, la piel amarillenta y según el tiempo transcurrido trastornos más graves (véase Síntomas Particulares). Emocionalmente más susceptible, y a pesar de la satisfacción interior de autocontrol y autosuficiencia que mucha anoréxicas sienten, también pierden ilusión por la vida hasta un grado a veces extremado. 2º Normalizar los hábitos alimenticios tanto en cantidad como en variedad. (“No te engañes cuando extiendes la comida en el plato, cuando utilizas tazas más pequeñas o „jugueteas‟ con la comida para que parezca que comes algo. No te obsesiones con las cuatro hojas de lechuga, la fina rebanada de queso fresco o similares como única alternativa. Deja de secar con servilletas de papel el filete o el pescado, como si esas gotas de aceite fueran a envenenarte. Y, por cierto, reconoce que la solución al estreñimiento severo, que estas costumbres provocan en ti, no esta en el uso y abuso de laxantes o diuréticos. Tu misma te estarás metiendo en un círculo vicioso. Normaliza tu intestino tomando abundancia de vegetales crudos y ensaladas, muy bajas en calorías -no te asustes- y vigoriza tus músculos con proteína en forma de pollo, pescado o soja -no te alarmes, la proteína solo te dará firmeza no grasa-. Introduce poco a poco el arroz integral como parte fundamental de la alimentación y con todo esto verás como no solamente recuperarás la salud y las ganas de vivir, sino que además no engordarás, simplemente conseguirás un aspecto vital y sano. Cuando estés en disposición de hacerlo introduce otros alimentos variados como las legumbres y otros.”). 3º Aceptar su cuerpo y su peso tal como está determinado biológicamente. Tal como indicába al hablar de la Bulimia, en el caso de la Anorexia, también es de vital importancia reconocer que tal como no decidimos ni podemos cambiar nuestra altura, algo similar ocurre con la complexión. Ahora bien, esto no quiere decir que no se pueda evitar aquellos hábitos alimenticios y de salud que son contraproducentes como el comer mucha carne o grasas o dulces en exceso o “comida basura” o llevar una vida sedentaria, sin hacer ejercicio físico (sí se hace con control, sin terminar extenuada y cuando el organismo esté bien nutrido, de otra manera el efecto sería contrario). 4º Recuperar el comportamiento normal en todos los ámbitos de la vida. Tanto en la escuela, en el trabajo, en la familia, en el terreno afectivo y personal es necesario ir “normalizándose”. (“Cuando las sombras que oscurecen tu vida poco a poco desaparezcan dejarán paso a una luz de felicidad y verdadera libertad, libertad de la esclavitud a tu propio cuerpo, donde comenzaras a sentir nuevamente ganas de vivir, donde tus valores personales, tus cualidades innatas se habrán abierto paso “con uñas y dientes” a través de los dolores, las frustraciones, los engaños y mentiras, las lagrimas y la tristeza, para, hacer de ti una persona con esperanzas y expectativas reales.”).