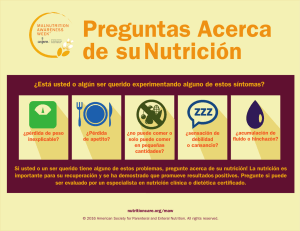
Ramos Gutiérrez José Miguel
Anuncio

UNIVERSIDAD VERACRUZANA FACULTAD DE NUTRICIÓN CAMPUS VERACRUZ DIETOTERAPIA EN EL PACIENTE ONCOLOGICO PARA ACREDITAR EXPERIENCIA RECEPCIONAL ASESORA: MTRA. LITA CARLOTA CAMPOS REYES N.C PRESENTA: JOSE MIGUEL RAMOS GUTIERREZ 0 DEL 2011 12 DE DICIEMBRE I N D I C E 1. Introducción 6 2. Justificación 8 3. Objetivos 12 3.1 Objetivos generales 12 3.2 Objetivos específicos 12 4. Desarrollo del tema 4.1 Generalidades 14 4.2 Efectos del cáncer en el tratamiento y estado nutricional 23 4.2.1 Efectos del cáncer en la nutrición 27 4.2.2 Efectos de la cirugía en la nutrición 29 4.2.2.1 Efectos secundarios relacionados con la nutrición , que puede presentarse a raíz de la cirugía 4.2.3 Efectos de la quimioterapia en la nutrición 31 36 4.2.3.1Efectos secundarios relacionados con la nutrición, durante la quimioterapia 4.2.4 Efecto de la radioterapia en la nutrición 38 41 4.2.4.1 Efectos secundarios relacionados con la nutrición, durante la radioterapia. 42 4.3 Alteraciones metabólicas asociadas al cáncer 48 4.3.1 Pérdida de peso asociada al cáncer 50 4.3.1.1 Síndrome de anorexia-caquexia en el paciente oncológico 52 4.4 Alteraciones metabólicas de los macro nutrimentos en el paciente oncológico 59 1 4.4.1 Consideraciones del soporte nutricional en el paciente oncológico: 65 4.4.2 Recomendaciones dieto terapéuticas en el paciente oncológico 68 4.4.3 Carcinógenos en la dieta 72 4.4.3.1 Papel de los nutrimentos 4.4.4 Fitocomponentes 75 82 4.5 Diagnóstico del estado nutricional y su impacto en el tratamiento del cáncer 86 4.5.1 Métodos tradicionales de valoración del estado nutricional 88 4.5.2 Métodos rápidos de valoración del estado nutricional 92 4.5.3 Requerimiento calórico 95 4.5.3.1 Gasto metabólico basal (GMB), gasto por actividad física (GAF), gasto metabólico total (GMT), y determinación del gasto energético. 4.5.4 Estado nutricional 4.6 Hidratos de carbono y metabolismo de la glucosa en cáncer 4.6.1 Mecanismos de conexión hidratos de carbono-cáncer 96 99 102 103 4.6.2 Tumores asociados a la ingesta de hidratos de carbono y las alteraciones en el metabolismo de la glucosa 102 4.6.2.1 Tumores ginecológicos 106 4.6.2.2 Tumores del aparato digestivo 107 4.6.3 Efecto antitumoral de las dietas bajas en hidratos de carbono 4.7 Lípidos de la dieta y cáncer 108 110 2 4.7.1 Cáncer de mama 114 4.7.2 Cáncer colorrectal 117 4.7.3 Cáncer de próstata 119 4.8 Paciente oncológico y soporte nutricional 121 4.8.1 Pronostico de la enfermedad de fondo, estadios de la neoplasia y estado nutricional relacionados con la desnutrición 122 4.8.1.1 Disfunción de órganos, calidad de vida y escala de valoración funcional de Karnofsky 4.9 Nutrición enteral 124 126 4.9.1 Formas de administración de la nutrición enteral. 4.9.1.1 Procinéticos, sondas enterales 129 129 4.9.1.2 Sondas naso gástrico (SNG), indicaciones, ventajas y desventajas 131 4.9.1.3 Sondas transpilóricas, indicaciones y desventajas 132 4.9.1.4Complicaciones de las sondas enterales. 133 4.9.2 Enterostomías, gastrostomías y yeyunostomia 134 4.9.2.1 Gastrostomías, indicaciones, contraindicaciones y tipos de gastrostomias 135 4.9.2.2 Yeyunostomía, indicaciones, contraindicaciones y complicaciones 4.10 Formulas enterales 4.10.1 Suplementación nutricional 4.10.1.1 Presentación e inicio de la nutrición enteral 137 139 141 141 3 4.10.1.2 Criterios para seleccionar la fórmula de nutrición enteral. 4.10.2 Administración de nutrición enteral 143 144 4.10.2.1. Selección del nutriente enteral 145 4.10.2.2 Administración continúa 147 4.10.3 Sistemas de administración de la nutrición enteral 4.11 Nutrición parenteral 4.11.1 Vías de administración 150 151 153 4.11.1.1 Consideraciones para colocar un catéter venoso central 4.11.2 Requerimientos de nutrientes para la nutrición parenteral 154 155 4.11.2.1 Hidratos de carbono 156 4.11.2.2 Proteínas. 157 4.11.2.3 Lípidos 158 4.11.2.4 Agua 160 5. Conclusión 163 6. Referencias 166 4 5 1.- INTRODUCCION En los últimos años se ha producido un importante incremento en el número de casos de cáncer, estimándose cada año en el mundo más de 10 millones de casos nuevos. Por órganos, y considerando ambos sexos, el cáncer de pulmón es el de mayor incidencia, seguido del cáncer de mama, colon-recto y estómago.3 La gran variabilidad en la incidencia global del cáncer entre distintas regiones del mundo se explica por la existencia de diferencias tanto genéticas como ambientales. Sólo una pequeña proporción de cánceres tiene un origen exclusivamente genético. De hecho, el 95% de los cánceres más comunes están causados por factores ambientales y, de ellos, más de la tercera parte están ligados a factores dietéticos como causa principal. Los avances en el tratamiento han supuesto una mayor supervivencia y una mejoría a nivel pronóstico, alcanzándose la curación en un número importante de casos. La capacidad para mantener un estado nutricional adecuado en el paciente oncológico es un problema común; tanto el desarrollo de la enfermedad como el tratamiento pueden dar lugar a un estado de desnutrición calórico-proteico, que afecta a su calidad de vida y supervivencia. La incapacidad para mantener un buen estado nutricional es un problema muy frecuente en pacientes oncológicos, que generalmente desemboca en una malnutrición. El examen y evaluación nutricional puede identificar problemas para ayudar al paciente a aumentar o mantener el peso, mejorar la respuesta al tratamiento y reducir las complicaciones 1-2 Un cuidado nutricional óptimo requiere un trabajo multidisciplinar de un programa terapéutico protocolizado. La valoración del estado nutricional debe llevarse a cabo en el paciente al inicio y durante el tratamiento. 2-3 6 7 2.- JUSTIFICACION El objetivo del tratamiento nutricional va a variar dependiendo de según el paciente está en fase curativa o paliativa. En la fase paliativa se busca disminuir la morbilidad y mejorar la calidad de vida. Los objetivos en la fase curativa son: corregir las alteraciones nutricionales previa al tratamiento , mejorar la tolerancia y la respuesta al tratamiento oncologico y mejorar la calidad de vida. La nutrición es un proceso fundamental en el manejo de los pacientes con cancer e influye de manera importante tanto en la mortalidad como en la morbilidad. Un porcentaje elevado de estos pacientes (hasta un 80% de los que tienen cancer de via digestiva superior) presentan en el momento del diagnostico sintomas y signos de desnutricion.8 La valoracion nutricional de los pacientes con cancer es un elemento esencial en su atencion. Se debe detectar los pacientes con riesgo e iniciar medidas nutricionales adecuadas en aquellos con desnutricion. Existen cuatro tipos de intervención nutricional a realizar en el paciente con cancer : intervención nutricional, farmacos para la anorexia. suplementacion oral y nutrición artificial. Un correcto estado nutricional permite afrontar con mayor capacidad los problemas de salud, las personas malnutridas que empiezan con una patologia estan menos capacitadas tanto para superar la enfermedad, como para soportar los tratamientos asociados.C-D Los motivos de deterioro del estado nutricional en el paciente oncologico son multiples y variados, en primer lugar el crecimiento del propio tumor y la modificacion metabolica que su presencia produce, aumenta las necesidades energeticas de estos pacientes. 8 A ello debe añadirse la anorexia , sintoma muy comun en el paciente con cancer, que dificulta la posibilidad de ingerir toda la energia necesaria, asi como las modificaciones en la capacidad de digerir, absorber y metabolizar correctamente, lo que implica una menor capacidad de aprovechar los nutrimentos ingeridos. Los tratamientos quirurgicos, oncologicos, radiologicos y/o, farmacologicos, las complicaciones producidas por los tratamientos, el dolor y la fatiga se suman a los sintomas anteriores conformando un cúmulo de problemas que dificultan mantener un correcto estado nutricional en este tipo de pacientes. Un paciente con una alimentacion adecuada tolera mejor el tratamiento oncologico, ademas este le resulta menos toxico, permitiendole recibir todas las dosis programadas. El paciente tiene mejor calidad de vida, se siente mas fuerte y menos fatigado y su estado psicologico es saludable. Ademas se ha demostrado que estos pacientes padecen menos complicaciones , y su estancia hospitalaria es mas corta incluso innecesaria a lo largo del tratamiento.10 Es importante actuar de manera adecuada y establecer sistemas de alerta que permitan intervenir antes de que se produzca un deterioro irreversible del estado nutricional del paciente. Cuidar y cuantificar la ingesta del paciente, suplementar a tiempo cuando un paciente no alcanza sus necesidades y utilizar productos nutricionales que , ademas de nutrir, permitan actuar a nivel de la inflamacion producidad por la propia enfermedad, son herramientas que deben ser valoradas. Otras veces la alimentacion convencional y suplementada, puede no ser suficiente en este tipo de pacientes siendo necesario recurrir a nutricion artificial como la nutricion enteral por son sonda e incluso, si fuera preciso , la nutricion parenteral. 9 Se debe entender y asumir que los cuidados nutricionales son parte activa del tratamiento de los pacientes con cancer. No son el tratamiento para sanar el cancer en si pero, indirectamente, son imprescindibles para un correcto tratamiento Cabe destacar que como nutriologo es importante el conocer los procedimientos a seguir cuando el paciente es sometido al tratamiento, por que realmente con la alimentacion se prolongara su calidad de vida en el estado en el que se encuentra, asi como tambien conocer los procedimientos y pasos a seguir en cuanto al tratamiento dietoterapeutico se refiere, en cuanto al porcentaje de la ingesta de macro y micronutrimentos , asi como los parametros antropometricos para poder prevenir una desnutricion debido a que la frecuencia en el que el paciente presenta anorexia-caquexia, otros signos y sintomas que alteren su calidad de vida, cuando son sometidos a radio ó quimioterapia y cirugia, es posible que este paciente realmente no soporte el tratamiento,dando como resultado el poner en riesgo su vida. 10 11 3.-OBJETIVOS GENERALES Y ESPECIFICOS 3.1 Objetivos generales Conocer la alimentación en el paciente oncológico, durante el tratamiento con radioterapia o quimioterapia, mediante la búsqueda de información actualizada. 3.2 Objetivos específicos Dar una información actualizada mediante la búsqueda de estudios recientes e investigaciones acerca de la dietoterapia en el paciente oncológico. Brindar una base de datos sobre cómo manejar el estado nutricio, la calidad de vida del paciente oncológico, aplicando los conocimientos técnicos y científicos en la nutrición con respecto a la dieto terapia. 12 13 4.1 GENERALIDADES El cáncer es reconocido por la Organización Mundial de la Salud (OMS) como una de las principales causas de mortalidad a nivel mundial, la OMS registra que cada año esta enfermedad causa 7,9 millones de muertes de las cuales el 72% se registran en los países de ingresos bajos y medianos. E La OMS considera que las enfermedades "del cáncer son unas de las principales causas de lo que se ha dado en llamar gastos sanitarios catastróficos. Ello es especialmente cierto en los países de ingresos bajos y medianos, donde la mayoría de la gente tiene que pagar directamente la atención de salud que recibe. La OMS estima que los pagos catastróficos para sufragar la atención de salud hunden cada año a unos 100 millones de personas por debajo del umbral de pobreza. En el caso del cáncer, el pago directo es una espada doblemente mortífera, pues desalienta el recurso al tratamiento temprano, cuando las probabilidades de la curación son mayores, y con ello agudiza la pobreza de las familias y de la comunidad." E- G El cáncer es la primera causa de mortalidad a nivel mundial; se le atribuyen 7,6 millones de defunciones ocurridas en 2008 (aproximadamente, un 13% del total) El consumo de tabaco es un importante factor de riesgo de contraer cáncer. El consumo nocivo de alcohol, la mala alimentación y la inactividad física son otros factores de riesgo importantes. Ciertas infecciones causan hasta un 20% de las muertes por cáncer en los países de ingresos bajos y medianos, y un 9% en los países de ingresos altos. Más del 30% de las defunciones por cáncer son prevenibles. 14 El cáncer comienza con una modificación en una sola célula, que puede haber sido iniciada por agentes externos o por factores genéticos heredados. Se prevé que las muertes por cáncer en todo el mundo seguirán aumentando y pasarán de los 11 millones en 2030.E-G El cáncer comienza en una célula. La transformación de una célula normal en una tumoral es un proceso que abarca varias fases y suele consistir en la progresión de una lesión precancerosa a un tumor maligno. Estas alteraciones son el resultado de la interacción entre los factores genéticos de una persona y tres categorías de agentes exteriores, a saber: Carcinógenos físicos, como las radiaciones ultravioleta e ionizantes; Carcinógenos químicos, como el amianto, componentes del humo de tabaco, aflatoxinas (contaminantes de los alimentos) y arsénico (contaminante del agua de bebida); Carcinógenos biológicos, como las infecciones causadas por determinados virus, bacterias o parásitos. El envejecimiento es otro factor fundamental en la aparición del cáncer. La incidencia de esta enfermedad aumenta muchísimo con la edad, muy probablemente porque se van acumulando factores de riesgo de determinados tipos de cáncer. La acumulación general de factores de riesgo se combina con la tendencia de los mecanismos de reparación celular a perder eficacia con la edad.E-G El tabaquismo, el alcoholismo, el consumo insuficiente de frutas y verduras, las infecciones por virus de la hepatitis B, de la hepatitis C y por virus del papiloma humano (VPH) son los principales factores de riesgo de cáncer en los países de ingresos bajos y medianos. El cáncer cervicouterino, causado por el VPH, es una de las principales causas de defunción por cáncer de las mujeres en países de bajos ingresos. 15 Se sabe mucho acerca de las causas del cáncer y las intervenciones encaminadas a prevenir y tratar la enfermedad. Es posible reducir y controlar el cáncer aplicando estrategias de base científica destinadas a la prevención de la enfermedad así como a la detección temprana y al tratamiento de estos enfermos. Más del 30% de los cánceres podrían evitarse modificando o evitando los siguientes factores de riesgo: El consumo de tabaco; El exceso de peso o la obesidad; El consumo insuficiente de frutas y verduras; La inactividad física; El consumo de bebidas alcohólicas; La infección por el VPH; La contaminación del aire de las ciudades; El humo generado en la vivienda por la quema de combustibles sólidos. En cuanto a las estrategias de prevención: Intensificar la prevención de los factores de riesgo recién enumerados; Vacunar contra el virus del papiloma humano y contra el virus de la hepatitis b; Controlar los riesgos ocupacionales; Reducir la exposición a la radiación solar. La mortalidad por cáncer se puede reducir si los casos se detectan y tratan a tiempo. Las actividades de detección temprana tienen dos componentes: 16 En cuanto al diagnostico temprano consiste en conocer los signos y síntomas iniciales (como en el caso de los cánceres cervico-uterino, de mama y bucal) para facilitar el diagnóstico y el tratamiento antes de que la enfermedad siga avanzando. Los programas de diagnóstico temprano son idóneos en los lugares de pocos recursos donde la mayoría de las neoplasias se diagnostican en fases muy avanzadas. En cuanto al tamizaje ,es la aplicación sistemática de una prueba de detección en una población asintomática con el fin de descubrir a las personas que presentan anormalidades indicativas de un cáncer determinado o una situación precancerosa y así poder remitirlas prontamente para el diagnóstico y el tratamiento. Los programas de tamizaje o cribado son especialmente eficaces en relación con tipos de cáncer frecuentes para los cuales existe una prueba de detección costo eficaz, aceptable y accesible a la mayoría de la población en riesgo. (E y G) Estos son algunos ejemplos: Inspección visual con ácido acético para el cáncer cervico-uterino en los lugares de pocos recursos; El frotis de papanicolaou para el cáncer cervico-uterino en lugares de ingresos medianos y altos; La mamografía para el cáncer de mama en los lugares de ingresos altos. El tratamiento, es la serie de medidas e intervenciones, como el apoyo psicosocial, la cirugía, la radioterapia y la quimioterapia, que se llevan a efecto con el fin de curar la enfermedad o prolongar considerablemente la vida y mejorar la calidad de esta. 17 Tratamiento del cáncer puede detectarse tempranamente, aunque algunas de las formas más comunes de cáncer, como el mamario, el cervico-uterino, el bucal y el colorrectal, tienen tasas de curación más elevadas cuando se detectan tempranamente y se tratan correctamente. El tratamiento del cáncer es potencialmente curable, aun que algunos tipos de cáncer, a pesar de ser diseminados, como las leucemias y los linfomas en los niños y el seminoma testicular, tienen tasas de curación elevadas si se tratan adecuadamente. Los cuidados paliativos, como su nombre lo indica, van dirigidos a paliar, no a curar, los síntomas del cáncer. Pueden ayudar a los enfermos a vivir más confortablemente; se trata de una necesidad humanitaria urgente para las personas de todo el mundo aquejadas de cáncer u otras enfermedades crónicas letales. Se necesita sobre todo en los lugares donde hay una gran proporción de enfermos en etapa avanzada que tienen pocas probabilidades de curarse. Por medio de los cuidados paliativos se puede proporcionar alivio a los problemas físicos, psicosociales y espirituales de más del 90% de los enfermos de cáncer avanzado. Las estrategias eficaces de salud pública, que abarcan la asistencia comunitaria y en el propio hogar, son esenciales para ofrecer alivio del dolor y cuidados paliativos a los enfermos y sus familias en los lugares de bajos recursos. Un dato alarmante sobre el cáncer a nivel mundial es el cálculo que sostiene la OMS de que para el año 2030 esta enfermedad afectara a 12 millones de personas. G 18 Ante este problema de salud a nivel global la Cumbre Mundial contra el Cáncer para el Nuevo Milenio realizada en febrero de 2000 estableció en "La Carta de París" el 4 de febrero como el "Día Mundial contra el Cáncer", dentro de este contexto el Instituto Nacional de Estadística y Geografía (INEGI) difundió información relevante sobre el cáncer en nuestro país. Fig.1 (cuadro 2 y 3) Los datos más relevantes que difundió el INEGI se pueden resumir de la siguiente manera: A. En 2008, 8.7% de los egresos hospitalarios por tumores malignos a nivel nacional fueron por leucemia B. En los hombres, el cáncer más frecuente es la leucemia (15.1%), mientras que en las mujeres es el de mama (8.4 por ciento) C. Para el 2008, la incidencia de cáncer de mama fue de 14.63 por cada 100 mil mujeres de 15 años y más D. La población masculina de 60 años y más presenta una tasa de mortalidad observada por cáncer de próstata de 121.69 por cada 100 mil hombres E. Entre las mujeres de 60 años y más, el cáncer en el cuello del útero tiene una tasa de mortalidad observada de 41.88 por cada 100 mil mujeres F. La principal causa de muerte entre la población es el cáncer de tráquea, bronquios y pulmón (tasa observada de 60.33 por cada 100 mil habitantes 19 Fig. 1. Porcentaje de tumores malignos por sexo Fuente. INEGI, 2008 En el caso de Veracruz el INEGI reporta que en el 2008 se registró una incidencia de cáncer de mama de un 33.50, en mujeres de 15 años o más, colocando a nuestro estado en el cuarto lugar de incidencia de este tipo de cáncer. En lo que concierne al cáncer cervico-uterino, la incidencia de este tipo de cáncer a nivel nacional en mujeres de 15 años o más fue de 10.06 siendo Veracruz la entidad que ocupa el primer lugar de este cáncer afectando a las mujeres veracruzanas en un grado de incidencia del 25.28 en contraposición con el estado de Tabasco que registra el grado más bajo de incidencia con un 3.55. 20 Por si esto no fuera suficiente, datos publicados por la Secretaria de Salud y Asistencia (SSA) en el año 2010 ubica a Veracruz en el segundo lugar de incidencia de cáncer infantil. Siendo el cáncer de leucemia el más frecuente. Sobre el cáncer infantil en el 2010 María Guadalupe Alejandre Castillo fundadora de la Asociación Mexicana de Ayuda a los Niños con Cáncer (AMANC) declaró ante la prensa que en Veracruz "cada año son detectados 450 nuevos casos en niños. La mayor incidencia de este problema sanitario se registra en el municipio de Veracruz, seguido de Coatzacoalcos, Boca del Río, Xalapa y Córdoba. Cuadro 2: Tasa De Mortalidad Por Tumores Según Tipo De Tumor, Tasa observada de mortalidad por tumores según tipo de tumor maligno y grandes grupos de edad 2008 Por cada 100 mil habitantes Tipo de tum or m aligno Cavidad bucal y de la faringe Esófago Estómago Colon, del recto y del ano Hígado y de las vías biliares intrahepáticas Páncreas Laringe Tráquea, de los bronquios y del pulmón Vejiga urinaria Meninges, del encéfalo y de otras partes del sistema nervioso central Leucemia Linfoma no Hodgkin Mieloma múltiple y tumores malignos de células plasmáticas Melanoma Mama Cuello del útero1 Útero1 Ovario1 Próstata2 1/ 2/ 0 - 14 0.02 0.00 0.01 0.01 0.14 0.00 0.00 0.01 0.01 0.72 2.55 0.29 0.00 0.01 0.01 0.00 0.00 0.05 0.00 Grandes grupos de edad 15 - 29 30 - 59 60 años y m ás 0.05 0.02 0.29 0.29 0.14 0.08 0.01 0.19 0.01 0.53 2.49 0.58 0.01 0.03 0.18 0.35 0.06 0.31 0.01 0.78 0.59 4.56 3.44 2.87 2.44 0.5 3.58 0.54 1.92 2.93 1.92 0.72 0.49 7.24 10.24 1.23 4.03 1.47 7.02 7.79 42.3 30.08 44.11 30.47 7.59 60.19 9.42 8.72 13.23 13.31 6.31 3.32 23.61 41.82 7.95 17.98 121.57 P o r cada 100 mil mujeres. P o r cada 100 mil ho mbres. Fuente: INEGI. Estadísticas Vitales. Defuncio nes 2008. B ase de dato s. FUENTE INEGI 2008 21 Cuadro3: Distribucion porcentual de egeresos hospitalarios por tipo de tumor, Distribución porce ntua l de e gre sos hospita la rios por tipo de tumor ma ligno pa ra ca da se x o 2008 Tipo de tum or m aligno Total Hom br e s M uje r e s Total 100.0 100.0 100.0 8.7 5.8 3.3 2.1 2.0 1.9 1.8 1.8 1.2 1.1 1.0 0.9 0.9 0.8 0.5 0.4 65.8 15.2 0.4 0.0 0.0 4.1 6.0 3.1 3.2 1.9 2.0 2.2 1.9 1.5 0.0 0.6 1.1 56.8 5.6 8.3 4.8 3.1 1.0 0.0 1.1 1.2 0.8 0.7 0.4 0.5 0.7 1.1 0.3 0.1 70.3 Leucemias Mama Cuello del útero Ovario Tráquea, bronquios y pulmón Próstata Del estómago Del colon Higado Del rectosigmoides, recto y ano V ejiga Labio, cavidad bucal y f aringe Páncreas Cuerpo del útero Melanoma y otro tumores de la piel Esóf ago Otros Fuente: SSA , DGIS (2008). Egreso s Ho spitalario s 2008. P ro cesó IN E G I . Fuente INEGI 2008 22 4.2 EFECTOS DEL CANCER EN EL TRATAMIENTO Y ESTADO NUTRICIONAL Las radiaciones ionizantes pueden causar un daño en los tejidos con la consecuente muerte celular directa o diferida. Las células más sensibles son las que se encuentran en fase de división por lo que se afectan las células tumorales pero de la misma manera los tejidos sanos adyacentes al blanco tumoral. La toxicidad aguda aparece durante el tratamiento y suele resolverse entre 3 y 6 semanas de finalizado el mismo. La toxicidad tardía aparece después de 90 días de iniciado el tratamiento y en pocas ocasiones desaparece. Los trastornos nutricionales en los pacientes que reciben radioterapia están causados por los efectos secundarios sobre el área corporal irradiada y por alteraciones nutricionales de tipo general sin relación con la localización. Las alteraciones nutricionales directamente relacionadas con el área irradiada se refieren principalmente a: tumores de cabeza y cuello, torácicos, abdomen y exposición de cuerpo entero. La quimioterapia como tratamiento sistémico puede producir efectos adversos que afectan a todo el organismo y tienen consecuencias importantes en la nutrición del paciente. Independientemente del estado nutricional del paciente al inicio de la quimioterapia ésta puede condicionar un agravamiento de la situación de malnutrición. Se ha observado que la quimioterapia induce alteraciones en la síntesis proteica y con ella una incidencia aumentada de proteínas anómalas que estimula la proteólisis. Por otra parte, los efectos adversos de la quimioterapia con repercusión física sobre la ingesta condicionan a su vez un mantenimiento del estado de anorexia y un círculo difícil de romper. De ahí la importancia de prevenir/tratar todas las situaciones físicas. 23 Los tumores pueden producir sustancias químicas que modifican la manera en que el cuerpo emplea ciertos nutrientes. Esto puede afectar en cómo el cuerpo emplea las proteínas, carbohidratos y grasas, especialmente por parte de tumores del estómago o los intestinos. El paciente aparentemente ingiere alimentos suficientes pero el cuerpo no puede absorber todos los nutrientes de estos. Los regímenes alimentarios con contenido más alto de proteínas y calorías contribuyen a corregir esto y evitan el brote de caquexia. Es importante realizar el seguimiento de la nutrición desde el comienzo, dado que es difícil revertir completamente. El efecto del tratamiento del cáncer en la nutrición. 4-6-18 La cirugía representa la modalidad primaria de tratamiento frente al cáncer. Un 60% de los pacientes aproximadamente van a requerir tratamiento quirúrgico. Las maniobras quirúrgicas producen una seria de reacciones y manifestaciones que alteran el estado nutricional del paciente. De forma simultánea la malnutrición aumenta el riesgo de mortalidad, morbilidad y complicaciones postoperatorias.32-23 El cáncer y el tratamiento del cáncer pueden producir efectos secundarios relacionados con la nutrición, no obstante, en el caso de muchos pacientes, algunos efectos secundarios del cáncer y sus tratamientos dificultan la ingesta adecuada de alimentos. Se observan repercusiones en el apetito, el gusto y la capacidad de comer los suficientes alimentos o absorber los nutrientes de los alimentos. El consumo de cantidades insuficientes de proteínas y calorías es el problema nutricional más común al que se enfrentan muchos pacientes de cáncer. Las proteínas y las calorías son importantes para la curación, la lucha contra la infección y el suministro de energía. La anorexia y la caquexia son causas comunes de desnutrición en los pacientes con cáncer. A 24 La anorexia (la pérdida del apetito o del deseo de comer) es un síntoma común en las personas con cáncer. Puede ocurrir al comienzo de la enfermedad o más adelante cuando el tumor crece o se disemina. Algunos pacientes podrían padecer anorexia al momento del diagnóstico del cáncer. Casi todos los pacientes que tienen cáncer metastásico padecerán anorexia. Esta afección es la causa más común de malnutrición en los pacientes de cáncer. La caquexia es un síndrome de emaciación que produce debilidad y una pérdida del peso, grasa y músculos. La anorexia y la caquexia suelen ocurrir juntas. La anorexia se da siempre en el cáncer diseminado, pero también aparece con frecuencia en estadios precoces, se considera que existen varias citoquinas que pueden actuar como mediadores. Por otra parte las alteraciones del gusto que aparecen espontáneamente o a que consecuencia del tratamiento y las complicaciones del mismo, especialmente las infecciosas son factores coadyuvantes en la aparición de anorexia, los factores psicógenos suelen estar siempre presentes en la patogenia de la anorexia, la perdida de peso se realiza a expensas de masa grasa y muscular pero especialmente de la primera, solo explicable en parte por la disminución de la ingesta calórica y en su patogenia intervienen de forma decisiva las alteraciones metabólicas descritas. La caquexia puede ocurrir en personas que ingieren suficientes alimentos, pero que no pueden absorber los nutrientes.7 La caquexia no se relaciona con el tamaño, el tipo o la metástasis del tumor. La caquexia durante el cáncer no equivale a desfallecimiento por hambre. El cuerpo de una persona sana puede adaptarse a este tipo de desfallecimiento al disminuir el empleo de nutrientes, pero en los pacientes con cáncer, el cuerpo no realiza esta adaptación. 25 La caquexia cancerosa es un síndrome que aparece casi de forma constante en el cáncer avanzado, pero también puede existir en estadios precoces y en el cáncer localizado, los síntomas típicos son astenia, anorexia y pérdida de peso. La astenia es el síntoma que aparece más constantemente y va acompañado de una intensa debilidad que se atribuye a la depleción de la masa muscular, causada en parte por el deficiente aporte energético, y en parte por otros factores no bien conocidos, entre los cuales estarían los niveles elevados de citocinas y las alteraciones del metabolismo proteico Otros problemas de alimentación pueden aparecer como la presencia de nauseas y vómitos o la disminución del sabor y la perversión de los sabores, con una disminución para la percepción para los amargos y salados, a lo cual se atribuye el frecuente rechazo hacia las carnes que presentan estos pacientes, en otras ocasiones se puede deber a un déficit de zinc o al tratamiento antineoplásico, originando alteraciones del gusto y olfato La terapia nutricional puede ayudar a los pacientes con cáncer a obtener los nutrientes que necesitan a fin de mantener el peso corporal y la fortaleza, evitar las lesiones en el tejido corporal, reconstruir tejido y combatir infecciones. Las pautas para el consumo de alimentos para los pacientes con cáncer pueden ser muy diferentes a las sugerencias usuales para el consumo saludable de alimentos. Las recomendaciones sobre nutrición para los pacientes con cáncer están diseñadas a fin de ayudarlos a tolerar los efectos del cáncer y su tratamiento. Algunos tratamientos del cáncer son más eficaces si el paciente está bien alimentado y consume las calorías y las proteínas necesarias en el régimen alimentario.7 26 4.2.1 Efecto del cáncer en la nutrición Los tumores pueden producir sustancias químicas que modifican la manera en que el cuerpo emplea ciertos nutrientes. Esto puede afectar en cómo el cuerpo emplea las proteínas, carbohidratos y grasas, especialmente por parte de tumores del estómago o los intestinos. El paciente aparentemente ingiere alimentos suficientes pero el cuerpo no puede absorber todos los nutrientes de estos. Los regímenes alimentarios con contenido más alto de proteínas y calorías contribuyen a corregir esto y evitan el brote de caquexia. Es importante realizar el seguimiento de la nutrición desde el comienzo, dado que es difícil revertir completamente. El efecto del tratamiento del cáncer en la nutrición. 6-14-16 Se estima que al tiempo del diagnóstico, 80% de los enfermos con cáncer gastrointestinal y 60% de individuos con tumores malignos primarios de otros sitios, tienen pérdida de peso sustancial. Además del gran impacto en los costos de salud, la desnutrición se asocia con poca respuesta al tratamiento oncológico, presentando una menor respuesta a la quimioterapia, a la radioterapia y al tratamiento quirúrgico, así como mayores efectos tóxicos. Se ha estimado que en más del 20% de los pacientes oncológicos la causa de muerte son los efectos de la inanición. 27 Existen tres apartados que deben tratarse al describir las causas de desnutrición en el paciente neoplásico y que podemos concretar en: 1) Los mecanismos básicos de desnutrición en el cáncer 2) La caquexia cancerosa de forma específica 3) Por último las causas de desnutrición relacionadas con el tumor Con el paciente o con los tratamientos, que son múltiples y que de una forma resumida las vemos a continuación en la Tabla 1 Tabla 1: Causas de desnutrición en pacientes con cáncer Del Propio Cáncer Relacionadas Con El Paciente Producidas Por Los Tratamientos Oncológicos Alteraciones Del Aparato Digestivo Alteraciones Metabólicas Producción De Sustancias Caquexizantes Anorexia Y Caquexia Cancerosa Factores Psicológicos Cirugías Radioterapia Quimioterapia Fuente, www.cancer.org, 2011 28 4.2.2 Efecto de la cirugía en la nutrición La cirugía oncológica puede ser curativa o paliativa, y siempre conlleva un estrés metabólico importante sobre todo en el caso de la cirugía curativa, con un aumento de necesidades de energía y nutrientes. Además en muchos pacientes la cirugía se realiza sobre un paciente que ya está malnutrido, lo que potencia de forma clara la aparición de las complicaciones. En cualquier tipo de cirugía son comunes el dolor, la anorexia, la astenia, y algún grado de gastroparesia e íleo paralítico (por la anestesia y por la propia cirugía) que comprometen de alguna manera la ingesta alimentaria normal, y todo ello en un paciente con un aumento de las necesidades energético- proteicas. La cirugía aumenta los requerimientos del cuerpo de nutrientes y energía. El cuerpo necesita energía y nutrientes adicionales para cicatrizar heridas, combatir infecciones y recuperarse de cirugías. Si el paciente se encuentra malnutrido antes de la cirugía, es posible que ocurran complicaciones durante la recuperación, como cicatrización deficiente o infección. Los pacientes que padecen ciertos tipos de cáncer, como cánceres de la cabeza, el cuello, el estómago y los intestinos, pueden encontrarse malnutridos al momento del diagnóstico. Por consiguiente, la atención de la nutrición puede comenzar antes de la cirugía.15 La primera agresión se traduce en un aumento del gasto energético, aumento de las pérdidas de nitrógeno urinario y aumento de la producción hormonal por el sistema neuroendocrino. Este aumento del gasto energético y del consumo de oxígeno está directamente relacionado con el tipo de cirugía, las modificaciones técnicas que se realicen en forma de resección y los diferentes tipos de reconstrucciones en función de la situación del tumor. 29 De forma general, se produce una respuesta metabólica inmediata que incrementa las necesidades energéticas y la recuperación postoperatoria. Por otra parte, en el paciente quirúrgico se produce una respuesta al ayuno a que obliga la técnica. Esto se ve agravado en pacientes en los que el proceso que justifica la cirugía impide la ingesta previa como por ejemplo en casos de obstrucción intestinal por neoplasia de colon, neoplasia de esófago, estómago, etc. La cirugía supone generalmente barreras mecánicas o fisiológicas para una nutrición adecuada limitando la capacidad de seguir una adecuada nutrición. Los tipos de cirugía con mayores repercusiones en el área nutricional son las relacionadas con el aparato digestivo: cirugía de cabeza y cuello, cirugía esofágica, cirugía gástrica, cirugía pancreática, cirugía intestinal, dehiscencia anastomótica y fístula intestinal. Es muy importante la Identificación y evaluación del estado nutricional y la corrección de deficiencias nutricionales ya sea de micro a macronutrientes antes de la cirugía. En ocasiones va a ser necesario realizar soporte nutricional enteral o parenteral y a menudo es necesario recurrir a tratamientos farmacológicos para estimular el apetito La desnutrición también altera los mecanismos de cicatrización y aumenta el riesgo de complicaciones quirúrgicas tales como la deshiscencia de suturas e infecciones. Tanto las complicaciones infecciosas como las derivadas de la cirugía comportan un aumento de la estancia hospitalaria, circunstancias que contribuyen a elevar los costes de los tratamientos. En último término, no deben olvidarse los efectos de la desnutrición sobre la mortalidad, asociándose la pérdida de peso severa a una menor supervivencia. 30 4.2.2.1 Efectos secundarios relacionados con la nutrición que pueden presentarse a raíz de la cirugía. Toda la cirugía del tracto digestivo es diferente y son más numerosas las alteraciones postquirúrgicas que pueden causar desnutrición. Desde la cirugía de tumores de cabeza y cuello con amplias resecciones y plastias que pueden alterar definitivamente la normal masticación-deglución, hasta todas las resecciones esofágicas, gástricas, pancreáticas, hepáticas y biliares, de intestino delgado, colon y recto. Tabla 2 Más de la mitad de los pacientes con cáncer se someten a cirugía, la cirugía puede incluir la extirpación de ciertos órganos, total o parcialmente, lo cual puede afectar la capacidad del paciente para comer y digerir alimentos. A continuación se mencionan problemas de nutrición en relación con cirugías específicas: La cirugía de la cabeza y el cuello puede provocar problemas al masticar y tragar. La tensión mental debido a la cantidad de tejido extirpado durante la cirugía afecta el apetito. La cirugía en el caso de cáncer de los órganos del sistema digestivo reduce la capacidad de que estos funcionen adecuadamente y disminuye la velocidad de la digestión de los alimentos. La extirpación de parte del estómago puede producir una sensación de saciedad antes de que se consuma una cantidad suficiente de alimentos. La cirugía del estómago también puede producir síndrome de vaciado (vaciado del estómago en los intestinos antes de la digestión de los alimentos). 31 La cirugía sobre cabeza y cuello con lleva importante limitaciones sociales. Produce un importante aumento de las necesidades nutricionales agravada asimismo por el hecho de ser frecuente la multimodalidad terapéutica (cirugía + radioterapia y/o Quimio/Radioterapia). Los síntomas secundarios dependen de la localización: alteración en la capacidad para el habla, interfiriendo la ingesta oral, la masticación, deglución, olor, gusto, etc. Si se trata de cirugía efectuada sobre el aparato digestivo o sobre la cavidad abdominal hay que sumar el efecto de la adinamia en que se encuentra este sistema hasta que se consigue el inicio de la peristalsis. Esto obliga a dieta, aspiración y reposición adecuada de los iones que se pierden por la aspiración y que necesitan ser sustituidos. Frecuentemente se asocian síntomas tales como paresia gástrica, alteraciones en la digestión, malabsorción de los nutrientes, hiperglicemia, concentraciones elevadas de lípidos, encefalopatía hepática, desequilibrio de líquidos y electrolitos, avitaminosis, deficiencias minerales, síndrome de vaciado, fístulas anastomóticas y quilíferas, etc. Algunos de los órganos en el sistema digestivo generalmente producen hormonas y sustancias químicas importantes que son necesarias para la digestión. Si la cirugía afecta a estos órganos, la proteína, las grasas, las vitaminas y los minerales en el régimen alimentario tal vez no sean absorbidos normalmente por el cuerpo. Niveles de azúcar, sal y líquidos en el cuerpo podrían desequilibrarse. Estos problemas se tratan con terapia nutricional y se ayuda a los pacientes con cáncer a recibir los nutrimentos que necesitan. 32 La terapia nutricional se utiliza en el tratamiento de los efectos secundarios de la cirugía relacionados con la nutrición, la terapia nutricional incluye lo siguiente: Suplementos nutricionales líquidos. Nutrición enteral (provisión de líquido a través de una sonda al estómago o el intestino). Nutrición parenteral (alimentación a través de un catéter al torrente sanguíneo). Medicamentos para mejorar el apetito. La cirugía puede provocar fatiga, dolor y pérdida del apetito. es común que los pacientes padezcan dolor, cansancio o pérdida del apetito después de la cirugía. Durante un período breve de tiempo, algunos pacientes tal vez no puedan comer su dieta habitual como consecuencia de estos síntomas. Las siguientes pautas para la alimentación pueden ser útiles4-6 Evitar bebidas gaseosas (como refrescos y agua mineral) y alimentos que producen gases (como frijoles, brócoli, pimientos verdes, rábanos y pepinos). Si el evacuar con regularidad es un problema, aumentar el consumo de fibras en pequeñas cantidades y beber mucha agua. Fuentes óptimas de fibras incluyen cereales integrales (como avena y salvado), frijoles, verduras, frutas y panes de granos integrales. Escoger alimentos con alto contenido proteico y calórico para ayudar a cicatrizar heridas. Opciones buenas incluyen huevos, queso, leche entera, helado, frutas secas, carne, pollo y pescado. Aumentar las calorías mediante la fritura de alimentos y el uso de la salsa de las carnes asadas, mayonesa y condimentos para ensaladas. 33 Complementos con alto contenido calórico y proteico se encuentran disponibles. El manejo de este tipo de pacientes exige de una valoración nutricional preoperatoria que cuantificará las carencias del paciente en relación al riesgo que comporta su enfermedad y el tratamiento que se precisa para tratar la misma. El peso habitual, el actual, el porcentaje de pérdida de peso y el índice de masa corporal nos valoran el grado de desnutrición e indican las necesidades de aportes nutricionales. En ocasiones el tiempo de reposo digestivo que se requiere hasta la cicatrización de los tejidos tratados puede superar las tres semanas y esto tiene que tratarse en el postoperatorio con la colocación de sondas de yeyunostomía para poder efectuar alimentación enteral en pacientes que no están autorizados a ingesta oral hasta superar la fase de cicatrización de los montajes quirúrgicos requeridos para tratar su enfermedad neoplásica. La nutrición parenteral también puede ayudar en estas circunstancias pero será preferible siempre utilizar la vía enteral cuando sea posible. Tabla 2 34 Tabla 2. Repercusiones de los distintos tipos de cirugía sobre el estado nutricional ALTERACIONES ASOCIADAS Cirugía De Cabeza Y Cuello Resección Esofágica Resección Gástrica Resección De Intestino Delgado Cirugía Pancreática Cirugía De Hígado Cirugía De Vesícula Y Vías Biliares Alteraciones de la masticación y deglución ,sequedad, xerostomía, odinofagia , disfagia y riesgo de bronco aspiraciones Alteraciones de la deglución, reflujo, saciedad precoz Saciedad precoz, estasis gástrica, síndrome de Dumping, intolerancia a la lactosa. Diarrea , malabsorción, intolerancia a la lactosa, alteraciones hidroelectroliticas Hiperglucemia , dispepsia, esteatorrea Hiperglucemia, encefalopatía hepática. Gastroparesia, dispepsia, alteraciones hidroelectrolíticas TRASCENDENCIA CLÍNICA Malabsorción de vitaminas B12 y D, hierro y calcio Malabsorción de vitaminas liposolubles , vitaminas B12,Ca, Fe y Zn Malabsorción de grasa, vitamina B12, vitaminas liposolubles , Ca, fe, y Zn Déficit de vitaminas liposolubles, acido fólico, Mg y Zn Malabsorción de grasa, déficit de vitaminas liposolubles, vitamina B12, Ca, Fe y Zn Fuente. Silencio Barrita JL. Editorial. Nutrición en el paciente con cáncer. Cancerología 2007;pag 301,303 35 4.2.3 Efecto de la quimioterapia en la nutrición La quimioterapia es un tratamiento contra el cáncer que utiliza fármacos para interrumpir el crecimiento de las células cancerosas, bien eliminando las células o bien impidiendo la división celular. Dado que la quimioterapia se dirige a células de rápida división, las células sanas que generalmente crecen y se dividen rápidamente pueden estar afectadas también por los tratamientos contra el cáncer. Estas incluyen células en la boca y en el sistema digestivo.4-6-8-14 Los efectos indeseables de la quimioterapia son las nauseas y vómitos, la enteritis aguda y la mucositis oral, estos efectos dependen del fármaco utilizado y de la susceptibilidad individual. La quimioterapia afecta sobre todo a las células de rápida proliferación, por lo que los efectos más llamativos se producen sobre las células epiteliales del intestino delgado, impidiendo su regeneración y provocando edema y ulceraciones con la consiguiente malabsorción de nutrientes y aparición de diarrea y dolor abdominal. La diarrea puede ser de aparición precoz o tardía y puede tratarse de una diarrea exudativa o bien de una diarrea acuosa o hemorrágica, dependiendo del agente quimioterapico administrado, de la dosis y de la duración del tratamiento. La enteritis suele ser de corta duración debido a la rápida proliferación de las células epiteliales de la mucosa intestinal, y se intensifica en los tratamientos combinados de quimioterapia y radioterapia. 36 Los vómitos pueden ser anticipados en pacientes que han presentado emesis en tratamientos previos, o bien pueden aparecer en las primeras horas después del tratamiento o después de un periodo de latencia, dependiendo del tipo de agente quimioterapico. La aparición de los síntomas y su intensidad dependen de factores como el tipo fármaco empleado, el esquema de tratamiento (mono o poliquimioterapia), la dosis, la duración y las terapias concomitantes, a la vez que de la susceptibilidad individual de cada paciente, en la que influye el estado clínico y nutricional previo.10 Los agentes quimioterápicos más tóxicos son los citostáticos, pues al actuar sistémicamente sobre las células de proliferación rápida afectan no solo a las células neoplásicas sino también a células no neoplásicas como las de médula ósea, tracto digestivo, folículo piloso, entre otras. Finalmente algunos agentes quimioterapicos producen estreñimiento, lo que acentúa el que con frecuencia ya padece el paciente, ocasionado por la disminución de la ingesta calórica y liquida, así como de la actividad física. 37 4.2.3.1 Efectos secundarios relacionados con la nutrición, durante la quimioterapia. Efectos secundarios que interfieren con el consumo y la digestión de alimentos pueden presentarse durante la quimioterapia. Los siguientes efectos secundarios son comunes: Toxicidad producida por quimioterapia Anorexia Disminución de la ingesta (hipofagia) Saciedad precoz Cambios percepción de gustos comidas (disgeusia Cambios percepción de olores Dolor al tragar (odinofagia) Nauseas ,vómitos Boca seca .Xerostomía Alteraciones dentarias Mucositis Diarrea Intolerancia a la lactosa Estreñimiento Ansiedad. Depresión Los efectos secundarios de la quimioterapia pueden impedir que un paciente obtenga los nutrientes necesarios para recuperar recuentos sanguíneos saludables entre uno y otro tratamiento quimioterapéutico. La terapia nutricional trata estos efectos secundarios y ayuda a los pacientes que reciben quimioterapia a obtener los nutrientes que necesitan a fin de 38 tolerar y recuperarse del tratamiento, evitar la pérdida de peso y mantener la salud general. La terapia nutricional incluye lo siguiente: Complementos con alto contenido calórico y proteico. Nutrición enteral (alimentaciones por sonda). La diarrea puede ser de aparición precoz o tardía y puede tratarse de una diarrea exudativa o bien de una diarrea acuosa o hemorrágica, dependiendo del agente quimioterapico administrado, de la dosis y de la duración del tratamiento. La enteritis suele ser de corta duración debido a la rápida proliferación de las células epiteliales de la mucosa intestinal, y se intensifica en los tratamientos combinados de quimioterapia y radioterapia Los vómitos pueden ser vómitos anticipatorios en pacientes que han presentado emesis en tratamientos previos, o bien pueden aparecer en las primeras horas después del tratamiento o después de un periodo de latencia, dependiendo del tipo de agente quimioterapico. Las alteraciones en la percepción del gusto y del olfato condicionan una disminución de la ingesta. Pueden revertir total o parcialmente al finalizar el tratamiento pero a veces duran hasta un año. La quimioterapia disminuye el umbral para los sabores amargos y salados y aumenta el umbral para los sabores dulces. Con frecuencia aparece un sabor metálico. Suele producirse una aversión a la carne, principalmente en el cáncer gástrico, por ciertas carnes que contienen nitritos 39 Xerostomía. Puede producirse como consecuencia del tratamiento con QT(quimioterapia) y generalmente es reversible tras su finalización. Es más frecuente cuando se hace tratamiento combinado con radioterapia. Otras veces se produce de forma secundaria a la administración de fármacos para el tratamiento de otros efectos adversos de la quimioterapia (medicación anticolinérgica para el tratamiento de las náuseas, etc.) Estreñimiento. Puede ser debida a la quimioterapia y también a fármacos utilizados para el tratamiento de los efectos secundarios tales como analgésicos opiáceos, agentes antieméticos que enlentecen el tránsito intestinal, El estreñimiento no suele ser un síndrome limitante de dosis con la QT salvo para los alcaloides de la vinca, especialmente vincristina ya que por sus efectos neuropáticos enlentece el tránsito gastrointestinal. Otro fármaco que ha mostrado estreñimiento en grado medio es la talidomida Finalmente algunos agentes quimioterapicos producen estreñimiento, lo que acentúa el que con frecuencia ya padece el paciente, ocasionado por la disminución de la ingesta calórica y liquida, así como de la actividad física Los efectos secundarios más frecuentes de la quimioterapia son las náuseas y los vómitos, que aparecen en más del 70% de los pacientes. Producen una disminución de la ingesta oral, desequilibrios electrolíticos, debilidad general y pérdida de peso. La mucositis generalmente es de corta duración. Puede causar dolor intenso e impedir o dificultar la ingesta oral. Asimismo también se ha comprobado la existencia de cambios en la composición corporal por efecto de la quimioterapia. . 40 4.2.4 Efecto de la radioterapia en la nutrición La radioterapia es un tratamiento contra el cáncer que emplea rayos X con alto contenido de energía u otros tipos de irradiación para eliminar células cancerosas. Hay dos tipos de radioterapia. La radioterapia externa emplea una máquina fuera del cuerpo para enviar radiación hacia el cáncer. La radioterapia interna utiliza una sustancia radioactiva sellada en agujas, semillas, cables o catéteres que se colocan directamente en el cáncer o cerca del mismo. La radioterapia puede afectar células sanas que se encuentran cerca del cáncer y tal vez surjan efectos secundarios. Los efectos secundarios dependen en su mayor parte de la dosis de radiación y la parte del cuerpo tratada.4-6-14-18 Las radiaciones ionizantes pueden causar un daño en los tejidos con la consecuente muerte celular directa o diferida. Las células más sensibles son las que se encuentran en fase de división por lo que se afectan las células tumorales pero de la misma manera los tejidos sanos adyacentes al blanco tumoral. La toxicidad aguda aparece durante el tratamiento y suele resolverse entre 3 y 6 semanas de finalizado el mismo. La toxicidad tardía aparece después de 90 días de iniciado el tratamiento y en pocas ocasiones desaparece. Los trastornos nutricionales en los pacientes que reciben radioterapia están causados por los efectos secundarios sobre el área corporal irradiada y por alteraciones nutricionales de tipo general sin relación con la localización. Las alteraciones nutricionales directamente relacionadas con el área irradiada se refieren principalmente a: tumores de cabeza y cuello, torácicos, abdomen y exposición de cuerpo entero. (Tabla 3, 4 y 5) 41 La radioterapia de los tumores de cabeza y cuello es la que produce más sintomatología, pudiendo dar de forma aguda mucositis orofaríngea muy dolorosa, disfagia, odinofagia, xerostomía, hipo y disgeusia, y alteración o pérdida de olfato. Los posibles efectos crónicos son: xerostomía (por fibrosis de las glándulas salivares), pérdida del sabor, caries dental, úlceras y trismus (por fibrosis muscular)8 4.2.4.1 Efectos secundarios relacionados con la nutrición, durante la radioterapia. La radioterapia en cualquier parte del sistema digestivo puede producir efectos secundarios relacionados con la nutrición, por ejemplo: La radioterapia en la cabeza y el cuello provoca anorexia, modificaciones en el gusto, inflamación de la boca y las encías, problemas para tragar, espasmos de la mandíbula, caries o infecciones. La radioterapia en el pecho provoca infecciones en el esófago, problemas para tragar, reflujo esofágico (flujo revertido de los contenidos del estómago al esófago), náuseas o vómitos. La radioterapia en el abdomen o la pelvis produce diarrea, náuseas y vómitos, inflamación del intestino o el recto y fístula (perforaciones) en el estómago o los intestinos. Los efectos a largo plazo incluyen el estrechamiento del intestino, inflamación crónica de los intestinos, absorción deficiente o bloqueo en el estómago o el intestino. La radioterapia también ocasiona cansancio, el cual resulta en disminución del apetito. 42 Los pacientes con tumores cerebrales pueden presentar síntomas neurológicos de la esfera cognitiva, déficit motores bien de extremidades o de pares craneales relacionados con la deglución, así como hipertensión craneal que condicione náuseas y vómitos, pudiendo todo ello ocasionar dificultad para la ingesta y la correcta nutrición. En el 100% de los pacientes que reciben radioterapia sobre faringe y cavidad oral se presenta un cortejo de efectos secundarios en mayor o menor grado que pueden repercutir en su nutrición. Estos incluyen alteraciones del gusto (disgeusia) y el olfato (anosmia), disminución del flujo salivar que genera inicialmente un espesamiento de la saliva que provoca estímulo del reflejo nauseoso, dificultad para formar el bolo alimenticio y finalmente sequedad de boca (xerostomía) de severidad variable según la dosis de radiación y el volumen de glándula afectado por dicha dosis. La mucositis de cavidad oral y faringe se presenta de forma severa en grado 3 y 4 en el 39-71% de los pacientes, siendo más grave y duradera en pacientes que reciben radioquimioterapia. Es la toxicidad aguda más grave y limitante que presentan estos pacientes y puede verse agravada por sobreinfección micótica. Su aparición condiciona una reducción en la ingesta por odinofagia. El 50% de los pacientes pierde hasta un 10% de peso si no se realizan las intervenciones nutricionales oportunas. En tórax, las patologías que más frecuentemente se relacionan con desnutrición son el cáncer de pulmón y esófago. Este último ―perse‖ es causante de desnutrición por obstrucción de la vía digestiva y con frecuencia los pacientes acuden a radioterapia sin haberse resuelto dicho problema. Igualmente un importante grupo de pacientes con cáncer de pulmón refieren pérdida de peso como primer síntoma. A partir de la segunda semana de 43 iniciar la irradiación suele aparecer disfagia y dolor retro esternal por esofagitis, que suele ser severa y duradera cuando se administran dosis superiores, en asociación con quimioterapia y en los casos de reflujo gastroesofágico. De forma tardía puede quedar una estenosis esofágica, úlceras y con menor frecuencia fístulas que condicionen a largo plazo la nutrición del paciente. La cirugía previa de abdomen condiciona en gran medida el estado nutricional del paciente antes de iniciar el tratamiento radioterápico. Tal es el caso de gastroctomías parciales o totales y resección de páncreas. Igualmente puede condicionar trastornos vasculares del intestino y bridas que predispondrán la aparición de complicaciones tardías. Durante la irradiación de abdomen superior aparecen nauseas y vómitos, dispepsia, sensación de flatulencia y saciedad. La irradiación de intestino delgado provoca diarrea y malabsorción y esta eventualidad es frecuente también durante la irradiación de pelvis tras cirugía ginecológica ya que el espacio físico de los genitales queda ocupado por asas intestinales. La irradiación de recto provoca mucositis que se asocia con diarrea y tenesmo. Estas alteraciones se ven potenciadas por el uso de Quimioterapia. De forma crónica puede aparecer diarrea y malabsorción, dolores cólicos, intolerancia a diversos alimentos (lactosa), y alteración en la absorción de vitaminas, minerales y electrolitos. La irradiación de cuerpo entero como parte del acondicionamiento para el trasplante de médula ósea provoca inicialmente un cuadro de exposición aguda manifestado por náuseas y vómitos y, en las horas siguientes a la exposición y al entrar en aplasia, aparece una mucositis universal desde labios hasta ano que impide la alimentación oral, a veces complicada con hemorragias en sábana que llegan a condicionar la vida del paciente. 44 Esta situación exige un experto manejo nutricional pues el estrés metabólico y multiorgánico ponen en riesgo al paciente, ello sumado a la posible aparición de complicaciones infecciones. Tras la fase aguda puede quedar xerostomía, disfunciones glandulares múltiples, incluido el hígado y enteritis crónica. Tabla3: Efectos potenciales de la radioterapia sobre el área de la cabeza y cuello Tumores cerebrales Faringe y cavidad oral Síntomas neurológicos como afectación de la esfera cognitiva, déficits motores de extremidades o de pares craneales relacionados con la deglución e hipertensión craneal que condicionan nauseas y vómitos que pueden ocasionar dificultad para la ingesta y correcta nutrición Al inicio de la irradiación pueden agravarse por edema cerebral secundario, desmielización y por disfunciones del eje hipotálamo hipofisario que provoca el tratamiento Alteraciones del gusto –disgeusia Alteraciones del olfato- disosmia o anosmia Deterioro dental Disminución del flujo salival con espesamiento de la saliva y xerostomía Mucositis de cavidad oral y faringe mas grave y severa en pacientes con quimio/radioterapia, puede agravarse con sobreinfección fúngica Dolor en mucosas bucales y al tragar (odinofagia) Los pacientes pueden perder hasta un 50% de su peso si no se realizan intervenciones nutricionales adecuadas Fuente. Silencio Barrita JL. Editorial. Nutrición en el paciente con cáncer. Cancerología 2007;pag 301,303 45 Tabla 4: Efectos De La Radioterapia En Tórax Tórax Cáncer de pulmón (pérdida de peso) y de esófago, muy relacionados con DESNUTRICION Esófago causa desnutrición por obstrucción digestiva A partir de la 2na ó 3er semana de iniciar la irradiación suele aparecer disfagia y dolor retro intestinal por esofagitis que suele ser severa y duradera cuando se administran dosis superiores 55 Gys en asociación con quimioterapia y en reflujo gastroesofágico De forma tardía pueden aparecer estenosis esofágica y también fistulas que condicionan la nutrición del paciente Fuente. Silencio Barrita JL. Editorial. Nutrición en el paciente con cáncer. Cancerología 2007;pag 301,303 Tabla 5. Efectos de la radioterapia sobre el abdomen ABDOMEN La cirugía previa condiciona el estado nutricional del paciente antes de iniciar RT, la cirugía sobre intestino puede dar trastornos vasculares que predisponen a complicaciones tardías Irradiación de abdomen superior con nauseas y vomito, dispepsia, sensación de flatulencia y saciedad La irradiación de pelvis también provoca diarrea y malabsorción La irradiación de recto se asocia con diarrea y malabsorción De forma crónica pueden aparecer diarrea y malabsorción, dolores cólicos abdominales , intolerancia a diversos alimentos (lactosa) y alteraciones en la absorción de electrolitos, vitaminas y minerales Fuente. Silencio Barrita JL. Editorial. Nutrición en el paciente con cáncer. Cancerología 2007;pag 301,303 La terapia nutricional durante la radioterapia puede suministrar al paciente suficientes proteínas y calorías para tolerar el tratamiento, evitar la pérdida de peso y mantener la salud general. La terapia nutricional puede incluir lo siguiente: Suplementos nutricionales líquidos entre las comidas. Nutrición enteral (alimentaciones por sonda). 46 El resumen de los efectos iatrogénicos de las terapias oncológicas sobre aspectos relacionados con la nutrición lo podemos ver en la Tabla 6 Tabla 6: Resumen de la iatrogenia nutricional secundaria a los tratamientos oncológicos CIRUGÍA Alteraciones Masticación/ Deglución Estenosis esofagogastricas Fistulas Diarreas Malabsorción macro y micro nutrimentos Déficit vitamínicos y minerales Síndrome Dumping RADIOTERAPIA QUIMIOTERAPIA Alteración masticación/ deglución Mucositis Disgeusia y alteración del olfato Xerostomía Odinofagia Esofagitis Vómitos Estomatitis Mucositis Colitis Anorexia Proctitis Fistulas Vómitos Diarrea Enteritis Dolor abdominal Diarrea Malabsorción Estreñimiento Nauseas Fuente. Silencio Barrita JL. Editorial. Nutrición en el paciente con cáncer. Cancerología 2007;pag 301,303 47 4.3 ALTERACIONES METABOLICAS ASOCIADAS AL CANCER En el enfermo con cáncer suele existir, en general, un catabolismo acelerado con movilización de los depósitos de lípidos y proteínas- utilización normal o acelerada de energía-, con aumento de la lipolisis y gluconeogénesis. En el enfermo oncológico pueden ser detectadas alteraciones metabólicas específicas en lugares lejanos al tumor y aún en tumores reducidos, por lo que se piensa que el tumor o el huésped producen sustancias circulantes que son responsables de las mismas. 21 La aparición de estas alteraciones en pacientes con tumores diferentes, sugiere que la caquexia tumoral es causada por la liberación de mediadores específicos producidos por el huésped. Si bien el estado de nutrición de una persona puede estar comprometido inicialmente por el diagnóstico del cáncer, procedimientos de evaluación nutricional minuciosos y la ejecución oportuna de tratamientos nutricionales pueden mejorar marcadamente el desenlace del paciente. Los síntomas y los efectos secundarios pueden ser tratados algunas veces mediante una combinación de intervenciones alimentarias y farmacológicas La regulación del apetito y de los patrones alimenticios está mediada por diferentes factores psicológicos, gastrointestinales, metabólicos y nutricionales, así como por distintos mecanismos neuronales y endocrinos. El paciente canceroso anoréxico experimenta una sensación precoz de saciedad y una disminución del apetito. En algunas ocasiones, las causas de esta anorexia pueden derivarse del propio tratamiento anticanceroso (quimioterapia, radioterapia o inmunoterapia), que puede inducir náuseas y vómitos en diferentes grados. 48 También pueden contribuir a la reducción de la ingesta las alteraciones en la percepción de la comida y causas psicológicas (depresión). En ocasiones, la anorexia puede atribuirse a un efecto directo del tumor, cuando éste se localiza en el hipotálamo o en el propio aparato digestivo. Sin embargo, en la mayoría de los casos el origen de la anorexia asociada a caquexia parece ser las alteraciones metabólicas que sufre el paciente como consecuencia de la presencia del tumor.14 Diferentes factores tanto de origen humoral y segregados por el huésped en respuesta al crecimiento tumoral, o bien segregados por las propias células tumorales, podrían jugar un papel importante en la respuesta anoréxica. Entre los primeros destaca el factor necrótico tumoral-α, una citoquina que parece ser la responsable de la mayor parte de las alteraciones metabólicas características de la caquexia cancerosa. En definitiva, la anorexia parece ser más un efecto que la causa de la pérdida de peso y, de hecho, la disminución de la ingesta puede manifestarse después de que haya habido pérdida de peso. En cualquier caso, la malnutrición debida a una menor ingesta de alimentos no hace sino agravar el estado caquéxico, propiciando una especie de mecanismo de retroalimentación positivo que puede conducir finalmente a la muerte del paciente. 49 4.3.1 Pérdida de peso asociada al cáncer La caquexia se caracteriza por una importante y progresiva pérdida de peso corporal, así como por anorexia, astenia, anemia, náuseas crónicas e inmunosupresión. De éstas, la pérdida de peso corporal es una de las más aparentes, y es atribuible principalmente a una disminución de la masa muscular y adiposa. La pérdida de masa muscular afecta no sólo al músculo esquelético, sino también al cardíaco, lo que puede ser el origen de disfunciones en este órgano, las cuales pueden llegar a representar más de un 20% de los fallecimientos asociados al cáncer. A nivel clínico, la importancia de la caquexia es considerable por cuanto existe una clara correlación inversa entre el grado de caquexia y la supervivencia del paciente. Además, la caquexia implica siempre un pronóstico desfavorable, una menor respuesta a la terapia (tanto cirugía como quimioterapia), y una disminución en la calidad de vida del paciente. En función del tipo de tumor, su incidencia puede variar entre un 20% y un 80%. Los orígenes de la caquexia han de buscarse en dos aspectos fundamentales: una incrementada demanda calórica debida a la presencia del tumor (con la correspondiente competencia por los nutrientes entre las células del paciente y las del tumor), y la malnutrición debida a la anorexia (disminución en la ingesta) (Fig. 1). Ello conlleva la aparición de lo que ha sido denominado como ―ayuno acelerado‖, con el consiguiente desarrollo de importantes cambios metabólicos en el paciente. Dichos cambios están asociados a la presencia de diferentes factores circulantes, tanto humorales (principalmente citocinas) como de origen tumoral. 50 Figura 1: Mediadores del proceso caquéxico CANCER Mediadores tumorales y humorales Anorexia Cambios metabólicos Malnutrición Astenia Caquexia Aumento morbilidad Inmunecompetencia Tolerancia al tratamiento Respuesta al tratamiento Fuente. Nutr. Hosp. (2006) 21 (Supl. 3) 10 51 4.3.1.1 Síndrome de anorexia-caquexia en el paciente oncológico La expresión máxima de desnutrición en el cáncer es la caquexia tumoral, que será responsable directa o indirecta de la muerte en un tercio de los pacientes con cáncer. Las causas de desnutrición en el cáncer están relacionadas con el tumor, con el paciente o con los tratamientos y de forma resumida podemos diferenciar 4 grandes mecanismos por los que puede aparecer desnutrición en el paciente canceroso: • Escaso aporte de energía y nutrientes. • Alteraciones de la digestión y/o absorción de nutrientes. • Aumento de las necesidades. • Alteraciones en el Metabolismo de los nutrientes. El tratamiento oncológico, en cualquiera de sus vertientes induce la aparición de desnutrición, sobre todo en aquellos casos en que se administran varios tratamientos para la curación del cáncer (cirugía, radioterapia y quimioterapia).35 La expresión máxima de desnutrición en el cáncer es la caquexia tumoral, que será responsable directa o indirecta de la muerte en un tercio de los pacientes con cáncer. Podemos definirla como un síndrome caracterizado por marcada pérdida de peso, anorexia y astenia, que lleva a la malnutrición debido a la anorexia o a la disminución de ingesta de alimentos, existiendo una competición por los nutrientes entre el tumor y el huésped y un estado hipermetabólico que lleva al paciente a un adelgazamiento acelerado.4 52 Es un complejo síndrome que puede ser la causa directa de casi una cuarta parte de los fallecimientos por cáncer y que se caracteriza por debilidad y pérdida marcada y progresiva de peso corporal, grasa y masa muscular (esquelética y cardíaca); anorexia y saciedad precoz; afectación rápida del estado general (rostro emaciado, piel pálida, rugosa, sin elasticidad, pérdida del vello); alteraciones metabólicas (anemia, edemas, déficit vitaminas, alteración hidroelectrolíticas) y déficit inmunológico (mayor tendencia a infecciones). Los pacientes mantienen sus gustos alimentarios, pero ingieren menor cantidad de alimento. Se ha estimado que el 20-50% de los pacientes que padecen cáncer experimentan caquexia y alrededor del 65-80% en la fase terminal de la enfermedad. La caquexia no solo aumenta la morbi-mortalidad, sino que disminuye claramente la calidad de vida del paciente oncológico y además aumenta claramente el gasto sanitario. Figura 2 ―Costa y colaboradores‖, definieron el síndrome de anorexiacaquexia en pacientes con cáncer como el resultado de diversos cambios caracterizados por hipermetabolismo relativo, depleción proteica y falla anabólica propiciada por el consumo inadecuado de nutrimentos debido a la anorexia. Se ha observado que la caquexia por cáncer difiere de la simple pérdida aguda de peso 53 Figura 2: Relaciones y consecuencias de la desnutrición y la caquexia cancerosa. Aumento de morbilidad Aumento de mortalidad Enfermedad de la neoplasia CAQUEXIA Disminución de calidad de vida Malnutrición Aumento de costes socio/sanitarios Fuente. Nutr. Hosp. (2006) 21 (Supl. 3)16 Los mecanismos patogénicos del síndrome de anorexiacaquexia asociado a cáncer tienen un complejo origen multi causal. Por un lado, existen alteraciones metabólicas que incrementan el gasto energético basal, como se describirá más adelante, y, por otro, existen diversos factores que promueven la pérdida sustancial de apetito, entre los cuales se encuentran las interacciones huésped-tumor, donde las citocinas tienen un papel primordial en el balance energético y control del apetito; las lesiones inducidas por tratamientos radioterápicos o quimioterápicos en la mucosa del tubo digestivo (erosiones, ulceraciones, mucositis, estomatitis); los ayunos o semi ayunos prolongados; el dolor y las alteraciones del tránsito intestinal provocadas por resecciones del tubo digestivo.17 54 Por otra parte, los cambios metabólicos que ocurren durante el crecimiento tumoral son mediados por numerosos factores, entre ellos el factor de inducción de proteólisis, que induce la degradación de proteínas a aminoácidos en el músculo esquelético, y el factor movilizador de lípidos, que promueve la degradación del tejido adiposo en ácidos grasos libres. Mientras que ambos son secretados por el tumor, también se liberan citocinas pro inflamatoria por la interacción entre células huésped y células tumorales. (20) Figura 3 Figura 3: Las alteraciones debidas a la presencia de compuestos de origen tumoral como el factor de inducción de proteólisis (PIF) y el factor movilizador de lípidos (LMF), así como la respuesta inflamatoria mediadas por citocinas como TNF (factor de necrosis tumoral), IL1, IL6 (interleucinas 1 y 6) influyen sobre el sistema nervioso central y el tracto gastrointestinal, produciendo alteraciones metabólicas que se relacionan con la respuesta anoréxica asociada con el cáncer. Fuente. Nutr. Hosp. (2006) 21 (Supl. 3) 10 55 La desnutrición de los pacientes oncológicos puede llegar a un 80%; esto predispone a una menor respuesta a medidas de tratamiento oncológico y mayor morbimortalidad.22 La mayor incidencia de desnutrición en el cáncer obedece a múltiples factores: • Compromiso psicológico. • Ubicación del tumor. • Hiporexia. • Acción de factores tumorales y humorales. • Tratamiento oncológico (cirugía, radioterapia o quimioterapia). 27 Los efectos de la desnutrición en el cáncer son: • Deterioro de la calidad de vida • Aumento de la presión y ansiedad • Disminución de la tolerancia al tratamiento • Disminución de la masa muscular • Deterioro del sistema inmunitario • Amplificación la inmunodepresión del tratamiento • Infecciones • Deterioro de la síntesis proteínica • Dificulta la cicatrización posquirúrgica • Dificulta la reparación de tejidos • Disminuye la síntesis de enzimas digestivas: mal absorción 56 Otro factor que puede condicionar la pérdida de peso en el paciente caquéxico es una mala adaptación metabólica, implicando los metabolismos glucídico, proteico y lipídico; ocasionando glucemias anormalmente bajas, con síndrome de resistencia periférica a la insulina, oxidación excesiva de ácidos grasos que resultan en depleción de los depósitos de grasa del paciente, hipertrigliceridemia, disminución de la concentración de lipoproteinlipasa y reducción de la síntesis de ácidos grasos libres y monoacilglicerol. Además, disminuye la síntesis de triglicéridos en los adipocitos. Tabla 1 La caquexia es poco reconocida y, menos aún, tratada. Hay aumento en la excreción de nitrógeno y, en teoría, mayor síntesis de proteínas por la gran disponibilidad de aminoácidos resultantes de la degradación acelerada de la proteína muscular. La pérdida de tejido adiposo se relaciona, sobre todo, con malignidad, falla cardiaca crónica, infección por VIH y enfermedad renal crónica. (7) La caquexia generalmente se asocia a pérdida de apetito, lo que acelera aún más la pérdida de peso y masa muscular; sin embargo, no debe confundirse el proceso de la caquexia con el de la desnutrición. El modelo más estudiado de caquexia es el que acompaña a la enfermedad neoplasica. 57 Tabla1: Comparación de las características antropométricas y metabólicas en la inanición y en pacientes que sufren cáncer por tumores Características antropométricas Peso corporal Masa muscular Masa adiposa corporal Aporte energético de dieta Gasto energético en reposo Síntesis de proteínas Degradación proteínas Insulina sérica Cortisol sérico de Disminución de peso Caquexia Disminuido Disminuido Muy importante disminución Disminución moderada Igual o disminuido Importante disminución Importante disminución Disminución importante Importantemente disminuida Importantemente disminuida Importantemente disminuida Sin cambios Aumento ligero disminución ligera Aumento moderado o Importantemente aumentada Importantemente aumentada Importantemente aumentada Importantemente aumentada Fuente. Nutr. Hosp. (2006) 21 (Supl. 3) 10 58 4.4 ALTERACIONES METABOLICAS DE LOS NUTRIMENTOS EN EL PACIENTE ONCOLOGICO MACRO Entre las alteraciones del metabolismo de los hidratos de carbono, es característica la resistencia a la insulina lo que dificulta la utilización de la glucosa por los tejidos, especialmente por el músculo, y al mismo tiempo conduce a la existencia de hiperglucemia. Por otro lado, el aumento de las necesidades de glucosa debido a la utilización de la misma como sustrato energético por el tumor, hace que esté muy aumentada la gluconeogénesis hepática, la cual se acentúa aún más por la frecuente situación de ayuno secundaria a la anorexia. La gluconeogénesis se realiza a expensas de los aminoácidos liberados en la degradación muscular, y del glicerol producido en la hidrólisis de los triglicéridos del tejido adiposo, conduciendo a la depleción del tejido muscular y graso respectivamente. A esto hay que añadir que el tumor utiliza la glucosa a través de una vía metabólica que origina gran cantidad de lactato, el cual vuelve a ser utilizado por el hígado también para sintetizar glucosa, mediante un ciclo metabólico que precisa mayor gasto energético (ciclo de Cori) En cuanto a las proteínas, se caracterizan por el aumento del recambio proteico, con predominio de la degradación especialmente del músculo esquelético. El aumento de la síntesis proteica se debe a la síntesis hepática de proteínas de fase aguda, la cual se realiza también a partir de aminoácidos procedentes de la degradación muscular. Pero además se produce un gran consumo de glutamina utilizada en la proliferación celular tumoral y ello deplecióna al huésped de la misma, disminuyendo su disponibilidad para algunos tejidos que la utilizan como nutriente preferente, como por ejemplo la mucosa intestinal y el sistema inmune 59 Los lípidos, se caracterizan por el aumento de la lipólisis y la disminución de la lipogénesis con la consiguiente pérdida de tejido graso subcutáneo. Estas alteraciones conducen al aumento de ácidos grasos en sangre, pero además se produce una hipertrigliceridemia debido a la inhibición de la enzima lipoprotéinlipasa Se debe tomar en cuenta los cambios metabólicos que produce el Cáncer para establecer un manejo fisiológico adecuado (Cuadro 1), en las siguientes tablas se muestra los cambios metabólicos con respecto a los macronutrientes, así como también la valoración nutricional del paciente 27 (Cuadro 2) , Fig.2 Se ha informado que aproximadamente 60% de los pacientes oncológicos tiene un gasto energético alterado en reposo, de éstos, 35% presenta un cuadro hipometabólico y 25% hípermetabólico; por otra parte, los pacientes oncológicos con masa corporal magra disminuida pueden tener un gasto energético inferior incluso al observado en individuos con idéntico peso. Existen muchas clases de de cáncer, designadas por el órgano o la parte del cuerpo afectada, la causa exacta no esta establecida definitivamente, aunque se conocen factores contribuyentes o predisposiciones en muchos casos, estos incluyen genéticos, riesgos ambientales y ocupacionales, y prácticas de estilo de vida como tabaquismo, alcohol y dieta. El conocimiento actual indica que las calorías que exceden los requerimientos dietéticos y la grasa o ciertos componentes de esta, asi como una ingesta inadecuada de frutas y verduras, tienen el mayor impacto en le riesgo de canceres específicos.12-15-23-9 60 El sobrepeso y la obesidad están asociados con un aumento de riesgo de varios tipos de canceres (mama, colorrectal, endometrial, esofágico, renal y pancreático) Las frutas que tienen un alto contenido de fibra, fotoquimicos y antioxidantes pueden prevenir algunos canceres, los factores dietéticos asociados con el cáncer en sitios específicos son: Cáncer de vejiga, una asociación débil con el café, los edulcorantes artificiales, alcohol y agua potable clorada. Cáncer de mama, ingesta elevada de dietas energéticas y alcohol, cáncer cervical, deficiencia de folato. Cáncer colorrectal, ingesta elevada de grasas (particularmente grasas saturadas), carne roja, alcohol (especialmente de cerveza) y complemento de hierro, e ingesta de baja de fibra, folato y verduras. Cáncer esofágico, consumo de abundante de alimentos con conservadores y alcohol, ingesta baja de vitaminas y minerales, asi como consumo elevado de complementos de vitamina A. Cáncer de hígado, consumo elevado de alcohol, sobre carga de hierro, toxinas de hongo (aflatoxinas). Cáncer de pulmón, dosis elevadas de complemento de caroteno Cáncer de próstata, ingesta elevada de grasas, especialmente las saturadas provenientes de carnes rojas y productos lácteos 61 Cáncer de estomago, consumo abundante de alimentos ahumados o conservados en sal (como pescado seco o en sal), y la baja ingesta de frutas y verduras frescas. Los problemas más comunes en pacientes con cáncer metastasico que afectan la ingesta de alimentos son anorexia, nausea y vomito, estreñimiento, dolor abdominal, mucositis, fatiga fácil y perdida de peso. Los efectos adversos a la quimioterapia y radioterapia contribuyen a la desnutrición y caquexia del cáncer, la desnutrición afecta adversamente no solo la función y reparación de tejidos sino también la inmunocompetencia celular y humoral. Los diversos mecanismos que intervienen en el metabolismo intermedio aún no se comprenden del todo; las células malignas no solamente consumen nutrimentos con mayor afinidad que las de tejidos normales, sino que inducen cambios sustanciales del metabolismo, secretando mediadores solubles a la circulación sistémica, incrementando la actividad de vías anti anabólicas incluyendo la proteólisis, lipólisis y excesivo funcionamiento del ciclo de Cori en el hígado. 27 62 Cuadro 1: Cambios Metabólicos, Con Respecto A Los Macro nutrimentos Macro nutrientes Hidratos de carbono Lípidos Proteínas Cambios Metabólicos Incremento de la gluconeogénesis Incremento síntesis de glucosa Disminución de tolerancia a la glucosa Resistencia a la insulina Incremento de la lipólisis Disminución de la liponeogénesis Triglicéridos elevados Disminución de la lipoproteinlipasa Incremento del glicerol venoso Disminución de glicerol del plasma Incremento del catabolismo muscular Incremento de síntesis de proteínas tumorales Disminución de la síntesis de proteínas musculares Fuente .Karla Sánchez-Lara y cols. Saciedad y macronutrimentos en pacientes oncológicos, 2008 El estado inflamatorio en el paciente con cáncer provoca diversas alteraciones metabólicas: resistencia a la insulina, aumento en la lipólisis y b-oxidación (lo cual conlleva la pérdida de grasa corporal), aumento en el recambio proteico (con la consecuente pérdida de masa muscular) y un incremento en la producción de proteínas de la fase aguda. Todas estas son reacciones mediadas por citocinas que —aparentemente— impiden que el paciente recupere masa celular corporal y han sido asociadas a una menor esperanza de vida. Es por ello que uno de los primeros síntomas observados en el paciente con cáncer es la pérdida de peso. De manera adicional, el tratamiento antineoplásico provoca, a su vez, diversas alteraciones y amplia sintomatología (mala absorción, disfagia, odinofagia, anorexia, mucositis, xerostomía, obstrucciones mecánicas, alteraciones en el olfato y gusto, náusea, vómito, etc.) que interfieren con el mantenimiento de un buen estado nutricional. 63 En la figura 4 se ilustra la interacción de los componentes mencionados, que dan, como resultado, un estado nutricional no adecuado y sus implicaciones. Un estado nutricional no adecuado ha sido asociado con menor calidad de vida, menor nivel de actividad, efectos secundarios al tratamiento antineoplásico más severos y menor respuesta tumoral al tratamiento, así como menor supervivencia. Diversos estudios longitudinales han mostrado que aquellos pacientes cuya pérdida de peso es mayor, tienen peor pronóstico en general. De hecho, después de la sepsis, la caquexia es la causa más común de muerte en estos pacientes. Figura 4: Factores asociados en la caquexia Fuente .Karla Sánchez-Lara y cols. Saciedad y macronutrimentos en pacientes oncológicos, 2008 64 4.4.1 Consideraciones del soporte nutricional en pacientes oncológicos Los pacientes oncológicos tienen mayor incidencia de desnutrición que los pacientes no oncológicos; sobre todo aquellos que tienen compromiso del tracto digestivo. El aumento de peso en pacientes oncológicos se relaciona a una disminución de la morbimortalidad; no está probado que el soporte nutricional incremente el tamaño de una neoplasia en los seres humanos pero la desnutrición en el paciente oncológico limita su respuesta a las medidas terapéuticas del cáncer. El soporte nutricional en pacientes oncológicos quirúrgicos mejora su respuesta a la intervención quirúrgica cuando se optimiza el aporte nutricional en el periodo pre y pos quirúrgico (de siete a diez días pre y post intervención). La nutrición artificial no ha demostrado mejorar a los pacientes oncológicos que requieren terapia paliativa, por tanto no está indicada salvo que el paciente que la reciba mejore su calidad de vida. 28 La anorexia en cáncer es de origen multifactorial y está asociada a trastornos de los mecanismos fisiológicos en el sistema nervioso central que regulan la ingestión de alimentos. Los neuropéptidos implicados en el proceso se han clasificado en anorexigénicos y orexigénicos; entre ellos se encuentran la serotonina, dopamina, noradrenalina y leptina 65 El tratamiento se guía por el estado nutricional del paciente, la evolución de la enfermedad y los factores condicionantes que incluyen la orientación dietética, el apoyo nutricio con fórmulas especializadas administradas por vía enteral o endovenosa. Figura 5. Esquema sobre el cáncer y el aumento de morbilidad Fuente .Karla Sánchez-Lara y cols. Saciedad y macronutrimentos en pacientes oncológicos, 2008 66 Cuadro 2: Valoración nutricional del paciente oncológico Valoración Nutricional Anamnesis (historia clínica) Examen Físico Medidas Antropométricas Exámenes De Laboratorio Considerar Régimen Dietético Cambios En La Masticación Y Salivación Hábitos Nocivos Y Antecedentes Patológicos Peso Actual, Peso Usual Y Cambios De Peso Síntomas Gastrointestinales Capacidad Funcional Actual Y Sus Cambios Perdida O No De Grasa Subcutánea Estado De Las Masas Musculares Existencia De Edemas, Ascitis Existencia De Lesiones Muco Cutáneas Cambios En El Cabello, Uñas ,Mucosa Relación Peso/Talla Índice De Masa Corporal Circunferencia Muscular Del Brazo Pliegue Tricipital Hemoglobina Recuento De Linfocitos Y Formula Ionograma Y Elementos Traza Glucosa Función Renal Función Hepática Colesterol Y Triglicéridos Balance De Nutrientes Específicos Pronostico De La Enfermedad Objetivos Dieto Terapéuticos Plan Del Tratamiento Dieto Terapéuticos Fuente. Gac Méd Méx Vol. 144 No. 5, 2008 67 4.4.2 Recomendaciones dieto terapéuticas en el paciente oncológico Estas recomendaciones dietéticas generales van encaminadas a conseguir que desde el momento del diagnóstico de la enfermedad, se cuide la alimentación en el paciente con cáncer, así como a prevenir la presencia de malnutrición y a conseguir un nivel óptimo de ingesta: • En estos enfermos es especialmente importante, para combatir la anorexia característica, que la dieta sea apetecible y variada. • Debe ser suficiente en macro nutrientes (especialmente garantizando un aporte adecuado de proteínas) y micronutrientes, para compensar el aumento de necesidades producidas por los trastornos metabólicos asociados a la presencia del tumor y a los tratamientos antineoplásicos. El conocimiento actual acerca de la relación entre nutrición y cáncer no es concluyente por dos razones principales: 1. Son numerosos los factores causales de los tumores malignos y a menudo no han sido definidos 2. El estimulo carcinogénico afecta al organismo de diversos grados, según factores como monto de la dosis del estimulo, periodo de exposición y susceptibilidad individual. 68 La observación de que los canceres de estomago e hígado son los más frecuentes e interesantes, ya que estos órganos participan directamente en la utilización de los nutrientes. Además, ciertas sustancias de los alimentos son cancerígenos, entre otras las aflatoxinas de las cacahuates enmohecidos, la cicacina de la masa de cina, el polifenol del té , el exceso de selenio o de ciertas sustancias aditivas de los alimentos y una sustancia toxica que se desarrolla en las grasas sobrecalentadas Los estudios sobre factores dietéticos y prevención del cáncer incluyen: carotenoides, vitamina C, vitamina E y selenio, que son antioxidantes y protegen el DNA de los compuestos que buscan electrones de manera que no se altere; fibras dietéticas, por que se fijan a los cancerígenos en las heces; verduras crucíferas como col, coliflor y col de Bruselas, que contienen índoles y fenoles, de los cuales se cree que reducen la división celular. Una dieta con demasiados fosfatos puede ocasionar la síntesis de ácidos nucleicos y el crecimiento de los tumores malignos, la restricción aminoácidos indispensables (ejemplo: fenilalanina) puede inhibir de la proliferación cancerosa de las células. Una dieta baja en piridoxina puede ser benéfica, ya que esta tiende a estimular el crecimiento maligno, y la ingesta excesiva de ciertos aditivos y edulcorantes no nutritivos puede favorecer o causar cáncer . Las evidencias indican también que el calcio y la vitamina D, ofrecen cierta protección contra el cáncer colorrectal. 69 La radioterapia, radiación ionizante (rayos X o rayos gamma) para el tratamiento de enfermedades neoplasicas, mata a las células malignas modificando el DNA, los efectos secundarios adversos de la radiación varían en función del área afectada. La radiación en cabeza y cuello causan dolor de garganta, mucositis, boca seca (xerostomía), destrucción de las encías y trastornos del gusto y olfato. La radiación de tórax induce esofagitis y estenosis esofágica, con la consiguiente disfagia La radiación de abdomen puede producir gastritis o enteritis aguda con nausea, vomito, anorexia y diarrea, así como lesiones gastrointestinales y malabsorción de glucosa, lactosa, grasa y electrolitos La enteritis por radiación puede tomarse crónica, con síntomas de ulceración u obstrucción, lo cual intensifica el riesgo de desnutrición. Como la quimioterapia, la radiación deprime la función inmunológica y el estado de nutrición, lo que condiciona que presenten neutropenia. Neutropenia: reducción del número de neutrofilos, los cuales son leucocitos esenciales para la fagocitosis, la neutropenia puede ser el resultado de la quimioterapia o radiación, el cuerpo normal contiene entre 2,500 y 6,000 neutrofilos/mm3,, un paciente con una cuenta absoluta de neutrofilos de menos de 500 células/mm3, se considera en gran riesgo de desarrollar infecciones que pongan en riesgo su vida.29 70 La dieta neutropenica, es una dieta preparada y servida bajo condiciones estrictas de higiene para reducir al máximo la cuenta microbiana, especialmente de patógenos, útil en los pacientes inmunocomprometidos que tienen que tienen cuentas menores de neutrofilos de menor de 500/mm3, y que están en riesgo de desarrollar infecciones, se observan las siguientes medidas en el manejo y servicio de los alimentos: Restringir las frutas y verduras frescas Cocinar los alimentos adecuadamente Cubrir bien los alimentos, servir cuanto antes después de preparación Mantener calientes los alimentos que se sirven calientes y frios los que se sirven de igual manera Observar las recomendaciones de temperaturas para la seguridad en los alimentos Evitar la contaminación cruzada, descongelar el pescado, carnes y aves en el refrigerador Cocinar completamente cualquier alimento hecho con huevos, leche, carne, aves o pescado Agregar por lo menos 5min antes de terminar de cocinar Enfriar adecuadamente y refrigerar de inmediato los alimentos y mantener las temperaturas de almacenado correcto Una dieta más restrictiva evita todos los alimentos que puedan albergar patógenos, que incluyen levaduras y mohos, se permiten solamente los alimentos bien cocidos y se excluyen los siguientes: Leche pasteurizada, crema batida, crema agria, yogurt, queso (excepto el tipo americano), helado y nieve, queso cottage, frutas frescas y jugos, pan dulce, carne frita y embutidos, las indicaciones de la higiene de los alimentos deben seguirse en el manejo, preparación y servicio de los mismos. 71 Los efectos adversos de la quimioterapia llevan a menudo a la desnutrición, con el uso de casi todos los antineoplásicos ocurren nauseas y vomito; anormalidades en el sentido del gusto llevan a anorexia ; la ingesta de alimentos se inhibe por queilosis, glositis, mucositis, esofagitis, estomatitis y xerostomía; la mucosa intestinal esta afectada, lo que altera la digestión y la absorción, algunos medicamentos causan desintegración histica y perdida unitaria de proteína, potasio y calcio. Las recomendaciones generales sobre algunos síntomas son: Esofagitis y estomatitis : dieta líquida y blanda, bebidas de fruta y sopas a base de consomés, evitar los jugos ácidos, alimentos condimentados o picantes, carnes duras y alimentos granulados, asi como alimentos muy calientes o frios, alterar la textura según la tolerancia Xerostomía (boca seca) : alentar la ingesta de líquidos a la hora de los alimentos y entre comidas, usar alimentos que estén húmedos o servirlos en salsas. Hipogeusia (disminución en la percepción del sabor): una dieta regular con alimentos de sabor intenso y bien condimentado, con énfasis en el aroma y textura, evitar el alimento insípido y mal sazonado. Disgeusia (alteración del sabor): dieta blanda con alimentos fríos y productos lácteos, evitar las carnes rojas, chocolates, café y té Disminución de la salivación : dieta blanda con alimentos húmedos , salsas ,platillos de carne con verduras cocidas, pollo y pescado, bebidas con los alimentos, comida que contengan acido cítrico, nieves, verduras con salsas, evitar los alimentos secos, panes, carnes secas, galletas, alimentos muy calientes y alcohol. 72 Producción de moco viscoso: dieta líquida, jugos de fruta natural y enriquecidos con soya, té con limón, paletas, sopas a base de consomés, cereal caliente diluido, evitar los líquidos espesos y néctares, sopas de crema espesa, cereal caliente espeso, panes, gelatina y alimentos grasosos Toxicidad gastrointestinal aguda :líquidos claros fríos y ligeros, alimentos de bajo contenido de grasa , evitar los alimentos mal tolerados, como la leche y productos lácteos , sopas de crema, alimentos fritos, y postres dulces Saciedad temprana: dieta alta en contenido calórico con alimentos de en alta densidad de nutrientes, evitar productos lácteos bajos en grasa o descremados, sopas a base de consomé, ensaladas verdes, verduras al vapor o simples y las bebidas de baja calorías. En 2006, la American Cancer Society publico ―Nutrition and Physical Activity Guidelines for Cancer Prevention‖, en las que cita 4 recomendaciones principales, que son: 1. Comer una variedad de alimentos saludables, con énfasis en fuentes vegetales, limitar las carnes rojas, especialmente las procesadas y con alto contenido de grasa 2. Adoptar un estilo de vida activo, los adultos deben de hacer por lo menos 30 min de actividad moderada por día, cinco días a la semana y los niños y adolescentes, actividades de moderadas a activa durante 60 min al día, por lo menos cinco días de la semana 3. Mantener un peso saludable durante toda la vida 4. Si se ingieren bebidas alcohólicas, limitar el consumo diario a no más de de dos copas para los varones y una para las mujeres. 73 4.4.3 Carcinógenos en la dieta En la dieta podemos encontrar diversas sustancias que tienen relación con el riesgo de presentar cáncer: 1. Micotoxinas: compuestos producidos por los mohos de algunos hongos durante el almacenamiento del maíz, el algodón y los cacahuetes. Las más conocidas son las aflatoxinas. Las aflatoxinas aparecen en malas condiciones de almacenamiento de cereales y frutos secos y son los carcinógenos hepáticos más potentes que se conocen en la actualidad. 2. Compuestos N-nitrosos (nitrosamidas y nitrosaminas): las nitrosaminas no están de forma natural en los alimentos y se forman como resultado de la reacción entre las aminas de los alimentos y el nitrito sódico que llevan algunos de ellos, especialmente los alimentos curados, para mejorar su conservación. Los nitritos se utilizan como aditivos, pero la vía de producción de nitrosaminas más importante procede de la formación endógena de nitritos en el tubo digestivo a partir del nitrato presente en algunos alimentos, como las espinacas 3. Hidratos de carbono aromáticos policíclicos: están presentes en los alimentos que han sido cultivados en zonas con elevada contaminación ambiental debida a la combustión de derivados del petróleo o del carbón, y también en alimentos que han sido preparados a la brasa o ahumados. Las temperaturas muy altas en la preparación de los alimentos producen ciertas sustancias inductoras de cáncer. Cuando se cocina a la brasa y se alcanzan temperaturas del orden de 500 ºC se produce la pirolisis de los hidratos de carbono y las grasas, principal causa de la aparición de estos compuestos. 74 4. Aminas aromáticas heterocíclicas: se forman durante el cocinado de carnes y pescados por reacción entre las proteínas y los azúcares 5. Carcinógenos naturales: entre ellos están los nitratos de las espinacas, las hidralazinas de las setas o los alcaloides de los tuberculos, pero ninguno de ellos supone un riesgo cuando el consumo de estos alimentos es moderado 4.4.3.1 Papel de los nutrimentos Se ha observado que determinados componentes de los alimentos pueden modificar el desarrollo de procesos tumorales, por diversos mecanismos. Entre ellos destacan las vitaminas A, C y E, el selenio y las sustancias fitoquímicas con capacidad de inhibir algunos de los pasos implicados en la iniciación y el progreso de los tumores. Sin embargo, también se ha observado que el efecto protector demostrado por algunos alimentos, sobre todo de origen vegetal, muchas veces desaparece cuando se aporta el nutriente, en teoría causante, de forma aislada como suplemento, excepto en poblaciones con una alta incidencia de cáncer, por lo que debe haber una acción sinérgica entre sus componentes. Tabla 1 La obesidad se ha relacionado con una mayor incidencia de cáncer de colon, mama y endometrio. En este sentido, parece conveniente luchar contra la obesidad, evitar el excesivo consumo de calorías y de grasa y aumentar el gasto energético mediante la realización de actividades físicas adecuadas a la edad y condición de cada sujeto. 75 Tabla 1: Sustancias con potencial carcinógeno en frutas y verduras Compuestos aliáceos Diallil sulfuro Allil –metil- disulfuro Carotenoides Alfacaroteno Betacaroteno Luteína Licopeno Isoflavonas Genisteina Biocanina A Isotiocianatos Sulfurofano Fibra dietética Ditioltiones Flavonoides Quercetina Kempferol Acido fólico Indol 3-carbinol Inoxitol hexafosfato Otros Terpenos Acido elagico Fitosteroles Inhibidores de la proteasa Saponinas Selenio Vitamina C Vitamina E Fuente: Tomada de Steinmetz et al y Forman et al 2006 76 Lípidos, es muy probable que los lípidos sea un factor determinante en el desarrollo del cáncer de mama. Una dieta rica en hidratos de carbono y baja en grasas podría disminuir el riesgo de cáncer de mama 12. En algunos estudios epidemiológicos se sugiere que las dietas ricas en grasa total y grasa saturada se relacionan con un aumento de riesgo de cáncer de pulmón y próstata. La ingesta de cantidades elevadas de lípidos poli insaturada puede asociarse con un incremento del riesgo de desarrollar neoplasias .Las grasas con carácter más pro-oxidante, como los aceites de semillas (girasol, maíz, etc.), ricas en poli insaturados Ω-6, serán más pro-cancerígenas, y las menos, como el aceite de oliva, en especial el virgen, serán menos procancerígenas13,14. También los ácidos grasos poli insaturados Ω-3 (aceite de pescado), al modular o evitar la síntesis excesiva tienen un papel protector.12 Los estudios epidemiológicos indican una relación inversa entre la ingesta de fibra dietética, particularmente la fibra de granos de cereal enteros, sobre todo salvado de trigo, y el riesgo de diversos cánceres, en concreto el cáncer colorrectal16 y los dependientes de hormonas17. Esta acción puede ser debida al ácido butírico, principal fuente de energía del colonocito, que se forma en el colon a partir de la fermentación de algunos hidratos de carbono, como el almidón resistente y los polisacáridos no amiláceos. Este tipo de hidratos de carbono se encuentra principalmente en cereales, frutas y verduras. Estudios recientes han descrito que no todos los hidratos de carbono ejercen un efecto protector sobre el cáncer colorrectal. Así, las dietas ricas en cereales refinados incrementan el riesgo de presentar cáncer de colon, por lo que se recomienda sustituir en la dieta los cereales refinados por enteros y aumentar el consumo de frutas y verduras. 77 En el cáncer de mama, los alimentos ricos en hidratos de carbono, al ser una fuente de fitoestrógenos, pueden actuar como protectores17 Se recomienda la ingesta de hidratos de carbono en la prevención del cáncer de colon, por su efecto en el metabolismo y el peristaltismo intestinal, y en el cáncer de mama a través de cierta función fitoestrogénica. 17 También en el cáncer de próstata se encuentra una incidencia más baja en individuos asiáticos y vegetarianos, respecto a los occidentales y omnívoros, posiblemente por sus diferentes hábitos alimentarios, ya que en ambos casos (vegetarianos y asiáticos) la dieta aporta poca cantidad de grasa y tiene un alto contenido en fibra. 17 La ingesta de vitamina A y de carotenos se asocia con un descenso en el riesgo de presentar cáncer de pulmón, piel, laringe, esófago, vejiga y mama. Dado que la vitamina A controla la diferenciación celular y los carotenos protegen de la oxidación, estas funciones están probablemente relacionadas con este efecto beneficioso. De hecho, diversos estudios demuestran que las personas afectadas con cáncer tienen las concentraciones de retinol y/o carotenos más bajas que las personas sanas18. La ingesta de betacaroteno y otros carotenoides a partir de frutas y verduras tendría un papel protector frente al cáncer de pulmón, lo que no se ha demostrado en estudios de suplementación.19,20 También se ha observado una disminución en el riesgo de presentar cáncer de próstata asociado con una alta ingesta de licopenos, y en otros estudios se ha observado un incremento de su incidencia en el grupo que recibía betacarotenos20. 78 La vitamina C se relaciona inversamente con el desarrollo de cáncer, aunque no está claro si el efecto es directo o se debe al consumo de otros componentes ingeridos paralelamente con la vitamina C. La vitamina C es un eficaz antioxidante con un papel preventivo en el cáncer de estómago y pulmón. La suplementación con vitamina E se ha asociado, en algunos estudios, con una menor incidencia de adenomas recurrentes en pacientes con un historial previo de neoplasia colónica. Incrementar la ingesta de ácido fólico (a partir de fuentes dietéticas o de suplementos) también puede reducir significativamente, el riesgo de distintos tipos de neoplasias (cáncer de mama, colon, útero, etc.), por su acción en la síntesis del ADN y en los procesos de división celular21-23. El efecto protector parece más evidente en los sujetos con mayor riesgo de desarrollar este tipo de procesos, especialmente en mujeres que consumen regularmente cantidades moderadas de alcohol, en relación con el cáncer de mama23. Así, el consumo de altas dosis de folato (600 mg/día) se relacionó con una reducción en el riesgo de presentar cáncer de mama en las mujeres que consumían alcohol de forma regular20. Sin embargo, en un estudio reciente se confirma un aumento del riesgo de cáncer de mama con el consumo de alcohol, pero no una reducción del riesgo con la ingesta de folato23. En los ancianos no es raro encontrar concentraciones bajas de vitaminas. Dichos déficit se han relacionado con algunos tipos de cáncer y parece prudente detectarlos y corregirlos como medida preventiva. Sin embargo, la suplementación vitamínica destinada a la prevención de cáncer no está bien definida, dado que la mayor parte de la evidencia procede de estudios observacionales20. En la Tabla 2 resumimos los datos más relevantes 79 Tabla2: Relación entre vitamina y cáncer Vitaminas Folato /cáncer colorrectal Resultados El empleo de preparados polivitamínicos con folato durante más de 10-15 años se acompaña de una reducción en el riesgo de presentar cáncer de colon Folato /cáncer de mama el consumo de altas dosis de folato se relaciono con una reducción de desarrollar cáncer de mama en las mujeres que consumían alcohol de manera habitual Vitamina E/ cáncer de próstata La ingesta elevada de vit.E, ah demostrado disminuir el riesgo de presentar cáncer de próstata, particularmente en fumadores Carotenoides/ cáncer de pulmón Varios estudios muestran una asociación inversa entre betacarotenos y cáncer de pulmón. Otros estudios han mostrado un incremento en el riesgo de presentar cáncer de pulmón en varones fumadores que recibían carotenoides Carotenoides /cáncer de próstata Varios estudios han mostrado una disminución en el riesgo de presentar cáncer de próstata asociado con una alta ingesta de licopeno. Otros estudios muestran un incremento en la incidencia de cáncer de próstata y mortalidad en el grupo que recibía betacorotenos Fuente: Modificada de Fairfield 2006 80 Algunos estudios han indicado la posibilidad de que el selenio prevenga el cáncer de próstata. En otros, se señala que las personas que tomaban mayores cantidades de selenio mostraban menor riesgo de desarrollar cáncer de pulmón que los individuos con aportes inferiores del mineral. 28-35 Sin embargo, una investigación señaló que el selenio en el agua de bebida se correlacionó positivamente con el riesgo de presentar cáncer colorrectal. Por ello, y debido a los pocos estudios disponibles y al bajo margen de seguridad, no se recomienda suplementar el agua con selenio Tanto en las investigaciones realizadas en animales como en humanos se ha encontrado un efecto protector de la ingesta de calcio en el cáncer de colon24. También se ha relacionado la deficiencia en zinc con el riesgo de cáncer y se han encontrado bajas concentraciones del mineral en sujetos con procesos malignos. 81 4.4.4 Fitocomponentes Los alimentos poseen otros compuestos sin valor nutritivo que tienen actividad anticancerígena, como los fitoestrógenos presentes en las leguminosas, los cereales integrales, los guisantes y la soja; los polifenoles del té, la soja, la manzana, la patata; los flavonoides presentes en frutas, verduras y cereales; los isotiocianatos de las verduras de col; los alisulfuros de ajos y cebollas, o los inhibidores de las proteasas presentes en las leguminosas y en el maíz. En cualquier alimento, pero sobre todo en los de origen vegetal, hay, además de los macro y micronutrientes, otros componentes llamados en general «no nutrientes» que pueden tener efectos beneficiosos en el organismo, como la prevención de enfermedades cardiovasculares y algunos tipos de cáncer29. Evidencias epidemiológicas muestran que un incremento de las cantidades de frutas y vegetales en la alimentación reduce el riesgo de cáncer. La capacidad de prevención parece que está ligada con la presencia de fitocomponentes con potencial antioxidante y anti cancerígeno (tabla 3)30. Por el contrario, la ingesta deficiente de antioxidantes puede ser un factor de riesgo para algunos cánceres. 82 Tabla 3.Pricipales no nutrientes para los que se han detectado efectos biológicos beneficiosos como antioxidantes y/o anticarcinogenos Componentes Fuentes dietéticas Catequiza, epigalocatequina Té verde, cacao, frutas Quercetina Cebolla Resveratrol Uva , cacahuate Lignanos Soya, salvado ,esparrago, zanahoria Isoflavonas Leguminosas Licopeno Tomate Glucosinolatos Coles Fuente: Tomada de Fernandez de Aguirre, 2006 En la tabla 4 se presentan diferentes agentes fitoquímicos con acción anticarcinógena y sus fuentes alimentarias. Entre ellos se encuentran: La soya, que por su contenido en isoflavonas, fitoestrógenos débiles que compiten con estrógenos más potentes por la unión al receptor, sería un factor protector frente al cáncer de mama. El indol-e-carbinol de la coliflor y otras crucíferas podría ejercer un papel protector frente al cáncer de mama al activar las enzimas que transforman los estrógenos. La actividad antibacteriana de compuestos aliáceos del ajo podría servir para inhibir la conversión bacteriana de nitratos a nitritos en el estómago, reduciendo la formación de nitrosaminas29. 83 Tabla4. Agentes fitoquimicos protectores y alimentos que los contienen Agentes Alimentos Carotenoides Fitosterina Saponina Glucosinato Acido fenolico Col, zanahoria, tomate Trigo, cebada, soja Trigo, cebada, soja, ajo, cebolla Col, ajo, cebolla Col, zanahoria, tomate, trigo, cebada, limón, ajo, cebolla Tomate, trigo, cebada, soja Col, tomate, limón, ajo, cebolla Trigo, cebolla, soja Col, ajo, cebolla Inhibidores proteasa Terpenos Fitoestrogenos Sulfuros Fuente: Tomada de Parr, 2006 84 4.5 DIAGNÓSTICO DEL ESTADO NUTRICIONAL Y SU IMPACTO EN EL TRATAMIENTO DEL CÁNCER Toda intervención nutricional debe empezar por una valoración nutricional apropiada del paciente, realizada a poder ser en el momento del diagnóstico de cáncer y a intervalos regulares durante su enfermedad. Si esto no es posible, la valoración nutricional se hará a la llegada del paciente al servicio de oncología y durante todo el tratamiento radioterápeutico o quimioterápeutico. 2 La enfermedad y la nutrición están íntimamente relacionadas, de modo que, mientras la enfermedad puede causar desnutrición, la desnutrición puede, a su vez, influir negativamente en la enfermedad 16 Para poder identificar a los pacientes malnutridos necesitamos herramientas que traduzcan fielmente la situación nutricional de la persona evaluada, que no sean costosas, y que puedan realizarse de forma rápida, sencilla y reproducible. En la práctica clínica, el objetivo fundamental de la valoración nutricional es identificar a pacientes con malnutrición o con riesgo aumentado de complicaciones nutricionales por su propia enfermedad o los tratamientos aplicados, tales como la cirugía, la radioterapia o la quimioterapia, que se beneficiarían de un adecuado abordaje nutricional. Por tanto, la valoración nutricional inicial ayuda a discriminar qué pacientes requieren actuación nutricional y permite una adecuada monitorización del estado nutricional durante el tratamiento e incluso una vez finalizado el mismo, durante el seguimiento evolutivo, si el paciente presenta secuelas relacionadas con la nutrición. 11 85 Básicamente disponemos de dos tipos de herramientas para realizar el diagnóstico o valoración nutricional, los métodos tradicionales y los llamados métodos rápidos de valoración del estado nutricional. 4.5.1 Métodos tradicionales de valoración del estado nutricional Los métodos tradicionales de valoración del estado nutricional de una persona se basan en la medición de parámetros antropométricos, concentración plasmática de proteínas, composición corporal y determinación de índices pronósticos. Hay que tener en cuenta que estas medidas pueden verse alteradas en algunas circunstancias ajenas a los problemas nutricionales, como son la edad o el estado de hidratación entre otros. 2, 5, 7,9 y 10 Los requerimientos nutricionales en pacientes con cáncer son difíciles de establecer ya que dependen de la edad, el tipo y la severidad de su enfermedad. El cáncer por sí sólo no tiene un efecto consistente en el gasto energético; sin embargo, el tratamiento antineoplásico puede modularlo. Se ha establecido —como regla del pulgar— un criterio de cálculo en el que se utiliza el peso actual y se administran 20-35 Kcal/kg/día en dependencia de las condiciones y particularidades del paciente en caso de no poderse medir el gasto energético (con calorimetría indirecta). En cuanto al consumo proteico, las recomendaciones actuales oscilan entre un mínimo de 1 g/kg/dia hasta una meta entre 1,2-2 g/kg/dia. 86 Por otro lado, el paciente hospitalizado presenta una tendencia a la desnutrición por varios factores como ayuno prolongado por estudios, falta de apoyo nutricional o tratamiento tardío, síntomas de la enfermedad que impiden una ingestión adecuada, etc. De manera adicional, la evaluación nutricional no es una práctica común en muchos hospitales, por lo que frecuentemente el paciente en riesgo o con desnutrición presente pasa desapercibido y no recibe el tratamiento adecuado, lo cual empeora su estado nutricional. Esta situación resulta de particular importancia, ya que el estado nutricional influye en la eficacia del tratamiento, complicaciones, costos, pronóstico, morbilidad y mortalidad y días de estancia intrahospitalaria. El peso y la talla son las medidas antropométricas más sencillas de obtener y suponen un medio preciso, rápido y reproducible de valoración nutricional. Se deben tener en cuenta la ropa y el calzado, así como la presencia de edemas, ascitis o una gran masa tumoral que limitarían la utilidad del peso como parámetro de valoración nutricional, ya que pueden enmascarar una depleción de masa corporal. Mediante tablas específicas se puede obtener el peso ideal a través de la talla, sexo y la edad del paciente. El índice de masa corporal (IMC) es una medida que relaciona el peso con la talla, mediante la siguiente ecuación: IMC = peso (kg)/talla2 (m2). Como el peso se afecta más que la talla por el estado nutricional, se aumenta el valor relativo de la talla elevándola al cuadrado. Se consideran valores normales un IMC comprendido entre 20 y 25 kg/m2, bajo peso entre 20 y 18,5 kg/m2 y malnutrición por debajo de 18,5 kg/m2. 87 De suma importancia en oncología es hacer referencia al cambio de peso que se ha producido con respecto al habitual y su evolución en el tiempo. La pérdida de peso se valora del siguiente modo: Pérdida de peso (%) Una pérdida de peso superior a 10% de forma involuntaria en un período de tiempo inferior a 6 meses es un criterio de primera línea de malnutrición, teniendo significado pronóstico en los pacientes con cáncer. El riesgo de complicaciones aumenta con la cuantía de la pérdida y la velocidad de instauración de la misma. Sin embargo, en qué grado la pérdida de masa corporal por sí misma contribuye directamente a la mala evolución de la enfermedad o simplemente refleja la gran alteración del metabolismo inducido en el huésped por el tumor, es difícil de deducir. La medida de los pliegues cutáneos y la circunferencia muscular del brazo son también un método aceptable para valorar la grasa corporal y el compartimento muscular. El pliegue cutáneo tricípital es el más empleado y estima la masa grasa periférica. Es conveniente realizar el proceso tres veces y promediar los valores obtenidos en milímetros. Sobre todo son útiles para hacer una valoración evolutiva, si disponemos de medidas previas para compararlos. Sin embargo, no son útiles para valorar cambios a corto plazo, y sus valores pueden verse afectados por la presencia de edemas. La Bioimpedancia electromagnética se basa en la aplicación de una corriente eléctrica de bajos potenciales e intensidad a distintas frecuencias que se transmite de forma distinta a través de los tejidos magros y adiposos, siendo mayor la conducción por el primero. Se detectan en los electrodos impedancia, resistencia y reactancia y, a partir de éstas, las masas grasas, magra y el contenido de agua. 88 Se considera una masa adiposa insuficiente cuando el porcentaje de grasa corporal es inferior al 12% en hombres y 20% en mujeres. Al evaluar el estado nutricional, los indicadores dietéticos y antropométricos ofrecen como ventaja su facilidad de aplicación y la rapidez con que se obtienen resultados. Antropométricamente, se ha aceptado que cuando el índice de masa corporal (IMC) es menor a 20 kg/m 2, el riesgo de muerte se incrementa; de esta manera, es posible utilizar el IMC como un indicador del estado nutricional.12-22-35 Se ha aceptado como un criterio de alerta de desnutrición la pérdida del 10 % del peso habitual en un período de 6 meses ya que se asocia con un incremento en el riego en morbilidad y mortalidad, sin importar la enfermedad presente. En cuanto a los indicadores dietéticos, el recordatorio de 24 h es aceptado como una herramienta útil siempre que se evalúe tanto la energía como el contenido proteico de la dieta Existen otros métodos para estimar los distintos compartimentos del organismo basados en el rastreo isotópico, densiometría o la determinación del potasio corporal total. La dinamometría consiste en la medición de la fuerza de aprehensión de la mano por un dinamómetro. Es un método de valoración funcional del componente muscular esquelético. Su relación con el estado nutricional del paciente no está clara pero se ha demostrado su valor como índice pronóstico en pacientes sometidos a cirugía. La concentración plasmática de proteína, se emplean para valorar el compartimento proteico visceral y habitualmente se determinan albúmina, transferrina, prealbúmina y/o proteína transportadora del retinol. Todas son sintetizadas en el hígado y no dependen únicamente del estado 89 nutricional, sino que se modifican también en otras situaciones que hay que descartar, como cirugía, traumatismos, infecciones y otros procesos agudos. La Albúmina es una proteína encargada de transportar en el plasma múltiples sustancias y mantener la presión oncótica de la sangre. Su vida media es larga (aproximadamente 18 días), por lo que es poco sensible a modificaciones recientes del estado nutricional, de modo que puede mantenerse normal durante bastante tiempo a pesar de un déficit nutricional importante. De igual forma, es posible encontrar un descenso plasmático de albúmina sin que exista un déficit nutricional asociado en caso de enfermedad hepática, síndrome nefrótico o enteropatía pierde proteínas. En situaciones de expansión de volumen puede observarse una hipoalbuminemia por dilución. A pesar de todo es muy útil para valorar situaciones de desnutrición crónicas. La albuminemia es el mejor índice de laboratorio en la evaluación nutricional inicial de los pacientes, ya que tiene un alto valor predictivo de complicaciones asociadas a la desnutrición. Cifras inferiores a 25 g/l sugieren un elevado riesgo de complicaciones. La Prealbúmina es más sensible que la anterior para detectar cambios en el estado nutricional porque tiene una vida media más corta (2 días). Se eleva rápidamente en respuesta al tratamiento nutricional, y tiene una buena correlación con el balance nitrogenado. Un descenso en los niveles de prealbúmina se acompaña de complicaciones hasta en un 40% de los casos. Sin embargo, se trata también de un reactante negativo de fase aguda y, por tanto, disminuye en caso de infección, traumatismo, cirugía, etc. En situaciones de insuficiencia renal puede verse aumentada su concentración plasmática, ya que tiene una excreción principalmente renal. Su respuesta al tratamiento nutricional es un excelente factor pronóstico de supervivencia en el cáncer. 90 La Transferrina tiene una vida media menor que la albúmina (8 días), pudiendo valorar cambios en el estado nutricional superiores a una semana. Su función es transportar el hierro, por lo que alteraciones en su metabolismo afectan a los niveles de la proteína y disminuyen los valores de ésta en la insuficiencia renal y las infecciones crónicas. Es más útil en el seguimiento de los pacientes que en la valoración nutricional inicial, ya que las modificaciones en su concentración se correlacionan positivamente con el balance nitrogenado. Por último, la proteína transportadora del retinol (RBP) posee una vida media muy corta (12 horas). Sus niveles disminuyen de forma paralela a los niveles de vitamina A y de zinc, así como en el hipertiroidismo y tras intervenciones quirúrgicas. Su corta vida media y su baja especificidad hacen que se emplee con menos frecuencia que las anteriores. En la siguiente Tabla 1 se exponen sus vidas medias y niveles plasmáticos. Tabla 1: Vida Media y Valores de Proteínas Séricas Proteína Albumina (g/dl) Transferrina( mg/dl) Prealbumina( mg/dl) Proteína transportador a del retinol Vid a Me dia 1820 d 810 d 2d 12 h Valo r Nor mal 3,5 4,5 Deple ción Leve Deple ción Grave 2,8-3,4 Deple ción Moder ada 2,1-2,7 250350 150250 100150 <100 1828 2,6 7 15-18 10-15 <10 2-2,6 1,5-2 <1,5 <2,1 Fuente Adaptado de Patterson y cols..2002 91 4.5.2 Métodos rápidos de valoración del estado nutricional Actualmente se emplean métodos de cribado o diagnóstico rápido de malnutrición, basados en la inclusión de preguntas sobre hábitos alimentarios, además de medidas antropométricas comunes y determinaciones bioquímicas básicas. Estos métodos son más sencillos y rápidos de realizar, de resultados reproducibles y con poca variación, de tal forma que personal suficientemente entrenado de un servicio de oncología puede llevarlos a cabo. Para que sean válidos como métodos de cribado o screening deben ser altamente sensibles, es decir, que diagnostiquen a todo el paciente desnutrido o en riesgo de estarlo. 2 La escala de Valoración Global Subjetiva, desarrollada en los años 80 en el Hospital General de Toronto ha mostrado una sensibilidad y especificidad superiores incluso a parámetros tradicionales como los niveles de albúmina y transferrina . Más tarde fue modificada por Ottery y adaptada a los pacientes con cáncer (9). En la valoración global subjetiva generada por el paciente (vgs-gp) es el propio paciente el que cumple la primera parte del cuestionario, que está referida a la historia clínica, ingesta dietética, síntomas nutricionales y capacidad funcional, mientras que el nutriólogo rellena la segunda parte que hace referencia a los signos físicos, tanto en pacientes hospitalizados como ambulantes, en consultas externas o en el propio domicilio del paciente. La utilización sistemática de este método permite identificar a los pacientes con malnutrición y valorar los resultados de las intervenciones nutricionales aplicadas en ellos 11 y 13 La pérdida de peso es uno de los parámetros más relevantes de la escala y se obtiene restando el peso actual del peso habitual o tres meses antes. El nutriólogo debe incluir datos sobre el diagnóstico oncológico principal, enfermedades oncológicas y tratamiento oncológico planeado con el fin de valorar el riesgo nutricional del mismo (Tabla II). 92 También se deben enumerar otros tratamientos asociados, como los corticoides o anabolizantes, valores de albúmina o prealbúmina, según el caso, y datos de la exploración física centrada en la pérdida de tejido adiposo y masa muscular y la presencia de edemas o ascitis Para valorar la pérdida de tejido adiposo se pueden explorar la zona inferior del ojo, o la parte posterior del brazo. Una pérdida importante de tejido adiposo subcutáneo indica, generalmente, un déficit energético severo. Para la valoración de la masa muscular se debe apreciar el volumen y el tono en el músculo temporal, en los hombros, en los muslos o en la zona gemelar. Por último se debe prestar atención a la existencia de edemas o ascitis que se pueden presentar en la malnutrición, aunque habría que descartar fallo hepático o carcinomatosis peritoneal. Se ha demostrado que este método tiene poca variabilidad inter observador por lo cual sus resultados son fácilmente reproducibles, siempre que los evaluadores tengan cierta experiencia. Por otra parte también ha demostrado ser un método más sensible que la antropometría y 12 9,11 . Estas propiedades la convierten en un excelente método de cribado de malnutrición 12 y 13 Tabla 2 93 Tabla 2: Tratamiento Oncológico Según Riesgo Nutricional Terapia De Bajo Riesgo Nutricional Terapia De Riesgo Nutricional Moderada Terapia De Alto Riesgo Nutricional Radioterapia de mama, SNC, ósea, muscular Mono quimioterapia Cirugía menor paliativa Radioterapia pélvica y torácica Poliquimioterapia Cirugía colorrectal Radioterapia de cabeza y cuello Irradiación corporal total, trasplante de medula ósea Cirugía oncológica de cabeza y cuello y aparato digestivo Fuente Adaptado de Patterson y cols..2002 94 4.5.3 Requerimiento calórico Una pérdida de peso de más del 50% del peso corporal pone en peligro la vida. La dieta se individualiza con base en el peso, el estado nutricional, la tolerancia a los alimentos, el aspecto y los efectos secundarios nutricionales del tratamiento. La quimioterapia o radiación requiere de de 1,5 a 1,6 veces las calorías del gasto energético basal (GEB), y 1.2 a 1.5 g/kg de peso corporal/día de proteína. Proporcionar alimentos con alta densidad de nutrientes en porciones pequeñas y comidas frecuentes, la alimentacion por sonda puede ser necesaria para el cáncer de boca, garganta, esófago y estomago. En la etapa terminal del cáncer, se debe dar énfasis al sabor y presentación de los alimentos para favorecer su consumo, suspender cualquier restricción dietética y permitir que el paciente coma lo que desee. Puede ser necesaria la alimentación complementaria por sonda si la alimentación oral es inadecuada debido a anorexia,disfagia o incapacidad de tolerar los alimentos.29 Para determinar el requerimiento nutricional se debe de tomar en cuenta múltiples factores cuya interacción puede variar los requerimientos de un paciente; entre ellos: 95 • Estado nutricional actual • Factores de riesgo de desnutrición • Estado metabólico: anabolismo o catabolismo • Estado de enfermedad de fondo. 25 4.5.3.1 Gasto metabólico basal (GMB), Gasto por actividad física (GAF). Gasto metabólico total (GMT) y determinación del gasto energético. El gasto metabólico basal, es el gasto calórico que requiere un paciente para mantener las funciones biológicas esenciales en reposo. Se considera que un paciente hospitalizado con un mínimo de movimientos, requiere 25 Kcal. /Kg. 25 El gasto por actividad física, es el gasto de energía utilizado por la actividad física, se considera que el GAF es un 15 a 30% del GMT. 25 Mientras que el gasto metabólico total, es el requerimiento metabólico total de un paciente. 25 GMT = GMB + GAF. Para determinar el requerimiento calórico del paciente usaremos la determinación empírica teniendo en cuenta el estado del paciente y la estrategia de manejo. Entre 25 y 30 Kcal./Kg./día en pacientes con injuria o sepsis severa y falla múltiple. Entre 30 y 35 Kcal./Kg./día en pacientes con injuria moderada o con pocas alteraciones metabólicas. 96 Mayor de 40 Kcal./Kg./día en pacientes con injuria leve y que requieren repleción nutricional. 25 4.5.4 Estado nutricional Para valorar el estado nutricional de un paciente tenemos una valoración objetiva que se basa en medidas antropométricas y valores bioquímicos y una valoración subjetiva que se basa en la historia clínica completa y dirigida a la nutrición, hasta la valoración detallada de la dieta y si han existido cambios del estado funcional como resultado de la malnutrición 4 , se mencionan los puntos a tomar en cuenta. Tabla 3 Tabla 3: Utilidad De Marcadores De Pacientes Oncológico Utilidad de Marcadores en Pacientes Oncológicos Valoración De Nutrición Al Ingreso Índice Creatinina/Talla Colesterol Sérico 3 Metil–Histidina Balance Nitrogenado Re- Nutrición Pre Albumina Proteína Ligada Al Retinol Somatomedina Respuesta Metabólica Excreción De Urea 3 Metil Histidina Pre Albumina Proteína Ligada Al Retinol Seguimiento Somatomedina Albumina Recuento De Linfocito Pronostico Balance Nitrogenado Albumina Fuente Adaptado de Patterson y cols.,2002 97 La Valoración Global Subjetiva consta de 3 partes: El Generada por instrumento el VGS-GP Paciente o Valoración (Patient-Generated Global Subjetiva Subjective Global Assessment) es una herramienta de fácil aplicación, basada en un test previamente validado conocido como el SGA (Subjective Global Assessment) utilizado para estudiar el status nutricional, diseñado por Detsky y colaboradores. Este test ha sido validado en pacientes pos tratamiento quirúrgico o trasplante y en pacientes VIH. Posteriormente se han hecho dos modificaciones a la VGS inicial para que resulte aplicable a pacientes con cáncer: La primera fue realizada por Ottery en el Fox Chase Cancer Center y dio lugar a la Valoración Global Subjetiva Generada por el Paciente (VGS-GP). En ella se incluye información adicional sobre síntomas característicos que pueden presentarse en el paciente oncológico 6, 7. La segunda la llevaron a cabo Persson y sus colaboradores. Aplicaron su modificación de la VGS a 87 pacientes con cáncer digestivo o de vías urinarias y concluyeron que, con vistas a evaluar el estado nutricional era una forma válida, sencilla y que daba buena idea del pronóstico. 98 El resultado de la VGS nos clasifica al paciente en uno de los tres grupos posibles: A (bien nutrido), B (malnutrición moderada o riesgo de malnutrición) y C (malnutrición grave). Se ha demostrado recientemente que el uso de esta herramienta es capaz no sólo de discriminar la tasa de pacientes con alto riesgo de malnutrición, sino de generar intervenciones nutricionales que en gran medida van a poder minimizar las complicaciones debidas a la propia malnutrición, repercutiendo con ello, de forma importante, en la calidad de vida de esos pacientes 9. Este método es muy fácil de realizar y permite seleccionar al paciente con riesgo de malnutrición para indicarle un tratamiento nutricional adecuado, aunque en el caso de profesionales no expertos en Nutrición, conviene que hagan un periodo previo de entrenamiento. Tabla 4 Tabla 4. Valoración final. A: buen estado nutricional, B:malnutrición moderada o riesgo de nutrición; C: malnutrición grave, teniendo en cuenta en cuenta el formulario de VGS, piense o señale lo que corresponda a cada dato clínico para realizar la evaluación final Dato clínico A B C Pérdida de peso Alimentación Impedimentos para la ingesta oral Deterioro de actividad Edad Perdida adiposa Perdida muscular Edemas /ascitis <5% 5-10% >10% Normal No Deterioro leve Leve-moderado Deterioro grave Grave No Leve-moderado Grave 65 No >65 Elevada >3.5 65 Leve – moderada Leve – moderada Leve moderada 3- 3,5 >18 15-18 Albumina (previa al tto.) Pre albumina (previa al tto.) No No Elevada Importantes >3,0 <15 Fuente. Guía clínica 2006, nutrición en el paciente oncológico 99 A. Historia (anamnesis) que incluye: • Cambios del peso corporal • Cambios en la dieta • Síntomas gastrointestinales • Capacidad funcional B. Examen físico. Donde se evalúa: • Pérdida de grasa subcutánea • Atrofia de músculos • Presencia de edemas C. Calificación: • Bien Nutrido • Moderadamente desnutrido o con riesgo de desnutrición A B • Severamente desnutrido C 100 Para determinar el estado nutricional podemos usar: Valoración Subjetiva: Valoración Global Subjetiva Valoración Objetiva: Exámenes de laboratorio • Albúmina • Recuento de linfocito • Colesterol • Balance Nitrogenado Antropométrico • Peso • Talla • Pliegues Tricipital, Bicipital y Subescapular25,26, 28 101 4.6 Hidratos de carbono y metabolismo de la glucosa en cáncer Hay multitud de estudios epidemiológicos que asocian el consumo de dietas ricas en productos de origen animal con la génesis del cáncer, pero que no tienen en cuenta, a la hora de recoger y analizar los datos, el efecto que pudieran tener los hidratos de carbono de la dieta y las alteraciones presentes en el metabolismo de la glucosa, que pueden ser importantes sesgos de confusión. Esto se debe a que se ha comprobado que factores relacionados con los hidratos de carbono y el metabolismo de la glucosa, como la contribución energética de los hidratos de carbono, el índice glucémico y la carga glucémica de los alimentos ingeridos así como la glucemia y la insulinemia, tanto en ayunas como tras una sobrecarga oral con glucosa, pueden estar asociados al riesgo de desarrollar muchos tipos de cáncer, por lo que deberían tenerse en cuenta en la recogida e interpretación de la información epidemiológica 102 4.6.1 Mecanismos de conexión hidratos de carbono-cáncer Son muchos los científicos que avalan las dietas que tienen entre un 55 y un 70% de hidratos de carbono como más equilibradas y saludables. No obstante, también son abundantes los trabajos que otorgan un gran protagonismo a los hidratos de carbono en la génesis del cáncer. Los factores de crecimiento similares a la insulina tipo 1 y 2 (IGF-1 y 2, respectivamente) tienen un fuerte efecto mutagénica en una gran variedad de líneas celulares cancerosas, como el sarcoma, la leucemia, y el cáncer de próstata, mama, intestino, pulmón, colon, estómago, esófago, hígado, páncreas, riñón, tiroides, cerebro, ovario, endometrio y cuello uterino19 Se ha comprobado que una dieta alta en hidratos de carbono (un 72% del aporte energético) tiene una mayor capacidad en la estimulación de la síntesis de IGF-1 que una dieta alta en grasas (un 80% del aporte energético) y que la insulina tiene capacidad para estimular los receptores del IGF-18. También hay que tener en cuenta que la acción que ejerce la insulina, ya sea mediante la activación de los receptores de la insulina o la activación cruzada de los receptores del IGF-1, tiene un efecto mutagénica y promotor de la tumurogénesis, de tal forma que la hiperinsulimenia puede ser el origen de la asociación existente entre el cáncer y factores como el perímetro de cintura, la grasa visceral, el índice cintura-cadera, el índice de masa corporal, la vida sedentaria y la ingesta energética9 que, como bien 103 sabemos, son todos ellos factores asociados a un mayor riesgo cardiovascular y de diabetes.21 En conexión con lo anterior, se ha comprobado que la resistencia a la insulina se asocia a una mayor posibilidad de desarrollar cáncer, que tanto los valores de glucosa en ayunas como la diabetes son factores de riesgo independientes de mortalidad por cáncer y su incidencia, y que el riesgo aumenta con la mayor glucemia en ayunas. Por todo ello, se podría afirmar que las dietas altas en hidratos de carbono podrían tener asociado un mayor efecto cancerígeno, a través de una mayor producción de IGF-1 y de insulina. Además, si tenemos en cuenta que las células tumorales, por su mayor actividad metabólica, necesitan un mayor aporte energético, el hecho de disponer de más glucosa podría ser también un factor favorecedor del desarrollo tumoral. Por tanto, las dietas muy ricas en hidratos de carbono y los estados de resistencia insulínica y diabetes tipo 2 que, en su mayoría, son una consecuencia de aquéllas, ya que los hidratos de carbono llevan asociados mayores valores circulantes de glucosa, insulina e IGF-1, podrían favorecer el desarrollo tumoral.21 104 4.6.2 Tumores asociados a la ingesta de hidratos de carbono y las alteraciones en el metabolismo de la glucosa Se ha encontrado una asociación directa entre el cáncer de endometrio y la ingesta de alimentos con alto índice glucémico o alta carga glucémica. La carga glucémica es el producto del índice glucémico por la cantidad de hidratos de carbono que tiene ese alimento, lo que representaría la calidad y cantidad de esos hidratos de carbono; a efectos prácticos, serían los hidratos de carbono asimilables que tiene ese alimento por unidad de peso y la respuesta glucémica que éstos llevan asociada. Se ha encontrado asociación entre la ingesta de hidratos de carbono y el cáncer de estómago. Las alteraciones en el metabolismo de la glucosa también afectan al hígado, como lo demuestra el hecho de que el riesgo de enfermedad crónica hepática no alcohólica y el carcinoma hepatocelular es doblemente frecuente en sujetos diabéticos que en no diabéticos, con independencia de las características de la población y de la etiología de la enfermedad hepática, ya sea de tipo viral o alcohólica.24 Entre todos los alimentos ricos en hidratos de carbono, los que muestran una mayor asociación con el riesgo de desarrollar cáncer colorrectal son el pan y los cereales no integrales, los tubérculos, los dulces y el azúcar refinado, mientras que los alimentos que tienen un efecto protector son los vegetales crudos, las frutas y el pescado.20 y 21 105 4.6.2.1 Tumores ginecológicos El cáncer de ovario también muestra asociación con el índice glucémico y la carga glucémica, debido al posible papel de la hiperinsulinemia y la resistencia insulínica. Respecto al cáncer de mama se ha comprobado que no existe asociación con el consumo de carne y pescado, y la cantidad total de calorías ingeridas, de cualquier tipo de grasa, de carne roja y de comidas ricas en grasas animales. En cambio, sí existe asociación entre el riesgo de desarrollar cáncer de mama y el consumo de alimentos ricos en almidones como el pan, los tubérculos, las pastas y las galletas, y de alimentos ricos en productos azucarados, como son los refrescos y los postres; se ha observado una relación lineal entre el riesgo de desarrollar cáncer de mama en mujeres jóvenes (20-44 años), el porcentaje de calorías aportadas por alimentos azucarados y la frecuencia con la que son ingeridos.18 20 106 4.6.2.2 Tumores del aparato digestivo El páncreas es otro órgano susceptible de ser afectado por los hidratos de carbono ingeridos, ya que se ha comprobado que en mujeres no diabéticas tanto la ingesta de alimentos que provocan una alta carga glucémica como la ingesta de alimentos ricos en sacarosa incrementan el riesgo de desarrollar cáncer de páncreas en un 53 y un 57%, respectivamente; estos valores no son estadísticamente significativos, pero sí lo son cuando las mujeres valoradas tienen sobrepeso y una vida sedentaria, ya que en este caso el riesgo de desarrollar cáncer de páncreas aumenta en un 16% para la ingestión de alimentos con alta carga glucémica y en un 21% para la ingestión de alimentos ricos en sacarosa. También se ha comprobado que independientemente del sexo, los individuos con valores más elevados de glucemia en ayunas presentan casi el doble de riesgo de desarrollar cáncer de colon, y existe una relación estadísticamente significativa de tipo lineal. De la misma forma, los valores de glucosa e insulina a las 2 h de una sobrecarga oral de glucosa mostraron una asociación positiva con el riesgo de desarrollar cáncer colorrectal. La posible asociación existente entre la ingesta de dietas altas en hidratos de carbono y el cáncer colorrectal puede deberse a la resistencia insulínica, que actuaría a través del efecto promotor de los mayores valores de insulina, glucosa y triglicéridos que tiene asociados. Entre todos los alimentos ricos en hidratos de carbono, los que muestran una mayor asociación con el riesgo de desarrollar cáncer colorrectal son el pan y los cereales no integrales, los tubérculos, los dulces y el azúcar refinado, mientras que los alimentos que tienen un efecto protector son los vegetales crudos, las frutas y el pescado.20 21 107 4.6.3 Efecto antitumoral de las dietas bajas en hidratos de carbono En contraposición a las dietas altas en hidratos de carbono, se ha comprobado que las dietas que son muy bajas en hidratos de carbono o dietas cetogénicas pueden tener un efecto antitumoral, ya que pueden ser eficaces a la hora de reducir el tamaño del tumor y evitar la pérdida de masa muscular asociada a la enfermedad tanto en humanos como en ratones.21 Concretamente, se ha descrito que en la combinación de una dieta cetogénica con restricción calórica puede reducir la vascularización del tumor, y un 80% de la masa tumoral, debido a un mecanismo basado en la inhibición de la angiogénesis. Otro factor que podría estar implicado en esta inhibición tumoral es la menor disponibilidad de glucosa que tiene el tumor . Teniendo en cuenta el alto metabolismo que caracteriza a las células tumorales, con la consiguiente demanda de oxígeno y energía, una inhibición de la angiogénesis y una limitación del aporte energético de glucosa podrían suponer una limitación importante en su crecimiento. Por ello, podrían ser de utilidad este tipo de dietas bajas en hidratos de carbono en la lucha contra el cáncer. Todos estos hallazgos deberían de tenerse en cuenta a la hora de llevar a cabo estudios epidemiológicos que intenten determinar factores etiológicos relacionados con la génesis del cáncer, pues en caso contrario se podrían producir sesgos de confusión.22 108 Entre los factores que deberían de tenerse en cuenta están: la contribución energética que tienen los hidratos de carbono en la dieta, el índice glucémico y la carga glucémica de los alimentos ingeridos, y la glucemia y la insulinemia en ayunas y tras sobrecarga oral con glucosa 17 21 22 109 4.7 LIPIDOS DE LA DIETA Y CANCER La dieta tiene un papel fundamental, y concretamente, las grasas son el principal componente relacionado con el incremento en la incidencia de la enfermedad cancerosa; sobre todo con el cáncer de mama, colorrectal, y prostático. De los lípidos de la dieta, se ha estudiado mucho el efecto beneficioso que tiene el aceite de pescado, rico en ácidos grasos poli insaturados de la serie omega-3, así como el aceite de oliva, rico en ácidos grasos mono insaturados —principalmente ácido oleico—. Sin embargo, se ha descrito un efecto negativo por parte de los ácidos grasos de la serie omega-6 y de las grasas saturadas. La nutrición constituye un aspecto importante en la vida del paciente canceroso; actualmente, se diseñan fórmulas nutricionales suplementadas con ácidos grasos poli insaturados de la serie omega-3, y otros componentes, como la arginina, ARN, lisina, etc., con el fin de paliar los efectos derivados de esta patología. Los resultados demuestran el descenso en la morbilidad, y por tanto, aumento de la calidad de vida, un descenso de la mortalidad, y una disminución en los costes relacionados. El cáncer es una de las principales causas de muerte en los países desarrollados donde además su incidencia es creciente. La dieta se considera uno de los principales factores ambientales que contribuyen a la aparición de esta enfermedad junto con factores metabólicos y genéticos. 110 Se estima que aproximadamente un tercio de todos los cánceres (o lo que es igual, 3 ó 4 millones de casos en todo el mundo) son originados por una dieta inadecuada y éstos podrían reducirse mediante acciones individuales y sociales, concretamente, se ha relacionado el consumo de lípidos de la dieta con un mayor riesgo de padecer ciertos tipos de cáncer. Numerosos estudios epidemiológicos en humanos así como experimentos en animales de laboratorio, han implicado de forma directa a la grasa de la dieta como uno de los componentes de la misma relacionado con un aumento del riesgo de padecer ciertos tipos de cánceres, especialmente de mama, colon y recto, próstata y ovarios, aunque ciertos estudios sugieren que no es la cantidad sino la calidad de la grasa lo realmente importante en el desarrollo de esta enfermedad. El hecho de que esta relación no exista en todos los cánceres, sugiere una acción específica de los lípidos de la dieta, más allá de su aporte calórico1. Ciertos investigadores han demostrado que la ingesta excesiva de grasas y/o calorías promueven la promoción del cáncer en la mayoría de los tejidos examinados. De forma similar, se han descrito diferencias a nivel internacional en cuanto al porcentaje de cáncer y su altísima relación con las diferencias en la ingesta de grasas a través de la dieta14. Así, se ha observado una menor incidencia de diversos tipos de cánceres en países del área mediterránea que en otros del norte de Europa y Estados Unidos, aspecto que llama la atención si tenemos en cuenta que la ingesta media de grasa en los países mediterráneos es, en algunos casos, muy superior. 111 Esto se debe fundamentalmente a que la grasa mayoritaria en los países Mediterráneos es el aceite de oliva, en el que predomina el ácido oleico, a diferencia de la grasa poli insaturada de la serie omega-6 que es mayoritaria en los países antes mencionados 4 Cabe destacar que existe una correlación entre la absorción de ciertos compuestos del aceite de oliva y la protección frente a diferentes patologías como el cáncer de mama, o en la piel, mientras que aquellos compuestos que no se absorben llegando a las partes distales del intestino pueden impedir la aparición de cáncer colorrectal. Por otra parte, se ha demostrado la capacidad anticancerosa del ácido linoleico conjugado tanto en modelos de carcinogénesis en roedores como en líneas tumorales humanas, demostrando que inhibe la iniciación o promoción tumoral Además de la posible influencia en la progresión del cáncer . Dicho efecto inhibidor de la promoción y progresión de la carcinogénesis se debe a una serie de mecanismos moleculares, estos son: Fig. 1 1) Supresión de la biosíntesis de eicosanoides derivados del ácido araquidónico (AA, 20: 4n-6), aspecto que influye en la alteración de la respuesta inmune a las células cancerosas y en la modulación de la inflamación, proliferación celular apoptosis, metástasis, y angiogénesis 2) Influencia en la actividad de factores de transcripción, expresión génica, y transducción de señales, lo que conlleva cambios en el metabolismo, crecimiento, y diferenciación celular 112 3) Alteración del metabolismo de estrógenos, lo que conlleva una reducción del crecimiento celular estimulada por estrógenos 4) Aumento o disminución de la producción de radicales libres y especies reactivas del oxígeno. 5) Implicación en mecanismos relacionados con la sensibilidad a la insulina y la fluidez de la membrana. Fig.1: Carcinogenesis Fuente: www.cancer.org, 2011 El efecto beneficioso de los AGPI omega-3 tiene una gran aplicación clínica, éstos, formando parte de productos comerciales diseñados por las industrias farmacéuticas son administrados por vía enteral (mediante sondas nasogátricas o incluso mediante enterostomías realizadas a los pacientes) con el fin de ejercer sus efectos ―farmacológicos‖ en situaciones cancerosas. 113 Los lípidos de la dieta se han asociado de forma particular con los cánceres de mama, colon-recto y próstata, y entre ellos, la tumurogénesis mamaria ha sido, hasta ahora, la más exhaustivamente estudiada1. Por todo ello nos vamos a centrar sobre todo en los cánceres de mama, colorrectal, y de próstata, ya que, según la literatura científica son los más relacionados con la dieta. 4.7.1 Cáncer de mama El cáncer de mama es la patología más común entre todas las mujeres del mundo, constituyendo el 10% de todos los cánceres. Se estima que anualmente surgen más de 1,1 millón de nuevos casos de esta enfermedad, lo que viene a representar aproximadamente un 20% de todas las patologías en mujeres. Las tasas de incidencia de la carcinogénesis mamaria son de aproximadamente 90-130 por 100.000 mujeres en los países desarrollados y de aproximadamente de 10-60 por 100.000 mujeres en los países en desarrollo. Entre los factores de riesgo bien establecidos y no modificables encontramos la edad, el género, antecedentes familiares etc.. Sin embargo, hay otros modificables que están relacionados con el ambiente y el estilo de vida y que son muy interesantes. Idea que se soporta si atendemos a aquellos estudios migratorios que demuestran que, cuando los individuos se mudan a otros países con una incidencia mucho más baja de cáncer de mama que los de procedencia, las tasas de incidencia de estas personas se hacen comparables con las existentes en el nuevo país . 114 Ya desde 1942, cuando Tannenbaum demostró que la incidencia de cáncer de mama era mayor en ratones alimentados con una dieta suplementada con grasa, los estudios (experimentales y epidemiológicos) que han ido surgiendo con el fin de establecer la relación entre los lípidos de la dieta y el cáncer han aumentado. Los estudios epidemiológicos realizados en el 2004, que a continuación se presentan generan gran contradicción, aspecto que ya ha sido puntualizado con anterioridad. Numerosos estudios ecológicos realizados en distintos países han establecido una relación positiva entre el consumo per cápita de grasa animal y la incidencia de cáncer de mama, sobre todo en mujeres postmenopáusicas, lo cual no ocurre cuando se consume aceite de oliva, es más, el grado de incidencia en los países mediterráneos es relativamente bajo comparado con la mayoría de los países occidentales Han sido muchos los estudios tipo caso-control que se han llevado a cabo con el fin de relacionar el consumo de grasa con el incremento del riesgo de padecer cáncer de mama. Sin embargo los resultados obtenidos son contradictorios, puesto que, unos estudios afirman de forma categórica que no existe relación alguna, o que si existe relación ésta no es aparente, o una relación no significativa, o bien una fuerte relación. Si hacemos una revisión de los estudios ecológicos, podemos comprobar cómo hay unos que establecen una relación positiva entre el consumo de grasa total y el riesgo de padecer cáncer de mama, otros encontraron una relación positiva no significativa23 y otros no encuentran relación alguna. 115 El argumento utilizado por los científicos para explicar estos resultados contradictorios en los estudios epidemiológicos es que, en la relación entre el consumo de grasa y el riesgo de sufrir cáncer de mama es más importante el tipo de grasa que la cantidad total ingerida 34. Por esta razón nos centraremos en el efecto de las grasas saturadas, AGPI n-3 y n-6, y AGMI, sobre el riesgo de padecer esta patología. El elevado consumo de grasas saturadas se relaciona de forma positiva con un incremento en el riego de cáncer de mama, hecho que ha quedado patente mediante numerosos estudios 23. Los estudios experimentales llevados a cabo muestran que los AGPI de la serie n-6, fundamentalmente el ácido linoleico (18: 2n-6) son los principales promotores de carcinogénesis 8 17 En el cáncer de mama experimental, las grasas saturadas ejercen un papel promotor de la carcinogénesis, aunque eso sí, menos potente que el ejercido por los AGPI n-6, efecto similar al que producen los ácidos grasos trans. Los AGMI, fundamentalmente el ácido oleico, han dado resultados muy diferentes, desde un efecto no promotor, pasando por un efecto débilmente promotor hasta un cierto efecto protector Ha quedado demostrado el papel modulador, posiblemente protector, del aceite de oliva virgen extra en la aparición y progresión de cáncer de mama experimental, mostrando un mayor tiempo de latencia, menor incidencia y menor multiplicidad tumoral en los animales usados en los modelos animales, sin embargo solo se produce una progresión más lenta, no una regresión tumoral 1. 116 Estos resultados sugieren que las dietas con alto contenido en aceite de oliva no presentan por ellas mismas capacidad terapéutica 4.7.2 Cáncer colorrectal Desde los años 70 la incidencia de cáncer de colon se ha incrementado en los países occidentales, y se estima que, más de un tercio de los casos están asociados a su dieta El cáncer colorrectal se ha convertido en la segunda/tercera causa de muerte, tanto en hombres como mujeres, en esos países La grasa parece ser uno de los componentes de la dieta más importante en el riesgo de esta patología, asociación aún más fuerte cuando hablamos de las grasas saturadas y animales; en referencia a esto, el primer estudio epidemiológico de casos y controles concluyó que la ingesta de grasas estaría relacionada en la patogénesis del cáncer colorrectal. A pesar de ello, hay controversia en cuanto a los resultados obtenidos en los estudios epidemiológicos, al igual que lo que ocurre con el cáncer de mama, aspecto por el cual no son los mejores referentes para afirmar o negar dicha relación. En contraposición a esto, los estudios migratorios y los experimentales realizados en modelos animales sí que demuestran esa relación grasa total cáncer colorrectal. Algunos autores han puesto de manifiesto a través de sus estudios que la cantidad, origen (animal o vegetal), y tipo (saturada, monoinsaturada y poliinsaturada) de ácidos grasos influyen sobre ciertos tipos de cáncer colorrectal, punto que ha sido corroborado por los correspondientes estudios en modelos animales de carcinogénesis colorrectal. 117 Además se ha indicado que dicha influencia del tipo y cantidad de grasa de la dieta se pone de manifiesto durante las fases de promoción y post-iniciación, e incluso durante la fase de iniciación, como parece ocurrir con las grasas saturadas 4 5 Se han propuesto varios mecanismos para explicar el efecto promotor de cáncer colorrectal de una dieta con alto contenido en grasa. Entre estos mecanismos se incluyen el incremento de la concentración de co-carcinógenos, como los ácidos biliares secundarios en el colon por parte de los AGPI de la serie n-6. Estos inducen la proliferación celular mediada por el incremento de la ornitina descarboxilasa epitelial, alteran la composición fosfolipídica de la membrana celular y la síntesis de prostaglandinas y una respuesta inflamatoria local. Las grasas saturadas son con diferencia las que más influyen en el cáncer colorrectal, estimula la formación tumoral durante las fases de iniciación y promoción61. Un estudio en ratas demostró que la administración de una dieta con alto contenido en grasa, similar a la dieta media americana y de otros países occidentales, produce lesiones displásicas en el colon Varios estudios ecológicos y de casos-controles sugieren que el aceite de oliva presenta un efecto protector. Por otra parte, los resultados que revelan los estudios en animales son muy dispares, generalmente muestran que el aceite de oliva no presenta efecto o bien presenta un efecto protector68. Estudios realizados en células tumorales de colon 118 4.7.3 Cáncer de próstata El cáncer de próstata se ha convertido en el segundo tipo de cáncer diagnosticado en hombres en algunos países occidentales y la cuarta causa de muerte en hombres, representando la segunda causa de muerte en Estados Unidos, sobrepasado sólo por las enfermedades cardiovasculares. La grasa ha sido, y es, el componente de la dieta objeto de la mayoría de los estudios, aunque la literatura no es tan extensa como ocurre en los anteriores tipos de cáncer. Al igual que ocurre con el cáncer de mama y de colon, existe una correlación entre los índices de mortalidad por carcinogénesis de próstata y la ingesta estimada de grasa per cápita. Los análisis ecológicos muestran una asociación positiva entre la grasa saturada y animal y el cáncer de próstata, asociación que se torna débil si hablamos de los AGPI y AGMI1. Numerosos estudios epidemiológicos han demostrado una asociación positiva entre el ácido linoleico y el riesgo de cáncer de próstata, aspecto que no se produce con los AGPI de cadena larga. Ciertos estudios experimentales describen como determinados ácidos grasos y/o sus metabolitos presentan un efecto promotor en el crecimiento tumoral prostático En general, los estudios experimentales con animales sugieren, que la grasa de la dieta aumenta el porcentaje y la incidencia de cáncer de próstata. El tipo de grasa también ha mostrado su influencia en el crecimiento de células tumorales de próstata tanto en estudios animales como in vitro. El aceite de pescado se nos revela como un supresor del crecimiento tumoral, mientras que los aceites ricos en AGPI como el ácido linoleico y linolénico promueven tal crecimiento 119 En la actualidad no existen evidencias directas que relacionen el consumo de aceite de oliva con una determinada incidencia de este tipo de cáncer. Del mismo modo, hay una ausencia de evidencias experimentales que demuestren, con la suficiente garantía, la posible influencia del aceite de oliva en el cáncer de próstata, aunque ciertos estudios en células han descrito la generación de menores cantidades de PGE2 por parte del ácido oleico que por el linoleico y otros AGP. 120 4.8 PACIENTE NUTRICIONAL ONCOLOGICO Y SOPORTE Los pacientes que se encuentran en estado catabólico, por tanto las medidas de soporte nutricional artificial van encaminadas a evitar la degradación de sus reservas. Las medidas de soporte farmacológico genera cambios metabólicos en los pacientes por tanto su indicación médica, administración, preparación, monitoreo debe estar a cargo del médico especialista, enfermera y nutriólogo encargados del área de oncología hospitalaria, obviamente manejando un protocolo del manejo de la misma (Esquema 1) 27 28 Esquema 1: Protocolo de manejo para el soporte nutricional artificial PROTOCOLOS DE MANEJO Evitar Desnutrición Del Paciente En Riesgo PREVENTIVO ASISTENCIAL Evaluación Por Servicio Hospitalario Evaluado Por El Área De Nutrición Hospitalaria BASE DE DATOS • • • • Historia Clínica Examen Físico Laboratorio Antropometría MEDIDA TERAPEUTICA PREVENTIVA O 2004 ASISTENCIAL Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 121 El soporte nutricional y metabólico debe ser indicado de una manera juiciosa; este equipo debe tener las siguientes consideraciones para brindar este soporte: 17 18 • El pronóstico de la enfermedad de fondo • El estadio de la neoplasia • El estado nutricional • La disfunción de órganos • Calidad de vida del paciente. 4.8.1 Pronóstico de la enfermedad de fondo, estadios de la neoplasia y estado nutricional relacionados con la desnutrición. Las neoplasias que tienen un buen pronóstico: • Neoplasias hematológicas: Leucemias y linfomas • Neoplasias sólidas circunscritas y resecables • Neoplasias de ovario y testículo. Para clasificar los estadios de enfermedad y relacionarlos a un pronóstico para definir las medidas de soporte nos basamos en el Sistema de Clasificación Australiano. Tabla 1 122 Tabla 1: Sistema de Clasificación Australiano CORRELACIÓN ENTRE LAS ESCALAS DE ZUBROD (ECOG) Y DE KARNOFSKY KARNOFSKY 100 80-90 60-70 DEFINICION 40-50 Asintomático Con síntomas, ambulatorio Con síntomas, en cama menos del 50% del día Con síntomas, en cama más del 50% del día 20-30 Postrado en cama Fuente: ECOG- Eastern Cooperative Oncology Group, 2004 Se ha visto que los pacientes que se encuentran en el estadio 1 y 2 son los que tienen un mejor pronóstico por tanto deben recibir soporte nutricional; el estadio 3 y 4 también pueden recibir soporte nutricional porque mantiene una mejor calidad de vida; si el paciente se encuentra en el estadio 5, puede prescribirse si mejora la calidad de vida. Los factores de riesgo relacionadas a malnutrición son: • Ubicación de la enfermedad oncológica • Ingesta inadecuada • Pérdida de piezas dentarias o dificultad para deglutir • Insuficiencia económica • Contactos sociales reducidos • Medicación múltiple • Pérdida de peso involuntaria • Incapacidad para asistirse así mismo para sus propios cuidados • Edad avanzada (mayor de 80 años). 1 2 3 23 24 123 4.8.1.1 Disfunción de órganos, calidad de vida y escala de valoración funcional de Karnofsky El uso de la puntuación de disfunción multiorgánica (Marshall) nos ayuda a medir el grado de compromiso del paciente y lo relaciona directamente con el riesgo de mortalidad 2. (Tabla 2,3 y 4) Tabla 2: Puntuación de Disfunción Multiorgánica (Marshall) Órgano Respiratorio (PaO2/FiO2) Renal (Creatinina sérica) Hepático (Bilirrubina Sérica) Cardiovascular (PAR) Hematología (Recuento de plaqueta) Neurológico (Escala de Glasgow) Puntuación de Disfunción Multiorganica (Marshall) 0 1 2 3 300 22615176300 225 150 <=100 101201351200 350 500 4 <= 75 >500 <=20 2160 61120 121240 >240 <=10 10.115 81120 15.120 5180 20.130 2150 >30 1314 10 7-9 >120 15 <=20 <=6 Fuente: ECOG- Eastern Cooperative Oncology Group, 2004 • Cálculo del PaFi; Pa O2 de la gasometría entre el FiO2 • Medición de la creatinina en mmol/L • Medición de la bilirrubina en mmol/L. • PAR = FC x PAD / PAM • PAR, frecuencia cardiaca ajustada por presión • FC, frecuencia cardiaca. • PAD, presión aurícula derecha (presión venosa central). • Recuento de plaquetas se mide como plaquetas / ml x 1000 • Escala de Glasgow, si el paciente está sedado y/o relajado se considerará función neurológica normal. 124 Se debe considerar tributario de recibir un soporte de vida aquel paciente que mantenga un grado de independencia en relación de su medio ambiente; es decir, mantener su calidad de vida. Tabla 3 Tabla 3: Escala De Valoración Funcional De Zubrod 0 1 2 3 4 5 Escala De Valoración Funcional De Zubrod Totalmente activo: capaz de llevar a cabo todas las actividades previas a la enfermedad sin restricción Restringido en actividad físicamente extenuante pero ambulatorio y capaz de llevar a cabo el trabajo de naturaleza, liviana o sedentaria, p.Ej. tareas domesticas livianas, trabajo de oficina Ambulatorio y capaz de todos los cuidados personales pero , incapaz de llevar a cabo cualquier actividad laboral. Levantado y caminando mas del 50% de las horas vigilia Capaz solo de cuidados personales limitados; confinado a la cama o a una silla mas del 50% de las horas de vigilia Completamente discapacitado, no puede llevar a cabo ningún cuidado personal. Totalmente confinado a una cama o silla Fallecido Fuente: ECOG- Eastern Cooperative Oncology Group, 2004 Tabla 4: Escala de Valoración Funcional de Karnofsky 70: 40: 20: 100: Normal, sin quejas, sin indicios de enfermedad. 90: Actividades normales, pero con signos y síntomas leves de enfermedad. 80: Actividad normal con esfuerzo, con algunos signos y síntomas de enfermedad. Capaz de cuidarse, pero incapaz de llevar a término actividades normales o trabajo activo. 60: Requiere atención ocasional, pero puede cuidarse a sí mismo. 50: Requiere gran atención, incluso de tipo médico. Encamado menos del 50% del día. Inválido, incapacitado, necesita cuidados y atenciones especiales. Encamado más del 50% del día. 30: Inválido grave, severamente incapacitado, tratamiento de soporte activo. Encamado por completo, paciente muy grave, necesita hospitalización y tratamiento activo. 10: Moribundo. 0: Fallecido. Fuente: ECOG- Eastern Cooperative Oncology Group, 2004 125 4.9 NUTRICION ENTERAL La nutrición enteral (NE) es la administración de nutrientes por la vía oral o aportada en los diversos tramos del tubo digestivo a través de sondas específicas u ostomías. La función primordial es nutrir y disminuir las complicaciones asociadas al ayuno (preservando la integridad funcional del sistema digestivo). Las ventajas de iniciar nutrición enteral temprana son: • Reduce los trastornos metabólicos del SIRS • Mejora la respuesta inmunológica • Mantiene la arquitectura del tracto intestinal • Disminuye la morbimortalidad • Disminuye el riesgo de tras locación bacteriana Indicación de NE: • Imposibilidad de ingesta o alteraciones en la capacidad de ingesta • Aumento de las necesidades nutritivas • Alteraciones en la absorción de nutrientes • Necesidad relativa de reposo intestinal. 1 2 3 6 7 Contraindicaciones de NE: Algunas patologías impiden el uso de la nutrición enteral como vía de alimentación y por tanto son motivo de indicación de nutrición parenteral. (Fig. 1 y 2) 126 Las causas principales son: • Obstrucción intestinal • Íleo paralítico • Fístulas gastrointestinales con alto débito • Pancreatitis severa • Perforación gastrointestinal • Hiperémesis persistente mediante fármacos • Quilotórax • Enfermedades inflamatorias del colon. 1 3 6 7 Fig .1 Cuadro Sobre El Uso De La Nutrición Enteral Como Vía De Alimentación Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 127 Fig.2 Motivo De Indicación De Nutrición Enteral Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 128 4.9.1 Formas de administración de la nutrición enteral. Se considera que la nutrición enteral es la más adecuada y fisiológica para administrar soporte nutricional. 1 ,8 Las vías de acceso al tubo digestivo son: Vía oral Sondas Ostomias Gástrica Transpilorica Gastrotomias Yeyunostomia Ileostomía . Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 El uso de la vía oral exige los siguientes requisitos: • Buen estado de conciencia • Reflejo de deglución conservado • Colaboración del paciente • Aparato digestivo funcional. 1, 6 ,7 ,8 4.9.1.1 Procinéticos, sondas enterales Son útiles en el paciente crítico por lo siguiente: • Facilita la colocación de sondas enterales • Contrarresta la hipomotilidad del tubo digestivo • Disminuye el riesgo de reflujo gastro esofágico • Mejora el apetito de los pacientes 9 , 10 129 Los procinéticos más usados son: • La metoclopramida • La eritromicina • La cisaprida 9 ,10 El uso de las sondas enterales permite la administración de nutrición enteral a un determinado nivel del tubo digestivo (estómago ó intestino delgado). Las sondas enterales se indican en los siguientes casos: • Pacientes que rechazan la alimentación por vía oral con alimentos naturales • Pacientes que tienen necesidades nutricionales aumentadas o en estados hipercatabólicos • Pacientes con trastornos neurológicos que dificulten o imposibiliten la masticación y/o deglución. 1 6 11 23 Las sondas enterales permiten el uso precoz de la nutrición y sus ventajas son las siguientes: • Mantiene la integridad de la mucosa intestinal • Evita la traslocación bacteriana • Es menos costosa que la NP • Disminuye la incidencia de infecciones. 6 11 12 130 Los tipos de sondas enterales son: • Sondas Gástricas • Sondas Tanspilóricas • Sondas STAY PUTT: Cumple función de descompresión gástrica y alimentación por la porción distal transpilórica. 4.9.1.2 Sondas naso gástricas (SNG), indicaciones, ventajas y desventajas Es el acceso más frecuente a la vía digestiva cuando no se puede alimentar a un paciente por la vía oral. Indicaciones para el uso de SNG: • Reflejo de deglución deficiente • Bajo nivel de conciencia • Tolerancia enteral pobre. Ventajas del uso de la SNG: • Es un emplazamiento más natural del intestino • El ácido del estómago reduce el riesgo de infección • La alimentación enteral se tolera mejor en el estómago. 131 Desventajas del uso de la SNG: • Es antiestética para el paciente • Riesgo de reflujo gastro esofágico • Se produce lesiones a nivel nasal. 14 15 16 4.9.1.3 Sondas transpilóricas, indicaciones y desventajas Es un acceso alternativo a la sonda gástrica y tiene por finalidad brindar alimentación enteral al paciente con riesgo de regurgitación y aspiración bronquial. Indicaciones: • Riesgo de neumonía aspirativa • Gastroparesia o vaciamiento gástrico retardado • Pancreatitis con sonda enteral en yeyuno • Cirugía del tracto digestivo alto • Fístula del tracto gastrointestinal alta • Permite la alimentación en el post y preoperatorio de cirugía gástrica. Desventajas: • No es muy adecuada para NE a largo plazo • Es incómoda y anti estética para el paciente • Es más difícil de colocar y de mantener en el intestino. 132 4.9.1.4Complicaciones de las sondas enterales. Mecánicas o técnicas: • Lesión de la nariz, boca, faringe, esófago y estómago • Lesión de la base cerebro cuando hay lesiones por TEC • Pasaje de la sonda a la vía respiratoria • Obstrucción o anudamiento de la sonda • Desplazamiento o salida de la sonda. • Esofagitis de reflujo. Gastrointestinales: • Náuseas y vómitos • Reflujo Gastro esofágico. Infecciosas: • Absceso faríngeo • Otitis media • Sinusitis • Meningoencefalitis • Neumonía bronco aspirativa • Gastro enterocolitis • Peritonitis. 133 Psicológicas: • Incapacidad para deglutir • Incapacidad para saborear • Incapacidad para masticar 17 18 19 4.9.2 Enterostomías, gastrostomías y yeyunostomia Las ostomías del tubo digestivo más frecuentes son: • Gastrostomía: a nivel del estómago • Yeyunostomía: a nivel del yeyuno Indicaciones: Se indica en pacientes que no pueden alimentarse por vía oral y necesitan soporte nutricional enteral por tiempo prolongado ó cuando resulte dificultoso mantener la vía enteral. Las ostomías pueden ser: • Quirúrgicas • Endoscópicas percutáneas • Fluoroscópica (percutánea radiológica) 6 134 4.9.2.1 Gastrostomías, indicaciones, contraindicaciones y tipos de gastrostomias La gastrostomía es un acceso frecuente a la vía enteral al lúmen del tubo digestivo y se considera uno de los accesos más fisiológicos para la alimentación de un paciente. Indicaciones de gastrostomía: • Alteraciones neurológicas • Neoplasia digestiva alta (no gástrica) • Trauma facial, orofaríngeo o trauma laringo-traqueal • Disfagia de causa obstructiva y no obstructiva que no se resuelva en menos de cuatro a seis semanas • Vaciamiento gastro duodenal normal • Pacientes con alteración del sensorio • Reflejo nauseoso intacto • Reflujo gastro esofágico mínimo o inexistente • Enfermedades crónicas que limitan la capacidad de alimentarse del paciente. 20, 21 Contraindicaciones de gastrostomía: • Reflujo gastroesofágico • Vaciamiento gástrico patológico • Afección gástrica grave • Patología primaria gástrica. 20,21 : 135 El tipo de gastrostomía a practicar en un paciente depende de las características especiales que tenga el paciente y en esto se debe considerar: • Patologías en manejo del paciente • Tipo de tubo de gastrostomía más adecuado • Riesgo de aspiración • Antecedentes quirúrgicos • Pronóstico de la enfermedad de fondo. 20,21 Las gastrostomías pueden realizarse de tres formas: • Gastrostomía endoscópica • Gastrostomía quirúrgica • Gastrostomía fluoroscópica (radiológica percutánea). 20, 21 136 4.9.2.2 Yeyunostomía, indicaciones, contraindicaciones y complicaciones Las yeyunostomías se establecen a 20 cms del ángulo de Treitz en el yeyuno proximal y tienen la ventaja de disminuir el riesgo de aspiración pulmonar; la desventaja de la nutrición enteral a nivel yeyunal es la predisposición a presentar procesos infecciosos intestinales. 22,23 Indicaciones: • Riesgo de reflujo gastro esofágico y bronco aspiración. • Patologías del tubo digestivo alto. Contraindicaciones: • Limitaciones en el área donde se piensa realizar la yeyunostomía. • Limitaciones por disfunción multiorgánica que incremente el riesgo de morbimortalidad. 22 ,23 Complicaciones frecuentes: • Desplazamiento de la yeyunostomía de su lugar por fijación inadecuada ó manipulación accidental. • Obstrucción de la sonda de yeyunostomía por permeabilización deficiente. • Salida del contenido gastrointestinal hacia la piel que rodea el orificio de salida de la yeyunostomía. 22, 23 137 Complicaciones menos frecuentes: • Hernia interna, relacionado más a yeyunostomías quirúrgicas abiertas. • Vólvulo intestinal, puede simular una obstrucción intestinal. • Fístula entero cutánea, sobre todo en pacientes desnutridos severos. • Infección de la cavidad abdominal • Distensión abdominal, diarrea ó estreñimiento. 22, 23 138 4.10 FORMULAS ENTERALES Las fórmulas nutricionales farmacológicas tienen la ventaja de brindar un aporte calórico proteico adecuado con mucho menor riesgo de infección por manipulación en comparación de las dietas artesanales por tanto son de elección para el manejo de los pacientes críticos. 2, 3, 18,22 Clasificación de los nutrientes enterales. Los nutrientes farmacológicos se clasifican de la siguiente manera: • Por la composición de las mezclas • Por la densidad energética • Por la carga osmolar • Por su presentación • Por su inicio. Por la composición de las mezclas. • Fórmulas Semi elementales • Fórmulas Poliméricas • Fórmulas Especializadas • Formulas Modulares 139 Fórmulas semi elementales. Son nutrientes enterales farmacológicos que contiene micro y macro nutrientes; estos últimos como moléculas pequeñas para facilitar su absorción. Las fórmulas Semi - Elementales manejan osmolaridades altas por el gran número de partículas en relación al volumen Se indican en pacientes que tienen comprometida la capacidad de absorción del tubo digestivo y se administra mediante sondas u ostomías. 1, 5, 6, 7, 8, 11, 23, 24 Fórmulas poliméricas. Son nutrientes enterales farmacológicos que contiene micro nutrientes y macro nutrientes, estos últimos en forma de grandes moléculas. Las fórmulas poliméricas se indican cuando la capacidad absorción del intestino está intacta. Estos nutrientes se pueden administrar a nivel gástrico o intestinal; además se puede indicar vía oral porque tienen sabor agradable. 1, 5, 6, 7, 8, 11, 23, 24 Fórmulas especializadas. Son nutrientes enterales farmacológicos que favorecen el metabolismo de un paciente con una patología así tenemos: • Fórmula de NE para hiperglicemia • Fórmula de NE para insuficiencia renal sin diálisis • Fórmula de NE para insuficiencia renal con diálisis. 140 • Fórmula de NE para insuficiencia respiratoria • Fórmula de NE para insuficiencia hepática 22, 24 Fórmulas modulares. Son nutriciones enterales farmacológicas que contienen micro nutrientes y un solo tipo de macro nutrientes; se utilizan para suplementar el requerimiento nutricional del paciente. 6,7, 23 4.10.1 Suplementación nutricional. Se establece en pacientes con una alimentación enteral inadecuada y requiere suplementar el aporte del paciente con una fórmula nutricional determinada. Muchas veces ésta suplementación enteral refuerza la nutrición artesanal que recibe el paciente y puede ser vía oral o por nutrición directa a nivel gástrico o intestinal: 5, 11, 23, 24 El suplemento puede ser: • Fórmulas completas: Contienen macro y micro nutrientes y brindan un aporte completo • Fórmulas modulares: No pueden ser utilizadas como único aporte nutritivo del paciente y contiene un solo macro nutriente. 5, 6, 7, 22, 23 141 Por la densidad energética (Esquema1) y carga osmolar (Esquema 2) Esquema 1: Suplementación Enteral, Aporte Energético y Concentración Estándar 1,0 -1,2 kcal/ml Son nutrientes con concentración adecuada de uso frecuente Concentradas 1.5- 2,0 kcal/ml Son nutrientes con alta concentración de nutrientes y se pueden indicar en estados hipercatabolicos o para restringir volúmenes Diluidos <0,5 kcal/ml Son nutrientes cuya baja concentración se puede indicar en fases iniciales de la tolerancia enteral Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 Esquema 2: Carga Osmolar De La Suplementación Enteral Isotónica <350 mOsm/L/Kg Hipertónica moderada 350-550 mOsm/L/Kg Hipertónica >550 mOsm/L/Kg Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 4.10.1.1 Presentación e inicio de la nutrición enteral Líquidos: Tienen la ventaja de menor manipulación y son fáciles de administrar. Polvo: Tienen la desventaja manipulación para poder ser administrado. de tener necesidad de 5, 8, 11, 24 Nutrición enteral precoz: Es la que se inicia antes de las 48 horas pos agresión. 142 Nutrición Enteral Intermedia: Es la que se inicia entre las 48 y las 72 horas después de la agresión. Nutrición Enteral Tardía: Si se inicia al tercer día de la agresión. 7, 11, 18 4.10.1.2 Criterios para seleccionar la fórmula de nutrición enteral. Criterios mayores. • Aporte completo o no de nutrientes • Tipo y cantidad de proteínas • Densidad calórica • Osmolaridad • Vía de administración (oral/sonda). Criterios menores. • Bajo residuo ó aporte de fibra • Tipo y cantidad de grasas • Ausencia ó presencia de lactosa • Fuente de carbohidratos • Forma líquida, polvo o semisólida • Presentación. 143 4.10.2 Administración de nutrición enteral Entre las técnicas de nutrición artificial, la nutrición enteral debe ser la elección primera. Paradójicamente, el interés por esta técnica y su posterior desarrollo ocurre con posterioridad al de la nutrición parenteral La nutrición enteral puede hacerse teniendo en cuenta o no la voluntad del paciente, la voluntad del paciente y/o su estado de conciencia no debe influir en la indicación de un nutriente enteral Además, a fin de situar la nutrición enteral correctamente dentro de un marco conceptual, teórico y filosófico, debe hablarse de los modos enterales de alimentación y nutrición. La nutrición enteral puede ser suplementaria o completa: Suplementaria : aporta solamente del 20-40% de las necesidades diarias de energía y nutrientes del paciente Completa : aporta entre el 80 y 100% de las necesidades diarias La nutrición artificial puede hacerse aislada, o en combinación con otros modos enterales de alimentación y nutrición El primer pasó en la implementación de un esquema de nutrición enteral pasa por responder a la pregunta siguiente ¿Qué pacientes debe beneficiarse con la nutrición enteral? Pacientes con necesidades incrementadas de nutrimentos producto de la enfermedad de base o de la respuesta al tratamiento médicoquirúrgico Pacientes con imposibilidad de uso de la vía oral 144 Por alteración de nivel de conciencia Por alteraciones anatomofuncionales del macizo maxilofacial, la lengua, los dientes y la boca Por obstrucciones mecánicas de las porciones superiores del aparato digestivo –incluidos la orofarige y el esófago Pacientes en los que se presentan obstáculos al vaciamiento gástrico Lesiones estenosantes del antro pilórico Pacientes con episodios agudos de enfermedad inflamatoria pancreática 4.10.2.1. Selección del nutriente enteral La selección del nutriente enteral debe tener en cuenta: Estado de hipercatabolia Integridad mor funcional de aparato gastrointestinal (colon incluido) Via de acceso al tubo digestivo: oral/gástrico/duodenal/yeyunal Colocación de sondas enterales u ostomias Existencia de disfunción /insuficiencia orgánica crónica :única/multiple 145 Existe un amplio espectro de nutrientes enterales, de diferentes características organolépticas, formas de presentación y composición nutrimental. Se dice de un nutriente enteral que es completo –dietas polimericas, oligomerica/ semielemental, elemental y organoespecificacuando brinda todos los macro y micronutrientes necesarios para mantener las funciones vitales del organismo Por contraposición, el termino de nutriente enteral incompleto – suplemento dietético y dietas modulares, designa a aquellas formulaciones en las que falta uno o más de los nutrientes necesarios para mantener las funciones del organismo El nutriente enteral puede presentarse en varias formas: Preparación en polvo: implican dilución en agua para su consumo Preparaciones liquidas, listas para consumir Saborizado, para administrar vía oral Sin sabor, para administrar por sonda u ostomia Con fibra dietética no fermentable o sin ella Con triglicéridos de cadena media o sin ellos 146 4.10.2.2 Administración continúa. Este modo de infusión es ideal cuando se administra el nutriente a nivel intestinal en 24 horas porque la administración lenta y continua facilita su absorción. (Tabla 1) Tabla 1: Régimen De Tolerancia Régimen 1 Inicio: 20ml/h (6hrs) Progresión 30ml/h (6hrs) 40ml/h (6hrs) 50ml/h (6hrs) 60ml/h (6hrs) 70ml/h (6hrs) Ritmo final REGIMEN DE TOLERANCIA A INFUSION CONTINUA Régimen 2 Inicio: Dia 1:1000 ml /24 hrs Progresión Dia 2: 1500 ml/24 hrs Dia 3: Ritmo final Régimen 3 Inicio: 20 ml/h (8hrs) Progresión 40ml/h (8hrs) 60ml/h (8hrs) 80ml/h (8hrs) Ritmo final Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 Administración cíclica. Se administra la nutrición enteral a nivel gástrico o intestinal en forma continua en periodos de 6 a 8 horas.22,24 Tabla2 Administración intermitente. Se administra nutrición enteral en volúmenes de 300 a 600 ml en 30 a 60 minutos varias veces al día mediante el uso de una bomba infusora (preferible). (24) (25) (26) (Tabla 2) 147 Administración por bolos. El nutriente farmacológico enteral se administra al estómago en volúmenes pequeños. Se pasa de 240 a 400 ml en 20 minutos, espaciando la toma cada cuatro a seis horas; esto puede llevarse a cabo por gravedad pero es más recomendable mediante una bomba de infusión. Tabla 2 Administración mixta. Es la administración de nutrición enteral y parenteral farmacológico a la vez con el fin de completar el aporte calórico proteico. Se indica en el proceso de retiro gradual de la nutrición parenteral e incremento gradual del aporte de la vía enteral; la nutrición parenteral se puede retirar cuando se cubre el 60% del aporte calórico con la nutrición enteral. Tabla 2 Tabla 2: Acceso Enteral Basado En La Localización Del Tumor Localización Cabeza y cuello Esófago Gástrico Pancreático Acceso enteral Gastrotomia (percutánea quirúrgico) Yeyunostomia (percutánea quirúrgico) Gastrotomia (percutánea quirúrgico) Yeyunostomia (percutánea quirúrgico) Yeyunostomia (percutáneo quirúrgico) Yeyunostomia (percutáneo quirúrgico) Administración o Ciclico , intermitente o en bolos Cíclico o continua o o Cíclico, intermitente o en bolos o Cíclico o continua o Cíclico o continua o Cíclico o continua Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 148 Residuo gástrico. El residuo gástrico nos permite evaluar una buena tolerancia de la nutrición enteral administrada a nivel del estómago y se puede medir tanto cuando la dieta se administra en forma intermitente y en forma continua. Tabla 3 Tabla 3: Factores Que Modifican El Vaciamiento Gástrico Factores ingesta relacionados con la Posición corporal Distensión gástrica Factores relacionados con la dieta Composición de macro nutrientes Aspecto físico de la dieta Temperatura Carga osmolar Acidez gástrica /duodenal Factores neuro-endocrinos Hormonas del aparato digestivo Mediadores de S.I.R.S Hipertensión endocraneana Alteraciones patológicas Factores farmacológicos Ventilación mecánica Patologías gástricas Intrínsecas o extrínsecas Estimulantes del vaciamiento gástrico (Pro-cineticos Anestésicos Analgésicos Anticolinergicos Simpaticomiméticos Antiácidos Hipotensores Antihistamínicos Ninguno Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 149 4.10.3 Sistemas de administración de la nutrición enteral Los sistemas de administración de la nutrición enteral pueden clasificarse como: • Sistemas abiertos • Sistemas cerrados • Sistemas semi cerrados. Sistemas abiertos y preparación de nutrientes enterales con sistemas abiertos, los nutrientes enterales son manipulados por un operador para su preparación; la manipulación corre el riesgo de contaminación del producto. Los nutrientes preparados bajo éste sistema no deben ser administrados en un tiempo mayor de 24 horas. (24) (25) (26) Preparación de la fórmula: • Fórmulas en polvo; requieren disolverse en agua • Fórmulas líquidas; requieren administrarse a un envase distinto Los sistemas cerrados, son nutrientes enterales que se encuentran en bolsas colapsables y no dependientes de aire. El riesgo de contaminación es mínima por que no hay ingreso de aire Mientras que los nutrientes semicerrados, son nutrientes contenidos en envases semi rígidos y listas para usar. Se diferencian de los 150 Sistemas Cerrados en que necesitan vía de aire para su infusión. (24) (25) (26) 4.11 NUTRICION PARENTERAL Es el aporte de macro y micro nutrientes por vía parenteral en los pacientes cuya condición no permita alimentarse por vía oral / enteral o cuando estas vías resulten insuficientes. Objetivos de la nutrición parenteral (NP). • Indicar NP a los pacientes que lo requieran • Formulación de NP adecuados de los pacientes críticos. • Monitoreo óptimo de la administración de la NP • Asegurar un máximo control de calidad en los esquemas nutricionales. Metas de la NP. • Brindar un soporte metabólico nutricional adecuado por NP • Disminuir las complicaciones relacionadas con la administración de la nutrición parenteral. • Disminuir la estancia hospitalaria del paciente.2-4-24-26 Indicaciones de nutrición parenteral. • Tracto gastrointestinal no funcional. • Imposibilidad de utilizar el tracto gastrointestinal. 151 • Obstrucción intestinal total. • Peritonitis. • Vómito incoercible • Diarrea severa originada en el intestino delgado (>1500 ml/día). • Íleo severo del intestino delgado. • Fístula entero cutánea de alto flujo: >500 ml / día (a menos que sea posible alimentar a través del tracto gastrointestinal distal con respecto a la fístula). • Síndrome de intestino corto. • Mal absorción severa Contraindicaciones de la nutrición parenteral. • Si el paciente puede ingerir y absorber suficientes nutrientes por vía oral o mediante una sonda de alimentación enteral. • Si existe inestabilidad hemodinámica. Situaciones controversiales para la nutrición parenteral. • Prolongar la vida de un paciente crítico oncológico con evolución de enfermedad. 152 4.11.1 Vías de administración Las vías de administración para NP son (Tabla 1): • Vía Central • Vía Central Tunelizada • Vía Periférica • Vía Periférica Central • Vía Central Port Tabla 1: Vías de administración de la nutrición parenteral TIPO DE CATETER Catéter Venoso Periférico Catéter Central Periférico VIA MANTENIMIENTO VOLUMEN Vena periférica Suero fisiológico Vena periférica central Heparina 20 Ul/ml Catéter Central Vena yugular interna Vena subclavia Heparina 20 Ul/ml Catéter Port Reservorio de membrana debajo de la piel Vena subclavia Heparina 20Ul/ml 1-2 cc cada vez que se utiliza o cada 48 hrs 1 cc en cada luz, cada vez que utiliza o cada 48 hrs 1cc en cada luz cada vez que se utiliza o cada 48hrs 5cc cada vez que se utiliza o cada mes Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 153 4.11.1.1 Consideraciones para colocar un catéter venoso central Evaluación y colocación por médico entrenado Elección de catéter que debe ser de uso exclusivo en lo posible Evaluación anatómica Accesibilidad de la zona de inserción Evaluación de exámenes auxiliares: Tiempo de Pro trombina Tiempo de Tromboplastina Recuento de plaquetas Evaluación de factores patológicos y de tratamiento: Ventilación mecánica con PEEP alto Trombosis venosa Uso de material adecuado: equipo de curación, ropa estéril. Monitoreo de funciones vitales durante la colocación. Radiografía de Tórax de control posterior al procedimiento.22-24-3234 154 4.11.2 Requerimientos de nutrientes para la nutrición parenteral Distribución Calórica de Pacientes Sanos: • Calorías de Hidratos de Carbono 50 a 60% • Calorías de Proteínas 15 a 20% • Calorías de Grasas 25 a 30% 3-4-6 La forma práctica de estimar el aporte calórico de la nutrición parenteral es mediante una cantidad fija de calorías en relación con el peso corporal y con los objetivos nutricionales. (Tabla 3,4,5,6, y 8): • Entre 25 y 30 Kcal./Kg./día en pacientes con injuria o sepsis severa y falla múltiple. • Entre 30 y 35 Kcal./Kg./día en pacientes con injuria moderada o con pocas alteraciones metabólicas. • Mayor de 40 Kcal./Kg./día en pacientes con injuria leve y que requieren repleción nutricional. 3-4 155 4.11.2.1 Hidratos de carbono La glucosa es la fuente de hidratos de carbono suministrado por la NP proporcionando 3,4 Kcal./gr.; para prevenir la hiperglicemia durante la infusión de la NP se busca que la velocidad de infusión de la glucosa no exceda los 5 mg/Kg./min. Se considera que la velocidad de infusión de la glucosa se debe mantener en un rango de 2 a 5 mg/Kg./min.3 4-6 El control de la glicemia durante la nutrición parenteral de un paciente crítico debe mantenerse por debajo de 150 mg/dl para ello se puede hacer uso de la insulina en la bolsa de nutrición parenteral; sin embargo se debe tener sumo cuidado en administrar insulina cristalina en pacientes con disfunción renal por el riesgo de generar hipoglucemia.(Tabla 1 y 4) Tabla 1. Escala Subcutánea De Insulina Para Nutrición Parenteral Glucosa sanguínea (mg/dl) 150-199 200-249 250-299 300-350 >350 Insulina cristalina (unidades) 1-2 2-4 3-6 4-8 5-10 Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 156 4.11.2.2 Proteínas. Los aminoácidos son la unidad de requerimiento calórico proteico; el requerimiento proteico va desde 0,75 a 0,80 gr./Kg./día en adultos sanos; en el paciente séptico o injuriado va desde 1,2 - 2 gr./Kg./día; la dosis promedio usada en los pacientes críticos es de 1,5 gr./Kg./día. La relación caloría-nitrógeno indica la proporción adecuada para administrar las calorías proteicas y calorías no proteicas para que sean metabolizadas. 1-3-4-6-23-24 (Tabla 2) Tabla 2: Nivel de estrés y relación caloría /nitrógeno PATOLOGÍA Estado basal Buen estado nutricional, quemaduras esofágicas Cirugía traqueo esofágico AGRESION LEVE Desnutrición moderada, fistula, anorexia nervosa, síndrome de mal absorción AGRESION MODERADA Desnutrición moderada post operatorio, cirugía mayor, enfermedad inflamatoria intestinal, fistulas en neoplasias AGRESION SEVERA Poli traumatizados, traumatismo cráneo-encefálico, sepsis y quemados Relación Caloría /Nitrógeno >150 120-150 100- 120 <100 Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 157 4.11.2.3 Lípidos Los lípidos aportan 9 Kcal./Kg por gramo de lípido; se administran por que aporta ácidos grasos esenciales para proveer energía, en los adultos las dosis varían de 0,5 a 2 gr./Kg./día, no obstante en pacientes críticos es de 1 gr./Kg./día.3-6-23-24 Los lípidos manejan una osmolaridad cercana al medio interno por tanto puede administrarse por una vía periférica; los lípidos deben administrarse en un periodo de 12 a 24 horas, esto evita los efectos colaterales de la administración rápida que es la inestabilidad hemodinámica e insuficiencia respiratoria; otro efecto colateral de la administración de lípidos es la alteración de la adhesividad de las plaquetas; no se ha evidenciado que disminuya el recuento de plaquetas. La utilización de los lípidos se monitorea mediante la dosis de triglicéridos plasmáticos; en las infusiones continuas se puede tolerar una trigliceridemia hasta de 250 mg/dl; cuando la administración es intermitente, la dosis debe ser normal luego de 12 horas de finalizado el aporte.Tabla 5 Tabla 3: Requerimiento Calórico 25-30 kcal/kg/dia 30-35 kcal/kg/dia 40 kcal/kg/dia Requerimiento Calórico Daño severo Daño moderado Daño leve 50-60 %HC 15-20 % P 25-30 % L Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 Tabla 4: Requerimiento De Hidratos De Carbono Requerimiento De Hidratos De Carbono % de calorías/hidratos de carbono 50-60 % del requerimiento calórico Valor de ingesta diaria 2-5 mg/kg/min Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 158 Tabla 5: Requerimiento De Lípidos % de lípidos /calorías totales Lípidos peso corporal Requerimiento De Lípidos 25-30 / 0,5 -2 g/kg/día Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 Tabla 6: Requerimiento de Electrolitos Parenterales Sodio Potasio Calcio Cloro Magnesio Fosforo Acetato Requerimientos De Electrolitos Parenterales Electrolitos Requerimiento 1-2mEq/kg 1-2 mEq/jg 10-15 mEq/kg Lo necesario para mantener estado acido-base 8-20 mEq/kg 20-40mM Lo necesario para mantener estado acido-base Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 Tabla 7: Requerimiento de Vitaminas Parenterales Requerimientos De Vitaminas Parenterales Hidrosolubles Liposolubles Tiamina 1,1 -1,2 mg Vitamina A 0,7 -0,9 mg Acido fólico 0,4 g Vitamina D 5- 15 mcg Riboflavina 1,1 -1,3 mg Vitamina E 15 mg Niacina 14-16 mg Vitamina K 0,9 -1,2 mg Acido 5 mg pantotenico Biotina 30mcg Colina No definido Vitamina B6 1,3- 1,7 mg Vitamina B12 2,4 mcg Acido 80-100 mg ascórbico Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 159 Tabla 8: Requerimiento de Oligoelementos Parenterales Requerimientos De Oligoelementos Parenterales Elementos traza Requerimiento Cromo 0,01 -0,15 mg Cobre 0,3 -0,5 mg Flúor No definido Yodo No definido Hierro No administración rutinaria Manganeso 0,06- 0,1 mg Molibdeno 0,1 -0,2 mg Selenio 0,02-0,06 mg Zinc 2,5-5 mg Fuente. Journal Of Parenteral of Enteral Nutrition Vol. 26 Nº 1, 2004 4.11.2.4 Agua. Para calcular el volumen total que se ha de administrar en una nutrición parenteral se debe tener en cuenta: • Las necesidades basales de agua • Los déficit o excesos previos • Las limitaciones impuestas por falla de órganos (corazón, riñón, etc.) • Las pérdidas anormales debido a la enfermedad de base. Estimación del requerimiento de fluidos de acuerdo a la edad. 3- 23-24 • 16 a 30 años 40 ml / Kg. • 31 a 55 años 35 ml / Kg. • 56 a 75 años 30 ml / Kg. • 76 años a más 25 ml / Kg. 160 161 5. CONCLUSION Realmente la información sobre el manejo de la nutrición en el paciente oncológico, es complicada por muchas razones, la mayoría de la personas no está acostumbrada, cuando inicia el tratamientos a llevar ciertos regímenes alimentarios a pesar de que siguen los estudios sobre la misma es importante y debe de ser tomado en cuenta el profesional de la nutrición en la investigación en cuanto a la prevención, cuidados, intervención nutricia, y valoración del estado nutricio del paciente oncológico. El cáncer al ser considerado en México un problema de salud pública, no sólo por sus graves manifestaciones clínicas y su alta letalidad, sino también por la gran variedad de factores de riesgos individuales y ambientales con los que se asocia. Y uno de ellos es una mala alimentación o mejor dicho el consumo de alimentos que contienen sustancias cancerígenas o que den origen a las mismas por el consumo excesivo , llámese bebidas alcohólicas, grasas saturadas, alimentos de origen animal procesados con ciertos aditivos para su conservación o métodos de preparación. Cabe destacar que buscando referencias sobre artículos de investigación, páginas de internet, revistas científicas, etc, sobre la alimentación y cuidados del paciente oncológico, todavía no hay una idea clara de ciertos lineamientos estandarizados, en cuanto al manejo y cuidados del mismo, sería muy útil tener como herramienta un modelo de evaluación nutricia para pacientes que tengan esta enfermedad, sobre todo para la población mexicana, cabe destacar que ciertas enfermedades cancerosas. 162 Se tiene conocimiento sobre el inicio a partir de la obesidad como el caso del cáncer de mama, cáncer colorrectal y otros, en los cuales si tomamos en cuenta que México es un país con alto indicé de obesidad. Estaríamos hablando que a mediano plazo la población mexicana presentara estas enfermedades, aun con la localización del tumor, cirugía, tratamiento radio y/o quimioterapia, modificara su conducta emocional, social, psicológica y sobre todo poniendo en riesgo su vida, al ser sometido a los tratamientos antes mencionados; Es por eso que la prevención y una alimentación adecuada, evitaría el aumento en la población mexicana presentara estas enfermedades que ponen en riesgo la calidad de vida de la persona. 163 164 6. REREFENCIAS BIBLIOGRAFICAS 1. Arús. M. Valoración del estado nutricional y de la dieta del paciente oncológico. Rev Enfermería Oncologica. Monográfico sobre Tratamiento nutricional en el cuidado integral del paciente oncológico. 4º trimestre 2. Arraras JI, ValerdiJJ, Hernández M. Calidad de vida en la enfermedad neoplásica. Jansen-Cilag SA, Madrid 2005. 3. Basilio Francisco, Berg Gabriela, Schreier Laura, Relación entre el Cáncer de Mama y el Síndrome Metabólico,2008 4. Camarero E: Necesidades y recomendaciones dietéticas en el paciente oncológico. Nutrición Clínica 2004 5. De Cos Blanco AI: Estrategia nutricional en el paciente oncológico: ¿nutrición enteral o parenteral? Nutrición Clínica 2004 6. Fernández de Aguirre M, Pérez Rodrigo C, Aranceta Bartrina J. Dieta y salud. Factores de riesgo y elementos protectores (I). Rev Esp Nutr Com. 1997;3:134-43. 7. Ferriols F, Tordera M. El síndrome caquéxico en el paciente oncológico: Fisiopatología, manifestaciones clínicas y tratamiento farmacológico. Farm Hosp 2008; 37:308-316. 8. Garcia París ,P , Estrategia nutricional en el paciente oncológico, Rev oncol 2004 (supl 1) pag. 401-403 9. García Luna, P. Oncopacientes. Guías informativas para pacientes con cáncer. Cuidados nutricionales antes, durante y después del tratamiento oncológico. Grupo Aula Médica. 10. Gómez Candela C, Marín M, De cos A, Muñoz E, Castillo R, Benitez S. Valoración del riesgo nutricional en pacientes oncológicos según el protocolo de intervención nutricional del Grupo de Trabajo de la Sociedad Española de Nutrición Básica y Aplicada (SENBA). 165 11. Gómez Candela C, Sastre A. Soporte nutricional en el paciente oncológico. Editorial You&Us, Madrid 2004. 12. Gomez Candela C , Rodriguez L, Luengo LM, Celaya S, Zaragoza A et al. Intervención Nutricional en el paciente oncológico adulto , Barcelona ; Glosa 2003 13. Gómez-Candela C, Luengo LM, Cos AL, et al. Valoración subjetiva global en el paciente neoplásico desarrollada por Servicios de Nutrición vs Oncología. ¿Es siempre útil para evaluar el estado nutricional? Nutr Hosp 2003 14. Granados, J. L. Quiles, A. Gil y M. C. Ramírez-Tortosa, Lípidos de la dieta y cáncer, Nutr. Hosp. (2006) 21 (Supl. 2) 44-54 15. Iglesias. María Laura Lipidos De La Dieta Y Riesgo De Cancer, 2006 16. Jimenez..L. Elejalde, Urgencias metabólicas en el paciente oncológico, 2006 17. Laviano A, Meguid M, Rossi-Fanelli F. Cancer anorexia: clinical implications, pathogenesis, and therapeutic strategies. Lancet Oncol. 2003; 4:686- 94. 18. Luengo LM. Valoración del estado nutricional del paciente oncológico. Rev Oncol 2004: 6 (Supl 1): 11-18. 19. Jonquera-Plaza F, Culebras-Fernández JM:. Alimentación y cáncer colorrectal. Nutr. Hosp 2005 20. Martín Salces. M, R. de Paz** y F. Hernández-Navarro, Recomendaciones nutricionales en el paciente oncohematológico,, Nutr. Hosp. v.21 n.3 Madrid mayo-jun. 2006 21. Martínez Roque VR, Silencio Barrita JL. Editorial. Nutrición en el paciente con cáncer. Cancerología 2007;2:301-303. 22. Milke García Pilar, Rivera Flores Renata Síndrome de anorexia- caquexia, 2008 166 23. Mohan, K. y Escott S. (2002).Nutrición y Dietética de Krause. (10ºedición.) Editorial Mc Graw Hill. México 24. Muñoz de Chávez, M; Chavéz,A.La dieta que previene el cáncer: American Institute for Cancer Research 2007 25. Muñoz Perez L. Sanchez G .Metabolismo, Nutrición y Shock. 4ta Edición. Nutr. Hosp. (2002) XVII (4) 179-188. 26. Nacional del Reino Unido del Comité de Selección, Criterios para evaluar la viabilidad, eficacia y adecuación de un programa de cribado. 2009 27. Organización Panamericana de la Salud y Organización Mundial de la Salud (2008). Enfoque: cáncer. Enfermedades crónicas: Prevención y control en las Américas 28. Pérez-Guisado J. Hidratos de carbono, metabolismo de la glucosa y cáncer, Departamento de Medicina. Facultad de Medicina. Universidad de Córdoba. Córdoba. España.2005 29. Pérez Cleofé –Portabella. Beneficios de un correcto estado nutricional en el paciente con cáncer,2005 30. Rifa, Angela E. y JA Muir Gray. Screening - Evidencia y práctica. Oxford University Press, 2007. 31. Robles, J. (1997) Apoyo Nutricio en Cáncer. México: Interamericana Mc Graw Hill. Interamericana. 32. Rodríguez Cesar/Gustavo Cueva. Nutrición Parenteral 1ra Edición 2004 33. Romieu I, Lazcano-Ponce E, Sánchez-Zamorano LM, Willet W, Hérnandez-Ávila M. Los Hidratos De Carbono Y El Riesgo De Cáncer De Mama, Cáncer Entre Las Mujeres Mexicanas.2006 167 34. Robles-Agudo F, et al. ALIMENTACIÓN Y CÁNCER, 2006 35. Rodríguez César E. F. Medicina Intensiva, Unidad De Soporte Metabólico Nutricional Oncológico. Protocolo De Manejo.2005 36. Santiago A, Fajardo A. Tratamiento de la caquexia-anorexia relacionada con el cáncer. Med Int Mex 2004;18:85-92. 37. Shils, O. (2002) Nutrición en Salud y en Enfermedad. Volumen II. México: Mc Graw Hill Interamericana. 38. Sosa-Sánchez Ricardo, Sánchez-Lara Karla, Motola-Kuba Daniel y Dan Green-Renner ,‖Sindrome de la caquexia en el paciente oncológico‖ 2007,Centro Oncológico Integral ―Diana Laura Riojas de Colosio‖, Fundación Clínica 39. SENPE. Sociedad Española de Nutrición Parenteral y Enteral. Grupo de Trabajo Nutricional. ―Aspectos Farmacéuticos de la Nutrición‖. Consensos español sobre preparación de mezclas de nutrientes parenterales. 2006. 40. Ulíbarri Pérez, A. González-Madroño Giménez, P. González Pérez, G. Fernández,F. Rodríguez Salvanés, A. Mancha Álvarez-Estrada y A. Díaz.Ed Nuevo procedimiento para la detección precoz y control de la desnutrición. 2006 168 A. National Cancer Institute. sumarios sobre los cuidados médicos de apoyo, 2006. Documento revisado el 7 de noviembre de 2011 de : (www.cancer.gov/español/pdq/cuidadosdeapoyo) B. National Cancer Institute. La nutrición en el tratamiento del cáncer 2007, Documento revisado el 25 de septiembre de 2011 de: www.aafp.org/prebuilt/nsi_newbookletsmaller.pdf) C. American Academy of Family Physicians . Nutrition in chronic disease management 2002, Documento revisado el 25 de septiembre de 2011 de (www.aafp.org/prebuilt/nsi_newbookletsmaller.pdf) D. Association of Cancer Online Resources. la nutrición en el tratamiento del cáncer. 2005. Documento revisado el 24 de octubre de 2011 de: (www.acor.org/cnet/256653.html) E. American Cancer Society. Nutrition for Cancer Patients. 2006 .Documento revisado el 7 de noviembre de 2011 de :(www.cancer.org/docroot/ETO/ETO_5.asp?sitearea=ETO) F. Organización Mundial de la Salud [OMS] y Unión Internacional Contra el Cáncer (2005). Acción Mundial contra el Cáncer. Documento revisado el 7 de noviembre de 2011 de: http://www.who.int/cancer/media/AccionMundialCancerfull.pdf. G. Instituto Nacional De Estadística Geográfica e Informática, Documento revisado el 6 de septiembre de 2011 de www.inegi.org.mx. H. OMS y Unión Internacional Contra el Cáncer (2005). Acción Mundial contra el Cáncer, versión revisada 2005. Documento revisado el 7 de noviembre de 2011 de: http://www.who.int/cancer/media/AccionMundialCancerfull.pdf. I. Unidad de soporte nutricional , Documento revisado el 7 de noviembre de 2011 de www.sop_nutricional@inen.sld.pe 169 170