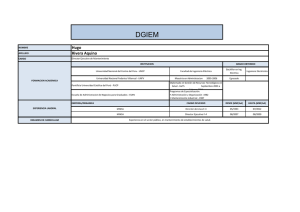
Descargar archivo (Español)
Anuncio

REPÚBLICA DE NICARAGUA MINISTERIO DE SALUD DIRECCIÓN GENERAL DE SERVICIOS DE SALUD NORMA TÉCNICA DE PREVENCIÓN, DETECCIÓN Y ATENCIÓN DEL CÁNCER CÉRVICO UTERINO FEBRERO 2006 CCU MINSA.indd 1 19/4/07 10:37:49 Ministerio de Salud Documento: NORMA TECNICA DE PREVENCIÓN, DETECCIÓN Y ATENCIÓN DEL CÁNCER CERVICO UTERINO 1era Edición - Managua: Ministerio de Salud, 2006 130 p: fot, ilust. ISBN: 99924-911-4-0 1.Soporte legal, 2.Justificación, 3.Definiciones y aspectos conceptuales, 4.Objeto de la Norma, 5.Campo de Aplicación, 6.Población objeto, 7.Caracteristicas del Servicio, 8.Estrategias de Intervención, 9.Monitoreo de Programa, 10.Flujograma. Diagramación y Portada: Juan José Moreno Báez Foto de Portada: Alianza Nacional para la Prevención del Cáncer Cércivo Uterino Imprensión: Taller de Artes Gráficas. Managua, Nicaragua. 2006 CCU MINSA.indd 2 19/4/07 10:37:50 Equipo de Dirección del Ministerio de Salud Lic. Margarita Gurdían L. Ministra de Salud Dr. Israel Kontorovsky Vice Ministro de Salud Dr. Enrique Alvarado Secretario General Dra .Aurora Velásquez P. Directora General de Servicios de Salud Dr. Norman Jirón Director General de Normalización y Acreditación Dr. Juan José Amador Director General Salud Ambiental y Epidemiología Dr. Roberto Jiménez Dirección de Servicios de Salud Versión Preliminar Dra. Yolanda Ramírez Médica Ginecoobstetra - Oncóloga Comité Técnico de Especialista Dr. Sergio Quiroz - INSS Dr. Horacio Mendoza Soriano Médico Oncólogo -HAN Dra. Indiana Talavera Ginecoobstetra-Oncóloga Hospital Bertha Calderón R. Dra. Francisca Rivas A. - Nica Salud Dra. Ivania Flores Cárdenas SI MUJER Dr. Roberto Ortega P. Hospital Bertha Calderón Lic. Ana Cecilia Silva Ramírez AIMA - MINSA Dra. Alicia Alvarado Patologa, Hospital Bertha Calderón R. Dra. Fabiola González IXCHEN Dr. Reinaldo Castillo Centro Nacional de Radioterapia Dr. Freddy Solís Consultorias ALVA, S.A. Dra. Vivian Alvarado Ruiz ICAS MSC. Sandra Reyes POLISAL - UNAN Equipo de Minsa Central Dr. Wilmer Beteta Coordinador de AIMA Dra.Adalgisa Dávila Coordinadora de adolescencia Lic.Silvia Elena Morales Docencia MINSA Central CCU MINSA.indd 3 Lic.Vilma Gómez Promoción / MINSA Lic.María Luisa Blanco Docencia - MINSA 19/4/07 10:37:52 Equipo de Validación Jenny William Suarez SILAIS León Gladis Ramos Orozco SILAIS Granada Martha Morales Molina C/S Pedro Altamirano Rosa A. Ortega García SILAIS Masaya Emy Leyton Arana SILAIS Managua Cecilia Medina S. SILAIS León María Esther Estrada SILAIS Chinandega Margarita Lanuza Mora SILAIS Masaya Patricia Samboa Pérez SILAIS Masaya Amelia Membreño García Hospital de Jinotega Carlos M. Navarrete Hospital de Jinotega Aura Estela Garmendia MINSA Marcia Gómez Patóloga, SILAIS ESTELÍ Leonidas Icaza J. Hosp. Matagalpa Gilma Méndez G SILAIS Madriz Floriselda González SILAIS Matagalpa Javier Narváez SILAIS Carazo Manuel R. Talero Vargas H.G.G.I. Rivas Carla Rothschus P SILAIS Chontales Yadira Tinoco Martínez SILAIS Estelí Ivania Flores Cárdenas SI MUJER Ana Cecilia Herdoza CIPS Donald Jiménez García MINSA- PNSSR Lic. Migdalia Molina S. AIMA - MINSA Mercedes Cecilia Flores C/S Martínez Berrios /León Clara González Medicina UNAN Ligia Altamirano Marie Stope Álvaro García Facultad Medicina /UNAN Julia María González SILAIS Chontales Jaime Vanega SILAIS Chontales María de Jesús Toruño SI MUJER Carolina Gutiérrez SILAIS Granada José S. Ramos G. MINSA Gloria Eugenia López SILAIS Carazo CCU MINSA.indd 4 19/4/07 10:37:53 Contenido PRESENTACION.................................................................................... 1 CAPITULO I. SOPORTE LEGAL ............................................................ 2 1.1. 1.2. 1.3. 1.4. Compromisos de Pais a Nivel Internacional............................... 2 Constitución Política de la República de Nicaragua................... 3 Ley General de Salud. Ley No. 423............................................ 3 Reglamento de la Ley General de Salud.. Decreto No. 001 - 2003............................................................. 4 1.5. Resolución Ministerial No. 6 – 95.............................................. 5 1.6. Plan Nacional de Salud (2004 -2015) ....................................... 5 1.7. Reglamento del Minsa............................................................... 6 CAPITULO II. JUSTIFICACIÓN.............................................................. 8 CAPITULO III. DEFINICIONES Y ASPECTOS CONCEPTUALES.......... 11 3.1Abreviaturas.............................................................................. 11 3.2Definiciones............................................................................... 13 CAPITULO IV. OBJETO DE LA NORMA............................................... 22 CAPITULO V. CAMPO DE APLICACION . ............................................ 23 CAPITULO VI. POBLACIÓN OBJETO . ................................................ 24 CAPITULO VII. CARACTERÍSTICAS DEL SERVICIO . ........................ 25 7.1. Detección Oportuna del Cáncer Cérvico Uterino...................... 25 7.1. Citologia Cervical o Papanicolaou............................................ 25 7.2. Diagnóstico............................................................................. 37 7.2. A) Evaluación Colposcópica............................................. 38 7.2. B)Reporte de la Colposcopia............................................ 39 7.2. C)Conductas según resultados de . Citología y Colposcopia................................................ 39 7.2. D)Indicaciones de conización diagnóstica........................ 40 7.3. Tratamiento de Lesiones Pre-invasiva..................................... 40 7.3. A) Guía para el manejo de las lesiones. pre-invasoras de cuello uterino.................................... 41 7.3. B)Seguimiento según estado clínico y . características de la usuaria........................................ 43 7.4. Manejo de Lesiones Invasoras................................................. 44 7.4. A)Sistema de estadificación (FIGO 1994)......................... 44 7.4. B)Estudios de extensión.................................................. 45 7.4. C)Tratamiento................................................................ 45 7.4. D)Seguimiento................................................................ 49 CCU MINSA.indd 5 19/4/07 10:37:55 CAPÍTULO VIII. ESTRATEGIAS DE INTERVENCIÓN.......................... 50 8.1. Promoción para la Salud......................................................... 50 8.1. A)Información para la salud............................................ 50 8.1. B)Educación para la salud.............................................. 51 8.1. C)Participación Social..................................................... 53 8.2. Aumento de la cobertura de citologia cervical.......................... 53 8.3. Organización efectiva del diagnóstico, . tratamiento y seguimiento...................................................... 54 8.4 Desarrollo humano através de la . capacitación del personal de salud.......................................... 55 CAPÍTULO IX. MONITOREO DEL PROGRAMA . ................................. 59 9.1. Estructura.............................................................................. 59 9.2. Evaluación............................................................................. 62 9.3. Indicadores............................................................................. 62 CAPÍTULO X. FLUJOGRAMAS............................................................. 63 CAPÍTULO X. FLUJOGRAMAS............................................................. 64 CAPÍTULO XI. BIBLIOGRAFÍA............................................................ 74 CAPÍTULO XII. ANEXOS...................................................................... 79 Anexo 1.......................................................................................... 80 Consejería Previa a la toma de la Citología................................. 80 Consejería en la cita a resultado de la Citología......................... 82 Anexo 2.......................................................................................... 83 Protocolo de observación........................................................... 83 Anexo 3.......................................................................................... 84 Protocolo de Crioterapia............................................................. 84 Anexo 4.......................................................................................... 87 Protocolo de Conización Cervical con Asa Térmica..................... 87 Anexo 5.......................................................................................... 90 Formatos para reportar la información ..................................... 91 Anexo 6.......................................................................................... 97 Bases conceptuales para el manejo del . Cáncer Cervico Uterino.............................................................. 97 CCU MINSA.indd 6 19/4/07 10:37:56 PRESENTACIÓN E l cáncer de Cuello Uterino es el tumor maligno más frecuente en las mujeres de los países en desarrollo y el tercero en mortalidad relacionada con las neoplasias malignas en la población en general. En la población femenina el Cáncer Cérvico Uterino es la primera causa de muerte por neoplasias malignas, particularmente en el grupo de 25 a 64 años de edad. En los países que tienen campañas de detección adecuadas con la toma del Papanicolau, se ha observado una importancia disminución de la incidencia y mortalidad por Cáncer Cérvico Uterino, atribuible a la detección de lesiones precursoras y preinvasoras, en las que el diagnóstico oportuno ofrece la posibilidad de tratamiento exitoso a un menor costo tanto social como para los servicios de salud. Aproximadamente el 70% de las pacientes que demandan atención médica en el Centro Nacional de Radioterapia, se presentan en etapas avanzadas del Cáncer de Cuello Uterino, lo que implica un aumento en la tasa de mortalidad por esta causa. El presente documento: Norma de Prevencion, Deteccion y Atencion del Cáncer Cérvico Uterino, está dirigido a los Trabajadores de la Salud, en los diferentes niveles de atención, con el propósito de poner en práctica una serie de acciones para la detección oportuna del Cáncer de Cuello Uterino y su adecuado manejo. Su elaboración fue posible gracias a la participación de especialistas que conformaron el equipo de expertos, así como al personal de los SILAIS, del nivel central del MINSA y del sector privado que participó en las validaciones, a las agencias de cooperación UNFPA, OPS/OMS y al Reino de los Países Bajos, por su apoyo financiero. CCU MINSA.indd 7 19/4/07 10:37:59 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino MINSA CCU MINSA.indd 8 19/4/07 10:37:59 Soporte Legal CAPITULO I. SOPORTE LEGAL L as disposiciones contenidas en la presente norma, tienen su base legal en los Compromisos Internacionales asumidos como País, la Constitución Política, la Ley General de Salud, el Reglamento de la Ley General de Salud que a continuación se citan: 1.1. COMPROMISOS DE PAIS A NIVEL INTERNACIONAL En varias convenciones y conferencias en los campos de derechos humanos y de la mujer se ha ratificado el derecho a la Salud Reproductiva. En Diciembre de 1979, la Asamblea General de las Naciones Unidas aprobó la Convención para la eliminación de todas las formas de discriminación contra la mujer. En 1984 en la Ciudad de México, en la Conferencia Internacional sobre Población; en 1985, en Nairobi, en la Tercera Conferencia sobre la Mujer. En 1989 en Ámsterdam en el Foro Internacional sobre Población en el siglo XXI. En 1993, en Viena, en la Conferencia Mundial de Derechos Humanos. En 1994, La Conferencia Internacional sobre Población y Desarrollo (CIPD) celebrada en El Cairo, constituyó un espacio de reflexión de la Comunidad Internacional acerca de los Derechos de las Personas en relación con la reproducción y el significado de los mismos en la promoción del desarrollo humano. Por primera vez los Gobiernos reconocieron internacionalmente los Derechos Reproductivos contenidos en documentos internacionales sobre los derechos humanos. MINSA CCU MINSA.indd 9 19/4/07 10:38:00 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino 1.2. MARCO CONSTITUCIONAL POLÍTICA DE LA REPÚBLICA DE NICARAGUA Título IV, Capitulo 3. “Derechos sociales”. Arto. 59. “Los Nicaragüenses tienen derecho, por igual, a la salud. El estado establecerá las condiciones básicas para su promoción, protección, recuperación y rehabilitación”. Corresponde al estado dirigir y organizar, los programas, servicios y acciones de salud y promover la participación popular en defensa de la misma. En el artículo 26 de La Ley de Organización, competencia y procedimientos del poder ejecutivo, en incisos a), d) y e) que dicen: Al Ministerio de Salud le corresponden las funciones siguientes: a) Proponer planes y programas de salud, coordinando la participación de otras entidades que se ocupen de esas labores. d) Organizar y dirigir los programas, servicios y acciones de salud de carácter preventivo y curativo y promover la participación de las organizaciones sociales en la defensa de la misma. e) Dirigir y administrar el sistema de supervisión y control de políticas y normas de salud. 1.3. MARCO JURIDICO DE SALUD. LEY NO. 423. 2.1 En el título I Disposiciones Fundamentales, Capítulo I Disposiciones Generales: Arto.2. “El Ministerio de Salud es el órgano competente para aplicar, supervisar, controlar y evaluar el cumplimiento de la presente Ley y su Reglamento; así como elaborar, aprobar, aplicar, 10 MINSA CCU MINSA.indd 10 19/4/07 10:38:01 Soporte Legal supervisar y evaluar normas técnicas, formular políticas, planes, programas, proyectos, manuales e instructivos que sean necesarios para su aplicación.” 2.2 En el título II Competencias, Derechos y obligaciones, Capítulo I De las competencias del Ministerio de Salud: El Arto.7. “Son competencias y atribuciones del Ministerio de Salud…” En su numeral 6.- “Expedir las normas de organización y funcionamiento técnico administrativo, operativo y científico de las instituciones proveedoras de servicios de salud de naturaleza pública”. Numeral 12. “Regular, cuando resulte necesario para los principios de esta Ley, las actividades con incidencia directa o indirecta sobre la salud de la población, que realice o ejecute toda persona natural o jurídica, pública o privada”. Numeral 29. “Promover la colaboración de las instituciones de los sectores públicos, sociales y privados, así como de los profesionales, técnicos y auxiliares de la salud y de la población en general, para el óptimo desarrollo de los programas y actividades”. 2.3 En el título III. Capítulo IV “De la recuperación de la salud”. Sección II. “De la salud de la mujer, la niñez y la adolescencia” Arto.32. La atención en salud de la mujer, la niñez y la adolescencia será de acuerdo al Programa de Atención Integral a la Mujer, la Niñez y la Adolescencia del Ministerio de Salud. Este programa incluirá las acciones de control prenatal, atención del parto, del puerperio, del recién nacido, detección precoz del cáncer de cuello uterino y mamas, así como acciones para la salud sexual y reproductiva. MINSA 11 CCU MINSA.indd 11 19/4/07 10:38:02 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino 1.4. REGLAMENTO DE LA LEY GENERAL DE SALUD. DECRETO NO. 001 - 2003. 3.1 En el título II Principios, Derechos y Obligaciones, Capítulo I De los principios y de la aplicación de los derechos de los usuarios: “De acuerdo a los principios establecidos en la ley, la provisión pública de los servicios de salud estará dirigida a los sectores vulnerables de la población, entre los cuales se dará prioridad a la población materno infantil…” 3.2 En el título IV Ministerio de Salud, Capítulo único: Arto.6. Arto.19. “Para ejercer sus funciones el MINSA desarrollará las siguientes actividades” numeral 1. “Regular la provisión de los servicios de Salud”. 3.3 En el título VII, Capítulo II, Sección 1: Arto.45. En el primer nivel de atención, la red de servicio se organiza de acuerdo con lo siguiente: numeral 6. “Los manuales operativos y procedimientos en salud pública”. Arto.50. Para el cumplimiento del paquete básico de servicios de salud, el primer nivel de atención, se regirá conforme los programas, manuales y protocolos de atención, definidos por el MINSA. 3.4 En el título X, Programas en salud, Capítulo V: Arto.211. “De la atención integral a la mujer, la niñez y la adolescencia” La atención a la mujer, la niñez y la adolescencia se proveerá según lo dispuesto en los programas de atención integral a los grupos poblacionales de acuerdo a su ciclo de vida, según manuales y demás disposiciones complementarias. 1.5RESOLUCIÓN MINISTERIAL NO. 6 – 95 “Aprobación del Manual operativo de atención Integral a la mujer y la niñez”. 12 MINSA CCU MINSA.indd 12 19/4/07 10:38:03 Soporte Legal 4.1 Primera parte, “El Modelo de Atención Integral” Capítulo IV “Organización de la Atención”. Página 24 “Actividades de terreno; Páginas 25 “Actividades a desarrollar en las visitas domiciliares”. 1.6 PLAN NACIONAL DE SALUD ( 2004 -2015) En el Plan Nacional de Salud se planteó el siguiente Objetivo de Salud relacionado con La Prevención y Atención del Cáncer Cérvico Uterino “Aumentar la sobrevivencia de las personas adultas mayores, mediante el diagnóstico precoz, tratamiento adecuado y oportuno de las afecciones crónicas, incluyendo las degenerativas de la edad adulta, diabetes mellitus, hipertensión, tumores malignos, como el cáncer cérvico uterino y de mamas en MEF” Para lograr este Objetivo se planteo la siguiente Meta Nacional: “Contener el aumento de la mortalidad en las neoplasias que afectan a las MEF y otros grupos, incrementando los métodos de detección temprana” Entre las Prioridades y Retos del Sector Salud establecidos en el Plan Nacional con respecto al “ Cáncer Cérvico Uterino” Según el reglamento del MINSA a este le corresponden las siguientes acciones. 1.7REGLAMENTO DEL MINSA Articulo 204 Inciso 01 Organizar y Disponer los servicios hospitalarios públicos en función de los principales problemas y demandas en salud de la población y elaborar y establecer la base científico técnicas necesarias con que se brinde la atención hospitalaria acorde con el desarrollo de las instituciones y posibilidades del país. Articulo 207 Incisos 01, 02, 03 Garantizar la aplicación del Modelo de Atención Integral a la Mujer, Niñez y Adolescencia en las unidades prestadoras de los servicios. MINSA 13 CCU MINSA.indd 13 19/4/07 10:38:04 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Impulsar los servicios de salud y haciendo énfasis en las acciones de promoción y prevención, atención con enfoque de género y con énfasis en salud reproductiva. Promover acciones de salud dirigidas a obtener cambios de actitud y a mejorar loas esquemas de atención a la mujer, niñez y adolescentes. Coordinar con otras instituciones las políticas de atención integral a mujer, niñez y adolescencia. Articulo 208 Incisos 02 y 04 Formular protocolos de atención según programas, servicios y patologías para pacientes internos y externos. Asesorar la implementación de programas de asistencia al paciente y su familia con enfoque educativos (preventivos) y curativos. Articulo 204 Inciso 01 Planificar, organizar, coordinar y controlar las acciones de promoción, prevención y rehabilitación que desarrollen programas y sus sistemas de información. Promover y apoyar los procesos de capacitación, docencia directa e investigación con todos los programas. 14 MINSA CCU MINSA.indd 14 19/4/07 10:38:05 CAPITULO II. JUSTIFICACIÓN Justificación E n Nicaragua dos terceras partes de los tumores malignos se presentan posterior a los cincuenta años de edad; estos casos representan el 9.0% de las causas de muerte en las mujeres, correspondiéndole al Cáncer Cérvico Uterino el 20.0% en este campo; este tipo de cáncer tiene una tendencia al incremento por una baja cobertura de la citología, la cual alcanza solamente el 10.7% de las mujeres en riesgo. La mortalidad por cáncer en mujeres se debe en el 45.0% de los casos, al Cáncer Cérvico Uterino1. El Ministerio de Salud en el 2002 reportó tasas de muerte por Cáncer Cérvico Uterino en 13.7 por cien mil mujeres mayores de 15 años, la cual supera el doble de las tasas por mortalidad materna el 6.5 por cien mil mujeres mayores de 15 años. La tasa de mortalidad por Cáncer Cérvico Uterino en mujeres de 35 y más años para el año 2003 era de 28 por cien mil mujeres en edad fértil y se espera que en 2006 las mismas no sufran variaciones pero se ha planteado como meta que esta se reduzca a 27.4 en el 2010 y a 24.3 por cien mil mujeres en edad fértil en el 2015.1 Los programas de Detección Temprana, han contribuido de manera significativa a la reducción de la Morbi-mortalidad, pues el diagnóstico precoz ofrece la posibilidad de tratamiento exitoso un menor costo para los Servicios de Salud y las usuarias. Se han establecido como Indicadores intermedios del Plan Nacional de Salud el aumento de la Cobertura de Citologías Cervicales, las que en el año 2003 fueron de 9.3% de las MEF, se plantea que ésta aumente a 11.5% de las MEF en el 2005, en el 2010 se espera que aumente a 17.3 y para el año 2015 se pretende que sea 23.8% de las MEF.1 Las acciones desarrolladas hasta el momento han sido insuficientes y se ha dado respuesta, más al daño que a la prevención. Los recursos disponibles son insuficientes para atender la magnitud del problema. Es por eso que se ha establecido que deben considerarse prioridad las poblaciones de las zonas rurales y las que en general tienen mayores problemas de acceso a los servicios de salud. . Plan Nacional de Salud 2004-2005. . Idem. MINSA 15 CCU MINSA.indd 15 19/4/07 10:38:06 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Por la naturaleza de estos problemas, se requiere de un abordaje intersectorial que garantice la integralidad, no sólo la reparación del daño, sino el fomento de condiciones y comportamiento saludables en general y en especial para las poblaciones pobres. En el contexto organizacional es necesario señalar que las unidades de salud del Ministerio de Salud tienen limitaciones entre las que podemos señalar algunas como: insuficientes insumos médicos, no médicos, de equipamiento y de recursos humanos calificados en los diferentes SILAIS para dar una respuesta más eficaz y menos dependiente de las unidades de referencia nacional. Por lo anterior, se hace necesario fortalecer las acciones preventivas para la detección oportuna (promoción de la toma de citología y actualización del personal de salud en los conocimientos de la detección y atención oportuna del Cáncer Cérvico Uterino) y las acciones curativas tendientes a mejorar la lectura de las citologías tomadas y el abordaje terapéutico necesario, con el fin de incidir en la mortalidad por ésta causa. La introducción de estas medidas debe estar acompañada además del mejoramiento del sistema de información de ésta patología en el Ministerio de Salud y de la realización de una amplia campaña de información y educación dirigida a hombres y mujeres, a fin de crear una conciencia social en ambos sobre la importancia del estudio en la detección temprana para asegurar la mayor cobertura posible de atención. Dada la magnitud del problema en Nicaragua, el Ministerio de Salud ha planteado dentro de sus estrategias la Prevención y Detección de Cáncer Cérvico Uterino en mujeres de riesgo y la promoción de estilos de vida saludables, así como el aseguramiento al acceso de servicios de salud sexual y reproductiva que respondan a sus necesidades reales y sentidas, para contribuir a mejorar y preservar la salud, brindando un enfoque integral y humanizado, el cual debe incluir al hombre como apoyo importante en la promoción de la salud de su pareja. En este sentido se han emprendido acciones tendientes a dar cumplimiento a los acuerdos internacionales que contribuyan a promover la salud de la mujer y la familia. La presente Norma de Prevención y Atención al Cáncer Cérvico uterino es una de las herramientas básicas a utilizar en las Unidades de Salud para mejorar la calidad de la atención de las usuarias. 16 MINSA CCU MINSA.indd 16 19/4/07 10:38:07 D A C CAPITULO III. DEFINICIONES Y ASPECTOS CONCEPTUALES efiniciones y spectos onceptuales 3.1 ABREVIATURAS ASC-US : Atipia de células Escamosas de Significado Indeterminado. ASC-H : Atipia de Células Escamosas que no excluye Lesión Intraepitelial de Alto Grado. AGC : Atipia de Células Glandulares CACU : Cáncer Cervico Uterino. CEL : Células CIS : Carcinoma “in situ”. ADN : Ácido Desoxirribonucleico. FIGO : Federación Internacional de Ginecología y Obstetricia HTA : Histerectomía Abdominal Total. HTV : Histerectomía Vaginal. HSV-2 : Virus del Herpes tipo Dos IEC : Información, Educación y Comunicación. ITS : Infección de Transmisión Sexual. IVA : Inspección Visual con ácido acético ( del cuello uterino). IVSA : Inicio de Vida Sexual Activa LEC : Legrado EndoCervical LIE : Lesión Intraepitelial Escamosa. LIE-AG : Lesión Intraepitelial Escamosa de Alto Grado. LIE-BG : Lesión Intraepitelial Escamosa de Bajo Grado. MEF : Mujeres en edad fértil MINSA : Ministerio de Salud de Nicaragua. NIC-I-II-III: Neoplasia Intraepitelial Cervical, que de acuerdo al compromiso del epitelio cervical, puede ser clasificado como I, II o III. NOS : Siglas en inglés de Sin Otra Especificación. PAP : Papanicolaou. SICO : Sistema de Información Comunitario SILAIS : Sistema Local de Atención Integral en Salud. SIMINSA : Sistema de Información del Ministerio de Salud. SSR : Salud Sexual Reproductiva UEC : Unión Escamo Columnar VPH : Virus del papiloma humano VPN : Valor Predictivo Negativo VPP : Valor Predictivo Positivo ZT : Zona de Transformación MINSA 17 CCU MINSA.indd 17 19/4/07 10:38:09 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino 3.2 DEFINICIONES Para los fines de esta norma son aplicables las siguientes definiciones: ÁCIDO ACÉTICO Solución de vinagre al 3% a 5%, que se aplica al tejido del cuello uterino interactúa con las células enfermas, haciendo que las lesiones epiteliales adopten una tonalidad blanca para facilitar la identificación del tejido anormal. ADENOCARCINOMA Neoplasia epitelial maligna que se origina de células glandulares. Este tipo histológico representa el 5-15% de los canceres que se originan en el cuello uterino. ATENCIÓN INTEGRAL Conjunto de métodos, técnicas y servicios que garantizan la salud y el bienestar físico, mental y social de todos/as, desde una perspectiva de género y con servicios de alta calidad técnica y humana. BARRERAS A LOS SERVICIOS Leyes o políticas nacionales o gubernamentales, prácticas o procedimientos profesionales, requisitos administrativos u otros reglamentos oficiales y no oficiales que impiden que los usuarios reciban los servicios o por factores debido a su edad, género, estado conyugal, paridad, situación financiera, lugar de residencia, etc. BIOPSIA Procedimiento a través del cual se obtiene una muestra de tejido o células para examen microscópico con fines de diagnóstico, el espécimen se puede extraer mediante: Biopsia Punch: se remueve una pequeña cantidad de tejido mediante una pinza saca bocado. Biopsia Excisional: mediante un corte se extrae la lesión completa. Biopsia Incisional: por medio de un corte se extrae una parte de la lesión. CALIDAD DE LOS SERVICIOS Elementos que interactúan para brindar un servicio oportuno que de respuesta a las necesidades especificas de las usuarias y los usuarios, reconociéndoles como sujeto de derecho, contando con calidad técnica y humana, equipamiento e insumos esenciales y estrategias de acción e 18 MINSA CCU MINSA.indd 18 19/4/07 10:38:10 Definiciones y Aspectos Conceptuales intervención para garantizar la puesta en práctica de todas las acciones de tratamiento y prevención en el cuidado de la salud. CÁNCER O CARCINOMA Neoplasia maligna en general, es la pérdida de control del crecimiento y división de las células que puede invadir y destruir estructuras adyacentes con capacidad de diseminarse a sitios alejados. CANCER EPIDERMOIDE Neoplasia epitelial maligna que se origina de células escamosas o epitelio plano estratificado. Este tipo histológico representa el 90-95% de los canceres que se originan en el cuello uterino. CÁNCER MICROINVASOR Presencia de una neoplasia maligna que invade microscópicamente el tejido del estroma inmediatamente adyacente a la membrana basal del epitelio, en el cáncer Cérvico uterino se establece una profundidad que no excede los 5 mm. de profundidad y los 7 mm. de extensión. CARCINOMA IN SITU De acuerdo con la definición de la OMS, es una lesión en la que todo el grosor del epitelio o la mayor parte de él muestra cambios citológicos y aspecto celular compatibles con un carcinoma, respetando la membrana basal y sin evidencia de invasión del estroma subyacente. CEPILLADO ENDOCERVICAL Es un procedimiento que se realiza la obtención de células del canal endocervical a través de un cepillo o citobrush. CITOLOGÍA CÉRVICAL Es la toma de muestra de las células del endocérvix y exocérvix que se extienden en un porta objeto, son fijadas y sometidas a una tinción conocida como Papanicolaou, para establecer un diagnóstico. Es uno de los métodos para detectar en etapas tempranas el cáncer cérvico uterino. COLPOSCOPÍA Procedimiento diagnóstico en el que se emplea un aparato con sistema óptico de aumento, a través del cual se puede explorar vulva, vagina y cuello uterino, en busca de alteraciones celulares. MINSA 19 CCU MINSA.indd 19 19/4/07 10:38:11 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino CONIZACIÓN CERVICAL Procedimiento quirúrgico utilizada para la resección de una lesión intraepitelial del cuello uterino, con una profundidad no menor a 5 mm y conteniendo toda la zona de transformación y la unión escamocolumnar para su evaluación. Su función es diagnóstica y/o terapéutica. CONIZACIÓN CON ASA TÉRMICA Es un método quirúrgico ambulatorio en el que se realiza la conización cervical utilizando un equipo de electro cirugía, utilizando un electrodo de alambre fino por el que circula una corriente alterna de alta frecuencia y de bajo voltaje. CONSENTIMIENTO INFORMADO Acuerdo mediante el cual una usuaria o un usuario acepta un procedimiento para diagnóstico, terapéutica y/o de prevención, una vez que ha realizado una elección informada. CRIOCIRUGÍA Tratamiento que consiste en la aplicación de temperatura inferior a cero grados centígrados, con el objetivo de alcanzar el punto de congelación en las células produciendo la muerte celular por crionecrosis, puede utilizarse equipos que funcionan con Nitrógeno líquido, Oxido Nitroso o CO2. DISPLASIA Anomalía en el que se observa pérdida de la estructura celular, con alteraciones en la morfología de sus componentes celulares. EDAD FÉRTIL O REPRODUCTIVA Etapa de la vida del hombre y de la mujer durante la cual se posee la capacidad biológica de la reproducción. Se comprenderá para esta norma las mujeres de 15-49 años. ELECCIÓN INFORMADA Es la oportunidad que tiene una usuaria o un usuario para tomar una decisión o elegir, una vez que de forma amplia y con lenguaje sencillo, ha recibido información: veraz, oportuna, actualizada y científica, sobre una gama de oportunidades. FACTOR DE RIESGO Característica o circunstancia personal, ambiental, o social de los individuos o grupos, asociada con un aumento en la probabilidad de ocurrencia de un daño. 20 MINSA CCU MINSA.indd 20 19/4/07 10:38:12 Definiciones y Aspectos Conceptuales FALSO NEGATIVO Se considera un falso negativo aquel caso en que el reporte del estudio citológico o histológico es negativo, pero la usuaria a la cual se le tomo es portadora de una alteración, que no fue reflejada en el reporte, en la citología cervical se estima de un 14 –25% en las diferentes series. FALSO POSITIVO Se considera un falso positivo aquel caso en que el reporte del estudio citológico o histológico es positivo, pero la usuaria no es portadora de la alteración reflejada en el reporte, en la citología cervical se estima en menos del 2%. HISTERECTOMÍA Intervención quirúrgica que consiste en extirpar parcial o totalmente el útero, puede ser realizado por vía vaginal o abdominal. HISTOPATOLOGÍA Área de la medicina que se dedica al estudio de la composición y estructura microscópica de las células y los tejidos, permitiendo la detección de anormalidades con la que se establece el diagnóstico de una alteración o enfermedad. INCIDENCIA Frecuencia de la presentación de los casos nuevos de una enfermedad o daño en una población, lugar y tiempo determinados. INFECCIÓN DE TRANSMISIÓN SEXUAL Enfermedad adquirida mediante la relación sexual, intercambio de fluidos sexuales o contacto de las mucosas genitales. LEGRADO ENDOCERVICAL Intervención instrumental que consiste en raspar con una cucharilla o legra el canal endocervical para obtener una muestra para estudio histológico. LESIÓN ESCAMOSA INTRAEPITELIAL DE ALTO GRADO Término usado por la nomenclatura del sistema Bethesda, para designar las alteraciones del epitelio que incluye la displasia moderada, displasia severa y carcinoma In Situ. (LEI AG) MINSA 21 CCU MINSA.indd 21 19/4/07 10:38:13 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino LESIÓN ESCAMOSA INTRAEPITELIAL DE BAJO GRADO Término usado por la nomenclatura del sistema Bethesda, para designar las alteraciones del epitelio que incluye el Virus del papiloma humano y la displasia leve.(LEI BG) MEDICINA BASA EN LA EVIDENCIA La medicina basada en la evidencia integra la mejor evidencia científica disponible con la experiencia y la habilidad clínica, con el conocimiento de la fisiopatología y con las preferencias de los pacientes, para una toma de decisiones fundamentada en datos e información cuya veracidad y exactitud estén rigurosamente comprobados, basada en los resultados de investigación científica de la mejor calidad. Se han desarrollado guías de práctica clínica, cuyo objetivo es la estandarización de conductas a fin de minimizar variaciones en los patrones de la práctica médica, reducir la mala calidad de la atención, y racionalizar costos. METAPLASIA ESCAMOSA Es la sustitución del epitelio glandular endocervical por otro de tipo escamoso en respuesta a diversos estímulos (Ph, Endocrino, Trauma, Inflamación, etc.), es tan común que se considera un proceso fisiológico normal. MORBILIDAD Medida de frecuencia de la presentación de una enfermedad o daño en una población, lugar y tiempo determinado. MORTALIDAD Medida de frecuencia de las defunciones que ocurren en una población, lugar y tiempo determinado. NEOPLASIA Es un proceso patológico a través del cual ocurre una proliferación celular anormal, con alteración parcial o total en su estructura y función, con mayor índice de proliferación y capacidad de formar masas de carácter tumoral benigno o maligno. NEOPLASIA INTRAEPITELIAL CERVICAL Término utilizado según clasificación de Richard (1980), para lesiones precursoras del cáncer cervicouterino, alteraciones en el epitelio en el que se observa pérdida de la estructura celular, con alteraciones en la morfología de sus componentes celulares, clasificándose de acuerdo a los tercios afectados del grosor del epitelio. (NIC) 22 MINSA CCU MINSA.indd 22 19/4/07 10:38:14 Definiciones y Aspectos Conceptuales PERSPECTIVA DE GÉNERO Es la visión integral que pretende la equidad e igualdad de oportunidades en el desarrollo integral de la sociedad, en la que se analizan las diferencias biológicas, sociales, emocionales, culturales, étnicas de hombres y mujeres. PRIMERA VEZ Se considera primera vez a la mujer que por primera vez en la vida se realiza un PAP. PROGRAMA Agregación organizada de servicios, actividades, técnicas, instrumentos y proyectos dirigidos al logro de objetivos definidos. RADIOTERAPIA Es una modalidad de tratamiento de pacientes con neoplasias malignas y ocasionalmente padecimientos benignos basado en las radiaciones ionizantes. SEGURIDAD Estado en el cual el riesgo de daños a personas o daños materiales está limitado a un nivel aceptable. TAMIZAJE Se entiende como prueba de Tamizaje aquellos exámenes aplicados con el fin de identificar una población aparentemente sana, en mayor riesgo de tener una determinada enfermedad que hasta ese momento no se le ha diagnosticado. TÉCNICA Sistema, conjunto de procedimientos con un orden establecido que se sirve una ciencia o arte para conseguir resultados prácticos. USUARIA Persona que usa ordinariamente un servicio. UNIÓN ESCAMOSO-COLUMNAR La unión escamo-columnar es definida como el borde entre el epitelio escamoso y el epitelio columnar. Sufre cambios con la edad y las diferentes etapas de la vida por estímulos estrogénicos. MINSA 23 CCU MINSA.indd 23 19/4/07 10:38:15 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino VIRUS DEL PAPILOMA HUMANO (VPH) Agente patógeno de transmisión sexual, pertenece a la familia de los Papovavirus, se conocen mas de 70 tipos que infectan las células del tracto genital inferior, toma particular importancia en el cérvix ya que puede provocar cambios celulares paulatinos que se han asociado con la posibilidad del desarrollo del cáncer cervicouterino. ZONA DE TRANSFORMACIÓN Es el área del cérvix en la que tiene o ha tenido lugar una trasformación o sustitución del epitelio columnar por epitelio escamoso o sea donde se da la metaplasia escamosa. Su importancia radica en que es el sitio donde se origina la mayoría de los carcinomas escamosos. DEFINICIÓN DE LA NORMA NORMA Constituye un cuerpo normativo establecido por consenso y aprobado por el Ministerio de Salud, que contiene un conjunto de reglas, lineamientos, actividades, intervenciones y procedimientos, para la toma de citología cérvico uterina, atención de lesiones pre-invasoras del cuello uterino y tratamiento del cáncer cérvico uterino. Actividades destinadas a uniformar el desempeño del equipo de salud para mejorar la calidad de atención, la detección temprana del cáncer de cuello uterino, incrementar las posibilidades de curación, minimizar los riesgos de complicación y aumentar el tiempo de sobrevida y su calidad. 24 MINSA CCU MINSA.indd 24 19/4/07 10:38:16 Objeto de la Norma CAPITULO IV. OBJETO DE LA NORMA P roporcionar al equipo de salud un instrumento básico que facilite y permita uniformar los principios, políticas, estrategias y el regular desarrollo de las acciones de Prevención, Detección y Tratamiento Oportuno del Cáncer Cérvico Uterino. Incrementar la cobertura del programa, favorecer la confirmación diagnóstica precoz, el tratamiento oportuno y de calidad de lesiones pre invasoras e invasoras del cuello uterino, así como reducir la morbilidad y mortalidad, aumentar la sobrevida y calidad de vida en mujeres nicaragüenses. MINSA 25 CCU MINSA.indd 25 19/4/07 10:38:16 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino CAPITULO V. CAMPO DE APLICACION E sta Norma es de aplicación y cumplimiento obligatorio para todo el personal de salud en los establecimientos que prestan servicios de atención pública, privado y seguridad social y que realicen acciones de prevención, diagnóstico, tratamiento, control y vigilancia del cáncer Cérvico Uterino. Se dará especial atención a las áreas rurales a través de estrategias de extensión de la cobertura y a las zonas urbanomarginales. Las actividades definidas en este documento, los procedimientos e intervenciones deben ser realizadas por un equipo de salud capacitado que garantice la atención humanizada y de calidad para todas las mujeres sin ningún tipo de discriminación para su acceso a cualquier servicio de atención en salud y que garanticen el aprovechamiento de la demanda, disminuyendo así la pérdida de oportunidades. 26 MINSA CCU MINSA.indd 26 19/4/07 10:38:17 CAPITULO VI. POBLACIÓN OBJETO Población Objeto UNIVERSO O POBLACIÓN OBJETO SERA: Toda mujer que habiendo iniciado su actividad sexual, acuda a solicitar la toma de citología cervical, la cual deberá ser realizada considerando las disposiciones generales y particulares establecidas en la siguiente normativa. MINSA 27 CCU MINSA.indd 27 19/4/07 10:38:18 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino CAPITULO VII. CARACTERÍSTICAS DEL SERVICIO 7.1DETECCIÓN OPORTUNA DEL CÁNCER CÉRVICO UTERINO El Cáncer Cérvico Uterino es el resultado final de una serie de alteraciones progresivas en las células epiteliales, y ocurre más a menudo en la Unión Escamo-Cilíndrica y Zona de Transformación del cuello uterino. 7.1 CITOLOGIA CERVICAL O PAPANICOLAOU Es el método de elección y la forma sencilla para la detección oportuna del Cáncer Cérvico Uterino. Es un examen simple, barato e inocuo. 7.1-A Indicaciones para el tamizaje (PAP) Todas las mujeres que hayan iniciado su actividad sexual con énfasis en: Mujeres de 21 a 65 años con actividad sexual previa o actual. Mayores de 65 que no tengan citología reciente. Menores de 21 con historia clínica de riesgo. Toda mujer embarazada. 7.1.B Recomendaciones a la usuaria: Que no este menstruando. Evite el uso de tratamientos o lavados vaginales 48 hrs. antes. Abstenerse de relaciones sexuales 48 hrs. antes. 7.1.C Consideraciones Especiales Dada la dificultad de acceso de algunas mujeres al programa de toma de citología, o su escasa motivación, las contraindicaciones para tomar la citología se deben minimizar y aprovechar el momento en que acude la usuaria para realizar el examen. 28 MINSA CCU MINSA.indd 28 19/4/07 10:38:19 Características del Servicio En estos casos se puede tomar la citología si primero realizamos una suave y ligera limpieza del cuello uterino con una torunda de algodón o gasa impregnada con un poco de solución salina, sin presionar ni tocar el área del orificio endocervical, ya que el objetivo es retirar el exceso de secreción, sangre o esperma y nos permita tomar la muestra adecuada con células de la zona de transformación, que es nuestro objetivo. Las usuarias portadoras de VIH/SIDA, se recomienda tomar la citología dos veces en el primer año después de realizado el diagnóstico de infección con VIH; si los resultados son negativos en ambas pruebas, la frecuencia puede ser anual, en caso contrario ante un resultado anormal, la usuaria debe ser referida a colposcopia. En usuarias embarazadas no existe contraindicación para tomar la muestra de citología y es importante hacerle ver a la usuaria que no debe rechazar esta oportunidad, sin embargo en situaciones especiales como amenaza de aborto, proximidad a la fecha probable de parto o si bien a pesar de las explicaciones la usuaria rehúsa tomarse la citología, se aconseja retrasar la toma hasta 8 semanas después del parto. El tamizaje podría ser descontinuado a discreción del médico y la usuaria si cumplen los siguientes requisitos: Mujeres con 5 o más frotis negativos previos sometidas a HTA por enfermedad benigna. En mujeres mayores de 65 años que previamente han sido tamizadas y con al menos 3 citologías negativas en los últimos 10 años. 7.1. D Frecuencia de la Prueba La toma de la citología Cérvico uterina debe realizarse en el esquema 1-1-1-3 (anual consecutiva por tres años y luego continua cada tres años de la última); esto significa que si el resultado de la primera citología es normal, se realiza una segunda citología al año y luego una tercer citología para eliminar los posibles falsos negativos, si esta tercera citología es normal se debe citar a la usuaria para otra citología en tres años y mantener esta periodicidad, en tanto el resultado de la citología continúe negativo. En los casos en que la última citología haya sido tomada hace más de tres años se debe reiniciar el esquema 1-1-1-3. Las usuarias con resultados MINSA 29 CCU MINSA.indd 29 19/4/07 10:38:20 Norma TécNica de PreveNcióN, deTeccióN y aTeNcióN del cáNcer cervico UTeriNo positivos a procesos inflamatorios inespecíficos severos deberán continuar con exámenes anuales. En las instituciones del Sector Público la citología deberá practicarse gratuitamente, sin exclusión de ninguna usuaria que lo solicite por razones económicas o de edad, pudiéndose brindar el servicio a quien lo solicite con mayor periodicidad. Siempre debe evaluarse cada usuaria de forma individual. Se recomienda citología cada año a usuarias de alto riesgo: • • • • • Historia previa de ITS. Portadora de VPH o HIV. Fumadoras. Historia de múltiples parejas sexuales. Lesión preinvasora en cualquiera de los frotis previos. 7.1 E. Toma de la muestra Es muy común que muchos falsos negativos sucedan debido a la toma inapropiada de la muestra por lo que la persona que brinda la atención deberá de tomar en cuenta las siguientes recomendaciones: Brindar consejería previa a la toma de la muestra, sobre la importancia del estudio. (ver anexo 1). 30 MINSA CCU MINSA.indd 30 19/4/07 10:38:25 Características del Servicio Informar a la usuaria los pasos del procedimiento, de las molestias que pudiera sentir. Obtener el consentimiento informado de la usuaria. El personal que toma la muestra debe registrar los datos completos que permitan la localización de cada usuaria, en el formato de solicitud de citología, con letra clara, e identificar adecuadamente la lámina. Asegurarse de que todos los instrumentos y suministros están disponibles: espéculo estéril, fuente de luz, fijador, espátula, etc. Preparación de las láminas, tocarla solo por los bordes. Previa evacuación de vejiga, colocar a la usuaria en posición ginecológica. Inspeccionar genitales externos, colocar espéculo, con el cérvix adecuadamente visible, fijar las hojas del espéculo para que el operador pueda tener las manos libres. Ajuste fuente de luz para ver claramente el cérvix. MINSA 31 CCU MINSA.indd 31 19/4/07 10:38:36 Norma TécNica de PreveNcióN, deTeccióN y aTeNcióN del cáNcer cervico UTeriNo Tome primero la muestra exocervical utilizando la espátula de Ayre o Aylesbur de madera o plástico para el exocérvix, introducir la parte más larga de la espátula al conducto endocervical y rotarla 360º, ejerciendo una leve presión ya que sangra con facilidad. (figura 1). Figura 1. Toma de muestra de Exocervix vejiga espejo vaginal útero toma de la muestra cervix vagina recto La muestra de exocérvix se extiende longitudinalmente en una mitad de la lámina. (figura 2). Figura 2. Extendido de la Muestra } Endocervix } Exocervix 32 MINSA CCU MINSA.indd 32 19/4/07 10:38:45 caracTeríSTicaS del Servicio Extender la muestra en forma adecuada para que quede delgada, uniforme evitando grumos, no se recomienda extenderla circularmente por que tiende a quedar muy grueso y a dañar las células. Toma de muestra endocervical idealmente con cepillo, de realizarla con hisopo de algodón impregnarlo con un poco de solución salina se introduce al canal y rotarlo 360º. (figura 3). Figura 3. Toma de muestra de Endocervix Rotar 360º La muestra de endocérvix se extiende longitudinalmente en la otra mitad de la lámina. (figura 2). Fijar la muestra inmediatamente para evitar la desecación de las células utilizando cito-spray con una concentración de alcohol al 95% a una distancia de 20 a 30 cm para evitar el barrido de las células. No se recomienda la utilización de fijadores para el cabello ya que contienen otras sustancias que oscurecen la lámina y dificultan la lectura, tampoco se recomienda la inmersión de la lámina por el peligro de contaminación, si se usa alcohol al 95%, se deberá utilizar un atomizador para rociar la lámina. Una vez concluida la toma con suavidad retire el especulo e infórmele a la usuaria que el procedimiento ha terminado. Después que se seque la lámina, (tarda aproximadamente unos 5 minutos), proceda a envolverla inmediatamente que se seque, evitando que este expuesta al ambiente por largos periodos ya que se contamina con hongos del ambiente. MINSA 33 CCU MINSA.indd 33 19/4/07 10:38:49 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Informar a la usuaria sobre la importancia de reclamar oportunamente el resultado. Remisión de las muestras tomadas al laboratorio, idealmente en un periodo no mayor a los 10 días. Se debe garantizar el almacenamiento adecuado de la lámina en una caja transportadora, bien rotulada y en un lugar seco. Recordar No realizar tacto vaginal antes de la toma de la muestra. Usar especulo sin lubricante, si es necesario utilizar agua o solución salina, tratando de utilizar el tamaño del especulo acorde a las características de la usuaria. Limpiar el exceso de flujo con torunda de algodón o gasa impregnada con un poco de solución salina, suave y sin presionar, ni tocar el área del orificio endocervical. Si al momento de tomar la citología se observa lesión cervical tumoral visible o sintomatología de sangrados íntermenstruales (metrorragias), post-coito o post-menopaúsico, es preciso remitir la usuaria inmediatamente al ginecólogo/a sin esperar el resultado de la citología. Errores que deben evitarse Identificación inadecuada de la lámina. Toma de muestra de las paredes o fondos de saco vaginal. Utilización de porta objeto sucio. Que el talco de los guantes contamine la laminilla o el especulo. La desecación de las células por excesivo tiempo de exposición al ambiente antes de la fijación de la muestra, que debe ser inmediata. Fijar la muestra con alcohol etílico con dilución menor al 70%. Extendido hemorrágico. Extendido grueso con distribución irregular de la muestra. No colocar, ni transportar muestras de citologías con muestras de biopsias. 34 MINSA CCU MINSA.indd 34 19/4/07 10:38:50 Características del Servicio 7.1.F. Informe de los Resultados Con el objeto de adoptar una terminología uniforme que pueda ser relacionada con las clasificaciones histopatológicas, se ha adoptado el Sistema Bethesda que ofrece al médico tratante información descriptiva que orienta la toma de decisiones para el manejo adecuado de las usuarias que acceden a los servicios de tamizaje. Deberá de entregarse el resultado en un periodo no mayor a un mes. En caso de que la usuaria no llegue a su resultado, realizar visita a domicilio priorizando los casos positivos. 7.1. G. Interpretación de los resultados de la Citología Cervical CONDUCTA A SEGUIR SEGÚN LOS RESULTADOS DE CITOLOGIA CERVICAL EN EL PRIMER NIVEL DE ATENCIÓN De acuerdo con los resultados de la citología las conductas a seguir son: Cuando el reporte de la citología es NEGATIVO PARA LESION INTRAEPITELIAL Y CELULAS MALIGNAS, la Unidad de Tamizaje le hará entrega del mismo, dando indicaciones sobre el siguiente control de acuerdo con los parámetros establecidos. En esta cita en la que se entrega el reporte de la citología, deberá brindarse consejería. Es de suma importancia motivar a las usuarias para que cumplan con regularidad sus citas dentro del esquema 1-1-1-3. Cuando el material es insuficiente o inadecuado para el diagnóstico y se reporta la citología como INSATISFACTORIA O INADECUADA deberá repetirse la muestra. Si la citología reporta NEGATIVO PARA LESION INTRAEPITELIAL Y CELULAS MALIGNAS, pero se reporta ausencia de Células Endocervicales/Zona de Transformación (lo que significa que no se ha hecho un muestreo de esta zona de importancia). Deberá valorarse cada caso de forma individual, las características de la usuaria, accesibilidad y sus factores de riesgo, sobre la base de estos datos se decidirá si se repite la citología en 4-6 meses o al año siguiente. MINSA 35 CCU MINSA.indd 35 19/4/07 10:38:52 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Si la citología reporta NEGATIVO PARA LESION INTRAEPITELIAL Y CELULAS MALIGNAS, ASOCIADA A PROCESO INFLAMATORIO SEVERO, que son cambios benignos, se analizan las causas, debe tomarse exudado y cultivo de secreciones cérvico vaginales y dar tratamiento de acuerdo a etiología. Se programará examen de control en 4-6 meses, posteriormente se dará igual seguimiento al de una usuaria con citología normal, continúa el esquema de tamizaje. Debe prestarse particular interés a usuarias con inflamaciones severas a repetición, frotis que reporten fondo hemorrágico y aquellas que aunque la citología sea reportada como negativa pero que clínicamente el cérvix es sospechoso de alteración, deben ser valoradas por médico ginecólogo/a. En USUARIAS EMBARAZADAS si el resultado es NEGATIVO PARA LESION INTRAEPITELIAL Y CELULAS MALIGNAS dar seguimiento de citología normal. Las usuarias embarazadas con menos de 12 semanas de gestación, con citología que reporta proceso inflamatorio severo ó infección vaginal esperar a que cumpla las 12 semanas de gestación, para dar tratamiento y control posterior al puerperio. La citología cervical nos brinda un diagnóstico presuntivo de lesiones preinvasoras o invasoras de cérvix; se deberá establecer el diagnóstico definitivo por medio del examen histológico obtenido mediante una biopsia dirigida por colposcopia. Por lo tanto los casos en que la citología reporta alteración idealmente deben ser referidos para evaluación por el médico ginecólogo/a, quien derivará al nivel necesario para su evaluación colposcópica, como son: ASC-H ASC-US Persistentes LIE de Bajo Grado LIE de Alto Grado Carcinoma de Células Escamosas AGC Inflamación Severa Persistente Sospecha Clínica de Malignidad aun cuando la citología sea negativa 36 MINSA CCU MINSA.indd 36 19/4/07 10:38:53 Características del Servicio En localidades de difícil acceso al médico ginecólogo, las usuarias con reportes en su citología de Atípias Escamosas (ASC-US), así como los que reportan LIE de Bajo Grado (NIC I / VPH) por primera vez, pueden ser seguidas con otra citología en 4-6 meses y si en esta persiste dicha alteración deben de ser referidas al ginecólogo/a para decidir conducta, si el reporte es negativo puede continuar con vigilancia y seguimiento con citologías anual. LIE-BG en la Adolescencia Situación especial representa el grupo de las adolescentes en las que se diagnostica LIE BG. En mujeres adultas se reportan regresiones del 50% al 80%, sin embargo los diferentes estudios en adolescentes reportan regresiones del 90% en el grupo de edad de 13-21 años y progresión a LIE- AG en un 6%, lo que traduce un comportamiento biológico con una historia natural más benigna para la infección por VPH. Los resultados de citología que reporten LIE BG en adolescentes deben ser referidos al ginecólogo para que evalúe cada caso en particular y se le brinde la oportunidad de seguimiento con citología, por la historia natural autolimitada que tiene el VPH en la adolescencia, evitando de esta forma manejos agresivos que causen ansiedad y que además pueden afectar la fertilidad como es el caso de las estenosis cervicales producida por algunos tratamientos. Debe quedar claro que las citologías que reporten LIE AG tienen que ser referidas inmediatamente para su diagnóstico y manejo adecuado. 7.2. DIAGNÓSTICO Dado que la citología de cuello uterino como parte del tamizaje nos brinda el diagnóstico presuntivo, se requiere de la evaluación histológica para establecer un diagnóstico definitivo de las lesiones preinvasoras o invasoras, la colposcopia con biopsia dirigida es el método ideal para realizarlo. Este procedimiento debe ser realizado en las unidades de salud que deben de contar con un ginecólogo/a debidamente entrenado y certificado como colposcopista por una institución autorizada, para que además de realizar la biopsia dirigida tenga la suficiente autonomía para orientar el tratamiento adecuado, de ser posible realizarlo él mismo o remitir a un nivel superior de complejidad. MINSA 37 CCU MINSA.indd 37 19/4/07 10:38:54 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Es responsabilidad de estas unidades remitir a las usuarias a una instancia de mayor complejidad de atención cuando así lo requieran, facilitando la información necesaria a la usuaria y realizando las coordinaciones con la institución a que es referida para que sea atendida. Estas unidades deben contar con un colposcopio, además se debe contar con el equipo indispensable para la toma de biopsia, con equipos de crioterapia, de electrocauterización y asa térmica para los tratamientos locales. En este nivel debe abrirse historia clínica a todas las usuarias para consignar los hallazgos de la colposcopia (Informe Colposcópico), se deben elaborar adecuadamente las solicitudes de patología e identificar las muestras correctamente, asegurando su pronta remisión a los laboratorios centrales de citología/ patología. Además debe contar con un sistema de registro donde se consignen los nombres y direcciones de las usuarias, el número de historia clínica, el resultado de la colposcopia, de la biopsia y la conducta definitiva, asegurando la remisión a una instancia superior cuando el diagnóstico así lo amerite. Cuando las usuarias concluyan tratamiento y puedan ser referidas a nivel primario para su seguimiento, enviar con hoja de contrarreferencia especificando el diagnóstico, detallando el tratamiento realizado y seguimiento sugerido para ser integrado a su expediente. 7.2. A Evaluación colposcópica La evaluación colpóscopica comprende los siguientes pasos: Visualización del cérvix y vagina con el colposcopio antes y después de la aplicación del ácido acético del 3 al 5%. Identificación del patrón colposcópico y definición de la colposcopia si es satisfactoria o no. Toma dirigida de biopsia del / las área/s sospechosa/s de lesión. Legrado endocervical si la colposcopia no es satisfactoria. (excepto en el embarazo). Colocación de tapón vaginal si es necesario, y explicarle a la usuaria como, cuando retirarlo, que puede realizar sus necesidades fisiológicas de manera normal y no tener relaciones sexuales por 1 a 2 días o mientras presente manchando. 38 MINSA CCU MINSA.indd 38 19/4/07 10:38:55 Características del Servicio Figura 4. Colposcopía El coloscopio ilumina el cuello uterino en la biopsia Los fórcep de biopsia se utilizan para tomar una muestra de cuello uterino 7.2. B. Reporte de la Colposcopia Este reporte debe hacerse con los siguientes criterios: Para que un examen sea descrito como satisfactorio el colposcopista debe observar: la zona de transformación cervical entera, la unión escamo-columnar completa, cualquier anormalidad en toda su extensión, de lo contrario se considerara insatisfactoria. Describir las causas por las cuales la colposcopia es insatisfactoria. En caso de colposcopia anormal, reportar los diferentes cambios, los relacionados con la presencia de lesiones virales. Se deberá hacer descripción de los diferentes hallazgos colposcópicos con su localización y extensión. Señalar los sitios de donde fueron tomadas las biopsias. Finalmente se debe hacer una impresión diagnóstica. MINSA 39 CCU MINSA.indd 39 19/4/07 10:39:01 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino 7.2. C. Conductas según resultados de Citología y Colposcopía Resultado de las biopsias. La biopsia dirigida y el curetaje endocervical pueden reportar cualquiera de los siguientes resultados anatomopatológicos: Negativa para neoplasia. LIE de bajo grado: NIC I y/o VPH. LIE de alto grado: NIC II, NIC III, In Situ. Neoplasia microinvasora: escamocelular o adenocarcinoma. Neoplasia invasora: escamocelular o adenocarcinoma. Siempre debe haber una adecuada correlación entre la citología, la colposcopía y las biopsias para tener un diagnóstico definitivo y sobre esta base tomar una conducta. La ausencia de esta correlación conlleva a realizar un cono diagnóstico ya sea con bisturí o asa térmica de acuerdo a las posibilidades de la institución. 7.2. D. Indicaciones de conización diagnóstica Usuarias con LIE alto grado y/o: • Microinvasión en la biopsia. • Colposcopía insatisfactoria. • Adenocarcinoma In Situ. • Discrepancia entre la citología, colposcopia y la biopsia guiada. • Legrado Endocervical (+). De acuerdo con la edad, paridad, estado de compromiso del vértice o del legrado del endocérvix residual, se dejará como tratamiento definitivo o se procederá a realizar la histerectomía abdominal total o ampliada. Posterior a la colposcopia se citará a la usuaria al mes para informarle de una forma amplia y adecuada, asegurando la comprensión de los resultados de las biopsias y alternativas de tratamiento, solucionando las dudas que surjan acerca de su enfermedad y tratamiento. 40 MINSA CCU MINSA.indd 40 19/4/07 10:39:02 Características del Servicio 7.3 TRATAMIENTO DE LESIONES PRE-INVASIVA La decisión terapéutica se elegirán de mutuo acuerdo, previa consejería, considerando el diagnóstico histológico, ubicación de la lesión y priorizando las alternativas ambulatorias. De igual forma es indispensable hablar con claridad sobre el pronóstico clínico, los efectos secundarios del tratamiento, la posibilidad de nuevos embarazos y calidad de vida, porque sólo con éste tipo de información es posible lograr el compromiso necesario de la usuaria para el éxito del tratamiento. Los tratamientos para las lesiones preinvasoras deben hacerse por ginecólogos debidamente capacitados y en instituciones con los recursos físicos para realizar tratamientos con métodos ablativos o destructivos y métodos de escisión local, de tal forma que estos recursos físicos y técnicos garanticen a las usuarias un adecuado servicio. Ante el diagnóstico de lesiones microinvasoras o invasoras es importante garantizar el acceso a instituciones de alta complejidad, en donde exista ginecólogo oncólogo certificado, en donde la usuaria además de poder recibir el tratamiento quirúrgico adecuado, disponga de los recursos de radioterapia, quimioterapia, cuidados paliativos, terapia del dolor y rehabilitación. Todos ellos necesarios para la atención integral de las usuarias afectadas por cáncer Cérvico Uterino. 7.3. A. Guía para el manejo de las lesiones preinvasoras de Cuello uterino Lesión intraepitelial de bajo grado (LIE-BG) Infección por virus del papiloma humano (vph) y neoplasia intracervical I (nic I). Para el tratamiento, hay que tener en cuenta que las Lesiones de Bajo Grado en un buen porcentaje (40-60%) pueden tener regresión espontáneamente, por lo que es necesario particularizar cada caso, ver las características de la usuaria, las posibilidades de seguimiento y las características de la lesión. MINSA 41 CCU MINSA.indd 41 19/4/07 10:39:04 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Los cuatro métodos más utilizados para el tratamiento de lesión de bajo grado son: Observación ( seguimiento a través de citología, ver protocolo). Crioterapia (ver protocolo para crioterapia). Excisión electroquirúrgica con ASA ( Ver protocolo). Vaporización láser. Antes de aplicar cualquier tratamiento sobre lesiones de bajo grado deben cumplirse ciertos criterios: La totalidad de la lesión debe ser visible. Se han obtenido biopsias de la lesión previo al tratamiento. Se ha evaluado adecuadamente el canal endocervical. El médico debe tener conocimiento y experiencia con la elección del tratamiento. Se puede confiar en la usuaria para el seguimiento postratamiento. Cuando la lesión sea endocervical y no se visualice el límite superior de la misma, se debe realizar legrado del endocérvix residual, o en otros casos incluso conización clásica y legrado del endocérvix residual, ya que la lesión puede presentar simultáneamente un mayor grado en otras áreas. Lesión Inraepitelial de Alto Grado: NIC II, NIC III y Cáncer In Situ La conducta cambia de acuerdo a las circunstancias y cada caso debe ser analizado individualmente, teniendo en cuenta: La edad de la usuaria. Paridad y deseos de gestaciones futuras. La localización y extensión de la lesión. El riesgo quirúrgico. La facilidad de seguimiento de la usuaria. Una situación especial representan las usuarias jóvenes o con deseo de embarazo portadoras de lesiones NIC II, pero que cumplan las siguientes características: Lesiones pequeñas, localizadas y limitadas estrictamente en exocérvix. Visibles en toda su extensión. Sin compromiso del canal. 42 MINSA CCU MINSA.indd 42 19/4/07 10:39:05 Características del Servicio Se podría utilizar la crioterapia o la vaporización láser, sin embargo debe tomarse en cuenta que idealmente debe preferirse el procedimiento con asa térmica, conos poco profundos que permiten extraer la zona de transformación y la lesión para estudio histológico que nos brinda certeza diagnóstica y terapéutica. En las lesiones de NIC III / Ca In Situ, siempre se prefieren los métodos de excisión para obtener una muestra adicional para patología, de esta forma se confirma la extracción de la lesión completa y el estado de sus márgenes. Cuando la lesión es más extensa, o compromete el canal se debe realizar el cono clásico bien sea con bisturí frío, con carácter terapéutico. Si la usuaria ha cumplido su deseo reproductivo y es de difícil seguimiento o en etapa perimenopáusica se debe contemplar la posibilidad de histerectomía abdominal extrafascial simple. Citología anormal en el Embarazo: Usuarias embarazadas con citología que reporta algún tipo de alteración relacionadas con las Lesiones Intraepitelial, se remitirá inmediatamente al ginecólogo/a para valorar si es necesario realizar colposcopía, por regla general no se toma biopsia, a menos que haya sospecha de invasor y debe ser realizada por personal experimentado, no se deberá realizar legrado endocervical, de confirmarse la presencia de la lesión se dejará en observación, en su seguimiento se controlara con citología y colposcopía cada 3 meses, durante todo el embarazo y en el único caso que estaría indicada la conización diagnóstica, es igualmente ante la sospecha de invasor, la cual se realizará en el segundo trimestre de la gestación. Pudiendo tener el parto vía vaginal y recurriendo a la cesárea sólo si hay indicación obstétrica. Se realiza nueva valoración con citología y colposcopía 8-12 semanas después del parto, definiendo la conducta de acuerdo a los hallazgos. MINSA 43 CCU MINSA.indd 43 19/4/07 10:39:06 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino 7.3.B. Seguimiento según estado clínico y características de la usuaria Posterior a concluir el procedimiento se citará a la usuaria a control al mes del tratamiento, realizando examen físico general y examen ginecológico para detectar cualquier proceso anormal relacionado con la intervención, además se revisará reporte histopatológico si lo hubiere, explicándole con la mayor claridad posible el resultado y la importancia del seguimiento. Las LIE de Bajo Grado se realizará el primer control a los 3-4 meses, en la institución en donde se realizó la intervención, debe incluir citología e idealmente colposcopia, para confirmar el éxito del tratamiento. Posteriormente se realizará otro control a los seis meses y luego controles cada año. Las LIE de Alto Grado se realizará el primer control a los 3-4 meses, debe incluir citología e idealmente colposcopia, para confirmar el éxito del tratamiento. Luego se controlarán cada 4-6 meses durante los dos primeros años, mediante examen ginecológico y citología, los controles posteriores se harán con citología cada año. 7.4. MANEJO DE LESIONES INVASORAS Una vez que se ha establecido el diagnóstico de cáncer invasor se debe derivar a un nivel de resolución mayor que cuente con ginecólogo/a oncólogo/a para su manejo adecuado. 7.4.A.Sistema de estadificación (FIGO 1994) CARCINOMA PREINVASOR Estadio 0: Carcinoma in situ. CARCINOMA INVASOR Estadio I: Carcinoma estrictamente confinado al cuello uterino. Estadio I.a: Carcinoma preclínico de cuello uterino, su Diagnóstico es sólo por microscopio. Todas las lesiones observables o mayores deben considerarse estadio Ib. 44 MINSA CCU MINSA.indd 44 19/4/07 10:39:07 Características del Servicio I a. 1: La invasión medida ≤ 3 mm en profundidad y ≤ de 7 mm extensión. I a. 2: Extensión de la invasión estromal de 3-5 mm de profundidad, y con extensión horizontal ≤ 7 mm. Estadio I.b:Lesión de mayor dimensión que el estadio Ia1, ya sea que se observe clínicamente o no. I b. 1: Lesiones clínicas no mayor de 4 cm. I b. 2: Lesiones clínicas mayores de 4 cm. Estadio II: El carcinoma se extiende más allá del cuello uterino pero no a pared pélvica, afecta tercio superior de vagina. II a: No hay afección obvia parametrial, afecta tercio superior de vagina. II b: Afección parametrial obvia sin llegar a pared pélvica. Estadio III: El carcinoma se extiende hasta la pared pélvica, o el tumor afecta el tercio inferior de la vagina, o los casos con hidronefrosis o exclusión renal. III a: Tumor afecta tercio inferior de vagina, no se extiende a la pared pélvica. III b: Extensión de parametrios hasta la pared pélvica o hidronefrosis o riñón no funcionante ( excluido). Estadio IV: El carcinoma se extiende más allá de la pelvis verdadera o clínicamente involucra la mucosa de vejiga o recto. IV a: Diseminación a órganos adyacente en la pelvis, vejiga y/o recto. IV b: Diseminación a órganos a distancia. 7.4. B. Estudios de extensión Para todos los estadios Exámenes de laboratorio: BHC, Nitrógeno de Urea, Creatinina, pruebas de función hepática, EGO, urocultivo. Radiografía de Tórax. Ultrasonido Abdominal y Pélvico. Si será llevada a cirugía: TP, TPT, tipo y RH. Electrocardiograma y Valoración Cardiovascular si es mayor de 40 años o si tiene antecedentes de enfermedad cardiovascular. MINSA 45 CCU MINSA.indd 45 19/4/07 10:39:09 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Estadios clínicos del II al IV Urografía Excretora Cistoscopia. Rectosigmoidoscopia. Tomografía computarizada si es posible. 7.4. C. Tratamiento 7.4. C. 1. Aspectos Generales de las Opciones de Tratamiento El manejo de las usuarias con cáncer cérvico uterino invasor debe estar a cargo de un equipo multidisciplinario de sub-especialistas oncólogos, por lo que debe ser referida inmediatamente a un nivel de mayor resolución. Existen líneas de manejo estándar de acuerdo a cada etapa clínica, sin embargo cada usuaria debe ser evaluada de manera particular sobre la base de sus factores pronósticos, para poder brindarle su mejor alternativa de tratamiento. Actualmente la cirugía y la radioterapia continúan siendo el tratamiento estándar. En etapas tempranas Ib1 y IIa tanto la radioterapia como la histerectomía radical y la disección bilateral de ganglios linfáticos, resultan en un porcentaje de curación del 85- 90% y 75-80 % respectivamente. La selección de uno de estos medios dependerá de la evaluación integral de la usuaria y la disponibilidad del tratamiento a elegir. Sin embargo nuevos estudios clínicos aleatorios en fase III, han mostrado que existe una ventaja en cuanto a la supervivencia en general, cuando se emplea una terapia a base de cisplatino administrada conjuntamente con radioterapia. Todos los estudios han mostrado de manera significativa una marcada ventaja de este enfoque de modalidad combinada. El riesgo de mortalidad por cáncer cervical disminuyó en un 30% para quedar en 50% mediante el uso concurrente de quimiorradiación. Sobre la base de estos resultados, se debe tomar seriamente en consideración la incorporación del uso de la quimioterapia a base de cisplatino con quimioterapia de forma concurrente en aquellas usuarias que requieren de radioterapia para el tratamiento del cáncer cervical, esto deberá ser siempre valorado por un equipo multidisciplinario conformado por Ginecólogo Oncólogo, Radioterapeuta Oncólogo y Oncólogo Médico que evalué cada usuaria en particular. 46 MINSA CCU MINSA.indd 46 19/4/07 10:39:10 Características del Servicio 7.4. C. 2. Cáncer cérvico uterino en etapa Ia I a. 1: El diagnóstico debe ser realizado a través de un cono biopsia con márgenes libres y en el que no se observe invasión de los vasos sanguíneos ni linfáticos. 1) Histerectomía total ampliada tipo I: La ooforectomía es opcional y debe posponerse para usuarias jóvenes. 2) Conización: La conización sola puede ser apropiada en usuarias que desean preservar su fertilidad. 3) Radiación intracavitaria sola (Braquiterapia): La radiación deberá reservarse para usuarias que no son candidatas quirúrgicas. I a. 2: 1) Quirúrgico: Se recomienda la histerectomía radical tipo II con disección de ganglios linfáticos pélvicos debido al riesgo conocido de hasta un 10% de metástasis de los ganglios linfáticos. Sin embargo, un estudio sugiere que la tasa de complicación de los ganglios linfáticos en este grupo de usuarias podría ser mucho menor y cuestiona si la terapia conservadora podría ser adecuada en usuarias en los que se presume que no tienen enfermedad residual después de la conización. La histerectomía radical con disección ganglionar puede también ser considerada para usuarias en las que la profundidad de la invasión del tumor sea incierta debido a un tumor invasor en los márgenes del cono. 2) Radiación intracavitaria sola (Braquiterapia): La radiación deberá reservarse para usuarias que no son candidatas quirúrgicas. 7.4. C. 3. Cáncer cérvico uterino en etapa Ib1 y IIa 7.4. C. 4. Opciones de tratamiento estándar 1) Histerectomía radical y linfadenectomía bilateral pélvica. En usuarias premenopáusica realizar ooforopexia. Mujeres entre 40 y 45 años se dejan ovarios sin ascenderlo y en mayores de 45 años se aconseja practicar ooforectomía bilateral. 2) Radioterapia Radical: Teleterapia (Radioterapia Externa) combinada con Braquiterapia (Radiación intracavitaria). 3) Irradiación pélvica total postoperatoria más quimioterapia después de una histerectomía radical y una linfadenectomía bilateral pélvica se debe tomar en cuenta en aquellas usuarias con ganglios pélvicos MINSA 47 CCU MINSA.indd 47 19/4/07 10:39:11 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino positivos, compromiso mayor del 50% del estroma cervical, márgenes quirúrgicos positivos y enfermedad parametrial extensa o residual. 4) Radioterapia más quimioterapia con cisplatino o cisplatino /FU-5 para usuarias seleccionadas por un comité multidisciplinario. 7.4. C. 5. Cáncer cérvico uterino en etapa Ib2, IIb, III, IVa Opciones de tratamiento estándar: 1) Radioterapia Radical: Teleterapia (Radioterapia Externa) combinada con Braquiterapia. 2) Radioterapia más quimioterapia con cisplatino o cisplatino /FU-5 para usuarias seleccionadas por un comité multidisciplinario. 7.4. C. 5. Cáncer cérvico uterino en etapa IVb. No existe tratamiento estándar para usuarias con cáncer cérvico uterino en etapa IVb que proporcione paliación substancial, se deberá tomar en cuenta su estado general y sitios afectados. Opciones de tratamiento: 1) Radioterapia Paliativa: La irradiación puede emplearse para paliar la enfermedad central o metástasis distantes. 2) Quimioterapia: Para usuarias seleccionadas por un comité multidisciplinario. 7.4. C. 6. Cáncer cérvico uterino recurrente En algunos casos, ocurre que posterior al tratamiento inicial, se logra un periodo libre de enfermedad y luego reaparecen los síntomas o datos que reflejan nuevamente actividad tumoral, esto es lo que conocemos como Recurrencia. Persistencia se considera cuando no se logra el control de la enfermedad inicial o cuando estos síntomas aparecen antes del año de terminado el tratamiento inicial. 48 MINSA CCU MINSA.indd 48 19/4/07 10:39:12 Características del Servicio No hay tratamiento estándar para el cáncer cérvico uterino recurrente que se ha extendido más allá de los límites de un campo radioterapéutico o quirúrgico. Todas las usuarias preferiblemente deben ser evaluadas por un comité multidisciplinario que permita elegir la mejor alternativa para ella. En general se debe tener en cuenta: Localización de la recurrencia: Central, periférica o a distancia. Edad y estado general de la usuaria. Tratamiento previo tiempo transcurrido desde el tratamiento inicial. 7.4. C. 7. Cáncer Cérvico Uterino y Embarazo El tratamiento de cáncer cérvico uterino durante el embarazo depende de la etapa clínica en que se realiza el diagnóstico del cáncer cérvico uterino y de la edad de gestación en el momento del diagnóstico. 1) Menor de 20 semanas de gestación: La estrategia tradicional es recomendar el tratamiento inmediato adecuado y acorde a la Etapa Clínica en que se hace el diagnóstico de cáncer cérvico uterino haciendo caso omiso al embarazo ( tratarla igual que a una usuaria no embarazada). 2) Mayor de 20 semanas: Retrasar el tratamiento hasta alcanzar la madurez fetal, realizar cesárea y complementar el tratamiento, en etapas tempranas quirúrgicas se procederá a realizar la histerectomía radical en el mismo tiempo quirúrgico de la cesárea y en etapas avanzadas posterior al retiro de puntos se remite a radioterapia para planificar su manejo. Cada caso debe ser manejado en particular con un comité multidisciplinario tomando en cuenta la decisión de la usuaria y familiares con respecto al tratamiento y el futuro del embarazo. 7.4. D. Seguimiento Examen general, ginecológico y citología trimestral los dos primeros años, semestral del tercero al quinto año y luego anual. Radiografía de tórax anual, exámenes de laboratorio anual. Ultrasonido abdominal y pélvico semestral los dos primeros años, luego anual por 5 años. MINSA 49 CCU MINSA.indd 49 19/4/07 10:39:13 CAPÍTULO VIII. ESTRATEGIAS DE INTERVENCIÓN. Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino P ara mejorar la cobertura de la toma de citología cervical y reducir la incidencia y mortalidad por cáncer cérvico uterino, se describen las estrategias seleccionadas. Estas son: Promoción para la salud. Aumento de la cobertura de citologías cervicales. Organización efectiva del diagnóstico, tratamiento y seguimiento. Desarrollo humano a través de la capacitación del personal de salud. 8.1. PROMOCIÓN PARA LA SALUD Para lograr la detección precoz y oportuna, y, por ende, el control y reducción de las usuarias afectadas por el Cáncer Cérvico Uterino, se propone aumentar los conocimientos de la población alrededor de los riesgos de esta enfermedad y las maneras más apropiadas para prevenirlas. Especial énfasis se debe de realizar en la asociación de las infecciones causadas por el VPH (Virus del Papiloma Humano) y el Cáncer Cérvico Uterino. 8.1.A. Información para la salud Es de especial importancia para el éxito del programa incrementar el conocimiento sobre cáncer cérvico uterino y la importancia de generar cambios positivos en la actitud de las mujeres con respecto a su propia salud y por otro lado se debe promover que los hombres actúen en colaboración como facilitadores del proceso del cuido de la salud de sus cónyuges y propiciar la adopción de estilos de vida saludable como parejas. Los principales ejes de comunicación y promoción de la salud que los gerentes y prestadores de los servicios de salud realicen, deben estar orientados a la disminución de los temores o la vergüenza para la realización de la citología cervical por parte de las usuarias, y a recuperar la confianza en los resultados que provee la institución. Dentro de los pasos iniciales del proceso, se considera importante involucrar a los proveedores del servicio en la reorientación del programa a fin de minimizar las barreras potenciales relacionadas con el personal de 50 MINSA CCU MINSA.indd 50 19/4/07 10:39:14 Estrategias de Intervención salud, y además, promover en las unidades de atención o ambientes, un abordaje integral para las usuarias en cualquiera de los servicios. También, debe fortalecerse en el personal de salud, las capacidades y técnicas adecuadas para realizar consejería apropiada como elemento básico y de apoyo que les ayude a asesorar a la población demandante y además lograr establecer una comunicación efectiva durante la prestación del servicio. De igual manera, dentro de la estrategia integral de comunicación debe diseñarse material educativo que faciliten el apoyo oportuno y efectivo de los mensajes educativos. 8.1.B. Educación para la salud Debe estar dirigida inicialmente a los prestadores de servicios de salud, y luego al desarrollo de acciones de prevención dirigidas a la población en general y especialmente las mujeres. Incluye actividades de educación para la Salud sobre temas relacionados al Cáncer Cérvico Uterino, sin olvidar los aspectos relacionados con mitos y creencias, contribuyendo a mantener a la población informada sobre los riesgos de padecer la enfermedad, formas de prevenirla, oportunidades de cura, lugares donde pueda acudir en búsqueda de mayor información y de atención. Deberá enfocarse a la población en general, en especial a las mujeres. Informar sobre la magnitud y trascendencia de las enfermedades en nuestro país. La información debe contemplar formas de prevenir el Cáncer Cérvico Uterino. Con el propósito de educar sobre factores de riesgo relacionados con Cáncer Cérvico Uterino, las actividades a desarrollar deberán orientarse al conocimiento e identificación de los mismos. La población deberá ser informada sobre las posibilidades diagnósticas, terapéuticas disponibles y además de que el Cáncer Cérvico Uterino tiene cura si es detectado tempranamente conllevando a mejores y mayores posibilidades de vida al ser detectado tempranamente. MINSA 51 CCU MINSA.indd 51 19/4/07 10:39:16 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Informar a las mujeres sobre los lugares donde pueden acudir para realizarse la detección oportuna de esta patología. Orientar a las mujeres sobre la responsabilidad en el auto cuidado de su salud. Alentar la demanda de la atención oportuna y periódica con fines de detección y en su caso, de tratamiento. La información al sexo masculino es necesaria desde el inicio de su madurez sexual por su relación con los factores de riesgo del Cáncer Cérvico Uterino, de forma particular, la transmisión del VPH y que además sean estos motivadores o alentadores en sus familias para el cuido de la salud. Los contenidos educativos deberán incluir la perspectiva de género, con el propósito de fomentar la integración de los hombres en el cuido de la salud de la mujer y en su propio cuido. El material informativo deberá estar de acuerdo al entorno cultural local y los niveles educativos de ser posible, en su elaboración se debe propiciar el involucro y la participación activa de la comunidad y equipo de salud. Las actividades de promoción se realizarán a través de los medios de comunicación masiva (radio, prensa y televisión), carteles, plegables, afiches, charlas educativas brindadas en las unidades de Salud y en el trabajo de terreno, por el personal comunitario de apoyo a las acciones en salud previa capacitación: promotores de salud, parteras adiestradas, brigadistas, colaboradores voluntarios, y otras personas que deseen contribuir al mejoramiento del estado de salud de su comunidad. La prevención y tratamiento oportuno de esta enfermedad debe orientarse como un derecho de la salud sexual y reproductiva de la mujer. 8.1. C. Participación Social La participación Social constituye uno de los ejes fundamentados orientados a la toma de conciencia por la sociedad sobre su responsabilidad conjunta en la solución de los problemas de salud de la población y en particular del Cáncer Cérvico Uterino, a través de su integración activa en las acciones de control de esta enfermedad. 52 MINSA CCU MINSA.indd 52 19/4/07 10:39:17 Estrategias de Intervención Se pretende incentivar y motivar la participación social y de grupos organizados en torno a los objetivos del Programa. Esto permitirá multiplicar los recursos disponibles y sensibilizar a diferentes sectores en el marco de la detección temprana del Cáncer Cérvico Uterino. Formación o fortalecimiento de alianzas, con la participación de actores sociales, organismos no gubernamentales (ONG) y líderes de la comunidad para que actúen como informadores y promotores ante su núcleo de influencia y lograr la referencia de mujeres al programa por medio del Sistema de Información Comunitaria (SICO) o por medio de las redes sociales establecidas, en que se vinculen las instituciones que desarrollen acciones en los territorios. Capacitación a promotores voluntarios, agentes comunitarios, líderes, etc., acerca del tema. Es conveniente que entre los temas de capacitación a los miembros de las redes comunitarias se incluya el Cáncer Cérvico- Uterino, para que éstos se conviertan en multiplicadores educativos. Actividades coordinadas con el sector educativo, especialmente de nivel medio y superior para que el tema se trate en el ámbito de la educación formal. 8. 2.AUMENTO DE LA COBERTURA DE CITOLOGIA CERVICAL Se pretende que las instituciones aumenten la cobertura de citologías para las mujeres en general, y en el Ministerio de Salud se realizará a través de la oferta de la toma de la citología en todas las unidades de atención (según el nuevo modelo de Atención Integral en Salud) y que forma parte, además del paquete básico de servicios de salud que se oferta. Se debe de realizar un especial énfasis en los siguientes grupos: Mujeres de 30 a 59 años de edad Mujeres con factores de riesgo epidemiológico Mujeres de nivel socioeconómico bajo Mujeres del área rural Mujeres que nunca se han tomado citología Mujeres que no se han realizado citología en los últimos dos años. MINSA 53 CCU MINSA.indd 53 19/4/07 10:39:18 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Como apoyo a este enfoque se reforzará la coordinación e integración con otros programas y servicios de Atención Integral que se brindan en las unidades 8. 3. ORGANIZACIÓN EFECTIVA DEL DIAGNÓSTICO, TRATAMIENTO Y SEGUIMIENTO. Dentro de esta estrategia, reviste particular importancia los procesos de calidad de la citología Cervical tanto al nivel de los centros responsables de la toma como del procesamiento y lectura de la citología. Es de especial importancia la capacitación del personal para lograr que éstos realicen una adecuada consejería previa y posterior a la toma de la muestra, envío oportuno y ágil de las muestras a los centros de lectura y su retiro posterior, una objetiva interpretación en la lectura del reporte y un tratamiento, derivación y seguimiento oportunos a las usuarias. Los equipos gerenciales de los SILAIS, municipios o áreas de salud, deben gestionar con recursos propios, locales o a través de proyectos la compra o abastecimiento completo de los materiales, equipos y recursos humanos especializados para la apertura o fortalecimiento de servicios de Patología en los hospitales departamentales o unidades de salud de referencia para la lectura de las muestras, así como también, optimizar sus esfuerzos para el envío oportuno de la citología cervical a los establecimientos de salud encargados del procesamiento y lectura de las muestras. El MINSA debe lograr el fortalecimiento de la red de Laboratorios encargados del procesamiento de las muestras para lograr la reducción de los tiempos que transcurren entre la toma y la entrega de resultados a las usuarias, ya que este proceso prolongado afecta la confianza entre las usuarias de los servicios. Se deben mejorar las capacidades del personal encargado de la lectura y el cumplimiento estricto de los controles de calidad necesarios para estas instancias. Este proceso se hará a través de un proceso de certificación o acreditación de los sitios en los que se procesen las muestras según estándares definidos. 54 MINSA CCU MINSA.indd 54 19/4/07 10:39:19 Estrategias de Intervención Para facilitar el seguimiento de las usuarias a través del tiempo es básica la identificación y archivo apropiado de los expedientes clínicos y mantener actualizados los diferentes formularios y registros diseñados para la atención de las usuarias según los resultados de la citología. Dichos instrumentos deben contener información para formar parte de una base de datos a nivel nacional, lo que obliga a las instituciones prestadoras de servicios de prevención y atención del Cáncer Cérvico Uterino a mantener información fluida y sistematizada de las lesiones preinvasoras e invasoras. Como eslabón importante de esta cadena y con el fin de garantizar la asistencia oportuna de las usuarias a sus controles debe incluirse mecanismos de contacto periódico dentro de las comunidades por parte del personal de salud. Las unidades de salud deberán de establecer la ruta crítica de las usuarias en el proceso de atención por lesiones preinvasoras e invasoras Asi mismo, se impulsará el desarrollo de cuidados paliativos para mujeres con cáncer avanzado a fin de asegurar a las usuarias y sus familias la mejor calidad de vida posible. 8.4. DESARROLLO HUMANO A TRAVÉS DE LA CAPACITACIÓN DEL PERSONAL DE SALUD El reconocimiento de la problemática del Cáncer Cérvico Uterino por el personal de salud, permitirá su integración como un componente a ser desarrollado dentro del Plan de desarrollo de los Recursos Humanos del Ministerio de Salud que esté acorde con el Modelo de Atención Integral en Salud y la Política de Salud del Ministerio de Salud. Se debe favorecer la realización de actividades coordinadas y unificadas de capacitación, adiestramiento y motivación permanente que permita al personal de salud realizar sus funciones adecuadamente, en dependencia de su categoría profesional y perfil, asumiendo con mayor compromiso, eficiencia y eficacia los retos de aplicar correctamente las Normas de Detección y Atención al Cáncer Cérvico Uterino. MINSA 55 CCU MINSA.indd 55 19/4/07 10:39:20 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Como elementos básicos y prioritarios se identifican; la concientización y la sensibilización del personal de salud e incrementar el conocimiento y el desarrollo de destrezas y habilidades para mejorar la competencia técnica de los prestadores de servicio tanto a nivel primario como secundario dentro del marco de la prevención del cáncer Cérvico Uterino. Uno de los componentes a reforzar es la calidad de la atención en la prestación del servicio a los diferentes niveles, orientándola al respeto de los derechos humanos de las personas, a fortalecer la comunicación y las relaciones interpersonales en la relación usuario / cliente-proveedor y a la disponibilidad de servicios de atención convenientes y apropiados para satisfacer las necesidades de las usuarias. Otro aspecto relevante es la capacitación, actualización y educación continua a los proveedores en aspectos técnicos tales como: Normas y protocolos de atención, la calidad en el proceso de la toma y lectura de la citología, técnicas actualizadas de educación y comunicación así como otros aspectos que durante el seguimiento se detecte su reforzamiento. RESUMEN ESTRATEGIAS DE INTERVENCIÓN ACTIVIDADES GENERALES LINEA DE ACCIÓN Promoción para la salud. ACTIVIDAD Diseño y Ejecución de Campaña Promocional en medios de Comunicación social. Determinación de los ejes fundamentales de información para revertir los mitos y creencias a cerca de la citología y el Cáncer en la población Capacitación de los actores sociales para la réplica de conocimientos en las comunidades Aumento de la captación a través del SICO Inclusión de la problemática en diversos foros ( abogacía acerca de la temática) Abogacía en el tema con las agencias de colaboración con el país para que el mejoramiento de las condiciones del servicio de salud 56 MINSA CCU MINSA.indd 56 19/4/07 10:39:21 Estrategias de Intervención LINEA DE ACCIÓN ACTIVIDAD Aumento de la cobertura de citología cervical Capacitación al personal de salud en Normas Técnicas Implementación de la Normativa. Coordinación e Integración con otros programas y servicios de atención a la salud de las mujeres. Dotación de Insumos mínimos necesarios. Mejoramiento de las condiciones de la red de procesamiento de las muestras. Inclusión del tamizaje en las brigadas móviles para zonas de difícil acceso. Inclusión del Tamizaje a las Prestaciones del Sub-Sistema de Seguridad Social Acreditación de los centros de procesamientos de muestras Organización efectiva del diagnóstico, tratamiento y seguimiento. Formación y actualización de recurso. Implementación de la normativa. Archivo correcto e identificación y llenado completo de expedientes clínicos. Diseño e implementación de carné único de usuaria. Visita domiciliaria de inasistentes. Reorganización y fortalecimiento del Laboratorio de Citología. Dotación de insumos y equipo necesarios a Laboratorios de Citología y Unidades de Patología Cervical. Mejoramiento de las condiciones para realizar cuidados paliativos en los servicios de oncología del país Desarrollo humano a través de la capacitación del personal de salud Capacitación y actualización del recurso en calidad de atención. Actualización y unificación de criterios para la aplicación de la normativa técnica tanto en los servicios públicos como en los privados. Capacitación, actualización y educación continúa a proveedores de servicio. Desarrollo de investigaciones cualitativas y cuantitativas. Monitoreo y Evaluación Incorporación de instrumentos únicos de registro de datos. Utilización del Sistema de Información que más se aplique a las condiciones actuales. Construcción de indicadores. Diseño de sistema de información nacional computarizado. Capacitación del Recurso. Visitas periódicas de apoyo y seguimiento a Laboratorios de Citología y Unidades de Patología Cervical. Revisión y Análisis de la información generada. Monitoreo trimestral Evaluación anual del Programa. MINSA 57 CCU MINSA.indd 57 19/4/07 10:39:23 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino CAPÍTULO IX MONITOREO DEL PROGRAMA E s de suma importancia la responsabilidad de la aplicación de las Normas aquí descritas, de parte de los diferentes Niveles de Atención en Salud del MINSA y las demás instituciones que trabajan en la promoción de la Salud Reproductiva, con el objetivo primordial de ofrecer sistema de información oportuno y que responda a las necesidades de este componente. La responsabilidad de realizar los procesos de monitoreo y evaluación, estará a cargo de los equipos gerenciales de las diferentes instituciones que desarrollen esta normativa, según las actividades que desempeñen en dependencia de su nivel de resolución, responsabilidad y funciones específicas. Será responsabilidad de los Equipos Técnicos de MINSA Central, SILAIS, Direcciones Municipales y de Áreas de salud la adaptación local del sistema de información, considerando su realidad y disponibilidad de recursos; asimismo, serán también responsables de proporcionar apoyo, asesoría y seguimiento al desarrollo de las actividades programadas en los establecimientos de salud que dependan jerárquicamente de ellos. 9.1. ESTRUCTURA Por su carácter integral el programa requiere una adecuada coordinación interinstitucional que permita la unificación de esfuerzos y cumplir los objetivos planteados por el Programa. El Ministerio de Salud a través de la Dirección General de Servicios de Salud tiene bajo su responsabilidad impulsar las acciones concernientes a la prevención y atención del Cáncer Cérvico Uterino. Además entre sus funciones se encuentra gestionar el apoyo político e inter- agencial para el Programa, así como el establecimiento de alianzan con los demás actores locales ubicados en los diferentes territorios. En todos los establecimientos de salud de cada nivel así como en el nivel comunitario, el personal de salud se responsabilizará de la ejecución de las actividades apoyándose en el Programa y Normativa Técnica de Prevención y Atención del Cáncer Cérvico Uterino. 58 MINSA CCU MINSA.indd 58 19/4/07 10:39:24 Monitoreo del Programa Se evaluarán las acciones del programa con base en indicadores de estructura, proceso y resultado. 1- Estructura Recursos Humanos (Gineco-obstetras, Colposcopistas, Citotecnólogos) Equipos (colcoscopios, asa térmica,..) 2- Proceso Toma de muestras: Cobertura de tamizaje según edad Proporción de aprovechamiento de oportunidades (número de MEF a las que se les tomó citología/número de MEF que pasaron consulta,) mujeres de 20-64 años. Lectura de muestras: Número de laminillas leídas diariamente por cito tecnólogo según normativa. Calidad de las muestras (adecuada /no adecuada) para citología cervical. Calidad de las muestras (adecuadas /inadecuadas) para biopsia por colposcopía. Falsos positivos y falsos negativos. Usuarias con estudios citológicos anormales (displasias, cáncer y VPH). Estudios confirmados por histo- patología. Porcentaje de muestras negativas revisadas. Porcentaje de muestras revisadas con certeza diagnóstica. Oportunidad: Oportunidad en el envío de las muestras: fecha de toma/fecha de entrega al laboratorio Oportunidad de lectura: fecha de entrega al laboratorio/fecha de lectura Oportunidad de retiro de reporte de muestras: fecha de lectura/fecha de retiro de reportes Oportunidad de entrega de los resultados: fecha de retiro de reportes/ fecha de entrega de resultado a la usuaria. MINSA 59 CCU MINSA.indd 59 19/4/07 10:39:26 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Oportunidad en el envío de la información: información oportuna (entrega de reportes e indicadores procesados a más tardar los días diez de cada mes). Información y Comunicación: Porcentaje de hombres y mujeres, incluyendo adolescentes informados por comunidades y establecimientos de salud. Porcentaje de usuarias de primera vez y subsecuentes orientadas (consejería) por nivel de atención. Tratamiento: Porcentaje de casos manejados con crioterapia sin lesión visible al año de tratamiento. Porcentaje de LEEP con límites quirúrgicos negativos. Porcentaje de conos fríos con límites quirúrgicos negativos. Porcentaje de usuarias tratadas en los primeros 3 meses del diagnóstico. Porcentaje de Recidivas 3- Resultados Cobertura anual del componente por grupos de edad y según los diferentes estadios clínicos. Disminución o aumento de incidencia de Cáncer Cérvico Uterino (morbilidad). Incremento del diagnóstico del cáncer en etapas tempranas (LIE-BG). Disminución o aumento de la mortalidad por Cáncer Cérvico Uterino según grupos de edades. Porcentaje de usuarias satisfechas con el procedimiento y trato brindado. 9.2. EVALUACIÓN El Programa será evaluado anualmente a nivel de los SILAIS, en cada institución de salud del sector. La evaluación tomará en cuenta los indicadores que lo integran: 9.3 INDICADORES Proceso Servicios Porcentaje de usuarias inasistentes contactadas. 60 MINSA CCU MINSA.indd 60 19/4/07 10:39:27 Monitoreo del Programa Porcentaje de usuarias que retornan al tamizaje de acuerdo al intervalo normado. Porcentaje de consultas por hora o su equivalente brindadas por médico colposcopista según normativa. Porcentaje de correlación diagnósticas Cito- Colpo- Histológico Proceso Calidad Porcentaje de muestras positivas, atípicas y dudosas revisadas. Porcentaje de usuarias con resultados positivo de citología, de las que el seguimiento es de acuerdo al intervalo normado. Porcentaje de casos positivos a lesión con correlación cito-colpoHistológica. Porcentaje de casos positivos a lesión con certeza diagnóstica. INSTRUMENTOS Ca1. Hoja de solicitud / reporte de Citología cervical Ca2. Hoja de solicitud / reporte de Colposcopia Ca3. Ficha de Registro de Usuaria Ca4. Informe mensual de Citología cervical / Colposcopia MINSA 61 CCU MINSA.indd 61 19/4/07 10:39:28 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Capítulo X FLUJOGRAMAS 62 MINSA CCU MINSA.indd 62 19/4/07 10:39:29 Flujogramas FLUJOGRAMA DE MANEJO INTEGRAL DE LA CITOLOGÍA CERVICAL Resultado de Citología Seguimiento Según Resultado Citología Inadecuada Repartir Muestra Negativo para LIE / Células Malignas Seguimiento de Acuerdo a Normas Positivo para LIE / Cel. Malignas LIE-BG (NIC I / VPH Atipia Celular LIE-AG (NIC II NIC III, IN CITU Repartir Citología en 46 meses COLPOSCOPIA Persiste Alteración Norma Sospechoso de Cánser Invasor Insatisfactoria Satisfactoria Biopsia + LEG Adenocarcinoma In Situ LEC (+) No Correlación Microinvasor LIE-BG NIC II NIC III, IN SITU LIE-BG (NIC I/ VPH Biopsia Negativa Crioterapia Conización Seguimiento Carcinoma Invasor Unidad Oncológica Microinvasor Ia I LIE AG Bordes positivos HTA Ampliada LIE AG Bordes Libres Desea Útero NO SI Re-Conización MINSA 63 CCU MINSA.indd 63 19/4/07 10:39:32 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino CITOLOGÍA CERVICAL REPORTA INFLAMACIÓN SEVERA Inflamación Severa Exudado y Cultivo Vaginal Tratamiento Etiológico Citología en 4-6 meses Citología Normal Inflamación Severa Peristente Seguimiento de Acuerdo a Normas Colposcopía Manejo Según Reporte Histológico 64 MINSA CCU MINSA.indd 64 19/4/07 10:39:33 Flujogramas CITOLOGÍA CERVICAL REPORTA CÉLULAS GLANDULARES ATÍPICAS Atípia de Células Glandulas Colposcopía + Legrado Endocervical Biopsia endometrial (si es mayor de 40 años o presenta sangrado anormal) In Situ Escamoso In Situ Adenocarcinoma Sin alteración Revisión de Laminillas Citología y Biopsia negativas Citología inicial AGC a favor de Neoplasia y/o Biopsia ASC / LIE Conización Vs HTA Neoplasia Invasora Oncología Seguimiento según resultados Citología 4-6 meses Citología Negativa AGC / ASC / LIF Cono Diagnóstico Seguimiento de acuerdo a normas MINSA 65 CCU MINSA.indd 65 19/4/07 10:39:35 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino CITOLOGÍA CERVICAL REPORTA CÉLULAS ESCAMOSAS ATÍPICAS DE SIGNIFICADO INDETERMINADO (ASC-US) Atípia de Células Escamosas (ASC-US) Repartir citología 4-6 meses Citología Negativa Citología 4-6 meses Citología Negativa Seguimiento de Acuerdo a Normas Colposcopía + Biopsia ASC / LIE Bx LIE / Neoplasia Invasora Bx Negativa Manejo según Normas Seguimiento según Resultados Citología 4-6 meses Citología Negativa Seguimiento de Acuerdo a Normas ASC / LIE Colposcopía Manejo según Resultado 66 MINSA CCU MINSA.indd 66 19/4/07 10:39:38 Flujogramas CITOLOGÍA CERVICAL REPORTA CÉLULAS ESCAMOSAS ATÍPICAS NO EXCLUYE LIE DE ALTO GRADO (ASC-H) Atipia de Células Escamosas (ASC-H) Colposcopía + Biopsia Biopsia Negativa Biopsia LIE / Neoplasia Invasora Revisión de Laminillas Biopsia Negativa Se confirma LIE Citología 4-6 meses Citología Negativa Seguimiento de Acuerdo a Normas Manejo según Normas Manejo según Normas ASC / LIE Colposcopía Manejo según Resultado MINSA 67 CCU MINSA.indd 67 19/4/07 10:39:39 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino CITOLOGÍA CERVICAL REPORTA (ASC-US) PACIENTE POST MENOPAUSICA Tratamiento con Estrógeno Tópico Citología 1 semana post tratamiento Citología Negativa ASC / LIE Citología 4-6 meses Atipia de Células Escamosas (ASC-US) Colposcopía + Biopsia Manejo según Resultado de Biopsia Seguimiento de Acuerdo a Normas Citología Negativa Seguimiento de Acuerdo a Normas * Estrógeno Tópico vía Vaginal, por 4 semanas, tome citología. 1 semana después de terminado el tratamiento 68 MINSA CCU MINSA.indd 68 19/4/07 10:39:41 Flujogramas CITOLOGÍA CERVICAL REPORTA LESIÓN INTRAEPITELIAL DE BAJO GRADO (VPH/NIC-I) LIE - BG NIC-I / VPH Repetir Citología 4-6 meses Citología Negativa Colposcopía + Biopsia ASC/LIE Tratamiento con Estrógeno Tópico Tratamiento con Estrógeno Tópico Citología 4-6 meses Bx Negativa LIE/BG LIE/AG CRIOTERAPIA CONO/ HTA Cáncer Invasor Citología Negativa ONCOLOGÍA Seguimiento de Acuerdo a Normas Seguimiento de Acuerdo a Normas MINSA 69 CCU MINSA.indd 69 19/4/07 10:39:43 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino CITOLOGÍA CERVICAL REPORTA LESIÓN INTRAEPITELIAL DE ALTO GRADO (NIC-II/NIC III/CIS) LIE - BG NIC-II / NIC III / CIS Colposcopía + Biopsia SATISFACTORIA Biopsia de lesión presente Indicación de LEC si no hay Lesión Bx Negativo LEG Negativo Revisión de Laminillas Citología LIE-AG Biopsia Negativa CONO Diagnóstico Citología LIE-AG Biopsia LIE se confirma Lesión INSATISFACTORIA Indicación de LEC Biopsia si hay Lesión LIE - BG LIE - AG CRIOTERAPIA CONO / HTA Cáncer Invasor ONCOLOGIA Seguimiento de Acuerdo a Normas Manejo según Resultado Seguimiento de Acuerdo a Normas 70 MINSA CCU MINSA.indd 70 19/4/07 10:39:45 Flujogramas CÁNCER CERVICO UTERINO ETAPAS I - II - III - IV ETAPA I Ia I HISTERECTOMÍA TIPO I CONIZACIÓN CERVICAL BRAQUITERAPIA EXCLUSIVA Ia II HISTERCTOMÍA RADICAL TIPO II + LINFADENECTOMIA BRAQUITERAPIA EXCLUSIVA Ia b-1 HISTERECTOMÍA RADICAL TIPO III + LINFADENECTOMIA RADIOTERAPIA EXTERNA BRAQUITERAPIA Ia b-2 RADIOTERAPIA EXTERNA + BRAQUITERAPIA QUIMIOTERAPIA RADIOTERAPIA EVALUAR HISTERCTOMIA TIPO I POSTERIOR A RT MINSA 71 CCU MINSA.indd 71 19/4/07 10:39:47 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino ETAPAS II - III II A II B - III A Y IIIB RADIOTERAPIA EXTERNA + BRAQUITERAPIA RADIOTERAPIA EXTERNA + BRAQUITERAPIA QUIMIOTERAPIA/ RADIOTERAPIA QUIMIOTERAPIA/ RADIOTERAPIA HISTERECTOMÍA RADICAL TIPO III LINFADENECTOMIA PÉLVICA* * Previa evaluación por comité multidiciplinario 72 MINSA CCU MINSA.indd 72 19/4/07 10:39:49 CAPÍTULO XI BIBLIOGRAFÍA Bibliografía 1. Bosch FX, Muñoz N, de Sanjose S. Human papillo-mavirus and other risk factors for cervical cancer. Biomedicine & Pharmaco therapy 51 (6–7):268–275 (1997). 2. Temmerman M, Tyndall MW, Kidula N, et al.Risk factors for human papillomavirus and cervical precancerous lesions, and the role of concurrent HIV-1 infection. International Journal of Gyne-cology and Obstetrics 65 (2): 171–181 (May 1999). 3. Goldie SJ, Kuhn L, Denny L, et al. Policy analysis of cervical cancer screening strategies in lowresource settings: clinical benefits andcosteffectiveness. Journal of the American Medical Association 285 (24): 3107–3115 (June 27, 2001). 4. IARC Working Group on Cervical Cancer Screening. Summary chapter. In: Hakama M, Miller AB, Day NE, eds. Screening for Cancer of the Uterine Cervix. IARC Scientific Publications No. 76. Lyon: IARC (1986). 5. Schiffman M, Herrero R, Hildesheim A, et al. HPV DNA test-ing in cervical cancer screening: results from women in a high-risk province of Costa Rica. Journal of the American Medical Association 283(1):87–93 (January 2000). 6. Wright T Jr, Denny L, Kuhn L, et al. HPV DNA testing of self-collected vaginal samples compared with cytologic screening to detect cervical cancer. Journal of the American Medical Association 283(1):81–86 (January 2000). 7. Bosch FX, Rohan T, Schneider A, et al. Papillomavirus research update: highlights of the Barcelona HPV 2000 interna-tional papillomavirus conference. Journal of Clinical Pathology 54 (3): 163–175 (March 2001). 8. Cuzick J, Sasieni P, Davies P, et al. A systematic review of the role of human papilloma virus (HPV) testing within a cervical screening programme: summary and conclusions. Britishn Journal of Cancer 83 (5): 561–565 (September 2000). 9. Epidemiologic classification of human papillomavirus types associated with cervical cancer. New England Journal of Medicine 348 (6): 518–527 (February 6, 2003). MINSA 73 CCU MINSA.indd 73 19/4/07 10:39:50 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino 10. Bosch FX, de Sanjose S. Chapter 1. Human papillomavirus and cervical cancer.Burden and assessment of causality. Journal of the National Cancer Institute Monographs 31: 3–13 (2003). 11. Muñoz N, Franceschi S, Bosetti C, et al. Role of parity and human papillomavirus in cervical cancer: the IARC multicentric case-control study. Lancet 359 (9312) 1093–1101 (March 30, 2002). 12. Brinton LA, Reeves WC, Brenes MM, et al. Parity as a risk factor for cervical cancer. American Journal of Epidemiology 130: 486–496 (1989). 13. Moreno V, Bosch FX, Muñoz N, et al. Effect of oral contraceptives on risk of cervical cancer in women with human papillo-mavirus infection: the IARC multicentric case-control study.Lancet 359 (9312): 1085–1092 (March 30, 2002). 14. Hildesheim A, Herrero R, Castle PE, et al. HPV co-factors related to the development of cervical cancer: results from a population-based study in Costa Rica. British Journal of Cancer 84 (9): 1219–1226 (May 4, 2001). 15. Szarewski A, Cuzick J. Smoking and cervical neoplasia: a review of the evidence. Journal of Epidemiological Biostatistics 3: 229–256 (1998). 16. Wesley R, Sankaranarayanan R, Mathew B et al. Evaluation of visual inspection as a screening test for cervical cancer. British Journal of Cancer 75 (3): 436-440 (March 1997). 17. Be linson JL, Pretorius RG, Zhang WH et al. Cervical cancer screening by simple visual inspection after acetic acid. Obstetrics & Gynecology 98 (3): 441-444 (September 2001). 18. Denny L, Kuhn L, Pollack A et al. Evaluation of alternative methods of cervical cancer screening for resource-poor settings. Cancer 89 (4): 826-833 (August 2000). 19. Sankaranarayanan R, Shyamalakumary B, Wesley Ret al. Visual inspection with acetic acid in the early detection of cervical cancer and precursors. International Journal of Cancer 80 (1): 161-163 (January 1999). 20. Smith RA, Cokkinides V, von Eschenbach AC, et al. American Cancer Society Guideline for the Early Detection of Cervical Neoplasia and Cancer. CA Cancer J Clin 2002;52(1):8-22.International Agency for Research on 74 MINSA CCU MINSA.indd 74 19/4/07 10:39:52 Bibliografía Cancer (IARC). Summaries and Evaluations: Human Papillomaviruses. Lyons: IARC; 1995; 64. November 13, 2002. 21. Kulasingam SL, Hughes JP, Kiviat NB et al. Evaluation of human papillomavirus testing in primary screening for cervical abnormalities: comparison of sensitivity, specificity, and fre-quency of referral. JAMA 2002; 288 (14): 1749-57. 22. U.S. Preventive Services Task Force. Screening for Cervical Cancer: Recommendations and Rationale. AHRQ Publication No. 03-515A. January 2003. Agency for Healthcare Research and Quality, Rockville, MD. 23. Whitney CW, Sause W, Bundy BN, et al.: Randomized comparison of fluorouracil plus cisplatin versus hydroxyurea as an adjunct to radiation therapy in stage IIB-IVA carcinoma of the cervix with negative para-aortic lymphnodes: a Gynecologicncology Group and Southwest Oncology Group study. J Clin Oncol 17 (5): 1339-48, 1999. 24. Morris M, Eifel PJ, Lu J, et al.: Pelvic radiation with concurrent chemotherapy compared with pelvic and para-aortic radiation for high-risk cervical cancer. N Engl J Med 340 (15): 1137-43, 1999. 25. Rose PG, Bundy BN, Watkins EB, et al.: Concurrent cisplatin-based radiotherapy and chemotherapy for locally advanced cervical cancer. N Engl J Med 340 (15): 1144-53, 1999. 26. Keys HM, Bundy BN, Stehman FB, et al.: Cisplatin, radiation, and adjuvant hysterectomy compared with radiation and adju-vant hysterectomy for bulky stage IB cervical carcinoma. N Engl J Med 340 (15): 1154-61, 1999. 27. Peters WA 3rd, Liu PY, Barrett RJ 2nd, et al.: Concurrent chemotherapy and pelvic radiation therapy compared with pelvic radiation therapy alone as adjuvant therapy after radical surgery in high-risk early-stage cancer of the cervix. J Clin Oncol 18 (8): 1606-13, 2000. 28. Thomas GM: Improved treatment for cervical cancer--concurrent chemotherapy and radiotherapy. N Engl J Med 340 (15): 1198-200, 1999. 29. Pearcey R, Brundage M, Drouin P, et al.: Phase III trial comparing radical radiotherapy with and without cisplatin chemotherapy in patients with advanced squamous cell cancer of the cervix. J Clin Oncol 20 (4): 966-72, 2002. MINSA 75 CCU MINSA.indd 75 19/4/07 10:39:53 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino 30. Rose PG, Bundy BN: Chemoradiation for locally advanced cervical cancer: does it help? J Clin Oncol 20 (4): 891-3, 2002. Lanciano RM, Won M, Hanks GE: A reappraisal of the International Federation of Gynecology and Obstetrics staging system for cervical cancer. A study of patterns of care. Cancer 69 (2): 482-7, 1992. 31. Cervical Carcinoma, Seminars in surgical oncology, Vol 16, (3), 1999. 32. G. DePalo, W. Chanen, S. Dexus. Patologia y Trtamiento del Tracto genital Inferior, 2000, Masson, S.A. 33. Solomon D, Davey DD, Kurman R, Moriarty A,O'connor D,Prey Metal. The 2001 Bethesda System: Terminology for reporting results of Cervical Citology. Jama 2002; 287: 2114-2119. 34. Manual de Procedimientos para Diagnóstico de Citología Cérvico Vaginal, Ministerio de Salud Perú 2000. 35. Manual de Normas y Procedimientos para la Prevención del Cáncer de Cuello Uterino Ministerio de Salud, Perú 2000. 36. Manual de Referencia para la Aplicación de las Normas de Atención de Cáncer Cérvico Uterino, Ministerio de Salud de Guatemala, Septiembre 1999. 37. Normativa Técnica de Prevención y Control del Cáncer Cérvico Uterino, Ministerio de Salud Pública y Asistencia Social, El salvador 2002. 38. Programa de Prevención y Control del Cáncer Cérvico Uterino, Ministerio de Salud Pública y Asistencia Social, El salvador 2002. 39. Norma Nacional, Reglas, Protocolos y Procedimientos para la Detección y Control de Cáncer del Cuello del Útero, Ministerio de Salud Pública y Previsión Social, Bolivia 2001. 40. Diagnóstico y Tratamiento del Cáncer Cérvico Uterino, protocolo AUGE, Comisión Nacional de Cáncer Cérvico Uterino, Ministerio de Salud, Chile 2004. 41. Norma Técnica para la Detección Temprana del Cáncer de Cuello Uterino y Guía de Atención de Lesiones Preneoplásicas de Cuello Uterino, Servicio de Salud Colombia 2000. 76 MINSA CCU MINSA.indd 76 19/4/07 10:39:54 Bibliografía 42. Norma Oficial Mexicana para la Prevención, Tratamiento y Control del Cáncer del Cuello del Útero. Secretaria de Salud 2000. 43. Who should have colposcopy? The Journal of Family Practice • January 2003 • Vol. 52, No. 1Lewis M. J. Análisis de la Situación del Cáncer Cérvico Uterino en Latinoamérica y el Caribe, Organización Panamericana de la Salud, 2004 44. Castro W. Cols.Eficacia, Seguridad y Aceptabilidad de la Crioterapia, ACCP.2004 45. Cervical Cancer Screening, ICSI, Health Care Guideline, Tenth Edition 2004. 46. Planificación de Programas Apropiados para el Cáncer Cérvico Uterino, 3ra edición 2002, Organización Panamericana de la Salud. 47. Castellsague X, Bosh FX. The Male Role in Cervical Cancer, Salud Publica Mex. 45 suppl. 3-50345/53,2003. 48. Soutter W.P. Controversies in Management: Immediate referral to colposcopy is safer Education and debate BMJ 1994; 309:591-592 (3 September) 49. Aspectos Claves del Cáncer Cérvico Uterino, Reproductive Health Outlook (RHO) 2004. MINSA 77 CCU MINSA.indd 77 19/4/07 10:39:56 CAPÍTULO XII ANEXOS Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Anexo 1: Consejería Anexo 2: Protocolo de Observación Anexo 3: Protocolo de Crioterapia Anexo 4: Protocolo de Conización Cervical con Asa Térmica Anexo 5: Formatos para Reportar la Información Anexo 6: Bases Conceptuales Para el Manejo del Cáncer Cérvico Uterino 78 MINSA CCU MINSA.indd 78 19/4/07 10:39:57 Anexo 1. Consejería ANEXO 1. CONSEJERÍA L a consejería es un elemento crucial. Mediante la consejería los proveedores de la atención ayudan a que las usuarias tomen sus propias decisiones acerca de su salud sexual y reproductiva y que las pongan en práctica. La buena consejería tiene como resultados usuarias más satisfechas y contribuye a que utilicen los servicios de detección temprana de cáncer cérvico uterino por más tiempo y con mayor éxito. No es necesario que la buena consejería tome mucho tiempo, especialmente si la información se ajusta a las necesidades de la usuaria. Una buena consejería requiere de una persona adiestrada que mantenga una actitud respetuosa y considerada hacia las usuarias. En la consejería existen principios básicos que no deben pasarse por alto como son: Trate bien a todas las usuarias: el/la consejera(o) debe ser cortés, tratar con respeto a todas las usuarias, creando un ambiente de confianza, hablar abiertamente y darle la seguridad que nada de lo que se diga se discutirá con otras personas dentro o fuera del establecimiento. Interactúe: el/la consejera(o) debe saber escuchar y responder adecuadamente a la usuaria, cada una es diferente, la mejor manera de ayudar es comprendiendo las necesidades y preocupaciones de dicha persona. Adapte la información a la usuaria: al escuchar atentamente el/la consejera (o) conoce que tipo de información que necesita la usuaria, dicha información debe ser brindada en forma precisa y en lenguaje comprensible a la usuaria. Evite el exceso de información: las usuarias necesitan información para hacer elecciones informadas, el exceso hace más difícil recordar la información realmente importante, si se utiliza todo el tiempo para brindar información se deja muy poco para preguntas y respuestas. MINSA 79 CCU MINSA.indd 79 19/4/07 10:39:58 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Involucre a la usuaria en el manejo que necesita: el/la consejera(o) ayuda a que las usuarias participen en la elección basada en la información y el/la consejera(o) debe respetar esa decisión y verificar que la usuaria comprenda el examen o procedimiento a realizar, los beneficio y posibles riesgos a la salud, así como los efectos secundarios, de esta manera el/ la consejera(o) se asegura que la usuaria haga una elección informada. Cuando las usuarias participan en las decisiones, utilizan los servicios de salud preventiva por más tiempo y en forma más efectiva. Ayude a que la usuaria comprenda y recuerde: el/la consejera(o) enseña a la usuaria los materiales que se utilizan en la toma de la citología, muestra y explica el contenido de rota folios, posters, mantas, folletos u otros impresos con dibujos. Si puede entréguele material que lleve a su casa, este le ayudara a recordar y compartir con otras personas. INFORMACIÓN BÁSICA Conocimiento de la enfermedad. Factores de riesgo. Interacción y mecanismos de transmisión de ITS Medidas preventivas Beneficios de la detección temprana. Efectos secundarios del tratamiento. Participación activa de la pareja. CONSEJERÍA PREVIA A LA TOMA DE LA CITOLOGÍA • • • • • • • • • • • • • Presentarse con nombre y función dentro del equipo de salud. Motivos por los cuales desea hacerse la prueba de detección o por los cuales fue referida. Significado de la prueba o procedimiento. En que consiste la prueba. Ventajas de realizarse la prueba para la detección temprana. objetivo de la prueba y sus resultados. Importancia de acudir al resultado de la prueba o procedimiento. Necesidad de repetir la prueba o el procedimiento.Si es necesario. Estado actual de salud. Situaciones de riesgo. Situaciones que no presentan riesgo. Mecanismos de prevención. Acordar con la usuaria la fecha y la hora de la próxima cita. 80 MINSA CCU MINSA.indd 80 19/4/07 10:39:59 Anexo 1. Consejería CONSEJERÍA EN LA CITA A RESULTADO DE LA CITOLOGÍA • • • • • • • • • • Mirar a la usuaria a los ojos a la hora de entregar el resultado. Mostrar Interés Brindar el tiempo necesario para que la usuaria asimile el resultado, respete su silencio si es necesario. Apoyar a la usuaria a que comparta sus reacciones iniciales. Aclarar el significado de los resultados a la usuaria, a su pareja o acompañante si fuere factible. Explicar las acciones siguientes a realizar. Si el resultado es negativo, determinar cuando se repetirá la prueba siguiente. Desarrollar un plan de seguimiento. Orientar hacia como mantenerse libre de o con menor riesgo Si va a ser referida, debe quedar bien clara de cuando y donde debe acudir. Hacerle ver la importancia de continuar su diagnóstico o tratamiento. MINSA 81 CCU MINSA.indd 81 19/4/07 10:40:00 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino ANEXO 2. PROTOCOLO DE OBSERVACIÓN Existe una alternativa de manejo para las Lesiones de bajo Grado y los ASC-US basada en la observación y seguimiento a través de citologías periódicas, fundamentado en la historia natural de la enfermedad, ya que una lesión intraepitelial tarda años en evolucionar, en algunos porcentajes se reporta regresión espontánea, si la lesión persiste y está presente, puede detectarse en las citologías posteriores a lo largo del seguimiento y entonces tratarse. El seguimiento es simple y basado en los controles citológicos cada 4-6 meses, hasta que la lesión desaparezca y solo ante la persistencia o progresión se envían a colposcopia y según el resultado se decide tratamiento. Debe seleccionarse muy bien a la paciente que se brindara este manejo, evaluarse antecedentes, factores de riesgo, posibilidades de seguimiento, accesibilidad a la toma de la citología y a su resultado. Antes de decidirse por este método de seguimiento y vigilancia, deben de tomarse en cuenta las siguientes aseveraciones: El tratamiento de las LEI BG 5-10% demostrará ser LIE AG o puede albergar un VPH 16 o 18. KoutsKy y Cols. En su estudio prospectivo de seguimiento a dos años encontraron que el riesgo acumulado para un NIC II o NIC III era del 28% en VPH positivas y 3% en VPH negativas y mayor riesgo si era VPH 16 o 18. Debe confiarse a la población de pacientes la participación de su propio cuidado y no ausentarse a sus controles. Spitzer y Cols, en su estudio encontraron que el cumplimiento era inferior al 33% en el seguimiento, la mayoría no acudía en la cita programada. Tener presente el riesgo de los falsos negativos (13-20%)en la citología, si este será el único método de seguimiento. Otros autores consideran que repetir la citología puede retrasar o impedir el diagnóstico y que la colposcopia inmediata esta justificada. 82 MINSA CCU MINSA.indd 82 19/4/07 10:40:01 Anexo 3. Protocolo de Crioterapia ANEXO 3 PROTOCOLO DE CRIOTERAPIA La ACCP publicó en Octubre del 2003 una revisión sistemática sobre la crioterapia, en el que las tasas de curación de la crioterapia por grado de NIC fueron relativamente uniformes en siete estudios aleatorizados controlados y oscilaron entre 86,0 y 94,6% para todos los grados, entre 90,9 y 100,0% en las lesiones NICI 75,0 y 95,9%, en lesiones NICII 71,0 y 91,7%, en lesiones NICIII. Las tasas de curación son típicamente inferiores en: • • • Usuarias que tienen lesiones más graves (LIE-AG) Lesiones que cubren el 75% o más del cuello uterino. En las lesiones que se extienden en el canal endocervical. Es importante el seguimiento cuidadoso, incluso cuando se tratan lesiones menos graves (NIC 1 y NIC 2) con crioterapia; las tasas de curación indican que aproximadamente el 10% de las mujeres tratadas presentarán una lesión persistente en los exámenes de seguimiento en el primer año, la mayoría de los fracasos del tratamiento se pueden detectar en el primer año de seguimiento. Instrucciones para la realización del procedimiento de Crioterapia • Personal debe estar familiarizado con la técnica, conoce el expediente de la usuaria, el reporte de colposcopia con las características de la lesión, reporte de biopsia y verifica la indicación del tratamiento. • Informar a la usuaria de la necesidad del tratamiento, de los pasos del procedimiento, de las molestias que pudiera sentir y de los efectos secundarios después del tratamiento. • Obtener el consentimiento informado. • Asegurarse de que todos los instrumentos y suministros están disponibles: especulo estéril, fuente de luz, pistola de crioterapia, cilindro de gas con presión adecuada, cronómetro. MINSA 83 CCU MINSA.indd 83 19/4/07 10:40:03 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino • Previa evacuación de vejiga, colocar a la usuaria en posición ginecológica. • Inspeccionar genitales externos, colocar especulo, con el cérvix adecuadamente visible, fijar las hojas del especulo para que el operador pueda tener por lo menos una mano libre. • Ajuste fuente de luz para ver claramente el cérvix. • Remover con una torunda cualquier secreción del cuello uterino. • En los centros que sea posible se recomienda visualizar nuevamente los limites y ubicación de la lesión, por medio de una colposcopia o visualización a simple vista con ácido acético. • Aplicar la punta de la sonda de crioterapia (acorde a la lesión y a la usuaria) sobre el cuello uterino, asegurarse que el botón endocervical esta justo sobre el orificio del cérvix y que el mango de la pistola permanece perpendicular al plano del cuello uterino.(Figura 5 y 6) Asegurarse que las paredes de la vagina no estén en contacto con la punta. Puede ser necesario utilizar una espátula para empujar cualquier protusión de la vagina entre las hojas del especulo. • Programar el cronómetro para tres minutos, apretar el disparador de gas para iniciar el proceso de congelamiento. Vigilar como la bola de hielo se desarrolla hasta 5 mm por fuera de los bordes laterales de la lesión. • Soltar el disparador de gas a los 3 minutos. No retire la sonda, ni la traccione, espere a que se descongele y se desprenderá automáticamente del cuello uterino. • Esperar 5 minutos y repita el procedimiento una vez más, puede prolongarse el tiempo de enfriamiento hasta que la bola de hielo alcance los 5 mm por fuera de la lesión. • Cuando el procedimiento ha sido completado, esperar el desprendimiento espontáneo y cerrado la válvula, destornille la punta de la sonda y coloque en solución de cloro al 0.5% por 10 minutos para descontaminación. • Ayude a la usuaria a incorporarse de la camilla. • Registre el tratamiento en los documentos necesarios. • Proporcione a la usuaria un formato de instrucciones para después de la crioterapia. 84 MINSA CCU MINSA.indd 84 19/4/07 10:40:04 Anexo 3. Protocolo de Crioterapia Figura 5. Área de congelamiento con Crioterapia Figura 6. Lesión antes y después de la Crioterapia INSTRUCCIONES PARA PACIENTES DESPUES DE CRIOTERAPIA DEL CUELLO UTERINO. • • • • • • • • Después del tratamiento casi todas las mujeres presentan un flujo vaginal espeso por 14 a 28 días. Algunas usuarias pueden tener un ligero sangrado o dolor tipo cólico. No deberá colocarse nada en la vagina, ni usar duchas vaginales en los siguientes 28 días. No deberá tener relaciones sexuales por un mes y si es posible que la pareja use condón o preservativo por tres meses. Durante el período de curación esta más susceptible de contraer enfermedades transmisibles sexualmente. Si el flujo se hace maloliente y/o se acompaña de dolor tipo cólico, por favor visite el centro de salud de su comunidad. Regrese a consulta en 4 semanas para control. Cualquier duda que tenga háganosla saber, que gustosamente le proporcionaremos información necesaria. Acuda a control en la fecha programada. MINSA 85 CCU MINSA.indd 85 19/4/07 10:40:06 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino ANEXO 4. PROTOCOLO DE CONIZACIÓN CERVICAL CON ASA TÉRMICA • • • • • • • • • • • • • • Personal familiarizado con la técnica, conoce el expediente de la usuaria, el reporte de colposcopia con las características de la lesión, reporte de biopsia y verifica la indicación de la conización. Informar a la usuaria de la necesidad del tratamiento, de los pasos del procedimiento, de las molestias que pudiera sentir y de los efectos secundarios después del tratamiento. Obtener el consentimiento informado. Asegurarse de que todos los instrumentos y suministros están disponibles: especulo no conductivo estéril, unidad electro quirúrgica, asas térmicas y todo el equipo necesario para el procedimiento. Previa control y registro de presión arterial y evacuación de vejiga, colocar a la usuaria en posición ginecológica. Adherir el electrodo de retorno o “polo a tierra” en la parte interna del muslo. Inspeccionar genitales externos, colocar especulo no conductivo con el aditamento de aspirador de humo, con el cérvix adecuadamente visible, asegurarse que las paredes de la vagina no dificulten la visibilidad. Puede ser necesario utilizar un separador vaginal no conductivo. Ajuste fuente de luz para ver claramente el cérvix. Remover con una torunda cualquier secreción del cuello uterino, aplicar ácido acético al 3-5% en el cuello uterino y proceder al examen colposcopico para identificar la presencia y distribución de la lesión. Inyecte en el cuello uterino Xilocaina al 2% sin epinefrina con 1cm de profundidad en horas 2,5,8,11, con extensor de aguja. (figura 7 y 8) Para proceder a la resección, seleccionar el electrodo de asa térmica adecuado de acuerdo a las características de la lesión. Para proceder a la resección seleccionar la potencia de corte y coagulación de acuerdo a las especificaciones del equipo, en promedio se necesitan de 30-40 W, conectar el aspirador de humo. Con todos los cuidados se procede a resecar la lesión identificada, teniendo en cuenta que es muy importante resecar toda la zona de transformación; para endocervix se cambia el asa. Los puntos sangrantes y el lecho cruento residual serán fulgurados usando el electrodo de bola y la corriente de coagulación de 40 a 50w. 86 MINSA CCU MINSA.indd 86 19/4/07 10:40:07 Anexo 4. Protocolo de Conización Cervical con Asa Térmica • • • • Una vez controlado el sangrado, colocar un tapón de gasa con crema antiséptica preferiblemente, en la base del cráter fulgurado; finalizando de esta manera el procedimiento. Deje reposar una hora y luego ayude a la usuaria a incorporarse de la camilla. Rotular las muestras, registre el tratamiento en los documentos necesarios. Proporcione a la usuaria un formato de instrucciones para después del procedimiento. Figura 7. Conización Cervical Infiltración Horas: 2,5,8,11 Resección Exocervix Resección Endocervix Figura 8. Equipo para realizar Cono con ASA TERMICA Porta Electrodo con Asa MINSA 87 CCU MINSA.indd 87 19/4/07 10:40:50 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino INSTRUCCIONES PARA PACIENTES DESPUES DE CONIZACION DEL CUELLO UTERINO. • • • • • • • • • • Después del tratamiento casi todas las mujeres presentan un flujo vaginal marrón oscuro o rosado, un goteo o manchado por unos días o persistir hasta 3 semanas. Algunas usuarias pueden tener dolor tipo cólico. Retirar el tapón vaginal a la mañana siguiente No deberá colocarse nada en la vagina, ni usar duchas vaginales en los siguientes 28 días. No deberá tener relaciones sexuales por 6 semanas y si es posible que la pareja use condón o preservativo por tres meses. (Durante el período de curación esta más susceptible de contraer enfermedades transmisibles sexualmente. No levantar objetos pesados por lo menos durante dos semanas. Acudir inmediatamente si presenta: fiebre, sangrado profuso y/o el flujo se hace maloliente, y/o se acompaña de dolor tipo cólico, por favor visite el centro donde fue atendida. Regrese a consulta en 4 semanas para control. Cualquier duda que tenga háganosla saber, que gustosamente le proporcionaremos información necesaria. Acuda a control en la fecha programada. 88 MINSA CCU MINSA.indd 88 19/4/07 10:40:52 Anexo 5. Formato para Reportar la Información Protocolo ANEXO 5 FORMATOS PARA REPORTAR LA INFORMACIÓN PROTOCOLO REPUBLICA DE NICARAGUA MINISTERIO DE SALUD DIRECCION GENERAL DE SERVICIOS DE SALUD Solicitud y Reporte de Citología Cervical Exp No. I. Unidad de Salud___________________________________________________ FECHA _____________ Nombre Completo________________________________________________________________________ DESCRIPCIÓN DEL CERVIX PROCEDENCIA DE LA MUESTRA Exo- Endocérvix ASPECTO CLINICO SECRECION NOMBRE DEL/ LA EXAMINADOR/A II. REPORTE CITOLOGICO ATIPÍA ESCAMOSA de Significado Indeterminado(ASC-US) Adenocarcinoma In Situ (AIS) No se descarta lesión de Alto Grado (ASC-H) Adenocarcinoma Invasor MINSA 89 CCU MINSA.indd 89 19/4/07 10:41:05 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Instructivo de Solicitud y Reporte de Citología Cervical Orientaciones Generales: El presente instrumento debe ser llenado de forma completa, sin manchones que puedan crear confusión al momento de su lectura e interpretación, con letra clara y legible, se debe utilizar lápiz de tinta (no grafito), deben ser completados todos los incisos y los cuadros deben ser marcados dentro de sus bordes con una “X”. La presente solicitud de citología cervical consta de dos secciones: I.) Primera Sección: Corresponde a los datos que son recopilados por la persona responsable de la toma de la muestra, contiene los siguientes datos. A. Expediente debe de describirse el No. Que se le asigne en la unidad de salud b. Unidad de Salud: nombre de la unidad de salud, donde es tomada la muestra. c. Fecha: se refiere a la fecha en que se toma la muestra de citología cervical. d. Nombre completo: debe escribirse los nombres y apellidos de soltera de la usuaria. e. Edad: años cumplidos de la usuaria. F. Dirección exacta: deben escribirse los datos necesarios para poder ubicar la casa de habitación de la usuaria de forma exacta. (Barrio, comarca, puntos de referencia). f. Antecedentes Obstétricos: 1) Gestas: Número de embarazos que ha tenido la usuaria. En caso de estar embarazada al momento de la toma, este no debe ser incluido. 2) Partos: de los embarazos anteriores, cuantos terminaron en parto vía vaginal. 3) Abortos: de los embarazos anteriores, cuantos terminaron en abortos. 4) Cesáreas: de los embarazos anteriores, cuantos terminaron en nacimiento por operación cesárea. 5) IVSA (Inicio de la Vida Sexual Activa): edad en años en que la usuaria inicia su primera relación sexual. 6) FUR (Fecha de Última Regla): se debe señalar el primer día de su último período menstrual. 7) Embarazo actual: Indicar si la paciente se encuentra o no embarazada actualmente. 8) Semanas de Gestación: en caso de ser positiva la respuesta anterior, indicar cuantas semanas de embarazo presenta al momento de la toma de la muestra. Debe estar de acuerdo a la FUR. 9) Fuma: Señalar SI o NO, según corresponda. 10) Uso de método anticonceptivo: Señalar SI o NO, según corresponda. 11) Cual: de ser positiva la respuesta anterior, escribir el nombre del método utilizado. 12) Desde: de ser positivas las dos anteriores, debe escribirse el tiempo en días, mes o años de uso del método mencionado. 13) PAP anterior: detallar esta línea si se ha realizado PAP anteriormente, de ser positivo escribir fecha de la toma y su resultado, así como si es por primera vez o no. 14) Biopsia anterior: detallar en esta línea si se ha realizado biopsia anteriormente, de ser positivo escribir fecha de la toma y su resultado. g) Descripción del cerviz: debe escribirse los detalles de los hallazgos encontados según corresponda y la impresión clínica de lo encontrado. Cada propuesta es acompañada por un cuadro el cual deber ser marcado con una “X”, cuidando no salir de los límites de cada cuadro. h) Otros datos clínicos: El/examinador/a deber escribir en estas líneas cualquier dato que considere relevante y que deba ser conocido por el recurso que realizará la lectura de la muestra. i) Fecha de la toma: Escribir de forma clara la fecha. j) Nombre de examinador/a: debe escribirse el nombre completo de la persona que recolecta la información y toma la muestra, debe ser escrito en forma clara y legible. II.) Segunda Sección: Corresponde a los resultados o reporte de la lectura de la muestra citológica referido por el / la cito tecnóloga/o o patólogo/a. a) Primero debe señalar si el frotis obtenido es adecuado o no para su lectura. I. Si es o no adecuado su resultado concluye aquí y el frotis deberá ser tomado nuevamente. II. Si es adecuado, continuará con la descripción de lo encontrado. b) A continuación se describe los hallazgos de la muestra: I. Si se señala que la muestra es negativa para células malignas, la lectura concluye aquí. II. En los ítem siguientes se debe detallar los hallazgos de anormalidad según corresponda. c) En el ítem “Comentarios” el recurso encargado de la lectura de la muestra debe escribir cualquier dato que considere relevante y que deba ser conocido por el Médico Tratante. d) Finalmente puede hacer recomendaciones basado en los hallazgos del frotis. e) El recurso encargado de la lectura de la muestra citológica DEBE escribir su nombre con letra legible y la par deberá ir su firma. f) Fecha de notificación del resultado a la usuaria: Escribir la fecha que se le entrega el resultado a la usuaria. 90 MINSA CCU MINSA.indd 90 19/4/07 10:41:09 Anexo 5. Formato para Reportar la Información Protocolo REPUBLICA DE NICARAGUA MINISTERIO DE SALUD Informe Mensual de Reporte de Citología Cervical SILAIS: ___________________________ MUNICIPIO:__________________________________ UNIDAD DE SALUD:_____________________________ MES:___________/______ GRUPO DE EDAD EN AÑOS A. RESULTADOS CLASIFICACION 10-14 15-19 20-34 35-49 50 a - + SIN DATO TOTAL OBSERVACION SIN ALTERACIONES NEGATIVO DE LESIÓN Inflamación EPITELIAL Y CÉLULAS Cambios reactivos MALIGNAS Atrofia Infección Gardnerella Hongos Bacterias Tricomonas Viral / Virus Herpes Simple II De significado. Indeterminado ATIPIA ESCAMOSA No se descarta lesión alto grado LESIÓN ESCAMOSA Cambios celulares INTRAEPITELIAL DE BAJO del VPH GRADO Displasia leve/NIC I Displasia moderada / NIC II LESIÓN ESCAMOSA Displasia INTRAEPITELIAL DE ALTO severa/NICIII GRADO Y CÁNCER Cáncer Invasor ATIPIA GLANDULAR No se descarta Neoplasia Endometrial Endocervical Adenocarcinoma in situ Adenocarcinoma Invasor TOTAL B. CALIDAD DE MUESTRA MUESTRAS ADECUADAS MUESTRAS INADECUADAS TOTAL Nombre y firma del responsable de programa/Patóloga/o: MINSA 91 CCU MINSA.indd 91 19/4/07 10:41:13 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino REPUBLICA DE NICARAGUA Gobierno Bolaños ¡NuevaEra! MINISTERIO DE SALUD INFORME MENSUAL DE REPORTE DE CITOLOGIA CERVICAL INSTRUCTIVO PARA SU LLENADO El presente formato ha sido diseñado para dar salida a los datos del instrumento “Solicitud y Reporte de Citología Cervical” utilizado en las Unidades de Salud y corresponde a la tabla de tabulación de los resultados obtenidos de la lectura de las muestras por el Departamento de Cito Patología. Los datos a proporcionar serán proporcionados por grupo de edad. Deben llenarse todas las casillas, en caso de no tener resultados positivos se debe escribir “0” (cero). � � � � � � � � SILAIS: debe escribirse el nombre del SILAIS que reporta, ejemplo: Masaya. Municipio: debe escribirse el nombre del municipio que reporta, ejemplo: Masaya. Unidad de salud: debe escribirse el nombre de la unidad que reporta y /o laboratorio. Mes : Corresponde al periodo de tiempo transcurrido desde la fecha de entrega del último informe, Sin alteraciones: se encuentra que en la muestra no hay alteraciones celulares malignas o premalignas es decir de ningún tipo. Inflamación: se observa la presencia de datos que indican proceso inflamatorio. La que puede ser leve, moderada o severa. Atrofia: anotará la cantidad de láminas con datos que le indican que esta ante un epitelio atrófico, es decir que ha involucionado por déficit hormonal. Infección: la presencia de datos que indican un proceso infeccioso por diferentes microorganismos (hongos, bacteria ,protozoarios, virus herpes simple II viral, etc...) Atípia Escamosa: Cuando los cambios son en las células del epitelio exocervical o epitelio escamoso, estas pueden ser : - Células escamosas atípicas de significado incierto (ASC-US) - Células escamosas atípicas No se excluye LEIAG (ASC-H) � Lesión Escamosa Intra epitelial de bajo grado: datos encontrados a la lecturas de la muestra que le indican al cito tecnólogo/a opatólogo/a la presencia de: � Cambios celulares del VPH Displasia Leve /NIC I � Lesión Escamosa Intra epitelial de alto grado y cáncer : datos encontrados a la lecturas de la muestra que le indican al cito tecnólogo/a o patólogo/a la presencia de: Displasia Moderada / NIC II Displasia Severa /NIC III Cáncer Invasor: cuando los datos encontrados por el cito tecnólogo o patólogo le indican la probabilidad de encontrarse ante un Cáncer que ha avanzado mas allá de la membrana basal. Este diagnóstico debe ser confirmado mediante la realización de biopsia. � Atípia Glandular: cuando los cambios son en las células del endo-cervix- o epitelio Glandular , estas pueden ser : Células Glandulares atípicas (AGC) (especificar si es posible endocervical o endometrial) Cél. Glandulares atípicas a favor de neoplasias especificar si es posible endocervical o endometrial) Adenocarcinoma endocervical insitu. (AIS) Adenocarcinoma Especificar el probable sitio de origen: endocervical, endometrial, extrauterino � Total : deberá anotares la cantidad total de las muestras tomadas y analizadas durante le periodo reportado, según grupo de edades. Se debe poder determinar el total para cada unidad y el total general para el SILAIS, así como el total para cada una de las columnas. CALIDAD DE LA MUESTRA � Adecuada: se refiere a las muestras citològicas que fueron adecuadas para realizarle la lectura, es decir fueron muestras que cumplieron con los requisitos de toma, extensión, fijación y traslado. � Inadecuada: se refiere a las muestras citolóigicas que al momento de la lectura no cumplieron con los requisitos de la toma, extensión, fijación y/o traslado producido como resultado que no se visualicen células. � Total: deberá anotares la cantidad total de las muestras tomadas y analizadas durante le periodo reportado, según grupo de edades. 92 MINSA CCU MINSA.indd 92 19/4/07 10:41:23 Anexo 5. Formato para Reportar la Información Protocolo REPUBLICA DE NICARAGUA Ministerio de Salud INFORME MENSUAL DE COLPOSCOPIA Y BIOPSIA SILAIS: MUNICIPIO: UNIDAD DE SALUD: Resultados MES: Grupo de Edad Clasificación 10 - 14 años 15- 19 años 20 - 34 años 35 - 49 años Inflamación ASC ASC-H Diagnóstico AGC LIE - BG VPH de NICI VPH+NICI Referencia LIE - AG NICII NICIII/In Situ 50 + años SIN DATOS / TOTAL / Observación Invasor Colposcopia Toma de Biopsia Reporte de Biopsia Negativa Cervicitis LIE - BG LIE - AG Muestra TOTAL Satisfactoria Insatisfactoria SI NO Invasor Inadecuada VPH NICI NICI+VPH NICII NICII+VPH NICIII NICIII+VPH Nombre y Firma del Responsable de programa: MINSA 93 CCU MINSA.indd 93 19/4/07 10:41:27 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino REPUBLICA DE NICARAGUA MINISTERIO DE SALUD DIRECCION GENERAL DE SERVICIOS DE SALUD Solicitud y Reporte de Colposcopia Unidad de Salud:_____________________________________Expediente:_______________________ Nombre Completo:_________________________________________________________________________________ Edad:__________ Fecha:____/____ /_____Dirección Exacta:_______________ ________________________________ _________________________________________________________________________________________________ ANTECEDENTES GINECO-OBSTETRICOS Gestas_____Partos_____Abortos______Cesárea_____ IVSA_____ # Cros. Sexuales_____ FUR___/___/___ Embarazo Actual:______________Semanas de Gestación:__________________Fuma: Si______No______ Uso de Método Anticonceptivo:_______Cuál_____________________desde__________________________ PAP anterior_______Fecha:___/____/___Resultado______________________________________________ Biopsia Anterior_______Fecha:___/___/____Resultado___________________________________________ Diagnostico de Referencia:_______________________________________________ ___________________ COLPOSCOPIA HALLAZGOS DIVERSOS DE LA COLPOSCOPIA DESCRIPCIÓN DE LA COLPOSCOPIA Leucoplaquia 94 MINSA CCU MINSA.indd 94 19/4/07 10:41:34 Anexo 6. Bases Conceptuales para el Manejo del Cáncer Cervico Uterino ANEXO 6 BASES CONCEPTUALES PARA EL MANEJO DEL CANCER CERVICO UTERINO ANATOMÍA El cuello uterino es un segmento cilíndrico y angosto ubicado en la porción inferior del cuerpo uterino, mide de 2- 4 cm de longitud. Se halla dividido en dos partes por la inserción de la vagina: porción Supravaginal y porción Intravaginal u hocico de Tenca o Portio que es el segmento libre que se proyecta en la vagina, visible al efectuar examen con espéculo. El canal cervical se extiende desde el orificio externo hasta el interno histológico éste último localizado en la zona de transición de las glándulas endocervicales a las endometriales. En su parte inferior se abre a la vagina a través del orificio cervical externo el cual tiene morfología distinta según la paridad de la mujer. HISTOLOGÍA La porción vaginal de cérvix está cubierta de epitelio plano estratificado no queratinizante, idéntico en lo fundamental al de la vagina; cerca del orificio cervical externo, hacia adentro, el epitelio cambia repentinamente a cilíndrico simple, secretor de moco, que es propio del conducto cervical, el cual termina en le orificio cervical interno, área de transición de las glándulas endocervicales a la endometriales. A la unión del epitelio plano estratificado con el epitelio cilíndrico se le llama unión escamocilíndrica, zona escamocolumnar o, zona de transición. La zona caudal junto a la unión escamocilíndrica donde ocurre la metaplasia se denomina Zona de Transformación, tiene importancia clínica porque es el lugar de asiento de las lesiones precancerosas y del Carcinoma cérvico uterino (figura 9 y 10). Exocérvix Epitelio Escamoso Figura 9 } Figura 10 Zona de Transformación Exocervix Endocervix Endocérvix Epitelio Glandular Zona de Transformación Cérvix Normal Cuello Uterino MINSA 95 CCU MINSA.indd 95 19/4/07 10:41:41 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Durante la Menarca, después del primer parto o por influencia hormonal externa el epitelio cilíndrico se evierte hacia el exocérvix, observando un halo periorificiario de superficie irregular, roja que contrasta con la superficie lisa, de color rosa brillante uniforme del epitelio escamoso del exocérvix. Esta eversión del epitelio endocervical o ectropión puede valorarse equivocadamente como Erosión o Ulceración. En Usuarias alrededor de los 40 años de edad ( cuando la metaplasia escamosa está finalizando) la unión escamocilíndrica es endocervical es la importancia de un muestreo adecuado de la Unión Escamocolumnar (figura 11). A canal endocervical Unión escamo-columnares Originales B Zona de transformación Unión escamo-columnares En una mujer en edad reproductiva C Zona de transformación Unión escamo-columnares En una mujer Postmenopausica CANCER CÉRVICO UTERINO Definición: Se caracteriza por la multiplicación incontrolada y anárquica de las células cervicales, siendo el tipo histológico más frecuente el Epidermoide en más del 90%, seguido por el Adenocarcinoma en alrededor del 5-15% y 2% corresponde a otros tipos histológicos. Se conocen cerca de 17 tipos histológicos, pero los más frecuentes son los antes descritos. LOCALIZACIÓN: Prácticamente el 90% de las lesiones se originan en la zona de transformación o en el exocérvix; el 10% se localiza en el canal endocervical. Las usuarias con cáncer de cuello uterino tienen un riesgo más alto de presentar procesos malignos vulvares, vaginales y anales, quizá como consecuencia de factores etiológicos comunes. 96 MINSA CCU MINSA.indd 96 19/4/07 10:41:46 Anexo 6. Bases Conceptuales para el Manejo del Cáncer Cervico Uterino HISTORIA NATURAL La edad promedio del diagnóstico es de 45 años, no obstante la enfermedad puede ocurrir inclusive en al segunda década de la vida. Si es diagnosticada oportunamente más del 95% de las mujeres con carcinoma de cérvix incipiente pueden ser curadas. Las lesiones preinvasoras tienen un pico máximo de incidencia 10 años antes del cáncer invasor con una edad media de 34 años. En la historia natural del cáncer del cuello uterino este pasa por alteraciones que van desde la Lesión Intraepitelial (LIE) (cuadro 1), hasta el cáncer invasor en un período que dura entre 10 y 20 años. De ahí que la prevención secundaria a través de la citología cervical, comúnmente conocida como “PAP” o “Papanicolau” cobra un importante rol, sobre todo por su sensibilidad y especificidad. Cuadro No1. Evolución de las Lesiones Premalignas Afección del Epitelio NIC I NIC II NIC III 1/3 Inferior 2/3 Inferior >2/3 o Todo Progreción Persistencia 16-30% 37% 22-32% 35% 12-60% 56% Regreción 47-62% 43-54% 32% Seminars S. Oncol 1999, 16,222-227 FACTORES DE RIESGO Su etiología no ha sido claramente establecida, se han definido una serie de factores de riesgo los cuales en gran medida están asociados al comportamiento sexual tanto del hombre como de la mujer. FACTORES DE RIESGO DEL CACU VPH Virus Herpes Simple tipo II HIV-SIDA Primera relación sexual antes de los 18 años Primer embarazo antes de los 20 años Paridad elevada Pareja sexual de riesgo Nunca citología CERVICAL Grupo socioeconómico bajo Antecedente de ITS MINSA 97 CCU MINSA.indd 97 19/4/07 10:41:48 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Tabaquismo Uso de anticonceptivos orales Deficiencia de folatos y vitaminas A, c, y E. El virus del papiloma humano (VPH), una de las infecciones de transmisión sexual (ITS) más comunes, es la causa primaria del cáncer Cérvico uterino. La infección por el VPH es un precursor necesario, pero no suficiente, del cáncer Cérvico uterino. Algunas de las mujeres infectadas por algún tipo de VPH oncogénico nunca presentaran cáncer Cérvico uterino. Esto sugiere que otros factores adicionales que actúan conjuntamente con el VPH influyen en el riesgo de aparición de la enfermedad y se les conoce como cofactores. Cofactores como la paridad, el tabaquismo, la inmunosupresión particularmente la relacionada con el virus de la inmunodeficiencia humana (VIH), la infección por otras enfermedades de transmisión sexual y la desnutrición se han asociado, en grado variable, con la aparición de cáncer invasivo del cuello uterino. Los datos compartidos de ocho estudios de casos y testigos sobre el cáncer invasivo del cuello uterino y dos estudios sobre el carcinoma in situ (CIS), efectuados en cuatro continentes, sugieren que las mujeres con tres o cuatro embarazos de término tenían un riesgo 2,6 veces más alto de aparición de cáncer Cérvico uterino que aquellas que nunca habían dado a luz; las mujeres con siete partos o más, presentaron un riesgo 3,8 veces mayor. El tabaquismo parece estar firmemente asociado con la aparición de lesiones cervicales precancerosas y cáncer. Se encuentra entre los cofactores ambientales más uniformemente identificados con la probabilidad de influir en el riesgo de padecer cáncer Cérvico uterino; los estudios revelan que el riesgo para las fumadoras actuales al menos duplica el de las no fumadoras. Las mujeres infectadas por el VIH contraen más fácilmente los tipos del VPH de alto riesgo y tienen mayor probabilidad de presentar lesiones precancerosas (y de aparición más rápida), que las mujeres seronegativas para VIH, del mismo grupo etario. Las mujeres con coinfección por el VPH y otro agente de transmisión sexual, como Chlamydia trachomatis o virus-2 de herpes simple (HSV2), tienen mayor probabilidad de presentar cáncer Cérvico uterino que 98 MINSA CCU MINSA.indd 98 19/4/07 10:41:49 Anexo 6. Bases Conceptuales para el Manejo del Cáncer Cervico Uterino las mujeres sin coinfecciones. Un análisis compartido de siete estudios de casos y testigos, que examina el efecto de la infección con HSV-2 en la etiología del cáncer invasivo del cuello uterino, encontró que entre las mujeres con seropositividad para el ADN de VPH, el HSV-2 se asociaba a un riesgo unas tres veces superior de presentar cáncer Cérvico uterino, después del ajuste para posibles variables de confusión. Aunque el comportamiento sexual de la mujer es de relevante para considerarlo un factor de riesgo, se debe hacer énfasis en mujeres que aunque ellas tengan una sola pareja, si el hombre tiene una práctica sexual promiscua y/o tiene antecedentes de haber tenido una pareja portadora de cáncer cérvico uterino se considera una pareja sexual de riesgo. La infección genital por VPH se considera una enfermedad de transmisión sexual en la mayoría de los casos, aunque se admite en un pequeño porcentaje la transmisión mediante Fómites (sustancias u objetos inanimados contaminados por la secreción conteniendo VPH, ejemplo: jabones, ropa intima compartida, toallas, especulos no esterilizados, etc.). Es muy difícil prevenir la transmisión del VPH. Los métodos anticonceptivos de barrera sólo tienen una eficacia parcial, dado que el virus puede existir en la mayor parte del área ano genital (incluso en áreas que no son cubiertas por el condón masculino) y puede permanecer activo durante años. La prevalencia varía entre las distintas regiones, suele alcanzar su punto más alto (alrededor de un 20%) en las mujeres entre 20 y 24 años, disminuyendo hasta alcanzar aproximadamente un 8 a 10% en mujeres de más de 30 años. Si bien existen más de 70 tipos del VPH que infectan el aparato genital, se han identificado 15 de ellos (tipos 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 y 82) como tipos oncogénicos de alto riesgo vinculados al cáncer Cérvico uterino. Un análisis de los datos compartidos de 11 estudios de casos y testigos de nueve países (todos menos dos, países en desarrollo), que incluyen a 1.918 mujeres con cáncer Cérvico uterino, reveló que ocho tipos (16, 18, 31, 33, 35, 45, 52 y 58) daban razón del 95 por ciento de los cánceres de cuello uterino. El tipo 16, el de mayor prevalencia, 50 a 60%, el 18, segundo en orden de prevalencia 10 a 12 % de los casos de cáncer Cérvico uterino. Su incubación no se conoce el mecanismo exacto y el tiempo 4-6 semanas hasta 8 meses, el VPH entra a través de la superficie del epitelio, infecta MINSA 99 CCU MINSA.indd 99 19/4/07 10:41:50 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Cuadro No. 3 Patogenia de la Infección por Virus Del Papiloma Humano Transmisión por Relación Sexual Transmisión por Fómites Infección de las Células básales del Epitelio escamoso del Cérvix CONDIOMA Asociado a Displasia por Influencia de Cofactores CONDILOMA Estacionario Persistente Regresión En Presencia de Respuesta Inmune Progresión Por la acción de las infecciones Transformación Por Influencia de Cofactores 100 MINSA CCU MINSA.indd 100 19/4/07 10:41:52 Anexo 6. Bases Conceptuales para el Manejo del Cáncer Cervico Uterino las células basales y puede permanecer latente (sin replicación durante semanas o años), solamente el virus productivo se asocia a cambios citológicos e histológicos. Existe una amplia gama de lesiones las cuales pueden expresarse de la siguiente forma: Clínica: son las que se observan a simple vista llamadas Condilomas. Subclínica: se evidencian solamente bajo la evaluación del medico con el uso del colposcopio. Latente: es la forma que solo se evidencia mediante técnicas de hibridación del ADN en individuos con tejidos clínicamente e histológicamente normales. Por lo tanto se refiere a los casos en los cuales en ausencia de evidencia clínica, colposcópica, citológico e histológica de la lesión. Actualmente no hay ninguna cura para el Virus del Papiloma Humano ya que se integra al ADN de las células y permitiendo la inmortalización del virus en el genoma de la célula. Una vez infectada, la persona lleva el virus por el resto de la vida, aún si se realiza exéresis de las verrugas o si se realiza histerectomía. Si bien no existe un tratamiento para el VPH, en la mayoría de los casos la infección se remite hasta alcanzar niveles indetectables. El desarrollo de una vacuna contra VPH está en marcha, pero todavía no está disponible. Un posible cofactor: Anticonceptivos orales, ligados al cáncer Cérvico Uterino Las investigaciones indican que hay una relación potencial a largo plazo entre el uso prolongado de anticonceptivos orales y la aparición de cáncer Cérvico uterino. Un análisis de los datos compartidos de diez estudios de casos y testigos, de pacientes con cáncer invasor del cuello uterino o con CIS, sugiere que el uso a largo plazo de los anticonceptivos orales podría aumentar hasta cuatro veces el riesgo de cáncer Cérvico uterino en las mujeres infectadas con el VPH. MINSA 101 CCU MINSA.indd 101 19/4/07 10:41:54 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino A la espera de los resultados de varios estudios actualmente en marcha, la OMS convocó una reunión de expertos que se centró en el cáncer Cérvico uterino, los anticonceptivos orales y la paridad. El grupo publicó recomendaciones que se oponen a cambiar la práctica deprescribir anticonceptivos orales. Aproximadamente 50% de las personas infectadas por VPH nunca presentan verrugas genitales pero aún pueden transmitir el virus a otros. A menudo, los riesgos de morbilidad y mortalidad del embarazo son altos en estos entornos y los anticonceptivos orales combinados son uno de los pocos métodos ampliamente disponibles. Incluso, dado que la paridad parece ser un factor de riesgo de cáncer Cérvico uterino, el uso de los anticonceptivos orales puede reducir el riesgo de cáncer Cérvico uterino atribuible a la paridad. No debe negarse a la mujer el uso de anticonceptivos orales combinados simplemente porque la mujer no puede obtener acceso a los servicios de detección. Probablemente, el riesgo de mortalidad materna por la falta de uso de anticonceptivos sobrepasaría ampliamente cualquier riesgo adicional de cáncer Cérvico uterino para la mayoría de las mujeres. CUADRO CLÍNICO Las pacientes con Lesión Intraepitelial Cervical de bajo riesgo suelen permanecer asintomáticas. Cuando los síntomas se presentan, por lo general son provocados por alguna infección vaginal asociada: la única manera de descubrir estas lesiones es por examen Citológico, efectuado por exámenes ginecológicos periódicos de detección de Cáncer. Muchas pacientes tienen una secreción profusa en especial cuando la enfermedad esta avanzada, el dolor no es un síntoma frecuente a menos que la enfermedad esté avanzada. En los últimos estadios presenta síntomas vesicales y rectales. Cuando afecta las raíces nerviosas lumbosacras y ciáticas, la pared pelviana lateral, el dolor pelviano irradiado a la pierna se vuelve insoportable y es indicativo de enfermedad avanzada. El edema de los miembros inferiores, también indica obstrucción tumoral del drenaje linfático. Cualquier paciente con hemorragia vaginal o secreción anormal debe ser sometida a un examen ginecológico completo incluyendo un examen con espéculo para visualización del cuello, pues su omisión puede conducir a la falta de diagnóstico del Cáncer cervical. 102 MINSA CCU MINSA.indd 102 19/4/07 10:41:55 Anexo 6. Bases Conceptuales para el Manejo del Cáncer Cervico Uterino METODOS DIAGNOSTICOS: Citologia Cervical: La Citología cervical es un método diagnóstico primordial, siendo su principal utilidad en la detección precoz de lesiones precancerosas del cuello uterino. DESEMPEÑO DE LAS PRUEBAS El examen citológico cervical se basa en la exfoliación espontánea o inducida de células normales o patológicas del cuello uterino, es una prueba sencilla, inocua, económica y rápida, es considerada la herramienta ideal en los diferentes programas de tamizaje a nivel mundial. La sensibilidad de la citología cervical se refiere a la capacidad de detectar mujeres con neoplasia Cérvico uterina en el procedimiento de detección y se expresa como proporción (porcentaje) de mujeres con neoplasia Cérvico uterina que tienen un frotis de papanicolau “positivo”. La sensibilidad del PAP es de entre 80-87%. Lo que sugiere que 13-20% de las mujeres objeto de estudio con citología cervical y frotis interpretado como negativo, de hecho, tienen alteraciones celulares. La “especificidad” de la citología cervical se refiere a la capacidad de la prueba para identificar individuos sanos en la población estudiada y expresarse como proporción (porcentaje) de gente sana que cuando se somete a estudios tiene resultados negativos. La especificidad de la citología es casi 99.8% lo que sugiere que menos del 0.2% de las veces, la prueba da un informe “falso positivo”. Son causas de informe falso positivo de citologías cervicales: el error de interpretación en presencia de cervicitis severa, reparación, radiación, así como la interpretación de metaplasia como LIE o carcinoma. La excelente especificidad es el argumento que apoya a l a citología cervical como método ideal de rastreo o detección. Un elemento importante para tener en cuenta es el espaciamiento de las citologías. De acuerdo con investigaciones de la Agencia Internacional de Investigación por Cáncer (IARC), la reducción de la mortalidad es similar con una citología anual, como cada tres años, coincide con los datos publicados por la Alianza para la Prevención del Cáncer Cervical (ACCP) (cuadro 4 y 5), así mismo la American Cáncer Society (ACS) reporta tasa MINSA 103 CCU MINSA.indd 103 19/4/07 10:41:56 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino de falsos negativos del 15.6% con una citología al realizar dos citologías anuales la tasa disminuye al 2.4% y al tercer año consecutivo la probabilidad de pasar por alto una lesión llega a ser del 0.4%. Cuadro No.4: Reducción potencial de las tasas acumulativas de Cáncer Cérvico uterino de acuerdo a diferentes frecuencias de las pruebas de detección. Frecuencia de las pruebas de detección* cada año cada 2 años cada 3 años 5 veces en la vida 3 veces en la vida 2 veces en la vida 1 vez en la vida 1 Reducción porcentual de la tasa acumulativa† 90-93 86-91 75-88 61-74 35-55 29-42 7- 32 Adaptado de Goldie, SJ, et al. 2001 *Los rangos se aplican a estrategias que incluyen 1-visita con IVAA, 2-visitas con prueba de VPH, y 3-visitas con Pap. †Estos valores se basan en las premisas siguientes: las sensibilidad del tamizaje es del 100%; la cobertura de éste es del 80%; y el tratamiento de todas las mujeres con displasias de grado alto es eficaz. Cuadro No.5: Reducción potencial de las tasas acumuladas de cáncer Cérvico uterino según las distintas frecuencias de tamizajes Frecuencia del Tamizaje* 1 año 2 años 3 años 5 años 10 años Disminución porcentual la tasa acumulada† 93 93 91 84 64 Adaptado de la serie Monografías del CIIC,1986, Vol. 6 *Tamizales de mujeres de 35 a 65 años que han sido sometidas a por lo menos un tamizaje anterior y cuyos resultados fueron negativos. †Estos valores se basan en las premisas siguientes: las sensibilidad del tamizaje es del 100%; la cobertura de éste es del 80%; y el tratamiento de todas las mujeres con displasias de grado alto es eficaz. 104 MINSA CCU MINSA.indd 104 19/4/07 10:41:58 Anexo 6. Bases Conceptuales para el Manejo del Cáncer Cervico Uterino Esta es la evidencia en que se basa la recomendación con respecto al espaciamiento entre las citologías, sin embargo debe hacerse énfasis que son datos obtenidos en su mayoría de países desarrollados donde el éxito de sus programas de tamizajes esta basado en altas coberturas, mayores del 80% y con adecuados controles de calidad en la toma y proceso de la muestra en sus laboratorios. EQUIPO E INSUMOS NECESARIOS PARA LA TOMA DE LA CITOLOGIA CERVICAL: Antes de obtener la muestra es preciso disponer de todos los elementos necesarios para la obtención y fijación de la muestra. • Camilla Ginecológica, con su gradilla. • Bata para la paciente • Mampara • Sabanas • Lámpara cuello de cisne • Espéculos de tres tamaños • Guantes descartables • Hoja de solicitud de citología cervical • Fijador Cito- spray o alcohol de 95 grados con atomizador • Laminas porta - objetos • Espátulas de madera (Ayre) o citocepillo • Porta- laminas • Torundas • Pinza de ojo • Gasas • Solución Salina SISTEMA DE BETHESDA (2001) 1. INFORME DE LA CALIDAD DEL ESPECIMEN Satisfactoria para la interpretación Insatisfactorio (especificar razón) Explicación para la muestras insatisfactorias: - Celularidad escasa. - Mala fijación o preservación. - Presencia de material extraño (por ejemplo lubricante). - Parcial o completamente cubierto por inflamación o por PMN - Parcial o completamente cubierto por sangre. - Excesiva citólisis. MINSA 105 CCU MINSA.indd 105 19/4/07 10:41:59 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino - No representativo del sitio anatómico. - Otros. 2. CATEGORIZACION GENERAL (opcional) - Dentro de limites normales o Negativo para malignidad. - Anormalidad de Células epiteliales: Ver diagnóstico descriptivo - Otros: Ver diagnóstico descriptivo DIAGNOSTICO DESCRIPTIVO INTERPRETACIÓN DEL RESULTADO NEGATIVO PARA MALIGNIDAD Organismos - Infección - Hongos - Bacterias - Protozoos - Viral CAMBIOS REACTIVOS O REPARATIVOS - Inflamación - Misceláneos - Otros ( atrofia, radiación, etc.) ANORMALIDADES DE LAS CELULAS EPITELIALES CELULAS ESCAMOSAS A). Células Escamosas Atípicas (Asc) - Células escamosas atípicas de significado incierto (ASC-US) - Células escamosas atípicas No se excluye LEIAG (ASC-H) B). Lesión Escamosas Intraepitelial (Lie) b.1. Lesión escamosa Intraepitelial de bajo grado, incluyendo Cambios celulares asociados a VPH. Displasia Leve / Neoplasia Intraepitelial Cervical grado I (NIC I) b.2. Lesión Escamosa Intraepitelial de alto grado, incluyendo Displasia Moderada / NIC II Displasia Severa / NIC III Carcinoma In Situ / NIC III 106 MINSA CCU MINSA.indd 106 19/4/07 10:42:01 Anexo 6. Bases Conceptuales para el Manejo del Cáncer Cervico Uterino C). Carcinoma de Células Escamosas Células Glandulares Células Glandulares atípicas (AGC) (especificar si es posible endocervical o endometrial). Células Glandulares atípicas a favor de neoplasias especificar si es posible endocervical o endometrial). Adenocarcinoma endocervical insitu. (AIS). Adenocarcinoma. Especificar el probable sitio de origen: endocervical, endometrial, extrauterino OTRA NEOPLASIA MALIGNA 3. NOTAS DE SUGERENCIAS (opcional) COLPOSCOPIA: Mediante un sistema de lentes y una fuente luminosa se observa y estudia detenidamente el epitelio vaginal y la porción exocervical del cuello, permitiendo identificar zonas potencialmente malignas según la existencia de ciertos patrones. Es utilizada como método auxiliar para el diagnóstico del Cáncer cérvico-uterino. Es un medio de investigación con el cual es posible reconocer, delimitar y diagnosticar los diferentes aspectos normales y anormales del exocérvix, la vagina y los genitales externos. Nacida como recurso diagnóstico temprano del carcinoma del cuello uterino, la colposcopía se ha implementado cada vez más en los últimos años, dado que aporta una caracterización más precisa de sus posibilidades diagnóstica. Se han ampliado sus posibilidades de aplicación practica, hasta convertirse en un instrumentos indispensable para el ginecólogo en el estudio de los más diversos cuadros de la patología cervical, vaginal, vulvar y en la actualidad, también peniana. La colposcopia se basa en la evaluación de la Zona de Transformación, con una sensibilidad del 94% y una especificidad del 51%, valor predictivo positivo (VPP) de 83% valor predictivo negativo (VPN) del 74%. Una citología anormal siempre debe ser evaluada por colposcopía y una apropiada biopsia dirigida. MINSA 107 CCU MINSA.indd 107 19/4/07 10:42:02 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino INDICACIONES DE LA COLPOSCOPIA Las indicaciones de la colposcopía pueden resumirse en 9 puntos; 1. Valoración de las pacientes con patología anormal. 2. Estudio diagnóstico en las pacientes sintomáticas. 3. Diagnóstico de lesiones benignas y normalización cervical. 4. Apreciación de la repuesta a la estimulación con estrógenos. 5. Control del NIC durante el embarazo. 6. Selección de las pacientes con NIC para ser tratadas con terapéuticas conservadoras. 7. Diagnóstico de las infecciones virales. 8. Diagnóstico de la patología vulvar (vulvoscopía). 9. Diagnostico de la patología Peniana (penoscopía). EQUIPO E INSUMO NECESARIO PARA LA REALIZACIÓN DE LA COLPOSCOPÍA Camilla Ginecológica, con su gradilla. Bata para la paciente Mampara Sabanas Colposcopio Lámpara de cuello de cisne Especulos de tres tamaños Hoja de solicitud de Colposcopía Solución fisiológica Ácido acético al 3 - 5% Solución de Lugol. Pinza de ojo (Forester) Pinza para biopsia Gasas Taponamiento vaginal Aplicadores con punta de algodón BIOPSIA SELECTIVA O DIRIGIDA: Es el estudio histopatológico de una muestra tomada con ayuda del Colposcopio, ofreciendo mayor certeza diagnóstica. El diagnóstico clínico debe confirmarse histológicamente por medio de una biopsia cervical. El cuello uterino se visualiza fácilmente con el espéculo y pueden utilizarse instrumentos para biopsia como las pinzas de Kevorkian o de Tischler para tomar una muestra. 108 MINSA CCU MINSA.indd 108 19/4/07 10:42:04 Anexo 6. Bases Conceptuales para el Manejo del Cáncer Cervico Uterino El muestreo de una área sospechosa guiada por la colposcopía brinda una seguridad diagnóstica del 89 - 98% y posibilidad de falsos negativos 47-54%. Cuando se correlaciona una citología con una biopsia dirigida por colposcopía se eleva la especificidad hasta el 96% para detectar LIE AG o invasor. CONIZACIÓN CERVICAL: Esta puede ser diagnóstica o terapéutica. METODOS: • Conización con bisturí • Conización LASER CO2 • Conización ASA DIATERMICA (LEEP) Comparación entre las tres técnicas de CONIZACION CERVICAL Tiempo (min.) Sangrado (cc) volumen (cm3) Sangrado Estenosis ZT visible Bisturí 14 16.2 1.91 2 (5%) 7 (29%) 12 (50%) Láser 15.6 21.5 1.01 2 (5%) 2 (9%) 16 (70%) LEEP 5.4 5.4 0.96 2 (5%) 4 (19%) 17 (81%) NS <0.03 (1vs3) <.001(1vs3) <.001(1vs3) <.001(1vs3) NS <.001(2vs3) <.001(2vs3) <.001(2vs3) Para fines de diagnóstico está indicada en los siguientes casos: Pacientes con Displasia de Alto Grado (NIC III, Ca In Situ) y/o: - Curetaje endocervical Positivo - Ausencia de correlación entre la Citología, Colposcopía y la Histología. - Sospecha de Invasión de la biopsia - Sospecha de Adenocarcinoma In Situ. En las pacientes que se establece el diagnóstico en etapas tempranas pueden ser candidatas a histerectomía, según la etapa clínica, corresponde un tipo específico de histerectomía las cuales se conocen de acuerdo a la MINSA 109 CCU MINSA.indd 109 19/4/07 10:42:06 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino Clasificación RUTLEDGE de Histerectomía Radical: Histerectomía Total Ampliada (tipo I): Se secciona el ligamento pubocervical y el tercio superior de vagina. Histerectomía Radical Modificada (tipo II): Extirpación de la mitad medial de los ligamentos cardinales y uterosacros, ligamento pubocervical, tercio superior de vagina. Histerectomía radical tipo III: Extirpación completa de los ligamentos cardinales y uterosacros, tercio superior de vagina. En algunos textos equivale a la Histerectomía de Wertheim-Meigs. 110 MINSA CCU MINSA.indd 110 19/4/07 10:42:07 Anexo 6. Bases Conceptuales para el Manejo del Cáncer Cervico Uterino MINSA 111 CCU MINSA.indd 111 19/4/07 10:42:15 Norma Técnica de Prevención, Detección y Atención del Cáncer Cervico Uterino 112 MINSA CCU MINSA.indd 112 19/4/07 10:42:22 Anexo 6. Bases Conceptuales para el Manejo del Cáncer Cervico Uterino MINSA 113 CCU MINSA.indd 113 19/4/07 10:42:30 CCU MINSA.indd 114 19/4/07 10:42:31