Vacuna frente a la difteria, tétanos y tos ferina (Comentarios a las
Anuncio

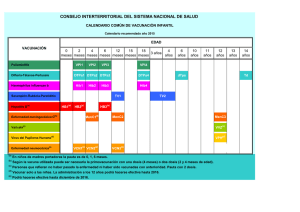
Vacuna frente a la difteria, tétanos y tos ferina (Comentarios a las fichas técnicas) Prof. Ángel Gil de Miguel, Catedrático de Medicina Preventiva y Salud Pública, Universidad Rey Juan Carlos, Comunidad de Madrid Vacuna contra la difteria La vacuna antidiftérica, constituida por toxoide diftérico, se comercializa combinada trivalente DTP (Difteria – Tétanos – Pertussis), DTPa (Difteria – Tétanos – Pertussis acelular) o bivalente (DT) para vacunación infantil, que puede ser empleada desde los dos meses de edad del niño si fuese necesario. También existen combinaciones bivalentes (Td y dTpa) para su uso en adultos. La denominación de la “d” se debe a que la cantidad de toxina diftérica “d” es la décima parte que en la vacuna DTPa convencional. Un 90-95% de los vacunados con cuatro dosis de DTP adquiere anticuerpos considerados protectores (>0,01 UI/ml). Esta inmunidad persiste durante 5 años, disminuyendo progresivamente hasta el décimo año (50% a los 6 años), por lo que es necesaria una dosis de refuerzo cada 10 años. Con esta quinta dosis de refuerzo el 98% alcanzan cifras de inmunoprotección completa (>0,1 UI/ml) y el 86% grado de inmunoprotección duradera (>1,0 UI/ml). Indicaciones La vacuna está indicada para la inmunización universal a partir de los 2-3 meses de vida y en adultos que no hayan sido vacunados en la infancia o hayan transcurridos más de 10 años desde la última dosis. Actualmente, el calendario de vacunaciones de la Asociación Española de Pediatría recomienda la vacunación con DTPa a los 2, 4, 6 y 15-18 meses, con dosis de refuerzo a los 4-6 años (DTPa o Tdpa) y a los 11-12 años (Tdpa). Por lo anteriormente expuesto es importante insistir en la revacunación. En las personas vacunadas en la infancia con 6 dosis bastaría una dosis de recuerdo a los 60 años. Las personas primovacunadas en la edad adulta (3 dosis: 0, 1, 6-12 meses) requerirían 2 dosis de recuerdo con un intervalo de 10 años (Td / Tdpa) También se recomienda vacunar a mujeres en edad fértil no vacunadas o no revacunadas. En embarazadas se recomienda retrasar la vacunación hasta el segundo trimestre, aunque no hay indicios de teratogenicidad. La vacuna debe administrarse en personas que han pasado la enfermedad ya que ésta no confiere inmunidad permanente Contraindicaciones La vacuna solo está contraindicada en casos de enfermedades febriles agudas, anafilaxia a alguno de los componentes o reacciones locales o generales graves en dosis previas. Reacciones adversas Es una vacuna segura aunque a veces se presentan síntomas generales como fiebre (10%), cefalea, raramente urticaria, anafilaxia, neuropatía periférica, llanto inconsolable (en los lactantes), disnea. Son más frecuentes los efectos secundarios locales como dolor y tumefacción (30%), prurito (25%) y enrojecimiento. No debe administrase la forma “D” más allá de los 7 años por aumento de la frecuencia de reacciones adversas. En ocasiones puede existir una reacción tipo Arthus por exceso de anticuerpos antidiftéricos que reaccionan con el toxoide. Vacuna contra el tétanos El toxoide tetánico puede presentarse como vacuna solo o combinado. Puede combinarse con toxoide diftérico (Td), y a añadir diferentes vacunas como la vacuna anti-tos ferina acelular (DTPa o Tdpa), o vacunas conjugadas como la vacuna del Haemophilus influenzae tipo b (DTPa-Hib), polio inactivada (pentavalente) (DTPa, VPI y Hib) o hepatits B (hexavalente) (DTPa, VPI, Hib y HB). En España se disponen de varias vacunas Aunque es difícil determinar exactamente que concentración de anticuerpos antitoxina se consideran protectores, se asume que deben ser superiores a 0,01 UI/ml por ensayo de neutralización in vivo alcanzando dichas concentraciones el 90% de los sujetos tras la administración de la primera dosis pero muy poco duradera. Una tercera dosis inducirá una protección más duradera llegando a 10 años después de la cuarta y a 20 años después de una quinta. El esquema de primovacunación está basado en las siguientes pautas: en lactantes ≤6 meses en primovacunación se recomienda DTPa (3 dosis: 2, 4, 6). Un primer recuerdo tras 10-24 meses a la edad de 15 a 18 meses con DTPa, seguido de un segundo recuerdo tras 3 a 7 años a la edad de 4 a 6 años con dTpa/DTPa y un tercer recuerdo tras 10 a 18 años a la edad de 14 a 16 años con dTpa/dT. En España, en algunas CCAA se utiliza DTPa en el segundo recuerdo y en la mayoría sólo dT en el tercer recuerdo. Este esquema (con dTpa a los 6 años y dT a los 14 años) es el actualmente propuesto por el Consejo Interterritorial del Sistema Nacional de Salud en el calendario común de vacunación infantil recomendado para el año 2014. Existen discusiones acerca de las estrategias de Por Pasieka revacunación. Algunos autores opinan que existen mínimas diferencias entre el refuerzo cada 10 años, un refuerzo único a los 65 años tras la serie primaria o ninguna intervención después de una correcta vacunación hasta los 6 años salvo en el caso de profilaxis de una herida. En la dosis de recuerdo en adultos en España, el Ministerio de Sanidad recomienda que 5 dosis en total, administradas y documentadas a lo largo de la vida sean suficientes. Para aquellos que han sido vacunados en la infancia con 6 dosis según calendario se administra una dosis única a los 60 años. Para los adultos vacunados en la infancia de forma incompleta se completa según pauta (0, 1, 6-12 meses) sin necesidad de reiniciar hasta cumplimentar 5 dosis (primovacunacion + 2 dosis cada 10 años). En los primovacunados se administran 2 dosis de recuerdo hasta completar las 5 dosis. Por otro lado, algunas sociedades científicas como la Sociedad Española de Medicina Preventiva, Salud Pública e Higiene recomiendan mantener la vacunación decenal durante toda la vida adulta con vacuna Tdpa sobre la base de una todavía importante proporción de población adulta desprotegida y la morbilidad y mortalidad residual que se concentra en este grupo de población. Como se verá más adelante esta estrategia también sería útil en la prevención de la enfermedad por Bordetella pertusisi. Indicaciones Las principales indicaciones son la aplicación sistemática a todos los niños mayores de 2 meses, en caso de heridas o lesiones tetanígenas siguiendo las pautas recomendadas, en adolescentes o adultos insuficientemente vacunados, mal vacunados o no vacunados y en el embarazo y mujeres en edad fértil para prevenir el tétanos neonatal. También hay que vacunar cuando se produzca una herida o intervención que indique la necesidad de protección antitetánica. La conducta a tomar varía según las circunstancias: Herida limpia Herida tetanígena Antecedentes de vacunación Vacuna (Td) IGT Vacuna (Td) IGT < 3 dosis o desconocida SÍ (completar vacunación) NO SÍ (completar vacunación) SÍ 3 o 4 dosis NO (Administrar una dosis si hace más de 10 años desde la última dosis) NO 5 o más dosis NO NO NO (Administrar una dosis si hace más de 5 años desde la última dosis) NO (si hace más de 10 años de la última dosis, valorar la administración de una única dosis adicional en función del tipo de herida) NO* NO* Tabla. Actuación en caso de herida tetanígena Se considera así en el caso de heridas o quemaduras con un importante cantidad de tejido desvitalizado, heridas punzantes (particularmente donde ha habido contacto con suelo o estiércol), las contaminadas con cuerpo extraño, fracturas abiertas, mordeduras, congelación, aquellas que requieran intervención quirúrgica y que ésta se retrase más de 6 horas, y aquellas que se presenten en pacientes con sepsis. IGT: inmunoglobulina antitetánica. Se administrará en lugar separado de la vacuna. En general se administran 250 UI. Si han transcurrido más de 24 horas, en personas con más de 90 kg de peso, en heridas con alto riesgo de contaminación o en caso de quemaduras, fracturas o heridas infectadas, se administrará una dosis de 500 UI. (*) inmunodeprimidos y usuarios de drogas por vía parenteral, se administrará una dosis de inmunoglobulina Contraindicaciones La vacuna de tétanos está contraindicada cuando hay antecedentes de reacción neurológica previa o hipersensibilidad severa tras la administración de la primera dosis. En este caso sustituir por IGT en el caso de heridas tetanígenas. Reacciones adversas Principalmente reacciones locales a las 4-8 horas de la inyección, que podrían incrementarse si no se espacian debidamente las dosis. Reacciones sistémicas: fiebre, cefaleas, mialgias, anorexia y vómitos. Vacuna contra la tos ferina Es la principal estrategia de prevención. Se presenta siempre como parte de vacunas combinadas (DTPa / dTpa) Vacuna acelular (Pa o pa) Las siglas “Pa” se atribuyen a carga antigénica estándar empleadas en la primovacunación. Las siglas “pa” tienen una menor carga antigénica y se utilizan fundamentalmente como refuerzo y en adolescentes y adultos. Los estudios iniciales demostraron que las vacunas acelulares eran altamente inmunógenas y menos reactógenas que las celulares. Pueden incluir diferentes componentes antigénicos como TP, PER, FIM-2, FIM-3 o Agt La mayoría de los estudios preparados con vacunas de dos a cinco componentes indican tasas de eficacia en lactantes a partir de 2 a 3 meses de vida del 85 al 96% tras la administración de 3 dosis. Una ventaja adicional de estas vacunas sobre las de células enteras es que cuando se aplican a lactantes, no resultan inhibidas por la presencia de anticuerpos maternos; sin embargo, la inmunidad disminuye con el tiempo, y los datos actuales parecen constatar que no se prolonga más allá de 4-7 años tras la administración de la última dosis de vacuna. Por ello, la efectividad de la vacuna parece ser menor de los esperados y la efectividad podría situarse en torno al 70% en adolescentes. La eficacia vacunal también puede variar en función de los componentes antigénicos que aporte con valores en torno al 84-85% para la prevención de la tos ferina típica y entre el 71-78% en tos ferina leve para vacunas de tres o más componentes siendo de 59-75% en tos ferina típica y del 13 al 54% en tos ferina leve en vacunas de uno o dos componentes. Actualmente, se asume que la efectividad de la protección vacunal con vacunas acelulares no es la inicialmente esperada, bien por pérdida de la protección a lo largo del tiempo o por cambios en la estructura antigénica de la Bordetella pertussis. Las reacciones adversas provocadas por esta vacuna acelular son inferiores a las producidas por la vacuna de células enteras. En relación a las reacciones locales (eritema, induración…) se reducen en dos tercios. Las reacciones sistémicas diminuyen en más de la mitad (fiebre moderada, irritabilidad, somnolencia…). Entre las generales graves o intensas, la fiebre >40 ºC se reduce a un tercio, las convulsiones a un cuarto, y los episodios de llanto superior a tres horas a un quinto. Las crisis de hipotonía son prácticamente inexistentes. Son contraindicaciones absolutas de esta vacuna las reacciones anafilácticas agudas como la encefalopatía en los 7 días tras la administración de la vacuna (tanto la acelular como la de células enteras). En estos casos se deberá vacunar con DT. También son contraindicación la fiebre mayor de 40 ºC en las primeras 48 horas tras la vacunación, la hipotonía en las primeras 48 horas tras la vacunación, las convulsiones en los primeros tres días tras la vacunación. Esto sucede con la vacuna de tos ferina de células enteras, por lo que en estos casos se recomienda continuar la vacunación con vacuna acelular. También está indicada la vacunación en los siguientes casos: a) Inmunodeficiencias tratamiento congénitas inmunosupresor o adquiridas concomitante, y aunque pueda interferir en la respuesta inmunológica a la vacunación. b) Manifestaciones alérgicas respiratorias. c) Trastornos neurológicos estables (parálisis cerebral, etc…) aunque en estos casos es preferible inmunizar con la vacuna acelular. Nuevas estrategias de vacunación El cambio del perfil epidemiológico de la infección por tos ferina está llevando a plantear nuevas estrategias de vacunación. Entre ellas se plantea optimizar la vacunación del adolescente con dTpa sustituyendo los esquemas que utilizan sólo dT y preferentemente entre los 11 y 12 años. Este esquema es el actualmente recomendado por la Asociación Española de Pediatría. Sería un esquema de 6 dosis: primovacunación con 3 dosis de vacuna DTPa; refuerzo a los 15-18 meses (4ª dosis) con DTPa; a los 4-6 años (5ª dosis) con DTPa o con el preparado de baja carga antigénica de difteria y tosferina (Tdpa) y a los 11-12 años (6.ª dosis) con Tdpa. El objetivo es recuperar una posible pérdida de la protección por el adolescente y adulto evitando en ellos la infección así como evitar que el propio adolescente o adulto sea fuente de infección para otros colectivos más vulnerables como los lactantes menores de 6 meses. La vacunación del adulto lleva consigo siempre el problema de acceso a este grupo de población. Desde la perspectiva de la tos ferina, el esquema más adecuado sería el de mantener la estrategia de vacunación decenal del adulto en la prevención del tétanos pero empleando la vacuna dTpa en lugar de dT asegurando una dosis de refuerzo frente a la Bordetella pertussis cada 10 años. Existen también enfoques específicos dirigidos a grupos especialmente implicados en la transmisión de la enfermedad a lactantes menores de 6 meses. Entre ellos se encuentra el personal sanitario, personal de guarderías y especialmente madres y convivientes del entorno familiar (estrategia del “nido”). El entorno familiar es importante, hasta en el 84% de los casos de infecciones en lactantes, la infección ha procedido de un adolescente o adulto cercano o familiar. En algunos países, se recomienda la vacunación del entorno familiar, al menos, 2 semanas antes del parto. La vacunación a la madre en el en el tercer trimestre ofrecería una doble protección, por un lado para la madre y por otro lado para el hijo por paso de anticuerpos de la madre que le protegerían en las primeras semanas. Sin embargo, no existe mucha evidencia de la seguridad de la vacuna dTpa en mujeres embarazadas. En el caso de vacunaciones incompletas, la tendencia actual es a completar la pauta de actuación hasta completar las dosis recomendadas en primovacunación, contabilizando las dosis previas correctamente documentadas independientemente del intervalo máximo desde la última dosis y respetando los mínimos. Completada la serie primaria, las dosis de refuerzo decenal en el adulto se recomienda que sean con dTpa Vacunas combinadas frente a difteria, tétanos y tos ferina Tipos de vacunas combinadas DTP En España actualmente, el calendario vacunas recomienda para la vacunación sistemática el uso de la vacuna DTPa. Se combinan con ella otros antígenos como el Hib, virus de la hepatitis B o el virus de la polio inactivada. Las vacunas Tdpa se reservan para la dosis de recuerdo tras la inmunización primaria o para una dosis de refuerzo en los niños de 4 a 6 años Pautas posológicas El esquema de vacunación está basado en las siguientes pautas: en lactantes ≤ 6 meses para primovacunación se recomienda DTPa (3 dosis: 2, 4, 6). Un primer recuerdo tras 10-24 meses a la edad de 15 a 18 meses con DTPa, seguido de un segundo recuerdo tras 3 a 7 años a la edad de 4 a 6 años con dTpa/DTPa y un tercer recuerdo de 14 a 18 años con dTpa/dT. En España, en algunas CCAA se utiliza DTPa en el segundo recuerdo y en la mayoría sólo dT en el tercer recuerdo. Este esquema (con dTpa a los 6 años y dT a los 14 años) es el actualmente propuesto por el Consejo Interterritorial del Sistema Nacional de Salud en el calendario común de vacunación infantil recomendado para el año 2014. Vacunas comercializadas en España Nombre Laboratorio Difteria-tétanos Anatoxal Tedi Berna Biotech Berna Diftavax Sanofi Pasteur MSD Ditanrix Adulto GlaxoSmithKline Diebooster Statens Serum Difteria-tétanos-pertussis Boostrix GlaxoSmithKline Composición Jeringa 0,5 mL con 20 U de toxoide tetánico adsorbido y 2 U de toxoide diftérico Jeringa 0,5 mL con 40 U de toxoide tetánico adsorbido y 4 U de toxoide diftérico Jeringa 0,5 mL con 20 U de toxoide tetánico adsorbido y 2 U de toxoide diftérico Jeringa 0,5 mL con 20 U de toxoide tetánico adsorbido y 2 U de toxoide diftérico Jeringa 0,5 mL con 20 U de Edad Componentes ≥ 5 años Td ≥ 7 años Td ≥ 7 años Td ≥ 5 años Td ≥ 4 años Tdpa toxoide tetánico, 2 U de toxoide diftérico y 3 antígenos de B. pertussis (8 μg de toxoide pertussis, 8 ug de hemaglutinina filamentosa y 2,5 μg de pertactina) Jeringa 0,5 mL con 20 U de toxoide tetánico, 2 U de toxoide diftérico y 3 antígenos de B. Sanofi Pasteur pertussis (2,5 μg de toxoide Triaxis MSD pertussis, 5 μg de hemaglutinina filamentosa, 3 μg de pertactina y 5 μg de fimbrias tipos 2 y 3) Jeringa 0,5 mL con 40 U de toxoide tetánico, 30 U de toxoide diftérico y 3 antígenos de B. Infanrix GlaxoSmithKline pertussis (25 μg de toxoide pertussis, 8 μg de hemaglutinina filamentosa y 8 μg de pertactina) Difteria-tétanos-pertussis-polio Jeringa 0,5 mL con 20 U de toxoide tetánico, 2 U de toxoide diftérico y 3 antígenos de B. pertussis (8 μg de toxoide Boostrix GlaxoSmithKline pertussis, 8 ug de hemaglutinina polio filamentosa y 2,5 μg de pertactina), virus polio inactivados. Difteria-tétanos-pertussis-polio-Haemophilus b Vial liofilizado con 10 μg de polisacárido capsular de H. influenzae tipo b (PRP) conjugado a to-xoide tetánico + jeringa 0,5 mL con 40 U de toxoide tetánico, InfanrixGlaxoSmithKline 30 U de toxoide diftérico, tres IPV+Hib antígenos de B. pertussis (25 μg de toxoide pertussis, 25 μg de hemaglutinina filamentosa y 8 μg de pertactina) y virus poliomelitis inactivados Vial liofilizado con 10 μg de polisacárido capsular de H. influenzae tipo b (PRP) conjugado a toxoide tetánico + jeringa 0,5 Sanofi Pasteur mL con 40 U de toxoide tetánico, Pentavac MSD 30 U de toxoide diftérico, dos antígenos de B. pertussis (25 μg de toxoide pertussis y 25 μg de hemaglutinina filamentosa) y virus poliomielitis inactivados Difteria-tétanos-pertussis-polio-Haemophilus b-hepatitis B Jeringa 0,5 mL con 12 μg de polisacárido de H. influenzae tipo Sanofi Pasteur b conjugado a toxoide tetánico, Hexyon MSD 20 U de toxoide diftérico, 40 U de toxoide tetánico, 2 antígenos de B. pertussis (25 μg e toxoide B. ≥ 4 años Tdpa ≥2 meses y < 7 años DTPa ≥ 4 años Tdpa-VPI ≥2 meses y < 5 años DTPa-VPI-Hib ≥2 meses y < 7 años DTPa-VPI-Hib ≥6 semanas y ≤ 24 meses DTPa-VPI-HibHB Infanrix Hexa GlaxoSmithKline pertussis, 25 μg de hemaglutinina filamentosa), virus de la poliomielitis inactivados, y 10 μg de antígeno de superficie de virus de hepatitis B Vial liofilizado con 10 μg de polisacárido capsular de H. influenzae tipo b (PRP) conjugado a toxoide tetánico + jeringa 0,5 mL con 40 U de toxoide tetánico, 30 U de toxoide diftérico, tres antígenos de B. pertussis (25 μg de toxoide pertussis, 25 μg de hemaglutinina filamentosa y 8 μg de pertactina), virus poliomelitis inactivados y 10 ug de antígeno de superficie de virus de hepatitis B ≥2 meses y < 7 años DTPa-VPI-HibHB