Neoplasias broncopulmonares y pleurales.
Anuncio

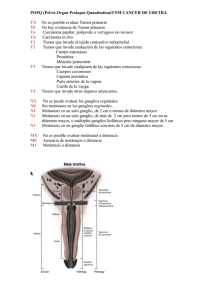
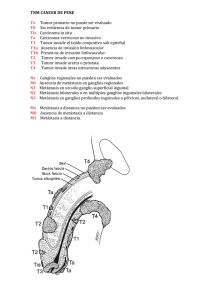
PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar Neoplasias broncopulmonares y pleurales. NEOPLASIAS BRONCOPULMONARES INTRODUCCIÓN El pulmón es un lugar que habitualmente presenta metástasis que vienen de carcinomas de otro origen. Sin embargo, también es frecuente encontrar neoplasias primarias pulmonares: El 95% son neoplasias de origen epitelial malignas carcinomas pulmonares. El 5% son tumores carcinoides, linfomas, neoplasias mesenquimales y hamartomes (lesiones benignas). Los carcinomas pulmonares tienen origen en el epitelio bronquial, de ahí que se denominen carcinomas broncogénicos. Características: Es el cáncer que presenta el índice de mortalidad más alto (17,8% de las muertes por cáncer; 13% sobre el total de tumores). Afecta sobre todo a hombres de entre 50 y 70 años, aunque últimamente está aumentando la incidencia entre mujeres (ratio H/M=2.7). Solo un 2% de los casos se presenta en personas menores de 40 años. >50% metástasis a distancia en el dto. En el 25% de los casos, la enfermedad afecta ya a ganglios locoregionales. Tiene una supervivencia menor al 30% durante los 5 años siguientes al diagnóstico. CLASIFICACIÓN La clasificación más actualizada es la que hizo la OMS en 1999 y que se publicó en 2003: Tumores epiteliales: >95% de los primarios Tumores mesenquimales (de partes blandas) Tumores mesoteliales Miscelánea Enfermedades linfoproliferativas Tumores metastásicos Tumores inclasificables Lesiones pseudotumorales 88 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar Tumores epiteliales: benignos • Papilomas: - P. Escamoso (P.E. Exofítico y P.E. Invertido), P. Glandular P. Mixto •Adenomas: - A. Alveolar A. Papilar A. tipo glándula salival (Gl. Mucosas, Pleomórfico) Cistoadenoma Mucinoso Tumores epiteliales: malignos Carcinoma escamoso Carcinoma de células pequeñas Adenocarcinoma Carcinoma de células grandes Carcinoma adenoescamoso Carcinoma sarcomatoide Tumor carcinoide Carcinoma tipo glándula salival Carcinoma inclasificable El carcinoma escamoso en 2004 era el que tenía más incidencia en la población. El adenocarcinoma le fue ganando terreno, y, actualmente se sitúa en primer lugar, con un 37% de la incidencia de neoplasias pulmonares en hombres y un 47% en mujeres. Le sigue de cerca el carcinoma de células pequeñas, y más de lejos el de células grandes. El resto de tipos son mucho menos frecuentes. (*)Clasificación según la finalidad terapéutica del carcinoma: Carcinoma pulmonar de célula pequeña (CPCP) 20-25%: No tienen opción a tratamiento quirúrgico ya que se considera que ya ha tenido lugar una metástasis. Son tumores quimiosensibles. Carcinoma pulmonar no célula pequeña (CPNCP) 70-75%: Corresponde al carcinoma escamoso, adenocarcinoma (incluye bronquioloalveolar) y carcinoma de células grandes. En este caso el tratamiento de elección es el quirúrgico. Carcinoma combinado mixto 5-10%: Los más frecuentes son un carcinoma escamoso+adenocarcinoma y un carcinoma combinado escamoso+CPCP 89 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar ETIOLOGIA Y PATOGENIA El principal factor de riesgo para la neoplasia de pulmón sin duda es el tabaquismo. Es responsable del 87% de los cánceres de pulmón en hombre y del 47% en mujeres. En fumadores pasivos el riesgo es de un 25%. El tabaco contiene más de 1200 sustancias con poder cancerígeno, como los hidrocarburos policíclicos aromáticos (agentes iniciadores), y derivados de fenoles (agentes promotores). El riesgo se valora teniendo en cuenta los siguientes parámetros: Nº cigarrillos/día (Cantidad) Si se fuma más de 40 cigarrillos al día durante 20 años, aumente x60 el riesgo de cáncer. Período de duración del hábito (en años) y cantidad de cigarrilos, son los factores más importantes en la determinación del riego Dejar de fumar devuelve el riesgo al de la población no fumadora a los 20 años. Su efecto dañino siempre dura más de 10 años. Los carcinomas en los cuales el tabaco se sitúa como una de las principales causas son el carcinoma de célula pequeña, el carcinoma escamoso y una parte de los adenocarcinomas. El adenocarcinoma, sin embargo, es el más incidente en personas NO FUMADORAS (aunque también está relacionado con el hábito tabáquico). Otras causas: Exposición a radiaciones ionizantes como el uranio Contaminación atmosférica (aerosoles medioambientales) Cicatrices pulmonares previas (tuberculosis, infartos, traumatismos, cuerpos extraños...) Fibras de asbesto (amianto, aislante industrial) El carcinoma pulmonar se produce por una acumulación escalonada de alteraciones genéticas que NO siguen una secuencia aleatoria (iniciación, promoción, progresión). Un 10% de los cánceres de pulmón se dan en personas no fumadoras (principalmente adenocarcinomas, como ya he comentado antes). La mayoría suelen afectar a mujeres. Patogenia: cambios epiteliales Se suceden en diferentes fases: 1. Hiperplasia: células caliciformes y células basales 2. Metaplasia escamosa 3. Displasia 4. Carcinoma in situ 5. Carcinoma invasor 90 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar SIGNOS Y SÍNTOMAS Neumonía, en cualquier tipo de tumor. Carcinoma escamoso: respiración acortada, tos, dolor torácico/opresión, disfonía, hemoptisis Adenocarcinoma: puede ser asintomático, un hallazgo incidental en radiología. Carcinoma de célula pequeña: síntomas derivados de metástasis a distancia (pérdida de peso, dolor abdominal y óseo, síntomas neurológicos. El 10% presentan sd. de vena cava superior. El tumor puede secretar péptidos que simulan la acción de hormonas hipofisarias. Algunos datos de importancia clínica, sacados del Robbins y extra son: Tumores endobronquiales: tos, hemoptisis, estridor, disfonia. Obstrucción bronquial: atelectasia, neumonía, disnea. Necrosis tumoral: Abcesos, hemoptisis. Extensión pleural: Derrame pleural, dolor. Los carcinomas pulmonares también pueden presentar manifestaciones sistémicas (síndromes paraneoplásicos), que aparecen en un 3-10% de la población. Son más frecuentes en los carcinomas de célula pequeña: Adelgazamiento y fiebre Anomalías hematológicas (ADK): tromboflebitis migratoria, endocarditis no bacteriana, CID Osteoartropatia pulmonar hipertrófica y acropaquia (engrosamiento de las falanges distales de los dedos de las manos) Sds. neuromusculares: neuropatía periférica, polimiositis, sd. miasténica. Lesiones de la piel Síndromes endocrinos paraneoplásicos por secreción de : - Hormona Antidiurética (ADH)sd. de secreción inadecuada de ADH (hiponatremia) - Hormona Adrenocorticotropa (ACTH) S. de Cushing - Paratohormona( PTH)hipercalcemias (ca. escamoso) - Calcitonina hipocalcemia - Gonadotropinas ginecomastia - Serotonina y bradicinina Sd. Carcinoide Las metástasis se dan a nivel de: Hígado (dolor en hipocondrio derecho) Hueso Cerebro (síntomas neurológicos) Pulmón Ganglios linfáticos regionales Glándula adrenal DIAGNÓSTICO Primero se realiza un estudio clínico, prestando atención a las adenopatías. La presencia de marcadores tumorales en el suero no se tiene en cuenta ya que no sirve de mucha ayuda. Además, se procede a realizar pruebas complementarias como el estudio de la función respiratoria y una radiografía o TAC. Las pruebas de AP que se realizan son: 91 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar Esputo (positivo en más del 70% de los casos). Importante, es la prueba de elección primaria, puesto que su obtención no es invasiva. Citología del derrame pleural Biopsia: Bronquial, transbronquial, percutánea, toracotomía… PAAF guiada por TAC Broncoaspirado, lavado broncoalveolar (BAL), ecobroncoscopia (EBUS), raspado bronquial Mediastinoscopia TIPOS DE CARCINOMAS PULMONARES CARCINOMA ESCAMOSO Es uno de los carcinomas que presenta una clara asociación con el tabaquismo, y es tipo de carcinoma más frecuente (más del 30%). Representa un 32% de los carcinomas pulmonares en hombre y un 25% en mujeres. Cursa con neumonía obstructiva y atelectasia, siendo los síntomas más frecuentes tos, hemoptisis, disfonía, respiración acortada y dolor torácico/opresión. Su localización suele ser central, en la mucosa de los bronquios grandes, aunque hay que decir que su localización periférica está en alza. Un 20% de los casos cursan con cavitación central por necrosis pulmonar o hemorragia. Suele presentar extensión a ganglios hiliares locales. 92 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar Presenta una lesión preneoplásica, que es la metaplasia; la aparición del carcinoma es de larga evolución: Hiperplasia de células basales Metaplasia escamosa Displasia epitelial (de varios grados) Carcinoma escamoso in situ Carcinoma infiltrante Estas lesiones pueden mantenerse durante varios años antes de que desarrollen y se transformen en carcinoma. Suelen dar metástasis tardías. La histología presenta diferentes grados de diferenciación. En la imagen se ve el tumor con áreas de necrosis y cavitación. Características microscópicas del carcinoma escamoso En el carcinoma escamoso las células son poligonales con núcleo picnótico y el citoplasma denso; también podemos encontrar células más pequeñas y núcleo más pícnótico. Es típica la queratinización del citoplasma con la presencia de perlas córneas y puentes intercelulares diferenciados (desmosomas espinosos, ver imagen). Cuanto menos diferenciado, hay menos cambios de este tipo. Cuando no están bien diferenciados presentan características escamosas residuales que pueden detectarse mediante técnicas de inmunohistoquímica (p63). El carcinoma escamoso es el que presenta con más frecuencia la mutación en p53. 93 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar ADENOCARCINOMA Se trata de un tumor epitelial maligno que cursa con una diferenciación glandular o producción de mucina por las células tumorales. Representa un 20% de los tumores pulmonares. Como ya he mencionado, es el carcinoma más frecuente en mujeres, y a la vez, es el MÁS FRECUENTE EN PULMONES NO FUMADORES. El perfil es mujer no fumadora. Puede aparecer asociado a cicatrices. Son tumores pequeños de crecimiento lento, pero que metastatizan rápidamente (sobre todo en estadios tempranos). Inicialmente la mayoría son asintomáticos. Se localizan principalmente en la periferia (80%), y con frecuencia conllevan afectación pleural. A menudo están asociados a áreas de cicatrización previas. El precursor del tumor es una hiperplasia adenomatosa atípica con proliferación de células epiteliales cuboideas/columnares con diferentes grados de atipia citológica. Aunque podríamos clasificarlos en tres patrones hitológicos (acinar, papilar y sólido), según la OMS, se clasifican: Adenocarcinoma papilar Adenocarcinoma acinar Adenocarcinoma de patrón lepídico (Ca. Bronquioloalveolar) C.B. No mucinoso C.B. Mucinoso Adenocarcinoma sólido Adenocarcinoma mixto Cistadenocarcinoma mucinoso Otros: fetal, coloide, anillo de sello y células claras El tipo de adenocarcinoma que mejor pronóstico tiene hasta el momento es el denominado adenocarcinoma bronquioloalveolar. Se puede presentar como un nódulo único, o una infiltración pseudoneumónica. Su característica principal es un crecimiento desmedido tumoral que tapiza los espacios alveolares (lipídico) sin destrucción de estructuras ni invasión del estroma. La flecha de la derecha muestra un parénquima alveolar normal; la flecha de la izquierda muestra un parénquima adenocarcinomatoso con la proliferación de glándulas (si miramos a más uumento, veríamos atipia). 94 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar Características microscópicas del adenocarcinoma Forman glándulas que contienen células con vacuolización citoplasmática, que secretan moco que se pone en evidencia con tinciones de mucina, PAS, o mucicarmín. Hay una proliferación de células cuboideas/columnares con diferentes grados de atipia. En la imagen, glándulas mal limitadas, glándulas backto-back (no hay estroma entre medio, están pegadas), los núcleos no tienen disposición apical sino que están desordenados, núcleo atípico. En la PAAF vemos grupos con configuración acinar, tridimensional, núcleos grandes, microvacuolizado, cromatina desordenada y nucléolo prominente. ADK de patrón lepídico o bronquioloalveolar Son adenocarcinomas que afectan a zonas periféricas del pulmón. Presentan un nódulo único o múltiples confluyentes que sugieren una neumonía. Tienen un crecimiento a lo largo de estructuras preexistentes conservando la arquitectura alveolar establecida y un crecimiento en monocapa sobre tabiques alveolares. No hay invasión del estroma, es decir, no es un tumor invasivo, “carcinoma in situ”. Es un tumor bastante diferenciado. Dos tipos: mucinoso (citoplasma más claro) y no mucinoso (citoplasma denso) 95 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar La progresión no parece que sea la siguiente: hiperplasia adenomatosa atípica carcinoma lepídico ADK invasor. En la imagen inferior, vemos una parte de alveolo sano (imagen de la derecha, parte superior), y unas células atípicas que revisten también al alveolo invadiendo su luz CARCINOMA DE CÉLULA PEQUEÑA Se conoce también como carcinoma microcítico o carcinoma de oat cell (grano de mijo). Representa un 25% de los carcinomas pulmonares. Está directamente relacionado con el tabaquismo. Es el tumor que más alto grado de malignidad presenta, así como una alta tasa de metástasis tempranas (suprarrenales). Es de localización del parénquima central, con afectación temprana de ganglios hiliares y del mediastino. De hecho, en el momento del diagnóstico se considera automáticamente que ya ha habido diseminación y de ahí su mal pronóstico (supervivencia del 5% a los 10 años). No es tributario de cirugía y el tratamiento es la quimioterapia (es un tumor quimiosensible). 96 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar Presenta síntomas derivados de metástasis a distancia: pérdida de peso, dolor abdominal y óseo y síntomas neurológicos. Un 10% de casos presentan síndrome de vena cava superior y síntomas derivados de secreción de péptidos que simulan la acción de las hormonas hipofisarias. Pueden cursar con una gran afectación del parénquima pulmonar, o pueden presentar una pobre afectación pulmonar pero grandes metástasis a distancia. Se presentan a menudo conjuntamente con el síndrome de la vena cava superior y síndromes paraneoplásicos endocrinos (secreción ectópica de ACTH, ADH, PTH). Características microscópicas Tiene su origen en las células neuroendocrinas del pulmón. Las células tumorales presentan gránulos de neurosecreción que se pueden manifestar mediante el uso de técnicas de inmunohistoquímica por marcadores neuroendocrinos como sinaptofisina, cromogranina, CD56. A menudo también presenta mutados los genes p53 y RB1. Aparentemente, como podemos ver en las imágenes inferiores, parece una proliferación de linfocitos (dx diferencial: linfoma), con núcleo redondeado y azulado (basófilo). Realmente es un núcleo típico de los tumores neuroendocrinos (en “sal y pimienta”, como punteado, correspondiente a los gránulos de secreción neuroendocrina), no tanto como la de los linfocitos, cuya cromatina es más homogénea. Como vemos en la imagen de la derecha, los núcleos de los tumores neuroedocrinos sufren “molding”, un artefacto de la imagen que los alarga. Las células aparecen en empalizada, formando filas, aunque también pueden adoptar formas pseudorosetoides (como en forma de flor). CARCINOMA DE CÉLULA GRANDE Representa el 9% de los tumores pulmonares (un 3% son neuroendocrinos de célula grande) y su localización es predominantemente periférica. Son tumores epiteliales malignos indiferenciados, aunque no presentan características similares a los CCP ni diferenciación glandular (como el ADK) ni escamosa (como el Ca escamoso). Debido a que no presenta grado de diferenciación (ni glandular ni escamosa), se necesita un estudio completo de la lesión para su diagnóstico completo. Histológicamente se pueden observar placas o nidos de células con núcleos grandes, nucléolo prominente y citoplasma moderado; no hay patrón en “sal y pimienta”. Es predominante en hombres alrededor de 60 años que son fumadores. 97 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar Expresión de sinaptofisina, cromogranina, CD56 (en CNCNP). Según la OMS, se clasifica en los siguientes subtipos morfológicos: Carcinoma neuroendocrino de célula grande (CNCG combinado) Carcinoma basalioide Carcinoma de células claras Carcinoma de células grandes con fenotipo rabdoide Carcinoma lynphoephitelioma-like (semejante al linfoepitelioma) TUMOR CARCINOIDE Es un tumor también neuroendocrino que representa el 5% de las neoplasias pulmonares. NO está relacionado con el hábito tabáquico, y es más frecuente en pacientes de más corta edad (40 años). Puede tratarse de un poliploide endobronquial (de localización central), o tener una localización periférica, bien delimitado y de medidas reducidas. Sus síntomas son hemoptisis, tos y síndrome carcinoide (diarrea, flushing y cianosis). Existen varios tipos, siguiendo los Criterios de Travis: Tumor carcinoide típico: menos de 2 mitosis por 10 campos de gran aumento (2 mm2) sin necrosis Tumor carcinoide atípico: más de 2 mitosis por 10 campos de gran aumento y/o necrosis. CNECG: 10 mitosis x 2 mm2. Confirmación IHQ Principalmente los atípicos, en un 5% pueden presentar metástasis ganglionares. Normalmente son resecables y curables con tasas de supervivencia de 10 años en el 85% de los típicos, y en el 56% de los atípicos, por lo que los atípicos tienen peor pronóstico. Tiene origen en las células de Kulchitsky de la mucosa bronquial (células neuroendocrinas). En un 5-10% de los casos invaden los ganglios hiliares. Las metástasis a distancia son infrecuentes. En ocasiones se encuentran formando parte del sd. de neoplasia endocrina múltiple (MEN). Están localizados en los bronquios principales, con dos patrones de crecimiento: Masa intraluminal, esférica, polipoide. Obstructiva. Placa mucosa que penetra en la pared bronquial y se extiende por el tejido bronquial Características microscópicas de los tumores carcinoides Están formados por células pequeñas y redondas, con núcleo redondo y cromatina con aspecto de “sal y pimienta” que resultan positivas para los marcadores neuroendocrinos; adoptan un patrón organoide alrededor de los vasos, formando nidos de células uniformes y estructuras rosetoides. Hay gránulos neurosecretores intracitoplasmáticos que secretan polipéptidos activos hormonalmente. Ausencia de mitosis (excepto en los atípicos). 98 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar Resumen de proliferaciones neuroendocrinas pulmonares Hiperplasia difusa idiopática neuroendocrina (no es tumoral) Tumorlet Carcinoide típico y atípico, hemos hablado. Carcinoma neuroendocrino de célula grande, hemos hablado Carcinoma de célula pequeña, hemos hablado TRATAMIENTO DE LOS CARCINOMAS PULMONARES El tratamiento puede ser: Quirúrgico: - Lobectomía o tumorectomía cuando están en estadio ganglionar (excepto c.célula pequeña) Quimioterapia: Radioterapia: Fármacos inhibidores de la tirosina-kinasa: en adenocarcinomas con mutaciones en el receptor del factor de crecimiento epidérmico (EGFR) *El tratamiento con inhibidores de EGFR en pacientes con adenocarcinoma que presentan esta mutación prolonga considerablemente la supervivencia (tipo bronquioloalveolar, mujeres, no fumadoras). Se suele determinar la expresión de EGFR en todos los CCNP expcepto Ca escamoso y en no fumadores, independientemente del subtipo histológico. Los pacientes no fumadores con ADK, suelen presentar positividad para ALK (anaplastic lymphoma tyrosine-kinase), ¿posible diana terapéutica? Sin embargo, muchos tumores tienden a presentar nuevas mutaciones en el curso de uno o dos años que generan resistencia a estos tratamientos. Las mutaciones con KRAS se asocian con un peor pronóstico. *El CPCP es muy sensible a la radioterapia y quimioterapia, con una supervivencia del 15% en enfermedad localizada, aunque la mayoría ya tienen metástasis en el momento del diagnóstico y su supervivencia es de aproximadamente un año después del tratamiento. ESTADIOS Y PRONÓSTICO Para hacer una evaluación de los estadios del tumor, se utiliza TNM, que se basa en la medición del tumor, de la distancia del tumor a la carina, de la afectación pleural y de la afectación de la pared torácica o infiltración mediastínica y nerviosa según el territorio de los ganglios afectados. La supervivencia de 5 años para todos los estadios combinados es de aproximadamente el 15%. Cuando el carcinoma está localizado la supervivencia es del 48%, pero el diagnóstico precoz sólo se da en el 15% de los casos, por lo que en realidad este porcentaje no se encuentra frecuentemente. Supervivencia a 10 años: T. carcinoide típico: 85 % T. carcinoide atípico: 56 y 35 % CNECG: 9% CCP (microcítico): 5%, el más agresivo 99 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar METÁSTASIS El tumor es el lugar más frecuente de metástasis de tumores de otras localizaciones. De hecho, la primera causa de tumor pulmonar es la metástasis. Según su patrón de crecimiento se pueden presentar como: - Múltiples nódulos definidos Nódulo solitario Linfagitis carcinomatosa Las técnicas de inmunohistoquímica nos ayudarán la hora de diferenciar entre un tumor pulmonar primario o una metástasis pulmonar (da positiva en los adenocarcinomas pulmonares primarios por citoqueratina 7 y TTF1) TUMORES DE PARTES BLANDAS. MESENQUIMALES Tumor fibroso localizado* Hemangioendotelioma epitelioide Blastoma pleuropulmonar Condroma Pseudotumor fibroso calcificado pleural Tumor miofibroblástico peribronquial congénito Linfangiomatosis difusa pulmonar Tumor desmoplástico de células redondas Otros (*)Tumor fibroso localizado: Puede ser benigno o maligno. Patrón histológico variable, no definido, con presenta de colágeno extracelular. Positivo al marcador CD34. NEOPLASIAS PLEURALES De la misma forma que ocurre en el pulmón, en la pleura los tumores más frecuentes son aquellos metastásicos (sobre todo de pulmón, mama y ovario). Los síntomas más característicos son derrame seroso o serohemático. Sin embargo, son muy poco frecuentes, y pueden ser: Tumor fibroso solitario pleural Linfomas Tumores mesenquimales Mesotelioma (malignos): Mesotelioma epitelioide - Mesotelioma sarcomatoide 100 PEM - 35 (Carme Dinarès) - (10/12/14) Elisa Llopis Gaspar Mesotelioma desmoplásico Mesotelioma bifásico Otros (deciduoide, pseudo-osteoclastico) Su diagnóstico se realiza principalmente por citología del líquido pleural. TUMOR FIBROSO SOLITARIO PLEURAL Es un tumor de tipo estromal benigno de crecimiento localizado. Normalmente está muy bien localizado, y puede ser de pequeña medida (1-2 cm), o muy grande. No presenta relación con la exposición al asbesto. A nivel microscópico se puede observar tejido en forma de haces celulares de aspecto fibroso denso y con presencia de colágeno, y no presenta atipia. Las células tumorales son positivas por CD34 y negativas para citoqueratinas. Se ven haces de células fusiformes y colagenes extracelular. PSEUDOTUMOR INFLAMATORIO Es un tumor delimitado, blanquinoso, firme. Hay proliferaicón de celus mesenquimal y mezcladas con celularidad inflamatoria (linfocitos, eosinófilos). 101 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar MESOTELIOMA Es la versión maligna de los tumores pleurales. Es poco frecuente, y tiene origen en las pleuras visceral y parietal, peritoneo y pericardo. Puede afectar tanto a la pleural visceral como a la parietal (o ambas). Cursa siempre con derrame pleural recurrente de repetición. Tiene una relación directa con la exposición al amianto (50% casos) y tiene un período de latencia largo (25-45 años). Macroscópicamente se observan primero como una lesión localizada y después como un engrosamiento pleural difuso. Se trata de un tumor firme blanquecino que oblitera el espacio pleural. Puede infiltrar directamente al pulmón (invasión directa de la pared torácica o tejido pulmonar subpleural) y a veces presenta diseminación a ganglios linfáticos hiliares (aunque tienen un inicio localizado); en ocasiones, metástasis a distancia (infrecuentes). Están precedidos por una fibrosis pleural extensa, y tienen una supervivencia menor de 2 años. Características microscópicas Se divide en tres subtipos atendiendo a su morfología celular: Epitelial (60%): Papilar o células cuboides. Sarcomatoide (20%): Células fusiformes. Bifásico o Mixto (20%): Presenta ambos patrones: epitelioide y sarcomatoide. Mutaciones somáticas de 2 genes supresores tumorales: – P16/CDKN2A – NF2 Los mesoteliomas pueden confundirse en ocasiones con una metástasis de adenocarcinomas(especialmente el epitelioide). Cuando esta duda se presenta usamos las técnicas de inmunohistoquímica, que darán positivo para calretinina y WT-1, mientras que un adenocarcinoma dará positivo para CEA. 102 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar MISCELÁNEA Hamartoma: es el más importante, se trata de un tumor benigno; es la presencia de tejido anómalo donde no corresponde. Hemagioma esclerosante Tumor de células claras (P.E.C.) Tumores germinales (teratomas y otros) Timoma intrapulmonar Melanoma maligno ENFERMEDADES LINFOPROLIFERATIVAS Se trata de proliferaciones hematológicas. Neumonia intersticial linfoide (suele estar presente en enfermos de SIDA) Hiperplasia nodular linfoide (ex-seudolinfoma) Linfoma MALT: bajo grado, zona marginal, B. Granulomatosis linfomatoide Linfoma de Hodgkin ALTERACIONES MOLECULARES Y GENÉTICAS • Lesiones precursoras: En algunas lesiones precursoras ya se ven mutaciones genéticas que indican patología (sobre todo en el carcinoma escamoso). • Tumores – P53 (más frecuente en CCP), aunque también está presente en el c.escamoso. – Mutaciones gen Retinoblastoma – Amplificación Myc – Mutaciones MEN-1 (Tumores Carcinoides atípicos) – Alteración en expresión p63: Frecuente en c. Escamosos – K-Ras, EGFR, PI3K, Her-2, translocación EML4 -- ALK: En los Adenocarcinomas, sobre todo en mujeres. Se determina solo en ensayos clínicos. – BRAF – Amplificación de MET Es importante detectar estas mutaciones, ya que así pueden utilizarse como dianas terapéuticas. Se trata de aplicar fármacos que bloqueen las acciones de estas mutaciones para frenar el crecimiento del tumor. Hoy en día es importante tenerlo en cuenta en mujeres no fumadoras y en carcinomas localizados. Actualmente, por consenso hay que detectar siempre la mutación del EFGR en los CCNP excepto en el c.escamoso y en TODAS LAS PERSONAS NO FUMADORAS, independientemente del subtipo, ya que existe un fármaco que inhibe el efecto tirosina quinasa de esta mutación y bloquea el crecimiento tumoral. 103 PEM - 35 (Carme Dinarès) (10/12/14) Elisa Llopis Gaspar RESUMEN Tipos de carcinomas pulmonares: Carcinoma de célula pequeña: carcinoma microcítico o carcinoma de oat cell. Relacionado con el tabaquismo. Es el tumor que más alto grado de malignidad presenta, así como una alta tasa de metástasis. No es tributario de cirugía y el tratamiento opcional es la quimioterapia. Carcinoma de célula grande: NO tiene diferenciación escamosa ni glandular. Representa el 18% de los carcinomas pulmonares en hombres y el 10% en mujeres, y su localización es predominantemente periférica: Carcinoma escamoso: Asociación con el tabaquismo. 32% de los carcinomas pulmonares en hombre y un 25% en mujeres. Cursa con neumonía obstructiva y atelectasia. Su localización suele ser central, en la mucosa de los bronquios grandes. Carcinoma adenoescamoso Adenocarcinoma: tumor epitelial maligno que cursa con una diferenciación glandular o producción de mucina. MÁS FRECUENTE EN PULMONES NO FUMADORES (y en mujeres). Crecimiento lento, pero que metastatizan rápidamente. Se localizan principalmente en la periferia. Recordar un subtipo importante que es el bronquioloalveolar. Tumor carcinoide: tumor neuroendocrino, representa entre el 1% y el 5% de las neoplasias pulmonares. NO está relacionado con el hábito tabáquico, frecuente en pacientes de >40 años. Carcinoma de tipo glándula salival Carcinoma inclasificable Clasificación según finalidad terapéutica: Carcinoma pulmonar de célula pequeña (CPCP): No tienen opción a tratamiento quirúrgico ya que se considera que ya ha tenido lugar una metástasis. Carcinoma pulmonar no célula pequeña (CPNCP): Corresponde al carcinoma escamoso, adenocarcinoma y carcinoma de células grandes. En este caso el tratamiento de elección es el quirúrgico. NEOPLASIAS PLEURALES: Son muy poco frecuentes, y pueden ser: - Tumor fibroso solitario pleural: Haces densos fibrosos. Crecimiento muy localizado. Linfomas Tumores mesenquimales Malignos: -Mesotelioma: Afecta a la pleura visceral y a la parietal. Crecimiento pleural dfuso, y la supervivencia suele ser inferior a dos años Se divide en tres subtipos atendiendo a su morfología celular: Epitelioide (60%): Papilar o células cuboides. Sarcomatoide (20%): Células fusiformes. Bifásico o Mixto (20%): Presenta ambos patrones: epitelioide y sarcomatoide. 104 PEM - 35 (Carme Dinarès) (10/12/14) 105 Elisa Llopis Gaspar