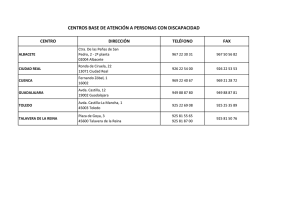
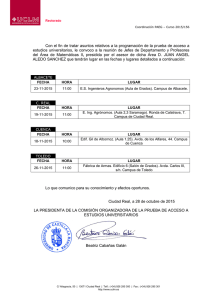
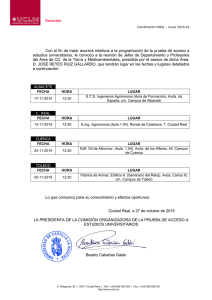
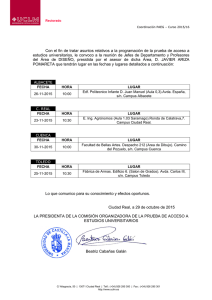
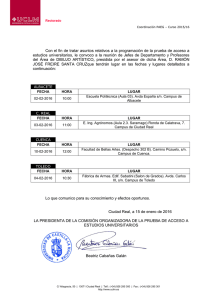
XIII Congreso de Atención Primaria de Castilla
Anuncio

Libro de Resúmenes ÍNDICE Programa Científico.................................................................................... 2 Cronograma de Presentación Comunicaciones Orales............................... 7 Cronograma de Presentación Comunicaciones Formato Póster................. 11 Resumen de las Ponencias.......................................................................... 17 Resumen de las Comunicaciones Orales..................................................... 27 Resumen de las Comunicaciones Formato Póster....................................... 38 -1- SALUDA Albacete, Octubre de 2011 Estimado/a colega: Quienes trabajamos en los Centros de Salud conocemos lo difícil que resulta atender a nuestra población con alta calidad y escaso tiempo para la toma de decisiones. Porque debemos curar y prevenir. Tratar enfermos y cuidar a sanos. Conocer las nuevas estrategias farmacológicas que se desarrollan y valorar los riesgos derivados de las propias medidas preventivas que recomendamos. Con este punto de vista hemos preparado el XIII Congreso de Atención Primaria de Castilla-La Mancha, que tendrá lugar en Albacete durante los días 18 y 19 de Mayo de 2012. Integrando todas esas cuestiones se han planteado dos mesas clínicas. En la primera de ellas podremos debatir las nuevas estrategias de tratamiento y prevención de la enfermedad cardiovascular, sin olvidar los riesgos que conlleva la propia práctica preventivista. La segunda mesa está dedicada a la mujer y nos permitirá actualizar las recomendaciones para el control de determinados tipos de cáncer y debatir las controversias que plantean los cuidados de salud en etapas de su vida tan diferentes como el embarazo o la menopausia. Pero no todas nuestras preocupaciones son clínicas. La sociedad, cada vez más, utiliza el sistema sanitario como un bien de consumo, las políticas paternalistas han facilitado la organización de servicios en función de la demanda y no en base a las necesidades, y el debate sobre la sostenibilidad del propio sistema es continuo. Por ello, hemos elegido como cierre del Congreso una mesa en la que podamos debatir otros modelos de gestión y plantear la importancia de la Atención Primaria en el sistema sanitario, una Atención Primaria que debemos cuidar y mejorar porque, como recoge el eslogan del Congreso, constituye “un valor seguro” tanto para la población como para nuestro Servicio de Salud. Esperamos que estos temas, los talleres que se realizarán en el seno del Congreso y las actividades preparadas para la jornada precongresual del día 17 sean interesantes para ti y te animes a participar. La ciudad de Albacete, nacida del encuentro de caminos hace siglos y convertida hoy en la mayor de CastillaLa Mancha, te espera con sus calles bulliciosas y multitud de rincones que invitan a disfrutar de la charla con los amigos mientras se saborea una buena tapa. Y para los que se mantienen jóvenes, la noche albaceteña nunca defrauda. Te esperamos en el Congreso de Atención Primaria de Castilla-La Mancha. Nuestro Congreso. Alejandro Villena Ferrer Presidente del Comité Organizador Francisca Molina Escribano Presidenta del Comité Científico -2- Comités COMITÉ DE HONOR: COMITÉ ORGANIZADOR: COMITÉ CIENTÍFICO: Excma. Sra. Dña. Ana Mato Adrover Ministra de Sanidad, Servicios Sociales e Igualdad Excma. Sra. Dña. María Dolores Cospedal García Presidenta de la Junta de Comunidades Castilla-La Mancha Excma. Sra. Dña. Carmen Bayod Guinalio Alcaldesa del Excmo. Ayuntamiento de Albacete Excmo. Sr. D. José Ignacio Echániz Salgado Consejero de Sanidad y Asuntos Sociales de la Junta de Castilla-La Mancha Ilmo. Sr. D. Francisco Javier Núñez Núñez Presidente de la Excma. Diputación de Albacete Excmo. Sr. D. Miguel Ángel Collado Yurrita Rector Magnífico de la Universidad de Castilla-La Mancha Ilma. Sra. Dña. Carmen Navarro Lacoba Coordinadora. Servicios Periféricos de la Consejería de Sanidad y Asuntos Sociales en Albacete Ilmo. Sr. D. Francisco Parra Rodríguez Presidente del Ilmo. Colegio Oficial de Médicos de Albacete Sr. Dr. D. Luis Carretero Alcántara Director Gerente del SESCAM Sr. Dr. D. Luis A. González Fernández Director Gerente de Atención Primaria de Albacete Sr. Dr. D. José Luis de Sancho Martín Director Gerente del Hospital General Universitario de Albacete Alejandro Villena Ferrer Presidente Juan Antonio Divisón Garrote Vicepresidente José María del Campo del Campo Tesorero Pilar Torres Moreno Tesorera Javier Lucas Pérez-Romero Vocal SEMERGEN Beatriz González Lozano Vocal SEMERGEN Josefina Monedero La Orden Vocal SEMERGEN Alicia Navarro Carrillo Vocal SCAMFYC María Candelaria Ayuso Raya Vocal SCAMFYC Coral Santos Rodríguez Vocal SCAMFYC XIII Francisca Molina Escribano Presidenta Ignacio Párraga Martínez Vicepresidente Pilar Sorrius Sitges Vocal SEMERGEN Cuenca Fernando Salcedo Aguilar Vocal SCAMYFC Cuenca Alicia Fernández de Peñaranda Vocal SEMERGEN Guadalajara Laura Ruiz López Vocal SCAMFYC Guadalajara César Lozano Suárez Vocal SEMERGEN Ciudad Real Enrique González Hidalgo Vocal SCAMFYC Ciudad Real Javier Sánchez Holgado Vocal SEMERGEN Toledo Javier Rodríguez Alcalá Vocal SCAMFYC Toledo Antonio Segura Fragoso Vocal I.C.S. Congreso de Atención Primaria de Castilla-La Mancha JUEVES, 17 DE MAYO 16:30-17:30 horas Salón de Actos: Taller 1: Prevención con estatinas ¿a quién y cómo? Dr. Luis Miguel Artigao Rodenas Médico de Familia. GEVA. Centro de Salud Zona III. Albacete Con la Colaboración de LABORATORIOS ESTEVE* -3- 17:30-18:30 horas Salón de Actos: Encuentro con el experto: antiagregación en Prevención Primaria Dr. Juan Antonio Divisón Garrote Médico de Familia. GEVA. Centro de Salud de Casas Ibáñez. Albacete Con la Colaboración de BAYER* 18:30-19:00 horas Café Descanso 19:00-20:30 horas Salón de Actos: Taller 2: Doctor, estoy perdiendo la memoria Dr. Pedro Manuel Sánchez Jurado Servicio de Geriatría. Hospital Universitario Nuestra Señora del Perpetuo Socorro. Albacete VIERNES, 18 DE MAYO 10:30-16:00 horas Recepción y Entrega de documentación Colocación Comunicaciones Formato Póster Sesión 1 10:30-11:30 horas Salón de Actos: Taller 3: Abordaje práctico de la Hiperplasia Benigna de Próstata Dr. Manuel Antonio Santiago Muñoz Asesor Médico de Urología de GSK. Sevilla Con la Colaboración de GLAXOSMITHKLINE* Sala 1: Taller 4: Utilización de la MAPA en el diagnóstico y seguimiento de la HTA. Directrices de la Guía Nice 2011 Dra. Pilar Torres Moreno Médico de Familia. Centro de Salud de Minglanilla. Cuenca Dra. Isabel Ponce García Médico de Familia. GEVA. Centro de Salud de Casas Ibáñez. Albacete Con la Colaboración de PERÓXIDOS FARMACÉUTICOS* 12:00-13:00 horas Salón de Actos: Taller 5: Manejo del estrés y uso racional de benzodiacepinas Dra. María Lourdes Navarro Sánchez Psicóloga especialista en Psicología Clínica. Médico Residente de cuarto año de Medicina Familiar y Comunitaria. Centro de Salud Zona III. Albacete 13:00-14:00 horas Sala 1: Taller 6: Patología del Pie Dr. Juan Carlos González Brasero Servicio de Cirugía Ortopédica y Traumatología. Complejo Hospitalario Universitario. Albacete -4- 17.00-17.30 horas Inauguración Oficial 17:30-19:00 horas Mesa 1: LA EVIDENCIA COMO ESTRATEGIA PARA EL ABORDAJE DE LA ENFERMEDAD CARDIOVASCULAR Moderador: Dr. Juan Antonio Divisón Garrote Médico de Familia. GEVA. Centro de Salud de Casas Ibáñez. Albacete Los riesgos de prevenir Dr. Félix Miguel García Médico de Familia. Instituto de Información Sanitaria. Ministerio de Sanidad, Servicios Sociales e Igualdad. Madrid Nuevos anticoagulantes: a quién y cómo anticoagular Dr. Vicente Bertomeu Martínez Presidente de la Sociedad Española de Cardiología. Jefe de Servicio de Cardiología. Hospital Universitario San Juan. Alicante Actualización en marcadores de daño vascular en la práctica clínica Dr. Vicente Lahera Juliá Catedrático de Fisiología. Facultad de Medicina. Universidad Complutense. Madrid Con la Colaboración de BOEHRINGER INGELHEIM* 19:00-19:30 horas Café Descanso 19:30-20:45 horas Comunicaciones Orales a la Mesa 1 Presentación Comunicaciones Formato Póster Sesión 1 20.45-21.15 horas Reunión Sociedades Científicas Colocación Comunicaciones Formato Póster Sesión 2 SÁBADO, 19 DE MAYO 09:00-10:45 horas Comunicaciones Orales a la Mesa 2 Comunicaciones Libres Presentación Comunicaciones Formato Póster Sesión 2 10.45-12:15 horas Mesa 2: CUIDADOS DE SALUD EN LA MUJER Moderador: Dr. Ignacio Párraga Martínez Médico de Familia. Centro de Salud de La Roda. Albacete En el embarazo, ¿cuidamos o medicalizamos? Dr. Esteban González Mirasol Servicio de Obstetricia y Ginecología. Complejo Hospitalario Universitario. Albacete -5- Cáncer: recomendaciones para la prevención y consejo genético en la consulta Dra. Mercè Marzo Castillejo Médico de Familia. Medicina Preventiva y Salud Pública. Unitat de Suport a la Recerca de Costa de PonentIDIAP Jordi Gol. Direcció d'Atenció Primària Costa de Ponent. Institut Català de la Salut. Barcelona. Coordinadora del Grupo de Cáncer del PAPPS Menopausia: ¿qué hacemos? Dra. Mercedes Abizanda González Médico de Familia PAMEM. Coordinadora del Grupo de Atención a la Mujer de SEMERGEN. Barcelona 12:15-12:45 horas Café Descanso 12:45-14:15 horas Mesa 3: GESTIÓN SANITARIA: ¿ES EL MOMENTO DE INNOVAR? Moderadores: Dr. José María del Campo del Campo Presidente de SCAMFYC Dr. César Lozano Suárez Presidente de SEMERGEN Castilla-La Mancha Otros modelos de organización y gestión Dr. Luis Pisco Vicepresidente de la Administración de Salud de la Región de Lisboa e Vale do Tejo. Lisboa Dr. Rafael Micó Pérez Director del Área de Atención Ambulatoria. Hospital General Universitario. Valencia. El rol de la Atención Primaria Dr. Sergio Minué Lorenzo Médico de Familia. Profesor de la Escuela Andaluza de Salud Pública. Granada Perspectivas para la Atención Primaria en Castilla-La Mancha Excmo. Sr. Dr. D. Jesús Galván Romo Viceconsejero de Sanidad y Asuntos Sociales de la Junta de Comunidades de Castilla-La Mancha 14.15 horas Entrega de Premios y Acto de Clausura * La elección de Ponentes y Temas de las Mesas y Talleres ha sido responsabilidad única y exclusiva de los Comités Organizador y Científico del Congreso, cuyas decisiones se han basado en criterios de actualidad e interés científico para los profesionales de Atención Primaria -6- Cronograma de Presentación Comunicaciones Orales -7- Viernes, 18 de Mayo HÁBITOS TÓXICOS EN LOS ADOLESCENTES DE LOS INSTITUTOS DE AZUQUECA DE HENARES AUTOR PRINCIPAL: Laciqui, Nora. Sesión de Comunicaciones Orales a la Mesa 1 RESTO DE AUTORES: Ahmad Hassan, Nur; Hernández Moderador: Vásquez, Jessica. Javier Rodríguez Alcalá (Toledo) CENTRO DE TRABAJO: FRECUENCIA DE ARTERIOPATÍA PERIFÉRICA Y ENFER- Centro de Salud Azuqueca de Henares. Guadalajara. MEDAD RENAL CRÓNICA EN PACIENTES CON SÍNESTUDIO DE LA CALIDAD DE VIDA EN PACIENTES DROME METABÓLICO TRATADOS CON ANTICOAGULACIÓN ORAL EN UN AUTOR PRINCIPAL: Sánchez Beteta, Pilar. CENTRO DE SALUD URBANO RESTO DE AUTORES: Manzano Juárez, Amparo; Martínez García, Pilar; González Céspedes, María Dolores; AUTOR PRINCIPAL: (1) Cueva Díaz, Varid Concepción. RESTO DE AUTORES: (2) Acuña Calvo, Manuel LeorLópez-Torres Hidalgo, Jesús D.; Sánchez Ortiz, Pilar. nardo; (3) Magro Perteguer, Rafael; (4) Martín Águeda, CENTRO DE TRABAJO: Belén. Centro de Salud Hellín II. Albacete. CENTRO DE TRABAJO: PREVALENCIA POBLACIONAL DE DIABETES SEGÚN (1 y 2) Centro de Salud Balconcillo. Unidad Docente LOS NUEVOS CRITERIOS DE LA ASOCIACIÓN AMERI- de Medicina Familiar y Comunitaria. SESCAM. Guadalajara. CANA DE DIABETES (3 y 4) Unidad Docente de Medicina Familiar y ComuAUTOR PRINCIPAL: (1) Shityeva, T. nitaria. SESCAM. Guadalajara. RESTO DE AUTORES: (2) Ureña Rengel, E.; (3) Achille R.; (4) Syldor, M.H.; (5) Martínez Alcáraz, A. PERFIL DEL PACIENTE DIABÉTICO MAL CONTROLADO CENTRO DE TRABAJO: (1 y 3) Centro de Salud Cuenca II. Unidad Docente de AUTOR PRINCIPAL: (1) Hernández Moreno, F.B. RESTO DE AUTORES: (2) Estebánez Seco, S.; (3) YaAtención Familiar y Comunitaria. Cuenca. kovyshyn Brandivska, L.; (4) Magallán Muñoz, A.E.; (5) (2 y 4) Centro de Salud Cuenca I. Unidad Docente de López Serrano, R.; (6) Fernández Rodríguez, O. Atención Familiar y Comunitaria. Cuenca. (5) Centro de Salud Cuenca III. Unidad Docente de CENTRO DE TRABAJO: (1, 2, 3 y 4) Unidad Docente de Atención Familiar y Atención Familiar y Comunitaria. Cuenca. Comunitaria. Toledo. (5) Centro de Salud Bargas. Toledo. UTILIZACIÓN DE LA HEMOGLOBINA GLICOSILADADA EN EL DIAGNÓSTICO DE LAS ALTERACIONES META- (6) Centro de Salud Camarena. Toledo. BOLISMO HIDROCARBONADO AUTOR PRINCIPAL: (1) Shityeva, T. RESTO DE AUTORES: (2) Martínez Alcaraz, A.; (3) Syldor, M.H; (4) Achille, R.; (5) Ureña Rengel, E. CENTRO DE TRABAJO: (1 y 4) Centro de Salud Cuenca II. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. (2) Centro de Salud Cuenca III. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. (3 y 5) Centro de Salud Cuenca I. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. 19:30-20:45 horas -8- Sábado, 19 de Mayo 09:00-10:45 horas Sesión de Comunicaciones Orales a la Mesa 2 Moderador: Javier Sánchez Holgado (Toledo) PREVALENCIA DE ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA. ESTUDIO EPOCUENCA AUTOR PRINCIPAL: (1) Martínez Sanz, M.D. RESTO DE AUTORES: (2) Caballo Trébol, F.J.; (3) Coca Gonzales, C.P.; (4) Núñez Jurado, C.I.; (5) Casado López, M. CENTRO DE TRABAJO: (1, 2, 3 y 4) Centro de Salud Cuenca III. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. (5) Servicio de Neumología. Hospital Virgen de la Luz. Cuenca. CRITERIOS DE CALIDAD DE LA ESPIROMETRÍA EN ATENCIÓN PRIMARIA AUTOR PRINCIPAL: (1) Caballo Trébol, F.J. RESTO DE AUTORES: (2) Martínez Sanz, M.D.; (3) Núñez Jurado, C.I.; (4) Coca Gonzales, C.P.; (5) Casado López, M. CENTRO DE TRABAJO: (1, 2, 3 y 4) Centro de Salud Cuenca III. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. (5) Servicio de Neumología. Hospital Virgen de la Luz. Cuenca. PREVALENCIA OCULTA DE DETERIORO COGNITIVO MEDIANTE LA NUEVA HERRAMIENTA DIAGNÓSTICA SWEET 16 EN ATENCIÓN PRIMARIA AUTOR PRINCIPAL: (1) Mirón Muñoz, F.J. RESTO DE AUTORES: (2) Rodríguez Castro, V.; (3) Camacho Martos, M.D.; (4) Herráiz Serrano, C.; (5) Lozano Suárez, C. CENTRO DE TRABAJO: (1 y 2) Médico Residente de Familia. Unidad Docente de Ciudad Real. (3 y 4) Médico de Familia. Centro de Salud Ciudad Real III. Ciudad Real. (5) Técnico de Salud. Unidad Docente. G.A.P. de Ciudad Real. SEGURIDAD DEL PACIENTE. ERRORES EN LA IDENTIFICACIÓN DE MEDICAMENTOS EN ANCIANOS POLIMEDICADOS AUTOR PRINCIPAL: (1) Herrera Jiménez, S. RESTO DE AUTORES: (2) Ureña Méndez, R.; (3) Colado Pinés, F.; (4) Fernández Sánchez, C.A.; (5) Lozano Suárez, C. CENTRO DE TRABAJO: (1 y 2) Médico Residente de Familia. Unidad Docente de Ciudad Real. (3 y 4) Médico de Familia. Centro de Salud Ciudad Real I. Ciudad Real. (5) Técnico de Salud. Unidad Docente. G.A.P. de Ciudad Real. ESTUDIO DEL CONSUMO DE ALCOHOL EN ADOLESCENTES DE UNA ZONA BÁSICA DE SALUD AUTOR PRINCIPAL: (1) Oliva Rodríguez, P. RESTO AUTORES: (2) Vives Domínguez, L.; (3) García Tejada, R.; (4) Gómez-Pimpollo Morales, D.; (5) Lozano Suárez, C.; (6) Vázquez Ochoa, Y. CENTRO DE TRABAJO: (1 y 2) Médico Residente de Familia. Unidad Docente de Ciudad Real. (3 y 4) Médico de Familia. Gerencia de Alcázar de San Juan. Ciudad Real. (5) Jefe de Estudios. Unidad Docente de Ciudad Real. (6) FEA Anestesiología y Reanimación Hospital General La Mancha Centro. Alcázar de San Juan. Ciudad Real. CONSUMO DE MEDICAMENTOS PARA LA OSTEOPOROSIS Y VALORACIÓN DEL RIESGO DE FRACTURA EN MUJERES MAYORES DE 45 AÑOS AUTOR PRINCIPAL: (1) Villena Zálvez, María Emilia. RESTO DE AUTORES: (2) Ballesteros Merino, Marta; (3) Martínez Ramírez, Miriam; (4) Díaz Contreras, Rafaelina; (5) Villena Ferrer, Alejandro; (6) López-Torres Hidalgo, Jesús. Centro de Trabajo: (1, 2, 3, 4 y 5) Centro de Salud Zona V-B. Albacete. (6) Centro de Salud Zona IV. Albacete. -9- Sábado, 19 de Mayo INDICACIÓN DE COLONOSCOPIAS DESDE ATENCIÓN PRIMARIA DURANTE EL AÑO 2010 EN UN CENTRO DE SALUD URBANO AUTOR PRINCIPAL: Sánchez González, María del Carmen. RESTO DE AUTORES: Pérez Hernández, Natacha, Abrudan, Delia Nicoletta; Dumbraveanu, Alina; Caballero Herráez, María Pilar; Alonso Gordo, José María. CENTRO DE TRABAJO: Centro de Salud Gu-Sur. Guadalajara. ¿APORTA ALGO LA ECOGRAFÍA A LA EXPLORACIÓN FÍSICA EN EL DIAGNÓSTICO DE APENDICITIS AGUDA? AUTOR PRINCIPAL: (1) Maya López, Bibiana. RESTO DE AUTORES: (2) De Miguel Ibáñez, Ricardo; (3) Jiménez Vicente, Elsa; (4) Hernández Muñoz, Lourdes. CENTRO DE TRABAJO: (1) Centro de Salud Cuenca III. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. (2 y 3) Servicio de Cirugía. Hospital Virgen de la Luz. Cuenca. (4) Servicio de Radiología. Hospital Virgen de la Luz. Cuenca. REVISIÓN DE LAS CITOLOGÍAS VAGINALES REALIZADAS EN UN CENTRO DE SALUD A LO LARGO DE UN AÑO AUTOR PRINCIPAL: Matos Berroa, Samuel. RESTO DE AUTORES: De los Santos Berrido, Eunice; Reolid Martínez, Ricardo; Ayuso Raya, María Candelaria; Pérez López, Nieves; Escobar Rabadán, Francisco. CENTRO DE TRABAJO: Centro de Salud Universitario Zona IV. Albacete. -10- Cronograma de Presentación Comunicaciones Formato Póster -11- Viernes, 18 de Mayo 19:30-20:45 horas Presentación Comunicaciones Formato Póster Sesión 1 Moderadoras: Pilar Sorrius Sitges (Cuenca) Francisca Molina Escribano (Albacete) 1. LOS PACIENTES CON INTOLERANCIAS A MEDICAMENTOS PRESENTAN UNA MAYOR PREVALENCIA DE ALTERACIONES EMOCIONALES AUTOR PRINCIPAL: Gutiérrez Islas, Elizabeth. RESTO DE AUTORES: Báez Montiel, Brenda Beatriz; Turabián Fernández, José Luis; Bolaños Maldonado, Margarita; Herrera Ontañón, Juan Ramón; Villarín Castro, Alejandro. CENTRO DE TRABAJO: Unidad Docente de Atención Familiar y Comunitaria de Toledo. 2. EPILEPSIA BIFRONTAL Y TEMPORAL IZQUIERDA (NO TODOS LOS SÍNCOPES DEL ANCIANO SON VASOMOTORES) AUTOR PRINCIPAL: (1) Longinos Rodríguez, Paloma. RESTO DE AUTORES: (2) Arribas Aguirregaviria, Javier; (3) Bernal Bello, David. CENTRO DE TRABAJO: (1 y 2) Centro de Salud Azuqueca de Henares. Guadalajara. (3) Hospital General Universitario de Guadalajara. 3. TODO LO QUE SE IGNORA SE DESPRECIA. INTERACCIÓN ENTRE INHIBIDORES DE LA BOMBA DE PROTONES Y METFORMINA AUTOR PRINCIPAL: (1) Colinet Moreno, Adolfo. RESTO DE AUTORES: (2) Rodríguez Martínez, M.D.; (3) Tabernero Sahuquillo, A.M.; (4) Piqueras Moya, M.E.; (5) Calleja López, I.; (6) Sánchez Alegre, J. CENTRO DE TRABAJO: (1) Centro de Salud Las Pedroñeras. Cuenca. (2) Centro de Salud Paterna del Madera. Albacete. (3) Centro de Salud Quintanar del Rey. Cuenca. (4) Centro de Salud San Clemente. Cuenca. (5 y 6) Hospital General de Almansa. Albacete. 4. PREVALENCIA Y COMORBILIDAD DEL HIPOTIROIDISMO EN UNA ZONA BÁSICA DE SALUD AUTOR PRINCIPAL: Delgado Casado, José Andrés. RESTO DE AUTORES: Ccente Quijano, Richard; Tomoiu, Ileana Gabriela; García Andrés, María Belén. CENTRO DE TRABAJO: Centro de Salud Ciudad Real II, El Torreón. Ciudad Real. 5. DR. VEO DOBLE ¿QUÉ ME PASA? AUTOR PRINCIPAL: (1) Holgado, Juan M. RESTO AUTORES: (2) García Ron, M.T.; (3) Holgado Juan, M.C.; (4) Caballero Cazalilla, A.; (5) Calle Romero, Y.; (6) García Sánchez, V.C. CENTRO DE TRABAJO: (1, 2 y 4) Centro de Salud Isabel II. Parla. Madrid. (3) Centro de Salud Sillería. Toledo. (5 y 6) Centro de Salud Las Américas. Parla. Madrid. 6. GINECOMASTIA DOLOROSA POR ESPIRONOLACTONA AUTOR PRINCIPAL: (1) Holgado, Juan M. RESTO AUTORES: (2) García Ron, M.T.; (3) Holgado Juan, M.C.; (4) Kittel Tarifa, M.; (5) Calle Romero, Y.; (6) García Sánchez, V.C. CENTRO DE TRABAJO: (1, 2 y 4) Centro de Salud Isabel II. Parla. Madrid. (3) Centro de Salud Sillería. Toledo. (5 y 6) Centro de Salud Las Américas. Parla. Madrid. 7. ¿QUÉ SE ESCONDE TRAS UNAS MANOS FRÍAS? LA IMPORTANCIA DE UN DIAGNÓSTICO CORRECTO AUTOR PRINCIPAL: (1) Holgado, Juan M. RESTO AUTORES: (2) García Ron, M.T.; (3) Holgado Juan, M.C.; (4) Kittel Tarifa, M.; (5) Calle Romero, Y.; (6) García Sánchez, V.C. CENTRO DE TRABAJO: (1, 2 y 4) Centro de Salud Isabel II. Parla. Madrid. (3) Centro de Salud Sillería. Toledo. (5 y 6) Centro de Salud Las Américas. Parla. Madrid. -12- 8. FORUNCULOSIS AUTOR PRINCIPAL: Vílchez Fernández, Darío J. RESTO AUTORES: Hornero Benito, A.; Ortego Relaño, A.I.; De la Torre Hurtado, L.; Chopuryan, Z.; Soria Díaz, M.T. CENTRO DE TRABAJO: Centro de Salud Cogolludo. Guadalajara. 9. MIOPATÍA CONGÉNITA POR DESPROPORCIÓN DE FIBRAS MUSCULARES AUTOR PRINCIPAL: Vílchez Fernández, Darío J. RESTO AUTORES: Hornero Benito, A.; Ortego Relaño, A.I.; De la Torre Hurtado, L.; Chopuryan, Z.; Soria Díaz, M.T. CENTRO DE TRABAJO: Centro de Salud Cogolludo. Guadalajara. 10. SEPSIS POR ITU DE REPETICIÓN AUTOR PRINCIPAL: Vílchez Fernández, Darío J. RESTO AUTORES: Hornero Benito, A.; Ortego Relaño, A.I.; De la Torre Hurtado, L.; Chopuryan, Z.; Soria Díaz, M.T. CENTRO DE TRABAJO: Centro de Salud Cogolludo. Guadalajara. 11. DESORIENTACIÓN AGUDA EN EL ANCIANO POR CAMBIO DE DOMICILIO AUTOR PRINCIPAL: Vílchez Fernández, Darío J. RESTO AUTORES: Hornero Benito, A.; Ortego Relaño, A.I.; De la Torre Hurtado, L.; Chopuryan, Z.; Soria Díaz, M.T. CENTRO DE TRABAJO: Centro de Salud Cogolludo. Guadalajara. 12. INTOXICACIÓN DE ETIOLOGÍA DESCONOCIDA AUTOR PRINCIPAL: Vílchez Fernández, Darío J. RESTO AUTORES: Hornero Benito, A.; Ortego Relaño, A.I.; De la Torre Hurtado, L.; Chopuryan, Z.; Soria Díaz, M.T. CENTRO DE TRABAJO: Centro de Salud Cogolludo. Guadalajara. 13. DOLOR LUMBAR CRÓNICO EN ATENCIÓN PRIMARIA AUTOR PRINCIPAL: Monzón Caminos, Glenda Tamara. RESTO DE AUTORES: Blanco Paños, José Luis; Marín Jara, Inmaculada. CENTRO DE TRABAJO: Centro de Salud Zona I. Albacete. 14. REEMERGENCIA DE ENFERMEDADES PREVENIBLES CON VACUNAS: A PROPÓSITO DE UN CASO AUTOR PRINCIPAL: Acuña Calvo, M.L. RESTO DE AUTORES:CuevaDíaz,V.C.;ArandaLeón, M.L. CENTRO DE TRABAJO: Centro de Salud Balconcillo. Guadalajara. 15. TODO COMENZÓ CON UNA PÉRDIDA DE LA VISIÓN AUTOR PRINCIPAL: (1) Aquino Espínola, Salmi. RESTO DE AUTORES: (2) Álvarez Prado, Aurelio. CENTRO DE TRABAJO: (1) MIR MFyC. Centro de Salud Ciudad Real I. Unidad Docente de Ciudad Real. (2) Tutor MFyC. Centro de Salud Ciudad Real I. Unidad Docente de Ciudad Real. 16. ESTUDIO PERSYO. PERCEPCIÓN SUBJETIVA DE SALUD Y OBSTRUCCIÓN VÍA AÉREA EN EPOC AUTOR PRINCIPAL: (1) Hernández Romero, Beatriz RESTO DE AUTORES: (2) Ruiz Serrano, A.L.; (3) Carvajal Vogtschmidt, N. CENTRO DE TRABAJO: (1 y 3) Médico Residente de Familia. Centro de Salud Porzuna. Ciudad Real. (2) Médico de Familia. Centro de Salud Porzuna. Ciudad Real. 17. TALLER DE PRIMEROS AUXILIOS EN GUARDERÍAS INFANTILES AUTOR PRINCIPAL: Laciqui, Nora. RESTO DE AUTORES: Longinos Rodríguez, Paloma; Arribas Aguirregaviria, Francisco Javier. CENTRO DE TRABAJO: Centro de Salud Azuqueca de Henares. Guadalajara. 18. ABDOMEN AGUDO EN ADULTO MAYOR AUTOR PRINCIPAL: Urteaga Bardales, Luis. RESTO DE AUTORES: Arribas Aguirregaviria, Francisco Javier. CENTRO DE TRABAJO: Centro de Salud Azuqueca de Henares. Guadalajara. 19. PREVALENCIA DE GLOSODINIA O SÍNDROME DE BOCA ARDIENTE Y FACTORES DE RIESGO ASOCIADOS EN LA POBLACIÓN X AUTOR PRINCIPAL: Carvajal Vogtschmidt, Nadia CENTRO DE TRABAJO: Médico Residente de Familia. Centro de Salud Porzuna. Ciudad Real. -13- Sábado, 19 de Mayo 09:00-10:45 horas Presentación Comunicaciones Formato Póster Sesión 2 Moderadores: Alicia Fernández de Peñaranda (Guadalajara) Enrique González Hidalgo (Ciudad Real) 20. MODOS DE AFRONTAMIENTO ANTE EL ESTRÉS EN PACIENTES DE ATENCIÓN PRIMARIA AUTOR PRINCIPAL: (1) Alonso Moreno, F.J. RESTO DE AUTORES: (2) Díaz Domínguez, E; (3) Martín Sánchez, E.; (4) Rodríguez Martín, J.L.; resto miembros del Grupo APCLM Estrés. (1) Centro de Salud Sillería. Toledo. (2 y 3) Fundación Sociosanitaria de Castilla-La Mancha. Toledo. (4) Universidad Europea de Madrid. 21. ELECCIÓN DE LAS PLAZAS DE MEDICINA DE FAMILIA EN CASTILLA-LA MANCHA EN LA OPOSICIÓN MIR DE 2011 AUTOR PRINCIPAL: Ayuso Raya, Candelaria. RESTO DE AUTORES: Escobar Rabadán, Francisco; López-Torres Hidalgo, Jesús; Montoya Fernández, Julio; Téllez Lapeira, Juan M.; Bonal Pitz, Pablo. CENTRO DE TRABAJO: Centro de Salud Universitario Zona IV. Albacete. 22. TRATAMIENTO FARMACOLÓGICO DE PACIENTES CON GONARTROSIS AUTOR PRINCIPAL: Reolid Martínez, Ricardo. RESTO DE AUTORES: Matos Berroa, Samuel; Arias Alaminos, María; De los Santos Berrido, Eunice; Castro Hurtado, Sonia; Ayuso Raya, Candelaria. CENTRO DE TRABAJO: Centro de Salud Universitario Zona IV. Albacete. 23. INERCIA CLÍNICA EN DIABETES TIPO 2 EN UNA CONSULTA DE ATENCIÓN PRIMARIA AUTOR PRINCIPAL: Casaverde Dueñas, Elizabeth. RESTO DE AUTORES: García Serrano, Ángel; Campos Bueno, Cristina. CENTRO TRABAJO: Centro de Salud Zona V-A. Albacete. 24. ¿HIPERTENSIÓN NO TAN ESENCIAL? AUTOR PRINCIPAL: (1) Morocho Malho, P. AUTORES: (2) López Hermoso, M.; (3) Carmona de la Morena, J.; (4) Núñez Gómez-Álvarez, M.T.; (5) Luna del Pozo, L.; (6) Baro Pato, O. CENTRO DE TRABAJO: (1, 2, 3 y 5) Centro de Salud Sillería. Toledo. (4) Servicio de Medicina Interna Hospital Virgen de la Salud. Toledo. (6) Consultorio de Mocejón. Toledo. 25. NEUMONÍA LÓBULO MEDIO: ¿HAY ALGO MÁS? AUTOR PRINCIPAL: (1) Salazar Andía, W. RESTO DE AUTORES: (2) Calderón Cedeño, X.S.; (3) Gil Fuentes, A. (4) Gómez Fernández, M.; (5) González Ageitos, A.M.; (6) Moreno Ancillo, A. CENTRO DE TRABAJO: (1 y 2) Centro de Salud La Estación. Talavera de la Reina. Toledo. (3, 4, 5 y 6) Hospital Nuestra Señora del Prado. Talavera de la Reina. Toledo. 26. DOCTOR, LO QUE ME TENGAN QUE HACER QUE SEA EN MI CASA, PERO AL HOSPITAL NO ME MANDE AUTOR PRINCIPAL: Villena Zálvez, María Emilia. RESTO DE AUTORES: Ballesteros Merino, Marta; Martínez Ramírez, Miriam; Díaz Contreras, Rafaelina; Tejero Cabello, Inmaculada; Villena Ferrer, Alejandro. Centro de Trabajo: Centro de Salud Zona V-B. Albacete. -14- 27. ANÁLISIS DE LA DEMANDA EN LOS PUNTOS DE ATENCIÓN CONTINUADA, UNA DÉCADA DESPUÉS AUTOR PRINCIPAL: Rey Prieto, P.L. RESTO DE AUTORES: Lamprea Carrascal, M.J.; Robledo Casado, M.N.; Millán Olmo, A.; Lancha Sánchez, R.A.; Alejandre Lázaro, G. CENTRO DE TRABAJO: EAP La Puebla de Montalbán. Toledo. 28. ENCUESTA A LOS PACIENTES SOBRE LOS MOTIVOS DE CONSULTA EN LOS PUNTOS DE ATENCIÓN CONTINUADA (PAC) AUTOR PRINCIPAL: Millán Olmo, A. RESTO DE AUTORES: Lancha Sánchez, R.A.; Robledo Casado, M.N.; Lamprea Carrascal, M.J.; Rey Prieto, P.L.; Alejandre Lázaro, G. CENTRO DE TRABAJO: EAP La Puebla de Montalbán. Toledo. 29. PACIENTE CON MAREO AUTOR PRINCIPAL: (1) De la Cruz Castro, Nilda Patricia. RESTO DE AUTORES: (2) Callejas Montoya, Miguel. CENTRO DE TRABAJO: (1) Centro de Salud Zona II. Albacete. (2) Centro de Salud Zona IV. Albacete. 30. PACIENTE CON MASA MEDIASTÍNICA COMO HALLAZGO CASUAL AUTOR PRINCIPAL: (1) Callejas Montoya, Miguel Ángel. RESTO DE AUTORES: (2) De la Cruz Castro, Nilda Patricia. CENTRO DE TRABAJO: (1) Centro de Salud Zona IV. Albacete. (2) Centro de Salud Zona II. Albacete. 31. DEBILIDAD MUSCULAR: SÍNTOMA DE UN EQUILIBRO ALTERADO AUTOR PRINCIPAL: (1) Ciardo, P. RESTO DE AUTORES: (2) Baro Pato, O.; (3) Morocho Malho, P.; (4) Luna del Pozo, L.; (5) Estébanez Seco, S. CENTRO DE TRABAJO: (1) Centro de Salud Buenavista. Toledo. (2) Consultorio de Mocejón. Toledo. (3 y 4) Centro de Salud Sillería. Toledo. (5) Unidad Docente de Atención Familiar y Comunitaria. Toledo. 32. NO TODOS LOS BULTOMAS SON LIPOMAS AUTOR PRINCIPAL: (1) Carvajal Vogtschmidt, Nadia. RESTO DE AUTORES: (2) Lavalle Guevara, Carlo; (3) Tejeda Serrano, María Isabel; (4) Rodríguez González, Félix; (5) Vera Nieto, Nancy. CENTRO DE TRABAJO: (1) Centro de Salud Porzuna. Ciudad Real. (2, 3 y 5) Centro de Salud Ciudad Real II. Ciudad Real. (4) Centro de Salud Ciudad Real. Ciuadad Real. 33. El CAMINO HACIA UNA BURBUJA AUTOR PRINCIPAL: (1) Carvajal Vogtschmidt, Nadia. RESTO DE AUTORES: (2) Lavalle Guevara, Carlo; (3) Tejeda Serrano, María Isabel; (4) Rodríguez González, Félix; (5) Vera Nieto, Nancy. CENTRO DE TRABAJO: (1) Centro de Salud Porzuna. Ciudad Real. (2, 3 y 5) Centro de Salud Ciudad Real II. Ciudad Real. (4) Centro de Salud Ciudad Real. Ciuadad Real. 34. DOCTOR MI HIJA ESTÁ CADA VEZ MÁS HINCHADA AUTOR PRINCIPAL: (1) Valdiviezo Tasayco, José Luis. RESTO DE AUTORES: (2) Ramírez González, Roel; (3) Conejo Díaz, Raquel; (4) Moreno-Ancillo, Álvaro. CENTRO DE TRABAJO: (1) Centro de Salud La Estación. Talavera de la Reina. Toledo. (2) Centro de Salud La Solana. Talavera de la Reina. Toledo. (3 y 4) Hospital Nuestra Señora del Prado. Talavera de la Reina. Toledo. 35. ¿QUÉ LE PASA AL CARPINTERO? AUTOR PRINCIPAL: Baro Pato, O. RESTO DE AUTORES: Ciardo, P.; Morocho Malho, P.; López Hermoso, M; Hernández Moreno F.B.; Fernández Muñoz, M.C. CENTRO DE TRABAJO: Unidad Docente de Medicina Familiar y Comunitaria. Toledo. 36. DOCTOR NO PUEDO MOVER LAS PIERNAS AUTOR PRINCIPAL: (1) Martínez Ramírez, M. RESTO DE AUTORES: (2) Ballesteros Merino, M.; (3) Villena Zálvez, M.E.; (4) Díaz Contreras, R.; (5) Villena Ferrer, A.; (6) Fernández Díaz, E. CENTRO DE TRABAJO: (1, 2, 3, 4 y 5) Centro de Salud Zona V-B. Albacete. (6) Servicio de Neurología. Complejo Hospitalario Universitario. Albacete. -15- 37. CARCINOMA EPIDERMOIDE DE CONDUCTO AUDITIVO EXTERNO AUTOR PRINCIPAL: Burgos Andeliz, Mercedes. RESTO DE AUTORES: Pérez Cortes, María del Pilar. CENTRO DE TRABAJO: Centro de Salud Herencia. Ciudad Real. -16- Resumen de las Ponencias -17- TALLER: PREVENCIÓN CON ESTATINAS ¿A QUIÉN Y CÓMO? Dr. Luis Miguel Artigao Rodenas Médico de Familia. GEVA. Centro de Salud Zona III. Albacete Las estatinas han demostrado disminuir la morbimortalidad cardiovascular tanto en Prevención Primaria como en Secundaria, han demostrado disminuir la progresión de la placa e incluso promover su regresión. En un meta-análisis de 26 ensayos randomizados con 170.000 pacientes, publicado en Lancet en 2010 (Cholesterol Treatment Trialists -CTT- Collaboration), se reducía un 10% la mortalidad por todas causas y un 20% la cardiovascular por cada 40 mg/dL de reducción de cLDL, así como un 23% los eventos coronarios y un 17 los accidentes cerebrovasculares con la misma disminución de cLDL. Las reducciones fueron similares en todos los subgrupos estudiados. Los resultados fueron significativos a partir del primer año de tratamiento y mejoraron en los años siguientes. No se observó aumento de ninguna causa específica de muerte, incluido el cáncer. El exceso de riesgo de rabdomiolisis fue bajo y no significativo. Aunque existen pocos datos de coste/efectividad y de calidad de vida, estos aspectos solo obligan a ser cautos con la Prevención Primaria en pacientes de bajo riesgo cardiovascular. La evidencia disponible indica que el beneficio clínico del tratamiento con estatinas es en gran medida efecto de "clase", aunque depende fundamentalmente del grado de reducción de cLDL y aquí las diferencias son importantes entre unas estatinas y otras, sin olvidar la variabilidad individual en cuanto a la respuesta. El esquema de actuación recomendado en la Guía común de las Sociedades Europeas de Cardiología y Arterioesclerosis (2011) sería: 1. Evaluar el riesgo cardiovascular (recordar que es muy alto siempre en Prevención Secundaria). 2. Implicar al paciente. 3. Calcular el porcentaje de descenso de cLDL necesario (Tabla). 4. Seleccionar una estatina que llegue a ese objetivo (Figura) teniendo en cuenta al sujeto, las comorbilidades y las interacciones medicamentosas. 5. Ajustar la dosis para alcanzar objetivos y/o evitar iatrogenia, para finalmente, si no hubiera sido suficiente, combinar fármacos. -18- Recordar que aumentan las posibilidades de efectos secundarios de las estatinas: la edad avanzada, la talla corporal pequeña, la mujer, los trastornos hepáticos y renales, los periodos perioperatorios, las enfermedades sistémicas, el hipotiroidismo (atención por su frecuencia) y el consumo excesivo de alcohol. ENCUENTRO CON EL EXPERTO: ANTIAGREGACIÓN EN PREVENCIÓN PRIMARIA Dr. Juan Antonio Divisón Garrote Médico de Familia. GEVA. Centro de Salud de Casas Ibáñez. Albacete El uso de la aspirina en la Prevención Secundaria de la enfermedad cardiovascular está bien establecido y no existen dudas en cuanto a su beneficio. Sin embargo, en Prevención Primaria el uso de la aspirina sigue siendo motivo de controversia ya que por una parte el beneficio obtenido esta cerca del daño potencial derivado de su uso (hemorragias digestivas fundamentalmente) y por otra parte el beneficio neto es menor que en Prevención Secundaria ya que se utiliza en pacientes con un riesgo basal inferior. Hoy día, todavía existe controversia y variabilidad en las directrices de las diferentes Sociedades Científicas en cuanto al uso de aspirina en Prevención Primaria. No está definido que escala de riesgo utilizar ni que umbral de riesgo hay que considerar para decidir antiagregar con aspirina en Prevención Primaria. Lo que sí que parece evidente hoy día es que dado su bajo coste en comparación al resto de antiagregantes y la escasez de datos en este aspecto del resto de antiagregantes disponibles el antiagregante de elección debería ser la aspirina. Otro aspecto a señalar es la importancia de la Prevención Primaria con respecto a la Secundaria. Es un hecho conocido, que el número de eventos es mayor en pacientes que ya tienen enfermedad aterosclerótica que en aquellos con riesgo elevado pero sin enfermedad y que en estos, las actividades preventivas reducen o retrasan la incidencia de nuevos casos. Esto apoya la estrategia de distinguir y priorizar la Prevención Primaria con respecto a la Secundaria con el objetivo de minimizar el impacto de las enfermedades cardiovasculares en la población. -19- TALLER: DOCTOR, ESTOY PERDIENDO LA MEMORIA Dr. Pedro Manuel Sánchez Jurado Servicio de Geriatría. Hospital Universitario Nuestra Señora del Perpetuo Socorro. Albacete La demencia es un síndrome clínico consistente en un deterioro persistente y progresivo de las funciones cerebrales superiores (memoria, lenguaje, orientación, cálculo o percepción espacial, entre otras) que ocasiona una pérdida de la autonomía de la persona. Se incrementa de forma exponencial con la edad, con una previsible “avalancha” a nivel mundial en los próximos años debido al envejecimiento progresivo de la población. La enfermedad de Alzheimer es, con diferencia, la causa más frecuente (entre el 60 y el 80%). En el año 2004, en España, las personas afectadas por demencia era de 431.000; si las previsiones de crecimiento son correctas, se calcula que en 2030 la cifra alcanzaría casi los 600.000 enfermos, y en 2050, cerca del millón. Es una de las principales causas de discapacidad, siendo la enfermedad crónica del anciano que provoca más dependencia. En España, pese a que las quejas de memoria son uno de los principales motivos de consulta en mayores de 65 años existe un infradiagnóstico, sobre todo en estadios leves, por falta de concienciación familiar y de los profesionales sanitarios. En distintos estudios y publicaciones se pone de manifiesto que el diagnóstico precoz tiene una repercusión positiva, llevando a una reducción del 10% de la institucionalización con una demora de ésta de un año y medio, con el consiguiente ahorro de costes directos para el sistema sanitario, incluso teniendo en cuenta los gastos de una campaña de diagnóstico precoz. Como consecuencia de esto, se recomienda la implementación de estrategias de diagnóstico precoz como medida coste-efectiva. Así mismo la instauración de un tratamiento en las fases leves y quizá su mantenimiento en las fases avanzadas, y el empleo de alternativas terapéuticas no farmacológicas, conseguirían una mejora significativa en la calidad de vida tanto del paciente como de sus cuidadores. La proporción de demencias no diagnosticadas está íntimamente relacionada con la gravedad de la misma, de forma que las más graves están diagnosticadas en un porcentaje mayor (64%) que las más leves (5%). Por lo tanto, se convierte en una tarea prioritaria mejorar la información a la población general sobre la enfermedad, y concienciar a los estamentos sanitarios del beneficio del diagnóstico precoz para dotar de mejoras y formación a los médicos de Atención Primaria e incrementar las unidades específicas de diagnóstico y tratamiento de las demencias. En base a estas premisas el taller tiene como misión aprender a planificar una estrategia para el diagnóstico precoz de la alteración cognitiva en Atención Primaria con los siguientes puntos a tratar: • ¿A quién hacer cribado de alteración cognitiva?: Personas mayores de 65 años con: 1.- Quejas subjetivas y objetivas de pérdida de memoria. 2.- Alguna de las siguientes alteraciones cognitivas objetivadas por un informador: trastorno del lenguaje, desorientación temporo-espacial y/o alteración de funciones ejecutivas o del pensamiento abstracto. 3.- Deterioro funcional de reciente comienzo de causa no claramente justificada. 4.- Trastornos psiquiátricos, sobre todo depresión de inicio en edades avanzadas. 5.- Episodio de síndrome confusional agudo. • ¿Cómo estructurar una visita para hacer cribado de deterioro cognitivo? Realizar una completa historia clínica interrogando por todos los dominios involucrados en la pérdida de la cognición. Interrogar por los cambios conductuales y afectivos. Preguntar por cualquier pérdida en la funcionalidad tanto en actividades avanzadas, instrumentales o básicas de la vida diaria. • ¿Qué tests de cribado cognitivo son necesarios? Aprender la sistemática de distintos test breves de cribado: MMSE, MIS, Fototest, Eurotest, Test del reloj, Pfeiffer, T@M, Mini Cog, CPCOG, Six ítem screen, Test your memory (TYM), Cuestionario del informador (TIN). -20- • ¿Qué tests de cribado conductual son necesarios?: NPI, Yesavage. • ¿Que tests funcionales son necesarios? Katz, Barthel, Lawton, SPPB. TALLER: UTILIZACIÓN DE LA MAPA EN EL DIAGNÓSTICO Y SEGUIMIENTO DE LA HTA. DIRECTRICES DE LA GUÍA NICE 2011 Dra. Pilar Torres Moreno Médico de Familia. Centro de Salud de Minglanilla. Cuenca Dra. Isabel Ponce García Médico de Familia. GEVA. Centro de Salud de Casas Ibáñez. Albacete La hipertensión arterial (HTA) es una de las causas prevenibles de morbimortalidad precoz en todo el mundo. A su vez la HTA es uno de los factores de riesgo mayores de ictus (tanto isquémicos como hemorrágicos), infarto agudo de miocardio (IAM), fallo cardíaco, enfermedad renal crónica, enfermedad vascular periférica, deterioro cognitivo y muerte prematura. De hecho el infratratamiento de la HTA se ha asociado con un progresivo aumento de la presión arterial, un estado de resistencia al tratamiento y finalmente a daño vascular y renal, de ahí la importancia de realizar un correcto dignóstico, seguimiento y tratamiento de la HTA. En este taller trataremos la utilización de la Monitorización Ambulatoria de la Presión Arterial (MAPA) para el correcto diagnóstico y seguimiento de la HTA, a propósito de la reciente publicación de la Guía NICE. Veremos las principales novedades que introduce esta Guía en el diagnóstico y de tratamiento de la HTA, y las compararemos con otras previas. Para finalizar comentaremos todos juntos varios casos clínicos y asentaremos conceptos. Esperemos que este taller os sea de interés y sobre todo, de utilidad en la práctica clínica diaria. TALLER: MANEJO DEL ESTRÉS Y USO RACIONAL DE BENZODIACEPINAS Dra. María Lourdes Navarro Sánchez Psicóloga especialista en Psicología Clínica. Médico Residente de cuarto año de Medicina Familiar y Comunitaria. Centro de Salud Zona III. Albacete Es una realidad cotidiana en la consulta del Médico de Familia identificar sintomatología ansioso-depresiva, que en ocasiones se presenta incluida abiertamente en la demanda del paciente, y en otras ocasiones es intuida por el profesional a partir de quejas somáticas inespecíficas y poco consistentes. A menudo este tipo de síntomas generan en el médico una inquietud de diversa índole, lo cual, unido a la presión asistencial, hace que el profesional se apresure a catalogar el cuadro, en base a la CIE-10 o el DSMIV, emitiendo un diagnóstico, prescribiendo tratamiento farmacológico, o realizando una derivación a Psiquiatría o Psicología Clínica. El objetivo más ambicioso de este taller es enfocar la relevancia que tiene este hecho médico, pues muy frecuentemente es el Médico de Familia la primera persona consultada en calidad de experto, y por lo tanto, su devolución de información marca indefectiblemente el desarrollo de ese proceso individual, determinando el pronóstico. Mi intención es sensibilizar a los Médicos de Atención Primaria ante el riesgo de medicalizar el sufrimiento, de encapsularlo dentro de una categoría diagnóstica, taponando así muchas ocasiones de autorregulación y crecimiento. -21- Enfocaremos conceptos como la relación del Médico de Primaria con su paciente ansioso, y su relevancia, la distancia terapéutica, la medicalizacion del sufrimiento, el rol de enfermo, los requisitos para el Beneficio Psicoterapéutico y, como no, el manejo de benzodiacepinas, en caso de que haya indicación. TALLER: PATOLOGÍA DEL PIE Dr. Juan Carlos González Brasero Servicio de Cirugía Ortopédica y Traumatología. Complejo Hospitalario Universitario. Albacete La bipedestación humana, caso único entre los mamíferos, liberó las manos de la función de apoyo, pero ocasionó que los pies sean las estructuras anatómicas sobre las que recae todo el peso del organismo. Se dividen en 2 grandes zonas: una posterior que engloba el tobillo y el tarso posterior; y otra anterior que incluye el medio-antepie y los dedos. Por medio de ellos contactamos y nos adaptamos con el terreno que nos rodea y son origen de múltiples problemas. Las enfermedades y patologías del pie son causa frecuente de consulta al médico; aunque suelen ser “ninguneadas” por otras patologías en estructuras supuestamente más nobles, cuando dicen de dar problemas son fuente abundante de disconfort y disfunción. Si una simple piedrecilla dentro del zapato da problemas, ¿que ocurrirá si la situación fuese más seria?: esguinces de repetición, tendinopatías aquíleas, fascitis plantares, metatarsalgias, juanetes, pies planos-cavos, uñas incarnatas. Debido a su frecuencia y a que son fácilmente tratables en Atención Primaria, haremos un repaso a todas estas patologías. Hay muchas más pero las dejaremos de lado por ser poco frecuentes o por necesitar de tratamientos más especializados. EN EL EMBARAZO, ¿CUIDAMOS O MEDICALIZAMOS? Dr. Esteban González Mirasol Servicio de Obstetricia y Ginecología Complejo Hospitalario Universitario. Albacete El embarazo es un proceso normal en la vida de la mujer. Y aunque lo vemos como algo normal, tenemos en mente que este proceso se puede alterar, y convertirse en un grave problema de salud, para la mujer o para su hijo. Son estos potenciales peligros los que justifican la acción sanitaria, que es lo que trataremos en esta ponencia. Aunque es una clasificación un tanto simplista, que no refleja la completa realidad, catalogamos los embarazos como de alto y bajo riesgo. Nosotros nos referiremos aquí al embarazo de bajo riesgo, que es el que sucede en una mujer sana, sin enfermedades, que no tiene antecedentes reproductivos desfavorables y con aparato genital morfológicamente normal. Las acciones sanitarias que llevamos a cabo a estas mujeres las podemos englobar en dos grandes grupos: acciones de control, con práctica de pruebas, y acciones de cuidados de salud, con distintos consejos, y normas de educación para la salud que les proporcionamos. Como estamos hablando de mujeres sanas, sin problemas conocidos de salud, todas las pruebas que realizamos a las embarazadas son realmente cribado de distintos procesos y en consecuencia deben estar sometidos a las reglas generales de todos los cribados, siendo la más importante el que hayan demostrado su utilidad. En consecuencia, no deberían realizarse pruebas o controles de eficacia no contrastada. Dos hechos son importantes dentro de este marco de control, como es la comprobación de que los resultados del control del embarazo son los mismos independientemente del personal sanitario que controle el embarazo (Matrona, Médico de Familia o Ginecólogo) y que no mejoran los resultados al incrementar el número de controles por encima de un mínimo que se considera. En consecuencia, se debe realizar los controles en el momento apropiado para la realización de los distintos cribados que están justificados. Dentro de este marco, un esquema simple de los controles del embarazo a efectuar sería el siguiente, sin pretender ser exhaustivo: -22- •1er control: a realizar tras el diagnóstico de embarazo, y que está destinado a identificar las mujeres que precisen cuidados adicionales, determinar IMC, medir TA y a proporcionar la información sobre los cuidados de salud necesarios en esta situación. •2º control: a realizar sobre la semana 12. Con el fin de realizar una ecografía, cuyos fines son determinar el número de fetos y su vitalidad, datar adecuadamente la gestación, determinar la traslucencia nucal para determinar el riesgo de cromosomopatías, y valorar alteraciones morfológicas en el aparato genital de la madre. En este control se valoran los resultados de análisis destinados a descartar enfermedades maternas (anemia, bacteriuria asintomática, infecciones), y se realiza el cribado de cromosomopatías a las gestantes que lo deseen. •3er control: alrededor de las semana 20, para la realización de ecografía destinada a valorar la presencia de malformaciones fetales. •4º control: en la semana 24, para valorar la presencia de anemia y bacteriuria materna. •5º control: alrededor de la semana 28, para el cribado de diabetes gestacional mediante el test de O’Sullivan, y administración de gammaglobulina anti-D a las gestantes Rh negativas no sensibilizadas. •6º control: alrededor de la semana 33, con un control ecográfico para valorar el crecimiento fetal adecuado, su presentación, y descartar la presencia de una placenta previa. •7º control: a realizar en la semana 36, para valorar cambios en análisis y tomar un cultivo para valorar la colonización por estreptococo agalactiae, para prevención de sepsis de recién nacidos. Incrementar el número de controles debe hacerse sólo con justificación. Intervenciones antenatales donde no se ha justificado que su práctica de forma rutinaria mejoren los resultados son: repetir el peso materno en todos los controles, exploración genital o mamaria, cribado de vaginosis bacteriana, control y contaje de movimientos fetales o la realización de monitorización fetal por debajo de la semana 40. Según la guía NICE inglesa, tampoco han demostrado su utilidad el cribado de la toxoplasmosis, el cribado rutinario del parto prematuro, de la diabetes gestacional o la realización de ecografía después de la semana 24, acciones que sin embargo en España sí justificamos. Con respecto a la administración de suplementos en el embarazo, han demostrado sus beneficios el empleo de ácido fólico desde antes de la concepción hasta la semana 12, para la prevención de defectos del tubo neural; la administración de yodo en áreas de déficit moderado o grave de yodo, para prevenir los problemas de desarrollo psicomotor en los recién nacidos; y la administración de calcio para prevención de preeclampsia en población con ingestas bajas de calcio. Es controvertido el efecto beneficioso de la administración de yodo en poblaciones yodosuficientes o con déficit leves de ingesta. Se ha demostrado la inutilidad de la suplantación de las siguientes sustancias: ácido fólico después de la semana 12 para la prevención de abortos o muertes fetales; hierro de forma rutinaria a todas las mujeres; vitamina D en España, suplementos de omega-3; zinc para mejorar el peso de los recién nacidos; calcio para disminuir los partos prematuros, o retrasos de crecimiento fetal; y dar complejos multivitamínicos. Se ha comprobado el riesgo de administrar suplementos de vitamina A, que son teratogénicos. Con respecto a los cuidados y consejos que se proporcionan a las mujeres embarazadas, los podemos resumir, sin pretender ser exhaustivos, en los siguientes puntos: Alimentación: debe ser una alimentación sana, con todos los principios fundamentales, sin precisar un incremento marcado de calorías. Si es importante considerar que en el embarazo no deben realizarse dietas para perder peso. Las preguntas más frecuentes se refieren a los alimentos cuyo consumo debe evitarse. Hay que reducir el consumo de pescados de alta mar, como tiburón, pez espada… por la contaminación con derivados mercuriales, y el de alimentos realizados con hígado, por el contenido en vitamina A. Otras recomendaciones tienen como objeto prevenir el contagio de infecciones que se contagian mediante los alimentos: -Toxoplasmosis: evitar comer carne sin cocinar al menos a 65º en todo su espesor, evitar el consumo de carne cruda, ahumada, marinada. En la preparación de los alimentos, lavar bien las verduras y plantas, -23- así como los instrumentos de trabajo y las manos. -Salmonelosis: conservar los huevos en el frigorífico y no consumirlos crudos o mal cocinados, así como preparar los productos con huevo sin cocinar (mayonesa, mousse) lo más cercano posible a su consumo. -Listeriosis: sólo consumir leche pasteurizada o UHT y evitar consumir quesos blancos (como camembert, brie, o azules), los patés, incluyendo los vegetales, o cereales germinados crudos. Hábitos tóxicos: se recomienda no consumir tabaco durante el embarazo y evitar la exposición a tabaquismos pasivo. El abandono del tabaco debe realizarse preferentemente antes de la gestación. Se puede usar tratamiento sustitutivo con nicotina durante el embarazo. Se aconseja igualmente evitar el consumo de bebidas alcohólicas durante el embarazo. Ejercicio: se puede continuar con el ejercicio al que se está acostumbrada la mujer o iniciarlo durante el embarazo. Sólo evitar aquellos deportes que son de contacto o que pueden dar golpes. Viajes: se puede viajar durante el embarazo. Las compañías aéreas restringen los viajes en avión a partir de una edad gestacional. Recordar el incremento de riesgo tromboembólico de la embarazada en caso de viajes prolongados. Medicalización del embarazo Aunque el embarazo está considerado como una de las no-enfermedades, lo cierto es que en el embarazo siempre se produce una cierta medicalización, en el sentido definido por Peter Conrad como tratar como problemas médicos procesos que no son médicos. Posiblemente, gran parte de la sociedad está de acuerdo en que cierta medicalización del embarazo es positiva. Sin embargo, el embarazo se presta a medicalizarse en exceso, como en las situaciones en que se emplean prácticas de eficacia no demostrada, cuando se refuerza la necesidad “imperiosa” del control del embarazo para que se consiga un resultado óptimo o cuando hipertrofiamos los riesgos del embarazo para justificar actuar en él. CÁNCER: RECOMENDACIONES PARA LA PREVENCIÓN Y CONSEJO GENÉTICO EN LA CONSULTA Dra. Mercè Marzo Castillejo Médico de Familia. Medicina Preventiva y Salud Pública. Unitat de Suport a la Recerca de Costa de PonentIDIAP Jordi Gol. Direcció d'Atenció Primària Costa de Ponent. Institut Català de la Salut. Barcelona. Coordinadora del Grupo de Cáncer del PAPPS El cáncer es una enfermedad multifactorial debida al efecto combinado de factores genéticos y ambientales. Algunos de los factores de riesgo identificados para cáncer son: tabaco, alcohol, dieta, exposición solar, radiaciones ionizantes, carcinógenos ocupacionales, contaminación atmosférica, agentes infecciosos (virus Hepatitis B, y C, el virus del Papiloma Humano (VPH), el virus de la Inmunodeficiencia Humana (VIH) o el Helicobacter Pylori, entre otros), diversos aspectos de la vida sexual y reproductiva, la herencia y el nivel socioeconómico. Se estima que más del 35% de los cánceres están relacionados con factores de riesgo modificables. Las recomendaciones de Prevención Primaria se dirigen a la población general, independientemente de su nivel de riesgo. En la población de riesgo medio (sin antecedentes personales y familiares), la detección precoz del cáncer ha sido exitosa en la disminución de la mortalidad del cáncer de mama, colorrectal y cérvix. Sin embargo, la detección precoz en el cáncer es un tema no resuelto para el cáncer de próstata, pulmón y ovario. A pesar de la dificultades, los investigadores siguen buscando nuevas estrategias de prevención que ayuden a reducir el riesgo de cáncer. -24- Aunque la mayoría de los cánceres son de origen esporádico (mutación de los genes adquirida), aproximadamente un 15% de los cánceres se consideran hereditarios. Los cánceres hereditarios son producidos por mutaciones germinales en genes concretos que incrementan la susceptibilidad para padecer cáncer. Esta susceptibilidad se transmite entre los miembros de la familia de acuerdo a distintos patrones de herencia. Ejemplos de síndromes con herencia autosómica dominante son la Poliposis Adenomatosa Familiar (PAF) , el Cáncer de colón hereditario no polipósico (CCHNP), el cáncer de mama y ovario hereditario, la neoplasia endocrina múltiple (MEN1 y MEN2) y el melanoma familiar. Otras entidades con predisposición al cáncer son el cáncer gástrico familiar, el cáncer esofágico con tilosis palmoplantar, el carcinoma no medular de tiroides familiar, el carcinoma de próstata familiar, el carcinoma renal de células claras familiar, el carcinoma renal papilar familiar. Una historia clínica personal y familiar detallada permite identificar los individuos con factores de riesgo elevados y predisposición hereditaria al cáncer. Debemos sospechar un síndrome de cáncer hereditario ante: -Historia familiar del mismo tumor. -Diagnóstico a temprana edad. -Múltiples tumores primarios. -Afectación bilateral o multifocal. -Alta incidencia de cáncer en la familia. -Varios tumores que se asocian a Síndromes de Cáncer Hereditario especifico (Colón, Endometrio, etc.). -Evidencia de transmisión autosómica dominante. Algunos grupos de población específicos se podrían beneficiar del consejo y análisis genético en Unidades Especializadas para realizar una evaluación multidisciplinar, específica y protocolizada. Conocer la mutación familiar tiene ventajas, pues el seguimiento quedará restringido a los miembros de la familia que son portadores de la alteración. Los pacientes deben estar informadosde las implicaciones personales y familiares del cáncer hereditario y de las consecuencias de los resultados de los estudios genéticos. La integración de los profesionales de AP en las Unidades Especializadas, con protocolos clínicos consensuados, facilitaría la identificación y seguimiento de estos pacientes. Los individuos con riesgo elevado de CCR quedan excluidos de los programas de cribado poblacional. Los grupos de población afectados se podrían beneficiar de estrategias de vigilancia, comenzando a una edad más temprana de la habitual, de la quimioprevención y la cirugía profiláctica. Para algunas de las entidades, entre ellas PAF, CCHNP, MEN1 y MEN2, síndrome del cáncer mama y ovario, se dispone de recomendaciones consensuadas. ACTUALIZACIÓN EN MARCADORES DE DAÑO VASCULAR EN LA PRÁCTICA CLÍNICA Vicente Lahera Juliá Catedrático de Fisiología. Facultad de Medicina. Universidad Complutense. Madrid Los factores de riesgo cardiovascular (FRCV) han demostrado su utilidad clínica para predecir y estratificar dicho riesgo. En los últimos años han aparecido numerosos estudios sobre los llamados nuevos marcadores de riesgo cardiovascular que han demostrado su participación en el desarrollo aterosclerótico y otras patologías CV. Entre estos factores cabe destacar: la proteína C reactiva (PCR ultrasensible), otros reactantes de fase aguda como el fibrinógeno o el amiloide sérico tipo A; la cuantificación del calcio coronario, la lipoproteina (a), la homocisteina, el contaje de leucocitos, la enfermedad periodontal, el índice tobillo-brazo, el grosor íntima-media carotídeo; mediadores inflamatorios como diversas interleucinas, el TNFa, las moléculas de adhesión; el péptido natriurético atrial, las LDL pequeñas y densas, la fosfolipasaA2 asociada a lipoproteína (Lp-PLA2), la adiponectina y muchos otros. -25- Muchos de ellos, aunque han sido investigados en profundidad, todavía no se ha establecido su papel causal en las enfermedades CV y su utilidad en la práctica clínica. Algunos de estos nuevos FRCV han demostrado una mayor relación con la enfermedad CV que otros, aunque su capacidad de predicción del RCV ha dado resultados dispares, en parte debido a la variedad de poblaciones y de situaciones clínicas estudiadas. En la mayoría de los casos, los grupos de consenso todavía no han recomendado el uso de estos marcadores. También hay que considerar que los métodos de determinación de estos marcadores no están suficientemente estandarizados para su uso clínico y eso constituye un obstáculo importante. Sin embargo, esto no significa que no sean útiles, ya que existen numerosas evidencias que muestran su asociación con los procesos CV y ayudan a identificar pacientes de riesgo, que pueden necesitar un seguimiento más intenso de sus FRCV establecidos. Por ello, y teniendo en cuenta la utilidad informativa de las guías y consensos, el criterio clínico del médico debe considerar las características individuales de cada paciente, así como la utilidad de la determinación de alguno de estos nuevos marcadores de RCV como prueba complementaria. Si bien, su incorporación como pruebas de manera rutinaria, todavía está lejana. EL ROL DE LA ATENCIÓN PRIMARIA (La Atención Primaria y el Síndrome del Escribiente) Sergio Minué Lorenzo Médico de Familia. Profesor de la Escuela Andaluza de Salud Pública. Granada Tanto en Europai, como en Américaii, se plantea reiteradamente la necesidad de reforzar la Atención Primaria, como medida clave para mejorar el funcionamiento de los sistemas sanitarios. Argumentos hay para ello, dadas las pruebas existentes sobre la asociación entre el grado de eficiencia de un sistema sanitario y la fortaleza de su Atención Primariaiii iv. En España, el proceso de reforma de la Atención Primaria (AP), más de veinte años después de su inicio, es valorado habitualmente de forma positiva, por todo tipo de representante políticov. Pero aunque las declaraciones de los responsables políticos, afirmen reiteradamente su relevancia en el sistema sanitario, los hechos no lo demuestran en modo alguno. Los presupuestos sanitarios siguen sin incrementarse en Atención Primaria pese a las reiteradas demostraciones de su insuficiencia, los futuro residentes siguen sin escoger la Medicina de Familia entre las primeras opciones a la hora de elegir plaza MIR y el trabajo del Médico de Familia sigue siendo invisible para los medios de comunicación, fascinados en cambio por la tecnología, la investigación de laboratorio y los transplantes complejos. Sin embargo los Médicos de Familia parecen resignados a la situación, posiblemente pesimistas ante la posibilidad de cambiar el actual status quo. Nunca como hasta ahora han existido tantos Médicos de Familia en España, con tan brillante trayectoria y con un nivel tan adecuado de capacitación para hacer su trabajo. Pero a la hora de reivindicar su trabajo, prestigio y reputación parecen afectados de un extraño síndrome de Bartlebyvi: ante la necesidad de reivindicación de su profesión “preferiría no hacerlo”. i Saltman R, Rico A, Boerma W. Primary Care in the driver’s seat? Organisational reform in European primary care. Open University Press: Maidenhead. 2006. ii Renovando la Atención Primaria de Salud en las Américas. Organización Panamericana de Salud. 2005. iii Starfield B. Is primary care essential? Lancet 1994;344;1129-1133 iv Engström S, Foldevi M, Borgquist L. Is general practice effective? A systematic literature review. Scandinavian Journal of Primary Health Care 2001;19: 131-144. v Proyecto AP 21. Marco estratégico para la mejora de la Atención Primaria en España: 2007-2012. Ministerio de Sanidad y Consumo.2006. vi Meville H. Barleby, el escribiente. Spanish Edition. Kindle. 2010. -26- Resumen de las Comunicaciones Orales -27- FRECUENCIA DE ARTERIOPATÍA PERIFÉRICA Y ENFERMEDAD RENAL CRÓNICA EN PACIENTES CON SÍNDROME METABÓLICO AUTOR PRINCIPAL: Sánchez Beteta, Pilar. RESTO DE AUTORES: Manzano Juárez, Amparo; Martínez García, Pilar; González Céspedes, María Dolores; López-Torres Hidalgo, Jesús D.; Sánchez Ortiz, Pilar. CENTRO DE TRABAJO: Centro de Salud Hellín II. Albacete. OBJETIVOS: Determinar la frecuencia de enfermedad arterial periférica (EAP) y enfermedad renal crónica (ERC) en pacientes que reúnen criterios NCEP-ATPIII de Síndrome Metabólico (SM). DISEÑO DEL ESTUDIO: Estudio observacional, descriptivo y transversal. EMPLAZAMIENTO: Zona Básica de Salud. PARTICIPANTES: Sujetos adultos con al menos tres de los siguientes criterios: obesidad abdominal, triglicéridos ≥150 mg/dl, cHDL <40/50 mg/dl (hombre/mujer), tensión arterial ≥130/≥85 mmHg, glucemia ≥100 mg/dl. Tamaño muestral: 164 sujetos (n. confianza 95%, error 6%, proporción esperada 20%). MEDICIONES: Índice tobillo/brazo (método oscilométrico), filtrado glomerular (FG) (ecuación del estudio MDRD-4), síntomas de claudicación intermitente (Cuestionario de Edimburgo), hábito tabáquico, tratamiento farmacológico, eventos cardiovasculares previos y características sociodemográficas. Los pacientes fueron citados en el centro de salud para anamnesis y exploración (tasa de respuesta: 92,7%). RESULTADOS: Características de los sujetos: edad media 67,1 años (DE: 10,4), proporción de mujeres 50,7% y raza blanca 97,4%. Presentaba síntomas de claudicación intermitente el 7,9%, antecedentes de EAP el 9,2%, diagnóstico previo de ERC el 7,2%, hábito tabáquico el 19,7% y evento cardiovascular previo el 14,5%. Se detectó un índice tobillo brazo <0,9 en el 13,2% (IC95%: 7,8-18,5%), siendo patológico en el 10,1% de los sujetos sin EAP conocida. El FG fue <60 ml/m/1,73 m2 en el 23,5% (IC95%: 16,7-30,3%), resultando disminuido en el 18,8% de los sujetos sin ERC conocida. En la muestra la proporción con ERC no fue significativamente superior en quienes se identificó EAP, (35,0% vs 21,7%; p =0,182), sin embargo se observó menor FG entre los pacientes con síntomas de claudicación intermitente. CONCLUSIONES: En los pacientes con SM se detecta EAP en el 13,2% y ERC en el 23,5%. Aproximadamente la EAP es desconocida en uno de cada 10 pacientes y la ERC en uno de cada 5 pacientes. PALABRAS CLAVE: Metabolic Syndrome, Peripheral Arterial Disease, Glomerular Filtration Rate. PREVALENCIA POBLACIONAL DE DIABETES SEGÚN LOS NUEVOS CRITERIOS DE LA ASOCIACIÓN AMERICANA DE DIABETES AUTOR PRINCIPAL: (1) Shityeva, T. RESTO DE AUTORES: (2) Ureña Rengel, E.; (3) Achille R.; (4) Syldor, M.H.; (5) Martínez Alcáraz, A. CENTRO DE TRABAJO: (1 y 3) Centro de Salud Cuenca II. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. (2 y 4) Centro de Salud Cuenca I. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. (5) Centro de Salud Cuenca III. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. OBJETIVOS: Conocer la prevalencia de diabetes mellitus (DM) en población general de 40 a 80 años según los nuevos criterios de la Asociación Americana de Diabetes (ADA). DISEÑO DEL ESTUDIO: Estudio observacional, descriptivo y transversal, haciendo un cuestionario que recogía variables sociodemográficas, clínicas y analíticas. EMPLAZAMIENTO: Atención Primaria (AP): Centros de salud Cuenca I, II y III. PARTICIPANTES: Criterios de inclusión: personas de 40-80 años. Criterios de exclusión: -Embarazadas. -Aquellos que no puedan desplazarse al Centro de Salud. -Sujetos fallecidos. Muestreo: 996 sujetos seleccionados por muestreo sistemático con arranque aleatorio a partir de los listados de pacientes de 5 cupos de AP. MÉTODOS: Variables sociodemográficas: edad, sexo. Variables clínicas: peso, talla, perímetros de cintura y cadera, IMC, tensión arterial, tabaquismo, consumo de alcohol, actividad física, sedentarismo, gasto calórico, comorbilidad y factores de riesgo de desarrollar DM. Variables analíticas: glucemia basal (GB), perfil lipídico, he- -28- moglobina glicosilada (HbA1c) y si GB ≥ 100 mg/dl o HbA1c ≥ 5,7%, se repitió para confirmar diagnóstico. Criterios diagnósticos: - Normalidad: GB < 100 mg/dl y HbA1c < 5,7 %. - Riesgo de DM: GB 100 - 125 mg/dl o HbA1c 5,7 - 6,4 %. - DM: GB≥126 mg/dl o HbA1c ≥ 6,5 %. RESULTADOS: 120 personas rehusaron participar en el estudio (tasa de respuesta 88%). Edad media de la muestra 57,16±12 con un 56,8% de mujeres. El 40.6% tenían sobrepeso y el 32,3% obesidad. El 20,8% eran fumadores, el 25% ex fumadores y el 54,2% nunca han fumado. Un 32,8% declaraba consumo habitual de alcohol, (media de unidades de alcohol por semana de 8,72±9,5). Activos fueron 74,9%. Según criterios ADA la prevalencia de DM fue del 16,5%, (2,9% eran diabéticos no diagnosticados), tenían riesgo de diabetes el 35%, (31,9% no eran conocidos). Según criterios de la OMS la prevalencia de DM fue del 15,2%, (1,6% eran diabéticos no diagnosticados) y tenían riesgo de dia- betes el 11,2%, (8,1% no eran conocidos). La prevalencia de DM en hombres fue del 19,4% frente al 14,3% en mujeres (p=0,053) y de riesgo de DM fue 37,6% de hombres frente 33,1% de las mujeres (p=0,18). La prevalencia de DM en pacientes con normopeso, sobrepeso y obesidad fue de 5,8%, 16,8% y 24,3% respectivamente con una p<0,001. CONCLUSIONES: Según la ADA más de la mitad de los pacientes tienen alguna alteración del metabolismo hidrocarbonado, cifra que duplica a la obtenida utilizando criterios de la OMS. La prevalencia de DM es similar a la de un estudio reciente en la región (GEDCAM) y está en la media de otros estudios nacionales, mientras que la de pacientes en riesgo de DM se eleva sustancialmente, probablemente por la introducción del criterio de la HbA1c. PALABRAS CLAVE: Diabetes Mellitus, prevalencia. UTILIZACIÓN DE LA HEMOGLOBINA GLICOSILADADA EN EL DIAGNÓSTICO DE LAS ALTERACIONES METABOLISMO HIDROCARBONADO AUTOR PRINCIPAL: (1) Shityeva, T. RESTO DE AUTORES: (2) Martínez Alcaraz, A.; (3) Syldor, M.H; (4) Achille, R.; (5) Ureña Rengel, E. CENTRO DE TRABAJO: (1 y 4) Centro de Salud Cuenca II. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. (2) Centro de Salud Cuenca III. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. (3 y 5) Centro de Salud Cuenca I. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. OBJETIVOS: Conocer la proporción de pacientes con glucemias normales que están en riesgo de diabetes por tener hemoglobina glicosilada (HbA1c) alterada. Valorar factores de riesgo que predispongan a dicha situación. DISEÑO DEL ESTUDIO: Estudio observacional, descriptivo y transversal, mediante cuestionario que recogía variables sociodemográficas, clínicas y analíticas. EMPLAZAMIENTO: Centros de salud Cuenca I, II y III. PARTICIPANTES: Criterios de inclusión: personas de 40-80 años. Criterios de exclusión: -Embarazadas. -Aquellos que no puedan desplazarse al Centro de Salud. -Sujetos fallecidos. -Sujetos con diagnóstico previo de DM. Muestreo: 996 sujetos de los Centros de Salud Cuenca I, II y III seleccionados por muestreo sistemático con arranque aleatorio a partir de los listados de pacientes de 5 cupos de AP. METODOS: Variables sociodemográficas: edad, sexo. Variables clínicas: peso, talla, perímetros de cintura y cadera, IMC, tensión arterial, tabaquismo, consumo de alcohol, actividad física, sedentarismo, gasto calórico, comorbilidad y factores de riesgo de desarrollar DM. Variables analíticas: glucemia basal (GB), perfil lipídico, HbA1c y si GB ≥ 100 mg/dl y HbA1c ≥ 5,7%, se repitieron para confirmar diagnóstico. Se consideró el paciente con riesgo de diabetes si con una GB normal tenía cifras de HbA1c ≥ 5,7 <6.5 en 2 ocasiones. RESULTADOS: De los 996 sujetos seleccionados, 120 rehusaron participar en el estudio, 21 no se realizó la prueba analítica y 109 tenían diagnóstico previo de DM, por lo que el número de sujetos analizados fue de 746. De ellos, el 1,9% tenía GB por encima de 125 mgrs/dl, el 32,7% tenían entre 100 y 125 mgrs/dl y el 65,4% (488 sujetos) tenían glucemias normales. La edad media de los sujetos con glucemias normales fue de 54,5±11,3, un 64,6% de mujeres y un 25,2% de obesos y un 39,5% tenían sobrepeso. De los 488 sujetos con glucemias normales, 164 (33,6%) tuvieron una primera HbA1c ≥ 5,7%. En una segunda determinación de HbA1c, 117 pacientes (24%) mantuvieron valores elevados; de ellos 115 estaban en riesgo de DM y en 2 se confirmó DM. En el modelo de regresión logística tomando como variable dependiente tener la HbA1c alta en las dos determinaciones, permanecieron en el modelo con significación estadística la condición de hipertenso con un riesgo relativo de -29- 2,1, tener más de 60 años con un riesgo relativo de 2 y tener antecedentes familiares de diabetes y tener dislipemia ambos con un riesgo relativo de 1,7. CONCLUSIONES: Utilizando los nuevos criterios diagnósticos de la ADA, casi uno de cada cuatro pacientes con GB normal está en riesgo de padecer DM. Si no conociéramos la HbA1c, estos casos pasarían desapercibidos. Dado que es inviable hacer una determinación de HbA1c a toda la población, creemos que sería razonable solicitar la HbA1c a los pacientes mayores de 60 años, con hipertensión, dislipemia o antecedentes familiares de diabetes. PALABRAS CLAVES: Hemoglobina glicosilada, glucemia basal, criterios diagnósticos. HÁBITOS TÓXICOS EN LOS ADOLESCENTES DE LOS INSTITUTOS DE AZUQUECA DE HENARES AUTOR PRINCIPAL: Laciqui, Nora. RESTO DE AUTORES: Ahmad Hassan, Nur; Hernández Vásquez, Jessica. CENTRO DE TRABAJO: Centro de Salud Azuqueca de Henares. Guadalajara. OBJETIVO: Estimar la prevalencia del consumo de tabaco, alcohol, y cannabis en los adolescentes de los institutos. Determinar la edad de inicio. DISEÑO DEL ESTUDIO: Se trata de un estudio descriptivo y transversal que se realizó durante los meses de febrero y marzo del 2012, en el que se administró una encuesta a 380 alumnos. EMPLAZAMIENTO: Dos centros de Educación Secundaria y Atención Primaria. PARTICIPANTES: Alumnos de Educación Secundaria Obligatoria de Institutos de Enseñanza Secundaria. INTERVENCIONES: Para la realización de nuestro estudio se ha diseñado una encuesta que se realizó a la población escolarizada en los institutos en los cursos de E.S.O y Bachillerato. Previamente se ha hablado con los centros escolares, habiendo sido aprobada la realización del estudio por el Consejo Escolar, ya que el mismo se realizó en el centro y en horario docente. Todo esto ha sido posible con la autorización de los padres mediante un consentimiento informado. RESULTADOS: En la actualidad el 57,1% consume alcohol, el 14,7% fuma, siendo el 48,8% consumidores de fin de semana, el 10,6% fuma cannabis, y el 9,4% ha probado otro tipo de droga. La edad de inicio en el consumo de hábitos tóxicos es de 14-15 años (rango 13-18 años). No se observan diferencias estadísticamente significativas en las edades de inicio en el consumo de hábitos tóxicos, este último está motivado en un 61,8% por la imitación de los amigos, 57,1% por pasarlo mejor, y un 46,6% por aceptación social. Los familiares de los adolescentes que consumen; el 52,9% fuman, y el 47,6% beben. Opinan que el consumo de drogas es una enfermedad el 67,6%, el 47,1% que el consumo de alcohol es diversión, y el 46,5% opinan que el consumo de tabaco es un vicio. La opinión del 58.8% sobre la influencia de hábitos tóxicos en el rendimiento escolar es negativa. CONCLUSIONES: El consumo de hábitos tóxicos es elevado, motivado principalmente por la imitación de los amigos e influye de manera negativa en el rendimiento escolar, siendo el tóxico consumido con mayor frecuencia el alcohol. El Médico de Familia debe trabajar en la prevención multidisciplinaria de este problema de Salud e implementar medidas preventivas tales como talleres, cursos, seminarios, etc, destinados a conocer y comprender las causas y efectos derivados del consumo de tóxicos para su prevención. PALABRAS CLAVE: Adolescentes, hábitos tóxicos. ESTUDIO DE LA CALIDAD DE VIDA EN PACIENTES TRATADOS CON ANTICOAGULACIÓN ORAL EN UN CENTRO DE SALUD URBANO AUTOR PRINCIPAL: (1) Cueva Díaz, Varid Concepción. RESTO DE AUTORES: (2) Acuña Calvo, Manuel Leornardo; (3) Magro Perteguer, Rafael; (4) Martín Águeda, Belén. CENTRO DE TRABAJO: (1 y 2) Centro de Salud Balconcillo. Unidad Docente de Medicina Familiar y Comunitaria. SESCAM. Guadalajara. (3 y 4) Unidad Docente de Medicina Familiar y Comunitaria. SESCAM. Guadalajara. OBJETIVOS: Valorar la calidad de vida de pacientes incluidos en el pro- grama de Tratamiento anticoagulante oral (TAO) en un Centro de salud, mediante un cuestionario validado. Correlacionar las dimensiones del cuestionario con las variables socio-demográficas y clínicas. DISEÑO DEL ESTUDIO: Estudio descriptivo y transversal. EMPLAZAMIENTO: Centro de Salud Urbano de Atención Primaria. -30- PARTICIPANTES: Muestra de 106 pacientes del programa TAO que acudieron a consulta de Atención Primaria para control de INR. INTERVENCIONES: Se recogieron variables socio-demográficas y clínicas de la historia clínica. Se aplicó un cuestionario específico de calidad de vida en pacientes con TAO, que analiza 5 dimensiones: Satisfacción con el tratamiento, autoeficacia en su manejo, estrés psicológico, limitaciones diarias y alteraciones sociales. MEDICIÓN Y RESULTADOS: Se estudiaron 65 hombres (61,3%) y 41 mujeres (38,7%), con un media de edad de 75,6 y 75,0 años, respectivamente. Las variables socio-demográficas: Sexo, ocupación y situación familiar no influyen en la calidad de vida. Sin embargo la edad influye en la satisfacción con el tratamiento y autoeficacia en su manejo (p<0.05). Las variables clínicas: Causa de ingreso al programa (Patología valvular), pluripatologia y polimedicación influyen condicionando una peor calidad de vida (p<0.05). Los pacientes adherentes al tratamiento están más satisfechos, con menor estrés y con menos alteraciones sociales (p<0,05). Según el cuestionario, la calidad de vida de 54 pacientes (50,9%) fue mala, de 40 (37,7%) regular y de 12 (11,3%) buena. CONCLUSIONES: En nuestro estudio concluimos que la mayor edad y la patología valvular contribuyen a tener una peor calidad de vida. Según el cuestionario de calidad de vida los pacientes con TAO expresaron mala y regular calidad de vida, en alto porcentaje. Consideramos importante seguir estudiando qué otras variables se relacionan con la calidad de vida y la Atención Primaria representa el ámbito idóneo. PALABRAS CLAVE: Quality of life, Questionnaire, Oral Anticoagulants. PERFIL DEL PACIENTE DIABÉTICO MAL CONTROLADO AUTOR PRINCIPAL: (1) Hernández Moreno, F.B. RESTO DE AUTORES: (2) Estebánez Seco, S.; (3) Yakovyshyn Brandivska, L.; (4) Magallán Muñoz, A.E.; (5) López Serrano, R.; (6) Fernández Rodríguez, O. CENTRO DE TRABAJO: (1, 2, 3 y 4) Unidad Docente de Atención Familiar y Comunitaria. Toledo. (5) Centro de Salud Bargas. Toledo. (6) Centro de Salud Camarena. Toledo. OBJETIVO: Conocer el grado de control metabólico de los pacientes con diabetes tipo2 (DM2) de nuestro Área y valorar la existencia de posibles características diferenciales entre aquellos que presentan buen o mal control. Valorar la calidad en la atención al paciente diabético por parte de los sanitarios. DISEÑO DEL ESTUDIO: Descriptivo transversal realizado de marzo 2010 a marzo 2011. EMPLAZAMIENTO: Atención Primaria. PARTICIPANTES: Diabéticos tipo 2 de edad ≥ 18 años sin deterioro cognitivo, pertenecientes a 8 Zonas Básicas de Salud (ZBS) del Área Sanitaria. Muestreo mediante selección aleatoria sobre listado de los diabéticos tipo 2 de las citadas ZBS obtenido por explotación de datos de la base Turriano. MEDICIONES Y RESULTADOS: Se recogieron variables sociodemográficas, antecedentes personales, historia de la diabetes, grado de control y tra- tamiento, parámetros bioquímicos y variables relacionadas con el seguimiento y la atención al paciente. Se revisaron 252 historias clínicas. Edad media 63,38± 13,90. 56,5% varones. Evolución diabetes: mediana 3 años (RI 5-2). El 41,3% recibía un antidiabético, el 31,7%, más de un fármaco. El 69,8% (IC95% 64,14-75,50) presentaba mal control, sin diferencias por sexos ni edad. Un 71,2% era hipertenso (más los mal controlados 76,7% vs 59,0%; p<0,05); un 66,4% dislipémico y un 53,2% obeso, sin diferencias por grado de control. No se observaron diferencias respecto al tiempo transcurrido desde el diagnóstico entre los mal y los bien controlados. Los mal controlados presentaron más complicaciones crónicas, sobre todo cardiovasculares (24,7% vs 13,2%; X2 12,80; p<0,001) y neuropatía (13,6% vs 0%; p<0,05). Respecto a las actividades de seguimiento y atención, entre otras, se determinó anualmente la presión arterial al 74,4% y cumplían objetivos de TAS el 38,2% y de TAD el 51,2%; se realizó screening anual de lípidos al 60,5% y cumplían objetivos de LDL el 30,0%. Tenían indicación de tratamiento antiagregante el 81,5%, recibiendo antiagregación el 35,0%. Se realizó educación sanitaria sobre cuidado de los pies al 49,2%. CONCLUSIONES: Más de la mitad de los diabéticos estudiados están mal controlados. Los diabéticos con mal control metabólico presentan más complicaciones macro/microvasculares que los bien controlados para períodos de evolución similares. PALABRAS CLAVE: Diabetes Mellitus, control metabólico, complicaciones crónicas. -31- PREVALENCIA DE ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA. ESTUDIO EPOCUENCA AUTOR PRINCIPAL: (1) Martínez Sanz, M.D. RESTO DE AUTORES: (2) Caballo Trébol, F.J.; (3) Coca Gonzales, C.P.; (4) Núñez Jurado, C.I.; (5) Casado López, M. CENTRO DE TRABAJO: (1, 2, 3 y 4) Centro de Salud Cuenca III. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. (5) Servicio de Neumología. Hospital Virgen de la Luz. Cuenca. OBJETIVOS: Conocer prevalencia de EPOC población general de 40 a 80 años. DISEÑO DEL ESTUDIO: Estudio transversal, observacional y descriptivo. EMPLAZAMIENTO: Centro de Salud Cuenca III. PARTICIPANTES: Muestreo: 497 sujetos de 40-80 años seleccionados por muestreo sistemático con arranque aleatorio. MÉTODOS: Variables: edad, sexo, peso, talla, IMC, tabaquismo, antecedentes personales, medicación y antecedentes laborales y demás variables incluidas en el cuestionario CECA (Comunidad Europea del Carbón y del Acero). Variables espirométricas: Espirometría forzada con equipo DATOSPIR 120C (FLEISCH) midiendo FVC, FEV1, relación FEV1/FVC y en los casos con patrón obstructivo se realizó una segunda espirometría tras prueba boncodilatadora (PBD) para confirmar diagnóstico EPOC. Diagnóstico EPOC: Cociente entre volumen espiratorio for- zado en 1 segundo (FEV1) y la capacidad vital forzada (FVC) tras PBD menor de 0,7. RESULTADOS: Tasa de respuesta 90,5%. Edad media 57,7±12, 50,9% de mujeres. El 23,6% fumadores, el 33,8% exfumadores y el 42,6% nunca han fumado. El 8% presentaron un patrón obstructivo; tras PBD, 5,6% fueron diagnosticados de EPOC (65% no diagnosticados previamente) y 2,4% de hipereactividad bronquial. La prevalencia de EPOC fue mayor en hombres (8,2% vs 2,2%, p=0,004), en fumadores o exfumadores(8,6%vs0,5%en nunca fumadores, p<0,001) y con exposición ambiental (10,8% vs 4%, p=0,016). La edad de los pacientes con EPOC fue 66,07 frente a 57,17(p<0,001). La prevalencia de fumadores o exfumadores entre los hombres fue superior que en mujeres (75,1% frente a 40,2%, p<0,001). En la regresión logística tomando como variable dependiente el diagnóstico de EPOC, permanecieron en el modelo con significación estadística la condición de fumador o exfumador con un riesgo relativo de 32,3 y la edad con un riesgo relativo de 1,09 por año cumplido. CONCLUSIONES: Prevalencia de EPOC fue del 5,6%, inferior a la encontrada a nivel nacional (10%), probablemente en relación con un menor consumo de tabaco y una menor contaminación ambiental. La relación entre tabaco y EPOC presenta un riesgo relativo de los más altos conocidos. Casi 2 de cada 3 pacientes con EPOC no estaban diagnosticados. PALABRAS CLAVE: Enfermedad Pulmonar Obstructiva Crónica, prevalencia. CRITERIOS DE CALIDAD DE LA ESPIROMETRÍA EN ATENCIÓN PRIMARIA AUTOR PRINCIPAL: (1) Caballo Trébol, F.J. RESTO DE AUTORES: (2) Martínez Sanz, M.D.; (3) Núñez Jurado, C.I.; (4) Coca Gonzales, C.P.; (5) Casado López, M. CENTRO DE TRABAJO: (1, 2, 3 y 4) Centro de Salud Cuenca III. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. (5) Servicio de Neumología. Hospital Virgen de la Luz. Cuenca. OBJETIVOS: Conocer la calidad de la técnica espirométrica realizada en Atención Primaria (AP) y el acuerdo en el diagnóstico de EPOC entre AP y Atención Hospitalaria (AH). DISEÑO DEL ESTUDIO: Estudio transversal, observacional y descriptivo. EMPLAZAMIENTO: Centro de Salud Cuenca III. PARTICIPANTES: Muestreo: 497 sujetos de 40 a 80 años seleccionados por muestreo sistemático con arranque aleatorio a partir del listado de tarjeta sanitaria. MÉTODOS: Variables sociodemográficas: edad, sexo, peso, talla, IMC, tabaquismo, antecedentes personales, medicación y antecedentes laborales. Variables espirométricas: Espirometría forzada con el equipo DATOSPIR 120C (FLEISCH) siguiendo los criterios de aceptabilidad y reproducibilidad de la American Thoracic Society y de European Respiratory Society por Médicos de -32- Familia entrenados. Se midieron FVC, FEV1, relación FEV1/FVC y en casos con patrón obstructivo se realizó PBD. Todos los casos con patrón obstructivo fueron remitidos a Neumología para confirmación diagnóstica. Criterios de calidad de la espirometría: 1) Aceptabilidad: criterios evaluados por el investigador: a) Inicio adecuado. b) Meseta sin muescas. c) Finalización gradual. d) Duración al menos de 6 segundos. 2) Reproducibilidad: variación del FEV1 y FVC entre espirometrías menor de 150 ml o 5%. RESULTADOS: Tasa de respuesta 90,5%. Edad media 57,7±12 un 50,9% de mujeres. Criterios de calidad: inicio adecuado (93,8%), meseta sin muescas (93,8%), finalización gradual (97,1%) y duración >6 segundos (98%). El 88,9% reunían los cuatro criterios de aceptabillidad y el 91,8% los dos criterios de reprodu- cibilidad (96,7% FEV1, 95,2% FVC). No se hallaron diferencias estadísticamente significativas entre las medias de volúmenes espiratorios realizadas en AP y AH. En el 95,8% de los casos se confirmó en AH el diagnóstico de EPOC emitido en AP. CONCLUSIONES: Las espirometrías realizadas en AP reúnen criterios de calidad. No hallamos diferencias entre los volúmenes espiratorios entre AP y AH, donde se confirmaron el 95,8% los diagnósticos de EPOC realizados en AP. Creemos que con un entrenamiento adecuado de los profesionales de AP, la calidad de la espirometría realizada en este medio es similar a la de otros entornos, y por tanto debe ser una herramienta fundamental en el diagnóstico de las enfermedades respiratorias en AP. PALABRAS CLAVE: Enfermedad Pulmonar Obstructiva Crónica, prevalencia. PREVALENCIA OCULTA DE DETERIORO COGNITIVO MEDIANTE LA NUEVA HERRAMIENTA DIAGNÓSTICA SWEET 16 EN ATENCIÓN PRIMARIA AUTOR PRINCIPAL: (1) Mirón Muñoz, F.J. RESTO DE AUTORES: (2) Rodríguez Castro, V.; (3) Camacho Martos, M.D.; (4) Herráiz Serrano, C.; (5) Lozano Suárez, C. CENTRO DE TRABAJO: (1 y 2) Médico Residente de Familia. Unidad Docente de Ciudad Real. (3 y 4) Médico de Familia. Centro de Salud Ciudad Real III. (5) Técnico de Salud. Unidad Docente. G.A.P. de Ciudad Real. OBJETIVOS: Estimar la prevalencia oculta de deterioro cognitivo en pacientes mujeres mayores de 64 años sin síntomas de dicho deterioro, mediante el uso de una nueva herramienta de evaluación cognitiva como es el “Sweet 16”. DISEÑO DEL ESTUDIO: Estudio descriptivo tranversal. Tamaño muestral: Para una proporción estimada de deterioro cognitivo en mujeres del 15%, error alfa 5%, potencia 95%: n=196. Asumiendo un 5% de no respuestas, se reclutaron 207 pacientes elegidos mediante muestreo aleatorio simple de una base de datos con 448 pacientes que cumplen criterios de inclusión. Pérdidas: 7. Muestra: 200. Variables: Edad,síntomas, dislipemia, tabaquismo,familia numerosa y variables del sweet 16. Análisis estadístico descriptivo con medidas de tendencia central, dispersión y porcentajes. Normalidad: Shapiro Wilk. Inferencial con T de Student Paquete SPSS 15.0. consentimiento informado, accedieron a formar parte del estudio. MEDICIONES Y RESULTADOS: Edad 77,8± 8,5 años. Puntuación media “Sweet16” 12,4± 2,7. Presentan síntomas el 61,4%, siendo éstas 10,2 años mayores (IC 95% 8,2-12,1) que las que no los presentaban p=0,0001. La prevalencia de deterioro cognitivo fue de un 58% (IC 95% 51,1-64,9), este grupo tuvo menor edad [9,4 años (IC 95% 7,4-11,4)] y mayor proporción de mujeres con familia numerosa (77,6% vs 22,4% p<0,0001). Las pacientes institucionalizadas (23%) presentaron síntomas en mayor proporción (93,5% vs 6,5% p<0,0001), y mayor sospecha de deterioro cognitivo por sweet 16 (95,7% vs 4,3% p<0,0001). La edad se correlaciona inversamente con la puntuación en el sweet 16 (C.Pearson -0,634 p<0,0001). CONCLUSIONES: -Prevalencia de deterioro cognitivo es superior a la esperada, en probable relación con alto porcentaje de mujeres institucionalizadas y mayor edad de las pacientes. -Falta de comunicación entre profesionales una vez que los paciente son institucionalizados. -Se necesitan nuevos estudios para validar los resultados en nuestro medio. PALABRAS CLAVE: Deterioro cognitivo, Sweet 16, Atención Primaria. EMPLAZAMIENTO: Zona básica de salud urbana. PARTICIPANTES: 200 pacientes de dos cupos que, voluntariamente y previo -33- SEGURIDAD DEL PACIENTE. ERRORES EN LA IDENTIFICACIÓN DE MEDICAMENTOS EN ANCIANOS POLIMEDICADOS AUTOR PRINCIPAL: (1) Herrera Jiménez, S. RESTO DE AUTORES: (2) Ureña Méndez, R.; (3) Colado Pinés, F.; (4) Fernández Sánchez, C.A.; (5) Lozano Suárez, C. CENTRO DE TRABAJO: (1 y 2) Médico Residente de Familia. Unidad Docente de Ciudad Real. (3 y 4) Médico de Familia. Centro de Salud Ciudad Real I. (5) Técnico de Salud. Unidad Docente. G.A.P. de Ciudad Real. OBJETIVOS: En estudios previos se ha descrito que, en pacientes mayores de 65 años polimedicados, el porcentaje de errores en la identificación de medicamentos es de un 20%. El objetivo de este estudio es estimar esta proporción en una ZBS urbana con un bajo nivel socio cultural, así como describir otras variables relacionadas con la composición de los botiquines caseros. DISEÑO DEL ESTUDIO: Descriptivo, observacional. Para una proporción estimada de un 25% en mayores de 75 años polimedicados, con una confianza de 95%, potencia 90%, es preciso un tamaño muestral de 73 pacientes. Considerando un 25% de no respuestas, se seleccionó mediante muestreo aleatorio simple a 91 pacientes de dos cupos de Atención Primaria. La muestra final la constituyeron 83 pacientes. Análisis estadístico descriptivo con medidas de tendencia central, dispersión y porcentajes. Normalidad: Shapiro Wilk. Inferencial con T de Student, para cuantitativas y ji2-prueba de Fisher para proporciones. Paquete SPSS 15.0. EMPLAZAMIENTO: Zona básica de salud urbana. PARTICIPANTES: 83 pacientes de 2 cupos, mayores de 75 años, polimedicados ( ≥5 medicamentos de forma continuada). INTERVENCIONES: Encuesta ad hoc heteroadministrada, previo consentimiento informado; y observación directa de los botiquines. MEDICIONES Y RESULTADOS: 60,2% mujeres. Edad 81±4,7 años.La media de fármacos es de 8±2,4 en 10,4±4,1 envases. Viven solos un 24,1% (n=20, 85% mujeres vs 15% Hombres, test de Fisher, p=0,01), y son autónomos para la toma de medicación un 66,3%, siendo éstos de media 2,7± años menores que los no autónomos [IC 95%: 0,6-4,8] T Student, p=0,01. El 96,4% no tiene un botiquín homologado, conservando en una caja el 31,7%, y en un armario el 28%. Se encontró un 4,8% de duplicidades. Un 27,8% no conserva el envase completo. El 22,8% (95% IC 14,8%-32,8%) no cometió errores en la identificación, siendo de media 3,3 años más jóvenes que los que si los cometieron (95% IC 0,9-5,6% p=0,007). Aquellos que cometieron errores, lo hicieron en más de un 75% de identificaciones un 35,9%, y tenían un número mayor de fármacos y de envases (8,4±2,3 vs 6,6±1,8 p=0,003 y 11,2±4,1 vs 7,8±2,7 p=0,001). CONCLUSIONES: El porcentaje de errores es similar al de estudios previos, a pesar de la elevada proporción de analfabetismo en nuestra población. PALABRAS CLAVE: Polimedicación, ancianos, botiquín. ESTUDIO DEL CONSUMO DE ALCOHOL EN ADOLESCENTES DE UNA ZONA BÁSICA DE SALUD AUTOR PRINCIPAL: (1) Oliva Rodríguez, P. RESTO AUTORES: (2) Vives Domínguez, L.; (3) García Tejada, R.; (4) Gómez-Pimpollo Morales, D.; (5) Lozano Suárez, C.; (6) Vázquez Ochoa, Y. CENTRO DE TRABAJO: (1 y 2) Médico Residente de Familia. Unidad Docente de Ciudad Real. (3 y 4) Médico de Familia. Gerencia de Alcázar de San Juan. Ciudad Real. (5) Jefe de Estudios. Unidad Docente de Ciudad Real. (6) FEA Anestesiología y Reanimación Hospital General La Mancha Centro. Alcázar de San Juan. Ciudad Real. OBJETIVOS: Determinar la prevalencia del consumo de alcohol, patrones y lugares de consumo, jóvenes con consumo de riesgo y complicaciones sociales. DISEÑO DEL ESTUDIO: Estudio descriptivo, transversal. EMPLAZAMIENTO: Zona básica de salud. PARTICIPANTES: Encuestamos 522 alumnos, matriculados en centros públicos de ESO, Bachillerato y Ciclos Formativos de grado medio. Usamos muestreo por conglomerados, seleccionando aleatoriamente aulas. Eliminamos los cuestionarios mal cumplimentados. Muestra final: 511 cuestionarios válidos. Tomamos como referencia la Encuesta Estatal sobre Uso de Drogas en Enseñanzas Secundarias. MEDICIONES Y RESULTADOS: El 70,45% de encuestados ha probado el alcohol. La ma- -34- yoría inician el consumo habitual a los 16 años. El 16,04% de los encuestados, tiene consumo de riesgo, este grupo repite curso con mayor probabilidad (p<0,0001). Las mujeres se emborrachan más, tienen más problemas de relación por su consumo de alcohol y consumen tabaco más frecuentemente que los hombres (p<0,01). El 68% de los encuestados consume alcohol en espacios públicos. El 49,44% se ha visto en situación de riesgo en un vehículo, por causa del alcohol. temprana edad de su inicio, la escasa conciencia de riesgo entre los jóvenes, así como el patrón anglosajón de consumo. Novedoso y destacado es el papel que adquiere la mujer en el consumo. La prevención pasa por cumplir la normativa vigente sobre venta y consumo a menores. PALABRAS CLAVE: Alcohol, adolescencia, drogas. CONCLUSIONES: El consumo de alcohol en adolescentes preocupa por la CONSUMO DE MEDICAMENTOS PARA LA OSTEOPOROSIS Y VALORACIÓN DEL RIESGO DE FRACTURAS EN MUJERES MAYORES DE 45 AÑOS AUTOR PRINCIPAL: (1) Villena Zálvez, María Emilia. RESTO DE AUTORES: (2) Ballesteros Merino, Marta; (3) Martínez Ramírez, Miriam; (4) Díaz Contreras, Rafaelina; (5) Villena Ferrer, Alejandro; (6) López-Torres Hidalgo, Jesús. Centro de Trabajo: (1, 2, 3, 4 y 5) Centro de Salud Zona V-B. Albacete. (6) Centro de Salud Zona IV. Albacete. OBJETIVOS: Conocer la prevalencia de consumo de medicamentos para prevención o tratamiento de osteoporosis, así como el riesgo de fracturas en mujeres consumidoras mayores de 45 años. DISEÑO DEL ESTUDIO: Estudio observacional transversal. EMPLAZAMIENTO: Atención Primaria, zona básica de salud. ración, médico prescriptor y efectos adversos) y, en mujeres consumidoras, existencia de densitometría, antecedentes de fracturas, riesgo de fracturas (herramienta FRAX) y clasificación del riesgo según National Osteoporosis Guideline Group (NOGG). La edad media fue de 68,5 años (DE: 12,9, Mediana: 69). Realizaba tratamiento el 12,0% (IC95%: 7,8-16,3), con más frecuencia calcio/vitamina D (8,8%) y bifosfonatos (5,6%). El consumo de bifosfonatos se mantenía durante 5 o más años en un 42,8% de los casos. La edad media de las consumidoras fue significativamente superior a la de las no consumidoras (74,1 vs 67,8; p=0,004). Entre las consumidoras, el riesgo medio (FRAX) de fractura mayor fue del 11,6% (DE: 7,2) y de fractura de cadera 4,4% (DE: 3,5%). Su umbral de riesgo (NOGG) fue intermedio/alto en el 26,6% para fractura mayor y en el 46,6% para fractura de cadera. Existía constancia de densitometría en el 46,6% y de fractura patológica en el 6,6%, sin identificarse efectos adversos de bifosfonatos. Del total de fármacos, habían sido prescritos por el Médico de Familia el 25,3% (IC 95%: 14,2-36,5). PARTICIPANTES: Un total de 249 mujeres mayores de 45 años seleccionadas mediante muestreo no probabilístico (consecutivamente). El tamaño muestral corresponde a una frecuencia esperada de consumo del 15% (confianza 95% y precisión ±4,5%). CONCLUSIONES: El consumo de fármacos para la osteoporosis alcanza al 12% de mujeres mayores de 45 años. Entre las consumidoras, más de la mitad presentan un riesgo bajo para fractura mayor o de cadera. MEDICIONES Y RESULTADOS: Mediante entrevista telefónica y revisión de historias clínicas, se evaluó el consumo de medicación (incluyendo du- PALABRAS CLAVE: Osteoporosis, menopausia, conservadores de la densidad ósea. INDICACIÓN DE COLONOSCOPIAS DESDE ATENCIÓN PRIMARIA DURANTE EL AÑO 2010 EN UN CENTRO DE SALUD AUTOR PRINCIPAL: Sánchez González, María del Carmen. RESTO DE AUTORES: Pérez Hernández, Natacha, Abrudan, Delia Nicoletta; Dumbraveanu, Alina; Caballero Herráez, María Pilar; Alonso Gordo, José María. CENTRO DE TRABAJO: Centro de Salud Gu-Sur. Guadalajara. de nuestro Centro de Salud al protocolo del Servicio de Endoscopia Digestiva. DISEÑO DEL ESTUDIO: Estudio observacional descriptivo. EMPLAZAMIENTO: OBJETIVOS: Centro de Salud Urbano de un Área de Salud. Describir la adecuación de las peticiones de colonoscopia -35- PARTICIPANTES: Pacientes mayores de 14 años, ambos sexos, a los que se les solicitó primera colonoscopia o de seguimiento durante el 2010. MEDICIONES Y RESULTADOS: Se analizaron sexo, edad, motivo de petición, fechas de petición y realización, riesgo familiar, resultado y diagnóstico de neoplasia. Se utilizó el registro electrónico de Atención Primaria de historia clínica de Castilla-La Mancha. Para su tratamiento diferenciamos colonoscopias nuevas de las de seguimiento. Se realizaron 129 peticiones de colonoscopia. El 67% eran primeras colonoscopias y el 33% de seguimiento. Un 5% de los pacientes no la realizó. Nuevas colonoscopias: Un 51% se pidió a mujeres y un 49 % a hombres. La mediana de edad fue 52,5 años (rango intercuartil 51 a 71) y el motivo más frecuente de petición la rectorragia. El 8% de las peticiones no se adecuaban al pro- tocolo. En el 51% de los casos el riesgo familiar no estaba registrado correctamente. Se diagnosticó neoplasia en el 8% de los pacientes. Colonoscopias de seguimiento: Un 49% se pidieron a mujeres y un 51% a hombres. La mediana de edad fue 58 años (rango intercuartil 55 a 75) y el motivo más frecuente de petición fue seguimiento de pólipos. Hasta en el 25% de los casos no se cumplió el protocolo. CONCLUSIONES: En nuestro centro la adecuación de nuevas colonoscopias a protocolo es elevada. Es menor en colonoscopias de seguimiento, por adelantamiento innecesario de la prueba. El registro del riesgo familiar es deficiente, con un alto porcentaje de riesgo desconocido. PALABRAS CLAVE: Colonoscopia, cáncer colorrectal, diagnóstico. ¿APORTA ALGO LA ECOGRAFÍA A LA EXPLORACIÓN FÍSICA EN EL DIAGNÓSTICO DE APENDICITIS AGUDA? AUTOR PRINCIPAL: (1) Maya López, Bibiana. RESTO DE AUTORES: (2) De Miguel Ibáñez, Ricardo; (3) Jiménez Vicente, Elsa; (4) Hernández Muñoz, Lourdes. CENTRO DE TRABAJO: (1) Centro de Salud Cuenca III. Unidad Docente de Atención Familiar y Comunitaria. Cuenca. (2 y 3) Servicio de Cirugía. Hospital Virgen de la Luz. Cuenca. (4) Servicio de Radiología. Hospital Virgen de la Luz. Cuenca. OBJETIVO: Valor predictivo positivo (VPP) y negativo (VPN) de la ecografía en pacientes con exploración física sugestiva de apendicitis aguda, Hospital Virgen de la Luz - Cuenca (HVL), 2010. DISEÑO DEL ESTUDIO: Estudio observacional descriptivo retrospectivo. MATERIAL Y MÉTODOS: Casos de pacientes apendicectomizados, con ecografía urgente. Variables: edad, sexo, diagnósticos ecográfico y anatomopatológico. RESULTADOS: De 121 pacientes apendicetomizados con exploración clínica sugestiva de apendicitis, 105 tuvieron anatomopatología confirmatoria (VPP=105/121=86,8%), 16 fueron apendicetomías sin confirmación diagnóstica posoperatoria (falsos positivos [FP] 13,2%). Tabla de resultados de ecografía: Anatomía Patológica Ecografía + - + 69 5 - 36 11 105 16 -Sensibilidad=69/105=65,7%: 100 diagnósticos anatomopatológicos de apendicitis, 65 ecografías positivas. -Especificidad=11/16=68,7%: 100 diagnósticos anatomopatológicos de normalidad, 68 ecografías negativas. -VPP=69/74=93,2%: 6,8% falsos positivos. Pacientes seleccionados con dolor en fosa ilíaca derecha y exploración física sugestiva de apendicitis, la ecografía aumentó el VPP en 6 puntos porcentuales (86,8% con exploración clínica, 93,2% con exploración clínica y ecografía). -VPN=11/47=23,4%: falsos negativos (FN), 76,6%. CONCLUSIONES: En el HVL las apendicectomías sin confirmación diagnóstica posoperatoria en 2010 fueron del 13,5%. La exploración física prevalece, respecto a la ecografía en el diagnóstico de apendicitis. La ecografía produce elevado número de FN, poca reducción de FP y aporta información limitada al examen físico riguroso en el diagnóstico de apendicitis. Su uso indiscriminado produce costes de oportunidad adicionales. -36- REVISIÓN DE LAS CITOLOGÍAS VAGINALES REALIZADAS EN UN CENTRO DE SALUD A LO LARGO DE UN AÑO AUTOR PRINCIPAL: Matos Berroa, Samuel. RESTO DE AUTORES: De los Santos Berrido, Eunice; Reolid Martínez, Ricardo; Ayuso Raya, María Candelaria; Pérez López, Nieves; Escobar Rabadán, Francisco. CENTRO DE TRABAJO: Centro de Salud Universitario Zona IV. Albacete. OBJETIVOS: Conocer los resultados de las citologías realizadas en un centro de salud en un año. Así mismo queremos saber cuál es el manejo de las alteraciones detectadas, y el porcentaje de asistencia a las citas. DISEÑO DEL ESTUDIO: Estudio transversal. EMPLAZAMIENTO: Atención Primaria. PARTICIPANTES: 1314 mujeres citadas para realización de citología vaginal entre el 1 de marzo de 2011 y el 29 de febrero de 2012 en un centro de salud. MEDICIONES Y RESULTADOS: A partir de la información incluida en la historia clínica se registró: fecha de nacimiento, nacionalidad, fecha de citas y asistencia, resultado de citología, tratamiento por Mé- dico de Familia o Ginecólogo, cumplimiento de criterios de inclusión en este servicio (SESCAM), y uso de anticoncepción. La mediana de edad de las mujeres citadas era 40 años (rango: 17-82). Asistieron a la cita el 75,87%, aunque a un 6,1% no se le realizó la toma citológica por diferentes motivos. A 110 mujeres se les realizó en una visita posterior, analizándose en total los resultados de 1028 citologías. El 81,9% eran normales. Presentaron alguna alteración inflamatoria/infecciosa 166 mujeres, en 7 se detectó ASCUS, y en 6 y 4 SIL de bajo y alto grado, respectivamente. Precisaron valoración por ginecología 30 mujeres, 3 de las cuales fueron sometidas a biopsia, cuyos resultados fueron respectivamente normal, CIN I y CIN III. De las 1254 mujeres en que se registró el criterio de inclusión, en un 29% no se cumplían los establecidos en la cartera de servicios de SESCAM. CONCLUSIONES: Algo más de la cuarta parte de las mujeres que toman cita para realización de citología no reúnen criterios de inclusión en el mismo. Los hallazgos patológicos son muy infrecuentes. Estas circunstancias deben hacernos reconsiderar las condiciones de prestación de este servicio. PALABRAS CLAVE: Vaginal Smears, Early Detection of Cancer, Primary Health Care. -37- Resumen de las Comunicaciones Formato Póster -38- LOS PACIENTES CON INTOLERANCIAS A MEDICAMENTOS PRESENTAN UNA MAYOR PREVALENCIA DE ALTERACIONES EMOCIONALES AUTOR PRINCIPAL: Gutiérrez Islas, Elizabeth. RESTO DE AUTORES: Báez Montiel, Brenda Beatriz; Turabián Fernández, José Luis; Bolaños Maldonado, Margarita; Herrera Ontañón, Juan Ramón; Villarín Castro, Alejandro. CENTRO DE TRABAJO: Unidad Docente de Atención Familiar y Comunitaria de Toledo. OBJETIVO: Examinar la frecuencia de alteraciones emocionales (ansiedad y depresión) en pacientes con intolerancias a medicamentos, y compararla con la que se da en pacientes sin las mismas. 45,5% de los casos presentaba ansiedad y el 41,7% depresión, frente al 19,7% y 15,3%, respectivamente, de los controles (p<0,001). El promedio de enfermedades crónicas en casos fue de 5,8 y en controles 3,5 (p<0,001). El número de medicamentos tomados para los casos fue de 3,7 y para los controles de 1,7 (p<0,001). En la regresión logística, la probabilidad de presentar ansiedad está aumentada 2,5 veces en los pacientes con intolerancia a medicamentos (IC95% 1,12-4,51) y la de presentar depresión 2 veces (IC95% 1,06-3,66). Los grupos de medicamentos que más intolerancias presentaron fueron los del sistema nervioso central, los antibióticos y los antiinflamatorios. PARTICIPANTES: Pacientes mayores de 14 años de ambos sexos de una consulta de Medicina de Familia. CONCLUSIONES: 1) La comunicación de reacciones adversas a medicamentos se asocia con la presencia de ansiedad o depresión, lo cual podría usarse como marcador de problemática psicosocial. 2) Debemos prestar atención a los pacientes con ansiedad o depresión a la hora de realizar prescripciones. 3) Los antibióticos, antiinflamatorios y fármacos que actúan en el sistema nervioso central son los más proclives a producir intolerancias. MEDICIONES Y RESULTADOS: El total de pacientes fue de 311 (108 casos y 203 controles), siendo el 53,7% mujeres. La edad de los casos fue de 54,1 años, y la de los controles 46,0 (t=4,254; p<0,001). El PALABRAS CLAVE: Reacciones adversas a medicamentos, ansiedad, depresión, Atención Primaria, Medicina de Familia, relación médico-paciente, placebo. DISEÑO DEL ESTUDIO: Casos y controles. EMPLAZAMIENTO: Centro de Salud. EPILEPSIA BIFRONTAL Y TEMPORAL IZQUIERDA (NO TODOS LOS SÍNCOPES DEL ANCIANO SON VASOMOTORES) AUTOR PRINCIPAL: (1) Longinos Rodríguez, Paloma. RESTO DE AUTORES: (2) Arribas Aguirregaviria, Javier; (3) Bernal Bello, David. CENTRO DE TRABAJO: (1 y 2) Centro de Salud Azuqueca de Henares. Guadalajara. (3) Hospital General Universitario de Guadalajara. de Guadalajara. PRESENTACIÓN DEL CASO: Historia Clínica: Mujer de 82 años con pérdidas de conciencia de repetición desde hace 1 año, no estudiadas previamente, con sudoración profusa, sensación de mareo, dolor precordial no irradiado y vómitos, sin alteración de esfínteres ni movimientos anómalos. No alérgica a medicamentos. Hipertensa en tratamiento con ARA-II y un diurético, diabética en tratamiento con ADO y dislipémica. Exploración física: TA: 149/76, FC: 58 lpm, Tª: 35,6ºC, FR: 16 r.p.m., SatO2 : 97% basal, Glucemia capilar: 147mg/dl. Ligeramente deshidratada. AC: rítmica y sin soplos. AP: MVC con roncus aislados. Edemas con fóvea hasta tercio medio tibial. Exploración neurológica sin signos de focalidad. PRUEBAS COMPLEMENTARIAS: Hemograma: anemia normocítica. Hiponatremia de 115 mg/dl. ECG: ritmo sinusal a 65 lpm, T plana en I y aVL, Rx tórax: ateromatosis aórtica y botón aórtico prominente. Ecocardiograma transtorácica: calcificación del anillo mitral y estenosis aórtica con FEVI conservada. RNM: enfermedad isquémica crónica de pequeño vaso de la sustancia blanca, atrofia córtico-subcortical difusa. EEG: actividad ligeramente enlentecida para la edad de la paciente. Sobre ritmo de fondo se observa moderada persistencia de ondas agudas bifrontales y esporádicamente en región centrotemporal izquierda. Rx cervical: signos de degeneración artrósica vertebral. DIAGNÓSTICO DIFERENCIAL: Síncope, epilepsia, crisis psicógena. EVOLUCIÓN: Tras una semana de ingreso, y ante la repetición de los episdios se decide realizar EEG en el que se objetiva lo descrito en las pruebas complementarias, lo que es diagnostico de epilepsia bifrontal y temporal izquierda y se inicia -39- tratamiento con Keppra manteniéndose la paciente sin crisis desde la fecha. DIAGNÓSTICO FINAL: Epilepsia bifrontal temporal izquierda. DISCUSIÓN: La pérdida de conciencia es una causa muy frecuente de consulta médica, representa un 3% de las visitas en urgencias y entre el 1 y el 6% de los ingresos hospitalarios. Ante una pérdida de conciencia en un paciente de edad avanzada solemos orientar el diagnóstico hacia causas sincopales, dejando en segundo plano la epilepsia, sin tener en cuenta que la diferente expresión clínica de las enferme- dades en los ancianos puede estar escondiendo un origen distinto, como en nuestro caso, que fue necesaria la realización de un EEG para el diagnóstico definitivo. BIBLIOGRAFÍA: 1.Molins A. Protocolo diagnóstico diferencial de la pérdida de conciencia transitoria. Medicine. 2011; 10(74):5060-3. 2.Narro M.L., Fraile R., Sáez L. Síncope. Diagnóstico diferencial. Semergen. 2001; 27: 297-300. 3.Martínez M.V., Sáez L. Alteraciones del nivel de conciencia. Medicine. 2007; 9(87):5585-5591. 4.FalipM.,CodinaM.Epilepsia.Medicine.2011; 10(74):49915001. TODO LO QUE SE IGNORA SE DESPRECIA. INTERACCIÓN ENTRE INHIBIDORES DE LA BOMBA DE PROTONES Y METFORMINA AUTOR PRINCIPAL: (1) Colinet Moreno, Adolfo. RESTO DE AUTORES: (2) Rodríguez Martínez, M.D.; (3) Tabernero Sahuquillo, A.M.; (4) Piqueras Moya, M.E.; (5) Calleja López, I.; (6) Sánchez Alegre, J. CENTRO DE TRABAJO: (1) Centro de Salud Las Pedroñeras. Cuenca. (2) Centro de Salud Paterna del Madera. Albacete. (3) Centro de Salud Quintanar del Rey. Cuenca. (4) Centro de Salud San Clemente. Cuenca. (5 y 6) Hospital General de Almansa. Albacete. OBJETIVOS: Conocer qué porcentaje de diabéticos tipo 2 toman protector gástrico y metformina. Evaluar la relación entre control metabólico y tratamiento con inhibidor de la bomba de protones (IBP). Determinar qué IBP se asocia con un precario control metabólico en paciente tratados con metformina en monoterapia o en combinación. DISEÑO DEL ESTUDIO: Estudio transversal. EMPLAZAMIENTO: Nivel Atención Primaria. Tres áreas de salud pertenecientes a cuatro provincias. plazados y/o no residentes en Castilla-La Mancha. MEDICIONES Y RESULTADOS: Variables individuales: edad, sexo, IMC, hemoglobina A1c (HbA1c); tipo de tratamiento frente a diabetes tipo 2, principios activos de fármacos frente a síntomas gastrointestinales. Tratados con metformina 35,2%; protector gástrico y metformina 14,7%; el omeprazol el más usado (71,4%); > 7,5 de HbA1c en pacientes con metformina y omeprazol 41%, con ranitidina 53,9%, con pantoprazol 47,8%. CONCLUSIONES: Los pacientes diabéticos tipo 2 son pacientes pluripatológicos que frecuentemente toman muchos medicamentos, entre ellos, muy prevalentes los usados frente a síntomas digestivos secundarios o no a disautonomías digestivas y/u otras enfermedades concomitante. Los diabéticos con metformina en monoterapia toman usualmente protector gástrico, sobre todo omeprazol. Los pacientes con metformina y omeprazol no tienen peor control metabólico que con otros protectores gástricos, no siendo relevante la interacción entre éste y la metformina. PALABRAS CLAVE: Metformin, Proton Pump Inhibitor, Omeprazole. PARTICIPANTES: 1262 pacientes diabéticos tipo 2. Exclusión: pacientes des- PREVALENCIA Y COMORBILIDAD DEL HIPOTIROIDISMO EN UNA ZONA BÁSICA DE SALUD AUTOR PRINCIPAL: Delgado Casado, José Andrés. RESTO DE AUTORES: Ccente Quijano, Richard; Tomoiu, Ileana Gabriela; García Andrés, María Belén. CENTRO DE TRABAJO: Centro de Salud Ciudad Real II, El Torreón. Ciudad Real. OBJETIVOS: Conocer prevalencia real hipotiroidismo y determinar comorbilidad, en nuestro Centro de Salud. MATERIAL Y METODOS: Estudio observacional descriptivo; corte transversal. Pacientes en tratamiento con Levotiroxina sódica, durante periodo julio 2011-septiembre 2011. Todos los cupos del Centro de Salud: Tarjeta Individual Sanitaria a fecha 27/septiembre/2011: 27.434. Datos obtenidos: Servicio Farmacia de Gerencia de Atención Primaria de Ciudad Real, laboratorio de análisis clínicos e Historia Clínica Informatizada (TURRIANO), tratados -40- estadísticamente con Programa SPSS. RESULTADOS: Se observan 740 pacientes, 87,3% (646) mujeres y 12,7% (94) hombres; prevalencia total: 2,69%. Dosis mas utilizada: 1) 50 mcg (26,34%), 2) 75 mcg (25,26%) y 3) 100 mcg (21,23%). COMORBILIDAD Edad media: 57,76 años (DT: 16,667; rango: 4 - 98). No hay diferencias en cuanto a la edad entre hombres y mujeres (T de Student). Media del índice de Charlson: 0,49 (DT: 0,940; rango 0 - 8). Enfermedad asociada mas frecuente: 1) Enfermedad Respiratoria Crónica: 12,7%, 2) Diabetes sin complicaciones: 10,5% y 3) Infarto: 4,7%. Frecuencia % 651 58 31 740 88.0 7.8 4.2 100.0 515 194 26 5 740 69.6 26.2 3.5 0.7 100.0 170 322 165 83 740 23.0 43.5 22.3 11.2 100.0 Ausencia commorbilidad Comorbilidad baja Comorbilidad alta TOTAL PREDICCIÓN DE MORTALIDAD 3 años 12% 26% 52% 85% TOTAL 5 años 12% 26% 52% 85% TOTAL Entre hombres y mujeres sólo hay diferencias estadísticamente significativas en cuanto al % de pacientes con infarto (p ≤ 0,002) y enfermedad cerebrovascular (p ≤ 0,019) (Chi2). mujeres: 87,3% (similar a los estudios publicados). 2. Alta predicción de mortalidad a 5 años: 33,5% (mortalidad ≥ 52%). 3. Enfermedad más frecuente asociada: Enfermedad Respiratoria Crónica. CONCLUSIONES: 1. Prevalencia del hipotiroidismo: 2,69%, siendo mayor en DR. VEO DOBLE ¿QUÉ ME PASA? AUTOR PRINCIPAL: (1) Holgado, Juan M. RESTO AUTORES: (2) García Ron, M.T.; (3) Holgado Juan, M.C.; (4) Caballero Cazalilla, A.; (5) Calle Romero, Y.; (6) García Sánchez, V.C. CENTRO DE TRABAJO: (1, 2 y 4) Centro de Salud Isabel II. Parla. Madrid. (3) Centro de Salud Sillería. Toledo. (5 y 6) Centro de Salud Las Américas. Parla. Madrid. motora (POM) del III par craneal (pC) sin afectación pupilar, resto normal. Se realizó analítica y CT sin alteraciones. PRESENTACIÓN DEL CASO: Mujer de 64 años, sin reacciones alérgicas medicamentosas conocidas, entre los antecedentes personales destacan que es hipertensa, diabética tipo 2 y dislipémica en tratamiento médico con buen control metabólico y tiene vitíligo. Padeció cáncer de mama hace 10 años en remisión completa en el momento actual. Consulta por diplopía binocular horizontal y exotropia del ojo derecho de 3 días de evolución, motivo por el que se deriva a urgencias para valoración. EXPLORACIONES COMPLEMENTARIAS Y RESULTADOS: En la exploración neurológica se objetiva parálisis oculo- DIAGNÓSTICO DIFERENCIAL: La etiología de la POM del III pC varía en función de la afectación pupilar: si está afectada hay que sospechar patología intracraneal (aneurisma, tumor o traumatismo) y si está conservada sospechar patología microvascular (la más frecuente), afectación del seno cavernoso, arteritis de la temporal, miastenia gravis o aneurisma (poco frecuente). EVOLUCIÓN: La paciente fue dada de alta con diagnóstico de POM del III pC en relación con microangiopatía diabética, sin necesidad de tratamiento y recomendando control médico de factores de riesgo cardiovascular. Dos meses después consulta de nuevo por ptosis palpebral binocular fluctuante sin diplopia, se deriva de nuevo a urgencias y se decide ingreso en neurología para estudio. Durante el ingreso se realiza RMN craneal sin alteraciones, test del edrofonio positivo, CT tórax normal y anticuerpos anti-receptor acetilcolina y antitiroideos positivos. -41- DIAGNÓSTICO FINAL: Miastenia gravis ocular, se inicia tratamiento con piridostignina y se realizan controles periódicos por parte de neurología. DISCUSIÓN: Las consultas por alteraciones visuales son frecuentes en Atención Primaria, siendo la mayoría de ellas por patologías leves, pero en algunos casos nos encontramos con patologías graves que precisan intervención urgente. BIBLIOGRAFÍA: 1.Zarranz JJ. Trastornos oculomotores y visuales. Neurología 3ª edición. Madrid. Elsevier. 2003. p: 97-132. 2.Horton JC. Trastornos oculares. Harrison. Principios de Medicina Interna. Volumen I. 17ª edición. Madrid. 2008. McGrawHill. p:192-195. 3.Drachman DB. Miastenia grave y otras enfermedades de la unión neuromuscular. Harrison. Principios de Medicina Interna. Volumen II. 17ª edición. Madrid. 2008. McGrawHill. p: 2672-2677. 4.Muñoz-Blanco JL. Miastenia gravis autoinmune y otras enfermedades de la unión neuromuscular. Medicine 2011;10(78):5291-301. PALABRAS CLAVE: Diplopia, Myasthenia Gravis, Oculomotor Nerve Diseases. GINECOMASTIA DOLOROSA POR ESPIRONOLACTONA AUTOR PRINCIPAL: (1) Holgado, Juan M. RESTO AUTORES: (2) García Ron, M.T.; (3) Holgado Juan, M.C.; (4) Kittel Tarifa, M.; (5) Calle Romero, Y.; (6) García Sánchez, V.C. CENTRO DE TRABAJO: (1, 2 y 4) Centro de Salud Isabel II. Parla. Madrid. (3) Centro de Salud Sillería. Toledo. (5 y 6) Centro de Salud Las Américas. Parla. Madrid. PRESENTACIÓN DEL CASO: Varón de 62 años, alérgico a pirazolonas. Entre sus antecedentes personales destacan una valvulopatía mitral reumática con valvuloplastia, episodios de insuficiencia cardíaca, hipertensión arterial y fibrilación auricular crónica en tratamiento con enalapril, furosemida, clortalidona, espironolactona, suplementos de potasio, digoxina y acenocumarol. Consulta por dolor mamario bilateral de 5 meses de evolución. Presenta aumento mamario bilateral, más llamativo del lado izquierdo, no se observan alteraciones cutáneas ni nódulos ni adenopatías palpables. EXPLORACIONES COMPLEMENTARIAS Y RESULTADOS: Se realizó analítica con perfil hepático, estudio hormonal (tiroides, hormonas sexuales y cortisol), marcadores tumorales (alfa-fetoproteína y gonadotropina coriónica) sin alteraciones. Se solicitó estudio de imagen (ecografía y mamografía) que resultó compatible con ginecomastia. DIAGNÓSTICO DIFERENCIAL: La ginecomastia, desarrollo mamario de aspecto femenino, se debe a un desequilibrio entre la acción estrogénica y androgénica sobre el tejido mamario. Puede ser fisiológica en algunas etapas de la vida (neonatal, puberal y senil) o secundarias a fármacos y patologías. Las patologías más frecuentes son las infecciones pulmonares, hepatopatías crónicas, cor pulmonale crónico y neoplasias (pulmón, hígado, riñón, estómago, ovario y testículo). EVOLUCIÓN: Tras suspender espironolactona remitió el cuadro clínico en 3 meses. DIAGNÓSTICO FINAL: Ginecomastia secundaria a espironolactona, debido a que la espironolactona produce disminución de testosterona plasmática por un mecanismo competitivo debido a su similitud estructural. Esto puede provocar alteraciones de la líbido, impotencia sexual, metrorragia, mastalgia y ginecomastia que suelen desaparecer al suspender el tratamiento. DISCUSIÓN: La ginecomastia es la patología mamaria más frecuente en el varón y tiene un origen farmacológico hasta en el 20% de los casos, que suele resolver tras suspender el tratamiento, evitando estudios complementarios innecesarios. BIBLIOGRAFÍA: 1.Carbonell-Tatay A, Landete-Molina FJ, Manzanares-Ferrer C, Casp-Vanaclocha V, Llopis-Candela A et al. Ginecomastia y neoplasia de mama en el varón. Revisión en un área determinada de población. Arch Cir Gen Dig. 2003; Mayo 19 disponible en http://www.cirugest.com/revista/2003-05-19/2003-05-19.htm 2.González-González A, Álvarez-Silvares E, Gómez-Mosquera MD, Veiga-Vázquez A. Ginecomastia dolorosa secundaria a espironolactona. SEMERGEN. 2005;31(9):434-6. PALABRAS CLAVE: Gynecomastia, Mastodynia, Spironolactone. ¿QUÉ SE ESCONDE TRAS UNAS MANOS FRÍAS? LA IMPORTANCIA DE UN DIAGNÓSTICO CORRECTO AUTOR PRINCIPAL: (1) Holgado, Juan M. CENTRO DE TRABAJO: RESTO AUTORES: (2) García Ron, M.T.; (3) Holgado Juan, (1, 2 y 4) Centro de Salud Isabel II. Parla. Madrid. M.C.; (4) Kittel Tarifa, M.; (5) Calle Romero, Y.; (6) García (3) Centro de Salud Sillería. Toledo. Sánchez, V.C. (5 y 6) Centro de Salud Las Américas. Parla. Madrid. -42- PRESENTACIÓN DEL CASO: Mujer de 33 años que consulta por episodios de palidez y parestesias en dedos de manos y pies tras la exposición al frío, con normalización posterior, desde hace tres meses. Antecedentes personales: Exfumadora de 15 cigarros/día desde hace 1 año. Presenta trastorno de ansiedad en tratamiento con lorazepam, venlafaxina y atenolol. Antecedentes familiares: Madre con esclerodermia. En la exploración física no presenta úlceras digitales ni esclerodactilia y los pulsos arteriales son normales. DIAGNÓSTICO FINAL: Se etiqueta de FR primario pendiente de evolución clínica en los próximos años, con una probabilidad media-alta de FR secundario por edad mayor de 30 años, madre con esclerodermia, VSG > 20, ANA positivos y capilaroscopia alterada aunque de forma leve. EXPLORACIONES COMPLEMENTARIAS Y RESULTADOS: Se solicitó analítica que muestra elevación de reactantes de fase aguda (VSG 40 y PCR 54) y ANA y AntiRo positivos y radiografía de tórax sin alteraciones. Se derivó a reumatología donde se realiza capilaroscopia con escasa afectación (alguna asa distal algo dilatada). DISCUSIÓN: El FR es con frecuencia la primera manifestación de una enfermedad autoinmunitaria sistémica. Una adecuada historia clínica y una prueba sencilla e inocua como la capilaroscopia nos pueden ayudar en el diagnóstico y seguimiento del FR. DIAGNÓSTICO DIFERENCIAL: El diagnóstico de fenómeno de Raynaud (FR), denominación que reciben los episodios de isquemia digital transitoria caracterizados por cambios intermitentes de coloración cutánea distal (palidez, cianosis e hiperemia) es clínico. No debe confundirse con otros acrosíndromes vasomotores (acrocianosis, livedo reticularis, eritema pernio y eritomelalgia). Se clasifica en FR primario y secundario. La sospecha etiológica varía en función de la edad de comienzo, gravedad de la crisis, profesión, medicación, exploración física y pruebas complementarias. BIBLIOGRAFÍA: 1.Tolosa-Vilella C, Simeon-Aznar CP, Gabarro-Julia L. El fenómeno de Raynaud. Med Clin (Barc) 2009; 132(18):71218 2.Juanola X, Sirvent E, Reina D. Capilaroscopia en las unidades de reumatología. Usos y aplicaciones. Rev Esp Reumatol 2004; 31(9):514-20. EVOLUCIÓN: Ante la existencia de síntomas leves sólo se indican medidas físicas (guantes y evitación de exposición al frío). PALABRAS CLAVE: Raynaud Disease, Paresthesia, Cyanosis. FORUNCULOSIS AUTOR PRINCIPAL: Vílchez Fernández, Darío J. RESTO AUTORES: Hornero Benito, A.; Ortego Relaño, A.I.; De la Torre Hurtado, L.; Chopuryan, Z.; Soria Díaz, M.T. CENTRO DE TRABAJO: Centro de Salud Cogolludo. Guadalajara. PRESENTACIÓN DEL CASO: Mujer de 42 años que acude por dolor, calor e inflamación en hipocondrio izquierdo. NAMC, diagnósticos previos de fibromialgia, acné varioliforme y virus de papiloma humano. Presenta induración en dicha zona con rubor, calor y dolor, así como numerosos forúnculos en piel de forma recidivante bajo la base de acné varioliforme. Se comienza tratamiento con Penicilina de amplio espectro vía oral y Ácido Fusidico vía tópica. A las 48 horas la lesión aparece abierta con múltiples bocas con restos hialinos. Se comienza a usar Gentamicina por vía tópica hasta que se disponga de Mupirocina y se continúa con antibiótico vía oral. A las 72 horas presenta zonas negruzcas con exudado purulento y la paciente refiere sensación de distermia y malestar. EXPLORACIONES COMPLEMENTARIAS: Se solicita analítica con hemograma y VSG, bioquímica general, PCR y serología para fiebre botonosa. En los resul- tados solo se aprecia un aumento de PCR 28.2 mg/L (08.0) y VSG de 16. No se realiza exudado de la herida. DIAGNÓSTICO DIFERENCIAL: Debido a la sintomatología y a la aparición de lesiones cutáneas negruzcas en el lecho de la herida se descarta infección por Ántrax o picadura de pulga o garrapata mediante serología. EVOLUCIÓN: Mejoría a los 4 días de comenzar tratamiento y la lesión comienza mostrar tejido de cicatrización al 5º día, con cicatrización completa a los 17 días. DIAGNÓSTICO FINAL: Forunculosis. DISCUSIÓN: Los agentes causales más frecuentemente implicados en las infecciones cutáneas bacterianas son Staphylococcus aureus y Streptococcus A beta hemolítico (piodermitis). En ocasiones pueden ser ocasionadas por la flora habitual de la piel. El diagnóstico es en general clínico, pudiéndose comprobar la etiología mediante estudio microbiológico. Aunque no está demostrado el uso de antibióticos bacte- -43- ricidas tópicos, mostró una buena tolerancia al mismo y se constató una mejoría desde la primera aplicación. BIBLIOGRAFÍA: 1.http://www.nlm.nih.gov/medlineplus/spanish/ency/article/000825.htm 2.Boletín de uso racional del medicamento. Servicios de farmacia de Atención Primaria. Cantabria. Año XIV; nº3 (trimestral). Septiembre 2007. PALABRAS CLAVE: Piel, infección, Forunculosis. MIOPATÍA CONGÉNITA POR DESPROPORCIÓN DE FIBRAS MUSCULARES AUTOR PRINCIPAL: Vílchez Fernández, Darío J. RESTO AUTORES: Hornero Benito, A.; Ortego Relaño, A.I.; De la Torre Hurtado, L.; Chopuryan, Z.; Soria Díaz, M.T. CENTRO DE TRABAJO: Centro de Salud Cogolludo. Guadalajara. PRESENTACIÓN DEL CASO: Recién nacido a término de 36 horas que ingresa en servicio de neonatología por hipotonía, estridor laríngeo y succión débil. Madre de 36 años G3-A1-P2, aborto en primer trimestre por no implantación, gestación de 40 semanas + 2 de curso normal, parto eutócico. Movimientos al 5º mes (menos que embarazo previo). EXPLORACIONES COMPLEMENTARIAS: Postura en libro abierto, no movilidad espontánea. Hipotonía axial marcada. No apertura espontánea de ojos. Ausencia de ROT y de reflejo de marcha y búsqueda. Reflejo de presión palmo-plantar positivo, aunque débil. Reflejo torsión tronco presente. Estridor con el llanto. Coloración normal. AC: no estridor en reposo. Cadera muy laxa. Paladar ojival. Estudio genético de Prader-Will con resultado negativo. DIAGNÓSTICO DIFERENCIAL: Dada la prematuridad de los síntomas se realiza biopsia muscular para descartas otras miopatías congénitas (miopatía miotubular ligada a cromosoma X, nemalinica, enfermedad de multiminicore…) y trastornos neuromusculares (distrofia muscular congénita, distrofia muscular de EmeryDreifuss), todas ellas con síntoma característico de debilidad muscular. joría y no se dispone de diagnostico definitivo. Dado de alta a los 15 días con un estado neurológico normal para edad gestacional y un déficit en tono muscular que será tratado con fisioterapia. DIAGNÓSTICO FINAL: Miopatía congénita por desproporción de fibras musculares. DISCUSIÓN: A pesar del pronóstico favorable, la precocidad ayuda a establecer unos cuidados tempranos que facilitan la consecución de tono muscular suficiente para alcanzar cierto grado de autonomía de los pacientes y una adecuación de los cuidados familiares, disminuyendo la frecuentación a los servicios de urgencias por desconocimiento del proceso. El aspecto de los niños suele ser delgado y consumido por la debilidad muscular de tronco y extremidades, la cabeza es dolicocéfala y se aprecia debilidad facial. BIBLIOGRAFÍA: 1.Albert García, Marta. El síndrome de Prader-Will. Guía para familias y profesionales. Instituto de migraciones y servicios sociales. Madrid. 1999. 2.Rodríguez Velasco, A. Patología de las miopatías más frecuentes en niños. Ed. Prado. 2005. 3.http://www.orpha.net/consor/cgi-bin/OC_Exp.php?lng=es&Expert=2020 PALABRAS CLAVE: Hipotonía, Miastenia, Neuromuscular. EVOLUCIÓN: Es trasladado a Hospital Pediátrico ya que no presenta me- SEPSIS POR ITU DE REPETICIÓN AUTOR PRINCIPAL: Vílchez Fernández, Darío J. RESTO AUTORES: Hornero Benito, A.; Ortego Relaño, A.I.; De la Torre Hurtado, L.; Chopuryan, Z.; Soria Díaz, M.T. CENTRO DE TRABAJO: Centro de Salud Cogolludo. Guadalajara. PRESENTACIÓN DEL CASO: Paciente de 77 años que avisa por malestar general y deterioro generalizado. Antecedentes personales de Diabetes Mellitus tipo I en tratamiento con insulina, anemia ferropenica, hemorragia digestiva, retinopatía diabética (amau- rosis bilateral) y nefropatía diabética. Portador de sonda urinaria. Dependiente total, dificultad para la deambulación con deterioro cognitivo leve. EXPLORACIONES COMPLEMENTARIAS: Constantes vitales dentro de la normalidad, no fiebre, auscultación cardiopulmonar normal, no edemas. Orina piúrica de aspecto blanco lechoso. Desde hace 3 meses el paciente presenta infecciones urinarias de repetición con controles analíticos normales y urocultivos seriados en los que se aprecia Klesiella Pneumoniae BLEE siendo sola- -44- mente sensible a Amicacina Sulfato. Oliguria (400 ml en 24 horas). No hematuria. DIAGNÓSTICO DIFERENCIAL: Dada la oliguria y la insuficiencia renal aguda se buscan causas prerenales (deshidratación, hemorragias, embolismo renal), renales (sepsis, fármacos, postinfección) y postrenales (litiasis, nefropatía por acido úrico, hipertrofia prostática). EVOLUCIÓN: Se realiza tratamiento domiciliario con Amicacina Sulfato IV con mejoría en los primeros días y empeoramiento al sexto día con disfagia, disminución del nivel de conciencia y fiebre (39,5ºC). Se deriva a Hospital con ingreso y diagnóstico de sepsis por ITU no resuelta y sobreinfección por neumonía bilateral sin documentación microbiológica. DIAGNÓSTICO FINAL: Sepsis por ITU de repetición. DISCUSIÓN: Debido a las ITUs de repetición por bacteria resistente a antibióticos, excepto Amikacina Sulfato, el paciente presenta sobreinfección que evoluciona a cuadro de sepsis, sin embargo el paciente en el ámbito hospitalario y tras un mes de tratamiento con antibiótico de amplio espectro (Meropenem iv) y Nitrofurantina para cubrir foco urinario y respiratorio evolucionó favorablemente con alta hospitalaria y tratamiento domiciliario. BIBLIOGRAFÍA: 1.Paterson DL, Bonomo RA. Extended-spectrum β-lactamases: a clinical update. Clinical Microbiology Reviews. 2005;18:657-86. 2.http://www.izenpe.com/s154812/es/contenidos/informacion/hdon_otras_publicaciones/es_hdon/adjuntos/infeccion_paciente_critico.pdf#page=74 3.Echevarría-Zarate, Juan, Sarmiento Aguilar, Elsa y Osores-Plenge, Fernando. Infección del tracto urinario y manejo antibiótico. Acta méd. peruana, ene./abr. 2006, vol.23, no.1, p.26-31 PALABRAS CLAVE: Carbapenem, sepsis, ITU. DESORIENTACIÓN AGUDA EN EL ANCIANO POR CAMBIO DE DOMICILIO AUTOR PRINCIPAL: Vílchez Fernández, Darío J. RESTO AUTORES: Hornero Benito, A.; Ortego Relaño, A.I.; De la Torre Hurtado, L.; Chopuryan, Z.; Soria Díaz, M.T. CENTRO DE TRABAJO: Centro de Salud Cogolludo. Guadalajara. PRESENTACIÓN DEL CASO: Paciente de 90 años que sufre deterioro cognitivo de comienzo brusco. Ingresada en la residencia dos días antes. Dependiente, dificultad para deambular. Antecedentes personales de Osteoporosis e Hipertensión. EXPLORACIONES COMPLEMENTARIAS: Constantes vitales dentro de la normalidad, no fiebre, auscultación cardiopulmonar normal, no edemas. Exploración neurológica en la que se aprecia desorientación temporoespacial y alteración del equilibrio. Fuerza conservada. Analítica completa normal. TAC craneal de conclusión atrofia córtico-subcortical difusa, leve arteriopatia difusa de pequeño vaso. DIAGNÓSTICO DIFERENCIAL: Debido al comienzo brusco del cuadro motivada por el cambio de domicilio de la paciente, que ha sido institucionalizado en una residencia de ancianos, se sospecha deterioro por desorientación al nuevo ámbito de vida. Se realizan pruebas para descartar proceso agudo (Tumor cerebral, Ictus, hemorragia cerebral) asimismo se descarta Alzheimer o demencia senil por lo agudo del proceso. EVOLUCIÓN: La paciente tras un mes en la residencia de ancianos co- mienza a orientarse y acostumbrarse a su nuevo domicilio mejorando la movilidad de silla de ruedas a andador. DIAGNÓSTICO FINAL: Desorientación aguda por cambio de domicilio. DISCUSIÓN: Desde el principio del cuadro se sospecho una desorientación temporal que ocurre con frecuencia en ancianos frágiles.Sehacenecesario establecer protocolosde tratamiento encaminados no sólo al tratamiento sintomático, sino también a la prevención y al tratamiento propio de la entidad. El síndrome confusional agudo es un problema asistencial de primer orden, especialmente en el ámbito de las instituciones sanitarias, tanto por su alta prevalencia como por el impacto que supone sobre el estado de salud de la persona que lo padece. La evaluación clínica debe ser exhaustiva y atender al reconocimiento de los factores de riesgo y a los posibles factores desencadenantes. La intervención debe ser interdisciplinaria y multidimensional utilizando elementos farmacológicos y no farmacológicos. BIBLIOGRAFÍA: 1.http://www.elsevier.es/sites/default/files/elsevier/pdf/2 /2v119n10a13037380pdf001.pdf 2.American Psychiatric Association. Manual diagnóstico y estadístico de los trastornos mentales (4.a ed.). Madrid: Masson, 1995. 3.Cid M. Cuadros confusionales agudos. En: Guillen F, Pérez J, editores. Síndromes y cuidados en el paciente geriátrico. Barcelona: Masson,1994; p. 211-6. 4.Hornillos Calvo M. Cuidados diurnos para ancianos: hos- -45- pitales y centros de día geriátricos y psicogeriátricos. Rev. Esp Geriatr Gerontol 1996;31:11-6. PALABRAS CLAVE: Anciano, confusional, síndrome. INTOXICACIÓN DE ETIOLOGÍA DESCONOCIDA AUTOR PRINCIPAL: Vílchez Fernández, Darío J. RESTO AUTORES: Hornero Benito, A.; Ortego Relaño, A.I.; De la Torre Hurtado, L.; Chopuryan, Z.; Soria Díaz, M.T. CENTRO DE TRABAJO: Centro de Salud Cogolludo. Guadalajara. PRESENTACIÓN DEL CASO: Paciente de 55 años inconsciente. Antecedentes personales de Esquizofrenia crónica indiferenciada. Se sospecha ingestión de medicamentos sin poder precisar tipo ni dosis. Constantes vitales dentro de la normalidad, buen estado de coloración, hidratación y perfusión. Pupilas mioticas, hiporreactivas, escasa respuesta a los estímulos. Glasgow: 6. EXPLORACIONES COMPLEMENTARIAS: Electrocardiograma: ritmo sinusal a 76 lpm, sin alteraciones agudas de repolarización. DIAGNÓSTICO DIFERENCIAL: Teniendo en cuenta la sintomatología del paciente hay que diferenciar entre Intoxicaciones mixtas y cualquier Coma de etiología desconocida. EVOLUCIÓN: Asumiendo que ni el paciente, ni los familiares pueden aportar información para determinar el diagnóstico y teniendo en cuenta la gravedad de la situación del paciente se aplican 0,2 mg de Flumazenilo iv obteniendo una respuesta muy escasa, se decide no repetir la dosis teniendo en cuenta que no se podían descartar intoxicaciones mixtas, dependencia a Benzodiacepinas o diagnóstico de convulsiones (Carbamazepina en anámnesis). Durante el traslado al Hospital el paciente presenta discreta mejoría, se administra oxigeno a 4 l/min y se realiza sondaje vesical obteniendo 500 cc de orina clara. DIAGNÓSTICO FINAL: Posible intoxicación por Benzodiacepinas. DISCUSIÓN: Las intoxicaciones son en día un gran problema debido al elevado número de casos y a la variedad de estos. La norma fundamental en el tratamiento de las intoxicaciones es tratar al paciente y no a la droga. Ante un coma de origen desconocido la actuación es la siguiente: -Vía venosa gruesa y oxigeno al 50%. -Muestra de sangre para analítica. -Naloxona: 0.8 mg IV. -Glucosa 33% 2 ampollas. -Tiamina 100 mg IM (si sospecha de alcoholismo). -Flumazenilo 0,25 mg hasta un máximo de 2 mg para la intoxicación por Benzodiacepinas, contraindicado en intoxicación por antidepresivos triciclicos, cocaína, Carbamacepina, antecedentes de epilepsia o dependencia grave de Benzodiacepinas. BIBLIOGRAFÍA: 1.Martin Rodríguez, F; Delgado Benito J.F, Orbañanos Peiro, L; Manual de asistencia prehospitalaria en emergencias y catástrofes. FECYL. 2003. 2.Manual CTO de Enfermería, 2º edición. Ed.: CTO medicina S.L. 3.Manual de actuación de enfermería en urgencias y emergencias. Ed.: Arán ediciones. Noviembre 2010. 4.http://www.enfermeriadeurgencias.com/ciber/marzo/p agina11.html PALABRAS CLAVE: Intoxicación, Flumazenilo, Benzodiacepinas. DOLOR LUMBAR CRÓNICO EN ATENCIÓN PRIMARIA AUTOR PRINCIPAL: Monzón Caminos, Glenda Tamara. RESTO DE AUTORES: Blanco Paños, José Luis; Marín Jara, Inmaculada. CENTRO DE TRABAJO: Centro de Salud Zona I. Albacete. PRESENTACIÓN DEL CASO: Enfermedad Actual: mujer de 48 años que consulta por cuadro de dolor lumbar irradiado a miembros inferiores, de más de 6 meses de evolución. Ha consultado en múltiples oportunidades y ha probado múltiples tratamientos, sin notar mejoría del dolor. Antecedepentes Personales: Portadora de mutación familiar de gen BRCA 2, con mastectomía bilateral + anexo-his- terectomía hace 4 años. (Anatomía patológica: normal). Exploración Física: *General: normal. *Aparato locomotor: Dolor a la palpación a nivel de apófisis espinosas lumbares, principalmente L3, con contractura muscular paravertebral. Movilidad conservada pero muy dolorosa, tanto activa como pasiva. Marcha de talones y puntillas difícil por intenso dolor. Lassègue y Bragard (+/-). Sensibilidad normal en MMII, reflejos conservados. EXPLORACIONES COMPLEMENTARIAS: Rx columna lumbar: aplastamiento y alteración estructural a nivel de L3 (3 y 6 meses antes, sin observarse dichos cambios). -46- PIC a Reumatología y solicitud RMN: alteraciones de captación en L3, pudiendo corresponder a edema intraóseo y no pudiéndose descartar angioma óseo… Nueva revisión de RMN: probable fractura patológica de L3. TAC body: Afetación lítica y blástica con hundimiento sup. de L3, también afectación de D7. Gammagrafía: ídem. Cirugía: resección de L3, con injerto autólogo de espina ilíaca, osteotomía L3 con artrodesis L1-L5. AP: MTS carcinoma poco diferenciado, probable origen mamario. DIANÓSTICO DEFINITIVO: MTSóseas de carcinoma poco diferenciado de probable origen mamario, en pte portadora de gen BCRA2. Actualmente en seguimiento por oncología y bajo tratamiento paliativo. DISCUSIÓN: El dolor lumbar es el 2º motivo de consulta en AP; el 95% tienen su origen en procesos musculoesqueléticos benignos, mientras que el 5% responde a enfermedades específicas graves. Un 10% evolucionan a cronicidad. Una correcta anamnesis y EF, el uso racional de técnicas de imagen, y el reconocimiento de los signos de alarma son esenciales para un correcto diagnóstico diferencial entre dolor mecánico y no mecánico (1%). BIBLIOGRAFÍA: 1.Dolor lumbar crónico no inflamatorio:diagnóstico y tratamiento, F. Martínez Pintor,Instituto de Reumatología. Clínica Ntra. Sra. del Pilar. Barcelona. 2.El dolor lumbar, Seguí Díaz, M; Gérvas, J, Semergen. 2002;28:21-41, vol.28 núm 01. 3.Dolor lumbar crónico, Prof. Dr. Jaime A. de la Parra, Simposio virtual del dolor, Argentina, 2009. 4.Manejo de la lumbalgia en Atención Primaria, El médico interactivo, Diario electrónico de Sanidad. (http://www.elmedicointeractivo.com/ap1/emiold/bibliografia/actualizacion/manejo1.htm). REEMERGENCIA DE ENFERMEDADES PREVENIBLES CON VACUNAS: A PROPÓSITO DE UN CASO AUTOR PRINCIPAL: Acuña Calvo, M.L. RESTO DE AUTORES: Cueva Díaz, V.C.; Aranda León, M.L. CENTRO DE TRABAJO: Centro de Salud Balconcillo. Guadalajara. PRESENTACIÓN DEL CASO: Enfermedad Actual: Mujer de 42 años que acude por cuadro de 3 días de evolución de malestar general, fiebre y exantema de aparición inicial en cara, luego dispersión a tronco y extremidades. Antecedentes personales: Vacunas: completo. No eruptivas en la niñez. No viajes recientes. No otros antecedentes. Exploración Física: TA 130/55; FC 110 lpm; Tº: 39º C. Exantema maculo eritematoso y pruriginoso generalizado y simétrico. Mucosa oral: lesiones eritematosas con centro violáceo en paladar blando. Cuello adenopatías cervicales. Auscultación cardiopulmonar: normal. Abdomen: blando depresible, no visceromegalias. Neurológico: meníngeos negativos. Resto de exploración normal. EXPLORACIONES COMPLEMENTARIAS: Hemograma normal. Neutrófilos: 80,3%. Linfocitos: 15,5%. Monocitos: 2,5%. Bioquímica: Normal. Rx de tórax: Normal. DIAGNÓSTICO DIFERENCIAL: Rubeola, escarlatina, reacciones medicamentosas, enfermedad del suero, exantema súbito, mononucleosis, infecciones por adenovirus y cocksakievirus, leptospirosis. EVOLUCIÓN: Durante la evolución del cuadro se derivó a urgencias del hospital de referencia por empeoramiento del estado ge- neral, siendo diagnosticada de varicela, le dan alta domiciliaria con tratamiento sintomático. Simultáneamente, notificamos al servicio de epidemiología para seguimiento y confirmación del caso por alta sospecha de sarampión. Durante la evolución del cuadro la paciente presenta diarrea que requirió reposición hidroelectrolítica endovenosa. Posteriormente presentó compromiso respiratorio de vías bajas que cubrimos con antibiótico por sospecha de sobreinfección bacteriana. Se reciben pruebas serológicas IgG virus sarampión: Positiva e IgM virus sarampión: Negativa. PCR de orina y faringe virus sarampión: Positivo. DIAGNÓSTICO FINAL: Sarampión. DISCUSIÓN: El sarampión es una enfermedad exantemática poco frecuente en adultos. Últimamente a pesar de los esfuerzos de erradicación hay casos emergentes. Los hallazgos patognomónicos como las manchas de Koplik son cruciales en el diagnóstico. BIBLIOGRAFÍA: 1.Vidal J. Sarampión. Riesgo de Emergencia. Vacunas. 2009;(04):111-2. 2.Jiménez Gómez N, Ballester Martínez MA, Alcántara González J y Jaén Olasolo P. Manchas de Koplik como clave diagnóstica enuncaso desarampión.J.Medcli. 2011.12.005. PALABRAS CLAVE: Measles, Exanthematic, Virus Diseases (MeSH). -47- TODO COMENZÓ CON UNA PÉRDIDA DE LA VISIÓN AUTOR PRINCIPAL: (1) Aquino Espínola, Salmi. RESTO DE AUTORES: (2) Álvarez Prado, Aurelio. CENTRO DE TRABAJO: (1) MIR MFyC. Centro de Salud Ciudad Real I. Unidad Docente de Ciudad Real. (2) Tutor MFyC. Centro de Salud Ciudad Real I. Unidad Docente de Ciudad Real. OBJETIVO: Manejo del paciente con pérdida brusca de la visión. EMPLAZAMIENTO: Atención Primaria. DISEÑO: Caso clínico. PRESENTACIÓN DEL CASO: Motivo de Consulta: Varón de 49 años. Consulta por pérdida brusca de la Agudeza visual en el ojo izquierdo de 40 minutos de evolución, sin cefalea ni otros síntomas acompañantes. Se remite a la urgencia del Hospital General de Ciudad Real (HGCR). Antecedentes Personales: Migrañas, ocasionales que controla con AINES. Fumador de 10 cigarrillos/día. Actividad física habitual. Niega historia de sincopes y de dolor precordial. Sin antecedentes de disnea ni palpitaciones. Antecedentes Familiares: Madre con Diabetes Mellitus. Padre fallecido de IAM. Exploración Física: TA: 142/91 FC:80 ACP: sin hallazgos patológicos. Evaluación por Oftalmología: Agudeza visual en Ojo derecho 1,0 y en Ojo Izquierdo no percibe la luz. Fondo de ojo (F.O.) izquierdo con mancha rojo-cereza de la macula y Palidez de la retina. F.O. derecho sin alteraciones. Presión intraocular normal en ambos ojos. Evaluación por Neurología: Sin datos patológicos, excepto el problema de la visión. EXPLORACIÓN COMPLEMENTARIA: En la urgencia: -Analítica sin alteraciones patológicas. -Estudios de Electrocardiograma, Radiografía de Tórax y Tomografía de Cráneo sin hallazgos significativos. -Angiofluoresceinografía Retinal: Obstrucción de la Arteria central de la Retina que se perfunde parcialmente en tiempos tardíos. No retorno venoso. DIAGNÓSTICO DIFERENCIAL: Oclusión Venosa. Desprendimiento de retina. Hemorragia vítrea. Neuritis isquémica. EVOLUCIÓN: Alta en Urgencias con diagnóstico: -De Oftalmología: Obstrucción de Arteria Central de la Retina compatible con vasoconstricción generalizada. Tratamiento médico. -De Neurología: Posible migraña acompañado de vasoespasmo retiniano. Tratamiento médico. -Queda en revisiones por Oftalmología, Neurología y Cardiología. A la semana en revisión en consulta de Atención Primaria: sin recuperación de la visión. Se remite a Medicina Interna para estudio de Trombofilía. Analítica de control: Hemograma, Coagulación, Bioquímica sanguínea, Estudio inmunológico y de Trombofilia sin hallazgos significativos. Se realiza Ecocardiograma transesofágico: Válvula Aórtica Bicúspide con velos calcificados y cambios degenerativos. Masa pediculada con origen en velo posterior, móvil y calcificada. Estenosis aórtica leve-moderada. Insuficiencia Aórtica leve. Aorta ascendente dilatada. Se deriva urgente al Hospital de Albacete para Cirugía Cardíaca: Recambio Valvular con Prótesis Metálica. En postoperatorio: Bloqueo AV de Alto Grado derivándose a HGCR para implantación de marcapasos definitivo DDDR. Anticoagulación oral. DIAGNÓSTICO FINAL: TROMBOSIS DE LA ARTERIA CENTRAL DE LA RETINA POR EMBOLIA 2ª A VALVULOPATÍA AóRTICA. RECAMBIO VALVULAR. MARCAPASOS DDDR POR BLOQUEO AV POSTCIRUGÍA. ANTICOAGULACIóN ORAL. CONCLUSIÓN: La pérdida de la Agudeza Visual en la mayoría de los casos se debe a una patología leve pero en otros a patologías graves que requieren una atención urgente por sus consecuencias, que en ocasiones pueden ser irreversibles. La Oclusión Arterial vascular se considera la causa más grave de pérdida de la agudeza visual y pueden constituir la primera manifestación de una enfermedad sistémica con una morbimortalidad importante. Por lo tanto, en el estudio de un paciente es fundamental la Historia clínica y la exploración oftalmológica, así como los estudios complementarios para un obtener un mejor diagnóstico. -48- BIBLIOGRAFIA: 1.Pareja Esteban J, Vleming Pinilla E, Teus Guezala MA. Protocolo diagnóstico de la disminución brusca de la agudeza visual. Medicine.2011; 10(91):6203-5. 2.Benito Mayoral N, Bajo Argomáriz E. Pérdida brusca de agudeza visual. AMF. 2012;8(1):29-36. 3.Rodríguez Gaspar M, Borreguero León J, González Reimers C, Viña Rodríguez J, Serrano García M, Javier Santo- laria F. Factores de riesgo vascular y enfermedad obstructiva microvascular de la retina. Med Clín(Barc). 2010;134(3):95-100. 4.Corral J, González-Conejero R, Vicente V. Protocolo diagnóstico de trombofilia. Medicine. 2008;10(22):1503-7. 5.Corral J, González-Conejero R, Ordoñez A, Martinez-Martinez I. Trombofilia. Medicine. 2008;10(22):1475-82. ESTUDIO PERSYO. PERCEPCIÓN SUBJETIVA DE SALUD Y OBSTRUCCIÓN VÍA AÉREA EN EPOC AUTOR PRINCIPAL: (1) Hernández Romero, Beatriz RESTO DE AUTORES: (2) Ruiz Serrano, A.L.; (3) Carvajal Vogtschmidt, N. CENTRO DE TRABAJO: (1 y 3) Médico Residente de Familia. Centro de Salud Porzuna. Ciudad Real. (2) Médico de Familia. Centro de Salud Porzuna. Ciudad Real. OBJETIVOS: Valorar si el grado de Obstrucción de la vía aérea se correlaciona con el estado de salud del paciente y estimar si el índice HADO ofrece una más asequible valoración del estado de salud del paciente EPOC en Atención Primaria. DISEÑO DEL ESTUDIO: Estudio descriptivo transversal. Establecidos criterios de inclusión y exclusión para la participación en el estudio. Se aplicó el Índice HADO para determinar el grado de disnea, patrón de obstrucción, determinación de la actividad física y autopercepción del estado de salud. EMPLAZAMIENTO: Zona básica de salud rural. PARTICIPANTES: 50 pacientes diagnosticados de EPOC, codificados sistema Turriano: Abuso de Tabaco. Otra Obstrucción de la vía aérea; mayores 40 años, excluyéndose asmáticos, patología pulmonar previa. INTERVENCIONES: Medición grado de obstrucción vía aérea (FEV1) utilizando el dispositivo portátil COPD-6. Aplicación cuestionario HADO. MEDICIONES Y RESULTADOS: 88% Hombres. Edad 70,3±10,7. Valor medio FEV1 63,6±12,6. Categorías índice HADO: Leve (>7) 26% , Moderada (5-7) 42% y Grave (= 4) 32%. En resultados tras intervención se observó que no se puede establecer una relación entre el grado de obstrucción y el estado de salud autopercibido, C. Pearson 0,05 p=0,711. CONCLUSIONES: No hay relación significativa entre grado de obstrucción de vía aérea (FEV1), el estado de salud y el índice HADO en pacientes con obstrucción >50 %. Posible confusión entre la asociación significativa de depresión con el estado de salud, que podría modificar la percepción de esta. La asociación obstrucción grave y un mal o regular estado de salud es significativa Índice HADO útil para la valoración del paciente EPOC en A. Primaria. PALABRAS CLAVE: EPOC, HADO, FEV1, salud. TALLER DE PRIMEROS AUXILIOS EN GUARDERÍAS INFANTILES AUTOR PRINCIPAL: Laciqui, Nora. RESTO DE AUTORES: Longinos Rodríguez, Paloma; Arribas Aguirregaviria, Francisco Javier. CENTRO DE TRABAJO: Centro de Salud Azuqueca de Henares. Guadalajara. FINALIDAD: Fomentar y aumentar la capacidad de autocuidado en padres y profesores de guarderías infantiles en nuestra población. CARACTERÍSTICAS: Para ello diseñamos un taller teórico-práctico dividido en tres sesiones de 1 hora de duración cada una en la que se impartían los temas siguientes: 1ª sesión: Contenido de un botiquín, Heridas, Hemorragias, Quemaduras. 2ª sesión: RCP básica, Maniobra de Heimlich. 3ª sesión: Convulsiones, Picaduras, Mordeduras, Insolación, Cuerpos extraños, TCE. El desarrollo de las sesiones se realiza con la siguiente sistemática: -Presentación de profesores y alumnos. -Exploración de conocimientos previos sobre el tema a tratar. -Exposición del tema mediante presentación Power Point. -Prácticas sobre lo tratado. La duración de las sesiones es de aproximadamente 60´ y los horarios se pactan previamente con el personal y los asistentes, generalmente por la tarde fuera de nuestro horario laboral. Al final del taller pasamos una encuesta de satisfacción sobre el taller, los contenidos y los docentes para tratar de mejorar nuestros contenidos en próximos talleres. Se les -49- entrega al final la presentación en Power point utilizada en el taller. Los asistentes a este taller fueron padres-madres de niños asistentes a las guarderías así como profesorado de las mismas. CONCLUSIONES: Experiencia comunitaria atractiva tanto para los docentes como para los asistentes. Necesidad de talleres de primeros auxilios en Guarderías y Colegios tanto para padres como para profesores. RESULTADOS: 29 asistentes, 24 de ellos mujeres, Edad media 30,86 años (25-41). Estudios: 90% Primarios y Educación secundaria. Exploración de conocimientos previa: Escasos en general. Cumplimiento de expectativas: Notablemente (media 4,3/5), Nivel de contenidos: Elevado (3,92/5), Utilidad: Muy Buena (4,15/5), Duración: Adecuada (3,2/5). Calidad de ponentes: Muy Buena (4,69/5). El taller le ha parecido: Muy útil (4,61/5). APLICABILIDAD: Toda, mejorable siempre pero creemos que es extensiva a otros ámbitos y necesaria pues el nivel que hemos encontrado previo es bastante elemental. PALABRAS CLAVE: Comunidad, educación sanitaria, primeros auxilios. ABDOMEN AGUDO EN ADULTO MAYOR AUTOR PRINCIPAL: Urteaga Bardales, Luis. RESTO DE AUTORES: Arribas Aguirregaviria, Francisco Javier. CENTRO DE TRABAJO: Centro de Salud Azuqueca de Henares. Guadalajara. PRESENTACIÓN DEL CASO: Varón de 70 años que acude al servicio de urgencias por dolor abdominal punzante de 10 días de evolución, localizado en cuadrante inferior izquierdo, constante y acompañado de fiebre de hasta 38,8º C sudoración profusa, presentando exacerbación del dolor en las últimas 24 horas. Hiporexia e incremento de sed. Estreñimiento. Antecedentes Personales: No alergias medicamentosas. No hábitos tóxicos. Miocardiopatía dilatada con disfunción sistólica ligera. Estenosis aórtica ligera sin hipertrofia de ventrículo izquierdo. Prostatectomía por adenocarcinoma moderadamente diferenciado Gleason 7. Medicación actual: ácido acetilsalicílico 100mg/d y Omeprazol 20mg/d. Exploración Física: Tensión arterial 100/66 mmHg Frecuencia cardíaca 90 latidos/min Temperatura 38,7º C. Consciente y orientado. Piel y mucosas secas. Lengua saburral. Palidez cutánea. No ictericia. Auscultación torácica: Normal. Abdomen distendido, blando y depresible, doloroso tras palpación profunda a nivel de fosa ilíaca izquierda sin signos de defensa peritoneal. Ruidos hidroaéreos disminuidos. Resto normal. PRUEBAS COMPLEMENTARIAS: Hematimetría: Leucocitosis con neutrofilia, anemia leve, VSG 52 mm/h, Bioquímica Glucosa 137mg/dl, PCR 247 mg/dl. Resto normal. Sedimento de orina: Proteínas 100mg/dl, Hematíes +++, resto normal. Radiografía de tórax PA y lateral: Imagen radiotransparente a nivel subdiafragmático derecho compatible con neumoperitoneo. DIAGNÓSTICO DIFERENCIAL: Neoplasias del aparato digestivo. Enfermedad inflamatoria intestinal. Diverticulitis. Perforaciones rectales. Traumatismos abdominales (perforantes). EVOLUCIÓN: El paciente fue ingresado en planta de cirugía e intervenido de urgencia por laparotomía en la que se aprecia Plastrón en sigma, con evidencia de perforación de sigma 60% y masa tumoral de 2x2cm. Peritonitis purulenta en todos los cuadrantes. Resección de sigma y colostomía. En la anatomía patológica se aprecia un adenocarcinoma moderadamente diferenciado de intestino grueso que traspasa capas musculares y marcada peritonitis aguda. DIAGNÓSTICO FINAL: Peritonitis y neumoperitoneo secundario a perforación de sigma en relación a adenocarcinoma moderadamente diferenciado de colón. DISCUSIÓN: El dolor abdominal continúa siendo uno de los desafíos diagnósticos para el clínico de urgencias. La etiología del dolor abdominal varía según la edad, género y la condición clínica del paciente. Los adultos mayores (>65 años) tienen más probabilidad de desarrollar enfermedades graves y el cáncer de colón con mayor riesgo a partir de los 50. Una historia clínica detallada y un examen físico completo pueden orientar el diagnóstico diferencial. La analítica básica puede ser normal e inespecífica para muchos pacientes (2)(3) La radiografía de abdomen simple en bipedestación puede confirmar el neumoperitoneo, presente en un tercio de los casos por perforación de colón (4). BIBLIOGRAFÍA: 1.Lewis ML Banet GA et al Etiology and clinical course of abdominal pain in senior patience Sci 2005; 60: 1071. 2.De Dombal FT. Acute abdominal pain in the elderly. J Clin Gastroenterology 1994; 19: 331. 3.Billitier AJ et al Radiographic imaging modalities for patience in emergency department with abdominal complaints. Emerg Med Clin North Am 1996; 14: 789. PALABRAS CLAVE: Dolor, abdomen, adulto. -50- PREVALENCIA DE GLOSODINIA O SÍNDROME DE BOCA ARDIENTE Y FACTORES DE RIESGO ASOCIADOS EN LA POBLACIÓN X AUTOR PRINCIPAL: Carvajal Vogtschmidt, Nadia CENTRO DE TRABAJO: Médico Residente de Familia. Centro de Salud Porzuna. Ciudad Real. OBJETIVOS: Determinar la prevalencia del Síndrome de Boca Ardiente (SBA) en la población X y conocer posibles factores asociados a ésta. DISEÑO DEL ESTUDIO: Estudio observacional descriptivo y transversal, selección aleatoria simple de una muestra entre los habitantes de X mayores de 25 años aplicando criterios de inclusión y exclusión e identificación o no de la presencia del SBA tras una entrevista y exploración clínica para confirmar ausencia de lesiones en la boca (criterio de exclusión). PARTICIPANTES: Tamaño muestral 134 mayores 25 años. (Previendo 30% de pérdidas). RESULTADOS: Identificados 10 casos entre los 134 pacientes entrevista- dos, supone una prevalencia de 7,46% (IC 2,64-12,28). En mujeres del 8.6% (IC95% 1.9-15.4), con 52 años de edad media (SD 7,4; IC 95% 52,4-54) y en hombres el 5,7% (IC 95% 1,2-15,6) con una media de edad de 57 años (SD 21,2; IC 95% 53,4-60,6). En el análisis multivariado se encontró relación con la menopausia cuando se incluían los casos dudosos de SBA (6) (p= 0, 05; IC- 0,210 /- 0,037). CONCLUSIONES: La prevalencia del SBA en la población X es del 7,46% (IC95% 2,64-12,28). Podría existir asociación con la menopausia entre las mujeres. La variabilidad en la definición del SBA, prevalencias entre 0,7-33% y sesgos de selección en estudios previos, indica la importancia de contar con un numero aproximado de pacientes (referente Población Española) potenciales de SBA en la consulta. Son necesarios nuevos estudios con mayor número de pacientes con SBA (multicéntricos) para identificación de posibles factores de riesgo asociados. PALABRAS CLAVE: Síndrome de Boca Ardiente, prevalencia, factores de riesgo. MODOS DE AFRONTAMIENTO ANTE EL ESTRÉS EN PACIENTES DE ATENCIÓN PRIMARIA AUTOR PRINCIPAL: (1) Alonso Moreno, F.J. RESTO DE AUTORES: (2) Díaz Domínguez, E; (3) Martín Sánchez, E.; (4) Rodríguez Martín, J.L.; resto miembros del Grupo APCLM Estrés. (1) Centro de Salud Sillería. Toledo. (2 y 3) Fundación Sociosanitaria de Castilla-La Mancha. Toledo. (4) Universidad Europea de Madrid. OBJETIVO: Establecer correlaciones basales de un estudio de cohortes actualmente en curso para determinar la relación del nivel de afrontamiento del estrés con el desarrollo de patologías mentales, consumo de sustancias tóxicas y agudización de patologías orgánicas. DISEÑO DEL ESTUDIO: Estudio descriptivo a partir de una cohorte dinámica de sujetos que acuden a 17 centros de salud de Atención Primaria (AP) de Castilla-La Mancha (CLM). EMPLAZAMIENTO: Consultas de AP del Servicio de Salud de CLM. PARTICIPANTES: Pacientes de ambos sexos, mayores de edad, sin historial psiquiátrico durante los 10 años previos ni presencia de depresión o ansiedad no diagnosticada que acuden a las consultas de AP de CLM. MEDICIONES: Se recogió información sobre la edad, género, creencias religiosas, consumo de alcohol, hábitos de ejercicio físico y respuesta de afrontación del estrés. Se realizaron análisis bivariados para explorar la relación entre las estrategias de afrontamiento del estrés con los otros factores. RESULTADOS: La estrategia más utilizada fue la resolución de problemas. Las mujeres puntuaron más que los hombres en expresión emocional y pensamiento desiderativo (p=0,001). Los mayores de 65 años mostraron valores menores en resolución de problemas, reestructuración cognitiva y apoyo social que adultos y jóvenes (p<0,001) teniendo éstos valores mayores en autocrítica y expresión emocional (p<0,01). La evitación de problemas fue marginalmente mayor en aquellos con creencias religiosas (p=0,066). No hubo diferencias en hábitos de ejercicio físico ni consumo de alcohol. CONCLUSIONES: Las diferencias significativas de género y edad indican que mujeres y jóvenes tienen un afrontamiento adaptativo centrado en el manejo de las emociones que afloran en el proceso estresante tanto activo como pasivo. Los cambios -51- sociales de las últimas décadas se reflejan en una optimización de los recursos por parte de los jóvenes. PALABRAS CLAVE: Estrés, afrontamiento, Atención Primaria. ELECCIÓN DE LAS PLAZAS DE MEDICINA DE FAMILIA EN CASTILLA-LA MANCHA EN LA OPOSICIÓN MIR DE 2011 AUTOR PRINCIPAL: Ayuso Raya, Candelaria. RESTO DE AUTORES: Escobar Rabadán, Francisco; LópezTorres Hidalgo, Jesús; Montoya Fernández, Julio; Téllez Lapeira, Juan M.; Bonal Pitz, Pablo. CENTRO DE TRABAJO: Centro de Salud Universitario Zona IV. Albacete. OBJETIVOS: Describir la prioridad concedida a la elección de la especialidad de Medicina de Familia (MF) en Castilla-La Mancha (CLM) entre los opositores de la convocatoria MIR de 2011 que escogieron plaza en esta comunidad, y conocer qué factores podrían estar asociados con esta elección. DISEÑO: Estudio transversal. EMPLAZAMIENTO: Unidades docentes. PARTICIPANTES: 279 opositores del examen MIR de 2011 que eligieron plaza en CLM. MEDICIONES Y RESULTADOS PRINCIPALES: De la web del Ministerio de Sanidad se obtuvieron los siguientes datos: número obtenido en la oposición, sexo, especialidad elegida, ciudad elegida. Se disponía de información adicional de 38 estudiantes graduados en la facultad de medicina de Albacete que formaban parte de un estudio de previo. Análisis estadístico: descripción de frecuencias, análisis no paramétrico (Kruskall-Wallis), probabilidad de elección de MF en relación con el número de orden en la oposición, global y en función de las otras variables (Kaplan-Meier); programa SPSS 12.0. El 57,3% de los sujetos estudiados eran mujeres. MF fue elegida por 34,4%. La mediana del número de orden en la oposición para elegir MF fue 7701 (rango intercuartiles (RI):4962-10430), significativamente mayor a la de otras especialidades (p<0,0001). Destacaban en preferencias: ginecología, otras especialidades quirúrgicas y pediatría (medianas:2150, 2170 y 2186, respectivamente). En cuanto a la elección de MF, frente al resto de especialidades, no existían diferencias por sexo. Los que habían estudiado en Albacete elegían MF con menor número que los que habían estudiado en otras facultades, con medianas respectivamente de 4463 (IC95%:3977-4949) y 8980 (IC95%:8026–9934), aunque en menor proporción (13,2 y 37,8%, respectivamente) (p<0,00001). CONCLUSIÓN: La elección de plazas de MF en CLM se realiza con números altos de la oposición MIR. Los graduados en Albacete eligen esta especialidad con mejor número que el resto de opositores, aunque en general muestran poco interés por la misma. PALABRAS CLAVE: Medical Education, Graduate, Family Practice. Financiación: FISCAM (PI-2009/53). TRATAMIENTO FARMACOLÓGICO DE PACIENTES CON GONARTROSIS AUTOR PRINCIPAL: Reolid Martínez, Ricardo. RESTO DE AUTORES: Matos Berroa, Samuel; Arias Alaminos, María; De los Santos Berrido, Eunice; Castro Hurtado, Sonia; Ayuso Raya, Candelaria. CENTRO DE TRABAJO: Centro de Salud Universitario Zona IV. Albacete. PARTICIPANTES: 86 pacientes mayores de 50 años que acudían de forma consecutiva a consultas de Atención Primaria con dolor de rodilla (febrero-noviembre 2011) que cumplían criterios diagnósticos de gonartrosis de la Sociedad Española de Reumatología. OBJETIVOS: Conocer cuál es el tratamiento farmacológico para gonartrosis de pacientes con esta patología que acuden a consultas de Medicina de Familia, así como los factores asociados con el mismo. MEDICIONES Y RESULTADOS PRINCIPALES: Por medio de un protocolo específicamente diseñado se recogieron variables demográficas y clínicas, cuestionarios WOMAC y Lequesne, escala analógica visual de dolor y uso de fármacos. El 73,2% de los pacientes pertenecían a un centro urbano, 70,9% eran mujeres, rango de edad de 52-93 años (media:73,7;DE:9,3), 96,5% tenían otras enfermedades crónicas. Tomaban analgésicos regularmente 83 pacientes, con 87,9% (IC95%:80,3-95,6) en el primer escalón analgésico DISEÑO: Estudio transversal. EMPLAZAMIENTO: Atención Primaria. -52- de la OMS. Tomaban condroprotectores 18,8% (IC95%:9,927,7). Los pacientes en los escalones 2 y 3 de la OMS puntuaban significativamente más alto en la escala analógica visual que aquellos en el estadio 1 o que no tomaban analgésicos (media: 7,9 vs 5,9; p= 0,01). Con relación al cuestionario WOMAC existían diferencias significativas solo para 2 items: todos los que tomaban opioides tenían dificultad para levantarse de la cama (p=0,001), y el 90% para levantarse del baño (p=0,005). Los pacientes que tomaban condroprotectores eran significativamente más jóvenes (media: 68,8 vs 74,8 años; p=0,03) y tenían menor puntuación en Lequesne (media: 10,0 vs 13,7;p=0,002). CONCLUSIONES: Los pacientes en los escalones 2 y 3 de la OMS tenían mayor percepción de dolor y más dificultad para realizar las actividades de la vida diaria. En contraste, los pacientes que tomaban condroprotectores tenían una mejor capacidad funcional. PALABRAS CLAVE: Osteoarthritis, Knee, Drug Therapy, Disability Evaluation, Pain Measurement. INERCIA CLÍNICA EN DIABETES TIPO 2 EN UNA CONSULTA DE ATENCIÓN PRIMARIA AUTOR PRINCIPAL: Casaverde Dueñas, Elizabeth. RESTO DE AUTORES: García Serrano, Ángel; Campos Bueno, Cristina. CENTRO TRABAJO: Centro de Salud Zona V-A. Albacete. OBJETIVOS: Valorar la factibilidad de aplicar el “self audit” como medida para identificar y corregir la inercia terapéutica (IT) en Diabetes Mellitus tipo 2 (DM 2) en una consulta de Atención Primaria. DISEÑO: Estudio descriptivo y retrospectivo. EMPLAZAMIENTO: Atención Primaria. EAP. Zona de salud urbana. PARTICIPANTES: 134 pacientes registrados con diagnóstico de Diabetes Tipo 2 de un cupo médico de 1771 pacientes mayores de 14 años, con una distribución por sexo de 53% varones y 47% mujeres. MEDICIONES Y RESULTADOS: Pacientes con DM 2, registrados en el programa Turriano, siendo un total de 134 pacientes, (fueron excluidos los mayores de 80 años). Del total se extrajo una muestra aleatoria sistemática de 64 pacientes, a quienes se aplicó el algoritmo de identificación de IT en DM2 adaptado por O’Connor. De acuerdo con el algoritmo se excluyeron 4 pacientes con índice de supervivencia de Charlson mayor de 3. Se obtuvieron de la historia clínica variables de los últimos 4 meses: hemoglobina glicosilada (HbA1c) o cifras medias de glucemia recogidas utilizando la tabla de conversión de la ADA. Clasificando a los pacientes en controlados (HbA1c<=7) y no controlados (HbA1c >7); registrando si se había producido cambios o no en el tratamiento. Los resultados obtenidos fueron pacientes controlados 38 (63%), no controlados 22 (37%), no controlados con cambio de tratamiento 15 (68%) y no controlados sin cambio de tratamiento 7 Inercia Terapéutica en el 32% de los pacientes. CONCLUSIONES: Es posible realizar la valoración de la IT a partir de los registros de la historia clínica informatizada aunque con algunas dificultades como pacientes seguidos por especialistas que no acuden a consulta. Por tanto consideramos que la valoración externa siguiendo el método propuesto podría resultar un método válido en la valoración de la gestión pudiendo ser utilizado como un incentivo en lugar de los aspectos actualmente vigentes como son el gasto farmacéutico, etc. ¿HIPERTENSIÓN NO TAN ESENCIAL? AUTOR PRINCIPAL: (1) Morocho Malho, P. AUTORES: (2) López Hermoso, M.; (3) Carmona de la Morena, J.; (4) Núñez Gómez-Álvarez, M.T.; (5) Luna del Pozo, L.; (6) Baro Pato, O. CENTRO DE TRABAJO: (1, 2, 3 y 5) Centro de Salud Sillería. Toledo. (4) Servicio de Medicina Interna Hospital Virgen de la Salud. Toledo. (6) Consultorio de Mocejón. Toledo PRESENTACIÓN DEL CASO: Mujer de 44 años colombiana acude a consulta de Aten- ción de Primaria (AP) para solicitar recetas. Refiere desde hace 5 años hipertensión arterial (HTA) en tratamiento con Enalapril 20 mgr, al que su antiguo médico asoció Amlodipino 10 mgr por mal control tensional y suplemento de potasio por bajos niveles en las últimas analíticas. Refería regular control tensional, con tensiones > 140/90 mmHg habitualmente. En la última analítica observamos un Potasio 3’1, siendo el resto normal. Como antecedentes familiares (AF), destacar padre y hermana hipertensos desde los 17 y 20 años. La paciente presentaba: TA: 150/100 mmHg. FC: 100 lpm. -53- Talla: 147 cm. Peso: 73.2. IMC: 33.9. No bocio ni adenopatías; carótidas rítmicas y sin soplos. Auscultación cardiopulmonar normal. Abdomen y extremidades inferiores normales. EXPLORACIONES COMPLEMENTARIAS: Solicitamos inicialmente: ANALÍTICA, destacando Potasio 3’34, microalbuminuria 2’56 y cociente albumina/creatinina 7’6. EKG: normal. DIAGNÓSTICO DIFERENCIAL: Ante una paciente hipertensa, joven, con mal control tensional, AF de HTA temprana, con bajos niveles de potasio pese al tratamiento con suplementos, nuestro enfoque fue dirigido a descartar causas frecuentes de HTA SECUNDARIA: Enfermedad Renal (Crónica/Vascular), Coartación Aórtica, Hiperaldosteronismo primario (HP), Feocromocitoma, Enfermedad de Cushing, Hipotiroidismo, sustancias exógenas, Síndrome de apnea-hipopnea. EVOLUCIÓN: Completamos estudio con ECOGRAFÍA ABDOMINAL (normal) y se derivó a Endocrinología. Allí, solicitaron: •TC ABDOMINAL: nódulo hipodenso suprarrenal derecho (1’7x1’3 cm) sugestivo de adenoma suprarrenal. •GAMMAGRAFÍA YODO-COLESTEROL, TEST DE ORTOSTATISMO: confirman presencia de nódulo productor de al- dosterona. Finalmente, fue remitida a Cirugía, realizándose Adrenalectomía. DIAGNÓSTICO FINAL: HP POR ADENOMA SUPRARRENAL DERECHO PRODUCTOR DE ALDOSTERONA. DISCUSIÓN: El HP es la producción excesiva de aldosterona, suponiendo el 0’05-2’2 % de casos de HTA Secundaria. La causa más frecuente es el adenoma suprarrenal productor de aldosterona [Síndrome de Conn (SC)]. Suele producir HTA moderada-severa mantenida, normopotasemia/hipopotasemia, debilidad muscular, fatiga o cefalea. En ocasiones, polidipsia/poliuria, incluso efectos en sistema cardíaco. El diagnóstico se realiza mediante datos analíticos y pruebas de imagen. El tratamiento de elección: •SC: resección del tumor. •Hiperplasia suprarrenal idopatica: tratamiento médico. BIBLIOGRAFIA: -www.fisterra.com: Guía clínica Hipertensión arterial secundaria (Grupo de Hipertensión Arterial de la Asociación Galega de Medicina Familiar e Comunitaria). -www.fisterra.com: Guía clínica Hiperaldosteronismo primario y secundario. NEUMONÍA LÓBULO MEDIO: ¿HAY ALGO MÁS? AUTOR PRINCIPAL: (1) Salazar Andía, W. RESTO DE AUTORES: (2) Calderón Cedeño, X.S.; (3) Gil Fuentes, A. (4) Gómez Fernández, M.; (5) González Ageitos, A.M.; (6) Moreno Ancillo, A. CENTRO DE TRABAJO: (1 y 2) Centro de Salud La Estación. Talavera de la Reina. Toledo. (3, 4, 5 y 6) Hospital Nuestra Señora del Prado. Talavera de la Reina. Toledo. PCR: 48.3. Gasometría arterial: Normal: Radiografía Tórax (control): Pérdida volumen hemitórax derecho, aumento densidad LM. Espirometría: Normal; TAC Toracoabdominal: Lesión quística 11x9x9cm comprime estructuras vecinas (aurícula derecha, vena cava inferior, Bronquio lobar medio e inferior derecho), atelectasia de zona. Ecocardiograma: gran formación redondeada sin repercusión funcional. Broncoscopia: Bronquio Lobar medio ocluido por compresión extrínseca. PRESENTACIÓN DEL CASO: Motvo de Consulta: Varón 34 años acude a Médico Atención Primaria (MAP), por distermia, tos, escasa expectoración hemoptoica, dolor costal derecho pleurítico, disnea de esfuerzo desde hace 5 días. RX que solicita MAP muestra condensación lóbulo medio derecho (LM). Pone tratamiento con moxifloxacino 400mg/24 horas, 10 días. Pide control radiológico. Antecedentes Personales: No RAMC, resto sin interés. Exploración Física: Consciente, Buen estado general. Constantes vitales normales, eupneico en reposo. CC: Sin hallazgos. ACP. Abolición murmullo vesicular en campo basal anterior derecho. Resto EF sin hallazgos. DIAGNÓSTICO DIFERENCIAL: Quiste Dermoide. Hidatidosis. Neoplasia. EXPLORACIÓN COMPLEMENTARIA: Analítica (reseñable): Plaquetas 519000. Fibrinógeno 772, EVOLUCIÓN: Derivación a Cirugía Torácica HRyC. Estudio AP e IHQ: Sarcoma sinovial t(x,18) (p11;q11) positivo. DIAGNOSTICO FINAL: Sarcoma sinovial. DISCUSIÓN: Sarcoma sinovial de pulmón tiene incidencia inferior 0.5% de tumores pulmonares, manifestándose como gran masa heterogénea, muy vascularizada e invasiva localmente. El diagnóstico es casual. El tratamiento definitivo y curativo es quirúrgico si no hay metástasis (óseas / SNC), donde qui- -54- mioterapia y/o radioterapia serían útiles. Supervivencia a 5 años: 40-57%; a 10 años: 30%. Riesgo de recidivas: 60%. BIBLIOGRAFÍA: 1.Sarcoma sinovial primaria pleuropulmonar. http://www.sciencedirect.com/science/article/pii/S15257 30411708506 2.SYT-SSX genes de fusión en el sarcoma sinovial del tórax. http://www.lungcancerjournal.info/article/S01695002(03)00597-X/abstract 3.El sarcoma sinovial en niños y adolescentes: una revisión crítica de poner en escena las investigaciones en relación con la tasa de afectación metastásica al momento del diagnóstico. http://www.sciencedirect.com/science/article/pii/S09598 04912000408 PALABRAS CLAVE: Pulmonary neoplasm, sinovial sarcoma, sarcoma de partes blandas. DOCTOR, LO QUE ME TENGAN QUE HACER QUE SEA EN MI CASA, PERO AL HOSPITAL NO ME MANDE AUTOR PRINCIPAL: Villena Zálvez, María Emilia. RESTO DE AUTORES: Ballesteros Merino, Marta; Martínez Ramírez, Miriam; Díaz Contreras, Rafaelina; Tejero Cabello, Inmaculada; Villena Ferrer, Alejandro. Centro de Trabajo: Centro de Salud Zona V-B. Albacete. PRESENTACIÓN DEL CASO: Mujer, 92 años, KATZ E, función cognitiva conservada, hipertensión arterial, insuficiencia cardíaca, fibrilación auricular, hiperreactividad bronquial, insuficiencia renal crónica, osteoporosis, insuficiencia venosa y polimialgia reumática controladas con prednisona, losartán, lercanidipino, ácido acetilsalicílico, omeprazol, diosmina y broncodilatadores. Varios ingresos por neumonía/insuficiencia cardíaca. Expresa repetidamente su deseo de ser tratada en domicilio, rechazando hospitalizaciones. Buen apoyo familiar. En contexto de infección respiratoria de vías altas consulta por disnea, ortopnea y edemas conservando diuresis. Afebril, roncus dispersos, SaO2: 92% y edemas maleolares. DIAGNÓSTICO DIFERENCIAL: Neumonía atípica y/o insuficiencia cardíaca reagudizada. EXPLORACIONES COMPLEMENTARIAS/EVOLUCIÓN: Tras fracasar aerosolterapia, antibioterapia y diuréticos y empeoramiento general solicitamos analítica (creatinina 1.81, VSG 94, PCR 300.8, hemoglobina 10.8, leucocitos 15560, neutrófilos 13540) y radiografía torácica que mues- tra infiltrado intersticial bilateral. Se cambia antibioterapia sin éxito, sigue rechazando ingreso y solicita sedación, llegado el momento, y morir en domicilio. Dado el mal control de la disnea (SaO2: 62%), se acuerda manejo paliativo con medicación subcutánea e instrucciones a familia. Ante empeoramiento y dudas familiares avisan a médico de urgencias quien, ofreciendo expectativas de curación, convence a familia y paciente para ingreso. DIAGNÓSTICO FINAL: En hospital confirman la situación terminal (fallo multiorgánico por sepsis secundaria a infección respiratoria) y ofrecen traslado a domicilio donde fallece. DISCUSIÓN: El caso permite reflexionar sobre el compromiso del Médico de Familia con sus pacientes y su repercusión en la toma de decisiones; el manejo de la incertidumbre en un caso de paciente crónico no oncológico que expresa su voluntad de ser tratado y morir en casa; la pertinencia de garantizar la continuidad de cuidados con un mismo criterio las 24 horas, más allá del Equipo de Atención Primaria y la idoneidad de respetar la autonomía y decisiones del paciente, ya sean expresadas verbalmente o mediante documento de consentimiento informado o voluntades anticipadas. PALABRAS CLAVE: Atención paliativa, consentimiento informado, autonomía personal. ANÁLISIS DE LA DEMANDA EN LOS PUNTOS DE ATENCIÓN CONTINUADA, UNA DÉCADA DESPUÉS AUTOR PRINCIPAL: Rey Prieto, P.L. RESTO DE AUTORES: Lamprea Carrascal, M.J.; Robledo Casado, M.N.; Millán Olmo, A.; Lancha Sánchez, R.A.; Alejandre Lázaro, G. CENTRO DE TRABAJO: EAP La Puebla de Montalbán. Toledo. OBJETIVOS: Conocer el perfil del usuario de Atención Continuada y las características de su demanda. Valorar la adecuación de las derivaciones que se realizan al Servicio de Urgencias Hospitalarias (SUH). DISEÑO: Descriptivo, transversal. EMPLAZAMIENTO: Puntos de Atención Continuada (PAC) de Atención Primaria. -55- PARTICIPANTES: Todos los pacientes atendidos en los PAC seleccionados en la 3ª semana de julio y octubre de 2010, y enero de 2011. MEDICIONES Y RESULTADOS: Revisión de 8731 historias clínicas electrónicas. Variables: edad, sexo, fecha y tramo horario de la atención, PAC, país de origen, tipo de visita, diagnóstico principal (CIAP-2), distancia domicilio-PAC, tiempo de evolución de la patología, derivación al SUH y su adecuación según el Protocolo de Adecuación de Urgencias Hospitalarias (PAUH). N=8266. Mediana edad 32 años (RI=40), la mayoría mujeres (51,6%). En PAC rural vistos el 51,3%. Residen en la misma Zona Básica el 90,4%. No existen diferencias estacionales. El 60% fueron atendidos de sábado a lunes. Horario de mayor afluencia (59,4%): 16:00-24:00 horas. Por aparatos los diagnósticos más frecuentes fueron: 21,3% Respiratorio, 13,5% Piel/Faneras, 12,9% Generales/Ines- pecíficos; 12,2% Digestivo, y 9,5% Locomotor. El 69,9% de los procesos tenían menos de 24 horas de evolución. Sólo se derivó al SUH al 9,2% de los pacientes, más desde PAC urbanos (10,5% vs 7,9%; x2=16,303, p<0,0001). Por días más en jueves (12,3%) y viernes (11,5%) (x2=14,297, p=0,026). Fueron derivaciones adecuadas el 68,8%, más en PAC rurales (75,3%) que en urbanos (63,7%) (x2=8,958, p=0,011). CONCLUSIONES: Comparado con estudio previo del año 1999 se mejora de la adecuación de las derivaciones (73,2% al 82%). La proximidad geográfica al PAC actúa como posible estímulo de su uso, y la cercanía al hospital favorece la derivación. PALABRAS CLAVE: Atención Primaria, Medicina de Urgencias, paciente. ENCUESTA A LOS PACIENTES SOBRE LOS MOTIVOS DE CONSULTA EN LOS PUNTOS DE ATENCIÓN CONTINUADA (PAC) AUTOR PRINCIPAL: Millán Olmo, A. RESTO DE AUTORES: Lancha Sánchez, R.A.; Robledo Casado, M.N.; Lamprea Carrascal, M.J.; Rey Prieto, P.L.; Alejandre Lázaro, G. CENTRO DE TRABAJO: EAP La Puebla de Montalbán. Toledo. OBJETIVOS: Analizar los motivos de visita a los PAC desde el punto de vista del paciente. DISEÑO: Descriptivo, transversal. EMPLAZAMIENTO: Puntos de Atención Continuada de Atención Primaria. PARTICIPANTES: Pacientes atendidos en los PAC seleccionados captados por reclutamiento durante enero de 2011. MEDICIONES Y RESULTADOS: Mediante encuesta personal se estudiaron las siguientes variables: edad, sexo, tramo horario de visita al PAC, tipo de PAC (rural/urbano), localidad de residencia del paciente y motivo de asistencia al PAC (variable principal). N=519. El 51,3% de los encuestados fueron hombres. El 24% de los pacientes tenían <14 años. Los motivos de consulta variaban en función de la edad: entre los <14 años predominó la urgencia subjetiva (27,4%), seguida de la urgencia real (22,6%) y empeoramiento/ausencia de mejoría (17,8%); entre los >14 años encontramos urgencia real (26,5%), programada (24,7%), empeoramiento/ausencia de mejoría (19%) y urgencia subjetiva (15,1%). Existía relación entre tipo de PAC (urbano/rural) y motivo: 18,6% vs 21,5% programada, 19,2% vs 16,8% urgencia subjetiva, 15,3% vs 30,9% urgencia real y 22,6% vs 17,7% empeoramiento/ausencia de mejoría (x2=41,713, p <0,0001). CONCLUSIONES: La mayoría de los pacientes acuden al PAC por razones médicas. El uso de los PAC parece ser más adecuado entre la población rural que entre la urbana. La cercanía y facilidad de acceso parece contar más a la hora de acudir a él que la educación sanitaria de la población. PALABRAS CLAVE: Atención Primaria, Medicina de Urgencias, paciente. PACIENTE CON MAREO AUTOR PRINCIPAL: (1) De la Cruz Castro, Nilda Patricia. RESTO DE AUTORES: (2) Callejas Montoya, Miguel. CENTRO DE TRABAJO: (1) Centro de Salud Zona II. Albacete. (2) Centro de Salud Zona IV. Albacete. PRESENTACIÓN DEL CASO: Mujer de 61 años, sin alergias, dislipémica en tratamiento con simvastatina 20mg/día y fumadora de 10 paquetes /año; que acude por segunda vez a urgencias por mareo tipo inestabilidad de 1 mes de evolución, empeorando progresivamente en los últimos 15 días, junto a deterioro del estado general y astenia, sin otra clínica; Se encuentra con regular estado general, TA: 100/60, Tº 36º, ACP: rítmica, MVC sin estertores. Neurológico: alerta, no disartria, no nistagmo, campimetría normal, pares craneales normales; fuerza y sensibilidad conservadas; no dismetría ni disdiadococinesia; aumento de la base de sustentación con mar- -56- cha atáxica y Romberg lateralizado a la izquierda. Resto exploración normal. Ante los hallazgos exploratorios se decide solicitar TC craneal, rx de tórax, ECG, analítica. extensión se realiza PIC a radioterapia para tratamiento paliativo con RT holocraneal. Por estabilidad clínica se procede alta hospitalaria y seguimiento en UMP. PRUEBAS COMPLEMENTARIAS: Analítica normal. TAC craneal: múltiples lesiones ocupantes de espacio supra e infratentoriales que realzan tras contraste con edema vasogénico. Rx de tórax: ICT normal, masa de aprox. 5-6 cms en LSD. DIAGNÓSTICO FINAL: Carcinoma epidermoide pulmón derecho estadio IV con metástasis cerebrales. DIAGNÓSTICO DIFERENCIAL: Vértigo periférico vs vértigo central (tumores). EVOLUCIÓN: Se ingresa para estudio con marcadores tumorales ca19.9,15.3,125, alterados. TAC toracoabdomino pélvico: múltiples adenopatías mediastínicas; masa de 6 cm en LSD; lesión en relación a angioma en LHD y otra imagen compatible con quiste o metástasis adyacente a ella; imagen metastásica en suprarrenal derecha. PAAF-TAC del nódulo pulmonar siendo positivo para células malignas sugestivo de Ca. Epidermoide. Pautan corticoides IV por edema vasogénico con mejoría de los síntomas, dada la DISCUSIÓN: Se trata de un caso de mucha importancia para los médicos de Atención Primaria por los diagnósticos diferenciales que plantean la visita a urgencias por mareo y que pudiesen quedar infravalorados. Además de una buena exploración física, hay que tener en cuenta la presentación atípica de rápida progresión de este carcinoma epidermoide. BIBLIOGRAFÍA: 1.Hernán Vélez A, et al. Fundamentos de medicina, neurología, “trastornos del movimiento, vértigo, síndrome paraneoplásicos”,2003, Colombia. 2.Harrison, Principios de medicina interna, vol. 1 , “ataxias”, capitulo 15, 2662-68. PACIENTE CON MASA MEDIASTÍNICA COMO HALLAZGO CASUAL AUTOR PRINCIPAL: (1) Callejas Montoya, Miguel Ángel. RESTO DE AUTORES: (2) De la Cruz Castro, Nilda Patricia. CENTRO DE TRABAJO: (1) Centro de Salud Zona IV. Albacete. (2) Centro de Salud Zona II. Albacete. nicas, masas tiroideas y linfoma. PRESENTACIÓN DEL CASO: Varón de 59 años sin alergias, dislipémico en tratamiento con simvastatina 20mg/día, HRB en tratamiento con Formoterol/Beclometasona 2 inhalaciones/12h y exfumador de 22 paquetes/año hace 11 años. Acudió a su centro de salud donde se le solicitó radiografia-torax por CVB y se derivo a urgencias ante los hallazgos. Allí se realizó analítica y TAC torácico y se ingreso para estudio. El paciente se encontraba asintomático, sin clínica constitucional (astenia, anorexia, pérdida de peso) ni adenopatías palpables. Resto anamnesis por aparatos sin interés. A la exploración física presenta buen estado general, afebril, TA 125/75 sin adenopatías palpables a ningún nivel, sin masas ni bocio y con ACP sin hallazgos patológicos. Abdomen sin megalias, no doloroso y no distentido. PRUEBAS COMPLEMENTARIAS: En la RX se observa una tumoración en mediastino superior con desviación importante de las estructuras hacia la derecha. En urgencias se realizó analítica y EKG sin alteraciones y en el TC se observan dos tumoraciones cervicomediastínicas de 8 y 3 cms respectivamente, bordes bien delimitados, con contenido heterogéneo y calcificaciones en su interior que comprimen tráquea y esófago. EVOLUCIÓN: Se decide ingreso con analítica completa, (marcadores tumorales normales). Se programó exéresis de las tumoraciones encontrándose entre tiroides, columna cervical, esófago, traquea y cayado de la aorta. La anatomía patológica fue hiperplasia nodular de tiroides. En el postoperatorio presenta disfonía por lo que tras PIC a otorrino se objetiva parálisis de la cuerda vocal izquierda. DIAGNÓSTICO FINAL: Tiroides endotorácico ectópico con hiperplasia nodular. Parálisis laríngeo recurrente izquierda. DISCUSIÓN: Debido a la edad del paciente lo más frecuente hubiera sido un timoma o masa tiroidea, que fue lo que se planteó desde Primaria, además de presentarse asintomático. Resulta interesante ver como a partir de una radiografía se pudo plantear el diagnóstico y derivar al respectivo servicio para proponer la resolución del caso. BIBLIOGRAFIA: 1.J.L. López Villalobos. Medicine. 2010; 10 :4667-72. 2.C López García-Gallo, MT Lázaro Carrasco de la Fuente, A de Pablo Gafas, B Gil Marín. Medicine. 2006;09:4315-8. 3.“Masas mediastínicas” Harrison 16º Edición Vol II Páginas 1732-33. DIAGNÓSTICO DIFERENCIAL: Timoma; teratoma; tumor germinal, neoplasias neurogé-57- DEBILIDAD MUSCULAR: SÍNTOMA DE UN EQUILIBRO ALTERADO AUTOR PRINCIPAL: (1) Ciardo, P. RESTO DE AUTORES: (2) Baro Pato, O.; (3) Morocho Malho, P.; (4) Luna del Pozo, L.; (5) Estébanez Seco, S. CENTRO DE TRABAJO: (1) Centro de Salud Buenavista. Toledo. (2) Consultorio de Mocejón. Toledo. (3 y 4) Centro de Salud Sillería. Toledo. (5) Unidad Docente de Atención Familiar y Comuniaria. Toledo. PRESENTACIÓN DEL CASO: Mujer de 39 años de edad acude a consulta por referir desde hace tres días, clínica de debilidad e hipotonía de miembros inferiores (MMII) junto a dolores musculares que no ha mejorado con el reposo ni con analgésicos. No tienes alergia conocidas a medicamentos. No HTA, ni DM. HLP familiar. Fumadora de 5 cigarrillos diarios. Hace 10 años, síncope secundario a hipokalemia, que trató con potasio. Refiere que 1 semana antes, ha tomando de forma arbitraria 1 comprimido de bumetanida durante 4 días, por edema en MMII y manos. Exploración Física: Consciente y orientada. Bien nutrida, hidratada y perfundida. Normotensa, afebril y eupneica. Auscultación cardiopulmonar y abdomen normales. Exploración neurológica: fuerza en MMII y reflejos osteo-tendinosos aquileos y rotulianos disminuidos. Sensibilidad conservada. Resto de exploración normal. EXPLORACIONES COMPLEMENTARIAS Y RESULTADOS: Se realiza un electrocardiograma (ECG) que presenta un ritmo sinusal, eje QRS normal, intervalo QT alargado y ondas T planas. DIAGNÓSTICO DIFERENCIAL: En los adultos, las causas más comunes de debilidad mus- cular son los medicamentos, los tóxicos, las infecciones, y los trastornos neurológicos. Menos comunes son las causadas por alteraciones endocrinas, electrolíticas, síndromes inflamatorios y reumatológicos. EVOLUCIÓN: Se deriva la paciente a urgencias hospitalaria, donde se explora y se pide analítica destacando hipokalemia grave, hipomagnesemia y elevación de CK. Se instaura tratamiento con potasio i.v. y se ingresa en la unidad de corta estancia. DIAGNÓSTICO FINAL: Hipopotasemia severa secundaria a diuréticos. Rabdomiolisis 2º. Hipomagnesemia leve. DISCUSIÓN: Desde la consulta de Atención Primaria, donde no contamos con muchos recursos, ante un paciente con debilidad muscular y pérdida de fuerza, toma de diuréticos previo y alteraciones ECG, debemos pensar en un trastorno electrolítico como su etiología. La clínica de la hipopotasemia, que aparece cuando es grave o su velocidad de instauración es rápida, es muy variada, llevando con frecuencia a un diagnóstico difícil. BIBLIOGRAFÍA: 1.Evaluation of the Patient with Muscle Weakness AARON SAGUIL, CPT (P), MC, USA, Madigan Army Medical Center, Tacoma, Washington Am Fam Physician. 2005 April; 71 (7):1327-1336. 2.Progressive muscle weakness: More there than meets the eye. Cleveland Clinic Journal of Medicine. 2011 June; 78 (6): 385-391. NO TODOS LOS BULTOMAS SON LIPOMAS AUTOR PRINCIPAL: (1) Carvajal Vogtschmidt, Nadia. RESTO DE AUTORES: (2) Lavalle Guevara, Carlo; (3) Tejeda Serrano, María Isabel; (4) Rodríguez González, Félix; (5) Vera Nieto, Nancy. CENTRO DE TRABAJO: (1) Centro de Salud Porzuna. Ciudad Real. (2, 3 y 5) Centro de Salud Ciudad Real II. Ciudad Real. (4) Centro de Salud Ciudad Real. Ciuadad Real. DESCRIPCIÓN DEL CASO CLÍNICO: Mujer 36 años, asma bronquial extrínseca, dispepsia funcional, hiperoligomenorrea, y tratamiento con anticonceptivos. Coincidiendo con cuadro respiratorio consulta por bultoma en pierna derecha 15 días de evolución, sin traumatismo previo, ni sobreesfuerzo, dolorosa, junto con febrícula. Progresivo incremento del dolor en la zona. donde presenta una lesión máculo-papulosa de 5x4cm de diámetro no fluctuante, dolorosa en reposo y a la palpación en el tercio medio de la región anterior de la tibia derecha. Posteriormente la lesión se hace mas dura, y mas hiperémica. Radiografía de pierna derecha: no se observan lesiones óseas. Ecografía de partes blandas: engrosamiento, hiperecogenicidad y edema del tejido celular subcutáneo en área de bordes parcialmente delimitados (aproximadamente de hasta 38 mm); sugiere un área de paniculitis. No tumoraciones. Radiografía de tórax: no hallazgos. Informe de Analítica: ASLO y mauntoux (-) Biopsia Paniculitis predominanteme septal. DIAGNÓSTICO DIFERENCIAL: Vasculitis nodular, Morfea, Tromboflebitis migratoria, Tuberculosis y sarcoidosis. EXPLORACIÓN Y PRUEBAS COMPLEMENTARIAS: Exploración física normal, salvo en miembros inferiores, -58- EVOLUCIÓN: incremento del dolor en la zona de la pierna y persistencia de picos febriles. DIAGNÓSTICO FINAL: Eritema nodoso. DISCUSIÓN: No todos los bultomas son lipomas. Es importante hacer un seguimiento de las lesiones cutáneas puesto que mu- chas veces son manifestaciones de enfermedades sistémicas o de procesos infecciosos o de ingesta de fármacos. BIBLIOGRAFÍA: 1.Avilés Izquierdo JA, Recarte García-Andrade C, Suárez Fernández R, Lázaro Ochaita P, Lecona Echeverría M, de Portugal Álvarez J. Paniculitis subcutáneas en un hospital de tercer nivel: estudio retrospectivo de 113 casos. An Med Interna (Madrid) 2004; 21: 108-112. EL CAMINO HACIA UNA BURBUJA AUTOR PRINCIPAL: (1) Carvajal Vogtschmidt, Nadia. RESTO DE AUTORES: (2) Lavalle Guevara, Carlo; (3) Tejeda Serrano, María Isabel; (4) Rodríguez González, Félix; (5) Vera Nieto, Nancy. CENTRO DE TRABAJO: (1) Centro de Salud Porzuna. Ciudad Real. (2, 3 y 5) Centro de Salud Ciudad Real II. Ciudad Real. (4) Centro de Salud Ciudad Real. Ciuadad Real. DESCRIPCIÓN DEL CASO: Mujer de 44 años de edad, peluquera, alérgica al níquel y pneumoalergenos. Dermatitis de contacto al manipular productos de peluquería, incrementó tras el nacimiento de primer hijo, aparición de síntomas alérgicos, opresión torácica, dolor abdominal, hiperfrecuentadora. Agobiada por la clínica, desarrolla trastorno adaptativo, ansiedad, ocasionando baja laboral y posterior incapacidad permanente absoluta por “intolerancia al ambiente”. EXPLORACIÓN Y PRUEBAS COMPLEMENTARIAS: En episodios agudos, disnea, irritación ocular, faringe hiperémica y sibilantes espiratorios bilaterales. Analíticas y pruebas de imagen sin hallazgos. Estudio Alergia: Tests positivos a Níquel y pneumoalergenos. Asma Bronquial a pneumoalergenos. No datos de hipersensibilidad alimentaria (salvo dolor abdominal con alguna fruta). DIAGNÓSTICO DIFERENCIAL: Procesos alérgicos, neumológicos, otorrinolaringológicos, hormonales, hematológicos, inmunológicos y psiquiátri- cos, que en ocasiones pueden coexistir. EVOLUCIÓN: Con tendencia al empeoramiento, mas intolerancia al ambiente, motiva nuevas medidas diagnósticas y terapéuticas sintomáticas con el fin de sobrellevar su intolerancia al ambiente, así como de los trastornos psicosociales asociados. DIAGNÓSTICO FINAL: Síndrome de Sensibilidad Química Múltiple (Enfermedad Burbuja). DISCUSIÓN: Síndrome de clínica multisistémica tras exposición a productos químicos presentes en el ambiente a concentraciones no perjudiciales. Enfermedad incapacitante, con lagunas fisiopatológicas. Junto con la Fatiga Crónica, Fibromialgia y la Electrohipersensibilidad son consideradas enfermedades de sensibilización central. Las dos primeras, reconocidas por la OMS, en España ya existe un documento de consenso sobre esta patología, a tomar en cuenta a propósito de este caso. Finalmente ayuda el evitar los agentes provocadores, tratamiento de apoyo y psicoterapia conductual. BIBLIOGRAFÍA: 1.Ministerio de Sanidad, Política Social e Igualdad. Gobierno de España Documento de Consenso-Sensibilidad Química Múltiple 2011. DOCTOR MI HIJA ESTÁ CADA VEZ MÁS HINCHADA AUTOR PRINCIPAL: (1) Valdiviezo Tasayco, José Luis. RESTO DE AUTORES: (2) Ramírez González, Roel; (3) Conejo Díaz, Raquel; (4) Moreno-Ancillo, Álvaro. CENTRO DE TRABAJO: (1) Centro de Salud La Estación. Talavera de la Reina. Toledo. (2) Centro de Salud La Solana. Talavera de la Reina. Toledo. (3 y 4) Hospital Nuestra Señora del Prado. Talavera de la Reina. Toledo. PRESENTACIÓN DEL CASO: Enfermedad Actual: Niña de 20 meses que consulta por edema palpebral y facial que se generaliza en 6 días de evolución, constatando ganancia ponderal de 600 gramos en 2 días. Antecedentes Personales: Perinatal normal. Valvulopatía aórtica con Síndrome Turner. Examen Físico: TA: 150/96, FC: 135, T: 36.7º C, Peso: 12.280 gr. Buen estado general, piel normal, orofaringe normal, neurológico normal, cardiopulmonar normal, abdomen globuloso, leve dolor difuso, sin defensa. Edemas generalizados en cara y extremidades con fóvea. Exámenes Laboratorio: Hemograma: normal. Bioquímica: Proteína 4.2, albúmina 2, glucosa, perfil renal, hepático y electrolitos normal. Colesterol 428, HDL 51, LDL 328, triglicéridos 291. -59- Examen orina: proteínas 500mg/dl, resto normal. PRUEBAS COMPLEMENTARIAS: Ecografía Aparato Urinario: riñones y vejiga sin alteraciones, pequeña cantidad de líquido libre intraperitoneal perihepático, entre asas y saco de Douglas. DIAGNÓSTICO DIFERENCIAL: Síndrome Nefrótico, Síndrome Nefrítico, Nefropatia asociada a Turner, Angioedema. EVOLUCIÓN: A pesar de tratamiento con prednisona 60mg/m2/día, empeora clínica y bioquímicamente precisando inmunosupresores y manejo por intensivos y nefrología pediátrica. DIAGNÓSTICO FINAL: Síndrome Nefrótico Idiopático (SNI). producidos por la alteración de la permeabilidad capilar glomerular, dando origen a una proteinuria masiva, hipoalbuminemia y edemas en niños. Se trata con corticoides, medidas de sostén y prevención de complicaciones. En algunos casos se usan inmunosupresores. Es importante para el Médico de Atención Primaria reconocer tempranamente esta entidad para su manejo oportuno. BIBLIOGRAFÍA: 1.Peña A y Mendizabal S. Síndrome nefrótico en la edad pediátrica. Protocolos Diagnóstico Terapéuticos de la AEP: Nefrología Pediátrica, actualización de 2008. 2. Eddy AA, Symons JM. Nephrotic syndrome in childhood. Lancet 2003;362:629-639. 3. Finn LS, Symons JM, Smith JM. Nephrotic syndrome in the newborn. Am J Kidney Dis 2003;42:1318-1323. PALABRAS CLAVES: Síndrome Nefrótico, proteinuria, hipoalbuminemia. DISCUSIÓN: El SNI se manifiesta clínicamente por cambios bioquímicos ¿QUÉ LE PASA AL CARPINTERO? AUTOR PRINCIPAL: Baro Pato, O. RESTO DE AUTORES: Ciardo, P.; Morocho Malho, P.; López Hermoso, M; Hernández Moreno F.B.; Fernández Muñoz, M.C. CENTRO DE TRABAJO: Unidad Docente de Medicina Familiar y Comunitaria. Toledo. PRESENTACIÓN DEL CASO: Paciente de 50 años, carpintero, con hipertensión arterial, que requiere asistencia domiciliaria del centro de salud por cuadro sincopal. Al llegar le encontramos consciente y orientado, refiere que mientras serraba notó un “chasquido” cervical, que le produjo mareo con posterior pérdida momentánea de consciencia y vómitos asociados, sin relajación de esfínteres ni otra clínica neurológica. La exploración física mostró dolor a la palpación paravertebral en columna cervical. Se diagnosticó como síncope secundario a contractura cervical. Administrándose analgesia y recomendándose vigilancia domiciliaria. Ese día nos avisan de guardia para realizar una visita domiciliaria de este paciente por nuevo síncope. El paciente está consciente y orientado. Refiere haber presentado un episodio presincopal mientras miccionaba, con pérdida de fuerza en ambos miembros inferiores. Presenta intenso dolor en región cervical derecha, que cede tras administración de metamizolim. No presenta alteraciones neurológicas a la exploración, por lo que se decide ver evolución y acudir a las 48 horas a su centro de salud. Acude a la cita, sin referir nuevos episodios y mostrando una exploración normal, pero… Al día siguiente, acude presentando mareos, acompañados de vómitos y cefalea intensa, que en la exploración física se acompañan nuevos hallazgos no presentes hasta ahora: fiebre y RIGIDEZ NUCAL. Tras lo cual se deriva a Urgencias Hospitalarias, donde realizan una punción lumbar que muestra una leucocitosis, con neutrofilia, que nos dio el diagnóstico final del caso. EVOLUCIÓN: Iniciamos: Ceftriaxona, Ampicilina y Vancomicina, con buena evolución. DIAGNÓSTICO DIFERENCIAL Y FINAL: Ante un paciente con cervicalgia de características mecánicas, si se asocia a vómitos y rigidez nucal, con o sin fiebre, debemos pensar en una meningitis, que se verificará y filiará mediante la punción lumbar. DISCUSIÓN: En el caso, a pesar de haber realizado una correcta anamnesis y exploración física, repetida hasta en tres ocasiones, no se llegó al diagnóstico porque la patología se desarrolló de forma muy larvada y poco específica. La aparición de rigidez nucal, nos puso en la sospecha diagnóstica que se vio corroborada con la punción lumbar. BIBLIOGRAFÍA: 1.Sánchez E, Julián A. Infecciones del sistema nervioso central. En: Julán Jiménez A, coordinador. Manual de protocolos y actuación en urgencias 2010. Tercera edición. Madrid: Edicomplet 2010; 697/716. 2.León A, Molina MC, Díaz A. Meningitis. En: López de Castro F, coordinador. Urgencias en Atención Primaria. FISCAM 2007; 397/404. -60- DOCTOR NO PUEDO MOVER LAS PIERNAS AUTOR PRINCIPAL: (1) Martínez Ramírez, M. RESTO DE AUTORES: (2) Ballesteros Merino, M.; (3) Villena Zálvez, M.E.; (4) Díaz Contreras, R.; (5) Villena Ferrer, A.; (6) Fernández Díaz, E. CENTRO DE TRABAJO: (1, 2, 3, 4 y 5) Centro de Salud Zona V-B. Albacete. (6) Servicio de Neurología. Complejo Hospitalario Universitario. Albacete. PRESENTACIÓN DEL CASO: Enfermedad Actual:Parestesias y debilidad progresiva en MMII y SS de progresión ascendente con dorsalgia acompañante de 1 semana de evolución. Atragantamiento ayer con desviación de comisura bucal. Epigastralgia y nauseas hace 2 semanas. Exploración fisica: Dolor a palpación musculatura paravertebral dorsal derecha. Paresia facial periférica izquierda. Fuerza en MMSS: 4-5/5 y MMII: 3-4/5, de predominio proximal. Disestesias de predominio distal en MID. Abolición de sensibilidad vibratoria distal en ambos MMII. Arreflexia en MMII, ROTs hipoactivos en MMSS. progresiva, simétrica y aguda se planteó porfiria, intoxicación por metales pesados y síndrome de Guillain-Barré. Así como infarto medular o mielopatía cervical, teniendo en cuenta la tetraparesia de evolución aguda. EVOLUCIÓN: Se le administra Inmunoglobulinas iv durante 5 días y se realiza EMG con resultado de polineuropatía motora desmielinizante proximal de intensidad leve de tipo AIDP. Presenta una evolución favorable desde punto de vista de balance muscular, manteniendo parálisis facial periférica izquierda. DIAGNÓSTICO FINAL: Síndrome de Guillain-Barré (AIDP). DISCUSIÓN: Recordar y reflexionar sobre la importancia de un diagnóstico precoz, ya que se trata de una patología potencialmente grave. Siendo necesario para ello un adecuado conocimiento de esta entidad. PALABRAS CLAVE: Síndrome de Guillain-Barre, Atención Primaria, pérdida de fuerza, desmielinización. PRUEBAS COMPLEMENTARIAS: CK 300. Disociación albúmino-citológica en LCR. DIAGNÓSTICO DIFERENCIAL: Entre las diferentes polineuropatías con afectación distal, CARCINOMA EPIDERMOIDE DE CONDUCTO AUDITIVO EXTERNO AUTOR PRINCIPAL: Burgos Andeliz, Mercedes. RESTO DE AUTORES: Pérez Cortes, María del Pilar. CENTRO DE TRABAJO: Centro de Salud Herencia. Ciudad Real. EVOLUCIÓN: En el momento del diagnostico la lesión se encontraba en Estadio I. Se procedió a la extirpación quirúrgica completa. No precisó ningún otro tratamiento. PRESENTACIÓN DEL CASO: Mujer de 79 años que acude a consulta por sensación de taponamiento ótico e hipoacusia bilateral. Antecedentes personales. No hábitos tóxicos, no alergias conocidas. Hipercolesterolemia, Cardiopatía hipertensiva, Flutter auricular paroxístico. Anticoagulada. Informe ORL de gosto 2010: hipoacusia bilateral progresiva con otoscopia normal. DIAGNÓSTICO FINAL: Ca epidermodie in situ que respeta márgenes de resección. EXPLORACIONES COMPLEMENTARIAS Y RESULTADOS: El TAC del Peñasco : Ocupación del CAE derecho por material de densidad de partes blandas. Biopsia. Se confirma Ca. Epidermoide. DIAGNÓSTICO DIFERENCIAL: Se debe hacer con todas las patologías que produzcan clínica similar a procesos crónicos de oído (otalgia, otorrea, entre otros) y diferenciar entre tumores malignos y benignos. DISCUSIÓN: Los Tumores malignos del oído son una entidad poco frecuente y difícil diagnóstico precoz, la sintomatología más frecuente es otorrea y otalgia, por lo que puede confundirse con procesos inflamatorios crónicos del oído. Su etiología no está clara, se relaciona con patología supurativa crónica del oído medio y con radioterapia previa sobre la zona. Aportamos este caso, por su escasa incidencia y por detección precoz en estadio I, lo que conllevó buena evolución. Además de la cínica de presentación poco habitual (hipoacusia y sensación de taponamiento ótico), sin historia de dolor ni otorrea. PALABRAS CLAVE: Carcinoma de CAE, Otitis media crónica, Hipoacusia. -61- SECRETARÍA TÉCNICA MUNDICONGRES, SL. C/ Iturbe, 5 - 3º B - 28028. Madrid. Tel.- 91 411 6996. Fax.- 91 557 2175 mundicongres@mundicongres.com www.mundicongres.com www.xiiicongresoatencionprimariaclm.com