Esclerosis múltiple y reactivación viral
Anuncio

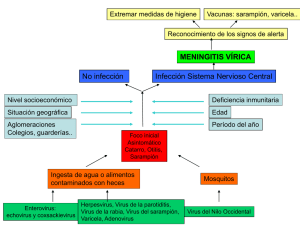
ASOCIACIÓN ESPAÑOLA AEMI MICRO-INMUNOTERAPIA Revista Médica de la Asociación Española de Micro-Inmunoterapia N°14 Verano 2013 ¡Nuevo Contαct! Micro-Inmunoterapia y reactivaciones virales ÎÎ Diagnóstico de la reactivación viral y marcadores de activación inmune ÎÎ Aportación de la Micro-Inmunoterapia en infecciones recurrentes y la reactivación del EBV ÎÎ Esclerosis múltiple y reactivación viral: Tratamiento con Micro-Inmunoterapia Actividades de la Asociación F pag. 2 Editorial ¡ Nuevo Contαct ! Apreciados compañeros de la Micro-Inmunoterapia: La implicación de los virus en el desarrollo de diferentes enfermedades está ampliamente documentada. Sin embargo, dentro del mundo científico, no existe consenso sobre los métodos a aplicar ni el modo de interpretación de los análisis para determinar la presencia de virus reactivados. En esta edición les presentamos diferentes artículos en los que se describe la experiencia de varios médicos en el diagnóstico y el tratamiento de la reactivación viral. Les deseamos una agradable lectura y unas muy felices vacaciones de verano. El Comité de redacción Actividades de la Asociación Congresos Congresos XXXII Congreso de la AEMN : “Medicina Naturista ante las Enfermedades Inmunitarias” 25 de octubre de 2013 - 26 de octubre de 2013 Ilustre Colegio Oficial de Médicos de Madrid Comunicación: ”Inmunoregulación y sinergia terapéutica” Dra. Lourdes Reig Abstract: Regular la inmunidad es un proceso fundamental para modificar un estado de salud alterado, para reducir los efectos indeseables de los diversos tratamientos o simplemente, para suplir componentes fundamentales cuya falta es el origen de múltiples enfermedades. Regular la respuesta inmune de forma natural, a través de la normalización de las vías de señalización interna, va a ser una acción específica y multifactorial que requiere el actuar sobre puntos fundamentales como el propio Sistema Inmunitario, la Nutrición y la Ecología. XIII Encuentro Internacional en Técnicas de Medicina Estética y Antienvejecimiento 2 29 de noviembre de 2013 – 30 de noviembre de 2013 Ilustre Colegio Oficial de Médicos de Madrid Revista de la Asociación Española de Micro-Inmunoterapia ASOCIACIÓN ESPAÑOLA AEMI MICRO-INMUNOTERAPIA Práctica médica Diagnóstico de la reactivación viral y marcadores de activación inmune Traducción del artículo del Dr. Pascal Mensah, publicado en la newsletter del Instituto 3IDI Internacional (Marzo 2013) ¿Cómo podemos detectar en la actualidad la presencia de bacterias o de virus patógenos? Los métodos son numerosos, abarcando desde métodos de detección visual directa en el microscopio hasta métodos indirectos más desarrollados que permiten detectar proteínas específicas o incluso ADN o ARN, todo ello a través de pruebas químicas que evalúan el metabolismo particular de ciertos micro-organismos. No obstante, es evidente que podemos evaluar indirectamente la presencia de un patógeno mediante marcadores de activación inmune y es en este campo, donde cada vez más están apareciendo nuevas técnicas. Ante la presencia de patógenos, el sistema inmunitario responde poniendo en marcha la respuesta innata y adaptativa. Si la primera es más difícil de evaluar en la práctica diaria, la segunda resulta más fácil. Podemos detectar una carga viral a través de la titulación de anticuerpos dirigidos contra el virus en plasma (valorando así la respuesta humoral del huésped). Este método no plantea ningún problema en particular pero en cambio, la interpretación no es necesariamente obvia…y un buen ejemplo de ello es la serología del EBV. Podemos igualmente detectar la presencia viral ­analizando la respuesta de las células T en el huésped. El incremento de los linfocitos T8 totales, y en concreto los T8 activados, será un indicio más bien de una infección viral que bacteriana, sin especificar el tipo de virus. Dicha movilización de los linfocitos T8 ocurrirá con frecuencia como consecuencia de un aumento en la producción de una citoquina, la IL-2, que podemos apreciar indirectamente y cuantitativamente a través de su receptor soluble, que se puede medir en el plasma. ­ ayor precisión, ya que la biología, en este campo, ha conm seguido avances importantes, pero todavía queda ­mucho por hacer para poder aplicar todos estos métodos en la práctica diaria. No obstante, actualmente podemos determinar las sustancias segregadas por los linfocitos T, y también podemos apreciar su capacidad de desgranulación en perforinas o granzimas, proteínas derivadas de la citotoxicidad. A través de la técnica biológica de tetrámeros, se pueden incluso identificar los linfocitos T ­específicos para antígenos virales o bacterianos. Pero por desgracia esta técnica no está disponible en los pequeños laboratorios. También se pueden determinar, en cierto modo, los criterios funcionales para valorar la eficacia de secreción de citoquinas de los linfocitos T, a través, por ejemplo, de su capacidad para producir IL-2, IFNγ, TNFα y perforinas. También se pueden identificar los marcadores de superficie de estas células para determinar el ­fenotipo y tratar de correlacionarlo a una función. De esta ­manera, podemos decir que los linfocitos T productores de IL-2 son a priori marcados por los CD28+, mientras que los linfocitos T productores de IFNγ, son más bien marcados por los CD57+. ¿Para qué nos puede servir todo esto? En el caso de reactivaciones crónicas, podemos ratificar los resultados de las serologías a través de un tipaje linfocitario para delimitar más la presencia viral y las capacidades del sistema inmunitario para poder hacerle frente, aunque sin especificidad en este estadio. La serología nos podrá ayudar en ciertos casos a identificar una “actividad” viral, una infección primaria o a veces una reactivación, pero la serología cuantitativa tendrá sus límites. Nosotros podremos determinar fácilmente una “probabilidad” de la actividad. Pero hay que señalar un aspecto importante que, a nosotros los médicos, nos hará pensar de una manera específica en función del virus. De hecho, la respuesta inmune no es necesariamente la misma frente a todos los virus, y por lo tanto, las células inmunes se movilizarán de manera diferente, particularmente los linfocitos T8 y T4. Así que no hay un “estándar” para detectar una reactivación viral, pero sí podemos tener patrones en función de cada virus y de la capacidad de respuesta del sistema inmunitario… ¡efectivamente nada es simple! Hoy en día, los linfocitos T pueden ser evaluados con Dr. Pascal Mensah (Francia) Llegado a este punto nos gustaría una mayor especificidad, tal vez para responder a la pregunta: ¿estará el virus EBV reactivado? ¿Será capaz el sistema inmunitario de ­hacerle frente? Revista de la Asociación Española de Micro-Inmunoterapia 3 ¡ Nuevo Contαct ! Publicaciones Aportación de la Micro-Inmunoterapia en infecciones recurrentes y la reactivación del EBV Traducción del artículo de la Dra. Petra Blum, publicado en la Revista austriaca “PROMED Komplementär”(Marzo 2010). La fiebre como expresión de un sistema inmunitario fuerte “Desde que voy regularmente a la sauna, no he sufrido prácticamente ninguna infección y si la cojo, me sube la fiebre y eso es todo” – esto le suena a música celestial al médico naturista. La afirmación de este paciente indica que dispone de un sistema inmunitario fuerte y con una capacidad de defensa elevada. El modo de acción de un sistema inmune fuerte se p ­ uede ilustrar a través del ejemplo de la fiebre. Día tras día, el ­organismo humano está expuesto a diferentes agentes ­patógenos. Las mucosas, que ejercen de barrera, son las responsables de actuar como primeras puertas de entrada del ­sistema inmunitario y de proporcionar la protección adecuada. En caso de que esta protección no sea suficiente, entra en acción la siguiente línea de defensa, la inmunidad celular, responsable de combatir los agentes externos, ­causando en nuestro organismo posibles signos de ­fiebre. El calor producido por el aumento de la temperatura ­resulta muy eficaz en la lucha contra virus y bacterias. En muchas ocasiones, únicamente con el desarrollo de la fiebre se pueden inactivar agentes patógenos y degradarlos en sus cepas individuales. Por supuesto, la condición previa para que tenga lugar este proceso es un sistema inmunitario que funcione correctamente y con una gran capacidad de reacción. Esto incluye un buen rendimiento de las células inmunitarias, lo que implica que las células, tanto de la ­inmunidad inespecífica como de la específica, se puedan multiplicar de ­forma rápida y eficiente y especializar en tareas determinadas. Para ello, las células necesitan una especie de hardware y sustancias para el intercambio de información a modo de software. Al igual que el hardware y el software trabajan conjuntamente como materia e información, las células también pueden comunicarse entre sí sólo si están presentes los portadores adecuados de la información que actúan como mensajeros destinados a tareas de coordinación y programación. Infecciones recurrentes 4 Sin embargo, los pacientes que sufren infecciones recurrentes son pacientes problemáticos. A veces tienen afectados los bronquios, en otras ocasiones los senos paranasales o incluso el oído medio. Cada 2 o 3 meses, o incluso con mayor frecuencia, los pacientes tienen que lidiar con estas infecciones recurrentes, viviendo apenas períodos en los que se encuentran bien y en plenas condiciones. Sinubronquitis, dolor de garganta, inflamación recurrente aguda o subaguda de los senos paranasales de causa desconocida - los síntomas son amplios. Es igual que tratamientos se administren, es difícil conseguir los resultados esperados a medio o largo plazo. Son precisamente estos pacientes, que han recibido numerosos tratamientos antibióticos, a causa de las infecciones recurrentes, los que representan un verdadero desafío frente a un posible tratamiento. En estos casos, debería tenerse en cuenta en el examen diagnóstico una posible reactivación viral y realizarse el correspondiente análisis serológico. Determinación de una reactivación del virus de Epstein-Barr (EBV) Frecuentemente y dependiendo de la sintomatología de la enfermedad, puede resultar útil explorar la presencia de ­algunos miembros del grupo de los herpesvirus. Una reactivación del virus del herpes tipo 1 o 2 es fácil de reconocer a través de las lesiones cutáneas que presentan los pacientes. Igualmente, el virus de la varicela zóster provoca un cuadro clínico muy característico, el herpes zóster. Pero ¿cuáles son los síntomas de una reactivación de una infección causada por el EBV? Si en la piel no se presenta ningún cambio, ­entonces el diagnóstico es más difícil. Pero precisamente la aparición de infecciones recurrentes junto con fatiga y agotamiento inexplicable, así como vagas molestias articulares, pueden ser signos de una reactivación del virus de Epstein-Barr. Más del 90% de la población en Europa Central ha tenido sin saberlo mononucleosis o fiebre glandular de Pfeiffer. A menudo, la enfermedad no se manifiesta en su máxima expresión por lo que muchas veces no se solicitan pruebas serológicas. Sin embargo, episodios de fiebre, fuerte inflamación de los ganglios linfáticos del cuello, edema palpebral asociado a infección de garganta y hepatoesplenomegalia, pueden constituir indicios de mononucleosis. En la mayoría de los casos la enfermedad tiene una presentación subaguda de modo que ni siquiera se diagnosticaría fiebre glandular de Pfeiffer. Lo que está claro es que después de que se produzca una primera infección aguda o subaguda por el virus de Epstein-Barr, como es común para los otros virus del grupo de los herpesvirus, en cualquier momento y debido a una debilidad transitoria del sistema inmunitario, puede producirse una reactivación. En el caso de una reactivación del EBV no existen signos visibles en forma de reacción cutánea, como sucede en la infección por el virus del herpes tipo Revista de la Asociación Española de Micro-Inmunoterapia ASOCIACIÓN ESPAÑOLA AEMI MICRO-INMUNOTERAPIA 1 o 2, pero sí con una exploración física se suelen observar los primeros indicios: pequeños ganglios linfáticos palpables o una congestión linfática discreta, especialmente en el área de drenaje del cuello. Frecuentemente estos hallazgos en la exploración van acompañados de la observación de un sistema linfático congestionado en la zona abdominal y de un hígado ligeramente dolorido a la palpación. Diagnóstico de laboratorio En caso de sospecha de una reactivación, evidentemente hay que recurrir a un análisis de sangre para la objetivación. Hay que señalar que se debe solicitar un análisis serológico mediante inmunofluorescencia (IF) para obtener un diagnóstico definido, incluyendo los siguientes parámetros: 1. 2. 3. 4. Anticuerpos IgG anti-VCA del EBV (IF) Anticuerpos IgM anti-VCA del EBV (IF) Anticuerpos IgG anti-EA del EBV (IF) Anticuerpos IgG anti-EBNA del EBV (IF) Como se desprende de esta solicitud de análisis de laboratorio, se requiere la determinación de estos cuatro valores para poder establecer un diagnóstico de reactivación del EBV. La mayoría de las veces el título de los anticuerpos IgG anti-VCA del EBV (IF) es elevado. Esto indica una infección anterior por EBV. Evidentemente se entiende que el título de los anticuerpos es un reflejo de la correspondiente carga antigénica. Por lo tanto, es evidente que cuanto mayor sea el título de los anticuerpos, mayor será la carga antigénica. Si en las pruebas de IF los valores de los anticuerpos IgG anti-EBNA del EBV son negativos, esto puede tener dos significados: puede tratarse de una mononucleosis inmunológicamente no completa (hasta un año) o puede existir una cierta latencia que puede evolucionar hacia una infección inmunológica crónica. Si los títulos de los anticuerpos IgG anti-VCA del EBV (IF) y IgG anti-EBNA del EBV (IF) son positivos, y además se obtiene un título positivo para los anticuerpos IgG anti-EA del EBV (IF), se puede concluir que se trata de una reactivación del EBV. Si sólo se observa un único aumento del título de los anticuerpos IgM anti-VCA del EBV (IF), se trata de una infección reciente por el EBV, es decir, una clásica infección primaria del tipo mononucleosis o ­fiebre glandular de Pfeiffer. Investigación científica en el campo del EBV Desde el punto de vista científico, existe un gran interés por el EBV. Se sabe que el virus de Epstein-Barr forma parte del grupo de posibles virus oncogénicos. En este sentido, el EBV ha sido relacionado con el desarrollo de tumores de cabeza y de cuello, de linfomas y otros tipos de carcinomas. Se ha demostrado, por ejemplo, que una ­determinada proteína del virus, EBNA-1, una de las muchas proteínas virales del EBV que se expresan en una célula infectada, altera la maquinaria celular antioxidante, de modo que los radicales de oxígeno dejan de ser depurados. El resultado es una alteración en la regulación celular con el consiguiente descontrol de la multiplicación y división celular, lo que puede conllevar al desarrollo de un tumor. Investigadores del Helmholtz-Zentrum de Munich han descubierto recientemente un mecanismo crucial en el ciclo de replicación del EBV. Se trata de una proteína que interviene en la proliferación de este virus potencialmente oncogénico: la proteína viral BZLF1. Ésta activa los genes del EBV que son esenciales para la propagación de las partículas virales. Hasta ahora las causas de la transición de una fase de ­latencia a una fase activa no estaban bien definidas. Ahora se ha descubierto que la proteína BZLF1 es capaz de reactivar los casi 70 genes latentes que existen del EBV. Asimismo, el virus de Epstein-Barr se diferencia de los otros virus por su ciclo de replicación y por infectar los linfocitos B. Estos son sólo unos pocos ejemplos que demuestran el gran interés científico por este virus, aunque también revelan el variable cuadro clínico asociado al EBV. Posibilidades terapéuticas Surge la pregunta de si existe un tratamiento adecuado en caso de un diagnóstico de reactivación del EBV o incluso de una infección reciente más allá de las recomendaciones de llevar una vida tranquila, respirar aire fresco y otra serie de medidas inespecíficas. Afortunadamente, existe el concepto terapéutico de la Micro-Inmunoterapia que se puede aplicar de forma eficaz y sin efectos secundarios. A continuación describiremos este enfoque terapéutico. Valoración terapéutica con Micro-­Inmunoterapia Dependiendo del estado del sistema inmunitario, que en este caso está confrontado con una reactivación del EBV, como bien se reflejará en el tipaje linfocitario, es posible ­reforzar específicamente la lucha antiviral y evitar la replicación del virus mediante la utilización de ácidos nucleicos específicos diluidos. En caso de inmunodeficiencia, se utilizará la fórmula específica de Micro-Inmunoterapia EBV. Con este tratamiento se puede reforzar, por un lado, el sistema ­inmunitario mediante la administración de c­ itoquinas proinflamatorias diluidas como IL-1 e IL-2 y, por otro lado, evitar la multiplicación vírica mediante la administración de ácidos nucleicos diluidos específicos. La duración del tratamiento en general es de 3 meses, aunque aproximadamente después de unas 6 semanas se puede apreciar una mejoría de los síntomas del paciente. Transcurridos 3 meses, y en función del estado de salud del paciente, debe realizarse un análisis serológico del EBV. Dependiendo de la carga de anticuerpos que se detecte, se podrá dar por ­finalizado el tratamiento o bien continuarlo durante aproximadamente otros 2 meses. El objetivo de la Micro-Inmunoterapia es restablecer el equilibrio del organismo de forma natural y eficaz, para aumentar su potencial de reacción inmunitaria. La MicroInmunoterapia no sustituye al sistema inmune, solamente despierta y entrena su propia capacidad de curación. Las cargas virales o la reactivación representan un importante campo de aplicación de la Micro-Inmunoterapia, ya que ­estos casos se pueden tratar de forma específica, como en el caso de una infección por EBV. Dra. Petra Blum (Alemania) Revista de la Asociación Española de Micro-Inmunoterapia 5 ¡ Nuevo Contαct ! Casos Clínicos Esclerosis múltiple y reactivación viral: Tratamiento con Micro-Inmunoterapia (Caso clínico traducido) Mujer, 47 años Diciembre del 2011 Anamnesis xx A los 45 años, gran astenia física con alteración de la visión (diplopía, visión muy borrosa), dolores articulares, dolor de cabeza, fuerte adelgazamiento. xx Diagnóstico de Esclerosis Múltiple (EM). xx Terapia con interferón-α propuesta desde el hospital - rechazo por parte de la paciente. xx Tratamiento con cortisona al inicio de la enfermedad xx A los 46 años, herpes labial y psoriasis en zona ­pubiana. Análisis biológicos: Comprobación de la presencia de los herpesvirus por PCR (sangre + LCR) en la fase inicial de la enfermedad (marzo 2010): resultados negativos para todos los virus. Serologías Diagnóstico: xx Posible reactivación del EBV xx Reactivación VZV ++ Tipaje linfocitario Resultados: Estado general de inmunodeficiencia (componentes T y T8). Imagen en catedral (favorable) con «auto tolerancia». Tratamiento de Micro-Inmunoterapia: xx Fórmula específica de Micro-Inmunoterapia ZONA a razón de 1 cápsula al día durante 3 meses. Evolución: Febrero del 2012: xx Episodio de neuritis retrobulbar con discinesia en las manos, dificultades para concentrarse. xx Regresión de los signos clínicos lentamente sin ­terapia. Abril del 2012 xx Cambio en el tratamiento y prescripción de la ­fórmula específica de Micro-Inmunoterapia EBV a razón de una cápsula al día durante 3 meses. Julio del 2012 xx La paciente se encuentra mejor, tiene más fuerza y siente menos dolor en las articulaciones. Está menos cansada, ningún signo patológico en los ojos, pequeños problemas al caminar, ligera mejoría en el habla. xx Continuación del tratamiento con la fórmula específica de Micro-Inmunoterapia EBV a razón de una cápsula al día durante otros 3 meses. Octubre del 2012 xx Continuación en la mejora de los signos clínicos con menos agotamiento físico y con menos episodios de dolor de cabeza. Mejoría de la visión y de la elocución. Persiste la parestesia de la mitad izquierda del cuerpo. xx Sigue con la fórmula específica de Micro-­ Inmunoterapia EBV a razón de una cápsula al día durante 3 meses. Análisis previsto para enero 2013 (tipaje linfocitario + serologías HV y R.M.N. cerebral). Mayo del 2013 xx Mejoría significativa de la elocución de la mujer (casi normal). Ausencia de diplopía, pasea normalmente. En la RMN (abril 2013) no hay indicios de actividad patológica. Cuadro clínico estabilizado. Dr. Cesare Santi (Milano – Italia) 6 Revista de la Asociación Española de Micro-Inmunoterapia ASOCIACIÓN ESPAÑOLA AEMI MICRO-INMUNOTERAPIA Hemero eca Influencia del virus de Epstein-Barr en la patogénesis de episodios coronarios agudos Un grupo de científicos de Ohio State University analizó el papel que puede jugar la infección por el virus de Epstein-Barr en el desarrollo de la aterosclerosis. Para ello, se basaron en un modelo según el cual dicho virus puede acelerar el desarrollo del infarto agudo de miocardio a través de la estimulación de la secreción de citoquinas pro-inflamatorias y de la expresión de moléculas de adhesión intercelular-1 endoteliales, ambas inducidas por la desoxiuridina trifosfato nucleótido hidrolasa (dUTPase), una proteína codificada por el virus de Epstein-Barr. En el estudio se midieron las concentraciones de citoquinas pro-inflamatorias, de la ICAM-1 y de anticuerpos específicos para EBV dUTPase en 299 pacientes sometidos a una intervención coronaria percutánea para la angina estable, angina inestable o infarto agudo de miocardio. Los resultados mostraron que los pacientes que habían sufrido un infarto agudo de miocardio tenían niveles más elevados de la IL-6 y de la ICAM-1, en comparación con pacientes que solamente tenían dolor pectoral. También se pudo observar una fuerte relación entre las concentraciones circulantes de la ICAM-1 y los anticuerpos específicos para EBV dUTPase. De hecho, los pacientes que sufrieron un ataque al corazón mostraron los valores más elevados de dichos parámetros. Estos datos clínicos ponen en evidencia el papel que pueden jugar las infecciones virales en la patogénesis de la aterosclerosis y episodios coronarios. Philip F. Binkley, Glen E. Cooke, Amanda Lesinski, Mackenzie Taylor, Min Chen, Bryon Laskowski, W. James Waldman, Maria E. Ariza, Marshall V. Williams, Deborah A. Knight, Ronald Glaser. Evidence for the Role of Epstein Barr Virus Infections in the Pathogenesis of Acute Coronary Events. PLoS ONE, 2013; 8 (1): e54008. Virus del papiloma humano y virus de Epstein-Barr implicados en el desarrollo del cáncer de próstata El objetivo de este estudio fue determinar la presencia de los virus del papiloma humano de alto riesgo y los virus de Epstein-Barr en biopsias de cáncer de próstata del mismo tipo. Se utilizaron diferentes técnicas de análisis incluyendo la reacción en cadena de la polimerasa in situ (IS-PCR) y el PCR estándar en líquido, seguidos de la secuenciación del producto para identificar el HPV y el EBV en tejidos de la próstata de carácter normal, benigno y maligno. Tanto el HPV de tipo 18 como secuencias de genes del EBV fueron encontrados en un número elevado y en proporciones aproximadamente iguales de muestras normales, benignas y de cáncer de próstata. Estas secuencias estaban ubicadas en los núcleos de las células epiteliales de la próstata. En 24% de las biopsias de cáncer de próstata, fueron determinados coilocitos relacionados con el HPV. La identificación de coilocitos asociados al HPV en muestras de cáncer de próstata constituye un indicio de una infección por HPV y del posible riesgo oncogénico de este virus en el marco del cáncer de próstata. Whitaker, N. J., Glenn, W. K., Sahrudin, A., Orde, M. M., Delprado, W. and Lawson, J. S. (2013), Human papillomavirus and Epstein Barr virus in prostate cancer: Koilocytes indicate potential oncogenic influences of human papillomavirus in prostate cancer. Prostate, 73: 236–241. Virus de Epstein Barr y piel La infección por el virus de Epstein-Barr puede afectar de manera muy variada al ser humano en sus diferentes etapas de la vida. Algunas veces las manifestaciones son asintomáticas o con síntomas poco específicos y otras puede presentarse como una enfermedad de severidad y duración variable, que puede desarrollar un proceso maligno. Hasta el momento se ha estudiado muy poco sobre la relación del virus de Epstein-Barr y piel, por lo que se trata de hacer una revisión de esta enfermedad y sus diferentes expresiones en la piel. Martín Sangüeza. Virus de Epstein-Barr y piel. Dermatol. Argent., 2011, 17(3): 184-192. Vigilancia inmunitaria por las células T CD8αα+, ubicadas en la piel, en infecciones por el virus del herpes simple La mayoría de las reactivaciones del virus del herpes simple tipo 2 (HSV-2) se desarrollan de forma subclínica, siendo asociadas a una rápida replicación y control del virus. En estudios anteriores se demostró que las células T CD8+ persisten en la piel y las mucosas de los genitales en la unión dérmica-epidérmica (DEJ) – el portal de liberación neuronal del virus reactivado – durante mucho tiempo después de la desaparición de las lesiones. Se desconocen el fenotipo y la función de esta población persistente de células T CD8+ . Se pudo comprobar mediante diferentes técnicas que de todas las subpoblaciones de células T CD8 que residen en la unión dérmica-epidérmica, en el lugar de una previa reactivación, las células T CD8αα+ son las que abundan. En este estudio se detallan las características y el papel de dichas células en la vigilancia inmunitaria y en el control de una reactivación del HSV-2. Jia Zhu, Tao Peng, Christine Johnston, Khamsone Phasouk, Angela S. Kask, Alexis Klock, Lei Jin, Kurt Diem, David M. Koelle, Anna Wald, Harlan Robins, Lawrence Corey. Immune surveillance by CD8αα skin-resident T cells in human herpes virus infection. Nature 497, 494–497 (23 May 2013). Revista de la Asociación Española de Micro-Inmunoterapia 7 Revista Médica de la Asociación Española de Micro-Inmunoterapia ASOCIACIÓN ESPAÑOLA ¡Nuevo Contαct! AEMI MICRO-INMUNOTERAPIA INMUNO-SUDOKUTERAPIA Edita: Asociación Española de Micro-Inmunoterapia 2 6 3 Presidente: Dr. Rigoberto López 1 Vicepresidenta: Dra. Josepa Rigau 5 4 3 9 3 1 8 9 5 Secretario: Ldo. José Luis Vázquez 3 8 3 2 Tesorera: Sra. Cécile Viel 5 4 Colaboran en este número: Dr. Pascal Mensah Dra. Petra Blum Dr. Cesare Santi 6 3 3 7 5 8 7 1 Solución en el próximo Nº 15 Solución Sudoku Contact Nº 13 Coordinación: Sra. Ana Belman Sra. Liana Gafton Diseño y maquetación Sr. Jérémie Péretié Sra. Liana Gafton 6 4 8 3 5 1 9 7 2 5 9 3 6 2 7 1 8 4 7 1 2 4 9 8 6 5 3 8 3 5 7 4 9 2 6 1 9 6 1 8 3 2 7 4 5 2 7 4 1 6 5 8 3 9 1 5 6 9 7 4 3 2 8 3 2 9 5 8 6 4 1 7 4 8 7 2 1 3 5 9 6 Impresión: Gráficas Gelabert Edición: AEMI – Barcelona Asociación Española de Micro-Inmunoterapia Plaza de Cataluña, 9-1º 08002 Barcelona Depósito legal: PM-2502-2009 Nº ISSN: 2171-2328 Reservados todos los derechos. Queda prohibida cualquier reproducción, distribución y/o utilización de los contenidos de esta revista sin previa autorización por escrito de la Redacción del Nuevo Contαct. Las opiniones y los artículos publicados son responsabilidad exclusiva de sus autores. b Tel: 902 365 879 Email: espana.mi@3idi.org www.3idi.org bb b b cc b c b c b cc b c ¡Una Asociación por y para los médicos!