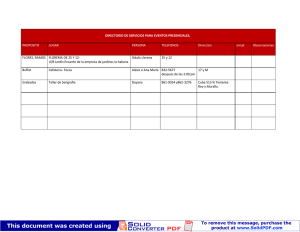
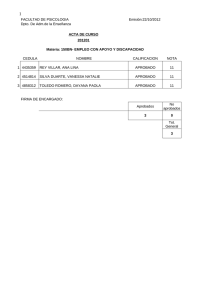
SARANGO M. DAYANA S. - Repositorio Universidad Nacional
Anuncio

Dayana S. Sarango M. “INCIDENCIA DE ABSCESOS INTRAABDOMINALES POST LAPAROTOMÍA EN EL HOSPITAL REGIONAL ISIDRO AYORA” PERIODO ENERO A JUNIO DEL 2008 1 El contenido del presente trabajo, así como sus opiniones, criterios, comentarios, conclusiones y recomendaciones son de exclusiva responsabilidad Dayana S. Sarango M. Dayana S. Sarango M. de la autora. 2 A mis padres y hermano, inspiración de mi vida, que con su apoyo, amor y sacrificio han sabido guiar Dayana Salomé. Dayana S. Sarango M. mis pasos para alcanzar mis metas. 3 Dejo constancia de mi sincero agradecimiento a la Universidad Nacional de Loja, por brindarme la oportunidad de superarme; a los Directivos del Área de la Salud Humana, al Personal Docente de la Carrera de Medicina, que con abnegación y certeza supieron inculcar sus valiosos conocimientos a lo largo de mi vida universitaria, de manera especial al Dr. Marco Ruiz Burneo por sus valiosos aportes. Dejo especial testimonio de reconocimiento al Personal de Servicio de Centro Quirúrgico y del Departamento de Estadística del Hospital Regional Isidro Ayora de la Cuidad de Loja, por la desinteresada colaboración al brindarme las facilidades necesarias para el desarrollo de la investigación. Dayana S. Sarango M. La Autora 4 RESUMEN: OBJETIVOS: Determinar número de pacientes con abscesos intra-abominales post laparotomía según: sexo, edad y quirúrgico. Identificar factores institucionales. Identificar de riesgo biológicos, diagnóstico pre farmacológicos e tiempo de aparición de los abscesos y tratamiento instaurado para la resolución de los mismo. MATERIAL Y MÉTODOS: Se realizó un estudio retrospectivo-descriptivo, a los pacientes atendidos en el Servicio de Cirugía de Enero a Junio del 2008 con Diagnóstico de Abdomen Agudo Inflamatorio Quirúrgico por Trauma Abdominal o Peritonitis. Los datos fueron tomados de los Formularios de Historia Clínica Única y presentados como frecuencias y porcentajes de las variables estudiadas. RESULTADOS: Se estudió un total de 61 pacientes sin límites de edad, de los cuales el 92% ingresaron por Abdomen Agudo Inflamatorio, 5% Traumático y 3% Obstructivo. Al 41% se les realizó Laparotomía Exploratoria, de los cuales 5 pacientes entre 15 a 19 años; con prevalencia en el género masculino, presentaron abscesos intra-abdominales. Se les instauró Antibioticoterapia basada en Nitroimidazol + Cefalosporina en el 80%. CONCLUSIONES: La frecuencia de abscesos intraabdominales post-laparotomía fue del 20%, con patología apendicular el 60% y por trauma abdominal penetrante por arma de fuego y arma blanca el 40%, en pacientes de 15 a 39 años La posibilidad de presentación de abscesos por apendicitis aguda es del 5.6%. Palabras Claves: Infección intraabdominal. Antibióticos. Traslocacion Dayana S. Sarango M. bacteriana. Peritonitis. 5 ABSTRACT: OBJECTIVES: To determine the number of patients with abscesses intra-abdominal, post-laparotomy as sex, age and pre-surgical diagnosis. Identify biological risk factors, pharmacological and institutional, time of appearance of abscesses. Identify treatment instituted to resolve them. MATERIAL AND METHODS: We performed a retrospective descriptive study, patients treated at the Surgery Department from January to June of 2008 with a diagnosis of Acute Abdomen Inflammatory Abdominal Surgical Trauma or Peritonitis. The data were taken from the Single Clinical Record Forms and presented as frequencies and percentages of the variables studied. RESULTS: We studied a total of 61 patients without age limits, of whom 92% were admitted for Acute Inflammatory Abdomen, 5% Traumatic and 3% Obstructive. 41% underwent exploratory laparotomy, of which 5 patients between 15 and 19 years, with prevalence in the male gender, intra-abdominal abscesses. Antibiotic therapy was instituted were based on Nitroimidazoles + cephalosporin in 80%. CONCLUSIONS: The frequency of intra-abdominal abscesses, postlaparotomy was 20% with 60% of appendiceal pathology and penetrating abdominal trauma gunshot and stab the 40% in patients 15 to 39 years the possibility of filing acute appendicitis abscess is 5.6%. Keywords: Intra-abdominal infection. Antibiotics. Bacterial translocation. Dayana S. Sarango M. Peritonitis. 6 A pesar de los avances en diagnóstico, procedimientos quirúrgicos, terapia antimicrobiana y cuidados intensivos, la mortalidad asociada con la presencia de abscesos intraabdominales post laparotomía aunque no es elevada, puede traer serias complicaciones. El pronóstico y el manejo oportuno representan la clave para mejorar la sobrevida y reducir la mortalidad asociada a infecciones intraabdominales extensas. A lo largo de los años se ha podido comprobar que en la medida en que se tomen todas las precauciones posibles durante la intervención quirúrgica y postoperatorio, la recuperación será más favorable para el paciente, no obstante, en ausencia de factores de riesgo, hay pacientes que requieren una observación postoperatoria para prevenir complicaciones que si se llegan a presentar sin ser reconocidas, serían fatales. Los Abscesos Intraabdominales constituyen una de las principales complicaciones posoperatorias; juegan un papel esencial en el curso de estos procesos la presencia de factores de riesgo de los pacientes, los patógenos causales y la selección de los procedimientos terapéuticos apropiados. Los abscesos intra-abdominales significan para el médico un esfuerzo especial, ya que demandan constante vigilancia y ponen a prueba sus conocimientos y capacidad. Todo médico, sea especialista o general, debe estar preparado para diagnosticar con precisión y tratar dicha patología, por que a de contar con un cirujano. El destino de muchos de estos pacientes, dependen de las medidas oportunas del personal que los socorre. Dayana S. Sarango M. menudo el diagnostico ocurre lejos de los centros médicos, y sin la posibilidad 7 Los abscesos intraabdominales no representan una clase nosológica autónoma, pero uno de los posibles desenlaces en pacientes con infección bacteriana aguda del peritoneo proviene de la resolución de la peritonitis generalizada que le sigue a perforación de vísceras u operación intraabdominal. Aparecen en el 2% de los pacientes a quienes se les practica laparotomía exploradora y en el 23 % de los operados inicialmente por sepsis intraabdominal. Por lo mencionado es necesario conocer la frecuencia de abscesos intraabdominales postlaparotomía y los factores de riesgo que inciden directamente en la aparición de los mismos en el Hospital Regional Isidro Dayana S. Sarango M. Ayora. 8 A pesar de los avances en el siglo XIX en el reconocimiento de los conceptos de asepsia y antisepsia, las complicaciones infecciosas postoperatorias siguen siendo un problema clínico significativo, siendo el índice de infecciones postoperatorias de un 5-12%. La relación entre la cirugía y las infecciones no se limita solo a las infecciones de las heridas operatorias, sino como terapéutica agresiva penetrando a través de los tejidos, propiciando la contaminación y creando condiciones adecuadas para la proliferación de los gérmenes patógenos contaminantes, es responsable de numerosas infecciones que se localizan en el interior de las cavidades orgánicas donde el cirujano penetra y que pueden ser consideradas como infecciones quirúrgicas. 1 Por otra parte están las infecciones graves que precisan tratamiento quirúrgico o infecciones no relacionadas directamente con el procedimiento quirúrgico aunque si con la instrumentación o manipulación a que el paciente quirúrgico se ve sometido. Más de 1000 años han pasado desde que se describió por primera vez, la sintomatología del proceso denominado en la actualidad peritonitis. Previo a la introducción del tratamiento quirúrgico, la tasa de mortalidad de la peritonitis alcanzó cerca del 88%. Esto pudo ser considerado su curso natural. En los años 20 cuando los principios de la terapia operatoria fueron comúnmente aceptados, la mortalidad disminuyó por debajo de un 50%. En décadas y la mortalidad por peritonitis reportada fue de 0-70%. Este amplio rango pudo estar relacionado con la gran heterogeneidad de estudios publicados, de los 1 C. Colilles Calvet, Consorci Hospitalari Parc Taulí (SABADELL) Abril 2003. Dayana S. Sarango M. posteriores el pronóstico no fue significativamente afectado por los antibióticos 9 cuales surge la necesidad de ampliar las definiciones de peritonitis, establecer una sistematización nosológica y criterios bien definidos de elegibilidad. Pasado 15 años los avances terapéuticos han introducidos nuevas técnicas quirúrgicas, más agentes antimicrobianos potentes y el desarrollo de las Unidades de Cuidados Intensivos (UCI). Como consecuencia de esto ha mejorado la tasa de supervivencia. Se han propuesto métodos aceptados para evaluar uniformemente los grupos de pacientes con diversas clasificaciones y publicaciones de sistemas clínicos que evalúan la severidad de la enfermedad lo que ha permitido un análisis apropiado de los resultados. Una clasificación útil debe estar basada en: el concepto actual, la fisiopatología, microbiología, práctica clínica, ayuda del paciente al tratamiento e investigaciones clínicas, criterios diagnósticos y pronósticos. La habilidad de estimar objetivamente el riesgo de muerte u otros resultados para los pacientes es una nueva tarea para la investigación científica. Las valoraciones de riesgo con base empírica para importantes hechos clínicos han sido extremadamente útiles para evaluar nuevas terapias, monitorear la utilización de los recursos y mejorar la valoración de la calidad. Los intentos de hacer predicciones, sin embargo, han sido mucho menos exitosos para predecir el riesgo individual del paciente o para reducir la incertidumbre de la toma diaria de decisiones clínicas. Las estimaciones de riesgo objetivo son particularmente importantes en los ambientes altamente costosos y de alta demanda tecnológica como las UCI. Es por ello que el Para principios del siglo pasado, la mortalidad asociada a sepsis abdominal llegaba hasta un 90%. Con la aplicación de los principios de Kirschner: eliminación de la fuente de infección, remover los detritus intra 2 MEDICRIT Revista de Medicina Interna y Medicina Crítica. 2006. Dayana S. Sarango M. aseguramiento de la calidad y las estrategias de utilización son esenciales. 2 10 abdominales permitió un descenso a un 50 %. Entre 1930 y 1960, con el advenimiento de la era antibiótica, no existe variación alguna, atribuida ésta a la confianza de las bondades del efecto antibiótico y al descuido de los principios quirúrgicos definidos por Kirschner. Junto a la aparición de penicilinas de amplio espectro y de las cefalosporinas, además de la terapia antianaeróbica se ha observado una disminución de la mortalidad por infecciones intraabdominales. Nuevos conceptos en el manejo quirúrgico coadyuvante, unido a los cuidados intensivos y soporte nutricional, marcan un nuevo descenso en la mortalidad Típicamente, la peritonitis primaria resulta de cocos gram positivos y anaerobios, produciendo poca sintomatología local y es generalmente una enfermedad no quirúrgica que responde a terapia simple antimicrobiana. En contraste, la peritonitis secundaria ocurre después de un derramamiento que inocula el peritoneo con miles de especies de bacterias en concentraciones de 1012 organismos por gramo de heces o más. Asombrosamente, aun sin terapia antimicrobiana y pese a la acción polimicrobiana, las defensas del huésped reducen esta concentración a cinco o seis especies de las cuales dos predominan, Bacteroides y E. coli. La peritonitis terciaria se refiere a una peritonitis difusa persistente, usualmente ulterior al tratamiento inicial de la peritonitis secundaria, este cuadro parece representar tanto una falla en la respuesta del huésped como una sobreinfección.3 Los abscesos intraperitoneales pueden formarse en fosas o recesos con abdominales (abscesos hepáticos, pancreáticos, esplénicos, tuboováricos o renales). También se forman con frecuencia alrededor de las vísceras enfermas 3 MAINGOT, Operaciones Abdominales, 10 EDICIÓN. Pag. 596. Dayana S. Sarango M. declive. La infección puede estar contenida dentro de las vísceras intra 11 (pericolecístico, periapendicular, pericólico y tuboovárico) y entre asas adyacentes de intestino. Aparecen en el 2% de los pacientes a quienes se les practica laparotomía exploradora y en el 23 % de los operados inicialmente por sepsis intraabdominal. 4 Los abscesos postoperatorios son múltiples en 15 a 30% de las veces. La mortalidad esta relacionada directamente con el compromiso sistémico de la sepsis intraabdominal. En un estudio realizado en la División de Cirugía de Hospital General de Agudos “Parmenio T. Piñero” de Argentina en el periodo 1995-1999, se reportaron 44 casos con peritonitis, de los cuales 25 (56-8%) correspondieron a abscesos intraabdominales postlaparotomía.5 En el año de 1997, en el Hospital Universitario “Dr. Gustavo Aldereguía Lima” de Cuba se registraron 336 pacientes de los cuales 38 (11.3%) tenían diagnóstico de peritonitis. La mayoría de los pacientes tenían peritonitis secundaria (84.2%) y el resto abscesos intraabdominales postlaparotomía (15.8%).6 En 1998, en el Servicio de Urgencias de la Clínica Puerta de Hierro de Madrid, se reportaron 951 casos de los cuales 42 (4.41%) correspondieron a abscesos intraabdominales postlaparotomía.7 Olson et al en 1998 siguieron 32.284 intervenciones quirúrgicas de diversas especialidades durante los primeros 30 días de postoperatorio; 97 MEDICRIT Revista de Medicina Interna y Medicina Crítica. 2006. Laparostomía en infecciones intraabdominales agudas, Dr. Gustavo Alberto San Martín, División de Cirugía de Hospital General de Agudos “Parmenio T. Piñero” de Argentina, 2001. 6 Infección intraabdominal en urgencias, Estudio descriptivo multicéntrico, Servicio de Urgencia de Clínica Puerta de Hierro. Madrid 1998. 7 MEDICRIT Revista de Medicina Interna y Medicina Crítica. 2006. 4 5 Dayana S. Sarango M. pacientes presentaron 114 abscesos postoperatorios. De éstos, 71 pacientes 12 habían sido intervenidos de cirugía abdominal. Dos terceras partes de los abscesos intraabdominales postoperatorios se dieron en pacientes sometidos a cirugía colo-rectal, gástrica o bilio-pancreática.8 Revisados los anuarios del INEC-Ecuador existen archivos de casos registrados de se ha determinado que no abscesos intraabdominales postlaparotomía a nivel nacional y local.9 En los últimos años la fisiopatología y el tratamiento de la peritonitis se han investigado con amplitud, lo que ha permitido reconocer a la flora bacteriana aeróbica y anaeróbica como la desencadenante de las manifestaciones locales y generalizadas, secundarias a la infección abdominal. Existe una gran cantidad de eventos celulares que culminan en la llamada respuesta inflamatoria sistémica y que eventualmente produce falla orgánica múltiple. Diversas publicaciones han evaluado diferentes modalidades terapéuticas durante las últimas dos décadas, como diversos regímenes de antibióticos, aspectos técnicos de la cirugía, tipos de irrigación y drenaje. Sin embargo, los resultados reportados son contradictorios, ya que la tasa de mortalidad ha variado entre 20 hasta 80%. Por otro lado, la frecuencia con que se presenta la infección intraabdominal postoperatoria oscila entre 9 y 12%. Dicha evaluación se ha realizado en poblaciones de pacientes heterogéneos y sin haber definido la severidad de la enfermedad responsable.10 El Hospital Regional Isidro Ayora ubicado en la Ciudad de Loja, es una Unidad de Salud que brinda atención a los usurarios de la Provincia de Loja, el 8 Olson MM, O'Connor M. Nosocomial abscess. Results of an eight-year prospective study of 32.284 operations. Arch Surg 1998. 9 INEC- Ecuador, Anuarios de Egresos Hospitalarios. 10 Revista de Investigación Clínica / Vol. 57 / 2005. Dayana S. Sarango M. Oro y Zamora, con una dotación normal de camas de 243, distribuidas en las 13 siguientes Especialidades: Medicina Interna, Cirugía, Pediatría, Neonatología, Gineco-Obstetricia, Área de Quemados y la Sub-Especialidad de Cuidados Intensivos. Está conformado por un Cuerpo de Médicos Especialistas en todas las Áreas, y con un recurso Técnico-Administrativo completo, lo que permite resolver problemas de salud en todos los campos. Por lo antes mencionado considero necesario conocer: ¿Cuál es la frecuencia de abscesos intraabdominales postlaparotomía y los factores de riesgo que inciden en la presentación de los mismos en el Servicio de Cirugía del Hospital Isidro Ayora durante el periodo Enero Dayana S. Sarango M. a Junio del 2008?. 14 La Universidad Nacional de Loja consciente de su rol social de coadyuvar a la solución de los problemas regionales y nacionales en el contexto universal, tomó la decisión de impulsar la reforma académica institucional mediante la implementación del Sistema Académico Modular por Objetos de Transformación SAMOT, que se fundamenta en la construcción-implementación de propuestas curriculares, que diseñadas desde el conocimiento de la problemática de la realidad social, cultural, política, económica, ambiental; y, de las profesiones, se orientan a propiciar una educación emancipadora, es decir, la formación de profesionales capaces de desarrollar sus talentos y conocimientos en el transcurso de toda su vida y comprometidos con la solución de las necesidades básicas de la sociedad. Conocedores de esta labor, y constituyendo además, un requisito para la obtención del título de Médica; luego de haber recibido los conocimientos científicos, prácticos e investigativos necesarios como estudiante de la Carrera de Medicina del Área de la Salud Humana; y con el fin de contribuir de alguna manera con la Comunidad Médica y la Sociedad en general que considerado necesario realizar la presente investigación sobre Abscesos Intraabdominales Post laparotomía por Peritonitis Generalizada o Localizada post trauma abdominal abierto o cerrado. Los Abscesos Intraabdominales son una condición heterogénea que en de riesgo de los pacientes, los patógenos causales y la selección de los procedimientos terapéuticos apropiados, juegan un papel esencial en el curso de estos procesos; sin embargo no hay estadísticas que revelen el número de casos de este estudio en el Hospital Regional Isidro Ayora de Loja, según lo Dayana S. Sarango M. sus formas más severas presentan una alta mortalidad. Además de los factores 15 constatado en los perfiles epidemiológicos existentes en el mismo; por lo que considero necesario la realización del presente trabajo, mismo que va destinado a conocer la Laparotomía y Frecuencia de Abscesos Factores de riesgo Intraabdominales Post en el Hospital Regional Isidro Ayora de Loja. Considero pertinente que todo el profesional médico tenga claro cuales son los problemas que afectan a nuestra sociedad, para que de tal manera podemos cumplir a cabalidad la misión por la que nos educamos: Salvar la vida de todo ser que llega a nuestras manos. Por todo lo antes mencionado desarrollo el presente trabajo con la objetividad que el mismo demanda, para así construir a fortalecer las estadísticas del: Hospital Regional Isidro Ayora, Provincia y País; y que sirva Dayana S. Sarango M. de consulta y apoyo para los estudiantes en formación. 16 Conocer la frecuencia de Abscesos Intra-abdominales Post Laparotomía y los factores de riesgo en el Hospital Regional Isidro Ayora de Loja. Periodo Enero a Junio del 2008. Determinar el número de pacientes con abscesos intraabominales post laparotomía según: tipo de patología preoperatoria, sexo y edad. Establecer el diagnóstico pre quirúrgico y el tratamiento quirúrgico recibido en pacientes con diagnóstico de peritonitis generalizada o localizada, post trauma de abdomen cerrado o abierto. Identificar los factores de riesgo biológicos, farmacológicos e institucionales que inciden en la aparición de abscesos intraabdominales. Especificar el tiempo de aparición del absceso intraabdominal, post laparotomía realizada y el tratamiento para la resolución del mismo. Dayana S. Sarango M. 17 Sesenta y un pacientes atendidos en el Servicio de Cirugía del Hospital Regional Isidro Ayora durante el periodo: Enero a Junio del 2008 con Diagnóstico de Abdomen Agudo Inflamatorio Quirúrgico por Trauma Abdominal o Peritonitis. Pacientes atendidos en el Servicio de Cirugía del HRIA con diagnóstico de Absceso Intraabdominal Post Laparotomía, durante el periodo comprendido entre el 01 de Enero al 30 de Junio del 2008. En la elaboración de este estudio se utilizará el método retrospectivodescriptivo, cualitativo y cuantitativo de los pacientes atendidos en el HRIA, en el Servicio de Cirugía, en el periodo antes mencionado. Los datos obtenidos serán analizados, procesados y representados en tablas de frecuencia y gráficos estadísticos, lo que facilitará la elaboración de conclusiones y recomendaciones. Dayana S. Sarango M. 18 Los datos para la realización del presente trabajo serán recolectados del Departamento de Estadística del HRIA (Formularios de Historia Clínica Única números 003-004 del MSP) de los pacientes atendidos en dicho establecimiento en el periodo establecido. Para la recolección de datos se aplicará una Ficha de Recolección previamente elaborada, que incluirá las variables e indicadores que facilitarán la tabulación e interpretación de los datos obtenidos. Dayana S. Sarango M. 19 VARIABLE CRITERIO INDICADOR ESCALA < 15 años. 15-19 años. EDAD Número y 20-24 años. Porcentaje. 25-29 años. > 35 años. Número y Femenino. Porcentaje. Masculino. LUGAR DE Número y Urbano. RESIDENCIA Porcentaje. Rural. DIAGNÓSTICO Número y Diagnóstico PREQUIRÚRGICO Porcentaje. establecido. TRATAMIENTO Número y Tratamiento QUIRÚRGICO Porcentaje. aplicado. Número y Horas. Porcentaje. Días. SEXO TIEMPO DE APARICIÓN DEL ABSCESO TRATAMIENTO PLANTEADO PARA EL ABSCESO Número y Porcentaje. Quirúrgico. Antibiótico. Combinado. Dayana S. Sarango M. ABDOMINALES POST LAPAROTOMÍA INCIDENCIA DE ABSCESOS INTRA 30-34 años 20 VARIABLE CRITERIO INDICADOR ESCALA < 15 años. 15-19 años. EDAD Número y 20-24 años. Porcentaje. 25-29 años. 30-34 años BIOLÓGICOS Número y Femenino. Porcentaje. Masculino. LUGAR DE Número y Urbano. RESIDENCIA Porcentaje. Rural. SEXO Desnutrición Diabetes. PATOLOGÍA Número y Inmunosupresión PREEXISTENTE Porcentaje. Pacientes críticamente CORTICOIDES Número y Porcentaje. ANTIBIOTICO Número y TERAPIA Porcentaje. Fármaco Dosis Duración Antibiótico Dosis Duración TIEMPO DE RESOLUCIÓN Número y Horas. DE PATOLOGÍA Porcentaje. Días. PRIMARIA ASEPSIA Y ANTISEPSIA QUIRÚRGICA Número y Porcentaje. Existencia. Dayana S. Sarango M. FARMACOLÓGICOS enfermos. INSTITUCIONALES ABDOMINALES POST LAPAROTOMÍA FACTORES DE RIESGO DE ABSCESOS INTRA > 35 años. 21 1. PERITONEO: 1.1. Anatomía de cavidad peritoneal. 1.2. Fisiología de la cavidad abdominal. 2. FACTORES DETERMINANTES EN LA PATOGÉNESIS DE LA INFECCIÓN INTRAABDOMINAL. 3. PERITONITIS: 3.1. Definición. 3.2. Presentación clínica. 3.3. Clasificación: 3.3.1. Peritonitis Primaria: 3.3.1.1. Definición. 3.3.1.2. Patogenia. 3.3.1.3. Etiología. 3.3.1.4. Presentación clínica. 3.3.1.5. Diagnóstico. 3.3.1.6. Tratamiento. 3.3.2. Peritonitis Secundaria: 3.3.2.1. Definición: 3.3.2.3. Presentación clínica y Diagnóstico. 3.3.2.4. Principios para el manejo de la peritonitis secundaria. 3.3.2.5. Medidas de control de la fuente en el manejo de infección intraabdominal. Dayana S. Sarango M. 3.3.2.2. Microbiología. 22 3.3.3. Peritonitis Terciaria. 3.3.3.1. Definición. 3.3.3.2. Etiología. 3.3.3.3. Presentación clínica. 3.3.3.4. Manejo. 3.3.3.5. Prevención. 3.3.3.6. Pronóstico. 3.3.4. Abscesos Intraabdominales. 3.3.4.1. Definición. 3.3.4.2. Etiología. 3.3.4.3. Factores de riesgo. 3.3.4.4. Microbiología. 3.3.4.5. Presentación clínica. 3.3.4.6. Fases Clínicas. 3.3.4.7. Fases de Evolución. 3.3.4.8. Diagnóstico clínico y radiológico. 3.3.4.9. Tratamiento. 3.4. Índices pronóstico para peritonitis. 3.5. Factores predictivos de pronóstico de sepsis. 4. PAUTAS DE ANTIBIOTICO TERAPIA EN LA INFECCIÓN INTRABDOMINAL. 4.1. Relevancia del tratamiento antibiótico adecuado. 4.2. Razones del fracaso del tratamiento antibiótico. 4.4. Flora patógena. 4.5. Antibióticos de elección. 4.6. Combinación de Antibióticos vs. Monoterapia. 4.7. Pautas de antibioticoterapia recomendada. Dayana S. Sarango M. 4.3. Objetivos de la Antibioticoterapia. 23 4.8. Duración del tratamiento antibiótico. Dayana S. Sarango M. 4.9. Tratamiento antifúngico. 24 ANATOMÍA DE PERITONEO: Las relaciones anatómicas dentro del abdomen son importantes para determinar las posibles fuentes y vías de diseminación de la infección. En especial la participación del peritoneo y el gran epiplón en los procesos abdominales justifica el recuento anatómico de estas estructuras. El peritoneo se extiende en una superficie aproximadamente de 1,5 a 2 metros cuadrados. Su superficie es normalmente lisa y brillante y está lubricada por líquido peritoneal normal que en los procesos inflamatorios contiene macrófagos, linfocitos y polimorfonucleares. Es una membrana deslizadora y constantemente secreta que absorbe líquido seroso, por ella atraviesan agua, electrolitos y sustancias tóxicas endógenas y exógenas. Recubre las vísceras y paredes abdominales sin solución de continuidad en el hombre, pero en la mujer hay comunicación a través de las Trompas de Falopio. El espacio peritoneal de la cavidad abdominal es un espacio virtual, limitado por la capa parietal y visceral del peritoneo. La cavidad peritoneal se divide primariamente en dos sacos: mayor y menor, que se comunican por vía del hiato de Winslow. Dentro del saco mayor hay una cantidad de áreas que, debido a factores anatómicos y fisiológicos, son sitios potenciales de acumulación de líquido y, por ende, de formación de abscesos. Estos Dayana S. Sarango M. 1. 25 sitios incluyen el espacio suprahepático derecho, los espacios subfrénicos derecho e izquierdo, los espacios paracólicos y la pelvis.11 a. Espacio subhepático derecho: Este espacio está definido superiormente por la superficie inferior del lóbulo derecho del hígado y, por caudal, por el ángulo hepático y el mesocolon transverso. Por medial está limitado por la segunda porción del duodeno y el ligamento hepatoduodenal y lateralmente por la pared corporal. Este espacio se abre posteriormente en el saco de Morrison, uno de los espacios más declives de la cavidad peritoneal durante la posición reclinada, y es un sitio probable para la acumulación de líquido y la formación de abscesos. b. Espacio subfrénico derecho: Esta área está situada entre el hemidiafragma derecho y la superficie superior del lóbulo derecho del hígado; hacia la parte medial está limitado por el ligamento falciforme y posteriormente por los ligamentos hepáticos triangular derecho y coronario. c. Espacio subfrénico izquierdo: Éste es un amplio espacio que se extiende desde arriba del lóbulo izquierdo del hígado, posterior al bazo y anteroinferiormente hasta debajo del lóbulo izquierdo del hígado. El componente subfrénico se halla entre el hemidiafragma izquierdo y el lóbulo derecho del hígado, y está limitado hacia medial por el ligamento falciforme. El borde medial posterior que por lateral o se extiende entre el diafragma y el bazo. En esta 11 Maingot, Zinner, Seymour, Ellis. Operaciones Abdominales. 10ma Edición. Dayana S. Sarango M. consiste en el ligamento triangular izquierdo del hígado, mientras 26 cara lateral, el componente inferior pasa también entre el bazo y el riñón. d. Espacios paracólicos: Estos espacios potenciales están situados entre la pared corporal y los segmentos del colon ascendente por la derecha, y los segmentos del colon descendente por la izquierda. En el lado izquierdo, la comunicación entre el espacio paracólico (parietocólico) y el espacio subfrénico está limitada por el ligamento frenocólico. Por la parte inferior, la comunicación con la pelvis está impedida por el colon sigmoideo. Hacia la derecha existe una comunicación sin obstáculos entre el espacio paracólico, los espacios subfrénico y subhepático derecho y también con la pelvis. e. Saco menor: Este espacio está situado posterior al estómago y al ligamento gastrohepático. Hacia arriba, el espacio se extiende detrás del lóbulo caudal del hígado e inferiormente hasta el mesocolon transverso. La superficie anterior del páncreas forma la mayor parte del límite posterior del saco menor. A pesar de la libre comunicación entre los sacos mayor y menor a través del orificio de Winslow, no es común que las infecciones originadas en el saco mayor se extiendan hacia el saco menor. En cambio, las infecciones de este espacio se originan a menudo en el compromiso de órganos circundantes, como el f. Cavidad pélvica: El espacio pelviano es el área más declive de la cavidad peritoneal en las posiciones erguida y semirreclinada. Hacia adelante, este espacio está limitado por la vejiga y la pared Dayana S. Sarango M. estómago y el páncreas. 27 abdominal y posteriormente por el recto, la pared ósea pelviana y el retroperitoneo. En las mujeres, el espacio está subdividido por la presencia del útero en los compartimientos anterior y posterior. El compartimiento anterior es el fondo de saco uterovesical y el compartimiento posterior es el fondo de saco rectouterino. Esta área inmediatamente anterior al recto es la ubicación más probable de un absceso pelviano. La proximidad de estas lesiones con el recto y la vagina permite un rápido diagnóstico por medio de palpación digital y también proporciona vías de drenaje eficaces. g. Vascularización: La serosa peritoneal esta irrigada por los vasos esplacnicos y el drenaje venoso es portal. La porción superior recibe vasos intercostales, mientras que la porción inferior recibe vasos procedentes de las arterias lumbares, la inferior depende de las arterias iliacas. h. Inervación: El peritoneo parietal esta inervado por nervios somáticos y viscerales que lo hacen muy sensible. La lesión o inflamación local da lugar a contracción muscular voluntaria y luego espasmo muscular reflejo. El Peritoneo visceral recibe inervación del sistema nervioso autónomo y es prácticamente insensible. FISIOLOGÍA DE PERITONEO: El peritoneo es una capa única de células mesoteliales, con membrana basal sustentada por una capa subyacente de tejido conectivo muy vascularizado. El área superficial del peritoneo es Dayana S. Sarango M. 2. 28 amplia, aunque delgada, con un promedio de 1,8 m2 en el varón adulto, que es comparable al área superficial de la piel. 12 Se ha estimado que un aumentó de 1 mm en el espesor del peritoneo por acumulación de líquido puede dar como resultado el secuestro de 18 litros de líquido, hecho relevante que se relaciona con el masivo desplazamiento de líquido asociado con la peritonitis difusa. El líquido peritoneal es seroso, con un volumen entre 30 a 50 ml, aspecto claro, densidad de menos de 1.016, contenido proteico de 3 gr / dl, recuento celular de 300 a 500 con predominio mononuclear y células serosas descamativas. Es segregado por las superficies viscerales del peritoneo, circula por la cavidad peritoneal. La mayor parte del líquido peritoneal es absorbido por la circulación linfática, por vía de las superficies parietales del peritoneo y el resto se absorbe a través de los linfáticos del diafragma. Este líquido no es estático, sino que está en movimiento en sentido ascendente; desde la pelvis hacia los flancos y espacio subfrénico; y desde la cavidad anterior hacia la cavidad posterior. Los pliegues peritoneales y las uniones mesentéricas forman compartimientos en los espacios intraperitoneales que dirigen y extienden el exudado que a menudo está lejos de la fuente. La fosa de la cavidad peritoneal en posición supina está en la pelvis. Esta se encuentra en continuidad con las goteras parietocólicas derecha e La gotera parietocólica derecha es la comunicación principal entre las cavidades peritoneales superior e inferior. El líquido 12 Rotstein O. Peritonitis y abscesos intraabdominales. 2002. Dayana S. Sarango M. izquierda. 29 introducido en el espacio peritoneal superior derecho cae por gravedad al espacio de Morrison, luego al espacio subfrénico derecho y por la gotera parietocólica derecha a la fosa pelviana. Cuando se introduce líquido a la cavidad inferior, primero cae por gravedad a la fosa pelviana y luego asciende por la corredera parietocólica derecha hacia el espacio subhepático derecho, sobre todo en el saco de Morrison, y hacia el espacio subfrénico derecho. Aunque la gravedad es la responsable de la acumulación de líquidos en los recesos peritoneales con declive como la fosa pelviana y el saco de Morrison, el ascenso desde la pelvis hacia el espacio subfrénico probablemente sea causado por diferencias de la presión hidrostática entre las cavidades superior e inferior creadas por el movimiento diafragmático. El movimiento normal de las paredes abdominal e intestinal también es responsable de cierta diseminación de líquido intraperitoneal.13 En el peritoneo que cubre la porción muscular de la superficie diafragmática hay brechas intercelulares o estomas, situados entre las células mesoteliales del peritoneo. El diámetro de estos estomas puede variar con la distensión y contracción del diafragma entre 4 y 12 um, en presencia de inflamación, la permeabilidad o pasaje por los estomas puede incrementarse para aumentar la función de aclaramiento del diafragma. Tanto el líquido como las sustancias no pasibles de absorción a a través de fenestraciones en la membrana basal, y son llevados hacia linfáticos diafragmáticos especializados denominados lagunas. 13 MEDICRIT 2006 Revista de Medicina Interna Intraabdominales: Peritonitis y Abscesos. 2006. y Medicina Crítica. Infecciones Dayana S. Sarango M. través de la membrana peritoneal se canalizan por vía de los estomas, 30 Durante el ciclo respiratorio, la relajación del diafragma en la espiración abre los estomas y promueve el rápido llenado de las lagunas, mientras que durante la inspiración, la contracción del diafragma vacía las lagunas hacia los vasos linfáticos eferentes. La presión intratorácica negativa durante la inspiración facilita el movimiento de fluido hacia los vasos linfáticos torácicos y la mayor parte de este líquido es liberado eventualmente hacia la circulación central por vía del conducto torácico. Respuesta local a la infección peritoneal: El peritoneo tras una agresión bacteriana responde con vasodilatación y formación de un exudado que se vierte en la cavidad peritoneal. Las células mesoteliales liberan histamina y sustancias vasoactivas, mediadoras de la inflamación que desencadenan la vasodilatación y exudación produciendo adherencias por parte del epiplón y entre las asas intestinales facilitando el enclaustramiento del proceso infeccioso.14 Mecanismos de defensa del peritoneo: El peritoneo se defiende de las agresiones infecciosas mediante 3 mecanismos: o Arrastre mecánico de bacterias fuera de la cavidad peritoneal: Este hecho facilitado por la intraperitoneal que hace que las circulación bacterias sean absorbidas a través de los vasos linfáticos y luego al 14 Matthew E. Levison y Larry M. Bush. Peritonitis y otras infecciones intraabdominales. 2004. Dayana S. Sarango M. torrente sanguíneo. 31 o Destrucción de bacterias por el peritoneo: El exudado peritoneal rico en proteínas que estimulan la presencia de neutrófilos y potencian la fagocitosis. Las primeras células que aparecen son los macrófagos y a las 2 o 4h los neutrófilos. o Secuestro y aislamiento de las bacterias: La presencia de fibrinógeno en el exudado junto con la presencia de enzimas propias de la inflamación hacen que este se convierta en fibrina atrapando en la misma bacterias, la fibrina produce adherencias entre las asas que contribuye a aislar y enclaustrar los focos sépticos, cuando el proceso de aislamiento es máximo se producen abscesos intraperitoneales aislados del resto Dayana S. Sarango M. de la cavidad peritoneal. 32 1. DEFINICIÓN: Proceso inflamatorio general o localizado de la membrana peritoneal secundaria a una irritación química, invasión bacteriana, necrosis local o contusión directa. La inflamación del peritoneo puede ser causada por una cantidad de factores etiológicos, que incluyen bacterias, hongos, virus, irritantes químicos y cuerpos extraños. La secuencia de acontecimientos locales y sistémicos que ocurre después de la lesión peritoneal representa una respuesta relativamente constante a una variedad de agentes lesivos. Se ha demostrado que la peritonitis es más frecuente en el adulto joven de menos de cincuenta años de edad, con predominio del sexo masculino sobre el femenino, al parecer relacionado con la mayor exposición de estos enfermos al trauma y a otras enfermedades responsables de las peritonitis secundarias, como la apendicitis y la enfermedad ulcerosa péptica complicada, situaciones más prevalentes entre los hombres. 15 2. PRESENTACIÓN CLÍNICA: un cuadro de peritonitis, este dolor, cuando la peritonitis está plenamente instalada; es constante, ardiente y agravado por el Infección intraabdominal en urgencias, Estudio descriptivo multicéntrico, Servicio de Urgencia de Clínica Puerta de Hierro. Madrid 1998. 15 Dayana S. Sarango M. El dolo abdominal es el síntoma de presentación predominante en 33 movimiento, puede ser localizado o difuso, según el área del peritoneo parietal que esté inflamada. Comienza típicamente en el sitio de la inflamación peritoneal local y después se hace más difuso, a medida que se afecta más superficie peritoneal. Sin embargo, si el sitio de la inflamación está efectivamente aislado del peritoneo parietal, la molestia inicial puede ser sólo mínima en cuanto a intensidad y de localización difusa. Muchas veces los pacientes prefieren permanecer quietos y recostados, posición que genera el mínimo de exacerbación de su dolor. Para provocar la hipersensibilidad lo mejor es efectuar percusión, seguida de palpación directa, proceso que permite localizar mejor el dolor y produce menos molestias al paciente. Por lo común, los ruidos intestinales están marcadamente disminuidos o ausentes y muchas veces se halla presente una distensión abdominal debida al íleo paralítico. 16 La rigidez de la pared abdominal, por “defensa” voluntaria y espasmo muscular reflejo puede ser extensa. En caso de peritonitis localizada el dolor es focal y el resto del abdomen puede estar relativamente blando y sin dolor. Casi siempre hay anorexia como síntoma acompañante, de igual manera se puede presentar náuseas, posiblemente vómitos y sed. En el paciente que se encuentra en posoperatorio, el examen físico en caso de sospecha de peritonitis también se torna difícil. El dolor de la incisión, como también la lesión peritoneal secundaria a la situaciones, la evaluación física en busca de peritonitis es poco confiable o no concluyente y el diagnóstico puede depender de otras modalidades diagnósticas. 16 Maingot, Zinner, Seymour, Ellis. Operaciones Abdominales. 10ma Edición. Dayana S. Sarango M. operación pueden “enturbiar” el examen del abdomen. En esas 34 3. CLASIFICACIÓN: Por su ubicación: o Localizadas o focalizadas: se localizan en un determinado espacio a consecuencia de inflamación de una víscera abdominal. o Generalizadas, difusas o propagantes: se extiende por toda la cavidad peritoneal y provienen de una localización específica. Por su agente causal : o Sépticas: de causa bacteriana, cuando estas superan los mecanismos de defensa peritoneal. Los más comunes, bacilos aeróbicos gram negativos (E. coli) anaerobios (B. Fragilis) y de origen ginecológico (Clostridium y Gonococo).17 o Asépticas: causa no bacteriana, por introducción a cavidad peritoneal de químicos confines terapéuticos o liberación de sangre, bilis, quimo, jugo gástrico o pancreático. En el exudado peritoneal puede ocurrir invasión bacteriana y tornarse infecciosa. Por el inicio de acción del agente causal o su origen : o Primarias: cuando no existe una lesión iniciadora discernible dentro de la cavidad abdominal. Por lo general son 17 Matthew E. Levison y Larry M. Bush. Peritonitis y otras infecciones intraabdominales. 2004. Dayana S. Sarango M. monobacterianas. 35 o Secundarias: pueden complicar cualquier patología abdominal traumática, infecciosa, ulcerosa, obstructiva o neoplásica. Generalmente son polimicrobianas. Por su evolución : o Agudas. o Crónicas. Una clasificación útil debe estar basada en: el concepto actual, la fisiopatología, microbiología, práctica clínica, ayuda del paciente al tratamiento e investigaciones clínicas, criterios diagnósticos y pronósticos. Muchas clasificaciones han sido propuestas. En 1987, una nueva clasificación de la peritonitis fue desarrollada (clasificación 18 MEDICRIT Revista de Medicina Interna y Medicina Crítica. 2006. Dayana S. Sarango M. de Hamburgo)18 36 3.1. PERITONITIS PRIMARIA: 3.1.1. DEFINICIÓN: La peritonitis primaria es la inflamación peritoneal sin relación con foco intraabdominal o perforación intestinal. Se presenta en un 1% de todos los casos de peritonitis, La mayoría de casos ocurren en pacientes adultos con cirrosis hepática y ascitis; y en niños con síndrome nefrótico o lupus eritematoso sistémico. Se conoce como peritonitis bacteriana espontánea (PBE). 3.1.2. PATOGENIA: La hipótesis mas aceptada sobre la fisiopatología de la PBE es la siguiente: Traslocación de las bacterias desde la luz intestinal a los ganglios linfáticos mesentéricos. Progresión de las bacterias a lo largo de los conductos linfáticos, conducto torácico y contaminación de la sangre. Bacteriemia prolongada debido a insuficiencia de la capacidad fagocitaria del Sistema Reticuloendotelial. Formación de líquido ascítico contaminado con bacterias. Crecimiento incontrolado de bacterias en las ascitis.19 El rol predominante de organismos entéricos como causa de la PBE dirige la atención al tracto gastrointestinal Defectos, tanto intra como extraluminal facilita la entrada 19 Manuel E. Suarez MD, MEDICRIT Revista de Medicina Interna y Medicina Crítica Volumen 1, Número 4, Agosto 2004. Revisión: Infecciones Intraabdominales: Peritonitis y Abscesos. Dayana S. Sarango M. como probable causa de contaminación líquido ascítico. 37 de patógenos a la circulación. Normalmente el intestino delgado está libre de microorganismos. En pacientes con cirrosis el íleo yeyuno duodeno se encuentran contaminados en un 75 %, predominando bacilos entéricos gram negativos. Biopsias del intestino delgado alto de pacientes con cirrosis hepática e hipertensión portal han demostrado gran éstasis venoso y edema, así como degeneración el epitelio y de la membrana basal. En efecto la vena portal se postula como la ruta por la cual la bacteria gana acceso a la circulación. 3.1.3. ETIOLOGÍA: El 70% de los casos en pacientes cirróticos la PBE es causada por enterobacterias, siendo el responsable de la mayoría de los casos E. Coli; con menor frecuencia se aísla S. pneumoniae, K .pneumoniae y S. aureus. Se aísla excepcionales anaerobios y gérmenes microaerófilos. En pacientes con diálisis peritoneal ambulatoria los microorganismos más frecuentes son S. aureus, S. epidermidis, corinebacterias y con menor frecuencia enterobacterias y hongos.20 3.1.4. PRESENTACIÓN CLÍNICA: La aparición de los síntomas es aguda y es semejante a la de peritonitis secundaria, inicialmente nauseas, fiebre (80 % de los casos), vómitos y dolor abdominal. pacientes cirróticos son más insidiosas, dolor mínimo a la palpación abdominal o sin dolor. El cuadro puede enmascararse por las manifestaciones de descompensación 20 Levison ME, Bush LM. Peritonitis and other intraabdominal infections. 2000. Dayana S. Sarango M. Las manifestaciones de la peritonitis primaria en 38 hepática (encefalopatía, síndrome hepatorrenal o aumento de la cantidad de líquido ascítico). La PBE puede estar presente en ausencia de síntomas. El abdomen está distendido, es doloroso a la palpación, con defensa muscular y signo de la descompresión positivo. El peristaltismo está disminuido o ausente y los pacientes con cirrosis, síndrome nefrótico o tuberculosis suelen presentar ascitis en mayor o menor grado. Algunos pacientes con hepatopatías avanzadas y ascitis abundante pueden tener cuadros febriles subagudos sin síntomas de peritonitis aguda o pueden presentar otros síntomas de descompensación como la encefalopatía hepática, síndrome hepatorenal etc. La peritonitis espontánea también puede aparecer como complicación de las varices esofágicas sangrantes. 3.1.5. DIAGNÓSTICO: El diagnóstico de peritonitis primaria es por exclusión de una fuente intraabdominal primaria de infección. Datos del líquido ascítico con alto valor predictivo para el diagnostico: o Hallazgo de más de 500 leucocitos polimorfonucleares por ml. o Aumento de los niveles de lactato más de 32 mg/ dl.21 21 Mandell, Enfermedades Infecciosas. Editorial Panamericana. 5ª edición. Dayana S. Sarango M. o Disminución de pH menor de 7,35. 39 Cultivar el fluido ascítico además de del análisis bioquímico: o Combinación de la neutrofilia con un gradiente elevado entre el pH de la sangre arterial y del líquido ascítico mayor de 0,10 o la disminución del pH el líquido ascítico, tiene una precisión diagnóstica del 91-97 %. o Cifras de leucocitos por encima de 10000 pmm3debe plantearse la posibilidad de que la peritonitis sea secundaria. La peritonitis primaria responde satisfactoriamente a las 48 horas de iniciar tratamiento antimicrobiano adecuado, se observa descenso progresivo del número de leucocitos en control de líquido ascítico. 3.1.6. TRATAMIENTO: La peritonitis primaria debe ser tratada agresivamente, se medicación el en consigue líquido niveles ascítico con adecuados la de aplicación intravenosa del antibiótico adecuado En la actualidad la mortalidad de la peritonitis espontánea del cirrótico es inferior al 30% (5) pero la recurrencia dentro del primer año es del 70%.22 Para los pacientes con cirrosis o que requieren amplio espectro que cubre bacterias grampositivas y gramnegativas, siendo el de elección las cefalosporinas de 22 Revista Electrónica de Medicina Intensiva (remi.uninet.edu). Infección intraabdominal y abscesos. Dayana S. Sarango M. terapia empírica debe seleccionarse una antibiótico de 40 tercera generación como agente único o en combinación con un inhibidor de las betalactamasas. En cuanto al tiempo de duración del tratamiento, un estudio prospectivo indicó que la antibioticoterapia de 5 días de duración tenía igual eficacia que una de 10 días. 3.2. PERITONITIS SECUNDARIA: 3.2.1. DEFINICIÓN: Se define como la inflamación localizada o generalizada de la membrana peritoneal causada por una infección polimicrobiana proveniente de un órgano situado en la cavidad peritoneal. La mayoría de los casos son resultado de lesiones primarias de estómago, duodeno, intestino delgado, colon y apéndice como ruptura traumática o espontánea de una víscera o secundaria a la dehiscencia de anastomosis intestinales.23 3.2.2. MICROBIOLOGÍA: Con muy poca frecuencia la peritonitis es causada por micoorganismos exógenos, como S. aureus, N. gonorrhoeae o M. tuberculosis, que producen una infección intraabdominal o de vísceras adyacentes por diseminación hasta comprometer el peritoneo. La presencia de anaerobios obligados o de flora mixta, sugiere polimicrobiano peritonitis puede secundaria. aparecer El después componente de rotura 23 González-Ojeda A, et al. Peritonitis secundaria. Rev Invest Clin 2005. Dayana S. Sarango M. espontánea o traumática con fuga de contenido de 41 micoorganismos o por un fracaso postoperatorio de la anastomosis intestinal.24 Después de una perforación de colon más de 400 especies diferentes de bacterias invaden la cavidad peritoneal, solo unos pocos están involucrados en la infección. En el post operatorio, la administración sistémica y luminal de antibióticos, y los medios invasivos de la unidad de cuidados intensivos pueden modificar drásticamente la ecología del paciente, dando como resultado la colonización de microorganismos peculiares (ejm: hongos, estafilococos coagulasa negativos y bacterias gramnegativas de baja patogenicidad). 3.2.3. PRESENTACIÓN CLÍNICA Y DIAGNÓSTICO: El diagnostico suele ser clínico. El síntoma principal es el dolor abdominal constante e intenso, la aparición del mismo puede ser aguda o insidiosa, el dolor a la palpación abdominal es el signo más característico de peritonitis. El aumento del tono abdominal se debe inicialmente a la resistencia voluntaria del paciente y después es el resultado del espasmo muscular reflejo. El abdomen esta distendido. La mayoría de los pacientes se encuentran en decubito,posición fetal, decubito dorsal, rodillas flexionadas y cabeza levantada. Esto reduce la tensión de la pared La anorexia y nauseas son síntomas frecuentes, la temperatura corporal suele ser mayor de 38ºC aunque 24 Rotstein O. Peritonitis y abscesos intraabdominales. 2002. Dayana S. Sarango M. abdominal y alivian las molestias. 42 puede haber hipotermia en estado de choque séptico, la taquicardia y disminución del pulso indicativas de hipovolemia son comunes. La peritonitis localizada produce efectos menos severos en los pacientes. La presencia de rebote puede indicar con exactitud el sitio de máxima irritación peritoneal. Los datos del laboratorio suelen mostrar leucocitosis >11000/mm, la leucopenia es compatible con sepsis graves, la química sanguinea suele ser normal. Las radiografías simples de intestinales abdomen niveles muestran distensión hidroaereos y MANEJO DE de liquido asas libre intraperitoneal. 3.2.4. PRINCIPIOS PARA EL PERITONITIS SECUNDARIA: El tratamiento de la peritonitis secundaria se fundamenta en los siguientes principios: Mediante medidas de apoyo general cuyo objetivo es combatir la hipovolemia, el estado de choque y mantener una adecuada perfusión tisular. Tratar la infección bacteriana con antimicrobianos en conjunto con la limitación quirúrgica de la infección. Ofrecer apoyo a aparatos y sistemas de forma individual Tratamiento quirúrgico de la sepsis intraabdominal que tiene por objetivo limitar la fuente de infección, lavado profuso de cavidad, impedir el aumento excesivo de la presión abdominal por distensión intestinal, así como Dayana S. Sarango M. e importantemente el suministro de nutrición adecuada. 43 edema intenso de la pared de las vísceras huecas y del retroperitoneo, facilitar el tratamiento de la infección residual a través de la técnica de abdomen abierto contenido y nutrición apropiada. 25 En un esfuerzo por mejorar los resultados del tratamiento de la peritonitis secundaria severa se han desarrollado nuevas técnicas operatorias como relaparatomías planeadas y laparostomías, especialmente en casos de peritonitis bacteriana grave secundaria a perforación o dehiscencia de anastomosis del tracto digestivo y pancreatitis necrótica infectada. El abordaje operatorio y la estrategia quirúrgica dependen de la fuente de infección, el grado de contaminación de la cavidad peritoneal, la condición actual del paciente y su estatus premórbido. La estrategia quirúrgica en el tratamiento de los pacientes con Peritonitis Secundaria ha cambiado en los últimos 20 años. La eliminación del foco séptico o de otro estímulo infeccioso dentro de la cavidad abdominal, parece ser el factor más importante del tratamiento.26 Los cirujanos de este tiempo han comprendido que el objetivo del tratamiento no se logra con la sola exploración de la cavidad abdominal, pero no sin antes 25 26 Wilmore. Atención del paciente quirurgico.Pharmarket.Madrid 2000. Nieto Julio A. Sepsis abdominal. Infección en Cirugía. Editorial Panamericana. Bogotá Colombia. 2001. Dayana S. Sarango M. haber utilizado las más diversas modalidades terapéuticas 44 que no mostraron en todos los casos eficacia, como el uso de antibióticos para irrigar la cavidad abdominal sin una adecuada exposición bacteria-antimicrobiano y el caso particular de los aminoglucósidos profusamente utilizados, estos no actúan en un medio con pH bajo. Las sustancias antisépticas como la yodopovidona resultan tóxicas para las células mesoteliales del peritoneo y destruyen las células fagocíticas necesarias para eliminar las bacterias.27 3.2.5. MEDIDAS DE CONTROL DE LA FUENTE EN EL MANEJO DE INFECCIÓN INTRAABDOMINAL: Es de suma importancia identificar la posible causa de la infección intraabdominal; la identificación temprana permite el abordaje y manejo oportuno con objetivos específicos de acuerdo con la causa. Las medidas para controlar la fuente de las complicaciones abdominales son variadas, la historia y la exploración física son la llave para diagnosticarlas y así establecer las medidas de control adecuadas. Con las mejoras en la reanimación inicial y apoyo general y la factibilidad de las técnicas radiológicas (ultrasonograma, tomografía axial computarizada, resonancia magnética, etc.) los diagnósticos específicos pueden realizarse antes de la intervención, y la necesidad de Arthur P. Wheler. Bacterial Peritonitis: innovate experimental treatement. Critical Care Medicine 1999 Vol. 27. 28 Johnson CC, Baldessarre J, Levison ME. Peritonitis: update on pathophisiology, clinical manifestations and management. Clin Infect Dis 1997. 27 Dayana S. Sarango M. las laparotomías diagnósticas es cada vez menos común.28 45 Es bien conocido que la cirugía es la piedra angular del tratamiento de la peritonitis secundaria, sin embargo, las complicaciones del abdomen abierto. La relaparatomía programada y a demanda son dos estrategias frecuentemente utilizadas para el tratamiento de pacientes con sepsis abdominal. Dos aspectos son de considerable relevancia en el manejo de la peritonitis secundaria. El primero de éstos es el apoyo alimentario de los individuos afectados en quienes es imposible utilizar al menos de manera óptima el aparato digestivo. La peritonitis secundaria induce una marcada respuesta hipermetabólica con un gran consumo de proteínas estructurales (tanto de vísceras como el propio sistema inmunológico) que hacen que el huésped sea más susceptible a las complicaciones del propio tratamiento médico y quirúrgico de la peritonitis y más sensible al desarrollo de complicaciones infecciosas.29 Sin duda, la ruta de apoyo nutricio enteral es ideal por muchas razones (económicas, fisiológicas, menor morbilidad y mortalidad directa), pero en la mayor parte de las veces es difícil utilizarla tempranamente, ya que los pacientes con peritonitis secundaria requieren de mayor reposo digestivo por hipertensión intraabdominal, íleo prolongado, perforaciones, endovenoso sobreviene como la medida de manejo nutricio inicial. 29 Lamme B, Boermeester MA, Reitsma JB, Mahler CW, Obertop H, Gouma DJ. Meta-analysis of relaparotomy for secondary peritonitis. Br DJ Surg 2002; 89: 1516-24 Dayana S. Sarango M. enterorrafias y anastomosis riesgosas. El apoyo nutricio 46 3.3. PERITONITIS TERCIARIA: 3.3.1. DEFINICIÓN: Se define como la infección intraabdominal persistente o recurrente que sigue a una terapia aparentemente adecuada para una peritonitis primaria y secundaria. La flora es diferente a la primaria y secundaria y pueden cursar con una respuesta inadecuada al tratamiento y alta tasa de mortalidad. Son peritonitis difusas y persistentes, con poca exudación y ausencia de tabicación peritoneal, que no se resuelva ni evoluciona hacia la formación de abscesos intraabdominales bien delimitados. El paciente ha cursado con una peritonitis primaria o secundaria que a pesar de haber recibido terapia dual apropiada (quirúrgica y antimicrobiana) no tienen una resolución adecuada. Por lo general son pacientes en condiciones críticas que prolongan la respuesta progresivo cuadro de inflamatoria disfunción y desarrollan orgánica múltiple. un Es frecuente en pacientes multioperados e inmunodeprimidos. 3.3.2. ETILOGÍA: Entre las causa se menciona la resistencia a los antibióticos administrados para el tratamiento de la peritonitis previa. Uno de los condicionantes es el uso de dosis Se describe una correlación entre la colonización bacteriana intestinal y el desarrollo de la infección peritoneal, en la cual la translocación bacteriana juega un papel primordial más aun si Dayana S. Sarango M. subterapéutica. 47 esta favorecida por procesos como la isquemia intestinal, endotoxemia , desnutrición o flora intestinal resistente. Se aislan frecuentemente gérmenes oportunistas, bacterias de poca virulencia, a veces cepas resistentes de Serratia, Acinetobacter, Pseudomonas fermentadores, Staphylococcus aeruginosa, Bacilos coagulasa no negativo, Enterococcus del género faecium y sobre todo hongos.30 3.3.3. PRESENTACIÓN CLÍNICA: Se caracteriza por fiebre de bajo grado, leucocitosis, gasto cardiaco elevado y baja resistencia vascular sistémica. El metabolismo en general está elevado y estos pacientes son catabólicos. La disfunción de uno o más sistemas es un dato frecuente en este caso. La presentación clásica se detecta con frecuencia en la unidad de cuidados intensivos, al evaluar a un paciente en el posoperatorio de cirugía abdominal que se encuentra hipermetabólico y con fallas orgánicas en ausencia de foco infeccioso obvio. En estos casos por lo general ya se descartó flebitis relacionada con catéteres, infección de tejidos blandos, endocarditis, neumonía nosocomial o infección de vías urinarias; y es hasta entonces cuando el médico se concentra en el abdomen y solicita estudios complementarios como tomografía axial computarizada y ultrasonografía de abdomen para buscar causas de sepsis como colecistitis acalculosa6 o pequeños abscesos residuales, a pesar del antecedente de intraabdominal, si existía, fue erradicado o controlado. 30 Borráez O. Peritonitis terciaria. Infección en Cirugía. Editorial Panamericana. Bogotá Colombia. 2001. Dayana S. Sarango M. que la cirugía previa fue definitiva y el foco séptico 48 3.3.4. MANEJO: Ante la evolución tórpida de un cuadro de sepsis de origen abdominal debe plantearse el diagnóstico de un foco residual bien sea local o generalizado. Dentro del flujograma diagnóstico debe buscarse apoyo en la imaginología, por medio del ultrasonido y / o la TAC. En caso de peritonitis terciaria son mas frecuente las colecciones pobremente localizadas. En procesos localizados impera el drenaje percutáneo y en las generalizadas el abordaje abierto. 31 Los hallazgos en la reintervención condicionarán al tratamiento con abdomen abierto, en cuyo caso luego del lavado, se cubren los órganos intraabdominales con una bolsa de polivinilo, se recomienda realizar los sucesivos lavados cada 24- 48 horas hasta obtener al menos dos lavados limpios y planificar el cierre de la cavidad. Los antibióticos no sustituyen el tratamiento quirúrgico adecuado. Deben administrarse guiados por cultivos. No esta justificado la administración “a ciegas” ni por tiempo prolongado, esto puede facilitar la proliferación bacteriana y favorecer la translocación. Con respecto a la nutrición es de resaltar la importancia de la alimentación enteral, ésta estimula la activación de las defensas antimicrobianas en el intestino proximal al igual que la liberación de ácido gástrico, la producción de bilis, la inmunoglobulina A. Todos esto elementos contribuyen a mantener la relativa esterilidad del tracto gastrointestinal, a 31 Johnson CC, Baldessarre J, Levison ME. Peritonitis: update on pathophisiology, clinical manifestations and management. Clin Infect Dis 1997. Dayana S. Sarango M. motilidad intestinal, la colecistoquinina , secretina y la 49 controlar la translocación y preservar la resistencia a la colonización. 3.3.5. PREVENCIÓN: Es obvio que el diagnóstico de peritonitis terciaria actualmente se establezca por exclusión, y debido a que no existe tratamiento específico a su elevada mortalidad y al gran consumo de recursos hospitalarios, sólo resta hacer recomendaciones generales para prevenir la entidad, que es el enfoque más práctico. Las medidas generales de prevención se enfocan a: Reanimación temprana y agresiva dirigida a metas. Intervención quirúrgica temprana y definitiva cuando sea posible. Inicio de apoyo nutricional temprano, empleando la vía enteral lo antes posible. Control estricto de niveles de glucosa. Uso limitado de hemoderivados, empleándolos con niveles de hemoglobina < 7 g/dl si no existe contraindicación (afección neurológica, cardiovascular, etc.). Uso de antibióticos estrictamente necesarios y por el menor tiempo posible. Descontaminación selectiva del aparato digestivo, que en algunos subgrupos de pacientes ha dado resultados alentadores.32 3.3.6. PRONÓSTICO: El pronóstico de la peritonitis terciaria en parte de una adecuada terapéutica antimicrobiana empírica inicial. Los cambios tardíos en la 32 Johnson CC, Baldessarre J, Levison ME. Peritonitis: update on pathophisiology, clinical manifestations and management. Clin Infect Dis 1997. Dayana S. Sarango M. dependerá 50 terapéutica basados en los reportes de cultivos, no afectan el pronóstico cuando el régimen inicial no fue el adecuado. 3.4. ABSCESOS INTRAABDOMINALES. 3.4.1. DEFINICIÓN: Un absceso consiste en la colección bien definida de secreción purulenta aislada del resto de la cavidad peritoneal por adherencias inflamatorias en asas de intestino y mesenterio, epiplón mayor u otras vísceras abdominales. Los abscesos pueden desarrollarse en la cavidad peritoneal, en el interior de las vísceras abdominales o fuera de ellas y en el retroperitoneo. Los abscesos intraviscerales se desarrollan en dos situaciones después de la resolución de una peritonitis difusa en la que queda una infección localizada y después de la perforación de una víscera o ruptura anastomótica bien delimitada. Los abscesos intraabdominales postquirúrgicos aparecen en el 2% de los pacientes a quienes se les practica laparotomía exploradora y en el 23 % de los operados inicialmente por sepsis intraabdominal. Los abscesos postoperatorios son múltiples en 15 a 30% de las veces. La mortalidad esta relacionada directamente con el compromiso sistémico de la sepsis intraabdominal.33 subfrénicos o subdiafragmáticos, subhepáticos, fondo de saco de Douglas o rectovesical o pelviano, inframesocólicos, 33 Rotstein O. Peritonitis y abscesos intraabdominales. 2002. Dayana S. Sarango M. Los lugares más frecuentes de abscesos localizados son: 51 interasas, parietocólicos, fosas ilíacas. Incluso pueden aparecer por toda la cavidad peritoneal. 3.4.2. ETIOLOGÍA: Se desarrollan de dos situaciones: Por la persistencia de una zona de infección localizada, después de una peritonitis difusa. Por perforación de una víscera o una dehiscencia anastomótica bien delimitada por mecanismos peritoneales de defensa. El 74 % de los abscesos intraabdominales son intraperitoneales y pueden tardar entre 1 y 4 semanas en formarse. La diseminación hematógena o linfática al órgano afectado, son las causas más frecuentes de abscesos viscerales. La perforación del aparato digestivo hacia el retroperitoneo, la diseminación hematógena o linfática hacia órganos, están entre los mecanismos e formación d abscesos de la cavidad retroperitoneal. En orden de frecuencia: apendicitis, diverticulitis, afección de la vía biliar, úlceras pépticas perforadas, pancreatitis, enfermedad inflamatoria intestinal y post operatorio de cirugía abdominal, están entre las enfermedades que producen abscesos intraperitoneales secundarios. adquiridos en la comunidad o postoperatorios. Los primeros, corresponden a infecciones intraabdominales evolucionadas que se presentan ya como abscesos intraabdominales en el momento del diagnóstico inicial. Dayana S. Sarango M. Los abscesos intraabdominales tienen dos orígenes: 52 Entre éstos podemos citar los abscesos apendiculares o los secundarios a diverticulitis sigmoide. 34 Los abscesos postoperatorios sobrevienen en el curso de los primeros días de una intervención quirúrgica sobre el abdomen bien de tipo electivo o bien urgente (por peritonitis o por traumatismo abdominal). Mientras que la prevalencia de los abscesos adquiridos en la comunidad es difícil de precisar, sí que existe información prospectiva sobre la prevalencia de los abscesos postoperatorios. Olson et al intervenciones quirúrgicas de siguieron 32.284 diversas especialidades durante los primeros 30 días de postoperatorio; 97 pacientes presentaron 114 abscesos postoperatorios. De éstos, 71 pacientes habían sido intervenidos de cirugía abdominal. Dos terceras partes de los abscesos intraabdominales postoperatorios se dieron en pacientes sometidos a cirugía colo-rectal, gástrica o biliopancreática. Una cuarta parte de los pacientes presentaron bacteriemia debida al mismo patógeno y un 11% infección de herida quirúrgica35 3.4.3. FACTORES DE RIESGO: todos estos factores facilitan el desarrollo de una peritonitis terciaria en pacientes que presentan un cuadro de infección peritoneal secundaria. El manejo de este tipo de paciente en las unidades de 34 35 Wilmore. Atención del paciente quirurgico.Pharmarket.Madrid 2000. Emmanuel K, Weighaedt H, Bartels H, Siewert JR, Holzmann B. Current and future concepts of abdominal sepsis. World J Surg 2005; 29: 3-9. Dayana S. Sarango M. cuidados intensivos, es un factor de riesgo para que el 53 germen causal del absceso sea nosocomial, por lo general por diseminación desde otro foco infeccioso sobre todo si existe una injuria previa del peritoneo. Edad avanzada. Desnutrición. Insuficiencia renal crónica. Diabetes. Corticoesteoroides. Inmunosupresión. Administración previa de inhibidores potentes de la secreción gástrica. Alimentación parenteral total. El uso prolongado de antibióticos de amplio espectro altera la flora endógena (anaeróbica) facilitando el crecimiento y la colonización de bacteria de baja virulencia o saprofitas, esto se conoce como la alteración de la resistencia a la colonización. Los factores que contribuyen a mantener la resistencia a la colonización bacteriana están alterados en pacientes críticamente enfermos. Entre estos se mencionan: la relativa esterilidad del tracto gastrointestinal que le ofrece la acidez gástrica, la motilidad intestinal normal, las sales biliares, la inmunoglobulina A y las células de Paneth. La alteración de las defensas del huésped tiene un rol importante en la recurrencia de la infección, bien sea en con la formación de abscesos como resultado de una 3.4.4. MICROBIOLOGÍA: Los estudios retrospectivos de resultados microbiológicos y hallazgos clínicos cuyas muestras fueron de Borráez O. Peritonitis terciaria. Infección en Cirugía. Editorial Panamericana. Bogotá Colombia. 2001. 36 Dayana S. Sarango M. respuesta local parcial o con una peritonitis difusa.36 54 áreas infectadas y procesadas para determinar la presencia de bacterias tanto aeróbicas como anaeróbicas demostraron la etiología polimicrobiana de los abscesos y la asociación de esta flora bacteriana y el sitio anatómico de la infección. El grupo de Bacteroides fragilis que colonizan el tracto gastrointestinal fueron usualmente aislados en los abscesos intraabdominales y rectales. Los aerobios y organismos facultativos en estos sitios fueron las enterobacterias. La flora bacteriana del tracto gastrointestinal es muy dinámica, influyendo en el tipo y severidad de la infección post perforación. Ya se ha mencionado el cambio que ofrece, a medida que se avanza en el tracto en cuanto al tipo y al número de bacterias, además de la influencia del pH gástrico y su efecto sobre las bacterias ingeridas desde la orofaringe. A medida que se distancia el intestino comienza a alcalinizarse su contenido y a disminuir la tensión de oxigeno lo cual favorece un incremento en el número de anaerobios estrictos. Un gran número de patógenos pueden colonizar el tracto alto en pacientes con disminución de la acidez gástrica y en aquellos con síndrome de intestino corto o anastomosis. La microbiología de los abscesos intraabdominales que se desarrollan después de una perforación de una víscera está compuesta por la flora intestinal correspondiente al nivel de la lesión. Las bacterias anaeróbicas predominante son del grupo las bacterias aeróbicas y facultativas más comúnmente aisladas son Enterobacteria y Enterococcus spp del Grupo D. Estos organismos fueron recuperados de una gran variedad de abscesos: intraabdominales, retroperitoneales, viscerales Dayana S. Sarango M. B. fragilis, Estreptococos spp. y Clostridium spp., mientras que 55 (pancreático, hepático, esplénico), perirrectales, post ruptura de diverticulitis y subfrénicos.37 3.4.5. FASES CLÍNICAS: Las complicaciones sépticas de un abdomen operado son de diagnóstico difícil debido a que el dolor postoperatorio, íleo y el soporte ventilatorio y hemodinámica pueden enmascarar los signos de un abdomen agudo. Una taquicardia sinusal persistente (más de 120 lpm) a pesar de una adecuada terapia analgésica y reposición de volumen, alteración del estado mental, disfunción respiratoria e hiperglicemia de difícil control, junto a íleo paralítico después del 7mo día de la cirugía electiva debe hacer sospechar de la presencia de un absceso intraabdominal. La cirugía abdominal produce una insuficiencia respiratoria restrictiva más el dolor de la incisión puede requerir apoyo ventilatorio. Si entre el 4°- 5º persiste la taquipnea o difícil la deshabituación al soporte ventilatorio, la causa puede ser una sepsis persistente. Es común el balance positivo en las primeras 24 horas de la cirugía y depende del tipo y la extensión de la misma. Los cambios fisiológicos que resultan de un tercer espacio normalmente se resuelven entre 3°- 4° día postoperatorio y se hace aproximado a cero entre el 5º-7º, la persistencia de balances hídricos positivos es un signo precoz de abscesos. procederse a un enfoque global en busca del proceso infeccioso. Un cambio en los hallazgos abdominales como 37 The Microbiology of Postoperative Peritonitis. Clinical Infectious Diseases 2001. Dayana S. Sarango M. Cuando se presentan los signos de abscesos debe 56 pérdida de ruidos intestinales, signos de irritación peritoneal pueden apuntar a un foco abdominal. Un recuento leucocitario mayor de 12000 pmm3 puede orientar hacia una posible sepsis. En algunos casos no hay leucocitosis sino leucopenia, siendo esta un signo de gravedad. Aún con leucopenia, suele existir una desviación a la izquierda y células inmaduras en más del 10 %. La extensión de la evaluación inicial esta determinada por el tiempo desde la cirugía y la situación clínica de la paciente. Complicaciones catastróficas precoces como la gangrena gaseosa, la fascitis necrotizante, necrosis intestinal o la dehiscencia completa de suturas se presentan de forma dramática que ameritan intervención quirúrgica inmediata sin necesidad de exploraciones complementarias. Los test diagnósticos realizados antes de la primera semana de evolución con frecuencia son incapaces de confirmar una sospecha clínica de abscesos. Hay que buscar el momento adecuado para cada estudio, aumentando así su sensibilidad y especificidad. 3.4.6. FASES DE EVOLUCIÓN: Las fases en la evolución de un absceso postquirúrgico son:38 • Primeras 48 horas: la fiebre en este periodo puede difícil. Debe ser excluida una causa extraabdominal. No son necesarias pruebas específicas. 38 Protocolos Clínicos SEIMC Sociedad Española de Enfermedades Infectocontagiosas y Microbiología Clínica, Peritonitis y otras infecc. Intraabdominales. 2006. Dayana S. Sarango M. indicar la presencia absceso pero su confirmación es 57 • Días 2 hasta el 7: en esta fase están presentes los signos clínicos de abscesos. Es posible el control con antibioticoterapia y soporte agresivo en cuidados intensivos. Por lo general las pruebas imagenológicas no son útiles en este periodo. Es conveniente descartar otros focos infecciosos extra abdominales. De existir un desequilibrio entre la virulencia del germen y la respuesta antiinflamatoria del huésped y la consecuente progresión a la falla orgánica múltiple, se recomienda la re exploración abdominal antes de que avance el deterioro. Los estudios imagenológicos ofrecen poco aporte diagnóstico e introducen pocos cambios en cuanto al tratamiento. • En este sentido, la relaparatomía estará indicada en: o Abdomen agudo. o Falla de un solo sistema sin causa clara. o Progresión de falla orgánica múltiple sin causa que lo explique. o Dehiscencia de la herida operatoria, aire libre en las radiografías, bacteriemia causada por flora intestinal. En el 80% de los pacientes que son reexplorados se encuentra fuente abdominal como causa del fallo • Días 7 a 14: En este periodo están indicados los estudios imagenológicos, si luego de 7 días de la cirugía persisten los signos y no se encuentran focos extra Dayana S. Sarango M. multiorgánico. 58 abdominales. De resultar positiva la prueba diagnóstica para rastreo de foco abdominal, debe tener una orientación terapéutica: drenaje de colección purulenta, corrección de fuga anastomótica entre otras. 3.4.7. PRESENTACIÓN CLÍNICA: Suelen presentar signos localizados y sistémicos de inflamación. Presentan dolor abdominal moderado y localizado a la palpación en el sitio de la infección. Debido a la presencia de adherencias de epiplón, intestino o vísceras adyacentes, con frecuencia se palpa una tumoración difusa más que una tumoración delimitada. Los pacientes suelen presentar fiebre, anorexia y leucocitosis con desviación a la izquierda. La presencia de fiebre y leucocitosis persistente es muy sugestiva de infección y debe llevar a realizar investigaciones mas profundas del estado del paciente, ya que el empleo de antibióticos puede enmascarar el cuadro clínico. El patrón clínico suele ser el de una enfermedad secundaria aguda que aparece tras una enfermedad abdominal primaria o en el postoperatorio de una patología abdominal. Los síntomas y signos locales varían mucho con la localización y la fuente del absceso. Los abscesos subfrénicos habitualmente se acompañan por hallazgos torácicos con afectación pulmonar y/o pleural, mientras que los subhepáticos tienen mayor clínica abdominal y poca pulmonar. intervenciones urgentes; generalmente a consecuencia de infecciones intraabdominales o traumatismos penetrantes; que tras intervenciones electivas. Dayana S. Sarango M. Los abscesos postoperatorios son más frecuentes tras 59 La presencia de un síndrome febril tras una laparotomía debe hacer sospechar la formación de un absceso y obliga a un diagnóstico diferencial entre las infecciones nosocomiales más frecuentes en estas circunstancias: neumonía, bacteriemia por catéter, infección urinaria, infección de herida e infección intraabdominal. Un intervalo libre de fiebre en el postoperatorio es sugestivo de absceso intraabdominal. En el estudio de Olson et al. el tiempo medio desde la intervención quirúrgica hasta el diagnóstico de absceso intrabdominal fue de ocho días (rango, 3-29 días). La toma de hemocultivos ante un síndrome febril postoperatorio de causa poco clara está justificada ya que hasta un 25% de abscesos se acompañan de bacteriemia.39 3.4.8. DIAGNÓSTICO: diagnóstico se basa en la sospecha clínica y en la confirmación por imagen: Abscesos adquiridos en la comunidad: El diagnóstico de absceso intraabdominal por complicación de un proceso séptico adquirido en la comunidad, suele hacerse a partir de la historia clínica, la presencia de fiebre y leucocitosis, y una tomografía axial computarizada (TC) confirmativa. Generalmente es posible obtener una historia de dolor abdominal localizado y fiebre de varios días de evolución antes de que el paciente sea visitado en el hospital. Asimismo, la historia clínica detallada puede orientar hacia la colecistitis o diverticulitis sigmoide. La fiebre suele ser vespertina y el hemograma muestra leucocitosis (> 39 MEDICRIT Revista de Medicina Interna y Medicina Crítica. 2006. Dayana S. Sarango M. patología que ha dado origen al absceso: apendicitis, 60 10.000 leucocitos/mm3). En ocasiones es posible palpar una masa abdominal dolorosa en la vecindad de la víscera perforada. El diagnóstico definitivo se obtiene mediante TC. En casos de sospecha de perforación diverticular es particularmente útil la TC tras administrar un enema de contraste hidrosoluble. Abscesos postoperatorios: Los abscesos postoperatorios son más frecuentes tras intervenciones urgentes –generalmente a consecuencia de infecciones intraabdominales o traumatismos penetrantes- que tras intervenciones electivas. La presencia de un síndrome febril tras una laparotomía debe hacer sospechar la formación de un absceso y obliga a un diagnóstico diferencial entre las infecciones nosocomiales más frecuentes en esta circunstancias: neumonía, bacteriemia por catéter, infección urinaria, infección de herida e infección intraabdominal. Un intervalo libre de fiebre en el postoperatorio es sugestivo de absceso intraabdominal. En el estudio de Olson et al. el tiempo medio desde la intervención quirúrgica hasta el diagnóstico de absceso intrabdominal fue de ocho días (rango, 3-29 días). La toma de hemocultivos ante un síndrome febril postoperatorio de causa poco clara está justificada ya que hasta un 25% de abscesos se acompañan de bacteriemia. o Rx simple de abdomen y tórax: Rara vez es diagnóstica. Los datos radiológicos con frecuencia demuestran la presencia de acúmulo de gas extraluminal o de opacidades irregulares de Dayana S. Sarango M. 61 tejidos blandos, cualquiera de los cuales es indicativo de la formación de abscesos. o Ecografia: Es útil en la determinación del tamaño, forma, consistencia y relaciones anatómicas de una masa intraabdominal. El aspecto de los abscesos varía mucho desde lesiones anecogénicas hasta masas muy ecogénicas, pero típicamente se presentan como una colección de liquido con una pared irregular y la presencia de algunos ecos internos. o TAC: Es la técnica mas exacta disponible para el diagnóstico de abscesos intraabdominales. Los hallazgos observados compatibles con un absceso incluyen una masa tisular de baja densidad y una cápsula definible. La TAC puede detectar gas extraluminal, hallazgo muy sugestivo de absceso. El material de contraste intraluminal ayuda a distinguir las asas intestinales de las cavidades del absceso, mientras que el contraste parenteral realza la cápsula circundante y permite así una mas fácil identificación.40 3.4.9. TRATAMIENTO: El principal tratamiento para cualquier absceso intraperitoneal es el drenaje. El manejo efectivo depende de la localización exacta del absceso, la temprano y adecuado. 40 Velmahos GC, Kamel E, Berne TV, Yassa N, RamiconeE, Song Z, Demetriades D. Abdominal computedtomography for the diagnosis of intra-abdominal sepsisin critically injured patients. Arch Surg 1999. Dayana S. Sarango M. discriminación entre abscesos únicos y múltiples y el drenaje 62 El tratamiento convencional para los abscesos intraperitoneales ha incluido usualmente el drenaje quirúrgico, pero en la actualidad se ha logrado tratamiento con éxito mediante drenaje percutáneo por catéter. No obstante en el tratamiento del absceso intraperitoneal debemos hablar de antibióticos y drenaje. Tratamiento antibiótico: Décadas de tratamiento empírico avalan la eficacia de la antibioterapia en las infecciones intraabdominales. Su importancia relativa, sin embargo, ha sido difícil de objetivar porque en la presentación clínica, la evolución postoperatoria y el pronóstico de los abscesos intraabdominales influyen muchos factores: la virulencia de los microorganismos implicados, la magnitud del inoculo, la adecuación de la intervención quirúrgica, la persistencia de la contaminación peritoneal, la presencia de coadyuvantes, la administración apropiada de antibióticos y las defensas del huésped. 41 A pesar de estas limitaciones, en la actualidad existe un creciente consenso sobre la importancia de una antibioticoterapia empírica adecuada ya que la falta de cobertura frente a determinados patógenos aumenta la morbilidad y la mortalidad de las infecciones intraabdominales. El tratamiento antibiótico persigue 41 Lantto E. InvestigatioSitges-Serra A, López MJ. Tratamiento antibiotic de las infecciones intraabdominales. Editorial EMISA. Madrid 2000. Dayana S. Sarango M. tres objetivos fundamentales: 63 o Curativo: administrados precozmente en el curso de la formación de un absceso intraabdominal, los antibióticos pueden interrumpir su historia natural y curarlo. o Paliativo: los antibióticos atenúan las consecuencias sistémicas de una supuración intraabdominal localizada, evitando la bacteriemia y colaborando con las defensas del huésped en delimitar correctamente la infección. o Coadyuvante: los antibióticos colaboran con el drenaje radiológico o quirúrgico del absceso en la eliminación del inoculo bacteriano residual. La administración de antibióticos solos tiene menos posibilidades de ser eficaz por múltiples razones, incluyendo la poca penetración de los antibióticos en el interior del absceso, y la inactivación del antibiótico en el microambiente de la infección (hipoxia y acidosis) e inactividad del fármaco contra grandes inóculos debe iniciarse bacterianos. El tratamiento antimicrobiano inmediatamente después de obtenidas muestras de sangre para cultivo coincidiendo con la fiebre, debiendo cultivarse además el contenido que se extraiga del Los fármacos empleados en el tratamiento de los abscesos intraabdominales deben ofrecer una cobertura adecuada frente a enterobacterias, enterococos y Bacteroides del grupo fragilis. Aunque en algunas Dayana S. Sarango M. mismo cuando se realice el drenaje. 64 recomendaciones aún se consideren como casi equivalentes los regímenes que cubren o no al enterococo, éste debe cubrirse sistemáticamente en el tratamiento del absceso intraabdominal, especialmente si éste no es de origen apendicular. 42 Estas mismas recomendaciones abogan por cubrir E. faecalis cuando los cultivos microbiológicos resultan positivos para este microorganismo. Para entonces, sin embargo, se ha perdido la ventana terapéutica de 72 horas durante la que la eficacia de los antibióticos es máxima. Tratamiento invasivo: o Relevancia del drenaje: La curación de un absceso intraabdominal exige un drenaje externo de su contenido purulento. Tan sólo en fases muy precoces pueden curarse exclusivamente con antibióticos. La fundamental para evacuación eliminar del la pus es fuente de endotoxina y de gérmenes viables que mantienen la infección y pueden ocasionar bacteriemia. La presencia de un foco séptico no drenado supone asimismo un estrés fisiológico con alteraciones metabólicas tales como proteólisis, Los 42 abscesos suponen, asimismo, un foco Lantto E. InvestigatioSitges-Serra A, López MJ. Tratamiento antibiotic de las infecciones intraabdominales. Editorial EMISA. Madrid 2000. Dayana S. Sarango M. neoglucogénesis y balance nitrogenado negativo. 65 inflamatorio que secuestra volumen y proteínas plasmáticas, especialmente albúmina. o Drenaje percutáneo: Esta modalidad de drenaje ha ido ganando en popularidad ya que puede realizarse sin necesidad de anestesia general ni de una intervención quirúrgica formal. Se basa en la localización del absceso mediante ecografía o TC y el drenaje del mismo utilizando un catéter insertado percutáneamente bajo control de imagen. En pacientes con abscesos de origen intestinal esta modalidad terapéutica consigue la curación en unas dos terceras partes de los pacientes. Bernini et al. estudiaron 82 pacientes con 111 abscesos intraabdominales originados en el colon bien por diverticulitis o como complicación postoperatoria. Se consiguió una curación completa sin necesidad de intervención quirúrgica en el 65% de los casos. En los 26 casos con abscesos uniloculares bien definidos el éxito terapéutico fue del 100%. Tanto en éste como en un estudio anterior una puntuación del baremo Apache II de 15 o superior se asoció con mayor proporción de fracaso terapéutico frente al Tras el adecuado drenaje los signos clínicos de infección deben desaparecer, con retirada de la 43 Grupo Para El Estudio De La Infección Intraabdominal En Urgencias. Infección intraabdominal en urgencias. Estudio descriptivo multicéntrico 2000. Dayana S. Sarango M. drenaje abierto.43 66 fiebre en 24-48 h, descenso de los leucocitos y desaparición o modificación de las imágenes en la ecografía o TAC. Los requisitos generales para el drenaje percutáneo incluyen: o Un absceso al que pueda llegarse adecuadamente por una vía percutánea segura. o Absceso unilocular. o Absceso no esté vascularizado y el paciente no tenga coagulopatías. o Evaluación radiológica y quirúrgica con respaldo quirúrgico para cualquier complicación o fallo. o Posibilidad de drenaje declive a través del catéter colocado por vía percutánea. Si existe una infección que no pueda drenarse de forma adecuada o si no se encuentra un absceso localizado, deberá valorarse la realización de una laparotomía exploradora. Las complicaciones con el drenaje percutáneo son mínimas oscilando entre un 4-15%. La hemorragia por laceraciones de los vasos puede ocurrir al insertarse el catéter, así como algunas fístulas entero cutáneas pueden producirse con el Los criterios para extraer un drenaje percutáneo son: Resolución clínica de la sepsis. Dayana S. Sarango M. drenaje de los abscesos. 67 Secreción mínima a través del mismo. Evidencia radiológica por ecografía o TAC de la resolución del absceso. La duración global del drenaje es muy variable y oscila de 4 a 30 días. o Desbridamiento y drenaje quirúrgicos: Se impone cuando el paciente se halla en situación grave (APACHE II>15), cuando se trata de abscesos multiloculados con tejidos necróticos (abscesos pancreáticos), cuando el absceso se asocia a un cuerpo extraño (gasa) y ante la menor sospecha de que pueda existir una infección intraabdominal más generalizada.44 La sospecha fundada de que el absceso puede ser secundario a una dehiscencia anastomótica precoz es también un argumento de peso para realizar una reintervención. En general, los abscesos más graves suelen darse precozmente en el curso postoperatorio, son de mayor tamaño y eventualmente múltiples o asociados a infección generalizada. Por estos motivos, son los que más a menudo exigen una reintervención formal con exploración completa del abdomen. Es más probable el éxito del drenaje éste ocurre como complicación postoperatoria, en donde la falla es más común con 44 abscesos muy pequeños, abscesos Grupo Para El Estudio De La Infección Intraabdominal En Urgencias. Infección intraabdominal en urgencias. Estudio descriptivo multicéntrico 2000. Dayana S. Sarango M. cuando 68 pancreáticos y abscesos en los que se ha aislado un hongo. La laparotomía está indicada para el drenaje de los abscesos cuando se localizan en el fondo de saco, entre las asas intestinales o cuando son múltiples, sobre todo en el postoperatorio inmediato. El drenaje laparoscópico de los abscesos abdominales se ha reportado con buenos resultados, pero aún no está claro si esta técnica ofrece ventajas significativas sobre la cirugía abierta o el drenaje radiográfico percutáneo. El mismo objetivo se puede lograr dejando la herida abierta después de que la colección ha sido drenada. Este principio se popularizó en el manejo de infección de heridas quirúrgicas, el cual dio inicio al concepto del manejo de abdomen abierto en infecciones intraabdominales abiertas, también conocida como laparotomía. Las ventajas potenciales del abordaje mediante abdomen abierto, incluyen la reducción de la presión intraabdominal y la facilidad de re exploración, lo que permite realizar laparotomías repetidas en la unidad de cuidados intensivos. 45 A pesar de que el manejo de abdomen líquidos importante, aumento en el riesgo de la 45 Cooper GS, Shlaes DM, Salata RA. Intraabdominal infection: differences in presentation and outcome between younger patiens and the elderly. Clin Infect Dis 1999. Dayana S. Sarango M. abierto predispone al paciente a sufrir pérdida de 69 formación de fístulas y complicaciones de la herida como evisceración temprana y formación de hernias, el uso de polipropileno sintético o malla absorbible minimiza estas complicaciones, ya que permite el cierre temporal de la pared abdominal y previene la desecación de las asas intestinales expuestas. También el uso de re laparotomías planeadas o la reparación abdominal por etapas disminuye la presentación Dayana S. Sarango M. de complicaciones. 70 4. ÍNDICES PRONÓSTICO PARA PERITONITIS: Los principales factores de riesgo que determinan el índice pronóstico para la peritonitis son: la presencia de insuficiencia de algún órgano, hemocultivos positivos, abscesos recidivantes o persistentes, abscesos múltiples y edad superior a los 50 años. Esto sugiere que las muertes por infección intraabdominal son consecuencia del fracaso de la respuesta fisiológica adecuada por parte del huésped. Hay factores generales que influyen en el pronóstico del enfermo: la adecuación de la respuesta neuroendocrina a una infección grave y el estado de nutrición del paciente previo a la peritonitis. Es por ello que los pacientes de más de 70 años tienen peor pronóstico frente a este tipo de infecciones ya que en ellos es relativamente frecuente la tríada de malnutrición, síndrome eutiroideo y mala adaptación fisiológica. Ello pone de relieve la importancia de una adecuada respuesta metabólica a la agresión y, en su defecto, la importancia de un adecuado soporte médico y nutricional. 46 La predicción del riesgo de muerte en la peritonitis a través de diferentes índices pronósticos como: el Acute Physiological and Chronic Health Evaluation II (APACHE II) , el Índice Peritonítico de Mannheimer (IPM), el Índice de Disfunción Orgánica Múltiple (IDOM), el Estado Fisiológico Agudo Simplificado II (SAPS II, siglas en inglés), Índice de Peritonitis de Altona II (IPA II), Índice de Linder, Índice de Hacettepe final, los cuales constituyen un arma importante del cirujano y el intensivista en el momento de evaluar, monitorizar, y planear las Demmel N, Muth G, Maag K, Osterholzer G. Prognostic score in peritonitis: the Mannhein Peritonits Index or APACHE II. Langenbecks Arch Chir 1999. 46 Dayana S. Sarango M. permiten la estimación de la severidad de la enfermedad y del desenlace 71 intervenciones terapéuticas, lo que pudiera repercutir positivamente en Dayana S. Sarango M. la supervivencia de los enfermos . 72 5. FACTORES PREDICTIVOS DE PRONÓSTICO DE SEPSIS. Las funciones inmunológicas sufren marcadas alteraciones posteriores a cualquier procedimiento quirúrgico. A mayor extensión del mismo, mayor inmunosupresión y mayor riesgo para desarrollar infección postoperatoria y sepsis. Entre estas alteraciones resaltan: Insuficiente proliferación de subpoblaciones de linfocitos. Retardo en la respuesta de hipersensibilidad cutánea. Falla en la expresión de la clase II del complejo mayor de histocompatibilidad. Alteraciones en la función neutrofílica y producción de oxirradicale. Entre los factores que pueden predecir el desarrollo de infección grave postoperatoria están la supresión de la respuesta inmune como lo demuestra una falta o baja respuesta de las pruebas de hipersensibilidad cutánea, así como una falla en la expresión de la HLA-DR de células monocíticas. La genotipificación está ocupando un interesante y novedoso papel en la identificación de los individuos en riesgo para desarrollar infección sistémica y sufrir mayor mortalidad, así individuos homocigotos para el gen del factor de necrosis tumoral beta (FNT-β) heterocigotos B1/B2, u homocigotos B1/B1, así como también lo tienen Dayana S. Sarango M. alelo FNT-B2 (B2/B2) tienen mayor mortalidad que los individuos 73 aquellos pacientes con polimorfismos en los genes que codifican la producción de interleucinas 1 y 12.47 El pronóstico de la sepsis abdominal depende de un diagnóstico temprano para una rápida aplicación terapéutica. Se cuenta con pocas evidencias que demuestran que algunas alteraciones están presentes desde el inicio del cuadro séptico y no son consecuencia del curso del mismo, entre los mejor documentados están el papel protector que tiene una elevación en la producción de la interleucina 12 y contrariamente la elevada producción de interleucina 18 como factor predictivo de mortalidad en sepsis abdominal. En la perspectiva del mejor conocimiento de otras alteraciones de la inmunidad natural, de mediadores celulares específicos como el factor inhibidor de la migración de macrófagos y del papel que jueguen proteínas del sistema de complemento con sus receptores (C5a y C5aR), en el desarrollo de sepsis generalizada y la supervivencia comprenderemos la intrincada red de mecanismos inmunológicos que puedan favorecer el desarrollo y muerte por peritonitis o por el Ferrer2, Frank Alvarez Li2, Pedro R. Nieto Prendes 2,Orlando Aguila Melero1Hospital Universitario "Dr. Gustavo Aldereguía Lima"Cienfuegos, Cuba. Factores Pronósticos Para La Mortalida En La Peritonitis. 2000. 48 Ferrer2, Frank Alvarez Li2, Pedro R. Nieto Prendes 2,Orlando Aguila Melero1Hospital Universitario "Dr. Gustavo Aldereguía Lima"Cienfuegos, Cuba. Factores Pronósticos Para La Mortalida En La Peritonitis. 2000. 47 Dayana S. Sarango M. contrario, proteger al huésped de este irreversible evento.48 74 La liberación de microorganismos en la cavidad peritoneal por una perforación, biliar o entérica, junto con la circulación del peritoneo que facilite la diseminación de gérmenes contaminantes, es la forma que en general inicia una infección intraabdominal. Puede ocurrir perforación en el síndrome de víscera hueca, por fenómenos obstructivos que impidan la propulsión o por lesiones que alteren la integridad anatómica de la pared. La translocación bacteriana representa un papel predominante en aquellas patologías que no cursan con el fenómeno de perforación. Otra causa esta relacionada con la patología inflamatoria infecciosa de vísceras macizas. La cavidad abdominal puede manejar un episodio simple de contaminación (perforaciones gástricas e incluso duodenales) pues los mecanismos de defensa abdominal están en condiciones de controlarlo. Los siguientes son factores que pueden favorecer la continuidad de la contaminación y originar respuesta inflamatoria con la consecuente liberación de mediadores inflamatorios, secuestro de líquidos, hipovolemia, hipo perfusión, absorción de toxinas, y evolucionar a sepsis y falla multiorgánica: 1. El tipo y número de bacterias: como fuente de patógenos el tracto con el sitio del tubo digestivo afectado, debe tenerse en cuenta la flora normal de cada segmento. El esófago y el estómago contienen normalmente un recuento bacteriano menor a 103 bacterias por mililitro, formado por cocos gram positivos del grupo S. viridans, cocos Dayana S. Sarango M. gastrointestinal contiene más de 400 especies de bacterias. En relación 75 anaerobios, lactobacilos y hongos. En la porción proximal del intestino delgado, yeyuno, entre 103-105 bacterias con estreptococos, estafilococos, lactobacilos y hongos. predominio de 49 La concentración microbiana aumenta a 106 al alejarse del yeyuno hacia el íleon y la flora se asemeja más a la colónica con bacilos gramnegativos, Bacteroides y Bifibacterium. La relación entre bacterias aerobias y anaerobias es similar en la porción distal del intestino delgado y se modifica al ingresar al intestino grueso. En el intestino grueso las bacterias constituyen el 55 % del peso sólido de la materia fecal, la flora aumenta a 1012 por gramo y es predominantemente anaerobia en una relación de 1.000: 1 a 3.000: 1, principalmente del grupo de Bacteroides fragilis constituyendo el 75 % de los anaerobios aislados. También se encuentran Peptostreptococcus, Clostridium. Los aerobios Eubacterium, predominantes son: Bifidobacterium Escherichia y coli, Streptococcus y Enterococcus. La distribución bacteriana depende del estado funcional del órgano y de la terapéutica de base. La flora gástrica puede cambiar en caso de neoplasia comorbida o con empleo prolongado de antiácidos. A un pH bajo el contenido del estómago suele ser estéril y en pacientes con aclorhidria el recuento de bacterias puede llegar a 105. La densidad de gérmenes anaerobios se incrementa en casos de obstrucción intestinal. En internaciones prolongadas el tracto digestivo puede ser colonizado con flora nosocomial. El uso previo de esteroides, diabetes e pueden modificar la flora. Las intervenciones quirúrgicas que dejan un asa ciega excluida (gastrectomía tipo Billroth II y en Y de Roux) producen un asa eferente ciega de intestino delgado, 49 Microbiología Clínica, Peritonitis y otras infecc. Intraabdominales. 2006. Dayana S. Sarango M. inmunosupresores 76 que favorece un éstasis y es colonizada por enterococos, enterobacterias y Bacteroides. Las colostomías e ileostomías alteran la flora intestinal, disminuyendo la cantidad de anaerobios en el contenido fecal. 2. El sinergismo bacteriano (infección bifásica): la naturaleza polimicrobiana representa un verdadero sinergismo entre los gérmenes responsables de la infección manifestado por el patrón bifásico que presentan las peritonitis. En la primera etapa, del primero al séptimo día, predominan los fenómenos provocados por las endotoxinas bacterianas de los gérmenes gramnegativos, en especial la Escherichia coli. A medida que los mecanismos de defensa del peritoneo consumen oxígeno, disminuye su concentración dentro de la cavidad lo cual permite la proliferación de gérmenes anaerobios estableciéndose la fase formación de abscesos del quinto al séptimo día en adelante. Los micoorganismos aerobios parecen ser responsables en la mortalidad elevada en la peritonitis aguda, mientras que los anaerobios son necesarios para el desarrollo de abscesos intraabdominales en los sobrevivientes. Las implicaciones terapéuticas son claras: los dos componentes microbianos deben recibir tratamiento antibiótico adecuado. a. Mecanismos propuestos para el sinergismo bacteriano: Factor de crecimiento o medio nutritivo producido por una bacteria que permita el crecimiento de otra más virulenta. Producción de secreciones bacterianas que protegen a otras bacterias de los mecanismos de defensa del huésped. Dayana S. Sarango M. 77 Formación de un medio adecuado para el crecimiento de un germen patógeno. El consumo de oxígeno por parte de las bacterias aerobias favorece el crecimiento de gérmenes anaerobios. 3. Obstrucción: como regla general la densidad de microorganismos se incrementa de manera logarítmica en presencia de una obstrucción distal del intestino. 4. Hemoglobina y Pigmentos biliares: la presencia de hemoglobina en cavidad peritoneal aumenta la proliferación bacteriana y la virulencia en la peritonitis. Su degradación facilita un substrato proteico para la actividad metabólica del germen. El hierro acelera la replicación bacteriana. Las propiedades detergentes de los pigmentos biliares disminuyen la tensión superficial del peritoneo interfiriendo en su mecanismo de defensa mediado por la fibrina evitando el sello de las perforaciones y el aislamiento del foco de contaminación. 5. Cuerpos extraños: los detritus y material no digerido proveniente de perforaciones intestinales determinan reacción a cuerpo extraño. 6. Factores sistémicos: ocurre incremento de la virulencia de la peritonitis cuando existen estados comorbidos que disminuyen la respuesta del huésped, estos son: diabetes, desnutrición, obesidad, alcoholismo crónico, inmunosupresión (esteroides, antineoplásicos, infección por VIH). inflamación con la finalidad de erradicarla y de facilitar la reparación tisular. Dayana S. Sarango M. 7. Respuesta inflamatoria: como en toda injuria infecciosa aparece la 78 Fundamentalmente, la inflamación aguda es una respuesta benéfica caracterizada por un incremento del diámetro y flujo vascular, aumento de la permeabilidad capilar con exudación de fluido rico en proteínas y de migración de leucocitos al sitio de lesión. La alteración de las células mesoteliales determina una degranulación de los mastocitos peritoneales ocasionando liberación de histamina, serotonina y péptidos vasoactivos que determinan un aumento importante en la permeabilidad vascular esplácnica, facilitando el paso a la cavidad abdominal líquidos con contenido proteico y alta cantidad de fibrinógeno. Este, es transformado en fibrina que adhiere a las superficies adyacentes. Hay una disminución de la actividad del activador del plasminógeno que se encuentra en las células Mesoteliales, perpetuándose las adherencias de fibrina hasta que la producción de colágeno las convierte en adherencias fibrosas. Con las acciones anteriores orientadas a la localización de la infección, se activa el sistema de complemento iniciando la quimiotaxis y la opsonización favoreciendo la llegada de granulocitos e iniciando la fagocitosis bacteriana. La interacción de la fagocitosis y las defensas del huésped actuando contra la proliferación bacteriana puede tomar tres vías: La superación de las defensas del huésped por la cantidad bacteriana y su proliferación con la consecuente diseminación sistémica. Las defensas del huésped pueden erradicar los patógenos Dayana S. Sarango M. potenciales ante un número y virulencia mínima de los gérmenes. 79 La localización y no erradicación de alta cantidad de gérmenes y la 50 Cooper GS, Shlaes DM, Salata RA. Intraabdominal infection: differences in presentation and outcome between younger patiens and the elderly. Clin Infect Dis 1999. Dayana S. Sarango M. formación de abscesos y adherencias.50 80 La importancia de la antibioticoterapia en el conjunto del tratamiento general de las infecciones intrabdominales ha sido difícil de objetivar y sólo hasta fechas recientes se ha probado, más allá de toda duda, su papel esencial en la curación sin complicaciones de este tipo de infecciones. Ello ha sido así porque en la evolución postoperatoria y el pronóstico de las peritonitis influyen muchos factores: la virulencia de los microrganismos implicados, la magnitud del inoculo, la del control del foco séptico, la persistencia de la contaminación peritoneal, presencia de coadyuvantes, la administración apropiada de antibióticos y las defensas del huésped. Aislar el papel que juega la administración correcta de los antibióticos ha sido una labor metodológicamente compleja. 1.1. 51 RELEVANCIA DEL TRATAMIENTO ANTIBIÓTICO ADECUADO: Investigaciones realizadas en 460 casos de peritonitis adquiridas en la comunidad y analizaron los resultados obtenidos según la adecuación del tratamiento antibiótico recibido. Los pacientes que recibieron antibióticos de espectro inadecuado respecto a los gérmenes cultivados, tuvieron una mortalidad, morbilidad y estancia hospitalaria un 40% más elevada que las de los pacientes tratados apropiadamente. Un segundo análisis reveló que los pacientes que habían recibido una antibioticoterapia inadecuada y posteriormente habían recibido un tratamiento apropiado, en base a los resultados del antibiograma pasadas las primeras 72-96 horas, no tuvieron pauta de antibióticos. Este trabajo aportó dos conclusiones importantes: primera, es imprescindible realizar un tratamiento 51 S. Alonso Gonçalves, A. Sitges-Serra. Pautas de antibioticoterapia en la infección intrabdominal. Guía Clínica de Infecciones Quirúrgicas 2005. Dayana S. Sarango M. mejor pronóstico que los pacientes a los que no se les cambió la 81 antibiótico empírico correcto, es decir, de espectro adecuado frente a la variada flora patógena típica de las peritonitis, y, segunda, este debe ser realizado desde el primer momento. Estudios han demostrado que en las peritonitis postoperatorias existe también una clara relación entre diversos parámetros clínicos de mejoría y la adecuación de la antibioticoterapia a los gérmenes presentes en el abdomen en el momento de la reintervención. 1.2. RAZONES DEL FRACASO DEL TRATAMIENTO ANTIBIÓTICO: Los motivos por los cuales existe fracaso terapéutico en las peritonitis es debido a insuficiencias del tratamiento antibiótico pueden resumirse del siguiente modo: Espectro insuficiente: los antibióticos administrados no cubren uno o más de los patógenos involucrados en la infección. Infradosificación: los antibióticos administrados no son eficaces porque se administran a dosis que no consiguen concentraciones suficientes en plasma. Esta circunstancia puede darse por error de prescripción, por infradosificación en pacientes con insuficiencia renal o cuando se utilizan antibióticos cuya dosis tóxica es Resistencias inesperadas: el incremento de bacilos gramnegativos (E. coli y K. pneumoniae fundamentalmente) equipados con b-lactamasas de espectro ampliado supone un factor de riesgo de Dayana S. Sarango M. próxima a la terapéutica. 82 antibioticoterapia ineficaz. Ello ocurre cuando se administran antibióticos que son, en principio, correctos, pero que en el caso particular no cubren bacterias inusualmente resistentes. Expansión del volumen extracelular: este es el caso de antibióticos con un volumen de distribución reducido cuyos niveles plasmáticos no alcanzan niveles terapéuticos por expansión del volumen extracelular. 1.3. OBJETIVOS DE LA ANTIBIOTICOTERAPIA: Los objetivos de la antibioticoterapia en las infecciones intrabdominales son: Cooperar con las defensas locales en la reducción del inoculo bacteriano. Evitar o, si esta ya existe, tratar la bacteriemia. Eliminar la contaminación residual una vez que el cirujano ha controlado el foco y lavado la cavidad abdominal. Favorecer la localización de los abscesos. Reducir la tasa de infección de la herida quirúrgica.52 1.4. FLORA PATÓGENA: Las peritonitis y los abscesos intrabdominales son, por lo general, infecciones polimicrobianas producidas por la flora saprofita del tracto gastrointestinal. Si bien los patógenos son Streptococcus spp., las enterobacterias (principalmente E. coli y K. pneumoniae) y los Bacteroides del grupo fragilis (B. fragilis en sentido estricto y B. vulgatus, B. Mensa J,Moya M, Palomar M. Pautas de tratamiento antibióticoempírico de las infecciones intraabdominales. Rev EspQuimiot 2000. 52 Dayana S. Sarango M. principales 83 distasonis, B. ovatus y B. thetaiotaomicron), otros patógenos han ido ganando terreno aunque tradicionalmente hayan sido considerados como menores. Entre estos destacan E. faecalis, P. aeruginosa y C. albicans. El hecho de que estos gérmenes se hayan considerado como secundarios se debe fundamentalmente a que no se aíslan tan frecuentemente como los patógenos más comunes y/o a su virulencia relativamente menor. Su tasa de aislamiento en las peritonitis adquiridas en la comunidad se sitúa alrededor del 510% y, por tanto, sólo de forma esporádica son causa de infección postoperatoria intrabdominal o de herida en este contexto. Sin embargo, cuando están presentes en el exudado peritoneal, estos gérmenes producen frecuentemente complicaciones sépticas en el sitio quirúrgico o a distancia, atribuibles a mala cobertura antibiótica porque no se encuentran cubiertos por las pautas antibióticas convencionales. En los abscesos intrabdominales y en las peritonitis postoperatorias, favorecido por el tratamiento antibiótico previo, el aislamiento de estos patógenos “menores” alcanza al 20-50% de los casos. Cada vez existen más pruebas de que cuando alguno de estos gérmenes se encuentra presente en los cultivos intrabdominales, persiste con frecuencia y es causa de infección si no es antibióticos administrados. adecuadamente cubierto por los 53 Mensa J,Moya M, Palomar M. Pautas de tratamiento antibióticoempírico de las infecciones intraabdominales. Rev EspQuimiot 2000. 53 Dayana S. Sarango M. postoperatoria 84 1.5. ANTIBIÓTICOS DE ELECCIÓN: Los aminoglucósidos tobramicina), la (gentamicina, amoxicilinaclavulánico, amikacina los y carbapenems (imipenem, meropenem y ertapenem), las cefalosporinas de 3ª (cefotaxima, (cefepime) ceftriaxona y la y ceftizoxima) piperacilina-TZ son o los 4ª generación antibióticos más frecuentemente empleados contra los bacilos gram-negativos aerobios en la infección intrabdominal. Los Bacteroides fundamentalmente a del grupo fragilis son amoxicilina-clavulánico, sensibles imipenem, ertapenem, piperacilina-TZ y metronidazol. Los cocos grampositivos, Streptococcus spp. y E. faecalis, quedan bien cubiertos con amoxicilina-clavulánico y piperacilina-TZ. Todos estos antibióticos han sido investigados prospectivamente en ensayos clínicos controlados y su uso viene avalado por una evidencia científica sólida. 54 La cefoxitina, la clindamicina y las quinolonas han perdido vigencia en el tratamiento de la infección abdominal por la emergencia de enterobacterias y B. fragilis resistentes a estos antibióticos (30-40%). COMBINACIÓN DE ANTIBIÓTICOS VS. MONOTERAPIA: Barie S, Vogel SB, Dellinger EP, Rotstein D,Solomkin JS, Yang JY, Baumgartner TF, for the CefepimeIntra-abdominal infection group. A randomized,double-blind clinical trial comparing cefepime plusmetronidazole with imipenem-cilastatin in treatmentof complicated intra-abdominal infections. Arch Surg 2000. 54 Dayana S. Sarango M. 1.6. 85 Durante los 70 y los 80, la asociación de un antibiótico activo contra enterobacterias y otro contra B. fragilis constituyó el estándar de oro para el tratamiento de las infecciones intrabdominales. En el primer caso la elección se centra entre un aminoglucósido (generalmente gentamicina o tobramicina) y una cefalosporina de 3ª o 4ª generación, mientras que en el segundo el metronidazol se ha afianzado como el anaerobicida de referencia. Las cefalosporinas aminoglucósidos en presentan toxicidad y en ventajas cobertura sobre frente los a Streptococcus spp. Las combinaciones antibióticas son muy eficaces en la infección intrabdominal, siendo sus puntos débiles la nefrotoxicidad, el elevado número de infusiones y la ausencia de cobertura de E. faecalis. Los comienzos de la monoterapia se remontan a la introducción de cefoxitina a finales de los años setenta. El incremento de las resistencias de B. fragilis y la investigación posterior de la industria farmacéutica han llevado a la sustitución de la cefoxitina por nuevos monoterápicos de amplio espectro: los carbapenems y los beta-lactámicos asociados a inhibidores de las b-lactamasas. Las cualidades que debería poseer el agente monoterápico ideal serían: baja toxicidad, efecto bactericida, actividad en pH ácido, dosificación única, bajo coste y adecuada espectro ampliado, E. faecalis y P. aeruginosa. 1.7. PAUTAS DE ANTIBIOTICOTERAPIA RECOMENDADA: Dayana S. Sarango M. cobertura frente a enterobacterias portadoras de b-lactamasas de 86 Se han realizado dos reuniones de consenso entre las diversas sociedades científicas implicadas para proponer las pautas consideradas más adecuadas para el tratamiento de las peritonitis. La última concluyó a principios de 2005 y sus recomendaciones se resumen a continuación: La infección comunitaria leve o moderada en el paciente inmunocompetente, que no ha recibido antibióticos antes del inicio de la peritonitis, ni tiene factores de riesgo, puede tratarse con la asociación de amoxicilinaclavulánico, con una cefalosporina de 3ª generación (cefotaxima o ceftriaxona) asociada a metronidazol o con ertapenem en monoterapia. Actualmente, el porcentaje de cepas de E. coli procedentes de la comunidad, resistentes a la asociación de amoxicilina con clavulánico, supera el 10- 15%. Si se tiene alguna duda respecto a la eficacia o capacidad resolutiva de la intervención quirúrgica es preferible elegir cualquiera de las otras dos opciones terapéuticas.55 La infección comunitaria leve o moderada en el paciente inmunocompetente, que no ha recibido antibióticos antes del inicio de la peritonitis, pero que tiene factores de riesgo (edad > 65 años, comorbilidad, desnutrición o infección de más de 24 horas de evolución), puede tratarse empíricamente con ertapenem en monoterapia, piperacilina-TZ metronidazol. Ni o con ertapenem cefepima ni la asociada asociación a de cefalosporina con metronidazol son activos frente a Enterococcus spp., por lo que en peritonitis no 55 Lantto E. InvestigatioSitges-Serra A, López MJ. Tratamiento antibiotico de las infecciones intraabdominales. Editorial EMISA. Madrid 2000. Dayana S. Sarango M. con 87 apendiculares o si el paciente sufre una valvulopatía o se aísla Enterococcus en un hemocultivo o en el exudado peritoneal y la evolución no es favorable, puede ser necesario añadir ampicilina o un glucopéptido. La infección comunitaria grave, nosocomial, en el paciente inmunodeprimido o que ha recibido antibióticos de amplio espectro durante más de 72 h antes del inicio de la peritonitis, debe tratarse con pautas de antibioticoterapia que incluyan en su espectro a P. aeruginosa y E. faecalis. Puede emplearse cualquiera de los siguientes: piperacilina-TZ, la asociación de cefepima, metronidazol y ampicilina o monoterapia con un imipenem o meropenem.56 Los pacientes con peritonitis terciaria pueden recibir cualquiera de las pautas mencionadas en el apartado anterior, asociando un antibiótico activo frente a cocos gram-positivos resistentes a betalactámicos, como un glucopéptido (vancomicina o teicoplanina) o linezolid, solos o junto con un antifúngico activo frente a las especies de Candida más frecuentes. Si la situación clínica del paciente es estable el antifúngico de elección es fluconazol. En pacientes con criterios de sepsis grave o shock 56 Lantto E. InvestigatioSitges-Serra A, López MJ. Tratamiento antibiotic de las infecciones intraabdominales. Editorial EMISA. Madrid 2000. Dayana S. Sarango M. séptico debe considerarse la indicación de caspofungina. 88 En caso de hipersensibilidad a los betalactámicos puede elegirse la asociación de aztreonam o amikacina con metronidazol para pacientes incluidos en los dos primeros grupos y la misma pauta junto con un glucopéptido o con linezolid para pacientes pertenecientes a los grupos 3 ó 4. Entre las pautas recomendadas no se han incluido las cefalosporinas con actividad anaerobicida como la cefoxitina ni las asociaciones que contienen clindamicina, por las elevadas tasas de resistencia observadas en aislamientos de Bacteroides del grupo fragilis. DURACIÓN DE TRATAMIENTO ANTIBIÓTICO: El tratamiento antibiótico debe acortarse al máximo para evitar la toxicidad, los costes excesivos y la presión selectiva sobre la flora endógena. Por esta razón se están perfilando dos modalidades de antibioticoterapia terapéutica: aquella que se emplea para el tratamiento de infecciones menos graves con control radical del foco (exéresis) y la indicada en peritonitis graves o abscesos intrabdominales. En el primer caso se va implantando el concepto de tratamiento de corta duración con pautas que no superen los 3-4 días. En el tratamiento de infecciones peritoneales difusas con buen control del foco (p. ej., apendicitis perforada, perforación diverticular) se investigará la eficacia de pautas de duración inferior a 5-7 días. Las pautas de mayor duración quedarían reservadas a pacientes con focos mal controlados, que en último término Dayana S. Sarango M. 1.8. 89 podrían ser candidatos a una reintervención, o con focos de difícil erradicación. Como ejemplo de la primera situación sería una dehiscencia de una anastomosis colorrectal no desmontada y de la segunda los abscesos pancreáticos post-pancreatitis aguda necrohemorrágica.57 1.9. TRATAMIENTO ANTIFÚNGICO: Las indicaciones del tratamiento antifúngico en la infección intrabdominal siguen debatiéndose. La Surgical Infection Society americana estableció unas líneas generales aceptables, si bien el paso del tiempo ha consagrado el uso inicial de fluconazol en lugar de anfotericina B y ha introducido dudas sobre el axioma de que el tratamiento antifúngico no está indicado cuando Candida spp. se aísla en primera instancia de una infección adquirida en la comunidad. 58 Aunque Candida spp. tiene mayor relevancia en las infecciones intrabdominales postoperatorias que en las peritonitis adquiridas en la comunidad, cuando participa en una infección extrahospitalaria ocasiona con frecuencia complicaciones sépticas. Estos datos obligan a plantear el uso empírico de antifúngicos en la peritonitis evolucionada de origen gástrico. Existe consenso sobre la indicación de tratamiento antifúngico en pacientes con candidiasis abdominal postoperatoria, Tellado JM, Sitges-Serra A, Barcenilla F, Palomar N, Serrano R, Barberán J, et al. Pautas de tratamiento antibiótico empírico de las infeciones intraabdominales. Rev Esp Quioterap 2005 58 Tellado JM, Sitges-Serra A, Barcenilla F, Palomar N, Serrano R, Barberán J, et al. Pautas de tratamiento antibiótico empírico de las infeciones intraabdominales. Rev Esp Quioterap 2005 57 Dayana S. Sarango M. inmunosuprimidos, tratados con esteroides o con infecciones 90 intrabdominales prolongadas. Asimismo requieren tratamiento antifúngico los pacientes que presentan cultivos positivos para levaduras en tres o más sitios, aquellos con hemocultivos positivos y los que presentan candidiasis invasiva (infiltración de los tejidos por levaduras). De acuerdo con las recomendaciones recientemente publicadas, el tratamiento antifúngico de elección en pacientes no neutropénicos con candidemia y hemodinamia estable es el uso de fluconazol (12 mg/kg/día durante dos semanas a contar desde el último hemocultivo positivo). En el paciente con hemodinamia inestable, caspofungina sería el fármaco de primera elección con una dosis inicial de 70 mg por vía i.v. seguida de 50 mg/día. En aquellos pacientes con hepatopatía crónica moderada o grave debe administrarse anfotericina B liposomal (3-5 mg/kg/día). Esta opción terapéutica también se considera adecuada en los pacientes con candidemia hemodinámicamente inestables. Debido a su toxicidad y a la existencia de nuevas terapias eficaces que carecen prácticamente de efectos tóxicos no se halla justificado el uso de anfotericina B desoxicolato. El tratamiento con antifúngicos no debe hacer olvidar que, en más de la mitad de los casos, la presencia de Candida spp. intraperitoneal es un marcador de foco séptico persistente, una dehiscencia de sutura no tratada adecuadamente o abscesos intrabdominales en pacientes con pancreatitis necrotizante. Por tal motivo, en muchos casos, el mejor tratamiento de la candidiasis peritoneal es la administración Dayana S. Sarango M. habitualmente 91 de un antifúngico eficaz en combinación con una intervención quirúrgica resolutiva. Finalmente, una fuente habitual de sepsis por Candida en pacientes quirúrgicos son los catéteres venosos centrales, en especial los catéteres multiluz en pacientes tratados con nutrición Dayana S. Sarango M. parenteral y si la especie identificada es C. parapsilosis. 92 1. RECURSOS HUMANOS: a. Director de tesis. b. Investigadora. c. Personal del Departamento de Estadística del Hospital Regional Isidro Ayora. 2. RECURSOS MATERIALES: a. Computadora. b. Historia Clínica (Formulario 003-004 del MSP). c. Sistema de Información (Formulario 504 del MSP). d. Útiles de escritorio. e. Libros de consulta. f. Artículos de internet. 3. RECURSOS ECONÓMICOS: a. Los recursos económicos necesarios para la realización del presente trabajo investigativo serán asumidos por la autora del mismo. PRESUPUESTO: VARIABLE VALOR Material de oficina 70 USD Levantamiento de texto 110 USD Internet 30 USD Reproducción de tesis 200 USD Empastado de tesis 60 USD Imprevistos 50 USD TOTAL 520 USD Dayana S. Sarango M. 4. 93 PACIENTES ATENDIDOS CON DIAGNÓSTICO DE ABDOMEN AGUDO INFLAMATORIO QUIRÚRGICO POR TRAUMA ABDOMINAL O PERITONITIS EN EL H.R.I.A. PERIODO ENERO A JUNIO 2008 1. PACIENTES ATENDIDOS CON DIAGNOSTICO DE ABDOMEN AGUDO SEGÚN SEXO. VARIABLE Hombres Mujeres TOTAL VALOR 37 24 61 % 61 39 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M De los 61 pacientes atendidos con diagnostico de Abdomen Agudo, el 61% fueron hombre y el 39% mujeres. Dayana S. Sarango M. INTERPRETACIÓN: 94 2. PACIENTES ATENDIDOS CON DIAGNOSTICO DE ABDOMEN AGUDO SEGÚN GRUPO ETARIO. VARIABLE < 15 15-19 20-24 25-39 30-34 >35 TOTAL VALOR 9 15 10 11 10 6 61 % 15 25 16 18 16 10 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 61 pacientes atendidos con diagnostico de Abdomen Agudo, el 25% se encontraron entre los 15-19 años, el 18% entre 25-29 años, el 16% se encontraban entre 20-24 años y 30-34 años, , el 15% menores Dayana S. Sarango M. de 15 años y mayores de 35 años el 10%. 95 3. PACIENTES ATENDIDOS CON DIAGNOSTICO DE ABDOMEN AGUDO SEGÚN EL LUGAR DE RESIDENCIA. VARIABLE Urbano Rural TOTAL VALOR 32 29 61 % 52 48 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 61 pacientes atendidos con diagnostico de Abdomen Agudo, el Dayana S. Sarango M. 52% residían en el medio urbano y el 48% en el medio rural. 96 4. PACIENTES ATENDIDOS CON DIAGNOSTICO DE ABDOMEN AGUDO SEGÚN DIAGNÓSTICO PREQUIRURGICO. VARIABLE Inflamatorio Traumático Obstructivo Postoperatorio TOTAL VALOR 56 3 2 0 61 % 92 5 3 0 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 61 pacientes atendidos con diagnostico de Abdomen Agudo, el Dayana S. Sarango M. 92% fue de origen Inflamatorio, el 5% Traumático y el 3% Obstructivo. 97 5. PACIENTES ATENDIDOS CON DIAGNOSTICO DE ABDOMEN AGUDO INFLAMATORIO. VARIABLE Vesicular Apendicular TOTAL VALOR 1 55 56 % 2 38 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 56 pacientes atendidos con diagnostico de Abdomen Agudo inflamatorio, el 98% corresponde a una patología de origen apendicular Dayana S. Sarango M. y el 2% de origen vesicular. 98 6. PACIENTES ATENDIDOS CON DIAGNOSTICO DE ABDOMEN AGUDO POR RESOLUCIÓN QUIRURGICA. VARIABLE Colelap Apendicectomia Lapa- Exploratoria TOTAL VALOR 1 35 25 61 % 2 57 41 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 61 pacientes atendidos con diagnostico de Abdomen Agudo, el 57% se resolvió quirúrgicamente por Apendicectomia, un 41% por Dayana S. Sarango M. Laparotomía exploratoria y el 2% por Colelap. 99 7. PACIENTES LAPAROTOMIZADOS QUE PRESENTARON ABSCESOS INTRAABDOMINALES POST-LAPAROTOMÍA. VARIABLE Abscesos TOTAL VALOR % 5 25 20 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 25 pacientes Laparotomizados, 5 presentaron como complicación Dayana S. Sarango M. la presentación de abscesos intraabdominales. 100 8. PACIENTE CON ABSCESOS INTRAABDOMINALES POST- LAPAROTOMÍA SEGÚN SEXO. VARIABLE Hombres Mujeres TOTAL VALOR % 3 2 5 60 40 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 5 pacientes que presentaron abscesos intra-abdominales pos- Dayana S. Sarango M. laparotomía 3 fueron hombre y 2 mujeres. 101 PACIENTES CON ABSCESOS INTRAABDOMINALES POST- LAPAROTOMÍA SEGÚN GRUPO ETARIO. VARIABLE < 15 15-19 20-24 25-39 30-34 >35 TOTAL VALOR % 0 2 1 1 0 1 5 0 40 20 20 0 20 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 5 pacientes que presentaron abscesos intra-abdominales poslaparotomía el 40% se encuentra entre los 15 a 19 años, el 20% entre los 20 a 24 años, 25-39 años y de más 35 años. Dayana S. Sarango M. 9. 102 10. PACIENTES CON ABSCESOS INTRAABDOMINALES POST- LAPAROTOMÍA SEGÚN GRUPO LUGAR DE RESIDENCIA. VARIABLE Urbano Rural TOTAL VALOR % 4 1 5 80 20 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 5 pacientes que presentaron abscesos intra-abdominales poslaparotomía el 80% se residían en el medio urbano, y el 20% en el Dayana S. Sarango M. medio rural. 103 11. PACIENTES CON ABSCESOS INTRAABDOMINALES POST- LAPAROTOMÍA SEGÚN DIAGNÓSTICO PREQUIRURGICO. VARIABLE Inflamatorio Traumático Obstructivo TOTAL VALOR % 3 2 0 5 60 40 0 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 5 pacientes que presentaron abscesos intra-abdominales poslaparotomía 2 tuvieron como diagnostico pre quirúrgico abdomen agudo Dayana S. Sarango M. de tipo traumático, y 3 casos abdomen agudo inflamatorio. 104 12. PACIENTES CON ABSCESOS INTRAABDOMINALES POST- LAPAROTOMÍA POR ABDOMEN AGUDO INFLAMATORIO. VARIABLE Vesicular Apendicular TOTAL VALOR % 0 3 3 0 100 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: Los 3 pacientes que presentaron como diagnostico pre quirúrgico, Dayana S. Sarango M. abdomen agudo inflamatorio fue de origen apendicular. 105 13. PACIENTES CON ABSCESOS INTRAABDOMINALES POST- LAPAROTOMÍA POR ABDOMEN AGUDO TRAUMÁTICO. VARIABLE Arma de fuego Arma blanca TOTAL VALOR 1 1 2 % 50 50 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 2 pacientes que presentaron como diagnostico pre quirúrgico, abdomen agudo traumático, 1 fue por arma de fuego y el otro por arma Dayana S. Sarango M. blanca. 106 14. PACIENTES CON ABSCESOS INTRAABDOMINALES POST- LAPAROTOMÍA SEGÚN TIEMPO DE APARICIÓN. VARIABLE Horas Días TOTAL VALOR % 0 5 5 0 100 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 5 pacientes que presentaron abscesos intra-abdominales el 100% Dayana S. Sarango M. se presentaron en el lapso de días de resuelta la patología primaria. 107 15. PACIENTES CON ABSCESOS INTRAABDOMINALES POST- LAPAROTOMÍA SEGÚN FACTORES DE RIESGO. VARIABLE Biológicos Farmacológicos Institucionales TOTAL VALOR % 1 0 4 5 20 0 80 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 5 pacientes que presentaron abscesos intra-abdominales, el 80% se relaciono con factores de riesgo institucionales como: medidas de asepsia y antisepsia y tiempo de resolución de patología primaria, y el Dayana S. Sarango M. 20% con factores de riesgo biológicos como: patología preexistente. 108 16. PACIENTES CON ABSCESOS INTRAABDOMINALES POST- LAPAROTOMÍA SEGÚN FACTOR DE RIESGO BIOLÓGICO. VARIABLE Desnutrición Diabetes Mellitus tipo 2. Inmunosupresión Pacientes críticamente enfermos TOTAL VALOR 0 1 0 0 1 % 0 100 0 0 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: El paciente que presentó absceso intra-abdominal asociado a factor de riesgo biológico, tenía como patología preexistente Diabetes Mellitus Tipo Dayana S. Sarango M. 2. 109 17. PACIENTES CON ABSCESOS INTRAABDOMINALES POST- LAPAROTOMÍA SEGÚN FACTOR DE RIESGO INSTITUCIONAL. VARIABLE 1-3 días 4-7 días 8-15 días TOTAL VALOR % 4 0 0 4 100 0 0 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: Los 4 pacientes que presentaron abscesos intra-abdominales asociados a la presencia de factor de riesgo institucional se relacionaron con la Dayana S. Sarango M. resolución de la patología primaria en un lapso de 1 a 3 días. 110 18. PACIENTES CON ABSCESOS INTRAABDOMINALES POST- LAPAROTOMÍA SEGÚN GRUPO TRATAMIENTO. VARIABLE Quirúrgico Antibiótico Combinado TOTAL VALOR % 0 0 5 5 0 0 100 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 5 pacientes que presentaron absceso intra-abdominal postlaparotomía, el 100% recibió como tratamiento un esquema combinado Dayana S. Sarango M. entre antibioticoterapia y un procedimiento quirúrgico. 111 19. PACIENTES CON ABSCESOS INTRAABDOMINALES POST- LAPAROTOMÍA SEGÚN ANTIBIOTICOTERAPIA RECIBIDA. VARIABLE Betalactamicos + IBL Aminoglucosidos Cefalosporinas Carbapenems Aminoglucosido + Cefalosporina Nitroimidazoles + Cefalosporina TOTAL VALOR % 0 0 0 0 1 4 5 0 0 0 0 20 80 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 5 pacientes que presentaron abscesos intra-abdominales postlaparotomía, el 80% recibió como antibioticoterapia una cefalosporina + Dayana S. Sarango M. nitroimidazoles y el 20% una cefalosporina + aminoglucosido. 112 20. PACIENTES CON LAPAROTOMÍA ABSCESOS SEGÚN INTRAABDOMINALES TRATAMIENTO POST- QUIRURGICO INSTAURADO. VARIABLE Drenaje percutáneo Desbridamiento y drenaje quirúrgico TOTAL VALOR 0 5 5 % 0 100 100 FUENTE: HISTORIA CLÍNICA ÚNICA H.R.I.A. LOJA. ELABORADO POR: D.S.S.M INTERPRETACIÓN: De los 5 pacientes que presentaron abscesos intraabdominales postlaparotomía, el 100% recibió como tratamiento drenaje y Dayana S. Sarango M. desbridamiento quirúrgico. 113 Se realizo un Estudio Descriptivo de una serie de casos utilizando la historia clínica única del Hospital Regional Isidro Ayora de la cuidad de Loja como fuente de información. Se estudiaron 61 Pacientes con Diagnóstico de Abdomen Agudo Inflamatorio Quirúrgico por Trauma Abdominal o Peritonitis sin límites de edad, distribuidos de la siguiente manera: menores de 15 años 15%, de 15 a 19 años 25%, de 20 a 24 años 16%, de 25 a 29 años 18%, de 30 a 34 años 16% y mayores de 35 años 10%. (Tabla 2). De acuerdo al sexo el mayor porcentaje fue el masculino con un 61% y 39% para el masculino. (Tabla 1). Se encontró que el 92% de los pacientes que ingresaron con diagnostico Abdomen Agudo fue de origen Inflamatorio, 5% de origen Traumático y el 3% Obstructivo. (Grafico 4). Además que de los 56 casos de abdomen agudo inflamatorio el 98% corresponde a una patología de origen apendicular y el 2% de origen vesicular. (Grafico 5). Se determino que solo al 41% de los pacientes con abdomen agudo se Laparotomía Exploratoria como tratamiento quirúrgico de su patología primaria. (Tabla 6). Al evaluar a los 25 pacientes laparotomizados, solo 5 presentaron abscesos intraabdominales como complicación (Tabla 7); correspondieron a abdomen agudo inflamatorio (Gráfico 11) (Tabla 12), y el 40% a abdomen agudo traumático arma blanca (Tabla 13). de los cuales el 60% por apendicitis aguda (Gráfico 11)por arma de fuego y Dayana S. Sarango M. les realizó 114 De los pacientes que presentaron abscesos intraabdominales postlaparotomía se determinó que el 40% estaban dentro del grupo etario de 15 a 19 años, y el 20% de 20 a 24, 25-39 años y mayores de 35 años prevaleciendo en el sexo masculino (Gráfico 8); corresponden al área urbana y el 20% al área rural (Tabla 9); de los cuales el 80% (Gráfico 10). En relación al tiempo de aparición de los abscesos desde el momento que se realizó la laparotomía exploratoria, se determino que el 100% lo presento en el lapso de días, sin poder determinar con presión el tiempo. (Gráfico 14). Dentro de los factores de riesgos analizados, se estableció que el 80% se relaciona con factores institucionales (Gráfico 15) patología primaria en un lapso de 1 a 3 días riesgo de carácter biológico (Tabla 15) como patología preexistente (100%) tales como resolución de la (Tabla 17) y el 20% a factores de por presencia de Diabetes Mellitus Tipo 2 (Gráfico 16). Para el tratamiento de los abscesos intraabdominales post-laparotomía se pudo determinar que en el 100% de los casos se empleo un tratamiento 100% (Tabla 18), el cual incluyó Desbridamiento y Drenaje Quirúrgico en el y Antibioticoterapia basada en un Aminoglucósido + (Tabla 20) Cefalosporina en el 20% y Nitroimidazol + Cefalosporina en el 80% (Gráfico 19). Dayana S. Sarango M. combinado 115 En este estudio se analizan los resultados obtenidos en 61 pacientes con Diagnóstico de Abdomen Agudo Inflamatorio Quirúrgico por Trauma Abdominal o Peritonitis atendidos en el Hospital Regional Isidro Ayora en el Servicio de Cirugía de Enero a Junio del 2008. La mayor incidencia de casos de Abdomen Agudo se encontraron en personas de 15 a 19 años; en Bayamo se reportó el mayor número de casos en pacientes de 15 a 30 años en un 44% 59 ; otro estudio realizado en Perú reporta dos picos máximos de presentación en menores de 30 años y mayores de 61 años60 . En relación al sexo se determinó que el masculino es el más afectado, dato que de acuerdo a los estudios realizados en otros países también concuerda en que la máxima incidencia se encuentra en el sexo masculino49-50. Se encontró que el 92% de los pacientes con Abdomen Agudo fue de origen Inflamatorio, el 5% Traumático y el 3% Obstructivo, lo que coincide con los estudios de Bayamo donde se determinó que un 65,36% era de origen Inflamatorio y el 49,5% de origen obstructivo49 y en Perú los procesos inflamatorios en un 45,4% y los obstructivos en un 43,5%50. El 98% de los casos de Abdomen Agudo Inflamatorio se relaciono a una patología de origen apendicular y el 2% de origen vesicular, lo que se relaciona con los datos del Hospital Militar Central de Madrid de patología apendicular en Hospital General Provincial Docente „Carlos Manuel De Cespedes‟‟, Abdomen Agudo quirúrgico, Bayamo Granma. 2007. 60 Hospital Nacional Daniel Alcides Carrión Abdomen Agudo Quirúrgico en el Adulto Mayor, Perú – Callao. 1992 – 1996. 61 Hospital Militar Central, Laparotomía Exploratoria En Emergencia, Madrid 1980-2001. 59 Dayana S. Sarango M. 65,36% y vesicular en 11,01%61 116 La Laparotomía Exploratoria se realizo en un 41% de los casos, y se encontró que el 20% presento como complicación abscesos intraabdominales en una edad promedio de 15 a 39 años, relacionados con patología apendicular en el 60% de los casos estudiados, concluyendo que el 5.6 % de las apendicitis pueden desarrollar un absceso como complicación, la literatura manifiesta que en un estudio realizado en Bayamo el 8% presento absceso post-laparotomía con un promedio de edad de 15 a 30 años 49 , mientras que en el Hospital de la Universidad de Compostela solo se presentaron en un 2,31% de los casos. En un metaanálisis realizado en Madrid se estableció que la formación de abscesos post-laparotomía por apendicitis aguda son 3 veces mas frecuentes que la infección de la herida quirúrgica y que se presenta en el 2% de todas las afecciones apendiculares. 62 Los factores de riesgo que influyeron en la presentación de los abscesos intra-abdominales post-laparotomía se determino que en el 80% se relaciona con aspectos de carácter institucionales, principalmente por resolución de la patología primaria en un lapso de 1 a 3 días y el 20% a factores de riesgo de carácter biológico por presencia de Diabetes Mellitus Tipo 2 como patología preexistente. La Sociedad Andaluza de Enfermedades infecciosas demostró que la presencia de patologías previas tales como: Diabetes Mellitus tipo 2 o Inmunodepresión y la demora en la resolución de la patología primaria son los principales factores determinantes de la aparición de abscesos postoperatorios 63 En cuanto al tratamiento en la totalidad de los casos se instauro una terapia combinada antibioticoterapia. Los entre desbridamiento antibióticos utilizados y drenaje quirúrgico con fueron un Aminoglucósido + Consenso sobre tratamiento antibiótico de infecciones intraabdominales Complejo Hospitalario Universitario de la Universidad de Santiago de Compostela, Peritonitis post-operatorias. 2001. 63 Sociedad Andaluza de Enfermedades Infecciosas, Avances en enfermedades infecciosas. Madrid 2000. 62 Dayana S. Sarango M. Cefalosporina en el 20% y Nitroimidazoles + Cefalosporina en el 80%. El 117 realizado a principios de 2005 estableció que en una infección comunitaria leve o moderada en el paciente inmunocompetente, que no ha recibido antibióticos antes del inicio de la peritonitis, ni tiene factores de riesgo, puede tratarse con la asociación de amoxicilina- clavulánico, con una cefalosporina de 3ª generación (cefotaxima o ceftriaxona) asociada a metronidazol o con ertapenem en monoterapia64. Paralelamente al tratamiento quirúrgico o al drenaje, es imprescindible instaurar un tratamiento antibiótico eficaz para erradicar los microorganismos responsables de la infección intraabdominal. Un estudio multicéntrico determino que la asociación de cefotaxima y metronidazol en el tratamiento de las infecciones intraabdominales mostro eficacia en el 92.3%52. En un estudio multicéntrico llevado a cabo en los EE.UU., han demostrado que la asociación de la cefalosporina de cuarta generación con metronidazol muestra una eficacia del 88% en el tratamiento de las infecciones Lantto E. Investigatio Sitges-Serra A, López MJ. Tratamiento antibiótico de las infecciones intraabdominales. Editorial EMISA. Madrid 2005. 64 Dayana S. Sarango M. intraabdominales52. 118 1. El sexo masculino es el más afectado dentro de las patologías de abdomen agudo en un 61%, el 92% de origen inflamatorio. 2. La frecuencia de abscesos intra-abdominales post-laparotomía fue del 20%, con patología apendicular el 60% y por trauma abdominal penetrante por arma de fuego y arma blanca el 40%, en pacientes de 15 a 39 años 3. La posibilidad de presentación de abscesos por apendicitis aguda es del 5.6%. 4. El tiempo para la resolución de la patología primaria se estableció como el principal factor de riesgo para la presentación de abscesos postoperatorios. 5. La mayor parte de los abscesos postoperatorios se presentaron en el lapso de días sin poder precisar con exactitud el tiempo. 6. La antibioticoperapia combinada fue la más empleada para el Dayana S. Sarango M. tratamiento de las infecciones intra-abdominales. 119 1. Dar a conocer a los usuarios sobre la necesidad de realizar salud preventiva para evitar complicaciones prevenibles. 2. Capacitar al personal médico sobre la necesidad de una adecuada valoración inicial de los pacientes con abdomen agudo, con el objeto de lograr: diagnóstico oportuno, toma de decisiones y técnica quirúrgica adecuada para evitar complicaciones y factores que contribuyan a la formación de abscesos postoperatorios. 3. Normatizar e implementar los protocolos para el manejo adecuado y oportuno de las patologías abdominales agudas. 4. Valorar adecuadamente al paciente post-quirúrgico, antes del egreso, a fin de instaurar un tratamiento óptimo, reposo adecuado y por un tiempo meritorio, con lo que se puede disminuir la incidencia de complicaciones posteriores. 5. Instruir al paciente egresado, para que se realice controles ulteriores y cumpla con el tratamiento domiciliario asignado, y lograr su recuperación. 6. Que el presente trabajo sirva de inicio para la realización de futuras investigaciones en lo relacionado a la presencia de complicaciones post- Dayana S. Sarango M. quirúrgicas. 120 HOJA DE RECOLECCIÓN DE DATOS HCU: 1. EDAD: < 15 años. 15-19 años 20-24 años 25-29 años 30-34 años > 35 años SEXO: Femenino Masculino LUGAR DE RESIDENCIA: Urbano Rural 2. DIAGNÓSTICO PREQUIRÚRGICO: Abdomen agudo: Inflamatorio Traumático Obstructivo Postoperatorio 3. TRATAMIENTO QUIRÚRGICO: Cual: 4. TIEMPO DE APARICIÓN DEL ABSCESO: Horas Días 5. FACTORES DE RIESGO: a. Biológicos Desnutrición Diabetes Inmunosupresión Pacientes criticamente enfernos Dayana S. Sarango M. PATOLOGÍA PREEXISTENTE: 121 b. Farmacológicos: CORTICOIDES: Fármaco: Dosis: Duración ANTIBIÓTICOS Fármaco: Dosis: Duración mg gr días meses años mg gr 3-5 días 7-10 días Incompleto c. Institucionales: TIEMPO DE RESOLUCIÓN DE PATOLOGÍA PRIMARIA: 1-3 días 4-7 días 8-15 días ASEPSIA Y ANTISEPSIA QUIRÚRGICA Si No 6. TRATAMIENTO PARA EL ABSCESO: Quirurgico Drenaje percutáneo Desbridamiento y drenaje quirúrgico. Antibiótico Fármaco: Dosis: Duracíón mg gr 3-5 días 7-10 días Dayana S. Sarango M. Combinado 122 Dayana S. Sarango M. 1. Tellado JM, Sitges-Serra A, Barcenilla F, Palomar N, Serrano R, Barberán J, et al. Pautas de tratamiento antibiótico empírico de las infeciones intraabdominales. Rev Esp Quioterap 2005. 2. Maingot, Zinner, Seymour, Ellis. Operaciones Abdominales. 10ma Edición. 3. Mensa J,Gatell JM,Martínez JA,et al. Infecciones en Urgencias.4ª edición. Editorial Antares. 2002. 4. Zaleznick D, Kasper D. Infecciones y abscesos intraabdominales. En Braun -wald E, Fauci S,Kasper D y col (Editores). Harrison Principios de Medicina Interna. 15ª ed.Madrid:McGraw-Hill,2002. 5. Nieto Julio A. Sepsis abdominal. Infección en Cirugía. Editorial Panamericana. Bogotá Colombia. 2001. 6. Revista Electrónica de Medicina Intensiva (remi.uninet.edu). Infección intraabdominal y abscesos. 7. Matthew E. Levison y Larry M. Bush. Peritonitis y otras infecciones intraabdominales. 2004. 8. Mandell, Enfermedades Infecciosas. Editorial Panamericana. 5ª edición. 9. Borráez O. Peritonitis terciaria. Infección en Cirugía. Editorial Panamericana. Bogotá Colombia. 2001. 10.Johnson CC, Baldessarre J, Levison ME. Peritonitis: update on pathophisiology, clinical manifestations and management. Clin Infect Dis 1997. 11.Levison ME, Bush LM. Peritonitis and other intraabdominal infections. 2000. 12.Mandell GL,Douglas RC, Bennett JE ed. Principles and Practice of Infectious Diseases. ed. Churchill Livingstone. Philadelphia.2000. 13.Arthur P. Wheler. Bacterial Peritonitis: innovate experimental treatement. Critical Care Medicine 1999 Vol. 27. 14.Wilcox M. and Dismukes W. Spontaneus Bacterial Peritonitis. A review of Pathogenesis, Diagnosis and treatement. Medicine Vol. 66 No 6. 15.A. Roehrborn,L. Thomas . Potreck,C. Ebener,C. Ohmann,P. E. Goretzki, and H. D. Röher. The Microbiology of Postoperative Peritonitis. Clinical Infectious Diseases 2001. 123 Dayana S. Sarango M. 16.Manuel E. Suarez MD, MEDICRIT Revista de Medicina Interna y Medicina Crítica Volumen 1, Número 4, Agosto 2004. Revisión: Infecciones Intraabdominales: Peritonitis y Abscesos. 17.González-Ojeda A, et al. Peritonitis secundaria. Rev Invest Clin 2005. 18.Emmanuel K, Weighaedt H, Bartels H, Siewert JR, Holzmann B. Current and future concepts of abdominal sepsis. World J Surg 2005; 29: 3-9. 19.Cinat ME, Wilson SE, Din AM. Determinants for successful percutaneous image-guided drainage of intra-abdominal abscess. 2002; 137: 845-9 20. Lamme B, Boermeester MA, Reitsma JB, Mahler CW, Obertop H, Gouma DJ. Meta-analysis of relaparotomy for secondary peritonitis. Br DJ Surg 2002; 89: 1516-24 21.Wittmann D.H., Introduction to progress Symposium, intraabdominal infections.World.J.Sur.14, 2:145-147,2001. 22.Offenbartl K.; Bengmark S., Intraabdominal Infections and gut origin Sepsis. World J.sur.14,2: 191-195,1999. 23.Rotstein O. Peritonitis y abscesos intraabdominales. 2002. 24.Wilmore. Atención del paciente quirurgico.Pharmarket.Madrid 2000. 25.Schein M. planned reoperations and open management in critical intra abdominalinfections: Prospective experience in 52 cases.Worl.1999. 26.San jose Borreguero A. Herrera Merino, Marinelli Ibarreta A et Al. Clinica de la peritonitis en el paciente critico. Esp 2001. 27. Lauwers PR, Van Hee RH. Intraperitoneal gossypibomas: the need to count sponges. World J Surg 2000. 28.May AK, Gleason TG, Sawyer RG, Pruett TL. Contribution of Escherichia coli alpha-hemolysin tobacterial virulence and to intraperitoneal alterations inperitonitis. Infect Immun 2000. 29.Velmahos GC, Kamel E, Berne TV, Yassa N, RamiconeE, Song Z, Demetriades D. Abdominal computedtomography for the diagnosis of intra-abdominal sepsisin critically injured patients. Arch Surg 1999. 30.Lantto E. InvestigatioSitges-Serra A, López MJ. Tratamiento antibiotic de las infecciones intraabdominales. Editorial EMISA. Madrid 2000. 31.Christou NV, Turgeon P, Wassef R, Rotstein O,Bohnen J, Potvin M. Management of intra-abdominalinfections. The case for 124 Dayana S. Sarango M. intraoperative cultures andcomprehensive broadspectrum antibiotic coverage. 32.The Canadian Intra-abdominal Infection Study Group.Arch Surg 2000. 33.Álvarez L, Azanza JR, Balibrea JL, Caínzos M,García-Rodríguez JA, Gomis M, Gutiérrez A, Mensa J,Moya M, Palomar M. Pautas de tratamiento antibióticoempírico de las infecciones intraabdominales. Rev EspQuimiot 2000. 34. Barie S, Vogel SB, Dellinger EP, Rotstein D,Solomkin JS, Yang JY, Baumgartner TF, for the CefepimeIntra-abdominal infection group. A randomized,double-blind clinical trial comparing cefepime plusmetronidazole with imipenem-cilastatin in treatmentof complicated intra-abdominal infections. Arch Surg 2000. 35.Revista Portuguesa De Medicina Intensiva. Daniel Olivera Fajardo1, Marcos D. Iraola Ferrer2, Frank Alvarez Li2, Pedro R. Nieto Prendes 2,Orlando Aguila Melero1Hospital Universitario "Dr. Gustavo Aldereguía Lima"Cienfuegos, Cuba.Factores Pronósticos Para La Mortalida En La Peritonitis. 2000. 36.Grupo Para El Estudio De La Infección Intraabdominal En Urgencias. Infección intraabdominal en urgencias. Estudio descriptivo multicéntrico 2000. 37.MEDICRIT 2006 Revista de Medicina Interna y Medicina Crítica. Infecciones Intraabdominales: Peritonitis y Abscesos. 2006. 38.Demmel N, Muth G, Maag K, Osterholzer G. Prognostic score in peritonitis: the Mannhein Peritonits Index or APACHE II. Langenbecks Arch Chir 1999. 39.Cooper GS, Shlaes DM, Salata RA. Intraabdominal infection: differences in presentation and outcome between younger patiens and the elderly. Clin Infect Dis 1999. 40.Navasa M, Casafont F, Clemente G, et al. Consenso sobre peritonitis bacteriana espontánea en la cirrosis hepática: diagnóstico, tratamiento y profilaxis. Gastroenterol Hepatol, 2000. 41.S. Alonso Gonçalves, A. Sitges-Serra. Pautas de antibioticoterapia en la infección intrabdominal. Guía Clínica de Infecciones Quirúrgicas 2005. 42.Protocolos Clínicos SEIMC Sociedad Española de Enfermedades Infectocontagiosas y Microbiología Clínica, Peritonitis y otras infecc. Intraabdominales. 2006. 125