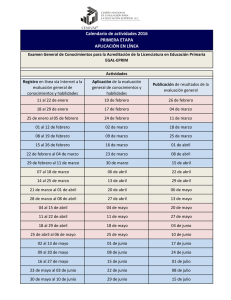
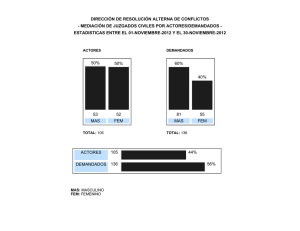
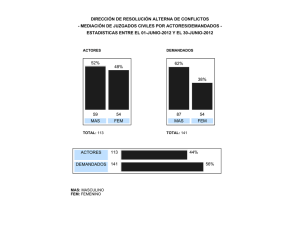
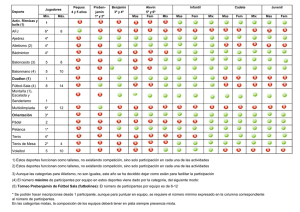
Calidad de la educación médica
Anuncio

F EM, Junio 2014; 17 (Supl 1): S1-S47 F EM Revista de la Fundación Educación Médica Vol. 17 (S1) Suplemento 1, Junio 2014 Calidad de la educación médica Ponencias de la jornada organizada por la Cátedra de Educación Médica Fundación Lilly-UCM. Encuentro de Verano 2013. Madrid, 4 de julio de 2013 Mesa redonda: Calidad de los centros de enseñanza Mesa redonda: Calidad del proceso educativo Estudio: Valores del médico y su carácter Mesa redonda: Calidad de los resultados de la enseñanza de la medicina Homenaje a don Amador Schüller Pérez ISSN: 2014-9832 http://www.fundacioneducacionmedica.org Indizada en IBECS World Federation for Medical Education (WFME) Association for Medical Education in Europe (AMEE) Federación Panamericana de Asociaciones de Facultades (Escuelas) de Medicina, (FEPAFEM) Sociedad Española de Educación Médica (SEDEM) F EM Bajo los auspicios de Director Arcadi Gual Sala DPC/Formación Continuada Ricardo Ruiz de Adana Xavier Gasull Casanova (Barcelona) Juan Gestal Otero (Santiago de Compostela) Carmen Gomar Sancho (Barcelona) Christel Hanne (Santiago, Chile) Ron Harden (Dundee, Gran Bretaña) Ildefonso Hernández Aguado (Alicante) Pedro Herskovic Lax (Santiago, Chile) Ricardo León Bórquez (México) Stephan Lindgren (Suecia) Antonio Lorenzo Peñuelas (Cádiz) Alfonso Moreno González (Madrid) Isabel Neto (Portugal) José Ignacio Paz Bouza (Salamanca) Francesc Pedró (Paris, OCDE) José M.ª Peinado Herreros (Granada) Jorge Pérez Sánchez (Barcelona) Joan Prat Corominas (Lleida) Pablo Pulido (Caracas, Venezuela) Anna M. Pulpón Segura (Barcelona) Ramón Pujol Farriols (Barcelona) Octavi Quintana-Trias (Bruselas) Felicidad Rodríguez Sánchez (Cádiz) Juan David Tutosaus Gómez (Sevilla) Antoni Vallés Segalés (Barcelona) Miquel Vilardell Tarrés (Barcelona) Joan Viñas Salas (Lleida) Cees van der Vleuten (Maastricht, Países Bajos) Andrzej Wojtczak (Varsovia, Polonia) Internacional Magdalena Patricio © Copyright 2014, Fundación Privada Educación Médica y Viguera Editores SLU Directores Adjuntos Jesús Millán Núñez-Cortés Jordi Palés Argullós Coordinación Europa María Nolla Domenjó Coordinación América Amanda Galli Editores de Sección Aprendizaje y Docencia Miquel Martínez Martín Bioética Rogelio Altisent Trota Associació Catalana d’Educació Mèdica (ACEM) Enfermería Teresa Icart Isern Conferencia Nacional de Decanos de Facultades de Medicina Españolas Evaluación Carlos Brailovsky Conferencia Nacional de Decanos de Facultades de Odontología Españolas Conferencia Nacional de Directores de Escuelas de Enfermería Estatales Colegio Oficial de Médicos de Barcelona (COMB) ISSN: 2014-9832 Medicina de Familia Amando Martín Zurro Posgrado Felipe Rodríguez de Castro Pregrado Jordi Palés Argullós Salud Pública Andreu Segura Benedicto ISSN (edición digital): 2014-9840 Comité Editorial Editorial Board FEM, órgano oficial de expresión de la Sociedad Española de Educación Médica Viguera Editores SLU Pl. Tetuan, 7. 08010 Barcelona Tel. +34 932 478 188 Fax +34 932 317 250 www.viguera.com Impresa en UE por Gràfiques 92, S.A. sobre papel libre de ácido. DL: B-8374-2013 Presidenta Margarita Barón Maldonado José Luis Álvarez-Sala Walther (Madrid) Josep Argemí Renom (Sabadell) Luis Arráez Baraybar (Madrid) L. Randol Barker (Baltimore, EE. UU.) Carles Blay Pueyo (Calldetenes) Francesc Borrell Carrió (Barcelona) José Juan Bosco López-Sáez (Cádiz) Luis Branda (Barcelona) Miquel Bruguera Cortada (Barcelona) Antonio Campos Muñoz (Granada) Manuel Castillo Niño (Santiago, Chile) Carlos Castillo-Salgado (Washington, PAHO) Ángel Centeno (Buenos Aires, Argentina) Manuel Costa (Braga, Portugal) Alejandro Cravioto (México) Amèlia Díaz Álvarez (Barcelona) Jesús Escanero Marcén (Zaragoza) Ronald Epstein (Rochester, EE. UU.) Montserrat Fonseca Alfonso (Bilbao) José M.ª Fornells Vallés (Barcelona) Mila García Barbero (Barcelona) Fernando García Benavides (Barcelona) Reservados todos los derechos. El contenido de la presente publicación no puede ser reproducido, ni transmitido por ningún procedimiento electrónico o mecánico, incluyendo fotocopia, grabación magnética, ni registrado por ningún sistema de recuperación de información, en ninguna forma, ni por ningún medio, sin la previa autorización por escrito del titular de los derechos de explotación de la misma. El permiso para la reproducción de copias para uso privado o comercial debe solicitarse al Departamento de Derechos de la editorial. Ni la Fundación Educación Médica ni Viguera Editores se hacen responsable de los contenidos y las opiniones de sus colaboradores en los artículos publicados, ni se identifican forzosamente con la opinión de los mismos. Publicación trimestral. Esta publicación se puede visitar online en www. fundacioneducacionmedica.org y en scielo. isciii.es. Protección de datos Fundación Privada Educación Médica y Vi­gue­ra Editores SLU declaran cumplir lo dispuesto por la Ley Orgánica 15/1999, de 13 de diciembre, de Protección de Datos de Ca­rácter Personal. Suscripciones, pedidos, cambios de dirección Viguera Editores SLU, Departamento de Suscripciones: suscripciones@viguera.com. Fax: +34 932 317 250. El precio de la suscripción comprende exclusivamente los números regulares: Particular 90 € más gastos de envío, Instituciones: España 250 € más gastos de envío. Precio del ejemplar suelto, sujeto a disponibilidad, 30 € más gastos de envío. F EM Junio 2014, volumen 17, suplemento 1 Calidad de la educación médica Ponencias de la jornada organizada por la Cátedra de Educación Médica Fundación Lilly-UCM. Encuentro de Verano 2013. Madrid, 4 de julio de 2013 Mesa redonda: Calidad de los centros de enseñanza Roundtable: The quality of schools La enseñanza en las facultades de medicina en un entorno de crisis Teaching in medical schools in a crisis environment Juan Emilio Felíu Albiñana S1 Clima educativo en las facultades de medicina Educational ambiance in medical schools Jordi Palés Argullós S7 Mesa redonda: Calidad del proceso educativo Roundtable: The quality of the educational process Valores del médico y su carácter: proyecto VADEMECA. Evaluación de los valores del futuro médico Physician values and character: VADEMECA project. Assessment of the values of the future physician José Luis Villanueva Marcos, Irene López Gómez, José María Requena, Víctor Troyano, Carmelo Vázquez Valverde, Jesús Millán Núñez-Cortés S33 Mesa redonda: Calidad de los resultados de la enseñanza de la medicina Roundtable: Quality of the results of the medical education Calidad de los resultados de la enseñanza de la medicina: percepción del alumno Quality of the results of the medical education: student’s perception Cristina Vila Zárate, Laura Martínez de Bujo Ganzábal, Jesús Millán Núñez-Cortés S39 Estudio: Valores del médico y su carácter Study: Physician values and character Calidad de los resultados de la enseñanza de la medicina: percepción de la profesión Quality of the results of the medical education: perception of the profession José Manuel Bajo Arenas S43 Valores del médico para un ejercicio de calidad: el profesionalismo Physician values for a quality exercise: professionalism Jesús Millán Núñez-Cortés S23 Homenaje Tribute La formación en ética y valores en las facultades de medicina Training in ethics and values in medical schools Emilio José Sanz S27 Homenaje a don Amador Schüller Pérez Tribute to D. Amador Schüller Pérez José Antonio Gutiérrez Fuentes Las materias preclínicas en el nuevo contexto Preclinical subjects in the new context Ricardo Jaime Rigual Bonastre ¿Cómo vamos con Bolonia? What’s matter with Bologna? Rafael van Grieken Salvador S11 S17 Este suplemento de FEM ha sido dirigido por los Dres. Jesús Millán Núñez-Cortés y José Antonio Gutiérrez Fuentes. Los manuscritos han sido aceptados y editados por los directores del Suplemento y no han estado sujetos al proceso de revisión externa. S45w MESA REDONDA: LA CALIDAD DE LOS CENTROS DE ENSEÑANZA La enseñanza en las facultades de medicina en un entorno de crisis Juan Emilio Felíu Albiñana Introducción Quiero, antes que nada, agradecer a la Fundación Lilly, a la Cátedra de Educación Médica y a los directores de este encuentro de verano, profesores Jesús Millán Núñez-Cortés y José Antonio Gutiérrez Fuentes, su invitación a participar en este curso y la oportunidad que me ofrecen de poder presentar una muestra de mi experiencia profesional durante los últimos cuatro años, como responsable directo (en calidad de decano-comisario) de la creación de la nueva Facultad de Medicina de Ciudad Real, en la Universidad de Castilla-La Mancha (UCLM). Me van a permitir, pues, que sin restar importancia a la crisis económica en la que nos encontramos, ni a los importantes recortes sociales realizados en educación, investigación y sanidad (por citar aquellos que como facultad de medicina más nos afectan) centre mi presentación en mostrarles algunas de las características de este nuevo proyecto docente que es la Facultad de Medicina de Ciudad Real, proyecto que se gestó y nació antes de que la crisis económica se manifestara en toda su crudeza, y que está desarrollándose con las limitaciones impuestas por la crisis. Para ello, dividiré mi presentación en tres apartados: análisis del perfil de la UCLM, los estudios de medicina en la UCLM y logros y retos de la Facultad de Medicina de Ciudad Real. Perfil de la Universidad de Castilla-La Mancha Castilla-La Mancha es una comunidad autónoma enclavada en el corazón de la península ibérica, constituida como autonomía el 16 de agosto de 1982. Ocupa una extensión de 79.226 km2 (el 15,7% del territorio nacional) y en 2012 contaba con una población de 2.122.000 habitantes (el 4,5% de la población española). La UCLM se creó por la Ley 27/1982 de 30 de junio, pero no comenzó su andadura de forma efectiva hasta que el 4 de febrero de 1985 el Consejo de Rectores informó favorablemente sobre la creación de las primeras facultades de la UCLM. El 2 de abril de ese mismo año se incorporaron a la universidad, mediante real decreto, diversos centros hasta entonces integrados o adscritos a la Universidad de Murcia, Universidad Complutense y Universidad Au­ tónoma de Madrid. El 24 de julio de 1985, el Consejo de Ministros autorizó la puesta en marcha de la UCLM para el curso 1985-1986 y, el 4 de octubre de 1985, se procedió a la apertura solemne del primer curso académico de la universidad regional. El distrito universitario comprende los campus de Albacete, Ciudad Real, Cuenca, Toledo, Almadén y Talavera de la Reina, hecho que ha condicionado y condiciona de manera importante el funcionamiento de la universidad, tanto por las grandes distancias entre los distintos campus como por la dificultad de comunicación entre las capitales de provincia que, en parte, aún persisten. No obstante, hay que reconocerle a la UCLM su enorme influencia en la creación de una conciencia regional y un papel importante en la promoción de la integración regional. Dados los condicionantes socioeconómicos que presentaba la comunidad autónoma de Castilla-La Mancha al inicio de la década de los ochenta, la UCLM vino a satisfacer una demanda de todos los sectores sociales de la comunidad, que sufría un secular y acentuado retraso económico, académico y cultural. La universidad venía a garantizar la formación cultural, científica y técnica de unos jóvenes que, hasta su creación, tenían que cursar estudios en otras comunidades autónomas, además de colaborar intensamente en el desarrollo económico y social de la comunidad. Desde su creación en 1985, la UCLM ha experimentado un considerable crecimiento, tanto en re- www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Catedrático de Bioquímica y Biología Molecular. Decano Comisario de la Facultad de Medicina de Ciudad Real. Universidad de Castilla-La Mancha. E-mail: juane.feliu@uclm.es © 2014 FEM S1 J.E. Felíu Albiñana Figura 1. Aulario Polivalente/Facultad de Medicina de Ciudad Real. cursos materiales (infraestructura y presupuestos) como humanos (profesores, alumnos y personal de administración y servicios). En este sentido, el número de alumnos ha pasado de 4.957 en el curso 1985-1986 a alrededor de 30.000 en la actualidad, y en el mismo período el número de profesores pasó de 287 a más de 2.000. Estudios de medicina en la Universidad de Castilla-La Mancha La primera facultad de medicina de la UCLM se instaló en el campus de Albacete y comenzó sus actividades docentes en el curso académico 19981999. Su proyecto docente respondió a un modelo novedoso, basado en la integración de disciplinas, en el aprendizaje por módulos de objetivos, concediendo gran relevancia a la práctica, en concordancia con recientes tendencias pedagógicas implantadas en algunas facultades de medicina americanas y europeas, y potenciando el autoaprendizaje como labor activa del alumno. Este proyecto docente, contenido en la Memoria para la creación de la Facultad de Medicina de la Universidad de Castilla-La Mancha [1], fue coordinado por una comisión asesora integrada por los profesores D. Julio Fermoso, D. Carlos Belmonte y D. José Luis Romero. Ha sido reconocido por la Organización Mundial de la Salud y está considerado pilot medical school for the improvement of medical education. Este plan de estudios fue homologado por la Comisión Académica del Consejo de Universidades en su reunión del 14 de julio de 1998 y publicado en el Boletín Oficial del Estado del 6 de octubre de 1998. S2 La finalidad de este plan de estudios de 1998 fue preparar a los estudiantes de medicina de acuerdo con los rasgos esenciales de lo que iba a ser la práctica de la medicina en los primeros lustros del siglo xxi. Fundamentalmente, este programa presentaba las siguientes características: – Un aprendizaje en grupos reducidos (en principio, no más de 25-30) y centrado en el estudiante. La participación activa del alumno y la estrecha interacción con el profesor en el proceso de aprendizaje implicaban, a su vez, el desarrollo de las capacidades de razonamiento, autoaprendizaje y autoevaluación. – Un aprendizaje basado en la práctica, que permitía al estudiante la adquisición de las competencias técnicas, clínicas y sociales que requiere el ejercicio de la profesión médica. – Un aprendizaje multidisciplinar, que integraba las ciencias básicas, clínicas y psicosociales. – Una evaluación continuada, tanto de los alumnos como del personal docente y de la metodología pedagógica aplicada. El plan de estudios de 1998 estuvo vigente hasta 2010. En el curso 2010-2011, con la aprobación del Espacio Europeo de Educación Superior, se puso en marcha el título de graduado/a en Medicina, que sigue las directrices plasmadas en el Libro Blanco de la Titulación de Medicina elaborado por la Conferencia Nacional de Decanos de Facultades de Medicina Españolas [2]. Tras la obtención del VERIFICA por parte de la Agencia Nacional de Evaluación de la Calidad y Acreditación (ANECA), este plan de estudios fue de aplicación en la UCLM, tanto en su Facultad de Medicina de Albacete como en la recién creada Facultad de Medicina de Ciudad Real [3]. Logros y retos de la Facultad de Medicina de Ciudad Real Como ya hemos comentado, la Facultad de Medicina de Ciudad Real (Fig. 1) inicia su andadura en el curso 2010-2011 y se ubica en un nuevo edificio (Aulario Polivalente/Facultad de Medicina) con unas instalaciones docentes, unos laboratorios de prácticas y de investigación y un equipamiento docente y científico muy adecuado para la enseñanza de la medicina, tal como fue reconocido por la ANECA en la aprobación del correspondiente VERIFICA. En la primera promoción ingresaron 50 alumnos, y se incrementó este número en 60 alumnos por curso. En la actualidad se imparten los cuatro primero cursos. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Mesa redonda: La calidad de los centros de enseñanza El profesorado inicial, procedente de la propia UCLM o de otras universidades nacionales, estaba formado por un total de 20 profesores; de ellos, tres eran catedráticos de universidad y tres profesores titulares. Además, se contaba para la docencia clínica con el apoyo del Hospital General de Ciudad Real –hoy Hospital General Universitario de Ciudad Real (HGUCR)– y del Área Asistencial Integrada de Ciudad Real. Hay que mencionar que el HGUCR –inaugurado en 2006– es un hospital terciario, con 514 camas, 450 facultativos y casi 200 médicos internos residentes, y que está dotado de una moderna tecnología sanitaria (cuatro aparatos de tomografía axial computarizada helicoidales, resonancia magnética, acelerador lineal, angiografía digital, sala de hemodinámica, gamma-cámaras, etc.). Pero, sin lugar a dudas, lo que mejor define y caracteriza a la Facultad de Medicina de Ciudad Real es su plan de estudios, continuador del plan de estudios que en 1998 se aplicó en la Facultad de Medicina de Albacete, pero adaptado a las exigencias del Espacio Europeo de Educación Superior o Plan Bolonia [4]. Sus características principales se recogen a continuación: – Aprendizaje en grupos reducidos (25-30) centrado en el estudiante. – Aprendizaje integrado en módulo de objetivos, con evaluación continuada. – Participación activa del alumno, con una marcada interacción con el profesor en el proceso de aprendizaje. – Desarrollo de las capacidades de razonamiento, de autoaprendizaje y de autoevaluación. – Aprendizaje basado en la práctica. – Adquisición de competencias profesionales, clínicas y sociales que requiere el ejercicio de la profesión médica. De estas características, dada la limitación de espacio, sólo comentaremos el segundo y quinto apartado. En relación con el ‘aprendizaje integrado en módulo de objetivos, con evaluación continuada’, hay que decir que la estrategia docente está basada en el aprendizaje por módulos de objetivos, cuya principal finalidad es la comprensión global de conceptos relacionados entre sí y que forman parte de cada una de las distintas disciplinas que integran el semestre. En el primer y segundo curso cada uno de los dos semestres de clase contiene cinco módulos. En tercero y demás cursos clínicos son cuatro módulos por semestre. Cada módulo docente está formado por un máximo de seis materias, cuyos objetivos y contenidos docentes en torno al estudio de un órgano o siste- ma se integran en el módulo. Los módulos docentes se desarrollan durante un período de tres semanas (en primer y segundo curso) y de cuatro semanas (a partir del tercer curso). Cada uno de los módulos, a su vez, consta de cinco fases docentes: – Fase I (análisis de objetivos). En esta fase, cada grupo (25-30 alumnos, distribuidos en subgrupos de trabajo de cinco alumnos) dispone de tres horas lectivas para cada asignatura del módulo. En esta fase, el profesor realiza una explicación de los objetivos docentes del módulo, fijando claramente los conceptos más importantes que el alumno debe considerar. También identifica los conocimientos que se precisan para alcanzar los objetivos y los recursos disponibles, tanto bibliográficos (textos, artículos, etc.) como material auxiliar en formato electrónico (CD-ROM, páginas web, etc.) y aquel material constitutivo de las clases prácticas. – Fase II (autoaprendizaje tutelado). Esta fase es un período (dos horas por asignatura y grupo) de estudio y autoaprendizaje colaborativo de cada subgrupo de alumnos en presencia del profesor, de acuerdo con el plan de trabajo elaborado y utilizando los recursos educativos, para adquirir los conocimientos que le permitirán alcanzar los objetivos docentes. – Fase III (síntesis y puesta en común). Esta fase consta de dos sesiones de hora y media cada una por materia y grupo, para revisar los contenidos. En esta fase, los alumnos en presencia del profesor hacen una puesta en común de los conocimientos elaborados en la fase anterior para cada uno de los objetivos, realizan exposiciones relacionadas con los contenidos estudiados, resuelven ejercicios y problemas o presentan casos sencillos de aplicación clínica. – Fase IV (prácticas, seminarios y actividades complementarias). En esta fase (dos sesiones de dos o tres horas por asignatura) se llevan a cabo tutorías con la presencia del profesor u otras actividades complementarias como prácticas de laboratorio o seminarios. – Fase V (evaluación). Consiste en la evaluación de todas las asignaturas del módulo en un solo examen integrado o ‘examen de módulo’, constituido por ‘preguntas de respuesta múltiple’ (el 60% de la nota) y por ‘preguntas de respuesta corta’ (el 40% de la nota). El examen de módulo se puede complementar con un examen práctico en las asignaturas que lo requieran. Con los exámenes de módulo se pretende estimular el trabajo continuado, a la vez que se realiza un se- www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S3 J.E. Felíu Albiñana Figura 2. Estructura de un módulo docente con sus cinco fases. guimiento puntual del trabajo que lleva a cabo el alumno y del rendimiento obtenido. Así, en el caso de que éste sea insuficiente, es posible actuar a tiempo. Además de los exámenes mencionados, existen los exámenes finales de las convocatorias ordinarias. En la figura 2 se muestra una distribución docente en fases, tal como está organizado el primer año del grado en Medicina en la Facultad de Medicina de Ciudad Real. En esta planificación docente intervienen todos los profesores responsables de las diferentes asignaturas que se imparten en primer año, bajo la coordinación de la Unidad de Educación Médica. En relación con el apartado ‘aprendizaje basado en la práctica’, hemos de mencionar que (tal como ya se ha apuntado) en el nuevo plan de estudios del grado en Medicina implementado en la UCLM han desaparecido prácticamente las denominadas ‘clases magistrales’, que se han sustituido por seminarios, clases prácticas, clases de resolución de problemas o de aplicación a casos clínicos. En este sentido, es de destacar la existencia de unas sencillas pero bien dotadas instalaciones para la docencia práctica, que abarcan un laboratorio de prácticas de bioquímica y biología molecular y celular, un la- S4 boratorio de prácticas de fisiología y farmacología, una sala de microscopia, una sala de informática y unas muy bien dotadas salas de disección y de modelos anatómicos, donde los alumnos complementan su formación práctica en las materias básicas. En cuanto a la formación clínica, disponemos de la inestimable colaboración del HGUCR, cuyos facultativos especialistas proveen de profesorado para las materias clínicas; en la actualidad son 42 profesores asociados en Ciencias de la Salud los que oficialmente imparten docencia clínica. Pero este número se ve ampliamente multiplicado unas cuatro o cinco veces si contabilizamos los facultativos implicados en la docencia de las prácticas clínicas en consultas, salas de ingreso o unidades de pruebas especiales. Aquí quiero y debo destacar la magnífica acogida que la creación de la Facultad de Medicina de Ciudad Real ha tenido en el HGUCR, en la gerencia, equipos directivos y, sobre todo, en sus facultativos. La estrecha colaboración existente entre la Facultad de Medicina y el HGUCR está siendo una de las mayores garantías de éxito. Los alumnos (a partir ya de tercer curso) pasan tres de las cuatro semanas de cada módulo en el HGUCR, donde reciben formación en práctica clínica y se han habilitado aulas docentes y se han adecuado espacios de estudio para los alumnos del grado en Medicina. Una instalación que también colabora activamente en la enseñanza de las habilidades clínicas es el recientemente creado laboratorio de habilidades clínicas y simulación (Fig. 3). Este laboratorio, ubicado en el edificio de la Facultad de Medicina, permite la realización de talleres de habilidades clínicas, en donde se practica con maniquíes y material de simulación diferentes exploraciones (cardíaca, pulmonar, oftalmológica, rectal, etc.), así como distintas maniobras y habilidades clínicas (resucitación cardiopulmonar básica y avanzada, venopunciones, suturas, sondajes, intubaciones, etc.), todo ello perfectamente integrado con la docencia teóricopráctica de cada módulo y antes de las correspondientes prácticas hospitalarias. Esta preparación previa facilita la mejor comprensión de las prácticas clínicas, a la vez que se limitan las molestias a los pacientes. Para la evaluación de las competencias y habilidades clínicas adquiridas por los alumnos de tercer curso, el pasado curso académico 2012-2013 llevamos a cabo (por vez primera) la realización de sendas ECOE (evaluación clínica objetiva estructurada) al final de cada uno de los semestres. La ECOE estaba evidentemente adaptada a los conocimientos y habilidades clínicas que un alumno de tercer www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Mesa redonda: La calidad de los centros de enseñanza curso debe poseer. La nota media obtenida por los alumnos en las dos ECOE fue de sobresaliente, lo cual avala y valida la estrategia y el método docente empleado. Hasta aquí algunos de los logros conseguidos en el desarrollo de este nuevo proyecto que es la Facultad de Medicina de Ciudad Real. Pero los retos no son pequeños y aún queda mucho camino por recorrer. Entre los retos que tenemos planteados, algunos de los cuales están vinculados estrechamente con la evolución de la crisis económica, quiero destacar: – La consolidación de las plantillas de profesores, tanto básicos como clínicos. Para estos últimos, ello debe suponer el paso de profesores asociados a profesores vinculados. – El desarrollo de infraestructuras sólidas de investigación, actualmente tan desatendidas por la administración. Sobre todo hay que potenciar la colaboración en investigación entre básicos y clínicos en este nuevo entorno biomédico que surge entre la Facultad de Medicina y el HGUCR, entorno que debería extenderse a los restantes hospitales de la región. – La organización y programación docente de los restantes cursos clínicos, en especial sexto curso, con su rotatorio clínico y su trabajo de fin de grado/máster. – La continuación (cuando las circunstancias económicas lo permitan) de las obras de lo que debe ser la definitiva Facultad de Medicina de Ciudad Real, ubicada en un emplazamiento muy próximo al HGUCR. Evidentemente, no estamos en los mejores momentos. La crisis económica con sus múltiples causas y responsables nos azota y, además, es posible que sea duradera. Ante ello, nuestro mayor activo es la ilusión y el esfuerzo que todo el personal de la Facultad de Medicina, tanto el personal docente e investigador como el personal de administración y servicios, y los facultativos y personal sanitario del HGUCR han puesto y están poniendo en este nue- Figura 3. Laboratorio de habilidades clínicas y simulación. vo proyecto de Facultad de Medicina. Asimismo, contamos con unos estudiantes excepcionales, dispuestos a no escatimar esfuerzos para adquirir una sólida formación médica. Y lo más importante: gozamos de la confianza de nuestros conciudadanos de Castilla-La Mancha. A ellos nos debemos y por ellos trabajamos y trabajaremos. Bibliografía 1. Fermoso J, Romero JL, Belmonte C. Memoria para la creación de la Facultad de Medicina de la Universidad de Castilla-La Mancha. Ciudad Real: Universidad de Castilla-La Mancha; 1998. 2. Conferencia Nacional de Decanos de Facultades de Medicina Españolas. Libro Blanco de la Titulación de Medicina. 2005. 3. Universidad de Castilla-La Mancha. Propuesta de título de graduado/a en Medicina por la Universidad de Castilla-La Mancha. Ciudad Real: Universidad de Castilla-La Mancha; 2010. 4. Real Decreto 1393/2007, de 29 de octubre de 2007, por el que se establece la ordenación de las enseñanzas universitarias oficiales. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S5 MESA REDONDA: LA CALIDAD DE LOS CENTROS DE ENSEÑANZA Clima educativo en las facultades de medicina Jordi Palés Argullós Introducción En este artículo se aborda el concepto de ‘clima educativo’, su importancia y los métodos para medirlo, y se presentan algunos de los resultados preliminares obtenidos en el proyecto iniciado para medir el clima educativo en las facultades de medicina españolas. ¿Qué es el clima educativo? Cuando hablamos de un currículo o programa de formación, nadie duda en considerar una serie de aspectos como las competencias y los objetivos que se han de adquirir, las asignaturas y los contenidos que lo constituyen, cuál es la programación docente y sus horarios, qué actividades educativas se van a llevar a cabo, cómo vamos a evaluar y con qué profesorado se cuenta. Sin embargo, hay otros aspectos que muchas veces no consideramos y que el alumno no suele conocer al ingresar en la facultad y debiera conocerlos. Por ejemplo: ¿el ambiente es muy competitivo?, ¿es autoritario?; ¿la atmósfera en clase es relajada?; ¿el entorno es estresante?; ¿cuál es el trato con el profesorado/tutores?; ¿las instalaciones son adecuadas y facilitan el aprendizaje?; ¿el ambiente del centro es motivador?; etc. Por ello el currículo es algo más. De hecho, es todo aquello que ocurre en la institución considerada en su conjunto; podríamos denominarlo el espíritu de la institución, e incluiría: el entorno donde se desarrolla la formación, las relaciones de estudiantes-profesores, los aspectos físicos (facultad/ hospital) como hábitat y el currículo oculto. El currículo oculto (que se diferencia del currículo formal u oficial, del que realmente se enseña y del que se evalúa) es aquel que no está escrito. Es decir, el conjunto de reglas, valores y rutinas latentes no es- critos que permite comprender las influencias existentes en el comportamiento del estudiante y que desempeña un papel fundamental en la formación de valores [1]. En el currículo oculto influye el entorno donde se desarrolla la actividad educativa, es decir, el clima educativo. Si el entorno educativo no es adecuado, se dificulta la adquisición de los valores del profesionalismo. Por tanto, podemos concluir que gran parte del currículo oculto está conformado por el clima o educativo [1]. Genn y Harden [2] exponen que el clima educativo representa el espíritu y el alma del entorno educacional y del currículo académico. Es la manifestación o la expresión del entorno educacional y del currículo académico. Se considera que el clima educativo es todo aquello que está ocurriendo en el aula, en un departamento, en la facultad o en la universidad. Finalmente, según Till [3], el clima educativo refleja el nivel de presión en el ambiente académico y social de una institución, y puede variar de un curso a otro, dentro de un plan de estudios o incluso de una clase a otra. Este entorno/clima es percibido por los estudiantes y estas percepciones influyen en su conducta y la determinan de forma importante, y ello se relaciona con la consecución de los objetivos, la satisfacción y el éxito. Facultad de Medicina. Universitat de Barcelona. Sociedad Española de Educación Médica. E-mail: jpales@ub.edu © 2014 FEM ¿Qué elementos podemos medir en el clima educativo? Componentes del clima educativo En el clima educativo podemos medir varias cosas: – Las características de la atmósfera de la institución. – Qué clase de cosas se reconocen y se premian. – Cómo se expresa su estilo de vida y cuál es el clima en el que conviven docentes y alumnos, que condiciona los comportamientos docentes e influye en el desarrollo conductual de los alumnos. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S7 J. Palés Argullós – Las actitudes de los docentes. – Los factores estresantes, retos y ansiedad o el clima institucional en general. Y ello nos permite conocer cuáles son los diferentes elementos que componen el clima educativo. Algunos de estos elementos serían [2]: – Las competencias del profesorado. – Las aulas. – El tamaño del grupo. – Los materiales y métodos docentes. – Los horarios. – Los sistemas de soporte al estudiante. – Los resultados de aprendizaje claros. – Los métodos de evaluación. – La experiencia clínica. – Las tecnologías de la información y la comunicación. – La vivienda, la comida y el transporte. – La seguridad personal. – La biblioteca. – Las facilidades para el ocio. ¿Por qué y para qué interesa conocer el clima educativo? El clima educativo supone una medida de la calidad institucional, y como tal hay que verlo como un instrumento para el cambio y la mejora: – De los docentes. – Del rendimiento de los estudiantes. – De la motivación de los estudiantes. – De la relación docentes/estudiantes. – Del entorno. – Del currículo. – Del centro. Por todo ello, sería lógico pensar que cualquier responsable de una institución docente desearía disponer de tanta información como fuera posible acerca del clima educativo en su institución y muy especialmente cómo éste es percibido por sus alumnos; que dicha información abarcara todos los elementos relevantes que determinan el clima educativo (currículo, entorno, estilo o cultura, etc.) y a ser posible de forma cuantitativa, es decir, expresados en guarismos de fácil manejo; que la obtención de dicha información fuera lo suficientemente fácil para poder actualizarla con relativa frecuencia y que permitiera medir les efectos de las actuaciones de mejora que se llevaran a cabo. También sería conveniente tener elementos de referencia para saber cómo se encuentra su institución en relación S8 con las de su entorno. Y, finalmente, sería bueno disponer de un instrumento de medida cuantitativa y que éste fuera el utilizado en todas las instituciones docentes equiparables. Medida del clima educativo Actualmente, para medir el clima educativo disponemos de diferentes instrumentos. El más utilizado es el Dundee Ready Education Environment Measure (DREEM), introducido por Roff et al [4-6] en 1997, traducido a varios idiomas (entre ellos el español) y validado en diferentes estudios. Dicho instrumento está concebido como un instrumento no culturalmente específico. El DREEM consiste en un cuestionario de 50 ítems que se responden en una escala de Likert (de 4 totalmente de acuerdo a 0 totalmente en desacuerdo). Existen ítems negativos a los que se debe responder de acuerdo con la escala inversa. Los ítems se dividen en cinco subescalas o dominios que valoran las percepciones de los alumnos sobre diferentes aspectos: – Enseñanza (12 ítems). – Docentes (11 ítems). – Habilidades para el estudio o académicas (8 ítems). – Atmósfera del aprendizaje (12 ítems). – Entorno social (7 ítems). La puntuación total máxima que se puede obtener es de 200 (4 × 50 ítems), de tal manera que una puntuación de 0-50 denota un clima educativo muy pobre; de 51-100, un clima con gran número de problemas; de 101-150, la existencia de más aspectos positivos que negativos, y, finalmente, de 151200, un clima educativo excelente. Se puede estudiar cada subescala o dominio y cada ítem por separado. Subescalas o dominios Consideremos con un poco más de detalle las cinco subescalas o dominios. Enseñanza Informa sobre la visión de los estudiantes en relación con las actividades de enseñanza; si reciben objetivos claros en sus cursos, si la enseñanza está centrada en los estudiantes y si se promueve el aprendizaje activo. La máxima puntuación que se puede alcanzar es de 48, y la escala de valoración es: – 0-12: muy pobre. – 13-24: la enseñanza es percibida negativamente. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Mesa redonda: La calidad de los centros de enseñanza – 25-36: percepción más bien positiva de la enseñanza. – 37-48: la enseñanza es muy bien evaluada. – 15-21: entorno no demasiado malo. – 22-28: entorno muy bueno socialmente. Docentes Este dominio explora la visión de los estudiantes sobre la calidad de los docentes, sus habilidades comunicacionales, si practican retroalimentación con sus estudiantes y pacientes, su nivel de conocimientos y la preparación de sus clases. La máxima puntuación que se puede alcanzar es de 44, y la escala de valoración es: – 0-11: visión pésima de los docentes. – 12-22: los docentes necesitan entrenamiento educacional. – 23-33: los docentes están encaminados en la dirección correcta. – 34-44: docentes modelo. Estudio transversal del clima educativo en facultades de medicina españolas Habilidades para el aprendizaje o académicas Informa de la percepción de los estudiantes sobre sus estrategias de aprendizaje y sus habilidades para resolver problemas que han desarrollado para prepararse para su profesión. La máxima puntuación que se puede alcanzar es de 32, y la escala de valoración es: – 0-8: sentimiento de fracaso total. – 9-16: muchos aspectos negativos. – 17-24: sintiéndose más en el lado positivo. – 25-32: seguro del futuro académico. Atmósfera del aprendizaje Incluye información sobre cuán relajada es la atmósfera durante las clases y las estancias en centros clínicos, si las actividades docentes motivan a los estudiantes y si hay oportunidades para los estudiantes de desarrollar habilidades de relación interpersonal. La máxima puntuación que se puede alcanzar es de 48, y la escala de valoración es: – 0-11: un ambiente pésimo. – 12-24: hay muchos aspectos que necesitan cambiar. – 25-36: hay una actitud más bien positiva. – 37-48: percepción general buena. Entorno social Da la visión de los estudiantes sobre los sistemas de apoyo disponibles para quienes se estresan, el ambiente físico de la facultad, la calidad de la vida social y si los estudiantes encuentran buenas amistades en la facultad. La máxima puntuación que se puede alcanzar es de 28, y la escala de valoración es: – 0-7: entorno miserable. – 8-14: no es un buen lugar. En el año 2012, la Sociedad Española de Educación Médica (SEDEM) decidió iniciar un estudio sobre el clima educativo en facultades de medicina españolas adaptadas al Proceso de Bolonia con el fin de: – Tener una valoración global del clima educativo de las facultades de medicina. – Hacer un diagnóstico de la situación de cada centro en relación con la media. – Identificar problemas específicos y comunes. – Identificar cambios del clima a lo largo del proceso educativo. – Comparar el clima educativo entre cursos básicos y clínicos. – Establecer medidas corrección para la mejora. – Evaluar de la calidad. Para ello se decidió encuestar a alumnos de segundo y cuarto curso de planes de estudio ya adaptados a Bolonia. Hasta la fecha se han estudiado seis facultades de medicina y se espera que en el curso 2013-2014 se vayan incorporando más centros. Los datos de los que se dispone hasta la fecha son datos preliminares, pero indican ya algunas tendencias. En general, en el conjunto de las facultades encuestadas, el clima educativo presenta más aspectos positivos que negativos, pero la puntuación es significativamente mejor en segundo curso que en cuarto. En el dominio de la percepción de la enseñanza, la percepción es más positiva que negativa en segundo curso y más bien negativa en cuarto. En el dominio de los docentes la percepción indica que éstos están encaminados en la dirección correcta, aunque en cuarto curso se registran puntuaciones ligeramente inferiores. En el dominio de la autopercepción académica los alumnos de ambos cursos se sienten más en el lado positivo, aunque la puntuación observada en cuarto curso vuelve a ser estadísticamente significativa inferior que en segundo curso. Con respecto a la autopercepción de la atmósfera, ésta en general se considera más bien positiva, pero nuevamente la percepción es ligeramente peor entre los estudiantes de cuarto curso. Finalmente, la autopercepción social en segundo curso es más bien positiva, pero negativa entre los alumnos de cuarto curso. Los ítems evaluados como negativos en segundo curso (ítems con puntuaciones inferiores a 2) son: www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S9 J. Palés Argullós – No hay un buen sistema de apoyo para los estudiantes que sufren de estrés. – Los horarios de la facultad no están bien programados. – Rara vez me aburro en las materias que estoy cursando. – La enseñanza en la facultad pone demasiado énfasis en el aprendizaje de detalles. – En la facultad no se prioriza el aprendizaje a largo plazo sobre el de a corto plazo. – La enseñanza no está centrada en el estudiante. – La enseñanza de la facultad está demasiado centrada en los docentes. En cuarto curso se detectan como negativos los mismos aspectos que en segundo curso, pero además se añaden los siguientes: – No se me estimula a participar en clase. – Estoy demasiado cansado para disfrutar de la formación que estoy recibiendo. – La enseñanza no suele ser estimulante. – En esta facultad se copia en los exámenes. – La enseñanza no está bien enfocada. – Siento que no me están preparando bien para mi profesión. – En esta facultad no se aprovecha bien el tiempo. – Los docentes no son buenos facilitando feedback a los estudiantes. – La enseñanza no me estimula para el aprendizaje activo. Los aspectos detectados como positivos (> 3) coinciden en los dos cursos, y son: – Los docentes conocen las materias que enseñan. – Tengo buenos amigos en la facultad. – Me siento cómodo, socialmente, en clase. S10 Todos estos resultados son, de todos modos, preliminares y parciales, ya que incluyen pocas instituciones y por ello se deben considerar con prudencia. Indican, en todo caso, percepciones de los estudiantes, aunque nos muestran tendencias como que el clima educativo parece mejor en segundo curso que en cuarto, y reflejan diferencias entre facultades que no corresponde analizar específicamente en este artículo. Pero en general sí que podemos afirmar que nos aportan información sobre puntos sobre los que reflexionar y plantearnos medidas de mejora, y ello es lo realmente importante. Es necesario disponer de más facultades investigadas para poder obtener una imagen más fidedigna y global del conjunto de nuestras instituciones. Bibliografía 1. Rodríguez de Castro F. Proceso de Bolonia (IV). El currículo oculto. Educ Med 2012; 15: 13-22. 2. Genn JM, Harden RM. What is medical education here really like? Suggestions for action research studies of climates of medical education environments. Med Teach 1986; 8: 111-24. 3. Till H. Identifying the perceived weaknesses of a new curriculum by means of the Dundee Ready Education Environment Measure (DREEM) Inventory. Med Teach 2004; 26: 39-45. 4. Roff S, McAleer S, Harden RM, Al-Qahtani M, Ahmed AU, Deza H, et al. Development and validation of the Dundee Ready Education Environment Measure (DREEM). Med Teach 1997; 19: 295-9. 5. Roff S. The Dundee Ready Educational Environment Measure (DREEM) –a generic instrument for measuring students’ perceptions of undergraduate health professions curricula. Med Teach 2005; 27: 322-5. 6. McAleer S, Roff S. A practical guide to using the Dundee Ready Education Environment Measure (DREEM). In Genn JM, ed. Curriculum, environment, climate, quality and change in medical education: a unifying perspective. AMEE Medical Education Guide No. 23. Dundee: Association for Medical Education in Europe; 2001. p. 29-33. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 MESA REDONDA: LA CALIDAD DEL PROCESO EDUCATIVO Las materias preclínicas en el nuevo contexto Ricardo Jaime Rigual Bonastre Las materias preclínicas tradicionalmente han merecido una menor atención por parte de los estudiosos y responsables de la enseñanza de la medicina. No obstante, forman parte importante del currículo de la formación en el grado y sobre ellas recaen importantes competencias y colaboran en la consecución de otras. En este artículo vamos a analizar tres aspectos en relación con las materias preclínicas: – Normativas y limitaciones para la elaboración del currículo preclínico. – Análisis del nuevo currículo. – Problemas en su aplicación y desarrollo. Normativas y limitaciones para la elaboración del currículo preclínico La Declaración de Bolonia tiene carácter político y enuncia una serie de objetivos e instrumentos para lograr el Espacio Europeo de Educación Superior (EEES), pero no fija unos deberes jurídicamente exigibles. También establecía un plazo hasta 2010 para la realización del EEES con fases bienales, al final de las cuales se ha celebrado una conferencia ministerial que examina lo logrado y establece directrices futuras –Praga (2001), Berlín (2003), Bergen (2005), Londres (2007), Lovaina (2009), Budapest (2010) y Bucarest (2012)–. De esta manera, la adaptación al EEES no tiene un desarrollo legislativo específico, sino que está constituida por acuerdos, informes y recomendaciones refrendados por los gobiernos firmantes, que son los responsables, en definitiva, de su desarrollo. Prat y Oriol publicaron en 2011 [1] un acertado análisis del nuevo currículo de Medicina resumiendo los acuerdos de la Declaración de Bolonia en los siguientes puntos: – Creación de un modelo común de titulaciones reconocible por todos los estados. – Adopción de un patrón de planificación (grado, máster y doctorado). – Adopción del European Credit Transfer and Accumulation System (ECTS) como unidad de medida del esfuerzo de aprendizaje. – Armonización de los criterios de calidad. – Eliminación de obstáculos a la movilidad. Presidente de la Conferencia Nacional de Decanos de las Facultades de Medicina. Facultad de Medicina. Universidad de Valladolid. E-mail: cndmed@gmail.com © 2014 FEM En relación con el EEES, se redactaron en el ámbito europeo los proyectos Tuning y MEDINE. El proyecto Tuning, promovido por la Comisión Europea, desarrollaba la idea de que el proceso para lograr el EEES se debería basar en la armonización, que no homogenización, de currículos y que el reconocimiento entre las titulaciones radicaría en las competencias adquiridas. De manera específica para la titulación de Medicina se elaboró el proyecto MEDINE siguiendo estos principios generales. En España, previamente al desarrollo normativo se elaboraron una serie de documentos orientativos del proceso de adaptación al EEES como el proyecto Disseny de la Agència per a la Qualitat del Sistema Universitari de Catalunya (AQU Catalunya) y el Libro Blanco por la Conferencia Nacional de Decanos de Facultades de Medicina (CNDFM), auspiciado por la Agencia Nacional de Evaluación de la Calidad y Acreditación (ANECA), siguiendo las competencias básicas contenidas en el documento Global Minimum Essential Requirements (GMER) del Institute for International Medical Education (IIME). Con posterioridad a las adaptaciones legislativas a través de la Ley Orgánica de Modificación de la Ley Orgánica de Universidades (LOMLOU), comenzó el desarrollo normativo de los estudios de grado en España con el Real Decreto 1393/2007. En dicho real decreto aparece un aspecto de interés para la planificación de las materias básicas y, por tanto, de las preclínicas. Dispone que los planes deberán contener un mínimo de 60 créditos (ECTS) de formación básica de los que 36 estarán vincula- www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S11 R.J. Rigual Bonastre dos a materias que se presentan en el anexo II de Ciencias de la Salud (Anatomía Animal, Anatomía Humana, Biología, Bioquímica, Estadística, Física, Fisiología y Psicología) y que deberán estructurarse en asignaturas de 6 créditos. En relación con el grado en Medicina, en la orden ECI/332/2008 se desarrollan las directrices para la elaboración de los planes de estudios. En dicha orden, los objetivos/competencias se detallan siguiendo las indicaciones del Libro Blanco que elaboró la CNDFM [2]. El título de grado en Medicina debe tener al menos 360 ECTS que se distribuyen como mínimo en cinco módulos, en los que se agrupan las competencias que deben adquirirse: morfología, estructura y función del cuerpo hu­ mano (64 ECTS); medicina social, habilidades de comunicación e iniciación a la investigación (30 ECTS); formación clínica humana (100 ECTS); procedimientos diagnósticos y terapéuticos (40 ECTS) y prácticas tuteladas y trabajo fin de grado (60 ECTS). En total, la suma de ECTS en los cinco módulos es de 294, y quedan 66 ECTS para su distribución por los redactores de los respectivos planes de estudios, según criterio propio, entre los citados módulos y las materias optativas. Se establece un máximo de 6 créditos que se pueden convalidar por actividades culturales, deportivas y de representación. De estos cinco módulos, en cuatro (excepto el módulo 3), figuran competencias en las que participan las áreas que se encargan de materias preclínicas. Las áreas preclínicas participan, además, en la optatividad, que en los nuevos planes de estudios de medicina no ha tenido en general mucha relevancia. En esta presentación nos vamos a centrar fundamentalmente en el módulo de morfología, estructura y función del cuerpo humano, que en general ha superado los 64 ECTS detallados como mínimos en la citada orden. Es interesante comparar las directrices del plan de estudios de 2007 con los dos planes de estudios precedentes. En el trabajo de Prat y Oriol [1] señalan como diferencias generales que la troncalidad está definida por competencias y que los criterios para la aprobación dependen, además del cumplimiento de las normativas, de la coherencia y de los recursos disponibles (humanos, instalaciones e instituciones clínicas concertadas). Teniendo en cuenta estos criterios, se concede a la institución universitaria impartir la titulación para un determinado número máximo de alumnos. En resumen, en relación con las materias preclínicas, las modificaciones fundamentales son: – Los 60 ECTS de materias básicas del anexo II, de los que 36 estarán vinculados a las materias se- S12 ñaladas en el listado de Ciencias de la Salud y que deberán estructurarse en asignaturas de al menos 6 ECTS, como se ha comentado anteriormente. – La posibilidad de integración tanto horizontal (básicas-básicas) como vertical (básicas-clínicas). Es decir, la integración incluso global en contraste con los planes anteriores. – La baja optatividad que también afecta a todo al todo el desarrollo curricular. Se establece que el número mínimo de créditos optativos es de 6 ECTS, que a su vez se pueden convalidar por otro tipo de actividades (representación, deportes, etc.). Análisis de los nuevos currículos Los modelos curriculares se pueden agrupar, de acuerdo con Prat y Oriol [1], en cuatro grandes modelos: flexneriano, integrado, basado en problemas y el de presentaciones clínicas. Sin embargo, en realidad todos los planes de estudios tienen un componente mixto que no permite una adscripción tan rígida. El modelo flexneriano no contempla la integración, mientras que los otros tres la permiten. También se diferencia en otros aspectos, pues se centra en el profesor y atiende fundamentalmente a la adquisición de información. Los demás modelos, en mayor o menor grado, se centran en el estudiante y utilizan diferentes metodologías [3]. Los objetivos del modelo flexneriano son asegurar una amplia base de conocimientos científicos y amplios conocimientos clínicos. Además, el modelo integrado trata de asegurar el razonamiento científico del conocimiento clínico y potenciar un perfil de investigador médico. Los modelos de currículo basado en problemas y el de presentaciones clínicas, en general, no se han utilizado en los planes de grado en Medicina españoles excepto de manera parcial en algunos aspectos determinados. Para la elaboración de los currículos del grado en Medicina ya hemos comentado que la CNDFM emitió una serie de directrices (así como el IIME, la AMEE y otras instituciones) que afectan a las materias preclínicas. Todas ellas coincidían en favorecer la integración tanto horizontal como vertical, utilizar la simulación e introducir al estudiante desde las primeras etapas en la práctica clínica. Pero no todo eran recomendaciones, pues también los nuevos planes se han visto sometidos a importantes limitaciones. Así, las universidades, en su afán homogeneizador, han dictado normativas a las www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Mesa redonda: La calidad del proceso educativo que había que ajustarse, las cuales, en algunos casos, han limitado el diseño curricular (número mínimo de créditos para las materias, obligación de compartir materias básicas entre diferentes titulaciones, etc.). Por supuesto, el diseño curricular también ha padecido limitaciones originadas desde nuestras plantillas de profesores, que en algunos casos se resistían a la integración y a los cambios metodológicos. En un análisis provisional de las materias preclínicas de 30 facultades públicas y 9 privadas, así como su distribución de ECTS, observamos: – Gran dispersión de ECTS para una misma asignatura (por ejemplo, en Bioquímica y Biología Mo­ lecular los créditos se distribuyen desde 6 a 21. – Sólo 7 de 38 facultades presentan integración horizontal que se corresponde con las materias tituladas ‘estructura y función’ (en algunos casos siguen la normativa de los 6 ECTS básicos de Ciencias de la Salud y reservan algunos créditos para integración horizontal). – Aparece algún tímido intento de integración vertical (Psicología y Psiquiatría y Bioestadística y Epidemiología). – Existe alguna fusión de asignaturas que no se puede considerar integración. ¿En qué ha quedado la reforma de las preclínicas respecto a planes anteriores? En general se ha limitado a: – Menor presencialidad (el 60-65% respecto a los planes anteriores). – Tímidos intentos de integración vertical y horizontal. – Disminución de clases teóricas. – Aumento de actividades prácticas y utilización de nuevas metodologías: seminarios, resolución de problemas, prácticas de laboratorio, utilización de tecnologías de la información y la comunicación, simulaciones, trabajos colaborativos, etc. Problemas e inconvenientes en su aplicación y desarrollo Agruparemos estos problemas en coyunturales y en estructurales. La justificación de la denominación de coyunturales es la esperanza de su próxima solución, pero están dificultando seriamente el desarrollo de los planes de estudios, y éstos son: – La disminución de presupuestos, que ha afectado a todo tipo de titulaciones y materias. – La incorporación tardía de alumnos en el primer cuatrimestre del primer curso como consecuen- Tabla I. Cronograma de incremento de alumnos y creación de las últimas facultades (datos del Ministerio de Educación, Cultura y Deporte y de la Conferencia Nacional de Decanos de Facultades de Medicina). N.º facultades Alumnos Facultades Año 2003 27 4.113 26 públicas y 1 privada (Navarra) Año 2004 28 4.300 … + San Pablo CEU Año 2005 28 4.343 ... Año 2006 28 4.726 ... Año 2007 29 4.882 … + Católica San Vicente Mártir Año 2008 32 5.821 … + Internacional de Catalunya + Europea de Madrid + Pompeu Fabra Año 2009 35 6.229 … + Alfonso X + Girona + Rey Juan Carlos Año 2010 38 6.813 … + Francisco de Vitoria + Cardenal Herrera-CEU + Ciudad Real Año 2011 39 6.919 … + Jaume I Año 2012 40 6.941 … + Católica San Antonio cia del tedioso procedimiento de acceso a las facultades de medicina. Este problema se solucionaría aplicando una lista única para todas las facultades públicas, petición antigua de la CNDFM que confiamos sea atendida por la Conferencia de Rectores de las Universidades Espa­ ñolas y por los responsables del Ministerio de Educación, Cultura y Deporte y de las comunidades autónomas. Los estructurales merecen atención especial: – El elevado número de alumnos que acceden al grado en Medicina. – El reconocimiento de materias básicas de rama y el tránsito entre titulaciones. – La renovación y formación de profesores preclínicos. El incremento del número de alumnos se ha convertido en estructural, pues comenzó hace 10 años, aunque no disponemos de datos contrastados (Tabla I). Este incremento ha dificultado la implantación de los planes elaborados previamente por tener que atender a un mayor número de estudiantes y disponer de menos recursos de los previstos, tanto humanos como materiales. De hecho, algunas facultades admiten a un número de estudiantes por encima de los límites impuestos en sus planes de www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S13 R.J. Rigual Bonastre estudios verificados. Los motivos para no cumplir con dichos límites son variados, pero se deben al interés de la propia institución universitaria o de las comunidades autónomas. Esperemos que entre todos (universidades, facultades, CNDFM, ministerio y comunidades autónomas) seamos capaces de imponer la cordura necesaria y adecuar el número de alumnos a las necesidades de profesionales. En relación con el problema que genera la normativa del reconocimiento de materias básicas de rama, ya hemos comentado que el plan debe tener al menos 36 ECTS vinculados a algunas de la materias que figuran en el anexo II de Ciencias de la Salud y que esta materias deberán concretarse en asignaturas con un mínimo de 6 créditos cada una, y serán ofertadas en la primera mitad del plan de estudios. La normativa añade que serán objeto de reconocimiento los créditos correspondientes a las materias de formación básica de dicha rama y que las universidades elaborarán y harán pública su normativa sobre reconocimiento y transferencia de créditos (Real Decreto 1499/2007). En resumen, la aplicación depende en último término de las normativas propias de las universidades, que en algunos casos son confusas y de difícil ejecución, pues las competencias de las materias básicas de rama son distintas dependiendo de cada titulación y con distinto número de ECTS. Puede suceder que la formación resultante en estas materias de los alumnos que han cursado otros grados sea deficitaria respecto a la de los alumnos que las han cursado en el grado en Medicina. Así, las normativas de algunas universidades han originado efectos perversos, como el reconocimiento de materias con muy distintas competencias. Respecto a la renovación y formación de los profesores, hay que considerar una serie de hechos: – Los médicos no se interesan por la acreditación a profesores universitarios estables. – La renovación de profesores estables en las áreas preclínicas se está realizando con profesores no médicos. – La formación en educación médica es deficitaria. El profesorado está interesado en las tareas investigadoras y ven la actividad docente como una ‘carga’ (salvo excepciones) frente a sus tareas investigadoras, que son los criterios fundamentales para su promoción. No es frecuente disponer de una unidad de Educación Médica. Sólo nos vamos a ocupar de los dos primeros aspectos. Disponemos de datos recogidos por la CNDFM en junio de 2013. En la tabla II se representan las categorías académicas y la formación (médica o S14 no médica) de los profesores de 10 áreas de conocimiento preclínicas en 26 facultades de medicina, tanto públicas como privadas. Observamos que el área de Anatomía Humana es la que proporcionalmente tiene más profesores ‘médicos’ frente a ‘no médicos’ en todas las categorías –en un tanto por ciento del total: catedrático de universidad (CAUN): 15 frente a 1; profesor titular de universidad (PTUN): 37 frente a 6 y otros profesores: 32 frente a 9– y Bioquímica y Biología Molecular la que menos (CAUN: 7 frente a 21, PTUN: 8 frente a 37 y otros profesores: 6 frente a 26), y que, conforme va disminuyendo la categoría profesional, la proporción de ‘no médicos’ es mayor. En la tabla III se desglosan los datos de cinco facultades de medicina de universidades privadas: Alfonso X el Sabio, Cardenal Herrera-CEU, Internacional de Catalunya y Navarra, y en la tabla IV de 21 universidades públicas: Alcalá, Central de Barcelona, Cádiz, Cantabria, Castilla-La Mancha (Albacete), Castilla-La Mancha (Ciudad Real), Córdoba, Extremadura, Granada, La Laguna, Las Palmas, Lleida, Málaga, Miguel Hernández, Murcia, Navarra, Rey Juan Carlos, Salamanca, San Pablo-CEU, Santiago, Valencia, Valladolid y Zaragoza. Llama la atención que en las facultades públicas la formación médica en el grupo CAUN es elevada, pero va disminuyendo en las categorías ocupadas por profesores más jóvenes. En las privadas los datos de CAUN y PTUN provienen de dos facultades, y los datos se invierten a favor de los médicos ya en el grupo de PTUN. También se observa mayor presencia de profesores ‘médicos’ en el grupo de ‘otros profesores’ de algunas áreas (Anatomía, Fisiología e Histología) en que, presumiblemente, profesores asistenciales se hacen cargo de estas materias. En general, los datos son consecuentes con los hechos expuestos sobre el escaso interés de los médicos por las materias preclínicas. La consecuencia que resulta de la existencia de una mayoría de profesores ‘no médicos’ en las áreas preclínicas derivará en una mayor dificultad para orientar la docencia preclínica hacia las competencias médicas y para la integración vertical [4-6]. Por otra parte, es necesaria la participación de profesores con formación ‘no médica’ en los departamentos preclínicos de una facultad de medicina para poder realizar una labor de calidad tanto docente (especialmente en los programas de máster y doctorado) como de investigación. En conclusión, es necesario lograr un equilibrio en la formación del profesorado en los departamentos preclínicos que permita niveles de excelencia tanto en docencia como en investigación. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Mesa redonda: La calidad del proceso educativo Tabla II. Profesores de áreas preclínicas de 26 facultades (21 públicas y 5 privadas) de medicina (datos de la Conferencia Nacional de Decanos de Facultades de Medicina). CAUN médicos CAUN no médicos PTUN médicos PTUN no médicos Otros profesores médicos Otros profesores no médicos Total Anatomía 38 2 94 16 80 23 253 Biología Molecular 12 38 14 60 10 47 181 Biología Celular 10 5 6 20 4 30 75 Farmacología 27 11 44 20 10 36 148 Fisiología 48 13 38 49 45 77 270 Histología 28 17 31 20 29 21 146 Microbiología 19 7 28 23 24 33 134 Historia de la Ciencia 10 1 22 2 8 8 51 Inmunología 10 2 6 10 25 22 75 Genética 1 3 0 3 2 10 19 Total 203 99 283 223 237 307 1.352 Porcentaje (%) 15,0 7,3 20,9 16,5 17,5 22,7 100 CAUN: catedrático de universidad; PTUN: profesor titular de universidad. Tabla III. Profesores de áreas preclínicas de 21 facultades de medicina públicas (datos de la Conferencia Nacional de Decanos de Facultades de Medicina). CAUN médicos CAUN no médicos PTUN médicos PTUN no médicos Otros profesores médicos Otros profesores no médicos Total Anatomía 34 2 92 15 39 19 201 Biología Molecular 12 33 14 51 9 22 141 Biología Celular 9 5 6 12 2 12 46 Farmacología 27 9 42 14 8 21 121 Fisiología 45 12 37 44 24 68 230 Histología 27 16 30 15 18 17 123 Microbiología 19 5 26 16 17 14 97 Historia de la Ciencia 9 1 21 2 2 7 42 Inmunología 9 2 6 8 22 12 59 Genética 0 2 0 2 1 2 7 Total 191 87 274 179 142 194 1.067 Porcentaje (%) 17,9 8,2 25,7 16,8 13,3 18,2 100 CAUN: catedrático de universidad; PTUN: profesor titular de universidad. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S15 R.J. Rigual Bonastre Tabla IV. Profesores de áreas preclínicas de cinco facultades de medicina privadas (datos de la Conferencia Nacional de Decanos de Facultades de Medicina). CAUN médicos CAUN no médicos PTUN médicos PTUN no médicos Otros profesores médicos Otros profesores no médicos Total Anatomía 4 0 2 1 41 4 52 Biología Molecular 0 5 0 9 1 25 40 Biología Celular 1 0 0 8 2 18 29 Farmacología 0 2 2 6 2 15 27 Fisiología 3 1 1 5 21 9 40 Histología 1 1 1 5 11 4 23 Microbiología 0 2 2 7 7 19 37 Historia de la Ciencia 1 0 1 0 6 1 9 Inmunología 1 0 0 2 3 10 16 Genética 1 1 0 1 1 8 12 Total 12 12 9 44 95 113 285 Porcentaje (%) 4,2 4,2 3,2 15,4 33,3 39,6 100 CAUN: catedrático de universidad; PTUN: profesor titular de universidad. Bibliografía 1. Prat-Corominas J, Oriol-Bosch A. Proceso de Bolonia (IV): currículo o plan de estudios. Educ Med 2011; 14: 141-9. 2. Arnalich-Fernández F. Adaptación del nuevo grado en Medicina al Espacio Europeo de Educación Superior. ¿Cuál ha sido la aportación de Bolonia? Educ Med 2010; 13 (Supl 1): S3-7. S16 3. Escanero J. Integración curricular. Educ Med 2007; 10: 217-24. 4. De Goeij A. How to teach basic sciences? = How to learn basic sciences? AMSE Newsletter 2003; 26: 14-6. 5. Larhammar D. Who will teach basic sciences in integrated medical curricula? AMSE Newsletter 2003; 26: 11-2. 6. Palés J. The role of the basic sciences. AMSE Newsletter 2003; 26: 12-3. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 MESA REDONDA: LA CALIDAD DEL PROCESO EDUCATIVO ¿Cómo vamos con Bolonia? Rafael van Grieken Salvador Espacio Europeo de Educación Superior La educación constituye un pilar del Tratado de la Unión Europea. La Declaración de Bolonia ha supuesto un punto de inflexión en la forma de ver la educación y un cambio que llevará a una armonización de principios vigentes desde hace siglos a través de la creación del Espacio Europeo de Educación Superior (EEES). El camino recorrido en Europa La Declaración de Bolonia de 1999, base de la construcción del EEES, establecía como principios básicos (Fig. 1): – Títulos fácilmente comprensibles y comparables (suplemento europeo al título). – Tres ciclos. – Créditos ECTS (European Credit Transfer and Ac­ cumulation System). – Promoción de la movilidad. – Promoción de la dimensión europea en la enseñanza superior. – Asegurar la calidad. La acreditación en el Espacio Europeo de Educación Superior Bolonia y la acreditación Los documentos iniciales del Proceso de Bolonia no citan la palabra ‘acreditación’. Uno de los principios europeos establece que la evaluación para la acreditación tiene que ser compatible con la evaluación para la mejora. La acreditación de programas es un proceso que sólo han adoptado algunos países: Países Bajos, Alemania, Noruega, España, etc. Estos países lo consideran esencial para el reconocimiento internacio- nal, mejorar la competitividad de sus enseñanzas y suministrar información del sistema universitario a la sociedad. La acreditación se desarrolla por un organismo que emite un juicio binario (sí/no) sobre un objeto (programa o institución) a partir de una valoración por expertos referente al cumplimiento, o no, de unos estándares previamente establecidos y públicos. Catedrático de Ingeniería Química. Universidad Rey Juan Carlos. Director de la Agencia Nacional de Evaluación de la Calidad y Acreditación (ANECA). E-mail: rafael.vangrieken@urjc.es © 2014 FEM Propósitos de la acreditación – Promover la movilidad estudiantil. – Aumentar la transparencia. – Asegurar que ninguna titulación está por debajo de unos determinados estándares académicos. Tipos de acreditación – Acreditación por un organismo oficial. – Acreditación profesional. – Acreditación por asociaciones europeas. El marco europeo común De acuerdo con las recomendaciones ministeriales derivadas del Proceso de Bolonia, en el EEES la acreditación la debe llevar a cabo una agencia que cumpla con los criterios y directrices europeos para la agencia y para el proceso de evaluación, y que se encuentre inscrita en el Registro Europeo de Agencias de Calidad (EQAR). El marco común para la acreditación se basa en: – El marco de cualificaciones que establece los descriptores para cada nivel. – Los estándares académicos por programa o grupo de programas. – Los estándares comunes sobre garantía de calidad interna de la institución. La agencia acreditadora debe cumplir los criterios y directrices europeos: www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S17 R. van Grieken Salvador Figura 1. Evolución del Proceso de Bolonia. European Association for Quality Assurance in Higher Education (ENQA). a MAP-ESG stands for Mapping the implementation and application of the Standards and Guidelines for Quality Assurance in the European Higher Education Area. En Bergen (2005), los ministros aprobaron adoptar y adaptar los Standards and Guidelines for Quality Assurance in the European Higher Education Area (ESG). La acreditación de títulos en España Todos los estados se comprometen a coordinar sus políticas educativas para conseguir la creación de un EEES y la promoción mundial de un sistema europeo de educación superior (Fig. 2). En la adecuación al EEES en España se han producido una serie de hitos: – Proyecto Piloto de Acreditación 2003-2004. – Informe sobre el modelo de acreditación para las enseñanzas universitarias en España, de la Agencia Nacional de Evaluación de la Calidad y Acreditación (ANECA, 2005). – Modificación de la Ley Orgánica de Universidades (abril de 2007). – Real Decreto 1393/2007. – Real Decreto 861/2010 por el que se modifica el Real Decreto 1393/2007. En la construcción del EEES en España se plantea la acreditación de la enseñanza en tres etapas (Fig. 3): ­– VERIFICA: Proyecto del título → Definición de los resultados de aprendizaje previstos → Garantiza la calidad de la propuesta de la formación. – MONITOR: Implantación del título → Progreso en el aprendizaje → Garantiza que no se pone en cuestión el proyecto teniendo en cuenta su aplicación. – ACREDITA: Rendición de cuentas → Resultados logrados del aprendizaje → Garantiza el aprendizaje de calidad (competencia y cualificación) Figura 2. Acreditación de títulos en España. El sistema interno de garantía de calidad de las universidades deberá responder a: – ¿Cómo asegurarnos de que nuestros títulos cumplen con sus objetivos? – ¿Cómo garantizar que los recursos son los apropiados? – ¿Los estudiantes están satisfechos? – ¿Se consiguen los resultados del aprendizaje esperados? – El proceso de evaluación se basa principalmente en un informe de autoevaluación y otro desarrollado por parte de un panel de expertos externos. – El proceso y los procedimientos son públicos y conocidos. – El proceso tiene como elemento fundamental el sistema interno de garantía de calidad de la universidad. – El comité externo se nombra de acuerdo con unas reglas, actúa independientemente dentro del marco de acreditación, no tiene conflicto de intereses y está bien estructurado. S18 Nuevo reto: el proceso de renovación de la acreditación El proceso de acreditación deberá tener como base la confianza que se establece entre universidad, estudiantes y sociedad. El proceso de acreditación será una fuente de información para el estudiante y para la sociedad en general sobre los resultados de aprendizaje de la enseñanza, la garantía de su calidad, la solvencia formativa de los docentes, la adecuación de los servicios, etc. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Mesa redonda: La calidad del proceso educativo Para la universidad deberá ser un proceso de avance en la mejora continua de sus enseñanzas. Figura 3. Sistema interno de garantía de calidad de las universidades. Contexto legal Real Decreto 861/2010 Artículo 24.2. ‘Antes del transcurso de seis años a contar desde la fecha de su verificación inicial o desde la de su última acreditación, los títulos universitarios oficiales de grado y doctorado deberán haber renovado su acreditación de acuerdo con el procedimiento y plazos que las comunidades autónomas establezcan en relación con las universidades en su ámbito competencial. Asimismo, los títulos de máster deberán someterse al indicado procedimiento antes del transcurso de cuatro años.’ Real Decreto 99/2011 Artículo 10.3. ‘Los programas de doctorado deberán someterse a un procedimiento de evaluación cada seis años a efectos de la renovación de la acreditación.’ Figura 4. Calendario de modificación del Real Decreto 861/2010 (actualmente en tramitación). Real Decreto 861/2010 Artículo 27 bis. Renovación. ‘La universidad efectuará la correspondiente solicitud de acuerdo con el procedimiento y plazos que las comunidades autónomas establezcan. El órgano competente de la comunidad autónoma remitirá a la ANECA o al correspondiente órgano de evaluación la solitud de informe a fin de comprobar el plan de estudios [...] mediante una evaluación que incluirá [...] una visita de expertos externos a la universidad.’ Avances del marco general de renovación de la acreditación La Red Española de Agencias de Calidad Universitaria (REACU) ha estado trabajando para llegar a un acuerdo en el proceso de renovación de la acreditación. En marzo de 2012, la REACU propuso unos criterios y directrices de evaluación para la acreditación de títulos oficiales de grado, máster y doctorado. En la acreditación, la universidad deberá justificar el ajuste existente entre el título implantado y el diseño propuesto en la memoria verificada, describiendo en caso necesario las situaciones de desajuste y sus causas, así como las acciones realizadas y su incidencia sobre los resultados para los que se diseñó el título. Las agencias de evaluación deberán comprobar la implantación del título conforme a la última ver- sión de la memoria verificada mediante una evaluación que incluirá, en todo caso, una visita externa a la universidad. Los criterios para la renovación de la acreditación se agrupan en tres dimensiones: – Dimensión 1. Gestión del título: • Criterio 1. Organización y desarrollo. • Criterio 2. Información y transparencia. • Criterio 3. Sistema de garantía interno de calidad. – Dimensión 2. Recursos: • Criterio 4. Personal académico. • Criterio 5. Personal de apoyo, recursos materiales y servicios. – Dimensión 3. Resultados: • Criterio 6. Resultados de aprendizaje. • Criterio 7. Indicadores de satisfacción y rendimiento. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S19 R. van Grieken Salvador Figura 5. Número de títulos de grado de Ciencias de la Salud. Figura 7. Número de doctorados de Ciencias de la Salud, por ámbito. – El perfil de egreso definido (y su despliegue en el plan de estudios) mantiene su relevancia y está actualizado según los requisitos de su ámbito académico, científico o profesional. – La implantación del plan de estudios y la organización del programa son coherentes con el perfil de competencias y objetivos de la titulación recogidos en la memoria de verificación o sus posteriores modificaciones. – El título cuenta con mecanismos de coordinación docente (articulación horizontal y vertical entre las diferentes materias/asignaturas) que permiten tanto una adecuada asignación de la carga de trabajo del estudiante como una adecuada planificación temporal y aseguran la adquisición de los resultados de aprendizaje. – Los criterios de admisión permiten que los estudiantes tengan el perfil de ingreso adecuado para iniciar estos estudios y en su aplicación se respeta el número de plazas ofertadas en la memoria verificada. – La aplicación de las diferentes normativas académicas (permanencia, reconocimiento, etc.) se realiza de manera adecuada y permite mejorar los valores de los indicadores de rendimiento académico. Figura 6. Número de títulos de máster de Ciencias de la Salud, por ámbito. Sobre el criterio 1, ‘organización y desarrollo’, se contempla el siguiente estándar: – El programa formativo está actualizado y se ha implantado de acuerdo con las condiciones establecidas en la memoria verificada. S20 Basándose en lo acordado en la REACU, las agencias están desarrollando las guías para el proceso de renovación de la acreditación. El calendario de modificación del Real Decreto 861/2010 (actualmente en tramitación) se detalla en la figura 4. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Mesa redonda: La calidad del proceso educativo Oferta formativa de las universidades españolas en el ámbito de la salud Con datos de marzo de 2013, son 925 títulos oficiales de Ciencias de la Salud en el conjunto de las universidades españolas. Distribución porcentual de los títulos oficiales de Ciencias de la Salud, por tipo de título: grado, 37%; máster, 56%, y doctorado, 6% (Figs. 5-7). www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S21 ESTUDIO: VALORES DEL MÉDICO Y SU CARÁCTER Valores del médico para un ejercicio de calidad: el profesionalismo Jesús Millán Núñez-Cortés Los médicos tenemos a Hipócrates como el padre de la medicina. Por otra parte, frecuentemente nuestro símbolo en organizaciones profesionales, centros académicos, etc., es el báculo del dios griego Asclepio: un báculo con una serpiente enrollada. ¿Es que los valores de la medicina y de la profesión médica son eternos? Tales valores, expresión de la profesión médica, parecen haber contribuido a lo largo de la historia a preservar la integridad de los médicos y a orientar su práctica, incluso más allá de las presiones sociales, políticas o económicas propias del mundo convulso que nos ha tocado vivir en el momento actual. Fines de la medicina Se trata de cumplir de manera cabal con los fines de la medicina: – La prevención de las enfermedades y la promoción y conservación de la salud. – El alivio del dolor y del sufrimiento humano causado por la enfermedad. – La atención a los pacientes para curar a aquellos que sean curables y para cuidar a los incurables. – La evitación de la muerte prematura y la búsqueda de una muerte tranquila. Para satisfacer estos fines no vale todo. De hecho, el médico lleva a cabo su profesión mediante un compromiso con la ciencia médica y con los enfermos, y esos compromisos se establecen a través de un contrato con la sociedad. La base de este contrato es el profesionalismo, cuyos principios han de ser respetados por el propio médico y por la sociedad. En este sentido, el concepto clave es la colocación de los intereses del paciente por encima de los del médico, mantener unos estándares de competencia profesional y constituirse en el auténtico experto para la sociedad en el terreno de la salud. Este principio básico es lo que otorga autoridad moral al médico, de la que se ha de derivar la confianza del enfermo en particular y de la sociedad en general al comprobar cómo el médico es íntegro en su pensamiento y quehacer, como individuo y como profesional. Pero cumplir con este compromiso no resulta fácil en un entorno cambiante, acosado por problemas de distinta índole e incluso con diferencias de criterios que pueden resultar evidentes entre los propios profesionales ante la enorme variabilidad en las que se produce la práctica de la medicina. Quizá por ese motivo es preciso identificar los principios, valores y responsabilidades que son propios de la profesión médica y que representan el mínimo común denominador en el desempeño profesional. El American College of Physicians, en enero de 2012, publicó su manual de ética, en el que se define a la profesión médica como caracterizada por un cuerpo de conocimientos que sus miembros deben de expandir y enseñar, por un código ético, por un servicio que coloca al paciente por encima de su propio interés y porque su regulación es singular y socialmente admitida como específica y propia. El juramento hipocrático, en su versión más antigua o más actualizada, no es otra cosa que una carta en la que se establecen algunos principios de la profesión médica. Pero la formulación actual de tales principios, aunque la carta del médico actual puede encontrar sus raíces en ese testimonio, requiere una cierta expresividad distinta que ayude a comprender estos principios fundamentales en el mundo complejo en el que se desarrolla la labor del médico en los primeros lustros del siglo xxi. También el American College of Physicians, conjuntamente con la European Federation of Internal Medicine y con el American Board of Internal Medicine, tienen señalados los tres principios fundamentales de ‘nuestra carta actual’, que no son otros que: – Bienestar del paciente. Prima sobre otros valores. Nos obliga a servir exclusivamente al interés del www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Catedrático de Medicina. Facultad de Medicina. Universidad Complutense. Director de la Cátedra de Educación Médica Fundación Lilly-Universidad Complutense. E-mail: jesus.millan.nunezcortes@ madrid.org © 2014 FEM S23 J. Millán Núñez-Cortés paciente. Por eso, el altruismo y la generosidad características del médico contribuyen de manera decidida a que el enfermo reconozca este valor en el profesional. Consiguientemente, no es un valor que debiera estar influido por corrientes o presiones sociales, administrativas o de otro tipo (incluidas, naturalmente, las económicas). – Autonomía del paciente. Otro principio primordial es que el médico debe respetar la decisión de sus pacientes, siempre que éstas no ataquen a la ética médica o conduzcan a una práctica inadecuada. Y este es un principio que encierra, además, otro valor: la honestidad del médico con el paciente para que éste sea conocedor de la realidad y pueda tomar decisiones que posteriormente se han de respetar. – Justicia social. El médico está encargado de impulsar la justicia dentro del sistema de salud y también de denunciar las injusticias o las posibles discriminaciones en la prestación de servicios sanitarios basada en razones injustificables (sexo, raza, nivel socioeconómico, religión o cualquier otra). El médico ha de promover que todos los que se encuentren en las mismas condiciones de salud tengan acceso a las mismas alternativas. Lo contrario no es justo ni equitativo. Y esto tiene especial consideración a la hora de una justa distribución de recursos. Como quiera que los recursos son limitados, no es ética la discriminación en su aplicación, como tampoco lo es consumir recursos sin justificación. Compromisos del futuro médico Para que el médico ejerza con profesionalidad su misión en la sociedad, y lo haga de la mano de estos principios fundamentales, debe asumir una serie de responsabilidades y compromisos. Competencia profesional Es un compromiso de por vida con el aprendizaje a fin de mantener los mejores estándares de calidad en los servicios prestados a los pacientes. Es responsabilidad del propio médico mantener un conocimiento médico actualizado y elevado, así como las habilidades clínicas que le permitan ejercer su profesión con ‘competencia’. Además, la profesión en sí misma debe velar por que esto se cumpla, se puedan detectar las carencias y se puedan corregir. Esto último otorga autoridad moral a nuestra profesión de cara a la sociedad en la que prestamos servicios. S24 Honestidad con los pacientes El médico ha de mantener informado, de manera completa y honesta, a sus pacientes, con objeto de que éstos sean capaces de tomar decisiones en el ámbito de su autonomía que pueden afectar a procedimientos diagnósticos y terapéuticos. Esto no significa que el paciente se involucre en todas y cada una de las decisiones diarias, sino en aquellas que son las relevantes o componen los aspectos clave del plan de manejo de la enfermedad. Esta información a los pacientes debe alcanzar a los efectos adversos que potencialmente se puedan producir o que hayan tenido lugar como consecuencia de errores o incidentes. En consecuencia, un valor derivado de este compromiso del médico es analizar las razones de los posibles errores, no ignorándolos o despreciándolos. Errar es humano, y la medicina hace humildes a los médicos porque nos enseña diariamente que nos podemos equivocar, y es preciso ser consciente de ello para evitar tales errores. Confidencialidad del paciente Es clave para ganar la confianza del paciente y mantener una correcta relación médico-enfermo. Este principio del profesionalismo se extiende a la información o debate con personas ajenas al propio paciente (sean profesionales de la medicina, familiares del enfermo, responsables legales, etc.). No es ética la utilización fraudulenta de la información clínica o su tergiversación. En el momento actual, en el que los sistemas informáticos permiten una gran difusión de datos y en el que algunos datos son especialmente sensibles (por ejemplo, los genéticos), este principio es más necesario que nunca. Una excepción podrá ser el interés público o el peligro consciente hacia terceras personas. Relaciones apropiadas con los pacientes Se trata, sencillamente, de no mantener una relación de ventaja con los pacientes. La situación de dependencia y vulnerabilidad con la que el paciente puede vivir su relación con el médico puede propiciar situaciones de ganancia ilegales y carentes de ética, en cualquier plano. Mejora de la calidad de la atención Debe ser un objetivo prioritario y permanente del médico. Nos obliga, al margen de mantener una competencia profesional tal y como ya se ha comentado, a ser capaces de trabajar en equipo para mejorar www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Estudio: Valores del médico y su carácter la eficiencia en la utilización de los recursos y los resultados de nuestras actuaciones. Además, el médico ha de implicarse en el diseño de los procesos de mejora continua de la asistencia sin considerar que ‘son otros’ los responsables de que la asistencia se deteriore o mejore. Y, finalmente, este compromiso implica aceptar que los resultados de nuestra actuación pueden ser evaluados. Mejora del acceso a la atención sanitaria El médico se tiene que implicar en la definición y búsqueda de la atención sanitaria óptima para las necesidades y recursos disponibles. Es decir, ha de ser equitativo. Además, debe trabajar para eliminar las barreras y la posible discriminación en el acceso a los servicios para que sean los ajustados al caso. Una forma particularmente adecuada del compromiso con la equidad es la promoción de la salud y la prevención de la enfermedad. Justa distribución de recursos Qué duda cabe que los recursos son limitados. Por tanto, los médicos estamos obligados a emplear criterios de racionalización en el empleo de tales recursos. El criterio de valorar los resultados en función de la inversión puede ser muy correcto (criterio coste-efectividad). Eso implica compromiso y trabajo para la búsqueda de las mayores y mejores evidencias científicas, la identificación de las intervenciones más coste-efectivas, el empleo de tecnologías previamente evaluadas como adecuadas al caso y, en definitiva, la búsqueda de la eficiencia (mejores resultados con menor coste). No es ética la exposición de los pacientes a procesos diagnósticos o terapéuticos no suficientemente contrastados, que no aporten información relevante (a veces llegan a ser superfluos) o que expongan al paciente a riesgos innecesarios en relación con el beneficio esperable. No es ético consumir recursos en un paciente que no lo necesita, ya sea por desconocimiento o inseguridad del médico. Conocimiento científico El médico es un profesional comprometido con la ciencia médica y con los enfermos. La sociedad ha depositado su confianza en el médico porque entiende que, científicamente, se encuentra preparado para ejercer su profesión. En consecuencia, el médico gestiona el conocimiento científico en todos los aspectos: lo debe aplicar (haciendo asistencia), lo debe incrementar (haciendo investigación) y lo debe transmitir (enseñando los saberes médicos a aquellos que están en período de aprendizaje). Su compromiso alcanza a una formación científica de calidad que le permita contribuir al avance de la ciencia médica y a aplicar las mejores medidas y principios de la práctica clínica. También la profesión médica en su conjunto es responsable de organizar un sistema que permita garantizar que los médicos son poseedores del conocimiento científico adecuado. Mantener la confianza en los conflictos de intereses El médico debe evitar el conflicto entre el ejercicio de su profesión, el manifiesto de su opinión o la difusión del avance científico con intereses ajenos a la propia profesión médica. Es preciso que evite conflictos entre tales intereses, que pueden estar encontrados; y, si surgieran, ha de revelarlos. Esto, que puede afectar especialmente a los médicos líderes de una opinión en un campo concreto (publicaciones, conferencias, etc.) y a los aspectos económicos (retribuciones por un trabajo realizado) de las relaciones interpersonales o con organizaciones de distinto tipo, se ha de tratar de manera pulcra y sin ocultarlo porque, en su caso, puede amenazar la independencia que se atribuye y presupone al ejercicio del profesionalismo médico. Responsabilidades profesionales Nuestra responsabilidad como médicos atañe no sólo a la mejora continua de la asistencia que prestamos y a las cualidades de ésta (calidad, eficiencia, equidad, etc.), sino también a procurar velar por los principios de la profesión médica. En consecuencia, una correcta relación con los demás médicos es determinante, y la participación en la autorregulación de la profesión que la sociedad encomienda a los médicos es, asimismo, clave. Por tanto, hemos de participar en el establecimiento de controles en el ejercicio de la profesión de acuerdo con unos valores y en la corrección de las desviaciones en el caso de que se produjeran. En la práctica esto significa que el médico tiene una responsabilidad individual con respecto al ejercicio de su profesión, pero también colectiva. Los médicos deben reafirmar su fidelidad a los principios y compromisos del profesionalismo. Son los principios de la medicina. Permiten, manteniendo el espíritu eterno de nuestros principios, poder ejercer con dignidad la profesión médica en el momento actual, en cualquier sitio y circunstancia. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S25 ESTUDIO: VALORES DEL MÉDICO Y SU CARÁCTER La formación en ética y valores en las facultades de medicina Emilio José Sanz La labor de las facultades de medicina en la formación de los futuros profesionales no puede referirse exclusivamente a la transmisión de conocimientos teóricos y habilidades prácticas, sino que además debe ir dirigida a la formación integral de las personas que luego ejercerán la medicina. Es necesario que tras la formación universitaria un médico sepa medicina, sepa ejercer la medicina y que sea un profesional médico (a lo largo del documento me referiré a los profesionales médicos utilizando la forma neutra del sustantivo médico, por lo que me aludiré, en todos los casos, indistintamente a los médicos y las médicas). Esta orientación ha estado poco presente en el currículo objetivo de los planes de estudios anteriores a la adaptación al Espacio Europeo de Educación Superior (EEES), aunque constituyese, a través del buen y el mal ejemplo, una parte del currículo oculto. En los nuevos planes de grado se han incorporado algunas materias (aunque en formato y duración limitadas) que dedican créditos a la promoción de valores y a la enseñanza de la ética profesional. Sin embargo, antes de comprobar si estos nuevos desarrollos curriculares son adecuados es necesario reflexionar sobre cuáles son esos valores y cómo debe ser el médico del futuro. Para ello me referiré a la monografía El médico del futuro [1], publicada por la Fundación Educación Médica. En esa monografía se identifican valores esenciales que deben compartir todos los profesionales y que deberían ser objeto del desarrollo de las competencias educativas de los estudiantes de medicina. Se pretende formar a un médico: – Que trate enfermos, no enfermedades. – Con actitud crítica. – Comunicador y empático. – Responsable individual y socialmente. – Que tome buenas decisiones para el paciente y para el sistema. – – – – – Líder del equipo asistencial. Competente, efectivo y seguro. Honrado y confiable. Comprometido con el paciente y la organización. Que viva los valores del profesionalismo. Catedrático de Farmacología Clínica. Decano de la Facultad de Medicina. Universidad de La Laguna. E-mail: ejsanz@gmail.com © 2014 FEM Es evidente que este tipo de competencias, morales, éticas y personales, no pueden fácilmente enseñarse mediante clases magistrales o evaluarse mediante exámenes de respuesta múltiple. Exigen un cambio de paradigma educativo, para el que estamos pobremente preparados. En este sentido, los propios estudiantes de medicina han tomado la delantera. En la Guía de recomendaciones éticas para las prácticas clínicas, preparada por el Consejo Estatal de Estudiantes de Medicina (CEEM, www.ceem.org.es), especifican con rigor, claridad y sencillez las cualidades, las actitudes, el comportamiento y la relación con los pacientes que debe mostrar todo estudiante. La lectura cuidadosa de la guía debe orientar la acción dirigida a la educación en ética y valores en las facultades de medicina. Al final de ese documento, los estudiantes acaban recordando: ‘El alumno deberá integrar la ética como parte activa y sobresaliente de su formación para obtener una cultura de responsabilidad, respeto y honestidad’, y concluyen diciendo: ‘Nadie podrá llamarse buen médico sin antes haber demostrado que es un médico bueno’. Los párrafos anteriores nos orientan hacia el objetivo docente de esta tarea irrenunciable de las facultades de medicina, pero la pregunta que surge es: ¿se pueden enseñar valores en una enseñanza reglada o este tipo de formación sólo se puede obtener por imitación viendo los modelos en las prácticas clínicas? Realmente existen evidencias de que el modelo actual no asegura la formación en valores y ética. Aunque el refrán sostiene que fray ejemplo es el www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S27 E.J. Sanz mejor predicador, asistimos a una presencia muy frecuente de comportamientos poco ejemplares: medicina defensiva, reacciones burn-out, conflictos de intereses profesionales, etc. De hecho, en varios estudios realizados en otros países se constata una pérdida de valores en el estudiante conforme pasa más tiempo en la facultad y en la residencia de posgrado. Por otra parte, hay evidencias publicadas desde hace años de que la incorporación de sistemas de formación sobre ética médica en los currículos, tanto en forma de clases magistrales como de discusión de casos, aumenta el nivel del razonamiento moral de los estudiantes [2]. En la literatura anglosajona hay un cuerpo importante de doctrina que evalúa el progreso moral de los estudiantes de medicina (y otras profesiones sanitarias), y donde se ha comprobado la posible existencia de ‘currículos ocultos’ en la estructura de la educación médica que inhibe, más que facilita, el desarrollo del progreso moral de los estudiantes. Algunos de estos primeros estudios de campo sugirieron que existe una tendencia negativa en el progreso ético durante la carrera de medicina, con una decreciente sensibilidad moral y una involución de la capacidad para el razonamiento moral [3]. Para ello se han utilizado escalas que miden los estadios de desarrollo moral de Kohlberg (Moral Judgment Interview), distinguiendo entre la ‘moralidad preconvencional’ (basada en las consecuencias fácticas de nuestras acciones), la ‘moralidad convencional’ (donde predomina el hecho de atenerse a las normas morales y legales) y la ‘moralidad posconvencional’ (en la que las virtudes y principios éticos universales o particulares son asumidos como propios). Estudios similares se han venido publicado desde entonces en varios países. En 2011 Hren et al [4] mostraron en una facultad de medicina croata cómo los estudiantes experimentaron un retroceso desde un estadio posconvencional a uno convencional tras pasar a la parte clínica de sus estudios, comparando además con un grupo control de la misma edad que no tenía estudios universitarios. Y mantienen una relación causal entre este retroceso moral y la docencia clínica, en la que pueden influir la organización jerárquica de los servicios clínicos, la naturaleza de los dilemas morales a los que se enfrentan los alumnos y el currículo oculto que subyace en las prácticas. Otros estudios sugieren que muchos estudiantes de medicina, que deberían estar en esa transición, muestran muy pocos cambios en su desarrollo moral. Posiblemente esto está relacionado con la percepción de las presiones para adaptarse a la ‘cultura informal’ de los servicios médicos. Muchos estudiantes perciben una ‘disidencia’ interna considera- S28 ble al intentar acomodar los valores personales relacionados con la empatía, el cuidado y la compasión en sus prácticas clínicas [5]. La bibliografía es abundante. Self y Baldwin observan una disminución de la capacidad para el razonamiento moral entre el primero y el último curso de Medicina [6] y también una detención, durante la carrera, del desarrollo moral esperado para la edad y el nivel educacional de los estudiantes [7]. Este tipo de hallazgos han sido refrendados por más autores, que también sugieren una disminución de la conducta moral a lo largo de la carrera de medicina, de forma que los estudiantes de los últimos años son más tolerantes con las faltas de ética que los estudiantes menos avanzados [8], o la percepción de una ‘erosión ética’; un 62% de los estudiantes analizados por Feudtner et al [9] reconoce que sus principios morales han resultado erosionados o perdidos durante la carrera. Hicks et al [10] analizaron qué tipo de dilemas éticos se presentan a los estudiantes de medicina. En su trabajo reconocen que hasta un 47% se sintió presionado para actuar incorrectamente y un 62% observó a su instructor actuar incorrectamente. Por ejemplo, en situaciones en las que se plantea un conflicto entre la enseñanza y la atención al paciente (exámenes médicos sin consentimiento, prácticas invasivas con el solo fin de enseñar/practicar, visitas innecesarias, falta de confidencialidad, etc.), la asignación de responsabilidades que los estudiantes no podían llevar a cabo (control prenatal sin supervisión, curaciones no supervisadas, etc.) o una atención médica subestándar (falta de consentimiento, curaciones sin los medios apropiados, falta de tratamiento del dolor, etc.). De hecho, los estudiantes reconocieron que muchas veces los hechos observados contradecían el discurso explícito. Y es que, como reflexiona Coles (de la Universidad de Harvard) [11], habitualmente proponemos el razonamiento complejo, la reflexión independiente, pero luego les hacemos exámenes de respuesta múltiple en donde se premia la retención de información en crudo, en donde los detalles más abstrusos son los que más probabilidades tienen de ser preguntados. Predicamos el trabajo en equipo, pero premiamos la competencia entre estudiantes. Otras veces los estudiantes ven en su escuela y en sus profesores individualismo; autoritarismo; competencia feroz por el dinero, el prestigio, las posiciones de poder; mecanicismo; eficientismo; evitación del riesgo legal; complacencia o intercambios de favores con la industria farmacéutica y electromédica. Los anteriores trabajos sustentan la idea de que la mera transmisión por ósmosis o por la experien- www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Estudio: Valores del médico y su carácter cia clínica de los mentores no parece ser la forma más adecuada de trasmitir esos valores que hemos identificado como sustanciales. De hecho, los estudiantes (y los profesionales, de una forma más profunda, pero quizá menos consciente) se encuentran ante expectativas y mensajes contradictorios a la confrontación entre la moralidad ‘expresada’ y la moralidad ‘presentada’ (Tabla). Tras este repaso a las evidencias publicadas, parece necesario proponer una forma estructurada y bien organizada para trasladar un currículo explícito a los estudiantes de medicina. Se puede afirmar que las facultades de medicina tienen una responsabilidad en la formación en valores, ética y profesionalismo que no pueden obviar. Es una responsabilidad cualificada si queremos formar médicos competentes y buenos. La Orden ECI/332/2008, de 13 de febrero, ‘Por la que se establecen los requisitos para la verificación de los títulos universitarios oficiales que habiliten para el ejercicio de la profesión de médico’, implanta un módulo II que debe contener aspectos de ‘Medicina social, habilidades de comunicación e iniciación a la investigación’ y donde se especifica que deben contemplarse contenidos para ‘Conocer los fundamentos de la ética médica. Bioética. Resolver conflictos éticos. Aplicar los valores profesionales de excelencia, altruismo, sentido del deber, responsabilidad, integridad y honestidad al ejercicio de la profesión. Reconocer la necesidad de mantener la competencia profesional. Saber abordar la práctica profesional respetando la autonomía del paciente, sus creencias y cultura’. Esta directriz se ha plasmado en una gran variedad de nuevas asignaturas en los diferentes nuevos programas de grado, en las que, al menos formalmente, se han integrado estos conocimientos. Sin embargo, este módulo está generalmente minusvalorado y se presentan frecuentemente quejas sistemáticas por los créditos dedicados a ética, comunicación, sociología/ antropología, profesionalismo, etc. Por otra parte, estos pocos créditos suelen estar confinados en los primeros cursos de la carrera y alejados de las prácticas clínicas. Muchos profesores de las facultades siguen insistiendo en que estas competencias ‘no se deben enseñar en una asignatura’, muchas veces con la no tan secreta intención de utilizar esos créditos para aumentar los dedicados a su propia materia. Y de alguna manera la pregunta es pertinente: ¿se puede enseñar ética médica y valores morales y profesionales en clase? ¿Se deben centrar estas materias en la explicación de teorías éticas actualmente vigentes o se deben limitar a la enseñanza de las leyes y normas (códigos, declaraciones, etc.) perti- Tabla. Moralidad ‘expresada’ frente a moralidad ‘presentada’. Moralidad ‘expresada’ Moralidad ‘presentada’ Idealismo Demandas del mercado Vocación Lucro Atención al paciente Investigación Enseñanza Investigación Atención al paciente Enseñanza Paciente como persona Ultraespecialización Razonamiento Listado de síndromes Formación para ejercer Información para progresar Conciencia individual Criterio institucional Dedicación al paciente Uso eficiente del tiempo Médico generalista Parceladores anónimos Amistad médica Medicina defensiva Medicina-artesanal Medicina-línea de montaje Arte de la medicina Factoría médica Necesidades médicas Demanda inducida nentes? ¿Se trata, acaso, de enseñar técnicas de resolución de conflictos? Algunas personas podrían valorar que la enseñanza y la formación en valores pueden estar más cerca del adoctrinamiento. ¿Cómo separar la formación en valores de la formación en los aspectos legales de la medicina, el repaso del código deontológico o la iniciación al corpus de la bioética? Al final el objetivo no debe ser memorizar más datos y comprender las repercusiones legales de la actuación médica (para lo que suelen mantenerse los contenidos clásicos de la medicina legal). Se trata, en definitiva, de enseñar a pensar. Y eso no se puede trasmitir (sólo) por ‘lecciones magistrales’, requiere la participación activa del estudiante. La bioética debe abordarse desde los fundamentos y las principales teorías éticas, resaltando los procedimientos para la toma de decisiones, haciendo hincapié en los valores clásicos de la medicina (muy bien recogidos, por cierto, en la Guía de recomendaciones éticas para las prácticas clínicas del CEEM) y entrenando la asunción personal de crite- www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S29 E.J. Sanz rios morales, a ser posible en un estadio posconvencional de la clasificación de Kohlberg. Y la evaluación debería realizarse respetando los criterios personales de los alumnos, pero exigiendo la coherencia y la profundidad en el análisis. Es difícil implementar un programa de calidad adecuada en las facultades de medicina por las dificultades ya mencionadas, pero las experiencias de éxito han supuesto siempre una mayor implicación del alumno en el desarrollo de este tipo de docencia. La dificultad de su localización en los primeros cursos de la carrera se puede ver compensada por la mejor disposición de esos alumnos, y un idealismo todavía no mediatizado por el medio en el que se van a desenvolver. La utilización de portafolios, páginas wiki, trabajos de los alumnos, películas relacionadas con aspectos de la bioética, etc., hacen que la predisposición de los alumnos sea mucho mejor, y el aprovechamiento, excelente. Se requiere, en definitiva, asegurar una actitud activa del estudiante de pregrado, una actitud reflexiva del propio alumno. Una dificultad añadida es encontrar docentes adecuados para esta materia. Frecuentemente se han hecho cargo de esta enseñanza profesores de medicina legal o historia de la medicina. Sin embargo, ésta debería ser un área trasversal en la que cupieran todos los docentes de la facultad, y en especial los que tienen una labor clínica. Afortunadamente, cada vez es más frecuente contar con profesionales formados en este ámbito en alguno de los múltiples programas de posgrado que existen sobre bioética y materias afines. Las áreas de conocimiento asignadas a esta docencia no deberían ser restrictivas, sino abiertas, y, en muchas ocasiones, adaptadas a personas con formación e interés para ello. Son programas, además, en los que es posible y muy conveniente contar con otros profesionales, no necesariamente profesores contratados por la universidad, pe­ro que pueden colaborar puntualmente en estas materias. Se trata de encontrar a las personas idóneas. Un programa longitudinal de ética debería procurar generar sensibilidad y habilidades morales, expandir el horizonte intelectual de los estudiantes, inculcar conocimientos y categorías éticas, enseñar procedimientos para la toma de decisiones morales, mostrar la ética clínica en contexto y en tiempo real y promover una visión crítica de la medicina actual. Si bien la situación actual es confusa y nos encontramos en la fase inicial de la implantación de estas enseñanzas, también se trata de un momento de oportunidades. Tras un análisis de la situación real de la enseñanza de la bioética y los valores en las facultades de medicina, se puede intentar coordinar programas y generar materiales educativos comunes. S30 En cualquier caso, cualquier actividad docente en esta área será mejor que la dejación mayoritaria que se ha venido observando hasta los (pen)últimos planes de estudio. Otras posibles tablas, tomadas de la Guía de recomendaciones éticas para las prácticas clínicas del CEEM, son las siguientes: – De las cualidades que debe presentar un estudiante de medicina: • Amor a la profesión. • Respeto. • Empatía. • Humildad. • Responsabilidad. • Prudencia. • Calidez. • Profesionalidad. • Capacidad comunicativa. • Ser ejemplar. – De las actitudes de los estudiantes en sus prácticas clínicas: • Participación activa en todas las actividades relacionadas con el proceso de formación, con exigencia y sentido de la responsabilidad. • Desarrollo personal. • Respetar a los profesores, médicos y a otros profesionales sanitarios que colaboran en el proceso de entrenamiento clínico. • Identificar situaciones que implican algún conflicto ético durante las prácticas clínicas. • Cultivar la sensibilidad ética personal, sin dejarse influir por un entorno desfavorable. • Colaborar con los compañeros estudiantes de medicina, tanto en lo relativo a la actualización de conocimientos como en lo relacionado con la ética personal. • No discriminar a ningún paciente. • Actitud si el estudiante padece una enfermedad transmisible. – Del comportamiento del estudiante en las prácticas clínicas: • Puntualidad. • Identificación. • Respeto de las normas generales y específicas de cada servicio. • El estudiante debe asumir el comportamiento correcto que se espera del personal sanitario en sus relaciones con los enfermos. • El estudiante debe saber escuchar y ser respetuoso en su trato con el paciente, sus familiares y los miembros del equipo asistencial. • Debe tratar de manera respetuosa a todo el personal del hospital. • Uso responsable de los recursos. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Estudio: Valores del médico y su carácter – De la relación (del estudiante) con el paciente en sus prácticas clínicas: • Ha de quedar siempre claro que la participación de los pacientes en las actividades docentes es voluntaria. • Se debe obtener un consentimiento explícito verbal de los pacientes antes de realizarles una historia clínica, una exploración física o un procedimiento terapéutico sencillo. • Hay que reflexionar y valorar si es oportuna o no una exploración, buscando siempre el beneficio del paciente. • El estudiante debe aprender a respetar el derecho de los pacientes a tomar decisiones sobre su tratamiento. • No hay que coaccionar ni presionar a ningún paciente con el fin de lograr algún beneficio propio. • Se ha de respetar la intimidad del paciente durante las actividades docentes. • El derecho a la confidencialidad. • El alumno no está autorizado a informar a los familiares o amigos de los pacientes acerca de lo que sabe sobre éste. • Sólo se puede acceder a la historia clínica de la institución sanitaria por razones asistenciales, docentes o de investigación. Bibliografía 1. Gual A, Pardell H, coords. El médico del futuro. Barcelona: Fundación Educación Médica; 2009. 2. Self DJ, Wolinsky FD, Baldwin DC Jr. The effect of teaching medical ethics on medical students’ moral reasoning. Acad Med 1989; 64: 755-9. 3. Patenaude J, Niyonsenga T, Fafard D. Changes in students’ moral development during medical school: a cohort study. CMAJ 2003; 168: 840-4. 4. Hren D, Marusic M, Marusic A. Regression of moral reasoning during medical education: combined design study to evaluate the effect of clinical study years. PLoS One 2011; 6: e17406. 5. Branch WT Jr. Supporting the moral development of medical students. J Gen Intern Med 2000; 15: 503-8. 6. Self DJ, Schrader DE, Baldwin DC Jr, Wolinsky FD. The moral development of medical students: a pilot study of the possible influence of medical education. Med Educ 1993; 27: 26-34. 7. Self DJ, Baldwin DC Jr. Does medical education inhibit the development of moral reasoning in medical students? A cross-sectional study. Acad Med 1998; 73 (10 Suppl): S91-3. 8. Simpson DE, Yindra KJ, Towne JB, Rosenfeld PS. Medical students’ perceptions of cheating. Acad Med 1989; 64: 221-2. 9. Feudtner C, Christakis DA, Christakis NA. Do clinical clerks suffer ethical erosion? Students’ perceptions of their ethical environment and personal development. Acad Med 1994; 69: 670-9. 10. Hicks LK, Lin Y, Robertson DW, Robinson DL, Woodrow SI. Understanding the clinical dilemmas that shape medical students’ ethical development: questionnaire survey and focus group study. BMJ 2001; 322: 709-10. 11. Coles R. The moral education of medical students. Acad Med 1998; 73: 55-7. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S31 ESTUDIO: VALORES DEL MÉDICO Y SU CARÁCTER Valores del médico y su carácter: proyecto VADEMECA. Evaluación de los valores del futuro médico José Luis Villanueva Marcos, Irene López Gómez, José María Requena, Víctor Troyano, Carmelo Vázquez Valverde, Jesús Millán Núñez-Cortés Introducción Cada año las facultades de medicina reciben a unos alumnos con los mejores expedientes durante el bachillerato y que han finalizado el examen de acceso a la universidad con una nota elevada. No estudian medicina más que alumnos bien seleccionados por su competencia en el estudio. Cualquier profesor que lleve unos años impartiendo una asignatura puede también apreciar que cada alumno llega con el bagaje de otras competencias personales que ha adquirido en la enseñanza primaria, el bachillerato, en su familia y en el entorno social en el que ha vivido. Y no es difícil observar déficits en la formación del carácter a los que debemos atender. Podemos estar delante de alumnos con una carencia global de madurez, si comparamos, por ejemplo, con los de hace unos años. Sin que podamos generalizar, a veces se evidencian determinados patrones: una personalidad en la que los sentimientos emergen por encima del razonamiento y que no hace caer en la cuenta de la necesidad de estar pendiente de los demás, que quizá se encuentran en un problema; una tendencia exagerada para hacer sólo lo que apetece; falta de sentido de responsabilidad; apatía; etc. También se puede observar que en ocasiones los médicos especialistas en formación tienen conductas que denotan esa falta de competencias del carácter. Es admitido por todos que el ‘médico en cuanto médico’ tiene que poseer una serie de cualidades del carácter que son necesarias para el ejercicio de la medicina y que intervienen directamente en la relación médico-paciente: la fidelidad a la confianza de los pacientes, compasión (del compassion inglés, que expresa algo más amplio que la conmiseración; ‘hacerse cargo’, podríamos decir), humildad, sabiduría práctica (prudencia), integridad, autocrítica, justicia, fortaleza, templanza, etc. [1,2]. El problema de este tipo de competencias en medicina es la ausencia de ‘cultura’ de la evaluación. Deberíamos ser capaces de descubrir comportamientos que reflejen estas ‘fortalezas de carácter’ (traducimos así el término inglés character, al que hacen referencia los autores en lengua inglesa. Una persona de carácter suele entenderse en castellano como una persona de fuerte personalidad o decidida. En inglés, a person of character denota a alguien con elevadas virtudes: una ‘persona con principios’). Hasta ahora, más allá de algunas características que se recogen en lo que llamamos ‘profesionalismo’, no se han definido los estándares para la enseñanza de las fortalezas de carácter y, desde luego, no se han evaluado las competencias de carácter de los estudiantes de medicina [3]. Parece interesante, como punto de partida, conocer ‘el retrato robot’ de estos estudiantes y compararlo con otros de su misma edad. Este proyecto es el que hemos denominado VADEMECA (de valores del médico y su carácter). Evaluación de las fortalezas de carácter Nos hemos basado en los estudios que Martin Seligman y Christopher Peterson describen en su libro de 2004 [4]. Ellos, como instrumento de medida, crearon un cuestionario de las fortalezas del carácter basándose en una clasificación de los recursos positivos del individuo. Ese instrumento de medida, llamado Values in Action Character Strengths, vio la luz después de una serie de años de trabajo serio con un método que consistió, en primera instancia, en examinar las respuestas que se habían dado sobre el buen vivir y el buen comportamiento en tradiciones filosóficas que tuvieron un impacto claro y duradero en la civilización humana. Así, estudiaron el cristianismo, islamismo, judaísmo, la filosofía ateniense, hinduismo, budismo, taoísmo y confucionismo. Para ello, analizaron una serie de textos de referencia: la Biblia, el Corán, Analectas www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Dirección General de Atención al Paciente. Consejería de Sanidad. Comunidad de Madrid (J.L. Villanueva Marcos). Psicóloga. Becaria del Programa de Formación del Profesorado Universitario (FPU). Cátedra de Psicopatología. Facultad de Psicología. Universidad Complutense de Madrid (I. López Gómez). Alumno de sexto curso de Medicina. Unidad Docente Hospital Universitario Gregorio Marañón. Universidad Complutense de Madrid (J.M. Requena, V. Troyano). Catedrático de Psicopatología. Facultad de Psicología. Universidad Complutense de Madrid (C. Vázquez Valverde). Catedrático de Medicina. Universidad Complutense de Madrid. Jefe del Servicio de Medicina Interna y Jefe de Estudios del Hospital Universitario Gregorio Marañón. Director de la Cátedra de Educación Médica Fundación Lilly-Universidad Complutense de Madrid (J. Millán Núñez-Cortés). E-mail: jesus.millan@salud.madrid.org © 2014 FEM S33 J.L. Villanueva Marcos, et al Tabla. Listado de virtudes y fortalezas. Virtud Fortaleza Sabiduría Curiosidad e interés por el mundo Amor por el conocimiento y el aprendizaje Apertura de mente, juicio, pensamiento crítico y mentalidad abierta Creatividad, ingenio, originalidad e inteligencia práctica Perspectiva Coraje Valor y valentía Persistencia, perseverancia y diligencia Autenticidad, integridad y honestidad Vitalidad y pasión por las cosas Humanidad Amor y capacidad de amar y ser amado Bondad, simpatía, amabilidad y generosidad Inteligencia emocional, personal y social Justicia Trabajo en equipo, ciudadanía, civismo y lealtad Sentido de la justicia y equidad Liderazgo Templanza Capacidad de perdonar y misericordia Modestia y humildad Prudencia, discreción y cautela Autorregulación y autocontrol Trascendencia Apreciación de la belleza y la excelencia y capacidad de asombro Gratitud Esperanza, optimismo y proyección hacia el futuro Sentido del humor Religiosidad y espiritualidad des que eran compartidas, evitaban que se produjese un sesgo histórico en la clasificación de las virtudes y fortalezas del carácter. Posteriormente, se convocó un panel de expertos, que estableció las fortalezas de carácter de cada una de las seis virtudes detectadas, de acuerdo con 10 criterios que cada fortaleza candidata debía cumplir para que fuese incluida [2,4]. De este modo, se produjo una lista de 24 fortalezas que se vincularon con las seis virtudes nucleares (Tabla). El buen carácter está constituido por diferentes componentes, situados a diversos niveles de abstracción. Las virtudes son los componentes más abstractos. El siguiente nivel de abstracción corresponde a las fortalezas de carácter, que son los ‘ingredientes’ (procesos o mecanismos) que definen las virtudes, el modo en que se muestra una u otra virtud. Por ejemplo, la sabiduría como virtud se manifiesta a través de una serie de fortalezas, como son la curiosidad, el interés por las cosas, el amor por el conocimiento y el aprendizaje, el juicio, el pensamiento crítico, la mentalidad abierta, el ingenio, la originalidad, la inteligencia práctica y la perspectiva. Mas abajo aún en el nivel de abstracción se encuentran los hábitos específicos que llevan a una persona concreta a manifestar una determinada fortaleza en una determinada situación. Describimos a continuación los rasgos principales de las 6 virtudes y las 24 fortalezas de carácter. Sabiduría (Confucio), Tao Te Ching (Lao Tzu), Brihadaranyaka Upanishad y Bhagavad Gita (hinduismo), La república (Platón), la Ética a Nicómaco (Aristóteles) y Suma teológica (Tomás de Aquino). Junto con ello, obras de Al-Farabi, William Bennett, Benjamin Franklin y Carlomagno. Además, se incluyeron en el análisis libros que pueden parecer ‘poco serios’ para un estudio científico, pero que recogen elementos importantes de la cultura popular como alguna literatura de ficción, libros de autoayuda y otros más anecdóticos, como, por ejemplo, el manual de los Boy Scouts. Finalmente, revisaron obras de una serie de psicólogos como Edward Thorndike, Erik Erikson, Abraham Maslow, Dennis Greenberger, Marie Jahoda, Carol Ryff, Louis Leon Thurstone, Cawley y Gardner. Como resultado, se encontraron que seis virtudes se hallaban reiteradamente en la mayoría de estas tradiciones y textos revisados. Éstas eran: el coraje, la justicia, la humanidad, la templanza, la sabiduría y la trascendencia. Al elegir sólo las cualida- S34 No hace referencia a la inteligencia, no es lo mismo que el coeficiente intelectual. Es el conocimiento adquirido a través de un esfuerzo y que se usa para bien. Incluye las siguientes fortalezas de carácter: – Curiosidad e interés por el mundo. Tener interés por lo que sucede alrededor, encontrar temas atrayentes, buscar y descubrir nuevas cosas. – Amor por el conocimiento y el aprendizaje. Llegar a dominar nuevas materias y conocimientos, tendencia para nuevos aprendizajes. – Apertura de mente, juicio y pensamiento crítico. Pensar sobre las cosas y ver todos sus significados y matices. No sacar conclusiones al azar, sino tras evaluar cada posibilidad. Estar dispuesto a cambiar las propias ideas de acuerdo con la evidencia. – Creatividad, ingenio, originalidad e inteligencia práctica. Pensar en nuevos itinerarios y formas de hacer las cosas. Incluye la creación artística, pero no se limita exclusivamente a ella. – Perspectiva. Ser capaz de dar consejos oportunos y adecuados a los demás, encontrando vías www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Estudio: Valores del médico y su carácter no sólo para comprender el mundo, sino también para ayudar a comprenderlo a los demás. Coraje (valor) La capacidad para superar el miedo físico, moral y psicológico. No se trata de un solo acto extraordinario. Tiene componentes en la vida interior y exterior. Incluye las siguientes fortalezas de carácter: – Valor y valentía. No dejarse intimidar ante la amenaza, el cambio, la dificultad o el dolor. Ser capaz de defender una postura que uno cree correcta aunque exista una fuerte oposición por parte de los demás. Actuar según las propias convicciones aunque eso suponga ser criticado. Incluye la fuerza física, pero no se limita a eso. – Persistencia, perseverancia y diligencia. Acabar lo que uno comienza. Persistir en una actividad aunque existan obstáculos. Obtener agrado por las tareas emprendidas y que consiguen finalizarse con éxito. – Autenticidad, integridad y honestidad. Ir siempre con la verdad por delante, no ser presuntuoso y asumir la responsabilidad de los propios sentimientos y de las acciones emprendidas. – Vitalidad y pasión por las cosas. Afrontar la vida con afán y dinamismo. Hacer las cosas con convicción y dando todo de uno mismo. Vivir la vida como una apasionante aventura, sintiéndose participante de ella. Humanidad Mejorar el bienestar de otros a través de nuestras fortalezas, la conducta desinteresada a favor de los demás. Estar dispuestos a hacer actos generosos, bondadosos o benevolentes que mejoran a quienes los presencian. Incluye las siguientes fortalezas de carácter: – Amor y capacidad de amar y ser amado. Tener importantes y apreciadas relaciones con otras personas, en particular con aquellas en las que el afecto y el cuidado son mutuos. Sentirse cerca y apegado a otras personas. – Bondad, simpatía, amabilidad y generosidad. Hacer favores y buenas acciones para los demás, ayudar y cuidar a otras personas. – Inteligencia emocional, personal y social. Ser consciente de las emociones y sentimientos tanto de uno mismo como de los demás, saber cómo comportarse en diferentes situaciones sociales, saber qué cosas son importantes para otras personas, ser empáticos. Justicia Tiene que ver con la equidad; los premios deben de otorgarse de acuerdo con lo que cada uno ha hecho. También se relaciona con los conceptos de necesidad y de igualdad. Es una virtud interpersonal, implica imparcialidad. Incluye las siguientes fortalezas de carácter: – Trabajo en equipo, ciudadanía, civismo y lealtad. Trabajar bien dentro de un equipo o grupo de personas, ser fiel al grupo de trabajo y sentirse parte de él. – Sentido de la justicia y equidad. Tratar a todas las personas como iguales, con objetividad y justicia. No dejar que los sentimientos personales influyan en decisiones sobre los otros, de modo que se dé a todo el mundo las mismas oportunidades. – Liderazgo. Animar al grupo del que uno forma parte para hacer cosas, así como reforzar las relaciones entre las personas de dicho grupo. Organizar actividades grupales y llevarlas a buen término. Templanza Viene a significar ‘hacer todo con medida’. Quien posee esta virtud tiene control sobre los excesos. Concede la habilidad para, sin ayuda externa, conocer y manejar las emociones, motivaciones y conductas que podrían desembocar en problemas interpersonales y sociales. Es una forma de ‘renunciar’ que termina por ser generosa hacia uno mismo y los demás. Incluye las siguientes fortalezas de carácter: – Capacidad de perdonar y misericordia. Capacidad de perdonar a aquellas personas que no han actuado bien y darles una segunda oportunidad, sin ser vengativo ni rencoroso. – Modestia y humildad. Dejar que sean los demás los que hablen de uno mismo, no buscar ser el centro de atención y no creerse más especial que los demás. – Prudencia, discreción y cautela. A la hora de tomar decisiones, ser prudente sin asumir riesgos innecesarios ni decir o hacer nada de lo que después uno se pueda arrepentir. – Autorregulación y autocontrol. Tener capacidad para regular los propios sentimientos y acciones. Tener disciplina y control sobre los impulsos y emociones. Trascendencia La sensación de estar unidos a algo más grande que nosotros mismos en cuanto a propósito y significa- www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S35 J.L. Villanueva Marcos, et al do y en la propia existencia. Creer que existe algo superior que da forma y determina nuestra conducta y nos protege. Figura. Diferencia de medias en fortalezas de carácter entre los grupos (* p < 0,05). Para la evaluación de las virtudes y fortalezas se diseñó un cuestionario de autoinforme llamado Values in Action Inventory of Strengths (VIA-IS) que consiste en 240 ítems. Se puede completar libremente on line, y desde hace unos años cuenta con una versión en castellano (se puede completar en castellano en www.psicologiapositiva.org). Este cuestionario usa una escala de Likert de cinco respuestas, para medir lo frecuente que es que uno se perciba a sí mismo realizando conductas representativas de las fortalezas y virtudes del carácter. La escala de Likert mide actitudes o predisposiciones individuales en contextos sociales particulares y se obtiene mediante la sumatoria de las respuestas obtenidas en cada ítem. Se describe una actitud concreta y se pregunta al entrevistado si esa conducta es muy parecida a mí, algo parecida a mí, neutra, algo diferente a mí o muy diferente a mí. La escala del VIA-IS tienen un α de Cronbach > 0,70 y correlaciones test-retest > 0,70. La puntuación máxima en cada fortaleza de carácter es de 5. Proyecto VADEMECA do. Aquello que va más allá del conocimiento humano. Lo opuesto del nihilismo (la propuesta de que la vida no tiene significado alguno). Esta virtud nos recuerda que somos diminutos, pero nos alza por encima de la insignificancia. Incluye las siguientes fortalezas de carácter: – Aprecio de la belleza y la excelencia y capacidad de asombro ante lo ordinario. Saber apreciar la belleza de las cosas, del día a día, o interesarse por aspectos de la vida como la naturaleza, el arte o la ciencia. – Gratitud. Ser consciente y agradecer las cosas buenas que a uno le pasan. Saber dar las gracias. – Esperanza, optimismo y proyección hacia el futuro. Esperar lo mejor del futuro y trabajar para conseguirlo. Creer que está en nuestras manos conseguir un buen futuro. – Sentido del humor. Apreciar reír y gastar bromas, sonreír con frecuencia. Ver el lado positivo de la vida. – Religiosidad, espiritualidad, fe y sentido religioso. Pensar que existe una finalidad o un significado universal en las cosas que ocurren en el mun- S36 Estudiamos las fortalezas de carácter de alumnos del grado en Medicina para describir las que eran más prevalentes, comparándolas con una muestra de estudiantes del mismo rango de edad que utilizamos como control. Se analizaron los cuestionarios VIA contestados por 75 estudiantes de sexto curso de Medicina en la Universidad Complutense de Madrid pertenecientes a la Unidad Docente de Hospital Universitario Gregorio Marañón, todos con una edad entre 23 y 24 años, el 70,7% mujeres. Se compararon sus respuestas con las de 69 estudiantes universitarios españoles de diversos estudios que completaron el cuestionario VIA online [5], con edades entre 21 y 24 años, el 87% mujeres. Se realizó un análisis estadístico descriptivo y la prueba t para muestras independientes, utilizando el programa estadístico SPSS 15. El resumen de los hallazgos se recoge en la figura. Las barras más oscuras corresponden a las fortalezas de carácter en las que los estudiantes de medicina son superiores: persistencia, prudencia, autorregulación, gratitud y religiosidad. Hasta ahora no se conocía el perfil de las fortalezas del carácter de los estudiantes de medicina, por www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Estudio: Valores del médico y su carácter lo que este estudio supone un primer avance. La persistencia, prudencia, autorregulación, gratitud y religiosidad parecen deseables para la relación médico-paciente en el ejercicio de la medicina. Sin embargo, existen varias limitaciones. En primer lugar, en el grupo con el que se compara –estudiantes universitarios españoles del mismo rango de edad que han completado el cuestionario VIA on line– no se especifican los estudios universitarios de cada alumno y cabe la posibilidad de que haya también incluidos algunos estudiantes de medicina. Estamos desarrollando un estudio con alumnos de último curso de la Facultad de Ciencias Económicas. Esto es interesante porque podría darse el caso de que las fortalezas de carácter no mostrasen cambios estadísticamente significativos en los alumnos de los dos grados y ello hablaría a favor de que características de las fortalezas de carácter se deban, por ejemplo, al tiempo, la ciudad o el entorno social de los alumnos. Puede tratarse de un efecto específico de cohorte. Por otra parte, los resultados de cualquier autoevaluación o autodiagnóstico solamente son fiables si se responde a las preguntas con sinceridad. Técnicamente, la evaluación externa complementa el autotest, recogiendo la información del entorno. Un método de esta última es la evaluación Mirror: si se le invita a una persona próxima al evaluado (puede no ser del entorno profesional, puede ser un buen amigo, el cónyuge, etc.) para que responda un cuestionario idéntico al rellenado por el evaluado en la autoevaluación, se conseguirá un resultado, que puede compararse con el de la autoevaluación, y un efecto espejo que permitirá corregir y matizar el sesgo de subjetividad que pudiera tener la autoevaluación. Al tratarse de una persona cercana al autoevaluado, en la que éste tiene confianza, la posibilidad de aceptar las posibles diferencias y el feedback son mayores. Además, existe la posibilidad de comentar de modo conjunto cada una de las valoraciones o las que provoquen mayor desacuerdo. De este modo, se enriquece el punto de vista del autoevaluado y, además, resulta menos agresivo para él. En el entorno directivo, otro modo de obtener información es el feedback 360°, con cuestionarios que responden los superiores jerárquicos, los compañeros o iguales y los subordinados o colaboradores. Este método cuenta con muchas variaciones, sobre todo en función de los diferentes grupos implicados en el proceso. Así, cuando la evaluación la realiza sólo el jefe se habla de feed­ back 90°. Cuando la realizan jefes y colaboradores se denomina feedback 180°. Tanto en el caso de la evaluación 180° como 360° debe mantenerse el anonimato y la confidencialidad. Es necesario seguir profundizado en las competencias de carácter del futuro médico, del médico especialista en formación y del médico especialista y, principalmente en los dos primeros casos, incorporarlas en las tutorías. Bibliografía 1. Pellegrino ED, Thomasma DC. Virtues in medical practice. New York: Oxford University Press; 1993. 2. Villanueva-Marcos JL. Evaluar las fortalezas de carácter del médico. In Millán Núñez-Cortés J, Carreras-Barnés J, eds. Evaluación objetiva. Instrumentos para la educación médica. Madrid: Unión Editorial; 2011. p. 135-65. 4. Villanueva-Marcos JL, Millán Núñez-Cortés J, BarónMaldonado M. Estándares para la enseñanza de la medicina. Madrid: Agencia Laín Entralgo y Fundación Lilly; 2006. 4. Peterson C, Seligman MEP. Character strengths and virtues: a handbook and classification. Oxford: Oxford University Press; 2004. 5. University of Pennsylvania. Authentic Happiness. URL: http://www.authentichappiness.sas.upenn.edu. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S37 MESA REDONDA: CALIDAD DE LOS RESULTADOS DE LA ENSEÑANZA DE LA MEDICINA Calidad de los resultados de la enseñanza de la medicina: percepción del alumno Cristina Vila Zárate, Laura Martínez de Bujo Ganzábal, Jesús Millán Núñez-Cortés Introducción Entre las deficiencias de la enseñanza de la medicina en el momento actual destaca su enfoque excesivamente teórico, con planes de estudio en los que no se ha implantado de manera decidida la enseñanza por competencias, lo que conlleva algunas carencias formativas en áreas competenciales tales como el aprendizaje de habilidades clínicas, procedimientos diagnósticos y terapéuticos, así como en las relaciones médico-paciente y comunicación. Además, en los últimos años de formación se da un protagonismo excesivo al examen de médico interno residente y, a lo largo de la carrera, se presta escasa atención al fomento de la investigación. Algunas de las propuestas para conseguir una formación de calidad pasan, por tanto, por definir y catalogar las competencias clínicas que se han de adquirir, impulsando la formación práctica, para lo que resulta imprescindible conseguir una óptima integración del alumno en el entorno clínico. En algunos centros académicos, como es el caso de la Facultad de Medicina de la Universidad Complutense, y al objeto de optimizar la adquisición de competencias clínicas, se han desarrollado programas de ‘residentalización’ del alumno como una estrategia de integración en la práctica clínica, gracias a la cual el alumno pasa más tiempo en menos servicios. Paralelamente, esta estrategia se acompaña de un entrenamiento en un entorno simulado, para lo que el hospital ha creado un aula de habilidades que permite fomentar el aprendizaje de las competencias a través de una metodología ‘paraclínica’. Todo ello va seguido de modelos de evaluación objetiva, tipo evaluación clínica objetiva estructurada (ECOE). Estas modificaciones, que comenzaron de forma voluntaria en el año 2005 con el programa de ‘residentalización’ y realizando una ECOE, se implantaron de forma obligatoria tras la entrada en vigor del nuevo plan de estudios adaptado al Espacio Europeo de Educación Superior. Así, desde el año 2009, se implantó la modelización de la práctica clínica; en el año 2012, la ECOE con carácter obligatorio, y más recientemente, en 2013, se puso en marcha el aula de habilidades. Todo ello persigue orientar la formación de los alumnos pertenecientes al grupo docente que cursan el grado en el Hospital General Universitario Gregorio Marañón hacia un aprendizaje de competencias clínicas en el entorno clínico y paraclínico apropiado. La asignatura Práctica Clínica es una asignatura troncal que consta de 36 créditos en la que el alumno rota durante cuatro meses de cada uno de los cursos cuarto y quinto, y ocho meses en sexto. Las rotaciones las realiza en distintos servicios hospitalarios. Durante estos meses la dedicación del alumno es exclusiva, y éste debe entregar al final de cada rotación un portafolio que sirva de registro de actividades y memoria con historias clínicas, registros de casos relevantes, etc. Además, el responsable del alumno en el servicio efectúa una evaluación objetiva tomando en consideración una serie de ítems preestablecidos. Al final de la formación el alumno deberá haber rotado seis meses por servicios médicos, tres meses por servicios quirúrgicos, dos meses por Pediatría, un mes por Obstetricia y Ginecología, por Cirugía Ortopédica y Traumatología, por Psiquiatría, por Atención Primaria y por un servicio que el alumno elige optativamente. En el aula de habilidades se entrenaron los alumnos en 12 habilidades básicas, en grupos de cuatro personas durante tres tardes cada grupo de alumnos. Entre las habilidades incluidas en los talleres de entrenamiento se encuentran: la auscultación cardiopulmonar, el manejo de la vía aérea, la reanimación cardiopulmonar básica, la inyección intramuscular y subcutánea, la punción arterial, la vía venosa periférica y central, la sutura de heridas, el fondo de ojo, la otoscopia, la exploración mamaria, www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Alumnas de sexto curso de la Universidad Complutense de Madrid. Unidad Docente del Hospital General Universitario Gregorio Marañón (C. Vila Zárate, L. Martínez de Bujo Ganzábal). Cátedra de Educación Médica Fundación Lilly-UCM. Facultad de Medicina. Universidad Complutense de Madrid (J. Millán Núñez-Cortés). E-mail: jesus.millan@salud.madrid.org © 2014 FEM S39 C. Vila Zárate, et al Tabla I. Habilidades con mayor porcentaje de alumnos que las adquieren y reconocen haberlas practicado o ser capaces de llevarlas a cabo. Tabla II. Habilidades con menor porcentaje de alumnos que las adquieren y reconocen haberlas practicado o ser capaces de llevarlas a cabo. Hacer una anamnesis completa centrada en el paciente 100% Interpretar las opacidades sinusales obtenidas por transiluminación 6,67% Detectar los síntomas relevantes para el manejo del caso 100% Explorar un enfermo en coma 22,5% Reconocer una ictericia 100% Reconocer y evaluar una cifosis 29,1% Reconocer una sibilancia 100% Explorar la movilidad de la columna cervical y lumbar 36,1% Localizar los focos de auscultación cardíaca 100% Explorar la movilidad de las espaldas y de las caderas 36,6% Auscultar los ruidos cardíacos normales 100% Reconocer un shock cardiovascular y parada cardíaca 36,7% Valorar unos edemas 100% Explorar una oclusión arterial 36,8% Explorar el signo de Blumberg 100% Reconocer y evaluar una escoliosis 37,5% Palidez 98,7% Impulsividad e instintividad 38,7% Reconocer un roncus 98,7% Hacer una exploración prostática 41,6% Auscultar un soplo 98,7% Tomar el pulso arterial periférico 98,7% Tomar la presión arterial 98,7% el sondaje nasogástrico, el sondaje vesical (masculino y femenino) y el tacto rectal. Objetivos El objetivo básico del trabajo que se presenta fue conocer la percepción del alumno acerca de las competencias adquiridas durante el período de formación práctica, como ayuda a la evaluación del programa de entrenamiento clínico y paraclínico diseñado al objeto de plantear eventuales modificaciones de mejora para los próximos años. Resultados Material y procedimiento Para llevar a cabo este estudio se utilizó una encuesta previamente validada y utilizada por otras universidades, dividida en dos partes: una sección de habilidades clínicas de exploración con 92 ítems y otra de procedimientos diagnósticos y terapéuticos con 47 ítems. Esta encuesta se realizó cada cuatro años a los alumnos de sexto de Medicina de las promociones que terminaban sus estudios en los años 2005, 2009 y 2013. S40 En la encuesta se pedía al alumno marcar para cada habilidad o procedimiento el nivel que consideraba que había alcanzado (autopercepción) en la adquisición de tal habilidad o procedimiento: si se le había explicado alguna vez, si lo había visto realizar en alguna ocasión, si la había practicado y si consideraba que era capaz de realizarla siempre y en cualquier circunstancia. Para analizar los datos, se agruparon las dos primeras opciones y las dos segundas. En el presente trabajo se ha valorado el nivel que corresponde a la capacitación del alumno de haber realizado o ser capaz de realizar la habilidad o el procedimiento escrutado. Se han tenido en cuenta aquellas habilidades y procedimientos en las que el 85% de los alumnos consideraba que había alcanzado ese nivel o aquellas otras en las que menos del 30% tenía esa percepción. Habilidades De 2005 a 2009, se pasó de un 8 a un 34% de habilidades en las que más del 85% de alumnos consideraba que las habían alcanzado. En el año 2013 se mantuvo en el 30%. Por otra parte, se paso de un 39% de habilidades en las que menos de un 30% de los alumnos se veía capaz de realizarlas a tan sólo un 2% en los primeros años, también estabilizándose, en un 4%, entre 2009 y 2013. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Mesa redonda: Calidad de los resultados de la enseñanza de la medicina Tabla III. Procedimientos con mayor porcentaje de alumnos que los adquieren y reconocen haberlos practicado o ser capaces de llevarlos a cabo. Tabla IV. Procedimientos con menor porcentaje de alumnos que los adquieren y reconocen haberlos practicado o ser capaces de llevarlos a cabo. Tomar la presión arterial 100% Realizar un neumotaponamiento de una epistaxis posterior Interpretar los resultados de los exámenes analíticos básicos de sangre 97% Interpretar la radiología simple de tórax 97% Interpretar los resultados de los exámenes analíticos básicos de orina 95% Interpretar un electrocardiograma 94,9% Realizar una oscilometría 0% 1,27% Extraer cuerpos extraños de la laringe 6% Extraer cuerpos extraños de la garganta, fosas nasales y oídos 6% Utilizar el espejo frontal simple y el espejo de Clar 10% Extraer cuerpos extraños superficiales del globo ocular 13% Interpretar la radiología simple de abdomen 92% Realizar un peak-flow 15% Aplicar medidas de asepsia en heridas simples 89% Administrar insulina 24% Realizar una otoscopia 88% Administrar inyectables intravenosos 25% Colocar suturas en heridas simples 87% Colocar sondas nasogástricas 26% Interpretar la radiología simple ósea 86% Realizar un taponamiento anterior de una epistaxis 26% Si se analizan los resultados por bloques de habilidades (cutáneo, cabeza y cuello, respiratorio, cardiovascular, digestivo-abdomen, genital, nervioso, locomotor, otorrinolaringología, oftalmología y psiquiatría), se aprecia mejor preparación en las habilidades más generales como cardiología o digestivo, y peor en las más relacionadas con especialidades. En la tabla I se enumeran las 10 habilidades en las que se obtuvo una mayor puntuación, en términos de porcentaje de alumnos que reconocían que las habían practicado o eran capaces de practicarlas. En la tabla II se muestran aquellas otras 10 habilidades en las que este porcentaje de alumnos era muy inferior. Procedimientos Aunque también se aprecia mejoría tras las modificaciones, éstas no son tan marcadas como en el caso de las habilidades clínicas. De 2005 a 2009, aumentaron de un 2 a un 23% los procedimientos diagnósticos y terapéuticos que un 85% de los alumnos se veía capaz de realizar o había realizado. En esta ocasión en los últimos años se descendió hasta un 18%. A su vez, los procedimientos para los que el porcentaje de alumnos era inferior al 30% variaron de un 63 a un 29% y a un 27%. Ocurre igual que con las habilidades, una manifiesta mejor preparación en los procedimientos relacionados con generalidades que en las especiali- dades. En las tablas III y IV se muestran los procedimientos en los que se obtuvieron mejores y peores resultados, respectivamente. Comentarios Tras la introducción de un programa de ‘residentalización’ del alumno en los planes de estudio, paralelamente acompañado por una fase de entrenamiento en el aula de habilidades, se puede comprobar una mejoría evidente en el nivel de adquisición de competencias clínicas, así como en el número de aquellas que se alcanzan. De hecho, la escasa variabilidad que se puede observar en los últimos años de nuestro estudio (análisis comparativo de 2009 y 2013) cabe interpretarla a la luz de que la práctica clínica se instauró ya de forma previa y los resultados pueden reflejar la mejora en la adquisición de habilidades clínicas que eso conllevó. El presente estudio se ha llevado a cabo con una encuesta sobre la que otras instituciones han trabajado. Sin embargo, es justo reconocer que algunos de los ítems (algunas habilidades o algunos pro­ cedimientos) no deben formar parte del mapa de competencias que se ha de alcanzar; y este podría ser muy bien el motivo por el que el grado de adquisición de éstos es significativamente menor. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S41 C. Vila Zárate, et al Por otra parte, también el momento de la realización de la encuesta puede influir en los resultados. Como queda señalado, siempre se empleó en alumnos del último curso de sus estudios, pero el hecho de que se efectúe unos meses antes o después puede tener influencia en algunos extremos. Un resultado diferenciador es que, en general, los alumnos parecen considerarse peor preparados en la realización de procedimientos diagnósticos y terapéuticos que en habilidades clínicas. En este aspecto, quizá el entrenamiento en el aula de habilidades pueda ser determinante. Los procedimientos diagnósticos y terapéuticos sólo se pueden entrenar inicialmente en entornos simulados, antes de reali- S42 zarlos en la clínica. Por consiguiente, parece determinante que el programa de entrenamiento que se incluya en los talleres que se realicen en el aula de habilidades sea lo más ajustado posible al mapa de competencias que se le debe exigir al alumno, y para el que se tiene que preparar. Además, un correcto programa de entrenamiento en un entorno simulado debe permitirnos, aunque sea extenso, estratificarlo por cursos, de tal suerte que entre los cursos cuarto, quinto y sexto se distribuyan las habilidades y procedimientos que deban ser objeto de taller de entrenamiento, caminando hacia procedimientos cada vez más complejos y adecuados al nivel formativo del alumno. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 MESA REDONDA: CALIDAD DE LOS RESULTADOS DE LA ENSEÑANZA DE LA MEDICINA Calidad de los resultados de la enseñanza de la medicina: percepción de la profesión José Manuel Bajo Arenas Introducción El objetivo es formar un buen médico que realice una buena práctica acorde con la evidencia científica y dé respuesta a las necesidades de la sociedad en atención sanitaria. El proceso de formación del médico nunca termina. Un 50% de los conocimientos médicos cambia o se demuestra erróneo en un período de cinco años y, además, la renovación tecnológica es continua. Por lo tanto, la evaluación de esta calidad habrá que hacerla en distintos niveles, lo que puede poner de relieve que en uno sea buena y en otro regular o mala: grado, posgrado, tercer ciclo, especialización y formación continuada. De esta manera, el agente implicado será, sucesivamente, el estudiante, el residente y el médico. En cualquiera de los niveles estamos ante un hecho ineluctable y hoy día universalmente aceptado: él (el estudiante) es el motor de su formación. El grado de licenciado hasta ahora (es decir, ya en el pasado) tenía una formación que percibimos con las siguientes características: – Teórica. – Basada en clases magistrales. – Poca comunicación entre profesor y alumno. – Dogmática. – El libro era la base. – Lo que movía al alumno: aprobar el examen. – Lo que nos movía a los profesores exagerando un poco la nota: formar buenos opositores que accedieran a la formación de médico interno residente (MIR). En el presente estamos girando hacía una formación caracterizada por: – Inclinación al razonamiento. – Medicina basada en la evidencia. – El ensayo clínico es la vara de medir. – Crítica del experimento. – Mucho más coloquio. Bolonia, además, nos invita a incorporar: – Aprendizaje autónomo. – Trabajo en grupo. – Ordenadores. – Internet. – Enseñanza virtual. – Conexión virtual con el mundo entero. – Simulación para anatomía y cirugía. – Otros médicos de otros hospitales pueden opinar sobre decisiones. – Medicina protocolizada. El protocolo es lo más parecido a la fórmula o ecuación. Sería la forma en que hay que poner los números o, traducido a la práctica médica, las medidas que se han de tomar y los procedimientos que se deben ejecutar, llevados a cabo de forma metódica. Catedrático de Obstetricia y Ginecología. Facultad de Medicina. Universidad Autónoma de Madrid. Presidente de la Federación de Asociaciones Científico Médicas Españolas (FACME). E-mail: jbajoa@sego.es © 2014 FEM En estas circunstancias, los profesores deberíamos medir conocimientos, habilidades y aptitudes. Mi percepción, como profesor de la Universidad Autónoma de Madrid, es que nuestra enseñanza es buena, pero las facultades de medicina deberían uti­ lizar estándares y procesos de evaluación externa pa­ra medir de forma parecida cómo es su enseñanza (certificación ISO) y evaluar los resultados del proceso educativo. Formación de los residentes Nuestro sistema de formación de residentes es bueno, tiene un acendrado mecanismo de selección (pero debe incorporar más facetas) y la formación está basada en la práctica. Mi percepción es que los residentes en general salen bien preparados, pero se necesitan correcciones. En el contexto actual cabría preguntarse: ¿es necesaria la troncalidad cuando tenemos un sistema MIR más que aceptable, con gran autonomía en la formación y que ha dado excelentes resultados du- www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S43 J.M. Bajo Arenas rante años? La respuesta, desde mi punto de vista, es afirmativa, porque todo es mejorable y el sistema adolece de una excesiva atomización, orientada desde el primer año a una especialidad, lo que da origen a plazas muy selectivas en los hospitales, con demasiada compartimentación y nulo o poco uso de las áreas de capacitación específica (ACE), entendidas éstas como el conjunto de conocimientos, habilidades y actitudes añadidos en profundidad o extensión de los recibidos en el período de formación como especialista y desarrollados sobre una parte del contenido de nuestra especialidad. Sería conveniente, por lo tanto, flexibilizar el sistema de formación de especialistas facilitando el intercambio y adaptarlo a las necesidades de unos (Sistema Nacional de Salud) y de otros (médicos en formación y ya especializados a la búsqueda de empleo). La cuestión es cómo hacerlo. Hasta ahora los proyectos de troncalización han estado sujetos a vaivenes, controversias y, a veces, encendidas discusiones. Según mi parecer, se ha partido de bases falsas. La primera es que se ha pretendido troncalizar obligatoriamente en cuatro grandes grupos todas las especialidades, cuando la Ley de Ordenación de las Profesiones Sanitarias (LOPS), en su artículo 19, sección 2, punto 2, lo que dice es: ‘Las especialidades en Ciencias de la Salud se agruparán cuando ello proceda atendiendo a criterios troncalidad’. El modelo propuesto de cuatro troncos es un modelo rígido que provoca la oposición de un gran número de especialidades a ser incluidas imperativamente en uno de ellos, prefiriendo permanecer fuera de todos. Lo que dice la LOPS, sin ningún género de dudas o interpretación equívoca, es: troncalícese cuando proceda, no de forma universal todas con calzador. Como quiera que existe una herramienta importantísima llamada programa de especialidades con sus mapas de competencias, realizados por las respectivas comisiones nacionales (CN), el primer paso parece de Perogrullo: identifíquense aquellas especialidades que tienen un mapa de competencias similar o común durante dos años y comiéncese con ellas, siempre con la aquiescencia de las CN implicadas y sin forzar la entrada de alguna. Es fundamental aquí respetar la opinión de los que conocen bien el paño, que son las CN, por haber sido ellas las encargadas de elaborar los mapas de competencias. El período de formación troncal es percibido, por los implicados no conformes con su inclusión en un tronco, como una pér- S44 dida de oportunidad de profundizar en los conocimientos, habilidades y actitudes propios y específicos de la especialidad. Todos deberíamos tener claro que se trata de perfeccionar, no de destruir o dividir. Y que, si perdemos la oportunidad o lo hacemos mal, va a ser muy difícil volver a encauzarlo. Si no se tienen las ideas claras y en orden, cuantas más tengamos, más confusión. Formación continuada Es el mantenimiento de la competencia profesional que debe adquirirse en las dos primeras fases de la formación y, si es posible, el perfeccionamiento continuo de ésta. En la medicina actual, hemos pasado del principio de la beneficencia al principio de la autonomía. El paciente tiene derecho a una información correcta, a tomar decisiones, a autonomía y a confidencialidad. Ahora, debemos todos ser conscientes de que la medicina no lo cura todo a la vez y que vivimos el desplazamiento hacia la medicina basada en la evidencia, cuyas bases científicas son universales. Sin embargo, el proceso de formación continuada en la actualidad sigue sin ser evaluado en nuestro país, aunque existen ya esbozos desde algunas sociedades científicas para iniciarlo. La acreditación de la competencia profesional o recertificación es la habilitación individual para un profesional para seguir en el ejercicio de la especialidad por haber realizado un proceso de formación continuada correcto en un espacio de tiempo. Se trata de un proceso de acreditación encaminado a certificar la competencia en su especialidad de un médico en activo. El proceso de la recertificación debería ser patrimonio de las sociedades científicas. Cada vez estamos más cerca de diseñar desde estas sociedades científicas: – Estándares (catálogos de competencias) que identifiquen las competencias propias de una especialidad y su continuo mantenimiento o perfeccionamiento. – Los instrumentos de medida necesarios para comprobar si un profesional muestra las competencias previamente definidas. Es el reto y el compromiso que se debe afrontar en los próximos años. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 HOMENAJE Homenaje a don Amador Schüller Pérez José Antonio Gutiérrez Fuentes Pensar en Amador Schüller Pérez es evocar el recuerdo de una persona querida. No sólo para quien estas palabras escribe, sino también para cuantos tuvimos la suerte de conocerle, más aún si además recibimos de él sus enseñanzas como hombre y como médico o compartimos algunos de sus proyectos y el ejercicio de la medicina, la docencia y la investigación. Nos había dejado prematuramente don Manuel, don Manuel Díaz Rubio, un 5 de marzo de 1976, y esperábamos con expectación la llegada de quien ocuparía la Cátedra de Patología y Clínica Médicas que dejaba vacante. Teníamos noticia de don Amador como un notable profesor de Medicina y un gran clínico, consideraciones ambas merecidas a través de su trayectoria y desarrollo personal en su Cátedra de Patología y Clínica Médicas de la Facultad de Medicina de Cádiz y las jefaturas de los servicios de Medicina Interna –primero del Hospital Francisco Franco (hoy Gregorio Marañón), donde colaboró, entre otros, con su querido hermano Rafael Otero Pérez, y con posterioridad del Hospital 1.º de Octubre (hoy 12 de Octubre)–. En ambos sitios dejó buenos amigos y discípulos, un imborrable recuerdo y nostalgia por su marcha. Llegó al Clínico San Carlos de la Universidad Complutense de Madrid (UCM) en 1977, asumiendo la Cátedra de Patología y Clínica Médicas II y la jefatura del Servicio de Medicina Interna, así como la dirección de la Escuela Profesional de Enfermedades del Aparato Digestivo. Pronto tuvimos oportunidad de comprobar la veracidad de la fama que le precedía, y pronto también su interés por aunar la clínica y la docencia con la investigación, lo que se traduciría en la creación de la Unidad de Lípidos y Aterosclerosis del Hospital Clínico San Carlos. En este empeño, resultó pionera su iniciativa de unir a clínicos y bioquímicos procedentes de la Facultad de Química de la UCM. Perseguía con ello introducir un mayor nivel científico en la investigación clínica haciendo trabajar conjuntamente a los que teníamos los pacientes y el conocimiento clínico con aquellos que dominaban las más modernas tecnologías del laboratorio. Fue un preclaro avanzado de lo que hoy empieza a tener respuesta a través de los institutos de investigación auspiciados por el Instituto de Salud Carlos III: el acercamiento de nuestros hospitales a los centros de investigación universitarios y del Consejo Superior de Investigaciones Científicas o los modernos y superdotados centros nacionales o autonómicos. Su interés y dedicación al estudio del metabolismo lipídico y de las enfermedades relacionadas con sus alteraciones se tradujo pronto en numerosas aportaciones científicas recogidas en una abundante bibliografía. Recuerdo entre las primeras la presentada en el congreso sobre Diet and Drugs in Atherosclerosis: European Atherosclerosis Group Meeting, celebrado en Lugano, Suiza, en 1980. Una experiencia inolvidable, no sólo por el aspecto científico –primera comunicación española sobre el metabolismo de las Lp(a)–, sino también por la oportunidad de convivir y conocer a don Amador. Otras líneas de investigación a las que prestó especial atención fueron el alcoholismo, las porfirias y la obesidad. Su discurso de ingreso en la Real Academia Nacional de Medicina, una notable y documentadísima puesta al día sobre los ‘Aspectos metabólicos y clínicos de la hepatopatía alcohólica’, continúa siendo una obra de referencia, a la que dedicó meses de trabajo y preparación. Pero, ante todo, don Amador fue un médico internista con un concepto integral del paciente, tanto como ser humano cuanto como persona afligida por una dolencia que busca consuelo y solución a sus problemas y deposita su confianza y esperanza en quien cree puede ayudarle. Nunca nos defraudó. Su entrega a la medicina interna, sus conocimientos actualizados y sin límite, su capacidad de trabajo, su arte médico, su saber www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Doctor en Medicina. Internista. Consejero honorífico de la Fundación Lilly. E-mail: j_a_gutierrez@network.lilly.com © 2014 FEM S45 J.A. Gutiérrez Fuentes estar ante los pacientes, su maestría y cariño enormes hacia los estudiantes de medicina y cuantos integramos su equipo, su autoridad emanada de todo lo anterior y del respeto que todos le profesamos, convirtieron aquellos años en el Hospital Clínico en fuente inagotable de buena medicina, de la que beber e impregnarnos los que a su lado aprendimos y ejercimos el arte único de ‘ser médicos’. Más aún, de ser médicos internistas. En 50 años como docente (su gran vocación junto con la medicina), fue sucesivamente médico interno, profesor ayudante de clases prácticas y profesor adjunto con su querido maestro don Fernando Enríquez de Salamanca, catedrático de Patología y Clínica Médicas, director del Departamento de Medicina Interna y profesor emérito. Creó y dirigió la asignatura del doctorado Lípidos y Lipidosis. Fue vicedecano de la Facultad de Medicina y rector magnífico de la UCM. Maestro e investigador inagotable, su capacidad de trabajo era admirable. Dedicaba al estudio muchas horas todos los días y le gustaba argumentar que había vivido más años que otros y que los que reflejaba su edad cronológica y el DNI, porque dormía sólo cuatro horas. Eso sí, sesteaba 15 minutos tras el almuerzo, estuviese donde estuviese. Su obra resulta ejemplar. Una obra densa, completa, llena de retos, de satisfacciones y reconocimientos en el mundo científico y médico. Con su S46 impronta y personalidad, creó una magnífica escuela, con catedráticos, jefes de servicio e innumerables médicos internistas y generales. Publicó más de una docena de libros y 320 artículos científicos. Su libro Medicina interna, en tres volúmenes, al que nos invitó a participar a sus colaboradores, reflejaba su concepción de la medicina. Su pensar enciclopédico, amparado en una gran memoria, lo transformaba gracias a su inteligencia en el conocimiento práctico que impregnaba su quehacer diario. Como internista fue un ejemplo continuo de buen hacer, sin renunciar nunca a los valores y principios profundos por los que concebía, veía y trataba al paciente en su integridad, sin dejar de entender y reconocer la explosión y el protagonismo de las especialidades médicas. Amador nació en Madrid el 19 de junio de 1921. Ya desde muy niño, primero en el colegio de los Maristas de Chamberí y posteriormente en el Instituto Cardenal Cisneros, mostraba un afán constante por aprender. A los 7 años, diseccionaba ranas y enseñaba a sus primos los diferentes órganos. Sabía que quería ser médico. Nada le impidió, ni siquiera la guerra y la posguerra con todas sus miserias y penurias, seguir estudiando y superándose, aunque le fuera realmente difícil poder adquirir los libros de texto y costearse sus estudios de medicina. Durante su juventud entabló amistad con el doctor en Ginecología Luis Galve, quien influyó decisivamente en su trayectoria vital en el mundo de la medicina. Licenciado en Medicina por la Universidad de Madrid en 1945, se doctoró en 1953. Fue catedrático de Patología y Clínica Médicas en las Facultades de Medicina de Cádiz (1967-1973) y UCM (19731987) y director y profesor de la Escuela Profesional de Enfermedades del Aparato Digestivo de la UCM hasta 1988. Fue elegido rector de la UCM (19831987) y posteriormente rector honorario. Presidente y miembro de honor de la Sociedad Española de Medicina Interna. Docente en el Colegio Libre de Eméritos. Doctor honoris causa por la Universidad de Valladolid (1999) y la Universidad Rey Juan Carlos (2004). Académico honorario de la Real Academia de Medicina de Valladolid. Numerario de la Real Academia de Doctores (1992). Académico correspondiente de las Academias de Medicina de Paraguay, México y Brasil y miembro de la Sociedad Internacional de Medicina Interna y de la New York Academy of Sciences. Asimismo, fue miembro de los consejos editores de varias revistas médicas y de numerosas sociedades médicas españolas e internacionales. Condecorado con la Gran Cruz de la Orden del Mérito Civil (1974); Gran Cruz de la Orden del Mérito Aeronáu- www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 Homenaje tico (1985); Gran Cruz Caballero Oficial de la Orden de la República de Italia (1986); ABC de Oro (1987); Medalla de Oro de la Universidad Complutense de Madrid (1988); Gran Cruz de la Orden Civil de Sanidad (1997), etc. Fue vicepresidente de la Real Academia Nacional de Medicina (1994-2002), ocupó la medalla n.º 15 y fue su presidente desde el año 2002. Un presidente ejemplar que, llegado el momento, supo renunciar en 2008 tras seis años de una labor fecunda, continuando como presidente de honor desde entonces y hasta su fallecimiento el 27 de agosto de 2010, a los 89 años de edad. Mereció todo tipo de menciones y honores y aconsejó a las más altas instancias españolas, como centros de investigación, universidades, ministerios, e inclusive a S. M. el Rey, quien le demostró su amistad y reconocimiento requiriéndole en numerosas ocasiones. Pero, lo que más tuvo a gala don Amador fue ser médico, médico internista. Sólo hace unos años escribía en el prólogo del libro Medicina interna. Su función en la educación médica: pasado, presente y futuro, editado por la Cátedra de Educación Médica Fundación Lilly-UCM, lo siguiente: ‘Habrá de conseguirse de forma definitiva y segura una coordinación efectiva, lo que se entiende por una integración real y práctica de internistas, generalistas y especialistas, tanto en las clínicas generales como en las áreas de especialidad. La Medicina Interna deberá permanecer fiel a una visión amplia sin re- nunciar a la profundidad, yendo desde el cuidado primario de enfermedades no complicadas hasta la atención continuada de pacientes con enfermedades múltiples, complejas o crónicas’. Con su sabio consejo y el cariño y admiración por quien supo ser tanto en nuestra Medicina sin vanagloriarse nunca de ello, concluyo lo que ha querido ser el humilde pero agradecido testimonio de quien tuvo la suerte inmensa de conocer y compartir al profesor Amador Schüller. www.fundacioneducacionmedica.org FEM 2014; 17 (Supl 1): S1-S47 S47 Cátedra de Educación Médica Fundación Lilly-Universidad Complutense La Cátedra de Educación Médica Fundación Lilly-Universidad Complutense, con sede en la Facultad de Medicina, tiene tres fines fundamentales: crear conocimiento en el ámbito de la educación médica, transmitirlo y aplicarlo. Pretende contribuir a los fines institucionales de la Facultad de Medicina a través del estudio de las mejores prácticas docentes y de la implantación de técnicas y recursos educativos adecuados a sus planes de estudio. Contribuye a la adaptación al Espacio Europeo de Enseñanza Superior a través de su apuesta por incluir metodologías innovadoras encaminadas a la definición de las habilidades y competencias clínicas que debe adquirir el estudiante de medicina, la creación de los entornos de aprendizaje adecuados, y su evaluación objetiva. Entre sus líneas de actividad se incluyen la convocatoria de premios anuales al mejor proyecto o trabajo en la enseñanza de grado, y de posgrado y/o formación de especialistas y el reconocimiento a las mejores iniciativas docentes; la organización de encuentros anuales en el seno de los Cursos de Verano, así como foros de debate; la edición de libros, monografías y materiales de referencia; la organización y desarrollo de Aula de Habilidades; etc. Libros publicados en el ámbito de la educación médica: • Estándares para la enseñanza de la Medicina José Luis Villanueva Marcos, Jesús Millán Núñez-Cortés, Margarita Barón Maldonado • Competencias para el Grado de Medicina de la Universidad Complutense de Madrid. Documento base Ángel Nogales, Jorge García Seoane, Elpidio Calvo, Ramiro Díez Lobato, Felipe Calvo, y grupo de trabajo para la definición de competencias. Coordinador: Jesús Millán Núñez-Cortés • Medicina interna. Su función en la educación médica. Pasado, presente y futuro Avelino Senra Varela, Jesús Millán Núñez-Cortés • Evaluación objetiva. Instrumentos para la educación médica Jesús Millán Núñez-Cortés, Josep Carreras Barnés • Ser médico. Los valores de una profesión Jesús Millán Núñez-Cortés, Juan E. del Llano Señaris Información: www.fundacionlilly.com