Cirugía endoscópica funcional de nariz y senos paranasales
Anuncio

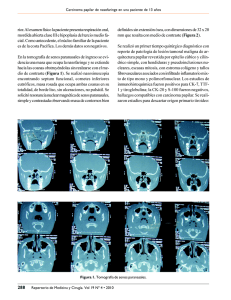
Cirugía endoscópica funcional de nariz y senos paranasales en niños ¿qué hacer? ¿cuándo hacerlo? ¿a quién hacerlo? Functional endoscopic sinonasal surgery in children. what to do?, when do?, to whom it? Juan Camilo Ospina, MD1*, Paula Andrea Téllez, MD2** RESUMEN La cirugía endoscópica funcional en niños (CEF) continúa siendo un tema controversial. Las indicaciones de cirugía, selección de pacientes, técnica quirúrgica, extensión del procedimiento, instrumentación y tratamientos coadyuvantes han evolucionado notoriamente desde la introducción de las técnicas endoscópicas transnasales. Además de los procedimientos orientados a mejorar el drenaje de los senos paranasales en condiciones de inflamación crónica, la endoscopia nasal ha encontrado diversas aplicaciones operatorias, como el manejo de los cornetes, las adenoides, tumores, la vía lacrimal, el septum nasal, entre otros. Especial mención se hará de las aplicaciones de instrumentos de poder (microdebridadores), sus diferentes indicaciones, ventajas y desventajas. Palabras clave: Cirugía endoscópica funcional en niños, instrumentación de poder. Correspondencia * Otorrinolaringólogo Pediatra, profesor asistente. Jefe Unidad de Otorrinolaringología y Cirugía Maxilofacial - Hospital Universitario San Ignacio. Pontificia Universidad Javeriana. ** Residente II. Pontificia Universidad Javeriana. Hospital Universitario San Ignacio. Juan Camilo Ospina Carrera 23 # 124-87 Torre 2 Cons. 401 juan.ospina@gmail.com Recibido: 23-I-2012 Aceptado: 22-II-2012 Suplemento, 79-88, marzo de 2012 marzo de 2012 - suplemento Cirugía endoscópica funcional de nariz y senos paranasales en niños ABSTRACT Functional endoscopic sinus surgery (FESS) in children remains a controversial topic. Indications for surgery, patient selection, techniques, extent of the procedures, instrumentation and adjuvant treatments have evolved since the introduction of endoscopic techniques back in the late eighties. In addition to procedures intended for chronic rhinosinusitis, nasal endoscopy have found its place as an alternative for surgery of the turbinates, adenoids, tumors, lacrimal system, nasal septum, among others. Powered assisted techniques (microdebriders) are considered apart; their applications, advantages and downsides are discussed. Key words: Pediatric functional endoscopic sinus surgery, powered instrumentation. INTRODUCCIÓN La cirugía endoscópica transnasal se ha convertido en el estándar de cuidado en el manejo quirúrgico de rinosinusitis crónica y otros desórdenes nasosinusales en la población pediátrica (1). No obstante, la categorización de los pacientes como candidatos a manejo médico o quirúrgico ha generado controversias vigentes hasta el día de hoy. Los experimentos clínicos en su mayoría han mostrado resultados disímiles por limitaciones en cuanto a los criterios de inclusión, a las variables analizadas y especialmente por el escaso número de pacientes en estudios prospectivos. En la presente revisión se discutirán las tendencias actuales en el manejo de patología inflamatoria crónica de los senos paranasales en niños y otras condiciones relacionadas. RINOSINUSITIS CRÓNICA Se define como rinosinusitis crónica (RSC) la presencia de síntomas y signos inflamatorios en las cavidades paranasales con duración mayor a noventa días. Adicionalmente se pueden considerar como casos de RSC los niños con episodios recurrentes (más de 6/año) de rinosinusitis aguda (RSA), con duración mayor a 10 días, con hallazgos escanográficos positivos persistentes 4 semanas después de la mejoría del cuadro agudo y con intervalos libres de síntomas (2-4). En la mayoría de los niños, los síntomas nasosinusales atribuidos a una RSC, tales como obstrucción nasal, congestión crónica, descarga posnasal purulenta, halitosis, cefalea, tos, entre otros, son explicados por hipertrofia de adenoides. En consecuencia, el manejo médico de esta condición debe ser priorizado antes de intervenir los senos paranasales. Recientemente, se ha documentado la presencia de biofilms en la superficie del tejido adenoideo, como entidad causante de RSC. Este argumento se ha comprobado en algunos estudios clínicos al obtener mejoría clínica de la RSC en mas del 60% de los pacientes -80- operados únicamente de adenoidectomía con adenoides de tamaño normal, antes de considerar la cirugía endoscópica transnasal de senos paranasales (9). Se infiere entonces que las adenoides se comportan como un reservorio bacteriano que perpetúa el proceso inflamatorio / infeccioso de los senos paranasales. Actualmente se aceptan ampliamente ciertos criterios absolutos y relativos para la indicación de cirugía endoscópica funcional de senos paranasales en niños (5). Los criterios absolutos incluyen condiciones como: 1. Obstrucción completa de la vía aérea nasal por pólipos nasales secundarios a fibrosis quística, para mejorar la ventilación y la entrada de los esteroides tópicos nasales (Figura 1). 2. Pólipo antrocoanal (Figura 2). 3. Complicaciones intracraneales de RSA. 4. Mucoceles y mucopioceles. 5. Absceso orbitario (Figura 3). 6. Lesión traumática del canal óptico. 7. Dacriocistitis refractaria a tratamiento médico. 8. Sinusitis fúngica (Figura 4). 9. Algunos meningoencefaloceles. 10. Algunos tumores nasosinusales y de base de cráneo. Figura 1. Poliposis nasal masiva en fibrosis quística. Tomografía computarizada (TC) corte coronal. Juan Camilo Ospina, Paula Andrea Téllez Acta de Otorrinolaringología & Cirugía de Cabeza y Cuello Las indicaciones relativas, que cubren a la mayoría de pacientes, son casos de RSC sin resolución de los síntomas después de haber intentado terapia médica máxima (TMM), definida como el uso intensivo de esteroides tópicos nasales, antibioticoterapia dirigida por cultivos de meato medio, irrigaciones de solución salina. Muchos de estos pacientes han sido sometidos a adenoidectomía sin resolución de los síntomas (6, 9). Figura 2. Pólipo antrocoanal - TC corte axial. Como parte del estudio clínico de un paciente con RSC y potencial candidato a cirugía, debe considerarse la presencia de condiciones de base que puedan alterar el pronóstico de la enfermedad: rinitis alérgica, asma, reflujo gastroesofágico, fibrosis quística, disquinesia ciliar, inmunodeficiencia primaria o adquirida, alergia a aspirina, exposición a cigarrillo, asistencia a guarderías, etc. (7). Al final de todo este ejercicio clínico, el número de pacientes que requerirán CEF por RSC es muy reducido. En estos pocos y bien seleccionados casos, la cirugía ha demostrado ser efectiva, con tasas de éxito cercanas al 90% (2). Uno de los aspectos que mas interés ha despertado alrededor de la CEF en niños es la posibilidad de afectar negativamente el crecimiento mediofacial por la intervención en un complejo nasomaxilar en pleno desarrollo (1). Múltiples estudios en animales y en humanos han abordado el tema y hoy en día hay mas evidencia a favor que en contra de que no hay efectos secundarios a este respecto al someter a un niño a CEF. Esto no significa que la cirugía deba considerarse bajo los mismos parámetros que en los adultos. Figura 3. Absceso subperióstico en TC corte axial. Figura 4. Bola fúngica en seno maxilar - TC corte axial en ventana de tejidos blandos. La preparación preoperatoria incluye el contar con imágenes diagnósticas de buena calidad. En casos de RSC no es apropiado tomar la decisión de llevar a un paciente a cirugía basado en radiografías simples de senos paranasales. Es indispensable una tomografía computarizada con cortes axiales, coronales y si es posible, sagitales. La decisión de operar no debe ser tomada basándose en hallazgos anormales producto de cambios inflamatorios agudos sin que haya transcurrido al menos un mes y medio después de terminar el tratamiento médico, con excepción de casos de complicaciones orbitarias o intracraneales por RSA. En contraste, debe evitarse la indicación quirúrgica en la gran mayoría de casos de quistes de retención en los antros maxilares o en casos de variables anatómicas que no estén condicionando ninguna patología obstructiva o inflamatoria con evidencia imagenológica o clínica, como pueden ser desviaciones o espolones septales, conchas bullosas, celdas de Haller, cornetes medios paradójicos, entre otros. En pacientes con poliposis nasal severa es fundamental una preparación previa con esteroides tópicos nasales intensivos y un ciclo de esteroides orales a dosis apropiadas según el peso del niño, con tanta anticipación como un mes previo al procedimiento, -81- marzo de 2012 - suplemento teniendo en cuenta la reducción paulatina de la dosis en el posoperatorio. En niños sometidos a CEF por RSC, casi siempre el procedimiento se limita a una uncinectomía, antrostomía media y etmoidectomía anterior. En solo un pequeño porcentaje es necesario extender la disección hasta etmoides posterior y esfenoides. Es aún mas infrecuente tener que intervenir el receso nasofrontal y el seno frontal debido al alto riesgo de recurrencia de la enfermedad a este nivel, sin contar con que en la mayoría de los casos esta cavidad aún no ha logrado una neumatización significativa (Figura 5). De todos modos, deben respetarse ciertos principios básicos para evitar complicaciones y la recurrencia de la enfermedad: procedimientos conservadores, preservación de mucosa, delicadeza en la manipulación de los tejidos, resecar espículas óseas expuestas, uso de exploradores atraumáticos, instrumentos de corte y en casos seleccionados, de instrumentación de poder. El instrumental quirúrgico debe ser pediátrico. Si bien los lentes convencionales de 4 mm de diámetro son suficientes para realizar virtualmente cualquier procedimiento endoscópico en niños, ocasionalmente pueden requerirse lentes de 2,9 mm, en el caso de algunas atresias de coanas en bebés recién nacidos. Cirugía endoscópica funcional de nariz y senos paranasales en niños lagrimal. En este punto se puede continuar la disección con el microdebridador recto de 4 mm (modo oscilante a 3.000-5.000 RPM) en sentido ascendente, evitando dejar remanentes óseos y mucosos hasta la axila del cornete medio sin desestabilizarlo. Al identificar el ostium del seno maxilar y la pared medial de la órbita, se procede a ampliar la antrostomía media evitando áreas cruentas de mucosa en 360º, hasta visualizar la pared posterior del seno maxilar, resecando la mucosa de la zona fontanelar. Con frecuencia esta es la extensión suficiente de un CEF en niños. Si se requiere etmoidectomía anterior, con el explorador se palpa la bulla etmoidal y se abre su ostium por vía del receso suprabular, en sentido posteroanterior y con el microdebridador se termina de resecar la bulla, iniciando en su porción inferomedial, evitando lesión de la lámina papirácea, para exponer el etmoides posterior. Si la resección ha sido razonablemente atraumática, se revisa la hemostasia, se lava la cavidad y usualmente no es necesario dejar ningún tipo de taponamiento nasal. En casos donde se anticipe inestabilidad del cornete medio se puede dejar un espaciador absorbible o removible en el meato medio, o se puede pasar un punto medializador del cornete medio al septum para evitar sinequias turbinomeatales. También puede provocarse una sinequia intencional entre el septum y el cornete medio. El cirujano debe tener en cuenta que así como en los adultos parte del éxito de la CEF depende de las curaciones posoperatorias, en los niños casi siempre es necesario realizar estas curaciones bajo anestesia general, por lo cual es de crucial importancia que los pacientes sean escogidos muy cuidadosamente, anticipando varias revisiones en el quirófano, con todo lo que esto implica. El resto de medidas y cuidados es fundamentalmente similar al manejo que se le da a un adulto. Figura 5. Seno frontal inusualmente neumatizado en un niño de 7 años. En una CEF típica, el autor prefiere iniciar el procedimiento con la aplicación de cotonoides impregnados en oximetazolina 0,025%, para luego inyectar lidocaína 1% + epinefrina 1:200.000 en la zona de la pared nasal lateral, cornete medio y cornete inferior. Después de analizar la anatomía con el lente de 0º, con un explorador curvo de bola (seeker), se localiza y se refleja hacia anterior el proceso unciforme. Con una pinza retrógrada se inicia la resección de la unciforme al inicio de su porción ascendente, en sentido de posterior hacia anterior, usualmente con dos cortes de pinza, para evitar la lesión de la vía -82- Las complicaciones de la CEF son extrapolables a las potencialmente ocurrentes en los adultos, que serán revisadas en otro artículo de este suplemento. Sin embargo, es importante anotar que así como los microdebridadores permiten al cirujano tener mas precisión, mejor control visual del campo operatorio, controlar el sangrado y lograr reducir el tiempo operatorio, también pueden causar complicaciones mas rápidamente y mas graves que con técnicas convencionales. La razón de esto es que el peso y la vibración de la pieza de mano y la cuchilla, hacen perder en algo la sensación táctil de lo que la punta de la cuchilla está tocando. Una penetración intracraneal puede estar seguida de inmediato de una fístula de líquido cefalorraquídeo y la aspiración de tejido encefálico. Una lesión inadvertida de la periórbita puede llevar a una rápida aspiración de la grasa y lesión de los músculos extraoculares. La succión, sumada a la cuchilla oscilante, puede causar un inesperado accidente en zonas críticas, donde se recomienda especial precaución al usar microdebridadores. Estas zonas en las cuales el cirujano Juan Camilo Ospina, Paula Andrea Téllez Acta de Otorrinolaringología & Cirugía de Cabeza y Cuello debe ser aún mas cauteloso, son: techo etmoidal, lámina cribiforme, lámina papirácea y algunos defectos óseos (8). REDUCCIÓN DE CORNETES La cirugía de cornetes inferiores (CI) es una de las mas frecuentemente realizadas por el otorrinolaringólogo. Generalmente se realiza de manera aislada, pero también es frecuente que sea un procedimiento complementario a septoplastia, CEF y adenoidectomía. Los objetivos de la cirugía son básicamente tres: mejorar la obstrucción nasal, reducir volumétricamente el cornete y no afectar negativamente la fisiología nasal por la modificación de los patrones normales de turbulencia del aire en la cavidad nasal. Se han descrito múltiples procedimientos para manejar los cornetes, pero no hay un consenso general sobre cuál es la técnica ideal para lograr estos objetivos (10-12). La evaluación clínica de los CI requiere el estudio y manejo médico previo de la rinitis alérgica de base. Ciclos intensivos de esteroides tópicos nasales pueden mejorar de manera consistente y duradera los síntomas. Cuando este recurso falla, se considera el manejo quirúrgico. Se debe determinar si la hipertrofia es a expensas de mucosa redundante o de hueso turbinal muy prominente (Figuras 6, 7). Esto puede ayudar a escoger la técnica quirúrgica. Las intervenciones en los CI se pueden separar en varios tipos: efracción, ablación, turbinoplastia, y turbinectomía. Pueden realizarse bajo visión directa o con la ayuda del endoscopio de 0º para mejor control visual. Las técnicas de efracción por exofractura del cornete tienen resultados limitados y a muy corto plazo y no se recomiendan como procedimiento aislado. La ablación mucosa puede lograrse con la inserción de agujas en el tejido submucoso o a lo largo de la superficie mucosa de la cara medial del CI y la aplicación de electrocauterio. Aunque la reducción volumétrica es evidente, esta técnica tiende a causar formación de costras que en los niños son muy difíciles de retirar en el consultorio y suelen llevar a la formación de sinequias septoturbinales que a su vez requieren resección bajo anestesia general en un nuevo procedimiento según la edad del paciente. La ablación con radiofrecuencia es una técnica que se ha popularizado en los últimos años, dada la posibilidad de realizar el procedimiento en el consultorio, bajo anestesia local en pacientes jóvenes y adultos. En niños, naturalmente, requiere anestesia general. A pesar de resultados favorables a los 6 meses, se ha reportado retorno al estado basal a los dos y tres años (17). Estudios histológicos a 33 meses han reportado que con la ablación por radiofrecuencia hay mayor fibrosis, depleción glandular y sinusoidal que conducen a la pérdida del epitelio pseudoestratificado ciliado, afectando la fisiología nasal (18). Figura 6. Cornetes inferiores sin componente mucoso hipertrófico. Espolón septal y conchas bullosas bilaterales coexistentes. Figura 7. Cornetes inferiores hipertróficos a expensas de mucosa redundante. La turbinoplastia asistida por shaver es un procedimiento que se realiza bajo visión endoscópica de 0º. Se ha advocado como la técnica que menor pérdida de sensibilidad nasal produce, de modo que no hay alteración significativa del transporte mucociliar. Se han descrito diferentes maneras de realizarla, según la cuchilla que se utilice. En general, se usa una cuchilla recta cortante en modo oscilante, a 3.000-5.000 RPM. Después de infiltrar y aplicar vasoconstricción tópica, se introduce la cuchilla en la cara meatal del CI, respetando la válvula de Hasner. Se inicia la resección de la mucosa, denudando esta cara del CI (Figura 8). Con un disector de Freer, se levanta un colgajo mucoperióstico de toda la -83- marzo de 2012 - suplemento cara septal del CI, exponiendo el hueso turbinal (Figura 9). Con pinza se retira el hueso redundante y se reposiciona el colgajo plegándolo hacia la cara meatal para evitar zonas cruentas enfrentadas al septum (Figura 10). La cara septal y su epitelio queda totalmente indemne. Se lava la cavidad, se revisa hemostasia y se deja taponamiento nasal por 48 horas. Analgesia, antibiótico de amplio espectro y antihistamínicos son formulados de manera convencional. Cirugía endoscópica funcional de nariz y senos paranasales en niños visualiza el cornete con el lente de 0º, se pinza con una Kelly recta la mucosa redundante durante unos 10 segundos (Figura 12). Con la tijera de Knight se corta longitudinalmente el borde inferior del CI hasta la cola, (Figura 13) se revisa la hemostasia con electrocauterio, se lava la cavidad y se deja taponamiento nasal convencional. Estas dos últimas técnicas tienen la ventaja de que la producción de costras y secreciones es muy escasa en el posoperatorio, haciéndolas especialmente útiles en niños pequeños, en quienes no es necesaria la manipulación intranasal posterior. Suero fisiológico nasal, ungüento antibiótico y esteroides tópicos nasales se pueden iniciar tan pronto se retire el taponamiento (10-12). Figura 8. Cornete inferior derecho: shaver resecando mucosa en cara meatal hasta exponer el hueso. Figura 10. Después de resecar el hueso turbinal con pinza de Blakesley, se repone el colgajo mucoso cubriendo el remanente óseo. Figura 9. Con disector de Freer se eleva colgajo mucoperióstico de la cara medial del cornete. Hueso turbinal expuesto. La turbinectomía parcial es otra técnica sencilla de realizar y con excelentes resultados fisiológicos. Sin embargo, si la resección es muy extensa, se corre el riesgo de causar síndrome de la nariz vacía (Figura 11). En esta técnica se -84- Figura 11. Síndrome de nariz vacía por resección excesiva de mucosa y hueso. Juan Camilo Ospina, Paula Andrea Téllez Acta de Otorrinolaringología & Cirugía de Cabeza y Cuello 30º, 45º ó 70º, preferible a la vía transnasal con lente de 0º (13, 14). Diferentes reportes de la literatura han mostrado resultados diversos (15). Esto se debe a que los estudios no han sido homogéneos en cuanto al tamaño de la muestra y además, las variables analizadas no siempre son las mismas. Se han comparado aspectos como: visualización del cojín adenoideo, precisión del método, facilidad técnica, sangrado, dolor, tiempo operatorio, eficiencia, reducción de los síntomas en el posoperatorio a corto y largo plazo, complicaciones y efectos adversos, regreso a actividades cotidianas, costos, etc. Figura 12. Turbinectomía parcial izquierda. Pinzamiento de mucosa redundante. Figura 13. Turbinectomía parcial izquierda. Corte de mucosa redundante. ADENOIDECTOMÍA La adenoidectomía es uno de los procedimientos quirúrgicos mayores mas frecuentemente realizados en el mundo. Las indicaciones de este procedimiento no serán cubiertas en este artículo. Una vez se ha decidido llevar al paciente al quirófano, se debe considerar la variedad de técnicas quirúrgicas disponibles. Cada una tiene ventajas y desventajas. Tres de las técnicas mas ampliamente reconocidas son: resección con curetas o adenótomos, con electrocoagulación-succión y con microdebridadores. El principio fundamental que todas tienen en común es la obligatoriedad del control visual indirecto o directo, sea con un espejo laríngeo o con un endoscopio por vía transoral de En términos generales, la técnica con adenótomo es ampliamente conocida, barata y con buenos resultados clínicos, pero hay cierto consenso en que las técnicas con electrocoagulación-succión y con microdebridador son superiores a la primera. El riesgo de recrecimiento de las adenoides se acepta entre un 15 y 20%, especialmente en niños operados antes de los dos años. Sin embargo, en pacientes operados con cureta sin apoyo visual, cabe la duda razonable de si se trata de una verdadera recidiva o si la resección inicial fue incompleta. Entre estas dos últimas técnicas, la diferencia mas marcada es el bajo costo del dispositivo de electrocoagulación-succión frente al alto costo de las cuchillas del microdebridador. Estas dos técnicas tienen en común gran parte del procedimiento. El paciente es intubado por boca en línea media, en posición de Rosé. Se administra dexametasona preoperatoria y no se aplican antibióticos. Si se usa espejo laríngeo con antiempañante; el cirujano se ubica a la cabecera del paciente, mientras que si se usa el endoscopio, la ubicación es la misma que para una CEF convencional. Se adapta el abrebocas de Boyle-Davis y previa observación y palpación del paladar blando, se pasan catéteres de látex o silicona por nariz a boca para retraer el paladar blando y permitir la visualización de la nasofaringe. Se protegen las comisuras labiales de lesiones por quemadura o fricción y una vez visualizadas las adenoides, las coanas y las estructuras adyacentes, se completa la resección (Figura 14). En el caso del electrocoagulador, se aplica una potencia entre 30 y 34W en modo monoplar y se aplica el dispositivo por algunos segundos en las diferentes áreas del panículo adenoideo (Figura 15) hasta coagular y aspirar el tejido, haciendo totalmente visibles las coanas (Figura 16). Siempre se comienza desde el aspecto mas superior de las adenoides. Si se trata de un caso de incompetencia velofaríngea, se preserva un rodete de tejido en el punto de contacto entre el velo del paladar y la nasofaringe para no empeorar la incompetencia velopalatina (Figura 17). La hemostasia se logra con el mismo dispositivo y el sangrado no suele ser significativo. En caso de uso del microdebridador, se utiliza una cuchilla angulada cortante de 4 mm, a 1.500 RPM en -85- marzo de 2012 - suplemento Cirugía endoscópica funcional de nariz y senos paranasales en niños modo oscilante. La experiencia personal del autor con esta técnica es que aunque es mas costosa, el procedimiento es menos doloroso, mas rápido, el regreso a las actividades habituales es mas pronto, aunque ha notado un poco mas de sangrado, que subjetivamente no ha sido significativo (Figuras 18, 19, 20). Ocasionalmente es necesario revisar hemostasia con el electrocoagulador. El manejo posoperatorio incluye analgésicos tipo acetaminofen o ibuprofeno, lavados nasales con solución salina y no se formulan antibióticos de manera rutinaria, de acuerdo con la recomendación de la AAO-HNS (16). Figura 16. Resultado final, preservando torus tubarius bilateralmente. Figura 14. Adenoides observadas con lente de 45º por vía transoral. Figura 17. Adenoidectomía modificada en caso de incompetencia velofaríngea. Figura 15. Coagulación del tejido adenoideo con el dispositivo de electrocoagulación-succión. -86- Figura 18. Adenoidectomía con microdebridador angulado cortante. Juan Camilo Ospina, Paula Andrea Téllez Acta de Otorrinolaringología & Cirugía de Cabeza y Cuello ocasional de senos paranasales. Las dimensiones del campo operatorio en una anatomía de base reducida, hace difícil la manipulación de lentes e instrumentos dentro de las fosas nasales pediátricas. Otras condiciones clínicas como desviaciones septales, atresia de coanas, patología de vía lagrimal, han sido objeto de diversos estudios en los que se han analizado técnicas quirúrgicas apoyadas en la endoscopia nasal y la instrumentación de poder. Estos temas por sí solos ameritan un escrito aparte, que no pretende ser cubierto por esta breve revisión. Figura 19. Resultado final de adenoidectomía con shaver. Figura 21. Nasoangiofibroma juvenil en TC - corte axial contrastado. Figura 20. Posoperatorio 1 mes de adenoidectomía con microdebridador, fosa nasal izquierda. Nasofaringe libre. OTRAS CONDICIONES CLÍNICAS El manejo quirúrgico de los tumores nasosinusales y de base de cráneo está lejos del alcance de este artículo. El cirujano debe estar familiarizado con los patrones escanográficos y las diferentes secuencias en imágenes de resonancia magnética nuclear de los tumores que pueden afectar estas zonas anatómicas. Tumores benignos como nasoangiofibroma juvenil, (Figura 21) osteoma, hemangioma, fibroma osificante, displasia fibrosa; o malignos como rabdomiosarcoma, neuroblastoma, linfoma, condrosarcoma, (Figura 22) por citar unos pocos, pueden encontrarse en niños. El manejo multidisciplinario es imperativo. La resección de estos tumores no puede ser realizada por un cirujano Figura 22. Condrosarcoma mixoide de bajo grado - RMN T1. CONCLUSIONES La cirugía endoscópica funcional de nariz y senos paranasales en niños es un campo en constante evolución. A pesar de que se han definido algunas patologías en las que la indicación quirúrgica es clara, es importante que -87- marzo de 2012 - suplemento el otorrinolaringólogo tenga muy claro cuáles pacientes realmente se beneficiarán de la cirugía y en cuáles se deben agotar otras instancias de tratamiento médico previo. El conocimiento de la fisiopatología de las enfermedades congénitas, inflamatorias, infecciosas y tumorales en la población pediátrica son la puerta de entrada para lograr discernir las diferencias fundamentales, incluyendo los aspectos puramente técnicos entre el niño y el adulto. El cirujano debe estar atento a los cambios tecnológicos disponibles en las diferentes áreas de la especialidad, tiene que prepararse para conocerlos e identificar sus ventajas y desventajas. No necesariamente las nuevas tecnologías traen consigo la solución de los viejos problemas. La curva de aprendizaje de estos procedimientos requiere entrenamiento y aplicación juiciosa para evitar complicaciones potencialmente desastrosas. Una vez el cirujano domina la técnica operatoria, debe enfocarse en optimizar su proceso de selección de los pacientes candidatos a tal procedimiento. BIBLIOGRAFÍA 1. Kozak FK, Ospina JC. Characteristics of normal and abnormal postnatal craniofacial growth and development. Chapter 184, in: Cummings Otolaryngology Head and Neck Surgery. 5th ed. Mosby. 2010; 3: 2613-2637. Cirugía endoscópica funcional de nariz y senos paranasales en niños 6. Lund V. Maximal medical therapy for chronic rhinosinusitis. Otolaryngol Clin N Am. 2005; 38: 1301-1310. 7. Bublik M, Herman B, Younis R. Functional endoscopic sinus surgery. Operative Techniques in Otolaryngology. 2009; 20: 167-171. 8. Hackman TG, Ferguson BJ Powered instrumentation and tissue effects in the nose and paranasal sinuses. Curr Opin Otolaryngol Head Neck Surg. 2005; 13: 22-26. 9. Brietzke SE, Brigger MT. Adenoidectomy outcomes in pediatric rhinosinusitis: A meta analysis. Int J Ped Otol. 2008; 72: 1541-1545. 10. Leong S, Eccles R Inferior turbinate surgery and nasal airflow: evidence-based management. Curr Opin Otolryngol Head Neck Surg. 2010; 18: 54-59. 11. Batra PS, Seiden AM, Smith T. Surgical management of adult inferior turbinate hypertrophy: A systematic review of the evidence. Laryngoscope. 2009; 119: 1819-1827. 12. Bhandarkar N, Smith T. Outcomes of surgery for inferior turbinate hypertrophy. Curr Opin Otolryngol Head Neck Surg. 2010; 18: 49-53. 13. Ospina JC, Fandiño M, Ospina JA, Mantilla N. Adenoidectomía bajo control visual con técnica de electrocoagulación-succión. Experiencia en el Hospital Universitario San Ignacio. Acta de Otorrinolaringología & Cirugía de Cabeza y Cuello. 2010; 38: 9-14. 14. Mitchell RB. Adenoidectomy techniques for sleep disordered breathing. Operative Techniques in Otolaryngol. 2005; 16: 229-231. 15. Discolo CM, Younes AA, Koltai PJ. Current techniques of adenoidectomy. Curr Tech Otolaryngol. 2001; 12: 199-203. 16. Baugh RF, Archer SM, Mitchell RB et al Clinical Practice Guideline: Tonsillectomy in children. Otolaryngol Head Neck Surg. 2011; 144: S1. American Academy of Pediatrics. Subcommittee on management of sinusitis and committee on quality improvement. Clinical Practice Guideline: Management of Sinusitis. Pediatrics. 2001; 108: 798-808. 17. Liu CM, Tan CD, Lee FP, Lin KN, Huang HM Microdebrider-assisted vs. radiofrequency-assisted inferior turbinoplasty. Laryngoscope. 2009; 119 (2): 414-418. 4. Meltzer EO, Hamilos DL, Hadley JA, et al. Rhinosinusitis: Establishing definitions for clinical research and patient care. Otolaryngol Head Neck Surg. 2004; 131: suppl. 1-62. 18. Berger G, Ophir D, Pitaro K, Landsberg R. Histopathological changes after coblation inferior turbinate reduction. Arch Otolaryngol Head Neck Surg. 2008; 134 (8): 819-823. 5. Lusk R. Pediatric Chronic sinusitis. Chapter 195, in: Cummings Otolaryngology Head and Neck Surgery. 5th ed. Mosby. 2010; 3: 2778-2781. 2. Lieser J, Derkay C. Pediatric sinusitis: When do we operate? Curr Opin Otolaryngol Head Neck Surg. 2005, 13: 60-66. 3. -88-