comunicacion poster po-08
Anuncio
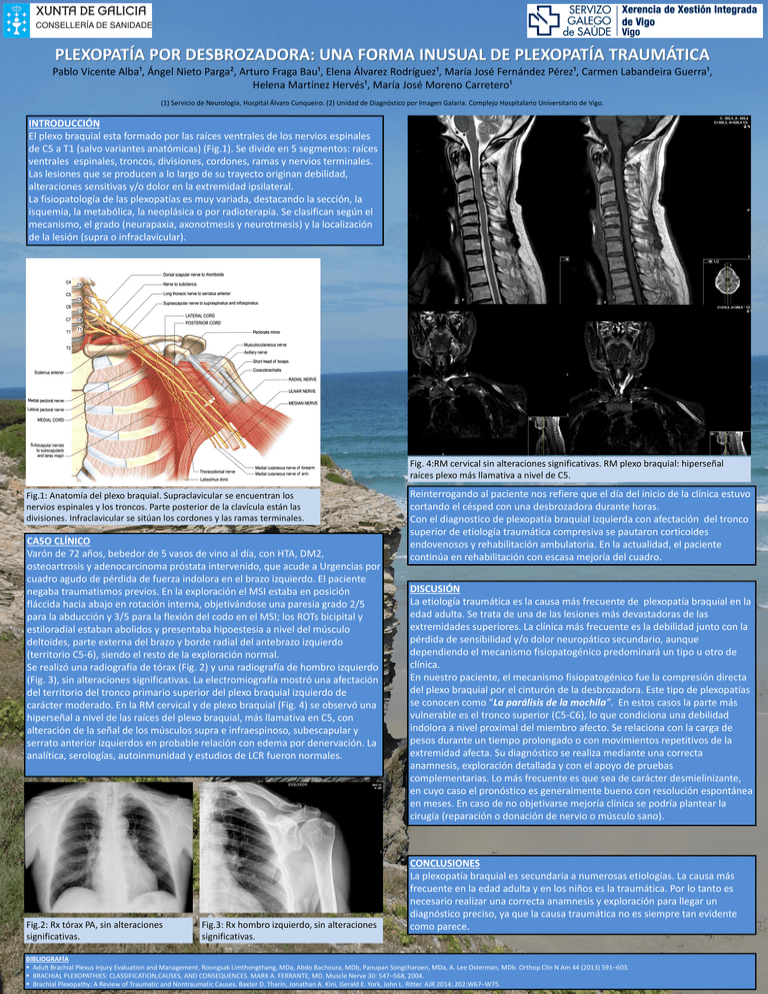
PLEXOPATÍA POR DESBROZADORA: UNA FORMA INUSUAL DE PLEXOPATÍA TRAUMÁTICA Pablo Vicente Alba¹, Ángel Nieto Parga², Arturo Fraga Bau¹, Elena Álvarez Rodríguez¹, María José Fernández Pérez¹, Carmen Labandeira Guerra¹, Helena Martínez Hervés¹, María José Moreno Carretero¹ (1) Servicio de Neurología, Hospital Álvaro Cunqueiro. (2) Unidad de Diagnóstico por Imagen Galaria. Complejo Hospitalario Universitario de Vigo. INTRODUCCIÓN El plexo braquial esta formado por las raíces ventrales de los nervios espinales de C5 a T1 (salvo variantes anatómicas) (Fig.1). Se divide en 5 segmentos: raíces ventrales espinales, troncos, divisiones, cordones, ramas y nervios terminales. Las lesiones que se producen a lo largo de su trayecto originan debilidad, alteraciones sensitivas y/o dolor en la extremidad ipsilateral. La fisiopatología de las plexopatías es muy variada, destacando la sección, la isquemia, la metabólica, la neoplásica o por radioterapia. Se clasifican según el mecanismo, el grado (neurapaxia, axonotmesis y neurotmesis) y la localización de la lesión (supra o infraclavicular). Fig. 4:RM cervical sin alteraciones significativas. RM plexo braquial: hiperseñal raíces plexo más llamativa a nivel de C5. Fig.1: Anatomía del plexo braquial. Supraclavicular se encuentran los nervios espinales y los troncos. Parte posterior de la clavícula están las divisiones. Infraclavicular se sitúan los cordones y las ramas terminales. CASO CLÍNICO Varón de 72 años, bebedor de 5 vasos de vino al día, con HTA, DM2, osteoartrosis y adenocarcinoma próstata intervenido, que acude a Urgencias por cuadro agudo de pérdida de fuerza indolora en el brazo izquierdo. El paciente negaba traumatismos previos. En la exploración el MSI estaba en posición fláccida hacia abajo en rotación interna, objetivándose una paresia grado 2/5 para la abducción y 3/5 para la flexión del codo en el MSI; los ROTs bicipital y estiloradial estaban abolidos y presentaba hipoestesia a nivel del músculo deltoides, parte externa del brazo y borde radial del antebrazo izquierdo (territorio C5-6), siendo el resto de la exploración normal. Se realizó una radiografía de tórax (Fig. 2) y una radiografía de hombro izquierdo (Fig. 3), sin alteraciones significativas. La electromiografía mostró una afectación del territorio del tronco primario superior del plexo braquial izquierdo de carácter moderado. En la RM cervical y de plexo braquial (Fig. 4) se observó una hiperseñal a nivel de las raíces del plexo braquial, más llamativa en C5, con alteración de la señal de los músculos supra e infraespinoso, subescapular y serrato anterior izquierdos en probable relación con edema por denervación. La analítica, serologías, autoinmunidad y estudios de LCR fueron normales. Fig.2: Rx tórax PA, sin alteraciones significativas. Fig.3: Rx hombro izquierdo, sin alteraciones significativas. Reinterrogando al paciente nos refiere que el día del inicio de la clínica estuvo cortando el césped con una desbrozadora durante horas. Con el diagnostico de plexopatía braquial izquierda con afectación del tronco superior de etiología traumática compresiva se pautaron corticoides endovenosos y rehabilitación ambulatoria. En la actualidad, el paciente continúa en rehabilitación con escasa mejoría del cuadro. DISCUSIÓN La etiología traumática es la causa más frecuente de plexopatía braquial en la edad adulta. Se trata de una de las lesiones más devastadoras de las extremidades superiores. La clínica más frecuente es la debilidad junto con la pérdida de sensibilidad y/o dolor neuropático secundario, aunque dependiendo el mecanismo fisiopatogénico predominará un tipo u otro de clínica. En nuestro paciente, el mecanismo fisiopatogénico fue la compresión directa del plexo braquial por el cinturón de la desbrozadora. Este tipo de plexopatías se conocen como “La parálisis de la mochila”. En estos casos la parte más vulnerable es el tronco superior (C5-C6), lo que condiciona una debilidad indolora a nivel proximal del miembro afecto. Se relaciona con la carga de pesos durante un tiempo prolongado o con movimientos repetitivos de la extremidad afecta. Su diagnóstico se realiza mediante una correcta anamnesis, exploración detallada y con el apoyo de pruebas complementarias. Lo más frecuente es que sea de carácter desmielinizante, en cuyo caso el pronóstico es generalmente bueno con resolución espontánea en meses. En caso de no objetivarse mejoría clínica se podría plantear la cirugía (reparación o donación de nervio o músculo sano). CONCLUSIONES La plexopatía braquial es secundaria a numerosas etiologías. La causa más frecuente en la edad adulta y en los niños es la traumática. Por lo tanto es necesario realizar una correcta anamnesis y exploración para llegar un diagnóstico preciso, ya que la causa traumática no es siempre tan evidente como parece. BIBLIOGRAFÍA Adult Brachial Plexus Injury Evaluation and Management. Roongsak Limthongthang, MDa, Abdo Bachoura, MDb, Panupan Songcharoen, MDa, A. Lee Osterman, MDb. Orthop Clin N Am 44 (2013) 591–603. BRACHIAL PLEXOPATHIES: CLASSIFICATION,CAUSES, AND CONSEQUENCES. MARK A. FERRANTE, MD. Muscle Nerve 30: 547–568, 2004. Brachial Plexopathy: A Review of Traumatic and Nontraumatic Causes. Baxter D. Tharin, Jonathan A. Kini, Gerald E. York, John L. Ritter. AJR 2014; 202:W67–W75.










