Enfermedades cardiovasculares
Anuncio
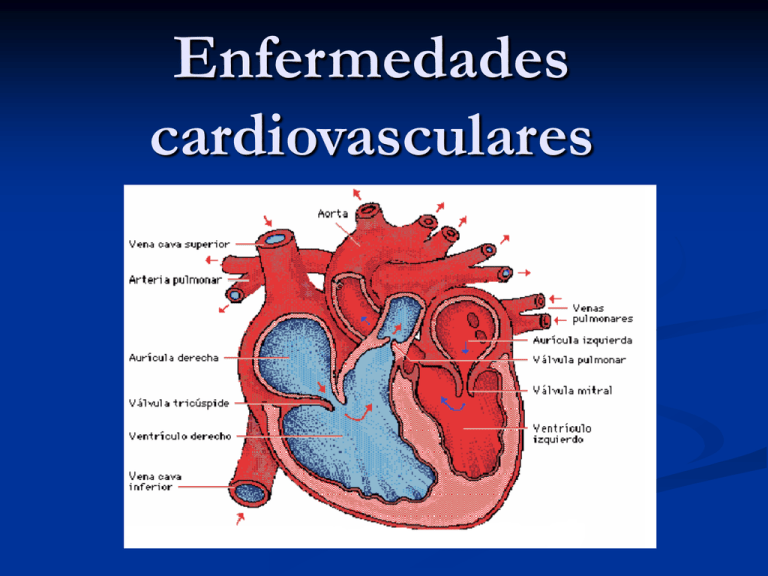
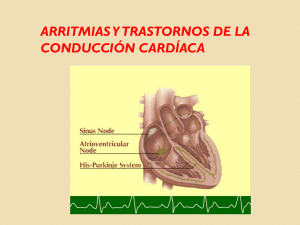
Enfermedades cardiovasculares Infarto de miocardio SIGNOS: Dolor toráxico intenso y prolongado que se percibe como una presión intensa, y que puede extenderse a brazos y hombros sobre todo izquierdos, espalda, e incluso los dientes y las mandíbulas. SÍNTOMAS: Dificultad para respirar, mareo, náuseas, vómitos, sudoración, y antecedentes de angina inestable. Un infarto es un área de tejido que ha muerto por falta de oxígeno. El miocardio sufre un infarto cuando existe una enfermedad coronaria avanzada. La corona puede desarrollar placas de ateroma con lo cual dificulta el paso del oxígeno y nutrientes al corazón y esto puede provocar desde una angina de pecho hasta un infarto de miocardio. DIAGNÓSTICO: Se realiza un ECG si presenta los síntomas de un infarto y se realiza un análisis para comprobar si ha subido la concentración de enzimas. Y cuando está en fase aguda se realizará un cateterismo. Ingreso de 7-14 días. PRONOSTICO Y COMPLICACIONES: Si el área del infarto es pequeña y no afecta al sistema bio-eléctrico las posibilidades de vivir son altas. Sin embargo mueren 1 de cada 3 personas. Debida a la frecuencia de muerte súbita las técnicas de resucitación cardiopulmonar deben aplicarse cuanto antes. Sin embargo existen algunas explicaciones posibles como por ejemplo: la arritmia cardiaca, insuficiencia cardiaca, que pueden conllevar a la muerte. TRATAMIENTO: 1. Mascarilla de oxigeno 2. Analgésico para aliviar el dolor. 3.Trombolíticos 4. Nitratos 5. Betabloqueantes 6. Digital 7. Los calcio-antagonista. Aterosclerosis Arteriosclerosis es un término general que designa varias enfermedades en las que se produce engrosamiento y pérdida de elasticidad de la pared arterial. La más importante y la más frecuente de estas enfermedades es la aterosclerosis, en la que la materia grasa se acumula debajo del revestimiento interno de la pared arterial. Es la enfermedad más frecuente y la causa principal de muerte, representando el doble de las muertes por cáncer y 10 veces más que por accidentes. Causas : La aterosclerosis comienza cuando los monocitos (un tipo de glóbulos blancos) que se hallan en la circulación sanguínea, entran en la pared arterial y se transforman en células que acumulan materias grasas. Esta situación provoca un engrosamiento en algunas zonas (placas) del revestimiento interno de la pared arterial Síntomas: No produce síntomas hasta que no estrecha gravemente la arteria o causa una obstrucción súbita y depende del lugar donde se desarrolla El primer síntoma del estrechamiento de una arteria puede ser un dolor o un calambre en los momentos en que el flujo de sangre es insuficiente para satisfacer las necesidades de oxigeno. Si resultan afectadas las arterias que transportan sangre al músculo del corazón, usted tendrá una enfermedad de las arterias coronarias (EAC.) Puede tener un dolor en el pecho llamado angina de pecho, que se presenta cuando se esfuerza demasiado y desaparece cuando descansa. También podría tener un ataque cardiaco. Si resultan afectadas las arterias que transportan sangre al cerebro, usted tendrá una enfermedad cerebrovascular. Podría tener un ataque isquémico transitorio (AIT) o un derrame cerebral. Si resultan afectadas las arterias que transportan sangre a las piernas, usted tendrá una enfermedad arterial periférica (EAP.) Cuando camina puede sentir un dolor denominado claudicación intermitente en los músculos de la pantorrilla o muslo. Este dolor desaparece cuando se detiene y descansa. FACTORES DE RIESGO -Factores NO modificables: 1.- Sexo 2.- Edad 3.- Antecedentes familiares -Factores modificables: 1.- Tabaquismo 2.- Diabetes 3.- HTA 4.- Obesidad 5.- Sedentarismo -Nuevos factores de riesgo 1.- Rasgos personales 2.-Hiperhomocisteinemia 3.- Factores infecciosos 4.- Ac. Glicólico elevado 5.- Disfunción endotelial 6.- Estrés oxidativo 7.- Presión de pulso Prevención y tratamiento: Fumar Actividad física Dieta cardiosaludable Controlar el estrés Combatir el exceso de peso Controlar la hipertensión arterial Arritmias Cardíacas El corazón es un órgano muscular con cuatro cavidades diseñadas para trabajar de manera eficiente y continua durante toda la vida. Las paredes musculares de cada cavidad se contraen en una secuencia precisa y durante cada latido expelen la mayor cantidad de sangre con el menor esfuerzo posible. La contracción de las fibras musculares del corazón está controlada por una descarga eléctrica que recorre el corazón siguiendo distintas trayectorias y a una velocidad determinada. La descarga rítmica que comienza cada latido, se origina en el marcapasos del corazón (nódulo sinoauricular), que se encuentra en la pared de la aurícula derecha. La velocidad de estas descargas depende en parte de los impulsos nerviosos y de la cantidad de ciertas hormonas de la sangre. La parte del sistema nervioso que regula automáticamente la frecuencia cardiaca es el sistema nervioso autónomo, que comprende los sistemas nerviosos simpático y parasimpático. Trayectoria de los impulsos eléctricos del corazón El nódulo sinoauricular (1) inicia un impulso eléctrico que recorre las aurículas derecha e izquierda (2), produciendo su contracción. Cuando el impulso eléctrico alcanza el nódulo auriculoventricular (3), es retardado ligeramente. El impulso, a continuación, viaja hacia el haz de His (4), que se divide en la rama derecha del fascículo de His para el ventrículo derecho (5) y la rama izquierda del mismo para el ventrículo izquierdo (5). A continuación, el impulso se extiende por los ventrículos, haciendo que se contraigan Síntomas: Lo más frecuente es que se deba a contracciones muy fuertes que se manifiestan periódicamente por diversas razones. La persona que padece un cierto tipo de arritmia tiene tendencia a sufrir esta misma arritmia repetidamente. Algunos tipos de arritmias provocan pocos síntomas o ninguno, pero pueden causar problemas. Otras no causan nunca problemas importantes pero, en cambio, sí causan síntomas. A menudo, la naturaleza y la gravedad de la enfermedad cardíaca subyacente son más importantes que la arritmia en sí misma. Cuando las arritmias afectan a la capacidad del corazón para bombear sangre, pueden causar mareos, vértigo y desmayo (síncope). Las arritmias que provocan estos síntomas requieren atención inmediata. Diagnóstico La descripción de los síntomas casi siempre permite realizar un diagnóstico preliminar y determinar la gravedad de la arritmia. Las consideraciones más importantes son si los latidos son rápidos o lentos, regulares o irregulares, cortos o prolongados; si aparecen vértigos, mareos o debilitamiento e incluso pérdida de consciencia y si las palpitaciones se asocian a dolor torácico, ahogo y otras sensaciones molestias. En general, se necesitan algunas pruebas complementarias para determinar con exactitud la naturaleza de la enfermedad. El electrocardiograma es la principal prueba diagnóstica para detectar las arritmias y proporciona una representación gráfica de las mismas. Sin embargo, el electrocardiograma (ECG) sólo muestra la frecuencia cardiaca durante un breve período y las arritmias son, en general, intermitentes.. Por lo tanto, un monitor portátil (Holter), que se lleva encima durante 24 horas, puede ofrecer mayor información Pronóstico y Tratamiento El pronóstico depende en parte de si la arritmia comienza en el marcapasos normal del corazón, en las aurículas o en los ventrículos. En general, las que comienzan en los ventrículos son más graves, aunque muchas de ellas no son peligrosas. Por lo general, las arritmias no provocan síntomas ni interfieren en la función de bombeo del corazón, por lo que los riesgos son mínimos. No obstante, las arritmias son fuente de ansiedad cuando la persona se da cuenta de ellas, por lo que comprender su carácter inofensivo puede servir de alivio. A veces, cuando se cambia la medicación o se ajusta la dosis, o bien cuando se interrumpe el consumo de alcohol o la práctica de ejercicios enérgicos, las arritmias aparecen más espaciadas o incluso cesan. La administración de fármacos contra las arritmias es muy útil en caso de síntomas intolerables o cuando representan un riesgo. No existe un único fármaco que cure todas las arritmias en todas las personas. Los marcapasos artificiales, dispositivos electrónicos que actúan en lugar del marcapasos natural, se programan para imitar la secuencia normal del corazón Tipos de Arritmias Extrasístoles Auriculares Una extrasístole auricular es un latido cardíaco causado por la activación eléctrica de las aurículas antes de un latido normal. Las extrasístoles auriculares se producen como latidos cardíacos adicionales en las personas sanas y sólo en raras ocasiones causan síntomas. Taquicardia auricular paroxística La taquicardia auricular paroxística es una frecuencia cardíaca uniforme, rápida (de 160 a 200 latidos por minuto) que acontece de modo repentino y se inicia en las aurículas. La frecuencia rápida puede deberse a que un latido auricular prematuro envíe un impulso a través de una vía anómala hacia los ventrículos. Esta frecuencia cardíaca rápida suele tener un inicio y un fin repentinos y puede durar desde pocos minutos a varias horas. Taquicardia ventricular La taquicardia ventricular es un ritmo ventricular de por lo menos 120 latidos por minuto. La taquicardia ventricular sostenida (taquicardia ventricular que dura por lo menos 30 segundos) se produce en varias enfermedades cardíacas que causan lesiones graves a los ventrículos. Lo más frecuente es que se manifieste varias semanas o meses después de un infarto. Fibrilación Ventricular La fibrilación ventricular es una serie descoordinada y potencialmente mortal de contracciones ventriculares ineficaces muy rápidas, causadas por múltiples impulsos eléctricos caóticos. La fibrilación ventricular es eléctricamente similar a la fibrilación auricular, salvo que tiene un pronóstico mucho más grave. Enfermedad del nodo sinusal La enfermedad del nodo sinusal comprende una amplia variedad de anomalías del funcionamiento del marcapasos natural. Este síndrome puede producir un latido cardíaco persistentemente lento (bradicardia sinusal) o un bloqueo completo entre el marcapasos y las aurículas (paro sinusal), en cuyo caso el impulso proveniente del marcapasos no provoca la contracción de las aurículas. Cuando esto sucede, habitualmente entra en funcionamiento un marcapasos de urgencia situado más abajo, ya sea en la aurícula o incluso en el ventrículo.