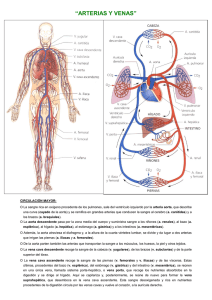
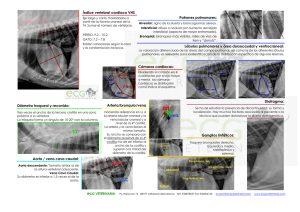
CAPITULO 24 RADIOLOGÍA VASCULAR MÉTODOS DE IMAGEN Angiografía convencional y digital. Imagenología del sistema vascular por muchos años fue limitada a una modalidad relativamente invasiva de la angiografía convencional (CA). Con la aparición de la angiografía de sustracción digital intra-venosa e intra-arterial (ASD) se han hecho mejoras significativas en pacientes con riesgo decreciente, sin embargo estas nuevas modalidades son relativamente invasivas. Durante las últimas 2 décadas, la TC, el US y RM han demostrado un capacidad remarcable en imagenología vascular y satisfacen la necesidad de técnicas de imagen noinvasivas. La CA utiliza imágenes en combinación con rápidos cambiadores de grabaciones y tiene la ventaja de una soberbia resolución espacial (6 pares de líneas por mm contra 2 pares de líneas para la ASD. ASD utiliza imágenes digitales obtenidas inmediatamente antes y después de la inyección de material de contraste con sustracción electrónica subsecuente de imágenes no conrastadas (máscara) de aquellas con contraste. Su ventaja yace en la mejor resolución de contraste , menor tiempo de examinación, y menor dosis de contraste. Es severamente degradada por artefacto de movimiento si el paciente se mueve entre imágenes de pre y postcontraste. Para imágenes de las extremidades inferiores, muchos angiógrafos utilizan “mesas de pasos” con CA y ASD. Esto es inyección sincronizada de contraste en la aorta distal con movimientos secuenciales regulares de la mesa relativos al intensificador de imagen. Una rápida adquisición de imagen o una grabación es realizada con cada alto de la mesa, logrando máximo contraste al tomar la imagen de ambas extremidades inferiores simultáneamente. En adición, muchos trajes angiográficos modernos utilizan unidades de intensificación de imagen “brazo-C” tanto para el tren de imágenes como para cambiadores rápidos de grabación. Esto facilita imágenes oblicuas para visualizar la anatomía óptimamente y obvia la necesidad de mover al paciente, lo cual puede ser difícil en ciertas situaciones. ASD y CA proveen imágenes del lumen de los vasos. Proveen poca información acerca de la patología extraluminal y son mejor usadas en determinar la localización de cuestiones específicas para el pretratamiento, durante intervención intravascular percutánea y cuando la imagenología no invasiva es equívoca o falla en proveer una adecuada información. Imagenología ASD de dióxido de carbono (CO2), el cual usa CO2 como agente de contraste intravascular se ha vuelto grandemente popular con el advenimiento de ASD más refinada. Debido a que el CO2 se disuelve rápidamente en la sangre (solubilidad de 20 x habitación de aire u oxígeno) y es completamente eliminado en un paso único a través de la circulación pulmonar. Ha demostrado toxicidad órgano específica o sistémica mínima, haciéndolo un atractivo agente de contraste. Imagenología con CO2 toma ventaja de la diferencia de densidad entre el gas dentro de los vasos y los tejidos blandos adyacentes. Agente de contraste soluble en agua se mezcla con sangre para proveer contraste vascular, mientras que el CO2 provee contraste desplazando sangre. Esto puede conducir a “fragmentación” de la columna de gas, con sólo segmentos de la luz de los vasos visualizados en ASD secuencial. Esta desventaja puede sobrevenir usando un software “stacking” o de “sumatoria de imágenes” que suma efectivamente una serie de imágenes enmascaradas en la misma locación anatómica para producir una imagen final compuesta de la luz completa del vaso. Debido a que el CO2 exhibe la propiedad de buoyancy, las estructuras más no dependientes son mejor opacadas. Esto es mejor ilustrado con imagenología lateral de la aorta abdominal con el paciente en posición supina usual. Las arterias celiacas superior e inferior mesentéricas localizadas anteriormente son usualmente son bien vistas, mientras que las arterias lumbar posterior son típicamente no visualizadas. El paciente posicionado con el territorio vascular de interés localizado no-dependientemente para tomar ventaja de esta característica. Por instancia, los pies del paciente pueden elevarse ligeramente (15-20°) para realzar el llenado de los vasos de las extremidades inferiores., o el paciente rotado en una ligera posición decúbito para la imagen de arterias renales. Buoyancy debe también considerarse cuando hay repetidas inyecciones o imagen en estados de bajo flujo para evitar un completo reemplazo de sangre en un territorio vascular dado resultando en isquemia de tejido debido al fenómeno de “vapor atorado”. Esto es prevenido con un retardo apropiado entre inyecciones, usando el mínimo volumen necesario, y el cambio en la posición del paciente. Otro problema potencial relacionado a buoyancy es el completo llenado de la luz de los vasos y subestimación del tamaño de ellos. Los rangos de inyecciones y volúmenes deben optimizarse para llenar completamente la luz de los vasos. Las aplicaciones más comunes de CO2 es para pacientes con insuficiencia renal o historia de reacción severa a contraste iodado. CO2 puede ser sustituido por otros agentes de contraste en cualquier situación , excepto imagenología arterial en el tórax, cabeza, y cuello debido a la neurotoxicidad potencial. Debe tenerse cuidado en su uso en pacientes con enfermedad obstructiva severa de las vías aéreas. TC y RM proveen excelente visualización de los vasos y su relación con las estructuras circundantes. TC demuestra la luz de los vasos óptimamente sólo cuando se usa contraste. Angiografía TC usa inyección de contraste bolos con TC helical y subsecuente reconstrucción en 3-D para desplegar una representación en 2 o 3 dimensiones de los vasos siendo mostrados virtualmente en cualquier proyección. RM con su capacidad inherente de imagen multiplanar, es bien usada para la evaluación de la aorta abdominal y torácica y puede usarse con o sin contraste. Las características RM del flujo sanguíneo depende de la velocidad, turbulencia y dirección del fluido. En gral., RM demuestra la luz del vaso como “sangre negra” o vacío de fluido en imagen de rutina de portal-cardiaco eco-giro y como “sangre brillante” con técnicas de re-enfoque con gradiente. Angiografía RM toma ventaja del inherente contraste producido por protones no insaturados dentro del fluido sanguíneo relativo a los protones saturados estacionarios dentro de los tejidos blandos en imágenes de tiempo de vuelo , y una segunda propiedad de fluido de sangre conforme interactúa con gradientes especializados impuestos en el campo magnético principal en la fase de contraste. Estos dos métodos producen imágenes similares de aquellas obtenidas con angiografía de contraste una vez que los algoritmos de los procesos se han aplicado a los datos. Los datos para esta técnica pueden obtenerse usando imágenes en dos dimensiones (obtenidos en modo de “rebanada secuencial”) o en tres (modo “volumen”). Estos datos son entonces postprocesados típicamente usando el algoritmo de máxima intensidad de pixel, el cual pueden entonces ser desplegado en múltiples planos. ARM es limitado por artefactos móviles, tiempo de escaneo, artefactos de fluido en estenosis severa, y methemoglobina en vasos trombóticos que producen señal brillante que puede simular flujo sanguíneo. US usada en imagen vascular es revisada en capítulo 40. Ultrasonido intravascular (USIV) es una tecnología emergente que involucra transductor de alta frecuencia (12.5-40 MHz) en un catéter y logra las imágenes de los vasos de una posición intraluminal. Esta modalidad es actualmente usada para intervención terapéutica como la angioplatía globo y colocación intravascular de stent. USIV es altamente acertada en determinar el diámetro de los vasos, estenosis porcentual, composición de la placa y pared de los vasos, localización de las ramas de los vasos, evaluación de estenosis yn stent grafts, y visualización de flaps íntimos. AORTA TORÁCICA Anatomía Las arterias son compuestas de 3 capas: una delgada conocida como intima, una muscular relativamente gruesa llamada la media, y una externa llamada adventicia. No son típicamente diferenciadas en imagenología. La aorta torácica se extiende de la válvula aórtica al hiato del diafragma y se divide en 3 secciones principales: aorta ascendente, arco, y aorta descendente. La porción ascendente se extiende al origen de la arteria innominada, se subdivide en el seno y regiones tubulares, y yace predominantemente dentro del saco pericárdico. La válvula aórtica de 3 hojas tiene una dilatación correspondiente dentro de la región del seno de la aorta conocida como los senos de Valsalva. 2 de los senos hacen surgir a las arterias coronarias derecha e izquierda y se denominan senos coronarios derecho e izquierdo. El seno restante es denominado el seno no coronario y se localiza posteriormente. En la unión de los senos y porciones tubulares, la aorta tiene un diámetro aprox. De 3-4 cm en el adulto. En ningún punto la aorta descendente es mayor que la ascendente. El arco aórtico se extiende desde la arteria innominada origen a la inserción del ligamento arterioso. Este cursa de derecha anterolateralmente a izquierda posterolateralmente en frente de lal tráquea a nivel de T-4. En el patrón de “origen clásico” visto en el 70% de la población, da origen a la innominada, carótida común izquierda y subclavia izquierda. El patrón variante más común es un tronco común para la innominada y carótida común izquierda que surge entre la carótida común izquierda y subclavia izquierda. El arco entre el origen de la subclavia izquierda y la unión del ligamento se denomina el istmo. El diámetro de la aorta puede ser estrecho ligeramente en él. La porción descendente comprime el remanente de la aorta torácica. Un ductus diverticulum es una dilatación fusiforme variante normal a lo largo del aspecto ventromedial de la aorta proximal descendente al ligamento. Usualmente 9 pares de arterias intercostales surgen desde la aorta descendente posterior en los espacios intercostales 3-11. Las 2 arterias intercostales surgen de la arteria intercostal superior, la cual es una rama de del tronco costocercervical. Las arterias bronquiales tienen una anatomía extremadamente variable y surge de la aorta descendente posterolateral usualmente desde el nivel de T-4 a través de T-7. Los patrones más comunes son 3 arterias (usualmente una derecha y dos izq.) visto en el 40%, arterias solas bilaterales en el 30%, y 4 arterias vistas en el 25% de los casos. Técnica angiográfica La ruta de acceso más común y segura al estudio de la aorta torácica es la arteria femoral común (AFC), si el acercamiento a la femoral no es factible, la arteria axilar derecha es la más útil para estudiar las regiones ascendente y del arco, y la axilar izquierda permite un acceso más fácil a la torácica descendente y aorta abdominal. Una ruta de acceso alternativa es a la aorta abdominal es una punción trabslumbar directa de la aorta abdominal con el paciente en posición prona. AFC es palapada por debajo del ligamento inguinal con el sitio en piel de la punción localizado cerca del margen inferior de la cabeza femoral. La arteria se encuentra entre la unión medial y de los tercios medios de la cabeza femoral. Después de la preparación estéril y admón. De anestésico, se hace una pequeña incisión en piel. Mientras se palpa la arteria, la mano opuesta es usada para realizar la punción de la arteria pasando la aguja a aprox. 45 grados de la superficie de la piel. Con la técnica de doble pared, la aguja es pasada a través de ambas paredes de la arteria. El stylet es removido y la cánula permanece hasta que se obtiene el retorno pulsátil. La técnica de pared-única involucra punción de la arteria con una aguja hueca a través de únicamente la pared anterior. Después de brisk, se observa el fluido pulsátil. Una cánula guía es pasada cuidadosamente a través de la aguja y es usada para guiar a los dilatores y eventualmente el catéter dentro de la arteria. Esto es llamado la técnica Seldinger para acceso arterial percutáneo. Visualización fluoroscópica es usada para cánulas guías y catéteres avanzados así como para prevenir pasaje subintimal. Una inyección de contraste a mano para prueba a través del catéter recién colocado es siempre realizada para asegurar colocación intraluminal dentro del vaso deseado. El catéter es cuidadosamente humedecido con sal heparinizada durante el procedimiento para evitar formación de trombos dentro del catéter. Después del procedimiento , se remueve el catéter y se obtiene hemostasis en el sitio de la punción usando compresión manual. Para imagen de la aorta torácica, un catéter de cola de puerquito se coloca aprox. 1-2 cm por encima de la válvula aórtica o dentro de la aorta descendente si esta es el área de interés. La proyección oblicua anterior izq. a 45º muestra de forma mejor los orígenes de los arcos y los grandes vasos. Vistas ortogonales se requieren usualmente. Imagenología biplana puede usarse inicialmente con proyecciones suplementarias para mejor demostrar la anatomía de interés. Cuando se usa ASD, el volumen de contraste o la concentración puede reducirse . Contraindicaciones y riesgos generales. Los rangos de complicaciones para los 3 sitios más comunes de acceso arterial son: femoral (1.7%), translumbar (2.9%) y axilar (3.3%). Las complicaciones pueden categorizarse en aquellas relacionadas con trauma vascular directo y aquellas secundarias al medio de contraste. El problema más común es el sangrado en el sitio de la punción, que es especialmente importante en pacientes con hipertensión. Otras lesiones vasculares incluyen disección subintimal por un trauma con catéter o cánula y formación de trombos dentro o alrededor del catéter. Ambos pueden conducir a embolización de vasos local o distal. Estas complicaciones necesitan de una intervención percutánea o cirugía, y en caso extremo conducir a pérdida de limb. Complicaciones relacionadas a admón. De contraste iodado incluyen toxicidad renal y reacciones idiosincráticas. Factores predisponentes a disfunción renal aguda relacionada a contraste incluyen deshidratación , diabetes mellitus, insuficiencia renal pre-existente, mieloma múltiple e hiperuricemia. Muchos casos de toxicidad renal son así mismos limitados y se resuelven completamente. La mejor medida preventiva es mantener al paciente hidratado. Reacciones anafilácticas idiosincráticas se clasifican como levas, moderadas y severas y son menos prevalentes con el uso de agentes de contraste de baja osmolalidad y con su uso intra-arterial más que intra-venoso. Muchas reacciones son leves a moderadas (5% de las administraciones de contraste, con manifestaciones que van de náusea y vómito a urticaria y broncoespasmo leve. Estas requieren de poco o nada de tratamiento. Reacciones más severas (0.1% de las administraciones de contraste) son marcadas por broncoespasmo y colapso cardiovascular, el cual requiere de una intervención directa para salvar la vida. Muerta atribuible a contraste iodado ocurre en aprox. El 0.001% de los casos. Factores de riesgo que predisponen a reacciones incluyen reacción anterior al contraste, historia atópica, ansiedad del paciente, y edades menores a 1 año o mayores a 60. Profilaxis con corticoesteroides y difenhidramina reducen el riesgo de reacción idiosincrática a un 50% en pacientes de alto riesgo. Anomalías congénitas Arco/aberrante izquierdo arteria subclavia derecha es la anomalía más común de arco, siendo encontrada en el 1% de los individuos. Es rara vez sintomática. La arteria subclavia derecha surge como una cuarta rama del arco y debe cruzar el mediastino para alcanzar el brazo derecho. Cruza detrás del esófago en el 80% de los casos, entre el esófago y la tráquea en el 15%, y anterior a la tráquea en el 5%. Una dilatación en el origen del vaso anómalo se denomina divertículo aórtico o divertículo de Kommerell . Esta dilatación representa el residuo del arco aórtico derecho del sistema de doble arco embrionario. Si es grande, puede causar impresión posterior significativa en el esófago y resultar en disfagia. En el 10% de los pacientes, se presenta enfermedad congénita del corazón, con coartación o t. De Fallot como las anomalías más comunes. Rx PA demuestras ensanchamiento del mediastino superior y desviación anterior de la tráquea. RM y TC demuestran un arco más alto de lo normal con una orientación más anteroposterior en adición al vaso aberrante cursando a través del mediastino. Rara vez se necesita arteriografía. Arco/aberrante derecho arteria subclavia izquierda es mucho menos común (0.1% de los individuos). El arco del vaso aberrante puede causar una impresión posterior en el esófago. Enfermedad congénita del corazón se presenta en el 2% de los casos, con t. De Fallot, defecto atrial septal, y coartación siendo las anomalías más comunes. Arco derecho con enramado de imagen en espejo es una imagen en espejo del sistema de ramas del arco normal izquierdo y por ello no tiene componente retroesofágico. Hay una asociación del 98% con enfermedad congénita del corazón, siendo el 90% T. De Fallot. Coartación es la anomalía primaria de la media con estrechamiento excéntrico de la luz de la aorta resultando en pliegue de la pared aórtica. Esto ocurre más comúnmente en varones (4:1) y es extremadamente raro en negros. El tipo localizado más común se caracteriza por estrechamiento de un segmento corto cerca del ligamento arterioso distal a la arteria subclavia izquierda. El istmo aórtico puede estar estrechado proximal a la coartación. Aprox. el 70% son asociados con anomalías cardiacas congénitas, siendo la más común la de la válvula bicúspide aórtica. Otros defectos congénitos incluyen ducto arterioso patente, defecto septal ventricular y aneurismas Berry que envuelven el círculo de Willis. Coartación es también a menudo vista en pacientes con síndrome de Turner. Rx PA muestran el signo de 3 característico formado por una indentación en el contorno de la aorta descendente por debajo del nudo en la proyección frontal, lo cual representa el área de coartación y dilatación postestenótica. Abultamiento en la costilla a lo largo del aspecto inferior de las costillas 3-9 es el resultado de dilatación y tortuosidad de las arterias intercostales, que actúan como caminos colaterales a la aorta post-estenótica descendente. Las primeras dos a tres arterias intercostales no se ven involucradas por su origen a proximal a la coartación. Esto implica obstrucción por mucho tiempo y puede no verse en niños jóvenes. Coartación que ocurre proximal a la arteria subclavia izquierda produce abultamiento derecho en la costilla. Si arteria subclavia derecha aberrante surge distal a la coartación, fluido colateral puede ser provisto vía la mamaria interna izquierda o el sistema intercostal, resultando en abultamiento izquierdo de la costilla. Otros hallazgos son dilatación de la aorta prestenótica y vasos braquiocefálicos, hipertrofia del ventrículo izq. y densidades de tejido blando retroesternal resultan de las arterias mamarias internas dilatadas proveyendo fluido colateral. El tipo difuso es un estrechamiento de gran-segmento distal al origen de la arteria innominada. Esto es típicamente identificado en infancia dependiendo de la severidad de la estenosis y tiene una más alta asociación con anomalías cardiacas (válvula bicúspide en el 85%). El pronóstico tiende a ser peor que el tipo local. La aorta abdominal se ve involucrada en coartación en el 2%. La forma congénita es una fusión de desarrollo anómalo de la aorta primitiva dorsal afectada, mientras que la forma adquirida es el resultado de condiciones de inflamación idiopática,, vasculitis postradiación, síndrome Rubella, y neurofibromatosis. Imagenología demuestra estrechamiento plano difuso o segmentario o hipoplasia difusa de la aorta abdominal. RM es actualmente la modalidad inicial para coartación. Imagen parasagital en plano oblicuo 30-40º anterior izquierdo con puenteo cardiaco demuestra tanto a la aorta ascendente como a la descendente. Esto define de forma acertada el sitio y la extensión de la estenosis y vasos colaterales. Cine RM realza imagen de rutina y provee información hemodinámica. RM anticipa angiografía en casos selectos y es un método excelente de evaluación posquirúrgica. Eco-cardiografía en 2 dimensiones es también útil en el Dx y seguimiento de coartaciones torácicas, especialmente en niños. En adición evalúa defectos cardiacos congénitos asociados con coartación. US transabdominal con Doppler color es útil en coartación abdominal. Angiografía excelente en visualizar extensión del envolvimiento de la aorta y permanece como el más acertado en definir la anatomía de los vasos colaterales, muy útil en cirugía. Además medidas de gradiente de presión acertadas pueden obtenerse. Pseudocoartación de la aorta torácica es un nombre confundible, pues es una forma leve de coartación. El pliege ocurre cerca del ligamento arterioso, similar a la forma localizada de coartación. Los pacientes son asintomáticos por la falta de estenosis hemodinámicamente significativa con gradientes depresión menores a 10mm Hg. La aorta ascendente es elongado con un arco transverso alto y la porción redundante descendente distal al bloqueo. RX PA es similar a la coartación verdadera con exepción de que la fusión de costillas y otra evidencia de formación de vasos colaterales ausente. en adultos conforma la aorta se vuelve más elongada y tortuosa el segmento distal del bloqueo puede parecer una masa mediastinica superior izq. en crecimiento. Hay una incidencia similar de la válvula aórtica bicúspide en crecimiento. Trauma aórtico Transección aórtica resulta de lesión de desaceleración súbita en vehículos automotores de alta velocidad o en caídas la laceración puede ocurrir a las tres capas de la pared aórtica (40% de los casos) o únicamente la intima; más a menudo en la orientación transversa. El mecanismo de lesión es una combinación de fuerzas de torsión en puntos de relativa fijación a lo largo del curso de la aórta. Sitio más común : istmo aórtico cerca de la unión del ligamento arterioso (85% de los casos), seguido de la aorta ascendente y raíz aórtica con fijación del plano de la válvula (9%), y en el hiato diafragmático (2%). Altamente mortal, con 90% de mortalidad antes de llegar al hospital. De aquellos que sobreviven pero no son diagnosticados ni tratados, 80% mueren en la primera hora y el 85% mueren dentro de las primeras 24, y el 98% dentro de los tres meses. Pseudoaneurismas crónicos se forman cuando un ematoma periartico es contenido por la adventicia o los tejidos conectivos mediastinicos. Hallazgos clínicos no son específicos e incluyen pulsos periféricos asimétricos, dolor de pecho y disnea. Hipertención relativa en las extremidades superiores después de la laseración aórtica se conoce como coartación traumática aguda pero es rara . Cateterización de la aórta torácica debe hacerse con extremo cuidado cuando se cruza el istmo. Cualquier resistencia al paso de la cánula J o el catéter es sospecha de laseración aórtica. Contrataste debe ser inyectado lentamente a mano. Las cúspides de la válvula aórtica deben ser empacadas para examinación completa, y filmación biplana convencional de forma rápida debe usarse cuando sea posible. Es imperativo que al menos se obtengan dos vistas. ASD no se recomienda. Grabaciones convencionales ofrecen una resolución espacial superior gran campo de vista y una susceptibilidad disminuida a artefactos por movimiento. Una examinación comprensiva guía a la aorta completa incluyendo los vasos del arco proximal y ejes ciliacos . Rx de torax. Las RX supinas que usualmente se obtienen en situaciones de trauma agudo comúnmente muestran ensanchamiento del mediastino que sugiere hemorragia . una vista superior derecha con inspiración optima debe obtenerse cuando sea posible. Varios hallazgos sugieren lesión aórtica. Cualquiera de estos solitario tiene un valor limitado en predecir lesión vascular aunque si sugieren trauma toracico significativo. Los signos más confiables de lesión aórtica son contorno aórtico anormal, nudo aórtico definido, desviación de la tráquea y del tubo nasogástrico y depresión de la rama principal del bronquio izq. Una Rx de tórax cerca de lo normal puede verse en la presencia de lesión aórtica seria aunque la ausencia del cuarto criterio esencialmente excluya lesión aórtica. Las consecuencias de un Dx equivocado son tan ominosas que las altas sospechas clínicas basadas en los mecanismos de lesión solitaria o cualquier anomalía en Rx PA dicta la necesidad de imágenes posteriores. Otras causas de ensanchamiento del mediastino en el paciente con trauma incluyen sangrado venoso del mediastino o complicaciones de la colocación de catéter venoso central. TC Evaluación para excluir lesión aórtica ahora incluye TC helical contrastada. Signos de lesión aórtica: hemorragia mediastínica (circundante o adyacente a la aorta), cambio abrupto en el contorno de los vasos aórticos o de las ramas, pseudoaneurisma aórtico, pseudocoartación (calibre disminuido de la aorta descendente) y extravasación de contraste. Si el mediastino es normal o la hemorragia se limita al mediastino anterior o lacalizado en el sitio de la fractura de la espina, la lesión de aorta es improbable. Actualmente, RM no es aplicable en el cuadro agudo del trauma aórtico. Aortografía, sus hallazgos incluyen lágrimas sutiles íntimas, transección completa, aneurismas traumáticos (común), disección post-traumática (10%) y coartación post-traumática. Lesiones múltiples son presentes en más del 20% de los pacientes. Un ductus diverticulum es una variante normal del istmo aórtico anteromedial en la región del ligamento arterioso visto en el 10% de la población. Se diferencia de la lesión de la aorta por su transición lisa con la aorta, falta de irregularidad de la íntima y ausencia de lavado retardado de material de contraste. Aneurismas Son dilataciones localizadas de la pared de los vasos y se clasifican como aneurismas verdaderos (las 3 capas intactas) o falsos/pseudoaneurismas (disrupción de las 3 capas con contaminación provista por tejido conectivo circundante. Muchos son asintomáticos. Los síntomas son usualmente el resultado del tamaño del aneurisma y efecto de masa; estridor y disfagia por compresión traqueobronquial y esofágica, síndrome de la Vena Cava Superior (VCS) por compresión de los vasos, y hoarseness por compresión recurrente del nervio laríngeo. Dolor de tórax subesternal ocurre en aprox. El 25% de los casos de pacientes con aneurismas. Rx de tórax demuestran anomalías de contorno y tortuosidad de la aorta y calcificaciones dentro de la pared de los vasos. Diferenciación de otras masas mediastínicas puede requerir TC o RM. Ambas demuestran diámetro de los vasos, trombos mural, calcificaciones, grado de patencia luminal y efecto de masa en las estructuras mediastínicas adyacentes. TC es superior a la RM en demostrar calcificaciones dentro de la pared. Ambas modalidades son usadas para detectar el derrame o ruptura de aneurismas. TC muestra aumento de densidad de tejido blando resultando de hematoma del mediastino y efusión pleural izquierda asociada. Extravasación directa es rara . RM muestra intensidades de señal típicas para productos agudos y subagudos dentro del tejido blando del mediastino. RM tiene la ventaja de definir mejor la relación entre aneurismas con los arcos de los vasos por su habilidad de imagen directa en plano sagital. Angiografía es reservada para planeación preoperatoria cuando es vital conocer la relación del aneurisma con los grandes vasos, arterias coronarias y el suministro vascular al cordón espinal. Imagen de la aorta abdominal puede también necesitarse y requerir gran volumen de contraste (70-80 ml). Angiografía es no confiable en determinar el tamaño del aneurisma en la presencia de trombos porque sólo es visualizada la porción patente del lumen. TIPOS DE ANEURISMAS Ateroescleróticos causados por problema en el suministro de sangre del vasa vasorum a la pared aórtica, con degeneración subsecuente y pérdida de las fibras musculares dentro de la media. Muchos son fusiformes con paredes irregulares que resultan de trombos murales y son más comunes en el arco distal y aorta descendente. Calcificaciones de enfermedad ateroesclerótica son típicamente discotínuas, curvilíneas y parecen placas. El riesgo de ruptura de aneurisma se relaciona con el tamaño. Aquellos que miden menos de 5 cm de diámetro se rompen muy probablemente; aquellos mayores de 10 cm se rompen en un rango en exceso de 40%. La supervivencia de 1 año para pacientes con aneurimas mayores a 10 cm es del 60%, con rango de 5 años del 19%. Un aneurisma que se expande rápidamente en cualquiera tamaño acarrea un pronóstico pobre. Esfilíticos son secuelas tardías vistas en el 10-15% de los pacientes no tratados. Son atribuibles a endarteritis obliterativa del vasa vasorum siguiente a obstrucción de estos vasos por el treponema. Resultando en necrosis de la media, con debilitamiento de las pared del vaso y formación subsecuente de aneurisma. Cicatrización y contractura de la pared aórtica produce encogimiento de la íntima conocido como “barking del árbol” (ladrido del árbol ¿?). Envolvimiento de la aorta ascendente ocurre en el 36% de los casos, arco transverso en el 34%, arco descendente en el 25% y aorta descendente en el 5%. Envolvimiento aislado de la aorta abdominal es raro. Aquellos que involucran la raíz de la aorta tienden a ser asimétricas y saculares. Calcificaciones delgadas “parecidas a lápiz” dentro de la media están presentes en el 15% de los casos. La sífilis produce insuficiencia valvular por aneurismas o valvulitis. La muerte resulta de ruptura de aneurismas en el 40% de los casos. Aneurismas micóticos son similares a aquellos vistos en sífilis pero son resultado de infección por bascterias en la pared del vaso. La bacteria puede lograr acceso a la pared a través del vasa vasorum durante septicemia generalizada, infección secundaria de una placa ateromatosa preexistente o invasión directa de una fuente extravascular. Factores predisponentes incluyen endocarditis bacterial, abuso de drogas intravenosas, cirugía, y cualquier estado inmunocomprometido. Estos aneurismas ocurren más comúnmente en la aorta ascendente y senos de Valsalva, son casi siempre saculares y rara vez tienen calcificaciones. Cuentan para el 3% de todos los aneurismas aórticos abdominales. Síndrome de Marfan es un desorden autosomal dominante del tejido conectivo que tiene manifestaciones oculares, esqueletales y cardiovasculares que resultan de producción anormal de colágeno. Necrosis quística medial en la aorta resulta en fragmentación de la fibra elástica y debilitamiento de la pared de los vasos. Envolvimiento cardiovascular (aorta, arteria pulmonar, válvula mitral, vasos esplácnicos) se presenta en el 60% de los casos y es responsable del 93% de las muertes. Envolvimiento solitario de la aorta es del 55%. Manifestaciones aórticas incluyen aneurismas (predominantemente ascendentes), disección, dilatación de los senos aórticos y coartación. La dilatación simétrica característica de los senos de Valsalvia se denomina dilatación senotubular o “aorta de bulbo de tulip”. Estos hallazgos diferencia al síndrome de Marfan del aneurimas ateroescleróticos; sin embargo, otros procesos como la aortitis pueden tener apariencia similar. Dilatación aórtica conduce a insuficiencia valvular cuando la raíz aórtica excede los 6 cm. Síndrome Ehlers-Danlos es un grupo de desórdenes de tejido conectivo que se caracterizan por hiperexentisibilidad de piel y coyunturas, calcificaciones de tejido blando y fragilidad vascular. Este tipo equimótico o tipo arterial (tipo IV es raro y tipificado como piel delgada frágil, el cual en contraste con las otras formas, no es hiperextensible. Manifestaciones arteriales: aneurismas, disecciones, y ectasia arterial pulmonar. Por la fragilidad extrema de los vasos que puede presentarse, la arteriografía es CONTRAINDICADA y se usan otras modalidades de imagen como la TC, RM y posiblemente la ASDIV. Aneurismas congénitos son el resultado de falta de continuidad en la media de forma patológica similar a los aneurimas intracraneales. Esto compromete el 2% de los aneurimas torácicos aórticos y predominantemente envuelven los senos de Valsalva. Aneurismas congénitos usualmente son asintomáticos antes de la ruptura a menos que produzcan insuficiencia valvular o hagan encroach en las estructuras adyacentes. (tracto de salida de la coronaria izquierda o ventricular derecha.). Los aneurismas del seno derecho típicamente se rompen en el tracto de salida ventricular derecho, y los del seno no coronario de rompen en el atrio derecho. Ambas lesiones ocurren en bloqueos de izquierda a derecha.Otros sitios menos comunes de ruptura son el atrio izquierdo, ventrículo izquierdo, o el espacio pericárdico . los hallásgos de radiografía de tórax son normales pero puden mostrar crecimiento de la raíz de la aórta o anomalía del contorno a lo largo del borde del corazón derecho. La calcificación es rara y diferencia aneurismas congenitas del senos de valsalva del atribuile a endocarditis bacteriana . Peseudoaneurismas postraumaticos/postquirurgicos con el aumento en el vypass aórto coronario, los aneurismas postoperatorios están aumentando con frecuencia. Además traumas por piquetes al tórax, particularmente por lesiones por desaceleración pueden resultar en aneurismas. Estos son propiamente llamados pseudoaneurismas, cuando la pared de la aneurisma no contiene las tres capas. Los cuales ocurren más comúnmente en la región del ligamento arterióso y aparecen en RX PA como masa del mediastino superior. Frecuentemente tienen calcificación de pared pero no comúnmente contienen trombos murales. Por la tendencia a romperse, se tratan con cirugía. Aneurisma torácicos postoperatorios y disecciones usualmente envuelven la aorta ascendente mientras que los abdominales se localizan proximales o distales a los sitios graft. TC y RM puede utilizarce para confirmar dx usualmente se requiere angiografía antes de la cirugía. Disección aórtica Una disección se define como la separación de las capas de las paredes de los vasos iniciado tanto por una gota en la intima debilitada o por ruptura de la vasa vasorum con hemorragia subintima en una media aortica enferma. Se le llama también hematoma disecante. El defecto en la media puede ser congénito (Marfan) o adquirida. Factores predisponentes: hipertención, válvula bicúspide, coartación, embarazo cuentan para el 50% de las disecciones menores a 40 años de edad, escoleosis, pecho escabado, trauma son raros y además de cirugía aortica previa. Disecciones que empieza en la aorta abdominal son raras. Muerte por disección aortica es usualmente por disección retrograda provocando tapón cardiáco, regurjitación aórtica masiva o ruptura dent4ro del espacio pleural. Si se presentan signos de ruptura la mortalidad es cerca del 70% y se indica cirugía. Aquellos que involucran la aorta descendente exiben un rango de mortalidad del 10% y pueden manejarse medicaménte. Disección aórtica es más común entre los 80 y 85 años y es más común en hombres(3-1). Una historia de hipertención se obtiene en el 60%. Disección es en el 75% por derrame súbito, severo con dolor de pecho con radiación a la espalda. Síntomas neurológicos resultan de envolvimiento de los vasos craneales o espinales y se presentan en el 25% y murmuros valvuláres aórticos en el 65%. Pulsos asimétricos en las extremidades superiores se encuentran si el arco es involucrado y los pulsos femorales se encuentran en el 25%. Dos sistemas de clasificación de amplio uso se usan para describir las regiones de la aorta involucrada y comparten dx y tratamiento. DeBakey: TIPO 1 (30%) involucra la aorta ascendente. Arco y porción variable de la aorta descendente. trat: cirugía. TIPO 2 (20%) es limitada a la aorta ascendente y tiene el peor pronostico. Trat: cirugía. TIPO 3 (50%) se origína cerca del istmo istal al orígen de la arteria subclavia izq. mejor pronostico trat: médico o cirugía. Stanford. TIPO A (60%) involucra aorta ascendente y variablemente el arco y aorta descendente. T: cirugía. TIPO B (40%) limitado al arco y aaorta descendente, similar al DeVakey tipo 3. T: médico o cirugía. Consideraciones tecnicas la aproximación femoral se usa si el pulso femoral es normal o cerca de la normalidad. Si no, se usa aprox axilar. Se usa una cánula J con un floppy para evitar extender la disección. NO FORSAR EL CATETER NI LA CANULA EN NINGUN MOMENTO cuando se dude, detenerse y realizar concuidado una inyección manual. El canal falso se reconoce por la inncapavidad de avansar con la cánula dentro de la aorta. Conforme avansa puede pasar inperseptible entre la luz falsa y la verdadera. La posición dentro del lumen falso se confirma con inyección de contraste prueba. Si la manipulación de la cánula dentro de la luz verdadera no tiene éxito se debe inyectar contraste para identificar el punto de re-entrada. El catetter de cola de puerquito se coloca por encima de la válvula aortica y se realiza imagen biplana. Imagen de la aorta abdominal puede ser necesaria para determinar la extención distal de la disección. Se requiere imagen retardada para permitir o pacificación del canal falso. RX de Torax. Ensanchamiento del mediastino es el hallasgo más común (80%). Seguido por un contorno aortico doble o signo del doble nudo aortico (40%). Otros hallásgos incluyen crecimiento difuso de la aorta con contorno irregular o definido, desplazamiento al interior de calcificación intima mayor a 10mm, desplazamiento de la traquea a la derecha, efusión pleural (más común a la izq y sugiere derrame), efusión pericarvica y crecimiento del corazón. Ningún hallasgo es específico pero sirve para futuros cuadros clínicos. TC evalúa disección con una certeza que exede el 90% se utiliza la hélice con contraste bolo. Imagen retardada identifica canal falso. No se recomienda imagen sin contraste. El ala intima se ve como un defecto de llenado lineal dentro de la luz de la aorta, y se produce una apariencia de doble barril por opasificación de la luz falsa y verdadera. El lumen falso puede exibir o pasificación retardada; puede comprimir el lumen verdadero, haciendo que el falso aparesca más grande y pueda contener tromos (25%).otros hallazgos incluyen un aumento en el diuametro aortico (más de 5cm), hemopericardio y hemotorax. RM es extremadamente certera con sensitividad y especificidad que excede el 90%. la alta certeza de RM y TC hacen obvia la necesidad de angiografía en algunos casos. Ambas son imagen primaria en el paciente postquirúrgico y en la evaluación de disección crónica (10% de los casos). Imágenes en giro-eco de rutina demuestran hallazgos similares a los de Tc. El ala íntima es delineado por sangre oscura, mientras que RM GRE delinea el ala rodeada por sangre brillante. La apariencia varia con la presencia de trombos o excepcionalmente fluido lento dentro del canal falso. Aortografía es el procedimiento de elección en la evaluación de disección aguda. Su importancia al planear la cirugía es demostrar la extensión de la disección, sitio de lagrimas intima, regurgitación de la válvula aórtica, envolvimiento de la arteria coronaria y llenado de las ramas de los vasos. Hallazgo clásico (87%) es una aorta de doble barril con un ala intima interpuesta. Esta empieza en la aorta ascendente anterolateral derecha y va en espiral al aspecto posterolateral izq de la aorta descendente en el abdomen. La arteria renal izq es frecuentemente alimentada por la luz falsa y la arteria iliaca izq es comúnmente envuelta cuando la disección se extiende de forma distal. El fluido dentro de la luz falsa es lento conduciendo a un llenado tardío de las ramas de los vasos teniendo su origen desde esta luz. Trombos en el canal falso (25% de los pacientes) aparece como engrosamiento de más de 1 cm en la pared aórtica. La luz verdadera es comprimida y estrechada por el canal falso en el 85% de los casos desviando el curso del catéter. Aortitis Es inflamación de la pared aórtica que resulta de artropatías inflamatorias (reumatoides , espondilitis anquilosante, escleroderma, SLE, enfermedad de Reiter y de Behçet), infección (supurativa, sífilis y TB), radiación, fiebre reumática y causas desconocidas (aortitis idiopática). Enfermedad de Takayasu (“sin pulso”) es una vasculitis idiopática, sistémica, granulomatosa que afecta principalmente la aorta y sus ramas mayores y menos comúnmente las arterias pulmonares (50% de los casos). Es más común en mujeres jóvenes (M:H = 9:1). El estado agudo se manifiesta por fiebre, mialgia, artralgia y malestar, y comúnmente es mal hecho el Dx. El estado fibrótico se reconoce por déficits de pulso, claudicación, ruidos, hipertensión renovascular y otros síntomas de insuficiencia vascular. Rx de tórax muestran calcificación en la pared aórtica , un hallazgo en mujeres jóvenes. Arteriografía muestra segmentos largos y cortos, estrechamiento liso de las ramas proximales de la aorta, con estrechamiento similar de las aortas torácica y abdominal. La clasificación se basa en la distribución de la enfermedad. El tipo 1 demustra estenosis que envuelve el arco aórtico y las ramas del arco. Tipo 2 involucra la aorta torácica descendente, aorta abdominal y ramas de tamaño medio de la abdominal. Tipo 3 envuelve el arco aórtico y la abdominal. Tipo 4 combina envolvimiento de la arteria pulmonar y de la aorta . Aneurismas asociados se ven en el 10-15% de los casos. ARTERIAS SISTÉMICAS Y AORTA ABDOMINAL Anatomía Cuello. La arteria carótida común derecha surge de la bifurcación de la arteria innominada. La carótida común izquierda usualmente surge directamente del arco aórtico, aunque tiene una origen común con la innominada en el 20% de los individuos. La carótida común se bifurca en la carótida interna y extrena. La ACI (arteria carótida interna) cursa posterolateralmente a la ACE inicialmente, luego cruza para ascender ligeramente medial a la ACE. Las arterias vertebrales son las primeras ramas de las arterias subclavias, con la izquierda del mismo tamaño o mayor que la derecha en el 75% de los casos. Ascienden dentro del foramen de C2-C6. Extremidad superior. Las arterias subclavias surgen de la innominada, y la subclavia izquierda directamente dell arco aórtico. Ambas se extienden de la primera costilla y dan surgimiento a las siguientes ramas mayores en orden: vertebral; mamaria interna (surge opuesta a las arteria vertebral y desciende para anastomosarse con las intercostales y la epigástrica superior); tronco tirocervical (da surgimiento a la tiroides inferior, cervical superficial y supraescapular) y tronco costocervical (ramas dentro de la intercostal superior riegan las intercostales 1-3, cervical profunda y posiblemente una rama pequeña a la espinal). La arteria axilar continúa del aspecto lateral de las primera costilla dando origen a las arterias circunflejas humeral anterior y posterior. La arteria braquial cursa a lo largo del aspecto medial del brazo con los nervios mediano y ulnar y las ramas dentro de las arterias radial y ulnar cerca de la articulación del codo. Distal a su origen , la arteria ulnar da origen a la arteria interósea común la cual termina en el antebrazo distal. Si continúa a la mano, se le llama arteria mediana persistente , la cual se ve en aprox. 4%. Las arterias radial y ulnar forman los arcos palmares profundo y superficial en la mano. El arco profundo (completo en el 95%) se forma predominantemente por la radial, y el principal contribuyente al arco superficial (completo en el 80%) es la arteria ulnar. Aorta abdominal empieza en el hiato diafragmático y se extiende a su bifurcación en las arterias iliacas común derecha e izquierda a nivel de L4. Mide menos de 2.5 cm de diámetro y se adelgaza gradualmente de 1.5-2 cm en la bifurcación. Ramas principales: eje celiaco (a nivel de T12), mesentérica superior (T12-L1), mesentérica inferior (L3), las cuales surgen de la aorta ventral y de las arterias renales pares (L2) que surgen lateralmente. Una arteria única a cada riñón se presenta en 2/3 de la población, y múltiples arterias renales ocurren en el resto. Otras ramas de los vasos son la frénica (par), adrenal y gonadal, y los 4 pares de posterolateral. arterias lumbares. Todas surgen de la aorta Extremidad inferior. La arteria iliaca común se origina en la bifurcación aórtica y se extiende al borde pélvico, donde se bifurca en las arterias iliaca externa e iliaca interna. La iliaca interna (hipogástrica) se divide en un tronco anterior (vesícula Superior e inferior, hemorroidal media, pudenda interna, obturador, gluteal inferior, y uterina/prostática) y un tronco posterior (iliolumbar, sacral lateral y gluteal superior). La iliaca externa cursa en el ligamento inguinal, dando fin a la iliaca circunfleja profunda y a la epigástrica inferior en ese nivel. Estas ramas son marcadores angiográficos de la división entre la iliaca externa y la femoral común . La femoral común se bifurca dentro de la femoral profunda y femoral superficial cerca del margen inferior de la cabeza femoral. La AFS cursa en el muslo anteromedial al canal abductor volviéndose la poplítea, dividiéndose en varias ramas musculares a lo largo del camino. La poplítea viaja en la fosa del mismo nombre entre las cabezas lateral y medial del grastrocnemio y termina por debajo de la rodilla como “trifurcación” de vasos. En muchos casos, no es una verdadera trifurcación, sino una bifurcación inicial dentro de la tibial anterior y un tronco tibioperoneal corto que se divide en la peroneal y tibial posterior (AT). AT pasa sobre la membrana interósea por debajo de la rodilla para descender en el compartimiento anterior de la pierna inferior y continuar en el pie como la arteria dorsal del pie (PT). La peroneal temina por encima del tobillo, y la PT continúa detrás del maleolo medial y en el aspecto plantar del pie, dividiéndose en plantar medial y lateral . La arteria ciática persistente es una variante congénita rara vista en una rama inferior crecida de la iliaca interna que sale de la pelvis y una la AFS distal cerca del canal abductor. La AFS proximal puede estar ausente o hipoplástica. Técnicas angiográficas Las extremidades superiores y los vasos del cuello son usualmente examinadas desde un acercamiento femoral usando catéteres selectivos localizados en cada vaso individual. Cataeterización selectiva de la carótida común derecha o vertebrales es ocasionalmente no factible por la tortuosidad u origen de la enfermedad. El catéter entonces debe colocarse en la a. subclavia proximal o innominada, y colocarse un doblez de presión en el brazo ipsilateral. El doblez se infla a la presión arterial sistémica justo antes de la inyección para dirigir la mayoría del fluido en el vaso de interés. Imagen de la aorta abdominal se realiza usando catéter de cola de puerquito localizado en los espacios entre T11-T12 y usando incluso ASD o CA biplana (tabla 24.1). La vista lateral es mejor para demostrar los orígenes del eje celiaco y vasos mesentéricos superior e inferior. Los origen de la a. Renal son óptimamente visualizados con imagen oblicua, usualmente proyección oblicua posterior derecha, con el catéter de cola de puerquito situado entre L1-L2. Inyección selectiva de la arteria renal se requiere para evaluar enfermedad de rama intrarrenal. Las extremidades inferiores son típicamente examinadas simultáneamente con un catéter de colita situado proximal a la bifurcación aórtica, y usando una mesa de pasos o cambiador de grabación de duración completa. Un cronometraje y velocidad de exposición acertados de los movimientos de la mesa de pasos pueden obtenerse usando una pequeña inyección de contraste (5-10 ml) tanto con visualización fluroscópica o con imagen digital de 1 frame por segundo sobre la rodilla. El intervalo de tiempo desde la admón. Del contraste a la llegada del bolo a la rodilla se usa para computar el rango de imagen óptima. Evaluación selectiva de la extremidad inferior puede realizarse pasando un catéter sobre la bifurcación a la pierna contralateral o por cateterización selectiva de la a. Ipsilateral femoral común. Realce de líquido. Muchos fármacos y maniobras manuales se usan para realzar líquido estático o inactivo en las extremidades distales para evaluar vasos patentes de forma óptima. Tolazolina (Priscolina) es un poderoso vasodilatador con efecto local directo que dura aprox. 15 minutos cuando se inyecta intra-arterialmente. La dosis es de 25-50 mg diluidos en 5-10 ml de normal salina e inyectada lentamente a través del catéter por 90 segundos. Efectos adversos incluyen hipertensión, taquicardia, infarto del miocardio y arritmia . Puede hacerse varias veces en diferentes proyecciones por cada administración. Nitroglicerina es un relajante de músculo liso con efecto local directo cuando se inyecta a través del catéter. La dosis es 100-200 μg administrado como bolo. Se debe tener cuidado para prevenir la inducción de hipotensión. Papaverina es otro relajante se músculo liso intraarterial. Útil en casos de espasmo. La dosis es de 30 mg diluidos en 10 ml de normal salina y lentamente por 60-90 segundos. Papaverina no debe mezclarse con soluciones que contienen heparina o alcalinizadas (lactado de Ringer) por precipitación de la droga. Hiperemia reactiva es inducida por aplicación de un doblez de presión a la extremidad proximal e inflado por encima de la presión sistólica por 5-7 minutos. Después de liberar el doblez, la vasodilatación reactiva realza el líquido a la extremidad distal. Resultados similares pueden obtenerse a través de la aplicación de toallas húmedas tibias al pie o a la mano. Ambos métodos son efectivos pero inconvenientes, consumen tiempo y no son cómodos para el paciente. Trauma Lesión abdominal aórtica Lesión abdominal de piquete es más comúnmente asociado con lesiones severas de accidentes de desaceleración en vehículos de motor. Síntomas clínicos son a menudo obscurecidos por otras lesiones intra-abdominales o músculo-esqueléticas. La pérdida de pulsos groin, o síntomas embólicos más periféricos son sospecha de lesión a la aorta abdominal. Ramas de los vasos aórticos se lesionan más comúnmente que la aorta en sí misma. Hallazgos angiográficos incluyen irregularidad íntima o laceración con aneurisma falso o hematoma retroperitoneal, disección post-trauma y trombosis. Trauma penetrante tiene la complicación potencial de fístula arteriovenosa si se lesionan las estructuras arteriales y venosas adyacentes. Lesión periférica vascular Trauma penetrante por arma de fuego y postas es la causa del 90% de las lesiones vasculares periféricas. Trauma de piquete con fracturas de huesos largos y dislocaciones son causas adicionales. Dislocaciones causan lesiones estiradas que resultan en espasmos, golpe íntimo, o completa disrupción del vaso. Examinación física puede ser normal o revelar una extremidad fría sin pulso, isquémica o con sangrado pulsátil. Sólo el 40% de los pacientes con lesión arterial muestran anomalía en el pulso en examinación física. Los hallazgos angiográficos de trauma vascular periférico (tabla 24.3). estrechamiento focal o difuso de los vasos puede ser causado por vasoespasmo hipotensivo y no debe confundirse con lesión vascular. Si se ve estrechamiento arterial en la ausencia de extravasación de contraste, la inyección de repetirse siguiendo la administración intra-arterial de una de los agentes vasodilatadores descritos. Esto servirá para: a) eliminar vasoespasmo no-traumático no relacionado a lesión de vaso, b) revelar una lágrima íntima que yace por debajo o hematoma mural, o c) excluir la posibilidad de compresión extrínseca por hematoma si el espasmo se aclara. En adición esto mejora la opacificación vasos más distales y facilita la detección de lesión distal. Oclusión de vasos puede atribuirse a abatimiento íntimo “espasmo de regreso” seguido de transección completa del vaso, compresión extrínseca por hueso o hematoma o tromboembolización por una lesión vascular más proximal. En casos de extravasación arterial en áreas de difícil acceso quirúrgico como la pelvis o arterias renales segementales, puede usarse embolización trans-catéter. ASD es la modalidad en trauma de extremidades por su alta resolución de contraste, carga disminuida de contraste y proyección de imagen en tiempo real. Se necesita Anestesia gral. O sedación intravenosa cuando el paciente con trauma no es capaz de cooperar completamente para evitar artefactos que puedan oscurecer la lesión del vaso. Si existe duda de lesión íntima en examinación por ASD, la CA con su resolución espacial superior puede ser usada. Taquicardia y flujo sanguíneo rápido en víctimas de trauma necesitan mayor cantidad de contraste e inyección y rangos de toma de imágenes más rápidas. Aneurismas Aneurismas abdominales aórticos (AAA) son definidos como dilatación de la aorta abdominal mayor a 3 cm. Ocurren en 2-6% de la población, más comúnmente en varones blancos (H:M = 8:1) mayores a 60 años. Muchos AAA son asintomáticos y se detectan accidentalmente en examinación física o imagenología de abdomen. Síntomas potenciales son dolor abdominal, masa abdominal y embolización distal. Muchos AAA son ateroescleróticos en origen. TIPOS DE ANEURISMAS Ateroesclerosis . Muchos (90%) de AAA involucran a la a. Infrarrenal. Vasa vasorum en la infrarrenal son insuficientes para proveer un suporte metabólico adecuado . Esto crea dependencia en difusión para mantener la pared del vaso. Lípidos y colágeno depositado en la media interfieres con el proceso de difusión y causa isquemia de la pared de los vasos, debilitamiento y dilatación progresiva. Conforme el diámetro del vaso aumenta, el líquido dentro del aneurisma se vuelve más lento y más turbulento, conduciendo al depósito de trombos murales, que pueden ocluir las ramas de los vasos, de forma notable la mesentérica inferior y la lumbar. Muchos AAA son fisuformes (dilatación concéntrica) en oposición a los saculares (dilatación asimétrica). Crecimiento de aneurismas en un rango de 2-4 mm por año. Ocurre extensión dentro de las a. Iliacas comunes en el 69%. Aneurismas aislados de la a. Iliaca son raros. Complicaciones de AAA incluyen ruptura , embolización periférica (síndrome del pie azul), trombosis e infección. La incidencia de la ruptura de aneurismas aumenta con el tamaño así: menos de 4 cm = 10%, 4-7 cm = 25%, 7-10 cm = 45% y más de 10 cm = 60%. Ruptura usualmente ocurre dentro del espacio retroperitoneal con instancias raras de ruptura dentro de del tracto grastrointestinal adyacente (fístula aortoentérica) y VCI (fístula aortovenosa). Muchas fístulas aortoentéricas se relacionan a injertos prostéticos aórticos y muchos (80%) involucran al duodeno. Ruptura crónica contenida es una ruptura en la pared del aneurisma con goteo contenido por tejidos blandos retroperitoneales. La TC demuestra un hematoma adyacente al aneurisma. Continuo fluido en el hematoma contenido es Dx de pseudoaneurisma. Aneurismas inflamatorios son pequeños sub-cuadros de AAA (10%) que se caracterizan por fibrosis perianeurismal de etiología no clara. Fibrosis se observa en TC como una cáscara gruesa realzada de contraste que rodea al aneurisma. Puede obstruir los uréteres (25%), vena renal izquierda, VCI, duodeno, intestino delgado, o colon sigmoideo. US demuestra un anillo hipoecoico que rodea al aneurisma. Evidencia sugiere que esto representa un fenómeno autoinmune que puede responder a corticoesteroides. Aneurismas infectados (micóticos) son raros y resultan de infección primaria de la pared aórtica, infección secundaria de un AAA pre-existente, o diseminación contigua de abscesos adyacentes. La presentación clínica: aparición súbita de masa abdominal pulsátil con fiebre. TC demuestra aneurisma sacular no calcificado con líquido periaórtico , gas, u osteomielitis vertebral. Staphylococcus es el organismo más común, seguido de bacteria Gram-negativa y Salmonella. Imagen por radionúclido Indium de leucocito es útil en diferenciar esto de otros tipos de AAA. IMAGEN DE AAA US es el método de elección en la evaluación inicial, proyección y seguimiento de AAA, con rangos acertados que exceden el 98%. AAA asintomáticos que miden menos de 4-5 cm de diámetro son seguidos de varios US hasta que el tamaño o los síntomas dictan la necesidad de cirugía. US detecta trombos intraluminales, tamaños certeros de los aneurismas, y detecta la extensión en las arterias iliacas. US es limitado por obesidad y gas en el intestino, además la detección de Involucramiento de la arteria renal es difícil. Rx plana demuestra calcificación mural con dilatación aneurismal en el 50-86% de AAA. TC sobrepasa a US en definir la relación entre anurisma y a. Renal y para rodear estructuras. CTA con reconstrucción en 3-D es útil en unión para planear el tratamiento. TC es la modalidad de elección para evaluar sospecha de ruptura, aneurisma goteante, y fibrosis perianeurismal. RM se enfrenta contra la TC en certeza y es particularmente útil cuando hay contraindicación de contraste iodado. Angiografía se usa en la evaluación preoperatoria de AAA para definir el número de arterias renales y su relación al aneurisma y que las a. Renal, mesentérica, iliaca externa y femoral común sean patentes. Los hallazgos modifican la aproximación quirúrgica. Angiografía demuestra una luz aórtica sin característica particular, lisa que no se ensancha dependiendo de la cantidad de trombos murales. Aneurismas de extremidades . Los de las inferiores son más comúnmente ateroescleróticos. Los de las superiores son más a menudo producto de trauma. Aneurismas poplíteos constituyen 2/3 de todos los A. De extremidades, son comúnmente bilaterales (60%) y se asocian con A. en otros sitios en el 75%. A. femorales son bilaterales en el 60%, asociados con AAA en el 85% y con A. Poplíteos en el 45%. Síntomas: isquemia de extremidad por trombosis del A., embolización distal y gangrena. US se usa para evaluación inicial, excepto para A. Subclavios, para los cuales TC o RM son mejores. Angiografía se requiere usualmente para la evaluación preoperatoria para determinar el estado de los vasos periféricos por injerto de bypass. Arteriomegalia (ectasia vascular difusa, arteria magna, ateroesclerosis) es una manifestación inusual de aneurismas, con dilatación difusa, generalizada de los vasos femoral y aotoiliacos. Se asocia con A. Múltiples y característicamente produce tortuosidad severa en las arterias iliacas. Debido al amplio sistema vascular, cantidades grandes de contraste y tiempos prolongados de imagen se requieren. Aneurismas de la arteria renal no son comunes y usualmente se detectan por accidente. 2/3 se localizan en la bifurcación de la arteria renal con el resto en las ramas segmentales. Son bilaterales en el 20%. Etiologías incluyen ateroesclerosis, displasia fibromuscular congénita, poliarteritis nodosa, pseudoaneurismas post-traumáticos. Calcificación en la pared del aneurisma puede verse en Rx plana pero mejor con TC no-contrastada y se asocia con una baja incidencia de ruptura. Aneurismas no calcificados tienen incidencia del 25% a romperse. Aneurismas de la arteria esplénica cuentan para el 60% de los A. Viscerales. Muchos son solitarios (70%) y localizados en l tercio distal de la arteria (80%). Usualmente asintomáticos. Más comunes en mujeres (4:1) y rango de ruptura mayor en embarazo. Ruptura tienen una mortalidad del 25% pero sólo pasa en el 2% y no se asocia con embarazo o en mujeres en edad fértil , o en diámetro mayores a 2 cm usualmente se requiere tratamiento. Los 2 tercios de los A. Que contienen calcificación tienen menos riesgo de ruptura. Otros aneurismas viscerales arteriales envuelven la a. Hepática (20%), AMS (5%), a. Celiaca (4%), a. Gástrica, a. Pancreático-duodenal y otras ramas arteriales (10%). Muchas requieren tratamiento por su alta propensión a la ruptura. Enfermedad oclusiva arterial La imagen de la enf. oclusiva arterial es predominantemente con angiografía contrastada. El US se usa para el seguimiento de áreas de interés específicas con la examinación dirigida. La angioRM permanece mejorándose como la modalidad de imagen. A mostrado la mayor promesa en sistema carotídeo cervical. CAMINOS COLATERALES Con estenosis arterial severa o con oclusión los canales colaterales se desarrollan como un paso para la obstrucción y proveen líquido al área isquémica. Comunicaciones arteriales pequeñas preexistentes crecen en respuesta a los requerimientos en aumento. Entre más crónicas son las oclusiones y más severa es la estenosis más grandes y numerosos son estos vasos accesorios. Conocimiento de la anatomía de estos caminos es importante para la colocación del cateter y para una óptima opacificación de los vasos por debajo de la obstrucción. Por ejemplo oclusión unilateral de la arteria iliaca y común pueden resultar en arterias suplementarias mamaria interna o intercostal ipsilaterales que irrigan la mayoría de la pierna. Colocar el cateter en la bifurcación de la aorta no opaca esta extremidad. El cateter debe colocarse al nivel que llene los vasos colaterales. Los caminos colaterales mayores para la oclusión de las extremidades inferiores (tabla 24.4 y 24.5) Otros caminos colaterales importantes en extremidades inferiores son: a) arteria femoral profunda que provee flujo colateral alrededor de la arteria femoral superficial u obstrucción poplítea B) La arteria peronéa que suple a la arteria tibial posterior o anterior. Suplemento colateral para la arteria renal puede venir de las colaterales peripélvicas y periureteral que son irrigadas por las iliaca interna, adrenal, subcostal y lumbar que se anastomosan con la arteria renal distal y ramas. Estas colaterales producen impresiones extraluminales múltiples en el ureter lleno de contraste. Síndrome del robo subclavio. Si la obstrucción de la arteria subclavia es proximal al origen de la arteria vertebral, puede ocurrir un reflujo en el flujo de la vertebral ipsilateral para dar sangre al brazo afectado. El líquido es desviado de la circulación intracraneal a la arteria subclavia, causando vértigo, síncope, parestesias y disartria en adición de claudicación de las extremidades superiores. Este síndrome afecta más comúnmente a hombres ( H:M 3:1) y el lado izquierdo. Las causas son: ateroesclerosis, vasculitis, compresión del tumor y anomalía vascular congénita. Angiografía muestra líquido retrógrado retardado en la arteria vertebral ipsilateral con opacificación tardía de la arteria subclavia. El DX: reflujo en la arteria vertebral en examinaciones de la carótida en US duplex. Ateroesclerosis Causa más frec. De obstrucción crónica del sistema arterial sistémico. Las placas de la íntima resulta de la proliferación de músculo liso y depósito de colágeno y lípidos extracelulares que se proyectan en la luz del vaso creando estenosis. Placas complejas resultan de calcificación, ulceración y hemorragia intraplaca y trombosis. La estenosis tiende a ocurrir en la bifurcación de los vasos, dobleces aguda o cuando los vasos son deformados por ligamentos o uniones. En angiografía aparecen como áreas irregulares de estrechamiento de la luz excéntricas o concéntricas. Dilatación postestenótica puede ocurrir distal a la estenosis severa. La cual puede progresar a una completa oclusión del vaso, con trombosis formándose por encima de la lesión y propagándose proximalmente a la siguiente rama patente. MANIFESTACIONES CLÍNICAS Claudicación, (dolor intermitente, o calambres por isquemia del músculo inducida por ejercicio), dolor al estar descansando, frío y aturdido, úlceras que no sanan y gangrena. La severidad de los síntomas está cercanamente relacionada a la medida del tobillo al brazo en su razón de presión sistólica (índice- tobillo-braquial). El nivel de claudicación se desarrolla con el nivel de oclusión. Claudicación del muslo y de la nalga indica aortoilia, y claudicación de la pantorrilla aislada indica envolvimiento de la art. Femoral superficial o de la poplítea. La examinación de los pulsos indica el nivel de la enfermedad y determina el mejor aproximamiento para angiografía. Es más común en hombre mayores a los 50 años de edad, mujeres posmenopáusicas y diabéticos, estos últimos tienen mayor severidad de afección a la pantorrilla distal con un cuadro que se presenta a más temprana edad. El síndrome LERICHE es aórtico o bilateral en su manifestación al ocluir la iliaca común caracterizado por claudicación de la Ext. Inferior bilateral e impotencia. Ateroesclerosis puede ocurrir en cualquier parte en el sistema arterial pero es más común en las extremidades inferiores y las carótidas cervicales. En las extremidades inferiores la femoral superficial, vasos aortoiliacos, trifurcación de los vasos y arterias poplíteas son las más involucradas. Muchas lesiones carotídeas envuelven la bifurcación de esta y de la interna proximal. Involucro de la extremidad superior es menos común y usualmente confinada a la arteria subclavia. TROMBOEMBOLIA Causa común de la oclusión de las arterias de las extremidades. La embolia se origina desde el corazón o por aneurismas y se impacta los puntos de las ramas y donde hay estenosis preexistente. Apariencia angiográfica característica: oclusión abrupta de los vasos con un menisco superior convexo. LESION INDUCIDA POR RADIACIÓN. Produce tres patrones de cambios patológicos: a) daño a la intima con trombosis mural resultante dentro de los 5 años despu+és de la radiación. b) Oclusión fibrótica dentro de los 10 años c) Cambios ateroescleróticos acelerados con fibrosis periarterial con un cuadro latente de 20 años o más. Angiografía muestra estenosis de un largo segmento, liso en areas atípicas de ateroesclerosis confinada dentro del puerto de radiación. US Duplex. Puede demostrar la fibrosis periarterial asociada con estenosis. DISPLASIA FIBROMUSCULAR. Envuelve a la arteria renal y no comúnmente la arteria carotídea interna en su porción media o distal (3%) o la iliaca (menos del 1 %). Lesiones de la carótida se asocian con aneurismas intracraneales (25%) y con FMD que envuelve la renal. ENFERMEDAD QUISTICA ADVENTICIA Se refiere a quistes que contienen moco que se desarrollan dentro de la capa subadventicia o la pared del vaso. Acumulación progresiva de moco dentro del quiste compime la luz. Provocando estenosis lisa excéntrica o concéntrica. La arteria es usualmente normal tanto proximal como distal a la lesión. Más frecuente en hombres y debe considerarse como causa de claudicación en pacientes jóvenes. Muchos casos envuelven a la poplítea. TC y RM documentan el componente quístico de la lesión. Tratamiento: escisión quirúrgica e injerto de bypass. SINDROMES VASCULITICOS. Enfermedad BUERGER ( tromboangitis obliterante). Es una vasculitis inflamatoria que típicamente afecta a hombres menores de 40 años quienes casi invariablemente tienen historia de fumadores. Es un proceso obliterativo de hiperplasia de la intima y trombosis usualmente limitada a las arterias y venas pequeñas y de tamaño mediano. Dolor al estar descansando, envuelve a los pies y manos y puede progresar a ulceración y gangrena. Angiografía muestra oclusiones de extremidad distal bilateral, irregularidades en la luz, lesiones de salto, y estrechamientos segmentarios abruptos. Las colaterales en forma de espiral característica con la arteria mayor apareciendo normal y las arterias distales ocluidas son virtualmente el DX. ARTERITIS TEMPORAL (ARTERITIS DE CÉLS. GIGANTES) Es una vasculitis granulomatosa no común que afecta a mujeres blancas mayores de 50 años. La presentación clínica es una enfermedad prodrómica que parece gripa con claudicación eventual de la quijada, síntomas visuales, mialgias, la arteria temporal al tacto es muy sensible. El rango de sedimentación es marcadamente elevado. El DX se confirma con biopsia de la arteria temporal. Las arterias más afectadas son la axilar, o la subclavia distal, la femoral la del antebrazo distal y las ramas carotídeas externa distal. No se ha visto envolvimiento de la innominada, de la subclavia proximal o de la carótida común . El involucro es usualmente bilateral y simétrico. Estas lesiones son típicamente grandes, segmentos lisos de estenosis con adelgazamiento en ambos terminaciones y abundantes colaterales. ARTERITIS TAKAYASU Es una arteritis de céls. gigantes con lesiones similares a arteritis de art. Temporal pero su distribución es distinguible. Típicamente envuelve las arterias carótida y braquiocefalica proximal y rara vez se extiende más allá de la bifurcación de la carótida. Envolvimiento aórtico no se ve en arteritis temporal. ENFERMEDAD VASCULAR DE COLÁGENA. Arteritis reumatoide, LUPUS, y esclerodermia afectan las arterias de tamaño pequeño y medianos de las extremidades superiores distales. El involucro es bilateral y simétrico con estrechamiento de los vasos concéntricos de forma progresiva que conduce a oclusión con pobre desarrollo de colaterales. Frecuentemente se asocia el fenómeno de Raynaud. SÍNDROMES DE ATRAPAMIENTO Síndrome de salida del tórax Compromete un grupo de anomalías anatómicas en las cuales arteria, vena y nervio son comprimidos en su paso a través de las áreas de posible constricción (3): a) El triángulo interescaleno formado por los músculos escaleno anterior y primera costilla. b) El espacio costoclavicular formado por la clavícula por encima y la primera costilla por abajo. c) El túnel del pectoral menor formado por el tendón de este y el proceso coracoideo. La compresión resulta por etiologías congénitas ( costilla cervical, primera costilla anormal o inserción de músculo anormal) o adquiridas ( tumor, fractura de clavícula o costilla que sana aberrante o hipertrofia muscular). El más común es el síndrome del escaleno antiguo que resulta de inserción anormal del escaleno anterior en la primera costilla. Síntomas: Entumecimiento, parestesias, dolor, déficit motos y sensorial y frío, los cuales son exacerbados en algunas posiciones. Si se involucra la arteria el pulso radial en el lado afectado puede disminuir o cesar con la posición sintomática ( abducción del brazo o cuello extendido y cabeza girada) envolvimiento venoso resulta en cianosis intermitente, edema y trombosis. Angiografía se realiza tanto en una posición neutral con los brazos a los lados como en la posición que le produce síntomas al paciente. Tanto la arteriografía como la venografía pueden requerirse si así lo dictan los síntomas. Muchos pacientes con afectación arterial tienen dilatación fusiforme de la arteria distal al nivel de la compresión. Otros hallazgos incluyen estenosis focal, aneurismas y embolización distal. SINDROME DE ATRAPAMIENTO POPLÍTEO Ocurre con compresión de la arteria poplítea con el curso medial anormal de la arteria poplítea en relación a la cabeza medial del gastrocnemio, una inserción anormal del músculo o compresión por el poplíteo. Enfermedad bilateral se ve en el 20% siendo los hombres los más afectados ( H.M 8:1) Síntomas de claudicación de tobillo unilateral en hombres jóvenes puede ser un cuadro súbito. Los hallazgos angioráficos clásicos incluyen desviación medial de la poplítea y estenosis. Puede ser necesaria una vista en estrés ( flexión plantar activa contra resistencia) Otros hallazgos incluyen trombosis de la poplítea y formación de aneurismas. INJERTOS VASCULARES. Se utilizan como tratamiento para las extremidades inferiores cuando hay oclusión y aneurismas de la aorta abdominal. Los injertos frecuentemente son los aortoiliacos y los aortobifemorales los cuales se extienden de la aorta infrarenal a las iliacas externas proximales. Injertos extraanatómicos se extienden desde la arteria axilar a la femoral común ipsilateral, con un injerto que los acompaña extendiéndose a la femoral contralateral y se conocen como “ ax-fem/fem-fem”. Injertos sintéticos puntuales pueden ser difíciles y son usualmente realizados utilizando una técnica de pared única. Debido a la resistencia del material de los injertos y a la fibrosis que se presenta, puede requerirse sobredilatación y colocación de una vaina. Si no se usa, todos los catéteres deben colocarse sobre una cánula guía antes de ser removidos. INJERTOS FEMOROPOPLÍTEOS (FEM-POP) Se usan para enfermedad infrainguinal de bypass y se extienden desde la femoral común a la poplítea por encima o por debajo de la rodilla. Una variante es el injerto fem-distal el cual hace el bypass a una de las trifurcaiones a una distancia variable del tobillo. Estas compuestos tanto por material sintético como por vena autólogo -. Si la vena es removida y removida de extremo a extremo negango la función de las válvulas se le denomina vena safena revertida. Si la vena es izquierda y las partes finales proximal y distl son anastomosadas a las arterias respectivas después de una escisión de válvula utilizando un valvulótomo) se denominan injerto de vena in situ. COMPLIACCIONES DE INJERTO Incluyen trombosis, pseudoaneurismas, infección, hemorragia postoperatoria y fístula injerto entérica. US DUPLEX se utiliza para evaluar los injertos por debajo del ligamento inguinal, con angiografía reservada para cuando hay sospecha de complicación y se planea una intervención. Injertos dentro del abdomen y pelvis son mejor evaluados con TC. Infecciones de injerto típicamente muestran líquido periinjerto y gas. Pseudoaneurismas ocurren en las anastomosis de los injertos. ENFERMEDAD OCLUSIVA RENAL. ATEROESCLEROSIS Es la causa más común 65% de la estenosis arterial renal. Es bilateral en el 40% y ocurre más frecuentemente en pacientes de más de 50 años. Usualmente ocurre en el osteo y dentro del tercio proximal de la arteria. La afección de la arteria renal es casi siempre asociada con enfermedad aórtica e Involucramiento osteal es atribuible a placa ateroesclerótica dentro de la aorta que se extiende a través del orificio de la arteria renal. Cuando hay una rama aislada enferma no es común y es relacionada con involucro de la art. Renal. Toma de muestra de renina de la vena renal puede usarse para determinar el significado hemodinámico de la estenosis de la arteria renal y predecir aquellos pacientes que responderán favorablemente a cirugía o angioplastia. Cateterización selectiva se hace para obtener muestra de venas para determinar renina serosa de cada vena renal y de la VCI. El riñón isquémico produce niveles elevados de renina mientras que suprime la producción del otro riñón. El estudio se hace con el paciente en supino antes del procedimiento ( el estar de pie produce mayor producción de renina), dieta restringida en sal, y no tomar antibióticos ni antihipertensivos (una razón del nivel de renina ( renina de la vena renal a arterial o VCI) del riñón isquémico de más de 0.5 es anormal). La razón del nivel de renina para un riñón normal es cerca de 0. Una razón para un lado isquémico comparado con el no afectado es de más de 1.5 es a uno, considerado también una prueba positiva. Rangos angiplásicas exitosos son 80% para lesiones no osteales y menos del 40% para lesiones osteales. DISPLASIA FIBROMUSCULAR. FMD Responsable del 30% de la estenosis de la arteria renal. Ocurre en mujeres jóvenes y afecta más a la renal derecha. Bilateral en el 65% de los casos. Es un grupo heterogéneo de lesiones de patogénesis desconocida que afecta la íntima, media o adventicia de la arteria. Clasificación: Sitio primario de envolvimiento de la pared de la arteria: hiperplasia íntima, fibroplasia medial 75%, hiperplasia fibromuscular y fibroplasia subadventicia. Tiene una apariencia de collar de cuentas en angiografía. La arteria renal principal distal y media es más frecuentemente envuelta y la renal proximal se ve rara vez envuelta. FMD es la causa más común de hipertensión en niños. El éxito de la angioplastia alcanza el 98% NEUROFIBROMATOSIS Causa estenosis de la arteria renal por compresión extrínseca de la arteria renal por neurofibromatosis o por proliferación medial o íntima desorganizada en el orificio de la arteria renal o en la renal proximal. La angiografía demuestra estenosis nodular o lisa con o sin aneurismas asociados. La hipertensión secundaria a fibromatosis se ve fundamentalmente en niños. POLIARTERITIS NODOSA Es una vasculitis necrotizante rara que afecta las arterias de tamaño pequeño y mediano de múltiples órganos, más comúnmente las arterias hepática 65% y renal 85%. Los ganglios subcutáneos característicos se ven en el 15%. Los hallazgos angiográficos son microaneurismas múltiples, pequeños y saculares. SANGRADO GASTROINTESTINAL SUPERIOR Desgarro de Mallory Weiss Es una hendidura longitudinal en la mucosa localizado en el aspecto posterolateral de la unión esofagogástrica, usualmente en el lado gástrico. Esto es el 14% de los sangrados de GIS y son usualmente asociados con vómito severo y consumo excesivo de alcohol. Los pacientes presentan dolor pectoral izquierdo, y dolor epigástrico izquierdo intenso y puede desarrollar neumotórax y neumomediastino si es transmural. El suplemento arterial es con la art. gástrica izquierda, frénica inferior o gástrica corta. TX es con vasopresina con 88% de éxito o por embolización. GASTRITIS HEMORRAGICA AGUDA Cuenta para el 27% de estos sangrados y se ve en pacientes críticos después de cirugía, quemaduras o trauma o en alcohólicos. La apariencia angiográfica es una mucosa hiperémica difusa con múltiples focos de contraste extravasado. El suplemento arterial es la gástrica izquierda, gastroepiploica. TX es con vasopresina con 84% de éxito o embolización. ULCERAS GÁSTRICAS Causan el 10% de sangrado. Angiografía muestra un foco único de contraste o el signo de pseudovena conforma el contraste fluye desde el sitio de sangrado entre la rugae gástrica. El suplemento arterial es la gástrica izquierda o la gastroepiploica. TX cirugía, vasopresina, o embolización. ULCERA PEPTICA DUODENAL 25% causa de sangrado, la NG aspirada puede ser negativa y un pequeño porcentaje de pacientes se presentan con sangrado de LGI. Otras causas de sangrado duodenal incluyen malformaciones vasculares, aneurismas viscerales y neoplasias. El suplemento arterial es por la art. Gastroduodenal y por la pancreático duodenal inferior. Tanto la celiaca como la AMS deben estudiarse. TX es cirugía o embolización. Vasopresina NO es efectiva por el rico abastecimiento de la celiaca y de la AMS. ANASTOMOSIS POSTQUIRÚRGICA Después de los procedimientos para bypass gástrico ( por ejemplo: gastroyeyunostomía) pueden complicarse por úlceras erosivas en el lado yeyunal. Debido a la anatomía distorsionada después de cirugía varios vasos pueden necesitar ser estudiados. Abastecimiento arterial es usualmente por la AMS. TX vasopresina o embolización cuidadosa. Abastecimiento vascular puede alterarse por cirugía. SANGRADO GASTROINTESTINAL BAJO LGB INTESTINO DELGADO TUMOR Causa más común de sangrado, responsable del 20 al 50% de los casos. angiografía detecta neovascularidad tumoral (crecimiento bizarro, vasos irregulares, con bloqueo A-V) con o sin extravasación de constraste. TX es quirúrgico o por embolización. FÍSTULA AORTOENTÉRICA 10% del sangrado de inst. delgado y es usualmente una complicación a cirugía AAA, tanto como tres semanas después de operado. El duodeno es envuelto en el 80% de los casos donde cruza sobre la aorta. Aire en los tejidos blandos retroperitoneales en la región de la anastomosis sugiere fístula. La angiografía muestra una proyección anterior en forma de pezón, por la anastomosis del injerto aórtico o de forma rara extravasación de contraste en el sitio de la fístula. La angiografía se realiza usando una inyección aórtica no con inyecciones selectivas del AMS. TX es cirugía urgente. Diverticulo del intestino delgado no es común 6% . Se localiza a lo largo del borde mesentérico del intestino. El yeyuno es una fuente de sangrado más común que el ileo. El sangrado es típicamente lento y difícil de DX por angiografía. TX vasopresina, cirugía o embolización. DIVERTICULO DE MECKEL El remanente del ducto onfalomesentérico se encuentra a lo largo del borde antimesentérico en el ileo distal. Los pacientes se presentan con sangrado indoloro atribuible a una úlcera ileal adyacente a la mucosa gástrica heterotópica contenida en el Diverticulo. Un scaneo radionúclido de Meckel es más sensitivo que la angiografía, ya que demuestra la mucosa gástrica. TX es con vasopresina y cirugía. ENFERMEDAD INFLAMATORIA INTESTINAL. Se identifica Angiograficamente como hiperemia difusa, bloqueo A-V y escurrimiento. TX es vasopresina y cirugía. MALFORMACIONES VASCULARES Son responsables del 20% pueden ser solitarias o múltiples como se observa en el síndrome Rendu Osler Weber y usualmente presentan un sangrado crónico recurrente. SANGRADO COLORRECTAL DIVERTICULO COLON Son las causas más comunes de sangrado de TGI. Aunque los divertículos son más comunes en el colon izquierdo un sangrado de colon es más común tres veces en el colon derecho. TRAT. Vasopresina (90% al controlar sangrado) con un rango de resangrado del 20% ) . Cirugía o embolización ANGIODISPLASIA Es una malformación vascular localizada más comúnmente en el colon derecho a lo largo del borde antimesentérico. Es visto en pacientes mayores de 55 años y responsable del 50% del sangrado de colon en un grupo más grande. Angiodisplasia se encuentra en más del 15% sin historia de sangrado de TGI. Aunque el sangrado se ha detectado es un DX de exclusión después de otras causas (Diverticulo, úlceras, neoplasias o colitis). Características clásicas en angiografía son: Opacificación temprana de una vena que drena crecida Opacificación densa persistente de la vena Macizo vascular a lo largo del borde antimesentérico del ciego o colon ascendente. TX cirugía. HIPERTENSIÓN PORTAL El sangrado de las várices esofágica y gástrica cuenta para el 17% de hemorragia de TGS masiva aguda. Las várices son canales venosos que se dilatan en un intento para circundar el líquido al hígado lesionado. Las colaterales comunes son las venas coronarias, que se anastomosan con el sistema de la ácigos en la submucosa del esófago distal y cardias gástrico. Estas estructuras vasculares anormales hacen delgada la mucosa, se proyectan en la luz del esófago y son propensas a erosionarse y sangrar. Se les llama várices ascendentes opuestas a las descendentes vistas con obstrucción de la VCS. En más del 60% de los pacientes con várices documentadas la fuente del sangrado se atribuye a otras causas úlcera o gastritis. La endoscopía confirma el DX y realiza terapia endoscópica si es posible. Cuando no se puede o no es exitosa se puede colocar un tapón portosistémico intrahepático transyugular y embolizar las várices si es necesario. ISQUEMIA MESENTÉRICA Esta entidad comprende un grupo de desórdenes que tienen un punto final en común. Necrosis del intestino (tabla 24.6). Rango de mortalidad 70% , embolismo arterial y trombosis para el 50%, con isquemia no oclusiva cuenta para el 25%. La embolia usualmente tiene una fuente cardiaca con angiografía demostrando el clásico menisco en reversa con la luz a de la AMS cuatro a 6 cm de su origen. Trombosis arterial ocurre con oclusión ateroesclerótica severa preexistente de la celiaca o de la AMS. Síntomas de dolor abdominal postprandial, pérdida de peso y hábitos intestinales alterados son típicos. TX es usualmente quirúrgico aunque infusión intraarterial con vasodilatadores como la papaverina (30 a 50 Mg/H) pueden usarse en casos de isquemia no oclusiva o preoperatorios para optimizar la perfusión del intestino y maximizar la recuperación. OCLUSION VENOSA MESENTÉRICA generalmente afecta las venas de tamaño mediano del intestino delgado medial y cuenta para aprox. el 10% de los casos. Isquemia no oclusiva es el resultado de condiciones que producen estos de bajo flujo, como hipotensión, deshidratación y bajo gasto cardiaco. El intestino responde con una vasoconstricción desproporcionada que conduce a isquemia. Angiografía confirma vasoconstricción difusa sin estructuras anormales. Tanto la trombosis venosa mesentérica como la isquemia no oclusiva pueden presentar sangrado. Etiologías crónicas incluyen ateroesclerosis, displasia fibromuscular y varias vasculitis VENAS CENTRALES ANATOMIA La VCS se forma por la unión de las venas cortas braquiocefálicas izquierda oblicuamente orientada y la derecha orientada verticalmente al nivel de T1. La VCS no tiene válvulas mide 7 cm de longitud y menos de 2 cm de diámetro desciende a lo largo del lado derecho del mediastino y termina en el atrio derecho en T3. La tráquea, rama principal derecha del bronquio, arteria pulmonar principal derecha y la innominada se encuentran en y posterior a la VCS. De forma anterior y a la derecha la VCS es bordeada por el pulmón y la grasa del mediastino. La mayor tributaria de la VCS es la vena ácigos la cual entra al aspecto dorsal en su mitad. La VCI es formada por la unión de las venas iliacas común derecha e izquierda en L5. Asciende a la derecha de la aorta abdominal y anterior a la espina para entrar en el atrio derecho en T8. Una v´palvula rudimentaria (válvula de Eustaquio) se presenta antes de su entrada en el atrio derecho. Sus tributarias principales de la VCI son la hepática T10, renal L2, adrenal derecha y gonadal y venas lumbares. El sistema de la vena ácigos es un complejo venoso paravertebral en par que provee una comunicación colateral importante entre la VCS y la VCI. Este sistema se divide en las venas ácigos y hemiácigos, el cual se encuentra a la derecha y a la izquierda de la columna respectivamente. Ambas son continuación de las venas subcostal y lumbar ascendente y empiezan en L1. La ácigos sigue a la aorta a través del diafragma en T6 donde se arquea anteriormente sobre la rama derecha del bronquio para unirse a la VCS. La hemiácigos asciende dentro del tórax y atraviesa la línea media para unirse a la vena ácigos en T8. TC Y RM son los mejores métodos no invasivos para evaluar entidades patológicas y congénitas de la vena cava y del sistema ácigos. La venografía puede reservarse en los cuales se requieren más detalles funcionales o precursor de intervención. TÉCNICA VENOGRÁFICA Para imagen de la VCI el sitio más común de acceso es la vena femoral. Esta se localiza medial a la arteria y se puede entrar localizando el pulso arterial y pasando la aguja medial a esta. Haciendo que el paciente haga la maniobra de Valsalva distiende la vena y mejora la probabilidad de absceso un syrinx parcialmente llenado con sal es usado para proveer aspiración suave conforme la aguja avanza para asegurar que la arteria no está siendo penetrada permitiendo un retorno libre confirmando la colocación en la vena. Cánulas y catéteres se utilizan de una forma similar a la técnica descrita para el sistema arteria tabla 24.1. La imagen de la VCS se hace teniendo acceso a través del interior de la fosa antecubital de una o ambas extremidades superiores con inyección simultánea o a través de la vena yugular interna. Una ligera posición trendelemburg distiende la vena yugular. Cuando es guiada por US se utiliza para confirmar que la vena yugular esté permeable mientras se permite una punción de la pared anterior evitando lesionar la art. Carótida adyacente. A la yugular interna se debe entrar lateral al musc. Esternocleidomastoideo dentro del cuello medio o en el ápice de las cabezas clavicular y esternal de este mismo músculo más inferiormente. Una guía por US para un aproximación más inferior ayuda a evitar punción de la subclavia y neumotórax. Se debe tener cuidado a la aguja y catéteres de no permanecer al aire libre cuando están en contacto con el sistema venoso central por encima del diafragma ya que la presión intratorácica negativa puede introducir aire en el sistema vascular causando un embolismo de aire en la arteria pulmonar. A la VCS se debe accesar desde el groin y la VCI desde la yugular interna, acceso antecubital o subclavio. Un cateter en forma de cola de cochino se utiliza si la inyección se realiza directamente en la cava o con catéteres selectivos si las inyecciones se realizar en un sitio más periférico tab. 24.1. ANOMALIAS CONGÉNITAS VCS IZQUIERDA Ocurre en el 0.3 % de la población y es una persistencia de la vena cardinal anterior izquierda. La VCS izquierda desciende a través de mediastino anterior izquierdo a la aorta y arteria pulmonar principal para unirse al seno coronario, el cual drena en el atrio derecho. El seno coronario es crecido para acomodarse al aumento de flujo. Una vena cava superior doble (superior izquierda con una superior derecha normal) es la variación más común 85%. Un tercio de estos tiene anastomosis transversa entre las cavas pares. Una vena cava superior izquierda única es rara y se asocia con enf. congénita cardiaca. CONTINUACIÓN ÁCIGOS DE LA VENA CAVA INFERIOR Se atribuye a la ausencia de porción intrahepática de la VCI por falla de la vena subcardinal derecha para anastomosarse con las venas hepáticas. Las venas hepáticas drenan en el atrio derecho a través del segmento posthepático de la VCI. Las venas iliacas y renal drenan a través de la ácigos y hemiácigos a la VCS. Los hallazgos incluyen dilatación de la ácigos, arco ácigos y la VCS. Continuación de la hemiácigos es mucho menos común y puede drenar a través de la comunicación normal con la ácigos a trevés de una VCS izquierda persistente o por hemiácigos accesoria. VENA CAVA INFERIOR DUPLICADA Se presenta en el 3% de la población y es persistente por las venas supracardinal izquierda y derecha. La cava inferior izquierda es continuación de la vena iliaca izquierda y asciende a la izquierda de la aorta antes de unirse con la vena cava inferior derecha, a través de la renal izquierda CAVA INFERIOR IZQUIERDA SIN CAVA INFERIOR DERECHA Ocurre en el 0.2 % de la población y, similar a la VCS duplicada cruza la línea media al nivel de las venas renales y asciende normalmente en el segmento intrahepático. Vena renal izquierda retro aórtica/ circunaórtica. La vena renal izquierda retroaórtica (2%) cruza detrás de la aórta en lugar de por su camino anterior a la aorta. La presencia de vena renal izquierda circumaórtica y preaórtica ( 8%) encierra la aorta para unirla a la VCI. TRASTORNOS VENOOCLUSIVOS OBSTRUCCIÓN DE LA VCS Resulta de compresión extrínseca o trombosis intraluminal. La hipertensión venosa marcada en la cabeza y extremidades superiores se conoce como síndrome de la VCS. Hallazgos clínicos dilatación de las venas de la cabeza y extremidades superiores: edema y plétora de la cara, y torso superior; cianosis y edema conjuntival, mareos, síncope y cefalea; y distress respiratorio por edema de vía aérea. Si la obstrucción ocurre lentamente una red colateral compensatoria a trevés de cualquiera o combinación de la ácigos, mamaria interna, vertebral, vertebral, o torácica lateral desarrolla en complejo clínico que no es aparente. CAUSAS DE OBSTRUCCIÓN DE LA VCS INCLUYEN: Malignidad, trombosis por catéteres en vena central por largo tiempo, granulomatosis mediastinica, aneurismas aórticos y mediastinitis fibrosante. Malignidad es por mucho la causa más común 65 a 97% de los casos y puede comprimir de manera extrínseca o invadir completamente la luz o ocluir la luz por trombos murales. La causa más común son carcinomas broncogénicos, linfomas y METS, especialmente las que resultan de ca. De mama. OBSTRUCCIÓN DE LA VCI Es el resultado más común de un tumor. Ca de cél. Renal se extiende en la vena cava inferior a través de las venas renales. Los tumores hepáticos y adrenales pueden invadir la luz y linfadenopatía extrínseca comprime la VCI . Causas no neoplásicas incluyen: extensión de trombos desde las ext. Inferiores, trombosis de los filtros cavales, coagulopatía, falla congestiva cardiaca, infección y síndrome Budd Chiari. Causas extrínsecas no neoplásicas incluyen: Hepatomegalia, acitis masiva, fibrosis retroperitoneal y AAA inflamatoria. Obstrucción funcional puede resultar por compresión del útero grávido o una masa abdominal grande. VENAS PERIFÉRICAS ANATOMIA EXTREMIDADES SUPERIORES Es drenada predominantemente por el sistema venosos superficial, la vena basílica cursa a lo largo del aspecto ulnar del antebrazo y brazo superior medial para continuar como vena axilar. La vena cefálicas se encuentra a lo largo del aspecto radial del antebrazo y asciende en el brazo superior anterolateral para unirse a la vena axilar por debajo de la clavícula. El sistema profundo consiste de pequeñas venas pares que siguen las arterias para vaciarse en la basílica. La vena axilar se vuelve la vena subclavia en el borde lateral de la primera costilla. EXTREMIDAD INFERIOR Es drenada principalmente por el sistema venosos profundo que consiste de venas pares en el tobillo que siguen a las arterias tanto en curso como en nombre. La tibial anterior, tibial posterior y peronéa se unen para formar una vena poplítea por debajo de la unión de la rodilla. La vena poplítea se continua en el muslo como la vena femoral superficial, el cual entonces se une por la femoral profunda para formar la femoral común en el margen inferior de la cabeza del fémur. La poplítea y femoral superficial ocasionalmente son duplicadas. El sistema superficial es compuesto por las venas safenas mayores y menores. Las menores empiezan en la pantorrilla lateral y cursan sobre el tobillo posterior para unirse a la poplítea o venas safenas mayores. La vena safena mayor se origina cerca del maleolo medial y asciende por la pierna anteromedial para vaciarse en la vena femoral común ( VFC) en el ligamento inguinal. Múltiples venas comunicantes pequeñas entre el sistema superficial y profundo en el tobillo y pantorrilla inferior se les llama venas perforantes y estas contienen válvulas y son responsables del flujo desde el sistema superficial al profundo. La Vena femoral común entra a la pelvis medial a la art. Femoral común y se continúa como la vena iliaca externa. IMAGEN Del sistema venoso es usualmente realizado para detectar trombosis venosa profunda y permanece predominantemente en US Duplex, auxiliado por venografía contrastada. Venografía radionúclido puede realizarse en unión con escaneo de pulmón por perfusión de ventilación. TÉCNICA DEL VENOGRAMA CONTRASTADO VENOGRAFIA DE LA EXT. INFERIOR utiliza una técnica ligera. El paciente se para en una caja con la pierna no afectada con la mesa inclinada 30 a 45grados. Una vena dorsal del pie es canulada ( idealmente dirigido hacia los talones para facilitar el llenado del sistema venoso profundo) y una infusión IV o heparinizada salina comienza. Se aplica un torniquete en el muslo para ayudar a forzar que el contraste entre en el sistema profundo. La inyección IV de 90 a 120 ml de contraste al 60%, con imagen de la extremidad y de la pelvis. Llenado del sistema iliaco y de la VCI es facilitado con la maniobra de Valsalva en el paciente mientras se masajea el tobillo. VENOGRAFIA DE LA EXTREMIDAD SUPERIOR Se realiza para evaluación de obstrucción de la vena subclavia o axilar . Una vena antecubital es canulada y se inyecta contraste bajo control fluoroscópico con grabación en punto o secuencia digital. TROMBOSIS VENOSA PROFUNDA EXTREMIDAD INFERIOR. La prevalencia verdadera de trombosis venosa profunda es desconocida ya que la enf. permanece asintomática en muchos pacientes. Un tercio de los pacientes con TVP que no muestran señas de TVP tienen trombos de la extremidad más inferior . Además el DX clínico es erróneo en 505 de los casos. Factores de riesgo para TVP incluyen inmovilización prolongada , edad avanzada, embarazo, uso de anticonceptivos orales, obesidad, cirugía abdominal y ortopédica). Trauma severo, infarto del miocardio, falla cardiaca congestiva, malignidad, policitemia y TVP previa. E n muchos pacientes el trombo se origina en el tobillo, en pacientes; que sufren cirugía de cadera, TVP es más probable a desarrollarse en el sistema iliofemoral . El síndrome May- Turner es compresión de la vena iliaca común izquierda por la arteria iliaca común derecha anterior. La compresión pulsátil constante induce la cicatrización íntima y adherencias en forma de red dentro de la vena provocando inflamación crónica de la vena izquierda y riesgo de trombosis venosa. EXTREMIDAD SUPERIOR TVP es mucho menos común que en el Ext. Inferior pero su incidencia aumenta como resultado del uso frecuente de catéteres venoso central, que producen ensanchamiento. Otras causas incluyen trauma, síndrome de la salida torácica. Trombosis de esfuerzo ( síndrome Paget- Schroetter) es una trombosis espontánea de la vena axilosubclavia que se produce después de ejercicio extenuante con compresión de la vena durante abducción forzada. TVP dentro de la extremidad superior puede ser una fuente de embolia pulmonar. Imagenología El único hallazgo que llega a una conclusión de TVP agudo en venografía de contraste es un defecto de llenado dentro de la luz de la vena. Hallazgos que son sugestivos de TVP: Terminación abrupta de la columna de contraste en la vena, inhabilidad para opacar la vena y formación de ramas colaterales. Mientras más crónica es la obstrucción, más colaterales pueden detectarse. Signos de TVP crónico: Defecto de llenado mural excéntrico: recanalización con establecimiento de un canal excéntrico irregular; pérdida de las válvulas, oclusión persistente y venas perforantes incompetentes y varices. SINDROME POSTFLEBÍTICO Es una manifestación de TVP crónico con destrucción de válvula y un sistema venoso recanalizado ineficiente. Estasis venosa crónica causa cambios en la piel (hiperpigmentación y endurecimiento) dolor, inflamación , várices y úlceras estásicas venosas, típicamente en los tobillos. FLAGMASIA CERULEA DOLENS Es una condición grave que resulta de TVP extenso del sistema iliofemoral. Marcada elevación de presión venosa en la extremidad conduce a inflamación progresiva con compromiso de la circulación arterial, resultando en gangrena. ARTERIAS PULMONARES ANATOMIA La arteria pulmonar principal está confinada dentro del pericardio mide 3 cm de diám. 5 cm de largo y se extiende desde la válvula pulmonar hasta la bifurcación en las art. Pulmonares der. e izq. las cuales miden cada una 2 cm de diámetro. La art. Pulmonar derecha cursa post. a la aorta descendente y la VCS se divide en una ascendente ( tronco anterior) que irriga el lóbulo superior y una rama descendente (interlobar) que irriga el lóbulo inferior y medial. La art. Pulmonar izquierda es la continuación de la art. Pulmonar medial conforma hace arco sobre la rama del bronquio pulmonar izquierdo. Sigue la curva del arco aórtico al cual se conecta por el ligamento arterioso. La art. Pulmonar izquierda se divide en una rama ascendente que irriga el lóbulo superior y una descendente que irriga la língula y lóbulo inferior. Presiones de la arteria pulmonar normal: promedio de 25/8 mmHg. IMAGEN El método de imagen depende de la condición a evaluar. Para enfermedad embólica RX y ventilación / perfusión radionúclido es seguido por angiografía si se requiere. Para anomalías vasculares, RX ayudada por TC Y RM puede hacer todo lo que se requiera. Angiografía es para dx inciertos, si se necesita información más detallada, cirugía o intervención percutánea. ANGIOGRAFÍA El sitio de acceso común es la vena femoral aunque puede usarse la yugular interna derecha o la antecubital. Los catéteres son de cola de cochino y tienen una curva especial que permiten fácilmente maniobrar a través del corazón. Catéteres con globo de oclusión se utilizan en casos especiales cuando se requiere visualización detallada o inyecciones estándar a la art. Pulmonares derecha e izquierda están contraindicadas. Pueden ser necesarias cánulas para negociar anomalías septales congénitas o grandes cámaras del corazón derecho. El cateter pasa a través de la tricúspide, ventrículo derecho y válvula pulmonar a la arteria pulmonar. Conforme pasa a través del ventrículo derecho se necesita un monitoreo cardiaco cuidadoso para detectar disrritmias inducidas por catéter que pongan en peligro la vida. El cateter es dirigido en la Pulmonar der. E izq. Y la imagen se realiza en inspiración profunda utilizando CA o digital. Se prefiere la Ca biplana con posicionamiento oblicuo posterior. PRECAUCIONES/CONTRAINDICACIONES HIPERTENSIÓN DE LA ART. Pulmonar CON PRESIONES SISTÓLICAS MAYORES A 70 MMHG es contraindicación de angiografía tab. 24.7 Inyecciones manuales subselectivas pueden ser necesarias para prevenir la falla aguda cardiaca a cor pulmonale. En la presencia de un abultamiento en la rama izquierda la manipulación del cateter en el VD puede inducir un bloqueo de la rama derecha provocando un bloqueo completo del corazón que ponga en riesgo la vida. Pacientes con bloqueo requieren marcapaso temporal antes de la angiografía Pulmonar. ANOMALIAS CONGENITAS AGENESIA UNILATERAL de la art. Pulmonar es una anomalía no común asociada a irrigación arterial sistémica, hemitórax pequeño, hemidiafragma elevado y cambio del mediastino al sitio afectado, hendidura ipsilateral de la costilla puede ser evidente por hipertrofia de las arts. Intercostales para irrigar el pulmón. UV/Q demuestran ausencia de perfusión con ventilación normal. TC y RM documentan la arteria Pulmonar ausente. ARTERIA Pulmonar IZQUIERDA ABERRANTE Es atribuible a un origen anormal de la art. Pulm. Izquierda de tanto la Pulmonar medial distal o de la pulmonar derecha. La arteria berrante cruza por encima de la rama principal del bronquio principal derecho a través del mediastino entre la tráquea y el esófago al hilio izquierdo. Hallazgos incluyen un hilio izquierdo pequeño, una masa mediastínica a la derecha, indentación anterior del esófago lleno de bario y enfisema obstructivo del pulmón derecho si la rama principal derecha del bronquio es comprimida. Embolismo Pulmonar EP Se requiere un DX acertado de EP porque el rango de mortalidad de pacientes no tratados es del 30% vs 8 % en tratados. El DX clx. Es rara vez hecho porque los pacientes no tienen síntomas ni signos específicos. La fuente más común de émbolos es TVP de Ext. Inferiores. El DX de TVP depende del sitio involucrado. Tobillo TVP no tratado tiene menos del 10% de incidencia de EP mientras de coágulo dentro de la vena poplítea pone al paciente en riesgo del 50% de EP. Sin embargo el 30% de los casos de EP confirmado no tienen evidencia de TVP de ext. Inferior . La muerte por EP se asocia con obstrucción de más del 50% de la cama arterial Pulmonar. Esto crea un crecimiento súbito de la resistencia vascular pulmonar y de la resistencia vascular Pulmonar conduciendo a una falla del VD. RX TORAX Muchos pacientes tienen anomalías no específicas. Su utilidad es excluir otras que se parezcan a la EP por ejemplo neumotórax, neumonía, fx costilla, etc. Y ayudar a la interpretación de scaneo V/Q. V/Q Se interpreta en grados de probabilidad. Puede utilizarse para dirigir el angiograma Pulmonar al área afectada. TC Y RM Demuestran un gran embolo central como defectos de llenado en la art. Pulmonar principal. Ambos son limitados por resolución espacial y pueden perder un poco de émbolo periférico. PATOLOGÍA NO EMBOLICA MAV Pulmonar o fístulas arteriovenosas pulmonares son comunicaciones anormales entre las arterias y venas pulmonares creando un bloqueo de derecha a izquierda aunque estas comunicaciones fistulosas pueden ser adquiridas trauma o infección, la mayoría son congénitas. Más comúnmente una arteria única y una vena en el lóbulo inferior es involucrada; sin embargo muchas lesiones complejas involucran múltiples vasos. Un tercio son múltiples cerca del 60% de los pacientes con MAV múltiples tienen hemangiomas o telangiectasias extratorácicas asociadas en una condición conocida como telangiectasia hemorrágica hereditaria o síndrome Rendu Osler Weber. En pacientes con este síndrome 15 tienen MAV Pulmonares . COMPLICACIONES. Cianosis, hemoptisis, trombocitopenia, émbolo paradójico, y abscesos cerebrales. Hallazgos incluyen masas lobuladas de tamaño variable dentro del tercio interior del pulmón adyacente al hilio. La arteria que alimenta y la vena que drena pueden detectarse. TC y RM detectan múltiples lesiones además de definir la anatomía. Angiografía se reserva para casos difíciles, para cirugía o embolización. ANEURISMAS Los micóticos resultan de Tb ( a. Rasmussen, embolia séptica y neumonías necrotizantes) pueden romperse en un bronquio y causar hemoptisis. Arteria Pulmonar dilatada puede verse en hipertensión Pulmonar de larga evolución, bloqueos cardiacos de izquierda a derecha y desórdenes de tejido conectivo. DESORDENES OCLUSIVOS Estrechamiento y oclusión de las arterias pulmonares puede ser por arteritis (Takayasu) Neoplasias pulmonares metastásicos o primarios, compresión extrínseca por ganglios hiliares neoplásicos o granulomatosos o mediastinitis fibrosante. Coartación de la arteria Pulmonar puede localizarse tanto central como periféricamente. El tipo congénito se presenta usualmente central y se asocia con estenosis de la válvula Pulmonar y otras anómalas cardiacas. Coartaciones adquiridas vistas en síndrome post. rubéola pueden ser centrales o periféricas.