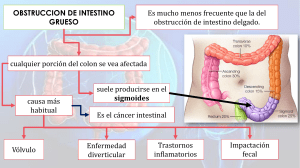
OBSTRUCCIÓN INTESTINAL Una obstrucción intestinal se refiere al bloqueo intestinal, es una afección potencialmente grave en la que los intestinos están bloqueados. El bloqueo puede ser parcial (incompleto) o totalmente ocluido (completo) sin compromiso vascular. En la obstrucción intestinal estrangulada existe un flujo vascular comprometido asociado con necrosis y / o gangrena. ETIOLOGÍA Al abordar las probables causas de obstrucción intestinal es importante clasificarlas, de acuerdo a su origen (intraluminal, intramural o extrínseca), locación (proximal o distal), progresión (simple o estrangulada) y tiempo de inicio (aguda, subaguda o crónica). En cuanto a localización, el 60% provienen del intestino delgado en el adulto. Aproximadamente, el 80% se deben a hernias o tumores cancerígenos; si se tuvo un procedimiento quirúrgico abdominal previo hasta un 90% se deben a adherencias. CLASIFICACIÓN ETIOLÓGICA DE OBSTRUCCIÓN INTESTINAL. Se conoce con el nombre genérico de íleo a la detención del tránsito digestivo independientemente de su causa. Se clasifican en: Paralítico o adinámico. Existe una causa funcional que altera el peristaltismo, sin existir una causa obstructiva al paso del contenido endoluminal. La causa más frecuente es la cirugía abdominal (íleo reflejo posquirúrgico). Tras la cirugía, el intestino delgado es el primero en recuperar la movilidad a las 24 h, seguido del estómago (24-48 h), siendo más lento en el colon (entre 3-5 días). Se ha demostrado que la SNG no aporta ningún beneficio en su prevención, y sí lo hacen la analgesia eficaz posoperatoria y la introducción precoz de la alimentación oral (ambos incluidos en los programas de fast-track o de recuperación rápida tras determinadas cirugías). Otras causas son las lesiones que afectan al retroperitoneo, lesiones torácicas (neumonía basal, fractura costal), causas sistémicas (hipopotasemia, hiponatremia, hipomagnesemia, hipocalcemia, anemia aguda o septicemia), medicamentos (morfina y derivados, anticoagulantes, fenotiacinas) y estados que producen una hiperactividad del sistema nervioso simpático. El tratamiento es aspiración gástrica por sonda, hidratación o nutrición intravenosa y corrección de trastornos hidroelectrolíticos. La resolución viene marcada por la emisión de gases y deposiciones. Si no responde a este tratamiento conservador, debe replantearse el diagnóstico y puede requerir intervención quirúrgica. Obstructivo o mecánico. Existe una causa orgánica que lo produce. Espástico. Es una hiperactividad descoordinada del intestino que se observa en la intoxicación por metales pesados, porfiria y uremia. Se debe tratar la enfermedad sistémica. Íleo de la oclusión vascular. Movilidad descoordinada del intestino isquémico/necrosis/obstrucción funcional/dolor difuso. FUNCIONAL () Regulacion nerviosa por 2 plexos Riego sanguíneo mesentérica sup e ing y tronco celiaco UNA OBTRUCCION VA DEL DUONENO AL ANGULO. INTRALUMINALES Cuerpo extraño INTRAMURALES Congénito Íleo biliar Lesiones polipoideas y exofíticas Impactación bario Intususcepción Enterocolitis Parásitos Atresia duodenal Duplicación intestinal Meconio Bezoar Impactación fecal Lesiones por radiación Inducida por medicamentos Constricción por isquemia Neoplasias viejitos Primario Efecto masa externo Absceso Páncreas anular Pseudoquiste pancreático Carcinomatosis Endometriosis Embarazo Hernias 2da causa + fr Pared abdominal Metástasis/ carcinomatosis Trauma Internas Vólvulo Divertículo de Meckel Proceso inflamatorio Enfermedad de Crohn Diverticulitis EXTRINSECAS Adherencias + frec Qx previa Postquirúrgicas Postinflamatorias Brida: Banda fibrosa anormal que unen trozos del asa, van por fuera PREVENCION: ANTICOAGULACION SEPARACION MECANICA No meter tanto las manos en cx sino los instrumentos ESTEROIDES/CITOTOXICOS TECNICA QX/ NO INVASIVA TALCO Y ALMIDON ELIMINAR EVITAR CUERPOS EXTRAÑOS Cubrir áreas isquémicas con epliplon NO SUTURAR AREAS DESHIDRATADAS CLINICA Y DIAGNOSTICO Clínica: Una obstrucción intestinal simple se caracteriza por dolor abdominal leve, vómitos (fecaloideos, si es distal), distensión abdominal (mayor cuanto más distal sea la obstrucción), hiperperistaltismo con ruidos metálicos o silencio intestinal, No ha hecho deposiciones o gases Los signos de alarma deben hacer sospechar obstrucción complicada con sufrimiento de asas por estrangulación. Exploración: Abdomen distendido, timpánico, con ausencia de ruidos hidroaéreos. Se debe investigar la presencia de cicatrices abdominales y masas. Es necesario descartar que el paciente tenga una hernia incarcerada. HC: Por que llegó: Constipación, no gases. Antx: Qx, que tipo, perdida de peso (tumor), hernias si esta incarcerada, diarrea con sangre, alt cardiacas, FA, antc IAM, (Trombosis mesenterica), vomito (electrolitos HipoK) Dolor: Duele, mecánico, si no, usualmente paralitico. PRUEBAS COMPLEMENTARIAS: Analítica: Entre los datos de laboratorio existe hemoconcentración, alteraciones hidroelectrolíticas y la amilasa sérica puede estar aumentada. La leucocitosis o la acidosis metabólica deben hacer sospechar estrangulación. Radiografía de abdomen: Los hallazgos radiológicos son determinantes En las obstrucciones de ID son característicos los niveles hidroaéreos y la imagen “en pila de monedas” en localización mesogástrica. El colon suele estar desprovisto de gas (no hay aire distal a la obstrucción). Se debe buscar aire en la vía biliar y cálculos biliares opacos de forma sistemática (hay que descartar íleo biliar). Dilatación de asas cuando está en decúbito. TC con contraste: Si la causa no está identificada, no hay cirugías previas, ni hernias a la exploración, la TC abdominal permite realizar una aproximación diagnóstica y el grado de repercusión visceral (isquemia). Son signos de sufrimiento el edema/engrosamiento de la pared intestinal, neumatosis intestinal o gas a nivel portal, entre otras. Pancoas TRATAMIENTO El 90% de las obstrucciones de ID se resuelven de forma conservadora. El tratamiento inicial se realiza con SNG y reposición hidroelectrolítica (sueros intravenosos). Se plantean los siguientes escenarios: - Si se identifica una laparotomía previa. La mayoría de los pacientes en los que la obstrucción se atribuye a bridas, se resuelven tras el tratamiento conservador. - - - Obstrucción por carcinomatosis intestinal. El tratamiento debe plantearse desde una estrategia paliativa pues refleja una enfermedad oncológica avanzada. El objetivo del tratamiento debe ser el alivio sintomático mediante SNG, sueros, antieméticos y corticoides. Colocación de sonda nasogástrica (SNG): Uno de los pilares del tratamiento de las obstrucciones de intestino delgado es la descompresión del segmento obstruido mediante una SNG. Es preciso verificar la correcta colocación de la misma, tanto para su uso descompresivo (como es el caso del tratamiento de la obstrucción) como previo a su uso para nutrición enteral. El empleo de SNG debe ser correcto, pues existen complicaciones derivadas de su mal uso o colocación como: Traumatismo de tejidos circundantes. Neumotórax. Aspiración y bronconeumonía. Desplazamiento intracraneal (si existe disrupción de lámina cribosa). La resolución Qx es viable cuando: Hay una obstrucción por hernia / maligna / cuerpo extraño. EVA>4 + Leucos >10k y PCR >75 Obstrucción completa y CPK >130 Líquido libre por TAC o edema del mesenterio Pctes sometidos a Px Qx 6 semanas previo al episodio de Obs. Intestinal. Drenaje de mayor de 500 ml >3 días Bridas, tumor, laparotomía Hernias, herniactomia. OBSTRUCCIÓN DE INTESTINO GRUESO (ETIOLOGIA Y FISIOPATOLOGÍA) La obstrucción del colon suele estar causada principalmente por cáncer colorrectal (más frecuente en recto y sigma) también la pueden ocasionar vólvulos, diverticulitis, enfermedad inflamatoria intestinal y colitis actínica o rádica. El lugar más frecuente de perforación es el ciego porque tiene un diámetro mayor, y según la Ley de Laplace, soporta una mayor tensión de pared. También se perfora el lugar de la tumoración primaria por adelgazamiento y distorsión de las capas normales del intestino. El defecto de riego sanguíneo produce una traslocación bacteriana hacia los vasos y linfáticos mesentéricos, lo que multiplica las posibilidades de complicación séptica en el posoperatorio; si se perfora, la mortalidad es muy elevada. CLINICA Los síntomas de la obstrucción de colon son dolor y distensión abdominal, vómitos y estreñimiento, con incapacidad para expulsar gases y heces. La obstrucción debida a CCR suele instaurarse de forma lenta, mientras que la ocasionada por un vólvulo se produce de forma súbita. La distensión cólica es mayor si se produce en asa cerrada o si la válvula ileocecal es competente, lo que aumenta el riesgo de isquemia y perforación. Puede acompañarse de deshidratación, septicemia, alteración de los ruidos intestinales con ruidos metálicos, masa abdominal palpable y peritonitis. En un paciente con obstrucción de intestino grueso en el que aparece fiebre, taquicardia o signos de irritación peritoneal, se debe sospechar estrangulación o perforación, lo que requiere cirugía urgente. TRATAMIENTO Depende de la causa; en general se tratan de forma conservadora (dieta absoluta y sueros o nutrición) hasta llegar al diagnóstico etiológico, salvo que aparezcan signos de isquemia o perforación (irritación peritoneal, fiebre, acidosis metabólica), donde está indicada la intervención quirúrgica urgente. Tumores Obstructivos del colon. Vólvulos colónicos: Es la torsión axial de un segmento intestinal alrededor de su mesenterio (produce una obstrucción en asa cerrada y compromiso vascular). La localización más frecuente es el sigma, seguida del ciego, y la menos habitual es el colon transverso y ángulo esplénico. VÓLVULO DEL SIGMA: Es la localización más frecuente. La torsión se produce en sentido antihorario. Presenta una elevada mortalidad quirúrgica, que depende fundamental mente de la existencia o no de necrosis intestinal, de ahí la importancia de un diagnóstico precoz. Factores de riesgo: Sexo masculino, dieta rica en fibra vegetal (países pobres), ancianos con encamamiento prolongado y pluripatología o residentes de instituciones geriátricas o mentales. Además, constituye la oclusión más frecuente durante el embarazo. Clínica: Se manifiesta por un cuadro de obstrucción intestinal con dolor abdominal y distensión rápida (asa cerrada). Cuando progresa aparece fiebre, leucocitosis y expulsión de líquido fecal teñido de sangre, que sugieren isquemia, necrosis o perforación. SIEMPRE SE PRODUCE EN SENTIDO CONTRARIO AL RELOJ Diagnóstico: Debe orientarse desde la clínica, buscando en la exploración: - Signos de sepsis: fiebre, taquicardia, taquipnea e hipotensión (en casos graves). Tacto rectal: ausencia de heces en la ampolla. Signos abdominales: distensión, timpanismo, ruidos de lucha… Aparecerá irritación peritoneal si progresa hacia gangrena. Se debe realizar una analítica completa con coagulación. La aparición de leucocitosis con desviación izquierda sugiere isquemia intestinal. En la radiografía de abdomen se aprecia importante dilatación colónica con una imagen de “asa en omega” o “en grano de café”. Si esto no es concluyente, el enema con contraste hidrosoluble muestra la falta de progresión en el lugar de la torsión (imagen “en pico de pájaro”), que lo diferencia de una neoplasia. En ausencia de peritonismo y neumoperitoneo, la colonoscopia confirma el diagnóstico y además es terapéutica. Si persisten dudas diagnósticas, se debe realizar una TC abdominal. Tratamiento: La prioridad inicial es la resucitación del paciente que se hará durante el proceso diagnóstico con SNG y sueros. - El tratamiento inicial, si el paciente está estable y sin sospecha de gangrena, es intentar la devolvulación mediante colonoscopia (que a su vez permite visualizar el aspecto de la mucosa) y la colocación posterior de una sonda rectal durante 2-3 días. Esta estrategia tiene una tasa de éxito alta, sin embargo, debido a su alta recurrencia (aproximadamente la mitad de los casos) debe realizarse resección electiva (sigmoidectomía con anastomosis primaria), si el riesgo quirúrgico es aceptable, frente a otras opciones menos agresivas. Si no se logra la descompresión por medios no quirúrgicos o en la colonoscopia, o se evidencia gangrena, debe intervenirse. Las opciones quirúrgicas en este caso son: o Si existe gangrena o inestabilidad: resección del segmento no viable y colostomía terminal (Hartmann). o Si no existen signos de gangrena: resección y anastomosis primaria. o Si existe megacolon: se debe realizar una colectomía subtotal con anastomosis ileorrectal. VOLVULO DEL CIEGO: Es la segunda localización más frecuente de vólvulo. Es más común en mujeres de edad media. Clínica: El cuadro clínico es el de una obstrucción de intestino delgado caracterizado por vómitos y distensión abdominal. Es típico el dolor agudo cólico (síntoma más frecuente). Si aparecen signos de sepsis (fiebre, taquicardia o hipotensión) y/o irritación intestinal, debe sospecharse sufrimiento intestinal. Diagnóstico: Se debe solicitar una radiografía de abdomen como primera prueba de imagen. Radiológicamente se encuentra un ciego ovoide muy dilatado en epigastrio o hipocondrio izquierdo, con ausencia de aire en el colon y recto distal. Tratamiento: La descompresión no quirúrgica es poco útil, por lo que el tratamiento de elección es la cirugía de entrada. Cuando se presenta gangrena, es obligada la resección, realizando exéresis del tejido gangrenado asociada a ileostomía proximal y fístula mucosa (de colon ascendente o transverso), sin hacer anastomosis. Si no existe gangrena, hay más opciones terapéuticas: - Hemicolectomía derecha. Devolvulación y cecopexia (fijación al parietocólico derecho). En pacientes extremadamente graves, cecostomía. PSEUDOOBSTRUCCION INTESTINAL: Es un trastorno crónico en el que existen signos y síntomas de obstrucción sin lesión obstructiva. Puede asociarse a esclerodermia, mixedema, lupus eritematoso, amiloidosis, esclerosis sistémica, lesiones por irradiación, abuso de fármacos (fenotiacinas), miopatía o neuropatía visceral. Los pacientes tienen episodios recurrentes de vómitos, dolor y distensión abdominal de forma característica. El tratamiento es el de la enfermedad de base y de apoyo. El síndrome de Ogilvie: es la pseudoobstrucción aguda de colon, segmentaria o total, en ausencia de obstrucción mecánica. Ocurre en pacientes ancianos, encamados, con enfermedades crónicas (cardiológicas) o tras traumatismos (fractura vertebral) o cirugía. Muchos presentan trastornos hidroelectrolíticos o toman opiáceos. La causa que origina el cuadro no está clara. FISIOPATOLOGIA: Se atribuye a una dilatación colónica por un desequilibrio autonómico, que se corrobora por el alivio de los síntomas ante bloqueo adrenérgico (neostigmina). SINTOMATOLOGIA: La sintomatología es intermitente, y es característica la distensión abdominal sin dolor en las fases tempranas, que típicamente afecta al colon derecho y transverso. DIAGNOSTICO: El diagnóstico se confirma mediante radiografía de abdomen, donde se observa una dilatación colónica en ausencia de causa mecánica, siendo raros los niveles hidroaéreos. Existe un elevado riesgo de perforación cuando el diámetro cecal es mayor de 12 cm. TRATAMIENTO 1. El tratamiento debe ser escalonado, debe comenzarse de forma conservadora con ayuno, sonda rectal, enemas de limpieza y corrección hidroelectrolítica, en ausencia de signos de sufrimiento. 2. Si fracasan las medidas iniciales o ante diámetros cecales superiores a 10 cm, se comienza con neostigmina por vía intravenosa, agente inhibidor de la acetilcolinesterasa que estimula el sistema nervioso autónomo parasimpático restableciendo el peristaltismo. 3. La colonoscopia descompresiva está indicada si no hay respuesta o se produce la recidiva tras la neostigmina. 4. Excepcionalmente, hay que practicar una resección si existe perforación o cuando fracasa la colonoscopia, por el riesgo de perforación. Se realizará una colectomía ± colostomía o cecostomía según el estado del paciente.