Gametogénesis: Formación de Gametos y Fecundación
Anuncio

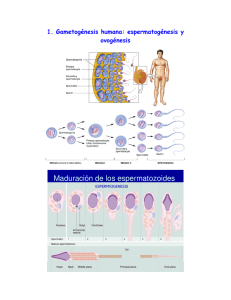
GAMETOGÉNESIS Es el proceso a través del cual se forman y desarrollan las células germinativas (gametos). Prepara a las células sexuales para la fecundación. Durante el proceso el número de cromosomas se reduce hasta la mitad y se modifica la forma de las células. FASES 1 ORIGEN Y MIGRACIÓN DE LAS CÉLULAS GERMINALES DESCRIPCIÓN Los precursores de los gametos (células germinales primordiales) se originan en el epiblasto durante la segunda semana, cruzan la línea primitiva durante la gastrulación y migran hacia la pared del saco vitelino. Luego se dirigen hacia el epitelio del intestino primitivo posterior hasta alcanzar los primordios gonadales. Una vez en las gónadas las CGP inician una fase proliferativa mitótica rápida. 2 AUMENTO DEL NÚMERO DE CÉLULAS GERMINALES MEDIANTE MITOSIS Ovogonias (CG mitóticamente activas en la mujer): Atraviesan un periodo intenso de mitosis en el ovario embrionario, desde el segundo hasta el quinto mes de gestación, la población aumenta de unos pocos miles hasta 7 millones (Máximo de CG en el ovario), poco tiempo después, las ovogonias sufren una degeneración natural llamado atresia. Espermatogonias (CG mitóticamente activas en el varón): La mitosis comienza pronto en los testículos embrionarios, pero cesa al principio del segundo trimestre de gestación y se reanuda en la adolescencia, desde la pubertad subpoblaciones de espermatogonias experimentan oleadas periódicas de mitosis. MEIOSIS FEMENINA 3 REDUCCIÓN DEL NUMERO DE CROMOSOMAS MEDIANTE MEIOSIS Cuando las ovogonias comienzan la primera división meiótica en el período fetal avanzado se denominan ovocitos primarios. Cuando los ovocitos primarios entran en la fase de diploteno de la primera división meiótica, se produce el primero de los dos bloqueos del proceso meiótico. Los ovocitos primarios también se preparan para la fecundación produciendo varios miles de gránulos corticales, los gránulos corticales impiden la entrada de un exceso de espermatozoides durante la fecundación. Todos los ovocitos primarios permanecen detenidos en la fase de diploteno de la meiosis hasta la pubertad. En la primera división meiótica poco antes de la ovulación se producen dos células hijas desiguales. Una es grande y se denomina ovocito secundario, y la otra es pequeña y se denomina primer cuerpo polar. Los ovocitos secundarios comienzan la segunda división meiótica, pero de nuevo el proceso se detiene, esta vez en metafase. Los ovocitos secundarios no fecundados no completan la segunda división meiótica. MEIOSIS MASCULINA 3 REDUCCIÓN DEL NUMERO DE CROMOSOMAS MEDIANTE MEIOSIS Comienza después de la pubertad. Cuando los descendientes de una espermatogonia han entrado en el ciclo meiótico como espermatocitos primarios, tardan varias semanas en concluir la primera división meiótica. El resultado es la formación de dos espermatocitos secundarios, que inmediatamente entran en la segunda división meiótica. Unas 8 horas después ya ha acabado y se obtienen cuatro espermátidas haploides. La duración total de la espermatogénesis humana es de 64 días. OVOGÉNESIS Es la secuencia de acontecimientos por la que las ovogonias se transforman en ovocitos maduros. Maduración prenatal de los ovocitos: Las ovogonias aumentan de tamaño hasta formar ovocitos primarios, a medida que se forman aparecen células de tejido conjuntivo que los rodean formando una capa única de células foliculares aplanadas. El ovocito primario rodeado por esta capa de células es un folículo primordial. A medida que el ovocito primario aumenta de tamaño, las células epiteliales foliculares adquieren una configuración cuboidea y, más tarde, cilíndrica, formando un folículo primario. Al poco tiempo, el ovocito primario queda rodeado por una cubierta de material glucoproteico acelular amorfo, la zona pelúcida. 4 MADURACIÓN ESTRUCTURAL Y FUNCIONAL FINAL DE LOS ÓVULOS Y ESPERMATOZOIDES Maduración posnatal de los ovocitos: Después del nacimiento no se forman ovocitos primarios, a diferencia de lo que ocurre con los espermatocitos primarios cuya producción es continua. Los ovocitos se mantienen en fase latente en los folículos ováricos hasta la pubertad. A medida que madura el folículo, el ovocito primario aumenta de tamaño y poco tiempo antes de que se produzca la ovulación completa la primera división meiótica que da lugar a un ovocito secundario y al primer corpúsculo polar. El ovocito secundario recibe casi todo el citoplasma, durante la ovulación, el núcleo del ovocito secundario inicia la segunda división meiótica que solamente progresa hasta la metafase, momento en el cual se detiene. Si un espermatozoide se introduce en el ovocito secundario, se completa la segunda división meiótica y de nuevo la mayor parte del citoplasma lo retiene una célula, el ovocito fecundado y la otra célula, denominada segundo corpúsculo polar, igual que el primer corpúsculo polar. ESPERMATOGÉNESIS Es la secuencia de acontecimientos a través de la cual las espermatogonias se transforman en espermatozoides maduros. Luego del proceso de meiosis masculina las espermátidas se transforman gradualmente en cuatro espermatozoides maduros a través de un proceso denominado espermiogénesis. Los espermatozoides se desplazan de forma pasiva desde los túbulos seminíferos hasta el epidídimo, en donde quedan almacenados hasta que alcanzan la madurez funcional. Se continúa con el conducto deferente, a través de cuyo interior los ESPERMIOGÉNESIS espermatozoides alcanzan la uretra. ELEMENTOS HISTOLÓGICOS TESTÍCULO OVARIO FECUNDACIÓN Consiste en una serie de procesos que comienzan cuando los espermatozoides inician la penetración de la corona radiada que rodea el óvulo y terminan con el entremezclamiento de los cromosomas maternos y paternos tras la entrada del espermatozoide en el óvulo. Estimula al ovocito penetrado por un espermatozoide para completar la segunda división meiótica. Restablece el número diploide normal de cromosomas (46) en el cigoto. Es el mecanismo en el que se fundamenta la variación en la especie humana a través de la mezcla de los cromosomas maternos y paternos. Determina el sexo cromosómico del embrión. Da lugar a la activación metabólica del ovótido (un ovocito casi maduro) e inicia la segmentación del cigoto FASES 1 2 3 PENETRACIÓN DE LA CORONA RADIADA ADHESIÓN A LA ZONA PELÚCIDA REACCIÓN ACROSÓMICA Y PENETRACIÓN DE LA ZONA PELÚCIDA DESCRIPCÍON Cuando los espermatozoides llegan al óvulo en la parte ampular de la trompa de Falopio, se encuentran con la corona radiada, que representa la capa externa del complejo ovular. Esta es una densa capa de células con una matriz intercelular compuesta por proteínas y una elevada concentración de hidratos de carbono, en especial ácido hialurónico, la hialuronidasa de la cabeza del espermatozoide desempeña una función esencial en la penetración de la corona radiada y la hiperactivación. La zona pelúcida consta de cuatro glucoproteínas (ZP1 a ZP4). Una vez que han atravesado la corona radiada, los espermatozoides se fijan con gran firmeza a la zona pelúcida mediante la membrana plasmática de su cabeza. Al unirse a la zona pelúcida, los espermatozoides de los mamíferos sufren la reacción acrosómica. Esto produce la salida de múltiples enzimas que se almacenan en el acrosoma. Esta reacción es estimulada por la molécula ZP3. A medida que se desprenden las vesículas de las membranas fusionadas se libera el contenido enzimático del acrosoma, ayudando a que el espermatozoide se abra camino a través de la zona pelúcida. Tras la reacción acrosómica, el espermatozoide puede comenzar la penetración de la zona pelúcida en condiciones satisfactorias. Dicha penetración se logra mediante la combinación de la propulsión mecánica originada por los movimientos de la cola del espermatozoide y de la apertura de una vía mediante la acción de las enzimas acrosómicas. 4 5 6 7 UNIÓN Y FUSIÓN DEL ESPERMATOZOIDE Y EL ÓVULO EVITACIÓN DE LA POLISPERMIA ACTIVACIÓN METABÓLICA DEL ÓVULO Tras un desplazamiento a través del espacio perivitelino, el espermatozoide entra en contacto con el óvulo. Las moléculas de la membrana plasmática de la cabeza del espermatozoide llamadas fertilina y ciritestina, se unen a las moléculas de integrina a6 y proteína CD9 presentes en la superficie del óvulo. La fusión real entre el espermatozoide y el óvulo, mediada por integrinas sobre la membrana del ovocito, convierte a sus membranas en una sola continua. Cuando un espermatozoide se ha fusionado con un óvulo debe evitarse la entrada de otros (poliespermia) por lo que ocurre un bloqueo que es de corta duración. Inmediatamente después de la entrada del espermatozoide, ondas sucesivas de Ca++ pasan al citoplasma del óvulo, la exposición al Ca++ produce la fusión de estos últimos con la membrana plasmática y la salida de su contenido al espacio perivitelino. Los polisacáridos liberados se hidratan y se hinchan, lo que hace que la zona pelúcida se eleve de la superficie del óvulo. Esta reacción, llamada reacción de zona, elimina la capacidad de los espermatozoides para adherirse a la zona pelúcida y atravesarla. La entrada del espermatozoide en el óvulo inicia algunos cambios importantes en el interior del óvulo. En efecto, el espermatozoide introduce en el óvulo un factor soluble que estimula una vía que conduce a la secreción de pulsos de Ca++ dentro del citoplasma del óvulo estimulando una rápida intensificación de la respiración y el metabolismo del óvulo mediante un intercambio de Na+ extracelular por H+ intracelular. Poco después de que la cabeza del espermatozoide entre en el citoplasma del óvulo, la permeabilidad de su membrana nuclear comienza a aumentar. Tras la reducción de los puentes disulfuro de las protaminas a grupos sulfhidrilo mediante el glutatión reducido en el ovoplasma, las protaminas DESCONDENSACIÓN se separan con rapidez de la cromatina del espermatozoide y ésta comienza a desplegarse en DEL NÚCLEO DEL ESPERMATOZOIDE el núcleo (pronúcleo) a medida que se aproxima al material nuclear del óvulo. Durante la fase de la formación del pronúcleo, el material genético del pronúcleo masculino sufre una dismetilación, mientras que la metilación se mantiene en el genoma femenino 8 9 CONCLUSIÓN DE LA MEIOSIS EN EL ÓVULO Después de la entrada de un espermatozoide en el óvulo, el núcleo de éste, que se había detenido en la metafase de la segunda división meiótica, completa la última división y libera un segundo cuerpo polar al espacio perivitelino. Alrededor del material cromosómico femenino se forma una membrana pronuclear. DESARROLLO Y FUSIÓN DE LOS PRONÚCLEOS MASCULINO Y FEMENINO En los pronúcleos haploides en desarrollo tiene lugar la replicación de ADN, y cada cromosoma forma dos cromátidas a la vez que los pronúcleos se aproximan entre sí. Cuando los pronúcleos masculino y femenino entran en contacto, sus membranas se rompen y los cromosomas se entremezclan. Los cromosomas maternos y paternos se organizan con rapidez alrededor de un huso mitótico, derivados del centrosoma del espermatozoide, como preparación de una división mitótica normal. En este momento puede decirse que el proceso de fecundación se ha completado, y el óvulo fecundado se denomina cigoto. ALTERACIONES MAS FRECUENTES EN LA FERTILIDAD PATOLOGÍA DESCRIPCIÓN SÍNDROME DE OVARIO POLIQUÍSTICO FALLO OVÁRICO PREMATURO HIPERPROLACTINEMIA ENDOMETRIOSIS Es la alteración endocrinológica más frecuente en la mujer, ya que afecta casi al 10% de las mujeres en edad reproductiva. En estas mujeres, los ovarios fabrican mayor cantidad de andrógenos y esto interfiere en el desarrollo y la liberación del óvulo. Por ello, estas mujeres pueden no ovular y de esta forma, suelen tener reglas irregulares (opsomenorrea) o incluso ausencia de menstruación (amenorrea). El fallo ovárico prematuro (menopausia precoz) consiste en un cese de la actividad ovárica antes de los 40 años, es decir, casi 10 años antes que la mayoría de las mujeres. Además de provocar la ausencia de reglas, produce una disminución de los estrógenos, lo que aumenta el riesgo de osteoporosis. La hiperprolactinemia puede causar reglas irregulares, secreción de leche, disminución de la libido, y en los hombres impotencia y aumento del pecho. La endometriosis es una enfermedad benigna que consiste en el crecimiento de tejido endometrial, típico del útero, fuera de este órgano. Lo más frecuente es que aparezca en los ovarios y en la cavidad abdominal. Se desconoce la causa exacta de la esterilidad en las mujeres con endometriosis. Algunas pueden sufrir obstrucción de las trompas, o presentar una reserva de ovocitos disminuida o un empeoramiento de la calidad de los mismos. También se han asociado problemas de implantación del embrión. REFERENCIAS BIBLIOGRÁFICAS 1. Carlson, B.- Embriología Humana y Biología del Desarrollo, 6° Edición, Ed. Elsevier. 2. Moore, Persuad, Torchia Embriología Clínica, 11° Edición, Ed. Elsevier 3. Langman, Sadler- Embriología Médica, 13° Edición, Ed. Lippincott Williams & Wilkins. 4. Anatomy Atlases: A digital library of human anatomy information Anatomy | Anatomy Atlas | Human Anatomy | Cross Sectional Anatomy | Anatomic Variation [Internet]. Anatomy atlases: atlas of microscopic anatomy A functional approach - histology | histology atlas; [consultado el 29 de octubre de 2021]. Disponible en: https://www.anatomyatlases.org/MicroscopicAnatomy/MicroscopicA natomy.shtml 5. Torres J. Lifeder [Internet]. Túbulos seminíferos: funciones, estructura y tipos; 7 de julio de 2017 [consultado el 29 de octubre de 2021]. Disponible en: https://www.lifeder.com/tubulos-seminiferos/. 6. Salazar R. Reproducción asistida en Vitoria - Gasteiz | Reprodución art [Internet]. 5 enfermedades que afectan a la fertilidad; 21 de agosto de 2018 [consultado el 1 de noviembre de 2021]. Disponible en: https://reproduccionart.com/enfermedades-afectan-fertilidad/.