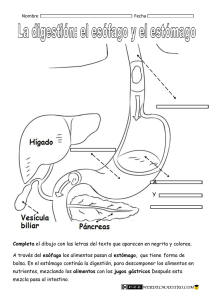
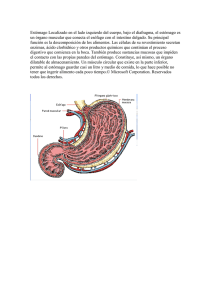
IMAGENOLOGÍA II PARCIAL ESÓFAGO – ESTÓMAGO – DUODENO ESOFAGO ANATOMÍA: El esófago es un conducto cilíndrico, muscular, tapizado por mucosa, que comunica la faringe con el estómago. Para su estudio se divide en 3 segmentos de acuerdo a su recorrido, estos son: cervical, torácico y abdominal. El esófago cervical tiene su origen en el borde inferior del músculo constrictor inferior de la faringe, situado frente al borde inferior del cartílago cricoides a nivel de la 6. ª O 7.ª vértebra cervical, a partir de la 2.ª vertebra torácica se continua con el esófago torácico y se extiende por el tórax situado en la región posterior del mediastino superior, al que recorre verticalmente en el plano medio prevertebral hasta la 4.ª o 5.ª vértebra torácica. Luego se separa de la columna vertebral y se desvía a la derecha, dejando lugar para la aorta por lo que surge una inflexión cóncava a la derecha, a partir de la 7.ª vértebra torácica el esófago se desvía a la izquierda, creando una inflexión cóncava a la izquierda, posteriormente desde la 9. ª vertebra torácica se dirige al abdomen a través del hiato esofágico del diafragma. En su trayecto abdominal se orienta hacia la izquierda y se continúa con el cardias gástrico. Su longitud es de aproximadamente 25-30 cm. Cuando está vacío sus paredes se encuentran en contacto entre sí y se distiende durante la alimentación. Tiene dos estrechamientos funcionales: Esfínter esofágico superior: mide de 2 a 4 cm. Esfínter esofágico inferior: mide 4 cm de longitud. Estos son detectados con manometría esofágica, es una prueba para evaluar la función motora del esfínter esofágico superior, el cuerpo esofágico y el esfínter esofágico inferior. Presenta 3 estrechamientos anatómicos los cuales son visibles en estudios radiológicos contrastados y endoscópicos: estas son frecuentemente las áreas de mayor predisposición patológica. Cricoideo: 14 mm de diametro Torácico (bronco-aórtico): 15-17 mm. Provocado por la bifurcación traqueal y el cayado aortico Existe un estrechamiento mínimo y discreto producido por la compresión de la arterio pulmonar derecha y su estrecha relación con el bronquio izquierdo Frénico (diafragmático): 16-19 mm. Al atravesar el diafragma. TÉCNICAS DE ESTUDIO: Esofagograma: es un estudio radiológico selectivo para evaluar la forma y el funcionamiento deglutorio del esófago, se basa en la administración de un contraste positivo (sulfato de bario) y su monitoreo por fluoroscopia (radiografías en tiempo real de órganos en movimiento) para seguir la progresión del bario desde la orofaringe hasta el estómago. La fluoroscopia se hace en dos etapas: 1.Doble contraste (bario diluido-aire) con el objetivo de observar la superficie del esófago. 2.Contraste simple: se llena el esófago con bario diluido y bario espeso para visualizar patrones mucosos. El examen usual con ingesta de bario abarca el esófago, estómago y duodeno. Oblicua anterior derecha (de elección porque despeja el mediastino posterior y permite mejor visualización del esófago) Posición: Rotar 35-40 grados con la parte anterior derecha pegada a la mesa. Rayo central: perpendicular a la mesa, dirigido a D6 o D7 Oblicua anterior izquierda: Posición, Rotar 35-40 grados con la parte anterior izquierda pegada a la mesa. Rayo central: perpendicular a la mesa, dirigido a D6 o D7. PA: px frente a la placa, barbilla ligeramente elevada y se hace la exposición en apnea, se centra el rayo en la línea media a nivel de la segunda vertebra dorsal. Lateral: px en posición lateral, barbilla ligeramente elevada, los brazos por encima de la cabeza. Rayo centrado en línea media del cuello a nivel de la quinta vértebra cervical. Esofagoscopia: consiste en introducir un esofagoscopio por la orofaringe para observar el esfínter esofágico superior, la mucosa y todo el trayecto hasta el estrechamiento diafragmático, permite extraer fragmentos de la pared patológica para biopsia. Ecografía endoscópica: se realiza mediante un endoscopio combinado con un transductor de ecografía, que genera una imagen de la pared del esófago y del tejido que lo circunda. La proximidad del transductor al área que se explora produce una imagen con mayor resolución que otros estudios por imágenes. Esta técnica permite guiar la toma de muestras de las estructuras que se observen como nodos linfáticos o tumores. ESTÓMAGO El estómago es un reservorio muscular interpuesto entre el esófago y el duodeno, donde se acumulan los alimentos y cuya mucosa segrega jugo gástrico. Ocupa casi todo el hipocondrio izquierdo y gran parte del epigastrio. Está situado parcialmente en el receso subfrénico izquierdo, encima del mesocolon transverso, debajo del hígado y del diafragma. Está orientado al comienzo, hacia abajo y adelante, luego se acoda a la derecha franqueando el plano mediano. Su forma y orientación cambian con frecuencia según los tiempos de la digestión y la posición del cuerpo, puesto que el estómago es a la vez extensible y móvil. El estómago tiene forma de J, con una porción descendente o vertical y una porción horizontal, y cuando está distendido adquiere una forma piriforme. Tiene dos caras, una anterior y otra posterior con dos curvaturas, una mayor y otra menor. Posee dos extremos u orificios, uno superior llamado cardias, y otro inferior, el conducto pilórico. La curvatura mayor se extiende desde el borde superior del cardias hasta el borde inferior del píloro, su trayecto es cóncavo hacia abajo al nivel del fundus, se hace vertical a lo largo de la parte izquierda del cuerpo gástrico, luego cóncavo hacia arriba en el polo inferior del estómago y finalmente se dirige oblicuamente ascendente a la derecha. La curvatura menor también se extiende del cardias al píloro. Al principio es vertical a lo largo del cuerpo gástrico y luego se curva bruscamente dirigiéndose a la derecha, arriba y ligeramente atrás a nivel del antro y el canal pilórico para continuarse con el borde superior del duodeno. Se considera el hilio gástrico. formando un tubo dilatado corto conocido como ámpula hepatopancreática o ámpula de Vater. La mucosa gástrica se caracteriza por presentar pliegues paralelos al eje mayor del estómago. La pared gástrica comprende cuatro capas, de la más superficial a la más profunda son: serosa, muscular, submucosa y mucosa. El estómago está rodeado por el peritoneo gástrico el cual funciona como medio de sostén. 3.Porción horizontal (3ª porción): Mide casi 10 cm de longitud. Constituye con la porción descendente un ángulo de aproximadamente 90°, la flexura inferior del duodeno (rodilla inferior del duodeno). Se dirige de derecha a izquierda, pasa por delante de la columna vertebral a la altura de L3 y L4 y de los vasos prevertebrales y por detrás de los vasos mesentéricos superiores. Es cóncava hacia atrás, está contenida en la pinza vascular aorticomesenterica. El cardias es el punto más fijo del estómago, situado a nivel de T11 (undécima vertebra torácica) a 10 cm de la pared abdominal anterior y 40 cm de la arcada dentaria. El esófago desemboca en el orifico del cardias que tiene una función de esfínter, el cardias está separado del fondo gástrico por la escotadura o angulación cardial o ángulo de Hiss. 4.Porción ascendente (4ª porción): Mide aproximadamente 2.5 cm, se dirige hacia arriba, a la izquierda y algo hacia atrás, hasta el flanco izquierdo de la 2ª vértebra lumbar. En este lugar se relaciona con el cuerpo del páncreas y se une al yeyuno en el ángulo duodenoyeyunal. En la porción vertical del estómago, de arriba abajo se distingue el fundo gástrico, convexo hacia arriba, habitualmente su interior presenta aire, es la parte más alta y ancha del estómago, la parte más elevada del fundus gástrico se denomina fórnix gástrico o polo superior, el fundus se continua hacia abajo con el cuerpo gástrico, el cual tiene forma cilíndrica, es aplastado de adelante hacia atrás y bien delimitado por sus bordes laterales, luego se encuentra la extremidad inferior o tuberosidad menor, desciende más o menos abajo en el abdomen y se continua y comunica a la derecha con la porción pilórica, de dirección horizontal, a menudo es oblicua hacia arriba y a la derecha, formando un embudo que se estrecha en dirección al píloro. La parte más declive del estómago se puede designar polo inferior. En el extremo inferior de la curvatura menor se encuentra la incisura angular o pilórica. La porción pilórica se encuentra distal a esta incisura. La primera parte de esta porción corresponde al antro pilórico, este se continúa con el canal pilórico y el duodeno. 5.El ángulo duodenoyeyunal o de treitz, está sostenido por una banda fibro-muscular que se conoce como músculo suspensorio del duodeno se inserta en la tercera y cuarta porción del duodeno (musculo de Treitz), que lo une al pilar izquierdo del diafragma. DUODENO El intestino delgado se extiende desde el píloro hasta el ciego; tiene una longitud variable entre 6 a 7 m, y se divide en tres porciones: duodeno, yeyuno e íleon. El duodeno es la primera porción del intestino delgado, su nombre deriva del latín duodeni, que significa 12, ya que mide 12 traveses de dedo (alrededor de 25 cm). Su trayecto comienza en el píloro y termina en la unión duodenoyeyunal; es la porción más corta, ancha y fija del intestino delgado, tiene la forma de un anillo incompleto, abierto arriba y a la izquierda, dispuesto alrededor de la cabeza del páncreas y tiene una localización retroperitoneal (excepto los 2.5 cm proximales). Se distinguen cuatro porciones y una terminación, la flexura duodenoyeyunal. 1. Porción superior (1ª porción): Mide cerca de 5 cm. Está situada en el flanco derecho de la 1ª vértebra lumbar, es oblicua hacia arriba, atrás y a la derecha, se extiende desde el píloro hasta el cuello de la vesícula biliar, donde se incurva hacia abajo y se continúa con la porción descendente. En su origen presenta una prominencia: la ampolla o bulbo duodenal 2.Porción descendente (2ª porción): Mide alrededor de 7.5 cm, forma con la porción anterior un ángulo de 60° a 80°, la flexura superior del duodeno (rodilla superior del duodeno). La porción descendente es vertical y retroperitoneal, está ubicada a la derecha de la columna lumbar, por delante de los procesos costales de L1 a L4. Esta porción recibe los conductos excretores biliar y pancreático a treves del esfínter de oddi y suelen unirse La superficie interna del duodeno por encima de la terminación del conducto biliar y de los pancreáticos, es bastante lisa, presenta poco pliegues. Más abajo existen pliegues transversales, irregulares, circulares, las válvulas conniventes. El duodeno está constituido por tres capas: mucosa, submucosa y muscular. TÉCNICAS DE EXPLORACIÓN: La demostración radiográfica requiere de un medio de contraste artificial, el estómago y el duodeno requieren para su demostración radiológica la administración por vía oral de una papilla contrastada de bario. Técnica radiológica: El paciente debe estar en ayunas y no haber tomado ninguna sustancia opaca mínimo 3 días antes. Primero debe tomarse una radiografía simple de abdomen. Luego el px debe ingerir un vaso de papilla contrastada de bario bajo monitoreo flouroscopico. Durante el estudio, las radiografías se realizan en diversas proyecciones: AP, laterales u oblicuas, las oblicuas anteriores pueden ser derecha o izquierda, la más utilizada es la oblicua anterior derecha. Se toman las radiografías durante la fluoroscopia con el chasis debajo de la mesa, partiendo de la posición supina, debe girarse al px 45° a la derecha, elevando el lado izquierdo. El brazo izquierdo está sobre la cabeza y el derecho sobre la mesa. El rayo debe centrarse en la línea media a la altura del borde costal inferior. Actualmente es usual la técnica de bario con doble contraste. Se toman radiografías en las posiciones de supino y oblicua derecha. Cuando el px está en posición prona, el bario está en el cuerpo y el antro y el gas en el fondo gástrico. En posición supina, el bario se encuentra en el fondo gástrico y el gas en el cuerpo y antro. Para mantener el bario en el estómago y dejar que entre al duodeno, el px debe girarse sobre el lado izquierdo. En posición erecta, el bario penetra en el antro gástrico y su peso alarga el estómago, el gas distiende el fondo. El estudio del duodeno se realiza con doble contraste en las posiciones prona y supina con rotación variable del px hacia la izquierda. En las radiografías con contraste de bario, los pliegues de la mucosa gástrica y duodenal se observan como una imagen no homogénea recorrida por líneas paralelas ya que el bario tapiza la mucosa y llena los espacios situados entre los pliegues. Endoscopia: se realizan introduciendo por la boca un fibroscopio, permiten examinar en detalle tola la mucosa gástrica, fotografiar zonas sospechosas y retirar muestras para su estudio. Laparoscopia: luego de la inyección de gas en la cavidad peritoneal, se introduce un aparato óptico a través de la pared abdominal, permite explorar la pared anterior del estómago en toda su extensión. PATOLOGÍAS ACALASIA Amiloidosis Enfermedad de Chagas ESOFAGITIS Inflamación del esófago como consecuencia del daño de la mucosa por sustancias irritantes o infecciones Clasificación: Por reflujo gastroesofágico: es la causa mas frecuente de esofagitis Por cáusticos: por la ingestión accidental de sustancias como lejía Infecciosa: por cándida , VIH, CMV, herpes Eosinofílica: por alergias alimentarias Medimecamentosa: por antibióticos (tetraciclinas) y por bisfosfonatos Es un defecto en la abertura del segmento terminal del esófago por alteraciones en su inervación intrínseca. Esta alteración se caracteriza por una infiltración inflamatoria del plexo mientérico de Auerbach esofágico que acaba provocando una relajación anómala del EEI (esfínter esofágico inferior) para la deglución, así como falta de peristalsis. Clínica: pirosis (Aumenta con el decúbito y al aumentar la presión intraabdominal, Se alivia con antiácido), disfagia, odinofagia, regurgitación, dolor torácico retroesternal (es común en la esofagitis por reflujo, y en casos de esofagitis por cáusticos el dolor es intenso) Clasificación: Acalasia primaria o idiopática: Cuando se desconoce la causa de la degeneración neuronal inflamatoria Acalasia secundaria o pseudoacalasia: es causado por patologías que cursan con trastornos de la motilidad esofágica y que son indistinguibles de la acalasia primaria. Cínica: Disfagia (en un inicio para líquidos y luego sólidos), regurgitación, dolor torácico con progresiva anorexia y pérdida de peso. La acalasia se diagnostica con un esofagograma baritado y la manometría esofágica. SIGNOS RADIOLÓGICOS 1. Marcada dilatación del cuerpo esofágico 2. Pérdida de la peristalsis 3. Estenosis gradual en EEI con nivel hidroaéreo (punta de lápiz o pico de pájaro). Flecha roja 4. Pérdida del aire en la cámara gástrica (signo de kerkring) 5. Retardo del paso del contraste al estomago 6. En casos avanzados: esófago muy dilatado y deformado (forma sigmoidea) flechas amarillas 1. Signos Radiológicos: Los más generales son Cambios en la mucosa: a) Engrosada y desorganizada, b) Pliegues dentados con finas estrías transversas (FLECHAS BLANCAS) 2. Estrechamiento del calibre. 3. Alteraciones en el tono y motilidad, dado por rigidez segmentaria y disminución de la peristalsis 4. En la Esofagitis eosinófila: esófago en anillo: estenosis en forma de anillo en la columna de bario (FLECHA NEGRA) HERNIA HIATAL (HH) Es una condición anatómica adquirida que se define como la protrusión o prolapso del estómago proximal o cualquier estructura no esofágica a través del hiato esofágico Clasificación: Según los criterios de Allison se han identificado los siguientes tipos de hernias hiatales HERNIA HIATAL POR DESLIZAMIENTO (TIPO I) En la Manometría esofágica hay los siguientes hallazgos: 1. Tono EEI ↑ 2. Aperistalsis 3. ↑ Presión basal cuerpo esofágico 4. Ausencia de relajación EEI DX DIFERENCIAL: se realiza con endoscopia o biopsia para distinguir enfermedades que pueden simular la acalasia y que se denominan acalasias secundarias o pseudoacalasias. Estas enfermedades son: Infiltración del EEI por un cáncer de esófago o estómago. El más frecuente es el de cardias como causa de pseudoacalasia Cicatrices por radiación Ascienden cardias y fundus por el hiato esofágico, debido a que el ligamento freno – esofágico no mantiene la unión gastroesofágica (UGE) en la cavidad abdominal. No hay saco herniario Este es el tipo más frecuente HERNIA HIATAL PARAESOFÁGICA O RODANTE (TIPO II) Asciende solamente el fundus gástrico, permaneciendo el cardias en posición normal. Hay saco herniario. HERNIA HIATAL MIXTA (TIPO III) Son una combinación de la tipo I y II, en las que la UGE y el fondo se desplazan libremente por el mediastino HH TIPO III HH TIPO IV Dx Diferencial: Otros tipos de Hernias (adquiridas o congénitas) Duplicación del cístico Cístico neurogénico Tumores neurogénicos TUMORES BENIGNOS DE ESÓFAGO TIPO IV Aparecen cuando otros órganos en lugar o además del estómago se hernian a través del hiato. De forma característica estas hernias son grandes y contienen parte del colon o del bazo, además del estómago, dentro del tórax. 1.LEIOMIOMAS: es el tumor benigno más frecuente del esófago y, usualmente, se localiza en el tercio inferior del esófago y de forma intramural. Clínica: presentan con disfagia y dolor torácico cuando alcanzan un tamaño mayor a 6 cm, y son masas generalmente móviles no obstructivas que rara vez causan dilatación esofágica. Clínica: La tríada clásica de disfagia, dolor torácico y regurgitaciones de larga evolución Las HH tipo I con frecuencia son asintomáticas y cuando presentan síntomas, estos son los asociados al reflujo gastroesofágico por la disfunción del esfínter esofágico inferior, o a la obstrucción mecánica del esófago distal o del estómago pirosis tos crónica, regurgitación, disfonía, laringitis o faringitis. En las HH tipo II, III, IV los síntomas se presentan por La obstrucción mecánica se presenta con mayor y provoca: disfagia, plenitud gástrica postprandial, vómitos y epigastralgia. Además, la hernia puede usar espacio pulmonar, provocando disnea, asma y bronquitis. Signos Radiológicos: 1. Son encontradas como hallazgos incidentales en las radiografías de tórax de rutina. Se puede observar una masa retrocardiaca con un nivel hidroaéreo. 2. Presencia de la unión gastroesofágica en el diafragma 3. Presencia de pliegues mucosos gástricos dentro de la hernia ( estas pueden causar deformidad del esófago y del fondo gástrico, el esófago tortuoso presenta una unión de forma excéntrica con el borde de la hernia) 4. Edema e inflamación de la mucosa esofágica HH TIPO I HH TIPO II Dx diferencial: se hace con cáncer de esófago, tumores de estroma gastrointestinal (GIST) y otros tumores benignos del esófago. Hallazgos radiológicos: Imagen en la que se observa compresión y adelgazamiento de la luz esofágica por una lesión fusiforme en el tercio distal del esófago 2.PÓLIPOS FIBROVASCULARES: Son tumores subepiteliales e intraluminales de lento crecimiento que, generalmente, se localizan en el esófago proximal, se presentan con pedículos largos —los cuales crecen distalmente— y el pólipo puede encontrarse distal a su sitio de implantación. Clínica: No producen molestias por largo tiempo, pudiendo el paciente debutar con regurgitación del pólipo y asfixia, o más frecuentemente con disfagia. Signos radiológicos: Se encuentra la imagen correspondiente a un pólipo fibrovascular esofágico, en la que se observa una lesión redondeada intraluminal en el tercio distal del esófago. TUMORES MALIGNOS DE ESÓFAGO El desarrollo de cáncer de esófago es más elevado en pacientes con esofagitis cáustica, esófago de Barrett, acalasia o disfagia sideropénica. 1.CARCINOMAS: Carcinoma escamoso (epidermoide): generalmente en los 2/3 superiores. Adenocarcinoma: +Fq en tercio distal. Clínica: Síntomas iniciales: Disfagia (inicialmente para sólidos, progresivamente para líquidos), dolor y PP → Suponen afectación del 60% de la circunferencia esofágica (Es de dx tardío). Puede haber disfonía por afectación del nervio laríngeo recurrente, etc. Diagnóstico: RX de Tórax: Generalmente no muestra alteraciones, pero puede simular o se puede presentar como: Ensanchamiento mediastínico. Nivel HA en esófago. Desplazamiento anterior de la tráquea. Abultamiento retrotraqueal. Masa de tejido blando visible Adenomatoso: 10-20% de los pólipos gástricos. Más frecuentes en px >50 años. En la evaluación endoscópica se presentan como lesiones pedicualdas o sésiles localizadas principalmente en el antro y en la incisura y fondo gástrico. Lesiones únicas y de tamaño menor a 2 cm. Tienen mayor potencial de malignización. Pólipos de glandula fúndica: glándulas dilatadas revestidas por epitelio fúndico. Sésiles. Apariencia transparente, vidrio deslustrado, mismo color de la mucosa normal adyacente. Multiples o únicos. Pólipo fibroide inflamatorio: puede encontrarse en todo el TGI, únicos, bien circunscritos, sésiles o pediculados, y recubiertos de mucosa de apariencia normal. Signos Radiologicos: Pólipos gástricos hiperplásicos: las flechas apuntan a múltiples defectos de llenado en las paredes anterior y posterior del estómago, algunos delineados por el bario, otros grabados en bario que representan numerosos pólipos gástricos pequeños. Esofagograma con doble contraste: o Lesiones menores de 1,5 cm pueden parecer lesiones benignas. o Pueden aparecer fístulas traqueoesofágicas. o Se caracteriza por la presencia de un segmento esofágico estenosado de contornos asimétricos, irregulares, ulcerados y fijos, y de bordes proximales abruptos. Imágenes con defecto de llenado múltiple, menores de 1 cm, de bordes definidos, redondeados u ovalados. Dx diferencial: Estenosis por RGE, adenocarcinoma gástrico que infiltra el esófago, acalasia. TUMORES BENIGNOS GÁSTRICOS 1.PÓLIPOS: Son los tumores gástricos benignos más frecuentes, constituidos por una masa de células que se forman en el revestimiento interno del estómago. Está asociado con: úlceras e hiperproducción de ácido, gastritis crónica atrófica, y carcinoma gástrico. Tienen poca incidencia de malignización. HALLAZGOS CLÍNICOS: Usualmente son asintomáticos y son encontrados de forma accidental. Se pueden inflamar y erosionar. Algunos casos pueden presentar: Dolor y sensibilidad cuando se ejerce presión en el abdomen. Náuseas. Presencia de sangre en las heces. Anemia. Dx Diferencial: pliegues mucosos, edema de la lámina propia, hiperplasia foveolar, folículos linfoides prominentes que pueden dar la apariencia endoscópica de un pólipo. Otros dx histopatológicos bien definidos pueden dar la apariencia endoscópica de una lesión polipoidea: Linfoma, CA gástrico en etapas tempranas, lesiones subepiteliales, gastritis granulomatosa, gastritis eosinofilica,y pseudopolipos inflamatorios por HT Portal. CÁNCER GÁSTRICO La variedad histológica más frecuente es el adenocarcinoma (95%) Clínica: 50% de los px es asintomático. En las etapas tempranas puede haber síntomas no específicos como dispepsia, saciedad precoz, anorexia, pérdida de peso. CLASIFICACIÓN: Clasificación: Pólipos hiperplásicos (75-90%): Asociado a inflamación y atrofia de la mucosa gástrica. Está asociada a anemia perniciosa. Tiene distribución aleatoria en el estómago. Usualmente son múltiples y <1 cm sin progresión de tamaño. No tienen potencial de malignización. 1.Cáncer gástrico precoz: Está limitado a la mucosa y submucosa. Estas lesiones se dividen en 3 tipos básicos: Tipo I: Son pequeñas lesiones sobreelevadas en el estómago, AKA: Polipoides. Imagen con defecto de llenado de 2 a 3cm de diámetro, de bordes irregulares, en cuerpo del estómago hacia su curvatura mayor. Dx: Patología tumoral gástrica tipo tumor polipoide con características malignas. TIPO II C Imagen DE DEFECTO DE LLENADO levemente difusa, de 3 a 4cm, con leve captación de contraste, sin bodes definidos, hacia antro del estómago en su curvatura menor. Dx: Patología tumoral gástrica tipo tumor plano con características de malignidad. Imagen con defecto de llenado, 1cm, de bordes irregulares, que capta contraste, hacia antro del estómago. Dx: Patología tumoral gástrica tipo tumor plano deprimida con características de malignidad. TIPO III TIPO II B TIPO I Tipo II: Se manifiestan por elevaciones en forma de placa, modularidad de la mucosa, áreas de ulceración poco profunda, únicas o múltiples. Se subdividen en 3 tipos: o IIa: elevado. o IIb: plano. o IIc: Deprimido. Tipo III: Se manifiestan como lesiones excavadas que se asemejan a las úlceras gástricas, pero con nichos ulcerosos irregulares y amputación de los pliegues radiales. Imagen con defecto de llenado, de 5cm, de bordes irregulares muy mal definidos, que no capta contraste, hacia cuerpo y antro del estómago. Dx: Patología tumoral gástrica tipo tumor excavado con características de malignidad. 2.Adenocarcinoma avanzado: Ocasionalmente se puede observar en la radiografía simple de abdomen como una masa de densidad tejidos blandos a nivel de la sombra gástrica. El carcinoma escirro se puede identificar como un estrechamiento y configuración tubular de la luz gástrica. Este se puede presentar de diversas formas: Tipo 1: Lesiones polipoideas masas que protruyen hacia la luz. Hallazgos radiológicos: o Gran defecto de llenado con superficie irregular. o Sombra tumoral irregular con nódulos groseros. o En antro pilórico y curvatura mayor del estómago. o 1 a 2cm aprox. Tipo 2 Carcinomas ulcerados: aquellos donde se identifica una ulceración dentro de la masa tumoral. Hallazgos radiológicos: o Gran defecto de llenado con superficie irregular. o Sombra tumoral irregular. o Bordes mal definidos Tipo 3 Carcinomas ulceroinfiltrantes: Se manifiestan por un estrechamiento irregular de la luz del estómago. Tipo 4 Infiltrante en forma difusa (linitis plástica). Hallazgos radiológicos: o Deformación del estómago. o Antro gástrico estrechado (+fq) o Distensibilidad limitada. o Superficie mucosa irregular, pliegues prominentes. DX: Endoscopia usada para visualizar + biopsia. TAC usada para la estadificación de enfermedad metastásica. EN TAC: Se hace con contraste negativo (distensión con agua o gas), masa polipoide en el estómago, engrosamiento focal de la pared, ulceración (cráter ulceroso lleno de gas en la masa). La fluoroscopia no se usa mucho, pero puede mostrar una superficie gástrica irregular, y ulceración. Dx Diferencial: 1. 2. 3. 4. 5. 6. 7. 8. 9. Estenosis hipertrófica del píloro. Tricobezoar. Impresión de órganos adyacentes. Várices gástricas. Pliegues gigantes del estómago. Adherencias. Lesiones granulomatosas del estómago. Sarcoma gástrico. Leiomiosarcoma. Carcinoma del muñón gástrico después de gastrectomía parcial. ÚLCERA PÉPTICA Definición: erosión de un segmento de la mucosa digestiva, en general del estómago (úlcera gástrica) o de los primeros centímetros del duodeno (úlcera duodenal), que penetra hasta la muscular de la mucosa. Las causas más comunes son: infección por H. pylori, y AINES como la aspirina. Clínica: dolor intenso, náuseas y vómitos, anorexia, pérdida de peso, pirosis. 1. ÚLCERA GÁSTRICA: Se clasifica Aguda: es una lesión deprimida con impresiones digitiformes periféricas y/o línea de Hmapton, producidas por el edema periulceroso, se ve en un estudio baritado. Línea de Hampton: vista la úlcera de perfil, es una fina línea (1mm aproximadamente) bien delimitada, que atraviesa la base del nicho. Representa la mucosa gástrica colgante en los bordes de la úlcera benigna. Imagen de defecto de llenado con detección del nicho ulceroso, redondeado u oval, de bordes lisos y regulares, con presencia de línea de Hampton. Úlcera gástrica benigna: 95% de las ulceras son benignas. Se observa colección de bario por fuera del contorno normal del estómago. Pliegues mucosos al margen de la úlcera. Mayormente localizadas en cuerpo y antro (pared posterior). Hallazgos: Línea de Hampton, signo de halo o collar ulceroso. Úlcera Gástrica maligna: Subaguda: Es la convergencia de pliegues suaves hacia una pequeña ulceración central. SIGNO DEL HALO O COLLAR ULCEROSO: Se observa en una ulcera benigna evidenciado en un estudio baritado superior. Tiene el mismo significado que la línea de Hampton, es decir, representa los bordes del nicho ulceroso pero en este caso, dichos bordes están edematizados creando un rodete alrededor del cráter que, en el estudio baritado, aparece como un halo hipodenso. 5% de las úlceras son malignas. Pliegues irregulares. Úlcera dentro del margen del estómago. Hallazgos: Signo de menisco de Carman. 2. ÚLCERAS DUODENALES: Son de 2-3 veces más comunes que las gástricas. Casi todas son en el bulbo (curvatura menor) 85-90% son causadas por H. pylori. Hallazgos radiológicos: Pequeño cráter redondo, ovoide o lineal. Úlceras en beso: úlceras opuestas entre sí en las paredes anterior y posterior Deformidad en hoja de trébol: úlcera central del bulbo curada con deformidad en forma de trébol de cuatro hojas remanente. Imagen con colección de bario en la superficie dependiente del bulbo duodenal, representa bario en un cráter ulceroso, sugestivo de úlcera duodenal. Crónica: Es la convergencia de pliegues suaves hacia una cicatriz central sin evidencia de lecho ulceroso. SIGNO DE MENISCO DE CARMAN: ulcera gástrica maligna, se evidencia por un estudio baritado. En la proyección lateral realizada con compresión la ulcera presenta un aspecto semilunar o meniscoide. El borde interno del contraste atrapado dentro de la ulcera es convexo hacia la luz aunque puede ser plano. El borde externo del nicho no supera el límite esperado de la pared gástrica. DX DIFERENCIAL (PARA AMBAS): Dispepsia funcional o dispepsia no ulcerosa. Pancreatitis. Enfermedad biliar. Indigestión. Gastritis. ERGE. CA gástrico o pancreático.