enfermedad por reflujo gastroesofágico y hernia hiatal
Anuncio

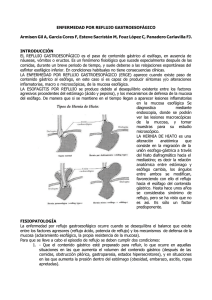
ENFERMEDAD POR REFLUJO GASTROESOFÁGICO Y HERNIA HIATAL ENFERMEDAD POR REFLUJO GASTROESOFÁGICO (ERGE) Fisiopatología Función del Esfínter Esofágico Inferior (EEI): Prevención del reflujo del contenido gástrico hacia el esófago. Es una zona de alta presión debido a: 1. Sistema muscular intrínseco del esófago distal. 2. Fibras oblicuas del cardias. 3. Diafragma.- Durante la inspiración disminuye el diámetro AP de la apertura de sus pilares, lo que comprime el esófago y aumenta la presión del EEI. 4. Presión transmitida por la cavidad abdominal.- presión mayor que la torácica. La ERGE se produce cuando la zona de alta presión del esófago distal es excesivamente baja para evitar la entrada del contenido gástrico en el esófago, o por la relajación espontánea de un esfínter con presión normal de forma independiente de una onda peristáltica en el cuerpo del esófago. La ERGE se asocia con frecuencia a la hernia del hiato. Hernia del hiato Tipos: I: Por deslizamiento. El ligamiento frenoesofágico es incapaz de mantener la unión gastroesofágica en el interior de la cavidad abdominal. El cardias puede migrar entre el mediastino posterior y la cavidad abdominal. II: Hernia paraesofágica. Se produce cuando la unión gastroesofágica se encuentra anclada al abdomen, pero el defecto del hiato, permite la migración de las vísceras hacia el mediastino (comúnmente la cúpula gástrica). III: Hernia paraesofágica, combinación de la I y II. La unión gastroesofágica y la cúpula (u otras vísceras) pueden moverse libremente hacia el mediastino. Síntomas Antecedentes prolongados de pirosis (epigástrica y retroesternal) y breves de regurgitación. Pirosis: Sensación cáustica o de quemazón. No se irradia. La regurgitación indica progresión de la enfermedad, inclinarse hacia delante puede provocarla en algunos sujetos. Alimentos no digeridos indican procesos patológicos como un divertículo esofágico o la acalasia. Disfagia: A menudo obstrucción mecánica, más acusada con sólidos. La causa más probable es una estenosis péptica. Síntomas extraesofágicos (supraesofágicos): tos, ronquera, flatulencia, aspiración, sibilancias, globo histérico, etc. Evaluación preoperatoria Ayuda a confirmar el diagnóstico, excluir otros procesos patológicos y dirigir la intervención quirúrgica. Endoscopía: Elemento clave. Permite excluir otras enfermedades, especialmente neoplásicas, y documentar lesiones esofágicas pépticas. El daño se interpreta por la puntuación de Savary-Miller: 1. Eritema 2. Ulceración lineal 3. Ulceración confluente 4. Estenosis Lesión más extrema de la mucosa: Esófago de Barret. Manometría: Brinda información del cuerpo esofágico y del EEI. Se analiza el EEI con respecto a la presión media de reposo por medio de dos métodos: 1. Técnica estática: Más usada. Presiones normales de EEI son 12 y 30 mm Hg. 2. Técnica de movimiento rápido. Otros datos a obtener del EEI son la longitud total, longitud intrabdominal y su localización respecto a las narinas. Cuanto mayor sea la longitud de la zona de alta presión y el componente intrabdominal, mayor será la barrera al reflujo del contenido gástrico. Normalmente debe de haber peristaltismo mayor de 80%. Onda peristáltica: promedio de las presiones generadas en el esófago distal durante las ondas peristálticas transmitidas de modo eficaz. Hipomotilidad esofágica: peristaltismo inferior a 60% o amplitudes esofágicas distales menores de 30 mm Hg. Control del pH: Diagnóstico y cuantificación del reflujo (pHmetría de 24 horas). Ofrece información de: Número total de episodios de reflujo (pH <4). Duración máxima de un episodio. Número de episodios de duración mayor de 5 minutos. Amplitud del reflujo en posición vertical. Amplitud en decúbito supino. Puntuación de DeMeester: Asigna un valor a cada elemento en función de su capacidad de dañar el esófago. Debe encontrarse por debajo de 14.7 Porcentaje total del tiempo: Se obtiene dividiendo el periodo con un pH menor de 4 por el tiempo total del estudio y multiplicando la cifra obtenida por 100. Esofagograma: Permite determinar la anatomía externa del esófago y el estómago proximal. Puede caracterizar la presencia y el tamaño de una hernia del hiato. No permite confirmar ni rechazar la presencia de la enfermedad. A menudo se constata la presencia de reflujo espontáneo con este estudio, lo cuál respalda el diagnóstico de ERGE anómalo. Otras pruebas: Gammagrafía de evaluación del vaciado y el reflujo esofágicos.pueden ofrecer indicios de un trastorno motor y reflujo gastroesofágico, también de una distensión gástrica. Estudios laringoscópicos y estroboscópicos: porque algunos individuos presentan síntomas laríngeos asociados al reflujo, permiten obtener indicios de reflujo extraesofágico, tales como inflamación de la mucosa laríngea, anomalías de la tensión muscular y, en los casos de mayor gravedad, la estenosis subglótica. Tratamiento Las modificaciones del estilo de vida son útiles: abandono del tabaquismo, disminución de la ingesta de cafeína, evitar las comidas copiosas antes de acostarse, elevación de la cabecera de la cama y la utilización de ropa menos ceñida. Tratamiento Médico: Tx. Inicial: dosis doble de un inhibidor de la bomba de protones. diagnóstico, si la sintomatología persiste después del tx. Inicial indicaría una evaluación más amplia. La supresión de la producción de ácido se mantiene de 4 a 5 días después de finalizar la terapia, por lo que el paciente debe interrumpir el tratamiento durante una semana antes de proceder a determinar el ph. Tratamiento quirúrgico: Debe plantearse en pacientes con duración prolongada de los síntomas y en los jóvenes con una sintomatología persistente. El tratamiento quirúrgico debe considerarse el tratamiento de elección en sujetos con una esperanza de vida mayor de 10 años que han de ser tratados durante toda su vida debido a la existencia de defectos mecánicos en el esfínter. Fundoplicatura de 360° (abordaje del pilar diafragmático izquierdo): Fundoplicatura de Nissen. Permite obtener una visión directa y temprana de los vasos gástricos cortos y del bazo. Port placement for a laparoscopic approach to the hiatus. The apices of the two triangles denote the surgeon's right (SRH) and left (SLH) hand working ports. The base port sites of the two triangles are for the liver retractor (LR), the videoendoscope (S), and the assistant's right hand (ARH). Left crus approach shows early mobilization of the fundus of the stomach. The spleen is in plain view during dissection, which helps to prevent injury. After the fundus has been mobilized, the peritoneal reflection at the hiatus and the phrenoesophageal membrane are incised anterior to the left crus to avoid injury to the esophagus and posterior vagus. A similar dissection of the right crus will complete the posterior and lateral exposure of the hiatus. As long as the dissection is performed along the crura, the likelihood of injury to adjacent structures is minimal. Posterior crural closure is performed with heavy permanent suture. Note how the peritoneum and, thus, the phrenoesophageal membrane are incorporated into the closure. The exposure is facilitated by displacement of the esophagus to the left and anterior. The wrap is fashioned with fundus over a length of 2.5 to 3 cm. The bougie is placed after the first suture of wrap is secured to ensure a so-called floppy fundoplication. The wrap is secured to the diaphragm with right and left coronal sutures (inset). Fundoplicatura de 360° Fundoplicatura parcial: Se puede considerar ante un caso de motilidad esofágica defciente a fin de evitar la obstrucción de la propagación del bolo del esófago. Debería realizarse en casi todos los individuos con hernia esofágica (con la posible excepción de aquellos sin peristaltismo). Fundoplicatura anterior (ThaI, Dor): con la cúpula gástrica plegada sobre la cara anterior del esófago. Se usan frecuentemente en sujetos con acalasia después de haber practicado una miotomía anterior. Fundoplicatura posterior (Toupet): disección esofágica idéntica a la de 360° y también reaproxima pilares diafragmáticos. Tratamiento endoscópico: Los modestos efectos sobre lo síntomas y el control objetivo del reflujo limitan su aplicación. Podría tener algún interés en los pacientes con ERGE recurrente tras la cirugía antirreflujo. En general se ingora la utilidad que puedan tener las técnicas endoscópicas en el tratamiento de ERGE, por lo que la cirugía laparoscópica antirreflujo sigue siendo la mejor alternativa al tratamiento médico. Evolución Resultados objetivos y sintomáticos Aunque se necesitan más estudios de seguimiento a largo plazo, parece que la cirugía antirreflujo representa una alternativa excelente al tratamiento médico, con unos resultados bastante duraderos. Complicaciones: Se han descrito complicaciones en un 3 a 10% de los pacientes. Relacionadas con: La cirugía en sí misma: retención urinaria, infección de la herida, trombosis venosa, obstrucción postoperatoria. Técnica empleada: daño esplénico, perforación de las vísceras huecas, disfagia y neumotórax. Pueden dividirse en dos grupos: 1. Las identificadas en el momento de la intervención y 2. Las detectadas durante el periodo postoperatorio. Quirúrgicas: El neumotórax es una de las complicaciones más frecuentes, deriva de la entrada de CO2 en el espacio pleural. El pulmón se expande de nuevo sin incidentes por su rápida absorción. Cuando se identifica el paciente se mantiene con oxigenoterapia y se repite la radiografía torácica 2 horas después de la intervención, el neumotórax ya debe haber remitido. Lesiones gástricas y esofágicas.por una manipulación mística excesivamente agresiva o al paso del dilatador. Cuando se detectan durante la intervención se podrán reparar en ese instante, cuando no, se requerirá una segunda operación, excepto en el caso de una fuga pequeña y contenida. Lesiones hepáticas: muy raras. Para evitarlas se puede realizar una retracción cuidadosa del lóbulo hepático izquierdo, previene laceraciones importantes y hematomas subcapsulares. El uso de un dispositivo fijo de retracción reduce la posibilidad de lesiones hepáticas. Postoperatorias: Flatulencia, causas: 1. Dificultades para eructar, debido a la fundoplicatura. 2. Traumatismo vagal que influye en un retraso en el vaciado gástrico. 3. Los afectados tienden todavía a deglutir saliva acompañada de una cantidad significativa de aire. Un número pequeño de sujetos ha de someterse a una descompresión por sonda nasogástrica tras la intervención quirúrgica. Disfagia: Suele ser breve cuando se asocia a la producción de edema por la cirugía. Es poco probable que remita en ausencia de un tratamiento dilatador en el caso de una fundoplicatura excesivamente estrecha. El uso de un régimen alimenticio gradual a lo largo de 4 a 6 semanas tras la intervención limita la cantidad de disfagia. Muerte: Poco frecuente (0.5%). La mortalidad aumenta a partir de los 60 años, en mayores de 80 es de 8.3%. Fracasos: Se consideran fracasos quirúrgicos a los pacientes con síntomas persistentes e indicios fisiológicos de exposición continua a ácidos. La mayoría puede recibir tratamiento médico con buenos resultados. Cuando se compruebe la exposición a ácido o los síntomas sean intensos se debe realizar un esofagograma. Una anomalía anatómica en la fundoplicatura casi siempre precisa una intervención quirúrgica. Casos especiales Estenosis: En la actualidad es infrecuente. Puede conllevar a disfagia. Constituye una manifestación de la inflamación aguda y crónica., reduce y acorta el diámetro del esófago. Descartar que sea por un tumor o ingestión de sustancias cáusticas. El tratamiento más eficaz de la estenosis esofágica péptica es una intervención antirreflujo. Esófago de Barret: El epitelio escamoso de la mucosa esofágica adopta una configuración cilíndrica, por lesiones asociadas a la exposición prolongada de ácido y, quizás, sustancias alcalinas. Se deben realizar biopsias a fin de excluir una displasia (adenocarcinoma). Como procede de lesiones ocasionadas por ERGE se podría realizar una intervención antirreflujo pero si esto reduce la incidencia de displasia y cáncer aún está sin comprobar. Se debe efectuar una exploración endoscópica centrada en la presencia de metaplasia tras la intervención quirúrgica independientemente del efecto de la técica antirreflujo en la evolución del esófago de Barret. Esófago corto: Se estrecha ya acorta como consecuencia de lesiones repetidas. El abordaje quirúrgico es difícil. La movilización del segmento esofágico hacia el mediastino permite situar un segmento esofágico de 2 a 3 cm en el abdomen sin provocar la aparición de tensión. Cuando no es posible se realiza la gastroplastía de Colllins. Se puede emplear una técnica de grapado doble para crear un neoesófago, pero se presentan anomalías en la exposición al ácido en un 50% de los individuos en el postoperatorio. Síntomas gastroesofágicos: Los pacientes que tienen reflujo proximal alto pueden tener síntomas de ronquera, laringitis, tos, sibilancias y aspiración. También la fibrosis pulmonar se ha visto asociada a reflujo gastroesofágico alto. El tratamiento de las mnifestaciones extraesofágicas del ERGE es médico y quirúrgico. Se ha descrito la resolución de los síntomas, el aumento del ejercicio físico y la interrupción de la administración de corticoesteroides. HERNIAS PARAESOFÁGICAS Fisiopatología La cúpula gástrica es la estructura que tiende a herniarse más a menudo a través del hiato esofágico. Otras estructuras que pueden crearse en la bolsa de la hernia son el bazo, el colon y el epiplón. Las estructuras pueden adherirse cuando se introducen a la cavidad torácica impidiendo su regreso a la cavidad peritoneal. Muy rara vez se produce la estrangulación del contenido herniado. Se recomienda llevar una intervención quirúrgica únicamente en los sujetos más jóvenes (<60 años) y en aquellos con síntomas significativos. Síntomas Entre los síntomas más comunes se encuentran: Disfagia intermitente de alimentos sólidos derivada de episodios de obstrucción gástrica o esofágica aguda. Cuando la unión gastroesofágica presenta un ángulo que impide la entrada del bolo alimentario en el estómago durante la deglución. Dolor abdominal y torácico procedente de la torsión visceral. Hemorragia digestiva debida a la isquemia de la mucosa. Procede de la ulceración de la mucosa de la zona en la que el estómago se pliega sobre sí mismo, y produce a menudo anemia ferropénica (remite cuando se repara la hernia). Pirosis. Suelen ser inespecíficos y no permiten establecer el diagnóstico. La reducción espontánea alivia la sintomatología. Evaluación preoperatoria: El esofagograma con constraste constituye la prueba diagnóstica más importante. La endoscopía permite asignar el origen de la hemorragia. Se debe llevar a cabo una manometría para determinar la función motora del cuerpo esofágico. La extensión del reflujo gastroesofágico debe evaluarse cuando no se haya programado una operación antirreflujo. Es importante obtener algún dato sobre el grado de peristaltismo del cuerpo esofágico antes de proceder a la intervención. Tratamiento: Reparación laparoscópica de las hernias Se debe realizar también una técnica antirreflujo a fin de prevenir el reflujo postoperatorio tras la disección amplia del hiato; esta intervención permite, asimismo, sellar el hiato ye vitar el acceso de otras vísceras. La manometría preoperatoria determina el tipo de fundoplicatura a realizar. Evolución: El tratamiento quirúrgico de las hernias paraesofágicas presenta eficacia para controlar los síntomas en el 90% a 100% de los afectados. Aunque continúa el debate acerca de los efectos del tratamiento sobre los índices de recidiva, está claro que el porcentaje de recidivas anatómicas de las hernias hiatales tras estas reparaciones es relativamente alto, incluso en muchos pacientes con recidivas mínimamente sintomáticas o asintomáticas. Uso de mallas: En dos estudios aleatorizados se ha podido observar una disminución de los porcentajes de recidiva al utilizar mallas sintéticas para reparar hernias hiatales de gran tamaño. No obstante, el uso de mallas sintéticas en el hiato dinámico puede provocar erosión de la malla, ulceración, estenosis y disfagia. Por lo que se propone el uso de mallas biológicas absorbibles. Estrangulación del contenido de la hernia Los hallazgos clínicos de dolor torácico o epigástrico persistente, fiebre o sepsis en un paciente con una hernia paraesofágica diagnosticada constituyen una urgencia quirúrgica. La mortalidad asociada a la isquemia gástrica de la porción mediastínica es elevada.