ENFERMEDAD POR REFLUJO
Anuncio

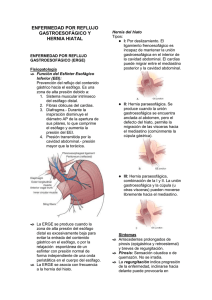
ENFERMEDAD POR REFLUJO GASTROESOFÁGICO Armisen Gil A, García Cores F, Esteve Sacristán M, Fouz López C, Panadero Carlavilla FJ. INTRODUCCIÓN EL REFLUJO GASTROESOFÁGICO es el paso de contenido gástrico al esófago, en ausencia de náuseas, vómitos o eructos. Es un fenómeno fisiológico que sucede especialmente después de las comidas, durante un breve periodo de tiempo, y suele deberse a las relajaciones espontáneas del esfínter esofágico inferior. En condiciones habituales no tiene consecuencias clínicas. LA ENFERMEDAD POR REFLUJO GASTROESOFÁGICO (ERGE) aparece cuando existe paso de contenido gástrico al esófago, en este caso sí es capaz de producir síntomas y/o alteraciones inflamatorias, macro o microscópicas, de la mucosa esofágica. LA ESOFAGITIS POR REFLUJO se produce debido al desequilibrio existente entre los factores agresivos procedentes del estómago (ácido y pepsina), y los mecanismos de defensa de la mucosa del esófago. De manera que si se mantiene en el tiempo llegan a aparecer lesiones inflamatorias en la mucosa esofágica Se diagnostica mediante endoscopia, donde se podrán ver las lesiones macroscópicas de la mucosa, y tomar muestras para su estudio microscópico. LA HERNIA DE HIATO es una alteración anatómica que consiste en la migración de la unión esofago-gástrica a través del hiato diafragmático hacia el mediastino; es decir la relación anatómica entre estómago y esófago cambia, los ángulos entre ambos se modifican, favoreciendo con ello el reflujo hacia el esófago del contenido gástrico. Hasta hace unos años se consideraba sinónimo de reflujo, pero se ha visto que no es así. Es sólo un factor predisponente. FISIOPATOLOGÍA La enfermedad por reflujo gastroesofágico ocurre cuando se desequilibra el balance que existe entre los factores agresores (reflujo ácido, potencia de reflujo) y los mecanismos de defensa de la mucosa (aclaramiento esofágico, la propia resistencia de la mucosa). Para que se lleve a cabo el episodio de reflujo se deben cumplir dos condiciones: 1. - Que el contenido gástrico esté preparado para refluir, lo que ocurre en aquellas situaciones en las que aumenta el volumen del contenido gástrico (después de las comidas, obstrucción pilórica, gastroparesia, estados hipersecretores), y en situaciones en las que aumenta la presión dentro del estómago (obesidad, embarazo, ascitis, ropas apretadas). 2. - Alteración de la barrera antirreflujo, cuya integridad va a depender de: la presión del esfínter esofágico inferior (EEI), y de los componentes extraesfinterianos (la integridad diafragmática, la localización intraabdominal del EEI, la integridad del ligamento frenoesofágico y el mantenimiento de un ángulo de His agudo). El EEI permanece cerrado por efecto de su tono muscular, y se relaja por acción nerviosa parasimpática vagal. Hay una serie de sustancias extrínsecas que influyen en la presión del EEI, y que comentaremos más adelante. El daño que sufre la mucosa del esófago va a depender: de la cantidad de material refluido y de la frecuencia del reflujo, del aclaramiento esofágico por gravedad y por peristalsis, y de la neutralización del ácido por secreción salivar. De forma que podemos hablar de una serie de factores, que favorecen la enfermedad por reflujo gastro-esofágico (ERGE), y una serie de medidas que la previenen. ¿ QUÉ FACTORES QUE FAVORECEN LA ERGE ¿ 1. - Hipersecreción ácida gástrica: los estudios realizados no muestran un patrón diferente de secreción ácida en individuos con ERGE respecto a controles sanos, pero en estudios de pacientes con síndrome de Zollinger Ellison se encontró que aproximadamente el 60% de ellos padecían ERGE. 2. - Alteración del vaciamiento gástrico: existe una gran controversia entre la gravedad de los signos o síntomas de la ERGE y las alteraciones motoras del estómago. El vaciamiento gástrico enlentecido es un factor que favorece la ERGE en algunos pacientes, sin embargo el tratamiento con procinéticos no es suficiente para la cicatrización de la esofagitis o el cese de la sintomatología en los casos moderados o graves de ERGE. 3. - Aumento de la presión intraabdominal. En condiciones normales existe un mecanismo por el que si aumenta la presión intraabdominal, la presión del EEI también aumenta, evitando de esta manera que el contenido gástrico pase al esófago. En algunos pacientes con reflujo patológico, el EEI no se adapta a las situaciones de sobrecarga, lo que sucede con más frecuencia en el período postprandial o tras maniobras de Valsalva. 4. - Hernia de hiato. Como ya hemos visto se trata de una alteración de la anatomía gastroesofágica, en la que puede quedar retenido material gástrico en el saco herniario, aumentando el tiempo de contacto con la mucosa del esófago, de forma que el aclaramiento del esófago queda enlentecido. Por otro lado ese contenido gástrico del saco herniario aprovecha la rela jación del EEI que sucede con la deglución para refluir hacia el esófago. 5. - Reflujo duodenogastroesofágico. Es un fenómeno raro si la anatomía del estómago está intacta. Se ve con más frecuencia en aquellos pacientes que tienen una gastrectomía total, también se ha descrito reflujo biliar patológico en el esófago de Barrett (metaplasia intestinal de la mucosa esofágica. Se considera como una lesión precancerosa). 6. - Aumento de la sensibilidad visceral. En estos casos hay correlación entre los síntomas y los episodios de reflujo, pero éstos son de frecuencia y duración normales. Puede que en estos casos haya: una disfunción sensorial primaria a nivel periférico, una respuesta anormal a los estímulos esofágicos, un umbral del dolor disminuido o una hiperactividad a nivel central. ¿QUÉ FACTORES QUE PREVIENEN LA ERGE ¿: 1. - Mecanismos antirreflujo. La primera barrera se encuentra en el EEI y los componentes extraesfinterianos. La alteración del EEI favorece la ERGE por varios mecanismos: - Hipotonía permanente del EEI. En pacientes con esofagitis grave o complicada se ha observado hipotonía del EEI, con relación directa entre grado de lesión esofágica y presión del EEI. Supone el 18% de los casos de RGE. - Hipotonía crítica del EEI. El aumento transitorio de al presión intraabdominal supera el tono del EEI (que tiene una presión basal normal), favoreciéndose el reflujo. - Relajación transitoria del EEI: la presión basal del EEI disminuye por debajo de la presión intragástrica, no relacionado con la deglución ni con una peristalsis incompleta. Parece en relación con la distensión gástrica y con la estimulación faríngea, y es el principal mecanismo de reflujo gastroesofágico. 2. - Aclaramiento esofágico. Depende de tres factores - La salivación. El contenido en bicarbonato que tiene la saliva ayuda a neutralizar el ácido de la mucosa esofágica. Además la secreción de saliva induce su propia deglución y con ello la aparición de ondas peristálticas primarias. Durante la noche la salivación disminuye y el tiempo de aclaramiento esofágico va a aumentar. - La ley de la gravedad. La posición de bipedestación favorece el aclaramiento esofágico. - Peristalsis primaria (debida a la propia deglución, y es la que va a producir un mayor aclaramiento esofágico), y secundaria (por el propio reflujo a través de estímulos locales). 3. - Barrera mucosa del esófago: secreción de bicarbonato por la mucosa y la barrera celular del epitelio escamoso del esófago. FACTORES DE RIESGO. Existen diversos estudios sobre los factores de riesgo de la ERGE. Del resultado de dichos estudios incluido el estudio DIGEST sobre prevalencia y factores de riesgo de dicha enfermedad, podemos decir lo siguiente: Los hábitos higiénico-dietéticos no parece que sean factores de riesgo dominantes. La dieta grasa, los dulces, la cebolla cruda y las especias, la cafeína y los cítricos presentan una evidencia científica débil. Las bebidas carbonatadas y las comidas copiosas son factores de riesgo con evidencia moderada para desarrollar reflujo postprandial. El ejercicio físico se considera factor provocador de ERGE con evidencia débil. El ejercicio puede producir un aumento de las relajaciones transitorias del EEI. Parece que dormir sobre el lado izquierdo provoca un menor número de episodios de reflujo en aquellos pacientes que tienen síntomas nocturnos. Se ha encontrado relación entre el estrés psicológico y enfermedades psiquiátricas, con síntomas de ERGE: el mayor nivel educacional, el estado marital (divorciado, separado o viudo), y los acontecimientos negativos recientes son factores de riesgo estadísticamente significativos para el desarrollo de ERGE. También la obesidad: Se ha demostrado que el reflujo sucede independientemente del índice de masa corporal, pero en ocasiones variaciones significativas del peso pueden precipitar los síntomas. La relación entre H. pylori y ERGE es contradictoria. En pacientes con ERGE, no está justificado investigar ni erradicar la infección por H. Pylori, a no ser que presente otra enfermedad que lo justifique. Los pacientes con reflujo tienen con más frecuencia hernia de hiato. No significa que sea la causa de ERGE, pero puede favorecerla. Diversos fármacos pueden favorecer el reflujo ya que disminuyen la presión del EEI. El consumo de ácido acetilsalicílico y otros antiinflamatorios no esteroideos (AINES), se asocia con erosiones esofágicas y con posible aparición futura de estenosis esofágicas, pero su papel en la ERGE no está del todo aclarado. Existe una serie de recomendaciones higienico-dietéticas para aquellos pacientes con síntomas de reflujo, que comentaremos más adelante. CLÍNICA. La enfermedad por reflujo gastroesofágico nos puede producir tanto síntomas digestivos como extradigestivos: 1. Síntomas digestivos: los que con mayor frecuencia refieren los pacientes son pirosis y regurgitación ácida. La pirosis se describe por los pacientes como la sensación de quemazón que surge del estómago hacia el esófago, y suelen describirlo como ardor de estómago. La regurgitación se debe a que el contenido del estómago pasa hacia el esófago, y con frecuencia llega hasta la boca. Se diferencia de un episodio de vómito porque no existen náuseas y porque se produce sin esfuerzo. Ante la sospecha de reflujo es importante descartar la presencia de dolor epigástrico o dispepsia, en cuyo caso debemos tener presente otros cuadros clínicos. En diversos estudios se han revisado otros aspectos a tener en cuenta a la hora de diagnosticar la ERGE (datos obtenidos de la Guía Practica de la Enfermedad por Reflujo Gastroesofágico editada por la SemFYC recientemente): - La ERGE tiene gran probabilidad de existir cuando el paciente refiere pirosis dos o más días por semana. - Los síntomas suceden con más frecuencia después de las comidas. - Los síntomas rara vez despiertan al paciente. - En ausencia de úlcera péptica o esofagitis, los síntomas localizados en el abdomen superior o retroesternales que mejoren con antiácidos, probablemente son debidos a la ERGE. - Los pacientes que refieran síntomas que sugieran una ERGE complicada (disfagia, odinofagia, sangrado, pérdida de peso,...) deberán someterse a pruebas complementarias. La disfagia es un síntoma que también presentan estos pacientes, hasta en el 30% de los casos, y puede ser secundaria a una estenosis péptica asociada a una enfermedad por reflujo gastroesofágico. Otros síntomas menos específicos pueden ser: eructos, dolor epigástrico, pesadez postprandial, náuseas, hipo y sialorrea (aumento de la salivación). Siempre que encontremos síntomas inespecíficos hay que demostrar la presencia de un reflujo patológico y descartar otras enfermedades. 2. Síntomas extradigestivos: - Manifestaciones respiratorias: asma, tos crónica de predominio nocturno, bronquitis crónica, fibrosis pulmonar idiopática. - Manifestaciones ORL: laringitis crónica, granulomas, nódulos, pólipos, quis tes laríngeos, afonía... - Manifestaciones bucales: erosiones del esmalte dental por acción del reflujo ácido en la boca. - Dolor torácico esofágico: es debido al paso del contenido ácido del estómago al esófago, y debe ser demostrado con una pHmetría de 24 horas o mediante instilación de ácido clorhídrico en esófago, lo que va a reproducir los síntomas. El 15% de los pacientes con ERGE tiene episodios recidivantes de dolor torácico como síntoma más de su enfermedad. Con mucha frecuencia el dolor nos puede confundir con el de una isquemia coronaria. COMPLICACIONES DE LA ERGE: Tres son las complicaciones que nos han parecido más importantes y de ellas hablaremos a continuación: 1. -Estenosis péptica: aparece en la enfermedad por reflujo de larga evolución, pero no siempre da síntomas. Se debe a la inflamación crónica de la mucosa esofágica, y suele ser de localización distal. El dato clínico característico es la disfagia para sólidos, pudiendo progresar a disfagia para líquidos con el tiempo. Aparece en el 1% de los pacientes con ERGE. 2. -Úlcera esofágica: suele cursar como una hemorragia de carácter crónico, aunque en el 2% de los casos puede ser aguda. 3. -Esófago de Barret: metaplasia intestinal de la mucosa escamosa del esófago distal. Es importante su detección ya que se trata de una lesión precancerosa (adenocarcinoma esofágico). La prevalencia para el esófago de Barret en aquellos pacientes que precisaron endoscopia es de un 3-4% en pacientes no seleccionados. El esófago de Barret se ha asociado a un incremento del riesgo de adenocarcinoma de esófago, que se estima en un 0,5-1% anual. El riesgo para desarrollar la lesión cancerosa aumenta con la mayor frecuencia, gravedad y duración de los síntomas. La baja prevalencia del esófago de Barret como del adenocarcinoma de esófago, no justifica la realización sistemática de endoscopias en pacientes que únicamente tienen síntomas típicos de ERGE. Aquellos pacientes con esófago de Barret o con otras complicaciones deben ser valorados por el especialista. DIAGNÓSTICO DE LA ERGE: En la mayoría de los casos, con una buena historia clínica, podemos hacer el diagnóstico. Pero aquellos pacientes que refieran síntomas en relación con una ERGE complicada (disfagia, odinofagia, sangrado, pérdida de peso...), deberán ser sometidos a pruebas complementarias. Tenemos distintos métodos diagnósticos: aquellos que demuestran la existencia de reflujo, los que permiten evaluar su potencialidad, y aquellos que muestran una lesión esofágica. La prueba diagnóstica más empleada es la endoscopia, otros métodos diagnósticos pueden ser: radiología bariata, pHmetría de 24 horas, manometría esofágica y prueba de perfusión ácida. A continuación vamos a comentar cada una de ellas: 1. ENDOSCOPIA DIGESTIVA ALTA: Es la exploración inicial a realizar ante la sospecha de ERGE. Permite objetivar la presencia y gravedad de las lesiones inflamatorias del esófago. Es una prueba poco sensible, más de un tercio de los pacientes con síntomas de reflujo patológico tienen una endoscopia normal. La baja probabilidad de desarrollar una complicación esofágica en pacientes con síntomas típicos de reflujo, no justifica realizar una endoscopia digestiva como parte del diagnóstico. Existe un consenso claro de que la endoscopia no debe realizarse a todos los pacientes con síntomas típicos de ERGE. La Sociedad Americana de Endoscopia Gastrointestinal recomienda la realización de la endoscopia en las siguientes situaciones: presencia de disfagia, odinofagia, síntomas que persisten o progresan a pesar del tratamiento, síntomas extraesofágicos en pacientes inmunodeprimidos, presencia de masas, estenosis o úlceras en esofagograma previo y/o presencia de hemorragia digestiva o anemia ferropénica. La endoscopia permite tomar biopsias para estudio microscópico, pero según la Guía de práctica clínica publicada por la SemFYC no está justificado realizarlo para el estudio rutinario de la ERGE, sin embargo en el caso del esófago de Barret se deben realizar de manera seriada para despistaje de neoplasia. El inconveniente de la evaluación endoscópica es la subjetividad del explorador. Para evitar este hecho se ha establecido una clasificación que diferencia la esofagitis en cuatro estadíos, y que podemos ver en la tabla I. Las lesiones grado III y IV obligan a una actitud terapeútica agresiva. TABLA I CLASIFICACIÓN ENDOSCÓPICA DE LA ESOFAGITIS DE SAVARY -MILLER Grado I Grado II Grado III Grado IV Grado V Lesión única erosiva o exudativa, oval o lineal, limitada a un solo pliegue longitudinal. Lesión no circular, con erosiones o exudados múltiples, limitada a más de un pliegue longitudinal, con o sin confluencia. Lesión circular erosiva o exudativa. Lesiones crónicas: úlceras, estenosis o esófago corto, aislado o asociado a lesiones de grado I-III. Epitelio de Barret, aislado o asociado a lesiones de grado I-IV. 2. RADIOLOGÍA BARITADA: Consiste en ingerir una papilla de bario y posteriormente realizar unas placas radiológicas. Es útil para valorar una hernia de hiato y complicaciones de la enfermedad por reflujo como estenosis péptica, anillo de Schatki... 3. OTRAS PRUEBAS DIAGNÓSTICAS: - MANOMETRÍA ESOFÁGICA: Nos permite conocer la presión basal media del esfínter esofágico inferior, su longitud, su capacidad de relajación tras la deglución, y la capacidad contráctil del esófago. Valores inferiores a 6 mm Hg son indicativos de reflujo patológico. Una longitud - - inferior a 2 cm o intraabdominal inferior a 1 cm son también indicativos de reflujo patológico en el 80% de los individuos. Indicaciones de la manometría esofágica: - Pacientes con dificultad para tragar para estudiar un trastorno motor, o descartar patologías esofágicas como la acalasia. - En aquellos pacientes que van a ser sometidos a cirugía antirreflujo para conocer el estado funcional del esófago, descartar un trastorno motor prim ario, y valorar la técnica a realizar. - Evaluación postoperatoria. - Previa a la realización de una pHmetría para localizar el EEI y colocar el electrodo correctamente. PHMETRÍA DE 24 HORAS: Es la prueba diagnóstica más sensible y específica (>90%) para el diagnóstico de ERGE. Se realiza colocando un electrodo de antimonio a 5 cm por encima del esfínter esofágico inferior (en caso de sospecha de complicaciones otorrinolaringológica es útil colocar otro electrodo a nivel faríngeo o esofágico superior). De esta forma lo que valoramos es: - El tiempo total de esas 24 horas, en las que el esófago está sometido a un pH inferior a 4. - El porcentaje de tiempo con pH inferior a 4 durante la bipedestación y el supino. - El número total de episodios de reflujo. - El número de episodios de reflujo de mas de 5 minutos de duración (de esta forma valoramos también el aclaramiento esofágico). - La duración del episodio de reflujo más largo. - Nos permite conocer la cronología del reflujo, la eficacia del tratamiento médico, el ajuste de la dosis de los fármacos antisecretores... Indicaciones de la pHmetría de 24 horas: - Confirmar la sospecha de reflujo en aquellos pacientes que no responden al tratamiento empírico y tienen una endoscopia negativa. - Manifestaciones atípicas de reflujo: dolor torácico atípico, síntomas respiratorios u ORL. - Valoración preoperatoria de la ERGE: para demostrar la presencia de reflujo ácido en aquellos pacientes con endoscopia negativa que van a ser considerados para cirugía antirreflujo. - Evaluación postoperatoria cuando se sigue sospechando la presencia de reflujo. PRUEBA DE PERFUSIÓN ÁCIDA DEL ESÓFAGO (TEST DE BERNSTEIN): Consiste en instilar ácido clorhídrico 0,1 M en el esófago y comprobar si el paciente refiere su clínica habitual. La única indicación de este método es en el caso de pirosis o de dolor torácico no cardiogénico, sin la evidencia de reflujo gastroesofágico patológico en la pHmetría de 24 horas, para evaluar una hipersensibilidad esofágica al ácido (pirosis funcional o esófago irritable). TRATAMIENTO Los objetivos que queremos alcanzar en el tratamiento de la ERGE son tres: 1) Conseguir que desaparezcan los síntomas, 2) Prevenir las complicaciones, y 3) Mantener la remisión, evitando las recaídas. Como ya sabemos el origen de la ERGE es multifactorial, y por ello para alcanzar nuestros objetivos en el tratamiento podemos actuar sobre varios mecanismos: por un lado sobre los trastornos de la motilidad esofágica y la hipotonía del esfínter esofágico inferior, y por otro lado sobre la secreción ácida. Debemos siempre individualizar el tratamiento para cada paciente, y según la respuesta que vayamos obteniendo. A.- MEDIDAS GENERALES: En primer lugar debemos recomendar una serie de medidas generales, en algunos casos cambios en el estilo de vida, sobre los que todavía no existen estudios controlados que evalúen su eficacia, y entre los que se encuentran: cambios posturales y dietéticos, evitar hábitos nocivos (tabaco y alcohol), las situaciones de mayor presión abdominal, o incluso algunos fármacos (ver Tabla II): TABLA II MEDIDAS GENERALES RECOMENDADAS EN LA ERGE MEDIDA RECOMENDADA EFECTO BUSCADO Elevar la cabecera de la cama Decúbito lateral izquierdo Evitar el decúbito postprandial Evitar ropas ajustadas Comidas poco grasa y ricas en proteínas Evitar comidas copiosas Abstenerse de alcohol y tabaco Evitar el estrés Evitar ejercicio físico extremo Abstenerse de alcohol y tabaco Suspender ciertos fármacos - - - - Evitar el efecto negativo de la gravedad. Mantener la válvula de His. Evitar el efecto negativo de la gravedad en período de distensión gástrica. Evitar aumento de la presión abdominal. Mejorar el tono del EEI. Evitar distensión gástrica. Mejorar el tono del EEI. Disminuir la percepción visceral. Evitar alteraciones motoras esofágicas asociadas al ejercicio físico. Mejorar el tono del EEI. Evitar su efecto sobre el tono del EEI, o sobre la mucosa. Entre las medidas posturales son dos las más importantes: elevar la cabecera de la cama 1520 cm, mediante unos tacos de madera (es una medida útil en aquellos pacientes que tienen reflujo en decúbito). Para evitar los episodios de reflujo postprandial se recomienda a los pacientes que no se acuesten nada más terminar de comer, deben esperar al menos dos horas. Se ha comprobado mediante un estudio que es preferible el decúbito lateral izquierdo sobre el derecho, ya que éste favorece el reflujo. Medidas dietéticas: los alimentos y las bebidas pueden favorecer el reflujo debido a que aumentan la secreción ácida del estómago, pueden irritar directamente el esófago, relajar el esfínter esofágico inferior, y producir una alteración del vaciamiento gástrico. Por estos motivos, a nuestros pacientes debemos recomendarles que eviten las comidas copiosas ya que favorecen tanto la distensión gástrica como las relajaciones transitorias del esfínter, y con ello el reflujo postprandial. Ciertos alimentos y bebidas influyen directamente sobre el tono el esfínter; así, debemos recomendar aquellos que aumenten el tono, como las comidas ricas en proteínas y en hidratos de carbono, y evitar las que lo disminuyen o puedan irritar como los cítricos, el chocolate, bebidas con gas, tomate, especias, café, alimentos muy fríos o calientes, y comidas grasas, y en general aquellos alimentos que al paciente le produzcan síntomas. El tabaco disminuye la secreción salival y la presión de EEI, y lesiona directamente la mucosa esofágica. También se recomienda abstenerse del alcohol debido a que produce un estímulo en la secreción ácida y relajación del EEI, y una disminución de la amplitud de las ondas peristálticas y de su frecuencia en decúbito supino. Por este motivo se favorecen los síntomas cuando se ingieren bebidas alcohólicas justo antes de irse a dormir. El café aumenta la secreción ácida y produce una irritación directa de la mucosa. El chocolate disminuye la presión del esfínter esofágico inferior Debemos corregir aquellos factores que aumentan la presión intraabdominal como puede ser el sobrepeso, y evitar las ropas ajustadas; sin embargo la verdadera eficacia de estas medidas no ha sido comprobada. Los trastornos de ansiedad y depresión son mayores en estos pacientes comparados con la población general, y hemos comprobado que los ejercicios de relajación mejoran la clínica, por lo que se recomienda disminuir el grado de estrés. Debemos evitar, en la medida de lo posible, algunos fármacos que favorecen la ERGE tanto por lesión directa de la mucosa como por descenso de la presión del EEI. (Tabla III). TABLA III FÁRMACOS QUE DEBEMOS EVITAR EN LA ENFERMEDAD POR REFLUJO GASTROESOFÁGICO: Lesionan directamente la mucosa: Disminuyen la presión del EEI: - Alendronatos Tetraciclinas Hierro AINES - Teofilinas Antagonistas del calcio Nitratos Anticolinérgicos Benzodiacepinas Alfabloqueantes Progesterona B. TRATAMIENTO FARMACOLÓGICO: El objetivo de este tratamiento es conseguir mantener el pH intragástrico por encima de 4 en aquellos momentos en los que el reflujo es más frecuente. Para ello tenemos fármacos con diferente mecanismo de acción (Tabla IV): TABLA IV FÁRMACOS USADOS EN EL TRATAMIENTO DE LA ERGE FÁRMACO DOSIS HABITUAL 1. - Antiácidos: - Hidróxidos de aluminio y de magnesio 5-15 g/ 8 h 2. - Procinéticos: - Metoclopramida 10 mg/ 8 h - Domperidona 10 mg/ 8 h - Cinitaprida 1 mg/ 8 h - Cisaprida (de uso hospitalario) 10 mg/ 6-8 h 3. - Inhibidores H2: - Cimetidina 400-800 mg/ 12 h - Ranitidina 150 mg/ 12 h - Famotidina 20 mg/ 12 h - Nizatidina 150 mg/12 h 4. - Inhibidores de la bomba de protones - Omeprazol 20 mg/ 24 h - Lansoprazol 30 mg/ 24 h - Pantoprazol 40 mg/ 24 h 5. - Otros: - Sulcralfato 1 g/ 6 h 1. ANTIÁCIDOS: neutralizan el ácido refluido neutralizando el pH gástrico, inactivando la pepsina y aumentando el tono del EEI. Se administran a demanda, para mejorar los síntomas diurnos, o después de las comidas (momento en el que la secreción ácida es mayor), y tienen una respuesta rápida pero no permanente. Son seguros pero deben evitar los compuestos de aluminio y magnesio aquellos pacientes con insuficiencia renal. Entre sus efectos secundarios están las alteraciones del ritmo intestinal (estreñimiento los compuestos de aluminio y diarrea los de magnesio). 2. CORREGIR LOS TRASTORNOS DE LA MOTILIDAD: Los procinéticos (metoclopramida, domperidona, cisaprida, cinitaprida) mejoran la actividad motora del esófago, aceleran el aclaramiento esofágico, aumentan la presión del esfínter esofágico inferior y aceleran el vaciamiento gástrico. Son fármacos eficaces frente a los síntomas de dispepsia asociados al reflujo. El tratamiento suele mantenerse entre 8 y 12 semanas. Pueden asociarse con antisecretores, obteniendo en muchos casos mejores resultados que con los antisecretores solos. La cisaprida debido a sus efectos secundarios de origen cardiológico (arritmias ventriculares), ha quedado reservada para pacientes muy concretos de ámbito hospitalario. 3. INHIBIR LA SECRECIÓN ÁCIDA: Tenemos dos grupos de fármacos encargados de llevar a cabo este objetivo: a) Los antagonistas de los receptores H2 (cimetidina, ranitidina. Famotidina, nizatidina), se unen competitivamente a los receptores de la histamina H2 en las células parietales gástricas, reduciendo en un 70% la secreción ácida. Son eficaces para controlar los síntomas en aquellas esofagitis leves o moderadas (grados I y II). No disminuye su absorción al darlos durante las comidas. De todos ellos el más usado e investigado es la ranitidina (150 mg dos veces al día), es eficaz en el tratamiento de la fase aguda de las esofagitis, produciéndose la curación de las lesiones entre la 8ª y la 12ª semana de tratamiento ininterrumpido. b) Los inhibidores de la bomba de protones (omeprazol 20-40 mg al día, lansoprazol 30-60 mg al día, pantoprazol 40 mg al día, rabeprazol), se ligan de forma irreversible a la bomba de protones de la célula parietal gástrica reduciendo en más de un 90% la secreción ácida. Son eficaces en curar las lesiones endoscópicas de los casos más severos de esofagitis (III y IV de la clasificación de Savary-Miller), también han demostrado ser eficaces tanto en terapia continua como a demanda en el tratamiento de los síntomas de la ERGE, en aquellos pacientes a los que no se les ha realizado endoscopia o si ésta fue negativa. Ante un fracaso terapéutico debemos considerar doblar la dosis habitual. En el tratamiento de mantenimiento y prevención de recurrencias ofrecen muy buenos resultados. El omeprazol es un inhibidor del citocromo P450 2C, por lo que interfiere en el metabolismo hepático de algunos fármacos como los anticoagulantes orales, carbamacepina..., por lo que en el caso de pacientes polimedicados se aconseja el uso de otro fármaco del mismo grupo como el pantoprazol. Se aconseja darlos antes de las comidas porque es ese el momento en el que la bomba de protones se expresa en las células parietales y, porque la biodisponibilidad de alguno de ellos puede disminuir con los alimentos. Si se administra una sola dosis se dará antes del desayuno, si el paciente necesita duplicar el tratamiento se le dará una segunda dosis antes de la cena. 4. OTROS FÁRMACOS: El sucralfato es un protector de la mucosa esofágica, sin actuar sobre la secreción gástrica. Puede combinarse con otros fármacos, pero teniendo en cuenta que su eficacia disminuye al ser utilizado con los antisecretores. En casos de reflujo alcalino, los inhibidores de la secreción ácida son ineficaces, recomendándose junto a las medidas generales agentes capaces de neutralizar la acción de las sales biliares sobre la mucosa como la colestiramina, el sucralfato y el hidróxido de aluminio. En el caso de haber realizado una endoscopia con resultado negativo para la lesión de la mucosa, pero con un test de Helicobacter pylori positivo, existe gran controversia sobre si debemos emplear un tratamiento erradicador en estos casos. C.-TRATAMIENTO DE MANTENIMIENTO: Está indicado un tratamiento de mantenimiento en los siguientes casos: recidiva precoz al retirar la medicación, recidivas frecuentes, complicaciones que requieran un tratamiento intenso, alteración severa de la función esofágica (esclerodermia, cardiomiotomía por acalasia) y riesgo quirúrgico. Es recomendable un tratamiento diario, a dosis plenas. En caso de esofagitis leve-moderada se hará con antagonistas H2, en las formas severas está indicado omeprazol. D.-TRATAMIENTO QUIRÚRGICO: El tratamiento quirúrgico de la ERGE está indicado cuando fracasa el tratamiento farmacológico o ante ciertas complicaciones. Sólo un 5-10% de los pacientes requieren cirugía. La técnica más empleada es la funduplicatura, que consiste en reforzar la función del cardias, arropando la parte superior del estómago alrededor de la porción inferior del esófago. MANEJO TERAPEÚTICO La Guía de Practica Clínica sobre la Enfermedad por Reflujo Gastroesofágico, editada recientemente por la SemFYC, la Sociedad Española de Gastroenterología y el Centro Cochrane Iberoamericano, propone los pasos a seguir tanto en el diagnóstico como en el tratamiento de una enfermedad que podemos considerar crónica, con episodios de agudización de intensidad variable, que interfieren en la vida cotidiana de nuestros pacientes, y que hemos creído de utilidad reflejar en esa revisión. A continuación veremos los tres algoritmos1 que esta Guía nos enseña: 1 Tomados de Guía de Práctica Clínica sobre la ERGE . SEMFyC 2001 CONCLUSIONES.1.- La aparición de la enfermedad por reflujo esofágico (ERGE) se produce cuando existe un desequilibrio entre los factores agresores (reflujo ácido, potencia del reflujo) y los factores defensivos de la mucosa esofágica (aclaración esofágico y resistencia de la propia mucosa) 2.- Entre los factores favorecedores debemos considerar: hipersecreción ácida gástrica, alteración (enlentencimiento) del vaciamiento gástrico, aumento de la presión intrabdominal, existencia de hernia de hiato, reflujo duodenoesofágico, alteración del esfínter esofágico inferior (EEI). 3.- Los síntomas habituales son pirosis, regurgitación ácida, disfagia (sospechar entonces la existencia de estenosis péptica asociada a ERGE). También síntomas extradigestivos como tos crónica, asma, laringitis crónica, alteraciones en el esmalte dental secundarias a la acción corrosiva del ácido; en ocasiones existe dolor torácico de origen esofágico. En este último caso es necesario a veces la realización de una pHmetría de 24 horas para descartar el origen isquémico coronario del dolor. 4.- Entre las complicaciones posibles, debemos tener en cuenta la estenosis péptica, la úlcera esofágica, y el esófago de Barret. Esta última situación supone una metaplasia del epitelio normal del esófago y se considera una lesión precancerosa. 5.- El diagnóstico se basa en una correcta historia clínica. Si los hallazgos incluyen la aparición de disfagia progresiva, odinofagia, signos de sangrado o pérdida de peso, debemos realizar exploraciones complementarias (endoscopia, radiología baritada, manometría esofágica,etc.) para descartar la existencia de complicaciones. 6.- El tratamiento tiene como objetivos primordiales el alivio de los síntomas, la prevención de complicaciones y la evitación de recaídas. Actuaremos sobre los trastornos de la motilidad esofágica, sobre la hipotonía del EEI y sobre la secreción ácida. 7.- Son eficaces las medidas posturales, dietéticas, evitar el tabaco y el alcohol; así como el uso de fármacos antiácidos, procinéticos e inhibidores de la secreción ácida. BIBLIOGRAFÍA 1. - M. Vergara y F. Mearin. Enfermedad por reflujo gastroesofágico. Fisiopatología, clínica y diagnóstico. Cap 32. Enfermedades Digestivas. Tomo 1. 1998. 2. - M. Díaz Rubio y E. Rey Díaz-Rubio. Tratamiento médico de la enfermedad por reflujo gastroesofágico. Cap. 35. Enfermedades digestivas. Tomo 1. 1998. 3. - Patología péptica del tubo digestivo (II). Aula Acreditada. Área de Aparato Digestivo. El Médico (5-IV-02). 4. - Fermín Mearín, Josep M. Piqué, Julio Ponce. Preguntas clave en la enfermedad por reflujo gastroesofágico. Ed. Doyma 1999. 5. - Peter J. Kahrilas, Walter J. Hogan. Gastroesophageal Reflux Disease. Chapter 19. Gastrointestinal Disease. Pathophysiology, Diagnosis, Management. Volume 1. Fifth Edition. 1998. 6. - Manejo del paciente con enfermedad por reflujo gastroesofágico (ERGE). Guía de Práctica Clínica. Asociación Española de Gastroenterología, Sociedad Española de Medicina Familiar y Comunitaria y Centro Cochrane Iberoamericano. Ed. SCM, S.L. 2001. Las pautas más recientes, consensuadas sobre el manejo clínico de la ERGE. Realmente bien descrito y con claridad. Los algoritmos son muy precisos. 7. - Patología quirúrgica del abdomen (I). Pregrado quirúrgico. Ed. Luzan.1985. Excelente colección, de gran ayuda para estudiantes, residentes y también para otros profesionales. Presenta figuras y tablas muy clarificadoras, así como una redacción sencilla y fácil de seguir. Muy recomendable. Nota.- Los algoritmos están tomados de la guía de práctica clínica editada por la SEMFyC. Las figuras 1 y 2 de la referencia 7 (Patología quirúrgica del abdomen I . pregrado Quirúrgico. Ed. Luzán 1985. En el número 254 de PAM, las tablas referidas a los síndromes vertiginosos, están tomadas de “Sd. Vertiginosos. Area de Neurología.” El Médico. Abril 2002