Intoxicación por cianuro
Anuncio

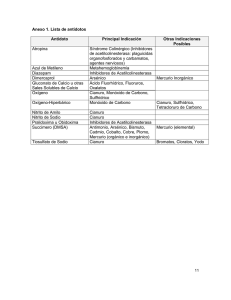
MEDISAN 2001;5(4):103-107 ACTUALIZACIÓN Hospital Provincial Docente “Saturnino Lora” INTOXICACIÓN POR CIANURO Dr. Aurelio Rodríguez Fernández 1 y Dra. Cecilia del Pozo Hessing 2 RESUMEN El cianuro, sal resultante de la combinación del ácido cianhídrico con diversos compuestos, es un componente de exposición en trabajadores que fabrican plásticos, goma sintética, en los que limpian oro y plata y en otros. Puede provocar intoxicaciones si es absorbido, así como también acidosis metabólica, alteraciones del transporte de oxígeno y aumento del ácido láctico. Sus manifestaciones clínicas y tratamiento dependen de la puerta de entrada y su terapéutica estará encaminada a corregir la acidosis metabólica, así como a administrar oxigenación, hidroxicobalamina y EDTA di cobalto (Kelocyanor). Descriptores: CIANUROS; ENVENENAMIENTO; UNIDADES DE TERAPIA INTENSIVA El cianuro es una sal resultante de la combinación del ácido cianhídrico con diversos compuestos; algunas de estas sales o derivados son absorbibles por el tubo digestivo, como el cianuro potásico, pero otras no, entre ellas el fenocianuro férrico o azul de prusia; de ahí la importancia de identificar el tipo de cianuro y la vía de absorción para evitar la toxicidad. Altas dosis de nitroprusiato sódico pueden liberar una cantidad suficiente de cianuro como para producir un cuadro de intoxicación; compuesto este que suele aparecer normalmente en la sangre de individuos sanos como resultado del metabolismo de la vitamina B12 y alimentos como la yuca y del consumo de tabaco. Están expuestos los que trabajan en la limpieza de oro y plata, en la fabricación de plásticos y de goma sintética, en la producción de lana y seda y en atmósferas de humo como consecuencia de la combustión durante incen----------------------1 2 dios.1- 3 Manifestaciones clínicas El cianuro se une a la citocromooxidasa de forma reversible, inhibe la fosforilación oxidativa y daña aquellos tejidos que más dependen de ella, como el miocardio y el sistema nervioso central. Dada su afinidad por el hierro (Fe +3) oxidado, presente en la cadena respiratoria de la célula (citocromooxidasa), se une a este elemento bloqueando dicha cadena y, por ende, la respiración. El centro respiratorio puede estar inicialmente estimulado por la acidosis metabólica, pero finalmente se inhibe en las intoxicaciones graves; dicha estimulación se debe además a un efecto de estimulación directa de quimiorreceptores en los centros respiratorio y cardíaco. Los pacientes expuestos a sales o gases de cianuro pueden presentarse de tres maneras: Especialista de I Grado en Medicina Interna. Intensivista. Master en Toxicología Clínica Especialista de I Grado en Medicina Interna. Intensivista I. a) b) 1. 2. II. Inhalación de ácido cianhídrico o de formas gaseosas con ion cianuro Pacientes asintomáticos: Por lo general no han absorbido una dosis tóxica de cianuro, pero de todos modos se impone conocer su estado acidobásico mediante una gasometría; si no hay acidosis metabólica, puede descartarse la intoxicación aguda. Pacientes sintomáticos. Se dividen en 3 subtipos: Con polipnea o bradipnea y ansiedad: Modo más frecuente de presentación, ya que el paciente expuesto a estos gases teme a una muerte inminente. Si concomita con una acidosis metabólica, es casi seguro que ha estado expuesto al cianuro; aunque la ausencia de trastornos de la conciencia y conductuales, taquicardia, hipotensión o choque revela que se trata de un caso grave, pues se ha producido, sin duda alguna, una inhibición enzimática. Pacientes en paro cardiorrespiratorio: En este caso han absorbido una dosis potencialmente mortal. Ingestión de una sal Las manifestaciones clínicas se corresponderán con el tipo de sal: las solubles en el contenido gástrico (cianuro de sodio, potasio, calcio o amonio), poco solubles (oxicianuros de plata, cobalto, cobre, mercurio u oro), y prácticamente insolubles (ferrocianuro). Debe tenerse en cuenta que dichos pacientes pueden desconocer el tipo de sal o encontrarse éstas en vías de absorción y presentar entonces manifestaciones clínicas sobreañadidas a las citadas previamente. 1, 4, 5 Diagnóstico Los signos y síntomas pueden estar enmascarados por la gran ansiedad que suelen presentar los intoxicados. La realización de una gasometría y examen bioquímico que incluya ácido láctico constituyen la exploración elemental para valorar el grado de intoxicación, en especial la aparición de una acidosis metabólica; sin em- bargo, aunque el cianuro puede identificarse en algunos laboratorios, este resultado nunca demorará las medidas terapéuticas a adoptar. Tratamiento Variará de acuerdo con el compuesto absorbido y las manifestaciones clínicas encontradas. A. Inhalación de ácido cianhídrico o cianógeno 1. Pacientes asintomáticos. Si la gasometría no revela acidosis metabólica, puede descartarse la intoxicación; pero de todas formas debe realizarse un electrocardiograma, y si el resultado es normal, puede darse el alta. Si existiera acidosis metabólica, se valorará la administración de bicarbonato para corregirla. Después de 3 a 4 horas de vigilancia, si los parámetros vitales siguen siendo normales y no se detectan alteraciones gasométricas, los pacientes pueden ser egresados. a) Con polipnea y ansiedad se indicarán gasometría y electrocardiograma y se evaluarán sus signos constantes vitales; si todos los hallazgos son normales, se administrará diazepam y se procederá al alta. La presencia de acidosis metabólica evidencia que el paciente ha estado probablemente expuesto al cianuro; pero si no ha experimentado trastornos de la conciencia o conductuales ni cardiovasculares, ello significa que la exposición ha sido leve, por lo cual debe considerarse, si procede, corregir la acidosis con bicarbonato, administrar diazepam, mantener la fase de observación durante 48 horas, así como repetir el electrocardiograma, y si los signos vitales se mantienen normales, entonces puede autorizarse el egreso. b) Con polipnea, acidosis metabólica, trastornos de conducta y alteraciones cardiovasculares (taquicardia, hipoten- sión, choque) se considera un caso grave, que debe ser tratado como sigue: -Corrección de la acidosis metabó lica. -Oxigenación con máscara, con reservorio tipo Monagan, para dar la máxima fracción inspiratoria de oxígeno posible (100 %). - Hidroxicobalamina o vitamina B12: 5 g por vía intravenosa (IV) en 15 min. - Si no ha habido respuesta a la hidroxicobalamina, con empeoramiento de la acidosis, deterioro de la conciencia, arritmias cardíacas o choque, o este antídoto no se encuentra disponible: EDTA di cobalto (Kelocyanor), 600 mg por vía IV, se repetirán 300 mg a los 15 min si no se han obtenido resultados favorables. - Si continúa sin respuesta, añadir tiosulfato sódico al 25 %, 50 mL por vía IV, e incluso puede administrarse luego una dosis de 25 mL a los 30 min. c) Pacientes en paro cardiorrespiratorio: Se iniciarán las medidas de reanimación, oxigenoterapia al 100 %, corrección de la acidosis láctica con bicarbonato, hidroxicobalamina (primera opción) más EDTA di cobalto (segunda opción) o complemento de la primera a las dosis ya descritas. B. Ingestión de una sal Debe practicarse siempre un lavado gástrico (los eméticos están contraindicados) y administrarse carbón activado (30 g) y un catártico, así como aplicar las demás medidas terapéuticas en función del estado del paciente. La diuresis forzada, la hemoperfusión, la hemodiálisis y la oxigenación hiperbárica no están nunca indicados. Los agentes metahemoglobinizantes anticianuros (nitrito de amilo, nitrito sódico) se consideran actualmente obsoletos. Metahemoglobinizantes La metahemoglobina constituye una forma oxidable de la hemoglobina, y aunque la metahemoglobinemia puede ser hereditaria, la forma más frecuente es la adquirida después de la exposición a una gran variedad de sustancias químicas, alimentos y productos farmacéuticos. Entre los principales tóxicos metahemoglobinizantes figuran: Los nitritos y nitratos, cuya fuente de intoxicación puede ser el agua de pozos contaminados, plátano, carnes, papa, plaguicidas como el Sudcapur, clorato de sodio, bromatos, yodatos, medicamentos hipotensores y vasodilatadores como el nitroprusiato de sodio, nitroglicerina, anilinas utilizadas como tintes para ropas y calzado; fenacetina (empleada anteriormente como analgésico); benzocaína y prilocaína, usadas como anestésicos locales; sulfonas; primaquina; cloroquina; permanganato de potasio; disolventes como el nitrobenceno, metoclopramida, nitrito de amilo y otros. La vía de intoxicación suele ser la oral, pero pueden penetrar a través de mucosas y piel, como ocurre con la anilina y el permanganato de potasio. Generalmente, el carácter de la intoxicación es accidental, al confundir la sal común con nitratos en la elaboración alimentos; y por sobredosis, al emplear anestésicos locales en lactantes, cuyos mecanismos de reducción son inmaduros, en la preparación de biberones o fórmula basal en hospitales pediátricos. 1, 5 Fisiopatología La metahemoglobinemia adquirida se produce cuando la tasa de formación de metahemoglobina excede la de reducción, luego de una exposición a diversos agentes oxidantes. La metahemoglobina es una hemoglobina anómala, en la cual la molécula de hierro del grupo hem se halla en estado férrico (Fe +++), a diferencia de lo que ocurre en la hemoglobina normal, donde el hierro se encuentra en forma divalente (Fe ++). Estos agentes tóxicos me- tahemoglobinizantes se dividen en directos e indirectos: los primeros solo ejercen la acción in vivo, debido a que no son metahemoglobinizantes por ellos mismos y necesitan ser transformados previamente por el metabolismo tisular; entre los más representativos se encuentran los aminoderivados (anilina, fenacetina) y nitroderivados (nitrobenceno) de los hidrocarburos aromáticos. Todos ellos son agentes también hemolizantes al destruir el hematíe; en cambio, los metahemoglobinizantes directos como los nitritos, nitratos, bromatos, cloratos y otros, actúan como agentes oxidantes tanto in vivo como in vitro. Debido a su acción, la formación de metahemoglobina se realiza directamente como resultado de la transformación del hierro ferroso en férrico. El aumento de la tasa de metahemoglobina en sangre produce dos tipos de síntomas: por un lado, una cianosis característica de piel y mucosas y, por otro, manifestaciones dependientes de la hipoxia hística. La cianosis por metahemoglobinemia aparece a partir de 1,5 – 2 g/ 100 mL de metahemoglobina formada, la cual desplaza hacia la izquierda la curva de disociación de la oxihemoglobina, de modo que la hemoglobina que permanece funcionante, se combina con el oxígeno a su paso por los pulmones, pero lo cede mal a los tejidos; además, la metahemoglobina queda invalidada para el transporte de ese gas. 5 Manifestaciones clínicas La metahemoglobinemia tóxica debe ser considerada en el diagnóstico diferencial de todo paciente cianótico. La cianosis de piel y mucosas, que constituye el principal signo clínico de esta intoxicación, es más visible en pómulos, pabellones de la oreja, ventanas nasales, uñas, palmas de manos, labios, conjuntivas oculares y velo del paladar. Mejora muy poco si se administra oxígeno, sobre todo cuando se acompaña de valores normales de la presión arterial de oxígeno en la gasometría de la sangre arterial. La presencia de metahemoglobi- nemia en el torrente sanguíneo le confiere un color achocolatado. Pueden existir manifestaciones clínicas dependientes de la hipoxia, cuya intensidad dependerá de la tasa de metahemoglobina y de la rapidez con que se ha formado. Los principales síntomas son: cefalea, disnea, visión borrosa, pulso filiforme, náuseas, vómitos, taquicardia y, en casos muy graves, convulsiones y coma. Con tasas de metahemoglobina superior a 70 %, la evolución es fatal. El diagnóstico se fundamentará en la anamnesis y presencia de cianosis sin hipoxemia, que se corroborará mediante análisis espectroscópico con cooxímetro. La saturación de oxígeno en sangre arterial obtenida a partir de una gasometría arterial no es útil, ya que esta fue calculada a partir de la presión parcial de oxígeno; por otro lado, como el oxímetro mide la saturación arterial de oxígeno, en presencia de metahemogobinemia tenderá a sobreestimar esa saturación y no servirá para valorar la verdadera situación clínica de estos enfermos, de manera que la única prueba válida es una cooximetría y resultan inútiles la gasometría y pulsimetría. 2, 4, 5 Tratamiento Será de soporte (oxigenoterapia), unido a la eliminación de la fuente de intoxicación. Si esta ha sido a través de la piel y mucosas, se procederá a retirarle al paciente las ropas y el calzado que hayan sido la causa de la intoxicación (tintes); pero si la vía de absorción fue la oral, será útil administrar carbón activado (1 g/ kg de peso) luego del lavado gástrico. El fármaco ideal es el azul de metileno al 1 % en dosis de 1 – 2 mg / kg de peso (0,1 – 0,2 mL / kg) por vía intravenosa durante 10 minutos. Este antídoto se utilizará si la metahemoglobinemia es superior al 30 %; dosificación que podrá repetirse si no se obtiene respuesta hasta alcanzar el máximo de 7 mg/kg de peso, ya que el propio azul de metileno deviene metahemoglobinizante en dosis superiores. Si existiera hemólisis o el paciente estuviera en estado de coma profundo o no hubiera respuesta al azul de metileno, como suele ocurrir con el clorato sódico, se emplearán técnicas de depuración extrarrenal como la exanguinotransfusión, mediante la cual se eliminan la sustancia tóxica, la metahemoglobinemia y los productos de la hemólisis, de manera que se evita el riesgo del fracaso renal y se repone entonces la hemoglobina funcionante, capaz de transportar adecuadamente el oxígeno. 3 - 5 ABSTRACT Cyanide Poisoning The cyanide, a salt resulting from the combination of hydrocyanic acid with several compounds, is an exposure component in workers manufacturing plastics and synthetic rubber, and in those cleaning gold and silver and in other workers. If it is absorbed, it can cause poisoning, as well as metabolic acidosis, oxygen transport disturbances and lactic acid increase. Its clinical manifestations and treatment depend on the portal of entry, and its therapeutics will be aimed at the correction of metabolic acidosis and at the administration of oxygen, hydroxycobalamin and EDTA di cobalto (Kelocyanor). Subject headings: CYANIDES; POISONING; INTENSIVE CARE UNITS REFERENCIAS BIBLIOGRÁFICAS 1. Viccellio P. Handbook of medical toxicology. Boston: Little Brown’s; 1993:46-8. 2. Marruecos L, Nogué S, Nolla J. Toxicología clínica. Barcelona: Springer–Verlag Ibérica; 1993:6-10. 3. Baud F, Barriot P, Riou B. Les antidotes. Paris : Masson; 1992:117-30. 4. Curry S. Medical toxicology. Critical care clinics. Philadelphia:W.B.Saunders; 1997:20610. 5. Dueñas Laita A. Intoxicaciones agudas en medicina de urgencia y cuidados críticos. Barcelona: Masson; 1999:207-10. Dr. Aurelio Rodríguez Fernández E-mail: aurelio@ucilora.hsl.scu.sld.cu