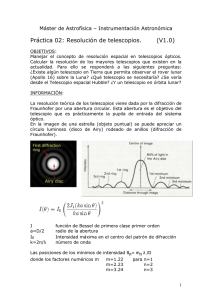
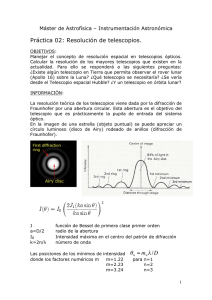
ayudas visuales
Anuncio

AYUDAS VISUALES CAPÍTULO 14 José Vicente Rodríguez Hernández, Humberto Carreras Díaz, Pilar Rojas Válido, Cristina San Juan Bermejo INTRODUCCIÓN AYUDAS VISUALES AYUDAS NO ÓPTICAS AYUDAS VISUALES UTILIZADAS PARA MEJORAR LA MOVILIDAD EN PACIENTES CON CAMPO VISUAL REDUCIDO AYUDAS ÓPTICAS UTILIZADAS EN LOS CASOS DE HEMIANOPSIA FILTROS EN BAJA VISIÓN 1. INTRODUCCIÓN Para mirar hacia el futuro, se debe revisar el pasado. La historia de las ayudas visuales para pacientes con baja visión se remonta al origen de las lentes oftálmicas. Desde ese tiempo, las invenciones y los numerosos progresos en dichas lentes han pavimentado el rápido desarrollo de los modernos dispositivos ópticos que hoy utilizamos en baja visión. Los antecedentes históricos de la baja visión y de la rehabilitación visual se encuentran estrechamente relacionados con la propia historia de la oftalmología y de la medicina en general, así como con el desarrollo histórico de la óptica. En efecto, en estas dos disciplinas, oftalmología y óptica, complementarias en muchos aspectos, encontramos prácticamente desde sus comienzos, intentos de ayudar a mejorar el funcionamiento visual de personas que actualmente serían considerados pacientes de baja visión. Las lupas y las primeras lentes correctoras para la presbicia no aparecen hasta finales del siglo XIII en el Norte de Italia, en la región veneciana. Roger Bacon (1210-1294), en su principal obra «Opus Majus», cita un segmento de cristal que hace ver los objetos mayores y más gruesos y que debería ser muy útil para personas ancianas y aquellas que tienen los ojos débiles, pues podrían ver así pequeñas letras con grandor suficiente (1). Se trataba de lentes convexas (muy probablemente el principio del microscopio para pacientes con baja visión). Las lentes cóncavas fueron desarrolladas más tarde, siendo la primera referencia conocida de 1450. Poco después del descubrimiento de los sistemas telescópicos (Lipperhey 1608, Galileo 1609, Kepler 1611) y del telescopio de lectura (Descartes 1638, Eschinardi 1660) (2), se realizaron los primeros intentos para mejorar la visión de personas con altas miopías. Eschinardi ya prescribía en 1667 telescopios de lectura a sus pacientes miopes proporcionándoles una mayor distancia de trabajo (3). Sin embargo, se considera a Moritz von Rohr, precisamente, el padre de las ayudas visuales, ya que en 1908 desarrolló y describió la teoría de los telescopios montados en gafas, basándose en el telescopio de Galileo (2). Benjamín Franklin desarrolla en 1784 las primeras lentes bifocales, cortando dos lentes convexas por la mitad y ensamblándolas. En 1796 J. McAllister abre la primera tienda óptica en Philadelphia. Hacia finales del siglo XIX, American Optical Company of Southbridge Massachussets y Bausch and Lomb Company fabrican lupas y lentes de aumentos para pacientes de baja visión. A finales de los años 20, la figura de William Feinbloon ocupa un papel especial en el cuidado de la baja visión, publicando, en 1931, el primer artículo que se conoce sobre baja visión en la literatura optométrica, «An introduction to the Principles and Practice of subnormal vision correction», donde estudia causas, tipos de casos, ayudas ópticas específicas, principios 278 Refracción ocular y Baja Visión ópticos, factores de iluminación y características psicológicas de los disminuidos visuales (2,4). En 1953, se crea en Nueva York la primera clínica para visión subnormal dirigida por Gerald Fonda, siendo a partir de los años 60 cuando se produce una concentración de esfuerzos para fomentar el empleo de la visión residual con fines funcionales (5-9). Al auge que toma en estos años la baja visión, también colaboran las aportaciones de deficientes visuales. Así, según Dahl, en 1962: «durante mis días de baja visión, adoptaba todo el ingenio que tenía y gran cantidad de subterfugios para dar la impresión de que podía ver casi como cualquiera, quería desesperadamente que no me vieran como alguien diferente; ahora ya no podía seguir fingiendo y sin embargo nunca en mi vida había deseado tanto ser como el resto de los seres humanos» (10). San Genensky, director del Partially Sighted Center, es considerado el precursor de la lupa televisión (11). En Europa, es en Suecia donde, de una forma más organizada, se establece la baja visión, comenzando a funcionar en 1974, los primeros centros de rehabilitación visual, la mayoría de ellos vinculados a clínicas oftalmológicas (12). En España, de manos de la ONCE, se inicia a principios de los 80, el desarrollo de la Rehabilitación Visual. El auge de los servicios de rehabilitación básica y la opción que hace la ONCE a favor de la educación integrada en estos años, son posiblemente los hechos que más han contribuido a la implantación de la rehabilitación visual, al mostrar, de forma práctica, que había que incorporar nuevos modos que propiciasen el máximo de autonomía a personas ciegas y deficientes visuales (13). 2. AYUDAS VISUALES 2.1. Introducción La atención a los pacientes con hipovisión no puede definirse por más tiempo como la prescripción de alguna forma de ayuda óptica. El análisis de las proporciones en cuanto a éxitos y fracasos ha puesto de manifiesto que, a menos que se trate a esta clase de pacientes en el contexto de su enfermedad ocular, su agudeza visual residual y los problemas de ajuste posteriores, las ayudas ópticas acaban más frecuentemente en un cajón considerándose al paciente como un fracaso, cuando no debería serlo (14). No existe el propósito de conseguir que una persona se sienta como si fuera vidente, después del tratamiento o del adiestramiento en hipovisión. Continúa siendo una persona con visión parcial, pero una persona mejor equipada y preparada para utilizar su resto visual. La conciencia del paciente, el saber cuáles son sus limitaciones y cómo puede vivir con ellas, son aspectos que no han de ser olvidados (15). La prescripción de una ayuda visual puede representar para el paciente con baja visión una notable ayuda, permitiéndole la óptima utilización de su resto visual, pudiendo tener en muchos casos la posibilidad de conservar su actividad laboral, educativa o recreativa (Banani 1985). A veces es suficiente una adecuada corrección óptica para lejos y para cerca, así como una oportuna iluminación, para transformar a un hipovidente en un vidente casi normal (16). La dificultad que en ocasiones supone la refracción de un paciente con baja visión, lleva a que, en muchas ocasiones, los hipovidentes se beneficien de una refracción convencional cuando acuden a servicios de baja visión (17). Por lo tanto, se deben corregir todos los defectos de refracción aunque ello no implique una mejoría de la agudeza visual, ya que se ha podido demostrar que la sensibilidad al contraste puede verse afectada simplemente por una cuestión de borrosidad óptica como consecuencia de una inadecuada corrección convencional (18). Aconsejamos, pues, realizar en todos los pacientes una refracción convencional, ya que, además de lo mencionado, ello nos va a evitar utilizar potencias de aumentos superiores a la hora de las prescripciones de las ayudas visuales. La prescripción de prismas de Fresnel y demás ayudas para la ampliación del campo Capítulo 14. visual (telescopios invertidos, lentes anamórficas, lentes minificadoras) se ha estandarizado en casi todos los servicios de baja visión (19,20). Funcionalmente necesitamos una agudeza visual aproximada de 0,5 (5/10) para poder realizar la mayoría de las tareas habituales. Durante muchos años, los deficientes visuales tuvieron temor de utilizar su visión residual porque había una tendencia generalizada a pensar que la visión era «una cosa que se podía gastar». Esta tendencia en ocasiones fue alimentada por médicos y educadores. Ha sido necesario mucho esfuerzo y estudios científicos para acabar con esta tendencia. Mención especial merece la Dra. Barraga, quien, probablemente más que nadie, ha trabajado por la utilización de la visión residual en los pacientes con baja visión y ha demostrado el aumento de la eficacia de dicha visión residual con el entrenamiento y el uso (21-23). Las ayudas no ópticas y las lámparas de iluminación ocupan un papel fundamental dentro de las recomendaciones que se les realizan a los pacientes con baja visión (24-26). 2.2. Sistemas de ampliación y ayudas visuales Cualquier magnificación implica un cambio en el tamaño de la imagen retiniana. Podremos provocar este cambio al modificar el tamaño del objeto, al acercar el objeto al ojo o al utilizar una ayuda visual. Byer plantea que en baja visión lo importante es la relación entre la imagen retiniana agrandada y la original (27) de tal manera que la magnificación de la imagen retiniana será igual al tamaño de la imagen retiniana agrandada dividido por el tamaño de la imagen retiniana original. Los rayos que parten de un objeto y pasan por el punto nodal no sufren desviación (28). Se conocen cuatro sistemas de aumento: • Ampliación del tamaño relativo. • Ampliación por disminución de la distancia relativa. • Ampliación angular. • Ampliación por proyección y electrónica. Ayudas visuales 279 2.2.1. Ampliación del tamaño relativo Es la magnificación que se consigue al aumentar el tamaño real del objeto, ya que, si aumentamos el tamaño del objeto, la imagen retiniana aumentará también en la misma proporción. Esta es la magnificación que se consigue al utilizar macrotipos, libros de textos con caracteres grandes que permiten la lectura a pacientes con baja visión a una distancia más confortable. Es también la magnificación que se consigue al utilizar rotuladores en vez de bolígrafos, lo cual aumenta el contraste y el tamaño relativo. 2.2.2. Ampliación por disminución de la distancia relativa Cada vez que acercamos un objeto al ojo, la imagen retiniana aumenta de tamaño, de tal manera que, cuando acercamos un objeto a la mitad de la distancia, la imagen retiniana aumenta el doble; si reducimos la distancia a la cuarta parte, la imagen retiniana aumenta cuatro veces, y así, sucesivamente. Al acercar un objeto al ojo, los rayos de luz que proceden de él son cada vez más divergentes y necesitan una compensación para que el ojo los pueda ver nítidos. Las dioptrías necesarias para ver nítido un objeto se representa D=100/d siendo D las dioptrías necesarias y d la distancia en cms. 2.2.3. Ampliación angular Es la ampliación que se produce cuando miramos a través de un telescopio, siendo el aumento angular la relación entre el ángulo formado por el eje óptico y el rayo que sale del telescopio dividido por el ángulo que forma el eje óptico y el rayo que incide en el telescopio. Es el único sistema de aumento que permite ampliar objetos lejanos que no pueden agrandarse o acercarse. Tiene los inconvenientes de movimiento de paralelaje, cambio en la apreciación espacial y limitación del campo visual. 280 Refracción ocular y Baja Visión 2.2.4. Ampliación por proyección Es la que se consigue mediante la proyección en pantallas, tal como ocurre con las diapositivas, con los circuitos cerrados de televisión, o los programas de ampliación para ordenadores. Tiene la ventaja de poder utilizar una distancia de trabajo mayor con mayor campo sin aberraciones. Sin embargo, no es fácil su traslado y su costo es elevado. Cuando se utilizan varios sistemas de aumento, la ampliación total es el producto de los aumentos de cada uno de ellos 2.3. Clasificación de las ayudas visuales • Telescopios. • Microscopios. • Telemicroscopios. • Lupas. • Sistemas electrónicos. • Instrumentos para la ampliación del campo visual. • Ayudas no ópticas. 2.3.1. Telescopios Los telescopios producen magnificación angular. Ayudan a los pacientes a realizar tareas de lejos al agrandar la imagen retiniana de los objetos observados. Deben ser utilizados con la refracción de lejos del paciente o llevarla incorporada. Se debe tener en cuenta que, al utilizar un telescopio, se pierde luminosidad, por lo que es conveniente una buena iluminación para obtener los mejores resultados. Los telescopios constan de dos elementos: el objetivo y el ocular. El objetivo es una lente convergente más grande que el ocular. El ocular puede ser negativo (como en los telescopios tipo Galileo) o positivos (como en los telescopios tipo Kepler). Cuando el objetivo y el ocular están separados por una distancia igual a la suma algebraica de sus distancias focales, el sistema resultante es afocal; estos están enfocados para una distancia de 6 metros o más; mientras que un telescopio se denomina focal cuando se utiliza para una distancia determinada. La pupila de salida es la ventana por donde el paciente debe mirar. Cuantos más aumentos tiene el telescopio, más pequeña es. Los tipos de telescopios son: 1. Telescopio de Galileo. Está constituido por un objetivo, lente convergente y un ocular, lente divergente de menor tamaño que el objetivo pero de mayor poder dióptrico. Están colocados de tal manera que el foco primario del objetivo coincide con el foco secundario del ocular. El objetivo tiene por función principal recolectar la mayor cantidad de luz. El telescopio de Galileo ofrece imágenes derechas ya que se encuentran situadas en el mismo lado del eje óptico (29). El aumento del sistema viene dado por las fórmulas siguientes: A = - Poc / Pob donde A = aumento del sistema Poc = poder dióptrico del ocular Pob = poder dióptrico del objetivo Teniendo en cuenta que la longitud focal es la recíproca del poder de las lentes A = - fob / foc donde fob = distancia focal del objetivo foc = distancia focal del ocular La longitud del telescopio es igual a la distancia entre el objetivo y el ocular, o sea a la suma algebraica de las longitudes focales del objetivo y el ocular, pero, al ser la distancia focal del ocular negativa, la longitud del telescopio es igual a la diferencia entre ambas longitudes focales. Su aumento útil está limitado a valores pequeños de magnificación y el campo visual no está delimitado nítidamente en el borde (2). 2. Telescopio astronómico de Kepler. Está constituido por dos lentes convergentes, una primera que hace de objetivo, y otra que hace de ocular, dispuestas de tal manera que el foco primario del objetivo coincide con el foco secundario del ocular. Por lo tanto, la imagen proporcionada por un telescopio Kepler estaría localizada por debajo del eje óptico siendo virtual e invertida; permiten conseguir aumentos Capítulo 14. superiores a los telescopios de Galileo. El campo visual suele estar nítidamente definido, siendo, pues, útil en toda su extensión. A = -Poc / Pob A = -fob / foc En cuanto a la longitud del telescopio, es siempre mayor que en el caso del telescopio de Galileo porque son ambas longitudes focales positivas, al tratarse el ocular y el objetivo de lentes convergentes Tipos de telescopios • Manuales. • Para adaptar en gafas. • De visión nocturna. Los telescopios manuales pueden ser monoculares o binoculares. Los monoculares aumentan la posibilidad de desplazarse con autonomía de nuestros pacientes ya que tienen una amplia gama de posibilidades de uso: para ver la pizarra en clase, el nombre de una calle, ver el número de un autobús, semáforos, estaciones de metro, etc. Con algunos de ellos se pueden enfocar distancias cortas (40-60 cms) con lo que aumentan su eficacia al poder ser utilizados para leer placas en las entradas de los edificios, farmacias de guardia, cartas de restaurantes, etc. Los niños deficientes visuales se adaptan a ellos con mucha facilidad, siendo los modelos 4 x 12 y 8 x 20 los más recomendados en las unidades de baja visión para ellos; el campo visual de 12,5° para el de 4 x 12, y de 7° para el de 8 x 20. Los telescopios manuales suelen llevar una cinta para poder llevarlos colgados al cuello. Los binoculares son más grandes e incómodos para llevar, pero son más sencillos de sujetar. No son enfocables a corta distancia y tienen el campo de visión más amplio que los monoculares. Como muchos pacientes con baja visión solo presentan visión monocular, estos telescopios binoculares pueden adaptarse de tal manera que un cuerpo del telescopio se utilizaría para ver de lejos y el otro cuerpo para ver de cerca adaptándosele una lente de aproximación. Ayudas visuales 281 Los telescopios para adaptar en gafas pueden estar montados en posición central y en posición superior. Los fabricados en posición central son comúnmente utilizados para actividades estáticas y de corto tiempo de uso. No es posible el desplazamiento con ellos. El paciente no puede mirar por fuera del telescopio. Existe una variedad que son los fabricados con pinzas de fijación que son superpuestos sobre las gafas convencionales cuando el paciente lo necesita. Dentro de este grupo tenemos también los telescopios binoculares adaptados a una montura pero sin cristales convencionales, siendo los telescopios de Essenbach 3x y 4x los más conocidos y utilizados. Los fabricados en posición superior se utilizan con la prescripción convencional para lejos, de tal manera que se facilita el desplazamiento con ellos. Son telescopios de pequeño diámetro que se introducen en un orificio en la parte superior de las lentes que requieren que el paciente baje la cabeza y levante los ojos para mirar a través del telescopio. Además, en los últimos años se han desarrollado sistemas telescópicos autoenfocables (30) que permiten enfocar objetos desde el infinito hasta 30 centímetros, estando el sistema de autoenfoque determinado por un rayo infrarrojo que se refleja desde el objeto y es captado por un detector instalado en el telescopio. Los telescopios adaptados en gafas también pueden ir combinados con un sistema microscópico adaptado en la parte inferior del cristal de las gafas convencionales, de tal manera que en la parte superior iría adaptado un sistema telescópico (tipo Kepler o Galileo) aunque de pequeño tamaño y aumento. El paciente podría moverse utilizando la zona central del cristal con su corrección convencional y, en la porción inferior, una lente microscópica con la que podría leer. Los telescopios para visión nocturna (31) constituyen un grupo muy especial de telescopios que se usan en los pacientes con hemeralopia, preferentemente en los pacientes con retinosis pigmentaria, en los cuales la incapa- 282 Refracción ocular y Baja Visión cidad para orientarse y movilizarse de noche es muy pronunciada. Se originaron en las experiencias llevadas a cabo por Berson en pacientes con hemeralopia diagnosticados de retinosis pigmentaria. Para su utilización con éxito deben ser utilizados por pacientes con más de 10° de campo visual. Berson utilizó lentes para visión nocturna prestados por ITT y por el laboratorio de visión nocturna de la Armada de los Estados Unidos. Presentan sin embargo el inconveniente de producir mucho cansancio, ya que para que el paciente pueda desplazarse durante la noche, es preciso que mantenga constantemente el telescopio frente a su ojo, además de que el campo de visión es muy limitado y resultan muy caros. 2.3.2. Microscopios La mayoría de los autores coinciden en definir los microscopios como lente o sistema de lentes convergentes (esféricas positivas altas) que permiten ver objetos a distancias cortas, no más de la longitud focal (32-33). Estos sistemas proporcionan un aumento angular (relación del tamaño aparente del objeto según se ve a través del instrumento, comparado con su verdadero tamaño), pero menos significativo que el aumento debido al factor proximidad. El aumento total será el resultado del producto del aumento angular y el aumento con relación a la distancia. Estos sistemas de lentes de potencias altas están diseñados para minimizar las aberraciones y ser utilizadas a una distancia menor de 25 centímetros. Esto produce una imagen derecha aumentada. Cuanto mayor es el aumento, menor es el campo y más corta es la distancia operativa. Otra de las características de los microscopios es que suplen la insuficiencia acomodativa para distancias muy cortas. Los pacientes jóvenes con una potencia acomodativa alta utilizan el mismo principio sin la ayuda y sin las limitaciones del campo que ésta produce. Pero si se cansan o tienen que leer a una distancia menor, necesitan también utilizar microscopios. Se debe tener en cuenta que si se va a realizar una prescripción binocular a partir de 6 dioptrías esféricas, hay que adaptar en ambos ojos prismas de base interna, y que, para prescripciones de más de 12 dioptrías esféricas, serán monoculares los miscroscopios. Las personas con altas miopías, cuando se quitan las gafas, actúan como si tuvieran un microscopio interno; por ello las personas con alta miopía mejoran su funcionalidad de cerca cuando se quitan las gafas y utilizan la distancia de lectura o de trabajo adecuada. Tipos de microscopios Podemos clasificar los microscopios según su uso, según el material con el que están fabricados, según su geometría y según su construcción. — Según su uso pueden ser monofocales o bifocales. — Según el material pueden ser minerales u orgánicos. — Según su geometría pueden ser esféricos o asféricos. — Según su construcción podrán estar constituidos por una lente o por varias. Los microscopios son lentes positivas que utilizan el principio de la ampliación por disminución de la distancia relativa. Consideramos como ventajas de los microscopios que nos permiten tener ambas manos libres, y que el campo de visión es más amplio que una lupa o un telescopio del mismo poder dióptrico. Esto hace que aumente el confort para lecturas largas, escritura, costura, etc. Además, su costo es muy aceptable y son más estéticos que los telemicroscopios, lo cual hace que los pacientes los acepten de forma rápida. Entre los inconvenientes con respecto a otras ayudas visuales utilizadas para cerca, se halla el hecho de que la distancia de trabajo o de lectura es muy corta, lo cual favorece la fatiga. Además, hay una gran dificultad para rea- Capítulo 14. lizar determinadas tareas con ellos, si no se utilizan accesorios como atriles, correcta iluminación o sillas cómodas. Siempre hay que quitarlos antes de que el paciente se desplace, ya que de lejos se ve muy borroso con ellos. La distancia de trabajo puede calcularse dividiendo 100 por las dioptrías del microscopio teniendo en cuenta que un aumento equivale a 4 dioptrías esféricas. En cuanto a la geometría, la tendencia actual es que las lentes sean asféricas preferentemente en potencias muy altas, ya que con ellas se consiguen evitar las aberraciones periféricas. Se fabrican con un poder de +24 a +48 dioptrías y con aumentos de 6x a 12x. Clear Image es la mejor representación de un sistema de lentes para constituir un microscopio. Se trata de la combinación de dos lentes convexas separadas por aire, lo cual permite menores aberraciones, con lo que se consigue una imagen más clara y un campo visual más amplio. Para aquellos pacientes de baja visión que conservan un cierto grado de visión binocular y una agudeza visual que no requiera aumentos superiores de adición para cerca de +12 dioptrías, las lentes esféricas positivas con prismas de base interna son las más recomendadas, siendo los premontados de Coil los más utilizados, ya que son muy estéticos en los ambientes donde los pacientes no quieren ser identificados como personas de baja visión. Son muy ligeros en cuanto al peso y muy cómodos para llevar ya que no se diferencian de unas gafas de media luna para présbitas. En cuanto a los microscopios bifocales de alta adición, pueden llegar a tener hasta 40 dioptrías de adición. Pueden ser construidos con material orgánico y mineral. No precisan quitarse para ver de lejos en posición estática. Requieren de un correcto entrenamiento para que permitan un desplazamiento correcto. Son muy estéticos y los pacientes los aceptan muy bien, pero su campo de visión es menor. En condiciones normales, un bifocal convencional (adición igual o inferior a cuatro dioptrías) se coloca a la altura del borde palpebral inferior; en el caso de los bifocales de alta adición, la Ayudas visuales 283 altura es superior, siendo lo habitual el montarlos a 4 mm por debajo del centro pupilar. Cuanto mayor sea la adición del microscopio bifocal, más arriba hay que adaptarlo. En los microscopios bifocales, las adiciones hasta +16 dioptrías presentan las mayores ventajas ya que el campo visual es más amplio y la altura del segmento es cómoda. Se debe tener en cuenta el ángulo pantoscópico, la dirección de la mirada debe ser perpendicular al centro óptico del microscopio; cuanto más bajo esté colocado el bifocal, mayor debe ser el ángulo pantoscópico. Univision, Zeiss, Designs for Vision, Fénix, Nikon y Keeler son los principales fabricantes. Dentro de los microscopios bifocales existen en el mercado microscopios adhesivos, que se pegan a los cristales de las gafas de lejos en la posición que nos interese. Son microscopios simples asféricos que permiten probar, recolocar o reemplazar de forma provisional la solución más adecuada hasta hallar la definitiva. El diámetro del segmento bifocal es de 22 mm para todos los aumentos que se fabrican (2x, 2,5x, 3x, 4x, 5x, 6x, 7x, 8x, 9x, y 10x). Son muy estéticos ya que son muy similares a unas gafas bifocales convencionales. Los «microscopios con pinzas monoculares» son microscopios simples que presentan una pinza que sujetaremos a las gafas de lejos del paciente. Como la pinza es elevable, cuando el paciente no utiliza el microscopio, se retira, quedando elevada sobre las gafas convencionales de lejos. Se denominan Magniclip y se fabrican en 2,5x , 3,5x , y 4,75x. También puede prescribirse un magniclip oclusor para el ojo no funcional, si éste interfiere negativamente en la visión del otro. También se comercializan microscopios de pinza binoculares, que suelen utilizarse para trabajos de precisión, como joyería, electrónica, pintar o trabajar con miniaturas, cirugía... aunque también son muy utilizados para pacientes con baja visión. Podemos contar además con hiperoculares con corrección esfero-cilíndrica, siendo los rangos de fabricación: • Desde +10 hasta +26 de esfera. • Desde –0’25 hasta –6 de cilindro. 284 Refracción ocular y Baja Visión Estos hiperoculares de fabricación pueden incluir tratamientos de endurecido, antirreflectante y filtros. En cuanto a los hiperoculares estándar, son microscopios simples convergentes que adaptamos a una montura; se sirven los cristales montados o sin recortar. Su uso puede ser biocular (cada ojo para una distancia de trabajo determinada, cuando ambos ojos son funcionales) o monoculares. El rango de potencia de los hiperoculares estándar es de 4x a 12x, y el campo útil se reduce en función de los aumentos, de tal manera que un hiperocular 5x presenta un campo útil de 38 mm, un hiperocular 8x presenta un campo útil de 34,30 mm, y un hiperocular 12x presenta un campo útil de 30,00 mm. 2.3.3. Telemicroscopios Podríamos definirlos de múltiples maneras, pero la más simple y clarificadora podría ser «telescopios enfocados para distancias cortas». Habitualmente se hallan montados en gafas en posición inferior, o bien adaptados a monturas, siendo los telemicroscopios de Eschenbach los más utilizados de este último grupo. Se sirven del aumento proporcionado por el telescopio multiplicado por la magnificación de la adición, de tal manera que, si a un telescopio afocal de 2x se le añade una adición de +4 dioptrías, el aumento del telemicroscopio sería (sabiendo que 4 dioptrías=1x) de 2x1=2x. Si tenemos un telescopio de 2x y queremos que el telemicroscopio resultante tenga 4x, tendríamos que añadir una adición de +8 dioptrías, ya que +8 dioptrías=2x, y, por tanto, el telemicroscopio resultante sería 2x2=4x. Tenemos que tener en consideración que la distancia focal para un telemicroscopio de 4x habrá disminuido respecto a uno de 2x. Los telemicroscopios tienen una distancia operativa mayor que la del microscopio, aunque con un campo visual efectivo más reducido, por lo que sólo sirven para una distancia determinada, siendo la profundidad de foco más crítica que con los microscopios. Existen también telemicroscopios manuales montados sobre un telescopio Kepler normal, con los cuales se pueden llegar a conseguir telemicroscopios de 25x y 30x. Son muy útiles para pacientes con muy baja agudeza visual, puesto que con ellos podrán tener acceso a una lectura ocasional. 2.3.4. Lupas Podemos definir las lupas como una lente o grupo de lentes convexas que permiten al observador aumentar el tamaño de los objetos al mirar a través de ella, pudiéndolas sujetar con las manos o bien mediante un soporte. Lupas de mano: En el caso de las lupas de mano, el objeto a observar debe colocarse a la distancia focal de la lente (distancia que hay entre el punto focal y la lente, de modo que df=100/d). De esta manera, la imagen se localizará en el infinito, obteniéndose así el máximo aumento, por lo que no será necesaria la acomodación. Se debe tener en cuenta que cuanto mayor es una lupa, mayor campo visual proporcionará pero menor será el aumento que ofrezca. Las aberraciones ópticas son más manifiestas cuando la lente está más lejos del ojo y se utilizan las partes periféricas de dichas lentes. El campo visual aumenta cuanto más cerca esté el ojo de la lente y disminuye cuando la lupa se aleja del ojo. Sin embargo, si acercamos la lupa al texto, el aumento disminuye, por lo que, para ver con nitidez, precisaremos una adición para cerca o poner en marcha la capacidad de acomodación del paciente, mientras que si utilizamos la lupa a su distancia focal exacta, deberá utilizarse con la corrección para lejos. La potencia de las lupas manuales suele oscilar entre +3 D y +20 D, si está constituida sólo por una lente, soliendo ser asféricas a partir de +8 D. No obstante, las lupas de bolsillo de diámetro más pequeño suelen estar construidas por varias lentes, pudiendo disponerse en el mercado hasta +80 D. Las hay, además, con iluminación incorporada, lo cual representa una ayuda adicional Capítulo 14. en situaciones dinámicas del paciente donde no fuese posible modificar la luz ambiental. Lupas con soporte: Las lupas con soporte pueden ser: • De foco fijo. • Enfocables. Las lupas de foco fijo tienen un diseño similar al de las lupas manuales. Sólo se diferencian en que presentan un soporte que se encuentra ajustado a la distancia correcta de enfoque del material de lectura, aunque en la mayoría de los casos la separación entre el material de lectura y la lente es menor que la distancia focal de la misma, disminuyendo por ello las aberraciones periféricas. Se forma de esta manera una imagen virtual situada a una distancia finita, por lo que será necesario el uso, por parte del paciente, de una adición de cerca o dejar actuar la acomodación para ver nítida la imagen. En la práctica, son mucho más utilizables que las enfocables. Las lupas con soporte enfocables pueden acercarse o alejarse del material de lectura. Ello hace que puedan compensar el defecto de refracción del paciente, no precisándose ni acomodación ni adición para mirar por ellos. Las lupas con soporte también pueden llevar iluminación incorporada. Ventajas de las lupas Las lupas permiten una mayor distancia de trabajo, su manejo es sencillo incluso para pacientes con escotoma central y, por ello, visión excéntrica. Además de poder ser utilizadas con facilidad por pacientes con campo visual reducido, son recomendables para aquellas personas con problemas motores y muy útiles entre los niños y los ancianos. Otra ventaja muy importante reside en poder contar con múltiples modelos con iluminación incorporada. Inconvenientes de las lupas Presentan un campo visual más reducido que una lente microscópica de igual potencia. Ayudas visuales 285 Además, se producen aberraciones cuando no se mira perpendicularmente por el centro de la lupa. Algunos modelos son excesivamente grandes y pesados. Con las lupas con soporte no enfocables hay que utilizar adición en gafas para poder leer cómodamente. Las lupas con potencias superiores a las 20 D presentan campos visuales muy reducidos. Casi siempre es necesario utilizar ambas manos para trabajar con lupas, siendo, además, inferior, habitualmente, la velocidad de lectura que con los microscopios. 2.3.5. Lupatelevisión o circuitos cerrados de televisión Podrían ser definidos como aquellas ayudas utilizadas en visión de cerca con las que podemos aumentar el tamaño de la imagen por medios electrónicos. Los circuitos cerrados de televisión están compuestos por una cámara, un monitor y un sistema óptico, además de una estructura que suele ser móvil para poder apoyar el material de lectura. Los monitores pueden ser en color o en blanco y negro. Suelen disponer de mandos para el control del contraste, del brillo y de la iluminación, así como para invertir la polaridad de la pantalla. El sistema óptico nos permite, mediante el zoom, regular los aumentos y el enfoque de la imagen. La mayoría de los pacientes prefieren la utilización de letras blancas sobre un fondo negro. Los circuitos cerrados de televisión permiten leer a una distancia normal y, además, se obtiene un mayor campo de lectura cuando se utilizan potencias superiores a los 8x con otras ayudas visuales. La profundidad del campo es mayor que cuando se utilizan ayudas ópticas convencionales. Las lupastelevisión permiten leer binocularmente, y, al moverse el paciente, la imagen en el monitor continúa siendo nítida. Sin embargo, el hecho de ser inmóviles, el elevado coste preferentemente en los monitores de color y su tamaño considerable los hace poco atractivos para muchos pacientes. 286 Refracción ocular y Baja Visión 3. AYUDAS NO ÓPTICAS «La comodidad siempre favorece la habilidad visual». Esta frase resume de manera muy gráfica el objetivo del uso de ayudas no ópticas por pacientes con baja visión. Las ayudas no ópticas van a permitir a nuestros pacientes con baja visión realizar determinadas tareas de forma mucho más cómoda. Por lo tanto de manera individualizada analizaremos las necesidades de cada paciente. Podemos clasificar las ayudas no ópticas en cuatro grupos: • Las que nos van a permitir corregir la posición y postura corporal. • Las que nos van a permitir el control de la iluminación. • Las que mejoran el contraste. • Las amplificaciones de texto. 3.1. Ayudas para mejorar la posición y postura corporal Los pacientes con baja visión suelen utilizar distancias muy cortas para la lectura y para la escritura; esto hace que adopten una inclinación anómala de la espalda sobre la mesa, la cual se mantiene en ocasiones durante periodos largos de tiempo, por lo que se producen cansancio y fatiga visual prematuramente. Ello conlleva que los pacientes con baja visión terminen abandonando los hábitos de lecto-escritura. Por este motivo debemos ofrecerles a nuestros pacientes elementos que eviten la inclinación excesiva de la espalda sobre el texto acercando éste a los ojos. Para ello contamos con mesas abatibles, portalibros de mesa y atriles plegables de sobremesa. 3.2. Ayudas para facilitar el control de la iluminación En primer lugar, contamos con las lámparas, partiendo de la premisa que cantidad de luz no implica calidad. Debemos, en cada caso, evaluar cuál es el tipo y nivel de ilumina- ción más adecuado para cada paciente con baja visión. Entre las lámparas que podemos encontrar en el mercado, son las fluorescentes las más aconsejables ya que proporcionan buena iluminación y apenas dan calor (ya que habitualmente los pacientes precisan situarlas muy cerca de ellos). Cuando las distancias de trabajo son muy cortas, es conveniente colocarlas encima de la cabeza, pues de esa manera el texto quedará uniformemente iluminado. También se tendrá en consideración cómo se encuentra distribuida la iluminación de la habitación donde se halla nuestro paciente realizando tareas de cerca, y así valorar que no resulta adecuado concentrar toda la iluminación en la zona de trabajo, sino que se procurará que el resto de la habitación tenga una luz menos intensa. La prescripción de filtros solares nos permitirá que los pacientes se encuentren más cómodos ante la presencia de luz natural o artificial, mejorando, pues, el tiempo de adaptación a la luz y a la oscuridad, además de que se controlará el deslumbramiento. Para el control de la iluminación, podemos recomendar a nuestros pacientes el uso de viseras, cortinas en las habitaciones que eviten el foco de luz, así como el evitar superficies brillantes a la hora de trabajar. 3.3. Ayudas para mejorar el contraste Es de gran importancia tener siempre en cuenta que nuestros pacientes van a mejorar su rendimiento visual al realizar dichas tareas con un buen contraste, pudiendo incluso requerirse menos aumentos en las ayudas ópticas en el caso de que éstas fueran necesarias. Por ello resulta muy recomendable el uso de rotuladores y lápices de punta blanda, así como el papel rayado en la escritura. Además, los tiposcopios mejoran el contraste y ayudan a los pacientes a no perderse en un texto durante la lectura. Capítulo 14. También es interesante ofrecer correctas recomendaciones acerca de los colores: el fondo amarillo permite mantener un buen contraste reduciendo los reflejos. 3.4. Las amplificaciones de texto Los macrotipos pueden resultar cómodos y sencillos de leer para algunos pacientes de baja visión, ya que van a permitir una distancia de trabajo mayor, y el campo visual es menos restringido. Son recomendables también múltiples materiales que se encuentran en el mercado y que tienen tipos más grandes, como relojes de esfera grande, cronómetros, cintas métricas, reglas, medidores de insulina, ordenadores con impresión grande, etc. Ayudas visuales 287 cilíndricas que reducen las imágenes sólo en el meridiano horizontal (34). c) Prismas de Fresnel: Son primas de 30° de base externa que se colocan en el borde exterior de la lente de las gafas, de tal forma que no interfieran la visión en posición primaria de la mirada. Su principal inconveniente radica en la apreciación espacial, ya que el paciente observará a través del prisma objetos que se encuentran mucho más hacia fuera de lo que él está mirando, por lo que irá a coger un objeto donde éste no se encuentra, requiriéndose un importante adiestramiento para que sean ciertamente eficaces. Además, cuando los pacientes mejoran sus técnicas de rastreo y exploración, los filtros dejan de ser útiles (35). 5. AYUDAS ÓPTICAS UTILIZADAS EN LOS CASOS DE HEMIANOPSIA 4. AYUDAS VISUALES UTILIZADAS PARA MEJORAR LA MOVILIDAD EN PACIENTES CON CAMPO VISUAL REDUCIDO Tal vez no se debería comenzar así, pero la experiencia de los principales autores en baja visión es muy desalentadora. Debemos tener siempre en cuenta que nuestro planteamiento conlleva minimizar el campo visual para conseguir que quepan más imágenes en el mismo. Podemos considerar que los problemas de movilidad comienzan a ser importantes cuando el paciente presenta un campo visual igual o inferior a 10°, ya que un paciente con un campo de 25-30° puede defenderse normalmente sin tener que utilizar estrategias especiales. Contamos con: a) Telescopios convencionales invertidos: Telescopios Galileo de 2x o 3x, útiles cuando la agudeza visual es muy buena, ya que el efecto favorable se contrarresta con la disminución de agudeza visual que conlleva su uso. b) Sistemas anamórficos: diseñados por Design for Vision. Consisten en telescopios tipo Galileo afocales, invertidos, con lentes Podemos utilizar en estos casos «gafas con espejos» que desplazan hacia el campo de visión una imagen invertida del campo ciego; por consiguiente, los objetos situados en la parte ciega del paciente son reflejados por el espejo, por lo que el paciente los puede ver sin necesidad de girar la cabeza. Se trata de un pequeño espejo pegado en el puente de las gafas, con una cierta inclinación hacia el lado temporal. Asimismo podemos utilizar en estos pacientes los prismas convencionales, que tienen como característica principal el desplazamiento de las imágenes hacia su vértice, por lo que debemos colocar la base del prisma hacia el campo ciego. Los prismas de medio campo son los más adecuados para el desplazamiento, y los de campo completo, para la lectura (36). 6. FILTROS EN BAJA VISIÓN Es conocido que la mayoría de los pacientes con baja visión presentan una alta sensibilidad al deslumbramiento, producido por dispersión de la luz, preferentemente en las 288 Refracción ocular y Baja Visión ondas de menos de 500 nm (extremo azul del espectro), por lo que su adaptación es mayor tanto en condiciones fotópicas como escotópicas. Utilizamos, pues, los filtros en una tentativa de realzar el funcionamiento visual de muchos pacientes con baja visión. Los filtros atenúan la luz excesiva a niveles confortables de tolerancia para los pacientes, ya que transmiten selectivamente las longitudes de onda para las que el ojo comprometido puede ser más sensible, además de absorber las longitudes de onda potencialmente dañinas. Los filtros realzan, en general, el contraste, aunque pueden alterar la impresión del color. Pueden también ser recomendados como medio refractivo, al poder ser prescritos con la corrección del error refractivo del paciente (37). Los principales tipos de filtros son: — CPF (Corning Photochromatic Filters): En 1981, Corning introdujo la lente CPF 550 diseñada específicamente para pacientes con retinosis pigmentaria; el número señala la longitud de onda debajo de la cual se absorbe virtualmente toda la luz. Los filtros CPF son fotocromáticos y pueden ser recomendados con la refracción convencional del paciente. Son capaces de filtrar longitudes de onda corta, azul y ultravioleta. CPF comercializa diferentes modelos: • CPF 550, utilizado especialmente en pacientes con retinosis pigmentaria. • CPF 550 XD, para pacientes con severa fotofobia, como puede ocurrir en la aniridia y en pacientes con acromatopsia. • CPF 527, que filtra el 100% de los rayos UVA Y UVB. • CPF 450, diseñado para ser utilizado en interiores pues reduce el deslumbramiento causado por la luz fluorescente, por lo que se puede utilizar durante la lectura o viendo televisión. • CPF 511, menos utilizado. — Filtros polarizados: La luz reflejada por superficies brillantes produce en muchos pacientes de baja visión un intenso deslumbramiento. Los ejemplos más habituales los tenemos en la luz reflejada por el pavimento de una calle, de la nieve o del agua. Cuando estas superficies capaces de reflejar intensamente la luz son observadas con un filtro polarizado, se neutraliza el deslumbramiento producido por la reflexión especular. Debemos tener en cuenta que los filtros no polarizados reducen la intensidad de la luz emitida, pero no actúan sobre la luz reflejada. Entre los polarizados utilizados con mucha frecuencia en baja visión están el pol gris y el pol marrón de INDO, y la gama de polarizados de Multilens (los 400, 450, 500, 511, 527, 550), que también dispone de una importante gama de filtros estándar no polarizados. De características similares a los Corning pero en material orgánico no fotocromático disponemos de los F60, F80 y F90, de la casa Zeiss, y de los PLS530, PLS540 y PLS 550 de la casa Fénix. El ORMART, de la casa Essilor se utiliza preferentemente en pacientes con retinosis pigmentaria. BIBLIOGRAFÍA 1. Hernández Benito E. Historia de la oftalmología española, pag 103. LXIX ponencia de la Sociedad Española de Oftalmología. 1993. 2. Gottlob H. Magnifying visual aids for the visually handicapped a guide line for prescription and fitting. Reimpresión de «Deutsche Optikerzeitung. Heidelberg» 1984; n.º 10 pág 1. 3. Von Rohr M. Zur Eutwicklung der Fernrohrbrille, Z. Ophtalmol Optik 1918; 3: 25. 4. Rossenthal B. A short history on the development of low vision aids. Journal of vision rehabilitation 1991. 5, 3, 1-6. 5. Barraga N. Effects of experimental teaching on the visual behavior of children with low vision. American Journal of Optometry. Archives of the American Academy of Optometry. 1965; 42 (9) 557-561. 6. Holmes R. Training residual vision in adolescents educated previously as non visual, unpublished master’s thesis. Illinois State University. 1967. 7. Hull W. MacCarthy, D. Suplementary program for preschool visually handicapped children. Education of the visually handicapped 1973; 5, 97-104. 8. O’Brien R. Vision stimulation. Montgomery County Public Schools, Bulletin 227. Rockville, MD. 1971. 9. Tobin M, Tooze F, Chapman E, Moss. Look and think: a handbook on visual perception training for Capítulo 14. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. 20. 21. 22. severely handicapped children, Birmingham, England: Research centre for the education of the visually handicapped. University of Birminghan. 5: 1977. Dahl B. Finding my way. New York: Dutton. 1962. Genensky S, Baran P, Moshin H, Steingold H. A closed circuit tv system for the visually handicapped, Santa Monica, the Rand Corporation, RM 5672-RC Aug. 1968. Inde K. Low vision training in Sweden. Journal of visual impairment and blindness 1978; 72, 307310. Faye E. The role of eye pathology in low vision evaluation. Journal of the american optometric association, November 1976, 47 (11): 1395-1401. Lindquist B. Prefacio: La rehabilitación de la hipovisión; actas del seminario internacional sobre Baja Visión. Upssala 25-27 de Septiembre. Informes de Upssala sobre educación 1978. n.º 9. Agosto 1980, pag 1. Papagno M. Ipovisione e rehabilitazione visiva. Rivista di oftalmología sociale, 1991; vol. 14, n.º 1 Marzo, pág. 21-26. Leat S, Runney N. The experience of a university Bassed Low Vision Clinica. Ophtal. Physiol. Opt., 1990. vol 10, January. Vidal M, Prunera M. Valoración de la sensibilidad al contraste y su relación con la patología ocular y con las ayudas ópticas. Comunicación personal. III Jornadas técnicas sobre rehabilitación visual. ONCE Madrid Julio 1991. Hellinger G. Vision rehabilitation for aged blind person. New outlook for the blind 1969; 63 (6), 175-177. Faye E. Visual function in geriatric eye disease. New outlook for the blind 65 (7) 204-208. 1971. Barraga N. Learning efficiency in low vision. Journal of the American Optometric Association 1969; 40 (8) 807-810. Barraga N. Utilization of low vision in adults who are severely visually handicapped. New outlook for the blind 1976; 70 (5) 177-181. Barraga N, Collins M and Hollis J. Development of efficiency in visual functioning. A literature analysis. Journal of visual impairment blindness 1977; 74 (3), 93-96. Ayudas visuales 289 23. Sloane L And Habel A. High Illumination as an auxiliar reading aid in diseases of the macula. American Journal of Ophtalmology 1973. 76 (5) 745-757. 24. Goodlaw E and Genensky S. Hearborne illuminator for the partially sighted. American Journal of Optometry and Physiological Optics 1978; 55 (12), 840-848. 25. Lehon L. Development of lighting standards for the visually impaired. Journal of visual impairment and blindness 1980; 74 (7): 249-252. 26. Byer A. Magnification associated with low vision systems, en Brilliant RL, ed.: Essentials of low vision practice, Butterworth 1999, 111-128. 27. Rosenberg R. The optics of low vision lenses, en Faye, E. Clinical Low Vision. Boston-Toronto, Little, Brown and Company 1984. 14: 329-375. 28. Williams Dr. Functional adaptive devices. Cole Rg, Rossenthal B. Remediation and management of low vision, Mosby 1996; 4: 77-121. 29. Greene HA, Beadles R, Pekars J. Challenges in applyying autofocus technology to low vision telescopes. Optometry and vision science. Vol. 69, 1, 25-31. 30. Gurovich L. Baja vision. Buenos Aires, Argentina 2001; Capitulo 8, 131-166. 31. Rossenthal B, Williams D. Devices primarily for people with low vision. Silvertone B Lang, MA Rossenthal, B Faye E, The lighthouse handboox or vision impairment and vision rehabilitation. Oxford University Press 2000; 951-969. 32. Freeman P, Randall J. The art and practice of low vision, 2.ª ed. Butterworth Heinemann, 1997; 243. 33. Vila López JM y col. Apuntes sobre rehabilitación visual. ONCE 1994; 295-298. 34. Szlyk JP, Seiple W, Laderman DJ, Kelsch R, Hok, Mc Mahon T: Use of bioptic amorphic lenses to expand the visual fields in patients with peripheral loss. Optom. Vis. Sci., 1998, Julio, 75 (7): 518-524. 35. Weiss NJ. Low vision management of retinitis pigmentosa. J. Am. Optom. Assoc., 1991, n.º 62, 47. 36. Faye E. Case management in twenty-six common conditions, Clinical Low Vision. Boston/Toronto. Little, Brown and Co, 1984; 13: 257-325. 37. Zigman S. vision enhencement using a short wavelenght light-absorbing filter. Optometry and vision science, 1990; vol. 67 n.º 2: 100-104. 290 Refracción ocular y Baja Visión ATLAS FOTOGRÁFICO 1. Gafas binoculares y Sistema de Lupas Eschenbach. 4. Lupa binocular Essenbach 2,5x Y 3x. Lupa monocular Essenbach sobre gafas 4x y 7x. Lupa binocular Essenbach sobre sus gafas 2,5x y 3x. 2. Magniclip Coil para superponer en cualquier tipo de monturas, disponibles en 2,5x, 3,5x Y 4,75x. 5. Caja de pruebas D.F.V. Microscopios. Telescopios. Telemicroscopios. Sistemas de ampliación de campo. Design for vision. 3. Lupas manuales Eschenbach y Coil. 6. Lupas manuales iluminadas Eschenbach 7x 10x. Capítulo 14. Ayudas visuales 7. Lupas soporte coil con iluminación y sin iluminación. Lupa manual Eschenbach 8x. 9. Atril Monopia. 8. Ayudas no ópticas: flexo y atril de sobremesa ordenador adaptado a C.C.TV. 10. Caja de pruebas de microscopios monoculares (sistema Aplanat) de Multilens. 11. Microscopios. Kit Multilens Optio. 291 292 Refracción ocular y Baja Visión 12. Microscopios hiperoculares Coil (4x, 5x, 6x, 8x, 10x, 12x). 15. Telescopios Specwell. 13. Bifocales de alta adición de Univision. 16. Telemicroscopios. Kit pruebas NIkonTM y lentes de aproximación. 14. Telescopios manuales Specwell de diferentes aumentos y con pinza para montar en gafa. Los más usados son los de 4x12 y 8x20. 17. Caja de pruebas. KeelerTM. Microscopios. Capítulo 14. Ayudas visuales 293 18. Gafas telescópicas. Far Vision y Near Vision (Coil). 20. Telescopio Kepler 3x9, 4x10, 4x12. — Juego de adaptadores de aproximación para TS Kepler. — Montura de entrenamiento. — Telescopio Galileo 2x con lentes de aproximación. 19. Superior: telescopios binocular tipo Eschenbach disponible en 3x y 4x. Inferior: telemicroscopio Galileo ESchenbach disponible en 2,5x y 3x. 21. Caja de pruebas Zeiss. Telescopios Galileo. Telescopios Kepler. Lentes de aproximación. Montura de pruebas. 22. Caja de pruebas de telescopios tipo GAlileo de 1,8x con diferentes lentes de aproximación. 294 Refracción ocular y Baja Visión 25. Caja de pruebas D.F.V. Telescopios Kepler y Galileo (campo completo y biópticos). Telemicroscopios. Microscopios. 23. C.C. TV modelo albatros. 24. Microscopios monoculares. 26. Telescopio montado en gafa con bifocal de alta adición en su porción inferior de Design for Vision. 27. Telescopio monocular con clip elevable para montar en gafa. Capítulo 14. Ayudas visuales 295 31. Telescopio tipo Galileo de Nikon. 28. Telescopios biópticos tipo Galileo de ángulo ancho de 2,2x y 3,0x. 29. Telescopio en ojo de águila 2,2x de Designs for Vision (Essentials of Low Vision Practice). Richard L. Brilliant. 30. Telescopio Galileo en panal de abejas de Designs for Vision disponibles en 3x y 4x. (Essentials of Low Vision Practice). Richard L. Brilliant. 32. Telemicroscopios binoculares de Keeler para cirugía. Superior tipo Galileo. Inferior tipo Kepler. 296 Refracción ocular y Baja Visión 33. Bifocal de alta adición de Univisión de fácil adherencia a gafas convencionales. 36. Nightspy (Nogalite, Tel Aviv, Israel). Dispositivo para mejorar la visión nocturna a pacientes con movilidad disminuida por reducción de su campo visual (Essentials of Low Vision Practice). RIchard L Brilliant. 34. Espejo nasal montado en gafa para pacientes con pérdida temporal del campo visual (Essentials of Low Vision Practice). Richard L. Brilliant. 37. Tiposcopio. Este complemento tan simple puede mejorar de forma considerable la eficacia lectora en pacientes con severas alteraciones del campo central (Essentials of Low Vision Practice). Richard L. Brilliant. 35. Prismas de Fresnel colocados con base externa en ambos cristales para un pérdida bitemporal del campo visual (Essential of Low Vision Practice). Richard L. BRilliant.