Colecistitis alitiásica. Certeza diagnóstica por ultrasonido
Anuncio

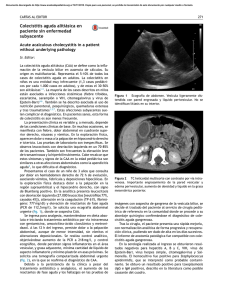
Documento descargado de http://www.revistagastroenterologiamexico.org el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. 122 Colecistitis alitiásica. Certeza diagnóstica por ultrasonido ARTÍCULO ORIGINAL Colecistitis alitiásica. Certeza diagnóstica por ultrasonido Dr. Mauricio de la Fuente Lira,* Dr. Jorge Manuel Catrip Torres** * Médico adscrito al Servicio de Cirugía Gastrointestinal. ** Residente de 4o. año en la especialidad de Cirugía General. Hospital de Especialidades del Centro Médico Nacional Siglo XXI, IMSS. México, D.F. Correspondencia: Dr. Mauricio de la Fuente Lira. Sur 132 No. 118 Consultorio 201. Col. Las Américas. C.P. 01120 México, D.F. Correo electrónico: delafuentemauricio@yahoo.com Recibido para publicación: 23 de marzo de 2005. Aceptado para publicación: 4 de mayo de 2006. RESUMEN Antecedentes: la colecistitis alitiásica aguda (CAA) es una entidad clínica poco común, se presenta entre 5 y 12% de todos los casos de colecistitis en los pacientes adultos. Generalmente el diagnóstico sólo se sospecha en forma tardía en pacientes que se encuentran en estado crítico, cursando con patologías muy diversas, por esto su diagnóstico temprano es difícil. El ultrasonido (USG) es el estudio de primera elección para el diagnóstico de esta patología. Objetivo: determinar la certeza diagnóstica del USG en pacientes con CAA, corroborándolo con los hallazgos transoperatorios e histopatológicos. Método: para esto se seleccionaron todos los pacientes operados por el Servicio de Gastrocirugía del HE CMN Siglo XXI, con diagnóstico de CAA, entre agosto del 2000 y agosto del 2003. Resultados: un total de 863 pacientes operados de colecistitis aguda, 47 presentaron CAA (5.4%) se excluyeron 10 pacientes por falta datos tanto de USG, transoperatorio o histopatológico. El 81% de todos los pacientes sufría de una enfermedad concomitante grave. A todos se les realizó USG preoperatorio y se diagnosticaron correctamente 75.6%. El estudio reveló una sensibilidad de 87.5% y una especificad de 99.3 para el diagnóstico de CAA con USG, en el grupo de pacientes de nuestro hospital. SUMMARY Background: Acute alithiasic cholecystitis (AAC) is an infrequent clinical entity with incidence between the 5 and 12% of all the cases of cholecystitis in the adults. Often, the single diagnosis is suspected in delayed form and it is in patients in critical state, by this, early diagnosis is difficult. The ultrasound (USG) is the study of choice for the CAA diagnosis. Objective: Determine the sensibility of USG in patients with CAA, corroborating the image findings with the operative and pathologic, in our hospital population. Method: All the patients operated by the gastrointestinal surgery department at Hospital Especialidades. with diagnosis of AAC between August 2000 and August 2003. Results: 863 patients where operated for acute cholecystitis, 47 presented with CAA (5.4%). 10 patients was excluded because missing pathological or USG data. 81% of all the patients suffered a primary severe disease. In all patients preoperative USG was made, and in 75.6% of patients the diagnosis was correct. The study revealed 87.5% of sensitivity and 99.3% of specificity for the diagnosis of CAA in our hospital population. Palabras clave: colecistitis alitiásica, ultrasonido. Key words: Alithiasic cholecystitis, ultrasound. INTRODUCCIÓN La colecistitis alitiásica aguda es una entidad clínica poco común que se presenta entre 5 y 12% de todos los casos de colecistitis en adultos.1-3 Es un proceso inflamatorio agudo de la vesícula biliar en ausencia de litiasis de causa multifactorial, cuya etiología más frecuente es la presencia de una enfermedad grave subyacente. Es más común en hombres que en mujeres, 3:1, y en pacientes con edades que van de los 50 a los 65 años.3,4 Muchas veces el diagnóstico sólo se sospecha en forma tardía no pudiéndose realizar el tratamiento quirúrgico en forma temprana, lo cual aumenta su morbilidad y mortalidad, la cual oscila entre 10 y 50%, dependiendo de los padecimientos concomitantes y del momento del diagnóstico de acuerdo con diferentes reportes.3,4 Las complicaciones que se observan con frecuencia son gangrena y perforación vesicular, peritonitis purulenta y química, insuficiencia renal, síndrome de respuesta inflamatoria sistémica y desarrollo de falla orgánica múltiple, sepsis y muerte. Documento descargado de http://www.revistagastroenterologiamexico.org el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. 123 Rev Gastroenterol Mex, Vol. 71, Núm. 2, 2006 Está patología es común observarla en pacientes con trauma3,5,6 sepsis,3,7 enfermedades graves3,8 cardiopatías,9 ventilación mecánica asistida, nutrición parenteral prolongada,1 así como síndrome de inmunodeficiencia adquirida.10 La patogénesis no está bien definida y numerosas etiologías se pueden enumerar, sin embargo, los dos factores predisponentes más importantes son estasis biliar, producida por la disminución en la estimulación de la vesícula, espasmo ampular u obstrucción biliar distal a la vesícula biliar, así como un incremento en la viscosidad de la bilis como resultado de la deshidratación, también se menciona relación con múltiples transfusiones; sin embargo, la hipótesis de la bilis espesa es la más aceptada.3 La combinación de estos factores predispone una alteración en el metabolismo de las prostaglandinas que desencadenan una secuencia de eventos que resultan en la inflamación aguda de la vesícula biliar. El cuadro clínico es similar al de los pacientes con colecistitis aguda litiásica, caracterizado por presentar fiebre, dolor en hipocondrio derecho y leucocitosis, por lo que hacer una diferencia entre las dos patologías mediante la historia clínica y la exploración física resulta prácticamente imposible.11 El diagnóstico resulta muy difícil, ya que en muchos casos de colecistitis alitiásica aguda los pacientes se encuentran graves, con la disminución del estado de conciencia por sedición o daño neurológico, apoyo mecánico ventilatorio, analgésicos opiáceos y narcóticos, dolor postoperatorio de incisiones por otras cirugías, todo lo anterior enmascara el cuadro y causa problemas de diagnóstico.1,3 Por otra parte, los resultados de laboratorio no son de mucha ayuda, ya que éstos se encuentran alterados la mayor parte de las veces por patologías intercurrentes o causales del estado de gravedad del paciente.1,3 Bioquímicamente puede aparecer aumento de bilirrubinas y fosfatasa alcalina, sin embargo, la presencia de estas alteraciones es poco específica para este padecimiento. Los hallazgos que ofrece una placa simple de abdomen dependen del estadio y de la gravedad de la enfermedad. Si la reacción inflamatoria es leve, la radiografía puede ser normal. La progresión de inflamación a las zonas peritoneales contiguas producen una inhibición refleja de la motilidad de los segmentos intestinales vecinos, pudiéndose observar en algunos casos un asa centinela, cuando el cuadro es avanzado y con gran inflamación y peritonitis se observan asas in- De la Fuente Lira M y col. testinales distendidas con niveles hidroaéreos de localización en el hipocondrio derecho.12 El ultrasonido puede explorar en forma rápida toda la cavidad abdominal, especialmente la región hepatobiliar y tiene la capacidad de diagnosticar tanto la colecistitis aguda como muchas otras condiciones que simulan afecciones vesiculares, por lo que este estudio es el de elección en esta patología. Es una prueba no invasiva, rápida, y que se puede realizar en la cama del enfermo, su sensibilidad es de 89% y su especificidad de 98%, sin embargo, es un estudio operador dependiente, es decir, las cifras de sensibilidad y especificidad pueden variar dependiendo de la experiencia tanto del operador como de quien interprete las imágenes obtenidas.3 Múltiples reportes han descrito los hallazgos ultrasonográficos asociados con colecistitis alitiásica aguda que incluyen: engrosamiento de la pared mayor de 4 milímetros, distensión vesicular, imagen de doble halo, gas intramural, colecciones perivesiculares, signo de Murphy positivo durante el estudio, falta de contractilidad vesicular y ausencia de litos, sin embargo, la mayoría de los hallazgos son poco específicos y se requiere de la presencia de varios de ellos para hacer diagnóstico. El engrosamiento de la pared vesicular puede ser normal en 15 a 30% de los pacientes, además, hay otras causas como hipoalbuminemia, ascitis, insuficiencia cardiaca derecha, insuficiencia renal, y hepatitis que también causan un engrosamiento de la pared vesicular, sin que esto se traduzca en colecistitis. La distensión vesicular puede no estar presente en pacientes con inflamaciones previas, ya que la fibrosis imposibilita una distensión vesicular significativa, tampoco se observa dilatación vesicular en pacientes con perforación de la vesícula. Si la etiología de la colecistitis alitiásica aguda es la isquemia, ésta, de igual manera, no permite a la vesícula distenderse adecuadamente, otras causas que no permiten la distensibilidad vesicular son la nutrición parenteral, por falta de estímulos hormonales, la diabetes mellitus y en pacientes con vagotomía troncular previa por denervación. La colecciones perivesiculares son poco sensibles para el diagnóstico, pueden estar presentes en cualquier patología que produzca presencia de líquido de ascitis, por mínimo que éste sea, y además en estadios tempranos de la enfermedad no se encuentran presentes. El signo de Murphy no se presenta cuando el paciente está con alteraciones neurológicas y Glasgow bajo, ya sea farmacológico para manejo de ventilación mecánica asistida, o por otras causas, además, en los Documento descargado de http://www.revistagastroenterologiamexico.org el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. 124 Colecistitis alitiásica. Certeza diagnóstica por ultrasonido pacientes con cirugía abdominal puede estar enmascarado por medicamentos o por el dolor causado por otras incisiones. Resulta entonces importante tener en cuenta que el diagnóstico temprano de colecistitis alitiásica aguda resulta especialmente difícil, aun con estudios de gabinete como el ultrasonido, siendo éste el estudio más preciso para detectar enfermedad vesicular.6,13,14 OBJETIVOS Determinar la certeza diagnóstica del ultrasonido en pacientes con colecistitis alitiásica aguda, corroborando la misma con hallazgos transoperatorios y reporte histopatológico en los pacientes operados con este diagnóstico por el Servicio de Gastrocirugía en el Hospital de Especialidades del Centro Médico Nacional Siglo XXI. MATERIAL Y MÉTODO De agosto del 2000 a agosto del 2003, se revisaron los expedientes clínicos de todos los pacientes internados y operados por el Servicio de Gastrocirugía, con diagnóstico de enfermedad vesicular, así como las hojas de alta, expedientes radiológicos y reportes histopatológicos. Se definió como colecistitis alitiásica al proceso inflamatorio agudo de la vesícula biliar en ausencia de litiasis y de etiología multifactorial, cuya causa más frecuente es una enfermedad grave subyacente. Como parte de los criterios diagnósticos se incluyeron además de la clínica los criterios ultrasonográficos de colecistitis alitiásica aguda, que se enumeran como sigue: 1. Ausencia de litos intravesiculares. 2. Engrosamiento de la pared vesicular mayor a 4 milímetros. 3. Distensión vesicular con aumento de sus ejes. 4. Imagen de doble halo, gas intramural, colecciones perivesiculares, signo de Murphy ultrasonográfico y falta de contractilidad vesicular. RESULTADOS De agosto del 2000 agosto del 2003 se realizaron 863 colecistectomías en pacientes con diagnóstico de colecistitis aguda, en el Servicio de Gastrocirugía del CMN Siglo XXI, de éstos, 47 pacientes contaban con diagnóstico de colecistitis alitiásica aguda (CAA). La inciden- cia de CAA en nuestro hospital durante este periodo fue de 5.4%. Se excluyeron del presente estudio 10 pacientes por falta de expedientes clínicos, reportes de ultrasonidos o reportes histopatológicos, con esto reduciendo la muestra a 37 pacientes. Dieciséis pacientes fueron hombres (43.2%) con un margen de edad de 33 a 81 años y edad promedio de 48.2 años. Veintiún pacientes fueron mujeres (56.8%), con una edad promedio de 53.9 años (margen de 28 a 80 años). Resultando una relación de frecuencia de hombre a mujer de 1:1.3. Treinta pacientes (81%) sufrían de una o más enfermedades crónico degenerativas, siendo la enfermedad cardiaca la más frecuente (19 pacientes), seguida por la diabetes mellitus en 10 pacientes, insuficiencia renal en cinco pacientes, pancreatitis crónica en dos pacientes, neumopatía en un paciente, cáncer de páncreas en un paciente y cáncer gástrico en un paciente. El 90% de los pacientes tuvieron como síntoma principal dolor en hipocondrio derecho. El 13% de los pacientes presentó fiebre y 14 pacientes (37.8%) presentaron leucocitosis. En todos los casos se realizó de rutina ultrasonido preoperatorio, diagnosticándose colecistitis aguda alitiásica correctamente 28 pacientes (75.6%) corroborándose ésta con los hallazgos transoperatorios y el reporte histopatológico. Nueve pacientes (24.3%) tuvieron diagnóstico ultrasonográfico inadecuado, el diagnóstico histopatológico y los hallazgos de la cirugía no demostraron colecistitis alitiásica, siendo falsos negativos 10.8% (cuatro pacientes) y 13.5% falsos positivos (cinco pacientes), con una sensibilidad en la muestra de 87.5% y una especificidad de 99.3% para nuestro grupo de estudio. El valor predictivo positivo fue de 84.8% y el valor predictivo negativo de 99.5%. Ocho pacientes presentaron complicaciones postoperatorias graves (21.6%) dentro de las cuales en orden de frecuencia fueron insuficiencia renal aguda, pancreatitis severa, sepsis abdominal y descontrol metabólico. Se registraron tres fallecimientos (8.1%) entre los pacientes con complicaciones. El promedio de la estancia hospitalaria fue de cinco días y en todos los pacientes incluidos se practicó colecistectomía. DISCUSIÓN Los factores de riesgo conocidos para el desarrollo de colecistitis aguda alitiásica son múltiples, el común Documento descargado de http://www.revistagastroenterologiamexico.org el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. 125 Rev Gastroenterol Mex, Vol. 71, Núm. 2, 2006 De la Fuente Lira M y col. nido de hígado y vías biliares, con una frecuencia de 24.3% de pacientes en los que durante el estudio no se observaron litos, pero que durante la cirugía y en el estudio histopatológico se demostró colecistitis litiásica (Figura 1). Estos resultados demuestran la importancia del operador en este método diagnóstico, siendo los radiólogos de mayor experiencia los que cursan con menor índice de errores. CONCLUSIONES La colecistitis aguda alitiásica ocurre en pacientes con patologías asociadas tanto agudas, como crónicas, sien- Figura 1. Ultrasonido vesicular en el que se aprecia vesícula biliar con paredes engrosadas, colecciones perivesiculares y contenido heterogéneo. Error diagnóstico 24.30% Perforación 5.40% a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d d a b d a b d a b d a b d a b a b d a b d d a b d a b d a b d a b a b d d a b d a b a b d a b d a b d a d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d d a b a b d d a b d a b d a b d a b d a b a b d a b d a b d d a b d a b d a b d a b a b d a b d d a b a d d d d d d d d d d d d d b d d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b a b d d a b d a b a b d a b d a b d a b d d a b a b d a b a b d a b d a b d a b d d a b a b d a b d d a d d d d d d d d d d d d d d d d b d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b a b d a b d a b d a b d d a b a b d a b d a b d a b d a b d a b a b d a b d a b d a b d d a b d a b d a d d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d d a b d a b d a b d a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a d d d d d d d d d d d d d d d d b d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b a b d a b d a b d d a b d a b d a b d a b a b d a b d d a b d a b a b d a b d a b d a b d a b d a b d a b d a d d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b a b d a b d d a b d a b a b d d a b a b d a b d a b d d a b d a b a b d a b d a b d a b d a d d d d d d d d d d d d d d d d b d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b a b d a b d d a b d a b d a b d a b d a b a b d d a b d a b a b d a b d a b d a b d d a b d a b a b d a b d a d d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b a b d a b d a b d a b d a b d a b d d a b d a b a b d a b d a b d a b d a d d d d d d d d d d d d d d d d b d d d d d Colecistitis litiásica, falsos positivos n = 9 (24%) a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b a b d a b d a b d d a b d a b d a b a b d a b d a b d a b d a b d a b d a b d a d d d d d d d d d d d d d d b d d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b a b d a b d a b d d a b d a b a b d a b d a b d a b d d a b d a b a b d a b d d a b d a b d a b d a d d d d d d d d d d d d d d d b d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d d a b d a b a b d a b d a b d a b d d a b d a b a b d a b d a b d d a b d a b d a b d a b a b d d a d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b a b d a b d a b d a b d d a b d a b a b d a b d a b d a b d a b a b d d a d d d d d d d d d d d d d d d d b d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b a b d d a b d a b d a b d a b a b d a b d a b d d a b d a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a d d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b a b d d a b d d a b a b d d a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b a d d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d d a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a d d d d d d d d d d d d d b d d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b a b d a b d a b d d a b a b d a b d a b d a b d a b d d a b d a b a b d a b d a b d a b d a b d d a b a b d a d d d d d d d d d d d d d d d d b d d d d d a a a a a a aa aa aa a aa aa aa aa aa aa a aa aa aa a a a a a a aa a a a a a a aa a a a a aa a a a a a aa aa aa a aa aa aa aa aa aa a a a a a aa a a a a a a aa a a a a a a aa a a a a aa a a a a a aa aa aa a aa aa aa aa aa aa a aa aa aa a a a a a a aa a a a a a a aa a a a a aa a a a a a aa aa aa a aa aa aa aa aa aa a aa aa aa a a a a a a aa a a a a a a aa a a a a aa a a a a a aa aa aa a aa aa aa aa aa aa a aa aa aa a a a a a a a a a a a a a aa aa a a a aa aa a a aa aa a a a aa aa a a a a a a a a a a a a a a a a a a aa a a a aa a a a a a aa a a a a a a a a a a a aa aa aa a aa aa aa aa aa aa a aa aa aa a a a a a a aa a a a a a a aa a a a a aa a a a a a aa aa aa a aa aa aa aa aa aa a aa aa aa a a a a a a a a a a a a a a a a a a aa a a a a a a a aa aa aa a aa aa aa aa aa aa a aa aa aa a a a a a a aa a a a a a a aa a a a a aa a a a a a aa aa aa a aa aa aa aa aa aa a aa aa aa a a a a a a aa a a a a a a aa a a a a aa a a a a a aa aa aa a aa aa aa aa aa aa a aa aa aa a a a a a a a a a a a a a aa aa a a a aa aa a a aa aa a a a aa aa a a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d d a b d a b a b d a b d a b d d a b d a b a b d a b d a b d a b d d a b d a b a b d a b d a b d a b d a b d a d d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d d a b d a b a b d a b d a b d d a b d a b a b d a b d a d d d d d d d d d d d d d d d d b d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d d a b d a b a b d a b d a b d d a b d a b a d d d d d d d d d d d d d d d d b d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d d a b d a b d a b a b d a b d a b d d a b a b d a b d a b d a b d a b d d a b d a b a b d a b d a d d d d d d d d d d d d d d d d b d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d d a b d a b a b d a b d a b d d a b d a b d a b a b d a b d a b d d a b d a b a b d a b d a b d a b d d a b d a b a d d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b d a b d d a b d a b a b d a b d a b d d a b d a b a b d a b d a b d a d d d d d d d d d d d d d d d d b d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d d a b d a b d a b a b d a b d a b d a b d d a b a b d a d d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b a b d a b d a b d d a b d a b d a b d a b d a b d a b d a d d d d d d d d d d d d d d d d d b d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b d a b a b d d a b a b d d a b a b d d a b d a b d a b d a b d a b d a b d a d d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d d a b d a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b a b d d a b d a d d d d d d d d d d d d d d d d d b d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d d a b d a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a d d d d d d d d d d d d d d d d b d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b a b d a b d a b d d a b a b d a b d a b d a b d d a b a b d a b d a b d a b d a b d a b d a d d d d d d d d d d d d d d d d d b d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b a b d a b d d a b d a b d a b a b d a b d a b d d a b d a b a b d a b d a b d a b d a b d a b d a b d a b d a d d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d d a b d a d d d d d d d d d d d d d d d d b d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d d a d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a d d d d d d d d d d d d d d d d d b d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a d d d d d d d d d d d d d d d b d d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d d a b a b d a b d a b d a b d a b d d a b a b d a d d d d d d d d d d d d d d d d b d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b a b d d a b d a b d d a b d a b a b d a b d a b d a b d d a b a d d d d d d d d d d d d d d d d b d d d d d a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b d a b a b d d a d d d d d d d d d d d d d d d d d d d b Necrosis 5.40% aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaa Piocolecisto 8% Hidrocolecisto 54% Figura 3. Hallazgos transoperatorios en pacientes con colecistitis alitiásica aguda diagnosticada por ultrasonido. Colecistitis alitiásica verdaderos positivos n = 28 (76%) Figura 2. Diagnóstico por ultrasonido en pacientes con colecistitis aguda alitiásica. denominador es el estado crítico del paciente, destacando de manera importante los estados de choque de cualquier etiología, pero principalmente el séptico. La literatura mundial refiere que la incidencia de la colecistitis alitiásica aguda es de 5 a 12% de todos los pacientes con colecistitis aguda, en nuestra muestra se obtuvo 5.4%, lo cual concuerda con la incidencia de presentación de esta patología. La presentación fue más común en mujeres que en hombres y la edad promedio de los grupos para ambos sexos fue de 51 años. El diagnóstico de certeza se obtuvo de manera preoperatoria en 75.6% de los pacientes por medio del ultraso- Colecistitis litiásica 24.30% aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa a a a a a a aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa a a a a a a a a a a a a aa a a a aa a a a a a a a a a a a a a a a a a a a a aa a a a a a aa a a a a a a a a aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa a a a aa a a a aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa a a a a a a a a a a a aa aa aa a aa aa aa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa a a a a a a a a a a a a a a a a a a a a a a a a a a a a aa a a a a a a a a a a a a a aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa a a a a a aa a a a aa a a a a a a aa a a a a aa a a a a aa aa aa a aa aa aa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa a a a a a a a a a aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa a a a aa aa aa a a a aa aa a a aa aa a aa aa aa a aa aa aa aa aa aa a a a a a a a a aa a aa aa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa a a a a a a a a a a a a a aa aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa a aa a a aa a aa aa a a a aa aa a aa aa a a a aa a a a a a aa aa a a Pólipos vesiculares aaaaaaaaaaaaaaaaaaaaaa 10%a aaaaaaaaaaaaaaaaaaaaa aaaaaaaaaaaaaaaaaaaaaa aa aaaaaaaaaaaaaaaaaaaa aa aa aaaaaaaaaaaaaaaaaa aa aa aa aaaaaaaaaaaaaaaa aaaa aa aa a a aaaaaaaaaa aaaaaa aa aaaaaa aaaaaaaa a a a a aaaaaa aa a aaa a a a a a a a a a a a a aa a a a a a a aaa a a a a a a aa aaa a a a aaa a a a a a a a a a a a aa aa a a a a aa a aaaaaaa a a a a a a aa a a a aa aa a a a a aa a a a a a aa a a a aaa a a aa a aa aa a aaaaa a a a aa aaa a a a aa a a aa a a a aaaa a a a a a a a a a a a aa a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a aaa a a a a a aa a aa aaa aa a a aa a a a aa aaa a a aa aa a aa aa a a a aa a a a a aa aa a a a a aaa a a a a aaa a a a a a a a a a a a a a a a a aaaa a a a aa a a a a aaaa aa a a aa a a a aa a aa aa aa a aa a a aaa a a aa aa a a a a aaa a a a aa aaa a a a a a a a aa a a a a a a a a a a a a a aaaa a a aaa a aa a a a aa a aa a aa a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a aa a a a a a aa a a a aa a a a a a a a a a a a a a a a a a a a a a a a a a a a aa aa a a a aa a a aa aa aa aa a aa aa aa a aa aa a a aa aa a a a aa aa aa a aa aa a a aa a a a a a a aa a a a a a a aa a a a a a a aa a a a a aa a a a a aa a a a a a a a a a aa aa a a a aa a a aa aa a a aa a aa aa aa a aa aa a a aa aa aa a aa a a aa a aa aa a a a a a a a a a a a a a a a a aa a a a a a a aa a a a a a a aa a a a a a a a a a a a a a a a aa aa a a a aa a a aa aa a a aa a aa aa aa a aa aa a a aa aa a a a aa a a aa a aa a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a aa a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a aa a a a aa a a a a a aa a a a a a aa a a a aa a a a a a aa a a a a a aa a a a a a a a a a a a a a aa aa a a a aa a a aa aa a a aa a a a aa aa a aa aa a a aa aa a a a aa a a aa a aa a a a a a a a a a a a a aa a a a a a a aa a a a a a a aa a a a a aa a a a a aa a a a a a a a a a aa aa a a a aa a a aa aa a a aa a a a aa aa a aa aa aa aa aa a a a aa a a aa a aa a a a a aa a a a a a a a a a a a a aa a a a a a a aa a a a a a a aa a a a a a a a a a a a a a a a aa aa aa a aa a a aa aa a a aa a a a aa aa a aa aa aa aa aa aa a aa a a aa a aa a a aa a a a a a a a a aa a a a a a a aa a a a a a a aa a a a a aa a a a a aa a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a aa a a a a a a a a a a a a a a a a a a a a a a a a aa a a a a a a aa a a a a a a aa a a a a aa a a a a aa a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a a aa a a a a a a a a a a a a a a a a a a aa a a a a a a a a a a a a a a a a a a a a a a a a a a aa a a a a a a a aa a a a a aa a a a aa aa a a a aa a a a a aa a a a a a a a aa a a a aa a a a a a a a a a a a a aa a a a a a a a a a a a a a a a a aa a a a a aa a a a a a a a a a a a a a aa aa a a a aa aa a a aa aa a a a aa aa a a a aa aa a a aa aa a a a aa aa a a a aa aa a Colecistitis aguda alitiásica 62.16% Figura 4. Diagnóstico histopatológico en pacientes con CAA por ultrasonido. Documento descargado de http://www.revistagastroenterologiamexico.org el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. 126 Colecistitis alitiásica. Certeza diagnóstica por ultrasonido do la cardiopatía y la diabetes mellitus las más frecuentes y asociadas en la población estudiada. La colecistectomía es el método más seguro y apropiado para el tratamiento de esta patología si se realiza tempranamente, evitando complicaciones como perforaciones vesiculares y sepsis abdominal, lo cual aumenta la morbilidad y mortalidad por este padecimiento. El ultrasonido continúa siendo el método de elección en el estudio inicial de los pacientes con colecistitis aguda, de ahí la importancia de una buena interpretación, y la adecuada correlación de los hallazgos por los cirujanos, para obtener un diagnóstico certero y realizar una cirugía oportuna a los pacientes evitando las complicaciones. La especificidad del estudio ultrasonográfico mejoraría con una muestra mayor, sin embargo, por la baja frecuencia de presentación de esta patología, la muestra es reducida, pero los datos obtenidos demuestran una certeza diagnostica por ultrasonido aceptable de acuerdo con otras estadísticas publicadas. En la mayoría de las ocasiones el retardo del tratamiento quirúrgico por especulaciones diagnósticas, empeora el pronóstico de los pacientes con colecistitis alitiásica aguda, por lo que siempre se deberá tener presente este diagnóstico en el paciente gravemente enfermo. REFERENCIAS 1. Dooley S, Sherlock SS. Enfermedades del hígado y vías biliares. 9a. Ed. España: Marban; 1986. 2. Lynt B. The importance of early diagnosis of acute acalculous cholecystitis. Surg Gynecol Obstet 1987; 164: 197-203. 3. Corson. Surgery. 1a Ed. Spain: Mosby; 2000, p. 3-13. 4. Johnin FC, Neil GA, et al. Dranaige of the gallblander in patients with acute acalculous cholecystitis by transpapillary endoscopic cholecyststostomy. Gastrointest Endosc 1993; 39: 645-51. 5. Rauniest J, Raueu U, Thon KP, et al. Acute cholecystitis: a complication in severly injured intensive care. Patients J Trauma 1992; 32; 422-40. 6. Kaplan M, Daras B, et al. Acute acalculous cholecystitis in the critically injured patient. The early sonographic diagnosis. Injury 1994; 25: 267-8. 7. Boland GW, Leu MJ, et al. Percutaneus cholecystitis in critically ill patients: early response and final outcome in 82 patients. Am J Roent 1999; 163: 339-42. 8. Shpitz B, Sigal A, Draufman, et al. Acute cholecystitis in diabetic pacients. Am Surg 1995; 61: 964-7. 9. Session SC, Scoma RS, Sheink FH, et al. Acute acalculous cholecystitis following open heart sugerly. Am Surg 1993; 59: 74-7. 10. Wind P, Chevallier JM, Jones D, et al. Cholecystetomy for cholecystitis in patients with aquired Immunodeficiency syndrome patients. Am Surg 1993; 59: 679-84. 11. Chung SC. Acute acalcolous cholecystitis. A reminder that this condition may Appear in primary care pactice. Posgrad Med 1995; 98: 199-200. 12. Margulis B. Radiología del aparato digestive. 4a. Ed. Tomo II. España: Hardcourt; 1991, p. 1006-26. 13. Ekberg O, Weiber S, et al. The clinical importane of a thick wall, tender gallblader without. Stones in ultrasonography. Clin Radiol 1991; 44: 3841. 14. Jeffrey RB, Scommer FG. Folow up sonography in suspected acalculous cholecystitis. J Ultrasound Med 1943; 4: 183-7. 15. Frazee RC, Nagorney DM, Mucha P, et al. Acute acalculous cholecystitis. Mayo Clin Proc 1989; 64: 163-7. 16. Kalliafas S, Ziegler DW, Flancbaum L, et al. Acute acalculous cholecystitis: Incidence, risk, factors, diagnosis, and outcome. Am Surg 1998; 64: 471-5. 17. Savoca PE, Longo WE, Zucker KA, et al. The ineasing prevalence of acalculous cholecystitis in outpatients. Results of a 7-year study. Ann Surg 1990; 211: 433-7. 18. Shapiro MJ, Luchtefeld WB, Kurzweil S, et al. Acute acalculous cholecystitis in the critically ill patients. Am Surg 1994; 60: 335-9.